Биопсия в гинекологии что это такое
Биопсия шейки матки при эрозии
Почему назначают биопсию шейки матки, и что это такое? Данная медицинская процедура проводится в тех случаях, когда у врача есть подозрение на какую-либо патологию. При некоторых заболеваниях невозможно поставить диагноз, основываясь на результатах гинекологического осмотра, исследования мазков.
Суть процедуры довольно проста: из шейки матки выделяют часть клеток и отправляют их в гистологическую лабораторию. Ткань берут с той части шейки, состояние которой вызывает наибольшие опасения врачей.
В лаборатории производят морфологический анализ, и выявляют атипичные клетки. Если такие имеются, делают заключение – какие они, какой формы, размера, для какого патологического процесса характерны.
В какой день менструального цикла проводится биопсия
Самыми благоприятными днями для забора тканей считаются первые дни менструального цикла – 5-7 день от первого дня месячных, сразу после их завершения.
Специалисты рекомендуют выполнять биопсию именно в эти дни для того, чтобы образовавшееся после процедуры повреждение тканей успело полностью зажить до начала следующего ежемесячного кровотечения.
Все манипуляции гинекологического характера обычно производятся после прекращения менструации на 5–13 день цикла, чтобы поврежденная поверхность смогла затянуться до начала следующего цикла. Как правило, на регенерацию тканей требуется от 10 дней до двух недель.
Категорически запрещено проводить эти манипуляции во второй половине цикла, потому как это может стать причиной проблем в период восстановления.
Виды
Лучшим исходом процедуры является полное удаление подозрительных тканей шейки матки (если поражение занимает незначительную площадь органа). В иных случаях требуется взять пункцию с разных участков органа, что подразумевает вырезание 2-3 образцов в ходе одной процедуры.
В зависимости от индивидуальных особенностей организма пациентки, врач использует один из существующих видов проведения биопсии:
- Прицельная (кольпоскопическая). Посредством специального инструмента кольпоскопа, которые представляет собой щипчики, берется небольшой кусочек ткани. Ранка полностью заживает в течение 4-5 суток после процедуры.
- Петлевая (радиоволновая). Безболезненный метод взятия анализа, который осуществляется с помощью специального аппарата. Пациентка не нуждается в дальнейшей реабилитации.
- Ножевая (кононизация). Ткань берется посредством аппаратного клиновидного иссечения фрагмента ткани. Метод используют не только для диагностики, но и лечения патологических областей (их удаления).
Впервые задокументированное взятие образца слизистой оболочки матки на анализ было произведено в 1937 году Батлеттом и Роком. При этом использовались специальные инструменты, позволяющие расширить шейку матки и выскоблить (механически отделить) весь эндометрий.
Основной задачей такого исследования являлось определение выраженности циклических изменений тканей, обусловленных гормональным фоном женщины. В последующем показания для биопсии существенно расширились, а сам метод стал совершенствоваться.
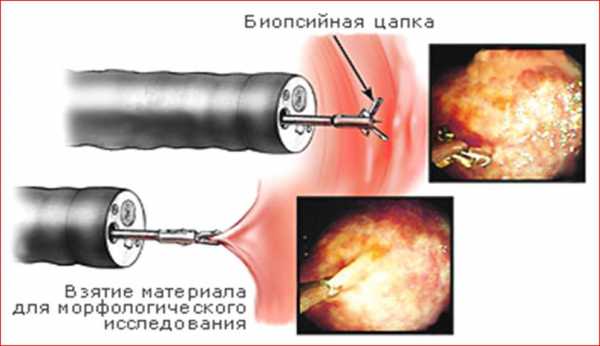
Это позволило снизить травматичность и болезненность процедуры, уменьшить риск развития различных нежелательных последствий.
В настоящее время в клинической практике применяют несколько разновидностей взятия слизистой матки для исследования:
- классический вариант исследования – лечебно-диагностическое выскабливание полости матки;
- вакуум-аспирационная биопсия эндометрия, проводимая с помощью специального шприца или прибора (вакуум-аспиратора или электроотсоса);
- пайпель биопсия эндометрия – более современный вариант аспирации слизистой оболочки и содержимого полости матки, при этом используется малотравматичный инструмент в виде гибкой отсасывающей трубочки (пайпеля);
- ЦУГ биопсия эндометрия, во время которой забор ткани производится в виде штриховых соскобов (цугов).
Не столь распространенным способом получения образца эндометрия является его взятие в процессе гистероскопии (эндоскопического исследования полости матки).
Такая биопсия является прицельной. Врач имеет возможность взять небольшое количество биоматериала сразу из нескольких подозрительных участков и одновременно оценить выраженность, локализацию и характер имеющихся изменений.
Тем не менее, несмотря на высокую информативность, гистероскопия не входит в список часто применяемых диагностических манипуляций. Далеко не все медицинские учреждения имеют возможность провести такое современное высокотехнологичное исследование.
Очень редко применяющимся способом получения образца эндометрия является струйное спринцевание.
| Вид биопсии | Каким инструментом выполняется | Вид анестезии | Возможные ощущения | Примечания | |
| во время процедуры | после процедуры | ||||
| Прицельная или пункционная | Биопсийная игла – напоминает иглу для инъекций, но имеет несколько больший диаметр. | Без обезболивания либо орошение анестетиком. | Чувство давления либо кратковременная колющая боль. | Незначительная тянущая боль внизу живота. Кровянистые, водянистые розовые выделения могут продолжаться до 5-ти дней. После обработки шейки матки антисептиками первые дни выделения могут быть грязно-зелеными. | Самая распространенная процедура. Часто проводится во время кольпоскопии. Редко вызывает осложнения.Не требует госпитализации. |
| Конхотомная биопсия | Конхотом – медицинский инструмент, напоминающий кусачки или изогнутые ножницы. С его помощью иссекают полипы и фрагменты слизистой. | Местная анестезия – укол анестетика в область шейки матки. | Чувство давления. | Боль в нижней части живота и верхней части влагалища. Скудные кровянистые выделения 4-7 дней. Далее желтоватые или розоватые сукровичные выделения. | Используется для забора более обширных фрагментов и удаления полипов и кондилом. Есть риск образования рубцов.Не требует госпитализации |
| Петлевая биопсия – электроэксцизия | Электрохирургический аппарат – «Электрический нож». Проволока, которая нагревается под воздействием электрического тока. | Местное введение анестетика. | Небольшая болезненность | Незначительная или умеренная боль в области шейки матки. Кровянистые выделения могут продлиться около месяца. | Метод позволяет удалить подозрительные участки. Есть риск появления рубцов. Не рекомендован женщинам, планирующим беременность.Выполняется амбулаторно. |
| Клиновидная или ножевая биопсия — конизация шейки матки | С помощью скальпеля врач удаляет клиновидный кусочек шейки матки, содержащий подозрительные и здоровые ткани. | Общий наркоз, спинальная или эпидуральная анестезия. | Во время анестезии ощущения отсутствуют. | Несколько недель после биопсии ощущаются боли в шейке матки и выделения разной степени интенсивности. Процесс заживления может занять до полутора месяцев. | Назначают, когда результаты мазка на цитологию и пункционной биопсии значительно отличаются.Конизация шейки матки может быть методом диагностики и лечения. Процедура выполняется в больнице. |
| Радиоволновая биопсия | Холодный «радионож» — аппарат «Сургитрон». Представляет собой проволочную петлю, через которую проходит электрический ток, преобразующийся в радиоволны высокой частоты. С помощью этого инструмента врач снимает поверхностный пласт ткани. | Орошение анестетиком либо местная анестезия – уколы лидокаина в несколько участков шейки матки. | Небольшой дискомфорт, как во время обычного гинекологического осмотра. | Дискомфорт после процедуры минимальный. Выделения практически отсутствуют. В процессе заживления 7-10 дней возможны мажущиеся светло розовые выделения. | Радиоволны испаряют жидкость в клетках и коагулируют мелкие сосуды. Поверхность среза остается чистой и сухой. Рекомендован девушкам и женщинам, планирующим беременность в связи с низким риском развития рубцов.Не требует госпитализации. |
| Лазерная биопсия | Лазерный нож. Лазерный луч срезает верхний слой слизистой оболочки. | Кратковременная общая анестезия (наркоз). | Во время анестезии ощущения отсутствуют. | Мажущие кровянистые выделения на протяжении 2-3 дней. В процессе заживления возможны небольшие выделения крови на протяжении месяца. | Может использоваться для удаления полипов и кондилом с дальнейшим цитологическим исследованием.Низкий риск воспалений и появления рубцов. Требует госпитализации. |
| Круговая (циркулярная) биопсия | Используется скальпель, радиоволновой нож либо электрохирургический аппарат. Для изучения берется обширный участок влагалищной части шейки матки и устья цервикального канала. | Общий наркоз или эпидуральная анестезия. | Во время процедуры ощущения отсутствуют. | Тянущая боль на протяжении 7-10 дней, кровянистые выделения до 6-ти недель. | Выполняют в больнице. |
| Эндоцервикальный кюретаж | Небольшая кюретка – инструмент, напоминающий маленькую ложку. С его помощью проводится выскабливание слизистой оболочки канала шейки матки. Также используют щетки разной жесткости, которые вводят в канал и проворачивают там 5-7 раз, собирая материал. | Местная анестезия – укол анестетика (лидокаина) в шейку матки. Иногда кратковременная внутривенная анестезия. | Болевые ощущения отсутствуют. Пациентка может ощущать давление. | Тянущая либо спастическая боль в области лобка и влагалища. Выделения с примесью крови 5-10 дней. | Есть риск образования спаек в канале шейки матки.В ходе процедуры удается получить незначительное количество материала, что затрудняет диагностику. Метод считается недостаточно информативным. |
Забор образцов тканей шейки матки может выполняться по разным методикам. Выбор того или иного способа зависит от предварительного диагноза и ряда других параметров, а некоторые из методик биопсии являются не только диагностическими, но и лечебными процедурами.
Интенсивность болевых ощущений во время выполнения биопсии шейки матки зависит от следующих параметров:
- метод выполнения процедуры забора тканей;
- уровень болевой чувствительности пациентки;
- объем инвазивного вмешательства.
Забор материала может проводиться несколькими различными способами, различают такие способы проведения биопсии шейки матки как:
- Трепанобиопсия – это хирургический метод взятия материала. При помощи скальпеля берется небольшой кусочек ткани с одного или нескольких участков шейки матки.
- Конизация (клиновидная) биопсия — это процедура, при которой материал берется с помощью скальпеля и лазера. Обычно ее применяют, когда необходимо взять конусовидный кусочек.
- Петлевая (электрохирургическая) методика – ткани иссекаются с помощью тонкой металлической петли, по которой проходит ток.
- Выскабливание – в ходе этого типа биопсии кюреткой соскабливается тонкий слой эпителия с эндоцнрвикса.
- Так же существует несколько видов биопсии, они отличаются по количеству изымаемого материала.
- Пункционная (простая) биопсия подразумевает взятие небольшого участка с поверхности шейки матки. Или путем прокола иглой.
Подразделяется на:
- Аспирационную (тонкоигольную),
- Трепанобиопсию (толстоигольную).
- Инцизионная биопсия подразумевает изъятие части образования на шейке матки.
- Эксцизионная биопсия шейки матки проводится во время хирургических операций, и подразумевает изъятие всего органа (матки).
Методы исследования материала при биопсии
Полученные материалы проходят тщательное исследование, оно проводится по двум основным направлениям:
- Гистологическое исследование. При этом методе исследуются микроскопически тонкие слои ткани. Срезы подвергаются окрашиванию, что бы точно различать клетки тканей и межклеточного пространства.
- Цитологическое исследование. Этим способом исследуются клетки взятых тканей под микроскопом. Клетки подвергаются специальной обработке, и изучаются специалистами.
Данное исследование может выполняться различными способами, с применением разных инструментов. Выбор определенной методики зависит от результатов предварительного обследования и состояния пациентки.
В зависимости от результатов расширенной кольпоскопии и цитологии, врач принимает решение о виде проводимой биопсии. При наличии воспалительного мазка или эктопии выполняют менее инвазивную процедуру.
ПОДРОБНЕЕ ПРО: Спринцевание ромашкой в гинекологии: как делать?Если результаты говорят об атипии, а также при наличии полипов, проводят более инвазивное вмешательство.
Биопсия шейки матки может проводится не только с диагностической целью, но и с лечебной. Гинеколог иссекает патологический участок, а после гистологического исследования и подтверждения диагноза решает о дальнейшей терапевтической тактике.
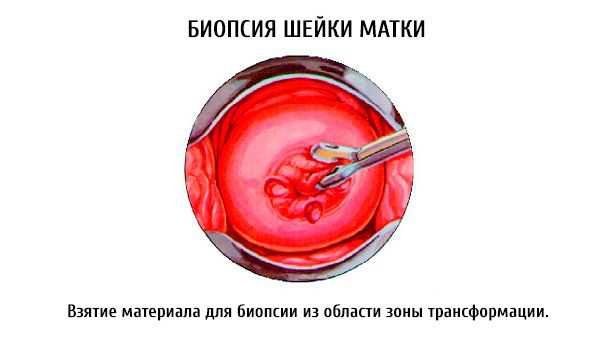
В гинекологии применяют несколько видов биопсии.
- Прицельная биопсия шейки матки. Наиболее распространенный вид исследования. Для его осуществления пользуются биопсийной иглой, обезболивание не проводят.
- Биопсия с помощью кусачек или конхотома (медицинских ножниц). Требует укола анестетика в шейку матки.
- Ножевой метод. Традиционно используется скальпель, с помощью которого иссекают необходимый кусочек. Проводят местную анестезию.
- Биопсия посредством электропетли. Выполняется с помощью нагретой электричеством проволоки. Также используют местную анестезию.
- Использование радиоволнового или лазерного ножа. Наиболее современные способы инвазивной биопсии. Врач иссекает необходимый участок и одновременно лечит шейку матки. Так удаляют полипы, папилломы. Выполняют местную анестезию или спинальную.
- Круговой метод или конизация. Для его осуществления применяют один из аппаратов: радиоволновой, лазерный, электрохирургический. Иссекают ткани циркулярно для более подробного исследования. Метод требует эпидуральной или кратковременной общей анестезии. Обычно таким способом иссекают диспластические ткани – метод одновременно и лечебный, и диагностический. Самым подходящим способом является радиоволновой, так как на границе удаления не образуются обугленные участки и это позволяет диагносту максимально точно оценить тканевой и клеточный состав.
- Выскабливание. Данную методику в качестве биопсии шейки матки применяют при полипах цервикального канала. Осуществляют под местной анестезией.
Для адекватной и верной гистологической оценки иссечение должно проводиться на границе здоровой и измененной тканей – с захватом обеих видов.
Забор биоматериала может производиться разными способами.
- Трепан-биопсия – методика получения биоптата посредством специальной толстой иглы (трепана).
- Эксцизионная биопсия – вид диагностики, при которой происходит удаление целого органа или опухоли, производимое в процессе оперативного вмешательства. Считается масштабным видом биопсии.
- Пункционная – Такая методика биопсии предполагает получение необходимых образцов посредством прокола тонкополой иглой.
- Инцизионная. Удаление затрагивает только определенную часть органа либо опухоли и осуществляется в процессе полноценной хирургической операции.
- Стереотаксическая – малоинвазивный метод диагностики, суть которого заключается в построении специализированной схемы доступа к определенному подозрительному участку. Координаты доступа рассчитываются на основании предварительного сканирования.
- Браш биопсия – вариант диагностической процедуры с применением катетера, внутрь которого встраивается струна со щеточкой, собирающей биоптат. Такой метод еще называют щеточным.
- Тонкоигольная аспирационная биопсия – малоинвазивный метод, при котором забор материала происходит с применением специального шприца, отсасывающего биоматериал из тканей. Метод применим лишь для цитологического анализа, поскольку определяется лишь клеточный состав биоптата.
- Петлевая биопсия – забор биоптата осуществляется путем иссечения патологических тканей. Нужный биоматериал отсекается специальной петлей (электрической или термической).
- Трансторакальная биопсия – инвазивный диагностический метод, применяемый для получения биоматериала из легких. Его проводят через грудную клетку открытым или пункционным способом. Манипуляции осуществляют под наблюдением видеоторакоскопа или компьютерного томографа.
- Жидкостная биопсия – это новейшая технология выявления онкомаркеров в жидкостном биоптате, крови, лимфе и пр.
- Радиоволновая. Процедура осуществляется с применением специализированного оборудования – аппарата Сургитрон. Методика щадящая, не вызывает осложнений.
- Открытая – такой вид биопсии осуществляется с помощью открытого доступа до тканей, образец которых необходимо получить.
- Прескаленная биопсия – ретроклавикулярное исследование, при котором забор биоптата осуществляется с надключичных лимфатических узлов и липидных тканей на углу яремной и подключичной вены. Методика применяется для выявления легочных патологий.
Шейка матки — это структура, соединяющая тело матки с влагалищем. Внутри шейки расположен цервикальный канал, со слизистой которого и берут ткань для исследования. Доступ к месту биопсии осуществляется аналогично обычному гинекологическому осмотру.
От состояния шейки матки и результатов кольпоскопии зависит проведение биопсии, где могут взять небольшой кусочек ткани или же удалить участок, где была выявлена аномалия.
Выделяют следующие виды биопсии:
- Эндоцервикальная. С помощью специального инструмента – кюретки из цервикального канала выскабливают слизь.
- Конизация. С помощью скальпеля или лазера из шейки матки удаляют конусовидный фрагмент ткани.
- Трепанобиопсия. Материал для исследования – маленькие кусочки эпителия берут из нескольких участков шейки матки.
Разные виды биопсии применяются в зависимости от обширности проводимого исследования, необходимости полного удаления пораженного участка с целью излечения.
Результаты анализа
После проведения пункции тканей врачи интерпретируют результаты анализа согласно имеющимся схемам классификации. Современная медицина использует классификацию ЦИН, морфологическую классификацию изменений в маточной шейке, градацию степеней дисплазии и карциномы.
Если в результате исследований не было обнаружено клеточных изменений органа, состояние шейки матки считается нормальным.
При обнаружении незначительной трансформации, результат свидетельствует о воспалительном процессе или доброкачественных изменениях клеток. «Поставить» диагноз могут исходя из изменений:
- Фоновых процессов органа. Они делятся на:
-
воспалительные (цервициты и эрозии);
-
гормональные нарушения (полипы, эндоцервикоз, папиллома-вирус, прочие);
-
посттравматические (рубцы, разрыва, свищи).
-
- Предраковых изменений – ими считаются дисплазия, которая образовалась на неизмененной шейке, лейкоплакия атипичного характера, аденоматоз.
- Рака клинической и предклинической формы. Первый – плоскоклеточный рак, второй – микрокарценома.
Правильно выполненная биопсия показывает высокую точность диагностирования пред- и раковых заболеваний маточной шейки (около 99%). Существует ряд факторов, которые могут оказывать влияние на результаты анализа. К ним относятся:
- неправильный выбор участка для забора ткани;
- несоответствующая квалификация врача;
- технические погрешности в процессе приготовления препарата.
При осуществлении биопсии на шейке матки доктор может действовать по-разному, в зависимости от выбранного способа проведения манипуляции.
Вся процедура проводится на гинекологическом кресле. Как правило, женщина находится в сознании, поскольку ей делается только местное обезболивание.
Операционный инструментарий также варьируется от того, как проводится биопсия. Во влагалище пациентки стандартно вводятся гинекологические зеркала для лучшего обзора шейки матки изнутри.
Специальными лампами ярким светом подсвечивают интересующий гинеколога подозрительный участок слизистой. Небольшая часть слизистой с изменениями иссекается и отправляется в лабораторию на подробный гистологический анализ.
Вся манипуляция длится около 10 минут, после чего пациентке дают прийти в себя и отпускают домой.
Биопсия шейки матки — это методика исследования, живой ткани и составляющих ее клеток. Забор ткани с шейки матки с помощью биопсии, является золотым стандартом в определении предраковых состояний, наличия раковых клеток и других различных аномалий.
Результаты биопсии можно считать окончательными. По ним врач определят характер изменений и степень развития патологии. В гинекологии же это исследование просто необходимо, ни один другой способ не даст таких точных данных, важных для назначения адекватного и эффективного лечения.
Во время проведения осмотра, врач может обратить внимание на наличие каких либо отклонений от нормы. Тогда обязательно проводится кольпоскопия.
Если результаты показывают наличие патологии, требующей уточнения на клеточном уровне, рекомендуется сделать биопсию. Чаще всего биопсия шейки матки назначается при подозрении на такие заболевания как:
- Эндоцервицит,
- Лейкоплакия,
- Карцинома,
- Дисплазия эпителия шейки матки.
Категорическим противопоказанием к проведению биопсии шейки матки является только низкая свертываемость крови. Если результаты анализа крови показывают наличие такой проблемы, ставится вопрос о применении других диагностических методик.
Относительным противопоказанием может быть наличие острого воспалительного заболевания органов малого таза, или воспалительного процесса детородных органов.
В этом случае биопсия проводится после курса лечения воспаления. Так же врачи избегают назначать биопсию шейки матки в первой половине беременности, исключения составляют случаи, когда вопрос ставится о жизни женщины.
Результаты биопсийной диагностики считаются нормальными, если у пациента не обнаружено клеточных изменений в исследуемых тканях.
Цена биопсической процедуры имеет довольно широкий спектр цен.
- Пайпель-биопсия стоит примерно 1100-8000 рублей;
- Аспирационная биопсия – 1900-9500 рублей;
- Трепан-биопсия – 1200-9800 рублей.
Возможные осложнения и последствия после операции
Частым осложнением после операции является кровотечение, но эта проблема устраняется спустя 5-10 дней организмом самостоятельно при соблюдении пациенткой рекомендаций врача.
Если не придерживаться указаний гинеколога касательно личной гигиены может произойти заражение зоны, с которой брали пункцию. Симптомы инфицирования – повышение температуры тела, гнойные выделения со сгустками крови из влагалища, болевые ощущения в нижней части живота.
При наличии одного или нескольких признаков заражения незамедлительно обратитесь в отделение гинекологии.
После процедуры
Для исключения наличия у женщины инфекционных заболеваний половой сферы необходимо сдать анализы – мазок на патологию микрофлоры, скрытые инфекции и на онкоцитологию.
Если выявлена инфекция, пациентка должна пройти курс лечения соответствующими антибиотиками и снова сдать мазок. Также необходимо провести кольпоскопию (простую и расширенную), общий анализ крови, проверить кровь на свертываемость, наличие ВИЧ-инфекции и гепатитов.
Если все анализы чистые, то дожидаются окончания очередной менструации. Это необходимо для того, чтобы до следующих месячных рана на слизистой шейки, где отщипнули частицу для исследования, полностью зажила.
Наиболее благоприятными для проведения вмешательства считаются с 7 по 13 дни менструального цикла.
Во избежание осложнений гинекологи советуют исключить секс за пару дней до проведения биопсии шейки матки; не использовать тампоны и не спринцевать влагалище; не вводить лекарства (свечи).
Прицельная биопсия
– забор ткани с подозрительных участков шейки матки с помощью биопсийной иглы под контролем
кольпоскопа
. Данная процедура является самой распространенной и малотравматичной.
О том, как делается биопсия шейки матки, вы сможете узнать у своего лечащего гинеколога. Ведь методика ее выполнения зависит от разновидности процедуры, назначенной вам гинекологом.
Если ее будут проводить прямо в кабинете врача, вам сделают местный обезболивающий укол, после чего удалят измененные ткани для изучения их под микроскопом.
Если же вам предложат выполнение биопсии в стационарных условиях, значит манипуляция потребует общей анестезии (врачи также могут назначить эпидуральное или спинальное обезболивание, при котором снимается чувствительность всей нижней половины тела).
ПОДРОБНЕЕ ПРО: Клиника «Остеон» - 21 врач, 62 отзыва 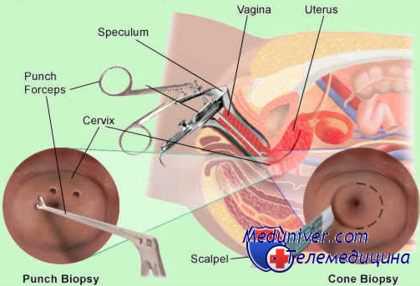
В зависимости от сложности процедуры, она может длиться до 30 минут (в амбулаторных условиях) или же 40-90 минут (в стационарных условиях). После окончания обследования вас могут оставить в стационаре на несколько часов или 1-2 дня для контроля за вашим состоянием.
После проведения процедуры возрастает риск инфицирования и появления кровотечений. Поэтому нужно внимательно отнестись к своему самочувствию и контролировать его около 2 недель.
Запомните, что после биопсии шейки матки нельзя применять тампоны, заниматься сексом, пользоваться спринцовками, мыться в ванне и подвергаться тяжелым физическим нагрузкам (поднимать свыше 3 кг).
Также вы не должны употреблять препараты, разжижающие кровь. .
После биопсического исследования рекомендуется физический покой. В течение нескольких дней после процедуры возможна болезненность в месте забора биоптата.
При сильно выраженном болевом синдроме можно использовать анальгетики. Уход за местом прокола или швом (в зависимости от вида процедуры) может несколько различаться, но снять повязку можно только через сутки после биопсии, тогда же можно будет принять душ.
Биопсию планируют на 5-6 день менструального цикла (обычно сразу после окончания выделений). Этот срок выдерживают для того, чтобы ранка после вмешательства зарубцевалась до начала следующих месячных (профилактика инфекционных осложнений и эндометриоза).
Любое выявление воспалительного процесса по результатам предварительного исследования требует переноса сроков биопсии.
Нужно прекратить прием кроверазжижающих препаратов: аспирина, ибупрофена, варфарина.
Для успешного восстановления после биопсии следует соблюдать некоторые рекомендации:
- воздержаться от половых контактов на 10-14 дней;
- использовать гигиенические прокладки вместо тампонов;
- спринцевания запрещены;
- плохо влияют на процесс заживления все тепловые воздействия: баня, сауна, некоторые физиотерапевтические процедуры;
- купаться следует под душем, ванну принимать не стоит;
- поднимать вес более 3 кг запрещается;
- нельзя принимать лекарственные препараты, снижающие свертываемость крови.
Такие ограничения после биопсии направлены на профилактику осложнений процедуры — кровотечений и воспалительного процесса.
В зависимости от каждого конкретного случая биопсию шейки матки берут для:
- уточнения поставленного или предполагаемого диагноза.
- исключения или выявления раковых или предраковых процессов шейки матки.
Также биопсия необходима в том случае, если нужно подтвердить или опровергнуть наличие таких болезней, как:
- дисплазия;
- эндоцервицит;
- вирус папилломы;
- полипы;
- лейкоплакия;
- кондиломы слизистой, вызванные онкогенными вирусами;
- злокачественные новообразования.
Главная задача процедуры — ранняя диагностика рака шейки матки — распространенного и опасного заболевания.
Показания
Перечень причин, по которым женщинам может быть противопоказано сдавать анализ, немногочислен. Противопоказания обусловлены наличием патологий репродуктивной системы и организма пациентки.
Главным запретом на проведение биопсии является плохая свертываемость крови. Взятие ткани из шейки матки – это незначительное хирургическое вмешательство, но процедура способна вызвать сильное маточное кровотечение.
Такая реакция организма обусловлена наличием в органе большого числа мелких сосудов, как особенности эндометрия (слизистая матки). Биопсию не делают:
- при наличии острых воспалений в организме женщины;
- больным венерическими заболеваниями (гонорея, трихомониаз, хламидиоз, ВПЧ, других);
- при беременности.
Биопсию эндометрия при наличии показаний могут проводить женщинам любого возраста, в том числе не рожавшим и вышедшим из репродуктивного возраста.
Проводится биопсия эндометрия перед ЭКО и при выявлении причины бесплодия. При этом гистологическое исследование слизистой оболочки матки входит в программу комплексной диагностики репродуктивного здоровья женщины.
Исследование проводят также после самопроизвольных абортов на ранних сроках и прерывания беременности по медицинским показаниям (при замершей беременности, внутриутробной гибели плода, выявлении у ребенка несовместимых с жизнью пороков развития).
В таких случаях биопсийные образцы берут путем выскабливания полости матки.
Когда проводят биопсию?
Эндометрий является гормональнозависимой тканью. И информативность результатов его гистологического исследования во многом зависит от дня цикла на момент проведения биопсии.
При этом учитывается клиническая ситуация и основные задачи биопсии. А у пациенток в постменопаузе принимают во внимание наличие маточного кровотечения и время его начала.
На какой день цикла лучше всего проводить биопсию у женщин репродуктивного возраста? В настоящее время придерживаются следующих базовых рекомендаций:
- при выявлении причины бесплодия, при недостаточности лютеиновой фазы и ановуляторных циклах исследование проводят за день до предполагаемой менструации или в первые сутки после ее начала;
- при склонности к полименорее исследование назначают между 5 и 10 днями цикла;
- при ацикличных кровянистых маточных выделениях биопсию проводят в первые 2 дня после начала менструации или менструальноподобного кровотечения;
- при наличии гормонального дисбаланса предпочтение отдается ЦУГ-биопсии, которая осуществляется несколько раз в течение одного цикла с интервалом в 7-8 дней;
- для контроля результатов проводимой гормональной терапии биопсия выполняется во 2 фазу цикла, между 17 и 25 днями;
- при подозрении на наличие злокачественной опухоли и отсутствии выраженных кровотечений исследование может быть проведено в любой день цикла.
Что может ограничить применение данного метода?
Некоторые состояния являются относительными или абсолютными противопоказаниями для биопсии, при их наличии решение о возможности проведения исследования и его виде принимает врач или даже врачебная комиссия в индивидуальном порядке.
К возможным ограничениям относятся:
- беременность – при малейшей вероятности зачатия в течение последних 2 менструальных циклов необходимо удостовериться в отсутствии беременности, ведь биопсия эндометрия провоцирует отторжение плодного яйца;
- нарушения свертывающей системы крови;
- постоянный прием препаратов, обладающих дезагрегационным и антикоагуляционным действием (НПВС, Дипиридамол, Трентал, Варфарин, Клексан и другие);
- тяжелая степень анемии;
- активная фаза инфекционно-воспалительных заболеваний урогенитальной системы;
- непереносимость используемых препаратов для анестезии.
Биопсия не является жизненно необходимым исследованием, при невозможности ее проведения врач составляет другую программу обследования пациентки. Имеется также возможность выбора более щадящих методов забора образцов эндометрия.
А вот выскабливание в некоторых случаях выполняет лечебную функцию и потому может использоваться даже при наличии относительных противопоказаний.
- Дисплазия шейки матки – предраковое состояние, при котором среди эпителиальных клеток, обнаруживаются атипичные. Они еще не являются раковыми, но имеют склонность к злокачественному перерождению;
- Эктопия шейки матки – патологические изменения на слизистой оболочке влагалищной части шейки матки. Кровоточащая или крошащаяся при прикосновении с неоднородной поверхностью эрозия всегда нуждается в биопсии;
- Лейкоплакия – утолщение, огрубение и повышенное ороговение плоского эпителия шейки матки. Имеет вид белого пятна с четкими границами;
- Полипы шейки матки – локальные доброкачественные разрастания слизистой оболочки шейки матки и цервикального канала;
- Остроконечные кондиломы (генитальные бородавки) – инфекционное вирусное заболевание, передающееся половым путем. Проявляется конусообразными выростами на слизистой оболочке;
- Изменения, выявленные в ходе кольпоскопии – визуального обследования шейки матки:
- Йод-негативные участки – не окрашиваются раствором йода. Светлые участки могут свидетельствовать о дисплазии, атрофии или лейкоплакии;
- Ацетобелый эпителий – участки, которые побелели после обработки уксусной кислотой. Указывает на лейкоплакию, дисплазию и заражение папилломавирусом;
- Атипичные сосуды, не реагирующие на уксусную кислоту, разрастание сосудов, аномально извивистые капилляры, мелкие артерии и вены;
- Наличие грубой мозаики, глубокое повреждение эпителия. Может указывать на дисплазию или онкологические изменения.
- Подозрительные клетки, выявленные в результате мазка на цитологию (ПАП-мазок):
- Койлоциты – клетки, появляющиеся при заражении вирусом папилломы человека (ВПЧ);
- ASC-US (atypical squamous cells of undetermined significance) атипичные клетки плоского эпителия, причина появления которых не установлена;
- ASC-H (atypical squamous cells, cannot exclude HSIL) атипичные клетки плоского эпителия, которые могут указывать на предраковое состояние или онкологические изменения;
- AGC (atypical glandular cells) — атипичные клетки цилиндрического эпителия;
- HSIL (high-grade squamous intraepithelial lesion) предраковые изменения плоского эпителия;
- AIS (adenocarcinoma in situ) — предраковые изменения канала шейки матки.
Противопоказаниями к проведению биопсии шейки матки являются:
- Воспалительный процесс матки или шейки матки;
- Первый и последний триместры беременности;
- Острые инфекционные заболевания;
- Нарушения свертываемости крови;
- Значительная ослабленность организма.
Поскольку биопсия является хирургическим вмешательством, то ее проведение на фоне воспалительного процесса или инфекционного заболевания может вызвать осложнения, а также исказить результаты исследования.
Гинеколог может назначить выполнение такой диагностической процедуры при любом подозрении на патологические изменения в тканях шейки матки.
Наиболее часто выполнение биопсия назначается в следующих клинических случаях:
- сомнительные или негативные результаты пап-теста (мазка на цитологию);
- наличие на шейке матки лейкоплакии, эрозии, кондилом, полипов;
- выявление подозрительных изменений во время кольпоскопии (атипичные сосуды, йод-негативные участки, грубая мозаика и пунктуация, ацетобелый эпителий и пр.).
Иногда проведение биопсии шейки матки не может выполняться до устранения некоторых противопоказаний:
- инфекционные и воспалительные процессы в половых органах;
- нарушения в системе свертывания крови;
- менструация.
Еще одним относительным противопоказанием к выполнению биопсии может становиться беременность. В таких случаях эта диагностическая процедура проводится не всегда.
Когда можно выполнять биопсию шейки матки при беременности
При выявлении патологических изменений в тканях шейки матки во время беременности решение о необходимости взятия биопсии всегда принимается индивидуально.
На ранних (до 12 недель) или поздних сроках такая процедура может быть небезопасна и вызывать выкидыш или преждевременное родоразрешение. Именно поэтому обычно гинекологи рекомендуют выполнять забор тканей на II триместре беременности, когда риск подобных осложнений становится наименьшим.
Если другие исследования показывают, что выявленные патологические очаги в тканях шейки матки не требуют проведения немедленной диагностики, то биопсия может выполняться уже в послеродовом периоде. В таких случаях исследование проводят спустя 6 недель после родоразрешения.
Взятие клеточного материала из шейки матки назначается врачами при выявлении ими изменений и отклонений в структуре тканей. Обычно его делают при:
- плохих результатах цитологического исследования;
- выявлении йоднегативных участков, разросшихся сосудов и прочих отклонений во время осмотра кольпоскопом;
- лейкоплакиях;
- кондиломах;
- эрозиях и полипах.
Обследование рекомендуется проводить сразу после завершения менструации или на 7-13 день от ее начала.
Взятие тканей для исследования противопоказано:
- при воспалительных процессах, развивающихся в шейке матки и во влагалище;
- во время менструации;
- при заболеваниях, связанных с проблемами свертываемости крови.
Также его с осторожностью назначают беременным женщинам.
Биопсия шейки матки проводится при любых патологических изменениях ее поверхности и входит в обязательный алгоритм верификации заболеваний шеечного отдела.
Заболевания шейки матки, при подозрении на которые проводится биопсия:
- эндоцервицит и цервицит;
- лейкоплакия;
- эритроплакия;
- эктопия или псевдоэрозия;
- папилломы шейки матки;
- дисплазия;
- эктропион;
- полипы;
- рак.
Результаты биопсии и цитологии оцениваются вместе. При подтверждении воспалительного процесса без атипии, например, при эндоцервиците, проводится местное лечение антисептическими и противомикробными препаратами.
Если гистологическое исследование после биопсии выявило эктопию – перемещение цилиндрического эпителия эндоцервикса на влагалищную часть шейки матки – проводят хирургическую деструкцию участка с помощью жидкого азота, лазера, радиоволн или химических препаратов.
Такой же тактики придерживаются и при папилломатозе шейки матки.
Такие патологии, как лейкоплакия, эритроплакия, дисплазия чаще всего требуют именно конизации – иссечения участка тканей, пораженных вирусом папилломы человека.
Лишь в некоторых ситуациях проводится деструкция. Но учитывая негативные данные статистики по предраковым и раковым заболеваниям, гинекологи предпочитают инвазивные методы лечения щадящими способами даже у нерожавших пациенток.
Именно по этим же причинам биопсия шейки матки проводится практически при всех визуальных изменениях покровного шеечного эпителия.
Основная цель биопсии – это исключение злокачественного перерождения тканей шейки матки.
При визуальном осмотре все изменения выглядят примерно одинаково, но только при гистологическом исследовании под микроскопом можно окончательно определить характер процесса. Биопсия необходима для выбора тактики лечения: эктопия, эндоцервицит, дисплазия и рак требуют принципиально разного подхода.
При диагностировании рака выполняется ампутация шейки или удаление маточного тела вместе с шеечным отделом.
К противопоказаниям относят:
- острое воспаление, что проявляется патологическими выделениями гнойного характера;
- наличие заболеваний свертываемости крови;
- ОРВИ и другие инфекции общего характера в острой фазе.
Проведение биопсии шейки матки во время беременности проводится согласно индивидуальным рискам. Если результаты кольпоскопии и цитологии свидетельствуют о предраковых и раковых изменениях, процедуру предпочтительнее проводят в 1 и 3 триместре.
Несмотря на всю полезность и высокоинформативность методики, биопсия имеет свои противопоказания:
- Наличие патологий крови и проблем, связанных с кровесвертываемостью;
- Непереносимость некоторых препаратов;
- Хроническая недостаточность миокарда;
- Если имеются альтернативные неинвазивные диагностические варианты, обладающие аналогичной информативностью;
- Если пациент письменно отказался от проведения подобной процедуры.
Для чего нужно делать биопсию? Можно ли обойтись другими, менее инвазивными методами исследования? К сожалению, многие патологические процессы в гинекологии начинаются незаметно и, вследствие слабой иннервации шейки матки, долгое время не проявляют себя болями.
Поэтому, биопсия важна для ранней диагностики серьезных болезней при малейших признаках «нездоровья» со стороны половых органов.
Перечислим основные показания:
- Диагностика патологических изменений структуры шейки матки (дисплазия, эктопия, эрозия). Врач может заподозрить эти изменения при гинекологическом обследовании.
- Образования на шейке матки — полипы, остроконечные кондиломы.
- Любые «подозрительные» изменения, выявленные в ходе кольпоскопии (обнаружение йод-негативных участков слизистой, грубая мозаика эпителия, белые участки после обработки уксусной кислотой).
- Аномальное разрастание сосудов.
- Нетипичные клетки, обнаруженные в Пап-мазке.
Основная цель биопсии — раннее выявление рака шейки матки, который занимает ведущее место в женской онкологии.
Противопоказания:
- воспаление слизистой оболочки матки или влагалища;
- беременность в 1 или 3 триместре;
- общие инфекции, протекабщие с повышением температуры тела;
- тяжелая патология свертывающей системы;
- хронические заболевания, которые привели к ослаблению организма.
При беременности биопсия шейки матки проводится только по экстренным показаниям: подтверждение злокачественной опухоли, которая требует скорейшей химиотерапии (а значит, прерывания беременности).
Зачатие после проведенной процедуры нужно планировать после консультации с врачом, так как плохо заживший рубец на шеке матки может привести к выкидышам или другим осложнениям беременности.
Если во время обследования у вас будут обнаружены воспалительные заболевания влагалища или шейки матки, то биопсию придется отложить до тех пор, пока воспаление не пройдет.
Ваш гинеколог может назначить дополнительные анализы для уточнения причины воспаления, либо может назначить лечение сразу, если причина воспаления ясна.
Биопсию шейки матки нельзя делать во время месячных. Если вы подозреваете, что беременны, то обязательно сообщите об этом своему врачу.
Осложнения
Естественным последствием биопсии, как и любого оперативного вмешательства, являются кровянистые выделения разной продолжительности и степени интенсивности, что обуславливается способом проведения процедуры и анатомическими особенностями женщины.
Самым «бескровным» можно назвать радиоволновой метод, а петлевая биопсия (эксцизия), напротив, вызывает обильные кровотечения.
Биопсия шейки матки имеет и такие последствия как повышенная температура из-за операционного стресса или инфекционных осложнений, а также тянущие боли в нижнем сегменте живота и в области шейки матки.
Также не рекомендуется заниматься спортом и возобновлять половую жизнь ранее недели после проведенной биопсии шейки матки. Точный срок ограничений скажет лечащий врач.
Ряд женщин после проведения биопсии жалуются на временное изменение продолжительности менструального цикла, болезненность наступивших месячных и дискомфорт при половом акте.
Самым опасным осложнением биопсии является эндометрит. Он характеризуется выраженной нарастающей интоксикацией, болями в животе и появлением зловонных маточных выделений с признаками нагноения.
К счастью, такое осложнение встречается редко. Его развитие обычно связано с переохлаждением, несоблюдением рекомендаций врача относительно гигиены половых органов и полового покоя.
Но иногда причиной эндометрита является обострение имеющегося вагинита. Поэтому женщинам с хроническими урогенитальными заболеваниями после биопсии эндометрия нужно пить антибиотики по рекомендации врача. Такой же тактики придерживаются, если пациентка перенесла аборт.
Когда будет проводиться биопсия, какой будет выбран способ и как подготовиться к процедуре, необходимо уточнить у лечащего врача. Несоблюдение рекомендаций может негативно повлиять на достоверность исследования и повысит риск развития осложнений.
В первые дни после проведения биопсии шейки матки возможны незначительные кровянистые или коричневые выделения, которые не требуют медицинского вмешательства. Это не считается осложнением, а является нормой. К врачу нужно обращаться в том случае, если:
- В течение двух дней вечерняя температура тела поднимается выше 37,5 градусов.
- Выделения приобрели неприятный запах,
- Появилось обильное кровотечение,
- Острая боль в области поясницы и внизу живота,
- Длительность коричневых выделений более недели.
Осложнения после биопсии шейки матки встречаются очень редко, но требуют обязательного обращения к врачу.
Все осложнения, которые могут сопровождать период после процедуры делят на инфекционные и неинфекционные.
К инфекционным осложнениям относят такие проявления:
- повышение температуры тела на второй и последующие дни после биопсии;
- тянущие, колющие, ноющие боли в нижней части живота;
- гнойные выделения.
При отступлении пациентки от рекомендуемого образа жизни, а также в случае несоблюдения правил асептики и антисептики во время проведения процедуры, возможно присоединение инфекции.
Усиление выделений и приобретение ими патологического характера (неприятный запах, желто-зеленый цвет), повышение температуры и наличие боли в животе должны стать поводом для скорейшего обращения к врачу.
К неинфекционным осложнениям относят:
- Рубцевание шейки, стеноз или сужение цервикального канала. Если процедура биопсии шейки матки выполнялась и с лечебной, и с диагностической целью, то результат обширного иссечения тканей может выглядеть в виде рубцовой деформации. Для профилактики осложнений в раннем послеоперационном периоде применяют ферментные препараты (Вобэнзим, Лонгидаза). У нерожавших девушек предпочтительным способом инвазивной биопсии считается радиоволновой.
- Кровотечение. Такое осложнение биопсии регистрируют после массивного иссечения тканей. Лечение проводят в стационаре.
Ежегодное гинекологическое обследование с применением цитологического теста, исследования на половые инфекции и кольпоскопии позволяет выявить заболевания шейки матки на ранней стадии, что позволит избежать инвазивных методов биопсии.
Самым распространенным последствием подобной диагностики являются быстро проходящие кровотечения и болезненность в месте забора биоптата.
Умеренно-слабые болезненные ощущения испытывает около трети больных после биопсии.
Серьезные осложнения после биопсии обычно не случаются, хотя в редких случаях случаются и летальные последствия биопсии (1 из 10000 случаев).
Любое хирургическое вмешательство в организм может привести к осложнениям, которые связаны с инфекционным процессом или медленным заживлением раны (возможность повторных кровотечений). Какие симптомы могут указывать на это:
- болезненность внизу живота, которая не проходит, а, наоборот, усиливается;
- температура после биопсии;
- «новая волна» выделений, особенно с неприятным запахом;
- появление сгустков крови;
- аллергические проявления;
- нарушение менструального цикла;
- признаки общей интоксикации организма.
ВАЖНО. При появлении тянущих болей в животе, повышении температуры тела, кровяных сгустков или усилении кровянистых выделений из влагалища следует срочно обратиться к врачу (в ночное время суток вызвать «Скорую помощь»).
Тухлый запах после биопсии свидетельствует об инфекционном осложнении, что требует немедленного лечения курсом антибиотиков.
Обычно единственным последствием бывает кровотечение из шеечных сосудов, которыми богато снабжена шейка матки. В некоторых случаях (при несоблюдении правил личной гигиены, рекомендаций после операции) возможно инфицирование участка.
Отзывы пациентов и врачей
Гинеколог обнаружил у меня эрозию шейки. Было сильное подозрение на нехорошие клетки, поэтому назначили биопсию.
Процедуру делали в кабинете гинеколога, было неприятно, но не больно. После биопсии немножко побаливал низ живота, кровило.
Еще в гинекологии мне поставили тампон и сказали держать до вечера. На следующий день тоже были незначительные выделения, но потом все прошло.
Поэтому бояться процедуры не нужно.
Часто беспокоило неполное опорожнение, рези при мочеиспускании и прочая негативная симптоматика. Ходил по врачам, назначили биопсию мочевого пузыря. Процедура не болезненная, но приятного в ней мало. Делали через уретру, мерзкие ощущения. Нашли причину проблем, поэтому биопсия прошла не зря.
Биопсия в гинекологии
четверг, марта 3, 2016 - 12:20
Биопсия является необходимым в гинекологии методом диагностики, позволяющим определить патологию на клеточном уровне. Все чаще специалисты направляют пациенток на такие диагностические методы, как биопсия шейки матки, аспирационная биопсия эндометрия. Это связано с распространением онкологической патологии и необходимостью ее исключения, выявления на ранних стадиях. Суть биопсии заключается в прижизненном заборе клеточного материала (или участка ткани) для последующей микроскопической оценки.
Существуют следующие виды биопсии:
- пункционная – исследуемый материал получают путем забора столбика ткани при помощи иглы; может проводиться под контролем эндоскопической техники или ультразвука (прицельная биопсия);
- аспирационная – забор материала осуществляется аспиратором;
- инцизионная – участок ткани получают в ходе хирургического вмешательства;
- эксцизионная – забор материала после оперативного вмешательства из удаленных тканей.
Биопсия является высокоточным методом диагностики. Она позволяет определить клеточный состав тканей, что необходимо для диагностики онкологических, а также предраковых состояний. Данный метод исследования обычно дополняется другими, позволяет определить объем необходимого вмешательства и тактику лечения.
Показаниями к проведению биопсии в гинекологической практике являются диагностика, а также дифференциальная диагностика патологии наружных, внутренних половых органов, в том числе заболеваний эндометрия, шейки матки.
Биопсия шейки матки
Данный метод проводится при подозрении на предраковые состояния, злокачественные новообразования шейки матки. Иссечение ее участка проводится при кольпоскопическом исследовании. Это позволяет провести процедуру максимально точно.
Шейка матки представляет собой ее узкую часть, прилежащую к влагалищу. Биопсия шейки заключается в изъятии ее небольшого кусочка с целью последующего гистологического исследования. Такое исследование проводится всегда после кольпоскопии, в случае, если у врача возникли подозрения на наличие патологии шейки.
Шейка матки отличается отсутствием болевых рецепторов, поэтому обычно процедура проводится без анестезии. Определяющее значение имеет болевой порог пациентки, а процедура скорее неприятна, но не болезненна.
Подготовка
Любое исследование требует особой подготовки, и, естественно, подготовка к фгс с биопсией и мероприятия перед биопсией шейки матки существенно отличаются. Обязательно уточните у гинеколога особенности подготовительного периода. Прежде всего, необходимо сдать назначенные анализы. Обычно это общеклинические анализы крови и мочи, цитологическое исследование шейки, бакпосевы, при необходимости – ультразвуковое исследование малого таза. Если в ходе вмешательства будет применяться анестезия, следует уточнить у анестезиолога, когда можно перед процедурой пить и есть. Проводится биопсия в первой половине менструального цикла, сразу после окончания менструации.
Различают такие типы биопсии шейки матки:
- простая (пункционная) – при помощи толстой иглы получают столбик ткани;
- электрохирургическая, радиоволновая – для забора ткани используется проволочная петля с пропущенным через нее током;
- эндоцервикальный кюретаж – выскабливание эндоцервикса (слизистой шейки) при помощи кюретки;
- конизация (клиновидная биопсия) – получают большой участок ткани в виде конуса. Это наиболее обширная биопсия.
Процедура проводится следующим образом. Шейку обнажают зеркалами, затем фиксируют при помощи специальных пулевых щипцов, которые плотно ее удерживают, не травмируя при этом. Зафиксированную шейку несколько подтягивают к наружной части влагалища. Затем при помощи скальпеля иссекается необходимый участок ткани. Участок ткани должен быть конусообразной формы, вместе с патологически измененной слизистой необходимо забрать и область здоровой ткани. В случае необходимости на образованную рану могут быть наложены кетгутовые швы. Для проведения биопсии может быть использован конхотом, а также петлевой электрод.
Биопсия при эрозии
Эрозия является очень распространенной патологией шейки матки. Ее обнаружение требует осторожности и исключения онкологической патологии. Каждая пациентка обязательно должна знать, что исследование шейки не проводится «на глаз», в зеркалах, а только в ходе кольпоскопии. Если специалист назначил проведение биопсии, обязательно следует соглашаться, поскольку неправильно поставленный или неуточненный диагноз может стать причиной неэффективного лечения и развития рака.
Биопсия позволяет отдифференцировать эрозию от простоклеточной метаплазии и дисплазии. После проведения процедуры в течение нескольких дней возможны кровянистые выделения, но они не должны быть слишком обильными, не должны сопровождаться повышением температуры, сильной болью в животе. Такие симптомы требуют консультации специалиста. В большинстве случаев биопсия переносится пациентками хорошо.
Аспирационная биопсия эндометрия
Данная процедура является распространенной диагностической методикой в гинекологии. Аспирационная биопсия эндометрия применяется в диагностических целях при нарушениях менструального цикла, гормонзависимой патологии – эндометриозе, миомах матки, эндометрите.
Процедура является безболезненной, проводится амбулаторно. Для данного вида биопсии применяют инструмент – пайпель, который представляет собой пластиковый гибкий цилиндр, который вводят в полость матки. Его извлечение сопровождается созданием отрицательного давления, так в цилиндр попадает ткань эндометрия. Полученный материал отправляется на гистологическую диагностику. Точность этой методики сопоставима с диагностическим выскабливанием, но она имеет ряд преимуществ:
- проводится амбулаторно;
- обладает минимальной травматичностью, не болезненна;
- нет необходимости в расширении канала шейки;
- ткань можно получить из любого отдела матки;
- риск воспалительных осложнений минимален.
Процедура хорошо переносится, пациентка после нее трудоспособна, клинику может покинуть сразу. Дальнейшая тактика определяется результатами гистологического исследования.
Показания для аспирационной биопсии эндометрия:
- диагностика гиперпластических патологических процессов, онкопатологии;
- контроль состояния эндометрия в период гормональной терапии;
- получение участка эндометрия для дальнейшего бакисследования.
Проведение аспирационной биопсии также требует предварительной подготовки. Она включает сдачу плановых анализов, мазка из влагалища, мазка с шейки на онкопатологию, кровь на наличие возбудителей гепатитов, ВИЧ, сифилис.
Биопсия шейки матки
Методы диагностических исследований в гинекологии позволяют оценить в деталях структуры тканей репродуктивных органов с целью выбора верной тактики лечения. В зависимости от наличия нарушения целостности исследуемых объектов, использующиеся способы делят на неинвазивные и инвазивные. К неинвазивным методикам относят ультразвуковую диагностику, кольпоскопию, двуручное и зеркальное обследование, различные тесты с применением лекарственных препаратов. К малоинвазивным – забор мазков и соскобов из цервикального канала, поверхности шейки матки, биопсию. Инвазивные методики включают диагностическую гистероскопию и выскабливание, лапароскопию, зондирование матки, конизацию.
Абсолютно все способы диагностики гинекологических заболеваний широко используются врачами в практической деятельности. Благодаря широкому спектру методик диагноз становится максимально точным, а лечение адекватным. Чем больше способов использует гинеколог для верификации заболевания, тем выше шансы на успех в выздоровлении.
Многих пациенток волнует, что такое биопсия шейки матки? Данный анализ назначается довольно часто как в молодом, так и в зрелом возрасте для постановки диагноза при патологических процессах, протекающих в тканях шейки и цервикальном канале.
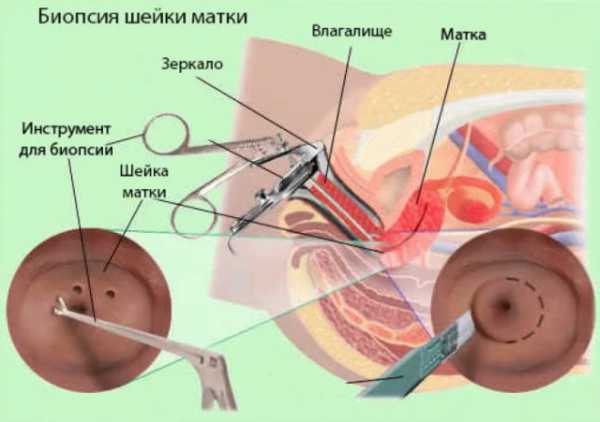
Поводом для проведения биопсии шейки матки являются изменения покровного эпителия влагалищной части и видимого участка цервикального канала. Во время проведения влагалищного исследования в зеркалах гинеколог отмечает наличие гиперемии, кровоизлияний, белесых очагов, разрастаний, папиллом, полипов. Это служит поводом для более детального исследования: кольпоскопии и цитологии. Проводится расширенный метод кольпоскопии, при котором шейка матки обрабатывается специальными реактивами, и врач может определить характер изменений, а также место для взятия биопсии. Исследование соскоба из цервикального канала позволяет оценить клеточный состав эндоцервикса и шеечной поверхности. Биопсия шейки матки является конечным этапом инвазивной диагностики. В качестве дополнительных методов применяют УЗИ, анализ крови на онкомаркеры, половые гормоны, изучение состава микрофлоры влагалища и цервикального канала путем бак. посева и ПЦР на ИППП.
Показания и противопоказания
Биопсия шейки матки проводится при любых патологических изменениях ее поверхности и входит в обязательный алгоритм верификации заболеваний шеечного отдела.
Заболевания шейки матки, при подозрении на которые проводится биопсия:
- эндоцервицит и цервицит;
- лейкоплакия;
- эритроплакия;
- эктопия или псевдоэрозия;
- папилломы шейки матки;
- дисплазия;
- эктропион;
- полипы;
- рак.
Результаты биопсии и цитологии оцениваются вместе. При подтверждении воспалительного процесса без атипии, например, при эндоцервиците, проводится местное лечение антисептическими и противомикробными препаратами. Если гистологическое исследование после биопсии выявило эктопию – перемещение цилиндрического эпителия эндоцервикса на влагалищную часть шейки матки – проводят хирургическую деструкцию участка с помощью жидкого азота, лазера, радиоволн или химических препаратов. Такой же тактики придерживаются и при папилломатозе шейки матки.
Читайте также: Как лечить лейкоплакию шейки маткиТакие патологии, как лейкоплакия, эритроплакия, дисплазия чаще всего требуют именно конизации – иссечения участка тканей, пораженных вирусом папилломы человека. Лишь в некоторых ситуациях проводится деструкция. Но учитывая негативные данные статистики по предраковым и раковым заболеваниям, гинекологи предпочитают инвазивные методы лечения щадящими способами даже у нерожавших пациенток. Именно по этим же причинам биопсия шейки матки проводится практически при всех визуальных изменениях покровного шеечного эпителия.
Основная цель биопсии – это исключение злокачественного перерождения тканей шейки матки.При визуальном осмотре все изменения выглядят примерно одинаково, но только при гистологическом исследовании под микроскопом можно окончательно определить характер процесса. Биопсия необходима для выбора тактики лечения: эктопия, эндоцервицит, дисплазия и рак требуют принципиально разного подхода.
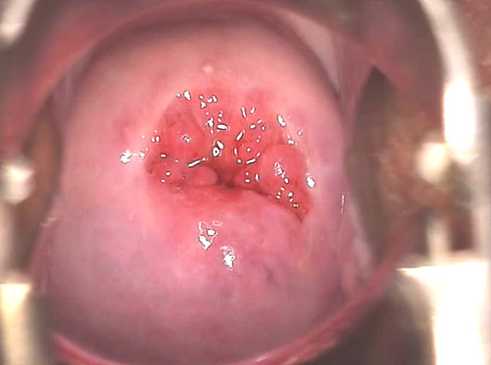
При диагностировании рака выполняется ампутация шейки или удаление маточного тела вместе с шеечным отделом.
К противопоказаниям относят:
- острое воспаление, что проявляется патологическими выделениями гнойного характера;
- наличие заболеваний свертываемости крови;
- ОРВИ и другие инфекции общего характера в острой фазе.
Проведение биопсии шейки матки во время беременности проводится согласно индивидуальным рискам. Если результаты кольпоскопии и цитологии свидетельствуют о предраковых и раковых изменениях, процедуру предпочтительнее проводят в 1 и 3 триместре.
Виды биопсии
В зависимости от результатов расширенной кольпоскопии и цитологии, врач принимает решение о виде проводимой биопсии. При наличии воспалительного мазка или эктопии выполняют менее инвазивную процедуру. Если результаты говорят об атипии, а также при наличии полипов, проводят более инвазивное вмешательство.
Биопсия шейки матки может проводится не только с диагностической целью, но и с лечебной. Гинеколог иссекает патологический участок, а после гистологического исследования и подтверждения диагноза решает о дальнейшей терапевтической тактике.
В гинекологии применяют несколько видов биопсии.
- Прицельная биопсия шейки матки. Наиболее распространенный вид исследования. Для его осуществления пользуются биопсийной иглой, обезболивание не проводят.
- Биопсия с помощью кусачек или конхотома (медицинских ножниц). Требует укола анестетика в шейку матки.
- Ножевой метод. Традиционно используется скальпель, с помощью которого иссекают необходимый кусочек. Проводят местную анестезию.
- Биопсия посредством электропетли. Выполняется с помощью нагретой электричеством проволоки. Также используют местную анестезию.
- Использование радиоволнового или лазерного ножа. Наиболее современные способы инвазивной биопсии. Врач иссекает необходимый участок и одновременно лечит шейку матки. Так удаляют полипы, папилломы. Выполняют местную анестезию или спинальную.
- Круговой метод или конизация. Для его осуществления применяют один из аппаратов: радиоволновой, лазерный, электрохирургический. Иссекают ткани циркулярно для более подробного исследования. Метод требует эпидуральной или кратковременной общей анестезии. Обычно таким способом иссекают диспластические ткани – метод одновременно и лечебный, и диагностический. Самым подходящим способом является радиоволновой, так как на границе удаления не образуются обугленные участки и это позволяет диагносту максимально точно оценить тканевой и клеточный состав.
- Выскабливание. Данную методику в качестве биопсии шейки матки применяют при полипах цервикального канала. Осуществляют под местной анестезией.
Техника проведения
Прицельная биопсия шейки матки проводится в амбулаторных условиях и не требует госпитализации. Процесс занимает не более 10 – 15 минут.
Читайте также: Что такое койлоциты шейки маткиВо время проведения прицельной биопсии женщина может ощущать лишь небольшой по интенсивности дискомфорт. Такая анатомическая особенность шейки матки, как отсутствие рецепторов боли в покровном эпителии, позволяет проводить процедуру без анестезии. Все остальные виды биопсии проводятся с использованием местного, общего или спинального обезболивания.
Инвазивные виды биопсии проводят в стационаре и нередко с госпитализацией на 1 – 2 дня.
Перед проведением манипуляции женщина проходит минимальное обследование:
- клинические анализы крови и мочи;
- оценка свёртываемости крови (гемостазиограмма);
- мазок на микрофлору и ПЦР на ИППП;
- расширенная кольпоскопия;
- онкоцитология или ПАП-тест;
- обследование на парентеральные гепатиты, ВИЧ, сифилис.
За 3 – 4 дня до проведения процедуры следует отказаться от:
- сексуальных контактов;
- местного использования лекарственных препаратов;
- приёма пищи накануне биопсии, если ожидается общий наркоз.
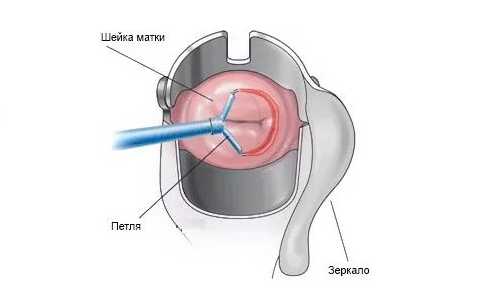
Манипуляция включает несколько этапов.
- Специалист вводит гинекологическое зеркало во влагалище.
- Шейка матки обрабатывается антисептиками, удаляются все выделения, фиксируют переднюю губу шейки щипцами.
- Вводится кольпоскоп и проводится обработка поверхности влагалищной части шейки матки реактивами. Врач оценивает границы поражения.
- При необходимости проводится анестезия.
- Осуществляется непосредственное иссечение участка, который немедленно погружается в специальную емкость и доставляется в лабораторию.
- Шейку матки обрабатывают антисептиками.
Процесс подготовки результатов занимает в среднем 1,5 – 2 недели. После получения его врач принимает решение о дальнейшей тактике лечения.
Наиболее подходящий период для проведения взятия материала – 7-14 день менструального цикла, то есть первая фаза. К наступлению следующей менструации рана полностью заживает, что препятствует ее инфицированию.Период после биопсии
После выполнения прицельной биопсии шейки матки особых лекарственных назначений врачи не применяют, но остальные разновидности требуют медикаментозной поддержки.
Для профилактики инфицирования раны назначают:
- антибактериальные препараты (Ципрофлоксацин, Орнидазол);
- иммуномодуляторы (суппозитории Генферон, Виферон);
- вагинальные свечи с противомикробным эффектом (Тержинан, Бетадин).
Спустя две недели после проведения биопсии, используют ранозаживляющие средства:
- суппозитории Депантол;
- закладывание мазей Левомеколь, Метилурацил;
- свечи с облепихой.
При любой разновидности биопсии шейки матки женщина должна выполнять ряд требований после процедуры:
- исключить применение менструальных тампонов;
- использовать вагинальные лекарственные препараты только по назначению гинеколога;
- после инвазивных методов биопсии не разрешается употребление кроворазжижающих средств;
- в течение 3 недель исключаются сексуальные контакты, посещение бассейна, пляжа, бани и прием ванны;
- физический труд и спорт должны быть максимально ограничены на протяжении 2-3 недель;
- положение сидя также следует минимизировать – это затрудняет нормальную трофику тканей шейки матки.
После осуществления биопсии женщину могут беспокоить следующие симптомы:
- кровянистые выделения на протяжении 3 – 7 дней с постепенным переходом в сукровичные;
- после конизации, массивного иссечения тканей шейки матки на 7 – 10 день отходит струп, что сопровождается возобновлением кровотечения;
- в первые 2 – 3 дня возможны незначительные болевые ощущения;
- температура тела может повыситься до отметки 37,5°С только после инвазивных методов биопсии и только в первый день после манипуляции.
При наличии болезненности следует применять нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), за исключением Аспирина.
Благодаря современным методам выполнения биопсии шейки матки даже значительные вмешательства не оказывают существенного влияния на образ жизни пациентки.

Возможные осложнения
Все осложнения, которые могут сопровождать период после процедуры делят на инфекционные и неинфекционные.
К инфекционным осложнениям относят такие проявления:
- повышение температуры тела на второй и последующие дни после биопсии;
- тянущие, колющие, ноющие боли в нижней части живота;
- гнойные выделения.
При отступлении пациентки от рекомендуемого образа жизни, а также в случае несоблюдения правил асептики и антисептики во время проведения процедуры, возможно присоединение инфекции.
Усиление выделений и приобретение ими патологического характера (неприятный запах, желто-зеленый цвет), повышение температуры и наличие боли в животе должны стать поводом для скорейшего обращения к врачу.
К неинфекционным осложнениям относят:
- Рубцевание шейки, стеноз или сужение цервикального канала. Если процедура биопсии шейки матки выполнялась и с лечебной, и с диагностической целью, то результат обширного иссечения тканей может выглядеть в виде рубцовой деформации. Для профилактики осложнений в раннем послеоперационном периоде применяют ферментные препараты (Вобэнзим, Лонгидаза). У нерожавших девушек предпочтительным способом инвазивной биопсии считается радиоволновой.
- Кровотечение. Такое осложнение биопсии регистрируют после массивного иссечения тканей. Лечение проводят в стационаре.
Ежегодное гинекологическое обследование с применением цитологического теста, исследования на половые инфекции и кольпоскопии позволяет выявить заболевания шейки матки на ранней стадии, что позволит избежать инвазивных методов биопсии.
Что такое биопсия матки
Биопсия матки проводится при подозрении на различные маточные патологии, в том числе и злокачественную опухоль. Процедура осуществляется с помощью медицинских инструментов, которыми специалист собирает один или несколько кусочков тканей для дальнейшего их лабораторного изучения. Только анализ биопсии матки позволяет наиболее точно определить наличие онкологических заболеваний, дисплазии и других патологий гинекологического характера.
Как правило, процедура проходит практически безболезненно и не требует применения анестезии. Небольшой участок ткани, необходимый для исследования, отщипывается с поверхности шейки матки или ее полости. После проведения биопсии возможно появление несильных тянущих болей в нижней части живота, которые достаточно быстро проходят и не требуют никакого специального лечения.
Когда назначается
Биопсия матки проводится в случаях, если на гинекологическом осмотре врач обнаруживает какие-либо недуги или нарушения в нормальной работе половых органов. А также процедура может назначаться после обследования влагалищного мазка и обнаружения в нем патологических изменений.
Положительные результаты тестов на заболевания, передающиеся половым путем, и папилломовирус тоже являются причиной направления пациентки на биопсию матки.
Большинство папилломовирусов обладают высоким онкогенным риском и могут вызвать развитие злокачественных опухолей.Основные показатели, при которых назначается биопсия матки:
- подозрительные изменения в шейке матки при кольпоскопии;
- эрозия шейки;
- негативные анализы на цитологию;
- наличие полипов на шейке или теле матки;
- выявление лейкоплакии;
- наличие кондилом.
Для чего нужна
Биопсия представляет собой углубленный анализ на наличие раковых клеток и ряда других патологий. Именно эта диагностика позволяет специалисту составить полный анамнез болезни и назначить грамотное ее лечение.
К противопоказаниям биопсии относятся:
- общие воспалительные или инфекционные процессы в организме;
- заболевания, связанные с нарушениями свертываемости крови;
- анализ переносится и в случае начала менструации.
Так как после проведения этого анализа на поверхности матки может оставаться небольшая рана, которой желательно зажить к началу следующей менструации, тест назначается на первые дни цикла. Тем не менее наличие серьезных патологий, при которых требуется срочное подтверждение болезни или проведение операции, допускает биопсию матки в абсолютно любой период цикла.
После процедуры женщина может ощущать дискомфорт, также отмечаются несильные влагалищные кровотечения и тянущие боли внизу живота. Такие симптомы являются нормой и проходят самостоятельно.
Подготовка к проведению
Перед тем как назначить биопсию матки, пациентке необходимо пройти ряд обязательных анализов. К ним относятся:
- мазок на наличие различных инфекционных болезней;
- анализ на ВИЧ-инфекцию;
- тест на наличие гепатита С и В;
- анализ крови на RW.
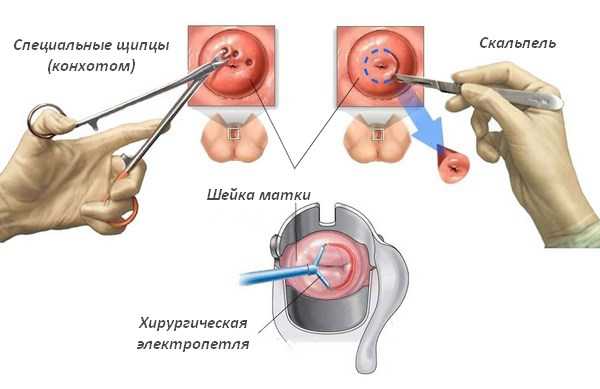
Разновидности проведения
Биопсия матки может осуществляться несколькими основными способами. Наиболее распространенным является щипцевой сбор материала, который не требует применения анестезии и дальнейшего сшивания швов.
Самый достоверный – ножевой забор ткани. Метод достаточно травматичный, требует применения местного обезболивания и накладывания швов на травмированный участок, но весьма результативный. Применяется в случаях необходимости подтверждения диагноза, когда все остальные методы показывают неточные результаты.
Нередко применяется и радиоволновой метод получения материала для биопсии при помощи специального аппарата. Способ наименее травматичный и совершенно безболезненный, но может спровоцировать обильные и длительные выделения в период реабилитации. Кроме того, биопсия, проведенная данным методом, становится помехой к назначению дальнейшего гистологического исследования.
Кюретажные выскабливания проводят с целью проведения анализа биопсии слизи эндоцервикса, эндометрия матки или тканей с поверхности цервикального канала.
Конизаця – разновидность анализа, при котором забирается наиболее обширный фрагмент тканей для лабораторного исследования.
Для биопсии с применением внутривенной анестезии требуется довольно серьезная подготовка, как к любому другому хирургическому вмешательству. При этом запрещено употреблять пищу в течение 12 часов и пить в течение 2-3 часов до процедуры.
Болезненность и продолжительность
Многие женщины интересуются, как делают биопсию и болезненна ли она?
Как правило, процедура достаточно безболезненна и проводится без использования анестезии. В целом же все зависит от объема вмешательства, тяжести заболевания и болевого порога самой пациентки.
Следует отметить, что на поверхности шейки матки нервных окончаний нет, поэтому забор необходимых образцов с этого органа проходит совершенно безболезненно.Если же требуется обширная операция, при которой планируется взять сразу несколько образцов для дальнейшей биопсии матки, а сама женщина сильно волнуется, применяется местное обезболивание.
Такое малоинвазивное вмешательство в среднем не превышает 40 минут. При проведении биопсии в кабинете специалиста, пациентка имеет право получить 1–2 больничных дня для полной реабилитации. В случае если проводилась более тяжелая стационарная биопсия полости матки, период восстановления и продление больничного листа возможно до 10 суток.
Результаты проведенного анализа можно получить через 9–14 дней после операции. Расшифровкой теста и постановкой диагноза, основываясь на полученных результатах, занимается исключительно специалист.
При отсутствии каких-либо осложнений следующий визит к гинекологу нужно осуществить через 2–3 месяца.
Осложнения
Восстановление после проведенной процедуры может продолжаться от нескольких часов до 2–3 недель. Несколько следующих дней у пациентки отмечаются мажущие кровянистые выделения, и дискомфорт в нижней части живота. В первые дни после операции, с целью снижения болевого эффекта, женщине могут назначаться обезболивающие препараты.
Более тяжелые последствия, появление которых возможно после проведения биопсии:
- порезы и повреждения шейки и тела матки;
- воспалительные или инфекционные процессы;
- сильные боли в нижней части живота;
- повышение температуры тела свыше 38 градусов;
- обильные кровотечения несколько дней подряд, по интенсивности их можно сравнить с менструацией;
- выделения желтоватого, коричневатого, зеленоватого оттенков, имеющие неприятный запах, свидетельствуют о наличии нарушений в реабилитационном процессе.
Профилактика
Для того чтобы избежать большинства осложнений после проведения процедуры, всем женщинам рекомендуется придерживаться ряда несложных профилактических действий.
- На срок не менее 2 недель надо постараться исключить любые физические нагрузки. Отложить необходимо не только поднятие тяжестей, но и занятие бегом, а также посещение спортзала и бассейна.
- Возвращение к половой жизни должно быть постепенным и начинаться не ранее, чем через две недели после операции. Такое ограничение необходимо, поскольку поврежденные после проведения биопсии ткани становятся чрезвычайно чувствительными и восприимчивыми для различного рода инфекций.
- В следующие 10–14 дней после операции следует воздержаться и от принятия горячих ванн (их следует заменить на ежедневный душ), посещение бани и сауны. Запрещено также купание в водоемах и длительное пребывание под открытыми солнечными лучами.
- Не рекомендуется в восстановительный период и употребление такого медикамента, как аспирин. Препарат разжижает кровь, поэтому может спровоцировать обильные кровотечения и длительное заживление ран. Аспирин категорически не подходит в качестве обезболивающего после проведения различных операций.
В целом, можно сказать, что такой анализ, как биопсия шейки матки имеет минимум побочных эффектов и при этом обладает высокой точностью. Поэтому в последнее время большинство специалистов выбирают именно его.
Читайте также: Кюретаж полости матки
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе