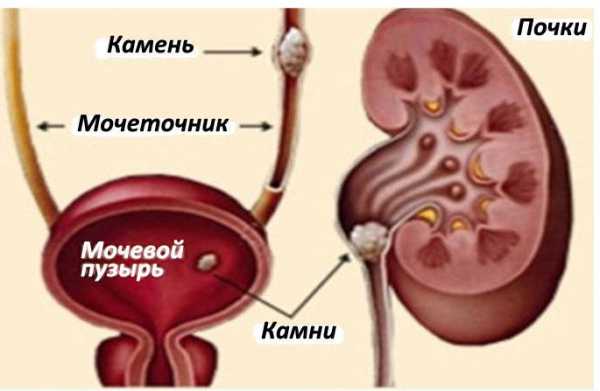
Структурные неспецифические изменения в почках
Что значит неспецифические структурные изменения в почках - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Шоковая почка – это медицинский термин, характеризующий патологическое состояние, изменения структурные, функциональные во внутреннем органе, реакцию всего тела на них. Применяется он для обозначения острой почечной недостаточности, одной из её форм и последствий. Точные критерии, которые указывают на то, что у человека шоковая почка, позволяют использовать термин в строго ограниченных случаях. Но услышать его можно часто, поскольку в 80% случаев почечной недостаточности наблюдается это состояние.
Структурные изменения
Если термин «шоковая почка» прозвучал, значит, наблюдаются такие изменения в органе:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- корковый слой становится тоньше нормы;
- к нему поступает меньше крови;
- усиливается приток крови к мозговому веществу;
- в тканях почечных канальцев появляются изменения дистрофического характера.
Стенки клубочков теряют способность к фильтрации. Патология шоковой почки развивается на фоне сепсиса, травм, потери крови. Есть риск появления этих изменений при операциях, при длительном обезвоживании, в том числе на фоне рвоты, диареи, при тепловом ударе, в случае сильных ожогов и прочее.
Нарушение синтеза урины
Анурия, которая наблюдается при шоке почки, острой почечной недостаточности — это опасное состояние, нарушение механизма саморегуляции, огромная нагрузка. Будучи чрезмерной, она может привести к некрозу тканей внутреннего органа. Стресс, шок – именно это испытывает тело. Без последствий это состояние мало для кого проходит, хотя, если провести аналогию с дикой природой, в которой у животных часто нет возможности пить воду, разграничивать территорию мочеиспусканием, может показаться, что нет в нём ничего страшного, в случае с человеком, всё по-другому.
На самом деле это не совсем так. Обезвоживание, остановка мочеобразования, связанная с недостаточным количеством поступающей в тело жидкости, может быть первопричиной потери стенками клубочков способности к фильтрации. В организме человека гомеостаз поддерживается также потоотделением. Эта физиологическая особенность должна быть учтена. Сравнительный анализ без этого невозможен. Многие животные гибнут в период засухи, что мешает исследованиям учёных. Анурия, состояние шока почки на фоне острой почечной недостаточности, причины появления – малоизученная область. Тем не менее существуют эффективные методы терапии, что позволяет решать возникающие проблемы, снижать показатели летального исхода, в ветеринарии в том числе.
Влияние на состояние организма
При нарушениях синтеза мочи в теле многое меняется. Прежде всего, состав крови. Питание каждой клетки становится другим. Прекращается вывод токсинов. Стандартные химические реакции прерываются, становятся невозможными. Тело полностью меняется, остаётся на некоторое время без полезных веществ, нужных для жизни. Головной мозг посылает сигналы, вырабатывает ферменты, направляет импульсы и может не получать ответа от тканей, органов.
От того, насколько быстро врачам удастся восстановить нормальную работу органа, вывести человека из состояния шоковой почки, многое зависит. Изменения могут быть обратимыми и не обратимыми, но помимо этого большой нагрузке подвержены другие органы. Иногда развитие состояния шоковой почки приводит к летальному исходу. На фоне одного патологического процесса формируется другой. Часто это — трепетание желудочков сердца. Повышение уровня калия в крови приводит к ухудшению работы этого органа, к смерти человека.
9 основных симптомов
Первым признаком является снижение объёмов суточной мочи, несмотря на то, что объёмы поглощаемой жидкости в норме. Начинается олигоанурическая стадия, которая длится от 7 до 10 дней. Человек может заметить такие симптомы:
- снижение объёма суточной урины до 500 мл или полная остановка выработки;
- во всём теле чувствуется слабость;
- голова кружится;
- периодически тошнит, появляются сильные позывы к рвоте;
- проявляются парестезии;
- судороги, подёргивания в мышцах;
- сухожильные рефлексы ослабевают;
- появляются отёки;
- возможна уремическая кома.
После олигоанурической наступает полиурическая стадия: синтез урины и мочеиспускание нормализуется. Сначала моча слабо окрашена, при лабораторных исследованиях заметна низкая её плотность. Однако вскоре это меняется. Длится полиурическая стадия до двух недель, завершается выздоровлением. Период полной реабилитации занимает от 6 месяцев и дольше.
Лечение патологии
Диагностировать шоковые почки позволяет анализ крови, урины – меняется их биохимический состав. Изменения в размерах и структуре органа определяются при помощи УЗИ. Измерение артериального давления выступает в качестве вспомогательного метода диагностики. Лечение сводится к выяснению и устранению причин развития патологии, к снижению степени проявления, улучшение общего состояния. Применяется антидотовая терапия, противошоковая, дезинтоксикационная.
Латентное течение пиелонефрита
Одним их самых опасных заболеваний мочевыделительной системы человека считается латентный пиелонефрит. Чтобы разобраться в механизме развития этой патологии, а также в её последствиях, стоит детально изучить факторы появления данной формы болезни, её основные симптомы, а также необходимые методы диагностики и современные стратегии лечения.
- Факторы и формы развития заболевания
- Нюансы латентной формы, её симптоматика
- Диагностика и лечение
Факторы и формы развития заболевания

Одной из главных причин пиелонефрита всех форм является бактериальное поражение кишечной палочной, стафилококком или стрептококком. Они способны активно проникать в выделительную систему с помощью тока крови. В большинстве случаев латентный пиелонефрит протекает без наличия ярко выраженной симптоматики.
Девочки страдают заболеванием в разы чаще. Это обусловлено некоторыми особенностями анатомической структуры их мочеиспускательного канала. Ещё пиелонефрит часто наблюдается у молодых девушек в результате переохлаждений и у беременных женщин, у которых болезнь можно объяснить различными изменениями гормонального фона и сдавливанием маткой составляющих мочевыводящей системы.
Патологию можно разделить на две формы, в зависимости от пути развития:
- В результате перенесённого острого пиелонефрита. Это наиболее распространённый вариант формы развития латентной формы заболевания. Переход острой стадии в хроническую происходит почти в половине случаев. Это объясняется отсутствием своевременной диагностики и лечения. Вслед за острой формой пиелонефрита наступает стадия ремиссии. Во время неё полностью исчезает симптоматика патологии. По этой причине врачи ошибочно могут полагать, что заболевание излечено. Тем не менее, воспалительные процессы продолжают активно прогрессировать и распространяться по тканям почек. В результате этого наблюдается появление латентной формы пиелонефрита.
- Как автономная болезнь. Именно этот вариант развития патологии является наиболее опасным. Пациент в течение длительного времени может ничего не подозревать о наличии воспалительных процессов в почках. В данном случае пиелонефрит обнаруживается случайно, в результате профилактического анализа мочи или во время перехода больного на стационарное лечение по причине какой-либо сопутствующей патологии.
Не смотря на латентное течение заболевания, за несколько лет оно способно сильно изменить клеточные структуры почек. Это проявляется увеличением количества фиброзной ткани, а также снижения исправно работающих клубочков. Эти изменения негативно влияют на основные функции органа. По этой причине в организме пациента происходит накопление метаболических отходов.
Конечным итогом латентного пиелонефрита считается развитие острой почечной недостаточности, которая может привести к смерти пациента. Поэтому важно знать причины заболевания и стараться их избегать, чтобы сохранить почки в здоровом состоянии.
Нюансы латентной формы, её симптоматика
Течение пиелонефрита характеризуется отсутствием специфических симптомов наличия инфекционного поражения мочевыделительной системы.
При этом у пациента нет следующих признаков:
- болевых ощущений в поясничном отделе, даже после постукиваний;
- частых мочеиспусканий небольшими порциями;
- полиурии в ночное время суток.
Тем не менее, некоторые неспецифические признаки у больного всё же могут присутствовать в той или иной мере выраженности.
К ним можно отнести:
- общую слабость;
- субфебрильную температуру тела;
- вялость;
- падение работоспособности;
- головные боли;
- периодические головокружения.
Подобное протекание заболевания продолжается в течение длительного времени. Первый раз оно может показать себя, когда большая часть тканей почек поражена необратимыми процессами. При этом активно развивается артериальная гипертония и такое заболевание кровеносной системы, как анемия. Без своевременной диагностики можно наблюдать развитие дальнейших осложнений, среди которых чаще всего встречается инсульт, инфаркт и дыхательная недостаточность.
Повреждение одной почки приводит к гипертрофии этого же органа с другой стороны. При этом поражённый орган сильно сморщивается и уменьшается в размерах. Со временем компенсаторная функция здоровой почки значительно снижается и развивается двухсторонний хронический пиелонефрит. Это провоцирует развитие тяжёлых поражений выделительной системы организма человека и может приводить к его смерти.
Диагностика и лечение
Данное заболевание зачастую выявляется в результате планового осмотра человека или при наличии сопутствующих болезней. Тем не менее, существует список показаний, наличие которых должно стать сигналом для обращения к специалистам.
К ним относятся:
- устойчивое чувство слабости;
- падение работоспособности;
- снижение уровня аппетита;
- повышение показателей температуры до 38 градусов;
- ощущение озноба;
- редкие тупые боли в поясничной зоне;
- частые мочеиспускания.
Основными инструментальными и лабораторными методами диагностики в данном случае являются:
- общий и биохимический анализ мочи;
- периодическая бактериурия и лейкоцитурия;
- определение плотности урины;
- ультразвуковое исследование;
- рентгенологический осмотр;
- компьютерная томография.
Своевременная диагностика заболевания позволяет приступить к лечению латентного пиелонефрита на ранних стадиях. Это значит, что прогноз на полное выздоровление достаточно высок.
Основными принципами лечения данной патологии принято считать антибактериальную терапию и стабилизацию рациона питания больного. Это позволит ликвидировать очаги болезнетворных бактерий, а также нормализовать обменные процессы в организме пациента.
Антибиотики необходимо подбирать с отсутствием побочных эффектов, которые связаны с мочеполовой системой. Это необходимо для того, чтобы значительно снизить нагрузки на поражённые участки почек. При этом в комплексе стоит использовать препараты, которые улучшают кровоток в органе.
Во время терапии латентной формы пиелонефрита стоит полностью исключить:
- Вредные привычки.
- Перепады температуры.
- Применение медикаментов, которые в той или иной степени негативно влияют на почки.
Паренхима почки что это такое: диффузные и неспецифические структурные изменения, чем грозит
Основные функции в системе мочевыделения принадлежат паренхиматозной ткани почек, а при нарушениях в ее работе развиваются тяжелые заболевания. Но о том, где расположена паренхима почки, что это такое и как она работает, знают немногие.
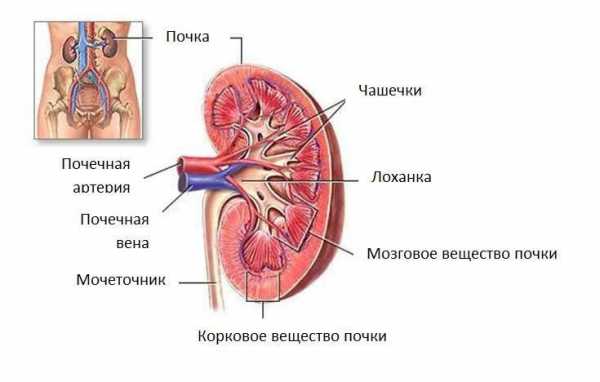
Внутренняя организация почек
Под соединительнотканной почечной капсулой находится самая важная структура — паренхима, состоящая из структурных элементов (нефронов). Различают 2 слоя этой ткани:
- Корковый. Это внешняя более плотная часть органа. Паренхиматозная ткань в корковом слое состоит из микроскопических образований — клубочков. Каждый из них образован сильно извитыми капиллярами, через стенки которых из крови фильтруется жидкость, содержащая отходы метаболизма и неусвоенные организмом вещества. Из капсулы, окружающей каждый клубочек, первичная моча по канальцам поступает в нижележащий слой.
- Мозговой. Он находится под корковым в глубине органа. Образующие его канальцы объединены в конические формирования — пирамиды. При прохождении по канальцам часть воды из поступившей туда жидкости всасывается в окружающие ткани, а концентрированный остаток образует вторичную мочу. Вершина каждой пирамидки заканчивается почечным сосочком, в который выводятся канальцы нефронов. Из сосочков моча вытекает в малую почечную чашечку.
Часть паренхимы, организованная в пирамиду, и прилегающий к ней корковый слой называют долей. В человеческой почке может быть 7-24 доли, разделенных почечными столбами. Это образование сложено из вещества коркового слоя. По столбам пролегают русла кровеносных сосудов, приносящих к органу кровь, которую нужно очистить, и выводящие чистую.
Если в паренхиматозной ткани возникают специфические или неспецифические структурные изменения, нарушается весь процесс фильтрации крови. Накапливающиеся в организме вещества, которые должны быть выведены, постепенно отравляют его, приводя к проявлениям и симптомам заболеваний.
Определив, что такое паренхима почки, обратим внимание и на ее основные функции:
- выделительная;
- регулирующая водно-солевой и кислотно-щелочной баланс крови;
- метаболическая и эндокринная, заключающаяся в образовании биоактивных веществ (ренина, эритропоэтина).
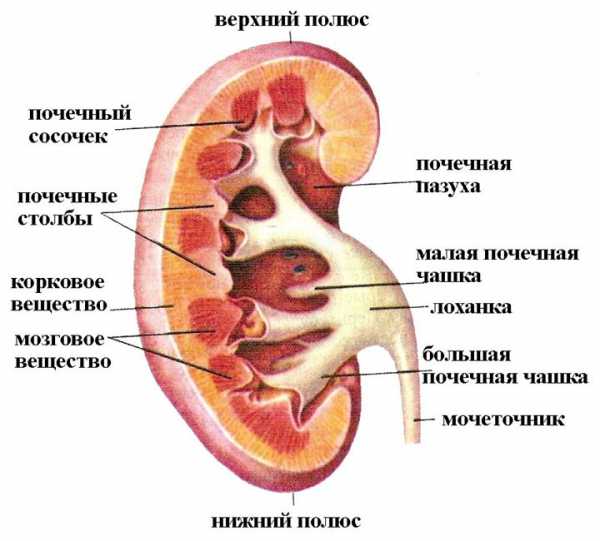
Измеряемые показатели
При прохождении УЗИ пациентам приходится слышать, что толщина паренхимы почки отличается от нормы. Нормальными показателями в этом случае считают 15-25 мм для молодых взрослых, и около 11 мм — у пожилых (после 60 лет). У детей толщину паренхимы измеряют, когда рост их достигнет 1 м. В этом случае за норму считают 9-10 мм, а по мере роста показатели приближаются к значениям, указанным для взрослых.
Но насколько опасен показатель «измененная паренхима почек» и что это такое, пациенту врач пояснит индивидуально: это часто свидетельствует о заболевании. Нормальная толщина паренхиматозной ткани меняется при:
- инфекциях;
- онкологии;
- воспалениях;
- в результате неправильного или неадекватного лечения;
- после удаления 1 почки.
В зависимости от особенностей изменения толщины различают их разные типы.Что такое диффузные изменения и очаговые, легко понять из следующего сравнения:
- При диффузном равномерно меняется общий размер органа. Поражается большая часть почечной ткани, поэтому симптомы быстро нарастают и побуждают пациента обратиться к врачу. При тонкой паренхиме орган уменьшается в толщину, длину и ширину, а при слишком толстой эти показатели увеличиваются. В норме они составляют 3-4 см, 11,5-12,5 см и 5-6 см, соответственно. К диффузным аномалиям приводят воспалительные процессы в корковом слое, атеросклеротические бляшки в пирамидальных структурах, образование камней или гиперэхогенных включений.
- При очаговом избыточно разрастается ограниченный участок паренхимы. Остальная ткань сохраняет свои функции, болезненные симптомы проявляются незначительно. Чаще всего к врачу человек приходит, когда разросшаяся ткань начинает сдавливать сосуды или мочевыводящие пути. В это время появляются признаки почечной недостаточности. Очаговые изменения могут быть вызваны онкологическими болезнями, аденомой, кистой или ангиомиолипомой.
 Что такое паренхима почки
Что такое паренхима почки Заболевания, отражающиеся на паренхиме почек
И очаговые, и диффузные изменения почек сопровождают разные болезни. При обнаружении любого из этих типов врач дает направление на подробное обследование состояния органа. Из-за разнообразия причин, вызывающих аномалию, назначить правильное лечение можно только при выявлении причина изменения толщины паренхиматозной ткани.
Туберкулез
На начальной стадии изменения паренхимы почки почти незаметны при УЗИ, в более развитом состоянии обнаруживают кальцинаты (скопления извести, заменяющие омертвевшие участки ткани). По мере прогрессирования туберкулеза диагноста удается визуализировать изменения почечных сосочков и нарушение архитектуры (внутреннего строения).
Паренхима почек включает в себя полости, заполненные гноем или мочой, которая не может нормально выводиться по канальцам. В конечной стадии туберкулеза размеры больного органа уменьшаются, поверхность выглядит сморщенной, а толщина почечной ткани снижается (до 7 мм). Структура ее при этом напоминает множественные кисты небольшого диаметра.
Опухолевый процесс
Опухоль, локализованная в паренхиматозной части почки, начинает расти из клеток внутреннего слоя канальцев и имеет деление на разные типы по месту ее роста. Рак почки имеет 4 выраженные стадии:
- новообразование не выходит за видимые размеры почки, не имеет метастазов;
- опухоль все еще не превышает размеры почки, но истончение паренхимы уже можно обнаружить;
- размеры разрастания начинают превышать толщину и ширину почки, орган изменяет очертания, начинают появляться метастазы (в регионарном лимфоузле);
- размеры карциномы становятся больше, а метастазы образуются и в других органах.
Мочекаменная болезнь
Для МКБ характерно образование конкрементов в лоханочной части органа. Внутри мозгового вещества кристаллы не образуются, но из-за сниженного оттока мочи из органа чаще всего на УЗИ определяют умеренные диффузные изменения в почках.
Из-за развития сопутствующих воспалений (пиелонефрита) страдает весь паренхиматозный слой. При хронизации воспаления почка сморщивается и частично утрачивает свои функции. При подозрениях на наличие конкрементов (тупые боли в пояснице, наличие крови в анализах) желательно обследоваться и начать лечение, пока камень не стал причиной изменений в почечной ткани.
Симптомы поражения паренхимы и перспективы лечения
Любые изменения в паренхиматозной ткани приводят к нарушению ее основных функций. Из-за этого среди первых симптомов возможно появление признаков общей интоксикации организма:
- слабость;
- тошнота;
- головные боли;
- повышение температуры.
У больного человека изменяется частота мочеиспусканий и объем выделяемой при этом жидкости. Цвет и запах мочи меняются. При сильных процессах, разрушающих ткань почки (рак, туберкулез) в моче визуально определяется наличие крови (цвет меняется на красноватый, бурый) или гноя. Из-за снижения балансирующей функции почки в тканях всего организма нарушается нормальный отток воды, появляются отеки (на лице, конечностях), повышается АД.
Похожие симптомы сопровождают диффузные изменения синусов почек (чашечек, лоханок), поэтому перед лечением необходима консультация с урологом и проведение тщательного обследования. Для диагностики применяют и исследования анализов мочи и крови, и аппаратные процедуры (УЗИ, КТ и пр.)
Прогноз своевременно начатого лечения благоприятен. На начальных стадиях диффузные изменения паренхимы почек легко минимизируются. Если сохраняется только часть больного органа, то он постепенно начинает функционировать, справляясь с нагрузками. При удалении 1 почки (при раке) часть ее работы компенсирует сохранившаяся парная. Она при этом увеличивается в размерах.
Восстановление функций идет не из-за появления новых нефронов, а потому, что сохранившиеся элементы паренхимы немного утолщаются и приобретают способность фильтровать большие объемы крови. Удаление кальцинатов при туберкулезе не производят — соли сами растворяются по мере возвращения органа к работе.
Структурные неспецифические изменения почек
Почка представляет собой сложный аппарат, выполняющий ряд жизненно важных функций, обеспечивающих нормальную жизнедеятельность организма. Каждый структурный элемент этого органа участвует в процессе фильтрации плазмы крови, в результате которой, образуется продукт жизнедеятельности – моча. Существует множество заболеваний почек, хроническое или острое течение которых, оказывает повреждающее действие, на тот или иной структурный элемент, вызывая диффузные изменения почек.
Структура почки
Чтобы понять, что такое диффузные изменения, необходимо разобраться в функциональном строении почечного аппарата.
При изучении строения почки, в первую очередь выделяют паренхиму (основную почечную ткань) и чашечно-лоханочную систему (ЧЛС). В структуре паренхимы следует выделить корковое вещество, состоящее из нефронов (клубочков, окруженных капсулой) и мозговое вещество, состоящее из мочевых канальцев, именно здесь происходит образование мочи. Чашечно-лоханочная система служит для аккумуляции и выведения образовавшейся урины.
Артериальная кровь проходит по длинным и тонким артериям, формирующих клубочек, где происходит первичная фильтрация, а затем поступает в мочевые канальцы, которые обеспечивают всасывание (реабсорбцию) отфильтрованных полезных веществ (глюкоза, витамины, минеральные вещества). Таким образом, достигается максимальное очищение плазмы с минимизацией потерь полезных веществ.
Строение почки
Любые изменения в структуре почки, в 90% случаев, являются следствием патологических процессов, приводящих к нарушению их функций. Поэтому, обнаружение диффузных отклонений в тканях при проведении УЗИ или других диагностических процедур, требуется выполнить комплекс диагностических мероприятий, направленных на выявление причин, вызвавших эти изменения.
Важно! Через почки ежесуточно проходит от 150 до 180 литров жидкости, образующих в результате реабсорбции 1,5–1,8 литра мочи.
Обнаружение диффузных изменений нельзя считать диагнозом, поскольку любые структурные отклонения в тканях органа являются лишь свидетельством влияния неких патологических процессов, в результате которых, происходит нарушение работы почек.
В зависимости от зоны локализации диффузных изменений различают следующие структурные нарушения:
- тела почки;
- паренхимы;
- синусов;
- чашечно-лоханочной системы.
Значительную роль, в плане диагностики, играет характер структурных изменений, позволяющий вынести первоначальный диагностический вердикт, не исключающий, однако, дальнейшее разностороннее обследование. Например, могут наблюдаться следующие отклонения:
- изменение размера почки;
- ассиметрия контуров почки;
- истончение или утолщение почечной паренхимы;
- формирование в паренхиме очагов повышенной или пониженной плотности;
- нарушения в структуре синусов;
- изменения в структуре чашечно-лоханочной системы;
- жидкость в чашечно-лоханочной системе;
- уплотнения в структуре почечной вены.
Важно! Увеличение объема чашечно-лоханочной системы у новорожденного ребенка не является патологией, так как происходит вследствие вынужденного накопления продуктов метаболизма внутри собственного организма, в период внутриутробного существования.
Дольчатое строение почки у детей также не является патологией, так как приходит в норму к 2-3 годам жизни
УЗИ, на сегодняшний день, сохраняет за собой первенство среди всех диагностических процедур ввиду доступности, высокой информативности и отсутствия противопоказаний к проведению неограниченного количества исследований. Метод основан на свойствах мягких тканей оказывать сопротивление проникновению ультразвуковых волн.
Диффузные изменения в паренхиме почек
При этом некоторое количество волн отражается, а некоторое проходит сквозь ткани, поглощаясь ими. Чем больше ультразвука отражено (гиперэхогенный участок), тем светлее оттенок на экране монитора и, соответственно, большую плотность имеет орган или его включения.
Классификация диффузных изменений структуры почек, с точки зрения ультразвукового исследования, включает в себя следующие типы изменений:
- четкие;
- нечеткие;
- умеренные;
- слабые;
- выраженные.
Диффузные изменения в ЧЛС, вызванные деформацией лоханок или синусов почек образовавшимися конкрементами, на мониторе аппарата УЗИ будут выглядеть как гиперэхогенные участки. Ткани, имеющие низкую плотность, на УЗ-мониторе отразятся как более темные участки называемые гипоэхогенные. Жидкость, находящаяся в структуре органа, например, киста, характеризуется как анаэхогенное образование.
Диффузные изменения в почках при ультразвуковом исследовании будут иметь следующие признаки:
- затемнения в паренхиме;
- гиперэхогенные зоны в ЧЛС;
- отсутствие четких контуров в паренхиме;
- затемнения в контурах почечных артерий
- анаэхогенные участки в паренхиме или ЧЛС;
- деформации контуров лоханок и почечной капсулы.
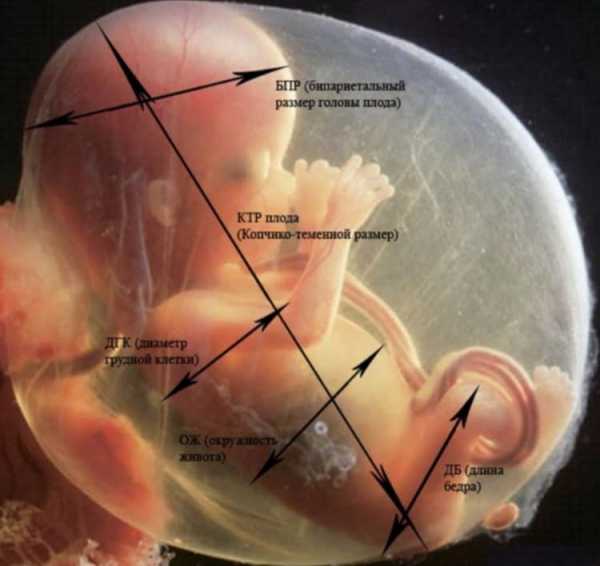
С помощью УЗИ можно исследовать функциональное состояние почек у плода на последних сроках беременности
Причины
Причины ухудшения структуры почек могут крыться в самых разнообразных патологиях или анатомических изменениях врожденных или приобретенных. Например, врожденный загиб мочеточника или искривление в результате сдавливания его в процессе беременности растущим плодом, может привести к развитию гидронефроза.
Увеличение объема чашечно-лоханочной системы, являющееся прямым признаком заболевания, при диагностике, определяют как «диффузные изменения ЧЛС». Также структурные изменения ЧЛС и синусов почки могут вызывать:
- кистозные образования в полости лоханки или чашечек;
- камни в ЧЛС;
- опухолевые образования.
Поражение синусов почек часто сопровождается болями в сердце и повышением артериального давления
Большое значение в развитии структурных нарушений синусов почек имеют воспалительные и склеротические процессы, вызывающие отечность (в случае воспаления) или атрофию (в случае атеросклеротических изменений) в сосудистой поверхности синуса. Часто, неполноценно проведенное лечение воспалительного заболевания приводит к развитию атрофических процессов.
Важно! Характерной особенностью, сопровождающей течение острой стадии заболеваний, является увеличение органа, в то время как хроническое течение – напротив, его уменьшением.
Диффузные изменения почечной паренхимы могут иметь различные проявления, в связи со структурной особенностью паренхиматозной ткани. В список заболеваний, вызывающих нарушение нормальной структуры почечной ткани, входят:
- паренхиматозная киста;
- пиелонефрит;
- гломерулонефрит;
- нефросклероз;
- туберкулез.
Паренхиматозная киста почки представляет собой врожденную или приобретенную патологию, при которой, непосредственно в основной ткани органа, образуется полостное пространство, наполненное серозным или геморрагическим экссудатом. Киста может образоваться в почке в единичном экземпляре (солитарная), но могут наблюдаться и множественные кистозные поражения (поликистоз).
Большое диагностическое значение имеет механизм образования кисты. Если кистозная полость сформировалась в результате травмы или нарушения оттока жидкости из канала нефрона вследствие обструкции кристаллами мочевой кислоты, то, как правило, такое образование носит доброкачественный характер и легко удаляется лопароскопическим методом. При диагностике киста определяется как одиночная полость, круглой или овальной формы с четкими границами, наполненная жидким содержимым.
Перекрытие просвета канальца полипами или диспластическим изменениями, например, разрастание соединительной ткани, приводит к образованию мультилокулярной кисты, представляющей собой многокамерное полостное образование с четкими контурами.
Многокамерную кисту принято считать кистозной формой рака
Пиелонефрит
Воспалительное заболевание почек, сопровождающееся повреждением основной почечной ткани и почечных лоханок. Чаще всего болезнь поражает и правую и левую почки и может иметь острое или хроническое течение.
Причинами развития пиелонефрита может послужить:
- Аденома предстательной железы. Увеличенная железа препятствует своевременному оттоку мочи из почек, способствуя развитию воспалительного процесса. Определенную роль играет также, инфицирование почки патогенными микроорганизмами, развивающимися в предстательной железе;
- Пузырно-мочеточниковый рефлюкс. В большинстве случаев, развитию пиелонефрита предшествует цистит или уретрит. В результате длительного течения этих заболеваний нарушается механизм, препятствующий обратному забросу мочи в мочеточники, что и является причиной инфицирования почек;
- Мочекаменная болезнь. Кроме нарушения оттока мочи, конкременты повреждают слизистую лоханки, способствую проникновению патогенов в ткани почки.
При визуализации состояния почек на УЗ-мониторе, при остром течении болезни, наблюдается увеличение толщины паренхимы, несоответствие размеров обеих почек, а при хроническом – неровность контуров, неоднородность (вследствие образования рубцов) и истончение структуры основной ткани. При хроническом пиелонефрите наблюдаются обширные диффузные изменения в паренхиме.
Как правило, гломерулонефрит возникает вследствие перенесенных ранее заболеваний инфекционного характера:
- ангина;
- отит;
- скарлатина;
- пневмония.
Иммунная перестройка организма, спровоцированная бактериальной микрофлорой, заставляет воспринимать собственные ткани почек как чужеродные, подвергая их атаке защитных комплексов. В здоровом организме иммунные комплексы должны нейтрализоваться в печени, если же этого не происходит, сосуды почечных клубочков подвергаются разрушительному воздействию.
При гломерулонефрите почка обычно нормального размера, но может быть увеличена. Структура паренхимы неравномерна, вследствие увеличения почечных клубочков, сосудистая система плохо определяется, могут присутствовать множественные кровоизлияния и микроскопические экссудативные полости.
Гематурия является одним из диагностических признаков гломерулонефрита
Нефросклероз
Нефросклероз – это заболевание, связанное с недостаточным кровоснабжением почек вследствие склеротического поражения сосудистой системы. Нарушение кровоснабжения приводит к постепенному отмиранию функциональных составляющих почки – клубочков и постепенным замещением их соединительной тканью.
Ввиду того что межуточная ткань имеет более плотную структуру, интенсивность оттенка при ультразвуковом исследовании имеет некоторые отличия, благодаря чему определяются обширные диффузные изменения. Кроме того, при нефросклерозе происходят атрофические изменения, приводящие к уменьшению размера органа (сморщиванию) и истончению его оболочки.
Стадии нефросклероза подразделяются на:
Атеросклеротические изменения сосудов являются основной причиной развития первичного нефросклероза
Если в заключении медицинского обследования, присутствует формулировка «первично сморщенная почка» – значит, патологические процессы вызваны атеросклеротическим поражением сосудистой системы. Вторично сморщенная почка является результатом хронических воспалительных процессов, вызывающих необратимые повреждения паренхимы:
- гломерулонефрит;
- туберкулез;
- пиелонефрит.
Важно! При нефросклерозе, почки имеют мелкозернистую поверхность, вследствие чего при проведении УЗИ контур имеет нечеткие очертания, в некоторых случаях, определяется выраженная бугристость.
Туберкулезное поражение почек, в зависимости от стадии развития, может иметь самые различные проявления:
- многоочаговое поражение всего объема паренхимы, сопровождающееся образованием капсул, наполненных некротическими массами. При УЗИ капсулы определяются как множественные кистозные образования, наполненные, в отличие от кист не экссудатом, а более плотными массами (казеозными);
- изолированные единичные очаги повреждения паренхимы;
- множественные рубцовые изменения (участки с повышенной эхогенностью). Этот процесс наблюдается при восстановлении органа после перенесенного заболевания;
- частичное или полное замещение одного из сегментов здоровых тканей почки капсулированными очагами некроза;
- поражение более 70% тканей органа.
Важно! Кроме образовавшихся капсул, при УЗИ определяется деформация чашечно-лоханочной системы, имеющая определенные сходства с аналогичной деформацией при развитии паренхиматозной кисты.
Лечение туберкулеза требует комплексного подхода, в связи с быстрым развитием устойчивости палочки Коха к применяемым препаратам.
Таким образом, понятие диффузные изменения означает довольно широкий диапазон структурных трансформаций, оказывающих негативное влияние на функциональную активность органа. Основной целью диагностических манипуляций является точная характеристика этих изменений, что позволяет с большим процентом точности выявить заболевание и разработать наиболее эффективную тактику лечения.
2pochki.com
Неспецифические воспалительные заболевания почек и верхних мочевых путей
Неспецифические воспалительные заболевания почек и верхних мочевых путей встречаются весьма часто. В их распознавании рентгенодиагностическим методам принадлежит одно из основных мест. В группу неспецифических воспалительных заболеваний почек и верхних мочевых путей входят:
-
Острый пиелонефрит;
-
Карбункул почки;
-
Паранефрит;
-
Хронический пиелонефрит;
-
Пионефроз;
-
Некротический папиллит;
-
Уретерит и др.
Смотри также:
Наличие газа в мочевых путях
ОСТРЫЙ ПИЕЛОНЕФРИТ
У больных острым пиелонефритом на обзорном снимке одна из почек оказывается несколько увеличенной в объеме: в среднем на 1,5 см в длину и в ширину. Тень почки кажется как бы разбухшей.
Экскреторная урография позволяет получить дополнительные данные относительно состояния почек и мочевых путей. При остром пиелонефрите функция пораженной почки часто оказывается нарушенной. По наблюдениям Olsson (1962), у большинства больных острым пиелонефритом в начальных периодах заболевания весьма незначительно нарушается функция пораженной почки. Согласно нашим наблюдениям, у большинства больных на урограмме отсутствует тень мочевыводящих путей с пораженной стороны или же выполнение их контрастным веществом наступает позже, чем на здоровой стороне.
Обзорная рентгенограмма устанавливает нечеткость или отсутствие контура поясничной мышцы, иногда диффузное затемнение на месте почки, пораженной острым воспалительным процессом, часто —“ореол разрежения” вокруг пораженной почки вследствие отека околопочечной клетчатки, а также небольшой сколиоз в сторону поражения.
На ретроградной пиелограмме и экскреторной урограмме отмечается подчеркнутая резкость контуров почечной лоханки и малых чашечек, что является свидетельством фиксации почки в отечной и воспалительной околопочечной клетчатке. Как при паранефрите, так и при остром пиелонефрите, протекающем с воспалительным отеком околопочечной клетчатки и почечного синуса, на ретроградной пиелограмме или экскреторной урограмме отмечается резкое ограничение движений либо полная неподвижность почки при дыхании больного. Особенно рельефно этот признак выявляется на двусторонней ретроградной пиелограмме, сделанной при дыхании, в то время как на здоровой стороне отмечается удвоение теней лоханки и чашечек при диапазоне их смещения на 2,5—4 см, на больной стороне тени лоханки и чашечек как при глубоком вдохе, так и выдохе не смещаются и остаются на одном и том же месте либо смещение теней весьма незначительное — на 0,5—1 см (рис. 152). Для определения этого феномена — подвижности, сменяемости почек — следует производить два снимка на одной пленке во время глубокого вдоха и выдоха.
Рис. 152. Двусторонняя ретроградная пиелограмма. Мужчина 39 лет. Правосторонний острый пиелонефрит. Снимок сделан на одной пленке при вдохе и выдохе. Справа подвижность почки резко ограничена, слева — удвоение теней лоханки и чашечек, указывающее на нормальную подвижность почки.
КАРБУНКУЛ ПОЧКИ
Если перинефритические изменения являются умеренными, то карбункул почки на обзорном снимке может быть виден как очаговое выпячивание контура почки или как увеличение размеров ее. Выпячивание контура почки, обусловленное карбункулом, может комбинироваться с изменениями в параренальной клетчатке. Изменения на обзорной рентгенограмме могут в таком случае быть подобны тем, которые наблюдаются при опухолях, инфильтрирующих околопочечную клетчатку.
Пиелография и урография могут дать ценные сведения о распространении воспалительного процесса в почке. Карбункул почки пиелографически выявляется феноменом сдавления чашечки и лоханки либо ампутацией одной или нескольких чашечек подобно опухоли почки; иногда отмечается смещение почки (рис. 153, а).
Рис. 153. Ретроградная пиелограмма. Женщина 28 лет. Карбункул правой почки, а — до лечения антибиотиками большой воспалительный инфильтрат сдавил лоханку и отодвинул кверху нижнюю чашечку; б — спустя 11 дней от начала лечения; инфильтрат рассосался.
Урография и пиелография могут показать не только симптомы экспансивного процесса в почке, но и признаки дискинеза лоханки и мочеточника (сильные сокращения с быстрым опорожнением верхних мочевых путей), которые не наблюдаются при невоспалительных процессах.
Если карбункул, абсцедируясь, вскроется в лоханку или чашечку, на пиелограмме за пределами чашечно-лоханочной системы можно обнаружить дополнительные тени в результате заполнения полости распавшегося карбункула контрастной жидкостью. Если же произойдет рассасывание воспалительного инфильтрата в почке, вызванного карбункулом, то на пиелограмме это будет выявляться восстановлением морфологического вида чашечно-лоханочной системы (рис. 153, б).
По мнению Olsson (1962;, полезной для диагностики может оказаться почечная ангиография. Автор наблюдал у больных с большим почечным абсцессом на ангиограмме в артериальной фазе смещение сосудов, а на нефрограмме дефект наполнения, напоминающий кисту или туберкулезную каверну.
Карбункул почки может выявляться на ангиограмме гиперваскулярным очагом в почечной тени, наподобие того, какой иногда приходится наблюдать в отдельных частях почки при пиелонефрите. Гиперваскулярная зона карбункула может локализоваться в большой хорошо отграниченной части почки. Сосуды в гиперваскулярной зоне нормальны и совершенно не напоминают сосудов, встречаемых в узлах злокачественной опухоли.
При остром и подостром пиелонефрите весьма часто на пиелограммах чашечки, лоханка и верхняя часть мочеточника оказываются вытянутыми и равномерно суженными в результате воспалительной инфильтрации почечной паренхимы, почечного синуса и стенок мочеточника.
ПАРАНЕФРИТ
Паранефритический процесс может распространиться вокруг почки, но в большинстве случаев он локализуется по задней поверхности ее и в нижней части. Эта особенность обусловлена анатомическим строением жировой капсулы почки, которая по задней стороне почки много массивнее, а также тем, что больные обычно долгое время лежат на спине.
Рентгенологические данные значительно варьируют в зависимости от патологоанатомических особенностей процесса и стадии болезни. Течение болезни можно проследить динамически, периодически проводимыми рентгенологическими исследованиями. У больных паранефритом при рентгеноскопии грудной клетки обнаруживают ограниченную подвижность или полную неподвижность диафрагмы на стороне поражения, а иногда выпот в плевральном синусе.
Обзорная рентгенограмма устанавливает неясность контура или полное отсутствие контура поясничной мышцы, иногда диффузное затемнение в области почки, значительный метеоризм. Довольно часто имеет место искривление поясничного отдела позвоночника в сторону поражения в результате мышечной контрактуры. Иногда в области гнойника на рентгенограмме виден газ вследствие деятельности гнилостной флоры. Чаще всего это наблюдается у больных, страдающих диабетом. Если гной в абсцессе густой, то таз виден в виде маленьких пузырьков. Иногда в зоне абсцесса бывает видна тень камня, который мигрировал за пределы почки или мочеточника. Если абсцесс вызван металлическим осколком или пулей, то они могут располагаться в центре гнойника. Поскольку паранефритический очаг чаще всего локализуется по задней поверхности почки, то целесообразно производить снимки и в боковой проекции.
При ретроградной пиелографии обнаруживают смещение почки и верхней части мочеточника кнаружи и книзу, подчеркнутую резкость контуров почечной лоханки и малых чашечек вследствие фиксации почки воспалительным околопочечным инфильтратом. Пиелография, произведенная во время дыхания, показывает или полное отсутствие, или резкое ограничение подвижности почки. Следует помнить, что указанные симптомы могут наблюдаться и при других патологических процессах в почке и в околопочечной клетчатке, однако признак резкого ограничения подвижности почки при соответствующей клинической картине патогномоничен для паранефрита и перинефрита; он наблюдается уже в ранйие периоды болезни. Этот признак используют с 1938 г., когда он был предложен Hilgenfeldt.
Иногда при наличии паранефрита рентгенографически может быть выявлен деструктивный процесс в костной системе в виде спондилита, остеомиелита ребра или поперечных отростков позвонков. Такой остеит может быть причиной образования параренального абсцесса. Однако Изменения в костном скелете могут быть вторичными — вызванными самим гнойником околопочечной клетчатки.
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ
Рентгенологические методы исследования играют большую роль в распознавании хронического пиелонефрита, который может быть одно- и двусторонним. На экскреторных урограммах в начальных стадиях пиелонефрита можно отметить уменьшение концентрационной способности почки и замедленное выделение ею контрастного вещества, как следствие нарушенного тонуса лоханки, чашечек и мочеточника. На серийных урограммах и ретроградных пиелограммах удается в начальных стадиях пиелонефрита обнаружить у 20% больных локальные спазмы чашечно-лоханочной системы. Эти спазмы чаще всего наблюдаются в области верхних чашечек; они соответствуют месторасположению сфинктера Диссе в области шейки малых чашечек и могут продолжаться 20 и более секунд. Olsson (1962) указывает, что вследствие частых спазмов чашечек бывает трудно получить четкий снимок чашечно-лоханочной системы. Такой гиперкинез почечных чашечек отчетливо выявляется урокимографией.
В ранних стадиях хронического пиелонефрита часто приходится наблюдать пиелоренальный рефлюкс (тубулярного вида) и не только при ретроградной пиелографии, но и при экскреторной урографии с компрессией (А. Я. Пытель, 1959). Далее обнаруживается нежная деформация чашечек и лоханки в виде небольших дефектов наполнения, обусловленных отеком и инфильтратом их стенок. С течением времени спастическая стадия переходит в гипотоническую и затем атоническую стадию, поскольку снижение нервно-мышечного тонуса мочевых путей прогрессирует. Это приводит к расширению чашечно-лоханочной системы и мочеточника. Такая гипотония с замедленным сокращением верхних мочевых путей наблюдается у 72% больных хроническим пиелонефритом. В этой фазе болезни на экскреторной урограмме можно наблюдать краевой симптом псоаса. Постепенно начальные отделы чашечек становятся округленными, форниксы деформируются, конусы сосочков исчезают и концы чашечек принимают грибовидную округленную форму (рис. 154, 155, 156). Иногда вследствие большого деструктивного процесса в почечной паренхиме чашечки, удлиняясь и вытягиваясь, достигают поверхности почки. Изменения со стороны паренхимы почки рентгенологически обычно обнаруживаются только в развившейся фазе болезни, когда интерстициальная ткань почки оказывается пораженной на значительном протяжении. Инфильтративная стадия характеризуется картиной далеко отодвинутых друг от друга атонических чашечек и увеличением почечной ткани (см. рис. 155). Раздвигание чашечек особенно заметно в области их шеек при наличии одновременно шаровидно расширенных форникальных их отделов и атрофии сосочков (см. рис. 156). По мере прогрессирования пиелонефритического процесса малые чашечки постепенно сближаются, происходит как бы сжатие их и лоханки в результате склероза, атрофии почечной ткани и почечного синуса. Взаимное приближение чашечек и вертикальное положение почки указывают на начинающееся сморщивание почки (рис. 157, 158). Пиелографически эту фазу пиелонефрита иногда трудно отличить от гипоплазии почки, особенно если такая почка вторично инфицирована. Лишь с течением времени, когда возникнут очаги деструкции в сосочках и резкое сужение чашечек со значительной деформацией лоханки, рентгенологически диагноз пиелонефрита не вызывает сомнений (рис. 159). К сожалению, это позднее распознавание.
| Рис. 154. Ретроградная пиелограмма. Женщина 42 лет. Хронический пиелонефрит. Начальная стадия. | Рис. 155. Ретроградная пиелограмма. Мужчина 37 лет. Хронический пиелонефрит |
| Рис. 156. Ретроградная пиелограмма. Женщина 49 лет. Хронический пиелонефрит. Начало сморщивания ночки | Рис. 157. Ретроградная пиелограмма. Девочка 14 лет. Сморщенная пиелонефритическая почка. Гипертония. Нефрэктомия. Выздоровление, (см. рис. 158). |
| Рис. 158. Ангиограмма оперативно удаленной почки той же больной. Сморщенная пиелонефритическая почка. Нефрогенная гипертония. Нефрэктомия. Выздоровление. |
Рис. 159. Ретроградная пиелограмма. Женщина 20 лет. Двусторонний хронический пиелонефрит с исходом в сморщивание (больше поражена левая почка).
Конечная стадия хронического пиелонефрита характеризуется картиной сморщенной почки. Длина такой почки обычно достигает 4—6 см, а ширина до 3 см. Поверхность почки неровная; иногда в склерозированной почечной паренхиме обнаруживаются кальцификаты. В этой стадии выделение контрастного вещества при экскреторной урографии либо резко замедлено, либо отсутствует. Ретроградная пиелограмма сморщенной почки может напоминать нормальную чашечно-лоханочную систему, но значительно уменьшенную, т. е. картину гипоплазированной почки. Узкая кайма паренхимы вокруг небольшой лоханки будет говорить в пользу сморщенной, а не гипоплазированной почки. Olsson (1962), действительно, прав, говоря, что при современных знаниях о рентгенологических признаках пиелонефрита понятие гипоплазии почки нуждается в пересмотре.
Приведенные рентгенологические признаки хронического пиелонефрита в основном выявляются при ретроградной пиелографии. Признаки, наблюдаемые в начальных стадиях болезни и указывающие на кинетические нарушения чашечно-лоханочной системы, позволяют только заподозрить пиелонефрит. Убедительные признаки, патогномоничные для пиелонефрита, выявляются пиелографически лишь тогда, когда патологический процесс уже вызвал значительное поражение чашечек, лоханки и почечной паренхимы (рис. 160, 161).
Рис. 160. Ретроградная пиелограмма. Женщина 32 лет. Туберкулез почки в сочетании с неспецифическим пиелонефритом.
Рис. 161. Ретроградная двусторонняя пиелограмма. Мужчина 42 лет. Хронический пиелонефрит. Тазовая дистопия левой почки.
Значительно выраженный склеротический процесс в почке при пиелонефрите может быть выявлен на основании признака, описанного Hodson (1959).
Если провести на пиелограмме нормальной почки линию, соединяющую верхушки всех чашечек, то эта линия окажется параллельной поверхности почки, овально-выпуклой, без западений и лишь только на полюсах почки несколько варьирует. При пиелонефрите взаимоотношение этих линий значительно нарушается, что обусловлено очаговыми изменениями почечной паренхимы, приводящими к сморщиванию. В таких случаях булавовидно расширенная чашечка как бы приближается к поверхности почки соответственно очагу рубцового втяжения. Для установления этого феномена необходима хорошая подготовка кишечника с тем, чтобы на рентгенограмме можно было отчетливо определить наружную поверхность почки. Этот признак наблюдается у 68% больных пиелонефритом (рис. 162). По мнению Mombaerts (1956), пиелограмма пиелонефритической сморщенной почки, приводящей к артериальной гипертонии, весьма напоминает картину “вянущего цветка”.
Рис. 162. Феномен Hodson.
Экскреторная урография в диагностике пиелонефрита дает немного, поскольку при этом заболевании весьма рано поражается тубулярный аппарат почки, что препятствует получению нужной плотности теней экскреторных путей. Данные экскреторной урографии дозволяют чаще всего лишь заподозрить пиелонефрит. Снимки же с компрессией мочеточ ников также мало содействуют раннему распознаванию болезни, а иногда получаемые при них результаты могут привести к неправильной интерпретации (рефлюкс).
Пресакральный пневморетроперитонеум и томография позволяют лишь установить уменьшенный размер почки, но ответить на вопрос, обусловлено ли уменьшение размеров почки гипоплазией или сморщиванием, эти методы не могут. Начальные стадии пиелонефрита не могут быть распознаны ни пресакральным пневморетроперитонеумом, ни при помощи томографии.
Приведенные выше ограниченные возможности ретроградной пиелографии и в еще большей степени экскреторной урографии, томографии и пневморетроперитонеума в деле раннего распознавания хронического пиелонефрита заставляют все чаще прибегать к почечной ангиографии. Почечная ангиография необходима, например, для решения вопроса о нефрогенной природе гипертонии, о стенозе почечной артерии и т. д., и в этом отношении она является непревзойденной.
Хронический пиелонефрит ангиографически проявляется следующими признаками нарушения сосудистой архитектоники, весьма специфичными для данного патологического процесса.
Почечная артерия на стороне пиелонефрита имеет более мелкий калибр, чем артерия противоположной, здоровой почки, а также более тонкие и редкие разветвления сосудов в паренхиме. Для пиелонефрита характерна деформация почечных артерий, нарушение симметричности в ангиоархитектонике почки, облитерация мелких сосудов коркового вещества ее, а также более слабый нефрографический эффект по сравнению со здоровой почкой. Выделение контрастного вещества пораженной почкой либо отсутствует, либо имеет место в ничтожной концентрации. Тень пиелонефритической почки заметно уменьшена и деформирована.
Ангиографически различают три стадии хронического пиелонефрита (Н. А. Лопаткин, 1961). Первая стадия характеризуется уменьшением числа мелких ветвей сегментарных артерий вплоть до их полного исчезновения. Крупные сегментарные ветви почечной артерии — короткие, конически суженные к периферии и почти не имеют ветвей; они напоминают картину “обгорелого дерева” (рис. 163). Для второй стадии пиелонефрита характерно диффузное сужение артериального дерева всей почки. Почечная артерия оказывается наполовину уже артерии здоровой почки. Мелкие ветви междолевых артерий, отсутствуют. Нефрограмма имеет неровные контуры и негомогенную тень в области коркового вещества почки. Размеры почки меньше обычных (рис. 164. 165). Третьей стадиисоответствует сморщенная почка; для нее характерны маленькие размеры, отсутствие границы между мозговым и корковым слоем. Сосуды на всем протяжении почки резко сужены, деформированы; количество их уменьшено (рис.166, 167).
Рис. 163. Артериограмма удаленной пиелонеф-ритической почки. Женщина 38 лет. Крупные сегментарные ветви почечной артерии —короткие, конически суженные к периферии и почти не имеют ветвей. В верхнем полюсе почки картина, напоминающая обгорелое дерево (I стадия).
Рис. 164. а – почечная ангиограмма, артериографическая фаза. Мальчик 14 лет. Артериальная гипертония (160/100 мм рт ст.). Левосторонний хронический пиелонефрит (I II стадия.) Заметно уменьшено число сегментарных артерий, а некоторые отсутствуют; б – почечная ангиограмма того же больного, нефрографическая фаза. Левая почка несколько уменьшена в размерах с зонами просветления
Рис. 165. а — почечная ангиограмма, артериографическая фаза. Женщина 24 лет. Гипертония в течение 5 лет Артериальное давление 230/130 мм рт. ст., после нефрэктомии-140/90 мм рт ст Справа – нормальная почечная ангиограмма. Слева короткие нежные ветви идущие к нижнему полюсу почки. Левая почечная артерия несколько уже правой I-II стадия хронического пиелонефрита; б почечная ангиограмма той же больной нефрографическая фаза. Тень левой почки слабее тени правой почки. Хронический левосторонний пиелонефрит.
Рис. 166. а — почечная ангиограмма, артериографическая фаза. Женщина 36 лет. Правосторонний хронический пиелонефрит, сморщенная почка. Полная потеря функции правой почки. III стадия; б — почечная ангиограмма той же больной, нефрографическая фаза Тень правой почки отсутствует. Правосторонняя пиелонефритически сморщенная почка
Рис. 167. а — транслюмбальная почечная ангиограмма. Артериографическая фаза. Женщина 30 лет. Левосторонний хронический пиелонефрит. Сморщенная почка. Нефрогенная гипертония; б — ангиограмма той же больной. Нефрограмма. Левосторонний хронический пиелонефрит Сморщенная почка.
В последние годы находят все более частое применение для раннего распознавания дисфункции мочеточника и лоханки при пиелонефрите урокимография и особенно урокинематография С. И. Финкельштейн (1958) и М. Г. Горшкова (1963) показали при неспецифическом воспалении верхних мочевых путей угасание и быстрое исчезновение их моторной функции. Хотя показатели ретроградной пиелографии при пиелонефрите оказываются нормальными как в отношении лоханки, так и ее чашечек, однако данные урокимографии устанавливают значительное ослабление и даже отсутствие моторной их функции. Признак может оказаться весьма существенным в выборе надлежащего метода лечения, особенно если пиелонефрит приводит к артериальной гипертонии.
ПИОНЕФРОЗ
Пиелонефритический процесс нередко заканчивается пионефрозом. На обзорном снимке часто бывает видна большая плотная тень почки, неясность или отсутствие контура края поясничной мышцы.
На ретроградной пиелограмме выявляются различной величины и причудливого вида полости, содержащие контрастное вещество, смешавшееся с гноем. Лоханка обычно мало увеличена либо вовсе не увеличена, деформирована, склеротически изменена. Контуры полостей в почке при пионефрозе неровные, как бы изъеденные, чем отличаются от контуров полостей при гидронефротической трансформации. Чашечки оказываются разрушенными (рис. 168, 169).
Рис. 168. Ретроградная пиелограмма. Женщина 41 года Правосторонний калькулезный пионефроз, В лоханке большой камень. Нефрэктомия.
Рис. 169. Ретроградная пиелограмма. Женщина 36 лет. Неспецифический пионефроз. Нефрэктомия.
Пионефроз часто сочетается с наличием в полостях почки и в лоханке конкрементов. Всегда при пионефрозе имеет место значительно выраженный уретерит и периуретерит. Экскреторная урография в диагностике пионефроза имеет относительную ценность в связи с резким снижением функции почки.
НЕКРОЗ ПОЧЕЧНЫХ СОСОЧКОВ
Это заболевание в последние годы стало распознаваться много чаще, чем прежде. Установлено, что некроз сосочков чаще наблюдается у больных, не страдающих диабетом. Исключительно велика роль рентгенологических методов в распознавании сосочкового некроза.
Односторонний процесс наблюдается у 42% больных сосочковым некрозом. Многие клиницисты считают некроз почечных сосочков одним из видов пиелонефрита.
При папиллярном некрозе поражается либо весь сосочек целиком, либо отдельные участки в центре или по периферии его (рис. 170, 171, 172). При далеко зашедшем процессе некроз может захватить всю мальпигиеву пирамиду, а при множественной локализации — мозговое вещество почки на всем протяжении.
| Рис. 170. Ретроградная пиелограмма. Женщина 58 лет. Некроз мозгового вещества почки. Нефрэктомия. | Рис. 171. Ретроградная пиелограмма. Женщина 37 лет. Некроз сосочков. В средней чашечке сосочек окружен демаркационным валом. Затекание контрастной жидкости в нижние разрушенные сосочки. |
Рис. 172. Ретроградная пиелограмма. Женщина 51 года. Некроз сосочков при сахарном диабете.
На рис. 173 показана схема различных видов некроза сосочков и мальпигиевых пирамид: папиллярного и медуллярного, позволяющая лучше представить себе динамику данного патологического процесса и облегчающая интерпретацию рентгенологических данных при нем.
Рис. 173. Схема различных видов некроза сосочков и мальпигиевых пирамид.
а — папиллярный некроз: I — отсутствует нарушение целости сосочка, секвестрации нет; в этой стадии пиелографических изменений нет; II — образование канала (синусного тракта) позволяет контрастному веществу проникнуть в основание сосочка с двух сторон; начало секвестрации; III — кольцевидная тень после полного отторжения сосочка; IV – отторгнутый сосочек выделился из чашечки в лоханку; на месте бывшего сосочка небольшая полость с зазубренной поверхностью; б — медуллярный некроз: I – маленькие сегменты медуллярного некроза; слизистая сосочка не нарушена, в силу чего пиелографических изменений нет; II — участки некроза расширяются; пиелографических изменений еще нет; III — слизистая у верхушки сосочка нарушена; часть некротических масс извергается в чашечку; на пиелограмме видны неравномерные каналы или синусы; IV — продолжается выделение некротических масс в чашечку и в лоханку, в силу чего полость в области пирамиды расширяется
На обзорном снимке часто отмечается увеличенная почка. Иногда в почечной лоханке, мочеточнике или мочевом пузыре обнаруживаются камни, являющиеся кальцинированными сосочками. Такие конкременты в лоханке могут быть множественными; тень их усиливается по плотности от одного исследования к другому с недельными интервалами и часто имеет форму сосочков. Иногда четкая сосочкообразная тень может быть видна как ядро, конкремента с неровными контурами. Микрорентгенограмма такого камня, удаленного из почки, показывает сосочек, который составляет центр конкремента (рис. 174). Иногда наблюдаются кальцификаты в почечной паренхиме, соответствующие по локализации одному или нескольким некротическим сосочкам, еще не отделившимся от пирамиды. Такие очаги кальцификаций круглые или овальные; внешние контуры этих очагов более плотны, чем центральные, так как содержат отложение солей кальция. Иногда на обзорной рентгенограмме бывает виден газ в почечной лоханке, возникающий вследствие жизнедеятельности кишечной палочки в моче у диабетиков. Газ может заполнять целиком всю лоханку, а также полости, образовавшиеся вследствие отделения сосочков. Следовательно, сосочковый некроз может быть иногда диагностирован по такой спонтанной пневмо-пиелограмме.
Рис. 174. Микрофотограмма декальцинированного некротизированного сосочка, явившегося центром конкремента. Конкремент удален путем пиелотомии у больной 23 лет. Пиелонефрит, некроз почечных сосочков.
Распознавание некроза почечных сосочков в основном базируется на данных пиелографии и экскреторной урографии. Для папиллярного некроза, протекающего на фоне пиелонефрита, характерно то, что в одни периоды болезни урограммы указывают на значительное снижение концентрационной мощности почки, тогда как в другие — почечная функция становится удовлетворительной. Когда некротический участок сосочка или пирамиды отторгнется, инфекция затихнет, тогда урографически удается установить восстановление функции почек.
Ретроградная пиелография показана тогда, когда функция почек снижена до такой степени, что урография не может дать сколько-нибудь удовлетворительных данных. В связи с тем что при этом заболевании имеет место поражение не только сосочка, но и форникального аппарата с расстройством почечной гемодинамики, пиелография должна быть проведена весьма осторожно, без какого-либо повышения внутрилоханочного давления и только с двух- или трехатомными рентгеноконтрастными препаратами. Когда на основании клинических данных подозревается некроз почечных сосочков и первые урограммы дают отрицательный результат, то это еще не позволяет окончательно отвергнуть данный диагноз; через некоторое время следует повторить исследование. Пораженный некрозом сосочек может стать видимым, хотя при первом исследовании рентгенограмма была нормальной.
Рентгенологическая картина папиллярного и медуллярного некроза в начальных фазах болезни может быть различной в зависимости оттого, где располагается очаг деструкции: в самом ли сосочке или в отдалении от него, например в середине пирамиды.
Папиллярный некроз (рис. 173, а). Наиболее ранним определяемым изменением при папиллярном некрозе является незначительная деформация форникса вокруг пораженного сосочка. Контуры тени форникса и боковых краев сосочка делаются смазанными, как бы изъеденными молью. С распространением инфекции по интерстициальной ткани и нарастанием воспалительного отека начинает суживаться диаметр чашечек и их шеек. Когда же имеет место секвестрация пораженного сосочка, то контрастное вещество проникает в некротическую субстанцию, что на пиелограмме выявляется в виде неровных каналов. Так как секвестрация все увеличивается, то рентгенологическая картина меняется, начиная от маленького канала до дугообразных или кольцевидных теней, обусловленных затеканием контрастной жидкости вокруг отделяющегося сосочка. На месте отторгнувшегося сосочка образуется неровная полость, которая хорошо видна на пиелограмме Находящийся в чашечке, лоханке или мочеточнике отторгшийся сосочек выявляется в виде угловатого дефекта наполнения на фоне тени контрастного вещества. При длительно существующем процессе поверхность сосочка становится гладкой, и пораженная чашечка принимает более или менее сферическую поверхность
Медуллярный некроз (рис. 173, б) рентгенологически легко распознается тогда, когда наступает нарушение целости верхушки сосочка. Это приводит к появлению маленького канала или свища, который может быть ошибочно принят за тубулярный рефлюкс. Так как некротическая ткань пирамиды постепенно опорожняется в лоханку, то свищ расширяется, создавая свободное сообщение чашечки с полостью пирамиды.
Такая полость вместе с сообщающимся свищом может симулировать туберкулезную каверну, актиномикотическую гранулему или даже чашечный дивертикул. Так как некрозу подвергаются многие сосочки, то сопутствующее воспаление и отек приводят к сдавлению чашечек, сужению их шеек или ампутации чашечек, а также к увеличению размеров почки. Эти признаки иногда ошибочно принимаются за новообразовательный процесс в почке.
Таким образом, рентгенологическими признаками, характерными для некроза почечных сосочков, являются:
-
смазанные и как бы изъеденные контуры сосочка и форникса — симптом сосочка, изъеденного молью;
-
эрозивные изменения сосочка, особенно его верхушки;
-
образование сосочкового и медуллярного свища с появлением кольцевидной тени (“сосочковой петли”) вокруг секвестрировавшегося сосочка;
-
образование в сосочке или в центре пирамиды полости, соединяющейся с чашечкой посредством канала-свища;
-
ампутация чашечки;
-
отторгнувшийся сосочек:
-
с образованием на его месте выемки в дистальной части пирамиды,
-
приведший к обструкции чашечки или мочеточника,
-
дающий в области лоханки угловатый дефект наполнения.
Иногда удается поставить диагноз сосочкового некроза при помощи антеградной пиелографии при имеющейся у больного нефростоме (Ottoman, 1956; А. Я. Пытель, 1961). Изменения в сосочках при некротическом папиллите не могут быть диагностированы при помощи ангиографии. Диагноз некроза почечных сосочков может быть поставлен на основании приведенных выше рентгенологических данных, но при учете всей клинической картины болезни и лабораторных данных исследования. Не следует забывать, что ранние стадии сосочкового некроза имеют большое сходство с начальной стадией туберкулезного папиллита.
Дифференциальный диагноз проводится с острым пиелонефритом без сосочкового некроза, конкрементом, вызвавшим почечную колику, туберкулезом и новообразованием. Следует также иметь в виду врожденное кистозное заболевание почечных пирамид — так называемую губчатую почку.
НАЛИЧИЕ ГАЗА В МОЧЕВЫХ ПУТЯХ
Воспалительные процессы в мочевых путях, особенно в почечной лоханке, иногда протекают с образованием большого количества газа, который может быть выявлен при рентгенологическом исследовании. Газ в мочевых путях может маскироваться кишечным газом. Если количество газа в мочевых путях велико, то вся почечная лоханка может быть заполнена газом, подобно картине при пневмопиелографии. Иногда требуется произвести ряд снимков под различными углами, чтобы удостовериться, что газ действительно находится в лоханке. Газ в мочевых путях может быть как интра- так и экстраренального происхождения.
При наличии газообразующих бактерий в воспалительном очаге почки и в мочевых путях может возникнуть газ. В моче больных диабетом, например, имеет место ферментация с образованием углекислоты. В моче, не содержащей сахара, но имеющей белок, газ может образоваться при жизнедеятельности бактерий — В. coli и В. aerogenes. Газ может проникнуть в стенки мочевого тракта, образуя пузырьки. Пузырьки могут лопаться с выхождением газа в просвет почечной лоханки или мочевого пузыря Это имеет место при эмфизематозном или флегмонозном цистите.
Известны случаи, когда благодаря спонтанной газовой пиелограмме у больных диабетом и пиелонефритом был выявлен множественный сосочковый некроз (Olsson, 1939; Braman, Cross, 1956).
Газ в мочевые пути может проникнуть через кожную нефро-, пиело-, уретеростому, а также из кишечника, если имеется уретеросигмоидостома.
При желудочно-кишечно-лоханочном свище также может иметь место проникновение газа в мочевые пути.
studfiles.net
Опасны ли диффузные изменения почек?
Отражающий суть происходящих в тканях паренхимы нарушений. Подобные патологические изменения могут быть следствием самых разных явлений, отражающихся на состоянии почек. Нередко подобные отклонения наблюдаются и у совершенно здоровых людей и являются следствием врожденных патологий развития паренхимы, причем выраженной симптоматики в этом случае может не наблюдаться.
Содержание:
- Причины
- Главные симптомы
- Терапия
Согласно статистике, диффузные изменения паренхимы нередко являются следствием перенесенных ранее заболеваний или имеющихся в настоящее время патологий. Подобные патологические изменения структуры паренхимы могут наблюдаться как в одной, так и в обеих почках. Таким образом, при выявлении на УЗИ подобных отклонений требуется дополнительная комплексная диагностика для определения проблем.
Причины
Паренхима почек имеет свою функциональную нагрузку, так как способствует очищению почек от токсинов и ненужных солей и их выведению из организма. Также паренхима участвует в нормализации водно-солевого баланса и принимает участие в обмене веществ в организме.
Таким образом, появление в этой части почек диффузных изменений не должно оставаться без внимания врачей. Причины нарушений в структуре паренхимы чрезвычайно разнообразны. Считается, что наиболее часто подобные отклонения являются следствием:
- тяжелых врожденных аномалий;
- инфекционных заболеваний;
- избыточного веса;
- сахарного диабета;
- пиелонефрита;
- гломерулонефрита;
- нефроптоза;
- травматического повреждения.
Далеко не всегда причины развития патологии строения паренхимы являются следствием нарушения влияния различных неблагоприятных факторов. В некоторых случаях подобные отклонения от нормы структуры тканей наблюдаются на фоне общего процесса старения. Отклонения в структуре почек наблюдаются более чем у 70% людей старше 60 лет. Дело в том, что в этом возрасте происходит физиологическое снижение толщины оболочек, что и приводит к появлению характерной картины при проведении УЗИ.
Термин «диффузное изменение почек» является достаточно расплывчатым, так как под ним нередко подразумевается увеличение органа в размерах или уменьшение. Кроме того, под этим термином могут скрываться выявленные на УЗИ полости, которые могут быть заполненными экссудатом или гнойным содержимым, формирующим абсцесс.
В некоторых случаях термин «диффузные изменения почки» используется при наличии патологических отклонений в строении почечных вен, а кроме того, при подозрении на тромбоз. Появление нарушений структуры тканей в зависимости от их особенностей может указывать на наличие воспалительного или дегенеративного процесса, а иногда и на наличие песка и камней.
Симптоматические проявления диффузных изменений паренхимы почек во многом зависят от особенностей подобного патологического состояния и причин, его вызвавших.
В некоторых случаях подобные изменения не вызывают неприятных симптомов, так как здоровые части почек берут на себя дополнительную нагрузку и успешно справляются с ней. Иногда признаки патологии могут проявляться очень выраженно. К симптомам этого патологического состояния могут относиться:
- примеси крови в моче;
- боли при мочеиспускании;
- боли в пояснице;
- дискомфорт в животе;
- нарушение мочеиспускания;
- тошнота и квота;
- повышение АД.
При проведении УЗИ диффузные изменения проявляются асимметрией расположения, неравномерностью толщины, деформациями мозгового участка, неровными контурами органа и другими отклонениями структуры. Выявление этих особенностей структуры почек в некоторых случаях позволяет определить возможную причину их появления и назначить адекватное лечение.
Терапия
Терапия диффузных изменений во много зависит от того, какое патологическое состояние спровоцировало появление подобного нарушения. В случае если выраженной симптоматики со стороны почек не наблюдается, может быть показано применение почечных сборов и других средств, позволяющих улучшить общее состояние этого парного органа. Почечные сборы, включающие в себя лекарственные травы, позволяют вывести из тканей вредные вещества и активизировать процесс регенерации. В почечный бор могут входить такие лекарственные травы:
- хвощ;
- ягоды можжевельника;
- семена льна;
- спорыш;
- солома овса;
- череда;
- корень петрушки;
- измельченные корки арбуза;
- березовые листья;
- корень аира;
- пастушья сумка.
Помимо всего прочего, нередко людям, не страдающим выраженной симптоматикой, показан определенный рацион и питьевой режим. Эти меры при отсутствии хронических или острых заболеваний помогают нормализовать работу почек и улучшить их состояние.
Учитывая, что нередко подобные отклонения от нормы являются следствием таких заболеваний, как сахарный диабет, гломерулонефрит и воспалительные процессы различной этиологии, требуется дополнительная диагностика и направленное лечение первопричины. Для выяснения причины развития патологии необходимой мерой является проведение лабораторных анализов крови и мочи, а также биопсии тканей органа. Лечение в дальнейшем направлено на устранение первичного заболевания.
apochki.com
Какие изменения в почках можно отследить с помощью УЗИ?
Ультразвуковое исследование почек – одно из самых точных исследований, которое позволяет выявить многие заболевания человека на начальном этапе. УЗИ покажет размеры почек, состояние тканей, а в случае заболевания – диффузные изменения паренхимы и сосудов органа. По величине просвета сосудов и тканей, чашечно-лоханочной системы и самой почки можно сделать вывод о состоянии органа и общем здоровье организма человека.
При патологии почек у взрослых и детей чаще всего происходят их диффузные изменения. Их признаки:
- Нарушенное мочеиспускание;
- Постоянные головные боли при повышенном артериальном давлении;
- Тянущие боли внизу спины и в пояснице;
- Одутловатое лицо, отеки периферии, под глазами и на ногах.
При обращении взрослых пациентов с такими симптомами урологи или нефрологи назначают УЗИ почек. УЗИ — наиболее информативный инструмент диагностики при болезнях малого таза и мочеполовой системы, которые позволяет выявить ДИ почек на ранних этапах, и как можно раньше начать их лечение.
УЗИ почек, нормальные показатели и патологии
УЗИ диагностика выявляет структурность, форму, местоположение и размеры органа. Если показатели в протоколе обследования идентичны норме, значит, ткани органа в порядке. Однако это не исключает того, что функция одной или обеих почек уже нарушилась, и болезненные симптомы вызваны именно их патологией.
У взрослых пациентов нормальные размеры почек при расшифровке УЗИ таковы:
- Длина 10-12 см;
- Ширина 5-6 см;
- Толщина 4-5 см;
- Толщина паренхимы может быть от 1,1 у пожилого пациента до 2,3 см у молодого человека.
Нормальные показатели характеризуются такими признаками:
- Правая почка чуть ниже левой;
- Обе почки имеют форму бобов;
- Капсула обладает толщиной до 0,15 см и она гиперэхогенная;
- Почки имеют идентичные размеры либо они не отличаются больше чем на 15 мм;
- Внешний контур органов четкий и ровный;
- Нормальные задние и передние размеры органов при диагностике — не больше 15 мм;
- Эхоплотность капсулы почки выше, чем у ее пирамидок;
- Смещения органов при дыхании — не более 20-30 мм;
- ЧЛС, чашечно-лоханочная система, при полностью наполненном мочевом пузыре анэхогенная и не визуализируется;
- Индекс резистентности (по допплерометрии) основной артерии почки у ворот составляет примерно 0,7, а в междолевых венах — от 0,34 до 0,74.
Выявленные при УЗИ частичная гипертрофия почечной коры и «столбы Бертена» не являются отклонениями от нормы.
При нормальных показателях в заключении диагноста не должны присутствовать слова «эхотени», «эхогенные новообразования» и «микрокалькулез». Они указывают на то, что в органе сформировались камни. В заключение не должно содержаться и термина «объемное образование», которое свидетельствует, что почка воспалилась, в ней есть абсцесс или киста.
Итоги УЗИ расшифровываются исключительно врачом. Он принимает во внимание не только идентичность состояния органа норме, но также анамнез и всю клиническую картину, учитывает состояние здоровья и возраст пациента.
При проведении ультразвукового обследования взрослых диффузные проявления на мониторе могут выглядеть:
- Ярко выраженными;
- Четко просматривающимися;
- Видными нечетко;
- Умеренными;
- Слабыми.
Увиденные ДИ в почках являются поводом для включения в протокол обследования следующих пунктов:
- Присутствуют или нет в органе объемные образования. Если они есть, описывается их эхоструктура, эхогенность и местоположение;
- Обнаружены ли конкременты, их габариты, число, где выявлены, проявилась или нет акустическая тень;
- Аномалии в структуре органа. Врач должен описать, обнаружена ли киста, губчатость органа, гипоплазия, аплазия, другие ДИ почек и пр.
Фотография обследования прилагается к письменному протоколу. При выявленных диффузных отклонениях в органах, лаборант, проводивший УЗИ, показывает их стрелками. Так лечащий врач сам сделает выводы, ведь итоги УЗИ — это не точный диагноз, а лишь заключение по результатам обследования.
Словосочетанием «диффузные изменения» в нефрологии обозначается много отклонений. Они проявляются деструкциями в почечной капсуле, чашечно-лоханочной системе либо синусе.
Диффузией органа называются:
- Уменьшение либо увеличение его объемов и размеров;
- Усыхание либо расширение почечной клетчатки;
- Патологии жировой ткани и кровеносных сосудов.
Диффузии ЧЛ системы, синуса и капсулы с утолщением всей почки чаще всего провоцирует деструкция сосудов, воспаление жировой клетчатки, развивающаяся мочекаменная болезнь. Все эти симптомы и признаки могут привести к острой почечной недостаточности, состоянию, когда пациенту поможет только оперативное вмешательство.
Изменения диффузного характера дают повод подозревать в почках:
- Абсцесс на ранней стадии, то есть патологическое изменение тканей;
- Структурные венозные патологии, изменение размеров, количества и проходимости сосудов;
- Тромбоз;
- Наличие камневидных тел;
- Присутствующую в лоханках жидкость;
- Нарушенные процессы обратной всасываемости и обмена с участием соединений натрия.
По характеристикам и уровню поражения клетчатки в нефрологии различают следующие диффузные изменения в почках:
- Утолщение или расширение капсулы;
- Вариабельность габаритов, изменение величины, расположения и нормального смещения почек;
- Увеличение в объеме при воспалении всей системы или ее части;
- Истончение органа при хронической патологии;
- Очаговое и равномерное изменение структуры синуса.
Причины и симптомы почечной диффузии
Причин паталогических отклонений в почках бывает несколько.
Изменения в ЧЛС и капсуле почки.Нередко такое происходят у детей. Однако это не считается патологией. Пока ребенку не исполняется 3 года, его почки имеют дольчатую структуру, а потому на мониторе при прохождении ультразвукового обследования органы выглядят специфично.
Проблемы у взрослых людей проявляются в резком ухудшении состояния тканей органов. Прежде всего, их внутренней части, чашечек и лоханок. Небольшие изменения в чашечно-лоханочной системе происходят постоянно. Они связаны с проникновением в почку питательных веществ и кислорода в ходе принятия пищи и занятий спортом, физкультурой, употребления медикаментов, гормональных изменениях.
В ходе же патологических деструкций изменения становятся глубокими, и нормальные размеры почек и состояние органов изменяются. К группе риска принадлежат:
- Любители алкоголя;
- Пожилые люди;
- Диабетики;
- Курильщики;
- Полные люди.
Вероятность появления диффузии почек еще больше увеличивают: нарушение обмена веществ, сбои в функционировании желудочно-кишечного тракта и наследственная предрасположенность, которая часто проявляется только у взрослых. Кроме того, у человека могут быть другие соматические заболевания, при которых происходит расширение тканей, изменение величины органа или иные патологические изменения.
Основные причины деструкции чашечно-лоханочной системы и паренхимы — это неправильный образ жизни, курение, увлечение алкоголем и плохое питание. Нередко на ее появление также влияют:
- Рецидивы полностью не вылеченного заболевания;
- Полипы, опухоли и кисты почки;
- Наследственные отклонения в структуре почек;
- Деструкции почек острого и хронического характера, в том числе – травмы.
Основные симптомы такого состояния органов малого таза — утолщение их ткани и проявляющаяся визуально на УЗИ асимметрия парного органа в объеме. Ранние признаки патологии — отеки из-за недостаточной проницаемости сосудов и повышенного кровяного давления. Именно поэтому, если у человека повышенное артериальное давление, ему необходимо следить не только за сердечно-сосудистой системой, но и за процессами, которые происходят в почках.
Результат расширения тканей чашечно-лоханочной системы – повышение фильтрующей активности и падение обратного поглощения жидкости. У человека появляется регулярные проблемы с мочеиспусканием. Он характеризуется жжением в процессе отправления естественных надобностей, резкими болями и наличием в моче крови. Кроме того, застой у взрослых ведет к образованию камней, что может вызвать закупорку мочеточника больного человека.
Признак диффузных патологий в почках у взрослых — боли в пояснице, с обеих сторон от позвоночника. При этом парный орган увеличивается в объеме, а его капсула (паренхима) растягивается.
Патологические процессы в синусах почек
Синусы почек опосредованно страдают из-за воспалений, атеросклероза, камней, кистоза.
Диффузия синуса характеризует появление нескольких патологий. Происходит это из-за его сложного строения и особенного местоположения. Слишком плотный вход органа может указывать на следующее:
- В синусе образовалась киста. Она придавливает сосуды, что приводит к острой дисфункции органа;
- В лоханках образовались камневидные тела;
- В органе человека из-за образования атеросклеротических бляшек уплотнились сосуды;
- На фоне хронической и вялотекущей патологии уплотнились стенки лоханки;
- Неоднородная диффузия синусов провоцирует отеки почек и боли в них, из-за чего происходит повышение артериального давления, и начинаются боли в сердце.
Нередко диффузия в почечном синусе происходит из-за воспаления сосудистой ножки и входных ворот органа (фибролипоматоз). Это сопровождается его склеротическим изменением. Фибролипоматоз может появиться из-за таких проблем:
- Аденомы простаты;
- Воспаленных почечных лоханок;
- Камней, образовавшихся в мочеточнике;
- Увеличенного кровяного давления в почках.
Моча, при ее обратном прохождении из лоханки в почку, вместе с агрессивными продуктами распада проникает в промежуточную ткань синуса. Это провоцирует воспаление сосудов и лимфоузлов с их фиброзным и склеротическим поражением. При перекрытии лимфатического оттока происходит застой. Это ведет к резким болям внизу спины, которые похожи на радикулит. При появлении у взрослых и детей таких симптомов, нужно обязательно обратиться к врачу.
Признаки диффузии при прохождении УЗИ
Оценить здоровье почек урологам и нефрологам помогают такие методы диагностики, как компьютерное сканирование, МРТ и ультразвуковое исследование.
УЗИ наиболее распространено, ведь оно доступно, не требует сложной подготовки, дает много информации при невысокой стоимости процедуры.
Признаки диффузных изменений почек и их деструктивного поражения при прохождении УЗИ:
- Невозможно определить вены органа;
- Ткань почки утолщена, расширена, а величина и другие показатели могут быть изменены как в большую, так и в меньшую сторону;
- Эхогенность системы ослаблена;
- Синус истончен и от него идет эхо-сигнал;
- Паренхиматозная ткань имеет нечеткий контур;
- Кровоснабжение системы затруднено;
- Ткани органа перенасыщены сосудами;
- В лоханке выявлено наличие жидкости;
- Выявление эхоструктур затруднено;
- Обратный ток крови в артериях органа.
Любой из этих признаков может стать показанием для госпитализации человека. Часто диффузные изменения паренхимы являются только симптомом, а патология в системе гораздо серьезнее. Поставить точный диагноз можно только после всестороннего изучения здоровья мочевыводящей системы человека.
uziwiki.ru
Source: www.belinfomed.com
Структурное изменение почек
Диффузными изменениями почек называют не заболевания, а патологические изменения, произошедшие с органом из-за острой или хронической болезни. Поражается синус почки, паренхима, чашечно-лоханочная система (ЧЛС). Причинами нарушений являются воспалительные процессы, образование камней, сбой в обмене веществ. Чтобы вызуализировать имеющиеся проблемы применяют УЗИ или КТ.
 Диффузные изменение почек появляются вследствие заболеваний острой или хронической формы.
Диффузные изменение почек появляются вследствие заболеваний острой или хронической формы. Что такое диффузные изменения?
В 90% случаев паренхима почек поражается в результате процессов, нарушающих их работу. Обнаруженная диффузия требует дополнительной диагностики для выявления причины повреждений.
Почки имеют сложное строение. Паренхима и ЧЛС защищены капсулой из фиброзной ткани, но, несмотря на это, возникают структурные изменения. К ним относят расширение лоханок, поражение синусов и самой ткани органа, изменение его размеров и структуры. Если причиной патологии стал хронический процесс, то паренхима почек истончается. При остром заболевании ткани становятся толще, образуются очаги высокой плотности.
Встречается нарушение ЧЛС обеих почек или поражение только одного органа. При этом работа природного фильтра ухудшается, что влечет за собой ряд осложнений, затрагивающих другие системы и органы. Так, диффузно неоднородные изменения синусов провоцируют отеки, боль в спине и сердце, повышение АД. Нарушение почечных структур у ребенка особенно опасно.
Вернуться к оглавлениюВ чем причина?
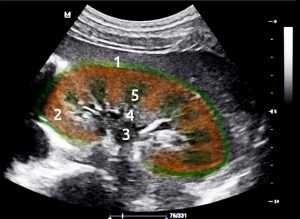 Диффузным изменениям подвержены почки пожилых, диабетиков, полных людей.
Диффузным изменениям подвержены почки пожилых, диабетиков, полных людей.Нарушения в строении почек, равно как и диффузные изменения печени, возникают из-за неправильного образа жизни и вредных привычек. Кроме этого, болезни подвержены:
- лица, страдающие сахарным диабетом;
- люди преклонного возраста;
- пациенты с избыточной массой тела.
Поражение паренхимы
Диффузные изменения почек чаще возникают, если присутствуют такие факторы:
- вредные привычки;
- отягощенная наследственность;
- болезни ЖКТ;
- сбой в обменных процессах.
Основные причины диффузных изменений следующие:
- врожденные аномалии строения органа;
- развитие новообразований;
- острые или хронические заболевания почек;
- повторное обострение не вылеченной болезни.
Поражение синуса почки
Полость, выполняющая роль своеобразных ворот, через которые орган соединяется с кровеносными и лимфатическими сосудами, называется синусом. Причинами изменений этого отдела являются:
- уплотнение стенок лоханок из-за хронического воспаления;
- камни в ЧЛС;
- повышение плотности сосудов на фоне атеросклероза;
- аномалии внутренней ткани полости;
- кисты, сдавливающие сосуды.
Самолечение при любых изменениях почечной паренхимы запрещено.
Вернуться к оглавлениюФибролипоматоз
Почечный синус часто страдает из-за воспалительного процесса, затрагивающего часть ворот органа и сосудистую ножку. Патология отличается склеротическими образованиями и возникает под воздействием следующих факторов:
- высокое почечное давление при туберкулезе;
- аденома простаты;
- камни в мочеточнике;
- воспаление лоханок.
Из-за обратного заброса мочи в почки и отравления органа продуктами распада, происходит воспаление клетчатки синуса и лимфатических узлов. Сосуды поражаются фиброзно-склеротическими образованиями. Из-за нарушения оттока лимфы меняется механизм работы парного органа. Такие изменения в почках провоцируют сильные боли в спине, которые можно перепутать с радикулитом.
Вернуться к оглавлениюДиагностика
Выявить наличие нарушений в строении почек позволяют такие методы:
 Наиболее информативное изучение диффузных изменений почек возможно на УЗИ, КТ или МРТ.
Наиболее информативное изучение диффузных изменений почек возможно на УЗИ, КТ или МРТ.Ультразвуковое обследование наиболее популярно и доступно. Процедура не требует сложной подготовки, и в большинстве случаев дает достаточный объем информации для постановки диагноза и назначения лечения. На УЗИ диффузные нарушения обнаруживают по следующим признакам:
- слабая эхогенность;
- эхо-сигнал от синуса;
- затемнение ткани почки, говорящее об уплотнении;
- нечеткие контуры органа;
- жидкость в лоханках;
- повышенная насыщенность паренхимы сосудами;
- затемнение в вене, свидетельствующее о тромбе;
- сложность в выявлении эхо-структуры;
- обратный ток крови.
Какое назначают лечение?
Любое диффузное поражение парного органа является следствием патологического процесса. Для восстановления состояния почки необходимо лечить основную болезнь, а не ее осложнение. Единой методики устранения диффузии нет, терапия подбирается индивидуально в зависимости от причины нарушения. В рамках борьбы с патологией назначают:
- строгую диету;
- постельный режим;
- противовоспалительные средства;
- антибиотики;
- гормональные препараты;
- диуретики;
- гипотензивные лекарства;
- фитотерапию;
- хирургическое вмешательство (если медикаментозное лечение бессильно).
Цель терапии ― устранение причины, спровоцировавшей нарушения.
Вернуться к оглавлениюПрофилактика диффузии почек
 Здоровый образ жизни и своевременное лечение болезней снижает риск развития диффузных изменений почек.
Здоровый образ жизни и своевременное лечение болезней снижает риск развития диффузных изменений почек.Чтобы предупредить изменение почечной структуры, важно отказаться от вредных привычек. Не стоит злоупотреблять острыми и кислыми блюдами, способными раздражать парный орган. Необходимо регулярно проходить медицинский осмотр для своевременного выявления болезней. Возникшие заболевания нужно добросовестно лечить, не позволяя патологии перейти в хроническую форму.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе