При постановке на учет анализы
Какие анализы нужно сдать при постановке на учет по беременности?
Беременность — прекрасное и одновременно тревожное время для каждой будущей мамы. Женщина тревожится о себе и о своем малыше, прислушивается к состоянию своего организма. Для беременной очень важно своевременно оформиться в нужном учреждении и выполнить все необходимые для этого анализы и обследования, ведь они призваны выявить возможные неблагополучия или скрытые проблемы. Своевременное проведение всех необходимых проб успокоит будущую мать и даст ей возможность с удовольствием погрузиться в состояние вынашивания новой жизни.
На каком сроке можно вставать на учет

Лучшим временем для постановки на учет считается 8-10 неделя беременности
Чтобы сдать анализы при постановке на учет по беременности, необходимо обратиться к врачу во время первого триместра, то есть до истечения 12 недель. Это связано с тем, что именно в первые три месяца беременности формируются основные органы и системы плода. Чем раньше женщина обратится в медицинское учреждение, тем раньше она сможет убедиться в том, что с ее будущим малышом все полностью в порядке.
А при выявлении неблагополучия или серьезных патологий на самом маленьком сроке даст возможность принять адекватные меры для начала необходимого лечения или же своевременно прервать беременность, если будут выявлены нарушения, несовместимые с жизнью или вызывающие опасные последствия для плода.
Беременная имеет возможность обратиться в женскую консультацию по месту своей регистрации или проживания, или же выбрать частную клинику и врача-гинеколога.
Законодательство не регулирует этот выбор, концентрируя свое внимание лишь на обязательных анализах и обследованиях.
Список необходимых документов
До того, как сдавать анализы при постановке на учет по беременности, женщина должна оформить необходимые документы. Чаще всего это следующие официальные бумаги:
- Действующий паспорт женщины.
- Полис обязательного медицинского страхования.
- Страховой номер индивидуального лицевого счета застрахованного лица СНИЛС (карточка пенсионной страховки).
После оформления на женщину будут заведены два основных документа:
- Индивидуальная карта беременной и родильницы. Она остается у акушера-гинеколога и будет заполняться по мере каждого посещения поликлиники беременной и сдачи ею разнообразных анализов, прохождения обследований.
- Обменная карта. Это основной документ беременной, которую она получит на руки при сроке 23 недели. Рекомендуется всегда иметь с собой этой важный документ, так как в случае внезапной необходимости без этой бумаги женщину не примут в родильный дом.
Заполненные документы сохраняют всю нужную информацию о состоянии здоровья будущей матери и плода, сроках посещения ею консультации, результаты всех обследований и выполненных проб.
Женщины, вставшие на учет до истечения первого триместра беременности, получают единовременной пособие. Стандартные обследования, необходимые для ведения беременности, по законам, принятым в Российской Федерации для беременных бесплатны. Дополнительные анализы и обследования, не входящие в эту группу обязательных, оплачиваются женщиной по тарифам учреждений, их выполняющих.
Полезное видео — На коком сроке лучше всего вставать на учет:
Читайте: Поднижнечелюстная слюнная железа: строение, функции, болезниПри поступлении на учет женщина должна открыто побеседовать с врачом, не утаивая случаев семейных заболеваний, имеющих наследственную природу, особенно генетических нарушений, например, синдрома Дауна, гемофилии, карликовости, сахарного диабета, шизофрении и многого другого. Важно рассказать и предыдущих беременностях, абортах, выкидышах, внематочных беременностях, о возможных заболеваниях уже имеющихся детей и о том, как прошло их рождение.
Также необходимо рассказать о своем менструальном цикле, здоровье мужа и его семьи, имеющихся негативных привычках, касающихся здоровья. Полные ответы помогут врачу составить точную картину того, что может ожидать женщину во время беременности, предотвратить возможность развития опасных для плода и беременной болезней и состояний.
Анализы и обследования при постановке на учет

Список всех необходимых анализов даст врач на приеме
Если женщина здорова, то ей будут назначены следующие анализы при постановке на учет по беременности:
- Общий и биохимический анализ крови.
- Коагулограмма — анализ на свертываемость крови.
- Исследование на группу крови и резус-фактор.
- Пробы крови на ВИЧ, сифилис, гепатит В и С.
- А также на целый ряд инфекций, наличие которых может вызвать ряд опаснейших патологий у плода. Это следующие заболевания или возбудители (их часто собирательно называют ТОРЧ-инфекциями):герпес, краснуха, токсоплазмоз, цитомегаловирус и другие.
- Биохимический скрининг («двойной тест») — анализ крови на ХГЧ — хорионический гонадотропин человека и на связанный с беременностью белок плазмы А (РАРР-А). Проводится в срок в 10 — 12 недель беременности.
- Общий анализ мочи.
- Мазок влагалищной флоры на выявление ИППП, которые могут навредить будущему ребенку. Наиболее часто проводится анализ на наличие хламидий.
- ЭКГ — электрокардиограмма.
- Обследования у профильных врачей, кроме гинеколога: терапевта, окулиста, ЛОРа, стоматолога.
- УЗИ для раннего выявления патологий формирования и развития плода, его органов и систем.
Некоторые из обследований, которые назначаются при постановке на учет, в течение беременности нужно будет повторять несколько раз для получение более полных «свежих» результатов и сведений.
В течение всей беременности женщине предстоит посетить своего гинеколога как минимум 10 раз. К терапевту и стоматологу рекомендуется обращаться трижды, к офтальмологу и отоларингологу — по меньшей мере дважды. Посещать остальных профильных специалистов необходимо по показаниям и рекомендации наблюдающего акушера-гинеколога.
Внеплановые обследования
Внеплановые обследования может назначить врач только при подозрении на возможную угрозу или патологию
В том случае, если в развитии беременности имеются какие-то отклонения, или же женщина чувствует себя плохо, заболевает во время вынашивания ребенка или имеет хронические заболевания, то врач может назначить целый ряд дополнительных процедур и анализов.
Также дополнительные исследования могут понадобиться, если в семье будущей матери или ее мужа имелись случаи разнообразных патологий и тяжелых наследственных заболеваний, если будущие родители состоят в родстве или у обоих имеются патологии, при сочетании которых возможно рождение больного ребенка. Чаще всего врач направляет беременную на генетическую экспертизу, призванную исключить или подтвердить наличие разнообразных патологий у плода. В случае их выявления медики могут рекомендовать экстренное прерывание беременности.
Также могут быть рекомендованы дополнительные обследования и сдача проб, если у врача имеются обоснованные сомнения насчет возможности самостоятельного рождения ребенка.
Препятствием этому может быть узкий таз беременной, крупный плод или многоплодная беременность, неправильное предлежание, а также слабое зрение женщины, наличие патологий сердечно-сосудистой системы, почек и других жизненно важных органов.
Кроме основных анализов и исследований, которые необходимы для постановки на учет и для дальнейшего слежения за беременность, дополнительные процедуры не являются обязательными для выполнения. Женщина имеет возможность отказаться от их прохождения, но в случае выявления патологии врач не будет нести ответственности, кроме ситуации оказания срочной медицинской помощи.
Своевременное выполнение всех анализов и точное следование врачебным советам поможет женщине легче перенести беременность, не волнуясь по пустякам. Если она будет точно знать, что именно происходит с ее организмом, то будет спокойной, уверенной, а это непременно отразится на состоянии плода. Необходимо принять все меры, чтобы беременность оказалась самым легким и приятным временем в жизни женщины.
Список анализов, которые сдают беременные при постановке на учет в женской консультации
Наступление беременности всегда требует от будущей мамы большой ответственности и внимания к своему самочувствию. Поэтому на ранних сроках рекомендуется стать на учёт в женской консультации, чтобы оказаться под присмотром квалифицированных медицинских специалистов.
Посетить ЖК первый раз необходимо до начала 11 недели. При себе женщина должна иметь паспорт. Задача гинеколога собрать анамнез – информацию о перенесённых заболеваниях, имеющихся вредных привычках, наследственном факторе, количестве перенесённых родов и патологиях беременности, если таковые имели место. В обязательном порядке даются направления на лабораторные обследования.
Первое посещение

На вопросы врача следует отвечать максимально точно и правдиво, так как он определяет возможные риски для мамы и ребёнка, а также прогнозирует осложнения и течение беременности.
Врач заводит специальную карту беременной и роженицы, в которую вносит всю полученную информацию. Сюда же записываются результаты гинекологического осмотра на кресле, а также взвешивания, измерения роста и артериального давления.
Цель гинекологического обследования – взятие мазков на флору и патологии, осмотр шейки матки (она должна быть плотно закрыта).
Также для будущей мамы заводится обменная карта, которая выдаётся ей на руки. С этим медицинским документом нужно приходить на каждый плановый осмотр в ЖК.
На завершающем этапе выписываются направления на анализы, результаты которых следует принести с собой в следующее посещение консультации. График посещений этого кабинета определяется врачом в индивидуальном порядке.
Подробнее обо всех нюансах что вас ждет при первом посещении, когда нужно встать на учет по беременности вам расскажет будущая мама:
Перечень обязательных анализов
Список анализов во многом зависит от состояния здоровья женщины, но есть такие, которые сдаются всеми без исключения. Этот перечень утверждён отдельным постановлением Министерства здравоохранения РФ:
- Анализ мочи общий – стандартная процедура при каждом посещении консультации. Помогает выявить белок и лейкоциты в моче, диагностировать на ранней стадии пиелонефрит (воспаление почек) и гестоз (поздний токсикоз).
- Посев мочи на бактерии позволяет обнаружить различные заболевания мочеиспускательных путей. Сдаётся дважды: при постановке на учёт и на 36-й неделе.
- Анализ крови общий берётся раз в каждом триместре и после первого визита к гинекологу. При обнаруженных отклонениях повторное тестирование проводится через 10-14 дней. Позволяет выявить снижение уровня гемоглобина. При наличии воспалительных процессов в организме резко повышается СОЭ и лейкоциты.
- Кровь на биохимию сдаётся трижды: после первого визита, на 18-й и 30-й неделе. Исследование позволяет с высокой точностью отследить обменные процессы в организме. Обычно врачи контролируют липидный, углеводный и белковый обмен, уровень белка, сахара и сывороточного железа. При отклонениях от нормы и заболеваниях почек, сахарном диабете возможно назначение других биохимических тестов.
- Резус-фактор и группа крови определяется дважды – в первом триместре и перед родами. Проблемы с вынашиванием возникают при наличии отрицательного резус-фактора у одного из родителей. Также опасна ситуация, когда у мамы первая группа крови, а у отца любая другая – возникает групповой конфликт. Если проблема была диагностирована вовремя, маме и малышу окажут своевременную медикаментозную помощь. Также эти факторы важны для родов (возможно понадобится переливание крови).
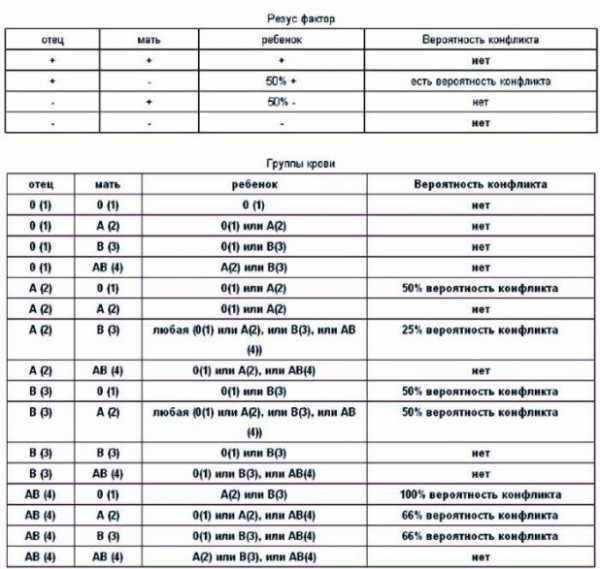
- Коагулограмма позволяет выявить проблемы со свёртываемостью крови. Если у женщины плохая свёртываемость, риски при родах значительно увеличиваются – возможны кровотечения с большой кровопотерей.
- Анализы на ВИЧ, гепатит В и сифилис проводятся трижды: при постановке на учёт, на 30-й неделе и за две недели до предполагаемой даты родов. К сожалению, от этих опасных инфекций не застрахован никто, в том числе беременные женщины.
- Тест на TORCH-инфекции позволяет определить, болела ли женщина краснухой, герпесом, токсоплазмозом и цитомегаловирусом. В этом случае в плазме будут обнаружены антитела. Высокий уровень антител указывает на прогрессирование болезни и необходимость дополнительного лечения.
- Мазок на флору, взятый из влагалища, позволяет выявить наличие бактерий кишечной группы и заболеваний передающихся половым путём.
- Отдельно берётся мазок на цитологию. Анализ проводится дважды: при первом визите в ЖК и на 30-й неделе. Позволяет диагностировать онкологические и опухолевые процессы.
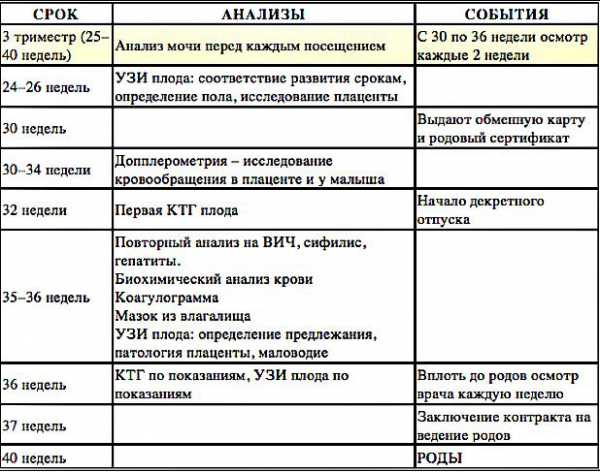
- УЗИ назначается несколько раз (о первом УЗИ читайте здесь). На ранних сроках оно помогает определить внематочную или замершую беременность, а на поздних патологии в развитии ребёнка. Посмотрите таблицу, там точнее указаны сроки назначения:
- Генетические патологии определяются через специальный тест. При положительном результате рекомендуется прерывание беременности, так как тест с большой долей вероятности указывает на аномалии развития.
По показаниям могут проводиться и другие исследования. В каждом отдельном случае соответствующее решение принимается в индивидуальном порядке.
Какие анализы сдают в женской консультации при постановке на учёт по беременности?
Успешное течение беременности во многом зависит от квалифицированного медицинского наблюдения на протяжении всего срока вынашивания ребёнка. Именно поэтому гинекологи рекомендуют вставать на учёт при беременности уже на ранних сроках – до 12 недели беременности. Правила постановки на учёт в женской консультации гласят, что будущей маме необходимо пройти ряд обследований, в том числе сдать целый комплекс важных и нужных анализов.
Анализы крови при постановке на учёт
Женщинам, которые интересуются, какие анализы при постановке на учёт по беременности нужно будет сдавать, стоит знать, что первоочередными исследованиями на ранних сроках беременности являются анализы крови. Анализы крови при постановке на учёт по беременности включают в себя исследования разных параметров:
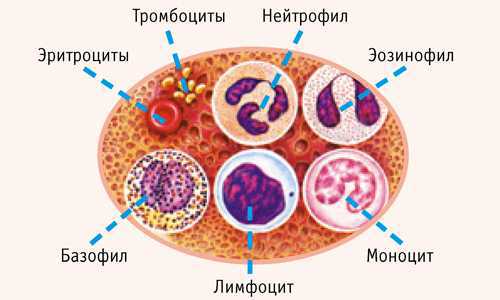
- общие показатели – позволяет оценить общее состояние здоровья будущей мамы. Данный анализ крови определяет количество тромбоцитов, лейкоцитов, эритроцитов, уровень гемоглобина и СОЭ (скорость оседания эритроцитов). Благодаря последнему критерию можно выявить даже скрытые воспалительные процессы в организме беременной. Сдаётся из пальца в утренние часы, на голодный желудок;
- биохимические показатели – направлен на выявление заболеваний внутренних органов. Среди критериев исследования – уровень холестерина, количество билирубина, общего белка, мочевины и креатинина. Анализ также позволяет определить содержание некоторых веществ в организме будущей мамы (железа, калия, фосфора). Непосредственно перед забором венозной крови для биохимии нельзя употреблять лекарственные средства. Биоанализ сдаётся утром, обязательно натощак;
- содержание сахара – помогает своевременно выявить сахарный диабет или предрасположенность к его развитию. За 8-12 часов до исследования следует отказаться от приёма пищи, пить воду разрешается. Непосредственно перед забором крови из пальца нельзя чистить зубы и употреблять жевательную резинку;
- группу крови и Rh-фактор – определение этих характеристик необходимо для того, чтобы узнать, не относится ли будущая мама к группе риска по резус-конфликту. Исследуемый материал берётся из пальца, специальной подготовки не требуется;
- ВИЧ, сифилис, гепатит В, С – позволяет на ранних сроках обнаружить опасные заболевания и держать беременность под особым контролем, подобрав оптимальную тактику наблюдения за здоровьем будущей мамы и ребёнка и наилучший вариант родоразрешения. Для анализа нужно сдавать кровь из вены натощак;
- TORCH-инфекции – исследование крови методом ИФА, при котором можно обнаружить крайне опасные для развития ребёнка инфекции – токсоплазму, краснуху, цитомегаловирус и герпес. Анализ на каждую из 4 инфекций содержит 2 критерия, по которым можно увидеть, находится заболевание в активной стадии (тогда высок риск заражения плода), или беременная женщина является лишь носителем (риск инфицирования малыша практически отсутствует). Исследуемый материал забирают из вены;
- коагулограмма – используется для выявления проблем со свёртываемостью крови. За 8-12 часов до забора материала нельзя принимать пищу, за час – пить кофеинсодержащие напитки и соки.
По результатам обязательных первичных исследований беременной могут быть назначены дополнительные анализы.

Гинекологические анализы
Какие анализы являются обязательными для будущей мамы? Конечно же, те, которые непосредственно касаются её половой сферы. Речь идёт о взятии влагалищного материала для исследования на микрофлору, наличие патогенных миикроорганизмов и онкоцитологию.
Мазок на флору позволяет объективно оценить состояние слизистой влагалища, выявить возможные воспалительные процессы, гинекологические и венерические заболевания.
Этот анализ показывает:
- количество плоского эпителия. Отклонение от единичных показателей свидетельствует о наличии воспаления или о нарушении гормонального фона;
- количество лейкоцитов. Превышение нормы также является признаком воспалительного процесса;
- содержание лактобактерий во влагалище, составляющих основу здоровой микрофлоры;
- наличие слизи. Повышенное содержание слизи в мазке сигнализирует о воспалении шейки матки;
- наличие «ключевых» клеток – является симптомом вагинального дисбактериоза;
- присутствие патогенных бактерий – гонококков, стафилококков, дрожжеподобных грибков;
- состояние влагалищной среды (слабокислая, кислая, нейтральная, щелочная). Позволяет выявить воспаление слизистой влагалища.
Для диагностики гинекологу потребуется собрать материал специальным шпателем или стерильной ватной палочкой с 3 зон – стенки влагалища, шейки матки и уретры (мочеиспускательного канала). Процедура практически безболезненна и не требует специфической подготовки. Перед исследованием не следует пользоваться вагинальными свечами, лубрикантами, спринцеваниями, также рекомендуется исключить половые контакты. В день забора материала необходимо подмыться без использования моющих средств.
Похожим образом проводится ещё один важный анализ – бакпосев на микрофлору. От предыдущего исследования он отличается более узкой направленностью: по результатам этой диагностики можно выявить такие микроорганизмы, как:
- уреаплазмы;
- микоплазмы;
- хламидии;
- трихомонады.
Кроме того, определяется и чувствительность обнаруженных бактерий к антибиотикам, благодаря чему можно назначить наиболее эффективное лечение.
Мазок на онкоцитологию направлен на выявление раковых и предраковых состояний. Для обнаружения атипичных клеток гинеколог забирает биоматериал с шейки матки. Подготовка к исследованию – такая же, как и в двух предыдущих случаях.

Другие анализы и исследования при постановке на учёт по беременности
При постановке на учёт в женской консультации будущей маме приходится сдавать не только анализы крови и гинекологические мазки. Одним из самых простых, но от этого не менее важных исследований при беременности является общий анализ мочи, который позволяет выявить патологии мочевыводящей системы уже на ранних сроках вынашивания ребёнка и тем самым помогает при необходимости скорректировать течение беременности, чтобы избежать осложнений.
Особенно важно регулярно сдавать анализы мочи тем женщинам, у кого ранее наблюдались заболевания почек и мочевого пузыря. Чтобы диагностика показала достоверные результаты, нужно соблюдать несложные правила сбора биоматериала: тщательно подмываться перед мочеиспусканием, во время сбора мочи прикрывать вход во влагалище ватным диском и использовать для транспортировки исследуемой жидкости только стерильную тару. При наличии хронических болезней мочеполовой системы гинеколог может потребовать сдать дополнительные анализы мочи – по методу Нечипоренко или Зимницкого.
Узконаправленные анализы требуются в том случае, если до наступления беременности у женщины наблюдались патологии внутренних органов. Так, при проблемах с работой щитовидной железы будущей матери будет рекомендовано сдать кровь на специфические гормоны, связанные с эндокринной функцией. Беременные с отклонениями в обменных процессах, подверженные развитию сахарного диабета, проходят специальное исследование на гликемический профиль – уровень сахара в крови.
Обычно при постановке на учёт по беременности необходимо пройти и обследование на наличие золотистого стафилококка.
Для этого придётся сдать посев со слизистой носоглотки. Выявить это заболевание очень важно именно на первых неделях беременности, чтобы вовремя начать лечение и избежать опасных для матери и ребёнка последствий.
На первый взгляд может показаться, что список необходимых анализов просто огромен. Но на самом деле каждое из этих исследований является одинаково важным для здоровья самой мамы и развития её малыша, поэтому исключить даже один анализ из этого ряда невозможно. Не стоит отказываться и от дополнительной диагностики, если на том настаивает врач. Пройдя все необходимые обследования и встав на учёт к гинекологу, женщина может быть уверена, что течение её беременности отныне будет находиться под строгим медицинским контролем.
анализы сдают при постановке на учёт по беременности

Успешное течение беременности во многом зависит от квалифицированного медицинского наблюдения на протяжении всего срока вынашивания ребёнка. Именно поэтому гинекологи рекомендуют вставать на учёт при беременности уже на ранних сроках – до 12 недели беременности. Правила постановки на учёт в женской консультации гласят, что будущей маме необходимо пройти ряд обследований, в том числе сдать целый комплекс важных и нужных анализов.
Какие анализы сдают в женской консультации при постановке на учёт по беременности?
Женщинам, которые интересуются, какие анализы при постановке на учёт по беременности нужно будет сдавать, стоит знать, что первоочередными исследованиями на ранних сроках беременности являются анализы крови. Анализы крови при постановке на учёт по беременности включают в себя исследования разных параметров:
- общие показатели – позволяет оценить общее состояние здоровья будущей мамы. Данный анализ крови определяет количество тромбоцитов, лейкоцитов, эритроцитов, уровень гемоглобина и СОЭ (скорость оседания эритроцитов). Благодаря последнему критерию можно выявить даже скрытые воспалительные процессы в организме беременной. Сдаётся из пальца в утренние часы, на голодный желудок;
- биохимические показатели – направлен на выявление заболеваний внутренних органов. Среди критериев исследования – уровень холестерина, количество билирубина, общего белка, мочевины и креатинина. Анализ также позволяет определить содержание некоторых веществ в организме будущей мамы (железа, калия, фосфора). Непосредственно перед забором венозной крови для биохимии нельзя употреблять лекарственные средства. Биоанализ сдаётся утром, обязательно натощак;
- содержание сахара – помогает своевременно выявить сахарный диабет или предрасположенность к его развитию. За 8-12 часов до исследования следует отказаться от приёма пищи, пить воду разрешается. Непосредственно перед забором крови из пальца нельзя чистить зубы и употреблять жевательную резинку;
- группу крови и Rh-фактор – определение этих характеристик необходимо для того, чтобы узнать, не относится ли будущая мама к группе риска по резус-конфликту. Исследуемый материал берётся из пальца, специальной подготовки не требуется;
- ВИЧ, сифилис, гепатит В, С – позволяет на ранних сроках обнаружить опасные заболевания и держать беременность под особым контролем, подобрав оптимальную тактику наблюдения за здоровьем будущей мамы и ребёнка и наилучший вариант родоразрешения. Для анализа нужно сдавать кровь из вены натощак;
- TORCH-инфекции – исследование крови методом ИФА, при котором можно обнаружить крайне опасные для развития ребёнка инфекции – токсоплазму, краснуху, цитомегаловирус и герпес. Анализ на каждую из 4 инфекций содержит 2 критерия, по которым можно увидеть, находится заболевание в активной стадии (тогда высок риск заражения плода), или беременная женщина является лишь носителем (риск инфицирования малыша практически отсутствует). Исследуемый материал забирают из вены;
- коагулограмма – используется для выявления проблем со свёртываемостью крови. За 8-12 часов до забора материала нельзя принимать пищу, за час – пить кофеинсодержащие напитки и соки.
По результатам обязательных первичных исследований беременной могут быть назначены дополнительные анализы.

Гинекологические анализы
Какие анализы являются обязательными для будущей мамы? Конечно же, те, которые непосредственно касаются её половой сферы. Речь идёт о взятии влагалищного материала для исследования на микрофлору, наличие патогенных миикроорганизмов и онкоцитологию.
Мазок на флору позволяет объективно оценить состояние слизистой влагалища, выявить возможные воспалительные процессы, гинекологические и венерические заболевания.
Этот анализ показывает:
- количество плоского эпителия. Отклонение от единичных показателей свидетельствует о наличии воспаления или о нарушении гормонального фона;
- количество лейкоцитов. Превышение нормы также является признаком воспалительного процесса;
- содержание лактобактерий во влагалище, составляющих основу здоровой микрофлоры;
- наличие слизи. Повышенное содержание слизи в мазке сигнализирует о воспалении шейки матки;
- наличие «ключевых» клеток – является симптомом вагинального дисбактериоза;
- присутствие патогенных бактерий – гонококков, стафилококков, дрожжеподобных грибков;
- состояние влагалищной среды (слабокислая, кислая, нейтральная, щелочная). Позволяет выявить воспаление слизистой влагалища.
Для диагностики гинекологу потребуется собрать материал специальным шпателем или стерильной ватной палочкой с 3 зон – стенки влагалища, шейки матки и уретры (мочеиспускательного канала). Процедура практически безболезненна и не требует специфической подготовки. Перед исследованием не следует пользоваться вагинальными свечами, лубрикантами, спринцеваниями, также рекомендуется исключить половые контакты. В день забора материала необходимо подмыться без использования моющих средств.
Похожим образом проводится ещё один важный анализ – бакпосев на микрофлору. От предыдущего исследования он отличается более узкой направленностью: по результатам этой диагностики можно выявить такие микроорганизмы, как:
- уреаплазмы;
- микоплазмы;
- хламидии;
- трихомонады.
Кроме того, определяется и чувствительность обнаруженных бактерий к антибиотикам, благодаря чему можно назначить наиболее эффективное лечение.
Мазок на онкоцитологию направлен на выявление раковых и предраковых состояний. Для обнаружения атипичных клеток гинеколог забирает биоматериал с шейки матки. Подготовка к исследованию – такая же, как и в двух предыдущих случаях.
Статья в тему: «Королева осени»: чем полезна тыква
Другие анализы и исследования при постановке на учёт по беременности
При постановке на учёт в женской консультации будущей маме приходится сдавать не только анализы крови и гинекологические мазки. Одним из самых простых, но от этого не менее важных исследований при беременности является общий анализ мочи, который позволяет выявить патологии мочевыводящей системы уже на ранних сроках вынашивания ребёнка и тем самым помогает при необходимости скорректировать течение беременности, чтобы избежать осложнений.
Особенно важно регулярно сдавать анализы мочи тем женщинам, у кого ранее наблюдались заболевания почек и мочевого пузыря. Чтобы диагностика показала достоверные результаты, нужно соблюдать несложные правила сбора биоматериала: тщательно подмываться перед мочеиспусканием, во время сбора мочи прикрывать вход во влагалище ватным диском и использовать для транспортировки исследуемой жидкости только стерильную тару. При наличии хронических болезней мочеполовой системы гинеколог может потребовать сдать дополнительные анализы мочи – по методу Нечипоренко или Зимницкого.
Узконаправленные анализы требуются в том случае, если до наступления беременности у женщины наблюдались патологии внутренних органов. Так, при проблемах с работой щитовидной железы будущей матери будет рекомендовано сдать кровь на специфические гормоны, связанные с эндокринной функцией. Беременные с отклонениями в обменных процессах, подверженные развитию сахарного диабета, проходят специальное исследование на гликемический профиль – уровень сахара в крови.
Обычно при постановке на учёт по беременности необходимо пройти и обследование на наличие золотистого стафилококка.
Для этого придётся сдать посев со слизистой носоглотки. Выявить это заболевание очень важно именно на первых неделях беременности, чтобы вовремя начать лечение и избежать опасных для матери и ребёнка последствий.
На первый взгляд может показаться, что список необходимых анализов просто огромен. Но на самом деле каждое из этих исследований является одинаково важным для здоровья самой мамы и развития её малыша, поэтому исключить даже один анализ из этого ряда невозможно. Не стоит отказываться и от дополнительной диагностики, если на том настаивает врач. Пройдя все необходимые обследования и встав на учёт к гинекологу, женщина может быть уверена, что течение её беременности отныне будет находиться под строгим медицинским контролем.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе