При панкреатите цвет мочи
Показатели анализов мочи при панкреатите — фото, цвет, запах и отзывы больных
Моча при панкреатите исследуется в диагностических целях, для выявления уровня ферментов поджелудочной железы, в частности, амилазы. Данный элемент участвует в процессе расщепления полисахаридов до мальтозы. Анализ мочи для определения фермента разрешается проводить за один раз или при сборе дневной биологической жидкости.
Общий анализ мочи уделяет возможность оценить функционирование всего организма в целом. Образец исследуется на физические, химические свойства и вид под микроскопом. Регистрация повышенной концентрации амилазы без роста липазы наблюдается при патологиях слюнных желез. Активность ферментов поджелудочной железы нормируется в течение 3 дней. Повышенный уровень этих веществ фиксируется при почечной недостаточности, болезни печени, желчного пузыря.
Когда нужно сдавать анализы
Показанием для определения активности ферментов поджелудочной железы посредством анализа мочи является боль в эпигастральной зоне, ирридирующая в спину. Тревожным считается состояние, когда регистрируются повышение температуры, тошнота, рвота, тахикардия и снижение артериального давления крови. У пациентов в итоге желчнокаменных заболеваний, возможно появление желтухи, когда цвет белков глаз и кожа меняются (желтеют).
Опознание признаков, указывающих на заболевание поджелудочной железы, позволяет своевременно организовать курс лечения и предупредить развитие патологии. К основным симптомам относятся боль в верхнем участке живота, пожелтение кожи и роговицы глаз, боль и вздутие после жирного блюда, отвращение к пище, снижение веса, повышение слюноотделения. К тревожным признакам относятся также быстрая утомленность и общая слабость, отрыжка воздухом или пищей, употребленной накануне, метеоризм, диарея, при этом каловые массы имеют светлый цвет, жирный блеск и след, зловонный запах. Все указанные симптомы являются сигналом о серьезном патологическом состоянии, нарушении электролитного баланса, обезвоживании организма и могут привести к необратимым изменениям поджелудочной железы.
Для точного диагностирования специалисты назначают лабораторные и инструментальные исследования. Анализ мочи входит в число необходимых обследований, поскольку является информативным и доступным. Наличие панкреатита подтверждается при условии снижения диастазы (альфа – амилаза) в моче, поскольку воспаление ПЖ приводит к снижению выработки ферментов, что и регистрируется с помощью анализа мочи.
Понижению уровня амилазы, что может стать причиной неправильного диагноза, способствуют наличие перитонита, повреждения брюшной полости, беременность, алкоголизм, почечная недостаточность.
Для более точного диагноза, проводятся исследования других факторов, проявленных при воспалительных процессах в ПЖ:
- При острой форме панкреатита или при обострении хронической формы заболевания в моче обнаруживаются кетоновые тела, которые не бывают у здорового человека;
- При продолжительном течении болезни, когда в воспалительный процесс включены и другие органы, в моче обнаруживаются белки, лейкоциты и эритроциты, что свидетельствует о масштабном воспалительном процессе в организме;
- Потемнение мочи и появление резкого запаха.
Как проходит процедура
Для получения точных результатов при панкреатите необходимо сдавать анализ мочи в условиях лаборатории, четко по существующей инструкции.
Взять следует, образцы из первой утренней мочи. Перед забором урины нужно вымыть зону половых органов, особенно устья уретры. Мочу требуется собирать в стерильный контейнер, приобретенный в аптеке или предоставленный в поликлинике. Количество мочи должно быть около 50 мл. Образец в клинику нужно доставить в течение 3 часов. Результаты можно получить на следующий день.
Перед сдачей анализа запрещается использование спиртных напитков, нужно избегать чрезмерных физических нагрузок (может привести к получению в результатах анализа альбуминурии, то есть выделения белка с мочой, что искажает реальную картину).
Перед тестированием рекомендуется ограничить прием еды с богатым белковым составом, под влиянием которого может изменяться цвет урины. Следует избегать употребления лечебных препаратов с аналогичным влиянием, к примеру, Фенитоина, Леводопа, витамина В. В основном специалисты рекомендуют перед сдачей анализа мочи прекратить прием холинергических средств, глюкокортикостероидов, диуретиков и противозачаточных препаратов.
Нужно прекратить прием Пентазоцина, Аспарагиназы, поскольку их прием может искажать результаты анализа. Нельзя сдавать анализ мочи в период менструального цикла, поскольку кровь в урине может вызвать ложные предположения о гематурии.
Цвет мочи
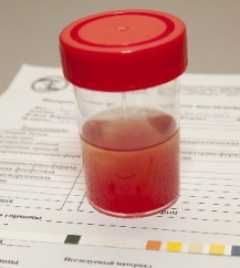
Оттенок мочи при панкреатите является важным показателем. В большинстве случаев цвет мочи бывает темным, что вызвано повышением уровня амилазы. Темный оттенок вызывает билирубин, поступающий в мочу в итоге сбоя оттока желчи. Коричневый цвет мочи может быть признаком гепатита, на фоне которого может проявиться панкреатит.
- Причиной темно – желтого цвета мочи является повышенная концентрация азотистых шлаков. Состояние появляется в результате обезвоживания организма, вызванного сбоем всасываемости жидкости при диарее.
- Красный оттенок урины свидетельствует о проблемах с почками, вызванных острым приступом панкреатита. Состояние обусловлено воспалительным процессом, вызывавшим в почках кровотечение.
- У некоторых пациентов наблюдается посинение мочи, что может быть в результате приема определенных препаратов, к примеру, Метиленового синего, Индометацина.
- Зеленый цвет мочи является сигналом о бактериальных инфекциях мочевыводящих путей.
- Использование продуктов с высоким процентом каротина может стать причиной окрашивания урины в желто – оранжевый цвет. Моча принимает золотистый цвет, при использовании витаминных добавок. Рибофлавин, в состав которого входит желтый пигмент может стать причиной окрашивания уретры в неоново – желтый цвет.
- Уретра светлого цвета при панкреатите наблюдается при употреблении большого количества жидкости.
Запах мочи
О панкреатите свидетельствует как повышенная концентрация ферментов ПЖ, так и увеличение количества лейкоцитов в моче и крови, функция которых — защита организма от патогенных микроорганизмов. Увеличение количества этих телец в моче называется лейокцитурией, что приводит к помутнению биологической жидкости (молочный цвет) и становится причиной характерного запаха.
В норме запах урины нерезкий. При разложении биологической жидкости бактериями на воздухе или внутри мочевого пузыря (цистит), чувствуется аммиачный запах. В итоге гниения мочи, содержащей белок, кровь или гной (рак мочевого пузыря), моча приобретает запах тухлого мяса. Если в моче фиксируются кетоновые тела, она имеет фруктовый запах, схожий с запахом гниющих яблок.
Анализ мочи при панкреатите
Для диагностирования панкреатита современная медицина применяет разные лабораторные тесты, которые уделяют возможность за короткий срок определить наличие воспаления поджелудочной железы у пациента. Наибольшее значение для медиков имеет определение уровня ферментов в биологической жидкости.
Применяется биохимический способ анализа мочи, который позволяет определить уровень диастазы в урине. Повышенное количество фермента указывает на воспалительный процесс, характерный для острой фазы панкреатита. Пониженный показатель указывает на наличие хронической формы заболевания.
Применяется анализ мочи по способу Нечипоренко. Данный метод используется, когда воспаление в ПЖ развивается на фоне патологии почек и мочевыводящих путей. Суть методики следующая: небольшое количество мочи пропускается через центрифугу. В осадке, полученном после процедуры, определяют содержание лейкоцитарных клеток и эритроцита, присутствие цилиндрических частиц. Увеличенное количество свидетельствует о проблемах с почками, усиливающих развитие панкреатита.
Расшифровка
Результаты анализа мочи включают информацию о сложности течения панкреатита. В моче пациента с воспалением поджелудочной железы фиксируются составляющие, которые не встречаются у здорового человека.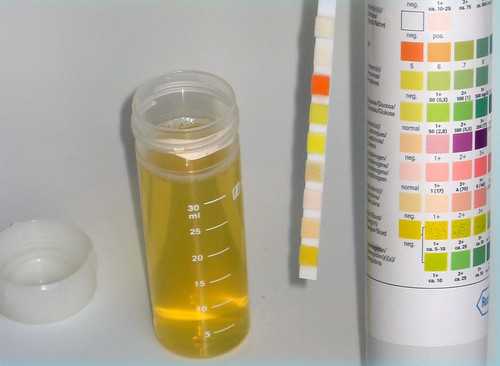
Стандартные значения амилазы в моче составляют от 2,6 до 21,2 международных единиц в час. Нормальная активность данного фермента в единицах системы СИ составляет менее 650 Ед/л.
Повышение процента амилазы в моче называется амилазурией. Состояние наблюдается при остром воспалении ПЖ или обострении хронической формы недуга. Показатель амилазы в данном случае превышает норму от 3 до 20 раз, что может указывать также на непроходимость протоков ПЖ из-за камней, на болезнь печени и почек, на онкологические проблемы, на внематочную беременность. Регистрируется повышение амилазы и при алкоголизме, при зависимости от наркотических веществ, при масштабных повреждениях.
Превышение допустимой нормы уровня амилазы у некоторых людей может быть врожденным.
Низкий уровень амилазы в биологической жидкости фиксируется при обширных травмах ПЖ в случае молниеносного или расширенного хронического панкреатита, а также при гепатите, интоксикации и беременности, тяжелом тиреотоксикозе, обширных ожогах. Причиной снижения уровня амилазы могут быть цитраты и оксалаты, которые связывают кальций.
Обследование мочи при панкреатите может выявить повышение печеночных ферментов, что доказывает наличие панкреатита. Повышение этих ферментов фиксируется при остром воспалении ПЖ на фоне желчнокаменной болезни. Увеличение количества специальных ферментов, как АЛТ, АСТ, ЩФ, в комбинации с повышенным уровнем липазы и амилазы указывает на острое воспаление в ПЖ.
Цвет мочи при воспалении ПЖ бывает темным в результате повышения уровня амилазы.
При желтушной форме недуга регистрируется повышение уровня билирубина в моче, чем объясняется окрашивание биологической жидкости.
Важным показателем является уровень определенных антител, которые указывают на аутоиммунное происхождение болезни ПЖ. Проводят такое обследование при хроническом виде панкреатита. Антитела – химические элементы, вырабатываемые как ответная реакция для защиты организма. При заболеваниях аутоиммунного характера они начинают уничтожать клетки организма, принимая их как чужеродные. Хронический панкреатит в большинстве случаев развивается у больных с язвенным энтеритом или синдромом Крона.
При остром панкреатите или инфицировании кисты ПЖ фиксируется увеличение белка СРБ в урине. Показатель указывает на тяжесть заболевания. Присутствие белка в моче свидетельствует о патологии почек. Повышение уровня лейкоцитов говорит о развитии воспаления в организме.
О воспалении в организме также свидетельствует наличие в моче трисиногена.
Анализ мочи при панкреатите у ребенка
Анализ мочи назначают, когда ребенок жалуется на боли в ЖКТ неясного генеза, а также при подозрении воспаления поджелудочной железы. Детская норма амилазы в моче – от 10 до 64 Ед./л. Повышение уровня фермента вещества свидетельствует о развитии панкреатита у ребенка. При повторном анализе мочи показатели могут нормализоваться, но это не устраняет патологические процессы в поджелудочной железе. В таком случае назначают дополнительные анализы крови.
Причинами повышения процента диастазы у ребенка могут быть панкреатит, полипы в ПЖ, почечные болезни, сбой в протоках ПЖ, патологии, на фоне которых нарушается работа слюнной железы.
Низкий уровень диастазы может быть результатом удаления ПЖ или ее недостаточности, гепатита, сахарного диабета, нарушения функциональности органов, выделяющих слизь.
Анализ мочи при наличии воспаления ПЖ помогает быстро и безошибочно определить причину заболевания, тяжесть ее течения, что очень важно при выборе лечебной тактики.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о моче при панкреатите в комментариях, это также будет полезно другим пользователям сайта.
Борис
Жаловался на тошноту, боли в верхнем отделе живота, рвотные позывы и слабость. Обратился в поликлинику, врач после осмотра сказал, что имеет подозрение на воспаление поджелудочной железы. Назначил обследование мочи, когда брал образец на анализ, заметил, что моча стала темного цвета. Результаты обследования подтвердили подозрение, назначили соответственное лечение.
Ольга
Современная медицина имеет возможности проводить инструментальные обследования с применением разных аппаратур, однако, для точного диагноза важны лабораторные исследования, особенно анализы мочи и крови. Болею панкреатитом уже несколько лет, регулярно прохожу профилактические обследования, для предупреждения обострения и прогрессирования заболевания. Самым информативным является анализ мочи, поскольку уделяет возможность следить за уровнем специального фермента, повышение которого указывает на обострение болезни.
Видео
При панкреатите цвет мочи
Главная » Поджелудочная железа » При панкреатите цвет мочи
Терапия заболеваний ЖКТ напрямую зависит от своевременного обращения к врачу, а значит, быстрого определения болезни. Чем раньше больной приходит к специалисту, тем больше шансов полностью излечить его, ведь если панкреатит перейдет в затяжную форму, избавиться от него полностью и навсегда невозможно, врачи смогут бороться только с симптоматикой.
Когда нужно сдавать анализы?
При первых симптомах заболевания органов ЖКТ необходимо обратиться к специалисту на консультацию. Подойдет терапевт или гастроэнтеролог. Устранить проблему самостоятельно лучше даже не пытаться, чтоб не сделать болезнь хронической. Симптомы, которые должны насторожить:
- отрыжка из запахом пищи, которую Вы съели;
- слишком много слюны;
- тошнота;
- цвет кожи лица серо-зеленый;
- рвотные позывы;
- постоянно плохой аппетит;
- боли в верхней части живота или под ребрами слева, особенно после того, как поели (обостряется от жареного или жирного), в состоянии голода болевые ощущения пропадают;
- вздутие живота;
- резкое уменьшение веса;
- ощущение слабости;
- жидкий кашеобразный стул, что имеет резко неприятный запах, на котором есть жирная пленка, какая оседает на унитазе, зачастую желтых оттенков с кусочками еды.
Эта симптоматика возникает оттого, что орган не справляется со своей работой, а значит, еда не усваивается в полной мере и возникает дефицит БЖУ, минералов и витаминов. От этого утомляемость увеличивается, человек становится менее работоспособным, возникает сухость кожи, портятся и выпадают волосы, появляются головокружения, вызванные анемией. Несвоевременное лечение может привести к истощению, нарушению баланса электролитов и обезвоживанию.
Какие сдают анализы при заболевании панкреатитом?
Биохимический анализ
 Биохимический анализ крови.
Биохимический анализ крови.Анализ крови – это первое, что назначает врач при любой болезни. При панкреатите самым информативным является биохимический анализ, который объяснить может специалист, учитывая анамнез и другие данные. При расшифровке результатов биохимического анализа (биохимии) данные рассчитывают на литр жидкости:
- Холестерин. Норма: 3-6. Если они отклоняются в любую сторону, это означает, что поджелудочная железа работает неправильно. При пониженном холестерине чаще всего диагностируют панкреатит:
- Глюкоза. По ее уровню можно узнать, как проходят обменные процессы с участием углеводов. Норма: 3,5-5,8. При повышенном уровне – болезнь развивается из-за питания или стресса, а если понизился, то панкреатит – следствие алкоголизма, отравления или большого количества медикаментов.
- ГГТ. Это фермент, норма которого 31-49. Он влияет на переваривание аминокислоты. Если количество ниже нормы — не происходит ничего страшного, ниже – при заболеваниях простаты или наличии панкреатита.
- Амилаза. Нормы: 0-50. Она влияет на переваривание крахмала. Если количество ферментов выше положенного – возможны опухоли железы. При хроническом панкреатите в рамках нормы.
- АЛТ. Влияет на переваривание аминокислоты. Параметры: 31-41. Выше – возможны болезни любого органа, ниже – проблемы с печенью.
- АСТ. Показатели и функции такие же, как у АЛТ. Если данные ниже необходимого уровня, значит, не хватает витамина В6, если выше – возможно, панкреатит или онкологическое заболевание.
- Белок. Нормальное количество: 63-83. Нарушения работы органа понижает количество, если уровень выше – возможность онкологии.
- Билирубин. Нормы: 3,4-17. Вещество выделяется в процессе распада гемоглобина. Оно влияет на цвет каловых масс, которые в норме светлые или темные коричневые.
- Мочевина. Норма: 2,5-115. Низкий показатель может свидетельствовать о неправильной работе кишечника или панкреатите.
- Креатин. Норма: 53-115.
- Липаза. При остром панкреатите значительно повышается.
- Глобулины. Должны составлять 7-13%. Понижение может указать на панкреатит. Эластаза, трипсин и фосфолипаза повышаются.
Биохимия проводится сразу после попадания человека в стационар. Далее следят за изменениями показателей, что свидетельствует об эффективности лечения.
Клинический анализ
Такое лабораторное исследование проводят, чтоб узнать, нет ли в организме воспалительного процесса. Ориентировочные данные о составе при воспалении:
- лейкоциты (4-8,5) – воспаление вызывает повышенный уровень, поэтому их много при остром панкреатите;
- СОЭ (10-15) – происходит увеличение при воспалительном процессе;
- гемоглобин падает;
- гематокрит увеличивается, если водно-электролитный баланс нарушен.
Кровь необходимо сдать с утра натощак. Общий анализ назначается в первую очередь.
Анализ мочи и кала
Такая диагностика помогает узнать состояние органа. Если функция органа нарушена, в первую очередь перестают полностью расщепляться жиры. Это видно по стулу. Симптомы нарушений работы органа:
- наблюдается непереваренная еда в каловых массах;
- жирный блеск;
- диарея;
- запах резкий оттого, что белки не расщепляются, а гниют;
- если панкреатит начал влиять на желчный, отмечается светлый желтый цвет стула.
Определение панкреатита таким способом возможно сразу, его цвет у больных панкреатитом светлый серый. Кал покажет недостаток ферментов, и, возможно, бактерии, которые размножаются благодаря неправильной работе ЖКТ. Если болезнь наступила из-за повреждений органа механическим путем, цвет собираемой субстанции будет светлый.
Моча
При анализе в ней будет обнаружена амилаза. Собирать жидкость нужно утром натощак в чистую, а лучше стерильную тару. При осложнениях панкреатита моча темная. При геморрагическом панкреатите, в случае осложнений на почки наблюдается протеинурия, нормальное количество эритроцитов и лейкоците. Анализ делают не только при поступлении больного, но и во время лечения, панкреатит становится затяжным, врач это заметит за месяц.
Анализ слюны
Такое обследование направлено на выявление амилазы. При хроническом панкреатите ее количество уменьшится, при остром — повысится.
Другие исследования
Кроме вышеупомянутых анализов, к больным панкреатитом применяют и другие методы диагностики. План обследования состоит из многих процедур и тестов:
- Компьютерная томограмма (КТ) делает возможным посмотреть контуры некроза или новообразования.
- Ультразвуковая диагностика (УЗИ). С ее помощью просвечивают живот в области поджелудочной, чтоб увидеть, нет ли увеличения участков или неравномерностей в тканях.
- Рентген может показать кальцинацию органа.
- Фиброгастроскопия (ФСГ) дает самый детальный анализ.
- При помощи эндоскопической лапаротомии (биопсии) берут часть пораженного органа на пробу.
- Иногда применяют лабораторный метод, которым определяют иммунореактивный трипсин. Это не очень информативный анализ, так как он характерный не только панкреатиту, но также холециститу и множеству других болезней.
- Также проводят тест на ингибиторы трипсина. При воспалении поджелудочной, что вызвало ее деформацию, количество вещества будет понижено. Чем их меньше, тем сложней болезнь.
- Трипсиноген в моче. Такой способ позволяет определить наличие болезни. Это один из наиболее информативных методов, какой нечасто применяется из-за большой стоимости процедуры. Он заметен при хроническом и остром панкреатите.
Лабораторные и другие исследования позволяют врачу определить наличие болезни и назначить адекватное лечение. Используют несколько методов сразу для того, чтоб получить более детальную картину.
pishchevarenie.ru
Основные симптомы хронического панкреатита
Хронический панкреатит имеет подавляющее большинство жителей планеты, поэтому многие знают, что представляет собой эта болезнь. Воспалительные процессы, происходящие в поджелудочной железе и приводящие к дистрофии её ткани, нарушают проходимость протоков железы. Финал хронического панкреатита заключается в утрате функций органа – и эндокринной, и экзокринной.
Откуда берется заболевание?
Хронический панкреатит – заболевание полиэтиологичекое, то есть, причин способных его вызвать, множество:
- заболевания желудочно-кишечного тракта;
- постоянная алкогольная интоксикация;
- вирусные инфекции (особенно гепатиты и «свинка»);
- аллергия и токсическое воздействие некоторых химических веществ;
- нарушение режима питания;
- недостаток поступления белка в пищевом рационе;
- гормональные расстройства;
- механические повреждения поджелудочной железы во время оперативных вмешательств;
- семейный аспект.
Конечно, тот, кто имел острый панкреатит, скорее всего, в наследство от него получит хронический, а алкогольная интоксикация находится вообще вне всякой конкуренции. Особенно подвержены заболеванию люди, которые любят закусить водочку жирной и жареной свининкой, копченой рыбой или запить острым маринадом.
Читайте также, что такое реактивный панкреатит и какие бывают симптомы реактивного панкреатита.
Про симптомы и лечение атрофического гастрита на сайте есть целая статья. Читайте ее здесь.
Проявления хронического воспаления поджелудочной железы
Патологический процесс в поджелудочной железе можно предположить по наличию симптомов, свойственных хроническому панкреатиту.
Боль будет первым признаком нарушений в поджелудочной железе, а её локализация укажет место поражения ткани. Если «заболел хвост», то боль будет присутствовать преимущественно с левой стороны (под ребром, в эпигастральной области и над пупком). Поражение тела железы проявится больше в середине живота со смещением в правую сторону, в правой стороне (под ребром и в эпигастрии) будет локализоваться боль при очаге поражения, расположенном в головке железы. Боли при хроническом панкреатите не ограничиваются каким-то одним участком, они постоянно отдают в спину, под лопатку, в плечо и даже пах.
Боли при хроническом панкреатите настолько разнообразны, что выявить какой-то доминирующий вид не представляется возможным. Они могут присутствовать постоянно, то усиливаясь, то стихая, могут быть схваткообразными, режущими или сверлящими, но иногда может наступить период просветления, когда боли уходят, и человек чувствует себя здоровым.
Болезненные ощущения при хроническом воспалении железы возникают вследствие растяжения её протоков из-за повышенного давления в них. Ишемия участков паренхимы железы, раздражение рецепторов воспалительным процессом, растяжение капсулы также являются причиной появления симптомов хронического панкреатита у взрослых. Представить их можно следующим образом:
- частая тошнота, иногда доходящая до мучительной, может быть связанной с пищей, нерегулярным её приемом или характером («не то съел»);
- совместно с тошнотой может возникнуть рвота, которая облегчения все равно не приносит;
- снижение аппетита;
- расстройство работы пищеварительного тракта — изменение характера стула, поносы, запоры, метеоризм, урчание. Синдром «нарушенного всасывания» может быть единственным симптомом хронического панкреатита;
- желтушность склер и кожи, зуд, изменение цвета мочи (цвет «темного пива») указывает на вовлечение процесс печени и желчных протоков;
- утомляемость, снижение работоспособности, апатия;
- снижение веса и проявления недостатка витаминов (заеды в углах рта, ломкость и тусклость волос и ногтей);
- «рубиновые капельки» (сосудистые аневризмы на коже живота и грудной клетки).
Обострение болезни
Обострение хронического панкреатита сопровождается более ярким проявлением «повседневных» симптомов плюс добавлением новых. Отказ от еды, вызванный неукротимой рвотой и отвращением к пище, быстро приводит к обезвоживанию и снижению веса. Однако при некоторых формах панкреатита, наоборот, больные могут ощущать приступы «волчьего» голода, что связано с повышением инсулина в крови и развитием гипогликемии. Симптомами обострения хронического панкреатита принято считать и реакцию других систем на происходящие события. Это проявляется чувством тревоги, страха, необъяснимой агрессии, неуверенности, а также дрожанием конечностей, тахикардией и потливостью.
Картина обострения, конечно, удручающая, но существует ли лекарство, способное подавить хронический воспалительный процесс в паренхиме поджелудочной железы?
Не знаете, что значит некроз поджелудочной железы? Читайте статью по ссылке ранее.
Чтобы узнать, какая должна быть диета при язве двенадцатиперстной кишки, нужно кликнуть здесь.
Меню диеты при хроническом панкреатите доступно по адресу: http://vashjeludok.com/podzheludochnaja/dieta-pri-xronicheskom-pankreatite.html.
Очевидно, что проявления хронического панкреатита трудоспособность больных снижают существенно, особенно в период обострений, но, тем не менее, прогноз у заболевания благоприятный при правильном лечении и соблюдении режима питания.
Диета больного хроническим воспалением поджелудочной железы нуждается в обогащении белком (нежирные мясо и рыба, кисломолочные продукты), жиры принимаются в разумных пределах, а вот острые, жареные блюда и грубая клетчатка (капуста, цитрусовые, сырые яблоки) должны быть исключены из рациона. Следует помнить, что поджелудочная железа людей, имеющих хронический панкреатит, очень чувствительна, поэтому малейшее отклонение от диеты может вызвать болевой синдром, купировать который будет непросто.
Для устранения болей назначаются антихолинергические препараты (платифиллин, атропин), спазмолитические средства типа но-шпы и папаверина, антациды. Чтобы защитить железу и дать ей побольше покоя, применяются ферменты (панкреатин, панзинорм, мезим, фестал, панцитрат, креон). Ферменты больной принимает в зависимости от внешнесекреторной функции железы. При выраженной недостаточности можно назначать до 3 таблеток ферментативного препарата во время каждого приема еды.
В случаях обострения хронического панкреатита, лечение проводят по аналогии с острым воспалением и обязательно в стационарных условиях, так как от операционного стола больной хроническим воспалением в поджелудочной железе, к сожалению, не застрахован.
Когда обострение отойдет, стихнут боли и несколько отрегулируется пищеварение, больному показаны физиотерапевтические процедуры, гидротерапия в виде хвойных, жемчужных и радоновых ванн. Подходят для лечения хронического панкреатита ультразвуковые методы и магнитотерапия.
Конечно, такое лечение лучше проводить не в больнице, поэтому поездка в курортные Ессентуки или Железноводск будет заметной помощью в борьбе с болезнью. Тем более, что диету при санаторно-курортном лечении соблюдать придется, ведь стол №5 будет ждать пациента уже в день приезда.
vashjeludok.com
Диагностика панкреатита: какие анализы? Кал, кровь, моча
Панкреатит имеет множество форм и видов, диагностика которых очень важна для назначения подходящих методик лечения.
Нередко бывают ситуации, когда из-за отсутствия или неправильной диагностики ставится не тот диагноз, и пока врачи лечат мнимую болезнь, настоящая прогрессирует и провоцирует развитие огромного количества осложнений.
Где сдавать анализы на панкреатит?
Для диагностики простых видов панкреатита (острая или хроническая форма банального панкреатита) достаточно обратиться в поликлинику по месту жительства. Государственные поликлиники имеют минимальные возможности в диагностике данного заболевания, поэтому специфические формы болезни (аутоиммунная, реактивная и так далее) требуют обращения в стационар.
В стационаре имеется возможность проведения более информативной дифференциальной диагностики. Обычно стационары располагают лабораторией для биохимического анализа крови, рентгенографический кабинет, кабинет ультразвуковой диагностики и МРТ и КТ томографы.

Анализ крови на панкреатит
Также возможно проведение анализов на панкреатит в частных клиниках. Стоит отметить, что частные клиники обычно специализируются только на биохимических анализах и УЗИ, тогда как МРТ и КТ обследования часто недоступны (особенно в провинции). к меню ↑
Анализы крови при панкреатите
Анализ крови может показать существенное увеличение альфа-амилазы, хотя ее повышение не всегда говорит о наличии у пациента панкреатита, так как повышение альфа-амилазы является симптомом и других заболеваний (не только органов ЖКТ).
Также с помощью анализа крови можно обнаружить повышение числа лейкоцитов и существенное ускорение оседания эритроцитов (СОЭ). При дефиците жидкости, что нередко бывает при панкреатите, анализ крови может показать низкую степень концентрации эритроцитов.
Кроме того, при анализе крови обращают внимание на уровень липазы. Этот фермент ответственен за переваривание липидов, усвоение множества витаминов (A, D, E, K) и различных полиненасыщенных жирных кислот.
Норма липазы в крови такова:
- для взрослых лиц: от 0 до 190 единиц на миллилитр;
- для детей: от 0 до 130 единиц на миллилитр.
Повышенный уровень липазы в крови может указывать либо на острый панкреатит, либо на обострение хронического панкреатита. к меню ↑
Сложности диагностики хронического панкреатита (видео)
к меню ↑
Анализ кала при панкреатите
Анализ кала проводится для определения состояния поджелудочной железы. При панкреатите наблюдаются характерные признаки, обнаруживаемые при проведении анализа кала:
- наличие жира в кале;
- наличие не переваренных остатков пищи в кале;
- кал светлого цвета (что является лишь косвенным признаком панкреатита и указывает на возможную первопричину, а именно на перекрытие желчевыводящих путей).
к меню ↑
Анализ мочи на панкреатит
Анализ мочи может показать такие признаки панкреатита, как существенное повышение альфа-амилазы (более 17 Ед/ч) и наличие эритроцитов.

Анализ мочи на панкреатит
При тяжело протекающем панкреатите с помощью данного анализа можно обнаружить присутствие лейкоцитов и белка в моче. к меню ↑
Анализ слюны при панкреатите
Данный анализ целесообразен только при диагностике хронической формы панкреатита. Анализ слюны проводится для определения в ней фермента амилазы.
Уменьшение количества амилазы говорит о длительно текущей и тяжелой форме хронического панкреатита. Обычно такое случается в тех случаях, когда болезнь протекает уже не один и не два года, из-за чего ее лечение становится крайне сложным, а иногда и вовсе невозможным. к меню ↑
Неинвазивные методы диагностики
Для диагностики панкреатита существует четыре неинвазивных метода. А именно:
- Ультразвуковое обследование.
- Рентгенографическое и ангиографическое обследование.
- Магниторезонансная томография.
- Компьютерная томография.
Обычно для дифференциальной диагностики формы панкреатита достаточно биохимического анализа и одного из неинвазивных методов диагностики из перечня выше. В более сложных случаях может потребоваться комбинация методов (например, УЗИ + КТ + ангиография).
УЗИ для диагностики панкреатита
Все перечисленные выше виды обследования применимы как для взрослых пациентов, так и для детей. Вопрос о проведении рентгена или КТ у беременных не стоит, так как потенциальная польза таких исследований значительно превалирует над их негативным вредом для плода. к меню ↑
УЗИ
Ультразвуковое обследование поджелудочной железы применяется для диагностики острой и хронической формы панкреатита. При остром панкреатите или обострении хронического наблюдается снижение эхогенности паренхимы поджелудочной железы.
Кроме того, на УЗИ в таком случае можно увидеть просвет сальниковой сумки, чего в норме быть не должно.
При диагностике хронической формы заболевания можно обнаружить органические поражения поджелудочной железы, увеличение диаметра ее протоков и присутствие кист, образующихся при длительном течении болезни. к меню ↑
Рентген и ангиография
Рентгенография может дать сравнительно мало информации о данном заболевании. С ее помощью можно обнаружить только характерный для панкреатита симптом «сторожевой петли» (локальное нарушение проходимости) и камни в желчном пузыре (являющиеся, вероятно, первопричиной заболевания).
Куда больше информации может предоставить ангиография, позволяющая увидеть нарушения кровотока в поджелудочной железе и окружающих ее органах. Воспользовавшись полученными данными от ангиографии можно не только понять тип болезни, но и спрогнозировать дальнейшее ее развитие и подобрать приемлемую тактику лечения.
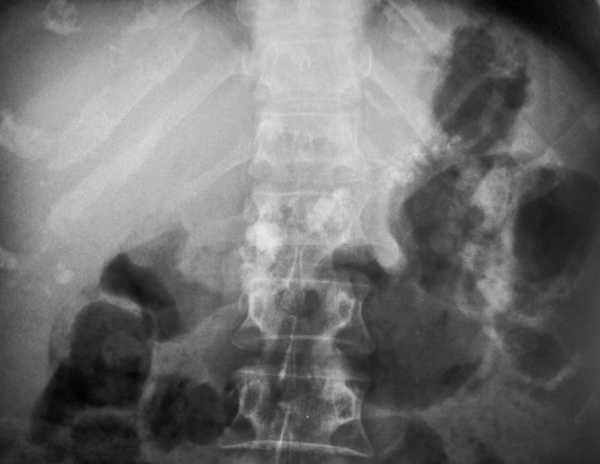
Рентгенография при панкреатите
Впрочем, целесообразность использования ангиографии при диагностике панкреатита сомнительна. Современные УЗИ и КТ аппараты позволяют куда лучше визуализировать состояние поджелудочной железы. к меню ↑
МРТ
Магниторезонансная томография позволяет определить уровень тканевого метаболизма поджелудочной железы и соседних органов. С помощью МРТ также можно определить, имеется ли ишемия или некроз панкреатоцитов.
Несмотря на скудность получаемых при МРТ данных о панкреатите, они все равно могут быть полезны. Анализируя их, можно точнее оценить тяжесть заболевания и спрогнозировать вероятность появления в будущем различных осложнений. к меню ↑
КТ
Компьютерную томографию в большинстве случаев проводят в связке с ультразвуковым обследованием. По сути, компьютерная томография дополняет УЗИ, позволяя визуализировать ткани поврежденной поджелудочной железы и ретроперитонеальных образований.
Кроме того, КТ также способно показать форму и точные размеры железы, состояние ее протоков. Для более детальной визуализации обследование нередко дополняют контрастными веществами.
Более совершенным методом диагностики, основанном на технологии КТ, является ретроградная холангиопанкреатография (РХПГ). Это эндоскопическое рентгеновское исследование, при котором диагностический аппарат (эндоскоп) вводят в 12-перстную кишку. к меню ↑
Инструментальные методы диагностики
Огромным диагностическим значением обладают инструментальные методы обследования. К ним относят:
- лапароскопия;
- гастроскопия (ФГДС).
Преимущество данных методов обследования в том, что врач может видеть состояние организма больного в открытом виде (что особенно актуально для лапароскопии). Диагностическая ценность инструментального обследования огромна, так как с помощью неинвазивных методов диагностики многие нюансы болезни увидеть попросту невозможно.
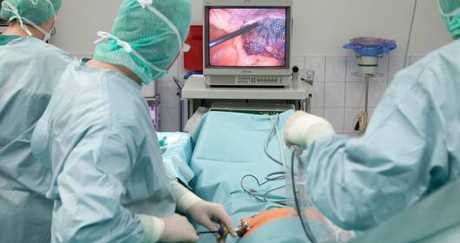
Лапароскопия для диагностики панкреатита
Проведения инструментальной диагностики может быть затруднено у ряда пациентов, имеющих на это противопоказание (тяжелое состояние, стриктуры пищевода, лихорадка и так далее). Проблемой является и то, что провести лапароскопию можно только в стационаре, тогда как большинство частных клиник и государственных амбулаторий такой возможности не имеют. к меню ↑
Лапароскопия
Лапароскопия способна дать огромное количество данных о состоянии поджелудочной железы. С ее помощью можно диагностировать:
- панкреатогенный перитонит;
- парапанкреатический инфильтрат;
- нередко сопутствующий панкреатиту деструктивный холецистит;
- другие заболевания поджелудочной железы.
Также лапароскопия может точно определить форму и тип панкреатита у пациента, что позволит подобрать наиболее подходящую и адекватную медикаментозную терапию. Минусом лапароскопии является инвазивность и возможность развития осложнений, так как, по сути, это мини-операция. к меню ↑
Гастроскопия
Гастроскопия не является самостоятельным методом диагностики панкреатита. Это лишь дополняющий другие виды диагностики метод. Однако гастроскопия предельно полезна для определения причин развившегося панкреатита.
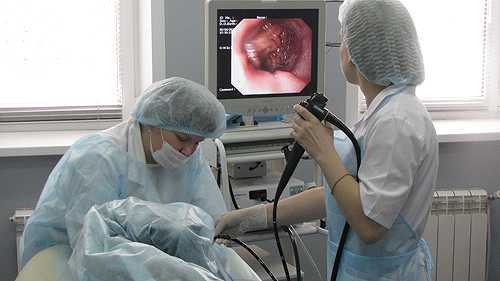
Гастроскопия для диагностики панкреатита
Нередко гастроскопию проводят вместе с секретин-панкреозиминовым тестом (СПТ). Суть анализа СПТ в том, что пациенту первым делом вводят секретин, а потом холецисто-панкреозимин для стимуляции выработки определенных ферментов.
Забор выделяемых ферментов из 12-перстной кишки проводится уже посредством гастроскопии.
fragmed.ru
Причины изменения цвета мочи на красный, коричневый и другие. Видео
Моча — жидкость, которую выделяет организм и с ней же выводит продукты внутренних обменных процессов и пр. Эти продукты и являются источниками цвета мочи. Такие как уробилин, урохром, уророзерин, уроэритрин окрашивают жидкость в различные оттенки жёлтого цвета. В нормальном состоянии цвет мочи не должен выходить за диапазон желтого цвета, но иногда возникают и исключения из правил. Витамины и их усвоение организмом могут насытить мочу ярким зеленым оттенком и пр.
Предпосылки к изменению цвета
Цвет зависит от нескольких важных критериев:
- напрямую от качества обмена веществ и количества жидкости, которая выводится из организма;
- возраст так же имеет влияние на этот вопрос. У детей цвет мочи всегда слабее, чем у взрослого: у новорожденных детей моча имеет почти прозрачный цвет, у грудных светло-жёлтый. Но иногда может наблюдаться легкий красноватый оттенок из-за повышения уровня мочевой кислоты;
- наконец, от того какие продукты или препараты употребляются. Вполне обычным явлением бывает изменение цвета мочи во время болезней и лечения медикаментозными средствами.
Но так же стоит отметить тот факт, что изменение цвета мочи чаще всего является свидетельством патологических изменений и заболеваний.
 Моча золотисто-жёлтого цвета — норма
Моча золотисто-жёлтого цвета — норма Почему появляется моча оранжевого цвета?
Моча оранжевого цветаМоча имеет оранжевый или рыжеватый цвет при наличии следующих предпосылок:
- большое количество пигмента, который создает жёлтый цвет мочи: урохрома, уробилиногена и пр.;
- потребление пищевых продуктов с большим содержанием красителя, кстати говоря, не обязательно жёлтого. Любой краситель при расщеплении может давать оранжевый цвет;
- заболевания мочевыводящих протоков и прием медикаментозных препаратов.
Все люди с утра выделяют мочу насыщенного рыжего цвета, особенно, если перед сном мочевой пузырь не был опорожнен. В данном случае причина кроется в предпосылках гормонального характера.
Другой причиной появления мочи оранжевого цвета является обезвоживание организма. Обезвоживание, то есть дефицит метаболической воды, может быть вызван интенсивными физическими нагрузками, долгим отсутствием употребления влаги, жарой и пр. Моча повышенной концентрации возникает из-за того, что почки пытаются возместить недостаток влаги.
Аномальные оттенки урины
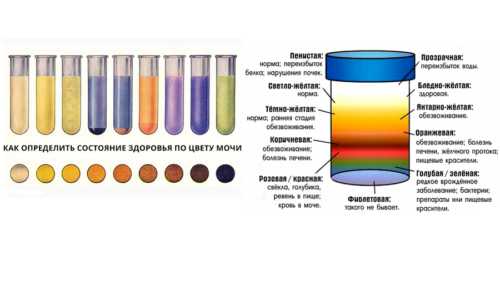
 О чём говорит цвет мочи — схема (англ.)
О чём говорит цвет мочи — схема (англ.) Цвет мочи красный
 Моча красного цвета
Моча красного цвета Абсолютно любого человека удивит и даже напугает, если моча приобретет красный оттенок, особенно, если цвет отличается насыщенностью. Как правило, подобное явление — признак заболевания, при котором в мочу попала кровь или гемоглобин. К таким заболеваниям относят:
- гломерулонефрит;
- появление камней в почках;
- онкология мочевого пузыря или почек;
- гемоглобинурия;
- гемофилия;
- ушибы поясницы или полового органа.
Гломерулонефрит может быть самостоятельным заболеванием или одним из следственных осложнений, которые вызывает красная волчанка. При острой форме в сильной мере возникает проницаемость сосудов, результатом этого является ухудшение фильтрации и попадание в мочу красных кровяных телец. При этом моча может иметь, как красный цвет, так и цвет сырого мяса.
Одно из проявлений мочекаменной болезни — образование в почках конкрементов. Очень часто по путям кровоснабжения они могут попасть в мочевой пузырь или в мочеточник. Если конкременты (камни) имеют острую поверхность, то она травмирует слизистую оболочку, и в урину попадут частички крови. Нередко появление крови в моче симптом скорых почечных колик.
Рак мочевого пузыря значительное время может вообще не вызывать никакой симптоматики. При разложении верхних пленок опухоли кровь может попасть в мочу. Симптомы, которые сопутствуют в данном случае, это — повышение температуры, похудание и трудности при мочеиспускании.
Важно: если Вы заметили у себя мочу красного цвета, о в самом скором времени лучше показаться терапевту, который назначит дополнительные обследования и сдачу анализов.
Моча тёмного цвета
 Тёмная мутная моча
Тёмная мутная моча Как правило, на светлость или тёмный цвет влияет количество потребляемой жидкости: чем ее больше, тем более светлый цвет. Кроме того, тёмный цвет может быть вызван воздействием токсинов и причиной некоторых заболеваний.
Болезни и состояния вызывающие тёмную мочу:
- повышение числа урохроматов, которые дают тёмный цвет в результате обезвоживания;
- потребление таких фармакологических препаратов, как хинин, рифампицин , нитрофурантоин и метронидазол;
- дополнительный или усиленный прием витаминов С и В;
- желчекаменная болезнь, осложненная гепатитом;
- превышение нормального количества эритроцитов;
- отравление ртутными парами;
- тирозинемия;
- инфицирование мочевыводящих путей;
- рак мочевой полости;
- конкременты в желчном пузыре;
- заболевания почек, в том числе камни в почках и раковые образования;
- гемохроматоз, обусловленный избытком железа;
- поликистоз;
- рак печени и поджелудочной железы;
- васкулит;
- алкогольный и вирусный гепатит;
- гломерулонефрит;
- рак желчных протоков;
- синдром Гудпасчера;
- диетические факторы;
- шистосомоз.
Кроме того, цвет мочи чёрный, может возникнуть при механических повреждениях печени.
Помутнения в тёмной моче
Если тёмный цвет мочи сопровождается наличием помутнений, то это скорее всего свидетельствует о камне в почках. Если есть такой симптом, то необходимо скорее обратиться к нефрологу. Если резкая смена цвета мочи носила кратковременный характер, то этот факт не должен быть причиной беспокойства. Но профилактический анализ мочи в поликлинике не станет лишним.
Главное проследить за тем, чтобы изменение цвета не сопровождалось следующими процессами:
- постоянное желание «сходить по малому»;
- жар, лихорадка, повышенная потливость;
- боли внизу живота;
- моча имеет резкий запах ацетона.
Если имеется хотя бы один аналогичный признак, то не стоит заниматься самолечением и ждать, пока симптоматика пройдет сама собой. Своевременно начатая терапия позволит выявить возможные предпосылки и начать меры по их эффективному устранению.
Тёмная моча при беременности
Беременным девушкам не стоит сразу впадать в панику, если цвет мочи стал тёмный. При беременности даже самый безобидный фактор может привести к такому эффекту. Очень часто темная мочу у беременных замечается после сна, когда происходит утреннее опорожнения мочевого пузыря. Изменение цвета в данном случае возникает при повышении концентрации. Следующие мочеиспускания снижают концентрацию и, как правило, моча значительно светлеет. Если моча не изменяет цвет на более светлый, то лучше проконсультироваться у патронажного специалиста.
Моча коричневого цвета
 Палитра цветов мочи
Палитра цветов мочи Моча коричневого оттенка может появится, как следствие употребления большого количества бобов или ревеня. Такой же эффект может быть вызван употреблением большинства препаратов против малярии, а так же воспалительные процессы в самих мочевых путях. Сера или каскара, которые содержатся в антибиотиках или слабительных препаратах дают стабильную коричневую окраску моче.
Насыщенный коричневый цвет мочи может возникнуть при заболеваниях, которые связаны с поражением печени: цирроз или гепатит, а так же это свидетельствует о неправильной работе почек, которые не справляются с выведением шлаков.
Моча розового цвета
Насыщение мочи розовым цветом у здорового человека может произойти при употреблении следующих продуктов питания:
- красная свёкла,
- чёрная смородина (если имеет место кислая реакция мочи),
- ревень (щелочная реакция),
- морковь в очень больших количествах,
- ежевика,
- вишня,
- продукты с добавлением красного пищевого красителя (лимонад, леденцы и др.).
 Моча розоватого цвета
Моча розоватого цвета Кроме того, моча может стать розовой после употребления фармакологических препаратов, к которым относят:
- аспириновую кислоту;
- ибупрофен;
- пурген или фенолфталеиновые средства;
- аминофеназон;
- рифампицин и др.
Патологии мочевыводящих путей, которые характеризуются появлением розовой мочи:
- цистит;
- гломерулонефрит;
- пиелонефрит;
- васкулит с поражением почек;
- мочекаменная болезнь;
- онкологические заболевания мочевого пузыря, мочеточников, почек;
Розовый оттенок мочи вызывается небольшим попаданием крови, аналогично и красному цвету. Насыщенность зависит от количества крови, которая присутствует в моче. Цистит – причина, которой подергаются женщины, является очень распространенной. Геморрагическая форма заболевания, кроме розового цвета мочи, сопровождается сильным повышением температуры болями со стороны почек и внизу живота. Кроме крови в моче могут быть сгустки слизи, гной или пленки.
Пиелонефрит является болезнью, при которой возникают воспалительные процессы мочевого канала, увеличивается проницаемость сосудов, и кровяные тельца попадают в урину. Розовый цвет мочи сопровождается обычными симптомами токсичного поражения: общие воспаления слизистых оболочек, головные боли, повышение температуры и пр. Так же при заболевании диагностируется повышенное давление, вследствие чего возникает отечность.
Важно: если имеются, какие-либо признаки воспалительных процессов, то целесообразно обращение к врачу, который выявит все причины болезни и методы борьбы с ними. Самолечение в этом случае может привести к серьезным осложнениям и более длительному лечению.
Продукты, окрашивающие мочу в розовый цвет
[wonderplugin_gridgallery id=»5″]
Голубой цвет мочи
Зеленоватый или голубой оттенок мочи — это очень интересный и редкий случай. Появление такого цвета в основном связывается не с повреждением половых органов или органов мочеиспускания, а с наличием инфекций или внутреннего обмена. Ярким примером может быть нарушение обменных процессов триптофана или наличие псевдомонадной инфекцией. Триптофаном называется аминокислотное соединение, которое в больших количествах присутствует в лососе, тунце, куриной грудке, индейке, креветках, говядине. Моча голубоватого цвета — редчайшая патология, но вызывать волнения она не должна, как правило, такое явление проходит само по себе.
К прочим причинам относят:
- Контрастные препараты, которые используют для выявления камней в почках, могут окрашивать мочу в синий или голубой цвет. Кроме того, употребление пищевого красителя приведет к такому же результату.
- Употребление тетрациклиновой группы антибиотиков может вызвать аналогичную реакцию у диабетиков.
- Заболевание псевдоманадой (Pseudomonas. — лат.)
Если имеется изменение цвета мочи, то для определения причины сначала необходимо исключить все возможные предпосылки внешнего и физиологического характера. Для более точного установления причин потребуется проведение анализа мочи в клинических условиях с использованием специфических химреагентов. Совокупное исследование позволит с большой уверенностью делать выводы о здоровье человека на основании цвета мочи.
Контейнеры для сдачи мочи
[wonderplugin_gridgallery id=»6″]
Видео об анализе и цвете мочи с Еленой Малышевой
[embedyt] http://www.youtube.com/watch?v=ENez7hBSUUE[/embedyt]
lechenie-simptomy.ru
Как сдается моча при панкреатите?
Анализ мочи при панкреатите — результативный метод клинико-диагностического исследования, позволяющий подтвердить или опровергнуть наличие заболевания поджелудочной железы, а также дающий возможность контролировать лечение.
 Анализ мочи при панкреатите — результативный метод клинико-диагностического исследования, позволяющий подтвердить или опровергнуть наличие заболевания поджелудочной железы.
Анализ мочи при панкреатите — результативный метод клинико-диагностического исследования, позволяющий подтвердить или опровергнуть наличие заболевания поджелудочной железы. Моча при панкреатите претерпевает изменение состава. Повышается уровень амилазы, фермента, отвечающего за расщепление сложных углеводов.
При нахождении в стационаре пациент несколько раз сдает мочу на анализ. Его назначают больным с жалобами на проблемы с пищеварением. Результаты исследований помогут врачу понять, что послужило причиной развития патологии.
Как собирать
На анализ сдается моча, взятая утром до приема пищи. Ее следует поместить в стерильный контейнер, приобретенный в аптеке. Перед заполнением емкости нужно вымыть половые органы и просушить их полотенцем. После начала мочеиспускания следует подождать несколько мгновений и после этого набирать материал в емкость. Понадобится не менее 50 мл.
Чтобы проследить динамику развития заболевания, необходим контроль уровня диастазы в моче, полученной за сутки. Собранный материал необходимо правильно сохранить. Для этих нужд подойдет только стерильная стеклянная посуда.
Перед сдачей материала в лабораторию для исследований придется несколько дней придерживаться диеты. Пациент должен исключить из употребления жирные, соленые и острые блюда, алкогольные напитки. Необходимо отказаться от продуктов, способных изменить оттенок и состав мочи. Это свекла, черника, цитрусовые, морковь. Требуется прекратить прием препаратов, повышающих уровень глюкозы. За 12 часов до процедуры сбора биоматериала нужно прекратить прием пищи и ограничить потребление воды.
 При нахождении в стационаре пациент несколько раз сдает мочу на анализ. Его назначают больным с жалобами на проблемы с пищеварением. Результаты исследований помогут врачу понять, что послужило причиной развития патологии.
При нахождении в стационаре пациент несколько раз сдает мочу на анализ. Его назначают больным с жалобами на проблемы с пищеварением. Результаты исследований помогут врачу понять, что послужило причиной развития патологии. Кроме того, следует уменьшить физические нагрузки и стараться избегать стрессовых ситуаций.
Как проходит процедура сдачи мочи при панкреатите
Материал необходимо доставить в лабораторию сразу после сбора. Прием проводится по утрам. Результаты анализа получают на следующий день.
Мочу, собранную в вечернее время или ночью, сдавать нельзя. Изменения, происходящие в ее структуре, могут ухудшить результаты анализа.
Виды
Специалисты в лабораториях проводят изучение физико-химических показателей материала, осуществляют биохимический анализ и визуальный осмотр. Для исследований применяются анализаторы, которые имеют чувствительность ко всем веществам и микроорганизмам, находящимся в моче.
Что такое холецистопанкреатит?
Биохимический
Для подтверждения диагноза определяется уровень диастазы в моче. Повышенное количество позволяет врачу диагностировать воспаление, характерное для острой формы панкреатита. Понижение показателя говорит о наличии хронической формы заболевания.
Для анализа важно сдать полную порцию утренней урины, чтобы оценить состояние уретры и мочевого пузыря.
По Нечипоренко
Анализ проводится в том случае, когда врачу нужна информация о сопутствующих заболеваниях мочевыводящих путей и почек. Методика заключается в том, что небольшое количество материала пропускается через центрифугу. Образовавшийся осадок анализируется на наличие лейкоцитов, эритроцитов и цилиндрических элементов. Увеличение числа этих элементов — свидетельство воспалительного процесса в мочевыводящей системе, усугубляющего течение панкреатита.
Расшифровка результатов
Изучение результатов анализа позволяет установить остроту протекания воспаления в поджелудочной железе. Наличие компонентов, отсутствующих в моче здорового человека, свидетельствует о развитии патологии в организме.
Присутствие билирубина свидетельствует об остром воспалительном процессе в почках и поджелудочной железе. Увеличенное число лейкоцитов указывает на воспалительный процесс в организме. Повышенная глюкоза — это свидетельство развития сахарного диабета. Пониженный гемоглобин указывает на наличие хронических заболеваний, которые ослабляют общее состояние пациента. Белок в моче — свидетельство патологии почек.
При панкреатите в моче может наблюдаться амилаза. Количество фермента показывает остроту воспаления в поджелудочной железе.
Повышение уровня диастазы в моче — свидетельство воспалительного процесса в организме. Нормативный показатель для взрослых — 64 ед. Повышенный уровень указывает на снижение активности поджелудочной железы и развитие панкреатита.
 Изучение результатов анализа позволяет установить остроту протекания воспаления в поджелудочной железе.
Изучение результатов анализа позволяет установить остроту протекания воспаления в поджелудочной железе. Отклонения от нормы
В моче пациента с панкреатитом отмечается повышение уровня ферментов. Иногда показатели превышают норму в 10 раз. Обнаружение в моче крови свидетельствует о развитии патологии.
Причины повышения значений
Кроме наличия панкреатита, увеличение нормы диастазы в крови и моче может появиться по причине развития холецистита и перитонита, алкогольного отравления, приема некоторых лекарственных препаратов. Это могут быть антибиотики тетрациклинового ряда, нестероидные противовоспалительные средства, препараты, купирующие развитие онкологии. Если пациент страдает сахарным диабетом, анализы крови и мочи будут показывать повышенный уровень глюкозы.
Специфика у беременных
Повышение активности амилазы и липазы в моче и крови женщины во время беременности свидетельствует о развитии острой формы панкреатита. Показатель может увеличиваться в 10-30 раз. При остром панкреатите активность фермента наблюдается в первые сутки и может сохраняться в течение 3-7 дней.
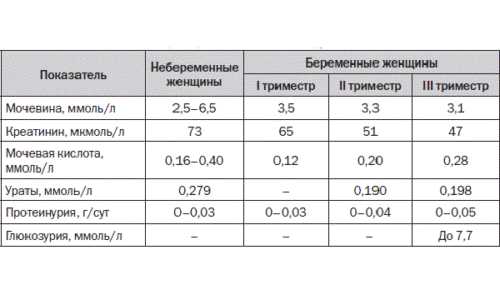 Повышение активности амилазы и липазы в моче и крови женщины во время беременности свидетельствует о развитии острой формы панкреатита.
Повышение активности амилазы и липазы в моче и крови женщины во время беременности свидетельствует о развитии острой формы панкреатита. Особенности показателей у детей
Показатели увеличения количества ферментов поджелудочной железы у детей, увеличение уровня лейкоцитов в крови и наличие в моче амилазы дает возможность диагностировать острую, хроническую или реактивную фазу панкреатита.
Что значит определенный цвет мочи при панкреатите
Оттенок мочи — важный показатель при анализе. При воспалении светлая моча бывает у пациентов, употребляющих большое количество жидкости.
Развитие панкреатита провоцирует изменение цвета, моча становится более темной из-за повышенного уровня амилазы.
Темный цвет мочи провоцирует поступление в нее билирубина, когда прекращается отток желчи. Коричневая урина указывает на развитие гепатита, который мог стать причиной воспалительного процесса в поджелудочной железе.
Темно-желтый оттенок мочи при панкреатите появляется в результате обезвоживания организма. Проблема может возникнуть из-за нарушений всасываемости жидкости при диарее, что вызывает повышение концентрации азотистых шлаков.
 Оттенок мочи — важный показатель при анализе. При воспалении светлая моча бывает у пациентов, употребляющих большое количество жидкости.
Оттенок мочи — важный показатель при анализе. При воспалении светлая моча бывает у пациентов, употребляющих большое количество жидкости. Красная моча — свидетельство острого приступа панкреатита, который спровоцировал воспалительный процесс в почках. Розовый оттенок — показатель наличия крови, попавшей в мочевыводящие пути из-за микротравм, образовавшихся в результате прохождения камней из почек. Наличие бактериальной инфекции в мочевыводящих путях может окрасить урину в зеленый цвет.
Синяя моча — это результат приема некоторых лекарственных препаратов, например, Индометацина, Метиленового синего.
Витаминные добавки могут окрасить урину в золотистый цвет. Прием Рибофлавина с желтым пигментом в составе придает ей неоново-желтый оттенок. Продукты, в составе которых есть каротин, окрашивают мочу больного панкреатитом в ярко-желтый цвет.
Анализ мочи при заболевании панкреатитом
При определении патологий щитовидной железы выполняется широкий спектр различных лабораторных исследований. Анализ мочи при панкреатите, благодаря сочетанию простоты и возможности выявления нарушений, применяется как в диагностических целях, так и для контроля лечения заболевания. Тест показывает концентрацию ферментов поджелудочной железы в организме, в частности амилазы.
Это вещество отвечает за расщепление полисахаридов до мальтозы. Исследование ее концентрации полезно в диагностике панкреатита. Анализ мочи на ферменты может быть проведен за один раз или при сборе суточной биологической жидкости.
Как диагностировать панкреатит?
Диагностика основывается на распознавании симптомов, проведении лабораторных исследований и медицинской визуализации. При этом основное значение имеет активность ферментов поджелудочной железы - липазы и амилазы.
При проведении иных тестов внимание обращают на показатели воспаления - СОЭ, белок, СРБ, количество лейкоцитов, индикаторы повреждения печени (в частности, билирубин, AlAT, AspAT). Общий анализ мочи позволяет оценить работу всего организма в целом. Образец жидкости подвергается комплексному исследованию, при этом оцениваются такие характеристики:
- физические свойства (цвет, прозрачность, запах, кислотность (pH), удельный вес);
- химические свойства (наличие белка, глюкозы, кетоновых соединений, билирубина, уробилиногена, нитритов, иногда гемоглобина и миоглобина);
- вид под микроскопом (наличие эритроцитов, лейкоцитов, эпителиальных клеток, кристаллов и бактерий).
В случае обнаружения нарушений при исследовании общего анализа мочи врач может заподозрить воспалительное состояние и, в зависимости от отклонений отдельных параметров, есть возможность подбора более точных тестов.
При расшифровке состояния биологической жидкости часто обозначается концентрация амилазы. Повышение уровня данного фермента используется для диагностики панкреатита. Увеличение ее уровня без роста липазы наблюдается при заболеваниях слюнных желез.
Активность ферментов поджелудочной железы чаще всего возвращается к норме уже через 2-3 дня. Повышенный уровень этих веществ наблюдается и при таких патологиях, как почечная недостаточность, болезни печени, воспаление желчного пузыря.
Показания для сдачи анализа
Показанием для определения активности ферментов поджелудочной железы в анализе мочи является боль в эпигастральной области, отдающая в поясницу, сопровождающаяся высокой температурой, тошнотой и рвотой. Возможно ускоренное сердцебиение (тахикардия) и сниженное артериальное давление крови. У больных с панкреатитом (вследствие желчнокаменной болезни) может возникнуть желтуха, то есть изменение цвета белков глаз и кожи.
Существуют симптомы, которые могут вызвать подозрение на заболевания поджелудочной железы. К ним относятся:
Как сдавать анализ мочи на амилазу?- боль в верхней части живота;
- появление желтухи - кожа и роговицы глаза меняют цвет на желтый;
- светлый цвет кала;
- боль и дискомфорт после употребления жирной пищи;
- отвращение к еде;
- потеря массы тела.
Появление этих симптомов всегда считается тревожным признаком, поэтому следует обратиться к врачу для того, чтобы найти причину недомогания. Для диагностики врач назначает лабораторные тесты и визуальное исследование. Анализ мочи при заболеваниях поджелудочной железы выполняется всегда в первую очередь, так как является самым информативным и доступным.
Как подготовиться и сдать анализ?
Необходимо взять образцы для анализа из первой утренней мочи. Перед забором урины необходимо тщательно вымыть область половых органов, особенно устья уретры. Моча собирается в стерильный контейнер (его можно купить в аптеке или получить в поликлинике) в количестве около 50 мл методом среднего потока. Образец должен быть доставлен в лабораторию как можно быстрее - желательно в течение 2-3 часов. Результат обследования предоставляется, как правило, уже на следующий день.
Особая подготовка для исследования урины не требуется. Имейте в виду, что перед сдачей анализа нельзя употреблять алкоголь. Кроме того, следует помнить о хорошем отдыхе за день до исследования, что включает в себя избегание больших физических нагрузок (это может привести к получению в результате альбуминурии).
Перед тестированием желательно ограничить прием пищи, богатой белками, употребление продуктов, которые могут изменить цвет урины (например, свекла, смородина, ягоды, большое количество моркови) и прием лекарств, дающих подобный эффект (например, витамин B, Фенитоин, Леводопа, Нитрофурантоин и др.).
Перед исследованием следует сообщить врачу обо всех препаратах, которые вы принимаете, особенно в высоких дозах. Специалист может рекомендовать прекратить прием таких лекарственных средств, как:
- холинергические;
- глюкортикостероиды;
- диуретические;
- противозачаточные.
Следует отказаться от употребления Пентазоцина, Аспарагиназы. Их прием может повлиять на достоверность исследования. Не следует сдавать мочу во время менструации (примесь крови может вызвать ложное утверждение гематурии).
Нормальные значения амилазы в моче - от 2,6 до 21,2 международных единиц в час (мЕ/ч). Правильная активность этого фермента в единицах системы СИ составляет менее 650 Ед/л.
Увеличение выделения амилазы с мочой называется амилазурия. Повышенный уровень активности этого фермента может наблюдаться в следующих случаях:
- при остром воспалительном процессе поджелудочной железы и обострении хронического заболевания этого органа (в этом случае амилаза превышает допустимые нормы от 3 до 20 раз);
- при блокировке протоков поджелудочной железы камнями;
- при болезни печени и почек;
- при зависимости от алкоголя;
- при некоторых злокачественных опухолях;
- при макроамилаземии - наличие амилазы в комплексах с макромолекулами;
- при внематочной беременности;
- при обширных ушибах всего тела;
- при зависимости от наркотиков (опиаты, героин).
Превышающий допустимые нормы уровень амилазы не всегда связан с болезнью. Увеличение концентрации этого фермента может быть врожденным.
Низкий уровень амилазы в моче наблюдается:
- при обширном повреждении поджелудочной железы (например, острый молниеносный или расширенный хронический панкреатит, муковисцидоз);
- при тяжелом повреждении печени (например, гепатит, отравление при беременности, тяжелый тиреотоксикоз, обширные ожоги);
- при приеме некоторых лекарств (например, цитратов и оксалатов), которые связывают кальций.
Другие показатели анализа мочи при панкреатите
Помимо повышенных концентраций ферментов поджелудочной железы, о панкреатите может свидетельствовать увеличение количества белых кровяных клеток в моче и крови - лейкоцитов, которые отвечают за защиту организма от бактерий и вирусов. Увеличение количества этих телец в биологической жидкости называется лейкоцитурией и ведет к мутности мочи (часто она молочного цвета и имеет характерный запах).
Также повышение печеночных ферментов может информировать о существующем панкреатите. Повышенный рост данных веществ отмечается при остром воспалении поджелудочной железы на фоне желчнокаменной болезни. Увеличение объема ферментов, таких как АЛТ, АСТ, ЩФ, в сочетании с увеличением липазы и амилазы в крови и моче может указывать на острый воспалительный процесс в желчном пузыре.
Цвет мочи при панкреатите обычно темного цвета (при повышении концентрации амилазы).
При желтушной форме патологии увеличивается концентрация билирубина в жидкости, поэтому тоже наблюдаются процессы ее окрашивания. В диагностике панкреатита обозначают уровни определенных антител, которые могут свидетельствовать об аутоиммунном происхождении заболевания поджелудочной железы.
Такие исследования проводят, например, при хроническом панкреатите. Антитела - это химические вещества, производимые в ответ на факторы, угрожающие организму. При аутоиммунных заболеваниях они атакуют клетки организма, потому что ошибочно распознают их как чужеродные. Хронический панкреатит развивается чаще у людей, которые страдают аутоиммунными патологиями, например язвенным энтеритом или болезнью Крона.
Увеличение белка СРБ в моче наблюдается при воспалительных процессах, например при остром панкреатите или инфицировании кисты поджелудочной железы. Этот показатель позволяет определить тяжесть заболевания.
Правильная подготовка и своевременная сдача анализа позволит вовремя выявить патологический процесс при панкреатите и, соответственно, быстрее приступить к грамотному, адекватному лечению патологии. Расшифровкой результатов занимается врач.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе