Повышенные моноциты в крови что это значит у мужчин
Повышенные моноциты в крови что это значит у мужчин - Лечение гипертонии
Повышенные моноциты в крови встречаются достаточно редко, что позволяет облегчить выяснение причин этой патологии. Моноциты – это такой тип клеток крови, которые, уничтожая поступившие в организм микробы и бактерии, избавляют его от многих заболеваний и выполняют защитную функцию. Их процент среди других компонентов крови колеблется от 3 до 11 %. Но если этот показатель, выявленный с помощью анализа крови, довольно высокий, то специалисты называют это моноцитозом.
Моноциты – надежная защита от инфекций
Моноциты, как и лимфоциты, представляют собой белые кровяные клетки и имеют общее название – агранулоциты.
Период жизнедеятельности моноцитов в крови ограничивается 3 днями, после чего их путь лежит к тканям, где они превращаются в гистиоциты. Это неподвижные клетки, их еще называют тканевыми макрофагами. Почему повышены моноциты в таких случаях? Окружая эпицентр воспалительного процесса, они начинают активно делиться, образуя отграничивающий вал. Таким образом они очищают место, где есть воспаление, от отмерших клеток.
Кроме того, они:
- улучшают регенеративные функции тканей организма;
- регулируют процесс кроветворения;
- повышают иммунитет человека;
- борются с опухолями различной природы;
- помогают выработке интерферонов.
Но расшифровка результатов анализов и выявление повышения в крови моноцитов еще не является объективным показателем для постановки конкретного диагноза. Что это значит? Это значит, что в организме есть какая-то инфекция, нарушающая режим его работы. Но какая? Чтобы ответить на этот вопрос, нужно сопоставить несколько признаков и пройти необходимые обследования.
Отличие этих клеток от других клеток крови состоит в том, что они в силах уничтожить большое количество крупных чужеродных элементов. Они устраняют даже погибшие клетки, очищая от них организм. За это их называют дворниками организма.
Почему и когда увеличиваются моноциты?
Так почему бывают повышены моноциты в крови? Когда это происходит?
Повышенный уровень моноцитов в крови – не такое уж частое явление, но оно требует внимания специалиста, поскольку его можно обнаружить как вначале болезни, так и при выздоровлении. Обычно при получении результатов анализа обращают внимание на отношение моноцитов к лейкоцитам крови в процентах. Этот важный показатель не отличается у женщин и мужчин и незначительно зависит от возраста пациента: если ему меньше 12 лет, то предельно допустимый показатель – 12 %, если же пациент постарше, то эта цифра снижается, варьируясь в пределах от 3 до 11 %.
О чем же свидетельствует увеличение моноцитов? Прежде всего, это признак появления в организме различных инфекций, потому что если есть заражение, то в месте его локализации наблюдается превышение числа моноцитов, стремящихся его уничтожить. Поэтому при любом заболевании важно знать процент содержания в крови моноцитов.
Причины повышения моноцитов в крови могут быть обусловлены:
- мононуклеозом, сопровождающимся патологией лимфатической системы, печени, селезенки и изменениями в составе крови;
- вирусными заболеваниями;
- наличием грибковых инфекций;
- риккетсиозом, который вызывается особыми микроорганизмами (риккетсиями) и сопровождается поражениями центральной нервной системы;
- заболеваниями желудочно-кишечного тракта (в основном язвенным колитом или энтеритом);
- отравлением фосфором или тетрахлорэтаном.
Повышенное количество моноцитов обычно бывает при таких серьезных болезнях, как:
- Сифилис.
- Туберкулез.
- Саркоидоз (довольно редкое инфекционное заболевание, связанное с патологией легких).
- Бруцеллез (заболевание инфекционного характера, которое человек получает от больных животных).
Повышение моноцитов в крови бывает связано с оперативным вмешательством. Чаще всего этот процесс наблюдается при гинекологических операциях и операции по удалению аппендикса (аппендэктомии). У тех, кто имеет заболевания крови, обычно моноциты выше нормы.
Такие результаты анализов могут быть при:
- хроническом миелоидном лейкозе;
- полицитемии;
- тромбоцитопенической пурпуре неизвестного генеза;
- остеомиелофиброзе.
Увеличение количества этих клеток – важный симптом развития злокачественных опухолей, а также болезни Либмана–Сакса или ревматизма. При таких патологиях моноциты в крови повышены очень сильно.
Особенно моноциты увеличены при хроническом моноцитарном лейкозе (количество лейкоцитов остается в норме). Этим серьезным заболеванием обычно страдают пожилые люди старше 50 лет. Очень редко им заболевают дети до года. Эта болезнь очень медленно развивается – от нескольких месяцев до нескольких лет.
Всегда ли опасно увеличение этих клеток?
Врачи утверждают, что моноциты повышены у взрослого или ребенка не всегда по причине опасных болезней. Иногда это происходит в случае снижения количества лимфоцитов и эозинофилов.
Причины этому следующие:
- аллергия;
- детские инфекционные заболевания.
При скарлатине, коклюше или кори у детей наблюдается неопасное повышение моноцитов. Это объясняется тем, что в начале этих заболеваний другие клетки, отвечающие за иммунитет, гибнут. Поэтому организм в целях компенсации начинает вырабатывать большее количество моноцитов. Таким образом обеспечивается иммунная защита организма ребенка. То же самое происходит, когда появляется аллергическая реакция на какой-либо аллерген.
В случае протекания заболевания без осложнений через 3 дня обычно уровень лимфоцитов и эозинофилов нормализуется. Если моноциты повышены в самом начале болезни, то для врачей это служит хорошим знаком: организм пытается наладить работу иммунной системы, а значит, он способен бороться с инфекцией.
Повышение количества моноцитов сразу после перенесенной инфекционной болезни или какой-либо хирургической операции – явление временное и не считается опасным. Но в любом случае взрослого или ребенка нужно наблюдать до момента нормализации уровня моноцитов.
Моноциты в женском организме
Моноцитоз – что это такое для женского организма? Существует несколько факторов, влияющих на уровень этих кровяных клеток.
Это:
- Повышенный эмоциональный фон.
- Операции.
- Действие некоторых лекарственных препаратов.
- Фаза менструального цикла.
Моноцитозные причины у беременных женщин немного другие. Женский организм во время вынашивания плода должен находиться под полным контролем врача. Если все компоненты крови находятся в пределах норм, то и будущая мама, и ее ребенок здоровы.
Поскольку во время беременности происходит гормональная перестройка организма, количественное соотношение кровяных телец меняется. Все это направлено на то, чтобы плод получал все необходимое для своего развития.
Первый триместр беременности характеризуется тем, что моноцитов в крови у женщин становится меньше. Поэтому для будущих мам норма их содержания – 1–11 % (значительно снижен нижний предел нормы). Во время родов женский организм подвергается большой нагрузке и истощается, но в течение нескольких последующих недель все показатели приходят в норму.
Нельзя исключать и основные причины моноцитоза у беременных, поэтому для нормального развития малыша женщине следует находиться под постоянным наблюдением лечащего врача.
Моноциты: нормы, причины повышенных и пониженных, функции и способности
Моноциты (MON) составляют от 2 до 10% всех клеток лейкоцитарного звена. В литературе можно встретить и другие названия моноцитов: мононуклеарные фагоциты, макрофаги, гистиоциты. Эти клетки отличаются довольно высокой бактерицидной активностью, которая особо проявляется в кислой среде. В очаг воспаления макрофаги устремляются вслед за нейтрофилами, но не сразу, а несколько погодя, чтобы взять на себя роль своеобразных санитаров и убрать все ненужные организму продукты (погибшие лейкоциты, микробы, поврежденные клетки), образованные к их приходу в ходе воспалительной реакции. Моноциты (макрофаги) поглощают частицы, равные по размерам им самим, они очищают воспалительный очаг и за это прозваны «дворниками организма».
Зависимость количества моноцитов от пола, возраста, биоритмов
Норма моноцитов в периферической крови взрослого человека колеблется от 2 до 9% (в ряде источников от 3 до 11%), что в абсолютных значениях составляет 0,08-0,6 х 109/л. Изменения содержания этих клеток в сторону повышения или понижения в данных пределах совпадают с биоритмами, приемом пищи, месячными. Свое функциональное назначение моноциты начнут выполнять, когда превратятся в макрофаги, поскольку, подсчитанные в анализе крови клетки, представляют собой не до конца созревшую популяцию.
Способностью макрофагов очищать воспалительный очаг объясняется повышение данных клеток в крови женщин в кульминационный период менструального цикла. Десквамация (отторжение) функционального слоя эндометрия в конце лютеиновой фазы представляет собой не что иное, как местное воспаление, которое, однако, к болезни никакого отношения не имеет, это – физиологический процесс и моноциты повышены в данном случае тоже физиологически.
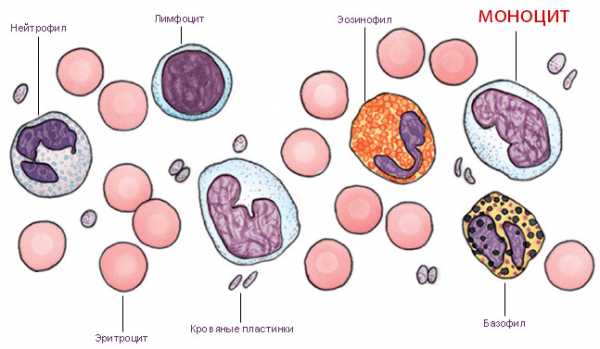
У детей моноциты при рождении и в первый год жизни немного выше нормы взрослого человека (5-11%). Сохраняются некоторые отличия и у ребенка постарше, ведь они – первые помощники формирующих иммунологические реакции лимфоцитов, а лимфоциты у ребенка в разные периоды жизни, как известно, находятся в созависимых отношениях с нейтрофилами. Однако, как и вся лейкоцитарная формула, соотношение клеток белой крови после второго перекреста (6-7 лет) приближается к соотношению лейкоцитов у взрослого.
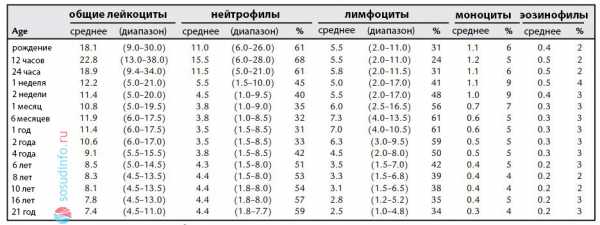
Таблица: нормы у детей моноцитов и других лейкоцитов по возрасту
Причины колебания уровня моноцитов в общем анализе крови
Высокие показатели моноцитов наблюдаются при различных патологических процессах инфекционной и неинфекционной природы. Пониженные значения отмечаются, в первую очередь, при угнетении миелоидного ростка кроветворения в костном мозге.
Главная причина высоких значений моноцитов в крови – это адекватный ответ организма, пытающегося защитить себя путем повышением активности специальных клеток, наделенных функциями поглощать и переваривать болезнетворные микроорганизмы. Повышенные моноциты (более 1,0 х 109/л) создают в анализе крови картину, называемую моноцитозом.
Обычно моноциты повышены в случаях:
- Некоторых вполне физиологических состояний (после еды, в конце месячных у женщин, у ребенка до 7 лет и т. д.);
- Попадания в организм (чаще в дыхательные пути) веществ неинфекционной (а часто и неорганической) природы;
- Инфекционных процессов, вызванных бактериями (эндокардит, туберкулез, сифилис, малярия, бруцеллез, тиф), или вирусами (мононуклеоз, гепатит);
- Некоторых болезней кроветворной системы (в первую очередь – моноцитарный и миеломоноцитарный лейкоз);
- Злокачественных опухолевых заболеваний;
- Коллагенозов (системная красная волчанка – СКВ, ревматизм);
- Стадии выздоровления после инфекций и других острых состояний:
- Хирургических операций.
Обычно в фазе обострения хронических инфекционных процессов моноциты высокие, и эта ситуация, когда моноцитов выше нормы, сохраняется длительно. Однако, если клинические проявления болезни давно отсутствуют, а количества моноцитов так и остаются на своем повышенном уровне – это значит, что ремиссия запаздывает.
Пониженное содержание моноцитов (моноцитопения) чаще всего является следствием угнетения моноцитарного ростка. При таком анализе крови, как правило, говорят, что человек нуждается в тщательном обследовании и серьезном лечении, осуществляемом в условиях стационара. Основные причины пониженных показателей: патологические состояния системы крови (лейкозы), тяжелый септический процесс, инфекции, сопровождаемые снижение нейтрофильных лейкоцитов, и лечение глюкокортикостероидами.
Некоторые особенности моноцитов
Подавляющее большинство моноцитов берет свое начало в костном мозге из мультипатентной стволовой клетки, и от монобласта (родоначальника), проходит стадии промиеломоноцита и промоноцита. Промоноцит – последняя стадия перед моноцитом, о незрелости которого говорит более бледное рыхлое ядро и остатки нуклеол. Промоноциты содержат азурофильные гранулы (они, кстати, есть и у зрелых моноцитов) но, тем не менее, эти клетки относят к агранулоцитарному ряду, поскольку гранулы моноцитов (лимфоцитов, незрелых клеток, гистогенных элементов) окрашиваются азуром и являются продуктом белкового дисколлоидоза цитоплазмы. Некоторое (небольшое) количество моноцитов образуется в лимфатических узлах и соединительнотканных элементах других органах.
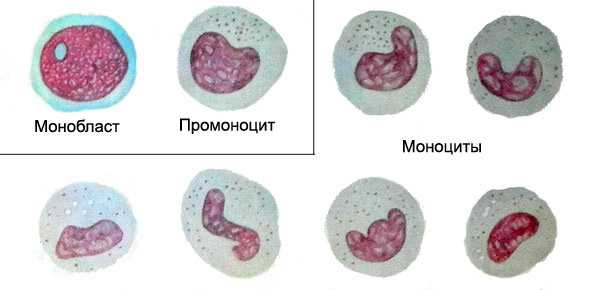
Цитоплазма зрелых моноцитов содержит различные гидролитические ферменты (липазы, протеазы, вердопероксидазу, карбогидразу), другие биологически-активные вещества, однако присутствие лактоферрина и миелопероксидазы можно обнаружить только в следовом количестве.
Ускорить выработку моноцитов в костном мозге, в отличие от других клеток (например, нейтрофилов), организму удается незначительно, всего-то два-три раза. Вне костного мозга все клетки, относящиеся к фагоцитирующим мононуклеарам, пролиферируют очень слабо и ограниченно, замещаются достигшие тканей клетки только благодаря моноцитам, циркулирующим в крови.
Поступив в периферическую кровь, моноциты живут в ней не более 3 суток, затем перемещаются в окружающие ткани, где окончательно созревают в гистиоциты или различные высокодифференцированные макрофаги (купферовские клетки печени, альвеолярные макрофаги легких).
Видео: что такое моноциты — медицинская анимация
Разнообразие форм и видов определяет функции
Моноциты (макрофаги, мононуклерные фагоциты или фагоцитирующие мононуклеары) составляют крайне гетерогенную по формам проявления активности группу клеток агранулоцитарного ряда лейкоцитов (незернистые лейкоциты). Ввиду особого разнообразия их функций, эти представители лейкоцитарного звена объединены в одну общую мононуклеарную фагоцитарную систему (МФС), которая включает:
- Моноциты периферической крови — с ними все понятно. Это недозревшие клетки, только вышедшие из костного мозга и пока не выполняющие основные функции фагоцитов. Эти клетки циркулируют в крови до 3 дней, а затем направляются в ткани дозревать.
- Макрофаги – доминирующие клетки МФС. Они вполне зрелые, их отличает та самая морфологическая гетерогенность, которая соответствует их функциональному разнообразию. Макрофаги в организме человека представлены:
- Тканевыми макрофагами (мобильные гистиоциты), которые отличаются ярко выраженной способностью к фагоцитозу, секреции и синтезу огромного количества белков. Они продуцируют гидралазы, которые накапливаются лизосомами или уходят во внеклеточную среду. Непрерывно синтезируемый в макрофагах лизоцим является своеобразным индикатором, реагирующим на активность всей МФ-системы (под действием активаторов лизоцим в крови повышается);
- Высокодифференцированными тканеспецифическими макрофагами. Которые тоже имеют ряд разновидностей и могут быть представлены:
- Неподвижными, но способными к пиноцитозу, купферовскими клетками, сосредоточенными, в основном, в печени;
- Альвеолярными макрофагами, которые взаимодействуют с аллергенами, попадающими с вдыхаемым воздухом, и поглощают их;
- Эпителиоидными клетками, локализующимися в гранулематозных узелках (очаг воспаления) при гранулеме инфекционной (туберкулез, сифилис, лепра, туляремия, бруцеллез, и др.) и неинфекционной природы (силикоз, асбестоз), а также при медикаментозном воздействии или вокруг инородных тел;
- Внутриэпидермальными макрофагами (дендритные клетки кожи, клетки Лангерганса) – они хорошо перерабатывают чужеродный антиген и участвуют в его презентации;
- Многоядерными гигантскими клетками, образующимися от слияния эпителиоидных макрофагов.
Больше всего макрофагов в печени, легких и селезенке, где они присутствуют в покоящихся и активированных формах (в зависимости от обстоятельств).
Основные функции моноцитов
Моноциты своим морфологическим строением очень сильно напоминают лимфобласты, хотя заметно отличаются от лимфоцитов, прошедших стадии своего развития и достигших зрелой формы. Сходство с бластными клетками состоит и в том, что моноциты тоже умеют приклеиваться к веществам неорганической природы (стекло, пластик), однако делают это лучше бластов.
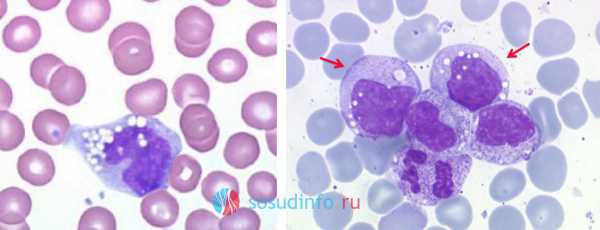
Из отдельных, присущих только макрофагам особенностей, складываются их основные функции:
- Рецепторы, расположенные на поверхности макрофагов, отличаются более высокой способностью (превосходящей рецепторы лимфоцитов) связывать фрагменты чужеродного антигена. Захватив таким образом частицу чужого, макрофаг переносит чужеродный антиген и представляет его Т-лимфоцитам (хелперам, помощникам) для распознавания.
- Макрофаги активно продуцируют медиаторы иммунитета (провоспалительные цитокины, которые активируются и направляются в зону воспаления). Т-лимфоциты тоже вырабатывают цитокины и считаются их основными продуцентами, но ведь презентацию антигена осуществляет макрофаг, значит, он раньше начинает свою работу, чем Т-лимфоцит, приобретающий новые свойства (убийцы или антителообразователя) только после того, как макрофаг принесет и покажет ему ненужный организму объект.
- Макрофаги синтезируют на экспорт трансферрин, участвующий в транспортировке железа от места всасывания до места депонирования (костный мозг) или использования (печень, селезенка), купферовские клетки расщепляют в печени гемоглобин до гема и глобина;
- Поверхности макрофагов (пенистых клеток) несут инсулярные рецепторы, подходящие для ЛПНП (липопротеидов низкой плотности), почему, что интересно, потом сами макрофаги становятся ядром атеросклеротической бляшки.
Что умеют моноциты?
Основная характерная особенность моноцитов (макрофагов) – их способность к фагоцитозу, который может иметь различные варианты или протекать в сочетании с иными проявлениями их функционального «рвения». К фагоцитозу способны многие клетки (гранулоциты, лимфоциты, эпителиальные), однако все же признано, что макрофаги в этом деле превосходят всех. Сам фагоцитоз состоит из нескольких стадий:
- Связывание (прикрепление к мембране фагоцита через рецепторы с помощью опсонинов — опсонизация);
- Инвагинация — проникновение внутрь;
- Погружение в цитоплазму и обволакивание (мембрана фагоцитирующей клетки обтекает заглатываемую частицу, окружая ее двойной мембраной);
- Дальнейшее погружение, обволакивание и образование изолированной фагосомы;
- Активация лизосомальных ферментов, продолжительный «респираторный взрыв», образование фаголизосомы, переваривание;
- Завершенный фагоцитоз (разрушение и гибель);
- Незавершенный фагоцитоз (внутриклеточное персистирование возбудителя, не потерявшего полностью жизнеспособность).
Отдельные возбудители, «обжившиеся» в самих макрофагах ингибируют фагоцитоз, связываясь с клеточной мембраной, как это делают микоплазмы. Другие (токсоплазмы, микобактерии, листерии) препятствуют слиянию лизосомы с фагосомой, то есть, образованию фаголизосомы. Это значит, что таким образом данные паразиты предотвращают сам лизис. В подобных случаях для активации макрофагов непременно понадобится помощь извне, ее могут предоставить лимфоциты, вырабатывающие лимфокины.
Моноциты быстро приходят в активное состояние, начинают целенаправленное движение в место, где необходимо их участие. Потом в большинстве случаев им не составляет особого труда преодолеть все эти стадии, если, конечно, бактериальная клетка не окажется сильнее макрофага – она может блокировать ферменты фагоцита или приобретать дополнительные свойства (мимикрия), направленные на собственную защиту.
В нормальных условиях макрофаги умеют:
- Хорошо распознавать сигнал из области, созданной комплексным механизмом высокой концентрации хемотаксинов (это значит, что где-то появилась «еда»), призывающий к активации (моноцитам и макрофагам, в отличие от лейкоцитов гранулоцитарного ряда, не свойственна интенсивная спонтанная миграция);
- Взять курс на «интересный» объект (хемотаксис);
- Закрепиться на твердой субстанции эндотелия (адгезия) и, проходя сквозь него, попасть непосредственно в зону воспаления;
- Прочно захватить выбранную «жертву» (эндоцитоз);
- Реагировать незавершенным фагоцитозом (эндоцитобиоз) на агрегаты больших размеров;
- Переваривать поглощенные частицы, не теряя собственной жизнеспособности;
- Выводить переваренные продукты.
Таким образом, моноциты (макрофаги) умеют двигаться, как амебы и, конечно, осуществлять фагоцитоз, который относится к специфическим функциям всех клеток, называемых фагоцитами. За счет липаз, содержащихся в цитоплазме мононуклеарных фагоцитов, они могут уничтожать микроорганизмы, заключенные в липоидную капсулу (например, микобактерии).
Очень активно эти клетки «расправляются» с мелкими «чужаками», остатками клеток и даже целыми клетками, часто невзирая на их размер. По продолжительности жизни макрофаги значительно превосходят гранулоциты, поскольку живут недели и месяцы, однако заметно отстают от лимфоцитов, отвечающих за иммунологическую память. Но это если не считать моноцитов, «застрявших» в татуировках или в легких курильщиков, там они проводят долгие годы, поскольку не обладают способностью к обратному выходу из тканей.
130 на 90 это нормальное давление, или нет, и что делать?
Если артериальное давление 130 на 90, что это значит? В медицинской практике принято считать, что показатели АД до 139/89 – это нормальное явление, хоть и отклонение от нормы. При условии хорошего самочувствия пациента, поводов для беспокойства нет.
Упоминая словосочетание «артериальное давление», врачи подразумевают давление крови в артериях человека. Сердечный и почечный показатель предстают значениями, обуславливающими функциональность сердечно-сосудистой системы.
Поддерживать АД на требуемом уровне необходимо, так как хроническое превышение значений предстает высоким риском развития заболевания сердца и сосудов, почек, способно привести к инсульту или инфаркту миокарда.
Рассмотрим, какое нормальное давление у человека, и существует ли дифференциация в зависимости от половой принадлежности и возрастной группы? Выясним, что означает АД 137-138 на 100, и что делать при стойком увеличении?
Давление человека: основные сведения
Когда у больного диагностируются показатели на отметке 140 (систолическая величина) и выше и 90-94 (нижнее значение) и выше, говорят о гипертонической болезни, в медицинских кругах патология носит название эссенциальная гипертензия.
В большинстве клинических картин люди и не подозревают, что их организм дал сбой, приведя к стойкому увеличению АД. Дело в том, что связи с индивидуальными особенностями у каждого человека свой порог чувствительности к изменению показателей.
При этом отмечается тот факт, что артериальная гипертония прогрессирует крайне медленно, длительный период времени не дает о себе знать посредством выраженных симптомов и признаков.
Сбой в организме обнаруживается совершенно случайно. Либо у пациента случается гипертонический приступ, и уже попав в отделение интенсивной терапии, он узнает о своем диагнозе, или медицинский осмотр показывает превышение нормальных значений.
На уровень АД влияет множество различных факторов. Чем гуще биологическая жидкость, тем тяжелее ей продвигаться по кровеносным сосудам. Привести к недугу могут заболевания:
- Сахарный диабет в независимости от типа.
- Атеросклеротические изменения сосудов.
- Расстройство функциональности желез внутренней секреции.
- Резкое увеличение/уменьшение сосудов после нервной напряженности.
- Гормональные изменения в организме.
- Эмоциональная лабильность.
Несмотря на то, что показатели 130/90 – это нормально, некоторые люди при таких величинах могут чувствовать себя крайне плохо, у них болит голова, наблюдается тошнота и головокружение, упадок сил, слабость и апатия.
Медицинские нормы давления предстают усредненными значениями для абсолютно здорового человека определенной возрастной группы. Поэтому небольшое отклонение в ту или иную сторону, это тоже нормально.
Норма артериального давления
Как уже отмечалось, идеальный вариант – это давление 120 на 80 мм ртутного столба. Несмотря на эту «идеальность», людям может быть плохо с такими показателями, так как их рабочее АД несколько выше либо ниже. Например, 115/78 либо 129/87 и т.д.
Поэтому при диагностировании артериальной гипертензии доктор опирается не только на цифры тонометра, но и на общее состояние больного, учитывает, имеются или отсутствуют признаки стойкого повышения.
Если в целом, когда верхнее значение до 139 мм включительно, а нижнее давление до 89, то это нормально. Превышение этих параметров на 1 мм заставляет задуматься о развитии гипертонической болезни.
Рассмотрим нормы АД, представленные медицинскими источниками литературы:
- Норма — 110-128 на 85 (70).
- Пониженная норма – 110/100-70/60.
- Повышенная норма 130-132-139 на давление 88-89.
- Низкое – 100 на 60 – при данных показателях говорят о гипотензии.
- Повышенное — от 140 – верхнее значение и – от 90 нижнее давление.
Таким образом, если у пациента тонометр показывает 133-134 на 80-86, то параметры считают завышенными, но они находятся в допустимых пределах.
Если говорить касательно возраста, то в 16-20 лет нормой принято считать 100 на 80-85 или 70 мм, от 20 до 40-летнего возраста нормальные значения возрастают до 120-130/70-85 мм. От 40 и до 60 лет – 136-135 и до 140 – норма верхнего и на 80-88 мм.
От 60-летнего возраста планка нормальных усредненных цифр повышается, в независимости от пола человека нормальным считают 150 – систолическое и нижнее давление 90. Как показывает представленная информация, чем меньше человеку лет, тем ниже допустимая планка.
Увеличение давления базируется не только на ряде патологических состояний, но и на возрастных изменениях, вследствие которых наблюдается ухудшение работы сердца, кровеносных сосудов и остальных жизненно важных внутренних органов.
В медицинской практике были случаи, когда рабочее давление было ниже 110/70 мм, при этом показатели не отражались пагубным образом на самочувствии.
И наоборот, пациент прожил всю жизнь с АД 150/95 мм, и чувствовал себя прекрасно, а снижение приводит к пагубной симптоматике.
Давление крови 130 на 90
Итак, что же означает давление 130/90, и нужно ли что-то делать с ним? Практика показывает, что никакое особое лечение при данных параметрах не требуется. Единственный нюанс – больному рекомендуется следить за значениями самостоятельно, при росте обращаться к доктору.
Давление 130/100, о чем это говорит? Как видно, нижнее давление «выступает» за пределы нормальных цифр, поэтому в этом случае речь идет об артериальной гипертензии первой степени.
У абсолютно здоровых людей старше 35-летнего возраста кровяное давление варьируется от 120 на 80 до 139 на 89, и периодическое превышение систолического показателя до 130, а нижнего – до 85-86-95 не всегда является заболеванием.
АД предстает непостоянной величиной, имеет свойство колебаться под воздействием внешних факторов как чрезмерная физическая и умственная усталость, сильный стресс, шок, невроз, перепады атмосферного давления и т.д.
Не исключено, что скачок артериального давления наблюдался под воздействием перечисленных факторов, их нивелирование приведет значения в норму.
Давление 130/90 у гипотоника
Если верхнее значение всегда было 110, а нижнее давление – 70, а на очередном профилактическом обследовании выявились показатели 130/90-95, то речь ведут об артериальной гипертонии. Опасно ли такое состояние для человека, который всю жизнь жил с низким АД?
Резкий скачок параметров – всегда определенный вред самочувствию и здоровью, а в ситуации, когда АД подскочили с пониженных границ до чрезмерно повышенных, опасность удваивается.
В процессе такого патологического состояния сосудистые стенки испытывают сильное напряжение, превышающее нормальную нагрузку в n-ое количество раз. Если они не могут адаптироваться к этому – потеряли гибкость и упругость, то не исключается разрыв сосуда, что приводит к кровоизлиянию в головной мозг или глаза.
Если при резком повышении АД выявляется разрушение атеросклеротической бляшки, локализующейся на артериальных стенках, это ведет к закупорке кровеносного сосуда, как результат, инфаркт миокарда либо инсульт мозга.
Соответственно, на фоне нетипичного для человека высокого давления следует незамедлительно вызывать скорую помощь для предотвращения трагического сценария.
Что делать при повышении АД?
Как уже было выяснено, значения 130/90 – нормальное давление у женщин и мужчин средней возрастной группы. Лечение не требуется, если пациент не жалуется на тревожную симптоматику и ухудшение состояния.
В ситуации, когда на фоне данных показателей выявляются негативные симптомы, врач может рекомендовать коррекцию образа жизни, в частности, изменить рацион питания – отказ от алкоголя, жирных и жареных блюд, ограничение потребления поваренной соли.
Как правило, в 99% случаев удается понизить давление без таблеток, используя народные средства терапии на основе лекарственных трав и природных компонентов, занимаясь спортом и ведя здоровый образ жизни.
Если немедикаментозные способы не помогают, то при гипертонии 1 степени могут рекомендовать категории лекарственных средств:
- Ингибиторы ангиотензин-превращающего фермента.
- Сартаны.
- Бета-блокаторы.
- Диуретические препараты.
- Биодобавки. Наилучшим БАДом считается Normalife.
Изначально назначают медикаментозный препарат в минимальной дозировке, после смотрят, как реагирует организм человека на лекарство. При недостаточности терапевтического эффекта доза постепенно повышается.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
повышенные моноциты в крови что это значит у мужчин
Причины повышенных моноцитов в крови
Моноциты и лимфоциты, базофилы, эозинофилы и нейтрофилы являются белыми кровяными клетками, разными видами лейкоцитов. Все они составляют иммунную систему организма. При проникновении вредоносного микроорганизма во внутреннюю среду человека у мужчин, женщин и детей срабатывает защитная реакция, лейкоциты начинают бороться с вирусами и бактериями. Если моноциты в крови повышены, это может означать присутствие инфекции или аллергической реакции на внешние раздражители.
Что такое моноциты и почему врачи уделяют такое внимание их количеству? Эти белые кровяные тельца поддерживают иммунитет и борются с различными патогенами. Вначале образуется моноцитарный агранулоцит, который становится родоначальником сформировавшейся клетки. В крови моноциты выполняют фагоцитарную функцию, определяют микроорганизм – нарушитель и поглощают его. Таким образом, происходит очищение организма от вредоносного патогена, продуктов его жизнедеятельности и возможного токсического воздействия на человека.
Кроме того, моноциты выполняют целый ряд важных функций:
- Регулируют процесс кроветворения, способствуют растворению тромбов
- Расщепляют и перерабатывают отмершие клетки
- Предотвращают образование опухолей
- Убирают из организма погибшие лейкоциты в зоне воспалительного процесса
- Уничтожают и обезвреживают клетки, пораженные болезнью
Если лейкоциты в крови повышены, это означает наличие вируса или патологии. После обнаружения болезнетворного микроорганизма иммунная система человека начинает вырабатывать много лейкоцитарных клеток для борьбы с болезнью.
Существуют и другие причины, когда в организме повышены лимфоциты, моноциты и другие белые кровяные тельца.
Это недавно перенесенная инфекция, удаление аппендицита и другие виды хирургических операций. Часто моноцитоз отмечает женский врач, после различных гинекологических процедур.
Для того, чтобы определить количество лейкоцитов достаточно в крови пациента, достаточно обычного клинического исследования в лаборатории. Для того, чтобы подробно изучить содержание всех типов лейкоцитарных клеток необходимо пройти дополнительный тест. Повышенное содержание моноцитов в крови и других белых кровяных телец отображается в результате расширенного анализа — лейкограммы. Результат теста называется лейкоцитарной формулой. В бланке указывается процентное соотношение разных типов лейкоцитов относительно друг друга, а также может быть отмечен их количественный показатель.
Общее количество этих клеток в результате исследования может обозначаться как моноциты абс (имеется ввиду «абсолютное» значение) или mon. Для взрослых нормальное количество моноцитов находится в пределах 0–0,08×10⁹/л. У детей в возрасте до 6 лет показатель немного выше 0,05–1,1×10⁹/л. В процентах от общего количества белых кровяных телец нормальное содержание этого вида лейкоцитов находится в пределах 3–11%. У детей в первые 2 недели жизни может быть повышенное содержание моноцитов (до 15%), это нормальный уровень белых кровяных телец у младенцев. Моноциты в крови у женщин в процессе беременности не выходит за рамки допустимого показателя у взрослых. Общий анализ крови в первом триместре показывает около 3,9%, во втором 4,0%, в третьем 4,5%.
Повышенные моноциты в крови, что это значит? Причины моноцитоза могут быть различные. В некоторых случаях увеличение показателя может быть вызвано серьезными заболеваниями.
Также следует учитывать ситуации, когда лимфоциты понижены, а моноциты и другие показатели повышены.
С помощью дополнительных обследований можно определить, почему повышены моноциты в крови, и какое требуется лечение.
Медицинские причины, по которым может возникнуть моноцитоз:
- Вирусные инфекции (грипп, мононуклеоз и др.)
- Системные аутоиммунные заболевания (волчанка, артрит)
- Онкологические заболевания
- Сепсис
- Бактериальные инфекции
- Грибковые заражения
- Наличие глистов или других паразитов
- Заболевания крови
- Аллергическая реакция
- Послеоперационное состояние
Если моноциты повышены, следует обратить особое внимание на содержание в крови других типов лейкоцитов. Детальное рассмотрение лейкоцитарной формулы позволяет определить патоген, поразивший организм пациента. В некоторых случаях назначается повторный анализ или дополнительное обследование.
- Лимфоциты и моноциты повышены при вирусных инфекциях, особенно в детском возрасте (краснуха, кори и пр.). Также лимфоциты повышены при респираторных инфекциях (ОРВИ, грипп, ларингит и пр.), заболевание сопровождает моноцитоз. При этом, как правило, наблюдается низкий процент нейтрофилов.
- Монициты и эозинофилы могут повышаться при аллергических реакциях или в результате проникновения в организм паразитов. Повышение моноцитов в крови при эозинофилии может сопровождаться сухим кашлем, при этом симптомы заболевания дыхательных путей отсутствуют. Такая реакция характерна при поражении организма хламидиями, кишечными червями и другими паразитами.
- Базофилы и моноциты выше нормы могут указывать на гормональный дисбаланс, вызванный длительным приемом гормонов. Если наблюдается базофилия, моноцитоз и повышены макрофаги и лимфоциты в крови, усиливается воспаление и усиленная выработка гистамина.
- Моноцитоз и высокий уровень нейтрофилов указывает на бактериальную инфекцию. Этот процесс часто сопровождает сниженный показатель лимфоцитов. Для инфекции характерны хрипы, кашель, гнойные выделения из носа и высокая температура.
Существуют различные причины, которые могут повысить содержание моноцитов в организме. Это обязательно отражается в анализе крови. Показатели могут быть повышены у взрослого и у ребенка. Перед тем, как начинать лечение необходимо установить точный диагноз. Главное, не поддаваться панике и точно следовать всем указаниям лечащего врача.
Источник: krov.expert
Повышены моноциты в крови: что делать? Функции моноцитов и причины их повышенного содержания в крови
Иногда общий анализ крови показывает, что моноциты повышены. Многие пациенты задаются справедливым вопросом, что означает увеличение этого показателя и насколько это опасно.
Моноциты: функции и норма показателя
Относительное содержание моноцитов является одним из показателей в общем анализе крови. Выражается этот показатель в процентах. Норма моноцитов – 3-11 процентов (по др. источникам – до 9-10 процентов). Моноциты выполняют защитную функцию в организме.
Именно эти клетки должны немедленно реагировать на появление инородного агента. От числа всех лейкоцитов в крови моноциты составляют 1-8 процентов. Образование и созревание этих клеток происходит в красном костном мозге. В периферическом русле крови моноциты находятся от 36 до 104 ч., затем происходит их перемещение в ткани, где они становятся гистиоцитами.
Тем не менее, именно в период нахождения в русле крови они проявляют наибольшую активность. В отличие от др. лейкоцитов, моноциты способны захватывать в больших количествах и уничтожать в кислой среде крупные чужеродные элементы. За способность устранять погибшие при заболеваниях клетки, моноциты часто именуют «дворниками». Они содержатся в костном мозге, селезенке, печени и лимфатических узлах.
Попадая в ткани, моноциты начинают движения подобно амебам. Важнейшей их функцией является борьба с опухолями. Эти клетки оказывают цитотоксическое действие на новообразования и возбудителей малярии. Помимо этого моноцитами осуществляется выработка интерферона.
Участвуя в патологическом процессе, они удаляют из организма бактерии, а также отслужившие клетки. Если содержание моноцитов в крови понижается, возникает монопения. Обычно такое состояние наблюдается при анемии, стрессах, после родов, при острых инфекциях и истощении организма. Повышенный уровень моноцитов в крови приводит к моноцитозу.
Повышены моноциты в крови: причины
- Повышение моноцитов в крови может быть вызвано рядом заболеваний. Например, это происходит как следствие возникновения грибковых, вирусных, риккетсизных и протозойных инфекций, а также при инфекционном эндокардите.
- Такие заболевания как туберкулез легких, сифилис, внелегочный тоберкулез, язвенный колит, энтерит и саркоидоз тоже могут стать причиной повышения уровня моноцитов. Увеличение числа этих клеток может быть вызвано различными формами лейкоза и злокачественными поражениями лимфатической системы (лимфомой, лимфогранулематозом). Но в основном этот процесс свидетельствует о наличии именно инфекционных заболеваний.
- Если анализ показал повышенное содержание моноцитов в крови, значит у Вас моноцитоз. Он может быть как абсолютным, так и относительным. Относительныймоноцитоз предполагает повышение моноцитов более чем на 8 процентов. При этом их количество в крови не превышает нормы. Заболевание может сопровождаться снижением количества др. лейкоцитов в крови. Такое состояние появляется при лимфоцитопении и нейтропении.
- Абсолютный моцитоз предполагает увеличение абсолютного количества клеток моноцитов. В случае такой формы заболевания необходимо установить причину роста числа защитных клеток. Норма моноцитов у детей изменяется в зависимости от возраста ребенка.

Моноцитоз у детей: причины
Повышенный показатель моноцитов в анализе крови у детей далеко не редкий случай. Как уже говорилось выше, моноциты – разновидность лейкоцитов. Эти клетки выполняют в организме защитную функцию. Поэтому в большинстве случаев повышение моноцитов свидетельствует о том, что у ребенка развивается инфекционное заболевание, то есть анализ показывает реакцию организма на какое-либо возникшее воспаление.
Кроме того, повышение моноцитов может происходить в период выздоровления после перенесения тяжелой болезни. После различных хирургических операций также может наблюдаться повышение уровня моноцитов в крови. Если ребенок не болел и инфекций не наблюдается, то этот показатель может свидетельствовать и о каком-либо заболевании крови.
Чаще всего моноцитоз у детей наблюдается при мононуклеозе, малярии, токсоплазмозе или сифилисе. Есть также ряд системных заболеваний, которые протекают с моноцитозом. Например, ревматизм или системная красная волчанка. Именно потому, что повышение моноцитов является сигналом о развитии той или иной болезни, необходимы дальнейшие исследования с целью определения диагноза.
Читайте также:
Часто вместе с числом моноцитов увеличивается и число др. клеток крови, которые отвечают за появление воспалительных процессов. Отдельно моноциты повышаются крайне редко. Кровь для определения количества защитных клеток сдается рано утром на голодный желудок. Берут кровь на анализ из пальца.
Повышение уровня моноцитов в крови – тревожный симптом. Он может свидетельствовать о наличии в организме воспалительного процесса, иных серьезных заболеваний. Если общий анализ крови показывает аномальный уровень защитных клеток, необходима срочная консультация врача и дополнительные тесты и обследования, чтобы выявить причину изменений.
Читайте другие интересные рубрики
Источник: ladyspecial.ru
Лимфоциты в крови: повышены, понижены, в норме
Нередко, получив результаты анализа крови, мы можем прочитать там заключение врача о том, что повышены лимфоциты в крови. Что это значит, опасно ли это заболевание, и можно ли его вылечить?
Лимфоцитами называется определенная категория клеток крови. Она очень важна для функционирования иммунной системы человека.
Все белые клетки крови, выполняющие иммунную функцию, носят название лейкоцитов. Они делятся на несколько категорий:
Каждая из этих групп выполняет строго определенные задачи. Если сравнить иммунные силы организма с войском, то эозинофилы, базофилы и моноциты – это специальные рода войск и тяжелая артиллерия, нейтрофилы – это солдаты, а лимфоциты – это офицеры и гвардия. По отношению к общему количеству лейкоцитов количество клеток данного типа у взрослых людей составляет в среднем 30%. В отличие от большинства других лейкоцитов, которые, столкнувшись с инфекционным агентом, как правило, погибают, лимфоциты могут действовать многократно. Таким образом, они обеспечивают длительный иммунитет, а остальные лейкоциты – кратковременный.
Лимфоциты вместе с моноцитами относятся к категории агранулоцитов – клеток, у которых отсутствуют зернистые включения во внутренней структуре. Они могут существовать дольше, чем другие клетки крови – иногда до нескольких лет. Их разрушение, как правило, осуществляется в селезенке.
За что отвечают лимфоциты? Они выполняют самые разнообразные функции, в зависимости от специализации. Они отвечают как за гуморальный иммунитет, связанный с выработкой антител, так и за клеточный, связанный с взаимодействием с клетками – мишенями. Лимфоциты делятся на три основные категории – T,B и NK.
Они составляют примерно 75% от всех клеток данного типа. Их зародыши образуются в костном мозге, а затем мигрируют в вилочковую железу (тимус), где и превращаются в лимфоциты. Собственно, об этом говорит и их название (Т обозначает тимус). Их наибольшее количество наблюдается у детей.
В тимусе T-клетки «проходят обучение» и получают различные «специальности», превращаясь в лимфоцитов следующих типов:
- Т-клеточные рецепторы,
- T-киллеры,
- Т-хелперы,
- Т-супрессоры.
Т-клеточные рецепторы занимаются распознаванием белковых антигенов. Т-хелперы – это клетки-«офицеры». Они координируют иммунные силы, активируя другие типы иммунных клеток. T-киллеры занимаются «антидиверсионной деятельностью», уничтожая клетки, пораженные внутриклеточными паразитами – вирусами и бактериями, и некоторые опухолевые клетки. T-супрессоры – это относительно немногочисленная группа клеток, выполняющих тормозящую функцию, ограничивая иммунный ответ.
Среди других лимфоцитов их доля составляет примерно 15 %. Образуются в селезенке и костном мозге, затем мигрируют в лимфатические узлы и концентрируются в них. Их основная функция – обеспечение гуморального иммунитета. В лимфатических узлах клетки типа B «знакомятся» с антигенами, «представленными» им другими клетками иммунной системы. После этого они начинают процесс образования антител, агрессивно реагирующих на вторжение чужеродных веществ или микроорганизмов. Некоторые В-клетки обладают «памятью» к чужеродным объектам и могут сохранять ее в течение многих лет. Таким образом, они обеспечивают готовность организма встретить во всеоружии «врага» в случае его повторного появления.
Доля NK-клеток среди других лимфоцитов составляет примерно 10%. Эта разновидность выполняет функции, во многом схожие с функциями T-киллеров. Однако их возможности гораздо шире, чем у последних. Название группы происходит от словосочетания Natural Killers (Природные убийцы). Это настоящий «антитеррористический спецназ» иммунитета. Назначение клеток – уничтожение переродившихся клеток организма, прежде всего, опухолевых, а также пораженных вирусами. При этом они способны уничтожать клетки, недоступные для Т-киллеров. Каждая NK-клетка «вооружена» специальными токсинами, смертельными для клеток-мишеней.
Чем плохо изменение лимфоцитов в крови?
Из вышесказанного может показаться, что чем больше этих клеток в крови, тем выше должен быть иммунитет у человека, и тем он должен быть здоровее. И зачастую состояние, когда лимфоциты повышены – это действительно положительный симптом. Но на практике все бывает не так просто.
Прежде всего, изменение количества лимфоцитов всегда указывает на то, что в организме не все в порядке. Как правило, они производятся организмом не просто так, а для борьбы с какой-то проблемой. И задачей врача является узнать, о чем говорят повышенные кровяные тельца.
Кроме того, изменение количества белых кровяных телец может означать, что нарушился механизм, благодаря которому они появляются в крови. А из этого следует, что система кроветворения также подвержена какой-то болезни. Повышенный уровень лимфоцитов в крови называется лимфоцитозом. Лимфоцитоз бывает как относительный, так и абсолютный. При относительном лимфоцитозе не меняется общее количество лейкоцитов, однако увеличивается количество лимфоцитов относительно других разновидностей лейкоцитов. При абсолютном лимфоцитозе увеличиваются и лейкоциты, и лимфоциты, в то время как отношение лимфоцитов к другим лейкоцитам может и не меняться.
Состояние, при котором наблюдаются пониженные лимфоциты в крови, называется лимфопенией.
Эта норма меняется в зависимости от возраста. У маленьких детей, как правило, относительное количество данных клеток выше, чем у взрослых. С течением времени этот параметр уменьшается. Также у разных людей он может сильно отклоняться от среднего значения.
Нормы лимфоцитов для различных возрастов.
Как правило, о лимфоцитозе у взрослых говорят в том случае, если абсолютное количество лимфоцитов превышает 5х109/л, а от общего числа лейкоцитов количество данных клеток составляет 41%. Минимально допустимым значением считается 19% и 1х109/л.
Как определить уровень лимфоцитов
Для определения этого параметра достаточно сдать общий клинический анализ крови. Анализ сдается натощак, перед сдачей в течение дня не следует заниматься физическими нагрузками, не есть жирную пищу, в течение 2-3 часов – не курить. Кровь для общего анализа обычно берется из пальца, реже – из вены.
Общий анализ крови позволяет узнать, как соотносятся между собой различные типы белых клеток крови. Это соотношение называется лейкоцитарной формулой. Иногда количество лимфоцитов прямо указывается в расшифровке анализа, но часто расшифровка содержит лишь английские сокращения. Поэтому найти нужные данные в анализе крови несведущему человеку порой бывает непросто. Как правило, необходимый параметр указывается как LYMPH в анализе крови (иногда также LYM или LY). Напротив обычно указывается содержание кровяных телец в расчете на единицу объема крови, а также показатели нормы. Этот параметр также может обозначаться как «лимфоциты абс». Также может указываться процент лимфоцитов от общего количества лейкоцитов. Следует также учитывать, что в разных лабораториях могут использоваться разные методы анализа, так что результаты общего анализа крови несколько отличаться в разных лечебных заведениях.
Почему повышается содержание белых кровяных телец? У этого симптома может быть несколько причин. Прежде всего, это инфекционные заболевания. Многие инфекции, особенно вирусные, заставляют иммунную систему вырабатывать повышенное количество Т-киллеров и NK-клеток. Подобный тип лимфоцитоза называется реактивным.
К числу вирусных инфекций, способных вызвать повышение лимфоцитов в крови, относятся:
Также повышенные лимфоциты в крови могут наблюдаться при бактериальных и протозойных инфекциях:
Однако далеко не всякая бактериальная инфекция сопровождается лимфоцитозом, поскольку многие бактерии уничтожаются другими видами лейкоцитов.
Таким образом, повышение лимфоцитов в крови может свидетельствовать об инфицировании какими-то вирусами, бактериями, грибками, простейшими или многоклеточными паразитами. Если симптомы заболевания, по которым можно было бы определить его, неочевидны, то проводятся дополнительные анализы.
Увеличение количества белых кровяных клеток может наблюдаться не только во время болезни, но и спустя какое-то время спустя выздоровления. Это явление называется постинфекционным лимфоцитозом.
Еще одна причина возникновения лимфоцитоза – заболевания кроветворной системы (лейкозы) и лимфатической ткани (лимфомы). Многие из них имеют злокачественный характер. При этих заболеваниях в крови наблюдается лимфоцитоз, однако иммунные клетки не являются полноценными, и не могут выполнять свои функции.
Основные заболевания лимфатической и кровеносной систем, способные вызвать лимфоцитоз:
- Лимфобластный лейкоз (острый и хронический),
- Лимфогранулематоз,
- Лимфома,
- Лимфосаркома,
- Миеломная болезнь.
Другие причины, способные вызвать увеличение количества иммунных клеток:
- Алкоголизм ;
- Частое курение табака;
- Прием наркотических веществ;
- Прием некоторых лекарств (леводопа, фенитоин, некоторые анальгетики и антибиотики);
- Период перед менструацией;
- Длительное голодание и диеты;
- Длительное употребление пищи, богатой углеводами;
- Гипертиреоз;
- Аллергические реакции;
- Отравлениях токсичными веществами (свинец, мышьяк, дисульфид углерода);
- Нарушения иммунитета;
- Эндокринные нарушения (микседема, гипофункция яичников, акромегалия);
- Ранние стадии некоторых онкологических заболеваний;
- Неврастении;
- Стрессы;
- Недостаток витамина B12;
- Травмы и ранения;
- Удаление селезенки;
- Проживание в высокогорной местности;
- Лучевые поражения;
- Прием некоторых вакцин;
- Чрезмерные физические нагрузки.
Многие аутоиммунные заболевания, то есть, заболевания, при которых иммунитет атакует здоровые клетки организма, также могут сопровождаться лимфоцитозом:
Лимфоцитоз также может быть временным и постоянным. Временный тип заболевания обычно вызывается инфекционными заболеваниями, травмами, отравлениями, приемом лекарственных препаратов.
Поскольку селезенка является органом, где распадаются иммунные клетки, то ее хирургическое удаление по каким-то причинам способно вызвать временный лимфоцитоз. Однако впоследствии система кроветворения приходит в норму и количество этих клеток в крови стабилизируется.
Однако самыми опасными причинами лимфоцитоза являются онкологические заболевания, поражающие кроветворную систему. Эту причину также нельзя сбрасывать со счетов. И поэтому, если невозможно связать симптом с какой-то внешней причиной, то рекомендуется пройти тщательное обследование.
Самыми распространенными гематоонкологическими заболеваниями, при которых наблюдается лимфоцитоз, являются острый и хронический лимфобластные лейкозы.
Острый лимфобластный лейкоз – тяжелое заболевание кроветворной системы, при котором в костном мозге образуются незрелые иммунные клетки, которые не могут выполнять своих функций. Заболевание чаще всего поражает детей. Одновременно с повышением лимфоцитов наблюдается также снижение количества эритроцитов и тромбоцитов.
Диагностика данного типа лейкоза производится при помощи пункции костного мозга, после которой определяют количество незрелых клеток (лимфобластов).
Хронический лимфоцитарный лейкоз
Этот тип заболевания более характерен для пожилых людей. При нем наблюдается значительное увеличение нефункциональных клеток B-типа. Заболевание в большинстве случаев развивается медленно, но почти не поддается лечению.
При диагностике заболевания учитывается, прежде всего, общее количество клеток типа B. При исследовании мазка крови легко можно вывить опухолевые клетки по характерным признакам. Для уточнения диагноза также проводится иммунофенотипирование клеток.
ВИЧ (вирус иммунодефицита человека) – вирус, поражающий непосредственно клетки иммунной системы и вызывающий тяжелое заболевание – СПИД (синдром приобретенного иммунодефицита). Поэтому наличие данного вируса не может не отражаться на количестве лимфоцитов в составе крови. Обычно на ранних стадиях наблюдается лимфоцитоз. Однако по мере прогрессирования болезни иммунная система становится все слабее, и лимфоцитоз сменяется лимфопенией. Также при СПИДе наблюдается и уменьшение количества других кровяных телец – тромбоцитов и нейтрофилов.
Иногда присутствие лимфоцитов может наблюдаться и в моче, чего в норме быть не должно. Этот признак указывает на наличие воспалительного процесса в мочеполовой системе – например, о мочекаменной болезни, бактериальных инфекциях в мочеполовых путях. У пациентов с трансплантированной почкой наличие лимфоцитов может указывать на процесс отторжения органа. Также эти клетки могут появляться в моче при острых вирусных заболеваниях.
Иногда может наблюдаться и ситуация, обратная лимфоцитозу – лимфопения, когда понижены лимфоциты. Для лимфоцитов снижение характерно в следующих случаях:
- Тяжелые инфекции, истощающие запасы лимфоцитов;
- СПИД;
- Опухоли лимфоидной ткани;
- Заболевания костного мозга;
- Тяжелые виды сердечной и почечной недостаточности;
- Прием некоторых препаратов, например, цитостатиков, кортикостероидов, нейролептиков;
- Радиационное воздействие;
- Иммунодефицитное состояние;
- Беременность.
Ситуация, когда количество иммунных клеток ниже нормы, может быть временным явлением. Так, если в ходе инфекционной болезни недостаток лимфоцитов сменяется их избытком, то это может говорить о том, что организм близок к выздоровлению.
Изменения лимфоцитов в крови у женщин
Для такого параметра, как содержание лимфоцитов, не существует половых различий. Это значит, что и у мужчин и у женщин в крови должно содержаться примерно одинаковое количество данных клеток.
При беременности обычно наблюдается умеренная лимфопения. Это связано с тем, что повышенные лимфоциты в крови у женщин при беременности могут нанести вред плоду, имеющему другой генотип по сравнению с организмом матери. Однако в целом количество данных клеток не уменьшается ниже пределов нормы. Тем не менее, если это происходит, то иммунитет может быть ослаблен, и организм женщины может быть подвержен различным заболеваниям. А если количество лимфоцитов оказывается выше нормы, то такая ситуация грозит ранним прерыванием беременности. Таким образом, беременным очень важно контролировать уровень лимфоцитов в крови. Для этого необходимо регулярно сдавать анализы, как в первом, так и во втором триместрах беременности.
У женщин причиной повышения содержания количества иммунных клеток также могут быть определенные фазы менструального цикла. В частности, во время предменструального синдрома может наблюдаться незначительное повышение лимфоцитов.
Когда ребенок появляется на свет, то уровень лимфоцитов у него относительно низкий. Однако затем организм начинает усиленную выработку белых кровяных телец, и, начиная с первых недель жизни, в крови становится очень много лимфоцитов, намного больше, чем у взрослых. Это объясняется естественными причинами – ведь у ребенка гораздо более слабый организм, чем у взрослого. По мере взросления ребенка количество данных клеток в крови снижается, и в определенном возрасте их становится меньше, чем нейтрофилов. В дальнейшем количество лимфоцитов приближается к взрослому уровню.
Однако, если лимфоцитов стало больше, чем положено по норме для определенного возраста, то это повод для беспокойства. Необходимо разобраться, чем вызван лимфоцитоз. Обычно организм ребенка очень бурно реагирует на каждую инфекцию, такую, как ОРВИ, корь, краснуха, выделяя огромное количество белых кровяных телец. Но когда инфекция отступает, то их количество приходит в норму.
Однако, следует помнить, что лимфоцитоз у детей может быть вызван и таким тяжелым заболеванием, как острый лимфобластный лейкоз. Поэтому важно регулярно проверять количество белых кровяных телец у ребенка при помощи анализов крови.
Проявляется ли лимфоцитоз как-то еще, кроме изменения состава крови? В том случае, если он вызван инфекционным заболеванием, то у больного будут наблюдаться симптомы, характерные для этого заболевания, например, жар, озноб, головные боли, кашель, сыпь, и т.д. Но эти симптомы не являются симптомами собственно лимфоцитоза. Тем не менее, в некоторых случаях при увеличении лимфоцитов, вызванном неинфекционными причинами, может наблюдаться увеличение лимфоузлов и селезенки – органов, где находится больше всего лимфоцитов.
Диагностика причин лимфоцитоза
При увеличении количества лимфоцитов причины повышения не всегда бывает просто обнаружить. Прежде всего, рекомендуется обратиться к врачу-терапевту. Скорее всего, он даст направление на несколько дополнительных анализов – кровь на ВИЧ, гепатит и сифилис. Кроме того, могут быть назначены дополнительные исследования – УЗИ, компьютерная или магнитная томография, рентгенография.
Возможно, потребуется дополнительный анализ крови, который бы исключил ошибку. Для уточнения диагноза может понадобиться такая операция, как пункция лимфоузла или костного мозга.
Типичные и атипичные иммунные клетки
При определении причины увеличения лимфоцитов важную роль играет определение количества типичных и атипичных разновидностей клеток.
Атипичными лимфоцитами называются кровяные клетки, имеющие другие свойства и размеры по сравнению с обычными.
Наиболее часто атипичные клетки наблюдаются в крови при следующих заболеваниях:
- Лимфолейкоз,
- Токсоплазмоз,
- Пневмония,
- Ветряная оспа,
- Гепатит ,
- Герпес,
- Инфекционный мононуклеоз.
С другой стороны, при многих заболеваниях большого числа атипичных клеток не наблюдается:
Использование других параметров крови в диагностике
Также следует учитывать такой фактор, как скорость оседания эритроцитов (СОЭ). При многих заболеваниях данный параметр повышается. Принимается во внимание и динамика других компонентов крови:
- Общее количество лейкоцитов (может оставаться неизменным, уменьшаться или увеличиваться),
- Динамика количества тромбоцитов (увеличение или уменьшение),
- Динамика количества эритроцитов (увеличение или уменьшение).
Увеличение общего количества лейкоцитов при одновременном увеличении лимфоцитов может свидетельствовать о лимфопролиферативных заболеваниях:
Также это состояние может быть характерно для:
- острых вирусных инфекций
- гепатитов ,
- эндокринных заболеваний,
- туберкулеза,
- бронхиальной астмы ,
- удаления селезенки,
- цитомегаловирусной инфекции,
- коклюша,
- токсоплазмоза,
- бруцеллеза.
Относительный лимфоцитоз (при котором общее количество лейкоцитов остается примерно постоянным) обычно характерен для тяжелых бактериальных инфекций, таких как брюшной тиф.
Кроме того, он встречается в случае:
- Ревматических заболеваний,
- Гипертиреоза,
- Болезни Аддисона,
- Спленомегалии (увеличении селезенки).
Снижение общего количества лейкоцитов на фоне увеличения количества лимфоцитов возможно после перенесенных тяжелых вирусных инфекций или на их фоне. Объясняется это явление истощением резерва клеток быстрого иммунитета, прежде всего, нейтрофилов и увеличением клеток длительного иммунитета – лимфоцитов. Если это так, то, как правило, эта ситуация временная, и количество лейкоцитов в скором времени должно придти в норму. Также подобное положение вещей характерно для приема некоторых медикаментов и отравлений.
Уменьшение количества эритроцитов на фоне лимфоцитоза обычно характерно для лейкоза и заболеваний костного мозга. Кроме того, онкологические заболевания костного мозга обычно сопровождаются очень большим увеличением лимфоцитов – примерно в 5-6 раз выше нормы.
Одновременное увеличение количества эритроцитов и лимфоцитов может наблюдаться у заядлых курильщиков. Соотношение различных типов лимфоцитов также может иметь диагностическое значение. Например, при миеломе увеличивается, прежде всего, количество клеток типа B, при инфекционном мононуклеозе – типов T и B.
Надо ли лечить лимфоцитоз? В том случае, если лимфоциты увеличены из-за каких заболеваний, например, инфекционных, то лечение самого симптома не требуется. Следует обратить внимание на лечение болезни, которая его вызвала и лимфоцитоз пройдет сам собой.
Инфекционные заболевания лечатся при помощи антибиотиков или антивирусных средств, а также противовоспалительных препаратов. Во многих случаях достаточно лишь обеспечить лимфоцитам комфортные условия для борьбы с инфекцией – дать организму отдых, правильно питаться и пить много жидкости, чтобы вывести токсины из организма. И тогда лимфоциты, как солдаты победившей армии, «разойдутся по домам», и их уровень в крови снизится. Хотя это может произойти далеко не на следующий день после окончания болезни. Иногда след от перенесенной инфекции в виде лимфоцитоза может наблюдаться еще в течение нескольких месяцев.
Совсем другое дело – лейкозы, лимфомы или миеломы. Они не пройдут «сами по себе», а для того, чтобы болезнь отступила, необходимо приложить много усилий. Стратегию лечения определяет врач – это может быть и химиотерапия, и лучевая радиотерапия. В самых тяжелых случаях используется пересадка костного мозга.
Тяжелые инфекционные заболевания, такие, как туберкулез, мононуклеоз, СПИД, также требуют тщательного лечения при помощи антибиотиков и антивирусных средств.
Все, что было сказано о лечении лимфоцитоза, справедливо и в отношении профилактики данного состояния. Специфической профилактики оно не требует, важно укреплять организм в целом и иммунитет в частности, правильно питаться, избегать вредных привычек, вовремя лечить хронические инфекционные заболевания.
Источник: med.vesti.ru
Повышенные моноциты в крови у мужчин причины. Повышенные моноциты в крови - что это означает?
Если анализ крови показывает, что моноциты в крови повышены, то стоит выяснить причины. Повышение содержания этих клеток происходит в довольно редких случаях и может свидетельствовать о довольно серьезных заболеваниях.
Что такое моноциты?
Моноцитами называют одну из разновидностей лейкоцитов, которые составляют от 1 до 8 % от их общего числа. Это одноядерная клетка довольно значительных размеров, имеющая овальную форму. Место их формирования – костный мозг. В кровь попадают еще не совсем зрелые клетки, которые обладают наибольшей способностью к фагоцитозу, то есть поглощению чужеродных клеток. Кроме кровяного русла большое их количество содержится в лимфоузлах, синусах печени и селезенки и альвеолах легких.
Тест Биернаки - это исследование скорости схода эритроцитов. Повышенная скорость падения может указывать на воспаление. Значения выше стандарта свидетельствуют о стрептококковой инфекции. Помощь также может мазать из горла - взять секрецию из горла, а затем ее мужа на специальный субстрат и наблюдать, могут ли бактерии расти.
Иногда причиной увеличенных лимфатических узлов может быть расширенный кариес. Поэтому стоит провести стоматологическое обследование зубов, чтобы оценить, имеет ли ребенок воспаление во рту. В случае подозрения на системную вирусную инфекцию могут быть проведены специальные тесты для подтверждения заражения отдельными вирусами. Это означает количество так называемых антител - специальных белков, продуцируемых против данного инфекционного агента в крови. Такие исследования проводятся, например, у подозреваемого цитомегаловируса, Эпштейна-Барра или Краселлы.
После того как эти клеточные образования осуществят свои функции в крови, они переходят в ткани, где трансформируются в другой вид клеток – тканевые макрофаги. Там они скапливаются в очагах воспаления и активно борются с вирусами и бактериями. Но в отличие от нейтрофилов, они не разрушаются от контакта с ними, поэтому в очагах воспаления, вызванного вирусами, гной не образуется. Они создают благоприятные условия для восстановления поврежденных тканей после воспалительных процессов.
Вы также можете искать генетический материал вируса непосредственно в крови. Когда подозревается в туберкулезе, проводится специальный тест, называемый туберкулиновым тестом. Результаты морфологии крови дают много ценной информации о состоянии здоровья человека. В нем указаны, среди прочего, такие параметры, как количество белых и эритроцитов, тромбоциты и гемоглобин. Этот тип анализа крови включает взятие образца периферической крови, обычно из локтевой вены. Результаты показывают, что система крови работает правильно.
Интерпретация результатов морфологии крови
Морфологическое обследование проводится по просьбе врача или в случае нарушения симптомов. Результаты морфологии даны врачу для интерпретации. В крови анализируются такие параметры, как.
Смотрите фильм: «Какие исследования вы должны предпринять, прежде чем принимать решение о ребенке?»
Чрезмерное количество эритроцитов встречается редко. Это может заставить его оставаться высоко в горах. Есть также случаи, когда в крови присутствует слишком много красных кровяных клеток. Причиной этого заболевания является анемия, возникающая по многим причинам.Роль этого вида лейкоцитов очень важна для формирования иммунного ответа организма, поэтому изменение их количества являются очень важным сигналом о неблагополучии организма. Важно выявить причину такого явления.
Повышение моноцитов в крови у взрослых
Повышение может быть абсолютным или относительным. Определение количества этих клеток производится следующим образом: общая численность лейкоцитов берется за 100%, а содержание их видов высчитывается отдельно. Норма содержания моноцитов – 3-11%. Этот показатель – один из ключевых составляющих в лейкоцитарной формуле крови. Если же этот показатель в анализе крови повышен, то это говорит об определенной патологии.
Слишком низкий уровень гемоглобина указывает на анемию, и слишком высокое может указывать на обезвоживание или проблемы с сердечно-сосудистыми характеристиками. Причиной слишком низкого результата является и слишком высокое обезвоживание организма или красноватый.
Макроцитоз, что означает средний объем эритроцитов. . Более низкие значения указывают на дефицит железа. Это значение указывает, содержат ли эритроциты правильное количество гемоглобина. Если они содержат слишком мало, это обычно означает, что дефицит железа чаще всего связан с дефицитом железа. Более низкие значения означают анемию из-за дефицита железа.
Когда уровень содержания этих клеток отличается от нормы в большую сторону, то такое явление называют моноцитозом. У взрослых мужчин и женщин причиной подобного явления могут стать:
- Самой распространенной причиной того, что повышается уровень этих клеток в крови, являются инфекционные болезни. Среди них инфекционный мононуклеоз, разные виды грибковых, протозойных инфекций, а также вирусные заболевания. При этом повышение этого показателя свидетельствует о том, что у организма есть силы для борьбы с недугом.
- Повышены моноциты и в период выздоровления после перенесенного недуга. Причем этот рост могут вызвать абсолютно все заболевания, однако он будет незначительным.
- Такие тяжелые заболевания, как сифилис, туберкулез, системная красная волчанка, ревматизм, инфекционный эндокардит тоже могут являться причиной моноцитоза.
- Послеоперационный период может вызвать такое состояние, когда моноциты в крови повышены.
- В некоторых случаях моноцитоз могут спровоцировать злокачественные заболевания, такие как лейкоз, лимфогранулематоз.
Первыми из лейкоцитов отпор вредным агентам дают крупные белые клетки, самые активные из фагоцитов - моноциты. Они относятся к агранулоцитам, то есть не содержат гранул. Защиту осуществляют путем фагоцитоза (поглощения вредных элементов). Образуются эти иммунные клетки из монобластов в костном мозге, в кровь попадают недозрелыми, когда обладают максимальной активностью и высокой способностью к фагоцитозу.
Более высокие значения возникают во время инфекции, воспаления или лейкемии, хотя чрезмерное количество лейкоцитов может быть вызвано интенсивной физической нагрузкой, избыточным стрессом или длительным загаром. Слишком маленький лейкоцит может быть вызван дефицитом гранулоцитов, лимфоцитами или обоими. Это происходит в результате лечения или повреждения костного мозга.
Причиной более высоких значений может быть лимфома, хронический лимфоцитарный лейкоз, множественная миелома, детское инфекционное заболевание или гипертиреоз. Иногда лимфоцитарный дефицит диагностируется как врожденная черта у детей, а затем требуется лечение. С другой стороны, существует большее количество лимфоцитов у детей в возрасте до.
От других лейкоцитов отличаются тем, что могут поглощать в больших количествах даже очень крупные частицы. В крови циркулируют 2-4 дня, затем перемещаются в ткани, где достигают зрелости, становясь тканевыми макрофагами. Их уровень определяют во время общего анализа крови. Если повышены моноциты в крови, это свидетельствует о наличии инфекции. То есть при появлении вредных агентов в организме начинает вырабатываться больше моноцитов.
Превышение моноцитов может означать инфекционный мононуклеоз, бактериальные или протозойные инфекции, эндокардит, моноцитарный лейкоз, болезнь Крона, рак или хирургические травмы. Значения ниже стандарта могут указывать на инфекцию или некоторые лекарства, но дефицит моноцитов не представляет для пациента риска для здоровья.
Более высокие тромбоциты отмечаются после интенсивных физических упражнений, хронических инфекций, спонтанной тромбоцитопении, дефицита железа, беременности или после удаления селезенки. Причинами тромбоцитарного дефицита могут быть болеутоляющие средства, антибиотики, бактериальные токсины, аутоиммунные заболевания, острый лейкоз или метастатический рак.
Норма моноцитов в крови 3-9%
Норма
Содержание в крови моноцитов может быть абсолютным и относительным. В первом случае повышается количество клеток. В норме их значение должно находиться в диапазоне от 0,04 до 0,7 млн/литр. Относительное увеличение - это повышение доли моноцитов в лейкоцитарной формуле. В этом случае измеряется в процентах и составляет в среднем от 3 до 11% от общего количества лейкоцитов. Норма отличается, в зависимости от возраста:
Морфологическое обследование помогает выявить небольшие проблемы со здоровьем, такие как инфекции, но также может быть первым шагом в диагностике серьезных заболеваний, таких как рак. Интерпретация результатов морфологии должна основываться на лабораторных стандартах, поскольку разные учреждения используют разные методы. В результате объем стандартов может варьироваться от лабораторных до лабораторных.
Они предназначены для борьбы с бактериями, вирусами или грибами. Лейкоциты делятся на пять основных групп: нейтрофилы, эозинофилы, базофилы, моноциты, лимфоциты. Слишком низкие значения присутствуют при тяжелых бактериальных инфекциях, вирусных заболеваниях, туберкулезе, брюшном тифе, малярии, системной красной волчанке, болезни лайма, раке. Чрезмерно высокие значения, например, после интенсивных физических упражнений, едят большую еду, стресс, лихорадку, кровотечение, сердечный приступ, широко распространенные инфекции, рак.
- 3-12% - у новорожденных;
- 5-15% - у детей до двух недель;
- 4-10% - до года;
- 3-10% - от года до двух;
- 3-9% - от 2-х до 15 лет;
- 3-9% - у взрослых.
Причины
Состояние, при котором моноциты в крови повышены, называется моноцитозом. Он бывает абсолютным и относительным. Причины могут быть следующими:
Лечение
Чтобы понизить моноциты, сначала следует определить, почему их уровень повысился. Высокие моноциты - это не диагноз, а симптом какой-либо патологии. Для их нормализации нужно лечить основное заболевание, вызвавшее их рост.
Сниженные значения встречаются при инфекциях, лейкемии. Повышенные нейтрофилы могут также присутствовать в результате Стресс, прием пищи, лейкемия, аутоиммунные заболевания, травмы, миелопролиферативные расстройства. Среди прочего наблюдается слишком небольшое количество лимфоцитов. Во время лечения глюкокортикостероидами, при инфекциях, тяжелом стрессе, продолжительном физическом напряжении, саркоидозе, ревматоидном артрите, лейкемии, лимфоме. Слишком высокие значения могут присутствовать при инфекциях, раках, лейкозах, аутоиммунных заболеваниях, которые возникают при хроническом воспалении, мононуклеозе, туберкулезе.
Как правило, если в анализе крови повышены лейкоциты, и моноциты в частности, назначают обследование, в результате которого ставят диагноз и назначают лечение. Не стоит беспокоиться, если моноцитоз связан с нетяжелыми заболеваниями. Если же причиной стали серьезные патологии, то потребуется длительное лечение.
Моноцитоз у детей
Уровень моноцитов у ребенка, как и у взрослого, определяется во время клинического анализа крови, который сдают в утренние часы натощак. Повышение чаще всего объясняется наличием вирусных заболеваний, которыми дети болеют достаточно часто, и тем, что организм ведет активную борьбу с возбудителем. Причины относительного моноцитоза могут быть следующими:
Слишком низкое значение может быть связано с инфекциями, стрессом, глюкокортикоидной терапией, лейкемией. Повышенные значения могут присутствовать при инфекциях, аутоиммунных заболеваниях, раке, саркоидозе. Низкие значения эозинофилов наблюдаются после физических нагрузок, травм, ожогов, инфекций. В свою очередь, высокий уровень может присутствовать при аллергических или паразитарных заболеваниях, а также при системной красной волчанке, болезни Крона, злокачественных новообразованиях.
Низкое количество базофилов может означать инфекцию, рак, тяжелую травму и повышенное, например, после удаления селезенки, лейкемии, герпесной инфекции. Тромбоз может быть симптомом воспаления, но также и дефицитом железа, миелопролиферативным синдромом. В свою очередь, тромбоцитопения может указывать на гематологическое заболевание и требует более совершенной диагностики.
- Индивидуальная особенность организма.
- Наследственные болезни.
- Перенесенные не так давно тяжелые заболевания и травмы.
- Гнойные инфекции.
- Период сразу после вакцинации.
 Повышение моноцитов в крови у детей чаще всего объясняется наличием инфекции в организме
Повышение моноцитов в крови у детей чаще всего объясняется наличием инфекции в организме
Имейте в виду, что морфология морфологии неравномерна. Мазок крови служит для оценки размера клеток, их формы и других расстройств. Его можно выполнить автоматически или вручную. В случае автоматического мазка специальный анализатор определяет размер ячеек и выделяет их соответствующей фракции. К сожалению, бывает, что это устройство ошибочно и ошибочно квалифицирует клетки. Кроме того, когда есть патологические клетки, обнаруженные, например, при лейкемии, анализатор может также неправильно классифицировать их и давать ложные результаты.
Более серьезную проблему представляет собой моноцитоз абсолютный. Если количество этих иммунных клеток повышено значительно, это свидетельствует о том, что организм усиленно борется с инфекцией или отравлением. Если у ребенка повышены моноциты и эритроциты, это еще не говорит о наличии воспалительного процесса. Необходимо обратиться к педиатру, который назначит повторный анализ и будет наблюдать за динамикой изменений уровня моноцитов и других клеток крови.
Поэтому более ценно, но также и более трудоемко, иметь ручную смазку, которая позволяет точную оценку препарата диагностом. Таким образом, недопустимые ячейки нельзя игнорировать. В заключение, морфология мазка крови - это основное исследование, которое каждый должен выполнять один раз в год. Это позволяет вам диагностировать различные состояния и может помочь вам спланировать дальнейшие исследования, необходимые для выявления причин симптомов пациента. Имейте в виду, что трудно сделать диагноз исключительно на основе морфологии мазка крови, и часто необходимо проводить дополнительные тесты.
Заключение
Увеличение уровня моноцитов в крови - симптом тревожный, свидетельствующий о протекании в организме воспалительных процессов. Как правило, одни моноциты повышаются редко, одновременно растет уровень и других клеток крови, что непременно нужно учитывать при интерпретации результата. Лечения моноцитоза, как такового, не существует. Повышенное содержание иммунных клеток - сигнал о неполадках в организме, а значит, требуется обследование и диагностика, а затем лечение обнаруженной болезни.
Кроме того, аномальные результаты мазка крови часто являются результатом прошедшего холода, такого как низкий уровень гемоглобина у женщин, из-за кровотечения во время менструации. Обычно рекомендуется повторять тест. Морфология этого исследования говорит нам многое о состоянии нашего здоровья. Это стоит того, чтобы сделать так, по крайней мере, один раз в год. Как оценить результаты правильно ли морфология?
В результате морфологии скрывает много сокращений, цифры, символы непонятных. Какие результаты нормальны, и о чем свидетельствуют повышенные или пониженные значения? Эти вопросы обычно задают себе, получать результаты испытаний от приема клиники. Каждый раз, когда он должен интерпретировать врач, который будет оценивать не только описания наиболее важных параметров, но также ли они сохранили между правильными пропорциями. Но если вы хотите взять себя интерпретировать результаты морфологии, даже прежде чем идти к специалисту, у нас есть короткая чита.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе