На узи жидкость в желудке
Жидкость в желудке на узи что это значит - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Практически каждый человек испытал на себе ситуацию, когда желудок расстраивается в процессе пищеварения, сопровождающемся поносом, коликами в области желудка или кишечника, метеоризмом, вздутием живота, тошнотой, изжогой.
Диспепсия — термин для обозначения расстройства работы пищеварительного тракта. Она имеет типы, объединенные по факторам:
- гнилостная диспепсия кишечника формируется гниением фрагментов пищи с высоким содержанием протеиновых элементов;
- бродильный характер сопутствует процессу поглощения пищи, насыщенной углеводами и сахаром, а также напитки, созданные сбраживанием – пиво, квас. Процесс брожения продолжается в кишечнике толстом;
- жировая диспепсия возникает у любителей жирной пищи, которая мало всасывается по пути прохода в пищеварительном тракте;
- инфекционная среда создается попаданием вредоносных микроорганизмов в ЖКТ с едой;
- токсическая диспепсия стартует при употреблении ядовитых веществ, к примеру, после химиотерапии;
- вторичные расстройства как результат воздействия различных патологий.
Факторы первопричин
Все, что провоцирует расстройство желудка можно разделить на 2 категории:
Физиологическая диспепсия
- рьяное поглощение пищи, заглатывание плохо пожеванными кусками;
- за один прием еды съедаются несовместимые продукты;
- избыточный объем сладостей, углеводов, жиров в рационе;
- антибиотики в лечении;
- недостаток пищеварительных ферментов;
- резкая смена режима или рациона питания;
- стрессовые ситуации, эмоциональное напряжение;
Патологический характер
- специальное направление, которое изучает патологии пищеварительной системы – гастроэнтерология. Самые распространенные недуги: язва желудка и двенадцатиперстной кишки, гастрит, гастродуоденит, дисбактериоз, дискинезия ЖКТ, колит, непроходимость кишечника, рефлюкс-эзофагит, холецистит, панкреатит;
- курение и злоупотребление алкоголем;
- диафрагмальная грыжа.
Проявление патологий
Наличие подобного расстройство желудка может иметь сопутствующие симптомы:
- тошнота;
- изжога;
- чувство тяжести после обеда;
- вздутие;
- метеоризм;
- колики живота;
- понос;
- рвота.
Поскольку 90% населения расстройство желудка воспринимают как диарею, то следует разуверить читателей, врачи в это понятие вкладываю гораздо большее значение.
Итак, перечисленные симптомы возникают при сбоях функционирования желудка, выражающихся в прохождении еды и продуцирования ферментов железами для ее расщепления.
Методы диагностики
Если симптомы носят не единичный характер, а появляются все чаще, надо искать в своем организме первопричину. С одних слов пациента это не сделаешь.
Нужны соответствующие обследования, которые дадут достоверную информацию о патологии.
Первичный осмотр делает доктор общего направления или семейный терапевт. По его рекомендации пациенту рекомендуется обследование у доктора узкой специализации:
- инфекционист;
- гастроэнтеролог;
- эндокринолог;
- невропатолог.
Прогрессивные способы диагностики патологий ЖКТ – это совокупность клинико-исследовательских мероприятий.
Они состоят из традиционных методов клинических анализов и развитого комплекса инструментальных обследований.
Традиционные анализы:
- биохимия крови;
- общий забор крови;
- онкомаркеры;
- копрограмма;
- кал;
- на эластазу панкреатическую;
- на диастазу, альфа-амилазу;
- общий мочи.
Инструментальный комплекс может выполняться в следующем наборе:
- УЗИ (ультразвуковая диагностика) органов брюшины;
- методы рентгенологические брюшины;
- КТ — компьютерная томография полости брюшины;
- Колоноскопия с забором биопсии для исследования на гистологию, цитологию;
- Эзофагогастродуоденоскопия с вычислением кислотности и отщипыванием материала из проблемных очагов для гистологии, цитологии;
- Эндоскопия — ведущий способ, уточняющий патологию. Для нее и колоноскопии, эзофагогастродуоденоскопии предусмотрены видеоэндоскопические цифровые комплексы.
Основа деятельности передовых агрегатов основана на «электронной хромоскопии».
Суть действия в зависимости от освещения, визуализируются участки воспаления и другие изменения, которые не просматриваются в обычном световом режиме.
Диагностика дает заключение о состоянии слизистой оболочки пищеварительного тракта, внутренних кровотечениях, инфекциях, в том числе хеликобактерной бактерии.
Лечение расстройства желудка
Установив диагноз появившейся патологии, надо направить усилия на то, чтобы она не приобрела хроническую форму.
Поэтому нацеливаясь на ликвидацию показателей расстройства, применяется комплекс разнообразных методик излечения:
- специальная диета, строгая в период обострения недуга, щадящая по истечению тяжелого состояния желудка;
- подбор лекарства, стабилизирующего выработку пищеварительных ферментов;
- назначение абсорбентов, которые облегчают избыточное образование газов;
- терапия антибактериальная, направленная на удаление инфекции из организма;
- применение испытанных, лучших рецептов народной терапии, в частности отвара семян льна, обеспечивающего защиту слизистой оболочки желудка.
Медикаментозные лекарства и средства народной терапии подбираются доктором индивидуально в каждой ситуации. В домашних условиях можно самому себе назначить сорбент типа активированного угля.
Принимая во внимание его противопоказания, и приняв правильно рассчитанную дозу, вреда своему здоровью вы не нанесете. Зато с испражнениями выйдут все токсины кишечника.
При приеме всех препаратов – энтеросорбентов существует временной нюанс. Кормление пациента или прием любого лекарства должно быть не раньше часа после приема сорбента. К выпиваемой жидкости это не относится.
Для избавления от расстройства желудка можно применять молочнокислые бактерии.
Стремительно возникший понос с изменением запаха, цвета, примесью крови может лечиться антисептиком Фталазол для кишечных инфекций. Исключить опасность аллергии пациента на это лекарство.
Препараты от расстройства желудка Имодиум либо Лоперамид без назначения доктора применять нельзя. Потому что при бактериальной инфекцией лекарство ухудшить состояние.
У этих препаратов свое предназначение – диарея, вызванная стрессовым состоянием либо гиперсекреция пептида. Их даже не назначит опытный доктор, не имея на руках заключительного диагноза.
Не всегда удается обойтись без применения медикаментов. Выбор средств от диареи в аптеках разнообразен. Что-то может порекомендовать продавец, но в основном только доктор направит на правильный путь лечения.
Лекарство от расстройства пищеварения должно убирать симптоматику недуга, влияя на причину.
Исходя из тяжести патологии ЖКТ, выбирается направленность действия лекарства:
- погашать признаки недуга ЖКТ;
- обволакивать и оказывать адсорбирующее действие;
- влиять на моторику кишечника;
- восстанавливать полезную микрофлору пищеварительного тракта;
- восполнять жидкость, потерянную при поносе и рвоте.
Все препараты имеют формы выпуска: порошки, таблетки, растворы, гели, капсулы.
Рассмотрим, какие таблетки можно подобрать в виде симптоматического средства:
При повышении температуры принимают жаропонижающие таблетки и сиропы.
Самые популярные из них:
- Парацетамол;
- Панадол;
- Цефекон;
- Калпол;
- Ибупрофен с его производными: Нурофен, Ибуфен, Фаспик, Бурана, Ибупрофен. Они имеют и обезболивающий характер.
Для купирования болей, колик, спазм в животе используются спазмолитики. Всем известные таблетки Но-шпы;
Энтеросорбенты — знакомая многим группа препаратов, способная освободить организм от токсинов, вредоносной флоры. Они создают защитное покрытие слизистой оболочки кишечника.
Перечень применяемых средств:
- уголь активированный имеет форму выпуска — таблетки. Имеет качества противодиарейные, дезинтоксикационные, энтеросорбирующие; Имеет названия синонимы – Карбактин, Карболен ультра-адсорб;
- Смекта – энтросорбент природного происхождения. Оправдан в применении и взрослым, и детям;
- Полисорб обладает редкими качествами помощи организму, выводя токсины экзогенного и эндогенного характера, аллергены, антигены, патогенную флору, лекарственные препараты;
- Энтеросгель по действию похожий на Полисорб. Может употребляться при отравлениях недоброкачественной пищей;
- Полифенап можно применять и взрослым, и детям, начиная с грудного возраста. Эффектный сорбент с выраженными дезинтокискационными и адсорбирующими качествами;
- Каопектат выпускается как таблетки, и как суспензия, из которой готовят раствор.
- Неоинтестопан выпускается в форме — таблетки от поноса.
Восстановление микрофлоры кишечника производится пробиотиками:
- Бифидумбактерин имеет разичные формы: таблетки, капсулы, в виде порошков для растворов. Насыщает организм живыми бифидобактериями;
- Лактобактерин в своем составе содержит живые лактобактерии. Настраивают деятельность и микрофлору кишечника;
- Бифиформ выпускаются кишечнорастворимыми капсулами. Показаны к применению и взрослым, и детям;
- Линекс – известное противодиарейное средство;
- Аципол содержит живые лактобактерии. Полезный после курсов антибиотиков, дисбактериозе, инфекциях кишечника, хронических колитах.
Многообразие медицинских препаратов от расстройства желудка рождает ложную уверенность, что можно избавиться от недуга, минуя визит к доктору.
Конечно, если понос имеет временный характер, часто из-за нарушения питания, то можно обойтись любимыми простенькими средствами типа активированного угля и Но-шпы для снятия спазм в животе.
Но если понос мучает несколько дней, сопровождается рвотой и температурой, то это значит, что в организме пошли осложнения. Причины различных патологий ЖКТ похожи между собой.
И в самолечении можно пропустить острый панкреатит, или перитонит, или аппендицит. Поэтому призываем читателей, быть внимательными к своему здоровью и здоровью своих родственников.
Престарелые родители могут постесняться сказать о диарее, махнув рукой, мол пройдет. А если не пройдет? И всю оставшуюся жизнь будете себя корить, что не оказали вовремя помощь.
Вызывайте врача на дом или карету скорой помощи, путь осмотрят больного. Это их работа.
УЗИ пищевода и желудка (иначе говоря, эхография) позволяет определить состояние тканей, функции сфинктеров и кровоснабжение этих органов. Метод является более комфортным по сравнению с гастроскопией, что дает возможность применять его в диагностике детей. Однако УЗИ малоинформативный способ исследования, поскольку не позволяет выявить определенные патологические изменения и начинающийся воспалительный процесс.
Показания к применению
Показанием к проведению УЗИ пищевода является подозрение на опухолевые образования в органе. Пациент жалуется на болезненность в области груди во время или после употребления пищи. Метод позволяет обнаружить полипы, язвы, эрозии и выраженный воспалительный процесс.
В нормальном состоянии срезы пищевода визуализируются в виде образований овальной формы. Стенки равномерной толщины (около 6 миллиметров), ткани имеют однородный вид. Скорость эвакуации жидкости по пищеводу приблизительно 750 мл в час. При наличии патологии в органе могут наблюдаться кистозные включения, грыжи и рефлюкс.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
УЗИ пищевода должно использоваться как способ предупреждения патологий, поскольку при эзофагите пациент часто игнорирует начальные признаки болезни и она может годами протекать незаметно и прогрессировать. А благодаря профилактическому исследованию, можно своевременно обнаружить проблему и не дать ей развиться в серьезное заболевание.
Виды УЗД
Есть несколько разновидностей УЗИ просвета пищевода. Специалист подбирает вид исследования, который подходит для конкретного пациента, основываясь на данных анализов и анатомическом строении больного.
Подходящий метод диагностики врач избирает из следующих видов:
- лечение дискинезии пищевода
- эндоскопическое исследование пищевода
- Интраэзофагальное исследование. Внутрь органа вводится миниатюрный датчик, позволяющий обследовать все слои тканей пищевода, и обнаружить в них изменения структуры. Эту диагностику очень тяжело сделать у детей, поскольку велика вероятность повреждения пищевода.
- Чрезкожное УЗИ. Это исследование чаще всего используют в диагностике детей. Датчик передвигают по предварительно обработанному участку шеи и области эпигастрия. Это позволяет хорошо рассмотреть состояние отделов пищевода. Для улучшения осмотра органа специалист может предложить обследуемому наклонить голову назад.
- Эндосонография (эндоузи). Диагностическое исследование имеет сходство с гастроскопией. Для этого используется эндоскопический датчик, который прикрепляется на конце зонда вместе с оптическим прибором. Метод позволяет четко визуализировать участки, недоступные для типичного УЗИ, и обнаружить включения величиной до 1 мм. Эндоузи позволяет выявить образование, узнать насколько глубоко оно внедрилось и какой участок затронуло.
- УЗИ с водной пробой. Этот способ применяется для определения моторной функции органов. При этом больной принимает контрастную жидкость, которая помогает визуализировать полость органов.
Протокол диагностического исследования включает информацию о наличии новообразований, очагов воспаления, толщине стенок пищевода и состоянию тканей. Этот способ позволяет диагностировать основные заболевания пищевода.
Подготовка к УЗИ
Перед тем как идти на УЗИ, необходимо пройти подготовительные мероприятия.
Подготовка к исследованию:
- УЗИ должно делаться натощак, поэтому накануне запрещено принимать пищу и жидкость, а также курить. Если у пациента бывают голодные боли, то в этом случае разрешено с утра съесть немного сухарей и некрепкого чая.
- За сутки до УЗИ вечерний прием пищи делают не поздней 20–00.
- За неделю до исследования исключаются виды пищи, вызывающие повышенное газообразование. В этот список входят: капуста, молочнокислые, бобовые продукты, свежая сдоба и хлеб, сухофрукты, кондитерские изделия, свежие плоды и овощи, газированные напитки.
- Чтобы тщательно подготовиться к диагностике гортани, пищевода или желудка, надо соблюдать все указания врача.
Способ проведения эхографии
Эхография проводится с утра на пустой желудок. Во время исследования больной лежит на спине или располагается полулежа, а специалист устанавливает датчик в соответствующую область шеи или эпигастрия. Желудочный сок обычно присутствует в полости желудка в незначительном количестве и не влияет на диагностику.
Во время УЗИ определяется толщина стенок органа, его форма, степень повреждения и локализация патологических образований слизистой. Для более четкой визуализации органа пациенту могут предложить выпить контрастирующий раствор. В большинстве случаев это Эховист-200 с 0,5 литра воды без газа.
При расшифровке УЗИ дается развернутое описание эхограммы, общее состояние больного, определяются патологии. Существует два метода проведения УЗИ пищевода: гастроскопия и рентгеноскопия. В первом случае специалист вводит ультразвуковой датчик внутрь гортани и далее в пищевод.
Следующим способом можно распознать заболевание на начальной стадии развития, когда еще нет болевых ощущений и другой симптоматики, а также определить глубину поражения оболочки пищевода. Ультразвуковая диагностика дает возможность сделать забор биоматериала для гистологического исследования.
Результаты диагностики
УЗИ желудка с контрастным веществом или без него должно включать оценку состояния тканей, лимфоузлов и кровеносных сосудов, а также близлежащих органов.
Во время того как делают УЗИ можно визуализировать следующие нарушения:
- Большой объем жидкости в кардиальной области желудка говорит о наличии рефлюкса. Заброс сока в пищевод происходит вследствие наклонов корпуса и физических нагрузок. Это явление можно определить по анэхогенному столбу жидкости в районе пищевода. УЗИ успешно применяется для диагностики заболеваний и уступает по информативности только контрастной рентгенографии.
- УЗИ позволяет диагностировать наличие кистозных образований. Они хорошо визуализируются при исследовании, обнаруживая гипоэхогенный слой мышц снаружи и эхогенный участок слизистой внутри образования.
- Диагностика применяется у детей для обнаружения стеноза привратника. При проведении эхограммы хорошо заметна гипертрофия мышц, которая может способствовать снижению гибкости стенок нижнего отдела пищевода.
При этом УЗИ не может составить конкуренцию рентгенографии и эндоскопии. Но такой метод диагностики обладает определенной информативностью при определении контуров органа, состояния тканей и наличия новообразований. Этот метод исследования поможет найти ответ на многие вопросы, установить верный диагноз.
Асцит — неблагоприятный прогноз цирроза
Цирроз печени — многофакторное заболевание, результатом патологических изменений является отмирание печеночных клеток гепатоцитов и разрастание на их месте грубой соединительной ткани в виде бугров.
В стадии декомпенсации клинические проявления уже не зависят от причин. Возможно развитие поражения головного мозга (энцефалопатии), формирование печеночной недостаточности, возникновение кровотечения из расширенных вен пищевода и желудка. Асцит при циррозе печени (увеличение живота за счет накопления жидкости) образуется при застое и повышении давления в венозной системе брюшной полости.
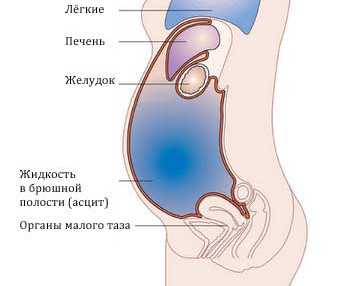
Почему образуется асцит
Для полноценного выполнения своих задач печень снабжена массой кровеносных сосудов, от мельчайших капилляров до крупных региональных. По венозной системе в дольки поступает «отработанная» кровь, содержащая вещества для переработки и уничтожения. Артерии собирают из клеток все полезные продукты, синтезированные в печени.
И те, и другие сосуды расположены вместе в междольковых перегородках, образующих каркас печеночной ткани. При циррозе соединительнотканные клетки начинают разрастаться и сдавливать проходящие между ними сосуды.
В результате рушится вся система кровоснабжения: сдавление артериол проводит к ишемии и некрозу ткани, венулы быстро тромбируются, резко снижается прохождение венозной крови через печеночную вену.
По цепочке застой и повышение давления распространяется на все нижележащие венозные пути, собирающие кровь из брюшной полости и нижних конечностей.
Жидкость из кровяного русла способна проникать через стенки вен, она накапливается между листками брюшины. Белковая недостаточность и рост натрия в крови усугубляет задержку жидкой части крови.
Лимфатический отток также нарушается, а в печени скапливается до 70% лимфы организма. Она начинает просачиваться сквозь сосуды в полость живота.
В нормальных условиях в малом тазу находится до 200 мл жидкости. При циррозе печени асцит накапливает несколько литров содержимого.
Признаки асцита
Проявление асцита наступает не внезапно, а в результате длительного хронического процесса. Это неострый симптом. Он возникает, когда больной достаточно сильно похудел, имеется желтушность кожи и склер, значительно увеличена и болезненна печень.
До асцита проявляются другие признаки венозного застоя: сосудистые «звездочки» на коже верхних отделов, кровотечение из вен пищевода, носа.
О накоплении жидкости можно объективно судить по ежедневному измерению окружности живота. Пупок выворачивается наружу, растягивается пупочное кольцо мышц. На коже живота становятся видными вены, они располагаются с ответвлениями вокруг пупка, образуя симптом «головы Медузы». Одновременно нарастают отеки на голенях.
Главный симптом — значительно увеличенный живот, который вызывает рост внутрибрюшного давления, подъем диафрагмы, нарушение дыхания (одышку).
Резко возрастает нагрузка на сердце, проявляется частый ритм сердечных сокращений, возникает аритмия, боли в области сердца. Воздействие на диафрагму вызывает отрыжку, изжогу.
При осмотре в вертикальном положении живот выглядит обвисшим, в положении лежа он распластывается «по-лягушачьему».
Разновидности асцита
Асцит при циррозе печени определяется на УЗИ или при проведении диагностической лапароскопии (осмотр брюшины и печени специальным прибором через надрез кожи) даже в начальных стадиях, когда нет большого живота.
По количеству жидкости принято выделять три вида:
- малый — жидкости до трех литров;
- средний — уровень жидкости нарастает, но не реагирует диафрагма, нет растяжения мышц передней брюшной стенки;
- большой — объем жидкости более 20 литров, нарушается двигательная функция пациента, затрудняется дыхание.
В зависимости от ответной реакции на лечебные мероприятия асцит при циррозе печени может быть:
- преходящим (транзиторным), если после лечения быстро исчезает;
- стационарным, когда, несмотря на улучшение состояния больного, не удается полностью избавиться от излишков жидкости;
- прогрессирующим (напряженным) — лечение не уменьшает процесс накопления жидкости, живот увеличивается.
Преходящая форма чаще бывает малой по объему. Для определения нарастания асцитической жидкости больному необходимо ежедневное взвешивание.
Лечебные мероприятия
Диета при асците требует коррекции стола №5: из пищевых продуктов исключаются не только все острые и соленые блюда, но появление отеков требует бессолевого приготовления блюд. За сутки можно употреблять не более 5 г (чайная ложка). Не разрешаются сыры, копченые и жареные мясные изделия.
Общий объем жидкости ограничивается до 1–1,5 л и строго контролируется: ежедневно измеряется объем выделенной мочи, разрешенное количество жидкости может быть на 200 мл меньше, при этом в подсчет жидкости включается вода для питья и запивания лекарств, чай, сок, суп.
Не рекомендуется добавлять в пищу натрийсодержащие продукты (приготовленные с пищевой содой). Это выпечка, минеральная вода.
При асците рекомендовано соблюдать постельный режим. Доказано, что в лежачем положении усиливается работа почек по фильтрации крови.
Для уменьшения асцита необходимо улучшить состояние печени. С этой целью проводится активное лечение цирроза.
Больному назначаются препараты, улучшающие метаболизм клеток печени, витаминные комплексы, средства, разжижающие желчь. При сердечном циррозе подбирается дозировка гликозидов, положительно действующих на мышцу сердца.
Мочегонные средства назначаются под контролем суточного выделения мочи (диуреза). Необходимо соблюдать разницу в 200 мл. Повышенное выведение мочи за один день приведет к усилению слабости, потере необходимых электролитов, может спровоцировать развитие энцефалопатии. Конкретный выбор мочегонного лекарства — дело врача. Применяют комплексное лечение мочегонными препаратами с различными механизмами действия.
Больные в стадии декомпенсации очень чувствительны к любой инфекции. Поэтому приходится применять антибиотики при подозрении на перитонит.
Проведение пункции (лапароцентеза)
Пункция брюшной полости проводится при отсутствии реакции на мочегонные средства. Процедура выполняется хирургом или подготовленным терапевтов при соблюдении условий стерильности.
Больному предлагают освободить мочевой пузырь, усаживают на стул (в тяжелом состоянии кладут набок). После местного обезболивания, делается прокол толстой иглой (троакаром) ниже пупка по срединной линии живота. Через нее удается постепенно удалить накопившуюся жидкость. За один сеанс нельзя выпустить более 6 л жидкости. Это опасно развитием коллаптоидного состояния (резкое падение артериального давления). После процедуры живот больному плотно перетягивают повязкой.
Повторный лапароцентез может привести к локальному воспалению брюшины, спаечному сращению кишечных петель и передней брюшной стенки. Это создает угрозу перитонита для следующих процедур.
Прогноз эффективности лечения для пациентов с малым асцитом благоприятен. При поддержке диеты и постоянном лечении у них есть шанс продлить жизнь на 8–10 лет. В других случаях лечение носит симптоматический характер и уменьшает страдания больного человека.
Жидкость в желудке на узи причины - Гастрита нет
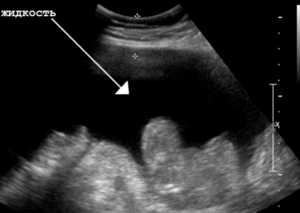
Вода в животе – это тревожный симптом, который врач диагностирует на УЗИ. Пройти такое обследование рекомендовано, если пациент замечает увеличение брюшной полости. Такая жалоба не должна остаться без внимания специалиста, поскольку при запущенных клинических картинах прогрессирует онкологическое заболевание со смертельным исходом.
Это опасный диагноз, который характеризуется повышенным скоплением жидкости в брюшной полости. Пострадать от асцита могут другие важные органы организма, например, легкие и сердце. Проблема имеет не воспалительный характер.
Скопившаяся в области брюшины жидкость по объему может достигать 15-20 литров. В народе такое заболевание называется «лягушачий живот», склонно к злокачественному течению.
Для 75% всех клинических картин это осложнение прогрессирующего цирроза, а основная цель лечения – подавить тревожную симптоматику, продлить период ремиссии.
Брюшина, выстилающая стенки брюшной полости, выделяет небольшое количество жидкости, которая по химическому составу сходна с плазмой крови. Она необходима для нормальной работы внутренних органов, иначе они бы склеивались между собой.
Жидкость всасывается и выделяется на протяжении суток, но под воздействием патологических факторов этот естественный процесс может быть нарушен. При дисбалансе повышается внутрибрюшное давление, живот увеличивается в размерах.
Необходима срочная диагностика с последующей комплексной терапией.
Указанное заболевание является осложнением цирроза печени и не только. В организме прогрессирует постепенно, первое время никак себя не проявляет. Асцит брюшной полости сложно поддается успешному лечению. Однако исцеление наступает, если устранить основной патогенный фактор. Причины асцитической болезни имеют неожиданный характер, самые распространенные среди них представлены ниже. Это:
- сердечная недостаточность;
- злокачественные новообразования;
- нарушенное давление воротной вены печени;
- туберкулез брюшной полости;
- развитие мезотелиомы, псевдомиксомы;
- нарушения работы эндокринной системы;
- заболевания по-женски (из области гинекологии).
Почему возникает водянка живота у новорожденных
Асцит брюшной полости может прогрессировать в любом возрасте, и больные характерным недугом младенцы – не исключение. Патологический процесс обостряется еще во внутриутробном периоде, характеризуется врожденным нарушением печеночной функции. Вызывают такое заболевание в столь юном возрасте инфекционные заболевания беременной женщины. Среди таковых следующие диагнозы:
- краснуха беременных;
- сифилис;
- токсоплазмоз;
- листериоз;
- гепатит;
- герпес;
- корь.
В группу риска попали новорожденные, чьи матери при беременности злоупотребляли наркотическими веществами, лекарственными препаратами, алкогольными напитками, химическими реагентами.
Кроме того, асцит прогрессирует в случае переливания крови беременных, при ожирении, сахарном диабете 2 типа.
Чтобы с первых дней жизни ребенок не заболел асцитом брюшной полости, беременной женщине не рекомендуется делать перманентный макияж, татуировки.
Как проявляется скопление жидкости в брюшной полости
Основной симптом асцита брюшины – это свободная жидкость в брюшной полости, которая собирается, не выводится естественным путем.
Такой признак заболевания провоцирует увеличение брюшной полости в размерах, причем со временем этот процесс только прогрессирует.
Сначала пациент не замечает характерных перемен во внешнем виде, но потом не может напрячь и расслабить живот. Дополнительные симптомы асцита следующие:
- боль брюшной полости;
- признаки диспепсии;
- увеличение массы тела;
- одышка при ходьбе;
- большой живот;
- изжога, отрыжка;
- флюктуация;
- состояние общего дискомфорта;
- повышенная отечность конечностей.
Диагностика
Определить асцит методами визуального осмотра и пальпации брюшной полости весьма проблематично.
Описание симптомов необходимо для сбора данных анамнеза, но для постановки окончательного диагноза таких действий специалиста недостаточно.
Необходимо пройти клиническое обследование, визуализировать очаги транссудата, определить характер, стадию патологического процесса. Диагностика предусматривает следующие методы:
- УЗИ. Помогает оценить системный кровоток воротной вены, наличие цирроза печени, опухолей брюшины. Метод неинвазивный, безболезненный, но на ранней стадии асцита является малоинформативным.
- Рентгенография. Этот метод диагностики визуализирует очаги асцита, определяет объем жидкости, границы брюшной полости. На экране можно увидеть цирроз печени и туберкулез, предположить сердечную недостаточность.
- Лапароцентез. Инвазивный метод, который предусматривает забор и дальнейшее изучение асцитической жидкости в лабораторных условиях. Дополнительно проводится биопсия печени (пункция) для выявления этиологии патологического процесса.
- КТ и МРТ. Оба метода точно определяют аномальный выпот жидкости, причем диагностируют патологию в труднодоступных отделах брюшной полости. Лапароцентез дополняет комплексную диагностику.
- Ангиография. Это разновидность рентгенографии, когда в сосуды вводится контрастное вещество для определения этиологии патологического процесса. Таким методом можно определить цирроз даже на ранней стадии.
Как лечить асцит
Выполнив рентгенографию и ангиографию, врач может сделать прогноз, определить эффективную схему лечения. Подход к проблеме комплексный, а для запущенных клинических картин не исключает проведение операции по удалению онкологии, лапароцентез.
Все зависит от признаков и симптомов, проведенной диагностики, рекомендаций специалиста. Сначала удалить очаг патологии врачи стремятся консервативно, но если жидкость продолжает скапливаться в брюшной полости, без операции точно не обойтись.
Иначе онкология лишь прогрессирует.
Как лечится брюшная водянка терапевтически
Основная цель медикаментозной терапии при асците – убрать скопление жидкости в брюшной полости неинвазивным методом. Лечение уместно на ранней стадии, когда брюшина еще не полностью заполнена транссудатом.
При асците врач назначает мочегонные средства, препараты кальция. В первом случае речь идет о таких медикаментах, как Верошпирон, Диакарб, Лазиксом, Торасемидом, после приема которых вода в брюшной полости исчезает. Во втором – таблетки кальция, Панангин и Аспаркам.
Дополнительно рекомендуется употреблять поливитаминные комплексы.
Как убирают жидкость в животе хирургическими методами
Если асцит диагностирован в запущенной стадии, без операции по откачиванию транссудата не обойтись. Таким способом можно временно убрать большой живот, но если не устранить причину болезни, ее симптомы очень скоро вновь о себе напомнят. Важно понимать, что речь идет об онкологии, и без операции не обойтись. Хирургическое вмешательство при асците предусматривает следующие действия:
- Лапароцентез. Выполняется прокол брюшной полости для дальнейшего отведения асцитической жидкости. Процедура может затянуться на несколько дней, требует госпитализации пациента.
- Трансъюгулярное внутрипеченочное шунтирование. Хирург формирует искусственный проток между печеночной и воротной веной для обеспечения водного обмена, стабилизации внутрибрюшного давления.
- Трансплантация печени. Операция уместна при онкологии, запущенной степени цирроза.
Диета
Чтобы исключить серьезные осложнения со здоровьем, необходимо лечебное питание. Кроме того, правильно подобранный рацион при асците снижает скопление жидкости в брюшной полости, продлевает период ремиссии, устраняет тревожную симптоматику. Основной акцент требуется сделать на пищевых ингредиентах, в составе которых есть большое количество калия. Это:
- шпинат;
- грейпфруты;
- курага;
- печеный картофель;
- спаржа;
- изюм;
- морковь;
- зеленый горошек.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник: https://sovets.net/7309-ascit-bryushnoj-polosti.html
Свободная жидкость в брюшной полости (асцит) на УЗИ
Наличие в брюшной полости свободной жидкости – серьёзный недуг, который также называют асцитом. Обнаружить данную патологию и вести за ней мониторинг возможно с помощью УЗИ брюшной полости. Благодаря этому эффективному способу исследования, специалист сможет как выявить заболевание, так и назначить пациенту правильное и корректное лечение.
О том, как подготовиться к этой процедуре, кому она показана и противопоказана, Вы сможете узнать из данной статьи.
Зачем делают?
Назначить УЗИ в случае подозрения на наличие свободной жидкости могут в различных ситуациях.
Например, при наличии данных недугов у пациента:
- заболевания гинекологической области: беременность за маточными пределами, кистозные образования яичников, разрыв фолликулов, язвы перфоративного характера;
- злокачественные опухоли, онкологические заболевания: опухоли органа в полости малого таза и брюшной полости;
- пережитое воздействие из внешней среды, способное травмировать, тем самым разорвать орган;
- наличие патологических процессов в печени или хирургических патологий: цирроз – самая распространенная причина скопления жидкости, холецистит, кишечная непроходимость, гепатит, аппендицит;
- белковое голодание;
- сахарный диабет.
Справка! Развивается асцит очень просто. Жидкость просачивается из тканей органов, лимфатических протоков и кровеносных сосудов в брюшную полость.
Крайне важно для лечения установить первоначальную причину скопления, так как если даже откачать жидкость, со временем произойдет снова её накопление.
Что показывает УЗ-диагностика?
С помощью использования ультразвукового исследования специалист сможет диагностировать наличие в организме свободной жидкости. Из-за этого у пациента могут возникнуть заболевания или патологии:
- асцит;
- перитонит;
- разрыв органа.
На снимке УЗИ сгусток свободной жидкости выглядит как большое темное пятно. По изображению, которое передает датчик на экран, врач способен охарактеризовать состояние пациента на данный момент, поставить правильный диагноз и назначить лечение.
Как подготовиться к исследованию?
Как и все остальные виды ультразвукового исследования, УЗИ брюшной полости на наличие свободной жидкости (асцита) не требует специальной подготовки. Чаще всего специалист просит пациента за несколько дней до процедуры соблюдать специальную диету. Она должна исключать из рациона те продукты, которые вызывают метеоризм и брожение в организме.
К таким продуктам относятся:
- хлеб, в особенности чёрный;
- капуста;
- бобовые культуры;
- молочная и кисломолочная продукция;
- напитки с газами.
Если перед обследованием брюшной полости пациент всё же ощущает вздутие живота, по разрешению лечащего врача он должен принять таблетку. В данном случае это необходимо, так как наличие газов в желудке сильно усложняет проведение УЗИ асцита и делает его менее корректным.
Как проводят процедуру?
УЗИ брюшной полости на выявление свободной жидкости, по процессу своего проведения, практически идентично с остальными видами трансабдоминального ультразвукового исследования. Выполняется УЗИ на наличие остаточной жидкости примерно таким образом.
Пациент ложится на кушетке на спину. На его живот накладывают специальный гель, который улучшает проход ультразвуковых волн. Специалист берет в руки датчик и начинает обследование.
Свободная жидкость может накапливаться в любом месте полости живота: как сверху (в районе диафрагмы), снизу (в области малого таза), так и по бокам. Из-за этого прибором особо тщательно исследуют каждую зону брюшной полости, начиная от подмышечных зон и заканчивая в тазовой области.
По окончанию обследования остатки данного геля необходимо снять с живота. Для этого пациенту желательно иметь при себе полотенце или салфетки.
Расшифровка результатов
Результат данного ультразвукового исследования может быть расшифрован разнообразными способами. Всё зависит от местонахождения жидкости.
- Если внушительные объёмы жидкости располагаются по всей территории брюшной полости – это называется асцит.
- Если жидкость обнаружена в зоне малого таза, то у человека диагноз гинекологического характера.
- При наличии патологического процесса с левой стороны полости диагностируется разрыв такого органа, как селезёнка.
- При наличии с правой стороны – травмы, связанные с печенью или перитонит.
Важно! Не нужно пытаться расшифровать снимок УЗИ самостоятельно. Следует доверить это специалистам.
Возможные противопоказания
Процедура УЗИ не вызывает у пациента никаких болезненных ощущений, абсолютно безвредна и не имеет особых противопоказаний. В любом случае, если обследование проводится впервые, следует проконсультироваться со специалистом.
об асците
Смотрите полезное видео о жидкости в брюшной полости.
Где делают и сколько стоит?
Проведение УЗИ брюшной полости возможно в любой среднестатистической поликлинике.
Для этого необходимо наличие лишь нескольких компонентов: специальной аппаратуры и квалифицированных специалистов.
Цена за одну процедуру варьируется от 500 до 1000 рублей. Стоимость может отличаться, в зависимости от местонахождения и качества инструментов.
Заключение
Быть уверенным в своем здоровье очень важно для каждого человека. В этом им может помочь ультразвуковое исследование. С помощью быстрого и простого способа человек может узнать о своём организме множество серьёзных вещей и вовремя обратиться за помощью к специалистам.
Источник: https://MediGid.com/uzi/organy/bryushnaya-polost/svobodnaya-zhidkost.html
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
При прохождении УЗИ врач может выявить такой дефект, как избыток жидкости в желудке. Что это означает и чем грозит пациенту? Давайте рассмотрим подробнее.
Чем опасна слизь в желудке?
Почему этот фактор, обнаруженный при обследовании, становится объектом пристального внимания со стороны врачей? Ведь в норме слизь обязательно присутствует в желудке. Однако ее количество строго ограничено. Поэтому если на экране УЗИ желудок заполнен жидкостью, это тревожный признак.
Основная причина, чтобы обратиться к врачу, — это дискомфорт во время или после еды. Повышенное содержание жидкости может вызывать различные симптомы нарушения пищеварения.
Причем от количества съеденного данный фактор не зависит, жидкость образуется в желудке натощак. В отдельных случаях человек чувствует не только следствия этого, но и собственно слизь, словно после большого количества выпитой воды.
Этиология заболевания
Слизь нерастворимого типа, о которой идет речь, называется муцин. Этот секрет синтезируют вспомогательные клетки органа. Его наличие – норма для человека, на стенках желудка находится слой муцина примерно в полтора миллиметра.
Он защищает прослойки пищеварительного органа, иначе из-за действия соляной кислоты и пепсинов те могли бы переварить сами себя. Особенно если имеются расстройства ЖКТ, например, гастрит или рефлюкс-гастрит (заброс содержимого кишечника в желудок).
Под их действием прослойки слизистой могут разрушаться.
Так что муцин необходим. Но его количество может изменяться. Динамика напрямую зависит от влияния внешней и внутренней среды. Если их воздействие увеличивается, то и количество жидкости в желудке будет расти.
Само по себе это неопасно, но данный фактор снижает кислотность и запускает процессы брожения. В итоге перевариваемая еда гниет, и это уже настоящая, серьезная опасность для организма.
Пациент страдает от вздутия живота, появляется отрыжка с тухлым запахом.
Таким образом, избыток жидкости требует лечения. Это лишь начальная стадия, которая может привести к серьезным дефектам и нарушениям работы желудка.
В чем опасность избытка слизи?
Чрезмерное образование муцина провоцируют процессы, которые в будущем могут привести к изъязвлению стенок или раку. Они проникают в стенки органа очень глубоко, что вызывает дискомфорт и даже болевые ощущения. Пациенты часто жалуются на резь, может начаться рвота.
Как результат, возникает гипертрофия слизистой. Он приводит к гастритам с различной степенью кислотности или язвенным образованиям. Чем дольше этот процесс, тем выше вероятность рака желудка.
Чтобы не допустить этого, рекомендуется обратиться к специалисту при первых же симптомах этого нарушения.
Если данный фактор был выявлен во время обследования, врач может настоять на дальнейшем лечении.
Почему это происходит?
Концентрация слизи может меняться в зависимости от внешних или внутренних факторов. К основным причинам появления жидкости в желудке натощак относятся:
- нарушение диеты, злоупотребление жирной, жареной, копченой пищей;
- питание всухомятку, перекусы на ходу;
- частое переедание;
- злоупотребление спиртными напитками;
- курение.
Частые нарушения режима питания могут вызвать обширный список негативных симптомов. Поэтому основной метод профилактики данного заболевания и многих других – полезное питание в одно и то же время. Также рекомендуется питаться небольшими, дробными порциями, чтобы избежать нагрузки на желудок.
Медикаментозное лечение
По результатам обследования гастроэнтеролог составит индивидуальную схему терапии. Она включает, прежде всего, прием препаратом, нормализующих работу желудка и выделение жидкости.
Кроме того, само по себе данное нарушение появляется редко. Обычно количество муцина увеличивается на фоне другого заболевания, чаще всего гастрита.
Для установления этого может потребоваться эндоскопическое исследование.
Обычно назначаются:
- Белластезин, анальгетик на основе новокаина. Рекомендован при поверхностном гастрите, когда затрагиваются не столько стенки желудка, сколько защитная прослойка слизи. От этого пациент ощущает изжогу, после еды испытывает тошноту, которые снимает данный препарат;
- Маалокс, антацидный препарат, рекомендованный при атрофическом гастрите. Слизистая сильно истончается, нарушаются защитные функции слизи, и соляная кислота воздействует непосредственно на стенки. Боли и тошнота дополняются позывами к рвоте и приступами, которые проходят при приеме антацидов;
- Фестал или Гастал, аналоги Маалокса, разрешенные людям с низкой кислотностью желудка;
- антибиотики, убивающие возбудитель гастрита, микроорганизм Хеликобактер пилори. Но принимаются они исключительно по рекомендациям специалиста.
Народные рецепты против избытка муцина
Наряду с прописанными медикаментами можно использовать народные средства, приготовленные по классическим рецептам.
Хорошую действенность показывает полное голодание. Проводить его рекомендуется раз в неделю, не больше. Начинать лучше с суток, постепенно доводя сеанс голодовки до полутора суток.
После голодовки важно возвращаться к полноценному питанию постепенно. Первый прием пищи должен включать фрукты и соки, которые растворяют слизистые выделения.
Содержащаяся в них клетчатка способствует выводу секретов.
Чтобы компенсировать голод, можно принимать воду с лимонным соком. Разрешено до трех литров в сутки.
Активно выводят слизь и такие продукты, как:
- черный перец горошком: его употребляют по чайной ложке перед ужином, запивая водой. Разжевывать перец нельзя. Схема приема: каждые 3 суток в течение 3 недель. После чего нужно сделать перерыв на квартал. Перед приемом перца рекомендуется проконсультироваться с врачом,: при патологиях ЖКТ он может принести больше вреда, чем пользы;
- имбирь: корешок растения применяется в измельченном виде. для этого потребуются чайная ложка этого средства и пол-литра кипятка. Раствор должен остыть, запрещено принимать его в горячем виде. Добавьте в теплый напиток также мед и лимон.
Как не допустить избытка муцина?
Болезнь проще предупредить, чем вылечить. Поэтому рекомендуется придерживаться правильного питания, особенно при первых симптомах расстройства ЖКТ.
Самым действенным профилактическим средством является рациональное питание. Еда – это прежде всего способ получения энергии, поэтому она должна быть полезной, а не только вкусной. Не только больным, но и здоровым людям не рекомендуется злоупотреблять жареной едой, жирной или копченой.
Рекомендуется свести к минимуму прием алкоголя, а лучше вовсе отказаться от него. Спирт разрушает слизистую оболочку желудка, снижает естественную защиту. При язве желудка алкоголь может вызвать прободение.
Наиболее полезно едой являются нежирные супы и каши. Именно их стоит придерживаться, если ощущается дискомфорт в желудке. Лучше всего усваиваются перетертые супы-пюре.
Рекомендуется включать в рацион отварные овощи и кисломолочные продукты. А вот от цельного молока рекомендуется воздерживаться: организм взрослого человека содержит крайне мало расщепляющих его ферментов.
Источник: https://worldwantedperfume.com/zhidkost-v-zheludke-na-uzi-natoshhak/
Жидкость в брюшной полости: причины и лечение
Асцит или водянка живота — патология, при которой в брюшной полости скапливается свободная жидкость. Случается, что количество жидкости достигает 20-25 литров, что приносит больному максимальный дискомфорт и страдания.
Асцит — не самостоятельное заболевание, а осложнение или симптом какой-либо патологии, например, злокачественных новообразований, цирроза печени и пр.
Скопление жидкости в брюшине нередко говорит о несвоевременной или неверной терапии основной болезни.
Развитие асцита связано с нарушениями циркуляции лимфы и крови в полости брюшины, вследствие чего в ней происходит накопление транссудата или невоспалительной жидкости.
Также развитие патологии связывают с воспалениями, приводящими к образованию выпота и экссудата.
При обнаружении в жидкости высокой концентрации белка и лейкоцитов, речь идет об инфицировании, что нередко приводит к развитию перитонита.
Классификация асцита
Асцит полости брюшины классифицируют по ряду критериев.
По объему жидкости, скопившейся в полости, выделяют:
- транзиторный — до 400 мл.
- умеренный — от 500 мл до 5 л.
- резистентный (напряженный) — более 5 л.
В зависимости от наличия в жидкости патогенной микрофлоры, асцит разделяют на:
- стерильный, при котором наличие вредоносных микроорганизмов не наблюдается.
- инфицированный, при котором в содержимом брюшной полости происходит размножение микробов.
- спонтанный перитонит, обусловленный воздействием бактерий.
Также асцит классифицируют по отзывчивости к лечению медикаментами:
- асцит, поддающийся консервативным методам лечения.
- рефрактерный асцит — устойчивый к медикаментозной терапии.
Хилезный асцит
Хилезным аститом называют редкое осложнение цирроза печени в последней стадии или обструкции брюшного лимфопротока, хронического кишечного воспаления. Асцитическая жидкость при этом виде патологии имеет молочный оттенок из-за присутствия в транссудате большого количества жировых клеток.
Хилезный вид асцита может быть также осложнением туберкулеза или панкреатита, травм органов брюшины.
Другая статья на эту тему: Где расположена поджелудочная железа?
Причины появления жидкости в брюшной полости
Почти 80% случаев скопления жидкости в животе вызваны патологическими процессами в печени и циррозе печени в финальной стадии декомпенсации, для которой характерно истощение печеночных ресурсов и значительные нарушения кровообращения, как в самом органе, так и в брюшине.
К другим печеночным причинам относят:
- портальную гипертензию.
- гепатит в хроническом течении (в том числе алкогольный).
- обструкцию печеночной вены.
9-10% случаев асцита связаны с онкологическими патологиями органов брюшной полости, метастазами в желудке. Причины у женщин часто кроются в онкопатологиях органов малого таза. При злокачественных новообразованиях наблюдается ухудшения лимфообращения и блокировка путей лимфооттока, вследствие чего жидкость не имеет возможности выйти и скапливается.
Интересно: асцит, развившийся в результате онкопатологий, часто указывает на приближающуюся смерть человека.
5% случаев водянки живота связывают с патологиями сердечной мышцы, которые сопровождаются декомпенсацией кровообращения. Данное состояние врачи называют «сердечным асцитом». Он характеризуется значительными отеками нижних конечностей, а в запущенных случаях отеком всего тела. Как правило, при сердечных заболеваниях набирается жидкость не только в животе, но и в легких.
Редко водянка живота может быть вызвана следующими состояниями:
- почечные патологии, такие, как амилоидоз, гломерулонефрит.
- заболевания поджелудочной железы.
- тромбоз воротной вены.
- туберкулез брюшины.
- острое расширение желудка.
- Лимфогранулематоз.
- Болезнь Крона.
- кишечная лимфоангиоэктазия.
- белковое голодание.
Скопление жидкости в животе и забрюшинном пространстве наблюдается не только у взрослых, но и у новорожденных.
Среди факторов развития асцита у этой категории пациентов выделяют:
- врождённый нефротический синдром.
- гемолитическая болезнь, которая появляется у ребенка вследствие несовместимости группы и резус-фактора крови у матери и плода.
- различные заболевания печени и желчных протоков.
- экссудативная энтеропатия, приобретенная наследственно.
- дефицит белков, приводящий к тяжелой форме дистрофии.
Симптомы жидкости в животе
Скопление жидкости в брюшной полости — постепенный процесс, однако, в случае, например, тромбоза воротной вены, асцит развивается стремительно.
Проявление симптомов патологии появляются не сразу, лишь в том случае, если объем содержимого полости брюшины превышает 1000 мл.
- Основным проявлением асцита является увеличение размера живота. При нахождении пациента в вертикальном положении живот отвисает, при горизонтальном выглядит распластанным с явно выступающими боковыми отделами.
- Пупок больного сильно выпячивается.
- Астит, вызванный портальной гипертензией, сопровождается появлением на коже вокруг пупочного кольца сосудистой сетки, которую можно легко разглядеть под натянутой кожей.
- Больные жалуются на появление одышки и трудности при дыхании. Такое проявление заболевания связано с тем, что содержимое полости брюшины сдвигает диафрагму кверху, что приводит к уменьшению объема грудной полости и сжатию легких, которые с трудом расправляются при попытке вдоха.
- Часто первыми жалобами являются ощущение распирания живота, вздутие, тяжесть.
Важно: ввиду того, что асцит — это осложнение других патологических процессов в организме, другие признаки напрямую связаны с основным заболеванием и могут быть отличные в каждом конкретном случае.
Лечение асцита
Важно: лечение асцита должно быть, в первую очередь, направленно на ликвидацию причины его развития.
Терапия водянки живота проводится консервативным, симптоматическим и оперативным методами.
При транзиторном асците прибегают к использованию медикаментов (диуретиков) и рекомендуют пациенту постельный или полупостельный режим для улучшения качества лимфооттока.
Если водянка живота вызвана гипертензией воротной вены, назначают прием Альбумина, гепатопротекторов и переливание плазмы.
При отсутствии положительного эффекта от консервативного лечения, а также при большом объеме скопившейся жидкости, проводят симптоматическую терапию.
К такому методу относят лапароцентез — прокол стенки брюшины с выкачиванием из ее полости содержимого. Процедура проводится в операционной под местной анестезией.
За одну процедуру откачивают не больше 5 литров. Кратность использования процедур 1 раз в 3-4 дня.
Важно: лапароцентез — достаточно опасная процедура, при каждом последующем использовании которой, возрастает риск повреждения кишечника. Также опасность заключается в том, что вместе с выкачиваемой жидкостью из организма выводится белок, дефицит которого является причиной повторного асцита.
При стремительно развивающейся водянке используют дренажные катетеры, которые устанавливаются для безостановочного отвода жидкости.
При рецидивах патологии назначают оперативное вмешательство, при котором производится соединение нижней полой и воротной вены и создается коллатеральное кровообращение. Если до проведения операции специалисты неоднократно прибегали к удалению из живота пациента асцитической жидкости, одновременно проводят переливание плазмы, а после операции рекомендована белковая диета.
При самых тяжелых случаях показана пересадка донорской печени.
Прогнозы определяют тяжестью течения патологии, ставшей причиной асцита. Продолжительность жизни не имеет прямой связи со скоплением жидкости в животе, однако нарастающая водянка способствует усугублению основного заболевания и ухудшению общего состояния больного.
Асцит — патологическое состояние, которое требует срочного и обязательного вмешательства врачей. Отсутствие лечения или начатое, но с запозданием, приводит к стремительному развитию осложнений. При подозрении на скапливание жидкости в животе необходимо срочное обследование и адекватное лечение, что поможет увеличить шансы на благоприятный прогноз.
Источник: http://netgastritu.com/jeludoc/ascit/
Поделиться:
Нет комментариев
Жидкость в желудке натощак причины
Назначить УЗИ в случае подозрения на наличие свободной жидкости могут в различных ситуациях.
Курс лечебных мероприятий зависит от того, каким заболеванием было вызвано скопление в брюшине избыточной влаги. Для точного диагностирования патологического процесса практикующие специалисты проводят комплексное обследование пациента, включающее:
- биохимические и общеклинические анализы крови и мочи;
- исследование онкологических маркеров и показателей электролитного обмена;
- обзорную рентгенографию грудной и брюшной полостей;
- коагулограмму – оценивание параметров свертывающей системы;
- ангиографию сосудов, позволяющую оценить их состояние;
- МРТ или КТ брюшной полости;
- гепатосцинтиграфию – современную методику исследования печени при помощи гамма-камеры, позволяющую визуализировать орган;
- диагностическую лапароскопию с проведением лечебной пункции асцитической жидкости.
Как проявляется скопление воды в кишечнике?
Основной симптом асцита брюшины – это свободная жидкость в брюшной полости, которая собирается, не выводится естественным путем. Такой признак заболевания провоцирует увеличение брюшной полости в размерах, причем со временем этот процесс только прогрессирует.
Сначала пациент не замечает характерных перемен во внешнем виде, но потом не может напрячь и расслабить живот. Дополнительные симптомы асцита следующие:
- боль брюшной полости;
- признаки диспепсии;
- увеличение массы тела;
- одышка при ходьбе;
- большой живот;
- изжога, отрыжка;
- флюктуация;
- состояние общего дискомфорта;
- повышенная отечность конечностей.
Почти 80% случаев скопления жидкости в животе вызваны патологическими процессами в печени и циррозе печени в финальной стадии декомпенсации, для которой характерно истощение печеночных ресурсов и значительные нарушения кровообращения, как в самом органе, так и в брюшине.
К другим печеночным причинам относят:
- портальную гипертензию.
- гепатит в хроническом течении (в том числе алкогольный).
- обструкцию печеночной вены.
9-10% случаев асцита связаны с онкологическими патологиями органов брюшной полости, метастазами в желудке. Причины у женщин часто кроются в онкопатологиях органов малого таза. При злокачественных новообразованиях наблюдается ухудшения лимфообращения и блокировка путей лимфооттока, вследствие чего жидкость не имеет возможности выйти и скапливается.
5% случаев водянки живота связывают с патологиями сердечной мышцы, которые сопровождаются декомпенсацией кровообращения. Данное состояние врачи называют «сердечным асцитом». Он характеризуется значительными отеками нижних конечностей, а в запущенных случаях отеком всего тела. Как правило, при сердечных заболеваниях набирается жидкость не только в животе, но и в легких.
Редко водянка живота может быть вызвана следующими состояниями:
- почечные патологии, такие, как амилоидоз, гломерулонефрит.
- заболевания поджелудочной железы.
- тромбоз воротной вены.
- туберкулез брюшины.
- острое расширение желудка.
- Лимфогранулематоз.
- Болезнь Крона.
- кишечная лимфоангиоэктазия.
- белковое голодание.
Среди факторов развития асцита у этой категории пациентов выделяют:
- врождённый нефротический синдром.
- гемолитическая болезнь, которая появляется у ребенка вследствие несовместимости группы и резус-фактора крови у матери и плода.
- различные заболевания печени и желчных протоков.
- экссудативная энтеропатия, приобретенная наследственно.
- дефицит белков, приводящий к тяжелой форме дистрофии.
Асцит развивается вследствие различного рода патологических процессов в органах малого таза. Изначально скопившийся транссудат не имеет воспалительного характера, его количество может колебаться от 30 мл до 10–12 литров. Наиболее распространенные причины его развития – нарушение секреции белков, которые обеспечивают непроницаемость тканей и путей, проводящих лимфу и циркулирующую кровь.
Это состояние могут спровоцировать врожденные аномалии или развитие в организме:
- цирроза печени;
- хронической сердечной или почечной недостаточности;
- портальной гипертензии;
- белкового голодания;
- лимфостаза;
- туберкулезного или злокачественного поражения брюшины;
- сахарного диабета;
- системной красной волчанки.
Международная квалификация болезней не выделяет в асцит в отдельное заболевание – это состояние является осложнением последних стадий других патологических процессов. По яркости клинической симптоматики различают следующие формы асцита:
- начальную – количество скопившейся внутри живота воды достигает 1,5 литра;
- с умеренным количеством жидкости – проявляется отечностью голеней, заметным увеличением размеров грудной клетки, одышкой, изжогой, запорами, чувством тяжести в животе;
- массивную (объем выпота более пяти литров) – опасное состояние, характеризующуюся напряжением стенок брюшной полости, развитием недостаточности функции сердечной и дыхательной систем, инфицированием транссудата.
При бактериологическом оценивании качества свободной жидкости, которое производят в особых лабораторных условиях, различают стерильную (отсутствие патогенных микроорганизмов) и инфицированную (наличие болезнетворных микробов) водянку.
Почему появляются голодные боли в желудке и как их лечить?
Выполнив рентгенографию и ангиографию, врач может сделать прогноз, определить эффективную схему лечения. Подход к проблеме комплексный, а для запущенных клинических картин не исключает проведение операции по удалению онкологии, лапароцентез.
Все зависит от признаков и симптомов, проведенной диагностики, рекомендаций специалиста. Сначала удалить очаг патологии врачи стремятся консервативно, но если жидкость продолжает скапливаться в брюшной полости, без операции точно не обойтись.
Иначе онкология лишь прогрессирует.
Как лечится брюшная водянка терапевтически
Основная цель медикаментозной терапии при асците – убрать скопление жидкости в брюшной полости неинвазивным методом. Лечение уместно на ранней стадии, когда брюшина еще не полностью заполнена транссудатом.
При асците врач назначает мочегонные средства, препараты кальция. В первом случае речь идет о таких медикаментах, как Верошпирон, Диакарб, Лазиксом, Торасемидом, после приема которых вода в брюшной полости исчезает.
Во втором – таблетки кальция, Панангин и Аспаркам. Дополнительно рекомендуется употреблять поливитаминные комплексы.
Как убирают жидкость в животе хирургическими методами
Если асцит диагностирован в запущенной стадии, без операции по откачиванию транссудата не обойтись. Таким способом можно временно убрать большой живот, но если не устранить причину болезни, ее симптомы очень скоро вновь о себе напомнят. Важно понимать, что речь идет об онкологии, и без операции не обойтись. Хирургическое вмешательство при асците предусматривает следующие действия:
- Лапароцентез. Выполняется прокол брюшной полости для дальнейшего отведения асцитической жидкости. Процедура может затянуться на несколько дней, требует госпитализации пациента.
- Трансъюгулярное внутрипеченочное шунтирование. Хирург формирует искусственный проток между печеночной и воротной веной для обеспечения водного обмена, стабилизации внутрибрюшного давления.
- Трансплантация печени. Операция уместна при онкологии, запущенной степени цирроза.
Диета
Чтобы исключить серьезные осложнения со здоровьем, необходимо лечебное питание. Кроме того, правильно подобранный рацион при асците снижает скопление жидкости в брюшной полости, продлевает период ремиссии, устраняет тревожную симптоматику. Основной акцент требуется сделать на пищевых ингредиентах, в составе которых есть большое количество калия. Это:
- шпинат;
- грейпфруты;
- курага;
- печеный картофель;
- спаржа;
- изюм;
- морковь;
- зеленый горошек.
Гастралгия при беременности
1. редкое/неправильное питание, обусловленное токсикозом;
2. резкая перестройка гормонального фона;
3. сдавливание и смещение органов желудочно-кишечного тракта за счет стремительного роста матки.
Чем лечить?
Результаты исследования
Каких-либо ограничений и противопоказаний к диагностике нет. В экстренных случаях УЗИ проводят без подготовки в любом состоянии пациента. При плановом обследовании рекомендуется подготовка больного, для повышения качества визуализации патологического процесса.
На экране аппарата УЗИ свободная жидкость определяется как анэхогенный участок (темного цвета), свободно проводящий ультразвуковые волны. Типичные места локализации: пространство в области печени, селезенки, правого и левого бокового канала, малого таза.
В случае асцита наблюдается большое количество жидкости во всех отделах брюшинной полости. Справа жидкость может определяться при перитоните, травме печени, с левой стороны — может указывать на разрыв селезенки. При гинекологической патологии жидкость появляется в области малого таза.
Для уточнения места локализации пациента могут попросить изменить положения (повернуться с одного бока на другой) или встать с кушетки.
Врач УЗД определяет примерный объем жидкости в месте ее наибольшего скопления, что дает возможность оценить уровень кровопотери, тяжесть заболевания.
Как и все остальные виды ультразвукового исследования, УЗИ брюшной полости на наличие свободной жидкости (асцита) не требует специальной подготовки. Чаще всего специалист просит пациента за несколько дней до процедуры соблюдать специальную диету. Она должна исключать из рациона те продукты, которые вызывают метеоризм и брожение в организме.
К таким продуктам относятся:
- хлеб, в особенности чёрный;
- капуста;
- бобовые культуры;
- молочная и кисломолочная продукция;
- напитки с газами.
Если перед обследованием брюшной полости пациент всё же ощущает вздутие живота, по разрешению лечащего врача он должен принять таблетку. В данном случае это необходимо, так как наличие газов в желудке сильно усложняет проведение УЗИ асцита и делает его менее корректным.
Подготовка перед УЗИ желудка заключается в следующем:
- исследование должно быть проведено натощак;
- непосредственно перед ультразвуковым исследованием рекомендуется принять от полулитра до литра любого фруктового сока;
- параллельно вводится специальный фармакологический препарат в определенной дозировке, который повышает сократительную активность желудочно-кишечного тракта (используют внутривенный способ введения).
Аналогичным образом проводится подготовка перед УЗИ желудка ребенку. Однако в данном случае необходимо рассчитывать вводимую дозу препарата и объем выпиваемого срока с учетом возрастной нормы.
Таким образом, правильно проведенный подготовительный этап позволяет получить наиболее достоверную информацию. Это связано с тем, что облегчается визуализация, не накладываются артефакты и изображения других рядом расположенных органов.
В связи с этим совершенно очевиден ответ на вопрос, делают ли УЗИ желудка не натощак, как хотят многие пациенты. Конечно же, нет!
Как делают УЗИ желудка? Для этого врач использует 5 стандартных позиций, причем каждая из них позволяет изучить определенный отдел. Рассмотрим это более подробно.
В первой позиции рассматривается дно и тело желудка. Правильная укладка в этой позиции подразумевает откидывание головы вниз и влево с небольшим поворотом туловища в левую сторону.
При второй позиции рекомендуется голову несколько поднять и проводят осмотр на левом боку. Это позволяет также оценить состояние дна желудка, а еще и антрального отдела.
При третьей и четвертой позиции пациенту рекомендуется поднять голову, однако в первом случае он лежит на спине, а во втором – на правом боку. Пятая позиция подразумевает исследование стоящего пациента.
Эти три позиции позволяют тщательно изучить как антральный отдел желудка, так и начальный отрезок двенадцатиперстной кишки в различных плоскостях. Переход от одной позиции к другой необходим для того, что избавиться от лишнего воздуха, который может содержаться в желудке.
Это позволит провести правильные измерения. Еще одна особенность ультразвукового исследования желудочно-кишечного тракта заключается в использовании датчиков различной частоты для изучения разных отделов органов.
УЗИ желудка позволяет изучить и эвакуаторную функцию этого органа. Методика этого исследования заключается в следующем:
- измеряются натощак размеры антрального отдела;
- затем пациент принимает 400 мл негазированной минеральной воды, которая стимулирует перистальтику;
- в течение 75 минут через каждые 15 минут проводятся очередные измерения антрального отдела желудка.
Нормальными показателями при этом исследовании являются такие, как:
- уменьшение объема антрума на 50% от исходных значений;
- время эвакуации принятой жидкости составляет от 20 минут до 75.
Нормативные показатели
Для того, чтобы получить максимально полезную информацию, необходимо знать, что показывает УЗИ желудка. Для этого сравнивают полученные с помощью ультразвукового исследования измерения и сравнить их с нормой. Однако следует знать, что нормативные показатели, приводимые различные авторами могут отличаться друг от друга. Это выглядит следующим образом:
- так, толщина стенки может составлять от 4-5 мм до 10 мм;
- верхней границей времени эвакуации являются 75 минут, а нижней – 20 минут, как было сказано выше.
УЗИ желудка с контрастированием является разновидностью ультразвукового исследования, которое подразумевает введение физиологического раствора или другого вещества в просвет желудка. Цель такого исследования заключается в улучшении визуализации некоторых объемных процессов, а также в оценке характера поступления жидкости в двенадцатиперстную кишку.
Поэтому основными показаниями для проведения контрастного ультразвукового исследования желудка являются следующие:
- подозрение на опухолевый процесс;
- наличие полипов желудка;
- атония желудка и иное нарушение его моторики и т.д.
Подводя итог всему вышеизложенному, необходимо отметить, что УЗИ желудка и двенадцатиперстной кишки предоставляет важную для клинициста диагностическую информацию. Она позволяет разобраться в наличии того или иного патологического процесса и выставить правильный диагноз. На основании его назначается соответствующее лечение, которое поможет пациенту выздороветь в максимально короткие сроки.
Что это за процедура?
УЗИ брюшной полости на выявление свободной жидкости, по процессу своего проведения, практически идентично с остальными видами трансабдоминального ультразвукового исследования. Выполняется УЗИ на наличие остаточной жидкости примерно таким образом.
Пациент ложится на кушетке на спину. На его живот накладывают специальный гель, который улучшает проход ультразвуковых волн. Специалист берет в руки датчик и начинает обследование.
Свободная жидкость может накапливаться в любом месте полости живота: как сверху (в районе диафрагмы), снизу (в области малого таза), так и по бокам. Из-за этого прибором особо тщательно исследуют каждую зону брюшной полости, начиная от подмышечных зон и заканчивая в тазовой области.
По окончанию обследования остатки данного геля необходимо снять с живота. Для этого пациенту желательно иметь при себе полотенце или салфетки.
Обычно ультразвуковой метод применяют для того, чтобы обследовать паренхиматозные органы или те, что заполнены жидкостью. Если говорить об органах брюшной полости, то сюда относят селезенку, поджелудочную железу, желчный пузырь и его протоки, печень, сосуды. Также обычно осматриваются и почки, хотя они по факту и не являются органами брюшной полости.
Можно ли исследовать желудок с помощью УЗИ?
Для того чтобы получить точные данные во время диагностики, необходимо правильно подготовиться к обследованию. Врач, который дает вам направление на данную манипуляцию, расскажет вам о том, как правильно организовать свое питание и подготовить организм к ультразвуковому исследованию.
Стоит отметить, что подготовительная процедура состоит из нескольких этапов. Рассмотрим подробно каждый в отдельности.
В день обследования запрещается кушать, пить и курить. В некоторых случаях врач может разрешить выпить стакан кипяченой воды и съесть сухарик.
Но без особого назначения этого делать не следует. Чаще всего процедура назначается на утренние часы.
Сначала доктор обследует ваши органы в опустошенном состоянии. Далее вам нужно выпить стакан воды и продолжить диагностику.
Таким образом, врач сможет максимально точно оценить все показатели.
Расшифровка результатов
После диагностики органов брюшного пространства диагност делает заключение о наличии нормы или патологии у пациента. Обязательным элементом исследования становится вывод о состоянии лимфатических забрюшинных узлов.
Увеличение лимфоузлов – основание направить пациента на дообследование (КТ или МРТ), риск развития онкологии велик. Врач указывает в карте больного структурные и размерные параметры желудочно-кишечного тракта, есть ли жидкость в полых отделах.
Увеличение габаритов говорит о развивающейся инфекции, начинающемся воспалении. Отхождение от нормы по УЗИ при описании толщины стенок органов наталкивает доктора на мысль о разрастании эпителиального слоя либо о наличии опухолевого образования.
Расширенная брюшная аорта – опасный показатель. Истончение стенки сосуда может привести к аневризме, «заболевание курильщиков» устраняется хирургическим путём.
Результат данного ультразвукового исследования может быть расшифрован разнообразными способами. Всё зависит от местонахождения жидкости.
- Если внушительные объёмы жидкости располагаются по всей территории брюшной полости – это называется асцит.
- Если жидкость обнаружена в зоне малого таза, то у человека диагноз гинекологического характера.
- При наличии патологического процесса с левой стороны полости диагностируется разрыв такого органа, как селезёнка.
- При наличии с правой стороны – травмы, связанные с печенью или перитонит.
Важно! Не нужно пытаться расшифровать снимок УЗИ самостоятельно. Следует доверить это специалистам.
Противопоказания к исследованию
Если асцит не лечить долгое время, могут развиться серьезные осложнения. Свободная жидкость в брюшной зоне может довести до дыхательной недостаточности или сердечной перегруженности. Причиной такого явления становится приподнятая диафрагма. Она оказывает значительное давление на легкие и крупные сосуды.
При присоединении инфекции может наблюдаться перитонит. В таких случаях требуется срочное оперативное вмешательство, иначе все может закончиться смертельным исходом.
Есть мнение, что асцит развивается только на последних этапах болезни. Такой процесс относят к неизлечимому, но существуют разные способы, которые помогают поддерживать состояние больного на уровне и даже привести к улучшениям.
Опасностью недуга является развитие страшных заболеваний в виде цирроза или опухоли. Поэтому не стоит игнорировать симптомы болезни и своевременно обращаться к доктору при первых же подозрениях.
Жидкость в желудке на узи у ребенка - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Рвота с кровью – признак патологического процесса, не сама болезнь, в развитии которой происходит внутреннее кровотечение. Пренебрежение симптомом, самолечение неприемлемо. Симптом наблюдается при кровотечении из носа, не представляет сильной угрозы человеку. Рвота – нормальный рефлекс организма, когда нужно убрать содержимое желудка.
Кровавая тошнота может вызываться кашлем, насморком, икотой. Если будет с примесями крови – опасный сигнал организма, симптом может привести к смертельному исходу. Замечая, выход рвотных масс с кровяными вкраплениями, необходимо удостовериться, чтобы не перепутать с кофе, красными соками, свёклой, мясом, последствий употребления шоколада.
Причины рвоты могут скрывать разные факторы. Если произошло не из-за кровотечения из носа, в срочном порядке вызвать доктора, рвотные массы важно сохранить для определения по внешнему виду заболевание её вызвавшее. Сгустки крови, слизь, частички пищи, слюна смешиваются, могут быть незаметны непрофессионалу.
Симптомы
Признаки кровавой рвоты зависят от причины возникновения, обычно человек ощущает: отсутствие аппетита, боль в животе, слюнотечение, дезориентация, тошнота, головная боль, головокружение, повышенная температура, раздражительность; понос; сонливость, сильная слабость.
Причины у взрослого тошноты с кровью – последствия чрезмерного употребления спиртного, добавляются симптомы: неприязнь по отношению к звукам, раздражительность, светобоязнь, сухость во рту, нестабильный стул.

Человека нельзя оставлять наедине, вероятность захлебнуться рвотными массами чрезмерно высока, нужно вызвать медицинскую помощь.
При желудочном кровотечении повышается количество тромбоцитов, уменьшается уровень гемоглобина – выявляется проведением анализа крови.
При рвоте редко различают сгустки крови в рвотных массах, перемешивается со слюной, частичками пищи. Распознать кровяные сгустки имеется возможность по привкусу металла, тошнота отдает запахом железа.
Если предпосылка проблемы носовое кровотечение, а рвота со сгустками крови сильная, существует большая вероятность потери сознания человеком.
Причины у ребенка
Если тошнит ребенка, в срочном порядке вызывается скорая помощь, нужно выяснить причину, вызвавшую рвоту с кровью.
Капля крови в рвоте у грудничка на естественном вскармливании может появиться после еды, кормления, по причине треснувших сосков и выделившейся крови.
Если ребенок без температуры выше нормы, а в рвоте находятся выделения с коричневыми, бордовыми вкраплениями – вспомните питание, возможно в рационе присутствовала красная ягода, шоколад, ягоды синего цвета. Приглядитесь, вероятно, с рвотой выходят продукты. Ребёнок мог скушать эти продукты, вызвав тошноту.
Тошнота с кровяными сгустками бывает, если произошло легочное, носовое кровотечение. Когда кровь попадает в пищевод, желудок при глотании, в слюне прослеживаются прожилки крови.
Если при тошноте у ребенка присутствует кровь, диагностируют грыжу пищевода.
Появление крови после рвоты — крайне серьезный симптом, который требует немедленной госпитализации ребенка, незамедлительно сдать на анализы кровь, кал.
Если с рвотой появляются кровяные сгустки, значит, речь идет о повреждения слизистой оболочки желудка, сосудов пищевого тракта, из-за проглатывания острых предметов.
Тошнота с сукровицей, примесями кровяных сгустков может вызываться от сильного надрывного сухого кашля, повредившего пищевод, желудок. Болезни печени вызывают повреждения пищевода, следствие – появление рвоты с примесью крови.
Если ребенок выглядит напряженным, расстроенным, нужно расспросить, любая ситуация могла его огорчить, рвота и кровянистые выделения появляются от эмоционального срыва, истерики.
Тошнота с кровяными сгустками в отдельных случаях является последствием драки, повреждение внутренних органов нередко происходит в детских столкновениях.
Причины у взрослого
Опишем причины появления рвоты с прожилками крови у человека взрослого.
Из желудка, пищевода в тошноте может появляться кровь со сгустками из-за внутренних повреждений, трещин, царапин.
При остром гастрите в рвоте также можно увидеть прожилки крови, однако гастрит не способен вызвать острое кровотечение, и тошнота продлится недолго, выходя через нос, рот.
Во время тошноты появление ярко-красной крови может свидетельствовать, что это внутренний варикоз стенки желудка, пищевода, при язве желудка, двенадцатиперстной кишки запущенной стадии.
Тошнота бывает с желчью, что показывает нарушение работы двенадцатиперстной кишки, забросе желчи в желудок, либо о нарушении проходимости двенадцатиперстной кишки.
Причиной рвоты с небольшой примесью крови является отравление некачественной пищей, если продолжает рвать впоследствии опустошения желудка, рвота выходит с желчью зеленого цвета.
Очередным показателем кровоизлияния в пищеводе является тошнота с алой примесью, признак не остановленного кровотечения. 15% случаев кровяные рвотные массы у больных свидетельствовали о раке желудка или других онкозаболеваниях. Стоит бояться кровянистых выделений из заднего прохода.
Сильное кровотечение может возникать впоследствии частого употребления алкоголя, из-за высокого давления лопаются стенки вен пищевого тракта. Кровотечение – главный симптом цирроза печени. Если такое произошло – следует незамедлительно обращаться в скорую помощь. Пускай, рвотные массы стали прозрачные – в любом случае стоит обратиться к врачу, алкоголь наносит непоправимый ущерб организму.
Нехорошим добавочным признаком будет моча, которая стала темной.
Причиной может являться высокое давление в желудке, токсичное отравление.
У беременных женщин рвота с кровянистыми сгустками бывает симптомом преэклампсии. Главные симптомы позднего токсикоза заключаются в частой тошноте, могут появиться белые рвотные массы, повышении давления, отекают ноги, руки, сильное чувство слабости, возможные несоответствия нормам, изменения, связанные с температурой тела. Даже, если кровь пошла немного, вызов врача, скорой помощи необходим. Существует вероятность нехватки кислорода плодом.
Диагностика
Чтобы назначить правильное лечение, необходимо провести диагностику, установить причину развития рвоты.
Сначала доктор, по возможности, проводит осмотр больного для выяснения общей картины патологии. После проводятся различные исследования. Программа диагностики состоит из обязательного УЗИ, рентген органов брюшной полости, электрокардиограмма, биохимический, развернутый анализ крови, анализ мочи, анализ кала.
От результатов будет зависеть проведение дополнительной диагностики, либо назначение лечения.
Лечение у взрослых
Делать прогнозы, ставить диагноз и назначать лечение имеет право исключительно врач. Не стоит принимать медикаменты без его рекомендации.
Ожидая скорую помощь, больному помогают:
- поддерживать больного психологически на протяжении периода болезни;
- после рвоты больному важно соблюдать постельный режим, голова приподнята; правильнее, уложив на бок, накрыть теплым одеялом;
- попытаться заставить выпить максимально много воды;
- обязательно спрашивать о его самочувствии, ощущениях боли, чтобы передать информацию врачу;
- измерять давление больного, его пульс раз в пять минут в случае выделения большого количества крови;
- если случился обморок, в обязательном порядке уложить на бок.
Лечение в стационаре зависит от причины заболевания, больному могут сделать промывание желудка (при отравлении пищей, алкоголем, токсинами), прижигание трещин желудка или разрывов сосудов в желудке, применение противорвотных препаратов.
Существуют общие рекомендации по уходу:
- давать больше жидкости, чтобы от сильной рвоты не наступило обезвоживание, жидкостью будет обычная вода, отвары, натуральные напитки, морсы;
- больному разрешено диетическое питание, желудок не должен перегружаться после такого стресса и напряжения, с разрешения врача разрешено употреблять куриный бульон, легкие виды каш, сваренные на воде.
Нельзя лечить больного на дому, это усугубит ситуацию.
Лечение детей
Лечение детей зависит от причины появления такого процесса.
Рекомендаций, отличных от лечения взрослого, нет. Стоит помнить, что моральное спокойствие ребенка, его поддержка в сложной ситуации – главное, что сделают родители.
До приезда скорой постарайтесь уговорить ребенка выпить воды, можно попытаться сделать в игровой форме, рассказать о волшебной водичке, выпив которую, можно вылечиться. Следует уложить малыша на кровать, повернуть на бок, голова должна находиться выше туловища. Попробуйте увлечь ребенка любимой игрушкой, объяснить, что скоро приедут хорошие люди, обязательно помогут, вылечат и ребенок продолжит гулять с друзьями, ходить в садик (школу), на кружки.
Температуру 38-39 у ребенка предпочтительнее сбить лечебными щадящими препаратами.
Профилактика
Мер по профилактике рвоты нет, она – составляющая болезни. Своевременное полное прохождение обследований организма, органов брюшной полости, ведение здорового образа жизни, не злоупотребление алкоголем.
Чувствуя тошноту, лучше соблюдать постельный режим, пить больше жидкости. Злоупотребление алкоголем ведет не только к циррозу печени, не стоит об этом забывать.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Следите за своим питанием, обращайте внимание на качество, свежесть, срок годности продуктов. Обращайтесь к врачу при первых признаках недомоганий – ключ к недопущению развития серьезных болезней.
Отличие от кровохарканья
Если при рвоте идет кровяная жидкость, это не означает наличие страшной болезни, внутреннего кровотечения, необходимости паники и страха. Однако появляется высокая вероятность, что это кровохаркание, вот некоторые отличия:
- кровь не выделяется, а отхаркивается;
- выходит в виде пенки, при рвоте со сгустками практически отсутствует;
- симптомы кровотечения – черный кал, которого нет в симптомах кровохарканья;
- харканье длится долговременно.
В заключении пожелаем не сталкиваться с такими патологиями, быть здоровыми. С первыми признаками недомоганий незамедлительно обращайтесь к врачу, проходите обследование ежегодно, лучше – раз в полугодие.
Слизь в желудке — зачем она нужна и о чём говорит её скопление?
Читая описание только что пройденного ФГС, больные иногда узнают о скоплении слизи в желудке. У людей, которые не имеют медицинского образования и смутно представляют механизм работы органов пищеварения, подобная пометка вызывает много вопросов.
Проясним ситуацию.
Слизисто-бикарбонатный барьер
Слизистую оболочку (СОЖ) непрерывным слоем обволакивает гель. В норме его толщина составляет около 0,5 мм. Данная субстанция содержит гликопротеины, придающие ей уникальное свойство — эластичность.
Как отмечает А.В.Кононов,
Основные компоненты прикрепленного геля, обеспечивающего цитопротекцию СОЖ, вырабатываются клетками, которые они и защищают.
Из эпителия в слизь постоянно секретируется бикарбонат, за счёт чего поддерживается оптимальный градиент рН.
Слизисто-бикарбонатный барьер оберегает ткани от различных негативных воздействий — и химических («агрессии кислотно-пептического фактора» (2), и механических (внешняя часть слизи легко десквамируется и играет роль лубриканта).
Я.С.Циммерман пишет:
Гликопротеины (…) постоянно разрушаются активным желудочным соком, но у здоровых людей между скоростью их разрушения и обновления существует динамическое равновесие.
При наиболее распространённых воспалительных заболеваниях желудка упомянутый баланс нарушается.
Патологические изменения при гастрите и язве
У больных хеликобактерным гастритом обычная толщина слизи на СОЖ уменьшается: происходит заметное смещение геля в направлении двенадцатиперстной кишки и далее. Это защитная реакция организма, его попытка ускорить опорожнение желудка и избавиться от возбудителя (4).
Отторгнутый гель уже не выполняет своей защитной функции, и орган становится более уязвимым.
По мере развития заболевания ситуация осложняется существенным изменением так называемых реологических характеристик слизи: она становится недостаточно упругой и вязкой.
Что следует предпринять?
Существуют якобы народные способы очистки от слизи организма в целом и ЖКТ в частности. Обычно они являют собой вопиющее варварство. Чего стоит хотя бы рекомендация ежедневно проглатывать горошинки чёрного перца! Перец при выраженном гастрите или язве вообще противопоказан, а лошадиными дозами можно загубить даже здоровую систему пищеварения. Не менее опасный совет — пить крепкую настойку имбирного корня.
Убирать избыток неприкреплённой слизи как таковой бессмысленно. Бороться нужно с заболеванием в целом — исходя из его патогенеза и наличествующей клинической картины.
При hp-ассоциированном процессе (http://gastrit-yazva.ru/vidy/helikobakternoe-vospalenie/) терапия подразумевает эрадикацию — уничтожение бактерий HP, симптоматическое лечение и меры, направленные на нормализацию процесса пищеварения.
Литература:
- А.В.Кононов, «Цитопротекция слизистой оболочки желудка: молекулярно-клеточные механизмы», «Российский журнал гастроэнтерологии, гепатолии, колопроктологии», Т. 16, № 3, 2006
- Я.С.Циммерман, «Современные методы исследования функций желудка и их диагностические возможности», «РЖГГК», №5, 2011
- Т.К.Дубинская, А.В.Волова, А.А.Разживина, Е.И.Никишина, «Кислотопродукция желудка и методы её определения», Москва, 2004
- Ю.В.Васильев, «Патогенетические аспекты Helicobacter pylori», «Международный медицинский журнал», №1, 2007
нарушения пищеварения симптомы гастрита
- Лечение хронического колита: обзор препаратов
- Диета при хроническом колите: что можно и что нельзя кушать
- Что такое ирригоскопия кишечника, зачем и как её делают?
- Колоноскопия: показания, подготовка, прохождение
- Что показывает копрограмма и как правильно её сдавать?
Болит желудок и тошнит
 Функциональные нарушения в желудке, а также любой воспалительный процесс в органах пищеварительной системы проявляются различными неприятными ощущениями. Если человека тошнит и болит желудок при этом, то такие симптомы могут быть признаками серьезных заболеваний, включая язвенные поражения, гастрит или даже онкологию. Часто люди не придают необходимого значения подобным признакам, считая свое состояние следствием обычного пищевого отравления. В результате игнорирования болей в желудке или тошноты, болезнь может начать быстро прогрессировать и привести к опасным последствиям. Во избежание проблем со здоровьем людям важно обращаться к врачу своевременно, чтобы правильно диагностировать возможную болезнь и приступить к необходимой терапии.
Функциональные нарушения в желудке, а также любой воспалительный процесс в органах пищеварительной системы проявляются различными неприятными ощущениями. Если человека тошнит и болит желудок при этом, то такие симптомы могут быть признаками серьезных заболеваний, включая язвенные поражения, гастрит или даже онкологию. Часто люди не придают необходимого значения подобным признакам, считая свое состояние следствием обычного пищевого отравления. В результате игнорирования болей в желудке или тошноты, болезнь может начать быстро прогрессировать и привести к опасным последствиям. Во избежание проблем со здоровьем людям важно обращаться к врачу своевременно, чтобы правильно диагностировать возможную болезнь и приступить к необходимой терапии.
Симптомы заболеваний в желудке
Состояние человека, когда болит желудок и тошнит, может сопровождаться другими сопутствующими симптомами и возникать с различной периодичностью. Иногда подобные признаки появляются лишь разово, свидетельствуя о незначительных воспалительных процессах или погрешности в питании. Случаи, когда ощущение тошноты или боли постоянно присутствует, являются проявлениями уже серьезных заболеваний, поэтому такие сигналы не стоит игнорировать.
Основные сопутствующие симптомы:
- Плохой аппетит или его потеря.
- Регулярное ощущение изжоги.
- Возникновение во рту неприятного привкуса.
- Рвота.
При появлении любого из перечисленных симптомов совместно с тошнотой в желудке и болью посещение специалиста откладывать не нужно.
Тошнота, как физиологическая особенность
К появлению тошноты могут привести некоторые состояния человека, которые в определенных случаях считаются всего лишь физиологическими проявлениями.
К ним относятся:
- Беременность. В этот период, особенно в первом триместре, тошнота не является редким явлением и знакома практически каждой женщине. Лечить такое состояние не требуется, достаточно подождать, пока этот симптом отступит самостоятельно.
- Внематочная беременность. Боль в таком случае появляется при неправильном развитии беременности, для которой характерно появление болей спустя несколько недель после зачатия, так как сначала все симптомы совпадают с нормальным развитием ребенка. При выявлении такого состояния требуется срочная госпитализация во избежание летального исхода для женщины.
- Расстройство желудка, которое было вызвано употреблением острых блюд или алкогольной продукции. В этом случае тошнота является физиологической реакцией на поступившую в организм тяжелую пищу. Она свидетельствует о здоровой пищеварительной системе, которая не смогла справиться с погрешностями в питании.
- Стрессовые ситуации, которые могут привести к болям в желудке или ощущению тошноты.
Тошнота, как признак заболеваний
В некоторых случаях тошнота является началом развития нарушений в работе ЖКТ (желудочно-кишечного тракта), справиться с которыми не всегда просто. Чтобы победить заболевания приходится длительное время находиться под наблюдениями специалистов и соблюдать предписанные рекомендации. Нередко достичь полного выздоровления не удается, поэтому болезнь приобретает хронический характер с периодическими обострениями.
Основные заболевания при болях и тошноте:
- Гастрит. Боль при этой патологии появляется практически сразу после приема пищи, а через полчаса обычно проходит. После приема стандартных анальгетиков неприятные ощущения отступают, поэтому люди не стремятся обращаться к врачам, считая это состояние несерьезной проблемой. В результате гастрит перетекает в хроническую форму.
- Язва. Боль, тошнота могут ощущаться через 1,5 часа после приема любой пищи, не отступает даже в ночное время. Некоторым людям удается привыкнуть жить с такими болями, поэтому они обращаются поздно к врачу, что препятствует раннему диагностированию болезни.
- Холецистит. Для этого заболевания, кроме того, что желудок болит и тошнит, характерно и ощущение привкуса горечи, справиться с которым довольно сложно.
- Панкреатит. Тошнота при этой патологии является привычным явлением, а ощущение боли распространяется по всей области живота или отдает лишь в правое подреберье.
- Аппендицит. Локализация боли наблюдается в правой части живота, постепенно распространяясь на большие площади. При воспалении аппендикса производят его удаление в стационаре.
- Спайки в области кишечника (появляются из-за воспалений или оперативных вмешательств).
- Опухоли, включая злокачественные.
- Поражения сердечно-сосудистой системы. К тошноте, болям в желудке присоединяются еще и неприятные ощущения в голове, которым люди могут не придать должного значения. В итоге заболевания начинают прогрессировать и сложно поддаются в дальнейшем корректировке с помощью лекарственной терапии.
- Острое пищевое отравление. К такому состоянию может привести употребление уже несвежей пищи, еды с брожением или даже сальмонеллами. Отравление обычно развивается уже спустя час после такой еды. Иногда подобное состояние появляется через 6 часов, а бывает, что только в покое (во сне). Боли в желудке носят режущий характер и распространяются по всему животу. В роли сопутствующих симптомов выступают рвота, диарея, температура. В таких ситуациях организм теряет много жидкости, восполнить которую необходимо только при помощи обильного питья во избежание обезвоживания. Пациентам требуется терапия медикаментами, включая прием активированного угля (одна таблетка на 10 кг веса человека).
- Заболевание таких органов, как печень, желчный пузырь или поражения поджелудочной железы. Кроме тошноты и болей, у человека развивается такой признак, как желтушность. Болезненные ощущения появляются в различных местах, включая область спины, живота, ключицы, лопаток. Постановка диагноза в таких случаях возможна только в медицинских учреждениях. Временного отступления болей удается добиться после приема спазмолитических средств. Если состояние пациента ухудшается, появляется рвота и поднимается температура, необходима срочная помощь специалистов.
Болит желудок и тошнит: что делать для определения причины?
Выяснить источник неприятных ощущений в желудке самостоятельно не получится, необходима консультация специалиста.
Диагностическое обследование включает в себя такие этапы, как:
- Беседа с пациентом, в процессе которой врач выясняет, какие факторы могли вызвать нарушения в работе определенного отдела пищеварительной системы. Также специалист уточняет характер болей, периодичность и время их появления.
- Осмотр внешний.
- Инструментальное обследование (ФГДС, колоноскопия при необходимости).
- УЗИ (ультразвуковое исследование) состояния органов брюшной полости, которое позволяет определить все очаги поражения, выявить новообразования в органах.
На основе проведенного обследования врач выбирает наиболее подходящую тактику лечения для конкретного пациента с учетом его индивидуальных особенностей и стадии заболевания.
Тошнит и болит желудок: что делать для устранения симптомов?
Избавиться от неприятных ощущений в желудке (боли, тошноты) можно с помощью различных методов, которые следует применять только по согласованию с врачом.
К ним относятся:
- Медикаментозная терапия.
- Народные способы.
Медикаментозная терапия
Основными препаратами, которые используются для подавления приступов боли в желудке и тошноты, являются:
- «Лоразепам», «Бензадиазепин», «Диазепам». Препараты обладают седативным эффектом. Они позволяют избавиться от рвоты, которая развилась после химической или лучевой терапии.
- «Фенотиазин». Препарат применяется для блокировки дофаминовых рецепторов в ЦНС (центральной нервной системе), улучшения выделительной функции в кишечнике, желудке.
- Блокаторы. Они избавляют от болезненных ощущений и тошноты, способствуют расслаблению желудочных стенок.
- Кортикостероиды. Эти препараты эффективны при устранении сильной боли, поэтому применяются после проведенных операций.
- Прокинетики. Они способствуют активизации, а также улучшению работы желудка.
Для избавления от болей и приступа тошноты рекомендуется также ограничить физические нагрузки и чаще проводить время на свежем воздухе.
Домашние рецепты
Устранить неприятные симптомы (тошноту и боль в желудке), которые не связаны с опасными заболеваниями, можно и домашними методами.
К ним относятся:
- Прием активированного угля или раствора перманганата калия. Эти средства особенно актуальны при незначительном пищевом отравлении.
- Выпить чай с лимоном, сок из цитрусовых фруктов или съесть простое сухое печенье.
- Выпить чай с имбирем.
- Употребить несколько кислых леденцов.
Профилактика
После проведенного лечения во избежание рецидивов необходимо соблюдать следующие профилактические меры:
- Правильно и сбалансировано питаться.
- Соблюдать гигиену, как личную, так и в процессе приготовления пищи.
- Отказаться от вредных привычек.
- Наблюдаться у специалистов постоянно, особенно во время обострения имеющихся хронических заболеваний.
- Периодически проходить профилактические обследования.
Важно понимать, что даже при здоровом состоянии системы пищеварения необходимо ответственно подходить к выбору рациона. Это позволит избежать возникновения таких неприятных симптомов, как боль в желудке и ощущение тошноты.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе