Мрт пищевода гортани желудка поджелудочная
Что показывает МРТ желудка и пищевода
Любая система или орган человеческого организма подвержены различным патологиям, желудок не исключение. Специалисты при исследованиях данного органа диагностируют гастриты, язвенные патологии, различные новообразования. Чем раньше обнаружена проблема, тем больше шансов подобрать своевременное эффективное лечение. Для этой цели используют различные методики современной диагностики, одним из них является МРТ желудка. Магнитно-резонансная томография становится необходимостью, когда прочие методы не могут выявить проблему.
МРТ: показания и противопоказания
Магнитно-резонансная томография представляет собой комплексное обследование органов и полостей, в результате которого специалисты выявляют заболевания на различных этапах развития. Назначается МРТ пищевода и желудка в случаях, когда:
- существует подозрение на новообразование либо пациенту уже диагностирована злокачественная патология, при которой необходим постоянный мониторинг;
- необходимо выявить, в какой области желудка локализованы метастазы;
- требуется диагностика гастрита острого либо хронического течения, язвенной патологии, дифрагментальной грыжи;
- имеются подозрения на сквозной дефект стенки желудка при язвенной болезни либо на патологическую деформацию тканей;
- подозревается эзофагоспазм пищевода;
- подозревается инфицирование организма паразитами, на фоне жизнедеятельности которых резко ухудшается здоровье.
Существует и ряд факторов, при наличии которых томография желудка не производится или назначается с большой осторожностью:
- при наличии кардиостимулятора и прочих вживленных приборов либо металлических элементов – пуль, осколков и прочих МРТ запрещена;
- не показана МРТ эпилептикам и тем, кто страдает от судорог;
- в случае беременности запрещены процедуры с использованием контраста.
Подготовка и проведение процедуры
Специальной подготовки к МРТ не существует, пациентам рекомендуют произвести последний прием питья и пищи за пять или шесть часов до процедуры. Перед обследованием орган слегка растягивают во избежание болевых ощущений, для чего назначают железосодержащий раствор. Иногда необходимо введение контраста, позволяющего организовать лучший осмотр требуемых зон. Специальный состав вводится в вену, не вызывая дискомфорта либо последующих осложнений.
При проведении процедуры на теле пациента не должно присутствовать металлических предметов и электронных устройств. Затем пациента помещают в томограф, просят сохранять неподвижность на протяжении 20–30 минут. В результате проведения МРТ получают изображение органа в 3-х проекциях, после рассмотрения которого выносят вердикт.
Что показано на снимках
При проведении МРТ желудка что показывает полученный снимок расшифровывает специалист. При этом ориентируясь на изображения исследуемых органов можно определить:
- зоны локализации патологических образований, особенности их происхождения;
- наличие метастазов и их прогрессирование;
- локализацию воспалительных процессов ЖКТ, протекающих на фоне язвенных патологий и гастритов, их характер;
- кровотечения желудочных стенок;
- причины, спровоцировавшие развитие патологий;
- при МРТ-обследовании имеется возможность оценки состояния лимфоузлов, окружающих органы пищеварительной системы;
- наличие и количество газов, скопленных в брюшине;
- наличие инородных предметов.
МРТ не только позволяет определить различные патологии, но и обнаруживает их на начальном этапе, что позволяет разработать эффективную схему лечения Основное преимущество МРТ – безболезненность процедуры и точность полученных результатов
Материалы: https://ogastrite.ru/zabolevaniya-zheludka/magnitno-rezonansnaya-tomografiya-tochnyj-sposob-vyyavleniya-patologij/
Делают ли мрт желудка и пищевода — Лечение гастрита
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
С изобретением визуальных методов обследования диагностика вступила на совершенно другой уровень. Возможность увидеть проблему своими глазами дала врачам в руки ключик к точной постановке диагноза и назначение эффективного лечения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Гастроскопия, или эзофагогастродуоденоскопия с момента введения ее в клиническую практику и до наших дней остается самым востребованным и информативным методом диагностики заболеваний пищевода, желудка и 12перстной кишки.
Современные гастроскопы значительно отличаются от своих предшественников. Если прародитель нынешнего зонда был простой жесткой металлической трубкой, имеющей сложную систему зеркал, а источником света служила обычная свеча. А больному при проведении процедуры было невероятно больно. То сегодня в распоряжении гастроэнтеролога гибкий зонд из световолокна, легко проходящий пищевод, и не доставляющий особых неприятностей пациенту, и позволяющий забыть слово больно. Процедура дает возможность проверить каждую складочки слизистой стенок желудка, определить наличие эрозий, язв и мест воспаление, а при необходимости взять биоматериал на исследование.
Тем не менее, несмотря на все усовершенствования, многих пациентов назначение гастроскопии пугает, заставляя испытывать стресс перед необходимостью глотать трубку. Многие уверены, что будет больно. Очень часто страх появляется у женщин во время беременности. А для некоторых категорий больных это просто неприемлемо из-за возрастных изменений или анатомических особенностей.
Поэтому возможность проверить желудок без глотания зонда является актуальной задачей, но ее решение уже найдено.
Альтернативные методы исследования желудка
Хотя полноценную замену гастроскопии изобрести пока не сумели, на помощь приходят другие виды проверки, способные частично заменить процедуру, или, по крайней мере, дать точное заключение о необходимости проведения полноценной гастроскопии, без необходимости заставлять пациента глотать зонд или умирать в предчувствии, что будет больно.
Этот вид обследования относится к лабораторным анализам. У пациента берется венозная кровь, по ней можно определить такие показатели как:
- Пепсиноген, являющийся проферментом, который синтезируются в фундальном отделе желудка.
- Гастрин – гормон, вырабатываемый пилорическим отделом.
- Наличие антител к Хеликобактер Пилори, бактерии, являющейся главной виновнице воспаления стенок желудка и образования эрозий и язв.
Результаты проверки показывают, в каком отделе желудка имеется проблема, стадию ее развития и степень необходимости проведения гастроскопии.
К группе аппаратных методов относятся рентгенодиагностика, рентгеноскопия, МРТ, и, конечно, УЗИ. Но у этих методик есть свои особенности, поэтому выполнить с их помощью полноценное обследование не всегда представляется возможным.
УЗИ назначается лишь при наличии выраженных гастроэнтерологических симптомов. Обследование традиционно проводится трансобдоминально, но может быть назначено и эндоскопически. Чаще всего УЗИ желудка исполняет роль предварительного обследования, особенно во время беременности. Это знакомый всем с самого детства метод, при котором ни когда не бывает больно или неприятно.
Магнитно-ядерная резонансная томография назначается в самых крайних случаях, когда нет ни какой возможности провести гастроскопию. Дел в том, что для исследования полых органов, каким является желудок, МРТ неэффективно. Обследование проводится с предварительным введением железосодержащих растворов.
Рентгеноскопия или рентгенодиагностика эффективны только в том случае, если имеется подозрение на перфорацию стенки, непроходимость или наличие инородного предмета.
Наиболее приближенным по своим возможностям к гастроскопии, стал самый молодой метод видео исследования, при котором больному нет необходимости терпеть неудобства, связанные с глотанием зонда или бояться, что будет больно во время обследования. Это метод, опробованный в клинической практике американскими учеными, называется капсульная эндоскопия.
Капсульная эндоскопия
Суть исследования заключается в глотании пациентом маленькой капсулы со встроенной видеокамерой и передатчиком. Капсула напоминает обычную пилюлю. Она покрыта гладкой оболочкой из полимера, и легко проходит по пищеводу, не причиняя ни каких неудобств.
За счет естественной перистальтики происходит ее движение в желудке и далее в кишечнике. За одну секунду камера успевает сделать до 3х снимков, и передать их на записывающий модуль (ресивер). Ресивер обрабатывает информацию и показывает ее на экране рабочей станции в режиме видео или фото.
За время нахождения передатчика в желудке можно получить более 60 тысяч качественных снимков.
В нашей стране капсульная гастроскопия пока не очень распространена, но с каждым днем она становится все более популярным исследованием. За одну процедуру можно провести не только гастроскопию, но и колоноскопию. Помимо этого передатчик покажет состояние тонкого кишечника, что бывает очень важно для определения состояния больного.
Преимущества
Со временем, если ученые научат зонд делать забор материала для исследования, капсульной эндоскопией можно будет полностью заменить обследование гастроскопом, и навсегда избавить людей от необходимости глотать зонд или бояться, что будет больно.
Исследование имеет такие преимущества как:
- обследование всех отделов желудка, с оценкой состояния слизистой;
- комфорт для пациента, избавление от необходимости глотать зонд и тщательно готовиться к предстоящей процедуре;
- полное исключение возможности травмирования пищевода или стенок желудка;
- высокочувствительная аппаратура выдает всегда снимки и видео высокого качества;
- исключение возможности инфицирования за счет одноразового оборудования.
Показания к назначению:
- сильный болевой синдром;
- положительный результат анализа кала на скрытую кровь или стула цвета Милена у больного;
- выраженная железодефицитная анемия;
- вздутие живота;
- энтерит;
- туберкулез;
- выраженный рвотный рефлекс;
- патологическое сужение пищевода;
- патологическое искривление шейного отдела позвоночника.
Противопоказания и недостатки
Но не все так радужно, как представляется на первый взгляд. Так как капсульная гастроскопия достаточно молодой метод, и еще не досконально изучены последствия его проведения, эндоскописты считают, что нужно воздержаться от его проведения тем пациентам, которые имеют в анамнезе такие показатели как:
- в течение всего срока беременности;
- при подозрении на непроходимость желудка или кишечника;
- острая фаза эпилепсии;
- возраст до 12 лет;
- наличие кардиостимулятора.
Так же у капсульной эндоскопии есть серьезные недостатки, которые не позволяют заменить ею процедуру классической гастроскопии. К ним относятся:
- высокая стоимость оборудования. Все капсулы одноразовые, и пациенту приходится оплачивать полную стоимость;
- необходимость сутки находиться в стационаре;
- низкая эффективность кадров при съемке складок стенок желудка.
В тех случаях, когда больной, категорически отказывается глотать зонд по различным причинам, или же возраст пациента вызывает опасения за последствия введения зонда, можно предложить вполне приемлемый способ исследования, это выполнение гастроскопии под наркозом.
Гастроскопия под наркозом
Седация или кратковременный медицинский сон можно назвать идеальным выходом из положения, когда жизненно важно выполнить гастроскопию, а пациент боится, что будет больно до судорог. Многие люди с обостренным восприятием могут довести себя до такого состояния, что стресс вызовет горловой спазм, и при введении зонда можно травмировать пищевод.
Для максимального удобства и безопасности пациентов, а так же для максимальной эффективности работы врача используется несколько видов наркоза в зависимости от предполагаемых манипуляций и времени проведения процедуры.
По результатам анамнеза жизни больному могут предложить:
- Седацию – слабый внутривенный наркоз, широко применяемый во всех европейских странах. Данный вид безопасен даже при беременности.
- Общая анестезия кратковременного действия. При этом у пациента полностью отключается сознание на 15 мин.
- Общий наркоз, назначается в том случае, если планируется удаление множественных полипов, прижигание эрозий или другие длительные манипуляции.
В заключении
В подавляющем большинстве случаев больше неприятностей во время гастроскопии возникает из-за непреодолимого страха, нежели из-за особенностей проведения процедуры.
Современное устройство гастроскопа и предусмотренный по методике спрей, обеспечивает достаточное онемение глоточного кольца и избавляет людей от рвотного рефлекса. А выполнение гастроскопии при сознании пациента на много увеличивает точность результатов, так как тонус стенок желудка позволяет досконально исследовать каждую складочку.
Рак желудка 3 стадия и сколько живут после операции с таким раком
Желудок является жизненно важным органом пищеварительного тракта, расположенный в верхней правой части живота чуть ниже ребер.
Он имеет важную значение в процессе переваривания и расщепления продуктов, употребляемых человеком. Рак желудка – это злокачественный тип опухоли, возникающий в любой части этого органа ЖКТ.
Согласно статистике, в мире ежегодно умирает около 800 000 человек от рака желудка. Прожить с таким диагнозом удается не каждому.
Когда человеку поставлен подобный диагноз, проводятся различные тесты, чтобы определить степень распространения рака в желудке и других частях тела.
Множество факторов, в конечном счете, влияют на решение пациента о лечении рака желудка.
Целью терапии может быть улучшение симптомов посредством местного контроля за раком, повышение вероятности успешного лечения пациента или продление выживания больного человека.
Потенциальные преимущества лечения рака желудка должны быть тщательно сбалансированы с вероятными рисками его лечения.
Характеристика третьей стадии
Рак желудка – опухоль, возникающая в уязвимых участках желудка. Зачастую выполняется сразу несколько тестов для идентификации степени поражения раком, а также уровня тяжести заболевания и распространенности рака желудка по телу.
Начальный этап (нулевой) описывает рак, обнаруженный в одном слое желудочной стенки, в то время как первый этап – это точка, в которой он распространяется по всей поверхности слизистой и в 6-ти лимфоузлах.
2-й этап говорит о миграции раковых клеток либо в другие участки в желудке, либо в локализованные вблизи лимфоузлы.
Самые сложные стадии вышеуказанного типа рака – 3-я и 4-я, при которых онкологические клетки обнаруживаются, по меньшей мере, в 7-ми лимфоузлах, прочих слоях стенки желудка или иных внутренних органах.
Рак желудка 0 этапа – наиболее легкий, поскольку пораженные виды клеток могут быть выявлены исключительно в оболочке внутреннего слоя желудка. Данное состояние имеет также иное название – преинвазивный рак.
Этап 1 несколько более серьезен, его делят на 2 категории. На этапе 1А рак желудка проникает в весь внутренний слой желудочной стенки.
Этап 1B описывает рак, который распространился дальше, вплоть до 6 лимфатических узлов или до среднего слоя желудка.
Другая стадия подобного типа рака – вторая, во время которой опухоль может воздействовать на весь внутренний слой желудочной стенки, а также от 7-ми до 15-ти соседних лимфоузлов.
Еще один нюанс заключается в том, что раковые клетки распространяются в средние слои стенки желудка, а также в 6-ть лимфоузлов.
У пациентов с 3-й стадией заболевания происходит распространение опухоли в структуры, прилегающие к желудку и в регионарные лимфоузлы.
Рак желудка на 3-й стадии может быть дополнительно разделен на два подтипа.
Недуг на стадии 3A поражает мышцы слизистой оболочки желудка, а также семь или более лимфатических узлов, следующих от последнего слоя желудка, и три-шесть лимфатических узлов или внешний слой желудка (серозную оболочку).
Во время стадии 3B раковые клетки поражают следующие от последнего слоя желудка семь или более лимфатических узлов, а также смежные структуры внешнего слоя желудочной стенки.
Для третьего этапа раковых опухолей желудка характерным является появление регионарных метастазов в особо уязвимых участках лимфатических узлов и поражение близлежащих органов.
Раковая опухоль с метастазами – очень серьезное, быстро распространяющееся злокачественное заболевание.
Из-за локализации и характера раковой опухоли на третьем этапе болезни, очень вероятно, что она способна метастазировать в иные участки пищеварительного тракта, печени и лимфатических узлов.
Симптомы третьего этапа могут быть похожими на другие проблемы с желудком и включать:
- судороги;
- потерю аппетита;
- усталость;
- тошноту.
Ранняя диагностика и терапия в некоторой степени способны снизить риск распространения метастазов и появления потенциально смертельных осложнений.
Пациенты обычно нуждаются в комбинации хирургии и химиотерапии для борьбы с раком желудка.
Много различных факторов могут увеличить риск развития третьей стадии рака желудка.
Тяжелые хронические бактериальные инфекции Хеликобактер пилори, которые вызывают серьезные повреждения и язвы в желудочной ткани, часто предшествуют опухолям.
Люди, которые часто болеют другими пищеварительными расстройствами, также могут подвергаться повышенному риску.
Другие факторы могут включать курение, злоупотребление алкоголем, ожирение и отсутствие регулярных упражнений.
Кроме того, есть некоторые свидетельства того, что раковая опухоль желудка, достигшая третьего этапа, может иметь генетическую предрасположенность, передаваясь «по наследству» в семье.
Во многих ситуациях рак желудка на третьем этапе начинается в самой внутренней слизистой оболочке органа.
Когда опухоль начинает расти, рак может быстро вторгаться в более глубокие слои мышечной ткани.
Метастазы в брюшную полость, пищевод, кишечник, печень и поджелудочную железу могут возникать в течение нескольких месяцев. Лимфатические узлы также очень чувствительны к раку желудка на третьей стадии с метастазами.
В целом, рак желудка вряд ли способен спровоцировать возникновение серьезных симптомов на начальных стадиях, и многие пациенты не диагностируются до тех пор, пока не произойдет значительный метастаз, и не наступит 3-я или 4-я (последняя) стадия рака.
Последняя стадия может быть установлена при поражении раковыми клетками близких к желудку органов и минимум одного регионарного лимфоузла.
Последняя стадия характеризуется метастазированием опухоли в участки отдаленных органов.
Возможные ранние симптомы при раке на этом этапе включают боли в животе и судороги, проблемы с глотанием еды и отсутствие аппетита.
У человека при раке могут начаться частые эпизоды тошноты и рвоты. В большинстве случаев больной ощущает слабость, и на протяжении непродолжительного периода он может потерять значительный объем веса.
Поскольку раковая опухоль продолжает мигрировать, могут проявляться другие проявления, такие как мышечные боли, болевые ощущения в суставах, опухоль лимфатических узлов и чрезмерная утомляемость.
При раке необходимо сдавать несколько анализов, если есть подозрения по поводу развития рака желудка, включая КТ или МРТ, а также эндоскопию.
Решение относительно схемы лечения принимается на основании стадии первичной опухоли, степени и локализации метастазов.
Когда обнаруживается маленькая изолированная опухоль при раке, ее часто можно удалить хирургическим путем.
Большую часть пораженного органа, возможно, необходимо удалить, чтобы избавиться от более крупной, распространяющейся опухоли.
Метастазы в соседние органы могут потребовать проведения дополнительной операции, химиотерапии и лучевой терапии.
Несмотря на активные усилия по лечению, метастатический рак желудка на третьем этапе, как правило, имеет плохой прогноз.
Люди, которые знают, что им грозит опасность из-за их семейных историй болезни или образа жизни, могут быть в состоянии предотвратить будущие проблемы, информируя своих врачей и планируя регулярные осмотры.
Сколько шансов на выживание у пациента? Чем раньше человек обнаружит рак, тем выше будут шансы на выживание и быстрое выздоровление.
Лечение
Оптимальная терапия больных раком желудочно-кишечного тракта на третьем этапе часто требует несколько вариантов терапевтических подходов.
Поэтому необходимо, чтобы люди с подобной проблемой обращались в специализированные учреждения (онкодиспансеры), где им будет предложена мультимодальная терапия при участии радиотерапевтов, хирургов, гастроэнтерологов и диетологов.
В зависимости от обстоятельств пациента, можно провести операцию с целью лечения рака желудка на третьем этапе или для облегчения симптоматики, вызванной раком.
Хирургия может включать удаление всего или части главного органа ЖКТ и обычно включает удаление нескольких лимфатических узлов.
Для пациентов с третьей стадией рака желудка, являющихся кандидатами на операцию, хирургическое вмешательство часто сочетается с другими подходами к лечению, такими как химиотерапия.
Некоторые пациенты получают химиотерапию как до, так и после операции. Для пациентов, которые не получают химиотерапию до операции, данное лечение можно назначать в сочетании с лучевой терапией после операции.
В определенных ситуациях пациент может быть слишком болен, чтобы пройти операцию, или рак может быть слишком обширным, чтобы позволить осуществить хирургическое вмешательство.
В данном случае пациенту будут предложены нехирургические подходы к лечению.
Пациенты с раковой опухолью на третьем этапе болезни должны рассмотреть лечение в медицинских центрах с хирургической командой, которая имеет опыт и рассматривает много больных с раком желудка каждый год.
Определенным пациентам можно пройти химиотерапию и химиолучевую терапию до операции, чтобы попытаться уменьшить уровень расширения раковой опухоли и облегчить ее удаление.
Для пациентов, не выполнивших химиотерапию до хирургического вмешательства, и для тех, кто перенес операцию, но у кого по-прежнему осталась опухоль даже после хирургического лечения, требуется химиолучевая терапия.
Если человек слишком болен (от других болезней), чтобы пойти на хирургическое вмешательство, ему может быть назначено химиолучевое лечение, если он в состоянии его выдержать.
Другие варианты включают лучевую терапию или химиотерапию.
Цель дополнительного лечения после операционного вмешательства – уменьшить риск рецидива рака желудка, устранив любые области злокачественной опухоли, которые могут остаться в организме.
Адъювантное (послеоперационное) лечение заболевания на 3-й стадии обычно включает химиотерапию отдельно или в сочетании с лучевой терапией.
Когда выявлен рак желудка 3 стадия, возникает вопрос, сколько живут после операции?
Выживание пациента зависит от многих факторов:
- индивидуального состояния;
- типа рака;
- выполненной терапии;
- степени физической подготовки.
Поэтому никто точно не скажет, как долго (сколько лет) будет жить пациент после лечения. Есть общая статистика, основанная на больших группах пациентов.
Стоит иметь ввиду, что ни один врач не сможет точно сказать пациенту, что произойдет в его конкретном случае и сколько времени ему отведено на жизнь.
Если же диагностирован рак желудка с метастазами, сколько живут лет при таком течении болезни?
Онколог может дать человеку более подробную консультацию только относительно его видения результатов лечения, основываясь на личном профессиональном опыте (собственный прогноз).
- По статистике более 25 из 100 человек (25 %) с таким раком на этапе 3А выживут в течение 5 лет и более после диагностирования болезни.
- Почти 20 из 100 человек (20 %) на этапе 3B рака желудка выживут в течение 5 лет и более после того, как им будет поставлен соответствующий диагноз.
- Около 10 из 100 человек (10 %) с подобным типом раком на этапе 3С выживут в течение 5 лет и более после обнаружения опухоли.
Как и в каких случаях проводится УЗИ пищевода взрослым и детям?
Одним из методов инструментальной диагностики при заболеваниях пищеварительного тракта является УЗИ пищевода. Данное исследование иначе называется эхографией. Оно не является основным при исследовании патологии пищевода и по своей информативности уступает ФГДС.
Исследование пищевода
Проверить пищевод врач может несколькими способами:
- при помощи фиброэзофагогастродуоденоскопии (ФГДС);
- с помощью компьютерной или магнитно-резонансной томографии;
- с помощью УЗИ.
Ультразвуковое исследование проводится с помощью специальной аппаратуры, которая использует ультразвуковые волны для оценки состояния органов и тканей человека. В основе этого метода диагностики лежит пьезоэлектрический эффект: волны проходят через ткани и отражаются. Врач оценивает расстояние на границе разделения двух сред и сопротивляемость тканей пищевода.
На основании этого делается заключение о состоянии органа. УЗИ желудка и пищевода в настоящее время проводится довольно редко, так как считается вспомогательным методом диагностики. УЗИ пищевода может проводиться при наличии у пациента следующих симптомов:
- постоянной изжоги;
- болей в пищеводе;
- дисфагии.
Эхография показана при невозможности осуществления эндоскопического исследования и рентгенографии. Если у человека имеется дыхательная или сердечная недостаточность, ангина, психические болезни, сильное искривление позвоночника, то ФГДС проводить нельзя. В данной ситуации подойдет УЗИ. Эхография организуется при подозрении на грыжу пищеводного отверстия диафрагмы, ахалазию и эзофагит. Также УЗИ иногда назначается с целью определения эффективности проводимого лечения.
Подготовка к УЗИ
УЗИ требует специальной подготовки больного человека. Она предполагает соблюдение диеты, отказ от пищи, воды и алкоголя непосредственно перед исследованием. Человек должен принести с собой полотенце. От подготовки больного во многом зависит достоверность полученных данных. Исследование затрудняется при большом скоплении газов.
Чтобы этого не произошло, за пару дней до исследования необходимо исключить из рациона продукты, вызывающие вздутие живота. К ним относятся многие фрукты (цитрусовые, виноград), капуста, бобовые, кефир, черный хлеб, редька, редис, газированная вода, морсы, варенье, сладости. Ужинать в день перед УЗИ нужно не позднее 7 часов вечера. В день проведения эхографии нельзя ничего есть, пить, а также курить. Должная подготовка позволяет получить хорошую визуализацию и выявить патологию пищевода.
Разновидности эхографии
Различают следующие виды УЗИ пищевода:
- чрескожное;
- с водно-сифонной пробой;
- внутрипищеводное.
Наружное (чрескожное) УЗИ отличается тем, что ультразвуковой датчик располагается снаружи, в области шеи или в эпигастральной зоне. Предварительно на кожу наносится специальный гель. Данное исследование больше практикуется при обследовании детей. Наиболее часто осуществляется внутрипищеводное УЗИ. При этом датчик вводится в просвет пищевода. Это оптимальный вариант проведения ультразвукового исследования.
Иногда вводится вода. По мере ее распределения оценивается сократимость пищевода и моторика желудка. МРТ пищевода, в отличие от УЗИ, проводится довольно долго. Эхография длится не более 10-15 минут. При этом больной не испытывает дискомфорта. Неприятные ощущения возможны при введении датчика в просвет пищевода.
С этой целью применяется эндоскоп. Подобная методика является комбинированной. Она сочетает в себе УЗИ и эндоскопию.
При проведении эхографии пищевода пациент располагается лежа на спине или на боку (при интраэзофагеальной методике).
При необходимости наносится гель. Состояние тканей органа отображается на экране.
После проведения исследования человеку рекомендуется немного полежать. УЗИ пищевода может проводиться детям. Чаще всего оно назначается врачом при подозрении на врожденные пороки развитии органа. Эндоскопическая эхография у детей не проводится. УЗИ позволяет выявить признаки следующих заболеваний:
- эзофагита;
- грыжи пищеводного отверстия;
- свищей;
- атрезии;
- дивертикулов;
- доброкачественных и злокачественных опухолей.
УЗИ не может заменить ФГДС или томографию. МРТ желудка и пищевода является наиболее современным методом диагностики. Таким образом, эхография является безопасным, простым и доступным методом исследования. Несмотря на это, она проводится очень редко.
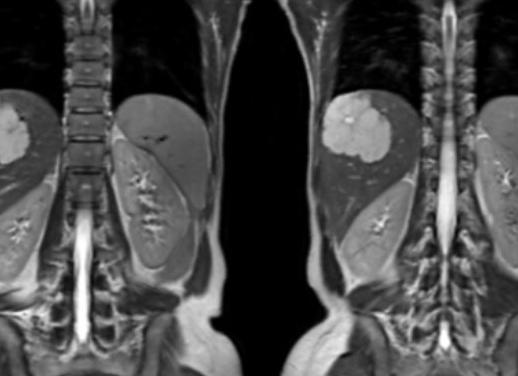
МРТ желудка, пищевода и кишечника: что показывает и для чего делают?
МРТ желудка или магнитно-резонансная томография — дорогостоящее, но в тоже время очень эффективное исследование, помогающее поставить точный диагноз.
Для его проведения нужен томограф — сложный аппарат, принцип работы которого основывается на использовании магнитных полей и частотных радиоимпульсов.
С помощью МРТ можно диагностировать язву, гастрит, рак и множество других заболеваний и патологий не только желудка, но и гортани, пищевода, кишечника.
Распространенные болезни желудка
Желудок относится к группе органов, из которых составлена пищеварительная система. В нем копится пища и частично происходит ее переваривание.
Внешне он похож на мешок, но на самом деле это просто расширенный участок пищеварительной трубки, расположенный сразу за пищеводом.
Фото:
Строение и функции желудка
Желудочную камеру можно разделить на собственно тело желудка, дно и привратниковую часть. Стенки органа состоят из 3 оболочек: серозной пленки, мышечного слоя, подслизистой основы.
Кроме основной функции желудка — удержания и переваривания, ему приходится выполнять и другие задачи: бороться с микроорганизмами, поступающими вместе с едой, участвовать в усвоении железа, вырабатывать особый белок, влияющий на ассимиляцию витаминов группы B, регулировать работу желудочно-кишечного тракта — пищевода и кишечника, — выделяя гормоны панкреозимин и секретин желудочный.
Особенности желудочных болезней
Распространенными заболеваниями желудка являются: язва, рак, острый и хронический гастриты.
Особенностью желудочных болезней можно считать то, что без лечения они переходят одна в другую, все более усиливаясь.
Так, например, опасность острого гастрита в том, что со временем это заболевание часто перетекает в хроническую форму, а затем вызывает язву, которая, в свою очередь, может послужить стартом для развития злокачественных опухолей в области желудка, пищевода и кишечника.
Видео:
Симптомами острого гастрита являются боли в эпигастральной зоне, жидкий стул, тошнота и рвота.
Быстрая диагностика и адекватное лечение, включающее в себя ограничения в питании, позволят избежать опасных для здоровья желудка, пищевода и кишечника последствий.
Особенности томографии желудка
Диагностика болезней полых органов, а желудок принадлежит к их числу, имеет свою особенность.
МРТ полых органов — матки, сердца, желудка, пищевода и кишечника — назначается нечасто, так как в данном случае этот метод исследования менее нагляден, чем УЗИ.
МРТ желудка проводят с помощью специального аппарата — томографа. На томограмме желудок отображается в трех измерениях.
Результатом процедуры будут четкие снимки исследуемого органа, позволяющие сделать вывод о его текущем состоянии. На основании таких снимков возможна постановка точного диагноза.
Традиционное исследование желудка ведется гастроскопом или зондом. Процедура позволяет получить максимально достоверную информацию, но она очень неприятна для больного.
Альтернативой ей раньше выступала рентгеноскопия. Современные технологии позволяют получить достаточно точные рентгеновские снимки желудка, пищевода и кишечника.
Использовать МРТ для исследования желудка долго не удавалось, пока медики не нашли выход.
Сейчас процедуру выполняют, предварительно подготавливая желудок: растягивают его с помощью раствора, содержащего железо.
Метод не причиняет дискомфорта больному, но при этом позволяет получить точное изображение исследуемого органа.
Методика МРТ регулярно обогащается новыми разработками, сегодня она дает людям высокие шансы, которых не было еще пару лет назад, на точную диагностику.
Исследование желудка на томографе дает возможность обнаружить:
- злокачественные и доброкачественные новообразования, их расположение;
- утолщение желудочной стенки, которое является признаком лимфомы, лейомиомы;
- скопление газов ниже диафрагмы, говорящее о перфорации, которая, в свою очередь, может говорить о язве и язвенной форме рака.
На МРТ во время расширенного исследования дополнительно видны прилегающие органы, такие как пищевод, лимфоузлы и печень, для выявления возможного метастазирования.
Таким образом, исследование с помощью МРТ помогает обнаружить патологию и определить стадию развития болезни.
Этот метод исследования можно использовать не только для постановки диагноза, но и для контроля за эффективностью проводимого лечения при раке, язве, гастритах, грыже диафрагмы, эзофагоспазме и других заболеваниях пищевода и кишечника.
Диагностика злокачественных опухолей желудка
При выявлении этого заболевания ведущая роль отводится эндоскопу, но рентгеновское обследование и МРТ также играют важную роль.
Диагностика рака не является сложной, томограф показывает опухоль на самом раннем этапе появления. Сложность состоит в том, что больные обращаются к врачу тогда, когда уже поздно.
Предраковым состоянием является хронический гастрит, от которого, по некоторым данным, страдает 50 – 80 % взрослого населения.
Лечение, начатое на этом этапе, послужит профилактикой дальнейшего развития болезни. Важно, что способ магнитной томографии позволяет изучить орган послойно.
При лечении требуется не просто поставить диагноз, но и спрогнозировать возможное развитие болезни.
Диагностика желудочных язв
Болезнь диагностируют такими же методами, что и рак. Перед МРТ стоит задача определить величину и расположение язвы, а также возможность ее прободения.
Противопоказания
Магнитная томография — совершенно безопасная для пациента процедура, но она имеет несколько противопоказаний.
Учитывая, что принцип работы аппарата основан на использовании магнитных полей, исследование с помощью МРТ не делают людям, имеющим в теле инородные предметы: пули, осколки, металлические имплантаты, кардиостимуляторы, вживленные устройства автоматизированной подачи лекарств.
Как проходит исследование?
Специально готовиться к МРТ не потребуется. Последний раз поесть нужно за 6 часов до начала процедуры.
Непосредственно перед исследованием придется выпить железосодержащий раствор, который приведет к растяжению стенок желудка, что вызовет небольшой дискомфорт.
Жидкость имеет умеренно неприятный вкус. Через полчаса пациенту дают выпить вторую порцию раствора, еще через час — последнюю.
После приема последней порции пациент раздевается, надевает свободную больничную рубашку и ложится, куда показывает врач.
Если потребуется ввести в вену контраст, бояться не стоит — это безболезненная процедура, которая помогает получить более качественное изображение.
В кабинете МРТ не должно находиться никаких металлических предметов, поэтому пациент входит в него без банковских карточек, зажигалок, очков, шпилек, заколок. Если на одежде есть металлические пуговицы, пряжки — ее придется снять заранее.
Камера представляет собой пространство диаметром около метра. Внутри работает система освещения и кондиционирования, поэтому пребывание в ней будет комфортным.
Единственная сложность состоит в том, что придется не двигаться в течение примерно получаса — именно столько времени занимает томография желудка.
Процедура МРТ позволяет специалисту принять решение о целесообразности операции.
Чтобы не запускать болезнь, необходимо при первых же неприятных симптомах в желудке обратиться к врачу, который назначает МРТ, если сочтет это нужным, и на основании полученных результатов выяснит, в чем заключается проблема.
Что показывает МРТ желудка и пищевода
МРТ желудка – это точный анализ, который показывает состояние всех отделов органа (дно, большая кривизна, тело) и соседних образований. С помощью этого метода диагностики выявляются даже на ранних стадиях практически все заболевания ЖКТ (доброкачественное и злокачественное образование, язва, гастрит).
МРТ (магнитно-резонансная томография) – современный метод диагностики, выполняемый с помощью томографа. Принцип функционирования аппарата основывается на взаимодействии радиочастотных импульсов с магнитным полем. Томография желудка — один из наиболее информативных способов исследования в наше время.
Изображение, полученное в ходе МРТ, представляет собой черно-белый обзор, который распечатывается на снимках и сохраняется на флеш-карте для возможного просмотра в будущем. Состояние желудка исследуется в трех плоскостях: саггитальной, корональной и поперечной. Соответственно он прекрасно просматривается сбоку, в профиль, в вертикальном и горизонтальном разрезе.
Анализ помогает врачам получить четкие снимки высокого качества, отражающие состояние органа, и на их основании ставят точный диагноз.
Магнитно-резонансная томография будет информативна при любом заболевании желудка. Чаще всего этот вид исследования назначают для подтверждения или уточнения диагноза. Иногда проводится после эндоскопии, рентгеноскопии, КТ или при невозможности их выполнения.
Чаще всего МРТ показывает:
Возможно выявление и других заболеваний:
Томография может помочь в диагностике осложнений заболеваний желудка:
- метастазирование соседних тканей и органов;
- перфорация язвы;
- пенетрация язвы;
- прободение язвы.
Снимки, полученные во время анализа, показывают желудок максимально четко, что помогает выявить не только наличие патологии, но и точно определить размеры, поражение слоев желудка, месторасположение и «переход» на соседние ткани, например, в печень и лимфоузлы. Это очень важно в тех случаях, когда у доктора есть подозрения на то, что язва пенетрировала или злокачественная опухоль дала метастазы.
Послойное рассмотрение органа позволяет диагностировать стадию язвы и злокачественной опухоли, помогает предугадать возможные пути развития ситуации, осложнения и определиться с лечением. Также точное выявление локализации при раке крайне важно для выполнения хирургического вмешательства и лучевой терапии.
При подозрении на рак желудка специалисты все чаще прибегают к МРТ. Особенно важно для назначения лечения определить стадию заболевания.
На нулевой стадии рака желудка появляется совсем маленькое образование, локализующееся в поверхностных слоях слизистой. В этот период заболевание выявить не так просто, но на снимках томографа почти со стопроцентной точностью диагностируется заболевание. Благодаря функции увеличения изображения во много раз. Терапия на этой стадии помогает полностью избавиться от патологии.
С 1 по 3 стадию опухоль проникает вглубь стенки органа. Могут поражаться близлежащие лимфатические узлы. На последнем этапе на снимках обнаруживается не только опухоль, но и множественные метастазы. В этом случае МРТ помогает определить целесообразность проведения хирургического вмешательства.
Анализ дает возможность увидеть диффузное утолщение стенки желудка, которое позволяет дифференцировать лейомисаркому, лейомиому и лимфому. Также на снимке четко вырисовывается газ в брюшной полости (если есть), который образуется при язвенной форме рака или перфорации язвенной болезни.
Показаниями к проведению томографии желудка могут быть многочисленные симптомы, которые помогают заподозрить какое-либо заболевание. При любой патологии ЖКТ проявления могут быть схожи, но в любом случае анализ должна быть тщательным, чтобы не пропустить начало тяжелой болезни (язвы, рака).
Симптомы при которых обязательно следует обратиться к врачу и тем более нужно бежать в больницу, если у вас наблюдается совокупность нескольких из проявлений:
- дискомфорт, тяжесть (после еды, натощак);
- боли в животе (в эпигастрии, выше пупка), они могут быть различного характера и интенсивности (ноющие, острые);
- отсутствие аппетита;
- изжога, отрыжка;
- быстра потеря массы тела;
- отвращение к любимой ранее пище, особенно белковой (мясо, рыба);
- тошнота и рвота.
Также посещение специалиста обязательно, если вышеперечисленные симптомы беспокоят долгий период времени, при этом постоянно усиливаются или в вашем анамнезе отмечается отягощенная наследственность, т.е. близкие родственники перенесли язву, рак и другие заболевания ЖКТ.
МРТ – это абсолютно безопасная манипуляция, которая, однако, имеет некоторые противопоказания:
- ношение кардиостимуляторов;
- наличие металлических протезов и имплантатов;
- беременность;
- масса тела пациента превышает 120 кг;
- эпилепсия;
- невозможность сохранить неподвижность, например, невыносимые боли;
- аллергия на вводимое контрастное вещество;
- выраженная клаустрофобия;
- возраст до 7 лет (возможно только при помощи наркоза).
В любом случае абсолютность и относительность противопоказаний определяет врач.
Перед проведением магнитно-резонансной томографии рекомендуется отказаться от приема пищи и питья на 6 часов. То есть анализ должен проводиться натощак. За сутки до манипуляции следует исключить продукты способствующие газообразованию. Разрешается прием лекарств, если невозможно от них отказаться на определенное время. Для более точной диагностики, поскольку желудок полый орган, его наполняют железосодержащим раствором. Пить контрастное вещество необходимо постепенно, в несколько этапов.
При этом принятая жидкость не окрашивает патологические клетки, что позволяет хорошо их увидеть на снимке в виде белого пятна на фоне равномерного окрашивания. При ее употреблении неприятные или болезненные ощущения отсутствуют. На вкус железосодержащий раствор довольно сносный. Возможна дополнительная подача контраста по вене.
Осложнений после приема жидкости, во время и после проведения диагностики не наблюдается. В редких случаях возникает расстройство желудка, которое быстро проходит. Манипуляция в среднем проходит 20-30 минут.
Постоянное развитие МРТ постепенно выводит этот метод на первое место среди способов исследований заболеваний ЖКТ. Томография используется как основной, так и вспомогательный метод диагностики. Она применяется почти во всех крупных диагностических центрах и клиниках.
Материалы: https://diagnostinfo.ru/mrt/bryushnaya-i-grudnaya-polost/mrt-zheludka.html



Комментарии 0