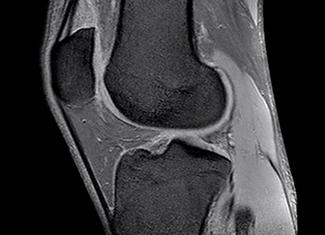
Заболевания костей и суставов на МРТ | Второе мнение
МРТ незаменима в травматологии и ортопедии в том случае, когда речь идёт о целостности связочного аппарата сустава. Ни один из методов медицинской визуализации не может с присущей МРТ точностью и информативностью оценить состояние связок, суставного гиалинового хряща, наличие жидкости в полости сустава и малейших костных изменений.
Кроме дегенеративных изменений суставного хряща по типу «размягчения», различают также травматические разрывы, которые достоверно отображает МРТ. Повреждение связок сустава можно достоверно оценить только на МРТ. С помощью этого метода медицинской визуализации можно с уверенностью судить о частичном или полном разрыве связок, сухожилия, хрящевых компонентов сустава. Также можно оценить степень дегенеративных изменений суставного хряща и костных структур.
Травматические повреждения костей, не выявляемые при обычном рентгенологическом обследовании, такие как костная контузия, могут быть успешно диагностированы только при МРТ. Отрывные переломы также хорошо диагностируются при помощи МР-исследования. Отрыв — это следствие структурной недостаточности кости в связи с растяжением и мышечным усилием в месте прикрепления сухожилий или апоневроза. Самые часты места локализации отрывного перелома: седалищный бугор, ости (верхняя или нижняя передняя ость) подвздошной кости; межмыщелковые возвышения, бугристость большеберцовой кости, верхний или нижний полюса надколенника и др. МРТ уточняет сопутствующее поражение мышц при травматическом повреждении сустава.
МРТ, наряду с рентгенологическим исследованием, является методом выбора при диагностировании импинджмент-конфликта плечевого сустава. Импинджмент-конфликт — это ущемление сухожилия надостной мышцы между крышей субакромиального пространства и большим бугорком плечевой кости.
Неоценим вклад МРТ в диагностировании разрыва хрящевой манжеты головки плечевой кости при травматических повреждениях. Более 2/3 таких повреждений локализуются в передненижнем квадранте.
При дегенеративно-дисторфических изменениях суставов (артрозы) с помощью МРТ хорошо визуализируются остеофиты (краевые костные разрастания) смежных суставных поверхностей костных структур, дегенеративные изменения сухожилий и хрящевых пластинок суставов. Есть возможность оценить микрокистозную перестройку субхондральной пульпы костей, либо склеротические изменения, характерные для данной патологии.
Остеохондропатии — обширная группа длительно текущих заболеваний, возникающих по причине нарушенного питания костной ткани и с последующим асептическим некрозом. Характерны для детского и подросткового возраста, успешно выявляются с помощью МР-исследования. К остеохондропатиям относятся болезнь Легга-Кальве-Пертеса (остеохондропатия головки бедренной кости), болезнь Остгуд-Шлаттера (остеохондропатия бугристости большеберцовой кости), Болезнь Келера (остеохондропатия головок II или III плюсневых костей), болезнь Шейермана-Мау (остеохондропатия апофизов позвонков), болезнь Шинца (остеохондропатия пяточной кости) и др.
Ревматоидный артрит – системное имунно-воспалительное заболевание соединительной ткани неизвестной этиологии, сопровождаются воспалительной деструкций суставного хряща и развитием деформирующего артроза. МРТ дает возможность оценить степень выраженности синовита, отека костного мозга, воспалительного процесса в оболочках сухожилий, также дает возможность прямой визуализации деструкции хрящевой ткани.
Пигментный ворсинчато-узловой (виллонодулярный) синовит — редкое, хроническое поражение сустава, выражающееся в разрастании его синовиальной оболочки с образованием узловых или ворсинчатых выростов и формированием внутрисуставных свободных тел. В узловых разрастаниях синовиальной оболочки происходит накопление кристаллов гемосидерина, которые обусловливают характерную пигментацию синовии при МР-исследовании. При длительном течении заболевания возможно развиваются вторичные дегенеративные и даже эрозивные изменения суставных поверхностей.
Остеомиелит — воспалительный гнойно-некротический процесс, развивающийся в кости и костном мозге, в окружающих их мягких тканях и вызываемый пиогенными (производящими гной) бактериями.
МРТ дает возможность не только точной, но и ранней диагностики. Достоверно можно оценить внутри- и внекостное поражение. Дает возможность визуализировать наличие абсцесса и свищевого хода. Очень часто определяется распространенный перифокальный отек.
Ишемический некроз кости – нарушение кровоснабжения кости в результате обструкции, сдавления или разрыва кровеносных сосудов.
Интенсивность МР-сигнала зависит от стадии ишемического некроза (инфаркта). В ранней стадии заболевания – отек (гипоинтенсивный на Т1 и гиперинтенсивный на Т2-ВИ). На более поздних стадиях фомируется отграничение вдоль периферии пораженной кости (гипоинтенсивное на Т1; на Т2 – гиперинтенсивная линия по направления к зоне некроза, соответствует грануляционной ткани). При застарелых инфарктах кости зона некроза по интенсивности сигнала сходна с жировой ткани. Зона ишемического некроза типичной извилистой формы, напоминающей гирлянду.
В настоящее время в диагностике опухолей костей и мягких тканей все шире применяется КТ и МРТ. МРТ является дополнительным методом лучевой диагностики и обладает определенными преимуществами, а именно:
• позволяет уточнить структуру и характер роста образования, • оценить границы опухолевой инфильтрации, • оценить экстраоссальный мягкотканный компонент,
• определить отношение опухоли с сосудистонервным пучком и окружающими мягкими тканями.
МР-семиотика доброкачественных опухолей:
• МР-сигнал изо- или гипоинтенсивный на Т1-ВИ и гиперинтенсивный на Т2-ВИ, может быть отграничена по периферии гипоинтенсивным ободком склероза; • нет зоны отека костного мозга, либо она совсем не большая; • правильная округлая форма; • четкие контуры; • отсутствие реактивных изменений окружающих тканей; • правильность структуры; • пропорциональная степень обызвествлений; • вздутие кости;
• структура кортикального слоя не изменена.
При озлокачествлении теряется «ободок» остеосклероза, нарастает неоднородность опухоли, появляются низкоинтенсивные полиморфные участки обызвествления.
ОСТЕОИД-ОСТЕОМА
Эндофитная доброкачественная солитарная опухоль, визуализируется как округлое или овальное небольших размеров образование, эксцентрично расположенное в толще кортикального слоя, который веретенообразно расширен, окружена зоной остеосклероза. В редких случаях наблюдается периостальная реакция. Накапливает контрастное вещество.
ОСТЕОХОНДРОМА
Экзофитная доброкачественная хрящеподобная опухоль, состоящая из костной ткани в основании и хрящевой – на верхушке. Может быть одиночной или множественной, склонна к озлокачествлению. При МРТ визуализируется как бугристое образование неоднородной структуры с очагами обызвествления, покрытая гиалиновым хрящом, колоннообразной формы или на широком основании. МР-сигнал опухоли зависит от степени её «зрелости» или окостенения.
ГЕМАНГИОМА
Своеобразный порок развития сосудов красного костного мозга или инволютивное состояние сосудов и губчатого вещества. Это доброкачественные васкулярные образования.
На Т1 и Т2-ВИ гемангиома имеет гиперинтенсивный сигнал вследствие наличия в ней жировой ткани и геморрагического компонента. МРТ позволяет определить паравертебральное и эпидуральное распространение образования.
МР-семиотика злокачественных опухолей:
• быстрый рост, опережающий разрушение костной ткани; • массивная инфильтрация; • нечеткие, неровные контуры; • по периферии визуализируется зона отека; • на Т1- ВИ – низкоинтенсивные участки инфильтрации жирового костного мозга; • на Т2- ВИ – высокоинтенсивные линейные дефекты кортикального слоя; • разрушение надкостницы (может наблюдаться вздутие и истончение); • экстраоссальный мягкотканый компонент;
• неоднородность структуры (перегородки, кисты, кровоизлияния, обызвествления, оссификации).
По МРТ невозможна точная гистологическая верификация, но МРТ является методом выбора в оценке протяженности, размеров, поражения кортикального слоя, границы опухоли, инфильтрации, соотношения с различными группами мышц или сосудистонервным пучком.
ОСТЕОСАРКОМА
Первичная злокачественная опухоль, исходящая из недифференцированных, примитивных мезенхимальных клеток. Рано метастазирует в легкие и головной мозг.
МРТ позволяет дифференцировать изменения практически всех типов тканей. На Т2-ВИ внутрикостные опухоли могут иметь гипоинтенсивный сигнал. Участки периостальной реакции и истончение кортикального слоя видно на МРТ, как зоны низкой интенсивности сигнала. Экстраоссальный компонент на Т2-ВИ имеет высокий сигнал.
ХОНДРОСАРКОМА
Злокачественная опухоль, развивающаяся из хрящевой ткани.
МР-сигнал различен по интенсивности из-за наличия мягких тканей, участков хрящевой ткани, кальцификатов. Хорошо поддается оценке мягкотканный компонент. МРТ помогает дифференцировать злокачественную хондросаркому от доброкачественной остеохондромы. Злокачественное поражение характеризуется обширным мягкотканым компонентом, неравномерной кальцификацией, деструкцией костной ткани, инвазией в окружающие ткани.
Как делают магнитно-резонансную томографию суставов
24.12.2017
Медицинское исследование основано на явлении ядерно-магнитного резонанса. В ходе процедуры радиоволны позволяют сканировать суставы в магнитном поле. Далее сведения преображаются в изображения на компьютере, ориентировка возможна в разных проекциях. Для обработки изображений используются специальные программы. Ключевая особенность метода заключается в том, что с его помощью можно выявить патологию на ранней стадии развития, когда существенных изменений еще нет, однако, серьезная опасность для здоровья и даже жизни уже существует. Рассмотрим, что показывает МРТ суставов, и о каких важных нюансах должен знать пациент?
Показания для проведения диагностики
Среди показаний к проведению МРТ суставов стоит выделить следующие патологические симптомы и состояния:
- повреждения в связи со спортивными нагрузками;
- специалист может назначить МРТ сустава при нарушении его функции (МРТ кистей рук);
- проявление болевой симптоматики в области сустава;
- диагностика травм и переломов;
- выявление воспалительных процессов хрящей, мышц и костей;
- остеоартрит или артрит в хронической форме;
- вероятность разрыва или вывиха сухожилий, патологии нервов;
- подозрения воспалительных процессов костей, мягких тканей;
- диагностика новообразований.
Как подготовиться к обследованию
Нет необходимости следовать сложным этапам специальной подготовки перед магнитно резонансной томографией суставов, также как и при МРТ спины — достаточно просто принять во внимание четыре правила:
- избавиться от любых металлических предметов;
- не использовать макияж в день исследования, поскольку в косметике могут содержаться частицы металла;
- заранее выполнить необходимые меры, чтобы обеспечить неподвижность во время процедуры (принять лекарства в случае прохождения медикаментозной терапии, сходить в туалет и т. д.).
- предоставить специалисту, который будет проводить диагностику, результаты ранее проведенных анализов и исследований.
Как проходит процедура
Во время процедуры пациент должен неподвижно лежать на столе томографа. Чтобы окончательно исключить любые движения, используются специальные крепления для фиксации конечностей и тела пациента. Взрослые пациенты при желании получают наушники или беруши, чтобы абстрагироваться от лишнего шума, который может издавать томограф. Шум может быть выражен щелчками, потрескиваниями или гулом. Детям данные аксессуары выдаются в обязательном порядке.
При необходимости введения контраста вещество вводится непосредственно перед исследованием внутривенно. После предварительных этапов стол задвигается в тоннель томографа. Пациент может в любой момент связаться с медперсоналом посредством системы обратной связи, встроенной в томограф. Процедура будет прекращена, если пациент пожалуется на тошноту или боли, а также в случае возникновения панической реакции. Аппарат оснащен отличным освещением и хорошо вентилируется, поскольку пациенту должно быть максимально комфортно.
Стандартная процедура МРТ суставов может длиться не более 40 минут. При необходимости использовать контрастное вещество речь идет о 60 минутах.
Противопоказания и ограничения
Противопоказания к проведению данной процедуры принято классифицировать на относительные и абсолютные. Абсолютные противопоказания являются категорическими:
- Вес пациента свыше 150 кг не позволит находиться внутри МРТ-капсулы.
- Инсулиновые помпы или кардиостимуляторы могут выйти из строя во время процедуры.
- При хронической почечной недостаточности нельзя применять контрастное вещество, поскольку выведение контраста увеличивает нагрузку на почки.
- Аллергия на контрастные препараты также препятствует их применению.
- При гиперкинезе, непроизвольных спазмах и судорогах контролировать телодвижения не представляется возможным, поэтому полученные результаты не будет качественными.
- Наличие незакрепленных металлических предметов в теле повышает риск повреждения мягких тканей и развития внутреннего кровотечения, поскольку воздействие магнитного поля на металлические объекты способствует их движению. Это не распространяется на зубные имплантаты, коронки или брекеты, которые, кроме того, что надежно закреплены, изготавливаются из инертных материалов.
При наличии относительных противопоказаний ответственность за разрешение на проведение диагностики берет на себя лечащий врач.
- клаустрофобия;
- психические расстройства;
- наличие татуировок;
- грудное вскармливание;
- ранние сроки беременности.
Расшифровка результатов и диагнозы
Через пару часов после проведения МРТ суставов пациент получит заключение, дополненное снимками исследуемой области. Результаты обследования можно получить на флешке или диске, если пациент обращается в современную клинику. Также заключение можно получить в электронном кабинете, если у медицинского центра есть свой сайт или на электронную почту.
Далее пациент направляется к ревматологу, онкологу, терапевту, травматологу или хирургу для получения следующих указаний относительно диагностики и терапии. Все зависит от того, какие изменения в суставах послужили причиной диагностики. Также, в зависимости от проблем, которые поразили суставы, на снимке они могут быть представлены в произвольной, аксиальной или сагиттальной плоскости.
Альтернативные методы обследования
Отечественная медицинская практика часто отдает предпочтение проведению рентгенографии для диагностики патологий суставов, однако, не стоит забывать о негативном воздействии на организм и о недостаточной информативности изображений в некоторых случаях. Например, асептический невроз или артрит на ранней стадии с помощью рентгена диагностировать не представляется возможным. МРТ суставов по сравнению с другими методами диагностики имеет следующие преимущества:
- организм не облучается, чего нельзя сказать о КТ и рентгенографии;
- результаты МРТ отображают полноценную клиническую картину внешней и внутренней оболочки исследуемого органа (при УЗИ таких результатов добиться нельзя);
- разрешается многократное повторение исследования;
- изображение органа предоставляется в трехмерном виде.
Благодаря такому превосходству перед другими диагностическими процедурами МРТ принято считать наиболее безопасной и достоверной процедурой. Тем не менее, есть случае, когда компьютерная томография более информативна. Речь идет о диагностике плотных костных структур. Это связано с тем, что МРТ суставов больше подходит для визуализации мягких тканей, поэтому, два данных метода часто назначают в комплексе, чтобы врач оценил ситуацию максимально объективно.
Загрузка … Как делают магнитно-резонансную томографию суставов Ссылка на основную публикацию
МРТ костей скелета и суставов
Именно поэтому оптические характеристики различных тканей в MP-изображениях резко отличаются от рентгенологического и КТ-изображений. Прежде всего, костная ткань, которая сильно поглощает рентгеновские лучи и выглядит на рентгенограммах и КТ-изображениях светлой, в MP-изображениях дает, напротив, низкий сигнал вследствие отсутствия в ней мобильных протонов. С другой стороны, жировая ткань, которая имеет низкую электронную плотность и в соответствии с этим низкие КТ-числа, при МРТ со спиновым эхо имеет яркий сигнал на Т1-взвешенных изображениях вследствие самого короткого времени Т1 из всех тканей, а также и на Т2 РХЕ-взвешенных изображениях за счет феномена сцепленности спинов. Яркое изображение костей на Т1 SE, Т1 FSE и на Т2 FSE-взвешенных изображениях обусловлено жировой тканью, содержащейся в костном мозге, тогда как кортикальный слой и костные трабекулы характеризуются низким сигналом.
Красный костный мозг содержит 40% жира, 40% воды и 20% белка, тогда как желтый — 80% жира, 15% воды и 5% белка.
Важную роль при исследовании ОДС играют импульсные последовательности с подавлением сигнала жировой ткани, интенсивность которого резко снижается в таких изображениях. К ним относят импульсные последовательности STIR (TIRM) и FSE со спектральным насыщением жировой ткани (FS-FSE). FS-FSE основано на различающейся частоте прецессии протонов жира и протонов воды, что эффективно выявляется на MP-томографах с высокой силой статического поля — начиная с 1,0 Тл и выше. На томографах со средним и низким полем для подавления сигнала жировой ткани используют STIR (TIRM). Т2-взвешенные изображения со спектральным подавлением сигнала жировой ткани и еще большая импульсная последовательность STIR (TIRM) чувствительны уже к небольшому увеличению содержания воды, и тем самым с их помощью легко обнаруживаются отек костного мозга и патологические ткани, замещающие костный мозг. Недостатком последовательности FS-FSE является недостаточно равномерное насыщение сигнала жировой ткани, в частности отсутствие насыщения на периферии поля обзора больших размеров, а также в участках с резкими изменениями магнитной восприимчивости, например на границах раздела между тканями и воздухом или при наличии металлических имплантатов. При последовательности STIR жировая ткань подавляется более равномерно, чем при FS-FSE, но имеются другие недостатки: ухудшение качества изображений вследствие более низких отношения сигнала к шуму и пространственного разрешения, что больше сказывается в низких полях; единственный тип взвешивания (на Т2) и неэффективность после введения контрастных средств. В последние годы стали использовать подавление жира посредством импульсных последовательностей, позволяющих получить изображения с противоположной фазой за один проход на основе градиентного эха, например последовательности IDEAL компании General Electric. При этом сохраняются высокое отношение сигнала к шуму и пространственное разрешение, а также равномерно подавляется сигнал жировой ткани по периферии больших полей обзора и в присутствии металлических имплантатов. Кроме того, такие последовательности могут с успехом применяться в низких полях.
Таким образом, если очаговое снижение плотности костей на рентгенограммах и при КТ означает разрушение костной ткани, то очаговые изменения MP-сигнала не обязательно указывают на костную деструкцию и могут быть обусловлены также отеком, инфильтрацией костного мозга и замещением жирового костного мозга кроветворным без убыли костной ткани. Именно поэтому для выявления костной деструкции используют рентгенографию, КТ, которые в этом отношении превосходят МРТ. Остеосклероз проявляется в MP-изображениях снижением интенсивности сигнала при всех импульсных последовательностях. В целом МРТ более чувствительна к остеосклерозу, чем рентгенография, но такое же снижение сигнала может быть вызвано разрастанием фиброзной ткани или отложением в костном мозге некоторых продуктов нарушенного обмена. Из сказанного следует, что рентгенография (или КТ) и МРТ — взаимодополняющие методы. В частности, именно рентгенография и еще лучше КТ позволяют установить деструкцию костной ткани и оценить снижение прочности кости, а тем самым и угрозу патологических переломов.
В последнее время начинает входить в практику МРТ всего тела, которую осуществляют с перемещениями стола томографа и получением изображений во время нескольких остановок. Помимо специальных систем для МРТ всего тела предлагаются также обычные томографы, позволяющие осуществлять такие исследования с приемлемым временем исследования и хорошим качеством изображений. Данный метод с использованием импульсных последовательностей Т1 FSE и STIR обладает более высокой чувствительностью и специфичностью, чем остеосцинтиграфия при выявлении метастазов в кости. Он также может применяться вместо широкого рентгенологического обзора скелета в диагностике миеломной болезни, костных поражений при лимфомах, а также для выявления неизвестной первичной опухоли у пациентов с подозреваемыми метастазами в кости или при полиоссальных доброкачественных заболеваниях костей, например лангергансоклеточном гистиоцитозе. Из-за отсутствия облучения он особенно предпочтителен при широкой визуализации скелета у детей и беременных женщин.
Важно представлять возрастное распределение костного мозга. У новорожденных имеется только кроветворный костный мозг, изоинтенсивный или гипоинтенсивный относительно мышц. С возрастом происходит его постепенное и прогрессирующее замещение жировым костным мозгом (конверсия костного мозга) начиная с костей конечностей, что сопровождается повышением интенсивности сигнала на Т1-взвешенных изображениях. Замещение происходит от дистальных отделов конечностей к проксимальным, а в каждой отдельной кости начинается с эпифизов и апофизов, затем захватывает диафизы и в последнюю очередь метафизы. В эпифизах и апофизах замещение костного мозга желтым происходит в течение 3-4 мес от появления центров окостенения. Поскольку у детей имеется смесь обоих видов костного мозга, интенсивность его сигнала на Т1-взвешенных изображениях может быть гетерогенной. Ко времени полового созревания только часть осевого скелета и проксимальные метафизы бедренных и плечевых костей содержат значительное количество красного костного мозга, хотя и в этих отделах скелета сигнал костного мозга на Т1-взвешенных изображениях более интенсивный, чем у маленьких детей, что отражает постепенное увеличение количества жировой ткани, продолжающееся и у взрослых.
В телах позвонков жировое замещение начинается уже у подростков, раньше всего вокруг центрального венозного сплетения, позднее — в виде полос жирового костного мозга по ходу замыкающих пластинок. В 50-70 лет MP-сигнал костного мозга в телах позвонков может быть негомогенным за счет участков остаточной кроветворной ткани на фоне жирового костного мозга. В еще более позднем возрасте он может стать гомогенно гиперинтенсивным.
В целом показателем нормального сигнала костного мозга в возрасте старше 10 лет является его более высокая интенсивность, чем мышц и межпозвоночных дисков, на Т1-взвешенных изображениях. У взрослых сигнал костного мозга в костях конечностей изоинтенсивен подкожному жиру на Т1-взвешенных изображениях, тогда как в осевом скелете он ниже.
Если наличного количества кроветворного костного мозга недостаточно для того, чтобы удовлетворить запросы организма, происходит обратное замещение жирового костного мозга красным костным мозгом (реконверсия). Это можно наблюдать при интенсивных занятиях спортом, в условиях высокогорья, у заядлых курильщиков, при ожирении, хронической анемии, после кровопотери.
Однако физиологическая реконверсия происходит в порядке, обратном нормальной конверсии: сначала в осевом скелете, а затем в костях конечностей — от проксимальных отделов к дистальным, начиная с метафизов, в отличие от непрерывного распространения злокачественной инфильтрации. Вновь появившиеся островки красного костного мозга имеют дольчатые очертания и не распространяются дистальнее лучезапястных и голеностопных суставов, а также на эпифизы и апофизы длинных костей (исключение — субхондральные области головок плечевых костей).
Суставные хрящи
Для изображения гиалиновых суставных хрящей их сигнал должен отличаться от сигнала как подлежащей костной ткани, так и внутрисуставной жидкости. На Т1-взвешенных изображениях хрящи имеют хороший контраст по отношению к жидкости, но плохой по отношению к жировому костному мозгу. На Т2-взвешенных изображениях соотношения противоположные.
Предпочтительными импульсными последовательностями (ИП) для изображения суставных хрящей являются PD-FSE и spoiled (с очищением) 3D-GRE. Суставной хрящ хорошо отображается в изображениях с контрастом по протонной плотности, в которых его сигнал более высокий, чем жидкости, и более низкий, особенно если использовать насыщение жировой ткани, по сравнению с субхондральной костной тканью. Метод чувствителен к ранним дегенеративным изменениям хряща, в том числе внутри хрящевого слоя. В изображениях с ИП 3D-FLASH (SPGR) или менее доступной ИП 3D-DESS с селективным возбуждением воды хрящ обладает очень высоким контрастом по отношению к темной жидкости и низкому, особенно при насыщении жировой ткани, сигналу костной ткани. Высокий контраст вместе с уменьшением частичного объемного эффекта, изображением непрерывных слоев и повышенным отношением сигнал-шум позволяет выявлять более мелкие дефекты поверхности хряща.
Однако эта ИП малочувствительна к изменениям внутри хряща, а также к ряду других важных патологических изменений. На томографах с низким статическим полем неприменимо спектральное насыщение жировой ткани, а получение изображений хорошего качества посредством 3D-GRE занимает слишком много времени. Именно поэтому используют 2D-GRE с Т2-взвешиванием, хотя чувствительность ее при распознавании поражений хряща невысокая. MP-сигнал хряща при использовании обычных ИП однородный.
При использовании специализированных ИП (Т2-взвешенные изображения с высоким разрешением) на наиболее совершенных томографах суставные хрящи имеют трехслойный вид вследствие низкого сигнала поверхностного и самого глубокого слоев и более высокого сигнала промежуточного слоя, что соответствует выделяемым гистологически зонам. Причиной трехслойности считают зональную разницу в Т2-спаде. Однако при этом могут играть роль эффект магического угла (усиление интенсивности сигнала в зависимости от направления волокон), эффекты компрессии хряща, артефакты усечения и др.
Синовиальная оболочка
Нормальная синовиальная оболочка слишком тонкая и не видна при МРТ, но в совокупности с более толстой суставной капсулой может выявляться как тонкая структура с низким сигналом. Сигнал ее не усиливается или только слабо усиливается после введения контрастного средства. Нормальные суставы, их карманы, синовиальные сумки и сухожильные влагалища обычно содержат незначительное количество синовиальной жидкости.
Фиброзный хрящ
Сигнал фиброзного хряща (внутрисуставных дисков, менисков, суставных губ), сухожилий, связок и фиброзной ткани низкий при всех импульсных последовательностях и практически одинаковый с костной тканью при импульсной последовательности SE.
Структуры с волокнистым строением обладают анизотропными релаксационными свойствами: их время Т2 зависит от направления и несколько увеличивается, если они образуют угол 55° с направлением статического магнитного поля. При этом их сигнал может оказаться искусственно повышенным, и присущий им низкий сигнал заменяется на данном участке высоким сигналом. Такой угол получил название магического угла, а сам феномен магического угла может симулировать патологические изменения сухожилий.
МРТ с внутривенным контрастированием гадолиний содержащими препаратами используют в некоторых случаях опухолей и воспалительных заболеваний костей, суставов и мягких тканей. Роль МРТ с контрастированием в диагностике болезней ОДС значительно меньше, чем в других областях.
Патологические изменения, наблюдаемые при МРТ, можно разделить на изменения формы и изменения MP-сигнала. Изменения формы костей могут быть установлены рентгенографией и КТ, так что МРТ не вносит существенно новых данных. Важными для диагностики являются главным образом изменения MP-сигнала. Изображение костей обусловлено сигналом костного мозга, поэтому при МРТ отображаются прежде всего патологические процессы в костном мозге. Этим определяется важнейшее преимущество МРТ — выявление патологических изменений в костях в той стадии, в которой они ограничиваются костным мозгом и еще не привели к потере или приросту костной ткани в количестве, достаточном для выявления посредством рентгенографии и даже КТ. Именно поэтому МРТ раньше, чем другими методами, выявляют острый остеомиелит, метастазы рака в кости, поражения костей при миело- и лимфопролиферативных заболеваниях, асептические остеонекрозы. С другой стороны, собственно деструктивные изменения костной ткани лучше выявляются при КТ.
Вторая важная область применения МРТ — диагностика заболеваний суставов. Ни один другой метод визуализации не отображает с такой полнотой все элементы суставов вместе с окружающими связками, сухожилиями, мышцами и синовиальными сумками, как МРТ. При МРТ распознаются выпот в полость сустава, изменения суставных хрящей и суставных поверхностей костей, повреждения внутренних структур суставов, разрывы связок и сухожилий, внутрисуставные тела и др.
Расширить диагностические возможности МРТ при ряде поражений суставов позволяет МР-артрография, которая осуществляется двумя способами.
- Прямая МР-артрография с введением физиологического раствора или разведенного препарата гадолиния непосредственно в полость сустава. Предпочтителен гадолиний, поскольку по характеристикам сигнала он отличается от внутрисуставной жидкости. Одновременно с препаратами гадолиния может быть введен йодсодержащий препарат для рентгеноартрографии. Растяжение полости сустава контрастным средством способствует лучшей визуализации внутрисуставных структур и их патологических изменений. Метод показан главным образом для визуализации сложных анатомических структур, а также при недостаточной информативности обычной МРТ.
- Непрямая МР-артрография основана на внутривенном введении контрастного средства, которое выделяется синовиальной оболочкой в полость сустава, чему способствуют движения в исследуемом суставе. Данным методом контрастируют не только полость сустава, но и патологически измененные синовиальную оболочку, пери- и параартикулярные ткани. Однако он не позволяет растянуть полость сустава. Многие исследователи приходят к выводу, что диагностическое значение непрямой МР-артрографии в крупных суставах ограничено, зато метод предпочтителен при визуализации мелких суставов.
МРТ также является методом выбора при визуализации различных изменений мягких тканей ОДС, включая опухоли, воспалительные изменения, поражения мышц и т.д.
МРТ суставов и костей
Благодаря способности МРТ визуализировать структуры мягких тканей, не выявляемые при обычной рентгенографии, в исследовании опорно-двигательной системы достигнут значительный прогресс.
Принцип работы
Метод основан на получении информации о структуре ткани или органа в зависимости от плотности протонов в ткани и взаимосвязей этих протонов с их непосредственным окружением.
Во внешнем магнитном поле магнитный момент прогона либо сонаправлен магнитному моменту поля, либо направлен противоположно, причем во втором случае его энергия выше. При воздействии на исследуемую область электромагнитным излучением определенной частоты часть протонов меняют магнитный момент на противоположный, а затем возвращаются в исходное состояние. При этом системой сбора данных томографа регистрируется выделение энергии во время релаксации предварительно возбужденных протонов. С помощью изменения параметров основного магнитного поля, а также при воздействии дополнительных магнитных полей (называемых градиентными) и внешних радиочастотных импульсов, подаваемых на специфической для протона при данном магнитном поле резонансной частоте, получают Т1- и Т2-взвешенные изображения.
Таким образом, МРТ идентифицирует различные типы тканей и метаболических состояний. Изменение этих параметров формирует совершенно разные изображения одной и той же анатомической области. Изображения КТ, отражающие плотность тканей по принципу простой рентгенографии, интуитивно воспринимаются легче изображений МРТ.
МРТ гораздо дороже большинства других диагностических методов, что связано со стоимостью оборудования и временем, затрачиваемым на исследование. Возможно, в будущем большее внимание будет уделяться подогнанным, ограниченным последовательностям изображений, что потенциально снизит стоимость метода. В настоящее время стремятся повысить качество и скорость получения изображений, что потенциально способно снизить время и затраты на МРТ, а также обеспечить динамическое исследование движений в суставе.
МРТ не представляет опасности ионизирующего излучения; это существенное преимущество позволяет обследовать центральные части тела. Однако эта техника небезопасна. Например, сильное магнитное поле может приводить в движение металлические предметы, в частности хирургически имплантированные сосудистые скрепки и инородные металлические тела в глазах, нарушать функцию водителя ритма, нагревать металлические предметы и притягивать их к магниту. Кроме того, металлические объекты вблизи магнитного поля снижают качество изображения МРТ. Учитывая риск и снижение качества изображения, оператору следует тщательно экранировать пациентов и посетителей. Пациенты, страдающие клаустрофобией, неспособны переносить такое исследование, поскольку они должны находиться внутри полой камеры. Магниты более открытой конфигурации позволяют обойти эту проблему, однако качество изображения, получаемого на таких приборах, варьирует. Во избежание риска нефрогенного системного фиброза МРТ с гадолинием противопоказана пациентам с серьезными нарушениями функции почек. Наконец, поскольку МРТ — достаточно шумное исследование,, необходимо предусмотреть слухозащитное приспособление.
Пространственное разрешение современной МРТ с применением новейшего оборудования подобно таковому спиральной КТ, однако МРТ обладает более высоким контрастным разрешением мягких тканей и костного мозга. На МРТ четко определяются внутрисуставные мягкотканые образования, в частности мениски и крестообразные связки коленного сустава. Легко визуализируются мелкие связки запястья и голеностопных суставов. Изображение синовиальной оболочки получают с помощью внутривенного введения гадолиния. При помощи МРТ четко визуализируются суставной выпот, подколенная киста, кисты менисков, ганглий и бурсит, а также целостность сухожилий. Одно из ограничений метода МРТ — плохое обнаружение кальцификатов, которые выглядят как отсутствие сигнала и поэтому не так хорошо заметны на МРТ, как на обычных рентгенологических снимках. Например, хондрокальциноз — важный диагностический признак заболевания, связанного с отложением ДПК, — хорошо выявляется на обычной рентгенограмме, но не на МРТ. В остальном МРТ остается методом выбора для оценки возможного повреждения внутренних структур сустава.
MPT находит специальное применение в следующих случаях.
Изображение хряща. Отрицательная прогностическая ценность МРТ в диагностике разрывов мениска коленного сустава приближается к 100%. Кроме того, МРТ обладает высокой чувствительностью при определении разрывов губы плечевого сустава и треугольного волокнистого хряща запястья.
На снимках МРТ заметны повреждения суставного гиалинового хряща. Несмотря на более высокую чувствительность прямой артроскопии при обнаружении незначительных поверхностных изменений, способность МРТ идентифицировать небольшие дефекты хряща была усовершенствована. Современное лечение повреждений хряща предполагает использование МРТ как эффективного неинвазивного метода оценки потери хрящевой ткани, а также для оценки успешности проведенного хирургического лечения. Кроме того, МРТ служит методом выбора при диагностике рассекающего остеохондрита, когда необходима информация о том, является ли костно-хрящевой обломок свободным или отсоединившимся.
Недавние исследования свидетельствуют о применимости метода для оценки реакции на лечение артрита. Например, при ревматоидном артрите МРТ помогает количественно определить объем воспаленной ткани. При анкилозирующем спондилите эту технику применяют для мониторинга воспаления позвоночника. МРТ признана наиболее чувствительным методом диагностики костных эрозий, хотя специфичность метода для оценки ранних эрозивных изменений недостаточна. Так, у здоровых людей МРТ обнаруживала признаки легкого синовита или эрозий, неотличимых от ранних стадий ревматоидного артрита. Наконец, поскольку отек костного мозга и синовит нередко предшествуют явным эрозиям. МРТ имеет прогностическое значение и способствует началу лечения на ранних этапах заболевания.
Обнаружение костных аномалий. Метод МРТ чрезвычайно чувствителен в определении небольших костных аномалий. В сущности, микропереломы, связанные с травмой или нагрузкой (часто называемые костными ушибами), до появления МРТ были неизвестны. Сейчас их выявление считают очень важным.
Картина костных ушибов тесно связана с травмой связок. Аналогично боль, обусловленная острым разрывом мениска, может быть вызвана отеком костного мозга. Когда отек разрешается, боль исчезает независимо от наличия разрыва мениска. Это явление играет не последнюю роль при решении вопроса о лечении. Возможно, перед попыткой хирургического лечения разрыва мениска или его замены следует ждать, пока пройдет отек. В некоторых случаях необходимости хирургического вмешательства не возникает. У пожилых людей исследования МРТ часто выявляют старые бессимптомные разрывы мениска. В таких случаях боль могла присутствовать во время его разрыва, а затем исчезала с разрешением отека, не приводя в дальнейшем к инвалидизации.
Диагностика остеонекроза. МРТ — метод выбора при диагностике остеонекроза. На ранних этапах заболевания обычная рентгенограмма не выявляет какой-либо патологии.
Оценка костно-мышечных опухолей. МРТ — наилучший метод оценки распространенности костно-мышечных опухолей. Однако традиционная рентгенография до сих пор служит основным методом обнаружения костных опухолей.
Определение костных инфекций. МРТ обладает высокой специфичностью для определения костных инфекций, что связано с изменением сигнала от костного мозга. Остеомиелит не выявляется на простой рентгенограмме, пока разрушение не охватит 30-40% кости. Таким образом, МРТ — метод выбора при ранней диагностике остеомиелита. Как показали небольшие исследования роли этого исследования в дифференциальной диагностике остеомиелита и невропатической артропатии, результаты применения этой техники вариабельны. Дифференциальная диагностика этих заболеваний чрезвычайно затруднена при использовании других методов визуализации.
Диагностика грыжи межпозвонкового диска. МРТ выполняют после обычной рентгенографии. При подозрении на грыжу межпозвонкового диска это наилучший метод исследования позвоночника и его структур, особенно у молодых пациентов, поскольку риск ионизирующего излучения отсутствует.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.
Локализация мышечных аномалий, включая отек, связанный с воспалением при воспалительном заболевании мышц. Метод применяют при оценке мышечной патологии для определения потенциальных разрывов и ушибов. Кроме того, вследствие изменения сигнала во время мышечной активности метод позволяет исследовать активность различных мышц во время движения в суставе. При воспалительных миопатиях (полимиозит, дерматомиозит, миозит с включениями) МРТ выявляет характерный (хотя и не диагностический) отек; помогает определить участки биопсии и оценить активность заболевания.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.