Глава 12. Микрофлора организма человека
Взаимоотношения микробов и макроорганизма
В отличие от свободноживущих микробов, которые адаптировались к условиям существования на неживых объектах внешней среды, микробы-симбионты в процессе эволюции приспособились к условиям симбиоза (греч. simbiosis — сожительство) с организмом хозяина. Различают формы симбиоза: мутуализм, комменсализм, паразитизм.
Мутуализм (лат. mutuus — взаимный) — взаимно полезное сожительство. Например, для человека полезными симбионтами являются молочнокислые бактерии — антагонисты гнилостной микрофлоры кишечника.
Комменсализм (фр. commensal — сотрапезник) — сожительство, односторонне полезное для одного из симбионтов, не причиняющее вреда другому. Например, комменсалом человека является непатогенная кишечная амеба, питающаяся остатками пищи и не причиняющая человеку вреда.
Эти две формы симбиоза характерны для нормальной микрофлоры организма здорового человека.
Паразитизм (греч. parasites — нахлебник) — взаимоотношения, при которых микроорганизм, питаясь за счет хозяина, причиняет ему вред. К паразитам относятся микробы — возбудители инфекционных заболеваний.
Характеристика микрофлоры организма человека
Микрофлора организма человека является результатом взаимного приспособления в процессе взаимодействия микроорганизмов и хозяина. Все многообразие микробов, встречающихся в организме человека, можно условно разделить на три группы:
Транзиторная микрофлора — микробы, случайно попавшие в организм, не имеющие приспособлений для выживания в нем.
Резидентная микрофлора — микробы постоянно живущие, приспособившиеся к существованию в определенных областях организма, преимущественно полезные для него.
Условно-патогенные, способные вызвать заболевание при ослаблении сопротивляемости организма, при нарушении нормальной микрофлоры.
Организм ребенка при рождении свободен от микробов, но уже в процессе родов и в первые дни жизни микробы заселяют поверхность тела, ротовую полость, дыхательные пути, кишечник. В дальнейшем при взаимодействии микробов с организмом ребенка, в результате взаимной адаптации одни микробы будут удалены, другие приживутся. При этом для каждой области организма характерны определенные виды.
Свободны от микрофлоры кровь и внутренние органы, не сообщающиеся с внешней средой, такие как мозг, сердце, печень, селезенка и другие. В норме не имеют резидентной микробной флоры такие органы, как матка, мочевой пузырь, легкие.
Микрофлора кожи. На поверхности кожи обитают, главным образом, транзиторные микробы: сарцины, стафилококки, коринебактерии; в глубоких слоях кожи постоянным обитателем является эпидермальный стафилококк. Кожа, в особенности чистая, обладает бактерицидностью благодаря действию выделений потовых и сальных желез.
Полость рта наиболее богата по разнообразию видов бактерий, грибов, простейших, вирусов. Постоянные обитатели способны к адгезии — прикреплению к поверхности зубов или слизистой оболочки. Состав микрофлоры зависит от состояния организма, от состава пищи, от гигиены полости рта.
Микрофлора желудка бедна. Несмотря на то, что несколько раз и день в желудок попадает большое количество микробов, многие из них
погибают иод действием желудочного сока. Могут встречаться в небольшом количестве сарцины, дрожжи. При пониженной кислотности желудочного сока число микробов возрастает.
Микрофлора тонкой кишки небогата вследствие бактерицидных свойств кишечного секрета.
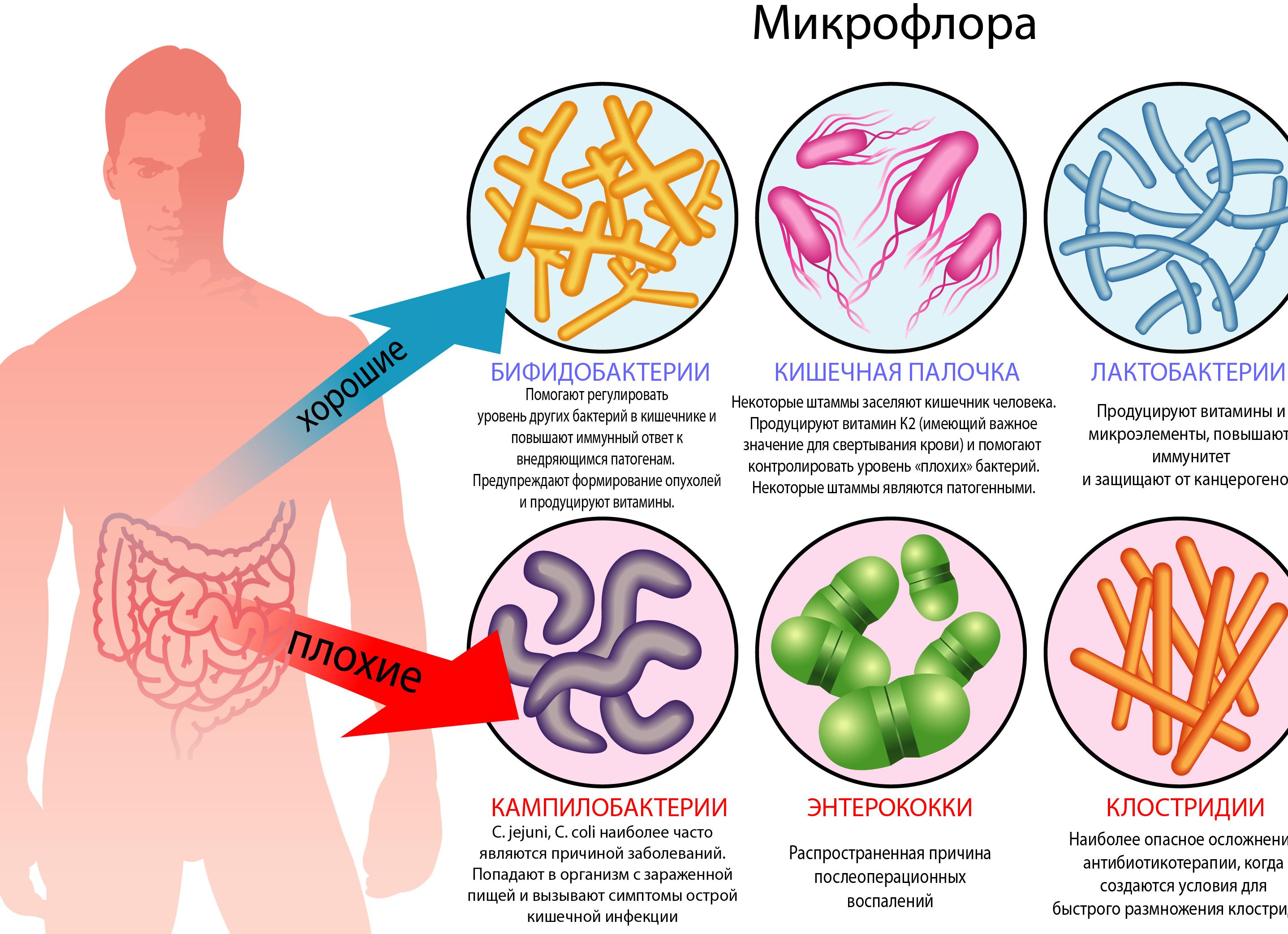
Микрофлора толстой кишки наиболее обильна по количеству микробов. Состав ее формируется в течение первых месяцев жизни и зависит от способа вскармливания. Вскоре после рождения у грудных детей, питающихся молоком матери, формируется стабильная кишечная микрофлора, состоящая, в основном, из анаэробных неспоровых грам-положительных Bacterium bifidum и факультативно-анаэробных молочнокислых грамположительных Bacterium acidophilum. Эта бифидум-флора является основой микрофлоры толстой кишки здоровых детей первых месяцев жизни. В этом возрасте такие обычные для взрослых бактерии, как кишечная палочка, могут вызвать патологический процесс. Поэтому даже лечебные препараты, содержащие живые кишечные палочки (колибактерин, бифпкол) назначаются только после 6-месячного возраста.
У детей, вскармливаемых искусственно, в кишечной флоре, кроме молочнокислых бактерий, встречаются кишечные палочки, стафилококки, энтерококки, другие микробы, и у таких детей чаще возникают кишечные заболевания.
У более старших детей и у взрослых в кишечной микрофлоре также преобладают анаэробы: грамположительные бифидумбактерии и грамотрицательные анаэробные бактероиды. На них приходится 96-99% всей микрофлоры. От 1 до 4% составляют факультативные анаэробы — кишечные палочки, энтерококки, лактобактерии; на долю остаточной микрофлоры — стафилококков, протея, дрожжей, клостридий -приходится менее 1%.
Микрофлора толстой кишки, в основном, является полезной для человека. Бактерии, тесно связанные со слизистой оболочкой благодаря адгезии (главным образом, бифидо- и лактобактерии), образуют на ее поверхности биологическую пленку, препятствующую размножению и проникновению патогенных микробов. Кроме того, микробная флора является антагонистом гнилостной микрофлоры, а также играет роль в водно-солевом обмене, в превращении пищеварительных ферментов, в продукции витаминов.
Микрофлора дыхательных путей. Микроорганизмы, содержащиеся во вдыхаемом воздухе, большей частью погибают в полости носа. Постоянными обитателями здесь являются микрококки, стафилококки, дифтероиды, нейссерии. Трахея и бронхи свободны от постоянной микрофлоры.
Микрофлора конъюнктивы глаза, благодаря бактерицидному действию лизоцима очень бедна. В небольшом количестве встречаются Corynebacterium xerosis, стафилококки.
Микрофлора мочеполовой системы. В нижней части мочеиспуска-
тельного канала встречаются бактероиды, коринебактерии, микобактерии, кишечные палочки. На наружных половых органах обнаруживаются микобактерии смегмы, сходные по морфологии с палочками туберкулеза, и непатогенные трепонемы, которые следует отличать от возбудителя сифилиса.
Микрофлора влагалища у новорожденных девочек состоит из молочнокислых бактерий, полученных от матери в момент рождения. У девочек до периода полового созревания микрофлора влагалища непостоянна (в основном, это кокки) и во многом зависит от гигиенических навыков ребенка. С наступлением половой зрелости создаются благоприятные условия для развития грамположительной молочно-кислой бактерии, так называемой палочки Додерлейна. Наличие этой палочки препятствует размножению других микробов. Поэтому следует осторожно использовать антибактериальные средства, к которым чувствительны молочнокислые бактерии.
Различают четыре степени чистоты влагалищного секрета: I степень — реакция среды кислая, в мазке — палочки Додерлейна, клетки плоского эпителия; II степень — реакция близка к нейтральной, в мазке палочки Додерлейна, клетки плоского эпителия, небольшое количество других микробов; III степень — реакция слабощелочная, в мазке палочек Додерлейна мало, преобладают кокки, много лейкоцитов; IV степень — палочек Додерлейна нет, много лейкоцитов, кокков, палочек. Неблагоприятное действие на микрофлору влагалища оказывают воспалительные процессы, аборт, нарушение гормонального состояния (диабет). Во время беременности гормональная перестройка способствует нормализации влагалищной микрофлоры, развитию молочнокислых бактерий, с которыми встречается новорожденный в процессе родов.
Значение микрофлоры организма человека Дисбактериоз
И.И. Мечников еще в 1907-1908 годах высказал предположение, что микрофлора организма может быть для человека полезной, вредной или безразличной. Как правило, при физиологических условиях, в местах обычного своего обитания, микроорганизмы оказывают положительное действие. Они обладают антагонистическими свойствами по отношению к патогенным микробам; способствуют созреванию иммунной системы; способствуют пищеварению; синтезируют некоторые витамины.
В то же время при попадании микробов в необычное место обитания возможно развитие воспалительного процесса, например, перитонита при ранении в живот и повреждении кишечника. Кроме того, кишечные микроорганизмы продуцируют вредные для человека продукты гниения. И, наконец, в процессе эволюционного развития происходит отщепление патогенных вариантов бактерий, например, Е. coli.
Дисбактериоз — это нарушение количественного и качественного
состава нормальной микрофлоры. Причинами дисбактериоза могут быть:
— кишечные заболевания, например дизентерия;
— заболевания иной локализации;
— длительное применение антибиотиков и антисептиков, которые угнетают развитие одних видов микробов и не влияют на другие; в результате наступает бесконкурентное размножение стафилококков, протея, грибов Candida;
— снижение иммунитета, вызванное облучением, лечением иммунодепрессантами.
Чаще всего в клинической практике сталкиваются с дисбактериозом кишечника.
Диагноз дисбактериоза устанавливается бактериологическими исследованиями, путем посевов на питательные среды и определения количественных соотношений разных видов микробов.
Дисбактериоз проявляется клинически примерно в половине случаев, в виде кишечных расстройств Нормальная микрофлора кишечника, нарушенная из-за лечения антибиотиками, восстанавливается обычно в течение месяца после прекращения лечения.
Для предотвращения и устранения дисбактериоза применяется бак-териотерапия с помощью биологических бактериальных препаратов (ББП), в отношении которых применяются также термины: пробио-тики, эубиотики. ББП содержат живые культуры бактерий: кишечной палочки, бифидобактерий, лактобактерий.
Колибактерин содержит живые Е. coli штамма М-17 — антагониста патогенных энтеробактерий.
Бифидумбакгерин содержит живые бифидумбактерии.
Бификол — сочетание колибактерина и бифидумбактерина
Лактобактерин — живые молочнокислые бактерии.
Препараты выпускаются в лиофилизированном виде, для применения per os или в клизмах. Эффект их состоит в приживлении в кишечнике и замещении нормальной микрофлоры до ее восстановления.
Детям до 6-месячного возраста назначают препараты, не содержащие кишечную палочку. Взрослым же, при нарушении состава аэробных бактерий назначаются колисодсржащие препараты, при нарушении состава аэробных и анаэробных бактерий — бификол. При наличии язвенного процесса кишечника не назначаются колисодержащие препараты.
ББП применяются также в виде вагинальных суппозиториев и гам-ионов — при нарушении вагинальной микрофлоры.
Следует иметь в виду, что бактерии, входящие в состав ББП, чувствительны к определенным антибиотикам и не могут применяться в сочетании с ними. Относительно более устойчивы лактобактерий.
Для нормализации микрофлоры кишечника применяются также бифидогенные средства, благоприятствующие размножению собственных бифидобактерий. К таким препаратам относится лактулоза.
Глава 12. Микрофлора организма человека
Лекция 9 Микрофлора организма человека
Микрофлора организма человека. Дисбактериоз
Нормальная микрофлора организма человека. Это микроорганизмы, более или менее часто выделяемые из организма здорового человека. Провести четкую границу между сапрофитными и патогенными микроорганизмами невозможно. Например, менингококки и пневмококки выделяются в 10% от здоровых лиц, для них это нормальная микрофлора, а для остальных 90% они вызывают заболевание. Этот феномен связан с состоянием защитных факторов организма человека. Очень мало микроорганизмов (менее 1000 на 1 г слизистой оболочки) в легких, желудке, двенадцатиперстной кишке, мочевом пузыре, матке.
Ротовая полость. В слюне большой набор антимикробных веществ (лизоцим, интерфероны, лизины), но в ротовой полости достаточно укромных мест, где можно укрыться бактериям и врусам: десневые карманы, межзубные щели, зубная бляшка. В состав постоянной, аутохтонной микрофлоры входят стрептококки (30-60%), например, Str. mitior обитает на эпителии щек, Str. salivarius – на сосочках языка, Str.sanguis и Str.mutans – на поверхности зубов. В менее аэрируемых участках находятся анаэробы: бактероиды, фузобактерии, вейлонеллы, актиномицеты, спирохеты (Leptospira, Borrelia, Treponema), микоплазмы (M.orale, M.salivarium), простейшие (Entamoeba buccalis, Ent.dentalis, Trichomonas buccalis и др.).
У новорожденных микрофлора попадает в ротовую полость при прохождении по родовым путям. Это лактобациллы, энтеробактерии, коринебактерии, стафилококки, микрококки, но на 2-7 сутки она замещается микрофлорой матери и обслуживающего персонала.
Кожа. На коже обитают микроорганизмы, устойчивые к кислоте сального секрета и пота. ЭтоStaph.epidermidis, микрококки, сарцины, аэробные и анаэробные дифтероиды и транзиторные виды: золотистый стафилококк, α- и β-гемолитические стрептококки. Содержание микроорганизмов на 1 см2– 103-104мт. до 106на участках с повышенной влажностью.
Дыхательная система.Верхние дыхательные пути приспособлены для осаждения бактерий. Там находятся зеленящие и негемолитические стрептококки, непатогенные нейссерии, стафилококки и энтеробактерии. В носоглотке – менингококки, патогенные стрептококки, бордетеллы и др. У новорожденных дыхательная система стерильна, колонизация наступает на 2-3 сутки.
Мочеполовая система. Верхние отделы почти стерильны, в нижних находятся эпидермальный стафилококк, негемолитические стрептококки, дифтероиды, грибы родаCandida,Mycobacteriumsmegmatis, у беременныхStr.agalactiae.
ЖКТ. Пищеварительный тракт представляет собой открытую систему, посредством которой осуществляется контакт макроорганизма с внешней средой и присутствующими в ней микробами. Площадь поверхности слизистой оболочки (СО) кишечника, контактирующей с микроорганизмами, достаточно велика, так, площадь внутренней поверхности тонкого кишечника составляет ~ 120 м2.
В верхних отделах микроорганизмов очень мало. Количество ее не превышает 103-104мт на 1 г СО.
В желудкеиз-за большого содержания соляной кислоты и пепсина обитают микроорганизмы, устойчивые к кислоте: стрептококки, лактобактерии, энтеробактерии, грибы родаCandida, эпидермальный стафилококк и в 10-15%Helicobacterpylori, имеющий отношение к возникновению гастрита и язвенной болезни.
В двенадцатиперстной и тощей кишке бактерий также не много. В нижнем отделе тонкой, а главным образом в толстой кишке – микрофлора представлена достаточно обильно.
Биомасса микробов, заселяющих кишечник, составляет 2,5-3 кг и включает до 450-500 видов бактерий. Соотношение биомассы анаэробов и аэробов ~ 1000:1. Нормальная микрофлора на 92-95% состоит из строго анаэробных видов, а все аэробы, факультативные анаэробы составляют 1-5%. Количественные соотношения между микробными популяциями характеризуются определенной стабильностью.
Вся микрофлора кишечника подразделяется на: 1) облигатную, постоянно обитающую и играющую важную роль в метаболических процессах и защите организма хозяина от инфекции; 2)факультативную, это бактерии, достаточно часто встречающиеся у здоровых людей, но являющиеся условно-патогенными, которые могут быть причиной заболевания при снижении резистентности организма; 3)транзиторную, это случайно попавшие в кишечник бактерии, которые не способны к длительному пребыванию в макроорганизме.
Основные представители нормальной микрофлоры кишечника человека:
Бифидобактерии – анаэробные Г+ палочки с раздвоением на конце. Входят в семействоActinomycetaceae, различают 11 видов. Составляют 85-98% от всей микрофлоры кишечника. В 1 г фекалий содержится 109-1010и более микробных клеток (колониеобразующих единиц – КОЕ). Бифидобактерии обладают высокой антагонистической активностью по отношению к патогенным бактериям. Это связано с выделением большого количества кислых продуктов, лизоцима, бактериоцинов, спиртов. Бифидобактерии препятствуют проникновению микробов в верхние отделы ЖКТ и другие внутренние органы. Молочная и уксусная кислоты способствуют усилению всасывания ионовCa,Fe, витаминаD. Они синтезируют аминокислоты, белки, витамина В, К, тиамин, рибофлавин, никотиновую, пантотеновую, фолиевую кислоты, пиридоксин, цианкобаламин, которые всасываются в кишечнике. Они являются иммуностимулятором местного иммунитета (SIgA). Доминирующее положение в микробном пейзаже кишечника бифидофлора занимает к 5-8 дню после рождения у здоровых новорожденных детей.
Лактобактерии – анаэробные Г+ палочки одиночные или в виде коротких цепочек. Относятся к семействуLactobacillaceae, насчитывают 25 видов (L.fermentum,L.acidophilusи др.). Лактофлора формируется уже через несколько дней после рождения и у грудных детей она составляет от 107до 108КОЕ/г. У взрослых здоровых уровень лактобактерий составляет 107–109КОЕ/г. Лактобациллы подавляют гнилостные и гноеродные бактерии. Антибактериальная активность лактобактерий связана с выработкой ими в процессе брожения молочной кислоты, бактериоцинов, лизоцима, спирта.
Бактероиды –анаэробные Г– палочки, относятся к семействуBacteroidaceae(B.fragilisтиповой вид), относят к облигатной микрофлоре. В 1 гр. кишечного содержимого у здоровых людей уровень составляет 107-109КОЕ/г. Бактероиды участвуют в ферментативном переваривании белков, углеводов, жиров, растворяют клетчатку, стимулируют перистальтику кишечника, оптимизируют эвакуацию кишечного содержимого. Некоторые виды в сочетании с другими патогенными анаэробами могут вызвать эндогенный инфекционный процесс.
Пептококки и пептострептококкианаэробные стафилококки и стрептококки. В норме их уровень в кишечнике человека достигает 105–106КОЕ/г. Они могут быть патогенными для человека, вызывая гнойные инфекции при попадании в несвойственные им места обитания. Их обнаруживают в ассоциации с другими микроорганизмами при аппендиците, кариесе зубов.
Эшерихии –аэробный представитель облигатной микрофлоры. Их количество в норме у здорового человека в фекалиях 106-108КОЕ/г. что составляет 0,01% от общего количества наиболее важных представителей нормальной микрофлоры. Некоторые штаммы могут продуцировать витамин К, колицины, тормозящие рост энтеропатогенных бактерий. Эшерихии вызывают постоянное антигенное раздражение систем местного иммунитета, поддерживают иммунитет в физиологически активном состоянии, индуцируют в кишечнике синтез иммуноглобулинов, способных взаимодействовать с патогенными микроорганизмами и препятствовать их проникновению в СО стенки кишки. Процент энтеропатогенных штаммов кишечных палочек в испражнениях здоровых людей составляет 9-32%. Патогенные варианты кишечной палочки могут вызвать колиэнтериты, холероподобные и дизентериеподобные заболевания. Нередки случаи, когда кишечная палочка в ассоциации со стафилококком или другими условно-патогенными микроорганизмами является причиной внутрибольничных инфекций в хирургических, гинекологических клиниках и в отделениях для новорожденных. Дети, находящиеся на искусственном вскармливании, более восприимчивы к колиэнтеритам, которые зачастую обусловлены эндогенными эшерихиями.
Другие представители семейства кишечных бактерий: клебсиеллы, протеи, цитробактеры, энтеробактеры, серрации и др. являются условно-патогенными микроорганизмами. Они могут входить в состав факультативной микрофлоры кишечника в количестве, не превышающем 104КОЕ/г. Снижение иммунологической резистентности организма человека, антибиотикотерапия и др. факторы способствуют реализации патогенных свойств этих микроорганизмов, что приводит к развитию диарейного и других синдромов, связанных с нарушениями микрофлоры.
Стафилококки – присутствуют практически во всех отделах ЖКТ. Они могут входить в состав факультативной флоры кишечника в количестве, не превышающим 103-104КОЕ/г. Патогенные стафилококки, обладающие гемолитической, плазмокоагулирующей активностью, присутствуют в кишечнике здоровых людей, не вызывая формирования патологических процессов до тех пор, пока в результате каких-либо воздействий не снизится резистентность макроорганизма. Развитие стафилококковых инфекций возможно и в случае передачи этих бактерий от здоровых носителей людям со сниженной резистентностью от матери ребенку, от медицинского персонала больным. Стафилококки могут быть причиной воспалительных заболеваний пищеварительного тракта, септических процессов, пищевых отравлений.
Стрептококки – входят в состав факультативной флоры и выявляются в кишечнике здоровых людей в количестве 105-107КОЕ/г. Непатогенные кишечные стрептококки – энтерококки обладают антагонистической активностью по отношению к болезнетворным микроорганизмам, стимулируют выработку иммуноглобулинов.S.faecium, например, применяют в качестве бактерийного препарата с целью иммуностимуляции и повышения резистентности макроорганизма к инфекции (Биофллрин, Бифиформ).
Патогенные стрептококки могут вызывать подострые и хронические эндокардиты, заболевания мочеполовых органов, поражения кишечника, сепсис, раневые инфекции, пищевые токсикоинфекции.
Клостриди– анаэробные Г+ спорообразующие палочки, относятся к факультативной нормальной микрофлоре кишечника. Обнаруживаются в количестве 103-105КОЕ/г. При расщеплении белков пищи могут образовывать токсические продукты. При снижении резистентности организма они могут быть причиной эндогенной инфекции.
Бациллы– аэробные спорообразующие бактерии, относятся к факультативной микрофлоре кишечника. Их количество в норме – 103-104КОЕ/г. При увеличении их количества или в случае их размножения в несвойственных для них местах в организме могут развиться гнойно-септические заболевания.
Дрожжеподобные грибы родаCandida– факультативные аэробные Г+ крупные овальные клетки встречаются в количестве не более 103КОЕ/г.
В небольшом количестве присутствуют также неферментирующие Г- энтеробактерии, Г+ неправильной формы анаэробные эубактерии (109-1010).
Дисбиоз илидисбактериозили микроэкологические нарушения. Это изменения качественного и количественного состава симбиотической микрофлоры кишечника, возникающие под воздействием различных причин. Дисбактериоз характеризуется исчезновением или снижением числа облигатных ее представителей с одной стороны и увеличением количества условно-патогенных микробов (энтеробактерий, стафилококков, грибов родаCandidaи др.), которые в норме встречаются в незначительных количествах. В итоге такие дисбиозные микробные ассоциации не в состоянии выполнить защитные и физиологические функции кишечника. Главным образом нарушается уровень анаэробов в том числе бифидо- и лактобактерий, пропионо- и эубактерий.
Дисбактериозы самостоятельной нозологической формой заболевания не является из-за отсутствия специфического возбудителя и типичной периодичности процесса, представляя собой совокупность синдромных проявлений, объединенных рядом причинно-следственных связей.
Дисбактериоз кишечника — это клинико-лабораторный синдром, возникающий при ряде заболеваний и клинических ситуаций, характеризующийся симптомами поражения кишечника, изменением качественного и/или количественного состава нормальной микрофлоры, а также транслокацией ее различных видов в несвойственные биотопы и их избыточным ростом.
К основным этиологическим факторам дисбактериозов кишечника относятся: экстремальные воздействия стрессовые ситуации, промышленные отходы, загрязняющие окружающую среду (воздух, почву, воду), воздействия радиоактивных веществ, антибиотики, резкая смена климата и географических регионов проживания, иммунодефицитные состояния, заболевания ЖКТ инфекционной и неинфекционной природы, злокачественные новообразования, анатомо-физиологические нарушения в кишечнике и другие. Развитие дисбактериозов кишечника приводит к отягощению течения основного заболевания и ухудшает его прогноз и исход. В ряде случаев дисбактериозы кишечника, развиваясь вторично, становятся затем доминирующим в формировании патологического состояния человека и могут явиться в последующем причиной самостоятельного заболевания человека.
Степени дисбактериозов (В.М.Бондаренко)
I степень — снижение количественного содержания бифидобактерий и/или лактобактерий, снижение или повышение эшерихий на 1-2 порядка логарифма;
II степень – повышение содержания гемолитических эшерихий или других условнопатогенных микробов до концентрации 105 -107 КОЕ/г или обнаружение ассоциаций УПМ в концентрации 104-105 КОЕ/г;
III степень – обильный рост ассоциаций микробов в концентрации -106-107 КОЕ/г и выше.
Классификация дисбактериозов (Куваева, Ладодо)
1 степень(латентная, компенсированная форма) проявляется незначительными изменениями в аэробной части микробиоценоза (увеличение или уменьшение количества эшерихий). Бифидо- и лактофлора не изменена или снижена на 1-2 порядка. Как правило, начальная фаза не вызывает дисфункций кишечника и возникает как реакция организма практически здорового человека на воздействие неблагоприятных факторов, например нарушение режима питания и др. В этой фазе возможно вегетирование в кишечнике незначительного количества отдельных представителей условно-патогенной флоры.
2 степень(субкомпенсированная форма) характеризуется выраженным дефицитом бифидобактерий на фоне нормального или сниженного количества лактобацилл или сниженной их кислотообразующей активности, дисбалансом в количестве и качестве кишечных палочек, среди которых нарастает доля лактозонегативных или цитрат-ассимилирующих вариантов. При этом на фоне дефицита защитных компонентов кишечного микробиоценоза происходит размножение либо плазмокоагулирующих стафилококков, либо протеев, либо грибов родаCandida, но это вегетирование чаще транзиторное, чем постоянное.
3 степень– фаза агрессии аэробной флоры характеризуется отчетливым нарастанием содержания агрессивных микроорганизмов; при этом в ассоциации увеличиваются количество золотистых стафилококков, протея, гемолитических энтерококков, наблюдается замещение нормальных эшерихий бактериями родовKlebsiella,Enterobacter,Citrobacterи др. Уровень бифидо- и лактобактерий значительно снижается.
Эта фаза дисбактериоза проявляется дисфункциями кишечника с расстройствами моторики, секреции ферментов и всасывания. У больных отмечается учащенный разжиженный стул, часто зеленого цвета, снижение аппетита, ухудшение самочувствия.
4 степень – фаза ассоциированного дисбиоза, характеризуется глубоким разбалансированием кишечного микробиоценоза с изменением количественных соотношений основных групп микроорганизмов, изменением их биологических свойств, накоплением токсических метаболитов. При этом бифидофлора отсутствует, количество лактобактерий значительно снижено, изменено содержание кишечной палочки (снижение или увеличение), характерно вегетирование энтеропатогенных серотипов кишечной палочки, сальмонелл, шигелл, клостридий, т.е. не характерных для здорового человека видов условно-патогенных микроорганизмов в ассоциациях.
Помимо дисфункции ЖКТ это может привести к деструктивным изменениям кишечной стенки, бактериемии и сепсису, поскольку снижается общая и местная сопротивляемость организма и реализуется патогенное действие условно-патогенных микроорганизмов. У больных отмечается частый стул с примесью слизи, зелени, иногда крови, резким гнилостным или кислым запахом. Снижается аппетит, уменьшается масса тела, кожные покровы бледные.
Дисбактериоз формируется у большинства больных острыми кишечными инфекциями в связи с влиянием патогенных микроорганизмов на нормофлору, изменением экологии кишечника, использованием этиотропных (антибактериальных) препаратов, ингибирующих не только патогенные, но и нормофлору кишечника. Развитию дисбактериоза способствуют стрессы, эндокринные нарушения, ионизирующая радиация, нарушение питания. Дисбактериозы и вторичные иммунодефицитные состояния формируются в условиях возрастающего экологически вредного воздействия окружающей среды на организм человека.
Диагностика дисбактериоза кишечника
-
Клинические признаки
-
Исследование микрофлоры в биоптате тощей кишки при эндоскопическом исследовании – наиболее точный метод, но технически трудно выполним.
-
Определение состава фекальной микрофлоры – наиболее доступный метод, но менее точный, т.к. отражает состав микрофлоры дистального отдела кишечника.
Пути коррекции дисбактериоза кишечника
-
Целенаправленное воздействие на микрофлору с селективным уничтожением нежелательных микроорганизмов бактериофагами или в крайнем случае антибиотиками.
-
Заселение кишечника недостающими представителями флоры – препараты живых бифидобактерий, лактобактерий, колибактерий (бифидумбактерин, лактобактерин, колибактерин, бификол, бифиформ), биокефир, бифидок.
-
Общее воздействие на микрофлору с целью создания таких условий в кишечнике, которые были бы неблагоприятны для нежелательных микроорганизмов, но благоприятствовали заселению недостающими. Введение в кишечник микроорганизмов с высокой антагонистической активностью к патогенной и условно-патогенной микрофлоре, но в норме они не встречаются в кишечнике здорового человека. Бактисубтил (Bac.subtillisIP-5823), энтерол (Saccharomycesbulardii), применяется чаще в сочетании с бифидобактериями и лактобактериями. Бактисубтил и энтерол выводятся через 24-72 часа после окончания применения.
-
Ферментативные препараты – Панцитрат, мезимфорте и др.
По данным Е.П. Ковалева и соавт. (1999) для коррекции нарушенного микробиоценоза (или дисбактериозов) применяют препараты-пробиотики, состоящие из живых микроорганизмов или продуктов микробного происхождения, проявляющие свой профилактирующий или лечебный эффекты через регуляцию нормальной микрофлоры хозяина.
Существующие в настоящее время препараты-пробиотики можно подразделить, по их мнению, на несколько групп:
-
Монокомпонентные, содержащие живые бактерии, относящиеся к представителям нормальных симбионтов (эшерихии, бифидобактерии, лактобактерии, пропионовокислые бактерии и др.) или самоэлиминирующие антагонисты (Bacillus subtilis, B.licheniformis, Saccharomyces bulardii). К указанным препаратам относятся колибактерин, бифидумбактерин, лактобактерин, энтерол, бактисубтил (фланивин), биоспорин, споробактерин, бактиспорин;
-
Поликомпонентные – бифилонг (Bifidobacterium bifidum и B.longum), ацилакт (Lactobacillus acidophilus – 3 разных штамма), аципол (L.acidophilus и полисахарид кефирных грибков), примадофилюс, линекс (L.acidophilus, B.bifidum, Enterococcus faecalis), биоспорин (B.subtilis, B.licheniformis);
-
Комбинированные – кипацид, содержащий L.acidophilus и комплексный иммуноглобулин, бифилиз, включающий B.bifidum и лизоцим, бифидумбактерин-форте, состоящий из бифидобактерий, адсорбированных на активированном угле и др.
-
Рекомбинантные, или генно-инженерные – субалин, представляющий собой штамм B.subtilis, несущий клонированные гены, контролирующие синтез альфа-интерферона.
В.М. Бондаренко, Э.И. Рубакова, В.А. Лаврова (1998) установили лечебно-профилактическое действие кисломолочных продуктов, получаемых с помощью бактерий рода Lactobacillus, известно еще со времен народной медицины. В настоящее время известно значительное количество препаратов-пробиотиков, включающих в свой состав те или иные штаммы L.acidophilus, L.plantarum, L.fermentum, L.casei и др. В последние годы интенсивно изучаются штаммы-продуценты бактериоцидных веществ, относящиеся к видам L.curvatus, L.gasseri, L.delbrueckii, L.casei pseudoplantarum, L.plantarum и др. С использованием разных видов лактобактерий, в частности L.acidophilus, L.delbrueckii L.yoghurti, H.Gourama et al., (1997) разработали продукты функционального питания, лечебно-профилактический эффект которых связан прежде всего с подавлением молочнокислыми бактериями патогенных и условно-патогенных микроорганизмов, включая ингибирование биосинтеза афлатоксина Aspergillus flavus, индуцирующего развитие гепатокарциномы.
Препараты, изготовленные из антагонистически активных штаммов лактобактерий, показали эффективность при терапии сальмонеллезов, шигеллезов, листериоза, энтерококкоза,и криптоспоридиоза и ротавирусного гастроэнтерита. Показана взаимозависимость положительного лечебного эффекта со специфическим иммунным ответом: увеличение специфических антител-секретирующих клеток в кишечнике и повышение уровня сывороточных иммуноглобулинов класса А.
Бифидобактерии и лактобациллы и их метаболиты обладают антимутагенным и антиканцерогенным действием, в частности, обусловленным продукцией органических кислот, особенно ацетата и бутирата.
Нормальная микрофлора организма человека и её функции. Дисбиозы. Пробиотики
Организм человека заселен (колонизирован) более чем 500 видов микроорганизмов, составляющих нормальную микрофлору человека, находящихся в состоянии равновесия (эубиоза) друг с другом и организмом человека. Микрофлора представляет собой стабильное сообщество микроорганизмов, т.е. микробиоценоз. Она колонизирует поверхность тела и полости, сообщающиеся с окружающей средой. Место обитания сообщества микроорганизмов называется биотопом. В норме микроорганизмы отсутствуют в легких и матке. Различают нормальную микрофлору кожи, слизистых оболочек рта, верхних дыхательных путей, пищеварительного тракта и мочеполовой системы. Среди нормальной микрофлоры выделяют резидентную и транзиторную микрофлору. Резидентная (постоянная) облигатная микрофлора представлена микроорганизмами, постоянно присутствующими в организме. Транзиторная (непостоянная) микрофлора не способна к длительному существованию в организме. Микрофлора кожи имеет большое значение в распространении микроорганизмов в воздухе. На коже и в ее более глубоких слоях (волосяные мешочки, просветы сальных и потовых желез) анаэробов в 3—10 раз больше, чем аэробов. Кожу колонизируют пропионибактерии, коринеформные бактерии, стафилококки, стрептококки, дрожжи Pityrosporum, дрожжеподобные грибы Candida, редко микрококки, Мус. fortuitum. На 1 см2 кожи приходится менее 80 000 микроорганизмов. В норме это количество не увеличивается в результате действия бактерицидных стерилизующих факторов кожи. В верхние дыхательные пути попадают пылевые частицы, нагруженные микроорганизмами, большая часть которых задерживается в носо- и ротоглотке. Здесь растут бактероиды, коринеформные бактерии, гемофильные палочки, пептококки, лактобактерии, стафилококки, стрептококки, непатогенные нейссерии и др. Трахея и бронхи обычно стерильны. Микрофлора пищеварительного тракта является наиболее представительной по своему качественному и количественному составу. При этом микроорганизмы свободно обитают в полости пищеварительного тракта, а также колонизируют слизистые оболочки. В полости рта обитают актиномицеты, бактероиды, бифидобактерии, эубактерии, фузобактерии, лактобактерии, гемофильные палочки, лептотрихии, нейссерии, спирохеты, стрептококки, стафилококки, вейлонеллы и др. Обнаруживаются также грибы рода Candida и простейшие. Ассоцианты нормальной микрофлоры и продукты их жизнедеятельности образуют зубной налет.
Микрофлора желудка представлена лактобациллами и дрожжами, единичными грамотрицательными бактериями. Она несколько беднее, чем, например, кишечника, так как желудочный сок имеет низкое значение рН, неблагоприятное для жизни многих микроорганизмов. При гастритах, язвенной болезни желудка обнаруживаются изогнутые формы бактерий — Helicobacterpylori, которые являются этиологическими факторами патологического процесса.
В тонкой кишке микроорганизмов больше, чем в желудке; здесь обнаруживаются бифидобактерии, клостридии, эубактерии, лактобациллы, анаэробные кокки. Наибольшее количество микроорганизмов накапливается в толстой кишке. В 1 г фекалий содержится до 250 млрд. микробных клеток. Около 95 % всех видов микроорганизмов составляют анаэробы. Основными представителями микрофлоры толстой кишки являются: грамположительные анаэробные палочки (бифидобактерии, лактобациллы, эубактерии); грамположительные спорообразующие анаэробные палочки (клостридии, перфрингенс и др.); энтерококки; грамотрицательные анаэробные палочки (бактероиды); грамотрицательные факультативно-анаэробные палочки (кишечные палочки и сходные с ними бактерии. Микрофлора толстой кишки — своеобразный экстракорпоральный орган. Она является антагонистом гнилостной микрофлоры, так как продуцирует молочную, уксусную кислоты, антибиотики и др. Известна ее роль в водно-солевом обмене, регуляции газового состава кишечника, обмене белков, углеводов, жирных кислот, холестерина и нуклеиновых кислот, а также продукции биологически активных соединений — антибиотиков, витаминов, токсинов и др. Морфокинетическая роль микрофлоры заключается в ее участии в развитии органов и систем организма; она принимает участие также в физиологическом воспалении слизистой оболочки и смене эпителия, переваривании и детоксикации экзогенных субстратов и метаболитов, что сравнимо с функцией печени. Нормальная микрофлора выполняет, кроме того, антимутагенную роль, разрушая канцерогенные вещества. Пристеночная микрофлора кишечника колонизирует слизистую оболочку в виде микроколоний, образуя своеобразную биологическую пленку, состоящую из микробных тел и экзополисахаридного матрикса. Экзополисахариды микроорганизмов, называемые гликокаликсом, защищают микробные клетки от разнообразных физико-химических и биологических воздействий. Слизистая оболочка кишечника также находится под защитой биологической пленки. Важнейшей функцией нормальной микрофлоры кишечника является ее участие в колонизационной резистентности, под которой понимают совокупность защитных факторов организма и конкурентных, антагонистических и других особенностей анаэробов кишечника, придающих стабильность микрофлоре и предотвращающих колонизацию слизистых оболочек посторонними микроорганизмами. Нормальная микрофлора влагалища включает бактероиды, лактобактерии, пептострептококки и клостридии.
Представители нормальной микрофлоры при снижении сопротивляемости организма могут вызвать гнойно-воспалительные процессы, т.е. нормальная микрофлора может стать источником аутоинфекции, или эндогенной инфекции. Она также является источником генов, например генов лекарственной устойчивости к антибиотикам.
Дисбиозы. Дисбактериозы. Препараты для восстановления нормальной микрофлоры: пробиотики, эубиотики. Состояние эубиоза — динамического равновесия нормальной микрофлоры и организма человека — может нарушаться под влиянием факторов окружающей среды, стрессовых воздействий, широкого и бесконтрольного применения антимикробных препаратов, лучевой терапии и химиотерапии, нерационального питания, оперативных вмешательств и т. д. В результате нарушается колонизационная резистентность. Аномально размножившиеся транзиторные микроорганизмы продуцируют токсичные продукты метаболизма — индол, скатол, аммиак, сероводород. Состояния, развивающиеся в результате утраты нормальных функций микрофлоры, называются дисбактериозом и дисбиозом. При дисбактериозе происходят стойкие количественные и качественные изменения бактерий, входящих в состав нормальной микрофлоры. При дисбиозе изменения происходят и среди других групп микроорганизмов (вирусов, грибов и др.). Дисбиоз и дисбактериоз могут приводить к эндогенным инфекциям. Дисбиозы классифицируют по этиологии (грибковый, стафилококковый, протейный и др.) и по локализации (дисбиоз рта, кишки, влагалища и т. д.). Изменения в составе и функциях нормальной микрофлоры сопровождаются различными нарушениями: развитием инфекций, диарей, запоров, синдрома мальабсорбции, гастритов, колитов, язвенной болезни, злокачественных новообразований, аллергий, мочекаменной болезни, гипо- и гиперхолестеринемии, гипо- и гипертензии, кариеса, артрита, поражений печени и др. Нарушения нормальной микрофлоры человека определяются следующим образом: 1. Выявление видового и количественного состава представителей микробиоценоза определенного биотопа (кишки, рта, влагалища, кожи и т. д.) — путем высева из разведений исследуемого материала или путем отпечатков, смыва на соответствующие питательные среды (среда Блаурокка — для бифидобактерий; среда МРС-2 — для лактобактерий; анаэробный кровяной агар — для бактероидов; среда Левина или Эндо — для энтеробактерий; желчно-кровяной агар — для энтерококков; кровяной агар — для стрептококков и гемофилов; мясопептонный агар с фурагином — для синегнойной палочки, среда Сабуро — для грибов и др.). 2. Определение в исследуемом материале микробных метаболитов — маркеров дисбиоза (жирных кислот, гидроксижирных кислот, жирнокислотных альдегидов, ферментов и др.). Например, обнаружение в фекалиях бета-аспартилглицина и бета-аспартиллизина свидетельствует о нарушении кишечного микробиоценоза, так как в норме эти дипептиды метаболизируются кишечной анаэробной микрофлорой. Для восстановления нормальной микрофлоры: а) проводят селективную деконтаминацию; б) назначают препараты пробиотиков (эубиотиков), полученные из лиофильно высушенных живых бактерий — представителей нормальной микрофлоры кишечника — бифидобактерий (бифидумбактерин), кишечной палочки (колибактерин), лактобактерий (лактобактерин) и др.
Пробиотики — препараты, оказывающие при приеме perosнормализирующее действие на организм человека и его микрофлору.