Лейкоциты у детей
Лейкоциты в крови норма у детей — 10 причин повышения — Доктор Екатерина Егорова 2018 Декабрь
Лейкоциты в крови норма у детей меняется. Последствия лейкоцитоза ребенка. Причины исследования лейкоцитов в крови ребенка. Диагностика — помощь ребенку.
Лейкоциты — это белые кровяные тельца, участвующие в процессах иммунной системы организма. Образуются в костном мозге, после чего вместе с кровью поступают в клетки-мишени. Имеет значение для ребенка норма лейкоцитов при беременности мамы. Именно лейкоциты передают информацию потомству в первые часы после родов.
Лейкоциты в крови норма у детей. Мнение детского врача
Лейкоциты делятся на группы:
— гранулоциты: нейтрофилы, эозинофилы, базофилы, базофилы,
— агранулоциты: моноциты и лимфоциты.
- Нейтрофилы — самая многочисленная группа лейкоцитов в крови. Роль в организме — защита от бактерий.
- Эозинофилы — против паразитов.
- Базофилы — участие в аллергических реакциях.
- Лимфоциты — синтез иммуноглобулинов, провоспалительных цитокинов, уменьшают вирусы или раковые клетки.
- Моноциты — фагоцитоз, то есть уничтожают болезнетворные микроорганизмы.
С точки зрения диагностики важно количественное и качественное изменение отдельных фракций лейкоцитов как в крови так и в моче ребенка.
Когда нужно сдавать анализы на лейкоциты ребёнку?
Лейкоциты — важный элемент в морфологии крови. Это исследование обозначается аббревиатурой WBC. Исследование количества лейкоцитов может выполняться регулярно для контрольных анализов детей. Существуют особые показания для исследования лейкоцитов в крови у ребенка:
- лихорадка неизвестной этиологии
- распознавание бактериальных и вирусных инфекций
- подозрения паразитарных инфекций
- лейкоз
- нарушения иммунитета
Исследование лейкоцитов у ребёнка – подготовка и проведение
К подготовке проведения анализа крови на уровень лейкоцитов у ребенка есть требование — исследование натощак. Время, которое должно пройти от последнего приема пищи — минимум 8 часов. За день до этого исключаем блюда, требующие продолжительное время переваривания и исключаем чрезмерную физическую активность.
Исследование уровня лейкоцитов выполняется из образца венозной крови. Для определения лейкоцитов, кровь у новорожденных берется через прокол головки или пятки. У младенцев и маленьких детей берут кровь из кончика пальца. Детям в возрасте 4-5 лет можно брать кровь на анализ из локтевой вены.
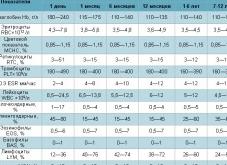
Норма лейкоцитов в крови у детей
Для правильного понимания исследования лейкоцитов у ребенка, учитывайте количество белых клеток в результатах анализов. Важно знать количество отдельных составляющих лейкоцитов у младенца и ребенка. Норма показателей детей отличается от норм лейкоцитов крови у женщин и мужчин.
Исследуя лейкоциты в крови норма у детей такова:
-
Возраст Новорожденные Младенцы до года Дети в возрасте 2-9 лет Дети в возрасте 10-17 лет Лейкоциты, (x10⁹/л) 9,1–34 6–14 4–12 4-10,5 Нейтрофилы, (x10⁹/л) 5 1,1–6,6 1,4–6,6 1,5–6,6 Лимфоциты, (x10⁹/л) 2,5–10,5 1,8–9 1-5 1-5 Моноциты, (x10⁹/л) менее 3,5 менее 3,5 ниже 1 ниже 1 Эозинофилы, (x10⁹/л) ниже 2 ниже 2 ниже 0,7 ниже 0,7 Базофилы, (x10⁹/л) менее 0,4 менее 0,4 ниже 0,1 ниже 0,1
Нормы клинического анализа крови у взрослых и детей для отдельных видов лейкоцитов тоже важны. Изменения значений и взаимных пропорций точнее устанавливают диагноз заболеваний.
Обсуждения в интернете
Лейкоциты выше нормы (лейкоцитоз) у ребенка появляются из-за увеличения любой составляющей.
Причины увеличения нейтрофилов при лейкоцитозе:
- Бактериальная инфекция
- Грибковые или протозойные инфекции
- Вирусные иинфекции
- Травмы
- Ожоги
- Послеоперационное состояние
- Рак
- Лихорадка
- Сстресс
- Интенсивные физические упражнения
Уровень лейкоцитов и базофилов (базофилия) повышается при хронической миелоидной лейкемии или других онкологических заболеваниях.
Иногда лейкоциты у ребенка повышаются с увеличением эозинофилов (эозинофилия) – в ходе аллергических реакций, паразитарных инфекций или некоторых видов рака. Отнеситесь спокойно к физиологически повышенным лейкоцитам у новорожденных и младенцев (лейкоцитоз у младенцев).
Увеличение количества лейкоцитов с лимфоцитозом, возникают у ребенка при хроническом лимфоцитарном лейкозе, инфекционном мононуклеозе, аплазии костного мозга.
А вот увеличение числа моноцитов характерно для инфекционного мононуклеоза, миелобластного лейкоза и монобластного лейкоза и в ходе гемолиза.
Переписка родителей
Снижение лейкоцитов у ребенка часто происходит с уменьшением уровня нейтрофилов и увеличением доли лимфоцитов.
Причины снижения лейкоцитов у ребенка:
- аплазия и гипоплазия костного мозга
- повреждение костного мозга лекарствами, химикатами или радиацией
- наличие некоторых видов опухолей костного мозга
- сепсис
- вирусные инфекции
- анафилактический шок
- железодефицитная анемия
Вовремя проведенное исследования крови ребенка помогает правильному диагнозу и лечению.
Норма лейкоцитов в крови у детей в таблице, низкие и повышенные значения у ребенка
Белые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса.
Общие сведения
Отвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя.
Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования.
Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии.
Виды лейкоцитов
В настоящее время принято различать 5 основных групп:
- нейтрофилы – реализуют фагоцитоз и нетоз небольших чужеродных тел, а также вырабатывают антимикробные пептиды;
- лимфоциты – способны активно синтезировать антитела, за счёт чего обеспечивается гуморальный иммунитет у человека;
- моноциты – крупнейшие клетки, способные уничтожать большие по размеру патогенные микроорганизмы и вирусы;
- эозинофилы – проникают из кровеносного русла непосредственно в место воспаления, где нейтрализуют по средствам фагоцитоза мелкие частицы. Кроме того, они принимают участие в аллергической реакции;
- базофилы – запускают механизм немедленной аллергической реакции в организме человека.
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания.
Норма лейкоцитов в крови у детей в таблице
Важно: интерпретацию любого анализа проводит только лечащий врач.
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента.
Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности.
В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
| Возраст ребёнка | Норма |
|
Лейкоциты, 109/л |
|
| До года | 6-18 |
| От 1 до 2 | 6-17 |
| От 2 до 4 | 5,4-15,7 |
| От 4 до 6 | 4,9-14,6 |
| От 6 до 10 | 4,3-14 |
| От 10 до 16 | 4,5-13,5 |
| Старше 16 | 4-11 |
|
Нейтрофилы, 109/л |
|
| До года | 1,4-8,7 |
| От 1 до 2 | 1,5-8,5 |
| От 2 до 4 | 1,6-8,7 |
| От 4 до 6 | 1,5-8,2 |
| От 6 до 10 | 1,7-8,5 |
| От 10 до 16 | 1,5-8,3 |
| Старше 16 | 1,5-7,5 |
|
Лимфоциты, 109/л |
|
| До года | 2-10 |
| От 1 до 2 | 2,5-10 |
| От 2 до 4 | 2,3-7,5 |
| От 4 до 6 | 1,3-7,5 |
| От 6 до 10 | 1,5-6,5 |
| От 10 до 16 | 1,3-5,5 |
| Старше 16 | 1-5 |
|
Моноциты, 109/л |
|
| До года | 0,05-1,3 |
| От 1 до 2 | 0,05-0,5 |
| От 2 до 4 | 0,05-0,7 |
| От 4 до 16 | 0,05-0,45 |
| Старше 16 | 0,05-0,8 |
|
Эозинофилы, 109/л |
|
| До года | 0,05-0,45 |
| От 1 до 5 | 0,02-0,35 |
| Старше 5 | 0,02-0,6 |
|
Базофилы, 109/л |
|
| Любой | 0-0,2 |
Что это значит, если у ребенка повышены лейкоциты в крови?
Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
Важно: незначительное отклонение от нормальных значений может быть результатом суточных колебаний показателей или неправильной подготовки пациента к сдаче биоматериала.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины.
Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
- проникновении инфекционного агента и развитии заболевания вирусной или бактериальной природы;
- аутоиммунных патологиях;
- развитии злокачественного новообразования с распространением метастаз.
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов.
Расшифровка лейкоцитарной формулы
Изменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией.
Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг.
Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток.
Моноциты повышаются при:
- остром инфекционном процессе вирусной этиологии;
- онкопатологии, которая затрагивает костный мозг и лимфатические узлы, а также желудок и яичники;
- патологиях соединительной ткани различной этиологии;
- болезни Бенье — Бёка — Шаумана – поражает преимущественно лёгочную ткань. Особенность заболевания – длительное бессимптомное течение и невозможность передачи другим людям.
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами.
Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок.
Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей
Симптомы лейкоцитоза
Лейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
- слабость и быстрая утомляемость, которая не является следствием избыточной физической или эмоциональной перегрузки;
- высокая температура тела;
- потливость;
- синяки и кровоподтёки неясной этиологии;
- жалобы на болевые ощущения отдельных участков и органов тела;
- резкое снижение аппетита и потеря веса.
Низкие лейкоциты в крови у ребенка
Родителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
- патологии в работе костного мозга, в результате чего не образуется достаточное количество клеток крови. К подобным сбоям в работе могут привести злокачественные поражения тканей или недостаток витаминов, а также макро- и микроэлементов. Кроме того, разрушение костного мозга возможно при химическом (лекарственные препараты) или ионизирующем воздействии на человека;
- хроническом вирусном гепатите;
- лейкоз – злокачественное поражение клеток крови;
- болезнь Рустицкого-Калера – злокачественные опухоли В-лимфоцитов;
- мегалобластная анемия – развивается при недостаточно содержании в организме витамина В12, следствием чего происходят сбои в работе костного мозга и нервной системы;
- анафилаксия – аллергическая реакция немедленного типа в ответ на поступление аллергического агента;
- миелодиспластический синдром, несмотря на то, что он встречается крайне редко у детей, тем не менее, исключать его из списка возможных причин недопустимо. Характерное отличие – отсутствие типичной клинической картины. Состояние характеризуется дефицитом одного или сразу нескольких видов кровяных клеток.
Подготовка к анализу
Клеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
- биоматериал сдаётся строго натощак, между последним приёмом пищи и процедурой сдачи должно пройти не менее 6 часов;
- необходимо поить малыша чистой негазированной водой. Это позволит снизить риск гемолиза в пробирке, а также значительно облегчит взятие биоматериала;
- ограничить физическое и эмоциональное перенапряжение, которое изменяет работу нервной и эндокринной системы.
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток.
Подводя итог, следует подчеркнуть, что:
- норма лейкоцитов у детей подбирается с учётом возраста;
- незначительные отклонения от референсных значений могут наблюдаться при неправильной подготовке к сдаче биоматериала для анализа;
- выявление стойкого лейкоцитоза или лейкопении требует немедленного дообследования ребёнка для установления основного заболевания, которое является основанием для развития подобного состояния.
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения
Доверьте свое здоровье профессионалам! Запишитесь на прием к лучшему врачу в Вашем городе прямо сейчас!
Записаться к врачу сейчас!
Особенности лейкоцитоза у детей: причины и симптомы, норма лейкоцитов в крови, лечение
В медицинской практике важную информацию можно получить по количеству белых клеток крови. Они помогают выявить различные заболевания у детей. В этой связи родителям не помешает знать, какое количество лейкоцитов у ребенка считается нормальным, что собой представляет лейкоцитоз, а также какие факторы могут вызывать уменьшение количества этих клеток.
Согласно медицинской терминологии, лейкоциты представляют собой вид кровяных клеток, на которые возложена функция по защите организма от разных внешних угроз. Лейкоциты отличаются неоднородным составом, который может быть представлен в детском организме следующими видами:
- Наиболее многочисленную группу лейкоцитов образуют нейтрофилы. От прочих клеток крови они отличаются тем, что имеют определенную форму на разных стадиях созревания. Эти клетки необходимы для того, чтобы противостоять бактериям. Во время диагностики врачи особое внимание обращают на соотношение форм нейтрофилов, что позволяет им выявлять различные патологии.
- Эозинофилы. Они, как и нейтрофилы, представлены в организме человека в виде гранул. Их главная задача — обеспечить детскому организму защиту от аллергенов, а также паразитов и простейших.
- Гораздо меньшее представительство в организме, чем вышеперечисленные лейкоциты имеют базофилы. Они необходимы для выделения в кровь биогенных аминов, на которые возложена функция поддержания определенных иммунных реакций.
- Лимфоциты. Этот вид лейкоцитов отличается тем, что в организме они представлены не в виде гранул. Их роль заключается в обеспечении правильного протекания иммунных реакций. Эти клетки обеспечивают детскому организму защиту от вирусных инфекций.
- Моноциты. Речь идет об особом виде лейкоцитов без гранул, которые могут поглощать бактерии, отмершие клетки и иные вещества, обеспечивая очистку детского организма.
- Плазматические клетки. Имеют наименьшее представительство в организме среди всех видов лейкоцитов. Они необходимы для выработки антител. Этот вид лейкоцитов в нормальном количестве представлен только в детском организме.
От чего зависит количество лейкоцитов?
В разные периоды жизни содержание белых клеток в крови начинает меняться, что может происходить под влиянием следующих факторов:
- Возраст. Больше всего лейкоцитов в крови содержится у новорождённого ребёнка. Но со временем их концентрация постепенно понижается. Исходя из этого, дать правильную оценку состава крови можно, только учитывая и возраст ребенка, поскольку результаты анализа, взятого у ребенка в 5 месяцев, 2 года и 5 лет будут отличаться.
- Физическая активность ребёнка. Любая неизбежно приводит к временному увеличению числа лейкоцитов в крови у ребенка. Подобное можно наблюдать и после эмоционального напряжения.
- Приём пищи. Замечено, что после еды у детей на протяжении нескольких часов наблюдается такое состояние, как лейкоцитоз.
- Наличие различных заболеваний. Доказано, что одни заболевания способны вызывать увеличение количества лейкоцитов в крови, а другие, наоборот, провоцировать их понижение.
Как узнать количество лейкоцитов в крови у ребенка?
Чтобы получить достоверную информацию о содержании белых кровяных клеток, проводят клинический анализ крови, во время которого сразу подсчитывают и число эритроцитов, тромбоцитов, а также рассчитывают другие важные показатели. Для этого анализа чаще всего кровь берется из пальца, а ее показатели сравнивают с нормой лейкоцитов у детей, приведенной в специальной таблице. Однако иногда для оценки состава используется и венозная кровь. Если пациентом является новорождённый ребёнок, то забор крови может проводиться из пятки.
В рамках лабораторного анализа рассчитывается количество различных видов лейкоцитов, после чего полученная информация приводится в виде процентного соотношения, которую среди врачей принято называть лейкоцитарной формулой. Подобная форма представления позволяет с высокой степенью точности выявить различные заболевания. Это связано с тем, что при одних болезнях уровень нейтрофилов будет выше, при других увеличивается количество эозинофилов, а некоторые заболевания могут сопровождаться повышением уровня лимфоцитов. Но для врача в первую очередь имеет значение, то сколько именно содержится лейкоцитов в крови у ребенка. Эту информацию сравнивают с нормой лейкоцитов в крови у детей по специальной таблице.
Как сдавать анализ?
Чтобы информация о количестве лейкоцитов в крови у ребенка была достоверной, необходимо помнить о ряде важных моментов:
- До сдачи крови ребёнок не должен есть не менее 8 часов. Если речь идет о новорожденном, то его не следует кормить до забора крови как минимум 2 часа.
- При сдаче анализа ребёнок должен оставаться спокойным и не бегать. Специалисты рекомендуют приходить в поликлинику заранее, чтобы можно было посидеть в коридоре до забора крови 10-15 минут.
- Очень важно, чтобы во время процедуры ребенок находился в спокойном состоянии. Это связано с тем, что эмоциональные нагрузки могут серьезно повлиять на окончательные результаты.
Необходимо учитывать, что результаты анализа могут оказаться недостоверными в случае перепада температур. Поэтому врачи не рекомендуют идти в кабинет для сдачи крови сразу после захода в поликлинику с улицы.
Лейкоциты выше нормы
Состояние, при котором в крови присутствует большое количество лейкоцитов, при этом их значение превышает норму, в медицинской практике носит название лейкоцитоза. Его можно наблюдать не только при заболеваниях, но и при воздействии определенных внешних факторов, которые не несут угрозу для здоровья детей. Во время оценки лейкоцитоза важно определить степень его выраженности, так как это позволяет получить представление об активности патологического процесса.
Причины лейкоцитоза
Ещё раз напомним, что повышенное содержание лейкоцитов можно наблюдать и при состояниях, которые не представляют угрозы для здоровья ребенка. Это может происходить после физической нагрузки, плача, испуга, стресса или горячей ванны. Что же касается лейкоцитоза у детей, имеющего патологическую природу возникновения, то он может быть выявлен в следующих случаях:
- В результате приёма определённых лекарственных препаратов;
- Различные патологии костного мозга;
- Операция по удалению селезенки;
- Гемолитическая анемия или сильная кровопотеря;
- Онкологические заболевания;
- После перенесенных травм или при обширных ожогах;
- Аутоиммунные заболевания;
- Грибковая инфекция и паразитарные инвазии;
- Аллергия различной природы;
- Вирусные инфекции;
- Хронические воспалительные процессы в детском организме, которыми могут сопровождаться заболевания кишечника или артрит;
- После операции;
- Бактериальные инфекции.
Специалисты отмечают, что повышение уровня лейкоцитов в крови может наблюдаться после длительного плача или физических нагрузок.
Симптомы лейкоцитоза
Как показывает статистика, довольно часто лейкоз сопровождается лихорадкой, понижением аппетита, слабостью, головокружениями, нарушением сна, усталостью, потливостью, болями в суставах и мышцах и иными симптомами, которые приходится часто наблюдать при инфекционных заболеваниях, хронических воспалительных недугах, отравлениях и иных нарушениях, вызывающих повышение уровня лейкоцитов.
Как уменьшить уровень лейкоцитов?
После того как предварительный анализ крови покажет наличие в крови лейкоцитоза, ребенку назначают прохождение дополнительных обследований, поскольку подобное состояние указывает на то, что в детском организме возник воспалительный процесс. Когда врач установит причину повышения лейкоцитов в крови, ребёнку подбирают лечение. При условии соблюдения всех рекомендаций врача ребенок выздоравливает, а уровень белых кровяных клеток приходит в норму.
Лейкоциты ниже нормы
Иногда приходится иметь дело с состояниями, когда уровень содержания в крови лейкоцитов оказывается меньше допустимого, которые в медицинской практике принято называть лейкопенией. Сам факт обнаружения подобного состояния указывает на то, что в организме ребенка возникло определённое заболевание. Лейкопения неприятна в первую очередь тем, что она сильно ослабляет детский иммунитет, поскольку при этой патологии заметно понижается уровень лейкоцитов, на которые возложена задача по защите организма от вирусов, аллергенов, бактерий и иных вредоносных факторов.
Низкий уровень лейкоцитов в крови ребенка – повод для беспокойства, поскольку он указывает на протекание в организме ребенка заболевания.
Причины лейкопении
В большинстве случаев понижение уровня белых кровяных телец приходится диагностировать в следующих случаях:
- Повышенная активность селезенки;
- Сахарный диабет и гипотиреоз;
- Анафилактический шок;
- Системные заболевания, в том числе красная волчанка;
- Опухоли;
- Понижение кровяного давления;
- В результате развития серьезных патологий костного мозга, вызванных облучением, приемом лекарственных препаратов, воздействием генетического заболевания и иных факторов;
- Вирусные инфекции;
- В результате приёма определённых медикаментозных средств;
- Отравление;
- Бактериальные инфекции;
- Голодание, истощение или гиповитаминоз.
Симптомы лейкопении
Лейкопения обычно не проявляет себя ярко выраженными симптомами. Однако подобное состояние представляет большую опасность для здоровья ребенка, поскольку оно создает благоприятные условия для присоединения инфекции, которая может стать причиной появления лихорадки, тахикардии, головных болей, увеличения лимфоузлов, слабости и иных симптомов.
Что делать?
Если у ребенка будут обнаружены признаки, напоминающие лейкопению, то ему необходимо пройти дополнительное обследование. При небольшом понижении уровня лейкоцитов недомогание можно объяснить гиповитаминозом. В таких случаях лечение сводится к назначению витаминных препаратов и оптимизации рациона питания. Если же анализы покажут наличие серьезного заболевания, то для ребенка подбирают лечение с учетом наблюдающихся симптомов и состояния здоровья. Обычно после выздоровления спустя несколько недель уровень лейкоцитов в крови приходит в норму.
Заключение
Лейкоциты в крови могут дать немало полезной информации специалисту. Учитывая, что большинство диагностируемых у детей заболеваний часто сопровождаются понижением количества белых кровяных телец, маленьким пациентам при появлении первых признаков недомогания часто назначают сдачу анализа крови. По его результатам можно более точно определить причину ухудшения самочувствия и назначить подходящее лечение.
Однако нужно понимать, что не всегда понижение уровня лейкоцитов указывает на наличие серьёзного патологического процесса в организме. Поэтому для уточнения диагноза часто приходится проводить дополнительные обследования, чтобы исключить другие возможные факторы, которые могут вызвать подобное состояние у детей.
Уровень лейкоцитов в крови у ребенка Отклонения от нормы
Лейкоциты – это белые клетки крови, которые защищают наш организм от попавших внутрь болезнетворных вирусов и бактерий, облепляя их, а затем погибая вместе с ними.
Лейкоциты подразделяются по функциям: лимфоциты и моноциты работают с вирусными инфекциями, нейтрофилы с бактериальными, эозинофилы с аллергенами.
При лабораторном исследовании крови, для большей точности выявления воспалительных процессов, помимо уровня лейкоцитов в крови у ребенка, определяется РОЭ-реакция оседания эритроцитов, которые способны слипаться друг с другом и падать на дно пробирки, и чем быстрее реакция проходит, тем больше вероятность воспалительных процессов. РОЭ подсчитывается через час.
Нормы РОЭ по возрастам:
Новорожденные – 0-2мм/час
Дети до полугода – 12-17мм/час
От полугода и старше (девочки) – до 15мм/час
От полугода и старше (мальчики) – до 10мм/час
Чтобы определить количество лейкоцитов и РОЭ необходимо сделать общий анализ крови из пальца.
По анализу крови из пальца можно диагностировать характер заболевания: вызванного либо вирусами, либо бактериями.
При вирусной инфекции количество лейкоцитов нормальное или слегка понижено, увеличивается число лимфоцитов и моноцитов, снижается содержание нейтрофилов, возможно повышение эозинофилов, РОЭ повышено.
Если болезнь вызвана бактериями, то количество лейкоцитов повышено, лимфоциты снижены или в норме, увеличена численность нейтрофилов, присутствуют миелоциты (клетки костного мозга, которые участвуют в образовании одного из видов лейкоцитов), РОЭ повышено, эозинофилов сначала мало, потом много.
Показатель лейкоцитов у детей.
1-3 дня – лейкоциты 32*109
10 суток – 8-14 *109
1 Месяц – 8-12 *109
1 год – 7-11 *109
4-5 лет – 6-10 *109
10 лет – 6-10 *109
15 лет – 5-9 *109
Если в анализе есть данные о повышенном уровне лейкоцитов, то возможны 2 варианта:
1 вариант – так называемый физиологический лейкоцитоз. В этом случае ничего страшного с вашим организмом не происходит.
- Анализ сдан на сытый желудок;
- Занимались спортом или у ребенка были физические нагрузки;
- Нервное перенапряжение ребенка;
- Переохлаждение или перегрев.
Если нет, то у вас второй вариант – патологический лейкоцитоз. Это серьёзная проблема, требующая выяснения причины. Помимо изменения показателей уровня лейкоцитов в крови у ребенка необходимо смотреть внешние проявления заболевания, а так же другие показатели анализа крови.
- Острые инфекционные заболевания: ОРВИ, грипп, ОРЗ. Признаками заболевания являются чихание, першение в горле, насморк, повышение температуры тела. При этих симптомах в анализе крови из пальца в общем или полном, будут снижены лейкоциты в крови у ребенка, но если есть присоединения вторичной бактериальной инфекции, что часто бывает, тогда картина крови будет другая: лейкоциты будут повышены и РОЭ будет повышено. Этот анализ поможет в дальнейшем лечении противовирусными препаратами либо антибактериальными.
- Инфекционное заболевание нижних дыхательных путей. Например, пневмония или бронхит. Возможны, если ребенок много кашляет и у него повышена температура. Также признаками инфекционного. заболеваний нижних дыхательных путей являются: понижение гемоглобина (норма 120г/л), если бактериальная инфекция, то лейкоциты сильно повышены, а если вирусная, то понижены. При бактериальном заражении появляется большое количество палочкоядерных нейтрофилов и миелоцитов, а при вирусном заражении наоборот, РОЭ значительно повышено.
Норма палочкоядерных нейтрофилов 0,5-4%. Моноцитов (6-8%), эозинофилов (3-4%) и базофилов (0-0,5%).
- Причиной повышения лейкоцитов у ребенка может стать аппендицит. Симптомы: помимо изменения в крови существуют и вторичные признаки: повышенная температура тела, тошнота и рвота, запор или понос, боль в нижней правой части живота, вялость, язык влажный, покрытый белым налётом, а затем сухой.
- Операции и травмы, а также послеоперационный период. В этом случае уровень лейкоцитов в крови у ребенка повышается в ответ на повреждения.
- Лейкоз (рак крови). Определить, он это или нет можно по полному анализу крови. Если гемоглобин низкий (20-60г/л, при норме 120г/л), маленькое количество тромбоцитов (в 9 раз меньше нормы –240-400%), ретикулоциты также снижены (менее 0,6-0,8), лимфоциты могут колебаться как ниже нормы, так и выше (24-30%), отсутствуют базофилы (норма 0-0,5%) и эозинофилы (норма 3-4%), так как они не созревают при лейкозе, РОЭ увеличена (при норме до 10мм/час). Для более точной диагностики нужен биохимический анализ крови.
- Гнойные инфекции: гнойная ангина, гнойный фарингит, гнойный отит, гайморит, гнойный менингит также могут быть причиной повышения лейкоцитов у ребенка. Как определить? Итак, если лейкоциты повышены до 32г/л, палочкоядерные нейтрофилы повышены до 11%, гемоглобин снижен до 104г/л, тромбоциты снижены до 130г/л, РОЭ повышено до 24мм/час
- Ревматические заболевания. Количество лейкоцитов увеличивается до 15-20 *109, высокая температура, РОЭ повышена, гемоглобин и эритроциты в пределах нормы или немного снижены, количество тромбоцитов увеличивается в 2 раза (до 800тыс.).
Для выявления того или иного заболевания и для более точной диагностики педиатры смотрят в анализе крови у детей, не только на показатели лейкоцитов, но также и на всю лейкоцитарную формулу крови. Для этого нужно сдать полный анализ крови, а именно на количество клеток-помощников в нейтрализации патогенных частиц: нейтрофилов, лимфоцитов, моноцитов и эозинофилов.












Комментарии 0