Колоноскопия что показывает
Что выбрать: колоноскопию или рентген кишечника, печени, других внутренних органов
Что лучше колоноскопия или рентген кишечника – в таком ключе опишем статью, так как для пациентов вопрос актуален. На практике врачи сталкиваются с тем, что люди отказываются от зондового исследования в пользу рентген-контрастной методики (ирригоскопии).
Рентгеновское исследование кишечника и зондовое обследование имеют различные цели и назначение, поэтому способы дополняют друг друга. К примеру, при колоноскопии можно выявить поверхностные дефекты слизистой оболочки (язва, рак, гиперплазия эпителия, полипы).
Введение контраста позволяет оценить внешние контуры кишки и выявить экзофитные формы новообразований, свищи и дивертикулы.
Что лучше рентген кишечника или колоноскопия – выбираем по назначению
Колоноскопия – метод диагностики, требующий применения специального аппарата – колоноскопа, который представляет собой длинную трубку с видеокамерой в дистальной части. Европейские медицинские заведения в штате содержат врача-колопроктолога, выполняющего данное исследование. Российское здравоохранение доверило проведение зондового обследования кишечника эндоскопистам.
Что показывает колоноскопия желудочно-кишечного тракта
Колоноскопия желудочно-кишечного тракта показывает:
- полипы;
- дивертикулы (выросты слизистой оболочки внутрь);
- язвенные дефекты;
- рак;
- карциному «in situ» (опухоль на месте);
- свищи между тонким и толстым кишечником.
На фоне активного роста числа онкологических заболеваний вероятность возникновения рака прямой кишки также увеличивается. Особое значение играет колоноскопия кишечника для диагностики «опухоли на месте». С помощью диагностического зонда удается выявить местные изменения эпителия на ранних стадиях ракового перерождения. Это помогает хирургам своевременно удалить патологию.
Диагностическая колоноскопия вызывает осложнения при выявлении болезней восходящей и нисходящей ободочной кишок, а также слепой. Данные участки находятся далеко от прямой кишки, поэтому зонд в них может не проникнуть при «крутых» углах толстого кишечника.
Вышеперечисленные трудности можно устранить применением ирригоскопии.
Что показывает контрастный рентген кишечника
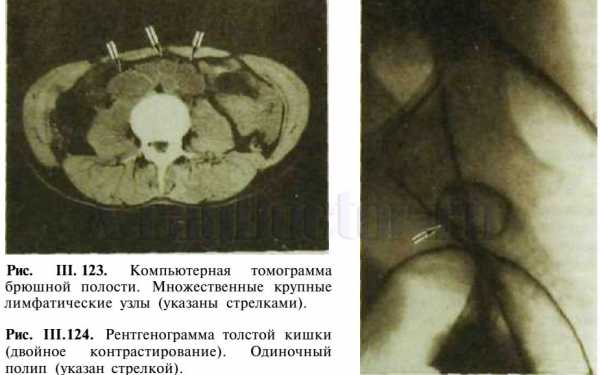 Фото снимков. Рентгенограмма толстой кишки и КТ брюшной полости
Фото снимков. Рентгенограмма толстой кишки и КТ брюшной полости Рентген толстого кишечника (ирригоскопия) предполагает введение контрастного вещества через прямую кишку. Диагностическим прибором для исследования является не фибросигмоидоскоп, а аппарат Боброва.
Что показывает рентген толстого кишечника с барием:
- полипы;
- язвы,
- дивертикулы;
- стеноз кишечника;
- толсто-, тонкокишечные свищи;
- злокачественные опухоли.
Иногда ирригоскопия приводится перед колоноскопией, что не соответствует требованиям Закона о радиационной безопасности. Согласно законодательству – «перед выполнением рентгеновских методов пациенту должны быть проведены все альтернативные нерадиационные способы».
Зачем проводится ирригоскопия
Рентген толстого или тонкого кишечника с барием является одним из самых эффективных рентгенодиагностических способов. Введение контраста необходимо для четкой визуализации контуров кишки.
При проведении обзорной рентгенографии брюшной полости увидеть патологические образования невозможно. Исследование проводится для выявления свободной жидкости и газа. Рентгеновские лучи легко проникают через полые органы, поэтому на рентгенограмме не формируют четкого отображения.
Если обработать стенки желудочно-кишечного тракта контрастным веществом, они будут «засвечиваться».
Процедура позволяет изучить весь восходящий и нисходящий отдел толстого кишечника, прямую и слепую кишку, аппендикс. Также при слабости баугиниевой заслонки (между толстой и тонкой кишкой) можно проследить на снимке часть тонкого кишечника. Диагностическая колоноскопия не достигает данного уровня, так как длина зонда ограничена.
Процедура ирригоскопии включает введение контраста через прямую кишку с помощью аппарата Боброва. Через специальную трубку, введенную в анальный проход, контраст с помощью груши прокачивается в толстую кишку. Рентгенолог изучает его продвижение под специальным рентген-телевизионным экраном, выполняет несколько прицельных снимков. Метод характеризуется высокой лучевой нагрузкой на пациента, но альтернативы его не существует.
Рентгенодиагностика болезней печени и внутренних органов
Рентген печени проводится с помощью контрастного вещества, которое вводится в вену или желчный проток через катетер. По виду исследование разделяется на 3 типа:
- рентгенография;
- рентгеноскопия;
- ангиография.
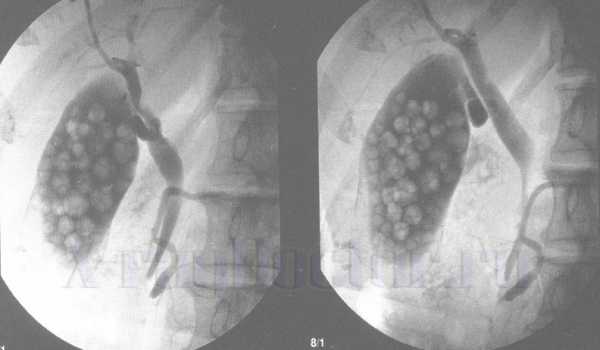
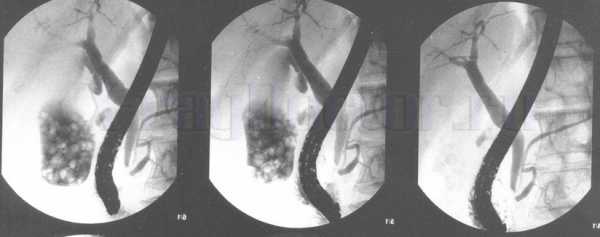 Холангиография: множество камней желчного пузыря
Холангиография: множество камней желчного пузыря Рентгенография и рентгеноскопия печени показывают:
- изменения формы, положения, величины и пластичности;
- аномалии хода и воспаления желчных путей.
Ангиография (контрастирование сосудов) показывает ход кровеносных вен печени и других органов, которые огибают патологические образования.
Для определения вышеописанных показателей проводятся дополнительные процедуры:
- Диагностический пневмоперитонеум (введение воздуха в брюшную полость для подчеркивания контуров печени).
- Холангиография (контрастирование желчных протоков).
- Венография (введение контраста в вену).
При выполнении вышеперечисленного комплекса для исследований печени и внутренних органов можно выявить следующие анатомические особенности:
- нижний и боковой контуры правой доли;
- верхняя поверхность под диафрагмой;
- величина правой и левой доли печени,
- изменения желчного пузыря.
Диагностика подтверждается послойными снимками. Они позволяют обнаружить конкременты желчного пузыря и скопления газа под куполом диафрагмы. Чтобы найти изменения внутренних органов и печени при рентгенодиагностике, рентгенолог составляет план очередности рентгенодиагностических процедур. Это позволит сократить время исследования и снизить лучевую нагрузку на пациента.
Некоторые врачи-рентгенологи считают такие методы исследования, как холангиография и пневмоперитонеум, травматичными и инвазивными, поэтому применяют их редко.
Эффективность рентгенодиагностики паренхиматозных органов максимальна при болезнях желчного пузыря и протоков, но малоинформативна при изучении печени, почек, селезенки и других органов с низкой плотностью.
Для получения рентгеновского изображения желчного пузыря и желчных путей необходимо заполнять их специальными контрастными веществами (верографин, урографин, омнипак). Они вводятся через рот или внутривенно. Чтобы контрастные вещества захватывались печенью, они вводится через катетер, введенный в желчный проток. Такое исследование носит название холецистографии.
Что показывает рентген внутренних органов:
- низкоинтенсивную тень желчного пузыря;
- ребра и позвоночник;
- конкременты (камни).
 Холангиография: желчный пузырь с конкрементами
Холангиография: желчный пузырь с конкрементами В заключение следует заметить, что рентген паренхиматозных органов обладает следующими недостатками:
- необходима тщательная подготовка;
- высокая лучевая нагрузка на пациента;
- непопадание контраста в пузырь при его спазмировании;
- при слабом накоплении контрастного вещества хорошего изображения может не получиться.
Таким образом, обзорная рентгенодиагностика органов (печени, селезенки, почек) без дополнительного контрастирования является малоинформативной. Для получения ценной информации рентгенолог должен обладать практическим опытом.
Колоноскопия – основной метод диагностики кишечника
Годы, проведенные за рабочим столом, и килограммы жирной, но вкусной еды заканчиваются штудированием интернета с единственным вопросом: как вылечить геморрой? От подобной проблемы никто не застрахован.
Как бы правдоподобно ни звучали все советы самолечения, но обследовать себя нужно обязательно. Хотя бы потому, что запущенный геморрой может закончиться реанимацией и походами в онкологический центр. 
Ранее врачи могли понадеяться только на жизненный опыт, учебники патологии и собственные руки. Прямая кишка — не самый отдаленный орган для визуального обследования, но все же создать комфортный доступ для ее полного осмотра одними подручными средствами невозможно.
Взгляд со стороны
Современные разработки позволили посмотреть на человека изнутри. Эндоскопия – метод внутреннего обследования посредством видеокамеры и небольших трубок. Эта процедура дает возможность подступить к заболеванию с разных сторон, и в случае с проктологией — это анальный канал.
Эндоскопический метод в проктологии называется «колоноскопия кишечника» (альтернативный вариант – фиброколоноскопия). Процедура подразумевает введение в прямую кишку эндоскопа (гибкой трубочки). На конце эндоскопа есть небольшая камера с осветительным аппаратом. Это помогает врачу визуально оценить состояние слизистой оболочки прямой кишки и затем провести необходимое лечение.
Что показывает колоноскопия?
Помимо колоноскопии проктологи могут предложить и другие варианты обследования. Но их минус в том, что невозможно охватить все отделы кишки.
Колоноскопия кардинально отличается от всех методов диагностики. Когда эндоскоп вводится в прямую кишку, врач может увидеть на экране все то, что увидел бы собственными глазами. Благодаря колоноскопу можно визуально охватить 1.5 метра кишечника, не причиняя вреда пациенту.
Проводится колоноскопия при геморрое, синдроме раздраженного кишечника, полипах, подозрении на онкологию. Также колоноскопом можно извлечь небольшие наросты. 
Врач может увидеть на экране все отделы толстого кишечника, а значит — и его недостатки:
- Оценивается цвет слизистой кишечника, капиллярный и сосудистый рисунок.
- Измеряется диаметр кишки, двигательная активность.
- Определяются воспалительные процессы стенок кишечника.
- Проводится забор материала для дальнейшего микроскопического обследования.
- В случае геморроя можно наблюдать даже небольшие геморроидальные узлы, трещины.
- Проводится извлечение инородного тела в случае необходимости.
- С помощью колоноскопа совершают небольшие операции на стенках прямой кишки.
Это убедительный перечень плюсов колоноскопии, но при геморрое основным показателем эффективности будет оценка размеров узла и возможность его удаления.
Показания к колоноскопии
 Всемирная Организация Здравоохранения рекомендует проходить колоноскопию каждому после 40 лет. Конечно, за этим никто не следит, но такие меры придуманы не случайно. Если ранее тяжелые заболевания кишечника диагностировали уже в запущенной стадии, то сегодня стало понятно: регулярное обследование является лучшей профилактикой многих патологий.
Всемирная Организация Здравоохранения рекомендует проходить колоноскопию каждому после 40 лет. Конечно, за этим никто не следит, но такие меры придуманы не случайно. Если ранее тяжелые заболевания кишечника диагностировали уже в запущенной стадии, то сегодня стало понятно: регулярное обследование является лучшей профилактикой многих патологий.
Незамедлительная колоноскопия проводится при проявлении неприятных симптомов. Это может быть боль, жжение, сложности с регулярным посещением туалета. Подобные проявления характерны для геморроя, воспаления стенок кишки, инфекционных заболеваний.
Колоноскопия при геморрое проводится не всегда. Проктолог без проблем диагностирует заболевание на основе жалоб и ректально-пальцевого исследования. Но, если что-то в анамнезе пациента настораживает, или после лечения симптомы снова проявляются, проводится колоноскопия.
Обязательными показаниями будут следующие симптомы:
- нарушение стула: запоры или поносы;
- выделение из кишечника гноя, слизи, крови;
- инородное тело в кишке (можно узнать из анамнеза жизни);
- беспричинная анемия, резкое похудение;
- болезненность во время прохождения каловых масс;
- подозрение на онкологию.
Когда лучше отказаться
Но не всякий может позволить себе настолько детальное исследование. Некоторые пациенты обращаются в клинику с противоречивыми жалобами. Геморрой часто усложняется, и некоторые из осложнений будут противопоказанием к проведению колоноскопии. 
Процедура не проводится в случае сердечной и легочной недостаточности, при наличии язвенных заболеваний, при перитоните, патологии свертываемости крови и в период острого инфекционного процесса. Вместо колоноскопии делают ректороманоскопию.
Но когда пациент оказался относительно здоровым, можно начинать подготовку непосредственно к колоноскопии. Это займет три дня, так как процедура совершается «на чистый» кишечник, а каловые массы не позволят увидеть реальной картины.
Подготовка к колоноскопии
Диета и клизма – без этого процедура не состоится. Бесшлаковая диета начинается за три дня, это основная подготовка к колоноскопии кишечника. Если перед самой процедурой можно очистить остатки каловых масс клизмой, то остановить их формирование будет сложнее.
Потому первые дни лучше кушать только парные продукты – мясо, рыбу. И не помешает перед этим мероприятием немного жидкого – суп, чай и простая вода. Последний день рекомендуется поголодать. 
Результат несоблюдения диеты – колоноскоп введут, но быстро извлекут, выключат монитор и попросят прийти через неделю (цена удваивается, так как вина пациента). Из рациона следует исключить следующие продукты:
- Овощи, особенно зеленого цвета.
- Все продукты, богатые пищевыми волокнами (они способствуют формированию каловых масс).
- Черный хлеб, бобовые, орехи.
- Из напитков – квас, алкоголь, молоко.
В день обследования разрешается есть в полдень, но это, как показала практика, делать не желательно. Но воду и чай диета не запрещает, и их можно пить в неограниченном количестве.
Очищение кишечника – второй важный этап подготовки. Это делается стандартным способом – очистительной клизмой перед процедурой и за день до нее. Накануне колоноскопии очищение проводится дважды с промежутком в один час. Последнее очищение проводится в день обследования – 2 раза через два часа. Объем очистительной клизмы не менее 1.5 литра.
Колоноскопия — не самая приятная процедура, но сделать ее комфортней помогут слабительные препараты: Фортранс, Дюфалак. Это помогает в подготовке, очищение проводится безболезненно, мягко и, главное, качественно. Но диета при этом остается.
Нужен ли наркоз?
Колоноскопия проводится без анестезии. Во время обследования пациента не будут мучить сильные боли, что исключает необходимость в наркозе. Дискомфортные ощущения возникают, когда колоноскоп проходит изгибы кишки и нагнетает воздух. Но это еще не повод идти на риск и каждый раз проводить наркоз.
При обследовании можно почувствовать позыв на дефекацию. Это частая жалоба во время прохождения колоноскопии. В таком случае рекомендуется глубоко дышать и расслабится. 
Но есть и исключения, когда процедура без наркоза не может проводиться. Это маленькие дети с деструктивными и воспалительными заболеваниями кишечника. Колоноскопия вызывает у них сильную боль, и приходится проводить обезболивание. При этом увеличивается цена на процедуру, но ребенок не будет чувствовать боль и мешать проктологу. Последнее очень важно для результативного обследования.
Стоимость процедуры
С медицинской точки зрения осложнения могут случиться, если перед процедурой не следовать правилам подготовки (диета – главный фактор!). Но это все исправимо и ни в коем случае не навредит.
Средняя цена проведения колоноскопии – 2500-4000 рублей. Отличаться цена может в зависимости от необходимости наркоза, возраста пациента, места проведения.
В заключение стоит добавить, что колоноскопия — действительно эффективный метод диагностики. Благодаря этой процедуре выявляют рак, лечат геморрой и удаляют полипы. Список противопоказаний небольшой и риски осложнений мизерны.
(На сколько вам понравилась статья?) Загрузка...Главная » Записи » Диагностика » Колоноскопия – основной метод диагностики кишечника
Что такое колоноскопия?
Колоноскопия прямой кишки представляет собой аппаратный метод диагностики, позволяющий оценивать состояние слизистых и выявлять любые патологии на ранних стадиях развития. Во время проведения исследований врач задействует специальный оптический инструмент под названием фиброколоноскоп. Продолжительность процедуры напрямую зависит от запланированных диагностом мероприятий, а также от места локализации и степени распространенности патологического процесса. Ниже мы поговорим обо всем этом подробнее.
Колоноскопия – это аппаратное исследование толстого кишечника, которое проводится при наличии подозрений на развитие заболеваний в этом органе. Данная процедура достаточно болезненна, поэтому люди стараются ее избегать всеми возможными способами, и проходят обследование только при возникновении безвыходной ситуации. Во многих зарубежных государствах ФКС кишечника включена в перечень обязательных исследований, которые проводятся людям в профилактических целях, направленных на своевременное выявление и лечение болезней.
Эта диагностическая манипуляция чаще всего назначается пациентам при подозрении на наличии полипозных или онкологических образований. Во время исследований врачами задействуется гибкий инструмент (длина 180см, ширина 12-16мм), конец которого оснащен микрокамерой и системой освещения. Название «колоноскопия кишечника» можно считать некорректным, так как во время обследования специалисты изучают только толстый отдел, начиная от сфинктера и заканчивая местом его соединения с тонкой кишкой. Если анатомическое строение пациента позволяет, то врачам удается в процессе проведения колоноскопии осмотреть до 15см этой части органа.
Особенности фиброколоноскопии и колоноскопии
У этих диагностических процедур есть следующие отличия:
- Первый вид исследований является более современным и усовершенствованным, поэтому чаще назначается пациентам, при проведении профилактических осмотров.
- Процедура колоноскопии предусматривает задействование простой, не очень гибкой толстой трубки, выполненной из резины. Фиброколоноскоп имеет более сложное строение и изготавливается из оптического волокна, обладающего высокой прочностью.
- Во время колоноскопического исследования пациенты испытывают больший дискомфорт.
В остальном у диагностических процедур отсутствуют отличия. Обе манипуляции не нуждаются в обезболивании, достаточно информативны, удобны для специалистов, проводящих обследование.
Показания для колоноскопии
Аппаратное обследование толстого кишечного отдела проводится пациентам по направлению лечащих врачей. Поводом для обращений в больничные учреждения может стать неприятная симптоматика:
- наблюдается стремительное снижение веса при обычном режиме питания и наличии аппетита;
- возникают болезненные ощущения в области брюшины;
- нарушились процессы дефекации;
- появилось отвращение к мясным блюдам;
- в фекалиях выявляются кровяные примеси;
- произошел сбой в работе органа;
- из анального отверстия выделяется слизь, кровь или гнойные массы;
- наблюдается асимметрия живота.
В каких случаях проводится исследование
Существуют следующие показания к колоноскопии кишечника:
- Возраст пациента превышает 50-т лет.
- В семейном анамнезе присутствуют злокачественные новообразования.
- Была диагностирована болезнь Крона, полипозные наросты либо неспецифическая язвенная форма колита (у больного или у его ближайших родственников).
- Наличие пагубных пристрастий, в частности никотиновая зависимость.
- Избыточная масса тела.
- Подозрение на присутствие в органе инородного тела, кишечную непроходимость, язвенные либо эрозивные очаги.
- Диагностирована анемия неясной этиологии.
Кому не проводится колоноскопия кишечника
К выполнению этой процедуры существует ряд противопоказаний:
- Воспаление гнойного характера, локализирующееся в брюшной полости (перитонит).
- Инфаркт миокарда либо ишемия сердечной мышцы, острая фаза.
- Шоковое состояние, при котором давление стремительно падает (ниже 70 мм/рт./ст.).
- Язвенная или ишемическая форма колита, тяжело протекающая.
- Прободение либо перфорация стенок кишечника.
- Период беременности.
- Легочная и сердечная недостаточность (в термальной стадии).
При наличии вышеперечисленных патологий пациентам не проводится колоноскопия, даже если к исследованию существуют показания.
Относительные запреты
Существует ряд противопоказаний, при которых больным может проводиться колоноскопическое обследование толстого кишечного отдела. Этот список следует пополнить такими патологическими состояниями:
- неинтенсивное кровотечение в ЖКТ;
- проведенная в недавнем времени операция на органах брюшины (во время диагностики могут повредиться еще полностью незажившие швы);
- на фоне дивертикулита произошло сильное выпячивание кишечника, из-за чего отсутствует возможность продвигать колоноскоп;
- у пациента только был поставлен в сердце искусственный клапан, и еще не закончена терапия антибиотиками;
- выявлена пупочная либо паховая грыжа и т. д.
Больно ли делать колоноскопию
Такой вид аппаратного исследования сопровождается сильным дискомфортом, из-за которого люди крайне нежелательно проходят процедуру. Также пациенты испытывают чувство стеснения, и поэтому обращаются к проктологам уже в тех случаях, когда симптоматика заболеваний не позволяет вести привычный образ жизни. На приеме врач должен объяснить им, почему важно пройти аппаратное обследование кишечника, больно ли будет во время процедуры и как правильно подготовиться к диагностической манипуляции.
В большинстве случаев специалисты проводят колоноскопию без наркоза, так как, несмотря на сопровождающий ее сильный дискомфорт, люди в состоянии терпеть процесс продвижения инструмента по кишечным отделам.
Однако существует категория пациентов, не способных переносить эту боль, и поэтому им может проводиться местная анестезия. Также наркоз показан людям, имеющим расстройства психики, и детям до 12-ти лет.
Сколько длится колоноскопия
Продолжительность диагностической процедуры напрямую зависит от следующих факторов:
- необходимости в параллельном проведении хирургических либо лечебных мероприятий, заборе биологического материала для гистологии (процедура может занять до 30-ти минут);
- места локализации воспалительного процесса, язвенного или эрозивного очага, новообразования;
- степени тяжести патологического процесса;
- состояния пациента и т. д.
При отсутствии тяжелых патологий диагностика занимает 10-30 минут. Но если во время обследования специалист выявляет серьезные отклонения, то длительность процедуры может увеличиться до часа.
Подготовительные мероприятия
Для проведения качественной и максимально информативной видеоколоноскопии, со стороны пациента требуется предварительная подготовка. Так как обследованию подлежит толстый кишечник, присутствие в нем фекалий и остатков пищи может затруднить процесс продвижения инструмента и повлиять на конечный результат. Специалистам будет крайне сложно оценить состояние слизистых, выявить на стенках новообразования и очаги воспаления. Именно поэтому больным нужно пройти особую подготовку, предусматривающую соблюдение диеты, тщательную очистку органа и т. д. Все необходимые рекомендации пациенты получат от лечащих врачей, к которым обратились с жалобами на симптомы, характерные для нарушений в работе желудочно-кишечного тракта.
Правила питания
Минимум за 4 дня до посещения физиотерапевтического кабинета больной должен изменить свой рацион. Специальная диета предусматривает употребление блюд, способствующих очищению кишечника от скопившихся в нем шлаков и токсических веществ. Её обязан назначать лечащий врач, который объяснит, как проводится колоноскопия, сколько она может занять времени, и выдаст пациенту список запрещенных и разрешенных продуктов.
Нельзя употреблять:
- копченую, острую, жареную, соленую, жирную еду;
- любые виды сладостей, выпечки;
- блюда из картофеля;
- изделия из мяса;
- бобовые;
- грибы;
- ржаные и черные сорта хлеба;
- каши.
Рацион больного следует разнообразить:
- бульонами;
- рыбой (ее надо отваривать или готовить на пару);
- куриным филе;
- сыром;
- небольшим количеством сливочного масла;
- белым хлебом;
- сладкими сортами фруктов;
- кефиром;
- овощами;
- свежеотжатыми соками;
- черносливом;
- курагой.
Очистка кишечника
Пациент может задействовать для этих целей специальные медикаменты либо клизмы. Методика очистки кишечника для каждого больного подбирается в индивидуальном порядке:
- Препараты. В большинстве случаев перед аппаратным обследованием прямой кишки специалисты рекомендуют задействовать «Фортранс». Этот порошок разводится в литре воды и выпивается в течение часа. Через небольшой промежуток времени пациент ощутит позыв к дефекации.
- Клизма. Первая манипуляция проводится вечером, перед колоноскопией. Больной должен заблаговременно приобрести кружку Эсмарха, в которую нужно залить приблизительно два литра кипяченой воды. Эту емкость подвешивают возле кровати, наконечник густо смазывают вазелином, спускают весь воздух. После введения в прямую кишку кончика, открывается краник, и жидкость заполняет все отделы органа. Вторая манипуляция проводится утром, в день посещения больничного учреждения.
Общие рекомендации
Лечащий врач должен не только рассказать пациенту, как делают колоноскопию кишечника, но и объяснить, почему необходимо подготовиться к процедуре и как это правильно сделать:
- Ели больной принимает медикаменты, способствующие разжижению крови, то они отменяются, так как о время диагностики может случиться травмирование стенок органа.
- При сильном страхе перед процедурой можно выпить успокоительное средство, которое поможет стабилизировать психо-эмоциональное состояние.
- Независимо от того, как делается очистка кишечника, пациент должен соблюдать правильный питьевой режим (в сутки нужно употреблять минимум 2,5л воды).
- Последняя трапеза перед колоноскопическим исследованием должна быть до клизмы или приема слабительного препарата. Обследование проводится на голодный желудок.
- Пациент может приобрести специальное белье, выполненное из гипоаллергенного материала и имеющее отверстие в зоне ануса. В этом случае он будет чувствовать себя более комфортно.
Как проводят колоноскопию
Подготовленный к обследованию пациент в назначенное время идет в физиотерапевтический кабинет. При себе у него должно быть направление, выданное лечащим врачом, медицинская страховка и если есть, результаты прошлых исследований. Специалист узнает о методе осуществления очистки кишечника, как переносит боль пациент и какие препараты он принимал в последнее время. Далее ему будет предложено снять одежду, прилечь на кушетку, прижать к животу согнутые в коленках ноги. Диагност очень аккуратно и медленно вводит в анальное отверстие трубку колоноскопа.
Как только инструмент прошёл вглубь толстой кишки, начинается ее осмотр. При этом специалистом осуществляется закачка воздуха, посредством которого удастся расправить стенки органа. Если процедура идёт по намеченному плану, то она займет не более 15-ти минут. После завершения обследования пациент может ощущать незначительную слабость и сонливость. Такое состояние пройдет через короткий промежуток времени.
Что показывает колоноскопия
Благодаря аппаратному исследованию толстого кишечника специалистам удается провести диагностику, лечебные и хирургические манипуляции следующего плана:
- Оценивается функциональность органа, состояние и цвет слизистых, в частности проходящих по стенкам сосудов.
- Определяется размер кишечного просвета.
- Выявляются воспалительные процессы, язвенные и эрозивные очаги, различные новообразования.
- Осуществляется забор биологического материала. Например, фрагмент слизистой (ее передают в лабораторию, а как будет сделана гистология, удастся поставить точный диагноз).
- Удаляются полипы и доброкачественные наросты.
- Извлекаются инородные тела.
- Определяется, есть или нет кровотечение, устраняется его источник.
Врачи рекомендуют людям раз в год проходить колоноскопию. Это обусловлено тем, что с ее помощью можно выявлять любые патологии на ранних стадиях развития. Благодаря данной процедуре у людей появляются шансы на успешное излечение даже смертельно-опасных заболеваний (например, рака)
Колоноскопия что может выявить
Процедуру проводят, чтобы увидеть новообразования, язвы или повреждения слизистой оболочки. Также бывает, что колоноскопию проводят, чтобы она могла показать восстановление кишечника (для подтверждения эффективности лечения либо для соблюдения контроля после хирургических вмешательств).
Назначается процедура тем, кто страдает от:
- полипов кишечного тракта;
- колитов;
- онкологических заболеваний.
При проведении колоноскопии у врача-эндоскописта появляется возможность осмотреть стенки толстого кишечника изнутри. Благодаря данной процедуре можно выявить заболевание на ранней стадии, и пациент сможет получать адекватное лечение. Почему так важно обнаружить болезнь на ранних стадиях? Благодаря этому можно избежать всевозможных опасных последствий для здоровья человека и ускорить лечебный процесс.
Кроме того, колоноскопию обязательно должны пройти пациенты с такой симптоматикой:
- если в кале есть слизь;
- если болит и часто вздувает живот;
- если жидкий или нерегулярный стул;
- если человек очень быстро устаёт, у него субфебрильная температура (другое название – субфебрильная лихорадка, она может проявляться таким образом: повышаются показатели температуры в течение долгого периода времени до 37,1-38 °С).
Ещё такое исследование назначают по результатам следующих анализов
- Если в развёрнутом анализе крови обнаруживается сниженный уровень гемоглобина и повышение СОЭ.
- Когда проводится исследование крови на присутствие онкомаркеров.
- В кале присутствует кровь, что подтверждает анализ копрограммы.
- Если УЗИ, рентгенологическое исследование дали тревожный результат.
В каких ещё случаях показана колоноскопия?
Не все знают, но колоноскопию кишечника также назначают всем, у кого есть определённые гинекологические заболевания и болезни желудочно-кишечного тракта, чтобы предотвратить неверную диагностику онкологического заболевания:
Регулярное ежегодное эндоскопическое исследование должны проходить люди, страдающие болезнью Крона, перенёсшие раньше операции на толстом кишечнике (включая удаление полипов на толстой кишке). Также процедура показана всем с наследственную предрасположенностью к раку в кишечника.
Выявление глистов с помощью колоноскопии
Немало людей, собирающихся пройти диагностику всего организма. задаются вопросом: «При колоноскопии видно паразитов?». Такой метод обследования как колоноскопия способен показывать глисты в кишечнике даже при их небольшом количестве и выявлять яйцекладки глистов.
Диагностированную стадию и форму заболевания гораздо легче вылечить. Тем более, что некоторые виды глистов (такие черви как бычий цепень, аскариды и ленточные) могут находиться внутри организма человека длительное время. В некоторых случаях глисты живут в кишечнике человека в течение нескольких лет, достигая гигантских размеров. Конечно, у «соседства» с глистами могут быть губительные последствия. Вот почему, если своевременно выявить паразитов посредством проведения колоноскопии, то это сохранит здоровье пациента, а порой даже его жизнь.
Теперь вы узнали, как на самом деле обстоят дела с диагностикой паразитов, а также видны ли глисты при колоноскопии. И вы сами можете проконсультировать интересующегося человека по данному вопросу.
Что даёт скрининговое обследование?
Благодаря регулярным обследованиям может быть обнаружен рак прямой и толстой кишки на первых стадиях, когда болезнь ещё можно вылечить. Нередко благодаря скрининговому обследованию можно предупредить развитие рака, поскольку если полипы видимы — их можно удалить. А это может быть профилактикой ракового заболевания.
При помощи колоноскопии выявляются такие заболевания как:
- рак толстого кишечника;
- полипы в толстом кишечнике;
- болезнь Крона;
- неспецифический язвенный колит;
- туберкулёз кишечника;
- дивертикулы в толстом кишечнике.
Определение заболевания на ранних этапах
Колоноскопия – это точное средство определения ракового заболевания, так как доктор видит опухоль своими глазами. Многих интересует вопрос, можно ли в наше время диагностировать рак на раннем этапе? С учётом того, что раковая опухоль развивается из доброкачественного, зачастую бессимптомного, аденоматозного полипа, то удаление такого рода наростов является единственным в наше время методом профилактики колоректального рака. Определить эти полипы можно, только если делать тотальную колоноскопию. Кстати, в идеале её должны пройти все люди, кто достиглетнего возраста. Если при прохождении первой профилактической колоноскопии не будет показано никаких изменений толстой кишки патологического характера, процедура повторяется через три года, а потом ещё и через пять лет.
Есть также и другие мнения о возможном развитии раковой опухоли на поверхности «неизменённой» слизистой толстой кишки (de novo). С уверенностью можно сказать только об облигатном предраке (это наследственные семейный полипоз). Но данная болезнь появляется довольно-таки редко, и вряд ли частота заболевания улучшит показатели ранней диагностики.
Существует множество факторов, которые в последствии могут стать причиной появления колоректального рака. Исследования говорят о том, что особое влияние на возникновение этого заболевания имеют:
- наследственность человека;
- бытовые условия, которые его окружают;
- окружающая среда и социальный статус;
- чрезмерное употребление алкоголя;
- вредное питание (жирная, высококалорийная пища).
Воздействие этих факторов на появление рака только частично находит своё подтверждение. Сведения международных онкологических регистров говорят о том, что частота заболеваний раком прямой кишки варьируется в странах с почти одинаковыми климатическими условиями, диетой и тому подобным. Отсутствуют достоверные различия в частоте появления рака прямой кишки у тех людей, у которых разный социально-экономический статус, образование и прочее.
Как бы ни было, диагностика заболевания на ранней стадии очень важна. И в этом может помочь колоноскопия. Потому нужно регулярно проверять своё состояние здоровья, включая прохождение вышеупомянутой процедуры.
Источник: http://proskopiyu.ru/kolonoskopiya/chto-pokazyvaet-kolonoskopiya-kishechnika.html
Колоноскопия. Что такое колоноскопия, показания, какие болезни выявляет
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
История развития колоноскопии
- Колоноскопия проводится врачом-проктологом или эндоскопистом.
- В течение колоноскопии производится фотосъемка исследуемых участков кишечника, а также видеозапись всей процедуры.
- Детям до 12 лет колоноскопия производится под общим наркозом.
- Известны случаи заражения вирусным гепатитом C при проведении колоноскопии.
- Для всех жителей Германии, чей возраст достиг сорока семи лет, проведение колоноскопии является обязательной процедурой, которую повторяют раз в год.
- В Америке каждый человек после сорока пяти лет раз в год в обязательном порядке проходит процедуру колоноскопии.
Что такое колоноскопия?
- извлечь инородное тело;
- удалить полип;
- удалить опухоль;
- остановить кишечное кровотечение;
- восстановить проходимость при стенозе (сужение) кишечника;
- сделать биопсию (взять кусочек ткани на гистологическое исследование).
Исследование толстого кишечника проводится в специализированном кабинете. Человеку, проходящему обследование, следует раздеться ниже пояса, включая нижнее белье, затем в подготовленном виде необходимо будет лечь на кушетку, на левый бок, согнув ноги в коленях и придвинув их к животу.
- луан гель;
- катеджель (гель для урологических исследований);
- дикаиновая мазь;
- ксилокаин гель и другие.
Основным действующим веществом у данных средств является лидокаин, который при нанесении на необходимую область оказывает местное обезболивание. Преимуществом предварительно выполненной анестезии является то, что пациент на протяжении проведения колоноскопии не ощущает дискомфорта и боли.
- перфорация (прободение) стенки толстого кишечника (случается примерно в одном проценте случаев);
- больного может беспокоить незначительное вздутие живота, которое проходит через некоторое время;
- в кишечнике может развиться кровотечение (случается примерно в 0,1% случаев);
- наркоз может привести к остановке дыхания у пациента (случается примерно в 0,5% случаев);
- после удаления полипов могут наблюдаться такие симптомы как болезненные ощущения в области живота, а также незначительное повышение температуры (37 – 37,2 градуса) в течение двух – трех дней.
Больному необходимо срочно обратиться к лечащему врачу, если у него после проведения колоноскопии возникли следующие симптомы:
Что выявляет колоноскопия в норме?
Толстый кишечник состоит из следующих участков:
Слепая кишка
Ободочная кишка
- восходящая ободочная кишка;
- поперечная ободочная кишка;
- нисходящая ободочная кишка;
- сигмовидная ободочная кишка.
Основной функцией ободочной кишки является всасывание остаточной воды, из-за чего химус становится тверже и по мере продвижения формируется в фекалии.
Прямая кишка
- ампула прямой кишки (более широкая часть);
- анальный канал (более узкая часть);
- анальное отверстие.
Особенностью прямой кишки является уникальное строение собственной слизистой оболочки. Она сильно отличается от слизистых оболочек других отделов толстого кишечника. В прямой кишке слизистая оболочка собирается в складки, за счет чего образуются анальные столбы, которые благодаря хорошо развитой подслизистой основе способны расправляться при накоплении каловых масс.
- цвет слизистой оболочки;
- блеск слизистой оболочки;
- характер поверхности слизистой оболочки;
- сосудистый рисунок слизистой оболочки;
- наложения слизистой оболочки.
Цвет слизистой оболочки
В норме цвет слизистой оболочки толстого кишечника имеет бледно-желтую или бледно-розовую окраску. Слизистая оболочка приобретает другой цвет вследствие каких-либо патологических нарушений (например, воспаление толстого кишечника, а также эрозии).
При осмотре толстого кишечника с помощью колоноскопии большое значение имеет блеск слизистой. В нормальном состоянии слизистая оболочка очень хорошо отражает свет, из-за чего наблюдается ее блеск. Она становится матовой и плохо отражает свет в том случае, если наблюдается недостаточность слизи. Такое состояние слизистой оболочки указывает на наличие патологических нарушений в толстом кишечнике.
При исследовании толстого кишечника обращается внимание на поверхность слизистой оболочки, которая в норме должна быть гладкой и только слегка исчерченной. Наличие каких-либо новообразований (например, изъявления, бугорки или выпячивания) на стенках кишечника говорит о патологических изменениях.
Во время проведения колоноскопии при помощи специального газа производят расширение трубки кишечника. При раздувании кишки в подслизистом слое из разветвлений мелких артерий должен образоваться определенный рисунок. Отсутствие или усиление сосудистого рисунка говорит о возможном патологическом растяжении или отеке подслизистой оболочки.
Наложения вызваны скоплением слизи в толстом кишечнике и в норме они представляются светлыми комочками или озерцами. При патологии данные наложения уплотненные, с примесями фибрина, гноя или некротической массы.
Показания для колоноскопии
- часто повторяющаяся кишечная непроходимость в виде запоров;
- частые повторяющиеся боли в области кишечника;
- кровянистые либо слизистые выделения из прямой кишки;
- наличие крови или слизи в кале;
- резкая потеря в весе;
- частые вздутия живота;
- подготовка к различным гинекологическим операциям (например, опухоли матки или яичников, эндометриоз);
- подозрение на различные заболевания толстого кишечника.
- длительные боли в животе ноющего характера;
- наличие крови в кале;
- вздутие живота;
- запоры;
- снижение аппетита;
- бледность кожных покровов;
- чувства слабости и разбитости;
- потеря в весе;
- повышение температуры.
- отеком стенки кишечника;
- нарушением сокращения;
- снижением выработки слизи;
- покраснением;
- наличием изъязвлений.
При данной патологии толстого кишечника у больного могут, наблюдаются следующие симптомы:
- боль при акте дефекации;
- понос с примесями крови и слизи;
- боль в животе;
- повышение температуры тела.
- частые поносы с примесями крови, слизи и гноя.
- боли, чаще всего в левой части живота;
- боли в суставах;
- температура тела до 39 градусов;
- снижение аппетита;
- потеря в весе;
- общая слабость.
Как правило, наличие доброкачественной опухоли в толстом кишечнике клинически не проявляется.
- боль, обычно в левой половине живота;
- частые запоры, которые чередуются с поносами;
- вздутие живота.
Ежегодно в обязательном порядке колоноскопию проводят всем людям, состоящим в группе риска. К данной группе относятся пациенты с язвенным колитом или болезнью Крона, а также те лица, которым ранее проводили оперативные вмешательства на толстом кишечнике. Еще в группу риска входят люди, чьи прямые родственники имели опухоли или полипы толстой кишки.
Подготовка к колоноскопии
- прекратить прием противодиарейных, а также железосодержащих препаратов;
- увеличить потребление жидкости;
- соблюдать все рекомендации врача относительно подготовки.
Подготовка к проведению колоноскопии включает в себя следующие этапы:
Предварительная подготовка
- прием внутрь касторового масла или масла рицины.
- проведение клизмы.
Прием внутрь касторового масла или масла рицины
Необходимое количество масла для приема устанавливается в зависимости от массы тела пациента. Если вес составляет, например, 70 – 80 кг, то назначается 60 – 70 грамм масла, которое необходимо принять на ночь. Если опорожнение с помощью масла прошло результативно, то процедуру рекомендуется провести повторно. Однако следует заметить, что данная подготовка может быть проведена пациентам, у которых отсутствуют противопоказания (например, наличие индивидуальной непереносимости компонентов масел).
Если подготовка осуществляется с помощью слабительных препаратов, то проведение очистительных клизм, как правило, не требуется. Однако если пациент страдает тяжелыми запорами, то в этом случае может быть рекомендовано проведение очистительных клизм в качестве предварительной подготовки.
- Необходимо приобрести кружку Эсмарха;
- Набрать в кружку Эсмарха примерно один – полтора литра теплой воды (комнатной температуры), предварительно закрыв зажим, чтобы предотвратить вытекание воды из наконечника;
- После наполнения клизмы необходимо снять зажим и выпустить поток воды из наконечника, это производится с той целью, чтобы исключить попадание воздуха в кишечник;
- Человек ложится на левый бок (под бок рекомендуется подложить клеенку, а сверху нее полотенце), правую ногу следует выдвинуть вперед, согнув ее в колене на 90 градусов;
- Подготовленную кружку Эсмарха необходимо подвесить на один – полтора метра от уровня кушетки или дивана, на котором лежит человек;
- Затем наконечник необходимо смазать вазелином, чтобы предотвратить травмирование заднего прохода, после чего клизму следует ввести на глубину примерно семь сантиметров;
- Только после того как наконечник был введен в анальное отверстие следует аккуратно снять зажим с клизмы;
- После завершения процедуры наконечник необходимо аккуратно извлечь, медленно подняться и немного походить задержав жидкость в кишечнике примерно на пять – десять минут, для того чтобы очищение прошло наиболее эффективно.
Для предварительной подготовки клизму рекомендуется произвести дважды вечером.
Источник: http://www.polismed.com/articles-kolonoskopija-pokazanija-kakie-bolezni-vyjavljaet.html
Показания к проведению колоноскопии стенок кишечника и ее выполнение
Пациенты часто обращаются к доктору с жалобами на то, что у них появились болевые ощущения в животе, часто возникают запоры, были замечены примеси крови в кале, внезапно начал снижаться вес. При таких обстоятельствах в большинстве случаях причиной этих процессов являются нарушения в функционировании пищеварительной системы. Чтобы выяснить точную причину этих проявлений, специалист назначает колоноскопию кишечника.
Колоноскопия является одним из эффективных и современных методов инструментальной диагностики
Колоноскопия – это что
Колоноскопией называется инструментальный способ обследования, который используется для диагностирования патологий прямой, а также толстой кишки. В ходе этого исследования применяется специальное приспособление, называемое колоноскопом. С его помощью специалист может в течение нескольких минут определить, в каком состоянии пребывает прямая кишка и кишечник.
Колоноскоп изготовлен в виде зонда внушительной длины и гибкости. Он состоит из:
- подсвечивающего окуляра и микроскопической видеокамеры, обладающей возможностью выдавать картину на монитор;
Колоноскопия позволяет определить состояние прямой и толстой кишки
- трубки, подающей воздух в кишку для ее расправления;
- щипцов, благодаря которым берется частичка ткани для биопсии.
Особенности колоноскопии кишечника
Колоноскопия кишечника обладает многими особенностями, из-за чего данная диагностическая методика стала незаменимой для постановления правильного диагноза. Рассмотрим, какими возможностями наделен доктор при осуществлении колоноскопии:
- на протяжении исследования специалист может понять, в каком состоянии пребывает слизистая кишечная оболочка, определить, как органом всасываются полезные вещества, и заметить, присутствуют ли воспаления;
- предоставляется возможность определить размер кишечного просвета и, если он слишком сужен, то расширить его;
- обнаружив в органе посторонний предмет во время исследования, доктор может устранить его;
При проведении процедуры возможно не только выявить кровотечение в кишечнике, но и устранить его
- если было замечено наличие опухоли доброкачественного характера и небольшого размера, то имеется возможность ее устранить в процессе проведения процедуры;
- обнаруживается внутреннее кишечное кровотечение, а также его причина, и в ходе процедуры устраняется с помощью воздействия высоких температур.
Когда назначается процедура
Каждому человеку рекомендовано в качестве профилактических мероприятий исследовать кишечник хотя бы каждые 5 лет жизни по достижении 40 лет. Когда пациент на приеме у врача жалуется на характерные симптомы, то процедура назначается обязательно. Показания к колоноскопии:
- если человек жалуется на болевые ощущения в той области, где находится кишечник;
- когда были замечены нестандартные выделения при испражнении в виде слизи или гноя;
Людям до 40 лет рекомендуется каждые 5 лет проходить колоноскопию
- при наличии кишечных кровотечений;
- если человек часто страдает запорами или диареями;
- при внезапном снижении веса, субфебрильной температуре;
- если в ходе ректороманоскопии были замечены доброкачественная опухоль или полипы.
Как подготовить организм к процедуре
Во избежание в ходе исследования сложностей и чтобы специалист увидел правильную четкую картину, перед его проведением нужна правильная подготовка. Она заключается:
- в правильном питании бесшлаковыми продуктами;
- в полном очищении желудочно-кишечного тракта.
Перед проведением исследования важно придерживаться специальной диеты
Как питаться перед колоноскопией
Когда человек готовится к эндоскопическому исследованию, то за 3–4 дня до процедуры ему прописывается бесшлаковое питание. Из-за того что люди не придерживаются правильного здорового рациона, их организмы постоянно сталкиваются с накоплением токсических веществ, метаболитов, каловых камней и других шлаков. Бесшлаковая диета нужна именно для того, чтобы освободиться от вредных веществ.
Принципы диеты перед колоноскопией:
- Во время такой диеты употреблять рекомендуется исключительно продукты, которые легко усваиваются, чтобы они, попадая в пищеварительный тракт, полностью переваривались.
- Нужно воздерживаться от привычных употреблений пищи в вечернее время. Ужин можно заменить чашкой кефира, ряженки или чаем зеленых сортов. В обычной воде без газа можно себя не ограничивать в любое время суток.
- За 12 часов до исследования в организм не должно поступать никакой пищи, разрешена только обычная вода или чай.
- По завершении процедуры, несмотря на то, что будет сильно хотеться есть, не стоит набрасываться на еду.
Возвращаться к обычному рациону рекомендуется не сразу, тяжелые продукты стоит вводить в меню постепенно и не в больших количествах
В таблице представлено примерное меню, которого следует придерживаться во время подготовки к колоноскопии.
Очищение кишечника
Чтобы у специалиста во время процедуры не возникло препятствий, следует полностью очистить кишечник. Это можно сделать следующими методами:
- Очистительными клизмами, которые ставятся 2 раза за 12 часов до колоноскопии и столько же перед самым началом процедуры. Каждый раз в кишечник следует вводить 1,5 л теплой воды.
- Медикаментозными средствами Фортранс, Лавакол или Флит фосфо-сода, предназначенными очищать кишечник перед подобными исследованиями. Дозировка необходимого количества препарата рассчитывается исключительно доктором, который руководствуется массой тела человека.
Как происходит сама процедура
Проведение колоноскопии осуществляется довольно-таки просто:
- Человек располагается на топчане, переворачиваясь на левую сторону и прижимая колени к животу.
- Доктор обрабатывает анальное отверстие антисептическим препаратом, после чего с осторожностью вводится в него зонд. Некоторым людям применяется анестезия при колоноскопии.
- Чтобы кишка полностью расправилась и складки не препятствовали продвижению прибора, во время исследования в нее закачивается воздух.
- После этого с тщательной аккуратностью прибор продвигается в глубину кишечника, и специалистом рассматриваются его стенки в увеличенном виде на мониторе.
В основном ощущения при колоноскопии не болезненные, а только слегка дискомфортные. Процедура занимает не больше 15–30 минут, поэтому в большинстве случаев анестезия не требуется.
Обезболивание применяется, только если человек обладает повышенной чувствительностью, а также когда он столкнулся со спаечной болезнью или острыми воспалениями в прямой кишке.
С какими последствиями можно столкнуться после процедуры
Чтобы не возникло никаких последствий после колоноскопии, она должна осуществляться в специализированной клинике высококвалифицированным специалистом. Если исследование проводится правильно, то данная методика безвредна. Но все же, как при любом медицинском проникновении в человеческий организм, существует возможность возникновения некоторых осложнений:
- Примерно в 1% случаев можно столкнуться с прободением кишечных стенок. В основном данное осложнение возникает, если на слизистой имеются многочисленные язвы или гнойные процессы. При таких обстоятельствах проводится операция по восстановлению поврежденной области органа.
- Также крайне редко может возникнуть кишечное кровотечение, оно возможно как в ходе исследования, так и по его окончании. В этом случае рекомендовано прижигание или ввод адреналина.
- Если в ходе исследования удалялись полипы, то после этого пациенты часто жалуются на болевые ощущения в животе. Устраняется проблема употреблением анальгетиков.
Подробно о проведении колоноскопии кишечника вы узнаете из видео:
Когда процедура противопоказана
Вопреки полезности, информативности и редким осложнениям, существуют противопоказания к проведению колоноскопии кишечника. Нельзя ее проводить людям, у которых присутствуют:
- острые инфекционные процессы;
- различные нарушения функционирования сердца;
- гипотония или гипертония;
- легочная недостаточность;
- перитонит, перфорация кишечника;
- дивертикулит;
- язвенный колит;
- пупочная или паховая грыжа.
Чтобы проверить, можно ли пациенту проводить процедуру, ему назначаются определенные анализы перед колоноскопией. Если были выявлены противопоказания, то исследование заменяется другим альтернативным методом диагностики.
Источник: http://kishechnik.guru/simptomy/kolonoskopiya-kishechnika.html
Колоноскопия. Что показывает?
Современная колоноскопия позволяет медикам своевременно констатировать и начать лечение многих заболеваний, в том числе онкологических. В статье, вы узнаете о возможностях, которые предоставляет процедура.
Возможности колоноскопии
Когда пациент спрашивает у врача, что показывает колоноскопия, то специалист в первую очередь перечисляет возможности, которая открывает процедура:
1. Изъятие постороннего предмета;
Во время колоноскопии можно выявить следующие виды болезней:
• Наличие полипов на слизистой кишечника;
В ходе манипуляции медик учитывает следующие моменты:
Цветовой аспект. Нормальным цветом поверхности считается бледно-желтый и немного розовый окрас. Другой окрас сигнализирует о наличии патологических изменений.
Противопоказания к проведению манипуляции
Несмотря на то, что колоноскопия полностью безопасная процедура, которая не вызывает особых осложнений, бывают случаи, когда методика отменяется. К числу относительных противопоказаний можно отнести:
1. Плохая подготовка. Если человек пренебрёг назначениями врача и плохо очистит кишечник от каловых масс, то процедура отменяется;
Основной задачей колоноскопии является своевременное обнаружение воспалительных процессов, доброкачественных и злокачественных новообразований. Достигнуть таких целей позволяет микрокамера, которая установлена на конце устройства.
Источник: http://xn—-ctbhofdbekubgb2addy.xn--p1ai/%D0%BA%D0%BE%D0%BB%D0%BE%D0%BD%D0%BE%D1%81%D0%BA%D0%BE%D0%BF%D0%B8%D1%8F-%D1%87%D1%82%D0%BE-%D0%BF%D0%BE%D0%BA%D0%B0%D0%B7%D1%8B%D0%B2%D0%B0%D0%B5%D1%82
Колоноскопия
Колоноскопия — это медицинский эндоскопический диагностический метод, во время которого врач осматривает и оценивает состояние внутренней поверхности толстой кишки при помощи эндоскопа.
Какие болезни можно выявить этим исследованием?
Колоноскопия принадлежит к самым точным методам, которые позволяют изучить состояние кишечника изнутри, его слизистую оболочку, просвет, тонус и другие показатели. Она также дает возможность быстро и без открытых операций на брюшной полости убрать доброкачественные образования или взять биопсию подозрительного участка, чтобы узнать характер возможного новообразования.
- Рак, опухоль, полип толстой кишки. Основная цель — это раннее выявление раковых новообразований и их предшественников, вследствие чего упрощается дальнейшее лечение патологии. Также на первой стадии рака с помощью колоноскопии производят удаление злокачественного образования.
- Воспаление слизистой оболочки. С помощью колоноскопии можно обнаружить воспалительный процесс и оценить его степень, обнаружить изъязвления, сделать биопсию тканей для дополнительной диагностики, а также остановить кровотечение.
- Язвы. Современные колоноскопы позволяют произвести детальный осмотр отделов толстого кишечника с целью раннего выявления в слизистой оболочке даже самых мелких эрозий и язв.
- Дивертикулы. Колоноскопия является наиболее информативным методом диагностики дивертикулита.
- Кишечная непроходимость. С помощью колоноскопии выявляется истинная причина некоторых видов кишечной непроходимости. Также с помощью колоноскопа проводится извлечение инородных тел.
Какие процедуры могут быть выполнены при колоноскопии?
С помощью колоноскопии можно произвести следующие манипуляции:
- извлечь инородное тело;
- удалить полип;
- удалить опухоль;
- остановить кишечное кровотечение;
- восстановить проходимость кишечника при стенозе (сужении);
- сделать биопсию (взять кусочек ткани на гистологическое исследование).
Оборудование
По своему техническому исполнению колоноскопия относится к сложным методам эндоскопического исследования. Методика проведения хорошо разработана, но индивидуальные особенности толстой кишки, а особенно патологические процессы в ней, создают трудности при обследовании. Поэтому важно, чтобы эта процедура проводилась специалистами высокого уровня на современном оборудовании.
Колоноскопия производится при помощи тонкого, мягкого и гибкого фиброколоноскопа или оптического зонда. Гибкость прибора позволяет при исследовании безболезненно проходить все анатомические изгибы кишечника.
Прибор оснащен миниатюрной видеокамерой, изображение передается на экран монитора в многократном увеличении, благодаря чему врач может детально рассмотреть кишечник пациента (поэтому часто ее называют видеоколоноскопией). При этом колоноскоп обладает источником холодного света, что исключает ожог слизистой оболочки при обследовании кишечника.
Во многих клиниках колоноскопия проводится на современном эндоскопическом оборудовании производителя Pentax Medical (Япония). Отличие этого колоноскопа состоит в его минимальном диаметре и высокотехнологичной оптике. (ОнКлиник)
Тонкий и гибкий зонд существенно снижает дискомфорт пациента при проведении исследования. Качественная оптика позволяет опытному врачу гарантированно поставить точный диагноз и определить заболевание на ранних стадиях, а также провести процедуру без осложнений.
Другое оборудование высшего (экспертного) класса от компании Olympus (Япония) с возможностью цифрового увеличения и осмотра в узком спектре света, позволяющими увидеть ранний рак площадью от 1мм. Аппаратура обрабатывается после каждого пациента в специальных моечных машинах (также производства Olympus), что полностью исключает возможность передачи инфекции от одного пациента другому. Обработка в моечной машине считается золотым стандартом обработки эндоскопов, но приводит к повышению себестоимости исследования. Однако, ведущие клиники не экономят на безопасности пациентов (ЦКБ).Видеоколоноскопия
Видеоколоноскопия является наиболее информативным и точным методом диагностики заболеваний толстого кишечника. Она позволяет изучить тонус и сократительную способность кишок. Ее главное отличие от традиционной колоноскопии состоит в том, что видеодатчик, применяемый при исследовании, позволяет врачу рассматривать обследуемые участки на экране монитора. Любую область кишечника при изучении можно значительно увеличить, что значительно упрощает постановку диагноза и дает возможность как можно раньше начать лечение.
Тщательное исследование слизистой кишечника при проведении видеоколоноскопии позволяет врачу замечать малейшие отклонения от нормы и обнаруживать патологические новообразования размером от 1 мм. В случае необходимости в ходе проведения видеоколоноскопии можно взять вызывающие подозрения ткани на биопсию. Гистологическое исследование полученных образцов ткани (с применением многократно увеличивающего микроскопа) дополнительно поможет поставить правильный диагноз как можно быстрее.
Оборудование экспертного уровня позволит выявить возможную патологию и как можно скорее начать лечение без необходимости дорогостоящих дополнительных исследований.
После проведения исследования пациент получает на руки результаты видеоколоноскопии в цифровом виде.
Больно ли делать колоноскопию?
Проведение колоноскопии на толстой кишке иногда сопровождается болезненными ощущениями. Причиной боли может быть растяжение кишки колоноскопом или воздухом, который вводят в кишку для раскрытия ее просвета. В этот момент пациент может испытывать кратковременные боли по типу болезненных спазмов.
Тем не менее многие врачи, основываясь на своем опыте считают, что лучше начинать процедуру без предварительного обезболивания. Обезболивающие средства и спазмолитики лучше вводить местно при проведении колоноскопии при повышенной болевой реакции или чрезмерном спазмировании кишки.
В качестве местной анестезии при колоноскопии могут использоваться препараты, основным действующим веществом у которых является лидокаин. При нанесении на необходимую область он оказывает местное обезболивание.
Преимуществом предварительно выполненной анестезии является то, что пациент на протяжении проведения колоноскопии не ощущает дискомфорта и боли.
Когда нужно делать колоноскопию во сне?
Много исследований проводятся без наркоза: опыт врача, современная аппаратура с регулируемой жесткостью эндоскопа и применение местных анестезирующих гелей для заднего прохода позволяют свести дискомфорт к минимуму, а иногда и вовсе избежать каких-либо болевых ощущений.
Колоноскопию под наркозом рекомендуется проводить пациентам, перенесшим несколько операций, или если был опыт болезненного исследования.
Термины «седация», «общая анестезия», «наркоз» и «колоноскопия во сне» — это одно и то же. Перед процедурой с наркозом необходимо пройти обследование и сдать ряд анализов (например, анализ крови) для выявления возможных противопоказаний.
Пациент, пребывающий в состоянии медикаментозного сна, должен во время проведения исследования находиться под непрерывным наблюдением опытного врача-анестезиолога.
Как проходит колоноскопия?
Исследование толстого кишечника проводится в специализированном кабинете. Человеку, проходящему обследование, следует раздеться ниже пояса, включая нижнее белье, затем в подготовленном виде необходимо будет лечь на кушетку, на левый бок, согнув ноги в коленях и придвинув их к животу.
Врач аккуратно вводит колоноскоп через анальное отверстие, после чего последовательно осматривает стенки кишечника.
Процедура колоноскопии в среднем длится от пятнадцати до тридцати минут.
После завершения исследования колоноскоп аккуратно извлекается из кишечника и отправляется на дезинфекцию в специальный аппарат.
Пациент, если ему была произведена местная анестезия или инъекция обезболивающего препарата, после окончания процедуры может сразу покинуть клинику. В случае проведения колоноскопии под общей анестезией, больного после процедуры перевозят в палату, где он будет находиться до тех пор, пока не пройдет действие наркоза.
Как вести себя после исследования?
- Если процедура проводилась без наркоза, есть и пить можно сразу после окончания процедуры.
- Если проводился наркоз, прием пищи лучше отложить как минимум на 45 минут.
- Если процедура носила лечебный характер, возможно, потребуется следовать определенной диете, рекомендуемой доктором.
- После процедуры следует пройтись 5 минут и затемминут посидеть в туалете для того, чтобы расслабиться и выпустить остатки воздуха. Если чувство распирания и вздутия живота газами сохраняется дольшеминут, можно принять 8-10 таблеток мелко истолченного активированного угля, размешанного в 1/2 стакана теплой кипяченой воды, или выпить 30мл «Эспумизана» также разведенного в 1/2 стакана теплой воды.
Какие осложнения могут возникнуть?
Колоноскопия является достаточно безопасным методом исследования.
В исключительных случаях у пациента во время или после обследования могут возникнуть следующие осложнения:
- перфорация (прободение) стенки толстого кишечника (случается примерно в одном проценте случаев);
- больного может беспокоить незначительное вздутие живота, которое проходит через некоторое время;
- в кишечнике может развиться кровотечение (случается примерно в 0,1 % случаев);
- наркоз может привести к остановке дыхания у пациента (случается примерно в 0,5 % случаев);
- после удаления полипов могут наблюдаться такие симптомы как болезненные ощущения в области живота, а также незначительное повышение температуры (37 – 37,2 градуса) в течение двух – трех дней.
Больному необходимо срочно обратиться к лечащему врачу, если у него после проведения колоноскопии возникли следующие симптомы:
- слабость;
- утомляемость;
- головокружение;
- боли в области живота;
- тошнота и рвота;
- диарея с прожилками крови;
- температура 38 градусов и выше.
Показатели колоноскопии
В результатах колоноскопии описывается внешний вид слизистой оболочки кишечника.
- У здоровых людей при наблюдении через колоноскоп она имеет бледную окраску. При этом цвет зависит от интенсивности освещения.
- В норме стенки покрыты тонким слоем слизи и выглядят блестящими. При недостаточности слизи поверхность кишечника выглядит матовой. Такое состояние слизистой оболочки указывает на наличие патологических нарушений в толстом кишечнике.
- Поверхность кишки должна быть гладкой и слегка исчерченной, без изъязвлений, выпячивания и бугорков.
- При обследовании в норме хорошо прослеживаются мелкие кровеносные сосуды слизистой оболочки и подслизистой основы. Отсутствие или усиление сосудистого рисунка говорит о возможном патологическом растяжении или отеке подслизистой оболочки.
- Наблюдаемые наложения слизистой оболочки вызваны скоплением слизи в толстом кишечнике и в норме они представляются светлыми комочками.
- Когда следует проводить колоноскопию?
При каких симптомах нужно делать колоноскопию?
Показаниями для проведения процедуры являются такие симптомы, как:
- частые запоры,
- частые повторяющиеся боли в области кишечника,
- кровянистые либо слизистые выделения из прямой кишки;
- наличие крови или слизи в кале,
- необъяснимое похудение, утомляемость,
- ощущение переполнения кишечника, склонность к частому вздутию живота, газообразованию, метеоризм,
- подготовка к различным гинекологическим операциям,
- подозрение на различные заболевания толстого кишечника,
- частые боли в животе,
- частые поносы,
- ранее выявленные полипы,
- анемия,
- наследственность – наличие родственников, страдающих онкологическими заболеваниями кишечника,
- аллергические реакции неясного происхождения,
- присутствует повышение концентрации специфичных онкомаркеров в анализе крови;
Противопоказания
Противопоказаний для проведения процедуры практически не существует. Исследование противопоказано только при тяжелой сопутствующей патологии, которая требует серьезного стационарного лечения.
Например, при острой кишечной непроходимости, обнаруженном остром дивертикулите или перитоните колоноскопия запрещена.
Геморрой не является противопоказанием к колоноскопии. Наоборот, эта процедура может применяться для остановки кровотечений и обследовании узлов.
Подготовка к колоноскопии
Перед проведением колоноскопии требуется специальная подготовка, именно она является залогом высокой достоверности результатов исследования.
Перед проведением колоноскопии следует соблюдать следующие рекомендации:
- прекратить прием противодиарейных, а также железосодержащих препаратов;
- увеличить потребление жидкости.
В настоящее время подготовка к проведению колоноскопии осуществляется за счет приема внутрь специальных слабительных растворов и соблюдения определенной диеты.
Диета
За два – три дня до проведения колоноскопии следует придерживаться бесшлаковой диеты, целью которой является эффективное очищение кишечника. При этом из рациона рекомендуется исключить продукты питания, которые вызывают брожение, вздутие живота, а также увеличивают образование каловых масс.
За 1 день до процедуры желательно есть только жидкую пищу (йогурты, манную кашу, яичницу). Наиболее плотный обед можно позволить себе до 12 часов дня, а затем только прозрачный нежирный куриный бульон, чай и негазированную воду.
Вечером накануне исследования рекомендуется отказаться от ужина, а утром в день исследования не следует завтракать.Продукты, от которых следует отказаться
- Все овощи в сыром виде,
- фрукты,
- горох, фасоль,
- черный хлеб,
- зелень,
- копчености (колбаса, мясо, рыба),
- маринад, соленья,
- перловая, овсяная и пшенная каши,
- шоколад, чипсы, орехи, семечки,
- молоко, кофе,
- газированные напитки, алкоголь.
Что можно есть?
- Овощи в вареном виде,
- кисломолочные продукты (сметана, творог, кефир, йогурт, ряженка),
- овощные супы,
- сухарики из белого хлеба, крекеры, белый хлеб,
- яйца в вареном виде,
- нежирные сорта мяса (куриное мясо, кролик, телятина, говядина),
- нежирные сорта рыбы (например, хек, судак, карп),
- сыр, масло,
- слабо заваренный чай, компоты,
- желе, мед,
- негазированная вода, прозрачные соки.
Очищение кишечника
В настоящее время для очищения кишечника наиболее широко применяются специальные слабительные препараты. Необходимо изучить противопоказания и подобрать наиболее подходящее для вас средство. Лучше при возможности проконсультироваться с врачом.
Как правило, с этой целью применяются Фортранс, Эндофальк, Флит Фосфо-сода, Лавакол.
Основной механизм действия этих препаратов заключается в том, что данные препараты предотвращают всасывание веществ в желудке, а также кишечнике, что ведет к более быстрому продвижению и эвакуации содержимого (в виде диареи) желудочно-кишечного тракта. За счет содержания в слабительных препаратах электролитов солей предотвращается нарушение водно-солевого баланса организма.
Как принимать Фортранс перед колоноскопией?
Наиболее популярной является чистка кишечника Фортрансом.
Один пакетик препарата рассчитан на 20 кг массы тела. Каждый пакетик следует развести в одном литре теплой, прокипяченной воды. Если, например, вес человека составляет 80 кг, то необходимо будет четыре пакетика развести в четырех литрах воды.
Выпить получившийся раствор следует по приведенной ниже схеме.
При назначении на колоноскопию до 14.00:
- Выпить весь раствор «Фортранс» со скоростью 1 литр в час, 1 стакан в 15 минут, с 16.00 до 20.00 предыдущего дня.
- Утром можно выпить сладкий чай, если Вы планируете проведение колоноскопии БЕЗ СНА.
- Если Вы планируете, проведение колоноскопии ВО СНЕ, употребление любых жидкостей, в том числе и лекарств, за 4 часа до исследования строго запрещено.
При назначении на колоноскопию после 14.00:
- Выпить половину раствора «Фортранс» с 18.00 до 20.00 в день до исследования.
- Выпить оставшуюся половину «Фортранс» с 7.00 до 9.00 в день исследования.
- Если Вы планируете проведение колоноскопии БЕЗ СНА, допускается легкий прием пищи (бульоны, йогурты, кисели (без ягод), чай с печеньем или сухарями), но не ранее, чем за 2 часа до колоноскопии.
- Если Вы планируете, проведение колоноскопии ВО СНЕ, употребление любых жидкостей, в том числе и лекарств, за 4 часа до исследования строго запрещено.
После приема препарата «Фортранс», в течение некоторого времени, возможен жидкий стул, это нормально.
Как обследовать кишечник другими методами?
«Золотым» стандартом диагностики заболеваний толстой кишки и самым выгодным исследованием по соотношению цена/качество на сегодняшний день является только колоноскопия.
Виртуальная колоноскопия, ирригоскопия (рентген с бариевой клизмой), видеокапсульная эндоскопия толстой кишки, компьютерная томография – ни одно из этих исследований не достигает диагностического уровня колоноскопии и применяются в качестве вспомогательных исследований. Кроме того, у всех них есть главный и самый важный недостаток – во время их проведения нельзя выполнить ни одну лечебную процедуру, можно только произвести осмотр.
Источник: http://ogivote.ru/diagnostika/kolonoskopiya.html
Что выявляет колоноскопия кишечника
Зачастую приходится сталкиваться с проблемами в «исправном функционировании» своего организма, что выводит нас из привычного круговорота жизнедеятельности. С такими трудностями может встретиться лицом к лицу как самый простой, среднестатистический человек, так и наиболее подверженный различным заболеваниям: подобная предрасположенность в большинстве случаев является заложенной на генетическом уровне.
Нередко по наследству передаются все те склонности к той или иной болезни, которой были больны ваши предки. Поэтому не составит сложности узнать вероятность проявления у себя каких-либо недугов в будущем, убедиться в сделанных догадках, а также вовремя обратиться к специалистам и начать устранять данную проблему.
Однако в наше время люди не замечают мелочей, происходящих в их организме, посвящая целиком и полностью своё внимание работе в городской суете. Неправильное питание и образ жизни, стресс, малоподвижность и невнимательность к собственному здоровью приводят к всевозможным осложнениям пищеварительную систему, больше всего страдающую от этих факторов.
Всё это больно ударяет по нашему желудочно-кишечному тракту, крайне чувствительному к любым сбоям в пищеварении. Человек обращается к доктору и ему говорят — нужна колоноскопия кишечника. Подготовка к процедуре какова, безопасен ли сам процесс, и больно ли во время процедуры, — вопросов у пациента возникает множество. Возможна ли диагностика кишечника под наркозом и без него?
Погружение в теорию
Колоноскопия — диагностическая процедура, позволяющая врачу «познакомиться поближе», осмотреть состояние кишечника пациента с помощью маленькой камеры — зонда (эндоскопического прибора), предназначенного для исследования толстой кишки.
Чтобы этот зонд проник в организм человека, его вводят через анальное отверстие непосредственно в кишку. Характерная черта подобной процедуры заключается в том, что обследуемую зону составляет весь толстый кишечник (длинойсм).
По-другому колоноскопию принято называть «эндоскопическим обследованием». Оно предоставляет возможность взять необходимые для диагностики клетки биоптата либо сразу приступить к терапевтическим действиям.
Когда нужна колоноскопия?
Колоноскопия используется для исследования, диагностики и лечения толстой кишки. Процедуру стоит пройти, когда:
- требуется выявить причину болей в животе или кровоизлияний в прямой кишке;
- необходимо лечение рака толстой кишки и полипов;
- нужна биопсия для лабораторного тестирования;
- следует провести мониторинг реакции на лечение в случае возникновения воспалительных заболеваний кишечника;
- наблюдается изменение консистенции стула и наличие в нем крови;
- чередование запора и поноса;
- непроизвольное снижение веса или постоянная диарея;
- замечен упадок сахарного диабета в крови ниже нормы;
- имеются частые вздутия живота;
- пациенту уже есть 45 лет.
Важно! Если у ваших ближайших родственников были случаи, связанные с заболеваниями онкологией толстой и прямой кишки, значит, вам непременно следует систематически проводить обследование колоноскопию на присутствие источника злокачественных образований.
Колоноскопия кишечника может проводиться как в целях осмотра состояния кишечника пациента, так и с целью очистить стенки кишечника от полипов, если затем назначена операция.
Нередко эндоскопическое обследование проводят для взятия биопсии тканей, чтобы точно выявить вероятное наличие в ней воспалительных процессов, наследственных отклонений или даже признаки доброкачественной опухоли, если на то у пациента имеются подозрения или жалобы.
Затем благодаря этой процедуре стало возможно извлечение инородных тел из прямой кишки, устранение опухолей, остановка кровоизлияния в кишечной полости. Однако не только по цели процедуры классифицируют колоноскопию.
Процесс ввода эндоскопа в организм — процедура не из приятных.Зачастую выполняют ее с применением анестезии и наркоза: «бдительность» пациента «усыпляют», за счёт чего вы погружаетесь в неглубокий сон и не чувствуете дискомфорта либо болезненных ощущений во время хода исследования.
Подобное медицинское мероприятие называется «колоноскопия во сне». Но стоит ли просить общий наркоз, ведь он неблаготворно влияет на организм, когда колоноскопия даже не считается операцией и может не принести никаких болей при процедуре?
Причём, эндоскопический осмотр выражается в подавляющем большинстве случае всего лишь в неприятном ощущении движения чужеродного предмета в организме. В любом случае, обследование это проводится с применением обезболивающих веществ. Вероятно, возможно обойтись и без применения наркоза, если:
- вас обследует опытный специалист и эксперт;
- индивидуальное строение кишечника и его изрезанность благоприятствуют легкому прохождению зонда;
- пациент имеет повышенный болевой порог;
- психологический и эмоциональный фон обследуемого высок — стоит запастись терпением и расслабиться перед процедурой без наркоза;
- у пациента отсутствуют патологии, способные сделать процедуру болезненной и неприятной.
Если же такие доводы не убедили, и вам кажется, что без колоноскопии во сне не обойтись, то стоит задуматься, нужен ли вам негативно влияющий на здоровье нервной системы наркоз или общая анестезия, когда этому есть альтернатива.
Поскольку при эндоскопическом осмотре применяют несколько разновидностей анестезии, хорошей заменой наркозу станет местная анестезия. При этом на конец зонда — эндоскопа наносят местный гелевый анестетик, снижающий чувствительность в месте прохода прибора — ощущения притупляются, боль практически отсутствует, но обследуемый продолжает чувствовать перемещение зонда-эндоскопа.
Преимущество такого способа обезболивания — пациенту предоставлена возможность самостоятельно контролировать ход колоноскопии, за счёт чего снижается вероятный риск повреждения кишечника.
Существует и другой эффективный способ сделать процедуру комфортнее — колоноскопия с седацией, во время которой пациент пребывает в полусознании/полусне. Действует как успокоительное, подавляющее любые ощущения. В седатации участвует либо препарат Мидазолам либо Пропофол. После завершения обследования эндоскопом иногда к людям возвращается память того, как протекала процедура.
Инструкция по подготовке к колоноскопии
Если вам была назначено эндоскопическое обследование, то необходимо начать готовиться к нему. Подготовка к процедуре — неотъемлемая часть эндоскопического обследования. Последовательность ваших действий:
- Непременно расскажите доктору о том, какие у вас есть аллергические реакции на препараты.
- Следующей, наиболее серьезной ступенью приготовления к колоноскопии должен стать полный отказ от приёма любой пищи: фруктов, каш, овощей, тем более — мясных блюд — в течениечасов. В противном случае непереваренные частички еды, оставшиеся в желудке, крайне негативно отразятся на оценке состояния толстой кишки и точности диагноза.
- Накануне можно выпить больше жидких веществ: минеральную воду (негазированную), чай без сахара.
Важно! В назначенный день процедуры колоноскопии кишечника запрещено употреблять в пищу совершенно всё, включая даже воду.
Далее идёт этап «очищения», но не души, а кишечника с помощью клизмы или специальных средств. Чаще всего рекомендуют принимать Дюфалак, Сенаде, Регулакс.
Как проводится обследование
Продолжительность обследования не занимает больше 15 минут. Вас попросят прилечь на левый бок и по возможности поджать ноги к животу. Через анальное отверстие введут зонд-эндоскоп с маленькой лампочкой на конце.
Для лёгкого продвижения зонда подаётся воздух, благодаря чему и происходит расширение кишки. После завершения обследования весь нагнетённый воздух выкачивается через трубку эндоскопического прибора.
Работа на камеру
Виртуальная колоноскопия несколько отличается от привычной. Во-первых, методика неинвазивная (без проникновения через ткани органов или слизистые оболочки непосредственно в сами органы колющим инструментом), но при этом будет невозможно сразу устранить источник заболевания.
То есть, виртуальная колоноскопия может лишь изучить состояние кишечника (глубиной 1,5 м), причём — в двух- и трёхмерном изображениях, выводимых на монитор врача. Во-вторых, является совершенно безопасным и проверенным методом. Минус в том, что виртуальная колоноскопия не позволяет с той же точностью, что и обычная, диагностировать и дать оценку кишечному тракту.
У данного варианта колоноскопии имеются противопоказания:
- незначительный риск травмирования стенки кишечника при закачивании воздуха внутрь его полости;
- сильное излучение, поэтому рекомендуется делать не чаще раза в 6-7 лет;
- противопоказан для беременных и вскармливающих женщин;
- при выявлении полипов придётся дополнительно провести процедуру колоноскопического осмотра.
Подготовка к процедуре абсолютна схожа с обычной колоноскопией и занимает около 2-3 дней.
Ход процедуры (не больше 20 минут) начинается с того, что обследуемого просят лечь на живот. Через прямую кишку, нагнетая воздух для расширения прохода, введённая трубка-зонд с крохотной камерой на конце вводится в кишечник.
Следующий шаг — перемещение стола, на котором расположился пациент, внутрь сканера, здесь делается ряд снимков. Когда трубку с камерой выведут из прямой кишки, предварительно выкачав оттуда весь воздух, врач в красках опишет вам состояние кишечника по нескольким «удачным» кадрам.
Важно! Поскольку исследование проходит без нижнего белья, большинство пациентов испытывают стыд и сильное неудобство. Для того чтобы подобные вещи не отвлекали вас и не приносили дискомфорта, врачи рекомендуют приобрести специальные трусы для данной процедуры из нетканого полотна с готовым отверстием для ввода трубки зонда.
Противопоказания и возможные осложнения
Вопреки распространенному мнению о том, что эндоскопическую процедуру может пройти каждый, доказывается обратное. Колоноскопия имеет противопоказания и не делается при наличии у обследуемого:
- различные формы тяжелого состояния, требующие срочного медицинского вмешательства;
- язвенный и ишемический колит, болезнь Крона;
- перитонит, безотлагательный для экстренного хирургического вмешательства;
- низкая свёртываемость крови;
- запущенные стадии сердечной недостаточности – сложные случаи, недопустимые для процедуры;
- острый инфаркт миокарда с повышенным риском летального исхода;
- беременность — высокая вероятность преждевременных родов или выкидыш (на раннем сроке).
Какой бы безопасной и безвредной ни казалась колоноскопия кишечника, после неё могут начаться осложнения: перфорация либо разрыв кишечной стенки (частота 1,2%); кровоизлияние в кишечнике (0,09%); риск остановки дыхания по причине действия общего наркоза (0,4%); поднятие температуры тела от 37-37.8 0 С на протяжении 1-3 дней (при удалении полипов из кишечника).
Если после эндоскопической процедуры вы заметили подобные признаки, незамедлительно проконсультируйтесь с лечащим врачом:
- чувство апатии;
- раздражительность;
- снижение бодрости и сил, постоянная сонливость;
- головокружения;
- участившаяся головная боль либо мигрень;
- болевые ощущения внизу живота;
- тошнота и рвота;
- в жидком стуле замечена кровь;
- температура выше 38 0 С.
Вывод
Процедуру колоноскопии необходимо сделать хотя бы раз в жизни, чтобы убедиться в здоровой микрофлоре своего кишечника или, наоборот, — усомниться в этом и своевременно задуматься над началом курса лечения недугов. Ведь очень важно вовремя отследить ту или иную болезнь, чтобы не допустить ухудшения состояния собственного организма.
Врачи открыли новую причину появления неприятного запаха изо рта: заражение паразитами.
Но нередко болезнь никак себя не проявляет, и поэтому без вмешательства опытных специалистов и медицинской аппаратуры не обойтись. Колоноскопия служит именно для этой цели — на ранних этапах с точностью диагностировать все отклонения от нормы в области кишечника и выстроить с лечащими врачами план устранения проблемы.
Это обязательно для каждого больного, ведь кишечный тракт играет огромнейшую роль в организме человека, без него немыслимо правильное функционирование всего человеческого организма. Именно поэтому не стоит бояться эндоскопической процедуры, ведь здоровье — залог вашего успеха. И ради этого можно потерпеть.
Источник: http://analizypro.ru/diagnostika/kolonoskopiya-kishechnika.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе