 [Эндоцервикс что это такое в гинекологии расшифровка]
[Эндоцервикс что это такое в гинекологии расшифровка]
Эктоцервикс что это такое
Основные и известные органы репродуктивной системы женщины – это матка, яичники, трубы и влагалище. Чаще всего женщина интересуется именно их здоровьем и состоянием, когда проходит обследование. Но не менее важную роль играют и ткани, слизистые оболочки, которые покрывают каждый этот орган.
Слизистая оболочка, покрывающая внутреннюю часть цервикального отверстия – эндоцервикс. Основная функция канала шейки матки заключается в соединении матки и влагалища между собой. Он состоит из специальных небольших пор, которые секретируют слизь, а сверху покрыт цилиндрическим эпителием.
Главная функция секретируемой слизи – защита от попадания инфекций в полость матки. Количество данной слизи изменяется в зависимости от дня цикла и гормонального фона женщины. Также гормональный фон влияет и на толщину эндоцервикса. При здоровом колебании гормонов, которое вызвано сменой фазы цикла, процесс протекает абсолютно нормально.
Диагностика
Основной метод диагностики – это ультразвуковое исследование, которое проводится специальным влагалищным датчиком. В качестве дополнительных методик могут быть использованы и другие способы, которые помогут врачу найти развитие различных патологий.
Самый простой – это ручной осмотр. На гинекологическом кресле врач может прощупать цервикальный канал. При осмотре он должен быть плотно закрыт, если диагностируются расширения, то гинеколог делает об этом пометку.
Помимо этого, при осмотре может быть диагностирована короткая шейка матки, но для точной установки данного диагноза необходимо провести ультразвуковое исследование. Короткая шейка матки может не беспокоить женщину, поэтому выявляется она случайно.
Данная особенность может представлять опасность только во время беременности, поэтому для коррекции используется наложение швов или устанавливается пессарий. Если этого не делать, беременность может закончится преждевременными родами.
Исследование цервикального канала также проводится, если девушка девственница. В данном случае не используется вагинальный датчик или ручной осмотр. Врач обследует пациентку через брюшную стенку.
Также в качестве дополнительного обследования может быть назначена биопсия эндоцервикса, в процессе которой происходит забор клеток слизистого слоя. Далее материал передается в лабораторию, где детально исследуется под микроскопом.
Патологии
В большинстве случаев основные патологии эндоцервикса – это новообразования, которые могут быть диагностированы при ультразвуковом исследовании. В основном это полипы или кисты. При постановке любого диагноза необходимо в обязательном порядке провести лечение, оно может быть консервативным или хирургическим.
Опасность кист напрямую зависит от их количества и размера. Так, мелкие кисты чаще всего образуются в местах рубцевания. При диагностировании небольшого количества мелких кист, которые не имеют тенденцию к росту, также не стоит переживать, ведь они не представляют никакой угрозы.
При обнаружении единичной кисты следует тщательно за ней наблюдать, ведь она может начать расти, в результате чего перекроет цервикальный канал. Из-за этого может произойти нарушение репродуктивной функции женщины, ведь семенная жидкость не сможет проникнуть внутрь.
Основные причины, по которым происходит образование кист, это:
- кольпит – воспалительный процесс в слизистой оболочке влагалища, который начинается из-за действия инфекции;
- закупорка прохода;
- травмирование матки, которое чаще всего происходит в процессе родов;
- эндометриоз;
- ВМС, вызывающие травмы;
- резкое изменение гормонального фона;
- половые инфекции.
При обнаружении кист небольшого размера в большинстве случаев лечение не назначается, основной рекомендацией становится контроль за их состоянием. Для этого женщине рекомендуют производить ультразвуковое исследование каждые полгода, что поможет оценить динамику роста новообразований.
При необходимом лечении врач может выбрать несколько видов терапии, например:
- применение радиоволновой методики;
- криотерапию;
- пунктирование;
- лазерное удаление.
Метод удаления кисты зависит от особенности организма, от размера кисты и от общего состояния женщины.
Функции
За весь менструальный цикл функции эндоцервикса немного меняются, что объясняется изменениями в гормональном фоне. Так, в первые дни менструального цикла наблюдается его расширение, это происходит из-за влияния эстрогена. Вместе с этим начинается отторжение эндометрия, который проходит через канал шейки матки и выводится наружу. На данном этапе слизистая оболочка выполняет выделительную функцию, помогая очистится матке.
После этого происходит сужение и удлинение цервикального канала. Поры практически не секретируют слизь. Основные гормоны переправляют свое влияние на рост и созревание фолликулов. Именно этот период считается лучшим временем для проведения диагностических процедур.
В середине цикла наступает овуляция, именно этот период считается самым важным в репродуктивной жизни женщины. В этот момент поры эндоцервикса максимально расширяются, что способствует увеличению слизи, которая поможет в продвижении семенной жидкости.
После овуляции слизистый слой вновь становится неактивен, наблюдается сужение пор и уменьшение секреции слизи. При наступлении зачатия в организме женщины начинает активно вырабатываться прогестерон, что приводит к увеличению пор и появлению обильных выделений.
Слизь не выходит вся наружу, определенная ее часть остается внутри и образует пробку, которая будет защищать плод от попадания различных инфекций.
Во время родов наблюдается максимальное истончение данного слоя, также укорачивается и раскрывается шейка матки. Если процесс родов ведется неправильно, то образуются разрывы эндоцервикса. Чтобы их устранить после рождения ребенка врач сшивает поврежденные участки.
Экзоцервикс
Вагинальная часть шейки матки, которая соприкасается с влагалищной микрофлорой, называют экзоцервиксом. Он покрыт многослойным плоским эпителием. При своем здоровом состоянии экзоцервикс покрыт клетками плоского эпителия, если в процессе диагностики обнаруживают цилиндрический эпителий, то говорят о развитии патологии.
При покрытии цилиндрическим эпителием ставят диагноз цервикальная эктопия. Многие специалисты называют данное заболевание псевдоэрозией. Основные причины, по которым образуется эктопия:
- наличие половых инфекций;
- воспалительные процессы;
- нарушение в гормональном фоне;
- снижение иммунитета;
- травмы.
Неопасные формы эктопии не требуют лечения, а лишь тщательного контроля. При наличии осложнений в обязательном порядке женщине назначаются противовирусные, антибактериальные или гормональные препараты. Выбор методики лечения напрямую зависит от причин, которые вызвали развитие заболевания.
После этого поврежденные участки деструктируют. Для этого используют радиоволны, лазер и другие методики.
Различные изменения эндоцервикса и экзоцервикса поддаются лечению, если они были вовремя диагностированы. При этом у женщины не происходит образование осложнений, а значит, продолжительность терапии не займет много времени.
Чтобы не запускать свое здоровье следует в обязательном порядке посещать гинеколога один раз в полгода или проходить ультразвуковое исследование, которое поможет оценить состояние органов малого таза.
Не следует заниматься самолечением, если вы простыли или у вас появились нетипичные выделения, ведь они могут быть сигналом развития опасной половой инфекции, которая скажется на здоровье многих органов репродуктивной системы.
uterus2.ru
Лечение
Терапия цервицитов должна быть комплексной, местной и общей, а также направлена на ликвидацию причины воспаления и на устранение предрасполагающих факторов (нейроэндокринных, обменных, травматичных, функциональных и др.) и сопутствующих заболеваний.
Перед началом лечения необходимо проконсультироваться с врачом. Самостоятельно предпринимать меры не рекомендуется.
Одной из причин неудовлетворительных результатов и исходов лечения, направленного на причину болезни, является локализация инфекционных агентов в базальных слоях эпителия ШМ. С этой целью в акушерско-гинекологической практике широко используются физиохирургические методы. Выбор метода терапии определяется особенностями строения патологического процесса, размерами очага, его расположением, менструальной и детородной функциями пациентки.
Антибактериальная терапия проводится при определении причины цервицита и включает применение антибиотиков (местно) в виде таблеток или инъекций — в зависимости от характера клинических проявлений и стадии болезни. Выбор препарата определяется чувствительностью к нему микроорганизма. Местная терапия заключается в назначении антибактериальных средств в виде орошений влагалища различными растворами (Димексида, настоя эвкалипта, натрия бикарбоната), ванночек с Протарголом (Бетадином, Йодокаром, Колларголом), мазевых аппликаций. Необходимым условием эффективности лечения является поддержание нормальной экосистемы влагалища путем повышения кислотности (для этого используются слабые растворы молочной или борной кислоты).
В комплекс мероприятий должны быть включены лекарственные средства по восстановлению нормальной микрофлоры – эубиотики (Дификол, Ацилакт, Бифидумбактерин и другие лекарства местно и внутрь, лечение заканчивается на 15–й или 30-й день). При возрастных цервицитах применяется гормональная терапия, наиболее целесообразно местное использование эстрогенов.
При хронических цервицитах в комплекс лечения включаются физиопроцедуры:
- эндоцервикальный электрофорез растворов йода или цинка специальным конусным электродом;
- СМВ-терапия (сантиметроволновая) на область влагалища;
- местная дарсонвализация влагалища;
- лазерное облучение вульвы контактной, лабильной методикой;
- ультрафонофорез влагалища (с использованием 2%-ного раствора пероксида водорода, 10%-ного Димексида, 0,25%-ного Трихопола, 1%-ного Йодинола, 0,1%-ного перманганата калия, мази Гидрокортизона).
Женщинам с рубцовой деформацией шейки матки после предварительной санации в больнице выполняют пластическую операцию, объем которой определяется состоянием шейки.
noprost.ru
Причины
Наиболее вероятные причины развития метаплазии шейки матки – это распространение инфекционных агентов. В роли возбудителей выступают болезнетворные бактерии и вирусы. Опасный вирусный агент – это папиллома человека, которая проникает в половые органы женщины. Главная опасность заключается в том, что эта инфекция может на протяжении длительного времени протекать без симптомов и явных признаков. Другой возможный агент – герпес, который отличается высоким уровнем онкогенности.
После попадания болезнетворных бактерий в метаплазированном эпителии шейки матки начинают происходить необратимые последствия. Женщинам необходимо опасаться уреаплазмы, хламидий, гонококков, токсоплазмы и других микроорганизмов, которые проникают в клетки и сохраняются в них на протяжении длительного времени. Они отбиваются от иммунных клеток и поддерживают воспалительные процессы.
Существующие факторы риска
Можно выделить несколько распространенных факторов, которые приводят к патологическим изменениям в метаплазированном эпителии шейки матки:
- вредные привычки (алкогольные напитки и курение);
- плохая экологическая обстановка;
- употребление в пищу канцерогенных продуктов.
Эти факторы способствуют снижению реактивности организма, поэтому у женщин развиваются функциональные и морфологические изменения внутри органов, а также целых систем.
Болезни
Патологические изменения в шейке матки встречаются у многих женщин. Рак является распространенным и часто встречающимся гинекологическим заболеванием. Для патологических процессов характерна стадийность и этапность развития канцерогенеза. Заболевания делятся на несколько разновидностей.
- Фоновые. Это патологии влагалищной части шейки матки, во время прогрессирования которых сохраняется целостность метаплазированного эпителия, его дифференцировка, эксфолиация и созревание. К таким опасным заболеваниям относят полипы, лейкоплакию, папиллому, цервицит, истинную эрозию, эктропион и эндометриоз.
- Предраковые. К этой группе заболеваний относится дисплазия метаплазированного эпителия и другие патологические процессы. Они способствуют развитию гиперплазии, пролиферации, нарушению дифференцировки. В результате таких процессов созревают и отторгаются метаплазированные эпителиальные клетки.
Чтобы предотвратить попадание инфекции в половые органы нужно следить за гигиеной влагалища и регулярно приходить на осмотр к гинекологу.
Этиопатогенез
Эти процессы связаны с тем, что клетки имеют бипотентные свойства, поэтому нередко превращаются в плоский и призматический эпителий.
Существует несколько путей развития эктопии цилиндрического эпителия:
- резервные клетки образуются на поверхности цилиндрического метаплазированного эпителия;
- постепенное замещение эрозии плоского метаплазированного эпителия, на котором есть воспалительные процессы или микротрещины.
Метаплазия представляет собой процессы в результате которых резервные клетки превращаются в плоскую форму метаплазированного эпителия. Плоскоклеточная метаплазия характеризуется пролиферацией резервных клеток, которая способствует развитию злокачественной трансформации. К формированию дисплазии или предракового состояния приводит полное перекрытие цилиндрического метаплазированного эпителия.
Что собой представляют клетки метаплазированного эпителия
Клетки незрелого метаплазированного эпителия во время диагностики имеют вид парабазальных. Хроматин распределяется в организме женщины равномерно. В редких случаях во время диагностики специалистам удается определить зону просветления. Клетки имеют четкие и ровные границы с одной стороны.
После того как цитоплазма созреет, она приобретает более светлый оттенок и овальную форму. Метаплазированные клетки, которые созрели, не имеют отличий от плоского эпителия. Инвазивная форма рака является доброкачественной патологией. Ее диагностируют у многих пациенток, которые обращаются за помощью к врачу. Чтобы лечение принесло положительный результат необходимо своевременно начать терапию.
Рак шейки матки начальной формы можно вылечить при помощи лучевого и хирургического методов. Ученые неоднократно проводили эпидемиологические исследования, результаты которых показали, что патологические изменения в метаплазированном эпителии шейки матки начинают развиваться в результате раннего ведения половой жизни, при частой смене партнеров, курении и употреблении алкогольных напитков.
Инфекция поражает верхний слой метаплазированного эпителия шейки матки в результате развития кондилом. Это множественные папиллярные выросты, которые состоят из фиброзной ткани. На ее поверхности образуется метаплазированный многослойный эпителий. Кондиломы бывают плоскими, остроконечными, увеличенными и инвертирующими. Такое патологическое заболевание часто протекает без явных клинических проявлений, поэтому важно регулярно приходить на обследование и диагностику к гинекологу.
Взятие мазка для диагностики
Полноценным материалом для изучения метаплазированного эпителия шейки матки считается мазок высокого качества. В нем содержатся клетки плоского эпителия и эндоцервикса. Неполноценный материал представляет собой мазок, во время изучения которого невозможно определить патологические изменения в метаплазированном эпителии шейки матки. Важно соблюдать все правила во время взятия мазка, чтобы провести полноценное исследование пациентки.
Существует несколько причин, по которым взятый материал считается неполноценным:
- небрежное взятие мазка;
- шейка матки плохо отражается в гинекологическом зеркале;
- не соблюдаются условия взятия материала для изучения состояния метаплазированного эпителия шейки матки;
- тонкий или толстый мазок;
- недостаточный уровень окрашивания материала;
- в мазке содержатся элементы крови;
- плохое распределение взятого материала по стеклу;
- в мазке должны отсутствовать частицы антибактериального крема, смазка с презерватива, гель для проведения ультразвукового исследования и спермицидные кремы.
Исследование состояния метаплазированого эпителия шейки матки является важным этапом для оценки здоровья женщины. Только после комплексной диагностики гинеколог сможет назначить эффективное лечение.
ginekola.ru
Что это такое
Эндоцервикс — это оболочка, покрывающая шейку матки. В здоровом состоянии она гладкая и однородная, но если есть какие-то нарушения, то на ней возникают кисты. Увеличенная железа, по форме похожая на кистозное образование, и есть киста эндоцервикса. Секрет слизистых желез уничтожает бактерии, которые могут проникать в матку из влагалища.
Причины образования
Причинами образования кист в основном служат различные травмы. При этом происходит закупорка каналов, и слизь не выходит наружу, а скапливается внутри. Назовём причины возникновения заболевания:
- поскольку роды, особенно тяжёлые, являются для организма большим стрессом, то часто возникают кисты;
- при различных воспалительных заболеваниях, например, кольпите или цервиците (происходит закупорка прохода, и секрет скапливается внутри железы);
- при заживании эрозий образуются гиперэхогенные включения, которые иногда перерастают в кисты;
- инфекционные заболевания, такие как вирус папилломы;
- травмы от внутриматочных спиралей или диагностических гинекологических процедур.
Симптомы
Симптомы этого заболевания схожи с рядом других болезней. Это очень осложняет установление правильного диагноза. Но нужно обратиться к врачу, если заметили:
- боли внизу живота;
- нестабильный менструальный цикл;
- кровянистые и слизистые выделения;
- сложности с зачатием и бесплодие;
- ощущение давления во влагалище.
Размеры шейки матки — около 2-3 мм, если есть расширение, то нужно обследоваться, чтобы исключить патологию.
В чём кроется опасность
Кисты сами собой не представляют большой опасности. Но нельзя игнорировать болезнь, потому как у неё могут быть серьёзные последствия.
- при попадании в кисту инфекции может развиться воспаление;
- крупные образования вызывают проблемы с беременностью;
- становится невозможным установление ВМС, так как могут возникнуть кровотечения.
Диагностика
Диагностировать данное заболевание можно различными методами:
- ручной осмотр. При нём пациентка лежит в смотровом кресле, а гинеколог руками находит цервикальный канал и обследует его;
- УЗИ малого таза. Производится с применением датчика, вводящегося во влагалище;
- УЗИ используют при осмотре девушек, которые ещё не живут половой жизнью;
- кольпоскопия — самый точный метод. Ткани исследуются под микроскопом;
- если есть подозрение на атипичные процессы, то проводят прицельную биопсию. При значительных поражениях шейки выбор места может быть затруднён. Тогда производят конусовидное иссечение шейки матки.
Лечение
Единичные небольшие кисты в основном не лечатся. Но если при визуальном осмотре у специалиста в зеркале хорошо просматриваются образования, то, скорее всего, необходимо лечение.
Традиционная медицина
По совету гинеколога можно прибегнуть к таким методам:
- криотерапия (при глубоко расположенных кистах) — заключается в использовании низких температур с применением жидкого азота. Проводят по окончании менструации. При воспалительных процессах этот метод не используют. Криотерапия хороша для нерожавших, потому что не повреждается матка;
- радиоволновой — проходит под местным наркозом. Является очень эффективным, так как образование удаляется полностью;
- лазер — очень широко используется в медицине, но только для хорошо видимых кист, находящихся у входа во влагалище;
- пунктирование кисты или радиохирургический метод применяют, если в железах присутствует воспаление. Капсулу прокалывают и путём дренирования удаляют жидкость, а стенки остаются.
Народная
Если традиционная медицина не даёт полного выздоровления, то можно использовать некоторые растительные средства.
Вот несколько рецептов отваров:
- Пару ложек цветов акации залить 200 мл спирта или водки. Поставить на 5 дней в тёмное и холодное место. Профильтровать и пить 3 раза в сутки по 10 мл лекарства, разведённого в 40 мл кипячёной воды.
- По одной части листьев грецкого ореха, корней валерианы, полыни, череды, крапивы и щавеля душистого, по четыре части корней лопуха и бессмертника и шесть частей зверобоя. 500 мл кипятка залить 3 ст. л. смеси и 1 час настоять. Пить по половине стакана 3 раза в день за 30 минут до еды.
Народные рецепты в основном помогают остановить рост, но не избавляют от кисты полностью.
Хирургические методы
При хроническом воспалении проводится хирургическое иссечение образования. Но после этой процедуры остаются рубцы, что негативно для нерожавших женщин. К хирургическим методам относятся диатермокоагуляция. В этом случае на образование воздействуют током.
А также применяют прижигание химическими веществами. Сюда можно отнести и радиохирургический метод, о котором упоминалось ранее. Оперативное лечение проводится в том случае, если заболевание осложнено ещё и аднекситом или присутствуют воспалённые опухолевидные образования, если размер более 10-15 мм.
Противопоказаниями считают менструальные кровотечения, беременность или кормление грудью, раковые изменения в клетках, половые болезни.
Профилактика
Во избежание заболевания нужно посещать гинеколога не менее 2 раз в год. Если у женщины стоит спираль, то и 3-4 раза в год. Нужно вовремя лечить инфекции. При появлении различных тревожных симптомов обращаться к врачу. Следить за гигиеной, не перемерзать, избегать травм и абортов. Киста эндоцервикса к новообразованиям, лечащимся медикаментозно, не относится, но на ранних стадиях иногда используют гомеопатические препараты. Чтобы вовремя обратиться к гинекологу, нужно знать строение своего организма и некоторые сопутствующие женским болезням симптомы.
А чтобы постараться предотвратить заболевания, необходимо не пренебрегать профилактикой. А если всё же заболели, то идите к врачу. После постановки диагноза узнайте о возможных последствиях и методах лечения своего заболевания.
agu.life
Что такое мазок на цитологию?
Мазок на цитологию (синонимы: цитология, мазок на атипию, мазок на онкоцитологию, пап-тест) – это метод обследования в гинекологии, который позволяет обнаружить большинство предраковых или раковых изменений в шейке матки еще на ранней стадии, когда они бессимптомны.
Зачем нужен мазок на цитологию?
Мазок на цитологию помог спасти жизнь миллионам женщин, помогая обнаружить предрак или рак шейки матки, пока он еще излечим.
Кому нужно сдать мазок на цитологию?
Мазок на цитологию нужно сдать каждой женщине, достигшей 25 лет. При этом не важно, живете ли вы половой жизнью: мазок нужно сдать в любом случае.
Мазок на цитологию может быть рекомендован при подозрении на эрозию шейки матки, эктопию, рак шейки матки.
Как часто нужно сдавать мазок на цитологию?
Начиная с возраста 25 лет цитологию нужно сдавать каждые 2 года. Если очередной мазок на атипию выявит какие-либо нежелательные изменения, то последующие обследования нужно будет проходить чаще: 1-2 раза в год (в зависимости от обнаруженных изменений).
В какой день цикла нужно сдать мазок на цитологию?
Пап-тест рекомендуется сдавать не ранее 5 дня менструального цикла (первым днем цикла считается первый день месячных), и только если менструация уже закончилась. Самое позднее, мазок можно сдать за 5 дней до начала очередной менструации.
Как подготовиться к сдаче мазка на цитологию?
Чтобы получить адекватные результаты обследования, гинекологи рекомендуют воздержаться от половых контактов за 1-2 дня до сдачи мазка. Кроме того, постарайтесь не делать спринцеваний, не использовать тампоны и не вводить никакие лекарства (вагинальные таблетки, свечи) во влагалище по крайней мере за 2 дня до обращения к гинекологу.
Как берут мазок на цитологию?
Забор мазка из шейки матки осуществляется в кабинете гинеколога, на гинекологическом кресле (как во время обычного гинекологического осмотра).
Для того чтобы увидеть шейку матки, врач введет во влагалище гинекологическое зеркало. Введение зеркала может вызвать дискомфорт, но, как правило, это не больно.
После этого гинеколог возьмет специальную стерильную щеточку, с помощью которой соскоблит часть верхнего слоя шейки матки и канала шейки матки. Полученный материал затем будет нанесен на предметное стекло и отправлен в лабораторию для изучения под микроскопом.
Жидкостная цитология
В последние несколько лет широкое распространение получил другой метод приготовления мазка на атипию – жидкостная цитология. В настоящее время эта методика считается более информативной чем обычный мазок, так как жидкостная цитология реже дает ложно-отрицательные результаты, а значит, эффективнее выявляет атипичные клетки в шейке матки.
В отличие от стандартного приготовления мазка на цитологию, полученный материал из шейки матки не сразу наносят на предметное стекло, а сначала смешивают со специальным раствором. Благодаря этому, на исследование попадают все полученные клетки шейки матки, и в то же время устраняется слизь и лейкоциты, которые могут затруднять диагностику.
Мазок на цитологию: это больно?
Сам по себе забор мазка не вызывает боли или неприятных ощущений. Наиболее неприятный этап всего этого процесса это введение гинекологического зеркала. Тем не менее, опытный гинеколог вводит зеркало быстро и аккуратно, поэтому дискомфорт продлится не более 5-10 секунд.
Когда можно узнать результаты мазка на цитологию?
Результаты цитологии обычно выдают через 1-2 недели. Спросите у вашего врача, когда вы сможете получить результаты обследования.
Расшифровка результатов мазка на цитологию (цитограмма)
Результаты мазка на цитологию могут иметь разный вид в зависимости от страны, в которой вы живете, и лаборатории, в которой производилось изучение мазка.
Адекватно расшифровать результаты цитологии может только ваш гинеколог. Не спешите самостоятельно интерпретировать результаты мазка, так как некоторые данные могут вас необоснованно напугать.
В этой статье мы рассмотрим значение основных терминов, которые вы можете встретить в результатах мазка.
Что такое качество препарата?
Качество препарата означает, насколько правильно (качественно) гинеколог взял мазок. Адекватное качество препарата означает, что мазок был взят правильно и результаты мазка будут достоверны.
Неадекватное качество препарата означает, что мазок был взят неправильно и его результаты не будут информативны. В этом случае мазок рекомендуется пересдать.
Что такое экзоцервикс и эндоцервикс?
Практически любой результат мазка на цитологию включает данные из двух точек (локусов): из экзоцервикса и из эндоцервикса.
Экзоцервикс – это внешняя часть шейки матки, которая соприкасается с влагалищем (вагинальная часть шейки матки). В норме в экзоцервиксе обнаруживаются клетки многослойного плоского эпителия (МПЭ) поверхностного, промежуточного и парабазального слоя. У некоторых женщин в эндоцервиксе обнаруживается и цилиндрический эпителий.
Эндоцервикс – это канал шейки матки. В норме в канале шейки матки обнаруживаются клетки цилиндрического (железистого) эпителия, но также могут обнаруживаться и клетки многослойного плоского эпителия.
Что такое ЦБО?
ЦБО это аббревиатура, которая расшифровывается как «цитограмма без особенностей». То есть, это норма.
Что такое NILM?
Аббревиатура NILM означает то же самое, что ЦБО, то есть, цитограмма без особенностей. Злокачественные клетки обнаружены не были, мазок в пределах нормы.
Что такое пролиферация?
Пролиферация это ускоренное деление клеток шейки матки, которое, как правило, указывает на воспалительный процесс. Пролиферация может быть умеренной при незначительном воспалении, либо выраженной при сильном воспалении.
Что такое лейкоцитарная инфильтрация?
Лейкоцитарная инфильтрация — это повышенное содержание лейкоцитов в шейке матки, которое указывает на воспаление. Лейкоцитарная инфильтрация в вагинальной части шейки матки может указывать на экзоцервицит и вагинит (воспаление влагалища).
Лейкоцитарная инфильтрация в канале шейки матки указывает на эндоцервицит (воспаление канала шейки матки).
Что такое цитограмма воспаления?
Цитограмма воспаления это совокупность изменений, обнаруженных в мазке, которые указывают на то, что в шейке матки идет воспалительный процесс (цервицит).
Если у вас была обнаружена цитограмма воспаления, вам необходимо пройти курс лечения и повторить мазок на цитологию после выздоровления.
Что такое койлоциты?
Койлоциты это такие клетки, которые обнаруживаются в мазке на цитологию, если женщина заражена вирусом папилломы человека (ВПЧ).
В норме у здоровых женщин койлоцитов быть не должно. Если у вас были обнаружены койлоциты, вам необходимо сдать анализы на ВПЧ и пройти кольпоскопию.
Что такое гиперкератоз?
При гиперкератозе в мазке обнаруживаются ненормальные клетки, которые не являются раковыми, но могут указывать на нежелательные изменения в шейке матки.
Если у вас в мазке был обнаружен гиперкератоз (лейкоплакия), то вам необходимо сдать анализы на ВПЧ и пройти кольпоскопию.
Что такое метаплазия?
Метаплазия это процесс замещения клеток одного типа клетками другого типа. Так как слизистая оболочка шейки матки представлена двумя разными типами клеток, то процесс метаплазии в шейке матки это совершенно нормальное явление. Плоскоклеточная метаплазия может обнаруживаться в мазке на цитологию в норме.
Что такое дисплазия?
Дисплазия – это предраковое состояние шейки матки, которое в течение нескольких лет может перерасти в рак. Существует 3 степени дисплазии шейки матки (легкая, умеренная и выраженная дисплазия). О том, что это означает, и как это лечится, читайте в статье Дисплазия шейки матки.
Что такое ASC-US?
ASC-US (atypical squamous cells of undetermined significance) это английская аббревиатура, которая означает, что в мазке были обнаружены атипичные клетки плоского эпителия, причина появления которых неизвестна.
Причиной появления таких атипичных клеток чаще всего является воспаление шейки матки, но нельзя исключать и риск более серьезных изменений.
В случае обнаружения ASC-US ваш врач может рекомендовать повторный пап-тест через 6 месяцев, либо может сразу посоветовать дополнительное обследование: анализ на ВПЧ высокого риска, кольпоскопию и при необходимости биопсию шейки матки.
Если вам более 45-50 лет и у вас были обнаружены ASC-US, то ваш врач может рекомендовать крем с эстрогенами, так как именно недостаток эстрогенов в крови может вызывать появление атипичных клеток в вашем возрасте.
Что такое ASC-H?
ASC-H (atypical squamous cells, cannot exclude HSIL) означает, что некоторые клетки плоского эпителия выглядят ненормальными (атипичными) и это похоже на предраковые или раковые изменения шейки матки. Для уточнения диагноза ваш гинеколог назначит кольпоскопию и при необходимости биопсию шейки матки.
Если кольпоскопия будет в норме, ваш врач порекомендует повторить мазок на цитологию через 6-12 месяцев.
Что такое AGC?
AGC (atypical glandular cells) означает, что в мазке на цитологию были обнаружены ненормальные (атипичные) клетки цилиндрического эпителия. Для уточнения диагноза ваш гинеколог назначит кольпоскопию и при необходимости биопсию шейки матки и эндоцервикальный кюретаж.
Что такое LSIL?
LSIL (low-grade squamous intraepithelial lesion) означает, что в мазке были обнаружены атипичные клетки, которые скорее всего не имеют отношения к раку, но требуют более тщательной диагностики. Для уточнения диагноза ваш гинеколог назначит кольпоскопию и при необходимости биопсию шейки матки.
Если кольпоскопия будет в норме, ваш врач порекомендует повторить мазок на атипию через 6-12 месяцев.
Что такое HSIL?
HSIL (high-grade squamous intraepithelial lesion) означает, что у вас были обнаружены предраковые изменения в шейке матки. Предраковым изменениям подвергся плоский эпителий. Без лечения это состояние может перейти в рак шейки матки.
Что такое AIS?
AIS (adenocarcinoma in situ) означает, что у вас были обнаружены предраковые изменения в канале шейке матки. Предраковым изменениям подвергся цилиндрический эпителий. Без лечения это состояние может перейти в рак шейки матки.
Что делать, если мазок на цитологию показал отклонения?
Если в результатах цитологии имеются данные о возможном воспалении или других процессах в шейке матки, попросите вашего гинеколога прокомментировать результаты и объяснить, что это значит.
В зависимости от типа выявленных изменений гинеколог может посоветовать сдать повторный мазок через несколько месяцев, либо назначит дополнительные обследования для того, чтобы уточнить ваш диагноз.
www.mygynecologist.ru
Причины и классификация
Шейка матки – это самая узкая ее часть, она сообщается с влагалищем. Шейка имеет форму цилиндра и пронизана насквозь узким цервикальным каналом, который является как бы продолжением полости матки. В норме он закрыт плотной слизистой пробкой, предохраняющей вышележащие половые органы от проникновения в них микроорганизмов из внешней среды. Вырабатывают ее клетки слизистого слоя цервикального канала.
Они являются гормонзависимыми, поэтому вязкость слизи зависит от фазы менструального цикла. Во время овуляции их секрет разжижается, чтобы сперматозоидам было легче проникнуть из влагалища в матку. Соответственно, в это же время повышается и риск инфицирования выжележащих женских половых органов.
Под слизистым слоем располагается мышечный – он довольно мощный, так как в период беременности на нем лежит задача удерживать растущий плод в полости матки. Отделяет шейку матки от других органов плотная серозная оболочка. В шейке матки выделяют две части:
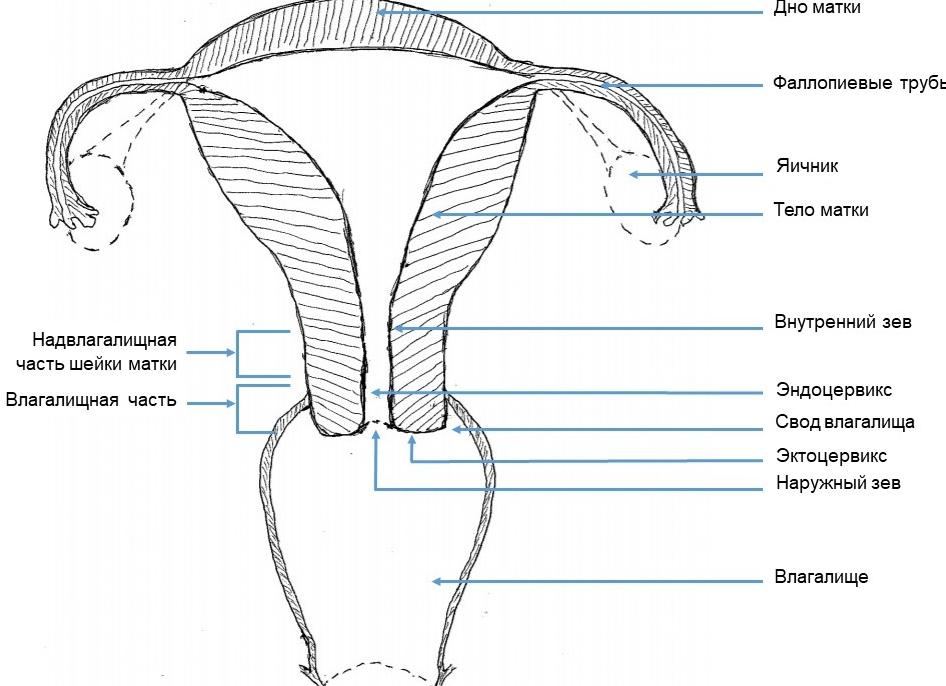
- Эктоцервикс – его видит гинеколог во влагалище при осмотре в зеркалах. Это наружная часть шейки, она имеет вид плотного диска с отверстием посередине. Покрыта плоским неороговевающим эпителием, таким же, как и стенки влагалища.
- Эндоцервикс – это невидимая глазом при обычно осмотре часть, непосредственно переходящая в матку. Изнутри она выстлана секреторным цилиндрическим эпителием, в который легко внедряются микроорганизмы при различного рода инфекциях.
Воспалительный процесс может локализоваться в:
- Экзоцервиксе – экзоцервицит;
- Эндоцервиксе – эндоцервицит;
- В обоих отделах шейки матки – цервицит.
Так как шейка и влагалище теснейшим образом связаны друг с другом, крайне редко цервицит развивается изолированно. Как правило, он является следствием кольпита, баквагинита или вульвита и легко переходит в эндометрит – воспаление слизистого слоя матки.
По причине воспалительного процесса выделяют:
- Неспецифический цервицит – его вызывают условно-патогенные бактерии, которые обитают на коже и в прямой кишке (кишечная палочка, стафило- и стрептококки) при заносе их в половые пути женщины. Кроме того, развивается он и в условиях недостаточной продукции эстрогенов во время климакса, гипофункции яичников.
- Специфический – он возникает при воздействии возбудителей ИППП, чаще всего это гонококк, хламидия, уреаплазма, микоплазма, вирус генитального герпеса, дрожжеподобный грибок кандида. Встречается и туберкулезный цервицит шейки матки, если палочка Коха проникает в нее с током крови или лимфы из очагов туберкулеза.
По длительности течения выделяют:
- Острый цервицит – длится до 2-х недель;
- Подострый – от 2-х недель до 6-ти месяцев;
- Хронический – свыше полугода. Характеризуется периодами ремиссии – стихания симптомов болезни и обострения, когда они вновь набирают силу. Причинами хронического цервицита обычно становятся хламидии, мико- и уреаплазмы, а также нарушения гормонального фона.
У здоровой женщины цервикальный канал надежно защищен от инфекционных агентов, так как его слизь содержит лизоцим, иммуноглобулины – губительные для них вещества. Большую роль играет и нормальная микрофлора влагалища: она препятствует размножению болезнетворных микробов, закисляя среду. Цервицит развивается под влиянием провоцирующих факторов, к которым относятся:
- Роды, аборты;
- Инвазивные вмешательства (гистероскопия, ЭКО);
- Инфекционные болезни;
- Обострения хронических заболеваний;
- Гормональные нарушения;
- Болезни обмена веществ;
- Травмы малого таза и женских половых органов;
- Несоблюдение личной гигиены.
Все они ведут к местным и общим иммунным нарушениям и создают благоприятную ситуацию для внедрения возбудителя в эпителий цервикального канала.
Что происходит в организме
Микроорганизмы попадают в шейку матки через:
- Влагалище – во время незащищенного полового акта или при недостаточном гигиеническом уходе;
- Кровь или лимфу – из очагов хронического воспаления, которые находятся в любой части организма.
Внедрившись в слизистую оболочку цервикального канала, возбудитель начинает активно размножаться, выделяя в окружающие ткани продукты своей жизнедеятельности. Последние вызывают гибель клеток и реакцию иммунной системы, в связи с чем развивается воспалительный процесс. В месте внедрения происходит застой крови, расширение кровеносных сосудов и повышение их проницаемости. Жидкая плазма вместе с иммунными клетками выходит в ткани и формирует отек – так очаг воспаления локализуется. Если первая реакция адекватная, то возбудитель не может распространиться дальше слизистой оболочки и воспаление ограничено лишь ей. После этого происходит уничтожение чужеродной микрофлоры и выведение ее из цервикального канала вместе со слизью, а поврежденные ткани постепенно восстанавливаются.
При недостаточном иммунном ответе или определенных особенностях возбудителя, воспаление переходит в хроническую форму. Микроорганизм длительное время сохраняется в организме, так как способен проникать внутрь клеток или уходить от иммунного ответа и действия антибиотиков иными способами. Время от времени он активизируется, разрушает ткани, вызывает воспаление. Как правило, обострения имеют малую интенсивность, но длительное повреждение слизистой и глубжележащих слоев ведет к избыточному разрастанию соединительной ткани. В итоге полость цервикального канала сужается, деформируется или в его толще формируются слизистые кисты. Они появляются при закрытии соединительнотканными элементами выводного протока цервикальной железы. Клетки последней продолжают вырабатывать слизь, которая накапливается внутри полости, постепенно растягивая ее. Киста растет в размерах и может существенно нарушать анатомию шейки матки. Хронический очаг воспаления таит в себе и иную опасность. Повреждение клеток эпителия рано или поздно приводит к их перерождению – дисплазии с последующим озлокачествлением.
Гнойный цервицит развивается чаще всего под действием неспецифической микрофлоры – кишечной палочки, стафилококка, протея. Они вызывают мощный воспалительный ответ, в котором участвуют нейтрофилы – вид иммунных клеток. Погибшие нейтрофилы и остатки разрушенных тканей формируют гнойный детрит, который выделяется через половые пути наружу. Такая форма болезни обычно протекает с нарушением общего самочувствия и выраженными признаками интоксикации, так как продукты распада частично всасываются в кровь и разносятся по всему организму.
Цервицит при беременности опасен тем, что чреват внутриутробным инфицированием плода и может послужить причиной выкидыша.
Симптомы
Крайне редко цервицит развивается отдельно, поэтому его признаки обычно сочетаются с поражением нижележащих отделов половых путей. К ним относятся:
- Жжение и зуд в области наружный половых органов, во влагалище;
- Покраснение и отек половых губ;
- Неприятные выделения из половых путей.
Появляются симптомы цервицита шейки матки остро, нередко можно проследить их взаимосвязь с предшествующим незащищенным половым актом. Женщину беспокоят тянущие, ноющие боли внизу живота, повышение температуры тела, снижение аппетита и общая слабость. Появляются выделения из половых путей – от слизистых до желто-зеленых гнойных, с неприятным запахом, иногда пенистые. При выраженном воспалительном процессе в них могут наблюдаться прожилки крови. При грибковом цервиците выделения творожистые, с кислым запахом.
В некоторых случаях острое воспаление протекает незаметно для женщины, с небольшой болью внизу живота и неприятными ощущениями при половых актах. В этом случае высок риск перехода инфекции в хроническую стадию. Вне обострений болезнь ничем себя не проявляет, могут лишь беспокоить слизистые или мутные выделения из влагалища. При рецидиве их объем увеличивается, меняется характер: цвет, запах, консистенция. Возникают незначительные ноющие боли в надлобковой области, которые усиливаются во время секса. Женщина длительное время может не подозревать о наличии цервицита, пока не проявятся серьезные последствия болезни. Чаще всего экзоцервицит выявляют при гинекологическом осмотре, а эндоцервицит при обследовании по поводу белей, болезненности во время половых актов, бесплодия.
Хронический атрофический цервицит, который развивается при недостаточной выработке эстрогенов проявляется постепенно и сопровождается другими признаками гормонального дисбаланса. Женщину беспокоят сухость и зуд во влагалище, ухудшение качества кожи, волос, ногтей, снижение полового влечения. Если болезнь развивается до менопаузы, то ведущими симптомами нередко становятся нарушения менструального цикла и проблемы с зачатием ребенка.
Диагностика
Диагноз устанавливает врач-гинеколог по результатам осмотра и дополнительных методов исследования. Он собирает анамнез, изучает жалобы и симптомы. Во время осмотра на кресле доктор видит очаги воспаления, точечные кровоизлияния на поверхности экзоцервикса, увеличение его размера из-за отечности, покраснение и отек стенок влагалища, наружных половых органов. Гинеколог берет мазок с поверхности шейки матки для дальнейшего изучения его под микроскопом – цитологии. Полученный материал также сеют на питательные среды – выросшие колонии возбудителя позволяют определить его вид и чувствительность к антибиотикам. При необходимости доктор измеряет pH отделяемого из влагалища – его повышение говорит об изменениях его микрофлоры.
Хронический цервицит приводит к появлению на шейке матки патологических очагов – их выявляют при обработке ее йодным раствором. В этом случае проводят кольпоскопию – изучение эпителия экзоцервикса под большим увеличением, чтобы исключить злокачественное перерождение его клеток. Для диагностики хронического эндоцервицита выполняют выскабливание цервикального канала с последующим изучением клеточного состава полученного материала. Чтобы исключить опухоли женской репродуктивной системы, их исследуют при помощи ультразвука.
Общеклинические анализы крови и мочи выполняют редко, так как изменения в них неспецифичны либо отсутствуют вовсе. Биохимический состав плазмы также меняется мало. Однако, в крови можно обнаружить специфические антитела к возбудителям ИППП – гонококку, хламидии, вирусу генитального герпеса. Подобная диагностика позволяет не ждать результатов бакпосева для подбора наиболее эффективной терапии.
Лечение
Как правило, лечение цервицита шейки матки проводят в амбулаторных условиях, если не требуется хирургическое вмешательство. Основная цель терапии – устранить возбудителя и провоцирующие факторы болезни. При выявлении возбудителей ИППП лечение цервицита обязательно проводят у обоих партнеров, а на время терапии им показано воздержание от половых актов или использование презервативов.
Гинеколог подбирает препараты, учитывая возбудителя болезни:
- При неспецифической микрофлоре используют антибиотики широкого спектра действия, нередко сочетают два препарата (амоксиклав, ципрофлоксацин), назначают их внутрь в виде таблеток;
- При грибковом поражении используют вагинальные свечи с нистатином (флюконазол);
- Герпесвирусную инфекцию лечат ацикловиром внутрь;
- Атрофический цервицит требует назначения заместительной гормональной терапии.
Дополнительно назначают препараты, улучшающие иммунный ответ – полижинакс, ликопид, тималин. Пациенткам показаны прием поливитаминов, полноценное питание, лечебная гимнастика и физиопроцедуры.
Наиболее сложно лечить заболевание во время беременности, так как большая часть медикаментов в этот период жизни противопоказана. Как правило, назначают место свечи с антисептиком – гексикон.
Народные средства при цервиците следует применять, как дополнение к основной терапии. Можно орошать влагалище настоем ромашки, календулы, коры дуба, делать с этими же травами сидячие ванночки.
Хирургическое лечение цервицита требуется при значительном рубцовом изменении цервикального канала или формировании в нем кист. После проведенного лечения женщину наблюдает гинеколог по месту жительства, так как существует вероятность рецидива заболевания.
izppp.ru
Эндоцервикс эндометрия: чем опасен и способы лечения
Эндоцервикс — это не патология. Он представляет собой слизистую оболочку внутренних стен шейки матки, то есть. цервикального канала. Эта оболочка состоит из маленьких пор, выделяющих слизь. Покрыт эндоцервикс цилиндрическим эпителием.
Слизь выполняет, в первую очередь, защитную функции, не позволяя инфекции попасть из влагалища в полость матки. Количество выделяемой эндоцервиксом слизи зависит от дня цикла, а также гормонального фона женщины. В зависимости от количества гормонов в организме, толщина эндоцервикса меняется. Это нормальный процесс, если только нет гормональных серьезных сбоев.
В дни овуляции, например, слизи выделяется намного больше, что необходимо для свободного передвижения семенной жидкости по половым путям для успешного зачатия.
А во время менструации так же слизь, вырабатываемая эндоцервиксом, отходит, чтобы открыть проход для крови. В этот период матка особенно уязвимая, в нее могут проникнуть бактерии, инфекции.
Осмотр эндоцервикса проводят как визуально с помощью зеркал, так и через УЗИ, если это маленькие девочки или девушки, которые еще не начали половую жизнь. Нередко могут возникать различные патологии. Одними из них являются кисты.
Кисты эндоцервикса на шейке матки
Кисты эндоцервикса могут быть как опасными, так и безопасными. Все зависит от их количества и размеров. Бывают:
- Мелкие кисты эндоцервикса, могут образовываться в местах, где происходит рубцевание.
- Несколько небольших кист. Они находятся в полости матки. Если они не растут со временем, то также не представляют никакой угрозы и опасности для здоровья.
- Единичные кисты эндоцервикса могут быть самыми опасными. Нередко они увеличиваются, закрывают цервикальный канал, что мешает прохождению семенной жидкости. Это будет мешать зачатию, если женщина планирует забеременеть.
Причины, по которым образуются кисты эндоцервикса, могут быть разные:
- перенесенный кольпит;
- закупорка прохода;
- различные травмы матки, например, во после родов;
- использование ВМС, которая также может привести к травмированию;
- эндометриоз;
- резкие изменения в гормональном фоне, например, менопауза;
- половые инфекции.
Если же это одиночные или растущие несколько кист, их необходимо лечить. Для этих целей используют:
- радиоволновую терапию;
- криотерапию;
- пунктирование кисты;
- лазер.
Какой именно метод использовать решает врач, учитывая особенности организма женщины, самой кисты и прочие нюансы. После того, как кисты будут удалены, женщина получает ряд рекомендаций, которые нужно соблюдать, чтобы предотвратить их образование в дальнейшем. Кроме того, ей нужно будет регулярно наблюдаться, не пропускать плановые осмотры.
Причина развития серозометры матки в постменопаузе, и есть ли необходимость ее лечить?
Эффективен ли урологический сбор Фитонефрол, и как его применять далее.
Для чего назначают препарат Менорил Плюс: https://venerolog-ginekolog.ru/gynecology/medicament/kogda-pomozhet-menoril-plyus.html.
Что такое экзоцервикс в гинекологии?
Экзоцервиксом называют вагинальную часть шейки матки, соприкасающуюся с влагалищной микрофлорой. Это слизистая оболочка влагалищной части шейки матки. Экзоцекрвис покрыт, в норме, плоским многослойным эпителием. Он состоит из 4 различных слоев клеток:
- базальный слой;
- парабазальный слой;
- промежуточный слой;
- поверхностный слой.
В норме, экзоцервикс должен быть покрыт клетками плоского этипелия. Но, иногда анализы могут показать наличие там цилиндрического эпителия, что ненормально и может говорить о различных патологиях.
Цилиндрический эпителий в экзоцервиксе: методы лечения
Цилиндрический и плоский эпителий в норме должны четко граничить. Эта граница располагается в области наружного зева. Если же экзоцервиск покрыт цилиндрическим эпителием, это не является нормой. Такое явление называется цервикальной эктопией, и в некоторых случаях требует серьезного лечения, чтобы не допустить возникновения осложнений. Причем, даже такое явление может быть нормой, например, у новорожденных девочек. К моменту окончания полового созревания, границе между плоским и цилиндрическим эпителием уже должна сформироваться.
Итак, что такое цервикальная эктопия и ее последствия.
Часто эктопию называют псевдоэрозией, потому что симптоматика и картинка при осмотре схожие. В молодом возрасте, когда половое созревание еще не завершилось, а также во время беременности из-за приостановки функции яичников, такое явление считается нормой. Во всех остальных случаях, причина может заключаться в:
- ЗППП;
- воспалительных процессах в органах малого таза;
- гормональных нарушениях;
- ослабленном иммунитете;
- травмах.
Врожденные неопасные формы лечения не требуют, но их все равно нужно наблюдать регулярно, чтобы не возникло осложнений. Осложненные формы лечат в зависимости от того, что стало их причиной. Назначают противовирусные антибактериальные препараты, гормоны. После завершения лечения участки, пораженные эктопией, деструктируют, используя радиоволны, лазер и прочие методы.
Регулярное посещение гинеколога и выполнение его предписаний позволит уберечься от таких проблем.
Что необходимо знать о кистах на шейке матки, дополнительная информация на видео:
venerolog-ginekolog.ru
Эндоцервикс – опасности, причины и лечение
Эндоцервикс – что это такое? Эндоцервикс не является болезнью либо патологией, это слизистая оболочка с внутренней стороны шейки матки. В состав данной оболочки входит многочисленное количество небольших пор, предназначение которых – выделять необходимую для функционирования репродуктивной системы слизь. Покрытием эндоцервикса является цилиндрический эпителий.
Выделяемая оболочкой слизь выполняет защитные функции, оберегая матку от инфекций и патогенных бактерий из влагалища. Объемы слизи, которую выделяет оболочка, напрямую зависят от женского гормонального фона, от дня цикла, от приема дополнительных гормонов. Толщина слизистых изменяется пропорционально в зависимости от гормонального состояния организма. Например, в период овуляции объемы выделяемой слизи увеличиваются, для того чтобы обеспечить легкое передвижение сперматозоидов в полость матки для быстрого и успешного зачатия.
Если момент оплодотворения произошел успешно, шейка матки становится длиннее, а слизь начинает выделяться активно для образования специальной пробки. Пробка отслаивается от маточных стенок только перед родами.
В период менструации слизь отходит, образовывая при этом свободный отток крови. Именно этот период считается самым опасным для матки, так как ее защитные функции от бактерий и вирусов ослаблены.
В период менструации женщинам и девушкам рекомендуется избегать полового контакта, купания в открытых водоемах, внимательно следить за интимной гигиеной.
Процедура осмотра эндоцервикса проводится посредством визуального осмотра со специальными гинекологическими зеркалами. В случае, если осмотр проводят девушкам, которые еще не начинали жить половой жизнью, для осмотра слизистой оболочки назначают УЗИ-диагностику. В результате могут быть обнаружены различные патологии, среди которых и кисты.
Кисты эндоцервикса на шейке матки
На слизистых могут появляться кистозные образования. Их опасность напрямую зависит от размеров и локализации. Различают:
одинарные образования — самые опасные, так как они обладают свойством увеличиваться и перекрывать цервикальный канал;
небольшие кисты от 2 и более — обычно располагаются в маточной полости, если они не увеличиваются в размерах, то являются полностью безопасными для организма;
маленькие образования — обычно визуализируются в местах рубцевания.
Существует ряд причин, по которым наблюдается развитие кистозных образований:
- наличие половых инфекций;
- гормональные сбои;
- эндометриоз;
- использование противозачаточных спиралей;
- послеродовые маточные травмы;
- слизистая пробка;
- недавно перенесенный кольпит.
Признаки эндоцервикса:
- бесплодие;
- менструальный цикл наступает не по графику;
- наличие кровотечений, которые не связаны с менструальным циклом;
- тянущие и ноющие боли в области таза и низа живота;
- во влагалище ощущается давление, чувство распирания и наличия инородного тела.
Если кисты обладают небольшими размерами и не увеличиваются, их можно не лечить, так как они полностью безвредны. Но в таком случае рекомендуется регулярно проводить гинекологические обследования для контроля состояния.
Для лечений больших и растущих кист используют: лазерную терапию, пунктирование кист, криотерапию и радиоволновую терапию.
Какой лучше метод лечения эндоцервикса использовать, решает непосредственно лечащий врач на основе результатов обследования и анализов. После удаления кист для женщины подбираются специальные рекомендации, при соблюдении которых можно избежать повторного появления кистозных образований. Важно регулярно проходить гинекологические осмотры, для того чтобы вовремя определить заболевание и устранить его на ранних стадиях.
Экзоцервикс – причины и методы лечения
Экзоцервикс – что это такое? Экзоцервикс – это слизистая часть шейки матки, которая напрямую взаимодействует с микроорганизмами влагалища. Иными словами, это слизистый шар на шейке матки. Состояние слизистой считается нормальным, если эпителий находится в плоском состоянии. В состав слизистой входят четыре клеточных слоя.
Если при осмотре определено, что эпителий обладает не плоской, а цилиндрической формой, это может быть показателем развития разнообразных патологий.
Цилиндрическая форма эпителия – это показатель наличия цервикальной эктопии, которая нуждается в серьезном и длительном лечении. Часто наблюдается у девочек с момента рождения и до начала полового созревания. Если данная патология наблюдается в более зрелом возрасте, причинами ее проявления могут быть:
- травмы;
- слабый иммунитет;
- серьезные гормональные нарушения;
- воспалительные процессы мочеполовой системы;
- ЗППП.
Признаки экзоцервикса:
- нарушение графика менструального цикла;
- обильные выделения с неприятным запахом;
- бесплодие;
- отсутствие менструации;
- сильные боли в животе;
- перепады давления;
- высокая температура.
Лечение экзоцервикса
Врожденные формы не подвергаются лечению, но нуждаются в регулярном контроле. Доктор в зависимости от причин проявления патологии назначает лечение. Оно может быть основано на гормональных препаратах или на тех, что предназначены для борьбы с бактериями. После того как необходимое лечение было завершено, доктор назначает прохождение зачистки и восстановления пораженных участков с помощью лазерной терапии или радиоволн.
Важно: при несвоевременной диагностике и неправильном лечении могут возникнуть серьезные осложнения, причем рак в данном случае не исключение.
Гинеколога рекомендуется посещать как минимум 2 раза в год, чтобы при необходимости выявлять проблемы на ранних стадиях и проводить своевременное лечение.
klinika.k31.ru
Что такое эндоцервикс
Поверхность покровного эпителия, проходящего внутри шейки матки и образующего цервикальный канал, называется эндоцервиксом. Данная анатомическая область служит соединением двух отделов гинекологического тракта – влагалища и полости матки.
Строение
Цервикальный канал открывается в матку внутренним зевом, а во влагалище наружным. Он полностью покрыт слизистой оболочкой – эндоцервиксом. В норме этот внутренний слой выстлан цилиндрическим или железистым эпителием. При детальном рассмотрении в нем можно обнаружить углубления и щели – складки слизистой, в который открываются просветы желез. Именно в них происходит процесс выделения специального секрета – цервикальной слизи. Ее количество напрямую связано с фазой менструального цикла и уровнем гормонов.
Слизь состоит из гликопротеинов и имеет пористую структуру. Из нее в шейке матки формируется пробка. В пробке содержится лизоцим, IgA и иные вещества, обладающие бактерицидными свойствами.
Функциональные особенности
Разобравшись, что это такое – эндоцервикс, женщины интересуются, для чего необходима такая слизистая оболочка. Основной ее функцией является выделение специального секрета (слизи). Это способствует защите стерильной полости матки от инфекций, которые могут проникнуть в нее из влагалища.
Функции, которые выполняются эндоцервиксом, напрямую зависят от гормонального фона женщины. А он, в свою очередь, меняется по фазам менструального цикла.
- С началом менструации происходит расширение эндоцервикса под влиянием гормона эстрогена. Одновременно внутренний слой матки (эндометрий) начинает отторгаться и выходить: он попадает в цервикальный канал, проходит через него во влагалище и выходит из половых путей женщины. На этой стадии (от момента начала и до окончания менструации) эндоцервикс выполняет выделительную функцию.
- После окончания менструальных выделений внутренний канал шейки сокращается, а сама шейка матки удлиняется. В матке начинает пролиферировать эндометрий. Слизистый слой, проходящий внутри цервикального канала, необходим для защиты.
- При приближении овуляции слизь начинает разжижаться. Размер пор в ней увеличивается, благодаря этому повышается вероятность прохождения сперматозоидов в матку. Направление тока слизи от матки к влагалищу, которое наиболее явно наблюдается на периферии, способствует естественному отбору сперматозоидов.
- Если оплодотворение произошло, и беременность наступила, слизь эндоцервиксом начинает продуцироваться в повышенных объемах. Это необходимо для формирования защитной слизистой пробки внутри шейки матки. Именно она способна защитить внутреннюю полость матки, околоплодные оболочки и сам эмбрион от инфицирования. Отходит образованная пробка непосредственно перед родами.
Зная предназначение эндоцервикса, легко понять, что он необходим для защиты женской репродуктивной системы от различных инфекций. Также он способствует наступлению и сохранению беременности.
При появлении проблем секреторная функция эндоцервикса нарушается и защита ослабевает. Это происходит после выскабливаний, родов, диагностических инвазивных процедур. Вероятность проникновения инфекции в половые пути возрастает, при ее попадании начинается воспалительный процесс.
Оценка состояния
Проверить состояние эндоцервикса на обычном гинекологическом осмотре сложно. Врач может только оценить внешний зев, пальпировать шейку, определить ее длину и консистенцию. Если начался эндоцервицит, то наружный осмотр с зеркалами позволяет увидеть гиперемию наружного отверстия и небольшую отечность. При остром воспалении также будут присутствовать гнойные либо гнойно-слизистые выделения.
Для диагностики других патологий требуется проведение ультразвукового исследования.
Более информативным считается трансвагинальное УЗИ, но девушкам (девочкам), которые еще не живут половой жизнью, проводят абдоминальное обследование.
С помощью ультразвуковой диагностики можно выявить кисты эндоцервикса. Часто они появляются у женщин, у которых уже осуществлена репродуктивная функция. Они образуются из-за закупорки желез, выделяющих шеечный секрет. Цервикальная слизь начинает накапливаться в этих железах, и их размер увеличивается. Так формируются кисты эндоцервикса (наботовы кисты).
Чаще всего диагностируются единичные кисты эндоцервикса. Но иногда врачи сталкиваются с множественными образованиями, которые растут по всей поверхности цервикального канала. Иногда во время диагностики выявляют полипы.
Обычно кисты не влияют на качество жизни. Но иногда крупные единичные кисты эндоцервикса могут вызывать такие осложнения:
- цервикальный канал заметно сужается или полностью перекрывается, нарушается менструальный цикл, прохождение сперматозоидов затрудняется, это мешает наступлению беременности;
- появляется дискомфорт, ощущение инородного тела;
- возникают болезненные ощущения в нижней части живота;
- появляются ацикличные кровянистые выделения, в том числе после половых контактов.
Для верификации патологических изменений эндоцервикса гинекологи проводят кольпоскопию и делают мазок на цитологию. Она позволяет выявить патологические изменения в клетках. При необходимости проводят биопсию эндоцервикса.
Причины появления кист
Определить, по каким именно причинам в цервикальном канале начали формироваться наботовы кисты, бывает сложно. Среди наиболее распространенных факторов, способствующих их появлению, называют следующие:
- хронические инфекционно-воспалительные заболевания: цервициты, кольпиты, аднекситы, сальпингиты;
- механические травмы цервикального канала;
- лейкоплакия шейки матки;
- цитомегаловирус;
- ВПЧ;
- эндометриоз (патологически разрастающийся эндометрий проникает в шеечный канал и нарушает процесс оттока цервикальной слизи из желез).
Иногда к появлению кист эндоцервикса приводят различные гормональные нарушения. Изменения гормонального фона являются причиной того, что железы начинают неправильно работать и могут закупориться. У многих женщин, у которых были выявлены кисты эндоцервикса, установлена внутриматочная спираль.
Тактика лечебных действий
Определиться со схемой лечения можно после точной установки диагноза. Если у женщины выявили наботовы кисты, то решение о целесообразности проведения терапии принимается лечащим гинекологом. Это доброкачественные образования в большинстве случаев не влияют на здоровье женщины, ее способность зачать и выносить ребенка. Под исключение попадают ситуации, когда они вырастают большими и перекрывают шеечный канал.
При множественных мелких кистах гинекологи наблюдают за состоянием женщины. При единичных крупных образованиях могут назначить:
- радиоволновое лечение;
- пунктирование кисты;
- криодеструкцию;
- лазерную терапию.
Метод лечения выбирается врачом совместно с женщиной.
Криотерапия рекомендуется преимущественно в тех случаях, когда кисты располагаются в глубине цервикального канала, при визуальном осмотре даже не видно, что эндоцервикс поражен.
Пунктирование назначают, когда в железах эндоцервикса идет воспалительный процесс. Кистозную полость прокалывают, чтобы скопившаяся в ней слизь вышла.
При наличии воспаления эндоцервикса или опухолей назначают хирургическое лечение. Одновременно проводится противовоспалительная терапия.
Если в результате гинекологического осмотра и УЗИ был выявлен эндоцервицит, то подбирается адекватная противовоспалительная терапия. Но перед ее назначением проводится бактериологическое, микроскопическое, цитологическое исследование. Одновременно рекомендуют сделать расширенную кольпоскопию и ПЦР-диагностику для обнаружения инфекций.
При выявлении кандидоза назначают противогрибковые препараты. Если причиной эндоцервицита стала хламидийная инфекция, то без антибиотикотерапии не обойтись. Одновременно назначают местное лечение. После устранения причины воспаления необходимо восстановить нормальную микрофлору влагалища. Это предупредит повторное развитие эндоцервицита.
Если при осмотре были выявлены полипы в цервикальном канале, то их необходимо удалять. После операции назначается гормональная либо противовоспалительная терапия.
Предупредить развитие проблем можно, если соблюдать правила личной гигиены и гармонию половой жизни, использовать методы контрацепции для предупреждения инфицирования заболеваниями, которые передаются половым путем, вовремя лечить все инфекционно-воспалительные поражения. Здоровый эндоцервикс необходим для обеспечения нормальной работы репродуктивной системы организма.
Читайте также: Пятна на шейке матки
Эндоцервицит
Эндоцервицит — воспаление слизистой цервикального канала, вызванное условно-патогенной микрофлорой или возбудителями ИППП. Основным клиническим проявлением заболевания являются обильные влагалищные выделения, которые могут сочетаться с болью внизу живота и спины, возникающими в покое или во время секса. Для диагностики используют осмотр в зеркалах, исследования цервикального мазка, расширенную кольпоскопию, УЗИ органов малого таза. Этиопатогенетическое лечение основано на использовании противомикробных препаратов и средств, нормализующих микрофлору влагалища, иммунитет и гормональный фон.
Эндоцервицит — одно из наиболее распространенных гинекологических заболеваний, выявляемых у пациенток репродуктивного возраста (от 20 до 40 лет). Согласно статистическим данным (PubMed, 2012 г.), воспаление слизистой цервикального канала хотя бы раз в жизни наблюдалось у половины женщин. При этом более чем у 2/3 пациенток воспалительный процесс является неспецифическим. Высокий уровень заболеваемости цервицитом связан с общей тенденцией к росту частоты воспаления женских половых органов (кольпита, эндометрита и т. п.), а также повышением распространенности иммунных и гормональных расстройств.
Причины эндоцервицита
Основная причина воспаления эндоцервикса — поражение слизистой оболочки цервикального канала различными инфекционными агентами. Возбудителями воспаления служат как условно-патогенные микроорганизмы (коринебактерии, стафилококки, стрептококки, бактероиды, кишечная палочка и т. п.), так и агенты ИППП (вирусы генитального герпеса, хламидии, трихомонады, уреа- и микоплазмы, гонококки и пр.). В развитии эндоцервицита не меньшую роль, чем инфекция, играют предрасполагающие факторы:
- Воспалительные процессы в органах малого таза — вульвовагиниты, эндометрит, аднексит, цистит.
- Травматическое повреждение цервикального канала во время инвазивных диагностических процедур, искусственного прерывания беременности, родов.
- Аллергические реакции или раздражение эндоцервикса из-за установленной ВМС, использования химических спермицидов, презервативов из некачественного латекса, цервикальных колпачков и диафрагм, спринцевания кислотами.
- Атрофические изменения из-за снижения уровня эстрогенов при климаксе.
- Нарушение расположения внутренних женских половых органов при опущении влагалища и шейки матки.
- Общее ослабление иммунитета на фоне соматических, инфекционных, эндокринных заболеваний, при употреблении иммуносупрессивных препаратов.
- Беспорядочная половая жизнь без использования барьерных контрацептивов.
Основа развития эндоцервицита — поэтапное воспаление. Сначала микроорганизмы проникают в ветвящиеся крипты цервикального канала. При этом повреждается и отслаивается цилиндрический эпителий, обнажается базальная мембрана, из желез выделяется слизистый секрет. Ткани разрыхляются, активизируются макрофаги, лимфоциты, фибробласты и другие клетки, обеспечивающие иммунный ответ и регенерацию. На завершающем этапе ткани восстанавливаются, однако при этом вследствие перекрытия устьев цервикальных желез в ряде случаев формируются наботовы кисты. Поскольку шейка матки составляет единую анатомо-физиологическую систему с влагалищем, аналогичные процессы могут происходить в слизистой вагины и влагалищной части шейки матки (экзоцервиксе). При хроническом течении эндоцервицита возможна метаплазия эпителия с частичным замещением цилиндрических клеток плоскими.
Классификация
Классификация заболевания основана на особенностях течения, выраженности клинических проявлений, степени распространения процесса и типе возбудителя, вызвавшем воспаление эндоцервикса. В практической гинекологии различают следующие виды эндоцервицита:
По течению:
- Острый: с четким началом, выраженной симптоматикой и видимыми воспалительными изменения, выявляемыми при гинекологическом осмотре;
- Хронический: со стертой клинической картиной, незначительными выделениями и небольшой отечностью шейки матки при осмотре.
По распространенности процесса:
- Очаговый (макулезный): с отдельными участками воспаления в цервикальном канале;
- Диффузный: с вовлечением в воспалительный процесс всего эндоцервикса.
По типу возбудителя:
- Неспецифический: вызванный условно-патогенной микрофлорой (чаще всего влагалищной);
- Специфический: являющийся результатом заражения инфекциями, передающимися половым путем (ИППП).
Отдельным видом заболевания является атрофический эндоцервицит, который наблюдается в климактерическом периоде и проявляется, кроме воспаления, истончением слизистой цервикального канала.
Симптомы эндоцервицита
Заболевание не имеет специфической симптоматики. Признаков общей интоксикации (слабости, повышения температуры) обычно нет. Основное нарушение при остром цервиците — изменение количества и характера выделений. В начале заболевания бели выделяются обильно, мутнеют, белеют, желтеют, становятся жидкими или тягучими. В зависимости от возбудителя выделения могут приобрести неприятный запах. Иногда женщина ощущает дискомфорт в малом тазу, незначительные либо умеренные боли в нижней части живота или спины, наблюдаемые в покое или во время полового акта. При сопутствующем вульвовагините могут беспокоить жжение, зуд и покраснение наружных половых органов.
Более острая картина наблюдается при некоторых видах специфического эндоцервицита. Так, воспалительная реакция особенно выражена при гонорейном поражении эндоцервикса, сопровождающемся формированием множественных перигландулярных инфильтратов и микроабсцессов.
При несвоевременной диагностике или неправильном лечении острого эндоцервицита процесс может приобрести хронический характер. При этом клинические признаки сглаживаются или исчезают. Воспаление распространяется глубже на соединительную ткань и мышечные волокна. Шейка матки сначала выглядит отечной, а со временем гипертрофируется и уплотняется. На ее влагалищной части под действием постоянных патологических выделений из цервикального канала может формироваться псевдоэрозия.
Наиболее распространенное осложнение острого эндоцервицита — хронизация заболевания с меньшей клинической симптоматикой, но более глубоким поражением тканей и возможностью возникновения псевдоэрозии шейки матки. Из-за постоянного присутствия патогенной микрофлоры (особенно при специфическом воспалении, вызванном гонококками и хламидиями) процесс может распространяться на матку, маточные трубы и яичники с последующим развитием спаечного процесса в малом тазу. В результате у некоторых пациенток нарушается репродуктивная функция, что проявляется затрудненным наступлением беременности, повышенной вероятностью выкидыша, внематочной беременности, осложненных родов и послеродовых инфекций. При хроническом эндоцервиците возрастает риск возникновения рака шейки матки.
Диагностика
Поскольку клиническая симптоматика при эндоцервиците является неспецифической, для подтверждения диагноза назначается комплекс специальных обследований. Обычно пациенткам с подозрением на воспалительное поражение эндоцервикса рекомендованы:
- Гинекологический осмотр (в зеркалах). Выявляет отечность и гиперемию в области наружного отверстия канала шейки матки, наличие точечных (петехиальных) кровоизлияний, обильные выделения, в более тяжелых случаях — эрозированную поверхность.
- Расширенная кольпоскопия. Позволяет рассмотреть расширенные сосуды, которые распространяются из канала шейки матки, уточнить данные визуального осмотра.
- Микроскопия цервикального мазка. В препарате обычно содержится много (до 50 и больше) лейкоцитов и могут быть выявлены возбудители эндоцервицита.
- Цитологическое исследование. Позволяет провести оценку структуры и уровня клеточного повреждения тканей, эффективности терапии в динамике.
- Биопсия шейки матки. Гистологический анализ биоптата направлен на исключение малигнизации воспалительного процесса.
- Бактериологический посев цервикального мазка. Проводится для выявления не только конкретного микроорганизма, но и его чувствительности к антибактериальным препаратам.
- Специальная лабораторная диагностика (ПЦР, ИФА, IST и др.). Необходима для обнаружения специфических инфекционных возбудителей.
- УЗИ органов малого таза. Подтверждает деформацию шейки матки, увеличение размеров и толщины, наличие гипоэхогенных включений (наботовых кист), а также позволяет исключить сочетанный онкопроцесс.
В ходе обследования выполняется дифференциальная диагностика эндоцервицита с другими поражениями шейки матки — эктопией, раком, туберкулезом, сифилисом. При этом пациентку, кроме акушера-гинеколога, могут консультировать дерматовенеролог, онкогинеколог, фтизиогинеколог.
Лечение эндоцервицита
Целями терапии являются купирование воспаления, уменьшение или устранение действия предрасполагающих факторов и лечение сопутствующей патологии. Основная схема лечения, как правило, представлена следующими этапами:
- Этиотропная терапия, предполагающая пероральное, внутримышечное, внутривенное и местное применение специальных противомикробных препаратов, к которым чувствителен конкретный возбудитель. Пациенткам назначают антибиотики, противогрибковые, антипаразитарные средства и их комбинации. Этиотропными также являются гормональные препараты, восполняющие дефицит эстрогенов при климаксе и менопаузе.
- Восстановление нормальной микрофлоры влагалища с использованием эубиотиков для снижения вероятности рецидивов.
Кроме лекарственных препаратов, направленных на непосредственные причины возникновения эндоцервицита, комплексное лечение включает другие методы терапии. Так, с целью ускорения выздоровления и снижения вероятности осложнений пациентке могут быть назначены:
- Иммунотерапия для повышения общей и местной сопротивляемости различным возбудителям, нормализации иммунного ответа;
- Физиотерапия для улучшения восстановительных процессов и усиления противовоспалительного эффекта специальных препаратов. При остром эндоцервиците особо эффективны УВЧ области матки и УФО трусиковой зоны (по Желоковцеву); при хроническом — ДМВ, низко- и высокочастотная магнитотерапия, диадинамические токи, магний-электрофорез зоны матки, дарсонвализация с использованием вагинального электрода, влагалищное лечение лазером и грязевые тампоны.
При наличии наботовых кист, в которых часто содержатся инфекционные агенты, рекомендована диатермопунктура. Пластика и другие оперативные методы применяются при сочетании эндоцервицита с рубцовой деформацией, элонгацией, дисплазией, раком шейки матки.
Прогноз и профилактика
Прогноз при лечении заболевания благоприятный. Даже в остром периоде трудоспособность сохранена. Поскольку пациентки, перенесшие эндоцервицит, составляют группу риска по онкологическим заболеваниям шейки матки, они должны наблюдаться у гинеколога по месту жительства с периодическим проведением кольпоскопии, цитологического и бактериологического исследования. Для профилактики эффективны соблюдение личной гигиены, использование презервативов во время секса, упорядоченная половая жизнь, отказ от половых контактов во время месячных, проведение внутриматочных вмешательств строго по показаниям.
Шейка матки с кистами эндоцервикса: насколько это опасно, и как лечить?
Шейка матки с кистами эндоцервикса – состояние довольно распространенное. Чаще всего такая патология диагностируется у рожавших женщин в возрасте 30–40 лет, однако, в последнее время Наботовы кисты нередко обнаруживаются у более молодых нерожавших женщин. Ввиду широкой распространенности полезно знать, каковы возможные причины возникновения таких образований, чем они могут быть опасны, и каковы методы их устранения.
Анатомическое описание
Эндоцервиксом называется слизистая оболочка, которая выстилает цервикальный канал – внутреннюю поверхность шейки матки. Эндоцервикс имеет множество мелких желез, выделяющих шеечный секрет. По различным причинам выводные протоки этих желез могут закупориваться, из-за чего происходит накопление цервикальной слизи, расширение протоков и увеличение размеров желез. Таким образом, киста эндоцервикса или Наботова киста представляет собой полость, содержащую шеечный секрет.
Размеры и количество таких образований могут варьировать в широких пределах. Единичные кисты эндоцервикса встречаются чаще. Несмотря на свою доброкачественность они склонны к увеличению, что может быть чревато различными осложнениями. Реже диагностируются множественные кисты, расположенные по всей поверхности цервикального канала. Как правило, они не вызывают каких-либо серьезных нарушений.
Как диагностировать?
Большинство женщин долгое время не подозревают о наличии у них такой патологии, ведь Наботовы кисты практически никак себя не проявляют. Однако даже если симптомы возникают, обычно они остаются довольно слабыми и не вызывают серьезного беспокойства.
Симптомы наличия образований:
- Крупные единичные кисты становятся причиной сужения или полного перекрытия цервикального канала, что приводит к нарушению менструального цикла.Нарушение проходимости канала шейки матки также может становиться причиной бесплодия.
- При определенной локализации данные образования могут сопровождаться выделением небольшого количества крови после полового контакта.
- Когда Наботова киста достигает больших размеров, женщина начинает испытывать дискомфорт и ощущение инородного тела во влагалище.
- Также признаком кист эндоцервикса иногда становятся болезненные ощущения в нижней части живота и кровянистые выделения в промежутках между менструациями.
Поскольку такие симптомы не являются строго специфичными для этого заболевания, невозможно поставить точный диагноз и выбрать лечение, основываясь только на них.
Важно! В случае появления подобных жалоб необходимо обратиться к специалисту.
Обнаружить кисты эндоцервикса обычно удается уже в ходе простого гинекологического осмотра. На влагалищной части шейки матки видны округлые плотные образования белого или желтоватого цвета. Единичные кисты могут достигать в размерах 3 сантиметров, множественные мелкие кисточки имеют размеры от 1 мм до 2 см и располагаются группами.
В некоторых случаях стандартного гинекологического осмотра недостаточно, и врач назначает ультразвуковое исследование органов малого таза. УЗИ помогает установить локализацию, точное количество и размеры кист эндоцервикса, которые могут быть незаметны. Помимо этого осуществляется кольпоскопия – расширенный осмотр шейки матки при помощи специализированного микроскопа. Благодаря использованию такого оптического прибора гинеколог может тщательно осмотреть канал эндоцервикса. При подозрении на наличие опухоли проводится онкоцитологическое исследование. Специалист берет мазки из канала шейки матки и рассматривает их под микроскопом, осуществляя поиск атипичных раковых клеток. Также с целью диагностики и установления причин возникновения Наботовых кист делаются анализы на урогенитальные инфекционные заболевания.
Почему возникают ?
Причины появления таких образований окончательно пока не установлены, но есть все основания предполагать, что формированию кист эндоцервикса способствуют хронические инфекционно-воспалительные процессы: кольпиты, цервициты, сальпингиты или аднекситы. Помимо этого к возникновению данной патологии могут приводить механические травмы и лейкоплакия шейки матки. Нередко Наботовы кисты появляются в процессе заживления эрозий. Есть данные о том, что провоцировать развитие кист эндоцервикса может цитомегаловирус и вирус папилломы человека. Высок риск формирования кистозных полостей при эндометриозе, так как патологические разрастающиеся ткани эндометрия могут проникать в цервикальный канал, нарушая отток шеечного секрета из желез.
Отдельно следует упомянуть о гормональных нарушениях, поскольку изменения концентрации половых гормонов в различные дни менструального цикла приводят к изменению в работе желез эндоцервикса. Наблюдения показывают, что у женщин с гормональными нарушениями Наботовы кисты возникают чаще. Кроме того, есть данные о том, что провоцировать образование кист может внутриматочная спираль.
Способы лечения
Вопрос о необходимости лечения кист эндоцервикса врач решает индивидуально с каждой пациенткой. Множественные мелкие кисты обычно не вызывают никаких отклонений и потому не требуют принятия особых мер. Женщинами с образованиями такого типа достаточно просто регулярного наблюдения специалиста. Поскольку крупные единичные кисты эндоцервикса могут оказывать негативно влияние на состояние здоровья, в некоторых случаях возникает необходимость их удалить. В качестве лечения применяются различные методы.
- Криотерапия заключается в воздействии на кисту низких температур. Этот способ устранения используется при расположении кистозных полостей в глубине цервикального канала. Образования обрабатываются жидким азотом в течение нескольких минут, после чего пациентка отправляется домой. Желательно проводить такое лечение сразу после окончания менструации.
- Удаление лазером применяется только в тех случаях, когда Наботовы кисты отчетливо видны и находятся в хорошей доступности.
- Радиохирургический способ удаления подразумевает прокалывание кистозной полости в результате которого из нее происходит отток скопившейся цервикальной слизи. Обычно врач выбирает такую методику при наличии воспалительных процессов в железах эндоцервикса.
- Радиоволновой метод требует местного обезболивания, однако, он позволяет добиться полного и единовременного удаления кисты.
Важно!В некоторых случаях гинеколог принимает решение о необходимости хирургического вмешательства.
Чаще всего показаниями для такого способа лечения являются воспалительные заболевания репродуктивной системы или наличие опухолевых образований. Таким образом, способ устранения кистозных полостей выбирается строго индивидуально. Спустя некоторое время после проведенной лечебной процедуры необходимо пройти повторный осмотр у гинеколога и ультразвуковое исследование, чтобы убедиться в эффективности лечения и отсутствии осложнений.
При наличии урогенитальных инфекционных заболеваний в обязательном порядке назначается курс антибактериальной терапии. Обычно врач прописывает антибиотики с учетом чувствительности к ним возбудителя. Самостоятельно принимать такие препараты крайне не рекомендуется, так как неграмотное применение антибактериальных средств может привести к формированию устойчивости у возбудителя и хронизации инфекционно-воспалительного процесса. Также в качестве медикаментозного лечения часто применяются общеукрепляющие препараты — поливитаминные комплексы и иммуностимуляторы. По поводу народных способов лечения и спринцеваний обязательно нужно проконсультироваться у гинеколога, поскольку некоторые из них могут усугубить состояние.
Прогноз остается благоприятным зачастую даже при отсутствии специфического лечения. В большинстве случаев эти образования не влияют на репродуктивную функцию или общее состояние женщины, но даже при наличии подобных осложнений кистозные полости удается благополучно удалить. Однако не стоит забывать, что появление кист эндоцервикса говорит о каких-то нарушениях в организме, которые в будущем могут привести к более серьезным проблемам. Поэтому в любом случае при обнаружении такой патологии следует внимательнее отнестись к своему здоровью и пересмотреть образ жизни.
Рекомендуем посмотреть видео как удаляют кисту шейки матки
Профилактика
В качестве профилактики Наботовых кист необходимо тщательно соблюдать личную гигиену, отказаться от сомнительных половых контактов, использовать барьерные методы контрацепции, не допускать переохлаждений и сильных перегревов организма. Все это позволяет снизить риски развития инфекционных заболеваний. Кроме того, следует свести к минимуму вероятность абортов и других механических травм шейки матки.
Помимо этого большое значение играет поддержание нормальной работы иммунитета и сохранение благоприятного гормонального фона. Для этого женщине необходимо избегать тяжелых физических нагрузок и переутомления, позаботиться о поступлении в организм достаточного количества белков, жиров, витаминов (в особенности витаминов С и Е) и микроэлементов, ликвидировать недостаток или избыток веса. Наконец, не стоит пренебрегать регулярными плановыми осмотрами у гинеколога, ведь они позволяют диагностировать кисты эндоцервикса на ранних этапах их развития и попробовать установить причину появления такой патологии.