 [Через сколько дней можно сдавать мазок после месячных]
[Через сколько дней можно сдавать мазок после месячных]
Через сколько дней можно сдавать мазок после месячных
Сдавать гинекологический мазок приходилось каждой женщине. Эта процедура позволяет выявить различные гинекологические и венерические заболевания, определить микрофлору влагалища. Это довольно простой, быстрый и недорогой способ следить за состоянием мочеполовой системы. Каждой женщине рекомендуется сдавать мазок ежегодно даже при отсутствии неприятных симптомов.
Гинекологический мазок – это эффективный метод исследования состояния женской половой системы
Гинекологический мазок сдается практически при каждом обследовании у гинеколога. Часто мазок сдается для профилактики, так как многие заболевания на начальных этапах протекают бессимптомно.
Многие женщины интересуются, когда лучше сдавать мазок, чтобы он был достоверным, можно ли сдавать мазок во время месячных. Сроки мазка назначаются врачом, они индивидуальны и зависят от конкретного заболевания: в некоторых случаях мазки сдаются в любое время, другие требуют определенного дня цикла. Женщина может сдать мазок в платной клинике в любое время по своему желанию для проверки состояния здоровья.
Врачом мазок назначается в следующих случаях:
- Беременность. Во время беременности мазок на флору берется несколько раз. Это необходимо для проверки состояния половой системы женщины, для контроля беременности. Любое бактериальное, воспалительное заболевание может привести к нарушению развития плода и прерыванию беременности.
- Необычные выделения. Рекомендуется сдать гинекологический мазок, если выделения стали необычного цвета (желтые, зеленые, коричневые), консистенции (густые, творожистые) или приобрели резкий запах.
- Зуд, жжение и боль в промежности. Наличие зуда и жжения в промежности может указывать на наличие инфекционного, воспалительного заболевания. Эти признаки требуют немедленного обследования.
- Нарушения менструального цикла. При различных нарушениях менструального цикла женщине рекомендуется пройти полное обследование: сдать кровь, мазок, сделать УЗИ органов малого таза, чтобы выявить причину нарушений.
- Планирование беременности. На этапе планирования мазок необходим, так как позволяет вовремя обнаружить нарушения и воспаления, пролечить еще до момента зачатия, что повышает шансы на благополучное течение беременности.
- Длительный прием препаратов. Некоторые препараты могут нарушать микрофлору влагалища. К таким препаратам относят оральные контрацептивы, антибиотики. После завершения курса лечения рекомендуется сдать мазок, чтобы вовремя обнаружить и пролечить нарушения в микрофлоре.
- Смена партнера. Если женщина сменила партнера или же в течение последнего года у нее было больше 1 партнера и гинеколога она не посещала, желательно сдать мазок на флору.
Только врач может назначить правильную дату взятия мазка
Как уже говорилось выше, сроки сдачи мазка индивидуальны. Если в данный момент взятие мазка невозможно, врач назначит другое время. Обычно мазок для профилактики берется сразу при посещении гинеколога без учета цикла. Если выявились нарушения, следующий мазок может назначаться с учетом цикла и курса лечения.
Существуют несколько видов мазков: влагалищный, цервикальный, уретральный. Обычно они берутся одновременно:
- Считается, что оптимальный сроком для сдачи гинекологического мазка является 7-10 день после начала месячных, то есть через 2-3 дня после окончания кровотечений.
- Во время месячных мазок не сдается, так как кровянистые выделения могут смазать картину. В некоторых случаях это возможно, например, если женщине необходимо сдавать мазки постоянно для проверки роста бактерий и развития заболевания. Во время месячных сдается мазок в том случае, если у женщины есть срочные жалобы, боли и неприятные ощущения, которые требуют немедленного обследования.
- Иногда у женщины кровотечение не останавливается длительное время. В этом случае также мазок берется в любое время, так как необходимо определить причину маточного кровотечения.
- Если первый мазок выявил нарушения, назначается курс лечения. После окончания лечения женщине рекомендуется дождаться месячных и сдавать мазок на 7-10 день цикла.
- Во время беременности мазок сдается в любое время, когда это необходимо.
- На срок сдачи мазка влияет прием различных препаратов. Не рекомендуется сдавать мазок из влагалища и уретры во время приема антибактериальных препаратов.
Полезное видео — Мазок из цервикального канала:
Несмотря на возможность забора мазка во время критических дней, не стоит забывать, что такой анализ будет иметь свои трудности. Например, перед мазком рекомендуется не подмываться с мылом, а во время месячных это невозможно, особенно если выделения обильные. Использование гигиенических влажных салфеток также приведет к нарушению результата.
Во время забора мазка из-за выделений врач практически не видит, откуда именно он берет материал. Кровь неизменно попадает в мазок, поэтому результат может быть недостоверным. Однако при выявлении бактерий, анализе на ПЦР менструация на результат никак не влияет.
Процедура взятия гинекологического мазка у женщин
Часто мазок берется при посещении гинеколога в качестве профилактической проверки. В этом случае никакой подготовки быть и не может. Если мазок плановый, врач обязательно предупредит о методах подготовки.
Подготовка влияет на достоверность результата. Сама процедура довольно безболезненна, ощущения можно сравнить с неприятными. Если ощущается сильная боль, это обусловлено наличием воспаления, но не самой процедурой мазка.
- За день-два до забора мазка рекомендуется отказаться от половых контактов.
- Перед походом к врачу не рекомендуется подмываться с мылом. Сделать это можно с вечера. Агрессивные очищающие средства могут нарушать флору влагалища. К тому же нежелательно пользоваться ежедневными прокладками.
- В день сдачи мазка и накануне не рекомендуется вставлять вагинальные свечи, пользоваться мазями и интимными смазками.
- Если мазок сдается на ПЦР, то есть на определение инфекций, рекомендуется их спровоцировать. За день до сдачи анализа нужно съесть копченую, соленую, острую пищу, что поможет выявить скрытые инфекции.
- Нежелательно брить зону бикини в день посещения врача. Сразу после бриться образуются небольшие отеки, покраснения, воспаления, царапины, что может повлиять на результат. Лучше всего сделать эпиляцию за день-два до посещения гинекологического кабинета.
Мазок из влагалища берется быстро и безболезненно. Женщина садится на кресло, а врач с помощью гинекологического зеркала и одноразового шпателя берет немного слизи из влагалища. Женщина при этом может ничего не ощутить.
Мазок из цервикального канала сопровождается более неприятными ощущениями.
Цервикальный канал располагается близко к матке, поэтому взять мазок из этой части несколько сложнее. Обычно этот мазок необходим для определения патологий шейки матки, наличия раковых клеток. Мазок берется также с помощью гинекологических зеркал и шпателя.
Мазок из уретры берется с помощью тонкого крючкообразного шпателя. Это процедура неприятная, но не болезненная. Некоторые время после взятия мазка может ощущаться жжение. Не рекомендуется мочиться за час до уретрального мазка.
Гинекологический мазок помогает обнаружить разные воспаления, инфекции и заболевания
Мазок имеет 4 степени чистоты. Мазок первой степени чистоты считается идеальным. Все показатели находятся в норме. Мазок четвертой степени чистоты говорит о том, что заболевание уже запущено, присутствует воспалительный процесс и необходимо срочно начинать лечение.
Гинекологический мазок включает в себя множество показателей, но их норма меняется в зависимости от наличия беременности или менопаузы у женщины:
- Лейкоциты. Эти клетки указывают на наличие воспаления. Они могут присутствовать как во влагалище, так и в цервикальном канале, уретре, но в небольшом количестве.
- Эпителий. Клетки эпителия присутствуют в любом мазке, но в умеренных количествах. Если количество эпителия велико, это говорит либо о воспалительном процессе, либо о гормональных нарушениях.
- Грамположительные палочки. Они должны присутствовать только во влагалище. Чем их больше, тем лучше. Они отвечают за иммунитет влагалища. А вот пониженное количество палочке говорит о воспалении или дисбактериозе влагалища.
- Грамотрицательные палочки. Эти палочки в здоровом организме отсутствуют. Их наличие указывает на воспаление или дисбаланс микрофлоры.
- Дрожжевые грибы. Грибы должны отсутствовать в мазке. Их наличие говорит о кандидозе, или молочнице.
- Гонококки. Это возбудители гонореи, присутствие которых в организме очень нежелательно. Гонорея вызывает непривычные выделения, боль в области промежности и уретры, неприятные ощущения при половом акте, а также может приводить к бесплодию и суставным заболеваниям.
- Трихомонады. Трихомониаз является венерическим заболеванием. Присутствие любого количества трихомонад в мазке указывает на трихомониаз. Это заболевание не так часто приводит к осложнениям, но в запущенной форме может вызвать воспаление маточных труб.
- Хламидии. Хламидии в мазке также должны отсутствовать. Хламидиоз является одной из самых распространенных причин женского бесплодия, а также может привести к выкидышам во время беременности.
Мазок на флору часто является первой ступенью обследования. Если в мазке обнаружены нарушения, затем назначается дальнейшее обследование. В некоторых случаях гинекологического мазка достаточно, чтобы поставить диагноз и назначить лечение.
По материалам diagnozlab.com
Гинекологический осмотр женщины всегда заканчивается взятием мазка. Обычная безболезненная процедура, которая не требует специальной подготовки. Женщина обращается к врачу по разным причинам. Одним нужна запись в санкнижке, другим – чтобы попасть на прием к нужному врачу, третьим – для выяснения патологий половой системы. Среди женщин часто возникает вопрос – можно ли сдавать мазок на флору, анализ на санкнижку во время месячных. И да, и нет. В зависимости от повода обращения к врачу.
Микрофлора влагалища у здоровой женщины насыщена молочными бактериями, что формируют умеренную кислую среду. Под влиянием неблагоприятных факторов снижается иммунитет, увеличивается количество болезнетворных микроорганизмов, которые вызывают различные заболевания. Болезнь или патологический процесс в половой системе можно определить по анализу выделений влагалища. К примеру, чрезвычайно кислая среда влагалища говорит о наличии молочницы, щелочная – воспалении шейки матки, слизистой. Во время месячных микрофлора несколько меняется. А наличие крови у женщины мешает получению достоверного анализа. Врач берет гинекологический мазок со стенок слизистой. Во время месячных невозможно это сделать без крови. Результат не будет достоверным. В любом случае придется пересдавать анализ после окончания менструации. Женщине осмотр проводят при наличии жалоб, с целью профилактики гинекологических заболеваний.
Для получения достоверных результатов касательно микрофлоры влагалища женщины необходимо сдавать анализ, когда нет месячных. Вне зависимости от того, зачем он нужен. В некоторых случаях врач делает исключение, если женщине срочно нужна помощь другого специалиста, но гинекологический осмотр проводился более 6 месяцев тому назад. Для прохождения медкомиссии выделяется несколько дней, и они могут совпасть с менструацией. Проблема решается, в основном, двумя способами:
- Врач будет брать мазок при месячных, но учитывать факт наличия крови во время расшифровки анализа.
- Врач не станет проводить осмотр и брать мазок при месячных, поверит женщине на слово.
Ни для кого не секрет, что запись в санкнижке могут сделать и без гинекологического мазка вовсе, за определенную плату. Так уж у нас бывает. Поэтому наличие менструации не является большой проблемой. Во время месячных и перед берется мазок у женщины.
Гинекологический осмотр в последний день менструации проводиться может, но результаты анализа будут расшифровываться с учетом наличия крови у женщины.
Почему мазок при месячных брать в это время не рекомендуется? Микрофлора влагалища после окончания менструации остается далекой от нормального состояния. Мазок показывает повышенное значение микроорганизмов, что считаются патогенными. Во внимания берутся жалобы женщины при визите к врачу.
Во время месячных берется мазок у женщины, если менструация вызывает беспокойство. Проходит не так, как обычно. Обильные либо скудные выделения, что длятся более 7 дней.
Оптимальным периодом, когда женщине следует сдавать гинекологический мазок, является 5 дней после окончания менструации. В крайнем случае, через 3 дня. Микрофлора влагалища еще несколько дней приходит в норму. Чтобы получить достоверную картину врач берет мазок без менструальной крови.
Сдавать анализ необходимо согласно общим требованиям:
- женщине провести процедуру подмывания;
- за несколько дней до осмотра следует прекратить прием лекарственных средств;
- за 1 – 2 дня до сдачи анализа не рекомендуется заниматься сексом.
Не дожидаются благоприятного для гинекологического осмотра времени в случае возникновения серьезных проблем со здоровьем. При кровотечении врач тоже может взять мазок, отправить на УЗИ. Во время месячных берется мазок, если этого требует ситуация.
Обращаться за консультацией к врачу в гинекологический кабинет необходимо каждый раз, когда менструальный цикл вызывает беспокойство. Когда проводить женщине осмотр, сдавать анализ, решит врач.
По материалам moimesyachnye.ru
Ни у кого нет желания посещать гинеколога безрезультатно или делать анализ с заведомо неправильными показателями. Поэтому многих женщин интересует, можно ли сдавать мазок во время месячных. Вопросу посвящаются статьи, а также информация обговаривается на форумах и непосредственно на приеме у врача.
Посещая гинеколога, женщина проходит процедуру в большинстве случаев. Обследование является одной из главных мер профилактики, необходимых для определения болезней с невыраженной клинической картиной.
Внеплановая процедура нужна при подозрении на патологии репродуктивной системы и возможных нарушениях работы организма. Период, подходящий для дополнительного анализа и то, можно ли сдавать мазок на флору во время месячных, определяет врач. Причиной внепланового анализа может стать:
- Время беременности. Требует неоднократного взятия мазка. Анализ необходим для исключения риска неправильного развития ребенка в утробе по причине болезней репродуктивной системы. Воспалительный процессы и инфекционные недуги могут спровоцировать выкидыш.
- Необычная структура выделений. Изменение цвета, плотности, неестественный запах требуют дополнительной процедуры исследования флоры. Боль или зуд в области паха. Часто дискомфорт является симптомом наличия в организме патогенных клеток и бактерий.
- Нарушения менструального цикла, острые боли во время критических дней. В данном случае, кроме мазка, гинеколог прописывает УЗИ и лабораторное исследование крови.
- Желание забеременеть. Прежде чем приступать к зачатию, пациентке нужно избавиться от всех заболеваний половой системы, чтобы исключить малейшие риски во время развития плода.
- Длительный курс медикаментозной терапии или употребление таблеток против зачатия. Побочный эффект некоторых средств – нарушения в работе женского репродуктивного аппарата. По окончании лечения аптечными препаратами нужно проверить состояние флоры.
- Смена полового партнера. Изменение требует дополнительного исследования женского здоровья.
Во время месячных взять анализ и правильно его исследовать весьма сложно. Вот почему лучше отложить процедуру до окончания критических дней, если это возможно.
Существует ряд факторов, делающих гинекологический мазок со слизистых во время менструации более сложным:
- Дополнительные трудности во время подготовки. Перед процедурой подмываться не стоит. Использование гелей для интимной гигиены и других средств вообще запрещено. При месячных следовать этому правилу сложно. Некоторые женщины страдают от болезненных критических дней. Порой спазмы настолько сильные, что приходится снять болевой синдром с помощью болеутоляющих препаратов, также искажающих показатели.
- Проблемы в процессе самой процедуры. Кровянистые выделения мешают доктору осмотреть участок для взятия анализа. По той же причине ответ на вопрос о том, можно ли сдавать мазок перед месячными, в большинстве случаев отрицательный. Но, существуют ситуации, при которых скорые критические дни играют на руку. Повышенный уровень секреции перед менструацией в таких случаях позволяет исследовать микрофлору более тщательно.
- Искажения результатов анализа. Если месячные обильные, в материал попадут частички крови. Как результат, показания лабораторных исследований будут далеки от истины.
Мазок во время месячных можно сдавать, когда анализ должен быть проведен в срочном порядке. Бывают ситуации, при которых незначительные отклонения от истины не играют роли, а откладывать процедуру опасно для здоровья пациентки.
Главное – соблюдать ряд правил подготовки к обследованию во время менструации:
- Пропустить подмывание перед проведением исследования.
- Проверить наличие пеленки, чтобы не запачкать кресло.
- Не забывать об исполнении стандартной подготовки к мазку.
Когда лучше сдавать мазок до месячных или после, если нет нужды спешить с процедурой? Специалисты утверждают, что лучший период для забора включает вторые и третьи сутки после окончания критических дней. Такое решение принималось под влиянием нескольких факторов:
- Количество естественных выделений в этот момент минимально и значение исследований будет точным.
- Защитные функции организма еще не заработали полностью, потому определить состояние микрофлоры гораздо проще.
А также важно приходить на осмотр без каких-либо патологий негинекологического характера. Другие болезни негативно влияют на состояние флоры и мешают выявить недуги репродуктивной системы.
Пациентке нужно заранее знать, откуда именно берется мазок на анализ. Правила подготовки немного отличаются, если исследуют влагалище, цервикальный проход или уретру. А также следует узнать о срочности исследования и можно ли сдавать мазок в последний день месячных при необходимости узнать результат как можно скорее. Ответ на этот вопрос даст лечащий гинеколог.
Ниже приведены общие правила подготовки к исследованию микрофлоры:
- Подмываться перед анализом можно вечером. Утреннюю процедуру придется пропустить. Средства для соблюдения чистоты могут негативно сказаться на точности исследования.
- Провести депиляцию паховой области заранее, чтобы не удалять волосы непосредственно перед мазком.
- Не использовать ежедневку в день процедуры.
- Исключить половые контакты на два дня перед лабораторным исследованием.
- При анализе выделений из уретры не ходить в туалет в течение часа перед мазком.
- Не употреблять любые лекарственные средства 10 суток перед обследованием. Когда отказ от медикаментов не представляется возможным, предупредить об этом гинеколога заранее.
Иногда врач может назначить провокацию заболеваний с помощью продуктов питания. Алкогольные напитки, копченая и соленая еда заставляют инфекции, присутствующие в организме, активизироваться и проявиться во время сдачи материала и исследования флоры. Проверка гонореи часто проводится с помощью специальной вакцины, применяемой за день до обследования.
Каждая женщина и девушка должна посещать гинеколога раз в год или полгода. Осмотр является мерой профилактики и способствует предотвращению развития патологий шейки матки и других репродуктивных органов. Анализ микрофлоры помогает сохранить женское здоровье, способность зачать и родить ребенка. Лечащий врач подскажет, через сколько дней после месячных можно сдавать мазок и есть ли срочная необходимость обследоваться во время критических дней.
По материалам mesyachnyedni.ru
Анализ на скрытые инфекции помогает выявить ряд заболеваний, преимущественно венерических. Оценка количества микроорганизмов проводится несколькими способами. Они включают исследование крови или мазка из влагалища. В зависимости от этого отличается и оптимальное время проведения. Большинство анализов рекомендуется сдавать сразу же после месячных, некоторые можно проводить в любой день менструального цикла.
Обычно анализ на скрытые инфекции у женщин подразумевает выявление заболеваний, которые передаются половым путем. Скрытые инфекции вызывают и болезни, которые сопровождаются длительным инкубационным периодом. Отличительной чертой такой инфекции является то, что она может не проявляться в течение многих месяцев или нескольких лет. К ним относится более тридцати видов. Самые часто встречающиеся:
- сифилис;
- герпес;
- гонорея;
- уреаплазмоз;
- вирус папилломы человека;
- хламидиоз.
Все эти заболевания несут значительную угрозу здоровью. Кроме того, они представляют особую опасность при планировании беременности.
Очень часто люди заблуждаются, думая, что не нужно делать обследование, если ничего не болит. Такой принцип не приводит ни к чему хорошему.
Не проявляя симптомов, скрытая инфекция продолжает развитие, вызывая воспаление, и быстро переходит в хроническое заболевание. Последствия инфекций, переданных половым путем, таковы:
- у женщин: сбой менструального цикла; проблемы, связанные с зачатием и вынашиванием ребенка;
- у мужчин: проблемы, влияющие на потенцию.
Как показывает практика, у большинства людей скрытая инфекция обнаруживается непреднамеренно. Это происходит во время обследований по другому вопросу (например, выявление факторов бесплодия). Ситуация становится значительно хуже, если инфекции выявляются уже во время беременности — скрытые инфекции могут негативно влиять на формирующийся плод.
Регулярная сдача анализов на скрытые инфекции поможет выявить их на начальной стадии, что обеспечит простое и быстрое лечение, вред здоровью будет нанесен минимальный.
Специалисты рекомендуют сдать анализ в течение нескольких недель после возможного заражения (незащищенного полового акта) и в начале планирования беременности. Здесь следует обследоваться обоим партнерам. Врачи рекомендуют минимум один раз в год проводить обследование на диагностирование скрытых инфекций. Такие анализы недороги и доступны всем.
Лабораторная диагностика оборудует несколькими методами. Каждый из них обеспечивает обнаружение инфекции на ранней стадии или дает возможность определить стадию и период заражения.
Каждый из методов имеет свои преимущества и недостатки. Для точного результата, как правило, требуется подготовка.
Традиционный биоматериал — мазок. Уретра или цервикальный канал обладает клетками эпителия, которые берутся специализированной мягкой щеточкой. Для точного результата запрещается использование тампонов, вагинальных свечей и гелей, антибактериального мыла, желателен отказ от полового контакта.
Биоматериалы берутся непосредственно до мочеиспускания. Собранный материал переносится на специальное стекло и окрашивается, предназначенными для выявления заболевания, красителями (анилиновые красители, окраска по Граму, окраска по Романовскому ). Эти красители дают доктору возможность выявить возбудителя заболевания. Так происходит определение косвенных признаков воспаления — высокое содержание лейкоцитов и фибрина. На острой стадии инфекционной болезни отчетливо видны:трихомонады, гонококки, гарднереллы и грибки.
Если трихомониаз или гонорея находится уже в хронической стадии с активным воспалительным процессом, то микроскопический анализ здесь неуместен — точно обычно варьируется от 35 до 40%, что является недостаточным показателем.
В этом случае тоже используется мазок. Биоматериал переносится на питательную среду, за несколько дней бактерии размножаются. После этого их рассматривают и делают заключения.
Существенным плюсом этого метода является определение не только наличие заболевания в организме, но и выявление чувствительности к антибиотикам. Это упрощает работу врача: он может назначить именно те лекарства, которые с большой вероятностью смогут устранить инфекцию.
Данным методом исследуется сыворотка крови, взятая натощак, или мазок. Иммуноферментный анализ выявляет антитела возбудителя заболевания.
ИФА используется для той инфекции, к которой происходит формирование антител: уреаплазма, микроплазма, хламидия, разнообразные паразиты и вирусы. Метод точен до 90%.
Берут мазок и окрашивают специальными флуоресцентными антителами. Они соединяются с некоторыми возбудителями заболеваний, и доктор имеет возможность рассмотреть их в микроскоп (бактерии будут светиться). Болезни, выявляемые этим методом:
Точность метода — приблизительно 80%.
Предполагается использование любого биоматериала, но обычно берется кровь или мазок. Данный метод получил признание сегодня и пользуется большой популярностью. Суть: многократное копирование фрагмента ДНК или РНК возбудителя заболевания. При достаточном количестве копий специалист занимается их идентифицированием и выясняет специфику вируса. Метод ПЦР может выявить болезнь на самой ранней стадии, когда другие методы могут не справиться и дать ложный результат.
Существует несколько возможных вариантов:
- 1. Государственная лаборатория. Этот вариант бесплатен, но имеет некоторые неудобства. Необходимо найти время для записи к специалисту, стоять в очередях. Часы работы медицинских учреждений также не всегда удобны для занятого человека.
- 2. Частная клиника. Направление от доктора не понадобится. Кроме того, выбрав удобное время, можно сдать анализ без очереди. Ряд лабораторий предлагает комплексное обследование, в которое включаются анализы на наиболее частые скрытые инфекции. Предоставляется пакет анализов для пар, которые планируют ребенка. Это очень удобно, так как не приходится думать, какие анализы нужно сдать.
Стоимость существенно различается в каждой лаборатории. В определение цены входит:
- Месторасположение — чем дальше от центра, тем дешевле.
- Оснащение — чем современнее оборудование, тем дороже.
- Уровень обслуживания — квалификация специалистов, доброжелательность персонала и т. д.
В зависимости от типа анализа:
- 1. Полимерная цепная реакция. Около 300-700 рублей — анализ одного возбудителя, 1600-2000 рублей — комплекс.
- 2. Микроскопическое исследование. Цена варьируется от 300-500 рублей.
- 3. Бактериологическое исследование с определением чувствительности к антибиотикам. Приблизительно 1500-2100 рублей.
- 4. Иммуноферментный анализ. Обойдется в 200-600 рублей.
- 5. Реакция иммунофлюоресценции. Здесь учитывается стоимость самого анализа и сбора биоматериалов (200-300 рублей — забор крови; от 250 рублей — мазок).
Если срочности в проведении обследования нет, то не стоит сдавать анализы на скрытые инфекции во время месячных. Это касается таковых, где главным материалом исследования является мазок. Лучше сделать это спустя 2-3 дня от их завершения. Это время является оптимальным по нескольким причинам:
- в это время количество выделений минимально, исследование материала делается гораздо проще;
- иммунитет находится все еще на стадии восстановления, поэтому определение микроорганизмов будет точнее и легче.
Каждый современный метод диагностики скрытой инфекции достаточно информативен. Но чтобы обладать полной картиной, необходима сдача нескольких анализов. Именно тогда, после сопоставления результатов, специалист сможет диагностировать инфекцию и назначить продуктивное лечение.
По материалам klimakspms.ru
neosensys.com
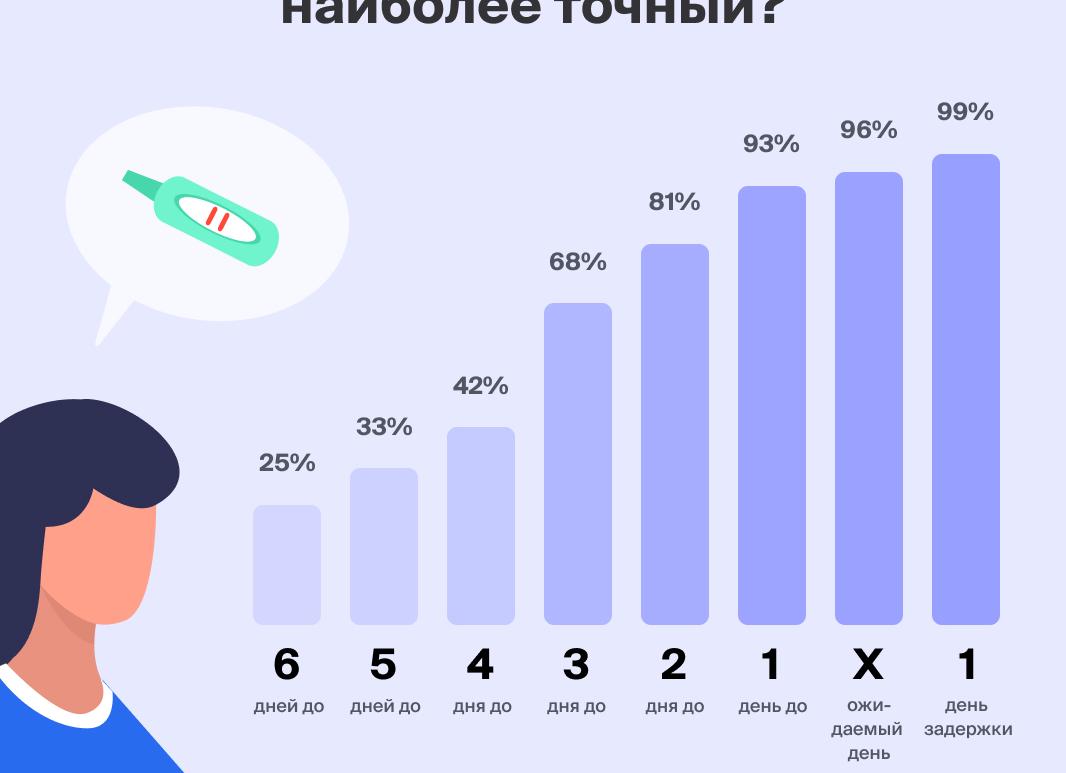
Через сколько дней после месячных можно сдать мазок
- Беременность. Во время беременности мазок на флору берется несколько раз. Это необходимо для проверки состояния половой системы женщины, для контроля беременности. Любое бактериальное, воспалительное заболевание может привести к нарушению развития плода и прерыванию беременности.
- Необычные выделения. Рекомендуется сдать гинекологический мазок, если выделения стали необычного цвета (желтые, зеленые, коричневые), консистенции (густые, творожистые) или приобрели резкий запах.
- Зуд, жжение и боль в промежности. Наличие зуда и жжения в промежности может указывать на наличие инфекционного, воспалительного заболевания. Эти признаки требуют немедленного обследования.
- Нарушения менструального цикла. При различных нарушениях менструального цикла женщине рекомендуется пройти полное обследование: сдать кровь, мазок, сделать УЗИ органов малого таза, чтобы выявить причину нарушений.
- Планирование беременности. На этапе планирования мазок необходим, так как позволяет вовремя обнаружить нарушения и воспаления, пролечить еще до момента зачатия, что повышает шансы на благополучное течение беременности.
- Длительный прием препаратов. Некоторые препараты могут нарушать микрофлору влагалища. К таким препаратам относят оральные контрацептивы, антибиотики. После завершения курса лечения рекомендуется сдать мазок, чтобы вовремя обнаружить и пролечить нарушения в микрофлоре.
- Смена партнера. Если женщина сменила партнера или же в течение последнего года у нее было больше 1 партнера и гинеколога она не посещала, желательно сдать мазок на флору.
- Считается, что оптимальный сроком для сдачи гинекологического мазка является 7-10 день после начала месячных, то есть через 2-3 дня после окончания кровотечений.
- Во время месячных мазок не сдается, так как кровянистые выделения могут смазать картину. В некоторых случаях это возможно, например, если женщине необходимо сдавать мазки постоянно для проверки роста бактерий и развития заболевания. Во время месячных сдается мазок в том случае, если у женщины есть срочные жалобы, боли и неприятные ощущения, которые требуют немедленного обследования.
- Иногда у женщины кровотечение не останавливается длительное время. В этом случае также мазок берется в любое время, так как необходимо определить причину маточного кровотечения.
- Если первый мазок выявил нарушения, назначается курс лечения. После окончания лечения женщине рекомендуется дождаться месячных и сдавать мазок на 7-10 день цикла.
- Во время беременности мазок сдается в любое время, когда это необходимо.
- На срок сдачи мазка влияет прием различных препаратов. Не рекомендуется сдавать мазок из влагалища и уретры во время приема антибактериальных препаратов.
- За день-два до забора мазка рекомендуется отказаться от половых контактов.
- Перед походом к врачу не рекомендуется подмываться с мылом. Сделать это можно с вечера. Агрессивные очищающие средства могут нарушать флору влагалища. К тому же нежелательно пользоваться ежедневными прокладками.
- В день сдачи мазка и накануне не рекомендуется вставлять вагинальные свечи, пользоваться мазями и интимными смазками.
- Если мазок сдается на ПЦР, то есть на определение инфекций, рекомендуется их спровоцировать. За день до сдачи анализа нужно съесть копченую, соленую, острую пищу, что поможет выявить скрытые инфекции.
- Нежелательно брить зону бикини в день посещения врача. Сразу после бриться образуются небольшие отеки, покраснения, воспаления, царапины, что может повлиять на результат. Лучше всего сделать эпиляцию за день-два до посещения гинекологического кабинета.
- Лейкоциты. Эти клетки указывают на наличие воспаления. Они могут присутствовать как во влагалище, так и в цервикальном канале, уретре, но в небольшом количестве.
- Эпителий. Клетки эпителия присутствуют в любом мазке, но в умеренных количествах. Если количество эпителия велико, это говорит либо о воспалительном процессе, либо о гормональных нарушениях.
- Грамположительные палочки. Они должны присутствовать только во влагалище. Чем их больше, тем лучше. Они отвечают за иммунитет влагалища. А вот пониженное количество палочке говорит о воспалении или дисбактериозе влагалища.
- Грамотрицательные палочки. Эти палочки в здоровом организме отсутствуют. Их наличие указывает на воспаление или дисбаланс микрофлоры.
- Дрожжевые грибы. Грибы должны отсутствовать в мазке. Их наличие говорит о кандидозе, или молочнице.
- Гонококки. Это возбудители гонореи, присутствие которых в организме очень нежелательно. Гонорея вызывает непривычные выделения, боль в области промежности и уретры, неприятные ощущения при половом акте, а также может приводить к бесплодию и суставным заболеваниям.
- Трихомонады. Трихомониаз является венерическим заболеванием. Присутствие любого количества трихомонад в мазке указывает на трихомониаз. Это заболевание не так часто приводит к осложнениям, но в запущенной форме может вызвать воспаление маточных труб.
- Хламидии. Хламидии в мазке также должны отсутствовать. Хламидиоз является одной из самых распространенных причин женского бесплодия, а также может привести к выкидышам во время беременности.
- женщине провести процедуру подмывания;
- за несколько дней до осмотра следует прекратить прием лекарственных средств;
- за 1 – 2 дня до сдачи анализа не рекомендуется заниматься сексом.
- Время беременности. Требует неоднократного взятия мазка. Анализ необходим для исключения риска неправильного развития ребенка в утробе по причине болезней репродуктивной системы. Воспалительный процессы и инфекционные недуги могут спровоцировать выкидыш.
- Необычная структура выделений. Изменение цвета, плотности, неестественный запах требуют дополнительной процедуры исследования флоры. Боль или зуд в области паха. Часто дискомфорт является симптомом наличия в организме патогенных клеток и бактерий.
- Нарушения менструального цикла, острые боли во время критических дней. В данном случае, кроме мазка, гинеколог прописывает УЗИ и лабораторное исследование крови.
- Желание забеременеть. Прежде чем приступать к зачатию, пациентке нужно избавиться от всех заболеваний половой системы, чтобы исключить малейшие риски во время развития плода.
- Длительный курс медикаментозной терапии или употребление таблеток против зачатия. Побочный эффект некоторых средств – нарушения в работе женского репродуктивного аппарата. По окончании лечения аптечными препаратами нужно проверить состояние флоры.
- Смена полового партнера. Изменение требует дополнительного исследования женского здоровья.
- Дополнительные трудности во время подготовки. Перед процедурой подмываться не стоит. Использование гелей для интимной гигиены и других средств вообще запрещено. При месячных следовать этому правилу сложно. Некоторые женщины страдают от болезненных критических дней. Порой спазмы настолько сильные, что приходится снять болевой синдром с помощью болеутоляющих препаратов, также искажающих показатели.
- Проблемы в процессе самой процедуры. Кровянистые выделения мешают доктору осмотреть участок для взятия анализа. По той же причине ответ на вопрос о том, можно ли сдавать мазок перед месячными, в большинстве случаев отрицательный. Но, существуют ситуации, при которых скорые критические дни играют на руку. Повышенный уровень секреции перед менструацией в таких случаях позволяет исследовать микрофлору более тщательно.
- Искажения результатов анализа. Если месячные обильные, в материал попадут частички крови. Как результат, показания лабораторных исследований будут далеки от истины.
- Пропустить подмывание перед проведением исследования.
- Проверить наличие пеленки, чтобы не запачкать кресло.
- Не забывать об исполнении стандартной подготовки к мазку.
- Количество естественных выделений в этот момент минимально и значение исследований будет точным.
- Защитные функции организма еще не заработали полностью, потому определить состояние микрофлоры гораздо проще.
- Подмываться перед анализом можно вечером. Утреннюю процедуру придется пропустить. Средства для соблюдения чистоты могут негативно сказаться на точности исследования.
- Провести депиляцию паховой области заранее, чтобы не удалять волосы непосредственно перед мазком.
- Не использовать ежедневку в день процедуры.
- Исключить половые контакты на два дня перед лабораторным исследованием.
- При анализе выделений из уретры не ходить в туалет в течение часа перед мазком.
- Не употреблять любые лекарственные средства 10 суток перед обследованием. Когда отказ от медикаментов не представляется возможным, предупредить об этом гинеколога заранее.
В некоторых случаях посещение гинеколога приходится на время критических дней. Забор мазков в это время является неинформативной процедурой. Обусловлено это следующими факторами:
- во влагалище будет в любом случае повышенное количество лейкоцитов, поэтому в результатах может быть ложное воспаление;
- вместо клеток эпителия при заборе мазков из шейки можно просто взять выделения, так можно пропустить даже рак шейки матки на начальных стадиях и, тем более, более легкие заболевания;
- при осмотре врача из-за обильности выделений (если это второй-третий день месячных) нарушается обзорность, что также снижает информативность исследования.
Даже если у женщины есть какой-то воспалительный процесс во влагалище, смешиваясь с менструальными выделениями, патогенов сложнее выявить. Тем более многие в этом случае проводят интенсивные гигиенические мероприятия утром, в том числе спринцевания, что делать не рекомендуется.
Теоретически мазок из влагалища и даже из шейки матки можно взять в случае, если месячные только-только начались, они уже практически закончились и остались незначительные мажущие выделения. Однако и в этих случаях достоверность таких исследований снижается.
Проходить исследование у гинеколога лучше тогда, когда никакие выделения не беспокоят. В принципе, день цикла не имеет принципиального значения. Однако в идеале сдается, если женщина приходит через два-три дня, как полностью закончились менструации. В это время можно наиболее четко можно провести не только само исследование органов малого таза, но и гинекологическое УЗИ, а также забор мазков.
Как подготовиться к посещению гинеколога:
- Оптимальное время – начало и середина цикла. К врачу лучше записываться, когда никакие дополнительные выделения не будут мешать обследованию. Необходимо дождаться полного окончания менструаций.
- За сутки-двое следует отказаться от интимных отношений. Это необходимо, чтобы исследования были достоверными. Помимо этого, передача половых инфекций прямо накануне осмотра может быть не зафиксирована из-за неполной активации микробов и еще малого их количества в половых путях женщины.
- Необходимо отказаться от вагинального использования лекарств, а также спринцеваний.
- Гигиенические мероприятия лучше провести вечером накануне, а не утром. Так врач сможет оценить характер выделений.
- За два-три часа рекомендуется не мочиться. Струя урины может смыть часть выделений, особенно из мочеиспускательного канала.
- При подозрении на половые инфекции женщина может самостоятельно увеличить вероятность их обнаружения – накануне включить в рацион соленые, копченые блюда, острые.
Забор материала проводится следующим образом:
- женщина укладывается на гинекологическое кресло;
- гинеколог вводит специальное зеркало для осмотра половых путей;
- инструментами берется материал – из уретры, шейки матки и цервикального канала, заднего свода влагалища.
Обычно под понятием «мазок» подразумевается исследование вагинальной микрофлоры. Для этого цитощеткой или шпателем врач проводит забор выделений, стараясь сделать это именно из области заднего свода – наиболее «глубокого» места, где сосредотачиваются все патогены. После этого материал наносится на предметное стекло и посылается в лаборатории.
Результат готов в течение пары часов, максимум – суток. По мазку можно судить о наличии воспалительного процесса, молочницы, баквагиноза и других простых патологических явлениях во влагалище.
В дополнение обычно проводится забор выделений из уретры. Многие половые инфекции «обитают» и во влагалище, и в мочеиспускательном канале.
При расширенном обследовании проводится мазок с поверхности шейки матки и цервикального канала. Это исследование на онкоцитологию – так можно обнаружить воспалительный процесс, дисплазию и рак. Забор материала проводится цитощеткой или специальным шпателем, после чего он наносится на предметное стекло. Результат будет готов только через пару дней, а в некоторых случаях даже недель.
Мазки на флору из влагалища и уретры показывают:
- количество лейкоцитов – в норме должно быть не более 15, повышение свидетельствует о наличии воспаления;
- наличие кандид, трихомонад, гонококков – этих патогенов можно выявить при обычном осмотре под увеличением микроскопа;
- микрофлора – в норме должна быть палочковая (молочнокислые бактерии), пограничный вариант – смешанная, нежелательный – кокковая;
- эпителиальные клетки – в норме в небольшом количестве.
При заборе мазков на онкоцитологию из цервикального канала интерпретация другая:
- есть воспалительные изменения;
- обнаружены клетки с дисплазией разной степени;
- могут быть выявлены трихомонады и некоторые другие микроорганизмы.
Расшифровывать результат может только врач, учитывая жалобы женщины и результаты осмотра. Все вместе дает основание на постановку правильного диагноза.
Читайте подробнее в нашей статье о мазке во время месячных.
- во влагалище будет в любом случае повышенное количество лейкоцитов, поэтому в результатах может быть ложное воспаление;
- вместо клеток эпителия при заборе мазков из шейки можно просто взять выделения, так можно пропустить даже рак шейки матки на начальных стадиях и, тем более, более легкие заболевания;
- при осмотре врач из-за обильности выделений (если это второй-третий день месячных) нарушается обзорность, что также снижает информативность исследования.
Теоретически мазок из влагалища и даже из шейки матки можно взять в случае, если месячные только-только начались, а также если они уже практически закончились и остались незначительные мажущие выделения. Однако и в этих случаях достоверность таких исследований снижается.
А здесь подробнее о том, какие анализы во время месячных можно и нельзя сдавать.
Проходить исследование у гинеколога лучше тогда, когда никакие выделения не беспокоят — в принципе, день цикла не имеет принципиального значения. Однако врачи в идеале предпочитают, если женщина приходит через два-три дня, как полностью закончились менструации. В это время можно наиболее четко можно провести не только само исследование органов малого таза, но и гинекологическое УЗИ, а также забор мазков.
Для того, чтобы посещение гинеколога было максимально информативным для врача и девушки, необходимо правильно подготовиться к приему и выбрать наиболее подходящий день. Рекомендации будут следующими:
- Оптимальное время — начало и середина цикла. К врачу лучше записываться, когда никакие дополнительные выделения не будут мешать обследованию. Необходимо дождаться полного окончания менструаций и только после этого идти.
- За сутки-двое суток следует отказаться от интимных отношений. Это необходимо для того, чтобы исследования были достоверными. Помимо этого, передача половых инфекций прямо накануне осмотра может быть не зафиксирована из-за не полной активации микробов и еще малого их количества в половых путях женщины.
- Необходимо отказаться от вагинального использования лекарств, а также спринцеваний. Иначе мазок, которые гинеколог возьмет, будет не таким информативным и может не показать достоверное состояние микрофлоры влагалища.
- Гигиенические мероприятия лучше провести вечером накануне, а не утром. Так врач сможет оценить характер выделений. Принимая душ утром, женщина делает клиническую картину заболевания стертой, усложняя диагностику.
- За два-три часа рекомендуется не мочиться. Струя урины может смыть часть выделений, особенно из мочеиспускательного канала.
- При подозрении на половые инфекции женщина может самостоятельно увеличить вероятность их обнаружения — накануне включить в рацион соленые, копченые блюда, острые.
Смотрите в этом видео о том, как подготовиться к посещению гинеколога:
При посещении гинеколога врач может проводить забор на несколько исследований. Ощущения женщины при этом приблизительно одинаковые, а вот информативность анализов разная. В любом случае, забор материала проводится следующим образом:
- женщина укладывается на гинекологическое кресло;
- гинеколог вводит специальное зеркало для осмотра половых путей;
- инструментами берется материал — из уретры, шейки матки и цервикального канала, заднего свода влагалища.
Обычно под понятием «мазок» подразумевается исследование вагинальной микрофлоры. Для этого цитощеткой или шпателем врач проводит забор выделений, стараясь сделать это именно из области заднего свода — наиболее «глубокого» места, где сосредотачиваются все патогены. После этого материал наносится на предметное стекло и посылается в лаборатории. Результат готов в течение пары часов, максимум суток.
По мазку можно судить о наличии воспалительного процесса, молочницы, баквагиноза и других простых патологических явлениях во влагалище.
При расширенном обследовании проводится мазок с поверхности шейки матки и цервикального канала. Это исследование на онкоцитологию — так можно обнаружить воспалительный процесс, дисплазию и рак. Забор материала проводится цитощеткой или специальным шпателем, после чего он наносится на предметное стекло. Результат будет готов только через пару дней, а в некоторых случаях даже недель — для оценки необходимо отвести препарат в специальную лабораторию к врачам-цитологам.
В зависимости от разновидности исследования мазок может показать различные результаты. То, какое именно обследование провести, решает врач.
Мазки на флору из влагалища и уретры — стандартное исследование у гинеколога. Оно показывает:
- количество лейкоцитов — в норме должно быть не более 15, повышение свидетельствует о наличии воспаления;
- наличие кандид, трихомонад, гонококков — этих патогенов можно выявить при обычном осмотре под увеличением микроскопа;
- микрофлора — в норме должна быть палочковая (молочнокислые бактерии), пограничный вариант — смешанная, нежелательный — кокковая;
- эпителиальные клетки — в норме в небольшом количестве.
При заборе мазков на онкоцитологию из цервикального канала интерпретация другая. Результаты отражают следующее:
- есть воспалительные изменения;
- обнаружены клетки с дисплазией разной степени;
- могут быть выявлены трихомонады и некоторые другие микроорганизмы.
А здесь подробнее о том, зачем назначают мазок на флору для женщин.
Сдавать мазок у гинеколога следует вне месячных — любые дополнительные выделения могут исказить результат, как правило, в худшую сторону. Посещать врача рекомендуется на 7-15 дни цикла.
Смотрите в этом видео о том, как проводят забор мазка на флору у женщины:
Далеко не все анализы можно сдавать во время месячных. Например, общий крови, мазки из шейки матки будут неинформативными. Проводить УЗИ в первые 5 дней также нежелательно.
Бывает, что после осмотра гинеколога кровянистые выделения женщина обнаруживает на нижнем белье. Причины их появления могут быть как вполне безобидными (например, при взятии мазка из шейки матки, беременности), так и свидетельствовать о заболевании.
Молодые девушки часто не уверены, можно ли идти к гинекологу во время месячных. Сами врачи рекомендуют отложить посещение, так как осмотр будет мало результативен. Но есть ситуации, при которых прием ни в коем случае нельзя откладывать.
Возникнуть неприятный запах при месячных может как из-за несоблюдения правил гигиены, особенности работы сальных желез, так и из-за заболеваний.
По материалам ginekologiya.online
Через сколько дней после лечения молочницы можно сдавать мазок
Главная » Молочница » Через сколько дней после лечения молочницы можно сдавать мазок
Не секрет, что девушки тщательно готовятся к посещению гинекологического кабинета. Зная, что доктор возьмёт у неё мазок, пациентка заранее выясняет гигиенические требования. Женщины прекращают принимать антибактериальные препараты, обезболивающие таблетки. Специалист не советует женщине идти к нему на обследование в «особенные» дни, если недомогания отсутствуют. Но иногда менструальные выделения не являются препятствием для исследования микрофлоры влагалища. Вам не помешает разобраться, в каких случаях поход к доктору стоит отложить «до лучших времён».
Почему так важен забор клеток с интимных зон?
Попадая на приём к женскому врачу, вы знаете, что осмотр закончится взятием мазка. Соскоб, взятый со слизистых оболочек пациентки, позволяет гинекологу получить точные сведения о состоянии микрофлоры в её «сокровенных уголках». Процедура взятия мазка проста. Доктор вводит во влагалище пациентки миниатюрное зеркало. Не все дамы и барышни знают, сможет ли гинеколог взять мазок во время месячных. С помощью специального шпателя гинеколог осуществляет забор клеток с шейки матки и влагалища. В некоторых случаях возникает необходимость взять соскоб с мочеиспускательного канала. Этот материал помещается на особые лабораторные стёкла. Исследованием клеток будут заниматься специалисты в условиях лаборатории.
Некоторые пациентки чувствуют небольшой дискомфорт в ходе процедуры. Чаще всего болезненные ощущения в деликатных зонах указывают на воспалительный процесс.
Мазок необходим, если в жизни женщины произошли нижеперечисленные события:
- беременность;
- появление нового сексуального партнёра;
- длительное лечение антибиотиками;
- задержка месячных;
- дискомфорт и чувство жжения в промежности.
Любые отклонения — повод для диагностики
Женщина может заподозрить, что её мочеполовая система не в порядке, если у неё появились выделения непривычного цвета. Также насторожить пациентку могут зуд и болезненность «там». Если это возможно, запланируйте визит к доктору на следующий день после окончания менструальных выделений. Это время удачно для исследований. Иммунные силы организма почти не оказывают влияния на состав микрофлоры вашего влагалища.
Гинекологический мазок поможет выяснить, какие заболевания не дают вам спокойно жить. Если во влагалищной среде доктор выявит повышенную кислотность, скорее всего, вам досаждает молочница. Наличие хламидий в мазке «подскажет» гинекологу, что у вас развивается хламидиоз. Чем скорее вы излечитесь от этого инфекционного недуга, тем меньше проблем у вас возникнет в будущем.
Девушки нередко спрашивают, можно ли сдавать мазки во время месячных. Специалисты советуют отложить забор биологического материала, если недомогания «по-женски» отсутствуют. Плановый осмотр лучше проводить через два — три дня после окончания менструальных выделений.
Молодым барышням специалисты подробно объясняют нюансы подготовки к осмотру. Приём сильнодействующих медикаментов вам следует прекратить за пять дней до «свидания» с гинекологом. За двое суток до врачебного осмотра вам нужно воздерживаться от интимных контактов.
Доктора советуют девушкам подмываться за шесть — семь часов до посещения гинекологического кабинета. В идеале, все гигиенические процедуры необходимо совершить вечером, накануне забора биологического материала. Мыться желательно без применения геля, используя только воду.
В период менструальных выделений посещение гинекологического кабинета нежелательно.
Напомним, чем мешает менструальная кровь:
- пациентке труднее соблюдать правила подготовки. Женщине, у которой начались критические дни, будет сложно не подмываться длительное время;
- гинеколог плохо видит, откуда берётся мазок;
- наличие крови может исказить результаты исследований.
В каких случаях месячные не помеха для осмотра?
Если вы планировали сдать мазок во время планового обследования, критические дни вас не обрадуют. Но и расстраиваться вы вряд ли станете. Девушки, оказавшиеся в щекотливой ситуации, переносят визит к женскому доктору на другой день. Но когда даму беспокоят резкие боли во влагалище, ждать «удачного момента» неразумно.
Напомним, какие недомогания становятся поводом для срочного взятия мазка у женщины:
- появление зловонных выделений;
- длительное менструальное кровотечение;
- повышенная температура тела;
- выделения настораживающего цвета. Жёлтая или зелёная слизь указывает на развитие патологического процесса в мочеполовой сфере;
- сильное чувство жжения, рези в деликатных зонах.
Как вы уже поняли, в некоторых случаях менструация не является помехой для забора клеток с интимных мест. Собираясь на приём к женскому доктору, возьмите с собой пелёнку. Её нужно будет положить на гинекологическое кресло. Перед процедурой постарайтесь не мочиться полтора часа. Если это условие будет выполнено, доктор сможет получить более достоверные сведения о вашей микрофлоре.
Как сдают мазок на ПЦР
Анализ ПЦР призван выявить скрытые инфекции мочеполовой системы. Метод основан на полимерной цепной реакции. Болезнетворные микроорганизмы часто становятся главной причиной бесплодия. Исследование на инфекции можно проводить в критические дни.
Медицина идёт на хитрость: врач советует пациентке накануне исследования поужинать солёными блюдами или копчёностями. Можно съесть немного маринованных овощей, выпить бокал вина. Острые и копчёные блюда выступят в роли «приманки» для бактерий. Поддавшись провокации, микроорганизмы продемонстрируют повышенную активность. А значит, исследование влагалищной микрофлоры без труда определит разновидность бактерий. Получив информацию о возбудителе инфекции, гинеколог подберёт вам препараты для её устранения.
Компромиссный вариант
Собираясь сдавать мазок в период менструации, вам стоит подготовиться, что процедура осмотра займёт больше времени, чем она занимала раньше. Если в результате исследования у вас будет обнаружена инфекция, доктор порекомендует вам антибактериальные препараты. Для уточнения диагноза врач может назначить вам УЗИ матки и яичников.
Если «менструальный» мазок покажется врачу недостаточно информативным, гинеколог посоветует вам прийти на осмотр после окончания выделений.
×
Стадии молочницы у женщин, начальная (ранняя, первая), запущенная
Как и каждая болезнь, кандидоз имеет свое течение, которое начинается с инкубационного периода и продолжается настолько долго, пока эффективное лечение не приведет к полному избавлению от болезни или до фатального исхода больного, если курс терапии не дал результатов. Чтобы проследить, как развивается заболевание, определяют основные стадии молочницы.
Начальная стадия молочницы констатируется сразу после инкубационного периода. Симптомов болезни еще практически нет, но иногда досаждает неприятный зуд. Это кандида из условно-патогенного микроорганизма превращается во вредного жителя микрофлоры. В дальнейшем ее размножение пойдет очень быстро, потому что в организме создались благоприятные предпосылки для роста грибка. Молочница на ранней стадии диагностируется только после сдачи мазка. В это время болезнь легче всего лечится. Если обратиться к врачу на первой стадии молочницы и начать незамедлительно прием рекомендованного препарата, от болезни можно избавиться за несколько дней.
При отсутствии лечения или при борьбе с грибком неэффективными препаратами после первой развивается стадия глубокой или хронической молочницы, которая характерна в основном женщинам. В такую форму болезнь может перейти, если организм очень слабый. Наблюдается избыточный рост кандиды и грибок с поверхности слизистых оболочек распространяется на внутренние органы. При таком течении заболевания возможно исчезновение внешних симптомов, зато появляется ухудшение памяти, депрессия, подавленное состояние из-за отравления организма грибком. Диагностировать кандидоз при хронической стадии молочницы у женщин бывает очень сложно. Непростым окажется и курс лечения, потому что очаги локализации грибка ушли внутрь организма и местная терапия больше не помогает.
Самой тяжелой и непредсказуемой по последствиям считается запущенная стадия молочницы. Особо опасной она является для женщин. Из-за поражения грибком репродуктивной системы могут обнаружиться спайки, которые приведут к бесплодию. Если беременность все же наступила, происходит ее прерывание или начинаются роды намного раньше положенного срока. Запущенный кандидоз приводит к инфицированию младенца и развитию у него многочисленных патологий. При наличии системного кандидоза, как у мужчин, так и у женщин, нарушается работа надпочечников и щитовидки. Крайне тяжелым становится состояние, когда инфекция разносится с кровью по всему организму. Колонии грибов оккупируют большинство органов, в результате чего наступает летальный исход. Случаи довольно редкие, чаще встречаются среди новорожденных.
Почему не проходит зуд после лечения молочницы
Молочницей называется грибковое заболевание, которое может развиваться в любом возрасте. Болезнь является достаточно распространенной и сопровождается неприятной симптоматикой. Среди наиболее выраженных признаков следует выделить появление творожистых выделений из половых органов и зуд. Для того чтобы не допустить осложнений следует вовремя начинать лечение. Если не соблюдать рекомендации врача или же запустить кандидоз, то существуют большие риски перехода его течения в хроническую форму с сохранением симптоматики. Что делать, если после лечения молочницы остался зуд?
Возбудителем вагинального кандидоза является Candida albicans – грибок, который интенсивно размножается на слизистых оболочках. Сопровождается заболевание появлением выделений, зуда и жжения. В некоторых случаях возникает неприятный запах, который указывает на присоединение бактериальной микрофлоры.
Заболевание развивается при воздействии на организм определенных предрасполагающих факторов, среди которых следует выделить:
- Длительное или бесконтрольное антибактериальное лечение.
- Применение гормональных препаратов или контрацептивов.
- Продолжительное использование гигиенических прокладок.
- Переохлаждение организма и снижение защитного барьера.
Более других развитию кандидоза подвержены женщины, болеющие сахарным диабетом. Послужить причиной могут воспалительные процессы в области половой системы и мочевыводящих путей. Особое внимание следует уделить лицам, страдающим аллергическими реакциями на определенные лекарственные препараты и продукты питания.
Грамотное лечение или как избежать последствий
Для того чтобы зуд после молочницы не беспокоил, следует с особым вниманием отнестись к медикаментозной терапии. Необходимо понимать, что лечение кандидоза должно быть комплексным. В обязательном порядке назначаются местные препараты: суппозитории, мази, растворы и кремы. Но этих мер бывает достаточно только на начальных стадиях развития кандидоза.
В запущенных случаях без системных препаратов не обойтись. Медикаментозные средства, предназначенные для перорального применения, обладают более выраженным воздействием, уничтожая грибок во всем организме. Это исключает вероятность рецидивов.
Особую роль играет проведение профилактических мероприятий при использовании антибактериальных препаратов. Важно придерживаться рекомендаций врача и ни в коем случае не заниматься самолечением. Во-первых, нужно соблюдать личную гигиену, во-вторых – придерживаться диеты (отказ от сладкого и сдобы, включение в рацион кисломолочной продукции), и в-третьих – использовать антигистаминные лекарства для устранения зуда, что позволяет избежать повреждений слизистой.
Причина остаточного зуда и пути
устранения
Если после того как медикаментозная терапия доведена до конца, а зуд и жжение не проходит, то следует разобраться в причинах. Как правило, связано это с тем, что противогрибковые препараты оказывают негативное воздействие на влагалищную микрофлору.
По виду зуда можно определить истинную причину его появления:
- Умеренный. Неярко выраженный дискомфорт, который появляется, как правило, при прохождении антибактериальной терапии. В данном случае этот симптом игнорируется, т. к. пациенты полагают, что он пройдет самостоятельно. Умеренный зуд возникает чаще всего в ночное время или же при мочеиспускании.
- Нарастающий. Интенсивность увеличивается постепенно. Выраженность зуда указывает на степень прогрессирования заболевания. Периодически наблюдается нестерпимое жжение и зуд.
- Сильный. Дискомфорт присутствует постоянно и выражен достаточно сильно. По ночам спать становится невозможно, что приводит к хронической усталости.
С чем связано ночное прогрессирование симптоматики? Все дело в том, что во сне происходит расширение кровеносных сосудов. Это приводит к замедлению кровотока. Соответственно к слизистой оболочке приливает большее количество крови. Это и является причиной повышения локальной температуры и усиления зуда.
Почему зуд остаётся и после лечения? Причиной является недовведенная до конца медикаментозная терапия или неправильно подобранное лекарственное средство. Сохраняется дискомфорт, который увеличивается преимущественно перед и после менструации или же при инфекционных заболеваниях. Дают о себе знать неприятные симптомы и после половых актов, но только в том случае, если увлажнение слизистой оболочки будет недостаточным.
Прогрессирование симптомов кандидоза наблюдается при развитии аллергической реакции, что чаще всего происходит при использовании некачественных средств гигиены, тампонов и гигиенических прокладок. Негативное влияние может оказать и недостаточная личная гигиена, ношение синтетического белья и повреждение слизистой оболочки влагалища. Среди провоцирующих факторов следует выделить чрезмерное потоотделение.
Что следует предпринять?
Как быть если после того, как основное лечение кандидоза закончено, все равно чешется слизистая? В обязательном порядке нужно сдать анализы даже в том случае, если вы только что закончили медикаментозную терапию. Необходимо уделить внимание и гормональному уровню организма, ведь молочница может указывать на развитие более серьезного заболевания и даже является симптомом беременности.
Необходимо помнить, что жжение и зуд могут сопровождать изменения баланса микрофлоры в области влагалищной слизистой. Причиной является снижение уровня полезных микроорганизмов – лактобактерий. Именно они контролируют рост грибка Кандида.
Неприятная симптоматика может развиться и на фоне серьезных дисфункций. Для того чтобы дискомфорт прошел, следует провести диагностику и вылечить следующие системные заболевания при их наличии:
- Нарушения работы щитовидной железы.
- Сахарный диабет.
- Инфекции в области мочеполовой системы.
- Аллергические реакции и неврозы.
Установить точную причину развития кандидоза под силу только квалифицированному врачу. Специалист проведет комплексное обследование и на основании полученных результатов назначает наиболее эффективное медикаментозное лечение. Лекарственная терапия направлена на подавление провоцирующего фактора и коррекцию симптоматики кандидоза.
Как избавиться от дискомфорта
Для устранения зуда после лечения молочницы следует посетить гинеколога. Только врач может сделать правильное заключение и посоветовать наиболее эффективную коррекцию.
Самостоятельно при появлении зуда можно воспользоваться следующими способами:
- Пищевая сода. На основе натрия двууглекислого следует приготовить раствор слабой концентрации. На 1 л достаточно взять 1 ст. л. соды. Раствор следует использоваться для подмывания и спринцевания.
- Лекарственные травы. От зуда при кандидозе больше всего подходит ромашка аптечная, календула и кора дуба. Следует смешать сухое сырье в равных количествах и залить кипятком. Через 10-15 мин. процедить и использовать для подмывания, спринцевания и сидячих ванночек.
- Антисептики. Абсолютно безопасными средствами, устраняющими дискомфорт, являются «Хлоргексидин» и «Мирамистин». Они широко используются для спринцевания и подмывания.
- Противогрибковые средства. Препараты для местного нанесения, разработанные на основе клотримазола, широко используются для обработки пораженных грибком участков слизистой.
- Перекись водорода. Используется для приготовления раствора для спринцевания. На 1 литр воды нужно добавить 2 ч.л. средства. В чистом виде перекись использовать недопустимо.
Несмотря на высокий уровень безопасности перечисленных средств и препаратов, предварительная консультация с врачом является обязательной. Если проводить самолечение, то существуют большие риски подавления симптомов заболевания, в то время как грибок будет продолжать размножаться. Такие последствия чреваты переходом острой стадии болезни в хроническую.
Дополнительные рекомендации
Достаточно часто у женщин возникает такой вопрос: «Почему после молочницы остался зуд, ведь я лечила болезнь?». Все дело в том, что медикаменты должен прописывать врач. Лечение должно быть комплексным. В обязательном порядке следует использовать антигрибковые препараты вкупе с антигистаминными и антибактериальными. Необходимо также витаминотерапия и использование пробиотиков. Не следует забывать и о средствах, эффективность которых направлена на восстановление микрофлоры влагалища.
Эффективная лекарственная терапия, как правило, не сопровождается такими последствиями, как зуд, после ее окончания. Если дискомфорт остается, то следует определить причину, сдав лабораторно-инструментальные анализы.
Это поможет врачу назначить наиболее подходящее средство для восстановления микрофлоры влагалища и устранения неприятной симптоматики. Во время лечения вагинального кандидоза следует воздержаться от употребления алкоголя, сладостей и исключить половые связи в полной мере.
kandidoz.lechenie-molochnica.ru
После лечения молочницы когда можно сдать анализы — Все про молочницу
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Главной причиной развития вагинальной формы кандидоза у женщин является длительная антибактериальная терапия. Как правило, системные препараты угнетают иммунитет, что подвергает организм воздействию патогенных микроорганизмов. При грамотно назначенной антибактериальной терапии снижаются риски развития вагинальной молочницы. Недопустимо принимать препараты, обладающие антибактериальным воздействием без консультации специалиста. Бесконтрольная терапия чревата опасными для здоровья последствиями. Только квалифицированный врач может рассчитать дозировку правильно, что исключает вероятность развития кандидоза. Как проводить лечение молочницы после антибиотиков у женщин, если появления заболевания предотвратить не удалось?
Уменьшение полезных молочнокислых бактерий в организме женщины чревато ростом грибка рода Candida. В норме он населяет микрофлору практически каждого человека. Молочнокислая среда контролирует количество грибкового мицелия. При каких-либо нарушениях осуществляется стремительный рост кандид. Это приводит к появлению клинической картины молочницы.
Антибиотики всасываются в кровь, проникая во внутренние органы и системы. Это снижает уровень палочек Додерляйна в области влагалища, которые контролируют уровень полезной микрофлоры. Так происходит развитие вагинального кандидоза.
Симптоматика на фоне антибиотиков
Как определить молочницу после антибиотиков у женщин? Необходимо обратить внимание на следующие симптомы и признаки:
- Развитие зуда и характерного жжения в районе гениталий.
- Усиление неприятных ощущений при мочеиспускании и сексе.
- Появление сливкоподобных и творожистообразных выделений, имеющих запах, который напоминает испорченную кисломолочную продукцию.
- Прогрессирование симптомов в предменструальный период.
Если после приема антибиотиков появились перечисленные выше симптомы, то необходимо проконсультироваться с врачом. Специалист проведет визуальный гинекологический осмотр и возьмет мазок для проведения лабораторного исследования микрофлоры. После получения результатов анализов лечащий врач назначит медикаментозную терапию.
Если молочница у женщин возникла на фоне антибактериальной терапии, то в первую очередь рекомендовано обратиться к врачу, который откорректирует лечение. Самолечение может не дать должного результата, что станет причиной прогрессирования заболевания. К борьбе с дисбактериозом влагалища следует подходить комплексно. Лечебные меры должны быть направлены на восстановление полезной микрофлоры в области кишечника и влагалища. Для этого назначаются специальные лекарственные средства, для увеличения эффективности которых, женщина должна придерживаться специальной диеты: обогатить рацион кисломолочной продукцией натурального происхождения (йогурт, кефир, сыр) и исключить сладкое и мучное. Важно ежедневно употреблять овощи и фрукты, а также отказаться от курения и спиртных напитков.
Среди полезных продуктов питания следует выделить и те, которые в составе имеют пробиотики: овсянка, бананы и бобовые. В обязательном порядке нужно принять меры, направленные на укрепление защитных функций организма. Для того рекомендуется вести активный образ жизни, соблюдать режим сна и режим питания, ежедневно совершать пешие прогулки на свежем воздухе. При необходимости врач назначает иммуностимулирующие препараты, такие как экстракт Женьшеня и витаминно-минеральные комплексы.
Для достижения быстрого результата следует комплексно подходить к решению проблемы. При развитии молочницы, как правило, прекращается прием антибиотиков или же лекарства принимаются в комплексе со средствами, подавляющими развитие грибковой микрофлоры. Чтобы быстро восстановить нужный уровень pH, назначаются препараты местного и системного воздействия.
Противогрибковая терапия
Чем лечить молочницу? Для подавления грибковой микрофлоры и восстановления микробиоценоза влагалищной среды нужно применять только эффективные и проверенные временем препараты. В самом начале прогрессирования грибковой инфекции можно обойтись лекарственными средствами, которые обладают местным, а не системным воздействием на организм: интравагинальными таблетками, суппозиториями, антимикотическими мазями и кремами.
Препараты, используемые для местного нанесения при вагинальной молочнице:
- «Пимафуцин» (натамицин). Оказывает угнетающее воздействие на грибок путем увеличения проницаемости клеточных мембран. Быстро останавливает рост грибкового мицелия и борется с клиническими проявлениями. Курс лечения составляет от 3 до 5 суток, что зависит от степени прогрессирования молочницы.
- «Ливарол» (кетоконазол). Быстродействующий препарат, эффективность которого направлена на подавление активности грибка в области влагалища. Лекарство выпускается в форме суппозиториев, которые следует закладывать на ночь для достижения более выраженного результата от проводимого лечения. Курс терапии длится от 3 до 5 суток.
- «Микосист» (флуконазол). Эффективные вагинальные таблетки, которые широко используются в борьбе с кандидозом влагалища, вызванным грибком рода Кандида. Препарат оказывает местное воздействие на возбудителя молочницы, что быстро устраняет симптоматику болезни и предотвращает прогрессирование грибкового мицелия. Курс лечения варьируется в зависимости от сложности заболевания: от 3 до 7 суток.
- «Клотримазол» (клотримазол). Таблетки предназначены для закладывания во влагалище. Лекарственный препарат обладает местным воздействием. С его помощью удается устранить грибковую микрофлору и восстановить поврежденные слизистые структуры влагалища. Терапия длится на протяжении 7-14 дней.
Длительность медикаментозной терапии зависит от клинической картины болезни. В среднем составляет 3-10 дней. Если после однократной медикаментозной терапии не наблюдается улучшений, то для устранения кандидоза назначаются противогрибковые средства, обладающие системным действием. В данном случае речь идет о сильнодействующих медикаментах, которые могут оказаться токсичными и спровоцировать развитие побочных реакций.
Обратите внимание: с помощью антибиотиков невозможно вылечить кандидоз. Такая терапия — предрасполагающий фактор для развития грибка. Именно поэтому при проведении антибактериальной терапии должны быть назначены лекарства, восстанавливающий естественный уровень pH влагалища.
Нормализация внутренней микрофлоры
После того как грибковая микрофлора будет устранена, нужно сдать контрольный анализ. Для исключения вероятности прогрессирования кандидоза, нужно нормализовать естественную микрофлору. При помощи препаратов удается уменьшить количество выделений и устранить неприятный запах. Данные меры помогают справиться с дискомфортом, который характерен для дисбактериоза влагалища: жжение и зуд при мочеиспускании, боли во время полового акта и т. п.
Своевременное лечение дисбактериоза влагалища, развивающегося на фоне грибкового поражения после антибактериальной терапии, позволяет предотвратить развитие таких осложнений, как инфицирование матки и придатков и поражение мочевого пузыря. При отсутствии своевременного лечения существуют риски развития цистита, нефрита, аднексита, эндометрита и пиелонефрита.
Коррекция местного иммунитета осуществляется с помощью следующих препаратов:
- «Экофемин». Вагинальный пробиотик, назначаемый для нормализации баланса полезных микроорганизмов в области влагалища. В его состав входят лактобактерии, которые восстанавливают верхний слой эпителия и препятствует его слущиванию. Препарат достаточно быстро нормализует флору влагалища и предотвращает прогрессирование грибкового мицелия. Курс лечения составляет 5-7 дней.
- «Вагинорм С». Вагинальные таблетки, нормализующие уровень полезной флоры в области влагалища. Широко используются для проведения коррекции после антибактериальной терапии. Препарат обладает двойным действием: заселяет полезные микроорганизмы и наращивает эпителий, что незаменимо для предотвращения развития рецидивов. Курс лечения длится 7 дней.
- «Лактобактерин». Суппозитории широко используются для восстановления влагалищной микрофлоры после лечения антибиотиками. Лекарственное средство быстро устраняет симптоматику молочницы и нормализует баланс полезных микроорганизмов во внутренней среде организма. Курс лечения составляет 10 суток.
После приема антибиотиков нельзя заниматься самолечением для устранения таких последствий, как молочница. Средства для восстановления микрофлоры должен назначать врач после проведения комплексного обследования. Эти препараты не являются опасными, но, несмотря на это после приёма больших дозировок могут развиться побочные реакции в виде аллергии и ухудшения самочувствия.
Советы народной медицины
Медикаментозные препараты можно использовать вкупе с народными средствами. После приёма антибиотиков комплексное воздействие помогает восстановиться гораздо быстрее. Вылечить дисбактериоз влагалища можно с помощью следующих рецептов:
- Фито-тампоны. Для изготовления понадобится вата и марля. Вату следует пропитать кефиром или медом, и плотно закрутить марлей, предварительно сделав из нее небольшой шнурок и вложив его внутрь. Курс лечения составляет 10 дней. Процедуру закладывания следует проводить на ночь.
- Облепиховое масло. На его основе следует готовить раствор для спринцевания или же пропитывать маслом самодельные тампоны. Курс лечения составляет 10 дней.
- Ромашка аптечная. Для приготовления настоя понадобится 1 ст. л. сухой травы и 200 мл кипятка. Раствор используется для спринцевания. Процедура проводится 1-2 раза в день, на протяжении 10 суток.
Нетрадиционное лечение – отличная вспомогательная мера, которая широко применяется для нормализации микрофлоры, которая нарушается при приеме антибактериальных препаратов. Использование таких мер без предварительной консультации с врачом может не дать должного результата. Народная терапия эффективна только вкупе с медикаментозными препаратами.
Молочница от антибиотиков – опасное состояние организма, которое создает в организме женщины хорошую среду для развития грибка и присоединения бактериальной микрофлоры. После развития клинической картины кандидоза следует обратиться к опытному специалисту, который назначит диагностику и медикаментозную коррекцию при необходимости.
Какие нужны анализы при эрозии шейки матки?
Нет никакой сложности в том, чтобы поставить диагноз – эрозия шейки матки. Это свободно сделает гинеколог, к которому женщина обратится с данным вопросом, ведь место на шейке матки будет окрашено ярким красным цветом. Тем не менее, по одному наблюдению нельзя поставить данный диагноз и приступить к лечению заболевания. Нужно провести ряд анализов, которые помогут выяснить, какой способ лечения наиболее хорошо справится со своей задачей. Также обследование необходимо для выявления возможных последствий после требуемых для проведения процедур.
Осмотр
Так какие же именно анализы необходимо сдать перед началом лечения эрозии шейки матки? Потребуется сдать целую кипу, чтобы можно было с уверенностью заявить о наличии именно этого заболевания и исключить прочие возможные. К тому же необходимо выявить доброкачественная ли эрозия или нет, а для этого проводятся исследования, перечисленные ниже.
Перед назначением исследований лечащий врач все-таки должен провести осмотр. Доктор начинает исследовать наружные половые органы, а потом и саму шейку матки. Делать это руками он не сможет, поскольку может повредить зараженную область, да и картина не будет ясна при подобного рода осмотре.
Поэтому для процедуры используются зеркала, которые и вводят женщине во влагалище. Это самый неприятный момент данной процедуры, поскольку используются для этого металлические зеркала, которые достаточно прохладны. Во многих коммерческих организациях осмотр проводится посредством использования одноразового пластикового оборудования, которое любая женщина может приобрести сама в аптеке и попросить лечащего врача использовать его.
После непосредственного введения во влагалище зеркала, участок шейки матки освещается специальным прибором, и доктор невооруженным глазом осматривает пораженную область. Но, как уже говорилось выше, осмотр не сможет показать всей картины, а врач будет непрофессионалом, если тут же вынесет вердикт.
Анализы
Затем врач возьмет гинекологический мазок, чтобы изучить выделения из влагалища и выявить характер нарушений микрофлоры организма женщины на предмет воспалений и других инфекций. Происходит данная процедура посредством использования специального прибора, называемого шпателем. Он имеет слегка изогнутое строение, которое соответствует тому органу, с которого производится забор.
Несмотря на то, что приходится слегка нажимать на шпатель, чтобы взять мазок, сама процедура является достаточно безболезненной. Собранный материал тщательным образом рассматривается под микроскопом и изучаются его составляющие. В случае если результат нормальный, пациентке можно будет назначить лечение.
Если у женщины было обнаружено постороннее заболевание, типа кандидоза или ЗППП, то прежде всего нужно будет направить все усилия на борьбу с ними. Любой из методов лечения эрозии шейки матки не будет эффективным, поскольку частые перепады кислотности среды половых путей, а также микробы будут мешать нормальному заживлению язвы после проведенной операции.
Если потребуются более точные анализы, то перед лечением берется также бак-посев. В тот же материал, что был забран ранее, сеют питательные среды. В случае если забранный материал становится благоприятной средой и в будущем начинает кишеть колониями микробов, то это может говорить о том, что у женщины есть какое-либо заболевание, которое определяется по роду микроорганизмов, поселившихся в организме женщины.
Полимеразная цепная реакция или попросту ПЦР зарекомендован как наиболее эффективный анализ для определения наличия бактерий в половых путях. Для его проведения проводится соскоб с шейки матки или же мазок. Данным методом можно обнаружить практически все инфекционные заболевания и тем самым понять, является эрозия шейки матки инфекционной или же гормонального происхождения.
Соскоб делается для того, чтобы доподлинно узнать о составе тканей, выстилающих поверхность данной зоны, клеточного уровня. Он проводится только в том случае, если язва имеет большую поверхность, а потому анализ даст понять, нет ли там клеток злокачественного содержания. Результаты могут оказать значительное влияние на выбор метода лечения.
В случае, если результаты анализа пугают врачей, и они беспокоятся за состояние женщины, то ей советуется провести биопсию данной области, дабы изучению подвергся целый пласт зараженной ткани, а не отдельный ее фрагмент.
Существуют некоторые нюансы, которые осложняют сдачу данного анализа:
- Проводиться процедура должна в начале регул, т.е. примерно на 6 день цикла, когда сами выделения прекращаются.
- В организме женщины не должно быть инфекций. Если ранние анализы выявили их наличие, то сначала проводится лечение, и только затем делается биопсия.
Потребуется сдать анализы на наличие вирусных заболеваний, таких как ВИЧ, гепатит и сифилис. Они необходимы тогда, когда существует возможность хирургического вмешательства. Из-за того, что придется взаимодействовать с кровью, врачам необходимо иметь какие-либо гарантии, чтобы защитить себя и других пациентов от возможного заражения.
Кольпоскопия
Кольпоскопия – еще один способ исследования эрозии шейки матки. Он поможет исследовать слизистую эпителия части данного органа, участок шейки которого находится во влагалище. Прибор, с помощью которого проводится процедура, увеличивает изображение в несколько раз, что позволяет облегчить постановку диагноза. Мероприятие проводится через несколько дней после окончания регул.
Перед процедурой стоит на пару дней отказаться от:
- Коитуса;
- Спринцевания;
- Применения суппозиториев, таблеток и спреев, так как все это может повлиять на результаты данного исследования.
Данная процедура достаточно длительная по времени и может занять около 20 минут. Женщина будет лежать на специальном кресле, а зеркало прибора будет введено во влагалище. Врач при этом не будет комментировать процедуру, поэтому женщине не стоит расспрашивать его о том, что он видит. О своих наблюдениях тот поделится только после полного обследования.
В начале процедуры во влагалище вводится раствор уксусной кислоты, которая окрасит эрозию шейки матки. Изначально она выглядит просто как большое розовое пятно, но после введения указанного раствора позволяет увидеть, что за ним скрывается.
Дальше вводится раствор Люголя, в составе которого можно обнаружить йод, приготовленный на водной растворе, а потому щипать он не будет. Его введение необходимо, чтобы обозначить границы эрозии. Происходит это за счет того, что здоровый эпителий начинает окрашиваться, а пораженные участки остаются своего цвета.
Гинеколог не назначает УЗИ и прочие процедуры при подозрении на данный вид заболевания.
Рекомендуем прочитать:
Получить бесплатную консультацию
Молочница после приема антибиотиков
Существует достаточно большое количество проблем со здоровьем, справиться с которыми помогут исключительно препараты из класса антибиотиков. Однако, при всей их доказанной эффективности, нельзя не упомянуть о том, что они обладают и целым рядом побочных эффектов. И если с проблемами кишечника многие борются заранее путем приема пробиотиков, то вот о том, что у женщин после такого лечения может развиться молочница, задумываются лишь единицы.
Молочница или кандидоз – это грибковое поражение, не несущее угрозы жизни человека, однако существенно ее усложняющее. Если говорить о грибковом поражении половых органов, то пациентка, с ним столкнувшаяся, испытывает сильный дискомфорт.
К сожалению, избежать развития кандидоза практически невозможно: грибы Candida, его провоцирующие, присутствуют в организме абсолютно каждой женщины. При наличии благоприятных факторов они начинают бесконтрольно размножаться, что в итоге и приводит к проблеме. Таких факторов достаточно много, но наиболее распространенный – снижение собственных защитных сил организма, в том числе – и спровоцированное приемом антибиотиков.
Как распознать молочницу?
Нужно уж слишком невнимательно относиться к собственному здоровью, чтобы не заметить появление признаков данного заболевания. Тем более в период приема антибиотиков и некоторое время после окончания курса лечения нужно тщательно следить за изменениями собственного здоровья и не пропустить настораживающие признаки:
- Увеличение количества естественных выделений, изменение их консистенции на творожистую и появление неприятного запаха. На начальных стадиях, которые могут совпадать с последними днями приема препаратов, выделения имеют белый цвет, однако при отсутствии лечения они становятся желтоватыми или даже зеленоватыми.
- Зуд половых органов. Может появиться еще до того, как проблема даст о себе знать выделениями, т.е. еще на этапе употребления назначенных лекарств. Пока кандидоз не будет полностью вылечен, зуд не прекращается, а места, которые женщина постоянно расчесывает, становятся красными, отечными, может появиться вторичная инфекция (которую, опять-таки, будут лечить антибиотиками).
- Трещины на наружных половых органах. Причиной их появления становятся несколько факторов. Во-первых, женщина, испытывающая сильный зуд, механически травмирует кожу, а во-вторых – содержащаяся в выделениях кислота вызывает раздражения на коже и связанное с этим возникновение трещин.
- Болевые ощущения. Итак, грибок уже успел вызвать зуд, боль, отеки и микроповреждения кожи. Что же происходит дальше? В такие ранки попадают выделения, моча, средства гигиены, содержащие щелочь, что и само по себе, и в совокупности вызывает сильный дискомфорт.
- Опосредованный признак того, что организме женщины развивается кандидоз – болевые ощущения при менструальном кровотечении, в особенности если ранее такого не замечалось.
Можно вы вылечить молочницу, возникшую на фоне приема антибиотиков?
Лечение необходимо вне зависимости от того, спровоцировано заболевание антибиотиками или какими-либо другими причинами. Для того, чтобы полностью устранить проблему и предупредить ее повторное появление, необходимо:
- Посетить врача, сообщить ему симптомы и сдать все необходимые в таких случаях анализы. Не забудьте сообщить, какие именно антибиотики вам были назначены!
- Узнать о результатах анализа и в случае подтверждения диагноза отправляться за назначением к врачу.
- Если у женщины легкая форма болезни, спровоцированная курсом лечения антибиотиками, терапия будет местной: вагинальные свечи, спринцевания, орошения и т.п.
- При тяжелой, запущенной форме кандидоза местное лечение обязательно дополняется системным: пациентке могут назначить таблетки и/или уколы противогрибковых средств, а после завершения курса лечения – витамины и микроэлементы.
- Иммуномодулирующие препараты – отличный способ лечения легкой формы молочницы, возникшей на фоне употребления антибиотиков. Повысив собственные защитные силы организма, вы тем сам увеличите его сопротивляемость к разного рода заболеваниям.
Молочница после антибиотиков у детей: возникает ли и как бороться
Если у женщины от терапии антибиотиками в первую очередь страдают половые органы, то детям, которым, к сожалению, тоже иногда назначают данный класс препаратов, приходится сталкиваться с поражением ротовой полости. Данная проблема предполагает достаточно простое решение:
- Прием препаратов для восстановления микрофлоры.
- Местная обработка пораженной слизистой;
- Обязательное соблюдение диеты.
- Противогрибковые препараты для орального применения назначаются предельно редко.
Существует достаточно большое разнообразие препаратов, используемых в каждом из перечисленных вариантов лечения.
Профилактика кандидоза: легче предупредить, чем лечить
Несмотря на кажущуюся простоту лечения, все лучше позаботиться о средствах профилактики молочницы, не допускающих самого факта ее возникновения, в особенности в ситуациях, зависящих от вас (к ним относится и лечение антибиотиками).
Даже если врач, прописавший вам терапевтический курс антибиотиков, не выписал дополнительных препаратов – задайте ему прямой вопрос и попросите добавить в лист назначений витамины и иммуномодуляторы.
lechenie-molochnica.ru
Через сколько сдавать анализы после лечения молочницы — Все про молочницу
В борьбе с молочницей изобретен не один метод – разнообразие противомикозных препаратов, процедур и народных методов позволяет выбрать наиболее подходящий в каждом конкретном случае. Одним из таких методов лечения является кефир при молочнице.
Читать далее…
Почему молочница возвращается
Лечение молочницы с помощью пероральных препаратов, вагинальных свечей и мазей достаточно эффективно. Но со временем женщина обнаруживает, что даже после полного курса лечения молочница вернулась. Причин этому может быть несколько:
- Переохлаждение;
- Незащищенный половой контакт с носителем грибка Кандида;
- Неправильное питание;
- Снижение иммунитета;
- Нарушение правил гигиены.
Как правило, отсутствие культуры питания тесно связано со снижением иммунитета. Если при обследовании у врача и сдаче анализов не обнаружено вторичных инфекций и гинекологических заболеваний, провоцирующих молочницу, причину нужно искать именно в своем образе жизни.
Большинство женщин ощущает непреодолимую тягу к сладостям в предменструальный период. Повышенное количество глюкозы в крови как раз может стать сопутствующим фактором для развития грибка.
Дело в том, что грибок семейства Кандида развивается в углеводной среде, так как она является его питательным веществом. По этой причине соблюдение правильной диеты позволяет предотвратить развитие молочницы.
Во влагалище постоянно поддерживается кислая среда за счет естественной микрофлоры. Поддержать эту микрофлору можно за счет молочной кислоты – источником которой являются лактобактерии.
Диета при кандидозе включает следующие правила:
- Исключить из рациона углеводные продукты: картофель, хлеб, кондитерские изделия, бананы;
- Добавить в рацион больше белковой продукции – она способствует работе иммунной системы: рыба, мясо, яйца, молоко, сыр, творог;
- Увеличить количество свежих и парных овощей, фруктов, натуральных домашних соков;
- Включить больше кисломолочной продукции – она поможет восстановлению естественной микрофлоры влагалища.
Обязательным условием является включение в рацион кефира. Продуцирование лактобактерий, защищающих слизистые влагалища, происходит только посредством молочной кислоты.
Польза кисломолочной продукции
Лечение молочницы кефиром основано на его кислотности. Польза кефира заключается сразу в нескольких функциях:
- Улучшает работу желудочно-кишечного тракта;
- Укрепляет иммунную систему;
- Нормализует микрофлору кишечника;
- Нормализует влагалищную микрофлору.
При употреблении кефира в рационе, не следует также забывать о твороге, сметане и сливках. Выбирая кефир на прилавке магазина, обращайте внимание на дату изготовления и срок годности. Чем короче срок годности и свежее кефир, тем он полезнее.
Параллельно с употреблением кисломолочной продукции нужно использовать противогрибковые препараты от молочницы, витамины, и отказаться от продуктов, которые могут провоцировать рост грибковых колоний:
- Хлеб, квас, макароны – любая продукция на дрожжах;
- Жирные и жареные блюда;
- Кетчуп, майонез;
- Пряности и соленья;
- Грибы;
- Шоколад, сахар, мед;
- Выпечка, торты.
Лечить кандидоз нужно только комплексно, так как незаконченное и неполноценное лечение не принесет желаемых результатов.
Самостоятельное приготовление
При недоверии к магазинной продукции можно приготовить кефир самостоятельно. Для этого понадобится домашнее молоко и специальная закваска из аптеки.
Бактериальную закваску смешивают по инструкции, прилагаемой к ней. Затем она должна настояться столько, сколько советует производитель. С молока снимают верхний слой сливок и кипятят.
Затем процесс приготовления зависит от рекомендации производителя бактериальной закваски – либо необходимо сразу влить раствор в молоко, как только оно станет комнатной температуры, либо подождать его полного остывания и охладить.
Спринцевания
Эффективным методом борьбы с молочницей является спринцевание кефиром. Для этого нужен не слишком жирный кефир, лучше выбрать до 2,5%, в идеале – однопроцентный биокефир.
В аптеке необходимо приобрести спринцовку. Спринцеваться можно только стерильной спринцовкой. Правила подготовки к процедуре следующие:
- Необходимо заполнить спринцовку кефиром так, чтобы она была заполнена только на ¾ части;
- Затем ложатся в ванную на спину, положив ноги на бортики – такое положение наиболее удобно для спринцеваний от молочницы, но можно также выполнять процедуру сидя или стоя над тазом или унитазом;
- Влагалище подмывают нейтральным мылом, лучше детским, без ароматизаторов;
- Остроконечной стороной спринцовка вводится во влагалище, а ее содержимое постепенно вливается, надавливанием на спринцовку. Вводить нужно аккуратно, чтобы не повредить воспаленные слизистые оболочки сильным напором.
После введения всего кефира, нужно напрячь влагалищные мышцы, чтобы он немного задержался в полости. После двух-трех минут можно расслабиться – кефир вытечет самостоятельно. Затем нужно подмыться теплой водой и вытереться насухо чистым полотенцем.
Использование тампонов
Альтернативой спринцеванию от молочницы могут стать также тампоны с кефиром. Здесь вариантов использования три:
- Тампон опускается в стакан кефира на 15 секунд, затем вводится во влагалище не более чем на час.
- Второй вариант – предварительное проведение спринцевания отваром ромашки против молочницы. Процедура аналогична спринцеванию кефиром, с той разницей, что нужно приготовить отвар ромашки из аптечного сбора. Затем вводится тампон с кефиром.
- Также практикуют спринцевание магнезией – ее можно купить в аптеке и развести из расчета одна столовая ложка магнезии на литр теплой воды. После спринцевания магнезией вводят тампон, смоченный в кефире.
Отвар из ромашки против молочницы готовится по простому рецепту: две столовые ложки сбора цветков ромашки заливают литром кипятка, перемешивают и ставят на огонь, доводя до кипения. Затем посуду снимают с огня и накрывают плотной крышкой до полного остывания. Перед использованием процедить. Лучше использовать эмалированную посуду.
Для применения любого из методов народного лечения молочницы необходима предварительная консультация врача. Употребление кефира запрещено при аллергии на лактозу, синдроме раздраженного желудка и его повышенной кислотности.
Результаты лечения
Отзывы о лечении молочницы кефиром достаточно разнообразны: это связано с разной этиологией заболевания. Вот некоторые из них:
Света, г. Томск: «Лично мне помогло в том плане, что кефир очень приятный по ощущениям и ослабляет постоянный зуд, хотя уже через час после того, как снимаю тампон, снова начинает зудеть. А насчет диеты мне даже гинеколог говорил, что нужно не есть сладкое, пока лечишься, пить кефир и есть творог.»
Ирина, г. Иркутск: «Я несколько раз делала спринцевания с кефиром, но облегчение наступило только после использования тампона. Но в это же время все равно и свечи ставила – Клотримазол, и мазью пользовалась, потому что молочница была уже не первый раз».
Наталья: «Когда в первый раз молочница появилась, то спринцевалась ромашкой и кефиром, то помогало хорошо. А потом молочница вернулась, но выяснилось, что грибок у мужа, так что теперь болеем хронически… А так, если первый раз болеете, то гораздо лучше, чем свечи, от которых у меня лично раздражение еще больше».
Людмила, г. Николаев: «Очень мягкое и прохладное ощущение от спринцевания, мне нравится так снимать постоянный зуд от молочницы, но только после спринцевания нужно хорошенько подмываться, чтобы кефир не оставался внутри».
ВАЖНО ЗНАТЬ! Единственное средство для лечения молочницы, рекомендованное врачами! Читать далее…
Вопрос: Здравствуйте! У меня проблема, внутри головки члена жжет при мочеиспускании. Не цистит это точно. В чем причина подскажите? Принимал
Молочница у мужчин – это поражение половых органов представителей сильного пола грибками рода Кандида.
Однако полностью исключить и игнорировать молочницу все-таки мужчинам не стоит.
Подробнее о причинах заболевания можно прочитать на странице «Причины молочницы».
Молочница у мужчин протекает в виде нескольких заболеваний. Клиника их зависит от локализации процесса:
Достаточно часто молочница у мужчин протекает вообще бессимптомно. При этом передача половым путем все равно возможна. Именно поэтому важно лечить обоих половых партнеров при обнаружении молочницы у женщины. Подробнее о симптоматике можно прочитать на странице «Симптомы молочницы у мужчин».
Для диагностики молочницы у мужчин прибегают к тому же методу, что и у женщин – берут мазок и исследуют его под микроскопом. Если есть подозрение на молочницу в мочевом пузыре, то помимо мазка из уретры и головки полового члена производится микроскопия мочи. Диагноз считается достоверным, если врач обнаруживает колонии грибка практически на всем поле зрения. Подробнее о том, как определяется наличие заболевания можно прочитать на странице «Диагностика молочницы».
В зависимости от уровня поражения и от состояния пациента лечение может быть как системным, так и местным. К первому из них относятся капсулы и таблетки с противогрибковым средством, а ко второму – мази с этими же веществами.
При поражении головки полового члена и крайней плоти достаточно наносить в течение 1 недели по 2 раза в сутки на пораженные места крем, содержащий клотримазол. Наносить необходимо тонким слоем, не втирая. Для большей уверенности в эффективности лечения можно однократно принять таблетку или капсулу Флуконазола (150 мг) – Дифлюкан, Дифлюзол, Флюкостат.
При поражении мочевого пузыря лечение таблетками Флуконазола в дозировке 100 мг необходимо принимать 7-10 дней.
Чтобы предотвратить развитие молочницы, мужчинам необходимо во время лечения антибиотиками принимать для профилактики противогрибковые средства. Нательное белье должно быть из хлопчатобумажных тканей. Также следует избегать случайных и незащищенных половых связей. Подробнее о профилактических мерах против молочницы можно прочитать на странице «Профилактика молочницы».
Контрольный анализ после лечения молочницы — Все про молочницу
Необходимость гинекологического обследования может возникнуть в критические дни. Одним из важных его этапов является изучение микрофлоры половых путей. Но можно ли сдавать мазок во время месячных? Будут ли достоверными результаты анализа, если его провести в это время?
Взятием мазка завершается любое обследование у гинеколога, особенно если есть жалобы на самочувствие. Чтобы результаты лабораторного исследования соответствовали реальной картине, важно не только правильно выбрать период цикла, в котором оно проводится, но и быть готовой к сдаче материала. Последний представляет собой клетки слизистой оболочки влагалища, шейки матки. Иногда специалиста интересует состав микрофлоры еще и мочеиспускательного канала.
Что предпринять для получения достоверного результата анализа:
- Правильно выбрать время его проведения. Не стоит сомневаться, стоит ли сдавать мазок на флору после месячных. Это оптимальные сроки, когда ее состав почти не подвергается влиянию иммунитета. Защитные силы организма в данный момент ослаблены, так что патогенные микробы и бактерии получают идеальные условия для размножения. Их повышенное количество и состав сейчас определить легче всего.
- За 2 — 3 дня до проведения анализа следует воздержаться от вагинального секса. Это нужно для сохранения влагалищной микрофлоры в неприкосновенности.
- Минимум неделю до сдачи анализа необходимо прекратить прием лекарств в любых формах. Они могут ненадолго изменить микрофлору, так что результат анализа окажется некорректным. Особенно выраженным бывает влияние антибиотиков.
- За 5 — 7 дней до взятия анализа нужно прекратить спринцеваться. Процедура способствует вымыванию из влагалища и с шейки матки частиц слизистой вместе с микроорганизмами. То есть результат окажется несоответствующим реальности.
- Мыться перед сдачей мазка следует накануне вечером, а не с утра. И для гигиенической процедуры лучше не использовать гель для душа или мыло.
- За пару часов до врачебных манипуляций не следует мочиться. Это поможет сохранить местную флору такой, как она есть.
- При подозрении на инфекцию накануне вечером можно поужинать чем-то соленым либо копченым, допускается принять немного алкоголя. Эта пища способствует активизации микрофлоры, выступит в роли провокатора. И при исследовании легче будет определить состав бактерий.
Как берется мазок
Процедура взятия мазка проста и безболезненна. Но если знать, как она происходит, проще разобраться, почему не следует делать это в критические дни. Сдача анализа состоит из следующих этапов:
- женщина располагается в гинекологическом кресле, предварительно обнажив нижнюю половину тела;
- доктор вводит во влагалище специальное зеркало, чтобы видеть, откуда брать материал для анализа;
- специальным инструментом врач отделяет клетки слизистой влагалища, шейки матки и помещает их на лабораторные стекла;
- материал передается для изучения специалистам.
Процедура проходит достаточно быстро. Но это в случае, если ей ничто не мешает. Вот почему возникает вопрос: через сколько после месячных можно сдавать мазок? Важно, чтобы его взятию не препятствовали выделения, которые сразу после них еще бывают.
Необходимость сдавать анализ на микрофлору в определенные дни вызвана несколькими моментами:
- Невозможность подготовиться к исследованию. Если брать клетки слизистой оболочки во время месячных, соблюсти некоторые условия нереально. Невозможно не помыться утром в день анализа, да еще без использования геля. Некоторые женщины в это время не обходятся без обезболивающих таблеток, что перед сдачей анализа запрещено.
- Трудности при заборе материала. Прежде всего этому мешают выделения. Доктор практически не видит, откуда берет материал. Это же обстоятельство определяет, можно ли сдавать мазок перед месячными. Незадолго до них секреторная функция влагалища и шейки матки активизируется, так что слизи в половых путях тоже бывает немало. И это может затруднить процедуру. Но все же прозрачные выделения не так мешают увидеть врачу рабочее пространство, поэтому в данном периоде проведение анализа допустимо. Тем более если сдать мазок перед месячными, это даст расширенную информацию о микрофлоре. Ведь ее принято изучать в разные периоды цикла, особенно при сомнениях в постановке диагноза.
- Некорректность получаемого результата. В критические дни к мазку неизбежно примешивание крови. Это не только затрудняет изучение материала в лаборатории, но может привести к установлению ложного диагноза.
Можно ли сдавать в критические дни
Иногда вопрос о выборе дня цикла для исследования влагалищной флоры вообще не возникает. Так бывает при экстренной необходимости, когда пациентке и медикам не до соблюдения условий подготовки к манипуляции.
Как сдать мазок при месячных:
- не подмываться перед проведением манипуляции;
- положить на гинекологическое кресло пеленку;
- все последующие действия те же, что в отсутствие месячных, но процедура может длиться дольше.
Рекомендуем прочитать статью о посещении гинеколога во время месячных. Из нее вы узнаете о необходимости осмотра у врача, когда визит к доктору откладывать нельзя, а также о подготовке к гинекологическому осмотру.
Когда все же следует сдавать мазок на инфекции?
Но если срочности в проведении обследования нет, какой день после месячных сдавать мазок? Лучше всего это сделать спустя 2 — 3 дня от их окончательного завершения. Данное время оптимальное по двум причинам:
- естественных слизистых выделений в этом периоде минимальное количество, ничто не помешает провести процедуру;
- иммунитет еще не восстановился, и выявление состава микроорганизмов будет точнее и легче.
Когда сдавать мазок после месячных, зависит еще и от общего самочувствия. Заболевание, не относящееся к сфере гинекологии, потребует выждать до выздоровления. Ведь и оно влияет на микрофлору, мешая сделать верный вывод на основе анализа.
Симптомы и выделения после того, как пролечились от хламидий (недолеченный хламидиоз)
Комплексный подход к лечению хламидиоза обычно оправдывает надежды пациента и дарует полное избавление от бактерий. Однако не всегда после лечения хламидий можно навсегда забыть о болезни, потому что остаются очевидными симптомы болезни. Есть перечень мероприятий, которых необходимо придерживаться обязательно даже после того, как полный курс терапии завершен.
Контрольный анализ – обязательное условие подтверждения выздоровления. Только по их результатам можно судить об эффективности лечения. Чтобы не получить сомнительный результат, надо придерживаться сроков сдачи анализа на хламидиоз после лечения:
- Бактериальный посев, который определяет наличие вируса в выделениях, рекомендуется делать не ранее чем через 7-10 дней после окончания курса.
- ПИФ и ПЦР – более чувствительные реакции, поэтому даже после выздоровления ПЦР может показывать ДНК погибших вирусов. Делать эти анализы следует спустя месяц или полтора после курса полного лечения.
- В качестве контрольного теста крайне редко рекомендуется ИФА. Этот анализ даже через несколько месяцев показывает наличие иммуноглобулинов группы G. Это нормальное явление у здорового человека, хотя результат будет положительным. Делать ИФА можно только спустя полгода после лечения хламидий, сравнивая титры в результатах.
Если после лечения хламидиоза остались выделения необходимо сдать анализ на бактериологический посев. Выделения не обязательно говорят о том, что остались в организме вирусы. Они могут быть результатом грибковой инфекции, которая появилась из-за нарушения микрофлоры во влагалище после длительного воздействия на организм антибиотиков. Микрофлору обычно помогают за короткое время восстановить препараты, содержащие лактобактерии. Активными помощниками избавления от белей станут препараты:
- Вагинорм С
- Вагилак
- Гинофлор
- Лактобактерин
- Клотримазол
Кроме того, что данные лекарства способствуют восстановлению полезной микрофлоры, они обладают и противомикробными, и иммуномодулирующими свойствами.
Многих волнует вопрос, когда после лечения хламидиоза можно будет опять заниматься сексом. Обычно об этом сообщает врач пациенту во время приема. Однако стоит помнить, что пока не будет сдан контрольный анализ на выявление антител, желательно в половые связи не вступать. После того как женщина пролечилась от хламидиоза, она, желая сохранить свое здоровье, не должна забывать, что только презерватив может оградить ее от новых вспышек болезни, потому что иммунитет после болезни не образуется.
Недолеченный хламидиоз: последствия и осложнения
Любая болезнь требует логического завершения лечения. Недолеченный хламидиоз способен вызвать многочисленные осложнения и, перейдя в скрытую форму, наносить вред организму многие годы. Если после лечения хламидиоза остались симптомы болезни (учащенные позывы к мочеиспусканию, боли в промежности, остались выделения), необходимо срочно отправляться на консультацию к врачу, который занимался пациентом, и сдать контрольный тест.
Запущенный или недолеченный хламидиоз — очень коварное заболевание. У женщин он чаще всего вызывает необратимые процессы в маточных трубах, которые начинаются с незаметного воспаления, а заканчиваются спаечными процессами, обнаружить которые бывает очень непросто. Кроме того оставшиеся в репродуктивных органах бактерии ведут в сальпингиту, цервициту, кольпиту. Все эти осложнения влекут бесплодие или приводят к внематочным беременностям.
Не менее опасен недолеченный хламидиоз и для представителей мужского пола. Это заболевание, перейдя в латентную форму, грозит появлением неприятных мужских болезней:
- Простатит
- Везикулит
- Эпидидимит
- Орхит и орхидидемит
- Фуникулит
У лиц обоих полов неправильное лечение может привести к болезни Рейтера, когда поражаются не только половые органы, но и нервная система, суставы, органы зрения.
Коварство такого заболевания, как уреаплазмоз, заключается в том, что оно может не иметь абсолютно никаких проявлений. Чтобы обнаружить данный недуг, женщине необходимо пройти соответствующий анализ на уреаплазму. Об особенностях сбора биоматериала и эффективности современных методик речь пойдет ниже.
Уреаплазмоз – это заболевание, передача которого осуществляется половым путем. Особенностью болезни является отсутствие какой-либо выраженной симптоматики, потому чаще всего она выявляется при плановом посещении гинеколога. По этой причине не следует пренебрегать необходимостью раз в шесть месяцев записываться на прием к данному специалисту.
В современной медицине существует несколько методик, применяемых для обнаружения уреаплазмоза. Они отличаются степенью информативности, особенностями забора материала и подготовкой к проведению процедуры. Рассмотрим основные анализы на уреаплазму более подробно.
- Бактериологический мазок
- ПЦР – одно из наиболее точных исследований
- Иммунофлюоресцентный анализ
- Определение уреаплазмоза посредством культурального посева
- В завершение
Бактериологический мазок
Бактериологический мазок на уреаплазму является самым первым из тех, которые специалист может назначить пациентке при проведении профилактического осмотра.
Расшифровка анализа может допускать наличие помимо лактобацилл, считающихся полезными бактериями, незначительного присутствия стрептококков, стафилококков, грибов и уреаплазм. Данные показатели являются вполне нормальными и не нуждаются в принятии каких-либо специальных мер по лечению.
Если же у женщины присутствуют изменения в составе микрофлоры влагалища, то это уже может свидетельствовать о наличии разного рода заболеваний, передача которых осуществляется половым путем. И это уже, само по себе, является поводом для проведения дополнительных анализов на уреаплазму.
Важно! Если при осмотре у врача появились подозрения на уреаплазмоз, он назначает сдачу дополнительных анализов. Такая процедура, как обычный мазок, способна предоставить лишь косвенные сведения о появлении уреаплазмы.
Инфекция проявляется в нем в качестве чужеродных микроорганизмов, однако определить их природу по одному лишь мазку не представляется возможным, потому обычно специалист назначает дополнительные анализы для определения природы данных возбудителей.
Нередко обычный урогенитальный мазок и вовсе не позволяет идентифицировать инфекцию. Причина этого заключается в микроскопических размерах бактерий, вызывающих течение данного заболевания, в результате чего их попросту невозможно заметить под микроскопом при проведении обычного анализа. Поэтому для выявления уреаплазмоза применяются другие методики, которые обладают большей долей информативности.
Стандартный бактериологический мазок предполагает сбор материала из трех мест:
- Из маточного цервикального канала.
- Из уретры
- Со стенок влагалища.
Чтобы провести данную процедуру, внутрь влагалища вводятся специальные расширительные зеркала. Болезненность при проведении мазка не отмечается, возможны лишь неприятные ощущения при проникновении холодного металлического предмета.
Для снижения дискомфорта во время процедуры, специалисты рекомендуют своим пациентам осуществлять глубокое и ровное дыхание, при этом мышцы промежности не должны быть в напряжении.
Перед сбором материала для исследований, специалист должен провести визуальный осмотр, после чего, используя специальный тампон, он осуществляет забор микрофлоры. Данные выделения отправляются в лабораторию на предметном стекле. В лабораторных условиях к содержимому стекла добавляется специализированный краситель, после чего его рассматривают под микроскопом. Таким образом, каждый вид бактерий выглядит по-своему.
Анализ готов уже спустя несколько часов. Бактериоскопия сдается либо перед месячными, либо сразу же после них. Если менструация началась в день проведения исследования, то его следует перенести.
Чтобы анализ был максимально точным, к проведению исследований необходимо тщательно подготовиться:
- За два-три дня до соскоба нельзя заниматься сексом.
- Примерно за неделю до проведения исследований необходимо прекратить лечение вагинальными таблетками.
- Также за пару дней до процедуры следует прекратить применение любых местных средств, включая спринцевания, мази, свечи и т. д.
- Гигиена наружных половых органов осуществляется вечером накануне проведения процедуры. Для этого используется теплая вода. Мыло применять не следует. В день процедуры никаких гигиенических процедур проводить нельзя.
- До соскоба не следует мочиться в течение двух часов.
к оглавлению ↑
ПЦР – одно из наиболее точных исследований
Речь идет о методике полимеразно-цепной реакции, которая является весьма информативной для определения наличия в организме женщины уреаплазмы. Достоверность данного метода объясняется тем, что при его проведении удается обнаружить микроорганизмы, даже если их количество очень мало, поскольку в ходе исследований определяется сама ДНК уреаплазм.
Забор материала для проведения этого анализа на уреаплазмоз осуществляется из цервикального канала. Исследование осуществляется в течение пяти часов и позволяет определить даже скрытые формы заболевания.
Важно! Количественный анализ сдается обычно в середине менструального цикла, что отличает его от времени проведения обычного мазка.
Перед тем, как сдавать анализ на ПЦР, необходимо следовать нескольким правилам:
- Запрещено мочиться за 3 часа до сдачи анализа.
- За пару суток до процедуры запрещается применение лекарств и средств местной контрацепции.
- Прием антибиотиков и антибактериальных медикаментов необходимо прекратить за неделю до прохождения исследования.
- Минимум за день до сдачи анализа следует прекратить половые контакты.
- Спринцевания и гигиенические процедуры в день анализа запрещены.
- Запрещено делать мазок после кольпоскопии, направленной на выявление новообразований в маточной области.
Иммунофлюоресцентный анализ
Процедуру сокращенно называют ИФА, и он является одним из основных методов исследования уреаплазмоза. В ходе анализа осуществляется забор венозной крови. Прохождение данной процедуры может осуществляться в разное время суток, но предпочтительным является утренний забор.
Кровь проходит исследование на наличие антител в составе. Выявление отклонений производится по ДНК иммуноглобулина. Данный анализ является наиболее доступным и одной из наиболее точных методик для выявления уреаплазмы.
Специально готовиться к анализу не нужно, даже диетическое питание при этом не обязательно. Ее забор осуществляется из вены. Однако перед прохождением процедуры необходимо прекратить прием антибиотиков. Делается это где-то за неделю до проведения анализа.
Если же этим требованием пренебречь, то возможно искажение результатов процедуры, ввиду чего потребуется повторное ее прохождение.
Определение уреаплазмоза посредством культурального посева
Данный анализ обладает высокой эффективностью, позволяя безошибочно определить наличие в организме возбудителей уреаплазмоза. Он необходим для определения конкретного вида возбудителей. Данный тест позволяет определить не только тип возбудителя, но и то, насколько эффективной является проведение терапии. По этой причине культуральный посев нередко проводится после лечения.
Забор микрофлоры должен браться из трех мест, включая:
- влагалище;
- маточный канал;
- мочеиспускательный канал.
Для культурального посева может браться анализ мочи.
Микрофлора, которую специалист собрал в процессе процедуры, помещается в специально подготовленную питательную среду, в которой выдерживается трое суток. Только после этого осуществляется исследование посева, которое направлено на изучение микроорганизмов, которые развились в течение этих дней
В современной медицине нет определенной подготовки к данной процедуре. При этом женщине не следует проводить никаких гигиенических процедур непосредственно перед анализом.
В последний раз гигиена может быть проведена накануне вечером. В противном случае процедура попросту покажет отрицательный результат. Касательно периода выполнения, данная процедура обычно осуществляется не ранее, чем через трое суток после прекращения менструации.
В завершение
Если по итогам проведенных процедур у женщины было выявлено данное заболевание, то ей следует немедленно начать курс лечения. По некоторым данным носителями уреаплазмы является около 70 процентов женщин, которые даже не подозревают о том, что инфицированы.
Если болезнь была идентифицирована, то лечение должно производиться комплексно, предполагая использование антибиотиков широкого спектра действия и иммунных медикаментов. Данное лечение назначается не только женщине, но и ее сексуальному партнеру вне зависимости от результатов его анализов.
Чтобы по итогам лечения оценить его эффективность, анализы должны сдать оба партнера.
В случае если положительный результат заболевания был диагностирован уже в период беременности, для лечения выбирается третий триместр. Это делается по той причине, что проведение медикаментозной терапии может нанести непоправимый вред плоду.
Через месяц после того, как была начата терапия, пациенту необходимо сдать анализ на уреаплазму, являющийся контрольным.
По его результатам будет определена эффективность лечения. В течение лечения партнеры должны использовать для предохранения презервативы во избежание развития осложнений данного заболевания и повторного инфицирования. Для полного излечения пациентам необходимо тщательно следовать всем врачебным рекомендациям.
clubsmartwomen.ru
Можно ли сдать мазок при месячных на гонорею —
Мазки на гонорею. Диагностика венерических заболеваний
Гонококк является наиболее распространенным возбудителем инфекционных заболеваний. Гонорею называют самым «популярным» венерическим заболеванием в наше время. Истоки заболевания доходят к нам еще из библейских времен. Гиппократ в своих трудах описывал заболевание с похожими симптомами.
Заражение
Гонорея (триппер) – это заболевание, вызываемое бактерией Neisseria gonorrhoeae. Эта бактерия встречается только у людей. Заражение инфекцией в 90 % случаев происходит половым путем, в 10 % — контактно-бытовым (полотенце, нижнее белье), хотя это редкость, потому что вредоносный микроорганизм может погибнуть, оказавшись вне организма человека, под воздействием солнечных лучей, при обработке антисептическими средствами.
Вероятность заражения при незащищенном половом акте достигает 70 %, если партнер заражен. Достаточно высокий процент заражения гонококковой инфекцией в сравнении с другими венерическими заболеваниями. Инфекция поражает преимущественно слизистые оболочки мочеполовой системы.
Симптомы
Мазки на гонорею, как правило, назначаются врачом при обращении пациентки. Чаще всего заставить обратиться к врачу могут явные симптомы наличия гонококковой инфекции:
- боль во время полового акта;
- гнойные выделения;
- боль внизу живота;
- дизурия;
- наличие неприятного запаха.
Заразившись инфекцией, женщина чувствует жжение и боль при мочеиспускании, при этом они становятся частыми и довольно болезненными. Если не лечить инфекцию, это может стать причиной серьезного заболевания – бесплодия как женского, так и мужского. У мужчин гонорея вызывает гнойный уретрит. Если болезнь прогрессирует, это чревато дополнительными заболеваниями, такими как простатит.
Если инфекция перешла в хроническую форму, это трудно диагностируется. В 80 % случаев болезнь протекает бессимптомно, или они могут быть минимальными.
Диагностика
Диагностика венерологических заболеваний предполагает множество способов и различных методов выявления инфекции:
- Осмотр половых органов врачом.
- Бактериоскопия (метод бактериологического исследования с целью выделения возбудителя гонореи).
- Микробиологический посев с определением чувствительности к антимикробным препаратам.
- Микроскопия мазка.
- Определение инфекции методом ПЦР (полимерной цепной реакции).
- Иммуноферментный метод (ИФА).
- УЗИ органов малого таза.
Мазки на гонорею, показания для мазка:
- бесплодие;
- самопроизвольный аборт;
- хронические урогенитальные инфекции;
- острое воспаление;
- связь с партнером, зараженным инфекцией.
Подготовка
Подготовка перед сдачей мазка:
- исключить половой акт за 1-2 дня до сдачи мазка;
- не использовать щелочные средства для интимной гигиены за 1 день до и непосредственно в день сдачи анализа;
- подмываться можно теплой чистой водой;
- не использовать синтетические салфетки;
- не спринцеваться и не использовать влагалищные свечи;
- 2-3 часа не мочиться перед сдачей мазка.
Мазки на гонорею не сдаются во время менструации. Лучше сдать анализ через 2-3 дня после окончания месячных или до начала менструального цикла.
Как берется мазок
Бактериологическое исследование окрашенного мазка на флору берется врачом-гинекологом из трех локализаций:
Для исследования берется небольшое количество слизи из вышеперечисленных локализаций.
Непосредственно перед этим врач вставляет во влагалище зеркало, чтобы раздвинуть его стенки. По размеру зеркало подбирается для каждой пациентки индивидуально. Процедура эта неприятная, и, чтобы испытывать минимум ощущений, пациентка должна расслабить мышцы и глубоко и ровно дышать.
Биоматериал берется специальным стерильным зондом и наносится на специальное стекло. После этого стекло обсушивается при комнатной температуре и отправляется в лабораторию для исследования. В лаборатории стекла с мазками окрашивают и смотрят под микроскопом. Результаты мазка обычно готовятся в течение 2-3 дней после сдачи анализа.
Непосредственно после сдачи мазка женщина может чувствовать неприятные ощущения внизу живота, боли и наблюдать мажущие выделения. Это не страшно, симптомы обычно проходят через пару часов.
Где сдать мазок
При появлении признаков заражения женщина может неверно оценить наличие заболевания. Она может запросто принять это за молочницу, а жжение при мочеиспускании — за цистит. Нередко девушка узнает, что инфицирована, когда гонорея будет выявлена у партнера. Поэтому важно вовремя обратиться к гинекологу и сдать необходимые анализы.
Для осмотра, консультации и сдачи мазков можно отправиться в венерологический диспансер по месту жительства. Но есть и другой путь.
Сдать анализ на гонорею возможно в любой женской консультации. Врач-гинеколог проводит осмотр и при необходимости может назначить дополнительные исследования, такие как кольпоскопия, онкоцитология или дополнительные анализы на выявление инфекций.
Мужчины могут сдать анализ при обращении к венерологу, к врачу-урологу, в любой платной лаборатории или в кожно-венерологическом диспансере.
Кожно-венерологический диспансер представляет полный комплекс услуг для пациентов. Большинство из них можно получить бесплатно по полису ОМС.
Результат
Расшифровка мазка на гонорею производится венерологом. В результате анализа будет отражено, обнаружен или нет гонококк. В некоторых случаях пишется о нахождении (или нет) грамотрицательных диплококков, это тоже свидетельство о наличии гонококковой инфекции.
Не стоит самому интерпретировать результат мазка, рекомендуется обратиться к специалисту для грамотной расшифровки, интерпретации анализов и постановки точного диагноза.
Заключение
Мазки на гонорею важно сдавать регулярно, даже при отсутствии симптомов, так как гонорея и множество других инфекционных заболеваний могут протекать бессимптомно.
Регулярные осмотры и профилактическая лабораторная диагностика не отнимают много времени, но благодаря им можно не только вовремя выявить какое-либо заболевание и начать лечение, но и исключить риск его возникновения.
Источник: fb.ru
Можно ли сдавать гинекологический мазок на флору во время месячных?
В каких случаях назначается гинекологический мазок?
- Беременность. Во время беременности мазок на флору берется несколько раз. Это необходимо для проверки состояния половой системы женщины, для контроля беременности. Любое бактериальное, воспалительное заболевание может привести к нарушению развития плода и прерыванию беременности.
- Необычные выделения. Рекомендуется сдать гинекологический мазок, если выделения стали необычного цвета (желтые, зеленые, коричневые), консистенции (густые, творожистые) или приобрели резкий запах.
- Зуд, жжение и боль в промежности. Наличие зуда и жжения в промежности может указывать на наличие инфекционного, воспалительного заболевания. Эти признаки требуют немедленного обследования.
- Нарушения менструального цикла. При различных нарушениях менструального цикла женщине рекомендуется пройти полное обследование: сдать кровь, мазок, сделать УЗИ органов малого таза, чтобы выявить причину нарушений.
- Планирование беременности. На этапе планирования мазок необходим, так как позволяет вовремя обнаружить нарушения и воспаления, пролечить еще до момента зачатия, что повышает шансы на благополучное течение беременности.
- Длительный прием препаратов. Некоторые препараты могут нарушать микрофлору влагалища. К таким препаратам относят оральные контрацептивы, антибиотики. После завершения курса лечения рекомендуется сдать мазок, чтобы вовремя обнаружить и пролечить нарушения в микрофлоре.
- Смена партнера. Если женщина сменила партнера или же в течение последнего года у нее было больше 1 партнера и гинеколога она не посещала, желательно сдать мазок на флору.
Когда лучше сдавать мазок?
- Считается, что оптимальный сроком для сдачи гинекологического мазка является 7-10 день после начала месячных, то есть через 2-3 дня после окончания кровотечений.
- Во время месячных мазок не сдается, так как кровянистые выделения могут смазать картину. В некоторых случаях это возможно, например, если женщине необходимо сдавать мазки постоянно для проверки роста бактерий и развития заболевания. Во время месячных сдается мазок в том случае, если у женщины есть срочные жалобы, боли и неприятные ощущения, которые требуют немедленного обследования.
- Иногда у женщины кровотечение не останавливается длительное время. В этом случае также мазок берется в любое время, так как необходимо определить причину маточного кровотечения.
- Если первый мазок выявил нарушения, назначается курс лечения. После окончания лечения женщине рекомендуется дождаться месячных и сдавать мазок на 7-10 день цикла.
- Во время беременности мазок сдается в любое время, когда это необходимо.
- На срок сдачи мазка влияет прием различных препаратов. Не рекомендуется сдавать мазок из влагалища и уретры во время приема антибактериальных препаратов.
Подготовка и процедура сдачи мазка
- За день-два до забора мазка рекомендуется отказаться от половых контактов.
- Перед походом к врачу не рекомендуется подмываться с мылом. Сделать это можно с вечера. Агрессивные очищающие средства могут нарушать флору влагалища. К тому же нежелательно пользоваться ежедневными прокладками.
- В день сдачи мазка и накануне не рекомендуется вставлять вагинальные свечи, пользоваться мазями и интимными смазками.
- Если мазок сдается на ПЦР, то есть на определение инфекций, рекомендуется их спровоцировать. За день до сдачи анализа нужно съесть копченую, соленую, острую пищу, что поможет выявить скрытые инфекции.
- Нежелательно брить зону бикини в день посещения врача. Сразу после бриться образуются небольшие отеки, покраснения, воспаления, царапины, что может повлиять на результат. Лучше всего сделать эпиляцию за день-два до посещения гинекологического кабинета.
Результат мазка: о чем может «рассказать» мазок
- Лейкоциты. Эти клетки указывают на наличие воспаления. Они могут присутствовать как во влагалище, так и в цервикальном канале, уретре, но в небольшом количестве.
- Эпителий. Клетки эпителия присутствуют в любом мазке, но в умеренных количествах. Если количество эпителия велико, это говорит либо о воспалительном процессе, либо о гормональных нарушениях.
- Грамположительные палочки. Они должны присутствовать только во влагалище. Чем их больше, тем лучше. Они отвечают за иммунитет влагалища. А вот пониженное количество палочке говорит о воспалении или дисбактериозе влагалища.
- Грамотрицательные палочки. Эти палочки в здоровом организме отсутствуют. Их наличие указывает на воспаление или дисбаланс микрофлоры.
- Дрожжевые грибы. Грибы должны отсутствовать в мазке. Их наличие говорит о кандидозе, или молочнице.
- Гонококки. Это возбудители гонореи, присутствие которых в организме очень нежелательно. Гонорея вызывает непривычные выделения, боль в области промежности и уретры, неприятные ощущения при половом акте, а также может приводить к бесплодию и суставным заболеваниям.
- Трихомонады. Трихомониаз является венерическим заболеванием. Присутствие любого количества трихомонад в мазке указывает на трихомониаз. Это заболевание не так часто приводит к осложнениям, но в запущенной форме может вызвать воспаление маточных труб.
- Хламидии. Хламидии в мазке также должны отсутствовать. Хламидиоз является одной из самых распространенных причин женского бесплодия, а также может привести к выкидышам во время беременности.
Источник: diagnozlab.com
Будет ли результат правдоподобным если сдавать мазок во время месячных?
Мазок на флору во время месячных
Анализ на санкнижку во время месячных
Анализ в последний день месячных
Через сколько дней после менструации можно сдавать анализ
- женщине провести процедуру подмывания;
- за несколько дней до осмотра следует прекратить прием лекарственных средств;
- за 1 – 2 дня до сдачи анализа не рекомендуется заниматься сексом.
ЧТО ДЕЛАТЬ ЕСЛИ У ВАС ОБНАРУЖИЛИ МИОМУ, КИСТУ, БЕСПЛОДИЕ ИЛИ ДРУГОЕ ЗАБОЛЕВАНИЕ?
- Вас беспокоят внезапные боли в животе.
- А длительные, хаотичные и болезненные месячные уже порядком надоели.
- У Вас недостаточный эндометрий чтобы забеременеть.
- Выделения коричневого, зеленого или желтого цвета.
- И рекомендованные лекарства почему-то не эффективны в Вашем случае.
- К тому же, постоянная слабость и недомогания уже прочно вошли в Вашу жизнь.
Эффективное средство для лечения эндометриоза, кисты, миомы, нестабильного менструального цикла и других гинекологических заболеваний существует. Перейдите по ссылке и и узнайте что Вам рекомендует главный гинеколог России
Источник: moimesyachnye.ru
Можно ли сдавать мазок во время месячных?
Каждая женщина должна тщательно подготовиться к посещению специалиста. Перед сдачей гинекологического мазка пациентка, как правило, уделяет большое внимание гигиене и переносит обследование, если наступили месячные. Идеальным временем для анализа микрофлоры влагалища считаются первые дни после менструации, но не всегда этот период негативно сказывается на результатах. Важно разобраться, в каких случаях нужно идти к доктору, а когда стоит отложить осмотр.
Назначение процедуры
Женщины сдают гинекологический мазок едва ли не при каждом плановом посещении специалиста. Обследование также назначается и в целях профилактики. Сдача мазка является обязательной при беременности и перед ее планированием: врач должен оценить состояние половой системы женщины, чтобы при необходимости назначить лечение и просчитать риски для плода.
Гинекологический мазок показан всем пациенткам, заметившим непривычные выделения: с резким запахом, изменившейся консистенцией (творожистые или густые), необычного цвета (коричневые, зеленые, желтые). Необходимо обязательно обследоваться при наличии зуда и жжения в промежности, нарушении менструального цикла, длительном приеме гормональных таблеток и антибиотиков, смене партнера.
Мазок помогает обнаружить или исключить стандартные женские заболевания, а также инфекционные недуги: гонорею, кандидоз и другие.
Когда лучше проводить обследование
Каждая женщина в возрасте от 21 до 65 должна ежегодно сдавать гинекологический мазок.
Именно тогда отсутствуют обильные слизистые выделения, которые способны исказить результаты обследования. В критические дни необходимость сдачи анализа может быть вызвана несколькими причинами:
- подготовка к экстренной операции;
- наличие в организме воспалительного заболевания, которое развивается крайне быстро;
- при некоторых недугах мазок нужно сдавать ежедневно вне зависимости от дня цикла; это поможет проследить за развитием патологии или оценить эффективность проведенного лечения.
Если нет необходимости, визит к врачу стоит отложить. Важно помнить, что менструальная кровь становится благоприятной средой для размножения патогенной микрофлоры, а иммунитет в критические дни ослаблен.
Подготовка
Сдача мазка является не слишком сложной процедурой, однако к ней стоит отнестись со всей серьезностью. Выделяют несколько правил, которых рекомендуется придерживаться перед прохождением обследования:
- за неделю до сдачи мазка нужно отказаться от вагинальных свечей, мазей, спринцевания и спреев, так как эти средства нарушают микрофлору, и результаты могу быть неинформативными; кроме того, процедуру нельзя проводить во время приема антибиотиков;
- не стоит использовать тампоны за сутки до прохождения обследования;
- минимум за 24 часа до процедуры необходимо воздержаться от половых контактов;
- нежелательно удалять волосы в зоне бикини за несколько часов до визита к врачу, как так кожа может быть раздраженной и отечной; обычно эпиляцию проводят за несколько дней до обследования;
- за сутки до сдачи мазка лучше не использовать средства для интимной гигиены, мыло, гели для душа;
- накануне вечером стоит промыть половые органы, утром этого делать нельзя;
- не рекомендуется мочиться за несколько часов до обследования.
Как проводится процедура
Она является практически безболезненной, однако может вызвать легкий дискомфорт. Мазок, как правило, берет гинеколог, но в некоторых случаях его могут доверить лаборантам или медсестрам.
Пациентке следует расположиться на специальном кресле, широко раздвинуть ноги и максимально расслабиться. Далее, врач с помощью гинекологического зеркала и одноразового шпателя сделает необходимые соскобы. Как правило, забор анализа происходит из мочеиспускательного канала, влагалища и шейки матки. Отделенные клетки отправляются на лабораторные стекла, после чего материал будут изучать специалисты.
Необходимо внимательно проследить, чтобы врач использовал одноразовые наборы.
Процедура проходит быстро, но это только в том случае, если у пациентки нет месячных.
Можно ли сдавать мазок в критические дни
В период менструации врачу необходимо потратить больше времени, чтобы взять соскобы без примеси крови. В некоторых случаях результаты анализа могут быть искаженными. Если женщина проходит обследование способом ПЦР-диагностики, то наличие менструального кровотечения никак не повлияет на результат. При других методах обследования и при отсутствии угрозы женскому здоровью лучше дождаться окончания критических дней.
Норма лейкоцитов
Гинекологический мазок включает в себя три составляющие: клетки эпителия, палочковую флору и лейкоциты.
Последние присутствуют во влагалище и цервикальном канале лишь в небольших количествах. В норме эти клетки должны быть от 5 до 15 единиц у пациенток от 21 до 50 лет. У женщин старшего возраста показатели от 5 до 21 являются нормой. У пациенток, которые прошли обследование во время менструации, лейкоциты могут быть повышены еще на три единицы, что не является патологией.
Одни из причин увеличения уровня лейкоцитов – игнорирование правил интимной гигиены, а также частое использование тампонов. Но чаще всего на показатели влияют следующие патологии:
- гормональный сбой;
- пониженный иммунитет;
- развитие вагинального герпеса, кандидоза, хламидиоза и других скрытых инфекций;
- дисбактериоз как влагалища, так и кишечника;
- аднексит.
При повышенных лейкоцитах нужно исключить онкологические заболевания половых органов, а также наличие кисты.
Заключение
Мазок на микрофлору – это простой и в то же время информативный анализ, который доступен в любой лаборатории. Врач подробно расскажет о результатах обследования и ответит на вопросы пациентки, а при наличии отклонений от показателей назначит дополнительные анализы для постановки диагноза и лечения.
Источник: criticaldays.ru
moya-kroha.ru