 [Чем опасна лейкопения]
[Чем опасна лейкопения]
Лейкопения: чем опасен низкий уровень лейкоцитов
Лейкопения — состояние организма, при котором в крови существенно понижен уровень лейкоцитов. Встречается этот симптом редко, но при этом может сопровождать целый ряд различных заболеваний. В большинстве случаев лейкопения носит временный характер, однако, если анализ систематически показывает пониженные лейкоциты, это может говорить о тяжелых, порой смертельных, заболеваниях. Когда стоит пройти обследование и как справиться с патологией, разбирался MedAboutMe.
Чем опасны пониженные лейкоциты
Лейкоциты — это общее название белых кровяных телец, в число которых входят нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты. Все эти клетки отвечают за выявление и уничтожение чужеродных элементов (антигенов), защиту организма от различных инфекций и патологических процессов.
В зависимости от типа антигена в крови изменяется уровень лейкоцитов разного типа. Так, при вирусной и бактериальной инфекции, аллергических реакциях и прочем лейкоцитарные формулы крови будут разными. В некоторых случаях лейкопения является следствием именно активности инфекции. Например, при вирусных заболеваниях часто наблюдается нейтропения — пониженный уровень нейтрофилов. В норме количество лейкоцитов в крови со временем восстанавливается. Однако в некоторых случаях лейкопения носит патологический характер.
Диагноз ставится уже в том случае, если уровень белых кровяных телец упал ниже 4,0 млрд клеток/л. Но при этом показателе у человека еще не проявляются симптомы болезни. Если же количество клеток крови продолжает снижаться, это представляет серьезную угрозу для здоровья, ведь организм по сути лишается естественной защиты. Любой контакт с инфекционными агентами может привести к болезни. А если лейкоцитов в крови недостаточно даже для того, чтобы держать инфекцию под контролем, любая незначительная болезнь может привести к тяжелым осложнениям, генерализованному поражению и даже смерти.
Причины понижения лейкоцитов
Белые кровяные клетки продуцируются в костном мозге и живут в среднем около 2 недель. Поэтому патологически низкий уровень лейкоцитов может говорить о таких серьезных проблемах:
- Поражения костного мозга, при котором он просто не вырабатывает новые клетки.
- Слишком быстрое разрушение лейкоцитов. В этом случае новые клетки не могут компенсировать дефицит белых кровяных телец.
- Различные нарушения в циркуляции лейкоцитов.
Лейкопения в некоторых случаях может быть отдельным заболеванием, однако чаще всего она говорит о той или иной болезни или патологическом воздействии на организм. Анализы показывают пониженные лейкоциты в таких случаях:
- Поражения костного мозга, в том числе онкологические заболевания, гипопластическая анемия.
- Туберкулез.
- Аутоиммунные заболевания: красная волчанка, тиреоидит.
- Вирусные инфекции: гепатиты, вирус Эпштейна — Барр и другие.
- Генетические патологии (в этом случае лейкопения врожденная).
- Последствия радиоактивного облучения, причем патология наблюдается как на фоне лучевой болезни, так и как осложнение лучевой терапии.
- Последствия химиотерапии.
- Прием некоторых медикаментов: антидепрессантов, ртутных диуретиков, антигистаминных лекарств, цитостатиков и прочего. В этом случае у пациента диагностируется именно нейтропения.
- Резкая потеря массы тела.
- Последствия строгих диет, в результате которых в организме возникает дефицит железа, меди, витаминов группы В, в том числе фолиевой кислоты.
Признаки низкого уровня лейкоцитов
Лейкопения проявляется в зависимости от ее степени. Небольшое понижение уровня белых кровяных клеток может проходить бессимптомно, а слишком низкие лейкоциты в крови приведут к существенному ухудшению самочувствия.
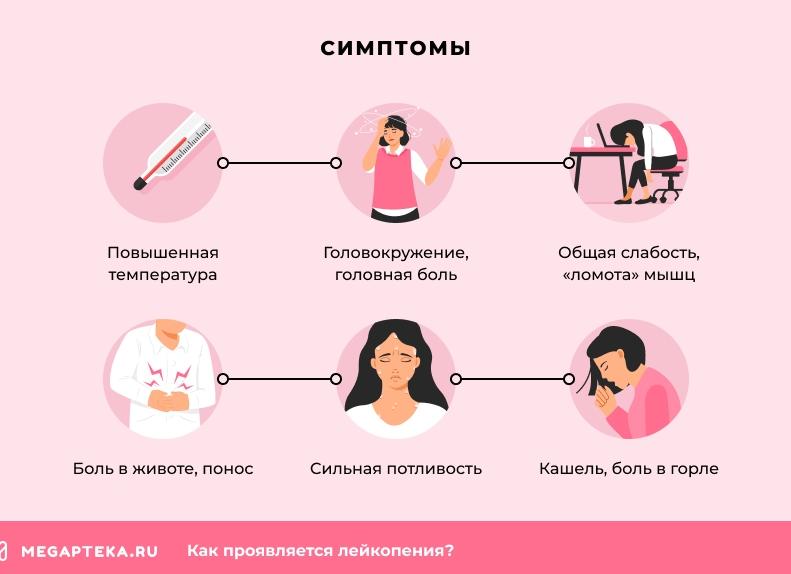
Для людей с лейкопенией характерны такие симптомы:
- Озноб.
- Повышение температуры тела.
- Тахикардия.
- Одышка.
- Повышенная потливость.
- Головные боли.
- Выраженная слабость, потеря сил.
- Бледность.
- Общее истощение организма.
С понижением лейкоцитов состояние человека усугубляется. В частности, появляются признаки плохой иммунной защиты:
- Язвочки на слизистых рта, кровоточивость десен.
- Увеличение миндалин.
- Увеличение селезенки.
- Обострение хронических болезней, в частности, на слизистых может возникать герпетическая сыпь, проявляются инфекции дыхательных путей (фарингит, тонзиллит, пневмония).
- Кожные инфекции, грибковые поражения.
- Поражение желудочно-кишечного тракта. Может проявляться обострение язвы желудка и двенадцатиперстной кишки.
Если уровень лейкоцитов критически падает, организм перестает противостоять инфекциям, опасными для него становятся даже самые простые ОРВИ. Для подтверждения диагноза человеку нужно обязательно сдать развернутый анализ крови с лейкограммой.
Лечение болезни крови лейкопении
Если лейкопения является следствием перенесенных инфекций, лейкоциты в крови быстро приходят в норму. При такой форме заболевания очень важно укреплять иммунитет — полноценно питаться, не переохлаждаться, избегать контакта с больными людьми, в периоды эпидемий воздержаться от посещения людных мест. Это поможет организму быстрее восстановить защитные механизмы и прийти в норму.
Если же лейкопения вызвана более серьезными проблемами со здоровьем, а уровень лейкоцитов существенно понижен, больному потребуется специальное лечение. Основная терапия будет заключаться в устранении причины лейкопении — лечении основного заболевания. Кроме этого, потребуются такие меры:
- Обеспечение безопасных условий для больного. В тяжелых случаях пациенты помещаются в специальные стерильные боксы, общение с другими людьми ограничивается.
- Переливания крови (лейкоцитарной массы).
- Назначение курса медикаментов, которые способствуют образованию лейкоцитов. Например, различные лекарства, улучшающие метаболические процессы.
- Дезинтоксикационное лечение, направленное на уменьшение интоксикации организма.
- Назначение антибактериальных лекарств. Связано это с тем, что для человека с лейкопенией опасность могут представлять даже условно-патогенные бактерии, входящие в естественную микрофлору. А активизация таких микробов, как, например, золотистый стафилококк, на фоне низкого уровня лейкоцитов может привести к сепсису.
Причины и симптомы лейкопении у взрослых и детей
Лейкопения (лейкоцитопения) – это термин, который применяют для характеристики состояний, когда суммарное количество различных форм лейкоцитов в плазме крови падает ниже нормы.
В большинстве случаев, лейкопения – это гематологический признак определённого заболевания, который достаточно быстро исчезает.
Однако, развитие лейкопении может быть вызвано приёмом лекарственных препаратов, проведения лучевой или химиотерапии. Пониженное содержание лейкоцитов наблюдается также после токсических поражений некоторыми веществами и ядами.
Тем не менее, лейкопения может свидетельствовать о начале развития или уже существующей тяжёлой патологии, когда отсутствие нормального количества лейкоцитов вызвано нарушениями в работе кроветворения. Поэтому очень важно выяснить причины возникновения и механизм развития в каждом случае, и только после этого составлять лечебно-профилактическую схему.
Чем опасна лейкопения
В большинстве случаев, при лейкопении отсутствуют ярко выраженные, характерные и приносящие серьёзный дискомфорт, симптомы. Как правило, это состояние диагностируется при сдаче анализов. Однако игнорировать отклонение от нормы нельзя – ослабление иммунитета неизбежно приведёт к увеличению количества инфекционных и вирусных болезней, поражению слизистых оболочек ЖКТ и другим серьёзным «неприятностям».
Не обращать должного внимания на лейкопению, обнаруженную у ребёнка – это значит подвергать его организм риску нарушения нормального развития. Ведь не случайно природа позаботилась о защите детского организма во время взросления, и нормальный уровень лейкоцитов в крови у детей, всегда выше чем у взрослых.
К самым грозным последствиям игнорирования патологии у взрослых относят в 2 раза увеличивающийся риск возникновения любого онкологического заболевания.
Для детей опасность заключается в том, что, если не лечить ребёнка, то можно пропустить дебют лейкоза, у которого клиническим симптомом может быть не только состояние лейкоцитоза, но и лейкопении.
Показатели нормы
Количественное значение лейкоцитов подсчитывают во время общего анализа крови. Если выявляют стойкое отклонение от нормы, то назначают развернутый клинический анализ крови с лейкоцитарной формулой и СОЭ.
Согласно современной терминологии и новому подходу к оцениванию показателей анализа крови, лейкопения – это состояние, когда сумма всех лейкоцитов, находящихся в плазме крови становится меньше, чем нижние референсные значения.
| ВОЗРАСТ | ЗНАЧЕНИЕ (в 109/л) | ||||
| новорождённые |
Лейкопения, ее симптомы и последствияОглавление
Наверняка, многие из Вас сталкивались с таким явлением, когда непонятно из-за чего начинает болеть либо кружиться голова, учащается пульс, появляется слабость во всем организме. На самом деле данные состояния могут сопровождать огромное количество недугов. Довольно часто они сигнализируют и о таком состоянии как лейкопения. Известно ли Вам, что представляет собой лейкопения? Если нет, тогда обязательно прочтите данную статью. В ней медколлегия tiensmed.ru (www.tiensmed.ru) расскажет Вам во всех подробностях не только о лейкопении, но еще и об ее симптомах, а также последствиях. Под лейкопенией подразумевают снижение количества лейкоцитов в периферической крови. Причин развития лейкопении на самом деле не просто много, а очень много. К ним можно отнести как острые лейкозы, так и сепсис, болезнь Аддисона-Бирмера, тиф и паратиф, коллагенозы, аплазию и гипоплазию костного мозга. Довольно часто развитие лейкопении возникает и на фоне различных повреждений костного мозга химическими препаратами. Ионизирующее облучение и миелофиброз также могут спровоцировать лейкопению. Данное состояние может стать результатом миелодиспластического синдрома, анафилактического шока, плазмоцитомы и так далее. В некоторых случаях лейкопения возникает даже во время курса терапии антибиотическими средствами либо противоэпилептическими медикаментами. Как Вы видите, причин развития лейкопении действительно очень много, причем в данном случае мы отметили только самые частые из них. Что касается симптомов лейкопении, то в самую первую очередь у больного отмечается постепенное ослабление организма, что становится причиной развития многочисленных инфекционных заболеваний. Бурно развивающиеся инфекционные недуги сопровождаются такими симптомами как: озноб, головокружение, повышение температуры тела, головные боли, чрезмерное беспокойство и напряжение, учащенный пульс. Такая клиническая картина не может не подорвать весь организм в целом, так оно и происходит. К другим признакам лейкопении можно отнести слабый шок, который возникает редко, но все же время от времени отмечается. Лейкопения не проходит бесследно и для внутренних органов. В данном случае отмечается увеличение селезенки, опухание желез, а также увеличение миндалин. Современная медицина выделяет две формы лейкопении – это абсолютная и относительная или перераспределительная лейкопении. Каждая из данных форм лейкопении требует усиленного продолжительного лечения. Очень важно, чтобы данное лечение было начато своевременно, в противном случае о себе дадут знать многочисленные осложнения данного состояния, некоторые из которых могут быть опасными для жизни человека. Самым частым, а точнее постоянным, последствием лейкопении является ослабление защитных сил человеческого организма. Данное последствие весьма опасно, так как человек в данный момент становится беззащитным перед всеми вирусами и инфекциями. Сразу же отметим, что укрепить иммунитет можно при помощи специальных иммуномодулирующих БАД (биологически активных добавок). Если у Вас выявили лейкопению, немедленно приобретите и начните принимать данного рода биодобавки. Обращаем Ваше внимание и на то, что при продолжительной лейкопении риск заболеть опухолевым заболеванием либо СПИДом возрастает примерно в два раза. Другими последствиями лейкопении принято считать агранулоцитоз и алейкию. Под агранулоцитозом подразумевают резкое падение количества гранулоцитов в крови, которое возникает как раз таки из-за снижения общего числа лейкоцитов. Если же говорить об алейкии, то она представляет собой поражение костного мозга с весьма сильным угнетением, а в некоторых случаях и полным выключением, как миелоидного кроветворения, так и лимфопоэза. Вернуться к началу страницы Лейкопения – причины возникновения12 апреля 2016 в 11:04 Лейкопения – недостаток лейкоцитов в крови. Лейкоциты – белые клетки крови, развиваются в костном мозге из стволовых гемопоэтических клеток в процессе лейкопоэза.
Ложная лейкопения — появляется при сильном разжижении крови, к примеру, из-за употребления большого количества воды или из-за обильных внутривенных вливаний. Причины возникновения лейкопении/возможны сочетания этиологических факторов/
| ||||
|
Повышенное разрушение зрелых лейкоцитов в костном мозге, лимфоидных органах или в периферическом кровотоке. |
— иммунное разрушение: уничтожение антилейкоцитарными антителами лейкоцитов, которые приобрели антигенные свойства под воздействием лекарственных или других веществ- гаптенов. — аутоиммунное разрушение; — разрушение зрелых, циркулирующих в кровотоке лейкоцитов ядами, вирусами или бактериальными токсинами; — врождённая неполноценность лейкоцитов, приводящая к укорочению их жизни; — «вымирание» лейкоцитов в селезёнке при гиперспленизме; — опухоли лимфоретикулярной природы. |
||||
|
Перераспределение зрелых лейкоцитов – повышенное оседание циркулирующих в кровотоке клеток на стенки сосудов или тканей. |
— шоковые или коматозные состояния, коллапс; — физические перегрузки; — воздействие инфекционных агентов. Перераспределительная нейтропения носит обратимый характер. |
||||
|
Усиленное выведение лейкоцитов из организма. |
Большие кровопотери, травмы, ожоги. |
| Вид лейкопении/тяжесть | Проявления/Симптомы |
| Нейтропения лёгкая |
Симптомов нет Риск инфекционных осложнений минимален |
| Нейтропения средней тяжести |
Лихорадка. Потливость. Изъязвление слизистых оболочки рта, ЖКТ, урогенитального тракта. Бактериальные пневмонии. Риск инфекционных осложнений умеренный. |
| Агранулоцитоз |
Высокий риск инфекционных осложнений. Фебрильная нейтропения: — гипертермия выше 380; — озноб, проливной пот; — резкая слабость; — тахикардия, гипотензия вплоть до коллапса; — бактериальный сепсис. Смерть пациента наступает из-за невозможности определения очага инфекции. |
| Лимфопения лёгкая |
Снижена резистентность ко всем видам инфекции. |
Лимфопения средняя/тяжёлая |
Иммунодефицит. Проявляется хроническими вялотекущими, рецидивирующими, трудно поддающимися адекватному лечению инфекционно-воспалительными процессами бронхо-лёгочного аппарата, урогенитального тракта, ЖКТ, кожи и мягких тканей, глаз. |
При тяжёлой нейтропении, агранулоцитозе инфекционные процессы протекают со стёртыми симптомами воспаления, без нагноения и отёка, но с сильнейшей микробной интоксикацией – больной может погибнуть от септического шока.
Больные СПИДом погибают от инфекций из-за критического снижения числа Т-лимфоцитов.
Вторичная лейкопения у взрослых – причины
Причины нейтропении
1. Лёгкая нейтропения чаще всего — признак вирусной инфекции. Если она сочетается с лимфоцитозом, то абсолютное число лейкоцитов в крови может быть нормальным или повышенным.
2. Массивная бактериальная инфекция в редких случаях может стать причиной нейтропении (костный мозг не успевает воспроизводить погибшие в борьбе с микробами нейтрофилы).
3. Рак крови, он же лейкоз (лейкопеническая форма) — 50% случаев от общего числа лейкозов сопровождается нейтропенией.
4. Нейтропения может быть признаком запущенного рака или саркомы с метастазами в костный мозг.
5. Долгое или бесконтрольное применение ряда лекарственных средств, отравление бензолом, бензинами, мышьяком, свинцом, инсектицидами могут стать причиной нейтропении, агранулоцитоза и аплазии (гибели) костного мозга.
Лекарственные непротивоопухолевые средства — частые виновники нейтропении:
— Сульфаниламиды (Бисептол, Сульфасалазин и др.) — Антибиотики (Левомицетин, Пенициллины, Хлорамфеникол и др.) — Антитиреоидные (Карбимазол, Тиамазол и др.) — Антиревматические (препараты Золота и др.) — Анальгетики (Анальгин и др.) — НПВС (Аспирин, Ибупрофен, Капсикам и др.) — Транквилизаторы, антидепрессанты (Мепробамат, Амитриптилин и др.) — Барбитураты — Противосудорожные (Фенитоин, Карбамазепин и др.) — Противотуберкулёзны — Антисифилитические
— Ртутные диуретики
Причины лимфоцитопении
1. Потеря белка организмом: — нефротический синдром;
— обширные повреждения кожи (ожоги, экссудативные энтеропатии).
2. Нарушение питания: — белково-калорийная недостаточность; — дефицит витаминов и микроэлементов;
— ожирение, кахексия.
3. Лимфоретикулярные опухоли – лимфогранулематоз (лимфомы Ходжкина).
4. Аутоиммунная патология; — СКВ;
— ревматоидный артрит (синдром Фелти).
5. Эндогенные и экзогенные интоксикации: — сахарный диабет;
— различные отравления.
6. Нарушение нейрогуморальной, гормональной регуляции лейкопоэза: — стресс; — перегрузки; — гипофункция щитовидной железы;
— гипофункция коры надпочечников.
7. Протозойная инфекция: — малярия; — трипаносомия; — токсоплазмоз; — лейшманиоз; — трихинеллёз;
— токсокароз.
8. Бактериальная инфекция: — лепра; — туберкулёз;
— пневмо-, менингококковая инфекция.
9. Острая вирусная инфекция: — корь; — краснуха; — грипп, ОРВИ;
— паротит.
10. Персистирующая вирусная инфекция: — гепатиты В и С; — герпетическая инфекция, в том числе цитомегаловирусная, Эпштейн-Барр;
— ВИЧ.
11. Лёгкая лимфопения у взрослых может наблюдаться при острых воспалительных процессах, например: панкреатит, аппендицит, болезнь Крона.
Снижение лимфоцитов также происходит в результате лечебных мероприятий: — Тимэктомия (удаление вилочковой железы). — Дренаж лимфатического грудного протока. — Частая рентген-диагностика.
— Кортикостероидная терапия.
Причины вторичной (приобретённой, постнатальной) лейкопении у детей и у взрослых одинаковы.
Первичная лейкопения у детей – причины
1. Синдром Генслера — наследственная доброкачественная циклическая нейтропения, обусловлена нарушением регуляции гранулопоэза. Распространённость — 1:1 000 000.
Дебютирует нейтрофильными кризами (кратковременной нейтропенией) на первом году жизни.
2. Синдром Костмана. Тяжёлая наследственная нейтропения с компенсаторным повышением числа других видов лейкоцитов – абсолютное содержание лейкоцитов может быть в пределах нормы. Дебютирует на первом году жизни рецидивирующими бактериальными инфекциями, пневмониями, агранулоцитозом.
Прогноз неблагоприятный.
3. Врождённый лимфопролиферативный синдром, сцепленный с Х-хромосомой. Проявляется сниженным иммунным ответом на вирус Эпштейна-Барр. При инфицировании ВЭБ начинается разрушение тимуса (вилочковой железы), аплазия костного мозга, что приводит к апластической анемии, нейтропении.
4. Синдром Гудда. Сочетание тимомы (опухоли вилочковой железы) с врождённым нарушением дифференцировки стволовых клеток костного мозга и В-лимфоцитов. Сопровождается лейкопенией, анемией, тромбоцитопенией.
Синдром Ди-Джоржи
5. Синдром Ди-Джоржи. Врождённая гипоплазия тимуса и паращитовидной железы. Лейкопения сочетается с множественными дефектами развития.
Благоприятный прогноз возможен, если ребёнок переживает 6-месячный возраст.
6. Тяжёлый комбинированный иммунодефицит (ТКИД). Распространённость – 1:5 000 000.
Группа синдромов с врождёнными и наследственными нарушениями всех звеньев иммунной системы с аплазией лимфоидной ткани и дисфункцией тимуса. Выраженная лейкопения появляется в первые полгода жизни ребёнка, без адекватного лечения к двум годам возможен летальный исход.
7. Анемия Фанкони (АФ). Наследственная апластическая анемия. Распространённость: от 1 до 4 случаев на 1 000 000. Признаки: общее поражение гемопоэза, врождённые аномалии развития, нарушение репаративных возможностей организма, отставание в росте и развитии, иммунодефицит. Гематологические расстройства у детей с АФ дебютируют после первого года жизни, к 5-ти годам анемия сопровождается нейтропенией, тромбоцитопенией, снижением резистентности к инфекциям. Особенности течения АФ: — склонность к развитию острых миелоидных лейкозов (10%); — развитие миелодиспластических синдромов (5%);
— появление злокачественных опухолей (чаще печени) (10%).
8. Хроническая наследственная нейтропения. Снижение нейтрофилов в периферической крови происходит из-за задержки выхода зрелых гранулоцитов из костного мозга и ранней гибелью зрелых циркулирующих в кровотоке нейтрофилов.
9. Синдром Чедиака – Хигаси. Враждённая нейтропения с редукцией подвижности и бактерицидности нейтрофилов и макрофагов. Первичный иммунодефицит проявляется рецидивирующими инфекциями. Характерно развитие лимфом с увеличением печени, селезёнки, лимфатических узлов.
Лечение врождённых лейкопений
1. В период агранулоцитоза, обострения инфекционных процессов – антибактериальная терапия. 2. Лечение иммуностимулирующими препаратами, гормонами. 3. Переливание компонентов донорской крови. 4. Стимуляция лейкопоэза препаратами гранулоцитарного колониестимулирующиего фактора Г-КСФ, ГМ-КСФ.
В ряде случаев — паллиативная, симптоматическая терапия.
5. Радикальное лечение (если возможно) — пересадка костного мозга.
Лейкопения после лучевой и химиотерапии — причины
Наиболее чувствительны к действию противоопухолевой терапии гиперплазированные, крупноядерные злокачественные клетки. На втором месте — здоровые, активно делящиеся кроветворные клетки, лимфоидная ткань, клетки слизистой ЖКТ и волосяных фолликул. Угнетение гемопоэза происходит из-за гибели, а также остановки деления и созревания гемопоэтических клеток. Миелосупрессия проявляется нейтропенией, тромбоцитопенией, анемией и является главный лимитирующий фактор проведения низкоизбирательной противоопухолевой терапии — при снижении лейкоцитов до 3-2,5х10 /л лечение прекращают.
После окончания курса лучевой/химиотерапии количество лейкоцитов может продолжать уменьшаться ещё в течение 2-3 недель, затем их количество восстанавливается самостоятельно. Лечебные мероприятия проводят при лейкопении близкой к 2х109 /л. Врач может назначить: — антибиотики – для предупреждения инфекции; — гемотрансфузию лейкоцитарной массы, плазмы; — натрия нуклеинат – в/м; — пентоксил, лейкоген – внутрь.
При агранулоцитозе пациента помещают в стерильные условия и назначают стимуляторы лейкопоэза Г-КСФ; ГМ-КСФ.
Чем поднять лейкоциты в крови после химиотерапии?
Кортикостероиды при лейкопении
Глюкокортикостероиды (преднизолон, гидрокортизон, дексаметазон и др.) применяют при лечении иммунного агранулоцитоза для подавления агрессивных антилейкоцитарных антител.
Больным миелотоксическим агранулоцитозом эти препараты не показаны.
Кортикостероиды не стимулируют лейкопоэз, напротив, они вызывают эозино-, лимфо- и нейтропению. В начале применения кортикостероидов количество лейкоцитов в периферической крови увеличивается из-за перераспределения (усиленного выхода) зрелых лейкоцитов из костного мозга, селезёнки и пристеночного пула в циркулирующий кровоток. После истощения депо зрелых лейкоцитов развивается лейкопения.
Из-за риска системных побочных осложнений применение кортикостероидов должно проводиться при наличии чётких показаний и под тщательным контролем врача.
Лечение лейкопении
Постинфекционная лейкопения носит временный, симптоматический характер, не требует специального лечения. После выздоравливания пациента картина крови восстанавливается самостоятельно.
Специфическое лечение лейкопении, возникающей из-за болезней системы крови, дефектов гемопоэза или его регуляции назначает врач. При обнаружении лейкопении неясного генеза терапевт направляет пациента на консультацию к гематологу, иммунологу, ревматологу.
Нажмите «ЗВЕЗДОЧКУ» сверху 🙂