Как проверить холестериновые бляшки в сосудах, диагностировать атеросклеротические бляшки
Самый безопасный способ, как проверить сосуды на наличие в них холестериновых бляшек – это пройти ультразвуковое исследование ТИМ сонной артерии. Измерение толщины комплекса интима-медиа (ТИМ) сонной артерии на шее подходит для точной проверки степени закупоренности кровеносных сосудов холестериновыми бляшками. Облучение организма для проведения этой процедуры делать не потребуется.
Исследования показывают, что в 90% случае холестериновые бляшки растут с одинаковой скоростью в сонных, коронарных артериях и даже в артериях ног. Поэтому толщина холестериновых бляшек в сонной артерии отражает их количество по всему организму, включая коронарные сосуды (снабжающие кровью сердце). Измерение ТИМ сонной артерии позволяет делать достоверные прогнозы рисков развития инсультов и инфарктов.
Где ищут холестериновые бляшки в сосудах
В ходе исследования ТИМ холестериновые бляшки ищут в сонной артерии, при ангиографии – в коронарных сосудах сердца (процедура является инвазивной), при компьютерной томографии грудного отдела – в коронарных сосудах (без внутреннего вмешательства, но с использование рентгена).
При традиционном УЗИ – в кровеносных сосудах (возможно, сонной артерии). Косвенные методы, такие как, например, измерение давления под нагрузкой не предполагают вообще поиска атеросклеротических бляшек, но дают оценку косвенных признаков. Сюда же можно отнести и контроль пульса после нагрузки, и оценку энергозатрат в ходе физической работы.
Можно ли заниматься спортом при атеросклерозе сосудов
Как определить холестериновые бляшки в сосудах путем измерения ТИМ сонной артерии
Чтобы определить холестериновые бляшки в сонной артерии (до которой добраться несравнимо проще, чем до коронарных сосудов) от пациента потребуется только спокойно лежать на кушетке в течение 10 – 12 минут. Сама процедура сводится к ультразвуковому обследованию сонной артерии: на шею наносится специальный гель, врач делается порядка 12 снимков правой и левой артерии с различных ракурсов.
Полученные изображения обрабатываются на компьютере. Точность измерений составляется несколько сотых долей миллиметра. Полученные величины сравниваются со среднестатистическими значениями – и по этому сравнению можно, например, оценить возраст кровеносной системы. Процедура при повышенном уровне холестерина в крови должна повторяться раз в 1 – 2 года (для оценки изменения размера бляшек).
Регулярные наблюдения позволяют прогнозировать риски возникновения осложнений и регулировать диету и образ жизни под потребности сердечно-сосудистой системы. Альтернативой изменению ТИМ по точности являются только инвазивные (внутренние) процедуры ангиографии.
Как еще можно выявить холестериновые бляшки в сосудах
Стандартные процедуры ультразвукового исследования не обладают точностью исследований ТИМ и помогают выявить лишь случаи ограниченного кровяного потока. Простое УЗИ может привести к неверным выводам и рекомендациям, например, закупорка сосудов на уровне менее 70% считается незначительной, даже при большом количестве холестериновых бляшек в артериях.
Ангиография – еще одна альтернативная методика диагностики холестериновых бляшек в сосудах кровеносной системы. В ходе нее в артерию в паху вставляется тонкий гибкий картер и по кровеносным сосудам проталкивается в таз, брюшную полость, грудную клетку, коронарные сосуды. Ангиография сосудов позиционируется как простой и безболезненный способ диагностировать холестериновые бляшки.
Однако у этого метода есть большой недостаток: существует – пусть и крайне невысокий – риск повреждения существующих холестериновых бляшек, вплоть до разрыва или откола одной из них. Потенциально это грозит закупоркой сосудов в головном мозге (инсульт) или в коронарных сосудах сердца (инфаркт). Поэтому всегда, когда есть альтернатива ангиографии, пользоваться нужно альтернативой.
Довольно безболезненный и совершенно безопасный метод – сдать анализ крови на общий уровень холестерина и получить сравнение отношение общего уровня к уровню липопротеидов высокой плотности («хорошего» холестерина). Значения показателя ниже 3 рассматриваются как отличные, нормальным считается соотношение не выше 3,5. Параметр в 5 означает очень высокий уровень скорости роста холестериновых бляшек.
Как выявить холестериновые бляшки с помощью компьютерной томографии?
При проведении компьютерной томографии грудной клетки (КТ-коронография) получается детализированное изображение сердца и коронарных сосудов (за счет облучения пациента рентгеновскими лучами). На выходе рассчитывается кальциевый индекс артерий – чем он выше, тем выше степень кальциноза (отложения кальция на стенках сосудов).
Кальциноз является показателем количества окаменелых (отвердевших) атеросклеротических бляшек. Однако мягкие бляшки в ходе КТ выявлены не будут. К тому же рентгеновское излучение может спровоцировать в будущем развитие рака. Поэтому процедуру можно выполнять крайне редко. Да и по деньгам она дороже.
Как самостоятельно обнаружить холестериновые бляшки
Как обнаружить холестериновые бляшки в домашних условиях? Методы, конечно, совсем не эффективны, т.к. симптомов высокого уровня холестерина в крови и наличия атеросклеротических бляшек нет, но если нет возможности пройти исследование ТИМ сонной артерии, КТ-коронографию или даже ангиографию, можно понаблюдать за своим состоянием:
- уровнем физической выносливости (чем выше – тем лучше);
- количеством потребляемой клетчатки (больше – лучше);
- частотой употребления рыбы (больше – лучше);
- систолическим (верхним) давлением (идеальное – в районе 120, и всегда не более 140);
- индексом массы тела и избыточным телесным жиром (меньше – лучше, ИМТ должен быть не более 24).
Энергетические затраты как способ самостоятельного измерения количества холестериновых бляшек
В тренажерном (спортивном) зале или в домашних условиях, но на спортивных тренажерах можно оценить уровень физической подготовки по энергетическим затратам (расходу калорий) во время выполнения физических упражнений. Например, спортивная ходьба сжигает порядка 240 – 300 ккал в час при нормальных условиях, если сжигается сильно больше – это уже повод задуматься об исследовании состояния сосудов.
Методология оценки уровня холестериновых бляшек в сосудах на основе измерения энергетических затрат организма базируется на понятие метаболического эквивалента (МЕТ). 1 МЕТ соответствует такому количеству сжигаемого кислорода, которое расходуется в состоянии покоя, лежа.
- На работу в саду или по дому расходуется 1,5 – 4 МЕТ.
- При строительных и монтажных работах – 4 – 8 МЕТ.
- При беге трусцой (до 5,4 км/ч или 1,5 м/с) и спортивной ходьбе вверх (с наклоном не более 14%) – 8 – 8,3 МЕТ.
- При занятиях на беговой дорожке (в зависимости от скорости) – 5 – 18 МЕТ.
Шкала МЕТ используется в нагрузочных текстах. Крайне плохая физическая форма – это когда человек не может достигнуть уровня нагрузки, соответствующего 4 МЕТ. Нормой считается беспрепятственное достижение значения в 10 – 12 МЕТ, 15 – хорошим результатом. Люди, способные достигнуть 15 МЕТ, почти никогда не демонстрируют плохие результаты на ТИМ.
Слежение за давлением – еще один косвенный признак уровня атеросклеротических бляшек
Нормальным давлением, как указано выше, является 120/80, отличным – 110/70, однако после физической нагрузки верхнее давление может вырасти до 150, 160 и даже 170. Нижнее давление при этом меньше на 10 – 20 пунктов (у тренированных людей – на 40 и более). Т.е. у тренированного человека при интенсивной тренировке давление может быть 170/40! И это будет нормальным.
Если давление в покое является повышенным (между 120/80 и 140/90), то во время тренировки систолическое давление может достигать 180 – 200, а диастолическое (нижнее) увеличиваться на 5 – 9 пунктов или оставаться неизменным. Само по себе повышенное давление является одной из причин, ускоряющих рост атеросклеротических бляшек. Но условной нормой в описываемом случае будет его значение под нагрузкой до 190/85.
Если давление в состоянии покоя превышает 140/90 мм рт. ст., то при нагрузке систолическое давление может переваливать за 200, а диастолическое растет на 10 пунктов и более. Сосуды при этом сжимаются, что является нежелательной реакцией. Давление может достигать 200/105.
Скорость восстановления сердечного ритма
Измерение пульса сразу после физической активности (через минуту) также дает представление об общем состоянии сердечно-сосудистой системы. В норме пульс стабилизируется в течение 1 – 3 минут после снятия нагрузки.
Во время физической активности ЧСС может достигать 200 ударов в минуту (предельное значение рассчитывается как 220 минус возраст). Через минуту ЧСС должна упасть минимум на 25 пунктов (больше чем на 30 – очень хороший показатель). У спортсменов бывает снижение пульса сразу на 40 – 60 пунктов. Есть о чем беспокоиться, когда ритм сердца снижается на 20 и менее единиц. Если меньше, чем на 12 – повод немедленно обратиться к врачу.
Низкая скорость восстановления ЧСС после нагрузки признается одним из самых точных методов оценки рисков внезапной остановки сердца и инфаркта.
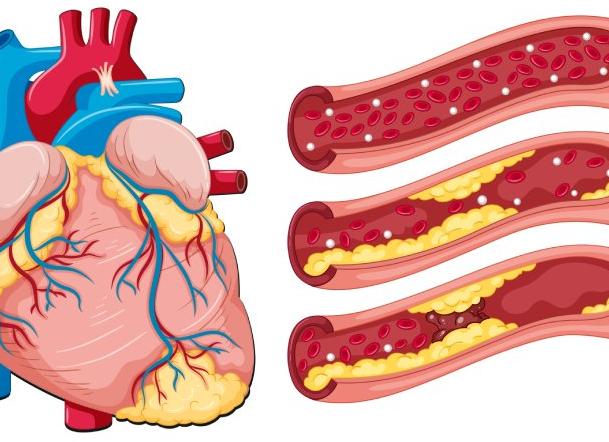
Бляшки в сосудах сердца — как проверить и как удалить?
Главной причиной развития ишемической болезни сердца является образование холестериновых бляшек на внутренних поверхностях стенок коронарных артерий, которые питают сердце кислородом и полезными веществами. Ещё в 30 годы прошлого века медики заинтересовались влиянием нарушения обмена жиров на функции всех органов человека. В тоже время была замечено, что люди, страдающие ожирением и повышенным содержанием холестерина намного чаще, страдают сердечно-сосудистыми и неврологическими патологиями. На сегодняшний день бляшки в сосудах сердца довольно распространённое заболевание, которое требует тщательных диагностических мероприятий и комплексной терапии.
Причины
Очень важно регулярно контролировать показатели холестерина людям в возрасте старше 60 лет
По поводу главной причины, вызывающей развитие и образование атеросклеротических сгустков, учёные спорят уже не один десяток лет, но сойтись во мнениях пока не удалось. Но всё же известны факторы, способствующие их образованию:
- рацион питания, изобилующий жирной пищей. Жиры, поступающие вместе с пищей, всасываются в тонком кишечнике и циркулируют в кровяном русле;
- ведение малоподвижного образа жизни – способствует замедлению обменных процессов и накоплению жира;
- стрессы – приводят к синтезу кортизола, который производится надпочечниками. Они вырабатывают гормон из холестерина эндогенного типа, что приводит к увеличению его уровня в крови;
- вредные привычки – благодаря им повреждаются кровеносные сосуды. В местах повреждения скапливаются холестериновые сгустки, формируются атеросклеротические бляшки;
- преклонный возраст – у пожилых людей обменные процессы протекают медленнее и содержание холестерина выше. Очень важно регулярно контролировать его показатели людям в возрасте старше 60 лет;
- генетическая предрасположенность.
Холестерин является жирным спиртом, который не только вреден тем, что способствует образованию атеросклеротических бляшек в сосудах, но он ещё активно участвует во многих биохимических процессах человеческого организма. Холестерин:
- основной структурный элемент клеточных мембран;
- помогает обеспечить организм достаточным запасом энергии, чтобы поддерживать жизнедеятельность в неблагоприятных условиях;
- принимает участие в пищеварительных процессах, являясь компонентом желчи;
- вещество-предшественник гормонов, производимых надпочечниками: половых гормонов, минералокортикоидов, глюкокортикоидов.
При нормальной концентрации в организме холестерин нужен организму для выполнения жизненно важных функций. Только когда вещества в крови становится много, оно начинает накапливаться на стенках сосудов, образуя атеросклеротические бляшки.
Формирование
Образование холестериновых бляшек происходит в несколько этапов.
- Образование липидных пятен – липоидоз. Обычно первыми поражаются сосуды, на поверхности которых есть кровоизлияния и микроповреждения. Коронарные артерии, которые питают сердечную мышцу имеют нежную и тонкую поверхность. Под воздействием факторов, перечисленных выше стенки сосудов легко травмируются. Когда нормальные показатели холестерина в крови повышаются он начинает оседать в местах повреждений, образуя жировые пятна. В этих местах также оседают и тромбы, которые направлены для устранения повреждений стенок сосудов. Кроме пятен на поверхностях артерий и аорты способны появится липидные полоски, длинной в несколько миллиметров.
- Образование соединительно тканной бляшки – липосклероз. Со временем мягкие и рыхлые липидные пятна претерпевают склеротические изменения и укрепляются соединительной тканью. Таким образом холестериновая бляшка уплотняется и увеличивается в размерах, а сосудистый просвет становится меньше.
- Кальцификация бляшек и развитие осложнений. Активно развивающиеся склеротические процессы, приведшие к перекрытию бляшкой 1/3 сосудистого просвета коронарных артерий, способствуют появлению у больного признаков нарушения сердечного кровообращения. Полная закупорка сосудов ответственных за питание миокарда становится причиной развития инфаркта миокарда.
От застарелых холестериновых сгустков избавиться достаточно сложно, потому что они укреплены фиброзными волокнами, свернувшимися тромбами и кальцификатами.
Симптомы
При наличии холестериновых бляшек в сердце может появиться головокружение и тошнота
Заболевание на первых стадиях развития протекает бессимптомно, потому что жировые сгустки небольших размеров не мешают кровообращению в сердечных артериях.
Первые признаки развития патологии различны и способны затрагивать почти все ткани и органы, потому что атеросклероз является системным заболеванием. Как правило первыми страдают головной мозг и сердце. Это связано с тем, что они требуют постоянного и бесперебойного снабжения кислородом и полезными веществами.
С начала признаки атеросклероза, поразившего коронарные сосуды непостоянны, носят кратковременный характер и появляются только при интенсивных физических нагрузках или эмоциональных переживаниях.
Наличие холестериновых бляшек в сердце проявляется:
- болями в грудной клетке, отдающими в левое плечо и руку;
- появлением чувства сдавливания грудной клетки при глубоком вдохе;
- во время приступа проявляется нестабильность кровяного давления;
- болями в области левого уха, левой половины лица, нижней челюсти;
- общей слабостью;
- появлением озноба, бледности, холодным потоотделением во время приступа;
- проявлением сбоев сердечного ритма;
- может появиться головокружение и тошнота.
Эти признаки по своей сути являются симптомами ИБС и стенокардии напряжения. Чем больше поражение венечных артерий атеросклеротическими отложениями – тем чаще у больных появляются приступы болей и их интенсивность увеличивается с каждым разом. Кроме сгустков, препятствующих кровотоку болевые приступы могут быть спровоцированы повышением кровяного давления, физическими нагрузками, стрессами, перееданием.
Диагностика
Когда больной жалуется на боли в сердце, специалист назначает ему полное медицинское обследование, чтобы выявить точные причины такого состояния. Для диагностики холестериновых бляшек в коронарных сосудах проводятся такие исследования:
- общий анализ крови и мочи, чтобы провести оценку функций организма;
- липидограмма – для определения уровня холестериновых показателей, индекса концерогенности и других составляющих липидного профиля. Кровь на этот анализ нужно сдавать утром на голодный желудок;
- ЭКГ – поможет оценить потенциал сердца. Эта процедура поможет выявить отделы миокарда, которые недостаточно снабжаются кровью;
- тесты с нагрузками – когда холестериновые бляшки в сосудах сердца ещё не очень больших размеров и признаки ИБС незначительны по рисунку кардиограммы нельзя выявить ишемию. В подобных случаях применяют тесты с нагрузками, во время которых больные выполняют дозированные физические нагрузки с контролем ЭКГ;
- допплерография – подобное исследование позволяет измерить скорость движения крови по коронарным сосудам сердца определить степень сужения сосудов и реологические свойства крови;
- эхокардиографическое исследование – УЗИ сердечной мышцы позволяет определить размеры камер сердца и его сократительную способность;
- катеризация сердца с ангиографией сердечных артерий – рентгенологическая диагностика при которой используется контрастный краситель. Он позволяет оценить пропускную способность сосудов сердца и оценить степень их забитости.
Лечение
Терапевты обычно рекомендуют пациентам, страдающим от атеросклероза, заняться плаванием, пешими прогулками, пилатесом
Немедикаментозное лечение
Больным, у которых выявлено наличие холестериновых бляшек в венечных сосудах прописывают немедикаментозную терапию, которая включает в себя:
- низкохолестериновую диету. Нужно полностью исключить из меню жирное мясо, сало, субпродукты, цельное молоко, сыры, сливки, сметану, мороженое, сливочное масло. Кроме этого для нормализации кровяного давления и водно-солевого баланса требуется соблюдение питьевого режима – выпивать в сутки до 2 литров воды, уменьшить суточное потребление соли до 3 граммов., потому что она задерживает жидкость в организме;
- посильные физические нагрузки. Занятия спортом помогут получить заряд бодрости и хорошее настроение, а также, избавиться от холестериновых сгустков в сосудах головного мозга. Виды физической активности нужно выбирать с большой ответственностью и начинать занятия можно после консультации с лечащим врачом. Терапевты обычно рекомендуют пациентам, страдающим от атеросклероза, заняться плаванием, пешими прогулками, пилатесом…
Данные мероприятия помогают медленному и постепенному снижению уровня холестерина и устраняют бляшки в сердечных сосудах и других органах, по этой причине их рекомендуют всем больным, страдающим от ИБС, спровоцированной развитием атеросклероза.
Медикаментозное лечение
Если коррекция рациона питания и перемена образа жизни не эффективны, а признаки атеросклероза продолжают прогрессировать, для растворения холестериновых бляшек применяют медикаментозные средства.
При медикаментозной терапии применяют средства, входящие в группы:
- стаинов и фибратов, способствующие снижению концентрации вредного холестерина в организме и предотвращающие их всасывание стенками кишечника;
- средств, предотвращающих образование тромбов и уменьшающих скопление тромбов в местах микроповреждений сосудов. Благодаря этим способностям препараты, входящие в эту группу, препятствуют формированию жировых сгустков в сосудах сердца и головного мозга;
- бета-блокаторов, которые применяются при лечении повышенного артериального давления у больных страдающих ИБС и атеросклерозом. Средства этой группы способствуют снижению постнагрузки на сердце, способствуют снижению сердцебиения и уменьшают потребность сердечной мышцы в кислороде. Используются регулярно на протяжении длительного времени;
- ингибиторов АПФ. Препараты применяются при снижении кровяного давления, приведении в норму работы сердца и уменьшении болевого синдрома;
- блокаторов кальциевых каналов, которые применяют для нормализации артериального давления, которое является одним из факторов, способствующих образованию атеросклеротических бляшек. Эти препараты так же устраняют проявления стенокардии.
Больным страдающим от атеросклероза терапевты чаще всего рекомендуют использовать одновременно несколько лекарств, перечисленных выше. Терапевтический курс должен длится не меньше 3 месяцев. Спустя указанное время можно оценить результаты и эффективность терапии.
Оперативное лечение
Для уменьшения выраженности стенокардии, врачи прибегают к оперативному лечению атеросклероза коронарных артерий
Когда лечение медицинскими препаратами не помогает снизить липидные показатели и восстановить обмен жиров, а артерии, питающие сердце всё так же забиты холестериновыми сгустками, чтобы уменьшить выраженность стенокардии и предупредить развитие инфаркта миокарда прибегают к оперативному лечению атеросклероза коронарных артерий.
Возможно проведение следующих видов оперативного вмешательства:
- стентирование сердечной артерии – хирургическое лечение, которое основано на расширении просвета сосудов механическим путём с использованием стента. Специалист вводит внутрь сосуда с жировым сгустком тонкий катетер. Его останавливают, когда цель будет достигнута и надуваю баллон, который находится на его краю. После чего специальной сеткой артерию фиксируют и удаляют катетер. Стентирование – эффективный и малоинвазивный метод лечения атеросклероза сосудов сердца;
- эндартеректомия – удаление атеросклеротического сгустка вместе с частью артерии механическим путём;
- аортокоронарное шунтирование – во время проведения операции производится создание нового пути для движения крови, который минует участок артерии, закупоренный бляшкой. Вмешательство происходит лапароскопическим путём. В качестве шунта используется специальная резиновая трубка, которая по своему строению напоминает артерию.
Важно! Атеросклероз – серьёзное заболевание, которое нельзя пускать на самотёк. Очень важно при появлении болей в сердце обратиться к специалисту, который назначит обследование и необходимый курс лечения.
Оцените статью
(голосов: 4, средняя оценка 4.75 из 5)
☆ ☆ ☆ ☆ ☆
Как проверить сосуды сердца на бляшки — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Холестериновые бляшки представляют собой сгустки жира, кальция, соединительной ткани, образующиеся на стенках сосудов. Сначала появляются небольшие полоски жира. Они начинают притягивать к себе частички кальция, клетки соединительной ткани. Результатом является формирование холестеринового нароста. Бляшки имеют вязкую и липкую структуру, поэтому легко прикрепляются изнутри к стенкам сосудов в любом участке организма человека. Они постепенно растут, все больше закупоривая просветы сосудов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В чем разница между плохим и хорошим холестерином?
Без хорошего холестерина невозможно нормальное функционирование организма. Он не имеет никакого отношения к закупорке сосудов. Необходим для человека, так как расходуется на строительство нервных волокон, клеточных мембран, гормонов. Также холестерин нужен для устойчивости к стрессам, повышения иммунитета, помощи организму в усвоении кальция, витамина D.
Опасность представляет плохой холестерин, который поступает в организм человека с продуктами животного происхождения. Он поставляет жир в артерии. Если в крови будет скапливаться более 200 мг плохого холестерина, то он начинает откладываться на стенках сосудов, вызывая характерные патологические изменения.
Если бляшки образуются, то развивается атеросклероз. Заболевание может поражать артерии среднего и крупного размера. Холестериновые бляшки способствуют сильному снижению эластичности сосудистой стенки, уменьшению ее растяжимости. А значит в пораженном сосуде поднимается артериальное давление.
Почему образуются бляшки?
Ученые высказывают различные мнения о природе возникновения холестериновых образований. Отводится большая роль плохой экологии, неправильному питанию со значительным содержанием жира животного происхождения. К повышению холестерина приводят гормональные сбои в организме, наличие микроорганизмов (хламидий), нарушение целостности сосудов, особенности наследственности.
К факторам, способствующим появлению холестериновых бляшек, относят:
- стойкое повышение кровяного давления;
- сахарный диабет;
- лишний вес;
- злоупотребление алкогольными напитками;
- постоянные стрессы;
- наследственную предрасположенность;
- постменопаузу;
- курение.
Стадии образования бляшек
Бляшки в сосудах образуются в три этапа:
- Липоидоз. Это появление полосок жира или небольших жировых пятнышек желтоватого цвета.
- Липосклероз. Липиды пропитывают стенку сосуда и образовывают каркас будущей бляшки.
- Осложненная холестериновая бляшка. Она обрастает клетками соединительной ткани, кальцием и перекрывает просвет сосуда.
В молодости болезнь чаще всего не проявляет себя. Она прогрессирует постепенно, и в преклонном возрасте просветы в сосудах суживаются настолько, что врачи определяют острое нарушение кровообращения. Лечение, направленное на избавление от роковых отложений, становится жизненной необходимостью.
Симптомы и прогнозы
Атеросклероз развивается медленно, поэтому большинство людей не подозревают о своих проблемах, не начинают лечения. Когда сосуды уже забиты на 60 %, то могут возникать головные боли, эмоциональные всплески, повышенная утомляемость, снижение остроты зрения и ухудшение слуха. Симптомы проявляются в зависимости от того где локализовались бляшки. Если они находятся в нижних конечностях, то обращает на себя внимание бледность кожных покровов, похолодание ног. При локализации бляшек в шейном отделе будут наблюдаться проблемы с кровоснабжением и питанием головного мозга. Закупорка артерий, снабжающих кровью сердце, приводит к возникновению инфаркта миокарда, стенокардии, аритмии.
Холестериновые бляшки могут достигать определенного размера, и после этого их рост прекращается. В таком случае прогноз для человека самый благоприятный. Клинические признаки не проявляются, и лечение не потребуется.
Иногда бляшки медленно заполняют просвет кровеносного сосуда. В результате кровоснабжение ухудшается, что приводит к кислородному голоданию мозга, если бляшки находятся в сосудах шеи, или к ишемии нижних конечностей и развитию гангрены, когда они закупоривают сосуды ног. Возникают болевые ощущения. Необходимо немедленно начать лечение. От наростов следует избавиться, в противном случае прогноз печальный.
Самой плохой перспективой считается разрыв растущих бляшек. В результате их частички могут попасть с током крови в головной мозг, сердце, в любой орган. Это приводит к патологическим изменениям кровеносной системы, инсульту, внезапной смерти.
Лечение
Убрать холестериновые бляшки в сосудах можно различными способами. Если холестерин не сильно повышен, то избавиться от его излишков помогут:
- Антихолестериновая диета. Следует ограничить себя в употреблении животных жиров: субпродуктов, сала, сливочного масла, яичных желтков; избегать копченостей и жареного. Питаться необходимо дробно, употреблять больше растительной пищи, сухофруктов и морепродуктов.
- Отказ от курения.
- Увеличение физических нагрузок.
- Употребление статинов — веществ, нормализующих липидный обмен.
- Применение медикаментов, обладающих сосудорасширяющим и разжижающим кровь действием. В профилактических целях выписывают Аспирин кардио или Кардиомагнил. Избавиться от тревожности и депрессии позволяют транквилизаторы и антидепрессанты.
Если было диагностировано сильно повышенное содержание в крови холестерина, то необходимо пройти полное обследование. Назначается ряд исследований: коронография, УЗИ сердца, сосудов, аорты, ангиография, ЭКГ. Избавиться от проблемы помогут следующие врачи: сосудистый хирург, окулист, кардиолог, нефролог, невролог.
Операции
Оперативное лечение назначается в самом крайнем случае, когда другие меры не помогают достичь желаемого результата и убрать бляшки.
- Эндартерэктомия. Извлечение холестериновой бляшки через небольшой разрез. Проводится под общим наркозом.
- Ангиопластика. Позволяет оценить уровень повреждения сосуда и восстановить его просвет.
- Стентирование — это операция с установкой протеза в сосуд. Стент представляет собой трубку из металла, которая удерживает сосуд в расширенном состоянии. Кровообращение проходит нормально и закупорка не происходит. Стентирование не позволяет избавиться от атеросклероза, но улучшает качество жизни и предотвращает инсульт.
- Криоаферез. Если болезнь зашла уже слишком далеко, то осуществляется очищение крови от лишнего холестерина.
Народное лечение
Холестериновые бляшки — самая частая причина заболеваний сердца. Они появляются внутри сосудов и становятся серьезной преградой для полноценного кровоснабжения организма. Чтобы успешно избавиться от холестерина, можно применять множество народных средств. Рекомендуются отвары из шишек хмеля, конского каштана.
Лечение народными средствами помогает немного расширить сосуды, улучшить кровообращение. Применяют пустырник, валерьяну. Конский каштан способен разжижать кровь и нормализовать жировой обмен. Боярышник налаживает сердечный ритм, давление и кровообращение. Чеснок улучшает метаболизм. Положительное влияние на сосуды оказывают ягоды облепихи, свекла, огурцы, кукурузное масло.
Избавиться от бляшек в сосудах — это половина дела. Нужно еще и вернуть им былую эластичность. Это делается при помощи статинов, витаминов, рыбьего жира. В дальнейшем следует внимательней относиться к своему организму, соблюдать диету, вести здоровый образ жизни. Человеческое тело — это сложная система, которую легко засорить, а очистить намного трудней.
Как определить давление без тонометра?
- 1 Симптомы высокого АД
- 2 Симптомы пониженного АД
- 3 Можно ли измерить давление без тонометра?
- 3.1 Способы измерений в домашних условиях
- 3.1.1 По маятнику
- 3.1.2 Проверить АД по пульсу
- 3.1 Способы измерений в домашних условиях
Каждый, кто страдает гипертонией или гипотонией, должен знать, как определить давление без тонометра. Человеку может стать плохо на улице, где нет никаких проборов для измерения АД. Кроме того, большинство измерительных приборов дорого стоят и, например, часто пенсионеры не могут их себе позволить. А немедленное принятие медикаментов способно спасти жизнь. Поэтому полезно знать, как правильно измерить АД в домашних условиях.
Симптомы высокого АД
Как только пациент заметил у себя симптомы повышенного АД, стоит сообщить об этом врачу.
на
О повышенном артериальном давлении свидетельствуют следующие симптомы:
- тошнота, рвота;
- страх смерти;
- головня боль (в лобной части) и в сердце;
- потливость;
- покраснение лица.
Повышенное давление определяется и по другим симптомам. У каждого они свои. Без прибора легко выявить высокое давление по тому, что человек чувствует сердцебиение в висках. Мерять давление тонометром проще, но он не всегда доступен. Если АД повышено сильно, то нужно вызывать скорую помощь. Дома можно принять медикаменты, нормализующие АД и пульс.
Вернуться к оглавлению
Симптомы пониженного АД
Сонливость один из симптомов пониженного давления.
Низкое давление сопровождается следующими симптомами:
- сонливость;
- слабость в мышцах;
- головная боль в затылке;
- нехватка воздуха.
Во время низкого показателя снижается работоспособность, человек чувствует себя одиноким и никому не нужным. Он боится громких звуков и яркого света. Зрачки сужены. Точно распознать пониженное давление просто. Измеряется оно не только тонометром, но и маятником. А вот пульс плохо меряет низкое АД. Чтобы проверить это, можно воспользоваться аппаратом.
Можно ли измерить давление без тонометра?
Как только человек чувствует у себя вышеописанные симптомы, он должен немедленно измерить силу давления. Это можно сделать и без использования тонометра. Для этого нужно знать несколько техник, для которых применяются простые вещи. С их помощью каждый узнает о состоянии давления в любой период времени. Это удобно и практично. Определение гипертонии обычным способом надежнее, но, при отсутствии аппарата, лучше замерить другими способами.
Способы измерений в домашних условиях
Существуют 2 наиболее распространенных способа, с помощью которых проводится измерение артериального давления:
По маятнику
Данным методом часто измеряется АД у людей, чей пульс плохо прощупывается. Чтобы измерить давление, понадобится линейка (20—25 см), нить (желательно прочная, 40—50 см) и маятник (может использоваться кольцо, гайка, цыганская игла). Самое тяжелое в этом методе — это понять принцип и научиться замерять так, чтобы не тряслась рука. В случае необходимости измерения проводят несколько раз. Измеритель должен показывать одинаковый результат. Если показатель повышен, то стоит обратиться к врачу или принять медикаменты. Процедура измерения проходит по следующему плану:
- Посидите несколько минут спокойно, успокойте дыхание.
- Расположите руку на уровне сердца и приложите к ней линейку. Она должна располагаться от внутренней стороны запястья до локтя.
- Наденьте маятник на нитку и соедините 2 конца.
- Проводите маятником над линейкой (чем ближе к линейке, тем точнее).
- Нижнее АД определяется следующим образом: проследите на какой отметке маятник начал колебаться и умножьте ее на 10.
- Когда маятник начнет колебаться второй раз, это показатель верхнего давления. Полученную цифру также нужно умножить на 10.
Проверить АД по пульсу
Измерение давления без тонометра дома не дает точного результата.
Измерение артериального давления делается — дело простое. Если человек смог овладеть этим методом, ему больше никогда не придется пользоваться тонометром. Чтобы померить давление по пульсу, нужно лишь знать таблицу измерения и правильно следить за временем. Узнать давление можно следующим способом:
- Отдохните несколько минут, нормализуйте дыхание.
- Положите перед собой часы с секундной стрелкой.
- Убедитесь, что одежда нигде не пережимает руку.
- Найдите левой рукой пульс на правой.
- Посчитайте, сколько ударов приходится на минуту. Не стоит мерить 30 секунд и умножать на 2, так как пульс может меняться в течение минуты.
В норме должно получиться 60—80 ударов. У женщин этот показатель ниже (60—70). Это связано с тем, что у представительниц прекрасной половины АД ниже, чем у мужчин. Если данный показатель превышен, значит, у человека повышенное АД. Для проверки можно сделать еще несколько замеров. Стоит заметить, что этот метод неточный, так как бывает повышенный пульс при нормальном АД. Стоит сделать замер на 2 руках. Если показания отличаются, то есть смысл обратить к врачу.
Комментарий
Псевдоним
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
УЗДГ сосудов головы, головного мозга и шеи: особенности и возможности исследования
Ультразвуковая допплерография — что это такое
Методика основывается на использовании ультразвука с эффектом Допплера – иными словами, ультразвуковые волны, отражающиеся от кровяных телец, выводит на экран аппарата изображение сосудов с кровотоком.
В зависимости от того, какие вены и артерии необходимо осмотреть, исследование может проводиться двумя способами:
- Транскраниальное УЗДГ — датчик аппарата устанавливается на кости черепа там, где они имеют наименьшую толщину, что позволяет провести оценку состояния вен и артерий, расположенных непосредственно в головном мозге;
- Допплерография экстракраниальных сосудов — метод применяется для осмотра крупных сосудов, проходящих в области шеи (яремные вены, сонные, позвоночные и подключичные артерии).
Показания и противопоказания
В число показаний для проведения исследования входят:
- неврологические симптомы, которые могут говорить о нарушении питания головного мозга (головокружения, нарушение координации, шум в ушах, бессонница и т.д.);
- нарушения сердечного ритма;
- наличие факторов, которые повышают риск развития (повышенный холестерин в крови, интенсивное курение, избыточный вес и т.д.), или первые признаки атеросклероза сосудов головного мозга;
- хроническая гипертония;
- транзиторная ишемическая атака;
- вегетососудистая дистония;
- инсульт или инфаркт в анамнезе;
- сахарный диабет;
- остеохондроз шейного отдела;
- планируемая операция на сердце;
- пульсирующие образования в районе шеи;
- тромбозы вен и артерий;
- сосудистые нарушения (стеноз, атеросклероз, аневризмы);
- повышенная утомляемость;
- сколиоз и нарушения психического развития у детей.
В этом видео-ролике подробнее рассказано о показаниях и проведении процедуры:
Подготовка, как проводится процедура
Специальная подготовка к исследованию УЗДГ не требуется. Единственное, что нужно больному – это исключить курение, алкоголь и прием сосудистых препаратов накануне процедуры, так как изменение тонуса сосудов может повлиять на точность результата.
Во время проведения допплерографии пациент лежит на спине, а врач наносит на определенные области специальный гель и проводит по ним ультразвуковым датчиком.
В ходе процедуры может возникнуть необходимость дышать чаще, задержать дыхание или определенным образом повернуть голову. При этом человек не испытывает каких-либо болезненных ощущений, и единственное, что может доставить небольшой дискомфорт – небольшое нажатие на область шеи или головы.
УЗДГ экстракраниальных сосудов начинается со сканирования нижнего сегмента общей сонной артерии с правой стороны, после чего датчик переводится вверх по шее до угла нижней челюсти.
Это позволяет оценить ход и глубину артерии, определить место, где она делится на внутреннюю и наружную, а также выявить атеросклеротические бляшки.
После этого аппарат переключается в цветной режим, чтобы исследовать область на наличие участков с нарушенным кровотоком, аномалий структуры сосудистых стенок, тромбов или бляшек.
Далее осуществляется осмотр позвоночных артерий и измерение основных диагностических параметров (систолическая и диастолическая скорость кровотока, их соотношение и т.д.).
Транскраниальное УЗ-допплерография сосудов головного мозга и шеи проводится через переднее и среднее темпоральные окна, расположенные соответственно спереди ушной раковины и над ней. Таким способом визуализируются основные артерии мозга (задние, передние, средние), вены Галена и Розенталя, задняя соединительная артерия и прямой синус. Чтобы осмотреть глазную артерию и сифон внутренней сонной датчик устанавливают на закрытом глазном веке.
Что показывает: принципы расшифровки результатов
При проведении процедуры оцениваются следующие показатели:
- толщина стенки сосуда и его диаметр;
- характер и фазность кровотока, а также его симметричность по одноименным артериям;
- минимальная (диастолическая) и максимальная (систолическая) скорость кровотока, а также соотношение между ними;
- пульсационный и резистивный индекс.
В норме на УЗДГ сосудов шеи и головы усредненные показатели выглядят следующим образом:
- толщина стенки сосуда не должна превышать 0,9 мм, но в некоторых случаях допускаются значения от 0,9 до 1,1 мм;
- свободный от новообразований и других препятствий просвет сосудов;
- отсутствие турбулентного кровотока в тех областях, где нет разветвления сосудов;
- отсутствие патологической сосудистой сетки (мальформации);
- позвоночные артерии должны иметь одинаковый диаметр, который не превышает 2 мм;
- скорость кровотока в позвоночных венах (до шестого позвонка) не должна превышать 0,3 м/с;
- сосуды должны быть свободны от какого-либо давления извне – если наблюдаются признаки компрессии, пациенту может потребоваться дополнительное исследование (они могут свидетельствовать об опухолях и других патологиях).
Оценить состояние некоторых сосудов (некоторые мелкие вены, а также те, которые расположены в труднодоступных для исследования местах) довольно сложно, поэтому в таких случаях пациенту дополнительно назначается ангиография сосудов головного мозга. Кроме того, диагностическая ценность результата в большой степени зависит от качества оборудования и профессионализма врача.
Возможные нарушения и диагнозы
-
Стенозирующий атеросклероз.
При этом заболевании у пациентов наблюдаются атеросклеротические бляшки, причем их особенности могут сказать о том, способны ли они стать источником эмболии.
На ранних стадиях атеросклероза, когда бляшки еще отсутствуют, на изображении модно увидеть увеличение толщины комплекса интима-медиа.
- Нестенозирующий атеросклероз. Нарушения в структуре крупных артерий, неравномерное изменение эхогенности, утолщение сосудистых стенок и сужение просвета на 20% и меньше.
- Темпоральный артериит. Выражается признаками равномерного диффузного утолщения стенок сосудов, сопровождающегося понижение эхогенности. Если заболевание находится в запущенной стадии, к вышеперечисленным симптомам присоединяются атеросклеротические поражения.
- Васкулит. Результат ультразвукового исследования зависит от стадии и распространения патологического процесса. Обычно васкулит проявляется диффузными изменениями стенок сосудов, нарушением дифференцирования слоев, изменениями эхогенности, а также признаками воспаления.
- Гипоплазия позвоночных артерий. Гипоплазия представляет собой уменьшение диаметра артерий до 2 мм и меньше. Нарушение может сопровождаться дефект из вхождения в канал поперечных отростков шейных позвонков.
- Сосудистые мальформации. В этом случае у пациента обнаруживается аномальная сеть сосудов, которая может иметь разные размеры. Вены, которые отходят от участка с патологией, сильно гипертрофированы, имеют признаки кальцификации и липозные инфильтраты. Следствием мальформаций может стать так называемый синдром «обкрадывания» и нарушение процессов мозгового кровообращения.
Средняя стоимость
УЗИ допплерография сосудов головы и шеи – одно из наиболее доступных на сегодняшний день исследований, которое можно пройти практически в любом диагностическом центре как в России, так и за границей. В отечественных клиниках процедура обойдется в 3-8 тыс. рублей, а в зарубежных ее стоимость стартует от 500 долларов.
Кроме того, очень важно помнить о том, что расшифровкой результата и постановкой диагноза должен заниматься исключительно специалист.
Как узнать, есть ли бляшки в сосудах сердца?
Доброго всем дня.
В прошлый раз мы начали говорить про обследования, которые могут подтвердить или исключить наличие атеросклеротических бляшек в нашем организме. Мы узнали про УЗИ сосудов шеи и нижних конечностей, и какую информацию можем получить с помощью такого обследования. Сегодня я хочу рассказать про то, как узнать, поражены ли атеросклерозом коронарные сосуды — артерии, которые питают сердце. Так как эти сосуды пролегают глубоко в нашем теле и имеют относительно небольшой диаметр, то мы не можем увидеть их ни на УЗИ сердца, ни на обычном рентгене. Диагноз «атеросклероз коронарных сосудов» также нельзя поставить по кардиограмме (на ЭКГ мы увидим уже только последствия – инфаркт или аритмию).
Как же обнаружить бляшки в таком жизненно важном месте?
Для этого существуют пробы с физической нагрузкой и коронарография. Про коронарографию мы поговорим в следующий раз. А сейчас начнем с более простого. К пробам с физической нагрузкой относятся велоэргометрия и тредмил тест. Очень сложные термины на самом деле обозначают простые вещи. Велоэргометрия – это проба на специальном велотренажере, а тредмил тест – на другом кардиотренажере — «беговой дорожке».
Велоэргометрия и тредмил – это обследования, которые с вероятностью 95 процентов могут сказать нам, есть ли бляшки в сосудах сердца, т.е. диагностировать ишемическую болезнь сердца. Ишемия означает кислородное голодание. Суть этой болезни и есть голодание клеток сердечной мышцы вследствие сужения питающей артерии, чаще всего отложениями холестерина.
Как проходят пробы с физической нагрузкой?
Пациент крутит педали или идет по беговой дорожке, параллельно ему постоянно регистрируют ЭКГ и измеряют давление. Т.е. мы видим реакцию организма на физическую нагрузку его давления, пульса и ЭКГ. Нагрузка периодически растет (обычно в три — четыре этапа). Электрокардиограмма во время исследования записывается постоянно и в режиме реального времени оценивается врачом. Когда Ваше сердце достигло требуемой частоты сердечных сокращений (доктор перед исследованием высчитывает по специальной формуле, учитывая Ваш пол, возраст, рост и массу тела), а врач на ЭКГ не обнаружил специфических (свидетельствующих об ишемии, т.е. кислородном голодании) изменений, то с вероятностью 90% можно исключить наличие бляшек в сосудах сердца. Это называется отрицательная проба на ИБС (ишемическую болезнь сердца).
Какую информацию мы получим в заключении врача?
— Есть у данного пациента ишемическая болезнь сердца или нет (проба отрицательная или положительная). При положительной пробе вероятность наличия бляшек в сосудах сердца очень высока, что требует постоянного наблюдения врача, приема кардиологического аспирина и статинов, а иногда – и проведения коронарографии (будем говорить в следующей статье).
Почему мы так боимся этих бляшек? Они могут стать причиной инфаркта.
— Реакция артериального давления на нагрузку. Может быть нормальной или измененной по гипертоническому или дистоническому типу. В норме давление при нагрузке должно умеренно повышаться (как верхнее, так и нижнее). Реакция по гипертоническому типу выражается в чрезмерном повышении систолического и\или диастолического давления. Этот тип реакции характерен для пациентов с гипертонической болезнью или склонностью к ее развитию в будущем. Часто встречается и дистоническая реакция давления на физическую нагрузку, когда верхнее давления стремится вверх, а нижнее – снижается. Такая реакция бывает у людей, непривычных к нагрузкам, детренированных, ведущих малоподвижный образ жизни. В таких случаях грамотный кардиолог будет рекомендовать специальный режим тренировок, с очень постепенным наращиванием нагрузок под контролем пульсометра (о тренировочных границах пульса напишу в отдельной статье).
— Толерантность к физической нагрузке, т.е. как реагирует пульс на появление и повышение нагрузки. Информация особа важна для тех людей, работа которых связана с высокими физическими нагрузками (спортсмены, военные, рабочие). Также важно провести пробу с физической нагрузкой тем, кто регулярно и интенсивно проводит время в спортзале. Для остальных пациентов этот показатель лишь еще раз поставит акцент на том, как важны регулярные физические нагрузки.
В следующий раз расскажу Вам про коронарографию. А пока только хочу пожелать здоровья и хорошего настроения.
Вопросы можно задать на страничке ФБ Ваш кардиолог или прислать на электронную почту [email protected]