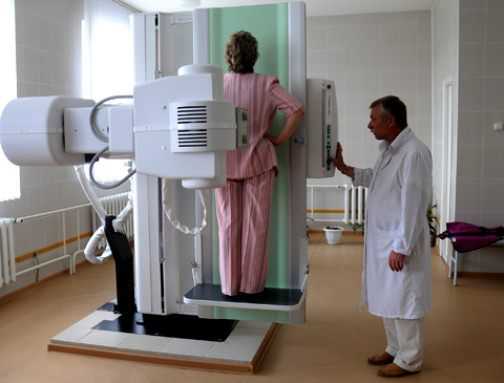
Виды рентгенологических исследований
Рентген. Рентгенологические методы исследования - Портал о скорой помощи и медицине
 Рентген. Метод основан на способности рентгеновских лучей проникать через ткани разной плотности. Пройдя через ткани, лучи на экране аппарата образуют тени разной интенсивности, поэтому можно получить информацию о различных органах и их границах. Если органы полые, в них вводится контрастное вещество, чтобы они стали видимыми.
Рентген. Метод основан на способности рентгеновских лучей проникать через ткани разной плотности. Пройдя через ткани, лучи на экране аппарата образуют тени разной интенсивности, поэтому можно получить информацию о различных органах и их границах. Если органы полые, в них вводится контрастное вещество, чтобы они стали видимыми.
Виды рентгенологических методов исследования.
Rg-скопия (scopo — «смотрю») — просвечивание человеческого тела Rg-лучами, позволяющее наблюдать на экране изображение органов.
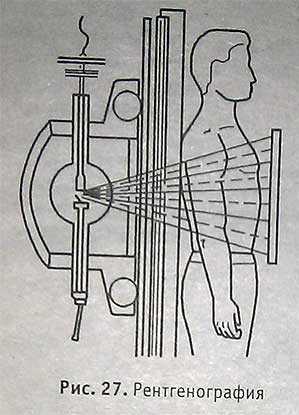
Rg-графия — метод фотографирования с помощью Rg-лучей (рис. 27).
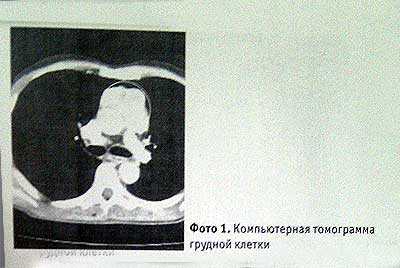
Томография — послойная Rg-графия. Компьютерная томография — исследование поперечных срезов грудной клетки или головы (Rg-трубка движется вокруг неподвижного пациента)
Флюорография — это метод получения снимков органов грудной клетки, уменьшенных в размерах, а следовательно, уменьшено количество Rg-лучей, что менее опасно для человека.
Рентгенография (рентгеноскопия) грудной клетки
Подготовки к исследованию не требуется. На рентгеновской пленке здорового человека видны: ключица, тень сердца (темного цвета) и промежутки между ребрами (светлые), которые отражают состояние легочной ткани. Сверху вниз около сердечной тени видны незначительные тени (корень легкого). Легочный рисунок в виде нежных штрихов.
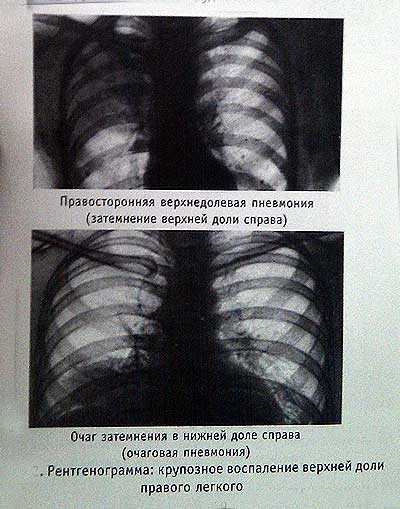
Если легочная ткань уплотняется — на Rg-грамме появляется затемнение соответственно участку уплотнения. На фото вклейки затемнение гомогенное (однородное), размер его точно соответствует границам правой верхней доли легкого.
Жидкость — тоже плотная ткань. Скапливается в плевральной полости, также дает затемнение на Rg-грамме, но находится она внизу и располагается по косой верхней линии с вершиной по подмышечным линиям (по линии Дамуазо)
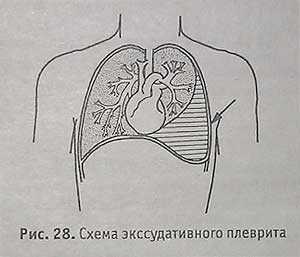
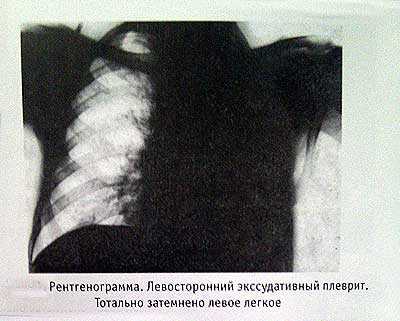
На фото вклейки представлена рентгенограмма левостороннего экссудативного плеврита.
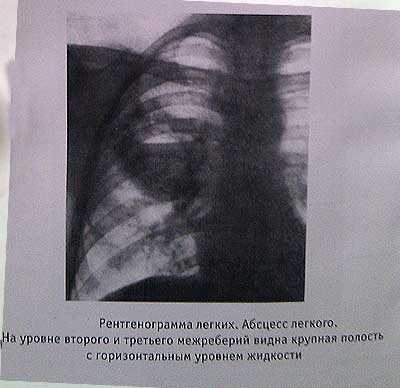
В легочной ткани возможно образование полостей с жидкостью (гноем — абсцесс). На Rg-грамме видно в этом случае округлой формы гомогенное затемнение с четкими контурами.
Если содержимое полости выходит через бронх, вместо жидкости в полость входит воздух. Полость от здоровой ткани ограничена плотной фиброзной капсулой.
На рентгенограмме полость округлой формы с плотной капсулой вокруг, просветлением внутри и затемнением (остатки жидкости) с верхним горизонтальным уровнем.
Чтобы рентгенологически исследовать бронхи, в них вводится контрастное вещество (липоидол).
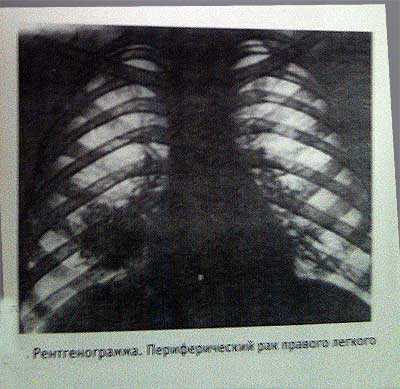
Периферический рак легкого представляет собою округлую ткань без четких контуров (в отличие от полости с жидкостью) .
Эмфизема легкого — повышенная воздушность легких.
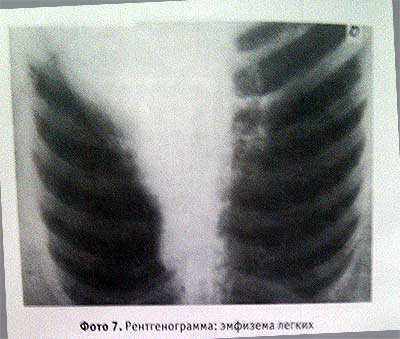
На рентгенограмме видны просветления промежутков между ребрами и с отсутствием легочного рисунка.
Ренгенография - методы исследования, виды, показания, как проводится
Рентген представляет собой проверенный временем и при этом вполне современный способ исследования внутренних органов пациента с высокой степенью информативности. Рентгенография может быть главным или одним из методов исследования больного с целью установления правильного диагноза или выявления начальных стадий некоторых заболеваний, протекающих без симптомов.
Рентген – медицинское не инвазивное исследование, которое заключается в получении изображения анатомических структур человеческого тела путем прохождения через него рентгеновских лучей на специальную пленку или другую поверхность. Рентгенография позволяет исследовать строение и деятельность органов и систем человеческого тела с целью выявления признаков заболеваний. Суть получения изображения органов заключается в том, что разные по структуре и плотности ткани и органы по-разному пропускают рентгеновские лучи.
История рентгенографии насчитывает более ста лет. За этот период разработаны различные виды, методы и способы исследования, совершенствующие результат с целью более точной диагностики.
Главной целью рентгенографии является выявление патологий в организме человека. В некоторых случаях обследованию подлежат и здоровые люди. В таком случае исследование помогает выявить бессимптомные или начинающиеся заболевания. С этой целью практически каждое медицинское учреждение обладает местом, где сделать рентгенографию.
Узнать о видах и методах функциональной диагностики вы можете из этой статьи. А изучить виды и способы генетических исследований - здесь.
Методы исследования рентгеном
Выделяют ряд способов исследования с помощью рентгена, их основное отличие – методика фиксирования полученного изображения:
- рентгенография – изображение фиксируется на специальной пленке прямым попаданием на нее рентгеновских лучей;
- электрорентгенография – картинка передается на специальные пластины, с которых можно перенести ее на бумагу;
- рентгеноскопия – метод, позволяющий получить изображение исследуемого органа на флюоресцентном экране;
- рентгенотелевизионное исследование – результат выводится на экран телевизора благодаря персональной теле-системе;
- флюорография – изображение получается путем фотографирования выведенной картинки на экран на фотопленку маленького формата;
- цифровая рентгенография – графическое изображение передается на цифровой носитель.
Более современные методы рентгенографии позволяют получить более качественное графическое изображение анатомических структур, что способствует более точному диагностированию, а значит, назначению правильного лечения.
Чтобы провести рентген некоторых органов человека используется метод искусственного контрастирования. Для этого исследуемый орган получает дозу специального вещества, поглощающего лучи рентгена.
Виды исследований рентгеном
В медицине показания к рентгенографии состоят в диагностики различных заболеваний, уточнения формы данных органов, места их расположения, состояния слизистых оболочек, перистальтики. Выделяют следующие виды рентгенографии:
- позвоночника;
- грудной клетки;
- периферические отделы скелета;
- зубов – ортопантомография;
- полости матки – метросальпингография;
- молочной железы – маммография;
- желудка и двенадцатиперстной кишки – дуоденография;
- желчного пузыря и желчевыводящих путей – холецистография и холеграфия соответственно;
- толстой кишки – ирригоскопия.
Показания и противопоказания к проведению исследования
Рентген может назначаться врачом для визуализации внутренних органов человека с целью установления возможных патологий. Существуют следующие показания к рентгенографии:
- необходимость установить поражения внутренних органов и скелета;
- проверка корректности установки трубок и катетеров;
- контроль эффективности и результативности курса терапии.
Как правило в медицинских заведениях, где сделать рентгенографию можно, пациент опрашивается на предмет возможных противопоказаний процедуры.
К ним относятся:
- персональная повышенная чувствительность к йоду;
- патология щитовидной железы;
- травмы почек или печени;
- туберкулез в активной форме;
- проблемы кардиологической и кровеносной систем;
- повышенное коагулирование крови;
- тяжелое состояние пациента;
- состояние беременности.
Преимущества и недостатки способа
Главными достоинствами рентгенологического исследования называют доступность способа и его простоту. Ведь в современном мире есть много учреждений где можно сделать рентген. Это преимущественно не требует какой-либо специальной подготовки, дешевизна и наличие снимков, с которыми можно обратиться за консультацией к нескольким докторам в разных учреждениях.
Минусами рентгена называют получение статичной картинки, облучение, в некоторых случаях требуется введение контраста. Качество снимков иногда, особенно на устаревшем оборудовании, не позволяет эффективно достичь цели исследования. Поэтому рекомендуется искать учреждение, где сделать цифровой рентген, который на сегодня является наиболее современным способом исследования и показывает наивысшую степень информативности.
В случае, если ввиду указанных недостатков рентгенографии, достоверно не будет выявлена потенциальная патология, могут назначаться дополнительные исследования, способные визуализировать работу органа в динамике.
Рентген костей. Виды рентгеновского исследования, методики исследования. Показания и противопоказания к рентгену костей
Оглавление
Рентген костей является одним из самых распространенных исследований, проводимых в современной медицинской практике. Большинство людей знакомы с данной процедурой, поскольку возможности для применения данного метода очень обширны. Список показаний для рентгена костей включает большое количество заболеваний. Одни лишь травмы и переломы конечностей требуют неоднократного проведения рентгеновского исследования. Рентген костей проводится с использованием различной аппаратуры, также существует разнообразие методов данного исследования. Применение вида рентгеновского исследования зависит от конкретной клинической ситуации, возраста пациента, основного заболевания и сопутствующих факторов. Лучевые методы диагностики являются незаменимыми в диагностике заболеваний костной системы и играют главную роль в постановке диагноза.Существуют следующие виды рентгеновского исследования костей:
- пленочная рентгенография;
- цифровая рентгенография;
- компьютерная томография (КТ);
- рентгеновская денситометрия;
- рентген костей с использованием контрастных веществ и некоторые другие методы.
Одним из негативных свойств рентгеновского излучения является его способность вызывать ионизацию в веществах, через которые оно проходит. Из-за этого рентгеновское излучение названо ионизирующим. В больших дозах рентген может привести к лучевой болезни. Первые десятилетия после открытия рентгеновских лучей данная особенность была неизвестной, что приводило к заболеваниям как у врачей, так и у пациентов. Однако сегодня доза рентгеновского излучения тщательно контролируется и можно с уверенностью говорить о том, что вредом от рентгеновского излучения можно пренебречь.
Для получения рентгеновского снимка необходимы три компонента. Первый из них – это источник рентгеновского излучения. Источником рентгеновского излучения служит рентгеновская трубка. В ней под действием электрического тока происходит взаимодействие определенных веществ и высвобождение энергии, из которой большая часть выделяется в виде тепла, а незначительная часть – в виде рентгеновского излучения. Рентгеновские трубки находятся в составе всех рентгеновских установок и требуют значительного охлаждения. Вторым компонентом для получения снимка является исследуемый объект. В зависимости от его плотности происходит частичное поглощение рентгеновских лучей. Благодаря разнице тканей человеческого организма за пределы тела проникает рентгеновское излучение различной мощности, что оставляет на снимке различные пятна. Там, где рентгеновское излучение было поглощено в большей степени, остаются тени, а там где оно прошло практически неизменно – образуются просветления.Третьим компонентом для получения рентгеновского снимка является приемник рентгеновского излучения. Он может быть пленочным или цифровым (рентгеночувствительный датчик). Наиболее часто сегодня используется в качестве приемника рентгеновская пленка. Она обработана специальной эмульсией с содержанием серебра, которая изменяется при попадании на нее рентгеновских лучей. Зоны просветления на снимке имеют темный оттенок, а тени – белый оттенок. Здоровые кости имеют высокую плотность и оставляют равномерную тень на снимке.
Первые методики рентгеновского исследования подразумевали использование в качестве принимающего элемента фоточувствительного экрана или пленки. Сегодня рентгеновская пленка является наиболее часто используемым приемником рентгеновских лучей. Однако уже в ближайшие десятилетия цифровая рентгенография полностью заменит пленочную, так как обладает рядом неоспоримых преимуществ. В цифровой рентгенографии принимающим элементом являются сенсоры, чувствительные к рентгеновскому излучению.Цифровая рентгенография обладает следующими преимуществами по сравнению с пленочной рентгенографией:
- возможность уменьшить дозу облучения благодаря более высокой чувствительности цифровых датчиков;
- увеличение точности и разрешения снимка;
- простота и скорость получения снимка, отсутствие необходимости обрабатывать фоточувствительную пленку;
- легкость хранения и обработки информации;
- возможность быстрой передачи информации.
Существуют следующие рентгеноконтрастные методики исследования костей:
- Фистулография. Данная методика подразумевает заполнение свищевых ходов контрастными веществами (йодолипол, сульфат бария). Свищи образуются в костях при воспалительных заболеваниях, таких как остеомиелит. После исследования вещество удаляют из свищевого хода с помощью шприца.
- Пневмография. Данное исследование подразумевает введение газа (воздух, кислород, закись азота) объемом около 300 кубических сантиметров в мягкие ткани. Пневмография выполняется, как правило, при травматических повреждениях, совмещенных с размозжением мягких тканей, оскольчатых переломах.
- Артрография. Данный метод включает заполнение полости сустава жидким рентгеноконтрастным препаратом. Объем контрастного вещества зависит от объема полости сустава. Наиболее часто артрография выполняется на коленном суставе. Данная методика позволяет оценить состояние суставных поверхностей костей, включенных в сустав.
- Ангиография костей. Данный вид исследования подразумевает введение контрастного вещества в сосудистое русло. Исследование сосудов костей применяется при опухолевых образованиях, для уточнения особенностей ее роста и кровоснабжения. В злокачественных опухолях диаметр и расположение сосудов являются неравномерными, количество сосудов обычно больше, чем в здоровых тканях.
Преимуществами КТ перед стандартной рентгенографией являются:
- высокое разрешение и точность метода;
- возможность получения любой проекции, в то время как рентген осуществляется обычно не более чем в 2 – 3 проекциях;
- возможность трехмерной реконструкции исследуемой части тела;
- отсутствие искажений, соответствие линейных размеров;
- возможность одновременного обследования костей, мягких тканей и сосудов;
- возможность проведения обследования в реальном времени.
Принцип работы магнитно-резонансного томографа заключается в придании атомам, из которых построен организм человека, магнитного импульса. После этого считывается энергия, освобожденная атомами при возвращении к исходному состоянию. Одним из ограничений данного метода является невозможность применения при наличии в организме металлических имплантатов, кардиостимуляторов.
При выполнении МРТ обычно проводится измерение энергии атомов водорода. Водород в организме человека встречается наиболее часто в составе соединений воды. В костях вода содержится в гораздо меньших объемах, чем в других тканях организма, поэтому при исследовании костей МРТ дает менее точные результаты, чем при исследовании других областей организма. В этом МРТ уступает КТ, однако все равно превышает по точности обычную рентгенографию.МРТ является наилучшим методом диагностики опухолей костей, а также метастазов костных опухолей в отдаленных областях. Одним из серьезных недостатков данного метода является высокая стоимость и большие временные затраты на исследование (30 минут и больше). Все это время пациент должен занимать неподвижное положение в магнитно-резонансном томографе. Данный аппарат выглядит как тоннель закрытой конструкции, из-за чего у некоторых людей появляется дискомфорт.
Исследование структуры костной ткани проводится при ряде заболеваний, а также при старении организма. Наиболее часто исследование структуры костей проводится при таком заболевании как остеопороз. Снижение содержания минеральных веществ в костях приводит к их хрупкости, риску переломов, деформациям и повреждениям соседних структур. Рентгеновский снимок позволяет оценить структуру костей лишь субъективно. Для определения количественных параметров плотности кости, содержания минеральных веществ в ней используется денситометрия. Процедура проходит быстро и безболезненно. В то время как пациент лежит неподвижно на кушетке, врач исследует с помощью специального датчика определенные участки скелета. Наиболее важными являются данные денситометрии головки бедренной кости и позвонков.Существуют следующие виды денситометрии костей:
- количественная ультразвуковая денситометрия;
- рентгеновская абсорбциометрия;
- количественная магнитно-резонансная томография;
- количественная компьютерная томография.
Денситометрия показана в следующих случаях:
- остеопороз;
- зрелый возраст (старше 40 – 50 лет);
- менопауза у женщин;
- частые переломы костей;
- заболевания позвоночника (остеохондроз, сколиоз);
- любые костные повреждения;
- малоподвижный образ жизни (гиподинамия).
Рентген костей показан в следующих случаях:
- травматические повреждения костей с выраженным болевым синдромом, деформацией мягких тканей и костей;
- вывихи и другие повреждения суставов;
- аномалии развития костей у детей;
- отставание детей в росте;
- ограничение подвижности в суставах;
- боль в покое или при движениях любой части тела;
- увеличение костей в объеме, при подозрении на опухоль;
- подготовка к оперативному лечению;
- оценка качества проведенного лечения (переломы, трансплантации и др.).
Рентген костей позволяет выявить следующие заболевания скелета:
Рентген костей в большинстве случаев позволяет провести дифференциацию между перечисленными заболеваниями, благодаря тому, что каждое из них обладает достоверными рентгенологическими признаками. В сложных случаях, особенно перед проведением хирургических операций, показано применение компьютерной томографии. Врачи предпочитают использовать данное исследование, так как оно наиболее информативно и обладает наименьшим количеством искажений по сравнению с анатомическими размерами костей. Противопоказания к рентгеновскому исследованию связаны с наличием ионизирующего эффекта у рентгеновского излучения. Вместе с тем все противопоказания к исследованию являются относительными, так как ими можно пренебречь в экстренных случаях, таких как переломы костей скелета. Однако при возможности следует ограничить количество рентгеновских исследований и не проводить их без надобности.К относительным противопоказаниям рентгеновского исследования относятся:
- наличие металлических имплантатов в теле;
- острые или хронические психические заболевания;
- тяжелое состояние пациента (массивная кровопотеря, бессознательное состояние, пневмоторакс);
- первый триместр беременности;
- детский возраст (до 18 лет).
Дозы облучения при различных методах рентгена костей
Исследуемая область | Пленочная рентгенография (мЗв) | Цифровая рентгенография (мЗв) | Компьютерная томография (мЗв) |
Череп | 0,1 | 0,05 | 2 |
Грудина и ребра | 0,8 | 0,1 | 6 |
Поясничный отдел позвоночника | 0,7 | 0,09 | 5,5 |
Таз | 0,9 | 0,1 | 9,5 |
Конечности | 0,1 | 0,01 | 0,5 |
Ежегодное ионизирующее излучение, которое получает организм человека из окружающей среды (природный фон), составляет от 1 до 2 мЗв. Предельно допустимая доза рентгеновского излучения составляет 5 мЗв в год или по 1 мЗв в течение каждого из 5 лет. В большинстве случаев данные значения не превышаются, так как доза облучения при однократном исследовании в разы меньше.
Количество рентгеновских исследований, которое можно провести в течение года, зависит от типа исследования и анатомической области. В среднем допускается проведение 1 компьютерной томографии или от 10 до 20 цифровых рентгенографий. Однако надежных данных о том, какое влияние оказывают дозы излучения в 10 – 20 мЗв ежегодно, нет. С уверенностью можно сказать лишь то, что в некоторой мере они повышают риск некоторых мутаций и клеточных нарушений.Способность вызывать ионизацию – одно из свойств рентгеновского излучения. Ионизирующее излучение может привести к спонтанному распаду атомов, клеточным мутациям, сбою в воспроизводстве клеток. Именно поэтому рентгеновское исследование, являющееся источником ионизирующего излучения, требует нормирования и установления пороговых значений доз облучения.Ионизирующее излучение оказывает наибольшее влияние на следующие органы и ткани:
- костный мозг, кроветворные органы;
- хрусталик глаза;
- эндокринные железы;
- половые органы;
- кожа и слизистые оболочки;
- плод беременной женщины;
- все органы детского организма.
Для кормящих матерей отсутствуют ограничения в выполнении рентгеновских снимков, так как ионизирующее влияние не влияет на состав грудного молока. Полноценные исследования в данной области не были проведены, поэтому в любом случае врачи рекомендуют кормящим матерям сцедить первую порцию молока при грудном вскармливании. Это поможет перестраховаться и сохранить уверенность в здоровье ребенка.
Рентгеновское исследование для детей считается нежелательным, поскольку именно в детском возрасте организм наиболее подвержен негативному влиянию ионизирующего излучения. Следует отметить, что именно в детском возрасте происходит наибольшее число травм, которые приводят к необходимости выполнить рентгеновское исследование. Именно поэтому рентген детям выполняется, однако используются различные защитные приспособления, которые позволяют уберечь развивающиеся органы от облучения.Рентгеновское исследование требуется также при задержке роста детей. В этом случае рентген проводится столько раз, сколько требуется, поскольку в плане лечения включаются рентгенологические исследование через определенный промежуток времени (обычно 6 месяцев). Рахит, врожденные аномалии скелета, опухоли и опухолеподобные заболевания – все эти заболевания требуют лучевой диагностики и не могут быть заменены другими методами.
Подготовка к исследованию лежит в основе любого успешного исследования. От этого зависит как качество диагностики, так и результат лечения. Подготовка к рентгеновскому исследованию является довольно простым мероприятием и обычно не создает затруднений. Лишь в некоторых случаях, как, например, рентген таза или позвоночника, выполнение рентгена требует особой подготовки. Существуют некоторые особенности подготовки к рентгену детей. Родители должны помочь врачам и правильно психологически настроить детей к исследованию. Детям сложно долгое время оставаться неподвижными, также часто они боятся врачей, людей «в белых халатах». Благодаря сотрудничеству между родителями и врачами можно добиться хорошей диагностики и качественного лечения детских заболеваний.Рентген костей можно выполнить сегодня практически в любом центре, где оказывают медицинскую помощь. Несмотря на то, что сегодня рентгеновское оборудование является широкодоступным, рентгеновское исследование выполняется только по направлению врача. Это связано с тем, что рентген в определенной мере вредит здоровью человека и имеет некоторые противопоказания.Рентген костей выполняется по направлению врачей разных специальностей. Чаще всего его выполняют в срочном порядке при оказании первой помощи в травматологических отделениях, больницах скорой помощи. В этом случае направление выдает дежурный врач-травматолог, ортопед или хирург. Рентген костей может быть также выполнен по направлению семейных врачей, стоматологов, эндокринологов, онкологов и других врачей.
Рентгеновский снимок костей выполняется в различных медицинских центрах, поликлиниках, стационарах. Для этого в них оборудованы специальные рентгеновские кабинеты, в которых есть все необходимое для такого рода исследований. Рентгенодиагностику проводят врачи-рентгенологи, обладающие специальными знаниями в данной области.Рентгеновский кабинет – место, где выполняют рентгеновские снимки различных частей тела человека. Рентгеновский кабинет должен соответствовать высоким стандартам противорадиационной защиты. В отделке стен, окон и дверей используются специальные материалы, которые обладают свинцовым эквивалентом, который характеризует их способность задерживать ионизирующее излучение. Помимо этого в нем есть дозиметры-радиометры и индивидуальные средства защиты от излучения, такие как фартуки, воротники, перчатки, юбки и другие элементы. В рентгеновском кабинете должно быть хорошее освещение, в первую очередь искусственное, так как окна имеют небольшие размеры и естественного освещения недостаточно для качественной работы. Основным оборудованием кабинета является рентгеновская установка. Рентгеновские установки бывают различных форм, так как предназначены для различных целей. В крупных медицинских центрах присутствуют все виды рентгеновских установок, однако одновременная работа нескольких из них запрещена.В современном рентгеновском кабинете присутствуют следующие виды рентгеновских установок:
- стационарный рентгеновский аппарат (позволяет выполнять рентгенографию, рентгеноскопию, линейную томографию);
- палатная передвижная рентгеновская установка;
- ортопантомограф (установка для выполнения рентгена челюстей и зубов);
- цифровой радиовизиограф.
К дополнительному оборудованию рентгеновских кабинетов относятся:
- компьютер для обработки и хранения цифровых снимков;
- оборудование для проявки пленочных снимков;
- шкафы для сушки пленки;
- расходные материалы (пленка, фотореактивы);
- негатоскопы (яркие экраны для просмотра снимков);
- столы и стулья;
- шкафы для хранения документации;
- бактерицидные лампы (кварцевые) для дезинфекции помещений.
Если человеку предстоит рентгеновское исследование большинства костей, то для этого достаточно вовремя прийти в рентгеновский кабинет. При этом нет ограничений в приеме пищи, жидкости, курении перед рентгенологическим исследованием. Рекомендуется не брать с собой никаких металлических вещей, особенно украшений, поскольку их придется снять перед выполнением исследования. Любые металлические предметы создают помехи на рентгеновском снимке.
Процесс получения рентгеновского снимка не занимает много времени. Однако, для того чтобы снимок получился качественным, пациенту очень важно сохранять неподвижность во время его выполнения. Это особенно актуально для маленьких детей, которые бывают неспокойны. Рентген детям проводится в присутствии родителей. Для детей менее 2 лет рентген проводится в положении лежа, возможно применение специальной фиксации, которая закрепляет положение ребенка на рентгеновском столе.Одним из серьезных преимуществ рентгена является возможность его применения в экстренных случаях (травмы, падения, дорожно-транспортные происшествия) без какой-либо подготовки. При этом нет никакой потери в качестве снимков. Если пациент нетранспортабелен или находится в тяжелом состоянии, то существует возможность выполнения рентгена непосредственно в палате, где находится больной.
Рентген костей таза, поясничного и крестцового отдела позвоночника является одним из немногих видов рентгеновских снимков, который требует особой подготовки. Она объясняется анатомической близостью с кишечником. Кишечные газы снижают резкость и контрастность рентгеновского снимка, из-за чего проводится специальная подготовка по очищению кишечника перед данной процедурой.Подготовка к рентгену костей таза и поясничного отдела позвоночника включает следующие основные элементы:
- очищение кишечника с помощью слабительных препаратов и клизмы;
- соблюдение диеты, снижающей образование газов в кишечнике;
- проведение исследования натощак.
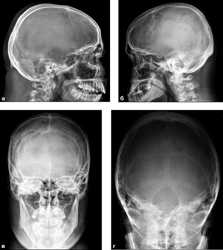 Рентгеновское исследование предназначено для исследования всех костей скелета. Естественно, что для исследования большинства костей существуют свои особые методы получения рентгеновских снимков. Принцип получения снимков во всех случаях остается одинаковым. Он подразумевает помещение исследуемой части тела между рентгеновской трубкой и приемником излучения, таким образом, чтобы рентгеновские лучи проходили под прямым углом к исследуемой кости и к кассете с рентгеновской пленкой или датчиками. Позиции, которые занимают компоненты рентгеновской установки относительно тела человека, называются укладками. За годы практики было разработано большое количество рентгеновских укладок. От точности их соблюдения зависит качество рентгеновских снимков. Иногда для выполнения данных предписаний пациенту приходится занимать вынужденное положение, однако рентгеновское исследование выполняется очень быстро. Укладки обычно подразумевают выполнение снимков в двух взаимно перпендикулярных проекциях – прямой и боковой. Иногда исследование дополняется косой проекцией, которая помогает избавиться от наложения некоторых частей скелета друг на друга. В случае тяжелой травмы выполнение некоторых укладок становится невозможным. В этом случае выполняется рентген в том положении, которое доставляет наименьший дискомфорт пациенту и которое не приведет к смещению отломков и усугублению травмы.Рентгеновское исследование трубчатых костей скелета является самым частым рентгеновским исследованием. Эти кости составляют основную массу костей, скелет рук и ног полностью складывается из трубчатых костей. Методика рентгеновского исследования должна быть знакома каждому, кто хоть раз в жизни получал повреждения рук или ног. Исследование занимает не более 10 минут, оно не доставляет боли или неприятных ощущений. Трубчатые кости могут быть исследованы в двух перпендикулярных проекциях. Главным принципом любого рентгеновского снимка является расположение исследуемого объекта между излучателем и рентгеночувствительной пленкой. Единственным условием качественного снимка является неподвижность пациента во время исследования. Перед исследованием отдел конечности обнажают, снимают с него все металлические предметы, зону исследования располагают по центру кассеты с рентгеновской пленкой. Конечность должна свободно «лежать» на кассете с пленкой. Пучок рентгеновского излучения направляют в центр кассеты перпендикулярно ее плоскости. Снимок выполняют таким образом, чтобы смежные суставы также попали на рентгеновский снимок. В противном случае трудно различить верхний и нижний конец трубчатой кости. Помимо этого, большой охват области помогает исключить повреждения суставов или прилегающих костей. Обычно каждая кость исследуется в прямой и боковой проекции. Иногда снимки выполняют совместно с функциональными пробами. Они заключаются в сгибании и разгибании сустава или нагрузке на конечность. Иногда из-за травмы или невозможности изменить положение конечности приходится использовать особые проекции. Главным условием является соблюдение перпендикулярности кассеты и рентгеновского излучателя.Рентгеновское исследование черепа обычно выполняется в двух взаимно перпендикулярных проекциях – боковой (в профиль) и прямой (в анфас). Рентген костей черепа назначается при травмах головы, при эндокринных нарушениях, для диагностики отклонений от показателей возрастного развития костей у детей. Рентген костей черепа в прямой передней проекции дает общую информацию о состоянии костей и соединениях между ними. Он может быть выполнен в положении стоя или лежа. Обычно пациент ложится на рентгеновский стол на живот, под лоб подкладывают валик. Пациент сохраняет неподвижность в течение нескольких минут, в то время как рентгеновскую трубку направляют на затылочную область и выполняют снимок. Рентген костей черепа в боковой проекции используется для изучения костей основания черепа, костей носа, но менее информативен для других костей лицевого скелета. Для выполнения рентгена в боковой проекции больной укладывается на рентгеновский стол на спину, кассету с пленкой ставят с левой или правой стороны головы пациента параллельно оси тела. Рентгеновская трубка направлена перпендикулярно кассете с противоположной стороны, на 1 см выше ушно-зрачковой линии. Иногда врачи применяют рентген костей черепа в так называемой аксиальной проекции. Она соответствует вертикальной оси тела человека. Данная укладка имеет теменное и подбородочное направление, в зависимости от того, с какой стороны расположена рентгеновская трубка. Она информативна для исследования основания черепа, а также некоторых костей лицевого скелета. Ее преимущество заключается в том, что она позволяет избежать многих перекрытий костей друг на друга, характерных для прямой проекции.
Рентгеновское исследование предназначено для исследования всех костей скелета. Естественно, что для исследования большинства костей существуют свои особые методы получения рентгеновских снимков. Принцип получения снимков во всех случаях остается одинаковым. Он подразумевает помещение исследуемой части тела между рентгеновской трубкой и приемником излучения, таким образом, чтобы рентгеновские лучи проходили под прямым углом к исследуемой кости и к кассете с рентгеновской пленкой или датчиками. Позиции, которые занимают компоненты рентгеновской установки относительно тела человека, называются укладками. За годы практики было разработано большое количество рентгеновских укладок. От точности их соблюдения зависит качество рентгеновских снимков. Иногда для выполнения данных предписаний пациенту приходится занимать вынужденное положение, однако рентгеновское исследование выполняется очень быстро. Укладки обычно подразумевают выполнение снимков в двух взаимно перпендикулярных проекциях – прямой и боковой. Иногда исследование дополняется косой проекцией, которая помогает избавиться от наложения некоторых частей скелета друг на друга. В случае тяжелой травмы выполнение некоторых укладок становится невозможным. В этом случае выполняется рентген в том положении, которое доставляет наименьший дискомфорт пациенту и которое не приведет к смещению отломков и усугублению травмы.Рентгеновское исследование трубчатых костей скелета является самым частым рентгеновским исследованием. Эти кости составляют основную массу костей, скелет рук и ног полностью складывается из трубчатых костей. Методика рентгеновского исследования должна быть знакома каждому, кто хоть раз в жизни получал повреждения рук или ног. Исследование занимает не более 10 минут, оно не доставляет боли или неприятных ощущений. Трубчатые кости могут быть исследованы в двух перпендикулярных проекциях. Главным принципом любого рентгеновского снимка является расположение исследуемого объекта между излучателем и рентгеночувствительной пленкой. Единственным условием качественного снимка является неподвижность пациента во время исследования. Перед исследованием отдел конечности обнажают, снимают с него все металлические предметы, зону исследования располагают по центру кассеты с рентгеновской пленкой. Конечность должна свободно «лежать» на кассете с пленкой. Пучок рентгеновского излучения направляют в центр кассеты перпендикулярно ее плоскости. Снимок выполняют таким образом, чтобы смежные суставы также попали на рентгеновский снимок. В противном случае трудно различить верхний и нижний конец трубчатой кости. Помимо этого, большой охват области помогает исключить повреждения суставов или прилегающих костей. Обычно каждая кость исследуется в прямой и боковой проекции. Иногда снимки выполняют совместно с функциональными пробами. Они заключаются в сгибании и разгибании сустава или нагрузке на конечность. Иногда из-за травмы или невозможности изменить положение конечности приходится использовать особые проекции. Главным условием является соблюдение перпендикулярности кассеты и рентгеновского излучателя.Рентгеновское исследование черепа обычно выполняется в двух взаимно перпендикулярных проекциях – боковой (в профиль) и прямой (в анфас). Рентген костей черепа назначается при травмах головы, при эндокринных нарушениях, для диагностики отклонений от показателей возрастного развития костей у детей. Рентген костей черепа в прямой передней проекции дает общую информацию о состоянии костей и соединениях между ними. Он может быть выполнен в положении стоя или лежа. Обычно пациент ложится на рентгеновский стол на живот, под лоб подкладывают валик. Пациент сохраняет неподвижность в течение нескольких минут, в то время как рентгеновскую трубку направляют на затылочную область и выполняют снимок. Рентген костей черепа в боковой проекции используется для изучения костей основания черепа, костей носа, но менее информативен для других костей лицевого скелета. Для выполнения рентгена в боковой проекции больной укладывается на рентгеновский стол на спину, кассету с пленкой ставят с левой или правой стороны головы пациента параллельно оси тела. Рентгеновская трубка направлена перпендикулярно кассете с противоположной стороны, на 1 см выше ушно-зрачковой линии. Иногда врачи применяют рентген костей черепа в так называемой аксиальной проекции. Она соответствует вертикальной оси тела человека. Данная укладка имеет теменное и подбородочное направление, в зависимости от того, с какой стороны расположена рентгеновская трубка. Она информативна для исследования основания черепа, а также некоторых костей лицевого скелета. Ее преимущество заключается в том, что она позволяет избежать многих перекрытий костей друг на друга, характерных для прямой проекции. Рентгенография черепа в аксиальной проекции состоит из следующих этапов:
- больной снимает с себя металлические предметы, верхнюю одежду;
- больной занимает горизонтальное положение на рентгеновском столе, лежа на животе;
- голову располагают таким образом, чтобы подбородок максимально выступал вперед, а стола касались только подбородок и передняя поверхность шеи;
- под подбородком располагается кассета с рентгеновской пленкой;
- рентгеновская трубка направлена перпендикулярно плоскости стола, на область темени, расстояние между кассетой и трубкой должно составлять 100 см;
- после этого выполняется снимок с подбородочным направлением рентгеновской трубки в положении стоя;
- больной запрокидывает голову таким образом, чтобы теменем касаться опорной площадки, (поднятого рентгеновского стола), а подбородок был как можно выше;
- рентгеновская трубка направлена перпендикулярно к передней поверхности шеи, расстояние между кассетой и рентгеновской трубкой также составляет 1 метр.
В настоящее время используются три проекции рентгенологического исследования височной кости:
- Методика по Майеру (осевая проекция). Используется для изучения состояния среднего уха, пирамиды височной кости и сосцевидного отростка. Рентген по Майеру выполняется в положении лежа. Голову поворачивают под углом 45 градусов к горизонтальной плоскости, под исследуемое ухо подкладывают кассету с рентгеновской пленкой. Рентгеновскую трубку направляют через лобную кость противоположной стороны, она должна быть направлена точно в центр наружного слухового отверстия исследуемой стороны.
- Методика по Шюллеру (косая проекция). При данной проекции оценивается состояние височно-нижнечелюстного сустава, сосцевидного отростка, а также пирамиды височной кости. Рентген выполняется лежа на боку. Голова пациента повернута вбок, между ухом исследуемой стороны и кушеткой находится кассета с рентгеновской пленкой. Рентгеновская трубка расположена под небольшим углом к вертикали и направлена к ножному концу стола. Рентгеновская трубка центрирована на ушной раковине исследуемой стороны.
- Методика по Стенверсу (поперечная проекция). Снимок в поперечной проекции позволяет оценить состояние внутреннего уха, а также пирамиды височной кости. Больной лежит на животе, голова повернута под углом 45 градусов к линии симметрии тела. Кассету располагают в поперечном положении, рентгеновскую трубку скашивают под углом к головному концу стола, пучок направляют в центр кассеты. Для всех трех методик используется рентгеновская трубка в узком тубусе.
Методика рентгена скуловой кости включает следующие этапы:
- пациент снимает с себя верхнюю одежду, украшения, металлические протезы;
- пациент занимает горизонтальное положение на животе на рентгеновском столе;
- голова пациента поворачивается под углом 60 градусов и укладывается на кассету, содержащую рентгеновскую пленку размером 13 х 18 см;
- исследуемая сторона лица находится сверху, рентгеновская трубка расположена строго вертикально, однако за счет наклона головы рентгеновские лучи проходят касательно к поверхности скуловой кости;
- в ходе исследования выполняют 2 – 3 снимка с небольшими поворотами головы.
Последовательность выполнения обзорного рентгена тазовых костей в задней проекции включает следующие этапы:
- пациент заходит в рентгеновский кабинет, снимает с себя металлические украшения и одежду, кроме нижнего белья;
- пациент ложится на рентгеновский стол на спину и сохраняет такое положение на всем протяжении процедуры;
- руки должны быть скрещены на груди, а под колени подкладывается валик;
- ноги должны быть слегка раздвинуты, стопы фиксируются в установленном положении с помощью ленты или мешочков с песком;
- кассета с пленкой размерами 35 х 43 см расположена поперечно;
- рентгеновский излучатель направлен перпендикулярно кассете, между верхним передним подвздошным гребнем и лонным сочленением;
- минимальное расстояние между излучателем и пленкой составляет один метр.
Наиболее показательным в определении возраста скелета является рентген кисти. Удобство данной анатомической области объясняется тем, что в кисти точки окостенения появляются с довольно высокой частотой, что позволяет регулярно проводить исследование и наблюдать за темпами роста. Определение костного возраста в основном используется для диагностики эндокринных нарушений, таких как недостаток гормона роста (соматотропина).
Сопоставление возраста ребенка и появления точек окостенения на рентгеновском снимке кисти
Точки окостенения | Средние сроки образования у мальчиков | Средние сроки образования у девочек |
Эпифиз лучевой кости | 10 - 12 месяцев | 8 - 10 месяцев |
Эпифизы пястных костей | 15 - 18 месяцев | 10 - 12 месяцев |
Эпифизы фаланг пальцев | 20 - 24 месяца | 12 - 15 месяцев |
Трехгранная кость | 3 - 4 года | 2 - 2,5 года |
Ладьевидная кость | 5 - 6 лет | 4 - 4,5 года |
Эпифиз локтевой кости | 7 - 7,5 лет | 6 - 6,5 лет |
Гороховидная кость | 11 - 12 лет | 8,5 - 9 лет |
Помимо окостенения, параллельно взрослению ребенка происходит рост костей в длину и в ширину. Для этого в области метафизов до 25-ти летнего возраста сохраняется пластинка активно делящегося хряща, который обеспечивает рост костей. Впоследствии данные клетки минерализуются и превращаются в полноценную кость. На рентгене зона роста костей характеризуется полоской просветления. Рост ребенка определяется в основном генетически, но он также зависит от многих факторов. На рост костей можно воздействовать гормонально, так и путем физических нагрузок. Доказано, что чем активнее образ жизни детей, тем большее влияние оказывается на зоны роста. И, наоборот, малоактивный образ жизни детей затрудняет рост костей.
Вернуться к началу страницы
Основные методы рентгенологических исследований. Виды, характеристика.
Методы рентгенологического исследования делятся на основные и специальные, частные. К основным методам рентгенологического исследования относятся: рентгенография, рентгеноскопия, электрорентгенография, компьютерная рентгеновская томография.
Рентгеноскопия - просвечивание органов и систем с применением рентгеновских лучей.
Рентгеноскопия- анатомо-функциональный метод, который предоставляет возможность изучения нормальных и патологических процессов и состояний организма в целом, отдельных органов и систем, а также тканей по теневой картине флюоресцирующего экрана.
Преимущества: а) общедоступность; позволяет исследовать больных в различных проекциях и позициях, в силу чего можно выбрать положение, при котором лучше выявляется патологическое тенеобразование; б) возможность изучения функционального состояния ряда внутренних органов: легких, при различных фазах дыхания; пульсацию сердца с крупными сосудами; в) тесное контактирование врача-рентгенолога с больными, что позволяет дополнить рентгенологическое исследование клиническим (пальпация под визуальным контролем, целенаправленный анамнез) и т.д.
Недостатки: большая лучевая нагрузка на больного и обслуживающий персонал; малая пропускная способность за рабочее время врача; ограниченные возможности глаза исследователя в выявлении мелких тенеобразований и тонких структур тканей и т.д.; необходимость работать в затемненном помещении, что ограничивает возможности применения рентгеновых лучей при хирургических операциях, зондировании сосудов и т.д.
Показания к рентгеноскопии ограничены.
Рентгенография - фотосъёмка посредством рентгеновых лучей. При рентгенографии снимаемый объект должен находиться в тесном соприкосновении с кассетой, заряженной плёнкой. Рентгеновы лучи, выходящие из трубки, направляются перпендикулярно на центр плёнки через середину объекта (расстояние между фокусом и кожей больного в обычных условиях работы 60 - 100 см.) Необходимым оснащением для рентгенографии являются кассеты с усиливающими экранами, отсеивающие решетки и специальная рентгеновская пленка. Кассеты делаются из светонепроницаемого материала и по величине соответствуют стандартным размерам выпускаемой рентгеновской пленки ( 13 x18, 18x24, 24x 30, 30x40 и 35x 35 см и др.).
Усиливающие экраны предназначены для увеличения светового эффекта рентгеновых лучей на фотопленку. Они представляют картон, который пропитывается специальным люминофором (вольфрамо-кислый кальций), обладающий флюоресцирующим свойством под влиянием рентгеновых лучей. Использование усиливающих экранов сокращает в значительной степени время экспозиции при рентгенографии.
Для отсеивания мягких лучей первичного потока, который может достигнуть пленки, а также вторичного излучения, используются специальные подвижные решетки. Обработка заснятых пленок проводится в фотолаборатории. Процесс обработки сводится к проявлению, полосканию в воде, закреплению и тщательной промывке плёнки в текучей воде с последующей сушкой. Сушка пленок проводится в сушильных шкафах, что занимает не менее 15 мин или происходит естественным путём, при этом снимок бывает готовым на следующий день. При использовании проявочных машин снимки получают сразу после исследования.
Преимущество: 1) устраняет недостатки Р-скопии; 2) документация.
Недостатки: 1) статика; 2) не отражает функционального многообразия; 3) дороговизна ( серебро ).
Электрорентгенография. Метод получения рентгеновского изображения на полупроводниковых пластинах. Принцип метода: при попадании лучей на высокочувствительную селеновую пластину в ней меняется электрический потенциал. Селеновая пластинка посыпается порошком графита. Отрицательно заряженные частицы порошка притягиваются к тем участкам селенового слоя, в которых сохранились положительные заряды, и не удерживаются в тех местах, которые потеряли заряд под действием рентгеновского излучения. ЭРГ позволят в 2-3 минуты перенести изображение с пластины на бумагу. На одной пластине можно произвести более 1000 снимков.
Преимущество: 1) быстрота; 2) дешевизна.
Недостаток: недостаточно высокая разрешающая способность при исследовании внутренних органов. Метод применяется в основном при исследовании костей и суставов в травмопунктах. В последнее время применение этого метода все более ограничивается.
Компьютерная рентгеновская томография.
Разработка и внедрение в клиническую практику рентгеновской компьютерной томографии (КТ) явились крупнейшим достижением науки и техники. Со времени открытия рентгеновского излучения в конце прошлого века не было в медицине более значительного сообщения, чем разработка КТ. Свидетельством этого является присуждение Нобелевской премии в 1979 г. известным физикам Cormokt ( США) и Hounsfield ( Англия) за создание клинического испытания КТ.
Компьютерная томография позволяет изучить положение, форму, размеры и структуру различных органов, а также их соотношение с другими органами и тканями.
Это фактически осуществление идей великого русского хирурга Н.И.Пирогова: получение в клинических условиях данных о топографии и структуре органов в поперечных срезах. Основой для разработки и создания КТ послужили различные модели математической реконструкции рентгеновского изображения объектов. Успехи, достигнутые с помощью КТ в диагностике различных заболеваний, послужили стимулом быстрого технического совершенствования аппаратов и значительного увеличения их моделей. Если первое поколение КТ имело один детектор, и время для сканирования составляло 5-10 мин, то на томограммах третьего -четвертого поколений при наличии от 512 до1100 детекторов и ЭВМ большой емкости время для получения одного среза уменьшилось до 2-5 с, что практически позволяет исследовать все органы и ткани, включая сердце и сосуды. В настоящее время применяется спиральная КТ, позволяющая проводить продольную реконструкцию изображения, исследовать быстро протекающие процессы (сократительную функцию сердца).
Компьютерная томография основана на принципе создания рентгеновского изображения органов и тканей с помощью ЭВМ. В основе рентгеновского КТ лежит регистрация X - лучей чувствительными дозиметрическими детекторами. Принцип метода заключается в том, что после прохождения лучей через тело пациента они попадают не на экран, а на чувствительные детекторы, в которых возникают электрические импульсы, передающиеся после усиления в ЭВМ, где по специальному алгоритму они реконструируются и создают изображение объекта, который из ЭВМ подаётся на телемонитор. Изображение органов и тканей на КТ, в отличие от традиционных рентгеновских снимков, получается в виде поперечных, наподобие пироговских срезов. Современные установки позволяют получить срезы толщиной от 2 до 8 мм. Рентгеновская трубка и приёмник излучения движутся вокруг тела больного. КТ обладает рядом преимуществ перед обычным рентгенологическим исследованием:
а) прежде всего высокой чувствительностью, что позволяет отдифференцировать отдельные органы и ткани друг от друга по плотности в пределах до 0,5 %; на обычных рентгенограммах этот показатель составляет 10-20% .
б) КТ позволяет получить изображение органов и патологических очагов только в плоскости исследуемого среза, что даёт чёткое изображение без наслоения лежащих выше и ниже образований;
в) КТ даёт возможность получить точную количественную информацию о размерах и плотности отдельных органов, тканей и патологических образований;
г) КТ позволяет судить не только о состоянии изучаемого органа, но и о взаимоотношении патологического процесса с окружающими органами и тканями, например, инвазию опухоли в соседние органы, наличие других патологических изменений;
д) КТ позволяет получить топограммы, т.е. продольное изображение исследуемой области наподобие рентгеновского снимка, путем смещения больного вдоль неподвижной трубки. Топограммы используются для установления протяженности патологического очага и определения количества срезов.
е) планирование лучевой терапии ( составление карт облучения и расчёт доз) .
Данные КТ могут быть использованы для диагностической пункции, она может с успехом применяться не только для выявления патологических изменений, но и для оценки эффективности лечения и, в частности, противоопухолевой терапии, а также определение рецидивов и сопутствующих осложнений.
Диагностика с помощью КТ основана на прямых рентгенологических признаках, т.е. определении точной локализации, формы, размеров отдельных органов и патологического очага и, что особенно важно, на показателях плотности или абсорбции. Показатель абсорбции основан на степени поглощения или ослабления пучка рентгеновского излучения при прохождении через тело человека. Каждая ткань в зависимости от плотности атомной массы по-разному поглощает излучение, поэтому в настоящее время для каждой ткани и органа в норме разработан коэффициент абсорбции (КА) по шкале Хаунсфилда. Согласно этой шкале, КА воды принимают за 0, кости, обладающие наибольшей плотностью - за +1000, воздух, обладающий наименьшей плотностью, - за -1000.
Минимальная величина опухоли или другого патологического очага, определяемого с помощью КТ, колеблется от 0,5 до 1 см при условии, что КА пораженной ткани отличается от такового здоровой на 10 - 15 ед.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе