Виден ли аппендицит на узи брюшной полости
Аппендицит на УЗИ брюшной полости: можно ли определить, симптомы и признаки
Ультразвуковое исследование широко применяется при диагностике заболеваний брюшной полости. Это безболезненный и информативный метод, позволяющий обнаружить патологию, провести дифференциальное диагностирование при заболеваниях со схожей симптоматикой, уточнить диагноз.
Одним из наиболее часто встречающихся патологий у детей и взрослых является воспаление червеобразного отростка (аппендикса), или аппендицит. Рассмотрим, виден ли аппендицит на УЗИ брюшной полости, и целесообразно ли использовать эту диагностическую методику.
Можно ли достоверно увидеть аппендицит на УЗИ
Для диагностики аппендицита используют клинические, лабораторные и инструментальные методы. Опытный врач может поставить диагноз на основе жалоб и осмотра пациента в 50% случаев. В остальных случаях проявления болезни могут быть скрыты, или жалобы пациента напоминают другие патологии.
В таких случаях раньше использовали рентген-диагностику, которая помогала дифференцировать атипичные формы аппендицита. С развитием УЗИ, его стали применять, когда клиническая картина вызывала сомнения и требовалось исключить заболевания со схожей симптоматикой. К ним относятся:
- острый или хронический холецистит;
- разрыв кисты яичника;
- внематочная беременность;
- острый пилонефрит;
- цистит;
- мочекаменная болезнь;
- болезнь Крона;
- инфаркт сальника;
- мезентериальный лимфаденит;
- карциноид и др.
Многие из этих патологий дают четкую картину на УЗИ, и это позволяет исключить воспаление червеобразного отростка. Но можно ли по УЗИ брюшной полости определить, есть ли аппендицит, зависит от нескольких факторов, среди которых следующие:
 расположение слепого отростка;
расположение слепого отростка;- наличие газов в кишечнике;
- толщина подкожного жирового слоя.
Также индивидуальная чувствительность пациента к боли играет роль при обследовании, так как его проводят без подготовки, в слепой кишке в норме есть определенное количество газов и диагност, чтобы улучшить визуализацию использует дозированную компрессию, надавливание датчиком.
Такой прием позволяет вытеснить газы из слепой кишки, ведь они не пропускают ультразвук, тем самым создав акустическое окно для поиска и изучения червеобразного отростка.
Что такое аппендицит, симптоматика острого аппендицита
Заболевание регистрируется у 10% детей старше 5 лет и людей до 40 лет, хотя не исключена возможность развития у пожилых. Червеобразный отросток слепой кишки расположен в области правой подвздошной ямки и воспалительный процесс в нем называют аппендицитом. Заболевание начинается остро, разлитой болью в животе, затем она постепенно принимает очаговый характер и локализуется в правой нижней части живота.
Поскольку отросток может иметь длину от 0,5 до 25 и более сантиметров, располагаться ретроцекально или спускаться в малый таз, в 50% случаев клиническая картина заболевания отличается от классической формы аппендицита. Симптоматика также может быть стертой у детей, беременных, пожилых.
Основные жалобы пациентов, следующие:
 боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;- температура, обычно не превышает 38 градусов Цельсия;
- тошнота и рвота, а также снижение аппетита могут маскировать патологию под инфекционно токсические заболевания;
- диарея, чаще встречается у детей, вместе с температурой является важным прогностическим признаком у малышей, которые не могут точно описать свои жалобы.
Также у пациентов бывает сухость во рту, язык обложен, присутствуют специфические симптомы аппендицита.
Покажет УЗИ аппендицит или нет, и как проводится диагностика
Увидеть аппендицит на УЗИ брюшной полости можно не всегда, особенно если он имеет ретроцекальное расположение. Поиски ведут от илеоцекального угла, откуда отходит. Несмотря на то что его размеры могут сильно варьировать, диаметр органа не должен превышать 6 мм, а толщина стенок не более 3 мм. Именно увеличение диаметра и толщины стенок является первым признаком воспаления.
Выпот можно обнаружить и в брюшной полости, например, в Дугласовом пространстве у женщин. Окружающие отросток ткани становятся гиперэхогенными, более плотными. Это связано с инфильтрацией их лейкоцитами и макрофагами.
В дальнейшем при развитии заболевания возможна перфорация стенки червеобразного отростка и выход содержимого в брюшную полость, с образованием гнойных полостей. На УЗИ можно увидеть прерывистость стенки и гипоэхогенное образование рядом с отростком.
На ранней стадии развития заболевания, информативно проведение дуплексного сканирования, которое показывает усиление кровотока в органе. Также у женщин используют трансвагинальное УЗИ, для обнаружения аппендицита с атипичным низким расположением.
Полезное видео
По каким симптомам распознать аппендицит озвучено в этом видео.
Преимущества и недостатки метода
УЗИ брюшной полости для диагностики аппендицита имеет следующие преимущества:
 безопасность;
безопасность;- простота проведения;
- дешевизна;
- не инвазивность;
- высокая информативность.
Особенности процедуры в детском возрасте
При диагностике аппендицита у детей, УЗИ брюшной полости используют наиболее часто, так как в детском возрасте заболевание протекает нетипично, да и ребенок не всегда может объяснить, что его беспокоит, где локализуется боль. Червеобразный отросток участвует в формировании иммунитета, поэтому удаление аппендицита у детей должно проводиться только после уточнения диагноза с помощью УЗИ.
УЗИ брюшной полости в большинстве случаев показывает такое заболевание, как аппендицит, поэтому его используют для первичной и дифференциальной диагностики. Для проведения обследования специальной подготовки не требуется. Его проводят трансабдоминально, реже трансвагинально. УЗИ простая, недорогая и информативная методика, используемая при диагностике аппендицита.
Можно достоверно увидеть аппендицит на узи?
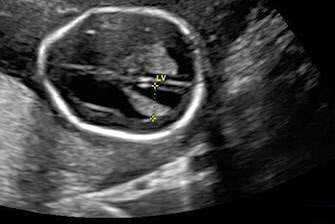
Многих интересует вопрос, можно ли увидеть аппендицит на УЗИ. Ультразвуковое исследование органов брюшной полости — несложная процедура, она помогает оценить состояние органов брюшной полости, выявить патологические изменения в них при различных заболеваниях. Но воспаление аппендикса современная аппаратура обнаруживает лишь в 50% случаев. В других случаях медики должны ориентироваться на клиническую картину и данные других диагностических методов. Главное достоинство ультразвука — возможность исключить или подтвердить другие заболевания органов брюшной полости и малого таза, которые имеют схожие с аппендицитом клинические проявления и особенности (рис. 1).
Рисунок 1. УЗИ органов брюшной полости.
Симптоматика острого аппендицита
Острый аппендицит — одна из самых распространенных болезней органов брюшной полости, которую невозможно вылечить без вмешательства хирурга. Если наблюдается классический приступ, то возможность ошибиться при диагностике крайне мала. После обследования пациента по специфической картине симптомов и результатов анализа крови хирург почти наверняка сможет определить аппендицит.
Болезнь характеризуется неожиданным началом. Сначала боль ощущается пациентом в эпигастральной или параумбиликальной области, болезненные ощущения могут быть нелокализованного характера (боль по всему животу). Позже они переходят в правую подвздошную область — симптом «перемещения». Иногда болезненные ощущения сразу локализуются в правой подвздошной области. Пациент жалуется на постоянную боль интенсивного характера. Она не передается в области тела, расположенные на расстоянии от источника патологии. При движениях, кашле, изменении положения тела в постели болезненные ощущения усиливаются.
Рисунок 2. Схема воспаленного аппендикса.
Классическую картину острого аппендицита дополняет отсутствие аппетита. Наблюдаются тошнота, одно — или двукратная рвота, бывает запор, тяжело отходят газы. Температура тела не превышает 38 ° С. При появлении осложнений возникает озноб. Пульс немного учащается. При деструкции отростка или начале перитонита появляется учащенное сердцебиение, температура тела поднимается выше 38 ° С. Анализ крови показывает рост общего числа нейтрофилов. СОЭ увеличивается.
Но иногда болезнь проявляется атипично. И тогда врач не может наверняка диагностировать патологию. Атипичные симптомы бывают у определенных категорий пациентов, в их числе пожилые люди, беременные женщины и совсем маленькие дети. В таких случаях необходимо использовать дополнительные методы обследования. В наших больницах самый доступных из них — это ультразвуковое исследование. Его преимуществами являются следующие особенности:
Недостатком является зависимость от квалификации врача. Точность постановки диагноза напрямую зависит от опытности хирурга.
Техника выполнения ультразвукового исследования брюшной полости
Рисунок 3. Отложения калового камня.
Обычно УЗИ проводится без предварительной подготовки пациента (клизмы или ожидания, пока принятая пища усвоится). Больной лежит на спине, показывает или самостоятельно ставит датчик на то место, где боль ощущается сильнее всего. Потом врач потихоньку начинает дозированную компрессию. Он понемногу нажимает все сильнее, и расстояние между датчиком и отростком уменьшается до 0,5-3 см. Слепая кишка опустошается и сокращается. При этом датчик визуализирует аппендикс, и на экране видно структуру органа. Женщин иногда обследуют трансвагинально. В спорных случаях обследование повторяют. Перед этим опустошают мочевой пузырь или выполняют процедуру после получасового перерыва. Если больной не в состоянии самостоятельно определить самую болезненную точку (боль выражена незначительно или отросток расположен аномально), осуществляют поиск местоположения аппендикса. Он может быть:
Самое сложное найти отросток за слепой кишкой. Если она уменьшилась при предварительном обследовании, то результаты получить гораздо проще. От варианта расположения отростка зависит путь распространения гнойного содержимого при остром воспалительном процессе в случае прорыва. Это видно на рисунке (рис. 2).
Показатели патологии в отростке, что оказываются на УЗИ брюшной области
Бывают разные патологии отростка, поэтому сначала детально рассматривают вариант нормы, а потом пробитого и воспаленного аппендикса.
Отличия здорового аппендикса, которые покажет УЗИ:
Прорыв и воспаленный аппендикс
При прободненном:
Воспаленный аппендикс:
Иногда бывает сложно выявить острую патологию брюшной полости у людей, страдающих ожирением, у беременных женщин. Лишнее газообразование также вредит хорошей визуализации органов, при этом затрудняется диагностика. Поэтому, если обследование плановое, пациенту за сутки нужно исключить из рациона газообразующие продукты.
Причины развития аппендицита
Причины возникновения острого аппендицита сложные, врачам они малопонятны и полностью не исследованы. Предполагается, что внутри аппендикса есть своя микрофлора. В нормальных условиях эти бактерии не могут проникнуть через слизистую и лимфоидную ткань. Они не вредят организму.
Факторы, способствующие снижению иммунитета, увеличение активности микрофлоры отростка и развитию острого аппендицита, могут быть разные. К ним относят:
профилактика заболевания
Профилактика аппендицита заключается в правильном питании, своевременном лечении инфекционных и воспалительных заболеваний. Необходимо добавить в свой рацион большое количество клетчатки.
Регулярное употребление кисломолочных продуктов способствует развитию полезной микрофлоры кишечника и снижает риск появления воспалительных процессов. Следует пить большое количество чистой негазированной воды. Нужно контролировать кишечные расстройства. Все это в совокупности уменьшит вероятность развития аппендицита.
УЗИ при аппендиците: можно ли на УЗИ увидеть аппендицит
Можно ли определить аппендицит по УЗИ, будет известно только после проведения ультразвукового сканирования. Такая диагностика применяется в медицинской практике для определения наличия воспаления червеобразного отростка, но 100%-ной точности она не дает. Всегда присутствует вероятность погрешности.
УЗИ может показать причину, по которой произошло воспаление или перфорация червячного отростка.
Достоинства и недостатки
Многие заболевания брюшной полости имеют схожую симптоматику. Поэтому не всегда боль внизу живота с правой стороны является признаком аппендицита. С помощью УЗИ можно увидеть и другие патологические процессы, которые пациент может спутать с воспалением червеобразного отростка. Такая диагностика подходит всем пациентам, независимо от их возраста.
Несмотря на то, что все же существует погрешность в данном исследовании, определить воспаленный аппендицит на УЗИ удается практически в 90% случаях. К другим преимуществам ультразвуковой методики относят следующие:
- отсутствие вредного облучения;
- отсутствие необходимости в специальной подготовке;
- УЗИ покажет достоверный результат независимо от приема пищи;
- быструю диагностику;
- возможность обнаружения других патологий;
- отсутствие оперативного вмешательства.
Как и у любой другой процедуры, у ультразвукового сканирования есть несколько своих недостатков:
- Визуализация органа на мониторе не всегда возможна, если пациент имеет избыточный вес.
- Большое скопление газов в кишечнике может помешать получить качественную картинку. В таком случае потребуется предпринять меры по устранению данной проблемы.
Многое зависит от специалиста, который проводит УЗИ. У врача должны быть определенные навыки, чтобы заметить наличие патологии.
Процедура исследования
УЗИ при аппендиците назначают не всем пациентам. Как правило, диагностика необходима при наличии слабо выраженной симптоматики или нестандартном течении болезни. Актуален данный метод сканирования для маленьких детей, которые не способны четко сформулировать свои ощущения.
У взрослых и детей процедура исследования проводится одинаково. Женщинам при нестандартном расположении органа проводят трансвагинальное сканирование, если не удается получить всю необходимую информацию стандартным способом, т.е. через брюшную стенку. Также на УЗИ аппендицит плохо может просматриваться во время беременности. К трансвагинальному исследованию могут прибегать, когда есть сомнения между воспалением червячного отростка и другими заболеваниями мочеполовой системы, а также внематочной беременности.
Для постановки диагноза пациента укладывают на спину. На живот наносят специальный гель, который обеспечивает лучший контакт между датчиком и кожей исследуемого. Сонолог (врач, который проводит УЗИ) прижимает сканер к животу и всю информацию об органах, которые находятся под аппаратом, получает на экран монитора. Изначально определяется месторасположение слепой кишки, а затем состояние аппендикса и других органов, которые располагаются рядом.
Результаты осмотра
Если в процессе исследования диагностика обнаружила утолщение стенок аппендикса более чем на 3 мм, то можно сделать первое предположение о том, что в данном органе протекает воспалительный процесс. Когда аппарат показывает, что диаметр органа превышает 7 мм, то это тоже патология.
О воспалении аппендицита свидетельствует и повышенная эхогенность жировой ткани.
Перфорацию органа на УЗИ тоже видно:
- структура червячного отростка становится слоистой;
- наличие свободной жидкости в аппендиксе и брюшной полости;
- стенки отростка имеют неодинаковую толщину;
- воспаление сальников;
- наличие абсцессов.
Приступ аппендицита может сопровождаться воспалением нескольких органов, которые располагаются рядом. Если не провести исследование и не назначить лечение, осложнением станет аппендикулярный перитонит, т.е. воспаление брюшины.
Если во время диагностики было диагностировано воспаление червячного отростка или его разрыв, то пациенту назначается экстренная операция. С аппендиксом пытаться бороться медикаментозно нельзя. При несвоевременном оказании врачебной помощи не исключается вариант летального исхода.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе