В мазке лейкоциты перед родами
Плохой мазок перед родами
Автор статьи — Созинова А.В. практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
В период беременности у женщины неоднократно берутся мазки на микрофлору урогенитального тракта, так как любой воспалительный процесс может сказаться на вынашивании плода.
Исследование микрофлоры урогенитального тракта проводится посредством изучения мазков, которые берутся из трех мест: цервикальный канал, слизистая влагалища и уретра.
Частота забора мазков
Согласно приказу Минздрава РФ от 17.01.14 г. мазки на микрофлору урогенитального тракта сдаются трижды:
- первый раз при постановке женщины на учет (как правило, в 1 триместре);
- второй раз перед уходом в декретный отпуск (в 30 недель);
- в третий раз перед родами, в конце 3 триместра (в 36 недель).
Дополнительное взятие мазков осуществляется по показаниям:
- жалобы беременной на бели, зуд и жжение;
- контроль проведенного лечения подтвержденного лабораторными анализами вульвовагинита;
- угроза прерывания беременности или преждевременных родов ;
- многоводие и маловодие ;
- невынашивание и замершая беременность в анамнезе;
- истмико-цервикальная недостаточность ;
- внутриутробная инфекция плода;
- хориоамнионит.
В некоторых случаях назначается ПЦР-диагностика по мазку для выявления инфекций, передающихся половым путем (хламидиоз, уреаплазмоз, цитомегаловирусная и прочие).
Цель исследования микрофлоры половых путей
Наружные половые органы, влагалище и шейка матки женщины являются родовыми путями, по которым проходит плод. В случае обнаружения в мазках воспалительного процесса возникает риск инфицирования ребенка во время родов, заселение кожи и кишечника патологической микрофлорой и развития кишечных, кожных и дыхательных заболеваний.
При неблагоприятных результатах мазка в 1-2 триместрах беременности высока вероятность инфицирования плодных оболочек и вод (патогенная микрофлора через цервикальный канал легко проникает в полость матки), поражения плаценты/хориона и внутриутробной инфекции плода. Вследствие чего беременность может закончиться спонтанным выкидышем, преждевременными родами или нарушится механизм образования вод (мало- и многоводие) и/или развитие плода (фетоплацентарная недостаточность и внутриутробная задержка развития).
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
«Плохой» мазок в третьем триместре беременности опасен инфицированием плодных оболочек и преждевременным их разрывом, что ведет к преждевременным родам, а также к инфицированию плода. Кроме того, кольпит в последнем триместре беременности разрыхляет родовые пути, они отекают и легко травмируются, что приводит в родах к многочисленным разрывам промежности, влагалища и шейки матки .
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
Исследование мазков урогенитального тракта при беременности позволяет выявить:
Оценка и расшифровка результатов мазка
Показатели анализа мазка (во влагалище, шейке матки и уретре):
1. Лейкоциты. Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5. Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в «беременном» мазке сопровождается одним из перечисленных выше заболеваний. Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой). Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь. Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки. Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки. Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида). Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады. В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод. Лечение зависит от выделенного возбудителя и протекает в 2 этапа. Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.
Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
сдайте посев, станет понятно почему лейкоциты, и примите с врачом решение, нужно ли то, что есть, лечить.
в посеве высеивается кишечная палочка (хотя в анализе кала ее нет). Она вроде как тоже лечится антибиотиками, но я лечила уже, мне не помогает. А кроме нее, больше ничего и нет. Моя гинеколог тупо назначает мне то одни свечи, то другие, а результата нет. В итоге, к родам так и подойду с плохим мазком. Я к тому, что при каких условиях могут направить в обсервацию?
в обсервацию — не могут. мне на консультации в 1 РД сказали даже терженан не ставить, вообще ничего не делать, хотя моя гинеколог советовала перед родами, на всякий случай.
в посеве высеивается кишечная палочка (хотя в анализе кала ее нет). Она вроде как тоже лечится антибиотиками, но я лечила уже, мне не помогает. А кроме нее, больше ничего и нет. ?
стрептококк В. и чувствительность к а/б делали, и назначали те,к которым есть чувствительность? (у меня такая ситуация, уже один курс а/б без результата)
в обсервацию — не могут. мне на консультации в 1 РД сказали даже терженан не ставить, вообще ничего не делать, хотя моя гинеколог советовала перед родами, на всякий случай.
спасибо! успокоили:) я тоже в 1 планирую
стрептококк В. и чувствительность к а/б делали, и назначали те,к которым есть чувствительность? (у меня такая ситуация, уже один курс а/б без результата)
не, не стептококк, а кишечная палочка (Escherichia coli). Но суть та же — это кишечная флора. Лечила теми антибиотиками, к которому она чувствительна (т.е. посев сдавала с чувствительностью). Результата нет. Читала в инете, что антибиотиками еще хуже можно сделать. Но врач из ЖК вообще не знает как ее лечить, кроме как антибиотиками. Вообще, это не относится к ЗППП, как врач говорит, это моя флора такая. Но я переживаю как бы во время родов она в матку не забралась и не вызвала эндометрит((
спасибо! успокоили:) я тоже в 1 планирую
не, не стептококк, а кишечная палочка (Escherichia coli). Но суть та же — это кишечная флора. Лечила теми антибиотиками, к которому она чувствительна (т.е. посев сдавала с чувствительностью). Результата нет. Читала в инете, что антибиотиками еще хуже можно сделать. Но врач из ЖК вообще не знает как ее лечить, кроме как антибиотиками. Вообще, это не относится к ЗППП, как врач говорит, это моя флора такая. Но я переживаю как бы во время родов она в матку не забралась и не вызвала эндометрит((
Она еще может в мочевой канал забраться, а оттуда к почкам, так что будьте бдительны. У меня в свое время пиелонефрит был именно от этой палочки.
не, не стептококк, а кишечная палочка (Escherichia coli). Но суть та же — это кишечная флора. Лечила теми антибиотиками, к которому она чувствительна (т.е. посев сдавала с чувствительностью). Результата нет. Читала в инете, что антибиотиками еще хуже можно сделать. Но врач из ЖК вообще не знает как ее лечить, кроме как антибиотиками. Вообще, это не относится к ЗППП, как врач говорит, это моя флора такая. Но я переживаю как бы во время родов она в матку не забралась и не вызвала эндометрит((
ох, это палочка плохая. У меня у ребенка была, причем долго почему-то не могли ее высеять, видимо не в ту лабу сдавали. конечно, ребенок с ней не родился, а подцепил, как и где — Бог весть. Так я хочу сказать, у меня от одного этого названия мурашки по коже, сколько мы от нее натерпелись — он и не ел совершенно, не набирал в весе, стул был ужасающий, аллергия кромешная и на все:001::001::001: Пролечили (а/б только помогли, фаги помогли только временно) — многие вещи стали налаживаться, но довольно медленно — так долго он был ее носителем. Так что приложите все силы, чтоб от нее избавиться, особенно если она гемолитическая.
Конечно, Ваша флора не обязательно передастся ребенку, но береженого Бог бережет.
Девчонки, у меня мазок плохой, лейкоцитов много. Никакое лечение не помогает. Кто знает, как на это посмотрят в роддоме? У кого-нибудь было что-то подобное?
Если нет патологии в мазке (на бак. посевы), то на одни лейкоциты в род доме не смотрят. По статистике у 90% беременных повышены лейкоциты. Все акушер-гинекологи об этом знают. Не психуйте
у меня перед родами, недели в 37-38 нашли лейкоциты в мазке. никак не изучали. поставили просто кольпит. ну и свечи Тержинан для санации. Я повставляла немного — поняла, что мне они как-то не очень (дискомфорт вызывали) и перестала.
одила в 39 недель на семейных родах. про мазки ничего не сказали.
у меня перед родами, недели в 37-38 нашли лейкоциты в мазке. никак не изучали. поставили просто кольпит. ну и свечи Тержинан для санации. Я повставляла немного — поняла, что мне они как-то не очень (дискомфорт вызывали) и перестала.
одила в 39 недель на семейных родах. про мазки ничего не сказали.
а Вы помните, сколько было лейкоцитов? у меня последний раз оказалось 20-30 (хотя судя по выделениям, я думала, что будет сплошь). И Г сказала, что это нормально для беременных. Вот я вроде и успокоилась:)
vBulletin® v3.8.7, Copyright ©2000-2017, Jelsoft Enterprises Ltd.
Мазок на флору перед родами – нормы и отклонения
При посещении гинеколога каждая женщина сдает мазок на исследование микрофлоры во влагалище. Этот анализ дает возможность диагностировать воспаление и инфекционные заболевания в половых органах. Мазок с влагалища берут при подозрении на наличие гинекологических заболеваний, прохождении планового медосмотра или оформлении медицинской книжки при трудоустройстве, а также во время планирования беременности и вынашивания ребенка. Во время беременности мазок берется несколько раз вплоть до родов. Поэтому знать нормальные показатели мазка и его отклонения должна каждая представительница слабого пола. О том, какие показатели мазка считаются нормальными перед родами, расскажет данная статья.
Как берут мазок с влагалища?
Для взятия мазка на исследование женщина не должна проходить специальную подготовку. Если утром предстоит процедура сдачи мазка, то женщине достаточно вечером подмыться. Однако спринцевать влагалище не рекомендуется, так как это частично вымывает микрофлору и искажает результаты исследования. Выбирать время для сдачи мазка необходимо вне менструации, так во время месячных забор биоматериала затруднен.
Гинеколог берет мазок до того, как проводит влагалищный осмотр. Забор биоматерила происходит с помощью специального шпателя либо ватного тампона. Само собой разумеется, шпатель или ватный тампон должен быть стерильным. Если необходимо провести исследование бак посева с шейки матки, то понадобятся щеточка и специальные зеркала. В этом случае врачу необходимо быть особо аккуратным, так как, извлекая щеточку, нельзя ею дотрагиваться до влагалищных стенок.

Процесс исследования мазка
Когда биоматериал собран, его помещают в пробирку, в которой содержится питательная среда для бак посева. Также мазок может наноситься на предметное стекло для проведения исследования (бактериоскопии).
Суть процедуры исследования состоит в том, что забранную жидкость наносят на два предметных стекла. Когда жидкость полностью высыхает, то одно стекло окрашивается метиленовым синим, а второе – по Граму. Это позволяет определить наличие большего спектра микроорганизмов разных видов. По мере надобности анализ может проводить с помощью ПЦР или определяется чувствительность на разные антибиотики.
В некоторых случаях назначается повторный забор биоматериала и его исследование. Это проводится, если результаты исследования не соответствуют клинической картине заболевания или врач ставит их под сомнение. Повторное исследование мазка проводится в другое время относительно менструального цикла. Благодаря этому исключается влияние менструации на результаты исследования и делает их максимально точными.

У беременных исследование мазка проводится довольно часто, начиная с момента зачатия и вплоть до того рождения ребенка. Такие анализы биоматериала из влагалища позволяют врачу исключить негативное влияние на плод.
Нормальные показатели микрофлоры влагалища
Женские половые пути постоянно взаимодействуют с внешней средой. Поэтому они нуждаются в надежной защите от попадания инфекции и вредных микроорганизмов. Некоторые из них выводятся оттоком мочи и слизи, такие микроорганизмы называются транзиторными. Микроорганизмы, которые могут прикрепиться к стенкам влагалища и размножаться в таких условиях, составляют микрофлору женщины.
В женских половых каналах находится большое количество микроорганизмов разных классов. Стоит отметить, они не только соседствуют, но и постоянно взаимодействуют друг с другом, при этом образуя единую систему. В процессе жизнедеятельности микроорганизмы конкурируют между собой, также между ними могут быть нейтральными, синергическими отношения или взаимоотношения по типу комменсализма. Если из микрофлоры выпадает один из видов организмов или появляется новый тип микроорганизмов, то это приводит к тому, что работа всей системы нарушается, и возникают патологические процессы.
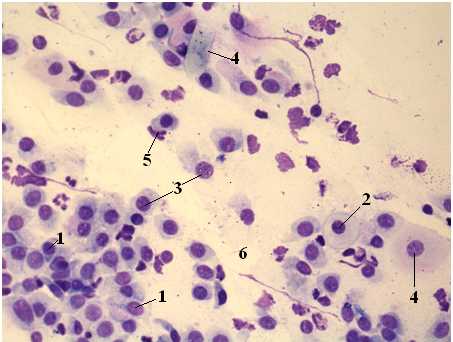
Женские половые пути содержат 0,1-10 млн микроорганизмов на 1 мл влагалищной жидкости. Более 90% всех микроорганизмов составляют факультативные лактобациллы. Во время беременности или перед месячными их количество существенно возрастает. В период климакса их процентное соотношение существенно снижается. У девочек влагалищная микрофлора не сформирована до конца, поэтому количество факультативных лактобацилл не высокое. Это связано с работой эстрогенов, которые повышают уровень гликогена на стенках половых каналов. Гликоген является незаменимым продуктом питания для лактобацилл.
Лактобактерии перерабатывают гликоген на молочную кислоту, которая поддерживает уровень кислоты внутри влагалища. Если уровень кислоты падает, то снижается защита женских половых путей. 10 процентов микрофлоры составляют бифидобактерии, бактероиды, эпидермальный стафилококк, грибки родов кандида и микоплазма, коринебактерии и др. Количество анаэробных микроорганизмов должны быть в 10 раз меньше, чем аэробных. Помимо полезных лактобацилл в микрофлоре влагалища присутствуют условно-патогенные микроорганизмы и сапрофиты. Если их количество находится в пределах нормы, то это не приносит женщине вреда. Однако при увеличении их количественного соотношения начинаются проблемы с женским здоровьем.
Влагалищная микрофлора во время беременности
В период вынашивания ребенка количество эпителия во влагалище возрастает, что приводит к накоплению гликогена. Это в свою очередь увеличивает уровень молочной кислоты. За месяцы беременности количество лактобактерий возрастает примерно в 10 раз. Это обеспечивает надежную защиту малыша от негативного воздействия патогенных микроорганизмов во время его рождения.
Микрофлора беременной женщины содержит 10 8 – 10 9 бактерий на 1 мл влагалищной жидкости, также в ней присутствует до 12 видов различных микроорганизмов. Преобладающее количество всех микроорганизмов составляют палочки Дедерлейна (до 95% всех микроорганизмов), которые представляют собой прямые либо согнутые палочки, которые соединены в цепочку или расположены сами по себе. Также в мазке беременной должны присутствовать коагулазонегативные стафилококки, бифидобактерии, превотеллы, дрожжеподобные грибки, которые должны быть в небольшом количестве. Если создаются благоприятные условия для их размножения (снижается иммунная защита организма, длительные стрессовые ситуации и др.), то возникает молочница, которая характеризуется появлением творожистых выделений, чувством жжения и зуда.
Сроки проведения исследования мазка у беременных
Всех беременных женщин интересует вопрос, на какой неделе надо делать мазок перед родами? Если беременность протекает нормально, то влагалищная жидкость исследуется три раза:
• при постановке на учет в женской консультации;
• в срок 30 недель;

Но если есть угроза выкидыша, наблюдаются многоводие, внутриутробное развитие инфекции и другие патологические процессы, то частоту и сроки проведения исследования влагалищной жидкости определяет врач.
Оценка результатов мазка
Оценка результатов исследования осуществляется на основе бактериоскопии или проведенного бактериального посева. Современная медицина использует и первый, и второй метод исследования мазка беременной женщины. Однако стоит знать, что бак посев позволяет получить максимально точные результаты, а бактериоскопия дает анализ в минимально краткие сроки. Учитывая эти нюансы, гинекологи изначально рассматривают результаты исследования влагалищной жидкости под микроскопом. Когда готовы результаты бак посева (зачастую это занимает 7-10 дней) его сравнивают с микроскопией и по мере надобности вносят корректировку в поставленный диагноз и терапию.
При расшифровке результатов исследования полученные показатели микрофлоры сравниваются с нормой, после чего выявляется наличие патологических микроорганизмов, которых при нормальных условиях не должно быть.
Условные степени чистоты
Гинекологи различают следующие степени чистоты половых каналов беременной женщины, обусловленные обнаруженными микроорганизмами:
1. первая степень – микрофлору составляют только лактобактерии;
2. вторая степень – бактериоскопия выявила лактобациллы и некоторые сапрофиты, зачастую это диплококки;
3. третья степень – содержание лактобацилл в микрофлоре очень низкое, а большую часть составляют разнообразные кокки, например, гонококки;
4. четвертая – лактобактерии практически отсутствуют, а микрофлору составляют патологические микроорганизмы.
При оценке анализа вагинальной жидкости учитывают не только данную классификацию, но и уровень pH в ней (в норме pH 3.8 – 4.5), а также количество лейкоцитов в мазке перед родами. Проанализировав вышеперечисленное, гинекологи ставят один из диагнозов:
• норма – у женщины первая степень чистоты половых путей;
• бессимптомное носительство – количество выявленных в бак посеве патогенных микроорганизмов слегка превышает нормальные показатели. Однако зачастую такой диагноз является предвестником серьезных проблем со здоровьем;
• бактериальный вагиноз – в анализе мазка видно значительное отклонение количества сапрофитов от нормы;
• вагинит – четвертая (в редких случаях третья) степень чистоты половых путей женщины.
Патологические изменения в составе микрофлоры
При низком содержании или отсутствии плоского эпителия увеличивается количество эстрогенов, что свидетельствует о воспалительном процессе в половых органах. Также на наличие воспаления указывает выросшее число лейкоцитов.Если количество трихомонад, гонококков, дрожжеподобных грибков превышает более 10 4 КОЕ/мл, то это является признаком развития того или иного заболевания.
Любое патологическое изменение в микрофлоре беременной требует срочного вмешательства лечащего врача, который назначит дополнительные обследования и лечение.
Причины, вызывающие патологические изменения в микрофлоре
Слаженность работы органов мочеполовой системы беременной женщины отображается в анализе мазка. При развитии патологических процессов показатели анализа влагалищной жидкости будут отличаться от нормы.
Чаще всего плохой мазок перед родами обусловлен следующими причинами:
• снижение иммунной защиты организма;
• недостаточное количество эстрогена;
• сексуальные контакты на поздних сроках беременности.
Анализ мазка на флору представляет собой способ получения достоверной информации о состоянии здоровья будущей матери и ребенка. Он поможет выявить инфекцию в половых путях или убедиться в ее отсутствии. Также анализ вагинальной жидкости показывает патологические изменения в микробиоценозе. Максимально достоверные результаты мазок дает при исследовании бак посева, но так как это длительный процесс, то предварительно проводится бактериоскопия данного биоматериала. Такое исследование позволяет получить предварительную оценку содержания микрофлоры.
Источники: http://www.diagnos.ru/procedures/analysis/mazok-berem, http://2009-2012.littleone.ru/archive/index.php/t-3733361.html, http://birth-info.ru/346/pregnancy-Mazok-na-floru-pered-rodami—normy-i-otkloneniya/
Нормы лейкоцитов в мазке при беременности и правила сдачи анализа.
 Во время беременности будущим матерям приходится сдавать большое количество разных анализов. Они показаны для определения заболеваний на ранних стадиях, чтобы они не смогли оказать никакого воздействия на малыша.
Во время беременности будущим матерям приходится сдавать большое количество разных анализов. Они показаны для определения заболеваний на ранних стадиях, чтобы они не смогли оказать никакого воздействия на малыша.
Одним из наиболее часто сдаваемых анализов является анализ на флору. С его помощью определяют наличие в организме инфекций или заболеваний. Основной показатель для этого— концентрация лейкоцитов. Поэтому важно знать каковы нормальные показатели для здорового организма.
Норма лейкоцитов
 Нормальные показатели уровня лейкоцитов в мазке при беременности варьируются от 0 до 30 единиц в поле зрения. При мазке из влагалища, этот показатель варьируется от 0 до 15 единиц в поле зрения. При мазке из шейки матки показатель варьируется от 0 до 30 единиц в поле зрения. И при заборе мазка из уретры, количество лейкоцитов в поле зрения не должно превышать 5.
Нормальные показатели уровня лейкоцитов в мазке при беременности варьируются от 0 до 30 единиц в поле зрения. При мазке из влагалища, этот показатель варьируется от 0 до 15 единиц в поле зрения. При мазке из шейки матки показатель варьируется от 0 до 30 единиц в поле зрения. И при заборе мазка из уретры, количество лейкоцитов в поле зрения не должно превышать 5.
Если показатели нормальные при проведении первого мазка до 12 недель, то второй назначают только при сроке в 30 недель либо же при повторном обращении к врачу с жалобами на состояние микрофлоры влагалища.
Также назначается мазок непосредственно перед родами в 36 недель.
Если уровень концентрации лейкоцитов в мазке высок, то причин у этого явления может быть несколько:
- кандидоз (молочница);
- вагиноз;
- кольпит;
- эндометрит;
- уретит;
- цервицит;
- наличие новообразований;
- андексит;
- инфекции.
При этом выявить каким именно заболеванием страдает женщина только на основании результатов мазка не получится. Для этого необходимо дополнительно провести ряд анализов, на основании которых и будет поставлен диагноз.
Таблица нормы по неделям беременности
На основании таблицы, приведенной ниже можно примерно оценить вероятность заболевания на основании результатов мазка.
| Недели беременности | Количество лейкоцитов во влагалище | Количество лейкоцитов в шейке матки | Количество лейкоцитов в уретре |
| 1–13 | до 10 в поле зрения | до 25 в поле зрения | до 3 в поле зрения |
| 14–26 | до 10 в поле зрения | до 25 в поле зрения | до 3 в поле зрения |
| 27–39 | до 15 в поле зрения | до 30 в поле зрения | до 5 в поле зрения |
Результаты анализов можно получить в течение трех дней, некоторые лаборатории предлагают выдачу результатов уже в день осуществления мазка.
У здоровой женщины концентрация кровяных телец в мазке небольшая. В идеале — их не должно быть вовсе, но это наблюдается редко. Чаще всего в мазке можно обнаружить до 5–10 лейкоцитов, если показатель выше 15 — это повод для серьезного беспокойства.
У беременных женщин несколько меняется микрофлора влагалища. Она становится питательной и приятной средой для возникновения разного рода инфекций. Поэтому будущей матери очень важно следить за интимной гигиеной.
2 триместр
Мазок на микрофлору берется в 12 недель беременности, то есть при постановке женщины на учет. Далее, во втором триместре, обычно не назначается проведение анализа, поскольку риск возникновения инфекционных заболеваний в это время минимален. Назначается данный анализ только в случае, если женщина нехорошо себя чувствует, то есть ощущает такие симптомы, как:
- боли и жжения внизу живота;
- зуд во влагалище;
- боли и жжения при мочеиспускании;
- вагинальные выделения с неприятным запахом или необычного цвета.
Мазок на микрофлору крайне важен, поскольку именно влагалищные инфекции чаще всего становятся причинами невынашивания ребенка и прерывания беременности на поздних сроках.
При этом даже если плод сохраняется, то высок риск подвергания его инфицированию.
3 триместр
 В последнем триместре у беременной женщины повышается вероятность развития инфекций влагалища. В это время высок риск потерять ребенка при заражении инфекциями разного рода. Поэтому молодой матери необходимо внимательно следить за состоянием здоровья и своевременно обращаться к лечащему врачу.
В последнем триместре у беременной женщины повышается вероятность развития инфекций влагалища. В это время высок риск потерять ребенка при заражении инфекциями разного рода. Поэтому молодой матери необходимо внимательно следить за состоянием здоровья и своевременно обращаться к лечащему врачу.
Мазок в 3 триместре проводится дважды: в 30 и 36 недель. На основании данных, поученных в результате анализа женщине может назначаться необходимое лечение при обнаружении в анализах избыточного числа лейкоцитов.
Стоит учитывать, что также лейкоциты могут появиться и при заболеваниях мочеполовой системы. Для того чтобы точно выявить причину данной проблемы, врач назначает дополнительные анализы, которые следует сдать как можно раньше.
Как правильно подготовиться к анализу?
Мазок на лейкоциты проводится обычно два-три раза в течение беременности. Он позволяет выявить нарушения микрофлоры влагалища у женщины во время беременности, поэтому важно сдавать его после проведения основных гигиенических процедур, чтобы снизить вероятность загрязнения мазка.
Только чистый мазок позволит точно выявить возможные патологии в организме будущей матери. Кроме того, перед сдачей мазка женщине нужно воздержаться от занятий сексом за 2 дня до анализа.
Также за несколько дней до прохождения врача не следует использовать различные щелочные средства для интимной гигиены, а также применять свечи, таблетки, мази, крема для области влагалища. Также непосредственно перед процедурой лучше не посещать уборную за два часа. Но, и с наполненным мочевым пузырем не стоит идти на анализ.
При обнаружении значительного количества лейкоцитов в вагинальном мазке, необходимо срочное лечение. Допускается использование некоторых антибиотиков. Перед назначением лечения врач назначает проведение дополнительных анализов и бак посева. Также проводятся тесты на определение индивидуальной чувствительности к разного рода препаратам.
Разумеется, лечение не всегда назначается агрессивное. Оно зависит от типа инфекционного заболевания, а также стадии его развития. В любом случае пройти анализ на мазок из влагалища необходимо, чтобы избежать проблем со здоровьем у ребенка, таки у самой женщины.
загрузка...
Лейкоциты в мазке при беременности: норма и опасность повышения
 Увеличение числа лейкоцитов, так называемый лейкоцитоз, может служить признаком серьезных неполадок со здоровьем. Ранняя диагностика лейкоцитоза дает возможность вовремя начать терапию и предупредить неблагоприятные последствия заболевания. А мазок на флору представляет собой наиболее быстрый и надежный способ исследования для получения полной картины о состоянии здоровья будущей матери.
Увеличение числа лейкоцитов, так называемый лейкоцитоз, может служить признаком серьезных неполадок со здоровьем. Ранняя диагностика лейкоцитоза дает возможность вовремя начать терапию и предупредить неблагоприятные последствия заболевания. А мазок на флору представляет собой наиболее быстрый и надежный способ исследования для получения полной картины о состоянии здоровья будущей матери.
Лейкоциты в мазке при беременности: знакомство с важными помощниками
Лейкоциты служат надежными помощниками для ожидающей малыша женщины. Эти кровяные микротельца помогают будущей матери быстро избавиться от недугов половой системы и их возможных осложнений.
Белые кровяные клетки — лейкоциты — считаются важными защитниками человеческого организма. Именно эта неоднородная группа мельчайших клеток сопротивляется различным болезнетворным микроорганизмам (вирусам, бактериям и паразитам). Если состояние защитной системы организма стабильное, а сам организм функционирует без нарушений, любой болезнетворный паразит вскоре уничтожается кровяными тельцами и затем устраняется из организма. В зонах скопления бактерий число белых кровяных клеток также увеличивается.
Если же случилось существенное повреждение тканей, клетки крови увеличиваются в размерах и быстро разрушаются. Данному явлению сопутствует воспаление со всеми свойственными ему признаками. Часто наблюдаются отеки и гиперемия кожи. Помимо этого, в сложных состояниях может подскочить температура.
Взятие мазка: норма и отклонения
Если по итогам анализа на флору в мазке у беременных будет обнаружено много лейкоцитов — это значит, что развивается воспалительная реакция. Бактериоскопический анализ мазка дает возможность обследовать болезнетворную микрофлору, обнаружить скопления патогенных организмов и найти причины нарушения гормонального фона.
Подготовка к анализу
Чтобы результаты исследования получились максимально подлинными и отображали действительную картину, нужно правильно подготовиться к визиту в клинику. Общие рекомендации гинекологов заключаются в следующих простых правилах:
- За сутки или за два дня до проведения анализа откажитесь от процедуры спринцевания и удерживайтесь от сексуальных отношений.
- Накануне похода в клинику не применяйте никаких интимных средств, включая мыло для личной гигиены.
- За несколько часов до проведения анализа постарайтесь воздержаться от мочеиспускания.
Показатели нормы и расшифровка анализа
Количество лейкоцитов в мазке — один из базовых параметров анализа на флору при беременности. Показатели нормы концентрации белых кровяных клеток в мазке колеблются в пределах от 0 до 30 единиц. Если количество единиц превышает цифру «30» — это должно мотивировать женщину в положении и ее близких к скорейшему принятию мер.
Соскобы осуществляют последовательно. В каждой подгруппе показатели нормы несколько варьируются. Ниже приводится таблица расшифровки анализа:
- U-uretra (при соскобе мазка у входа в мочеиспускательный канал). Число лейкоцитов — от 0 до 5 единиц в поле зрения.
- V-vagina (при соскобе мазка со стенок влагалища). Число лейкоцитов — от 0 до 15 единиц.
- C-cervix (при соскобе мазка из цервикального канала шейки матки). Число лейкоцитов — от 0 до 30 единиц.
Как часто беременная женщина должна сдавать мазок
Женщина в положении должна сдавать мазок при следующих обстоятельствах: когда она впервые встает на учет, на седьмом месяце беременности, а также непосредственно перед родами. Внеплановое обследование может потребоваться, если пациентка жалуется на плохое самочувствие, в случае многоводия, при угрозе выкидыша, а также при заражении плода.
Если при беременности во 2 триместре в мазке обнаружено много лейкоцитов — это значит, что в организме прогрессирует воспалительная реакция. Однако угроза развития инфекционных недугов во 2 триместре минимальна, поэтому в это время беременную редко отправляют на обследования. Если концентрация кровяных телец в этот период немного превышает норму — это еще не повод для паники. Незначительное отступление от стандартных показателей может происходить при общем увеличении выработки кровяных телец, которые устраивают дополнительную защиту организму матери и ребенка от вирусов.
Анализ на флору в 3 триместре назначается дважды: на сроке в 7,5 и 9 месяцев. При беременности в 3 триместре у будущей матери высок риск развития вагинальных инфекций, посему необходимо следить, чтобы показатели лейкоцитов в мазке были в норме. В данный срок вынашивания возрастает угроза выкидыша в случае инфицирования плода. Поэтому беременной пациентке нужно пристально наблюдать за своим самочувствием и не отвергать рекомендации врача.
Когда появляются лейкоциты в мазке у женщин
У женщины в положении несколько трансформируется микрофлора влагалища. Она превращается в благоприятную среду для развития различных инфекций.
Заболевания мочеполовой системы
Если в мазке у беременных женщин обнаруживают повышенные показатели лейкоцитов, причин такого состояния может быть несколько. Прежде всего, это заболевания мочеполовой системы:
Прочие факторы
Перечислим также не имеющие связи с конкретными недугами причины, при которых у женщин при беременности показатели лейкоцитов в мазке могут быть повышены:

- аллергия на лекарства или травы;
- переохлаждение или перегревание организма;
- нарушение правил личной гигиены или, напротив, излишнее увлечение спринцеваниями;
- белье из синтетических материалов, тесное нижнее белье и другие механические повреждения;
- непереносимость лубрикантов или спермы партнера;
- патологии, не имеющие связи с мочеполовой системой (к примеру, дисбактериоз кишечника, диабет);
- стрессовые состояния, переутомление.
Осложнения и последствия
Плохие показатели мазка у будущей матери сигнализируют о сбоях в организме. Женщину должны безотлагательно поместить в стационар, что даст возможность круглосуточно отслеживать недуг и реагировать при осложнениях.
Последствия для ребенка
Патологии, вследствие которых имеет место плохой мазок, несут угрозу не только будущей матери, но и крохе. Опасность повышенных коэффициентов присутствия лейкоцитов в мазке при беременности состоит в вероятности внутреннего кровотечения, которое может спровоцировать выкидыш на ранних сроках. Помимо этого, последствием может быть инфицирование полости матки.

Если число кровяных телец продолжает стремительно множиться, это заканчивается лейкоцитозом. А лейкоцитоз, в свою очередь, развивается как реакция на вторжение в организм различных вирусов, на усиление аллергии и других проблем со здоровьем. Любое заболевание, вирус или серьезная аллергия могут спровоцировать потерю ребенка или привести к патологии в развитии плода.
Дополнительные анализы и обследования при повышении лейкоцитов в мазке при беременности
Если не удается выявить, почему при беременности в мазке повышены лейкоциты — для врача это значит, что требуется проведение более обширного анализа с целью дальнейшего правильного лечения. Дополнительными методами диагностики являются:
- Посев на микрофлору — микробиологическое исследование, дающее возможность определить состав микрофлоры. По итогам анализа удается также обнаружить болезнетворные микроорганизмы и установить их реакцию на антибиотики.
- ПЦР-диагностика (аббревиатура расшифровывается как «полимеразная цепная реакция») — метод лабораторной диагностики, позволяющий с высокой подлинностью определить присутствие или отсутствие возбудителей инфекционных заболеваний.
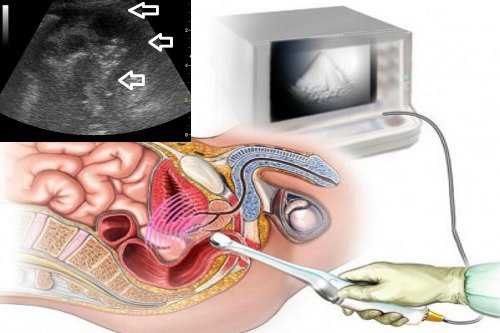
- УЗИ — ультразвуковое обследование трансвагинальным датчиком, позволяющее определить наличие воспаления в матке и придатках.

Как при беременности уменьшить в мазке лейкоциты: лечение
По итогам полученных результатов дополнительных исследований врач устанавливает, почему в мазке присутствуют повышенные лейкоциты и чем лечить подобное состояние при беременности.
Медикаментозное лечение лейкоцитов в мазке при беременности
Если удалось выявить конкретное заболевание, врач назначает комплексное лечение, включающее местную и общую терапию.
При молочнице возможна терапия такими лекарственными средствами, как «Полижинакс» и «Пимафуцин».
При выявлении гонореи, сифилиса или уреаплазмы практикуется антибактериальное лечение. С этой целью врач выписывает такие препараты, как «Азитромицин», «Цефтриаксон», «Эритромицин».
Терапия полового герпеса в период беременности проводится только, если врач сочтет это целесообразным. Может быть назначена мазь «Зовиракс».
Важно! Самостоятельное определение диагноза и назначение лекарственных средств категорически неприемлемо.
Методы народной терапии от лейкоцитов при беременности
Если существенных расхождений от нормы не наблюдается, допустимо использование средств народной терапии. Однако без консультации врача в данном случае также не обойтись.

Травяные отвары. Для приготовления отвара подойдет календула, алоэ, ромашка, зверобой, шалфей, мать-и-мачеха. Целебные травы помогают привести в норму микрофлору влагалища. Принимайте сидячие процедуры в ванне с теплой водой и лечебным отваром.
Суппозитории с маслом облепихи. Хороший эффект оказывает масло облепихи. Немного масла смешайте с пчелиным воском. Растопите смесь на водяной бане. Затем добавьте 3 г сосновой смолы. Разлейте жидкость в формочки будущих свечей и охладите. Вставляйте по одной свечке (вагинально, перед сном).
Важно! До полного излечения желательно воздерживаться от интимных связей.
Профилактика
Врачи советуют женщинам на протяжении всего периода беременности соблюдать следующие профилактические меры:

- Избегайте лишних волнений и, тем более, серьезных стрессовых ситуаций. Будущей матери требуется полный покой.
- Пристально наблюдайте за любыми переменами в своем организме в течение всей беременности. Любое изменение может быть сигналом организма о серьезном недуге.
- Не пренебрегайте элементарными правилами личной гигиены.
- Пересмотрите свой рацион питания. Употребление множества сладостей, а также острой, жирной и жареной пищи может стать причиной развития молочницы.
- Обогатите свой рацион кисломолочными и белковыми продуктами.
Женщина, готовящаяся стать матерью, должна прислушиваться ко всем советам лечащего врача. А если итоги исследований показали повышенные лейкоциты в мазке при беременности, главное здесь — не паниковать, особенно на поздних сроках. Лишний стресс лишь усугубляет состояние здоровья. Современные методы терапии позволяют эффективно решить данную проблему.
Лейкоциты в мазке при беременности: норма, причины повышенного и пониженного уровня, чем лечить
В период вынашивания беременности будущая мама становится на учёт в женской консультации по месту жительства (или по своему выбору) и регулярно проходит плановые обследования у лечащего акушера-гинеколога. Для контроля состояния детородных органов — влагалища, матки, придатков — периодически, согласно установленному графику, она сдаёт урогенитальные мазки. Один из определяемых показателей этих анализов — количество в поле зрения лейкоцитов. Что это за частицы, и каково их предназначение? Какая норма содержания белых кровяных телец в мазках на флору? И что означают отклонения от нормы в большую или меньшую сторону? Как диагностировать и лечить лейкоцитоз при беременности.
Белые кровяные тельца и фагоцитоз
Лейкоциты — это группа иммунных кровяных клеток, не имеющих собственной окраски. Они могут проникать через стенки капилляров, а потому встречаются не только в крови, но и в межклеточном пространстве тканей, на слизистых. Их называют ещё «белые кровяные тельца». Они эффективное оружие иммунной системы в борьбе с опасными микроорганизмами.
Лейкоциты не имеют собственной окраски, а потому их называют белыми кровяными тельцами
Лейкоциты захватывают частицы патогенной микрофлоры (клетки вирусов или бактерий), попадающие извне, либо собственные кровяные частицы с каким-либо дефектом. Они продуцируют специальные антитела и ферменты, которые разрушают эти клетки. При этом белые иммунные тельца растут и, выполнив свою защитную миссию, сами разрушаются.
Этот процесс называют фагоцитозом, он протекает в сопровождении воспаления и отёка тканей, характеризуется повышением местной температуры, часто болевым синдромом. К очагу воспаления, реагируя на повышение температуры, стремятся новые белые клетки, а погибшие лейкоциты образуют белёсый или серовато-зеленоватый гнойный налёт вокруг.
Лейкоциты осуществляют специфическую (от определённого вида патогенов) и неспецифическую (т. е. общую) защиту организма при проникновении в него любых агрессивных агентов — вирусов, спор грибов, токсинов, бактерий, аллергенов и т. п.
Забор биоматериала для анализа производится с помощью специальных гинекологических инструментов — и лучше купить одноразовые в аптеке
Анализы: когда и как сдаются
При отсутствии осложнений течения беременности и жалоб женщины на выделения из влагалища, дискомфорт либо боли внизу живота, урогенитальный мазок на флору (и содержание лейкоцитов в т. ч.) будущая мама сдаёт 2 или 3 раза:
- с 4 по 10 неделю беременности — после постановки на учёт в ЖК;
- в 29 или 30 недель — когда приходит время оформлять декретный отпуск;
- на 36 неделе — перед родоразрешением.
Если во время очередного планового профилактического осмотра беременной гинеколог обнаруживает какие-либо симптомы, осложнения, отклонения от нормы, либо у женщины имеются те или иные жалобы, обязательно назначаются дополнительные обследования.
Необходима определённая подготовка к сдаче мазка для получения наиболее точных результатов анализа.
- В течение двух суток перед посещением ЖК обязательно воздержитесь от половых контактов.
- 48 часов перед забором анализа нельзя спринцеваться.
- За сутки прекратите использование любых вагинальных препаратов: свечей, мазей-кремов, таблеток.
- Подмыться можно накануне приёма у врача — тёплой водой, не используя мыло или другие средства интимной гигиены.
- Последнее мочеиспускание у вас должно состояться минимум за 2–2,5 часа до сдачи биоматериала из половых органов.
При кровяных выделениях урогенитальные мазки не сдаются — они могут значительно искажать результаты. Если перед анализом плохо подмыться или заниматься сексом, белых кровяных телец в мазке может обнаружиться значительно больше, и такое исследование нельзя будет считать достоверным.
Процедура сдачи урогенитального мазка включает в себя забор биоматериала не только из влагалища, также из шейки матки и уретры (V, C, U). И показатели каждой пробы будут несколько отличаться, что нормально и физиологически обосновано. Врач должен использовать только стерильные (лучше одноразовые) инструменты — ложку Фолькмана, шпатель Эйра, марлевый тампон, предметные стёкла.
В лаборатории высохший на предметных стёклах биоматериал перед его изучением подвергают окрашиванию — специальные красители способствуют тому, чтобы белые клетки крови, патогены и транзисторная (условно-патогенная) флора стали отчётливо видны. Количество лейкоцитов определяется по концентрации этих иммунных частиц крови в поле зрения под микроскопом.
Для определения в мазке разных видов микроорганизмов используются специальные красители
Зачем определяют уровень лейкоцитов в мазке при беременности
Содержание белых кровяных телец в мазке необходимо контролировать для того, чтобы своевременного выявлять развитие в организме грибковой, бактериальной, вирусной инфекций. А также воспалённых очагов в местах роста и размножения патогенов. Чем раньше заболевание диагностировано, тем легче оно поддаётся лечению. Во время вынашивания ребёнка здоровье органов мочеполовой сферы особенно важно, так как любые воспаления в них приводят к осложнениям течения беременности. Из влагалища патогены могут распространяться в полость матки и проникать в околоплодные воды, становясь причиной инфицирования эмбриона и даже самопроизвольного аборта.
В местах развития патогенной микроскопической флоры белых кровяных клеток становится в разы больше. А потому их концентрацию в биоматериале мазка можно считать показателем, определяющим наличие либо отсутствие очагов заражения и размножения патогенных, болезнетворных частиц в половых, детородных, органах (и не только, так как некоторые инфекции проникают в системный кровоток и поражают весь организм). Если содержание лейкоцитов в мазке (крови, моче) значительно превышает нормативное значение, медики диагностируют лейкоцитоз.
Лейкоцитоз может носить как физиологический характер — при беременности и перед родами уровень белых кровяных клеток обычно несколько повышается — это нормальная реакция иммунной системы на процессы, протекающие в организме. Так и патологический — когда имеет место инфицирование и, как следствие, воспаление с увеличением числа лейкоцитов, по сравнению с допустимой для будущих мам нормой, в несколько раз.
Провоцируют воспалительные процессы женских половых и других органов:
- грибы рода Кандида — они становятся причиной развития кандидоза или молочницы;
- актиномицеты — актиномикоза, а гарднереллы — гарднереллёза;
- трихомонады — трихомониаза, а хламидии — хламидиоза;
- микоплазмы — микоплазмоза, а грамотрицательные микробы уреаплазмы — уреаплазмоза;
- гонококки — гнойного воспаления мочевых путей гонореи, а палочки Коха — туберкулёза;
- амёбы — амёбиаза, дизентерии в кишечнике, а грамотрицательные плеоморфные бациллы Klebsiella granulomatis (тельца Донована) — паховой гранулёмы или донованоза;
- бледная трепонема, вызывающая хроническое системное венерическое заболевание сифилис, и цитомегаловирус, относящийся к разновидностям герпеса;
- ВПЧ, ВИЧ (вирусы, провоцирующие раковые заболевания половых органов и развитие синдрома иммунодефицита) и т. д.
Идентифицировать возбудителей и диагностировать инфекционные заболевания помогают дополнительные обследования. Их назначает врач на основании результатов лабораторных исследований микрофлоры влагалища:
- бактериологический посев — выявляет вредоносные бактерии, которые, размножаясь, способны вызывать воспалительные процессы;
- ПЦР — полимеразная цепная реакция — позволяет обнаружить в исследуемом материале любую ДНК и РНК, считается наиболее точным методом выявления скрытой вирусной и любой другой инфекции;
- иммунологические исследования — определяет количество в крови иммунных клеток и антител, дают возможность оценить, насколько иммунная система задействована, напряжена в момент сдачи анализа.
Лабораторные анализы определяют также чувствительность обнаруженных микроорганизмов к антибактериальным средствам, что принципиально важно для назначения максимально эффективного лечения.
Во время вынашивания ребёнка иммунитет женщины может снижаться из-за перестройки систем организма и нестабильности содержания гормонов в крови. Вследствие чего обостряются вялотекущие и хронические воспаления, активизируется рост патогенов и микроорганизмов транзисторной микрофлоры. Заражение может иметь место и непосредственно во время вынашивания беременности. Поэтому контроль лейкоцитов в мазке и состояния микрофлоры влагалища проводится от момента постановки будущей мамы на учёт в женской консультации (ЖК) и до родоразрешения несколько раз.

Концентрация лейкоцитов в мазке определяется по количеству белых кровяных телец в поле зрения на стекле под микроскопом
Норма для будущих мам
Об инфицировании, развитии патогенной микрофлоры и воспалении в местах её дислокации свидетельствует содержание белых кровяных телец в мазке более 20–25 единиц в поле зрения. У разных женщин показатели будут отличаться — иммунная система у каждой работает по-разному. Превышение нормативных значений в несколько раз указывает на острое прогрессирующее течение заболевания.
Лейкоциты 10–15 единиц в поле зрения свидетельствуют о том, что у будущей мамы микрофлора влагалища в норме. Когда белых клеток крови в мазке совсем не обнаружено или их всего 3–5 единиц, можно предположить, что женщина активную и регулярную половую жизнь не ведёт, а местный иммунитет у неё находится в состоянии покоя.
Нарушают равновесие микросреды влагалища инфекция и воспаление — полезные лактобактерии при развитии патогенов погибают, постепенно замещаясь агрессивными вредными микробами, а в мазке изменяются не только показатели белых клеток крови.
На слизистой постепенно развивается дисбактериоз:
- концентрация эпителиальных клеток в биоматериале возрастает;
- снижение в мазке численности молочнокислых бактерий — симптом бактериального вагиноза;
- наличие дрожжеподобных грибов в качестве возбудителя воспаления определяет кандидоз;
- ключевые клетки — признак инфицирования слизистой гарднереллой;
- разрастание условно-патогенной флоры — грамположительных кокков (чаще всего это стафилококки либо стрептококки, или энтерококки) указывает на развитие кольпита (неспецифического вагинита);
- по количеству слизи в мазке при превалирующей транзисторной или патогенной микрофлоре также можно диагностировать воспалительный процесс и т. д.
Определение количества в вагинальном мазке лейкоцитов — первый этап диагностики инфекционных заболеваний органов мочеполовой системы, передающихся преимущественно половым путём, болезней желудочно-кишечного тракта, вызванных вредными микроорганизмами и других патологий.
Как медики расшифровывают результаты мазка
На основании показателей содержания в урогенитальном мазке лейкоцитов, патогенных и условно-патогенных микробов, молочнокислых бактерий, клеток эпителия, слизи и других микроорганизмов определяется степень чистоты слизистой внутренних половых органов — первая, вторая, третья либо четвёртая (от 5–10 ед. в поле зрения до 50 единиц или «сплошь»).
При первой и второй степени чистоты мазка никакие дополнительные обследования не назначаются. Третья и четвёртая степень чистоты требуют проведения дополнительной диагностики для уточнения диагноза и проведения адекватной терапии.
Беременной подобрать лечение очень сложно, так как многие антибактериальные препараты будущим мамам к применению не рекомендованы. Поэтому ни в коем случае нельзя заниматься самолечением — только врач, учитывая индивидуальные особенности женщины и все риски для плода, может разработать комплекс наиболее эффективных и безопасных терапевтических мероприятий.
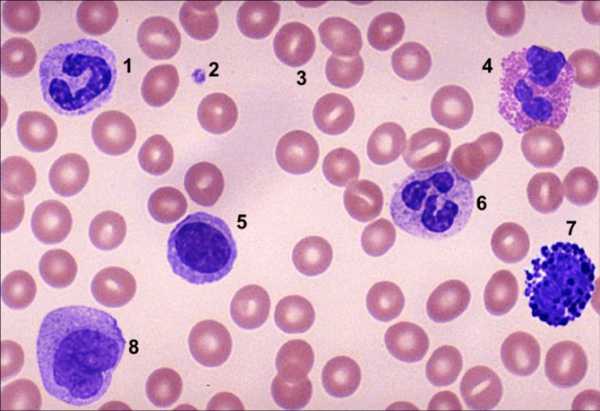
Воспаление диагностируется не только по количеству лейкоцитов, учитывается также степень чистоты мазка и сопутствующая симптоматика
Отклонения от нормы — диагностика, причины, симптомы, последствия
Лейкоциты в мазке могут повышаться не только при патологиях и сбоях в работе органов репродуктивной системы. Поэтому часто среди дополнительных обследований числятся:
- УЗИ (ультразвуковое исследование) органов малого таза с использованием трансвагинального датчика, брюшной полости, почек;
- кольпоскопия — осмотр шейки матки под микроскопом для выявления дисплазии и новообразований;
- развёрнутый анализ крови — для определения концентрации лейкоцитов в системном кровотоке и других патологических изменений;
- исследования гормонального фона;
- копрограмма (анализ кала) — при подозрении на кишечную инфекцию и др.
Могут потребоваться консультации профильных специалистов:
- эндокринолога;
- нефролога;
- гастроэнтеролога;
- аллерголога;
- невролога и др.
Содержание лейкоцитов в мазке отклоняется от нормы:
- при ослаблении общего и местного иммунитета;
- при чрезмерном соблюдении правил интимной гигиены;
- при частых спринцеваниях;
- при длительном применении спермицидов в виде вагинальных таблеток, мазей или свечей;
- при химических ожогах (препаратами);
- при аллергических реакциях (на лекарства местного применения, сперму партнёра и т. п.);
- при физических повреждениях слизистых (ношение тесного белья, интенсивные занятия сексом);
- при несоблюдении правил личной гигиены;
- при переохлаждении;
- при венерических заболеваниях (передающихся половым путём) и других инфекциях;
- при патологиях иммунной, эндокринной и кроветворной системы;
- при дисбактериозе;
- при физическом и нервном переутомлении, чрезмерных нагрузках;
- при воспалении в цервикальном или мочеиспускательном канале (цервиците, уретрите);
- при воспалительных процессах на слизистой матки (эндометрите), влагалища (кольпите, вагините);
- при воспалении придатков — маточных труб и яичников (сальпингоофорите);
- при опухолях органов выделительной системы и половой сферы.
А также:
- в течение суток после занятий сексом и некоторое время после самопроизвольного аборта;
- после терапии антибактериальными средствами и химиотерапии;
- после хирургических вмешательств;
- при общих заболеваниях и патологиях внутренних органов — сахарном диабете, нарушениях функции щитовидной или поджелудочной железы, мочекаменной болезни, невралгии и др.
У беременных некоторое повышение лейкоцитов в выделениях из влагалища может считаться явлением нормальным, физиологическим. Под воздействием гормонов эстрогена и прогестерона, которые у будущих мам продуцируются в больших количествах, влагалищная среда становится кислой и неблагоприятной для размножения в ней патогенной микрофлоры, но при этом концентрация белых кровяных клеток на слизистой увеличивается. Это своеобразный природный защитный механизм, призванный сохранить беременность и здоровье будущего ребёнка.
В зависимости от заболевания-первопричины, вызвавшего повышение содержания иммунных телец на слизистой влагалища:
- женщина может ощущать зуд и жжение внешних и внутренних половых органов;
- болевые ощущения внизу живота — острые или тянущие;
- боли во время полового акта;
- страдать от частых и болезненных мочеиспусканий;
- могут наблюдаться выделения — белёсые или зеленоватые с неприятным запахом, пенистые, коричневатые;
- сопутствующая симптоматика — повышение температуры тела (при острых воспалительных процессах), общая слабость, сонливость, упадок сил, как признаки общей интоксикации организма продуктами жизнедеятельности патогенных микроорганизмов.
При обнаружении в мазке лейкоцитов сверх нормы обязательно сдаётся повторный мазок, и если результаты совпадают с предыдущим, выясняется причина повышения их концентрации, проводится дополнительная диагностика и по клиническим показателям назначается лечение.
Из собственного опыта. В период вынашивания беременности я несколько раз лечила молочницу (кандидоз). При этом лейкоциты в мазке тоже были повышены, но незначительно. Врач говорил, что это из-за ослабленного местного иммунитета. Ничего страшного, но лечить нужно, чтобы не развивались осложнения. Мне назначали вагинальные свечи и мази, плюс тампоны с полезными бактериями — лакто- и бифидо-, для восстановления нормальной микрофлоры. При беременности местная терапия самая безопасная.
Видео: лейкоцитоз при беременности — доктор Елена Березовская
Лечение, профилактика лейкоцитоза
Врач разрабатывает стратегию лечения индивидуально, основываясь на результатах диагностики, изучив анамнез (историю болезни), учитывая сам факт и срок беременности, а также особенности её протекания.
Терапия при лейкоцитозе всегда комплексная:
- в зависимости от возбудителя воспаления, назначаются антибактериальные, противовирусные, антигрибковые или антигистаминные препараты;
- купируется воспалительный процесс — для этого может применяться как общее (при скрытом и длительном течении заболевания), так и местное лечение, которое считается при беременности наиболее безопасным;
- проводятся мероприятия по восстановлению нормальной микрофлоры влагалища.
Какие лекарства могут быть рекомендованы при беременности?
- Антибиотики во время вынашивания ребёнка назначаются при скрытых бактериальных инфекциях и венерических заболеваниях. Препараты подбираются на основании проведённых исследований чувствительности микроорганизмов-возбудителей к ним. Это могут быть Цефиксим, Ампициллин, Эритромицин. Наиболее опасным для терапии периодом считается первый триместр. Многие лекарства (в т. ч. и антибиотики) в это время будущим мамам принимать противопоказано. Поэтому врач, прежде чем делать назначения, тщательнейшим образом взвешивает соотношение пользы и вреда терапии для плода.
- Противовирусное лечение при выявленных вирусных инфекциях (папиломавируса, цитомегаловирусной, генитального герпеса и др.) чаще всего назначается препаратами интерферона — в форме ректальных и вагинальных свечей, а также таблеток для приёма внутрь.
- Местное противовоспалительное лечение — это спринцевания, свечи, вагинальные таблетки, мази (кремы):
- спринцевания назначаются короткими курсами по 4–5 дней, растворы готовятся с солью, содой, марганцовкой, медицинскими препаратами (Хлоргексидином или Мирамистином) и лекарственными травами, обладающими антисептическими, противовоспалительными и ранозаживляющими свойствами (акацией или ромашкой, зверобоем или календулой, шалфеем или мать-и-мачехой);
- противовоспалительные свечи — Полижинакс или Миратин-комби, Бетадин или Микожинакс, Гексикон и др. могут использоваться одновременно с общей терапией, для лечения грибковых инфекций (беременных чаще всего беспокоит молочница) назначаются свечи Ливарол, Кетоконазол, Пимафуцин и др. — курс лечения 10–14 дней, и при остром воспалении этого вполне достаточно;
- те же препараты выпускаются в форме мазей и кремов — антигрибковые мази Пимафуцин, Кандид или Нистатиновая, при аллергических реакциях назначается Гидрокортизоновая мазь, к противовоспалительным мазям относятся Синтомицина линимент, Тридерм и Левосин.
- Восстановление микрофлоры влагалища — заключительный этап лечения, длится он от 2 до 4 недель. Для увеличения содержания на слизистой молочнокислых бактерий хорошо подходят тампоны или свечи с Ацилактом, Бифидумбактерином, Лактобактерином и др. Для восстановления слизистой назначаются мази Вагинорм, Актовегин, Радевит.
Фотогалерея: медикаменты для терапии лейкоцитоза у беременных
Виферон — суппозитории ректальные противовирусные Отвар ромашки обладает противовоспалительными свойствами, используется для спринцеваний Цефиксим — антибактериальное средство широкого спектра действия Бифидумбактерин — назначается в виде тампонов для восстановления микрофлоры влагалища Гексикон — свечи вагинальные для лечения заболеваний женской половой сферы Эритромицин — антибиотик широкого действия для лечения бактериальной инфекции Хлогексидин — антисептический раствор для спринцеваний Кетоконазол — вагинальные суппозитории для лечения грибковых инфекций Левосин — противовоспалительная мазь для местного приенения Гидрокортизон — гормональный препарат, применяется при аллергической этиологии воспаления Мирамистин — антисептический раствор для местного применения, назначаемый для спринцеваний Полижинакс — противовоспалительные вагинальные свечи Цвет акации обладает противовоспалительными и бактерицидными свойствами Цветы календулы —обладают противовоспалительным и ранозаживляющим эффектом, отвары и настои из них используются для спринцеваний, ванночек, тампонов Актовегин — восстанавливает слизистую оболочку внутренних половых органов после лечения воспаленияПри своевременном обнаружении лейкоцитоз и вызвавшие его половые инфекции поддаются лечению хорошо и серьёзных последствий за собой не несут. Но если болезнь переходит в скрытую, хроническую форму, она постепенно поражает весь организм, и вылечить её уже не так легко. Вот почему важно при беременности (да и не только) регулярно сдавать анализы и не пропускать плановые осмотры у гинеколога.
Отказ от лечения может привести к тяжело поддающимся коррекции последствиям:
- развитию хориоамнионита — это воспаление околоплодных вод и плаценты;
- отслоению плаценты;
- самопроизвольному аборту;
- подтеканию околоплодных вод на поздних сроках беременности;
- внутриутробному инфицированию плода;
- разрывам родовых путей в родах;
- гнойно-септическим заболеваниям после родоразрешения;
- спаечной болезни;
- непроходимости маточных труб;
- бесплодию;
- возникновению опухолевых образований и др.
В процессе лечения и после него обязательно сдаются мазки для контроля динамики и излеченности заболевания
Чтобы при вынашивании беременности избежать проникновения в организм инфекций, провоцирующих воспалительные процессы в половых органах и являющихся причиной повышения содержания белых кровяных телец (лейкоцитов) в мазке на флору:
- соблюдайте правила личной гигиены;
- пользуйтесь гипоаллергенными средствами по уходу за интимными зонами;
- не увлекайтесь спринцеваниями;
- носите свободное бельё из натуральных тканей;
- не переохлаждайтесь;
- пользуйтесь конрацептивами;
- занимайтесь сексом с проверенным партнёром;
- регулярно проходите обследования у лечащего врача-гинеколога.
Если лейкоциты в мазке повышены, не стоит надеяться на народные методы лечения. В этом случае они желаемого результата не принесут, так как здесь обязательно нужно диагностировать сопутствующее заболевание, которое, как правило, можно вылечить только антибиотиками или противовирусными препаратами.
Лейкоциты в мазке из влагалища при беременности могут присутствовать в пределах допустимой нормы. Если их содержание превышает норму, лечащий акушер-гинеколог назначает дополнительные обследования. Как правило, большое количество белых клеток крови в мазке — это признак инфицирования слизистой влагалища патогенными микроорганизмами и развития воспалительного процесса. После выяснения возбудителя и диагностики сопутствующего заболевания будущей маме назначается адекватное лечение. При выборе препаратов врач всегда должен учитывать срок беременности и особенности её протекания.
- Автор: Наталья Галушко
- Распечатать
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе