В липопротеиды норма
Бета-липопротеиды - норма у женщин в крови
Для обеспечения организма энергией необходимо постоянно жировой обмен. Отклонение от нормы запасов липидов в организме приводит к истощению или отложение чрезмерного количества холестерина в организме. При лабораторных анализах большую роль уделяют анализу плохого холестерина – бета липопротеиды. Липопротеиды низкой и очень низкой плотности считаются самыми опасными видами холестерина. Именно данные виды оседают на стенках сосудов, образуя атеросклероз. Особое внимание в анализах уделяют коэффициенту атерогенности.
Зачем необходимы бета липопротеиды
Отклонение от нормы запасов липидов в организме приводит к истощению
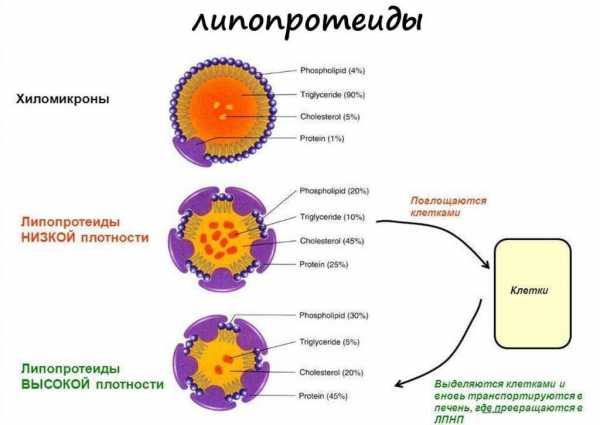
Все жиры и жироподобные вещества, находящиеся в составе крови находится в сочетании со специальным транспортным комплексом называемым апопротеином. Все жировые клетки, находящиеся в крови, присутствуют в составе следующих частиц:
Хиломикроны. Данные частицы попадают в организм через пищу насыщенными жирами. В кровь данный элемент попадает через всасывание в тонком кишечнике. Из-за того что диаметр хиломикронов равен 120 нанометрам, он не может стать предшественником образование атеросклероза. В составе данной частицы находится около 87% триглицеридов, до 2% белка и около 5% холестерина.
Альфа липопротеиды. Данный вид липопротеидов считается самым полезным для организма человека. Его диаметр составляет от 8 до 11 нанометров. Данный вид липопротеиды также является транспортным, однако его основная задача притягивать к себе молекулы жира с поверхности клеток и других липопротеидов. После того как молекулы липопротеиды собрала необходимое количество жиров она направляется в печень для дальнейшей переработки. Альфа липопротеиды или липопротеиды высокой плотности для организма считаются хорошим холестерином.
Бета-липопротеиды. Бета-липопротеиды известны под другими названиями – липопротеиды низкой плотности и липопротеиды очень низкой плотности. Именно благодаря данному виду жировых частиц образуется такое заболевание как атеросклероз. Данные липопротеиды максимально насыщенные холестерином. Их небольшой диаметр от 17 до 25 нанометров, позволяет им оседать между стенками сосудов. Основная задача данных липопротеидов это транспортировка жиров клеткам, то есть перенос энергии непосредственно к клеточной системе. Образуется, данные липопротеиды, в печени и после переработки поступающей пищи.
На заметку! Чрезмерное количество липопротеидов низкой плотности приводит к оседанию на внутренних органах сосудов.
С течением времени данное положение соединяется тканью. Величина таких отложений может быть равна диаметру сосуда. Таким образом, образуются эмболии, которые вызваны холестерином.
Кому необходимо пройти анализ на бета липопротеиды

После 25 лет нужно регулярно сдавать анализ на бета-липопротеиды
Завышение бета липопротеидов свидетельствует о развитии атеросклероза и является патологией для организма. Постоянный контроль уровня холестерина в организме предотвращает образование сердечно-сосудистых заболеваний.
Анализ на бета липопротеиды назначается в следующих случаях:
- При наличии патологии сердечно-сосудистой системы. В данном случае определение уровня холестерина, а особенно уровня липопротеидов низкой плотности считается первой степенным при таких заболеваниях как инфаркты и инсульты. Определение данного уровня позволяет предугадать возможные возникновения симптомов или приступов;
- При наличии в анализе крови высокого уровня общего холестерина. Уровень бета липопротеидов определяется в результате расширенного анализа на холестерин. Данный анализ назначается в результате патологии общего анализа, поскольку определить конкретное, что является причиной повышение холестерина при общем анализе невозможно. В расширенном анализе также Можно будет увидеть уровень триглицеридов, коэффициент атерогенности;
На заметку! Определение уровня бета-липопротеидов необходимо пациентам, которые имеют наследственную предрасположенность к развитию атеросклероза вследствие мутации гена, отвечающего за транспортную систему в крови.
Для того чтобы предотвратить образование атеросклероза, и в последующем заболевании сердечно-сосудистой системы, необходимо после перехода в возрастную группу старше 25 лет регулярно сдавать анализ на бета-липопротеиды. Таким образом, удается контролировать уровень холестерина на протяжении всей жизни.
Для того чтобы правильно сдать анализ крови, на наличие холестерина в составе, необходимо соблюдать правила сдачи:
- За один-два дня до похода в лабораторию необходимо изменить рацион питания, необходимо отказаться от жирной продукции;
- Необходимо чтобы в течение последних 6-8 недель до сдачи анализа не было случаев приступа инфаркта и инсульта;
- Лабораторный тест на наличие Бета липопротеидов необходимо сдавать его в утреннее время на голодный желудок. Таким образом, исключается получение ошибочного анализа;
- Отказаться от употребления табачной продукции не менее чем за 2 часа до сдачи анализа;
- Отказаться от алкогольной продукции не менее чем за два-три дня до сдачи анализа.
При соблюдении всех вышеперечисленных правил, исключается риск получения некорректных анализов.
Нормы бета липопротеидов у мужчин и женщин

После 25 лет количество эстрогенов значительно уменьшается
Обмен липидов в организме мужчины и женщины протекают по-разному. Например, женщины не старше 25 лет меньше подвержены возникновению атеросклероза из-за наличие в большом количестве гормона эстрогена. Эстроген для женского организма является подобием защиты для сосудов.
После 25 лет количество эстрогенов значительно уменьшается, а значит, уменьшается защитная функция против отложения холестерина в сосудах.
На заметку! Уровень бета липопротеидов это сумма между уровнями липопротеидов низкой плотности и очень низкой плотности.
Существуют общие критерии жиров в организме:
Самым оптимальным считается уровень от 2,62 миллимоль на литр до 3,3 миллимоль на литр. Всё что выше данного значения считается высоким или критически высоким уровнем.
Если рассматривать отдельно каждый из видов бета липопротеидов, то для женщин и мужчин уровень очень низкой плотности липопротеидов должен быть в диапазоне от 0,26 до 1,04 миллимоль на литр.
Почему повышается уровень бета холестеридов
Возникновение высокого уровня бета холестерин в организме как правило возникает в возрасте от 40 до 50 лет. При этом причины возникновения могут быть самые разные.
К факторам можно отнести следующие:
- Алкоголизм;
- Гипотериоз;
- Образование онкологии;
- Заболевания почек и печени;
- Постоянное употребление большого количества холестерина.
- Застой желчи;
Снижение бета липопротеидов в анализе крови
Из-за липопротеидов низкой и очень низкой плотности возникает риск образования атеросклероза
Низкий уровень бета липопротеидов в анализе крови может стать результатом наличие следующих состояний:
- Наличие заболевания печени, которые мешают естественной функциональности;
- Аутоиммунные заболевания;
- Предрасположенность, которая вызвана мутацией гена липопротеидов;
- Наличие острых инфекционных заболеваний;
- Чрезмерная активность щитовидной железы, которые вырабатывают слишком много гормонов;
- Поражение костного мозга;
- Ожоги тела, превышающие 50 процентов.
В данном случае специальное повышение уровня бета липопротеидов в организме будет бесполезным. Необходимо лечить источник возникновения данной патологии.
Бета-липопротеиды в организме человека играют в большей степени отрицательную роль. Из-за липопротеидов низкой и очень низкой плотности возникает риск образования атеросклероза.
Несмотря на отрицательное воздействие липопротеидов низкой плотности, и очень низкой плотности на сосудистую систему организма, полное отсутствие данных бета липопротеидов приведет к нарушению целостности клеточного уровня. В связи с этим появляются различные заболевания из-за недостаточности энергии в организме.
Оцените статью
(голосов: 4, средняя оценка 4.25 из 5)
☆ ☆ ☆ ☆ ☆
В липопротеиды норма у женщин в крови - Про холестерин
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Холестерин – это неотъемлемая часть клеток и тканей, он является незаменимым для здоровья веществом. Если его показатели стали превышать норму, появляется риск активного развития заболеваний сердца и сосудов.Переизбыток холестерина становится серьезной проблемой для пациентов с сахарным диабетом, особенно для женщин во время гормональной перестройки и менопаузы.
Холестерин принято классифицировать на хороший и плохой, однако, на самом деле его структура и состав являются однородными. Различия зависят лишь от того, к какому виду белка присоединилась молекула вещества.
Плохой (низкоплотный) холестерин провоцирует образование бляшек на стенках кровеносных сосудов, повышает риск тяжелых сосудистых заболеваний. Хороший (высокоплотный) холестерин способен освобождать кровеносные сосуды от вредного вещества и отправлять его в печень для переработки.
Чтобы узнать показатели холестерина необходимо сдать кровь на липидограмму, по ее результатам определяют:
- общий холестерин;
- липопротеиды низкой плотности (ЛПНП);
- липопротеины высокой плотности (ЛПВП).
Первый показатель состоит из суммы второго и третьего показателя.
Давно доказано, что показатели холестерина изменяются в течение жизни. Для определения наличия отклонений важно знать, какая норма холестерина у женщин. Для молодых девушек границы нормы существенно отличаются от показателей для пациентов после 50 лет. Также перепады холестерина отмечаются во время беременности, особенно на последних месяцах.
Причины повышения холестерина у женщин
Медики утверждают, что основная масса холестерина продуцируется организмом самостоятельно, вместе с пищей человек получает лишь малую его часть. Следовательно, при возникновении каких-либо заболеваний начинают подозревать именно нарушения в функциях организма.
Зачастую женщины даже на фоне сахарного диабета ощущают проблемы с холестерином только при наступлении менопаузы. А вот при климаксе уровень вещества настолько вырастает, что сразу же ухудшается самочувствие.
Другими причинами роста холестерола становятся заболевания печени, почек, плохая наследственность, высокое артериальное давление, ожирение разной степени тяжести, хронический алкоголизм. Не стоит исключать и неправильное питание, оно отрицательно сказывается на обмене веществ, провоцирует тяжелые заболевания.
С годами у женщин количество липопротеинов изменяется, причем часто независимо от имеющихся заболеваний. Ситуация усугубляется малоподвижным образом жизни, когда происходит:
- сужение сосудов;
- замедление кровотока;
- появление холестериновых бляшек.
По этой причине удерживать величину жироподобного вещества в пределах нормы становится важной задачей.
Когда анализ крови из вены показал превышение верхней или нижней границы, врач рекомендует обратить внимание на рацион, придерживаться диеты.
Примерно после 40 лет в организме женщины отмечается замедление продуцирования эстрогенов. Раньше эти гормоны способствовали нормализации концентрации жирных кислот в кровотоке. Чем хуже вырабатываются вещества, тем выше подскакивает холестерин.
Для пациентов данной возрастной группы нормальным считается показатель холестерола в пределах 3.8-6.19 ммоль/л. Перед наступлением менопаузы проблем с веществом не должно возникать. Если женщина не следит за здоровьем, у нее начинаются симптомы атеросклероза сосудов, а именно: сильные боли в ногах, желтые пятна на коже лица, приступы стенокардии.
Норма холестерина в крови у женщин после возраста 50 лет – это показатель от 4 до 7.3 ммоль/л. При этом допускаются незначительные отклонения в ту или иную сторону. Когда исследование показало превышение холестерина на 1-2 ммоль/л, это становится весомым поводом для обращения к врачу и назначения соответствующего курса лечения.
Следует обращать внимание и на недостаточность жироподобного вещества, она говорит о не менее опасных осложнениях, например, анемия, цирроз печени, сепсис, нехватка белка.
Норма холестерина в крови таблица по возрастам (расшифровка).
Что делать при отклонениях
При получении завышенного результата врач назначает изменить рацион, употреблять больше клетчатки, максимально ограничить количество жиров. Взрослая женщина должна съедать не более 200 г холестерина в сутки.
Поскольку диабетики практически всегда имеют лишний вес, потребуется постараться снизить массу тела, повысить степень физической нагрузки. Нельзя забывать об исключении продуктов, имеющих в составе пальмовое масло, транс-жиры, пищу животного происхождения повышенной жирности.Нельзя кушать выпечку, жареные блюда, употреблять спиртные напитки. Следует отказаться от курения.
Бывает, что женщине сложно сбросить высокий холестерин щадящими методами, в таком случае показано медикаментозное лечение. Назначают курс статинов, таблетки снижают жироподобное вещество в короткие сроки, не имеют противопоказаний и побочных эффектов.
Наиболее популярные препараты против холестерина:
- Аторвастатин;
- Флувастатин;
- Розувастатин;
- Ловастатин;
- Симвастатин;
- Розукард.
Вместе с ними принимают витаминные комплексы, рыбий жир, семена льна, продукты с большим количеством клетчатки, ферментативную сою. При наличии показаний применяется и гомеопатия.
Пациентка должна помнить об оптимальном количестве пищи, которую можно употребить за один раз, промежутках между едой.
Немаловажной составляющей становится опорожнение кишечника, вместе с фекалиями выходят и излишки холестерина низкой плотности.
Холестерин у беременных
Проблемы с холестерином могут настигать и беременных женщин, недостаточность липидов становится причиной проблем со здоровьем, негативно сказываются на состоянии матери и плода. Возникает вероятность преждевременных родов, нарушается качество памяти и концентрация внимания. При беременности нормальным показателем будет холестерин на отметке 3.14 ммоль/л.
Более опасным является переизбыток жироподобного вещества, особенно более чем в два раза. При этом необходим обязательный контроль со стороны доктора.
Так как рост холестерина при вынашивании ребенка явление временное, увеличение концентрации вещества скоро придет к норме. Все равно нужно пару раз пересдать анализ, чтобы понимать, на самом ли деле увеличился холестерин и является ли это признаком патологического состояния.
Не исключено, что холестерин вырос на фоне имеющихся хронических заболеваний.
К ним относят нарушение обменных процессов, болезни эндокринной системы, высокое давление, печеночные и почечные недуга, генетические изменения.
У женщин норма липидов крови может зависеть не только от возраста. Интерпретируя полученные результаты анализов, врач должен принимать во внимание и дополнительные факторы. К ним относят сезонность, менструальный цикл, наличие заболеваний, онкологии, режим питания, степень физической активности и образ жизни.
В разное время года показатели липопротеинов растет или падает. Зимой количество вещества увеличивается на 2-5%, считается нормальным количеством и не принимается как патология. Примечательно, что нормы холестерина изменяются в зависимости от менструального цикла.
В самом начале вырабатывается намного больше гормонов, отклонение жироподобного вещества может достигать 9%. На этот фактор не обращают внимания у женщин старше 50 лет, для организма молодых женщин это не нормально.
Снижаться концентрация холестерола будет при диагнозе:
- артериальная гипертензия;
- стенокардия;
- сахарный диабет 2 типа;
- ОРВИ.
Подобное состояние сохраняется от суток до одного месяца. Показатели вещества у диабетика падают сразу на 13-15%.
Не исключаются изменения холестеринового индекса при злокачественных новообразованиях, что объясняется активным ростом аномальных клеток. Они для развития нуждаются в большом количестве жиров.
У некоторых женщин при полном здоровье постоянно диагностируют повышение или понижение жироподобного вещества. В таких случаях речь идет о генетической предрасположенности.
Пожалуй, самой очевидной причиной проблем будет неправильное питание. При частом употреблении соленой, жирной и жареной пищи неизбежно растет показатель липидов. Аналогичная ситуация происходит при острой недостаточности клетчатки в рационе женщины, высокой глюкозе крови.
Изменение концентрации холестерола выявляют при длительном применении некоторых лекарств:
- стероиды;
- антибиотики;
- гормоны.
Также повлиять способны пищевые добавки, применяемые для увеличения мышечной массы и похудения. Эти лекарства дополнительно нарушают функции печени, этим сбивая продуцирование жиров. Рост вредных липидов, застой крови происходит при малоподвижном образе жизни.
Многие женщины считают себя абсолютно здоровыми, недомогания списывают на усталость и не обращают внимания на самочувствие. В результате состояние организма становится все хуже и хуже. Особенно внимательными должны быть женщины с вредными привычками, с избыточной массой тела и с заболеваниями сердечно-сосудистой системы.
Анализ на холестерин можно сдать в любой поликлинике, для этого проводят забор материала из локтевой вены. За 12 часов до исследования нельзя принимать пищу, нужно ограничить физические нагрузки, отказаться от курения и кофеина.
Информация о холестерине предоставлена в видео в этой статье.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Снижение холестерина липопротеинов низкой плотности
Пациенты спрашивают, что делать, если холестерин ЛПНП повышен, какой должна быть его норма. Аббревиатура ЛПНП означает липопротеины низкой плотности. Липопротеин (или липопротеид) — это конгломерат белков и липидов.

Как определяют холестерин ЛПНП в организме?
По признаку плотности липопротеины делятся на следующие виды:
- липопротеины высокой плотности, выполняющие функцию переноса холестерина от периферийных тканей к печени;
- липопротеины низкой плотности, отвечающие за транспортировку холестерина и прочих веществ от печени к периферийным тканям.
Также различают липопротеины средней и очень низкой плотности, переносящие вещества от печени к тканям.
 Липопротеины низкой плотности, аббревиатурное обозначение которых — ЛНП, представляют собой наиболее атерогенные образования, то есть вещества, провоцирующие развитие атеросклероза. Данная разновидность липопротеинов переносит так называемый «плохой» холестерин. Когда холестерин ЛПНП, или «плохой» холестерин, повышен, это означает большие шансы пациента на атеросклероз.
Липопротеины низкой плотности, аббревиатурное обозначение которых — ЛНП, представляют собой наиболее атерогенные образования, то есть вещества, провоцирующие развитие атеросклероза. Данная разновидность липопротеинов переносит так называемый «плохой» холестерин. Когда холестерин ЛПНП, или «плохой» холестерин, повышен, это означает большие шансы пациента на атеросклероз.
Атеросклероз является хронической болезнью артерий, при которой они закупориваются за счет отложения холестерина, возникающего вследствие нарушения белково-жирового обмена в организме. Причины ранней смерти от сердечно-сосудистых заболеваний, а именно инфаркта миокарда, инсульта, часто заключаются в атеросклеротических изменениях сосудов.
Заболевания, характеризующиеся повышенным содержанием липопротеинов низкой плотности, могут иметь и наследственную обусловленность. К таким случаям относят наследственную гиперлипопротеинемию. Это тот случай, когда холестерин ЛПНП в крови повышен вследствие передающегося по семейной линии заболевания.
 Формула Фридвальда. Определение уровня холестерина ЛПНП играет важную роль в диагностике состояния здоровья пациента и в его последующем лечении. Для этого применяют формулу Фридвальда. Она основана на количественном соотношении липопротеидов низкой плотности, общего холестерина (полезного и вредного) и триглицеридов (жиров).
Формула Фридвальда. Определение уровня холестерина ЛПНП играет важную роль в диагностике состояния здоровья пациента и в его последующем лечении. Для этого применяют формулу Фридвальда. Она основана на количественном соотношении липопротеидов низкой плотности, общего холестерина (полезного и вредного) и триглицеридов (жиров).
Согласно алгоритму по Фридвальду, липопротеиды (соединения липидов и белков) низкой плотности равны разности общего холестерина с суммой ЛПВП и триглицеридов, деленной на 5.
ЛПНП = общий холестерин — (ЛПВП + ТГ/5).
Помимо формулы по Фридвальду, есть ряд других алгоритмов вычисления уровня ЛПНП.
Какова норма ЛПНП?
Какова норма уровня ЛПНП? Американской Ассоциацией по охране здоровья сердца и сосудов разработаны рекомендации, основанные на тщательно выверенных нормах уровня ЛПНП. Показатели уровня холестерина ЛПНП:
- менее 2,6 ммоль/л — норма;
- менее 3,3 ммоль/л — показатель, приближенный к норме;
- менее 4,1 ммоль/л — показатель несколько выше, чем норма;
- менее 4,9 ммоль/л — высокий уровень;
- более 4,9 ммоль/л — крайне высокий показатель.
Приведенные данные являются условными показателями, разработанными на основе статистических данных заболеваний и смертности от сердечно-сосудистых болезней, возникших вследствие повышенного содержания холестерина низкой плотности в крови.
Необходимо отметить тот факт, что ряд групп людей, имеющих весьма высокие показатели ЛПНП, не страдают от сердечно-сосудистых заболеваний, вызванных закупоркой сосудов.
Как можно снизить холестерин?
Как снизить холестерин? Стратегия лечения, направленная на снижение уровня ЛПНП, представляет собой конгломерат как медикаментозных, так и не лекарственных средств.
Немедикаментозные способы
Данные пути имеют прямое отношение к питанию и образу жизни пациента и вполне могут быть применены самостоятельно не только теми лицами, которые озабочены вопросом, как понизить холестерин, но и людьми, заинтересованными в профилактике.
Для нормализации ЛПНП рекомендуют:
- снизить калорийность питания;
- перейти на рацион с низким содержанием животных жиров;
- употреблять меньше легкоусвояемых углеводов (сладости);
- отказаться от жареной пищи;
- избавиться от вредных привычек, таких как курение и употребление алкоголя;
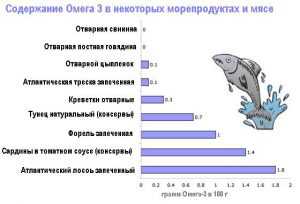
- включать в рацион полиненасыщенные жирные кислоты (Омега-3), содержащиеся в жирной рыбе, льняном масле;
- употреблять в пищу свежие овощи, бобовые культуры, зелень, фрукты, ягоды;
- повысить уровень физических нагрузок;
- беречься от стрессов.
 Что делать, если холестерин низкой плотности повышен? В отдельных случаях пациентам назначают гипохолестеринемистическую диету, сбалансированную по количеству жиров и быстрых углеводов. В некоторых, не особо запущенных случаях, не отягощенных осложнениями, соблюдения гипохолестеринемистической диеты вполне достаточно для устранения проблемы.
Что делать, если холестерин низкой плотности повышен? В отдельных случаях пациентам назначают гипохолестеринемистическую диету, сбалансированную по количеству жиров и быстрых углеводов. В некоторых, не особо запущенных случаях, не отягощенных осложнениями, соблюдения гипохолестеринемистической диеты вполне достаточно для устранения проблемы.
Если немедикаментозные средства не срабатывают в течение 3 месяцев, больному назначают медикаментозное лечение.
Лекарственные методы
При описываемых нарушениях больным назначаются гиполипидемические лекарственные средства.
Прием описанных ниже средств может иметь эффект только при соблюдении представленных выше правил и диеты.
Гиполипидемические препараты — это терапевтические средства, применяемые при снижении уровня ЛПНП. По характеру воздействия на организм они делятся на множество групп, ниже приведены только основные из них.
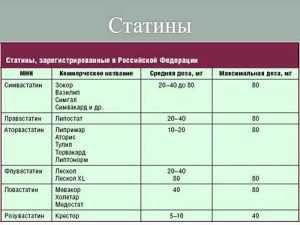 Норма ЛПНП в организме восстанавливается при помощи статинов. К ним относятся:
Норма ЛПНП в организме восстанавливается при помощи статинов. К ним относятся:
- Ловастатин;
- Симвастатин;
- Правастатин;
- Флувастин;
- Розувастин и т. п.
Фибраты снижают вредный холестерин в крови, понижают и уровень триглицеридов. Триглицериды представляют собой жиры, являющиеся источником энергии для клеток, однако при повышенной концентрации они усиливают риск сердечно-сосудистых заболеваний и панкреатита. К фибратам относятся:
- Клофибрат;
- Безафибрат;
- Фенофибрат;
- Ципрофибрат.
При приеме данных препаратов увеличивается риск образования камней в желчном пузыре.
 Есть препараты, усиливающие экскрецию, то есть выделение желчных кислот, которые участвуют в переработке холестерина. За счет этого действия снижается уровень холестерина в крови. К данному типу препаратов относятся:
Есть препараты, усиливающие экскрецию, то есть выделение желчных кислот, которые участвуют в переработке холестерина. За счет этого действия снижается уровень холестерина в крови. К данному типу препаратов относятся:
- Холестирамин;
- Колекстран;
- Колесевелам.
Необходимо помнить, что все перечисленные препараты могут применяться только по назначению лечащего врача. Все указанные выше методы лечения даны в упрощенном, схематическом виде и предлагают лишь приблизительную информацию для снижения ЛПНП, поэтому не могут восприниматься как руководство к самолечению.
Для здоровья человека очень важно понимать механизм усвоения питательных веществ в организме, роль здорового питания, правильного образа жизни в целом. Содержание вредного холестерина в крови во многих случаях представляет собой патологию, спровоцированную нарушениями режима.
Снижение уровня вредного холестерина осуществляется в первую очередь с помощью упорядоченного питания и здорового образа жизни.
Константин Ильич Булышев
- Анализаторы крови
- Анализы
- Атеросклероз
- Лекарства
- Лечение
- Народные методы
- Питание
Пациенты спрашивают, что делать, если холестерин ЛПНП повышен, какой должна быть его норма. Аббревиатура ЛПНП означает липопротеины низкой плотности. Липопротеин (или липопротеид) — это конгломерат белков и липидов.

Как определяют холестерин ЛПНП в организме?
По признаку плотности липопротеины делятся на следующие виды:
- липопротеины высокой плотности, выполняющие функцию переноса холестерина от периферийных тканей к печени;
- липопротеины низкой плотности, отвечающие за транспортировку холестерина и прочих веществ от печени к периферийным тканям.
Также различают липопротеины средней и очень низкой плотности, переносящие вещества от печени к тканям.
 Липопротеины низкой плотности, аббревиатурное обозначение которых — ЛНП, представляют собой наиболее атерогенные образования, то есть вещества, провоцирующие развитие атеросклероза. Данная разновидность липопротеинов переносит так называемый «плохой» холестерин. Когда холестерин ЛПНП, или «плохой» холестерин, повышен, это означает большие шансы пациента на атеросклероз.
Липопротеины низкой плотности, аббревиатурное обозначение которых — ЛНП, представляют собой наиболее атерогенные образования, то есть вещества, провоцирующие развитие атеросклероза. Данная разновидность липопротеинов переносит так называемый «плохой» холестерин. Когда холестерин ЛПНП, или «плохой» холестерин, повышен, это означает большие шансы пациента на атеросклероз.
Атеросклероз является хронической болезнью артерий, при которой они закупориваются за счет отложения холестерина, возникающего вследствие нарушения белково-жирового обмена в организме. Причины ранней смерти от сердечно-сосудистых заболеваний, а именно инфаркта миокарда, инсульта, часто заключаются в атеросклеротических изменениях сосудов.
Заболевания, характеризующиеся повышенным содержанием липопротеинов низкой плотности, могут иметь и наследственную обусловленность. К таким случаям относят наследственную гиперлипопротеинемию. Это тот случай, когда холестерин ЛПНП в крови повышен вследствие передающегося по семейной линии заболевания.
 Формула Фридвальда. Определение уровня холестерина ЛПНП играет важную роль в диагностике состояния здоровья пациента и в его последующем лечении. Для этого применяют формулу Фридвальда. Она основана на количественном соотношении липопротеидов низкой плотности, общего холестерина (полезного и вредного) и триглицеридов (жиров).
Формула Фридвальда. Определение уровня холестерина ЛПНП играет важную роль в диагностике состояния здоровья пациента и в его последующем лечении. Для этого применяют формулу Фридвальда. Она основана на количественном соотношении липопротеидов низкой плотности, общего холестерина (полезного и вредного) и триглицеридов (жиров).
Согласно алгоритму по Фридвальду, липопротеиды (соединения липидов и белков) низкой плотности равны разности общего холестерина с суммой ЛПВП и триглицеридов, деленной на 5.
ЛПНП = общий холестерин — (ЛПВП + ТГ/5).
Помимо формулы по Фридвальду, есть ряд других алгоритмов вычисления уровня ЛПНП.
Какова норма ЛПНП?
Какова норма уровня ЛПНП? Американской Ассоциацией по охране здоровья сердца и сосудов разработаны рекомендации, основанные на тщательно выверенных нормах уровня ЛПНП. Показатели уровня холестерина ЛПНП:
- менее 2,6 ммоль/л — норма;
- менее 3,3 ммоль/л — показатель, приближенный к норме;
- менее 4,1 ммоль/л — показатель несколько выше, чем норма;
- менее 4,9 ммоль/л — высокий уровень;
- более 4,9 ммоль/л — крайне высокий показатель.
Приведенные данные являются условными показателями, разработанными на основе статистических данных заболеваний и смертности от сердечно-сосудистых болезней, возникших вследствие повышенного содержания холестерина низкой плотности в крови.
Необходимо отметить тот факт, что ряд групп людей, имеющих весьма высокие показатели ЛПНП, не страдают от сердечно-сосудистых заболеваний, вызванных закупоркой сосудов.
Как можно снизить холестерин?
Как снизить холестерин? Стратегия лечения, направленная на снижение уровня ЛПНП, представляет собой конгломерат как медикаментозных, так и не лекарственных средств.
Немедикаментозные способы
Данные пути имеют прямое отношение к питанию и образу жизни пациента и вполне могут быть применены самостоятельно не только теми лицами, которые озабочены вопросом, как понизить холестерин, но и людьми, заинтересованными в профилактике.
Для нормализации ЛПНП рекомендуют:
- снизить калорийность питания;
- перейти на рацион с низким содержанием животных жиров;
- употреблять меньше легкоусвояемых углеводов (сладости);
- отказаться от жареной пищи;
- избавиться от вредных привычек, таких как курение и употребление алкоголя;
- включать в рацион полиненасыщенные жирные кислоты (Омега-3), содержащиеся в жирной рыбе, льняном масле;
- употреблять в пищу свежие овощи, бобовые культуры, зелень, фрукты, ягоды;
- повысить уровень физических нагрузок;
- беречься от стрессов.
 Что делать, если холестерин низкой плотности повышен? В отдельных случаях пациентам назначают гипохолестеринемистическую диету, сбалансированную по количеству жиров и быстрых углеводов. В некоторых, не особо запущенных случаях, не отягощенных осложнениями, соблюдения гипохолестеринемистической диеты вполне достаточно для устранения проблемы.
Что делать, если холестерин низкой плотности повышен? В отдельных случаях пациентам назначают гипохолестеринемистическую диету, сбалансированную по количеству жиров и быстрых углеводов. В некоторых, не особо запущенных случаях, не отягощенных осложнениями, соблюдения гипохолестеринемистической диеты вполне достаточно для устранения проблемы.
Если немедикаментозные средства не срабатывают в течение 3 месяцев, больному назначают медикаментозное лечение.
Лекарственные методы
При описываемых нарушениях больным назначаются гиполипидемические лекарственные средства.
Прием описанных ниже средств может иметь эффект только при соблюдении представленных выше правил и диеты.
Гиполипидемические препараты — это терапевтические средства, применяемые при снижении уровня ЛПНП. По характеру воздействия на организм они делятся на множество групп, ниже приведены только основные из них.
 Норма ЛПНП в организме восстанавливается при помощи статинов. К ним относятся:
Норма ЛПНП в организме восстанавливается при помощи статинов. К ним относятся:
- Ловастатин;
- Симвастатин;
- Правастатин;
- Флувастин;
- Розувастин и т. п.
Фибраты снижают вредный холестерин в крови, понижают и уровень триглицеридов. Триглицериды представляют собой жиры, являющиеся источником энергии для клеток, однако при повышенной концентрации они усиливают риск сердечно-сосудистых заболеваний и панкреатита. К фибратам относятся:
- Клофибрат;
- Безафибрат;
- Фенофибрат;
- Ципрофибрат.
При приеме данных препаратов увеличивается риск образования камней в желчном пузыре.
 Есть препараты, усиливающие экскрецию, то есть выделение желчных кислот, которые участвуют в переработке холестерина. За счет этого действия снижается уровень холестерина в крови. К данному типу препаратов относятся:
Есть препараты, усиливающие экскрецию, то есть выделение желчных кислот, которые участвуют в переработке холестерина. За счет этого действия снижается уровень холестерина в крови. К данному типу препаратов относятся:
- Холестирамин;
- Колекстран;
- Колесевелам.
Необходимо помнить, что все перечисленные препараты могут применяться только по назначению лечащего врача. Все указанные выше методы лечения даны в упрощенном, схематическом виде и предлагают лишь приблизительную информацию для снижения ЛПНП, поэтому не могут восприниматься как руководство к самолечению.
Для здоровья человека очень важно понимать механизм усвоения питательных веществ в организме, роль здорового питания, правильного образа жизни в целом. Содержание вредного холестерина в крови во многих случаях представляет собой патологию, спровоцированную нарушениями режима.
Снижение уровня вредного холестерина осуществляется в первую очередь с помощью упорядоченного питания и здорового образа жизни.
Норма бета липопротеидов
Холестерина по влиянию на наш организм бывает плохой и хороший. Хороший холестерин – это альфа липопротеиды, плохой – бета липопротеиды. Каждый из них необходим для нормального функционирования систем органов и играет важную роль. Но когда показатели выходят на пределы нормы это напрямую сказывается на здоровье. Что представляет собой плохой и хороший холестерин, и для чего он нам так нужен?
Плохой и хороший холестерин
 Для начала нужно разобраться, что же такое холестерин (холестерол, ХС). Это органическое липидное соединение, проще говоря, соединение жиров. Он содержится во всех живых организмах — в клеточных мембранах (исключением являются грибы и безъядерные клетки). 80% данного липида вырабатывает сам организм, остальные 20% поступают с пищей. Холестерин необходим для нашего организма, он выполняет важные функции такие, как образование витамина D, без которого усвоение кальция невозможно, участие в синтезе половых гормонов тестостерона и эстрогена, и, благодаря его содержанию в клеточных мембранах, он защищает и укрепляет их.
Для начала нужно разобраться, что же такое холестерин (холестерол, ХС). Это органическое липидное соединение, проще говоря, соединение жиров. Он содержится во всех живых организмах — в клеточных мембранах (исключением являются грибы и безъядерные клетки). 80% данного липида вырабатывает сам организм, остальные 20% поступают с пищей. Холестерин необходим для нашего организма, он выполняет важные функции такие, как образование витамина D, без которого усвоение кальция невозможно, участие в синтезе половых гормонов тестостерона и эстрогена, и, благодаря его содержанию в клеточных мембранах, он защищает и укрепляет их.
При анализе на данный липид (липидный спектр крови) выделяют его составляющие. Среди них и есть «хороший» и «плохой» ХС. Хорошими называют альфа липопротеиды, плохими – бета липопротеиды. Что же такое альфа и бета?
При расшифровке анализа есть такие показатели, как ЛПВП – липопротеиды высокой плотности, ЛПНП – липопротеиды низкой плотности и ЛПОНП – липопротеиды очень низкой плотности. ЛПВП помогают организму справится с избытком жиров, они переносят из сердечной мышцы, сосудов и других органов общий холестерин (ОХС) в печень, где он разрушается. Это и есть «хороший» холестерин (альфа). ЛПНП и ЛПОНП – это основная транспортная форма ОХС в органы и ткани. Это «плохой» холестерин – бета липопротеиды. Его повышение самое опасное, оно способствует развитию множества заболеваний.
Расшифровка показателя
Норма лабораторного исследования крови зависит от пола и возраста. Для мужчин считается нормальным показатель 2.2-4.8 ммоль/л, для женщин – 1.9-4.5 ммоль/л. С возрастом показатель растет, самый минимальный наблюдается у новорожденных, самый высокий у пожилых людей. В нормальном составе ЛПНП содержат до 45% ХС. Компоненты бета липопродеидов – эфиры холестерола 41%, триглицериды 4%, белок 21%, свободный холестерол 11%.
Нормы результата анализа могут быть индивидуальными. В случае перенесенного инсульта или инфаркта миокарда, при нарушении мозгового кровообращения, повышенного артериального давления, курении, при осложнениях атеросклероза и сахарного диабета – нормы будут ниже, т.к. допускать повышенный уровень жиров низкой плотности очень опасно. Врач будет рекомендовать поддержание минимального показателя.

В норме бета липопротеиды переносят в организме холестерол, который чрезвычайно важен для полноценной и качественной работы всех систем и органов, а так же витамин Е, каротиноиды (природные органические пигменты) и триглицериды (так же составляющая жиров).
В патологии, когда уровень липидов выше нормы, может вызывать жировые отложения в тканях и сосудах (чаще в артериях), что влечет за собой большую опасность атеросклероза и его проявлений: инсульта и инфаркта миокарда. Среди всех жиров плазмы крови именно бета самые атерогенные (атеросклерозирующие).
Показания к диагностике
Самым главным показанием является возраст, так как чем старше человек, тем выше уровень холестерола в его организме. Уже после 20-и лет рекомендуется периодически проходить диагностику бета липопротеидов плазмы крови, чтобы предупредить повышенный показатель и различные заболевания, в идеале каждые 5 лет.
К другим показаниям относятся:
- Выявление повышенного ХС.
- Наследственные заболевания сердца, случаи внезапной сердечной смерти ближайших родственников.
- Ожирение, избыточный вес.
- Ишемическая болезнь сердца.
- Контроль лечения повышенного холестерина в крови.
- Повышенное артериальное давление.
- Сахарный диабет I и II типов.
Каждое из вышеперечисленных заболеваний требует контроля холестерола, а особенно бета жиров, из-за их высокой атерогенности.
Подготовка к диагностике и влияющие факторы
Взятие крови производится в специальной лаборатории из вены. Необходимо сдать анализ натощак, после 8-10 часового перерыва с последнего приема пищи. Допускается только употребление воды, для достоверности анализа. Не рекомендуются физические нагрузки, особенно накануне исследования. Тяжелые нагрузки отменить за неделю до сдачи крови, это может исказить результат. После любого перенесенного заболевания должно пройти не менее 6ти недель.
У беременных женщин уровень жиров плазмы крови снижен, в связи с этим не рекомендуется сдавать анализ ранее, чем через 6 недель после родов.
При употреблении каких-либо лекарственных препаратов следует предупредить об этом доктора. Показатель липопротеидов низкой, и очень низкой плотности плазмы крови может быть повышен из-за гормональных препаратов и диуретиков. А так же прием жирной пищи накануне способен сделать содержание бета жиров выше. Снижают уровень липидов низкой плотности женские половые гормоны (эстрогены), витамины B6 и C и гормоны щитовидной железы (тироксин).
Заболевания при отклонениях от нормы
Отклонения могут быть как в сторону низкого, так и в сторону высокого показателей. Причины пониженного уровня липидов низкой плотности: врожденные нарушения липидного обмена, болезнь Танжера, пневмония, цирроз печени, ангина, гипертиреоз, гепатиты, инфекционные заболевания, застойная сердечная недостаточность.
К причинам повышения относятся следующие заболевания: врожденные нарушения обмена жиров, гипотиреоз, синдром Кушинга, пиелонефрит, анорексия на фоне нервного истощения, сахарный диабет, нефротический синдром.

Самая большая опасность жиров выше нормы – это образование атеросклеротических бляшек в сосудах. Когда просвет сосуда сужается, кровоток нарушается, определенные органы и ткани не получают питания. В худшем случае бляшка может образовать тромб и совсем перекрыть сосуд. Образование тромба в сосуде головного мозга может привести к инсульту. Так же тромбы провоцируют инфаркт миокарда. Из-за сужения сосуды теряют свою эластичность, а к сердцу кровь поступает в недостаточном количестве, в связи с этим с высокой вероятностью грозит ишемическая болезнь сердца. По статистике, высокий уровень чаще всего бывает у женщин.
Любое заболевание требует дополнительного обследования. Только врач может поставить диагноз. Если показатель повышен, это требует обязательного врачебного контроля.
Диета и образ жизни
Чтобы нормализовать жиры, необходимо исключить продукты питания и факторы, которые влияют непосредственно на их увеличение. Это курение, злоупотребление алкоголем, ожирение, малоподвижный образ жизни. К продуктам питания относится жирная пища (жареное, жирные продукты животного происхождения, в том числе молочные, рафинированное масло, чипсы, колбасные изделия и др.), сладкое.
Соответственно, в первую очередь необходимо правильно питаться. Лучше предпочесть обезжиренное молоко, диетическое мясо (птица без кожи, рыба и кролик), белковые продукты, например, бобовые, большое количество фруктов, овощей и ягод, каши и цельнозерновой хлеб. Не менее важно соблюдение питьевого режима. Если нет заболеваний почек, рекомендуется пить 6-8 стаканов воды в сутки. Рафинированное масло можно заменить на оливковое, льняное, кукурузное и рапсовое.

Умеренные физические нагрузки (если нет противопоказаний) приведут в тонус сердечную мышцу и сосуды, а так же, если имеет место быть избыточный вес, помогут в борьбе с ним. Особенно, это касается женщин, т.к. именно они больше склонны к лишним килограммам.
«Плохой» холестерол ЛПНП и ЛПОНП необходим организму, без него невозможна полноценная деятельность систем органов. Но к здоровью необходимо относиться внимательно, особенно, когда дело касается холестерина. Несложная, правильная диета, умеренные физические нагрузки, отказ от вредных привычек способны с высокой вероятностью вернуть повышенные бета липопротеиды в норму и обезопасить организм от множества заболеваний.
Во избежание страшных последствий необходим своевременный контроль липопротеидов низкой, и очень низкой плотности, важно помнить, что чем старше человек, тем большую опасность представляет показатель выше нормы. Лучше всего проходить диагностику каждые 5 лет после 20-и лет, а после 40 каждые 1-2 года. Особенно это касается женщин, именно они чаще всего страдают из-за высокого холестерола.
Норма липопротеидов в крови, их функции, причины отклонения от нормы
Каждому с детства известен тот факт, что жиры и подобные им вещества не растворяются в воде. Но в то же время многие из важных компонентов нашей пищи и некоторые биологически активные соединения принадлежат именно к липидам. По идее, кровь, которая транспортирует практически все питательные вещества по организму, не может непосредственно переносить жироподобные компоненты. Но природа нашла выход в такой ситуации – липиды в крови человека находятся в составе липопротеидов.
Липопротеиды в самом простом понимании – это соединения белков и жиров. На самом деле это сложная физико-химическая система, позволяющая транспортировать нерастворимые в крови соединения. Существует несколько классов таких комплексов:
- Липопротеиды высокой плотности (ЛПВП) – состоят из белков и холестерина, стабилизируют липидный состав крови, выступают в роли важного антисклеротического фактора.
- Липопротеиды промежуточной плотности (ЛППП) – помимо холестерола содержат небольшое количество фосфолипидов, особенно важных для печени и нервной ткани.
- Липопротеиды низкой плотности (ЛПНП) – содержат примерно поровну белок и различные жироподобные вещества. Определяются в рамках биохимического анализа крови по причине их атерогенности.
- Липопротеиды очень низкой плотности (ЛПОНП) – состоят в основном из липидов, стабилизированных небольшим количеством белка. Так же, как и ЛПНП способны стимулировать развитие атеросклероза.
Плотность этих комплексов зависит от соотношения количества белка и жира – жир обладает меньшей массой, поэтому чем его больше, тем меньше плотность всей системы.
В условиях царящей в мире настоящей эпидемии сердечно-сосудистых заболеваний для врача крайне важно знать уровень ЛПНП в крови человека, ведь именно они способствуют развитию атеросклеротических бляшек, которые со временем приводят к стенокардии, инфаркту миокарда и инсультам.
Норма содержания липопротеидов низкой и высокой плотности в таблице.
| Липопротеиды, ммоль/л | |||
| ЛПОНП | ЛПНП | ЛППП | ЛПВП |
| 0,26-1,04 |
| 0,21-0,45 |
|
Почему меняется уровень липопротеидов в крови?
Наличие в крови ЛПНП, кстати говоря, дает материальную основу для рассуждений о «хорошем» и «плохом» холестерине. Каждый из типов таких комплексов содержит в своем составе это жироподобное вещество. Но если ЛПВП играют положительную роль в организме человека, то большие концентрации липопротеидов с малой плотностью рано или поздно приводят к развитию различных патологий сосудов в организме. Таким образом, холестерин из первых систем будет считаться «хорошим», из вторых – «плохим».
Повышение количества ЛПНП может обусловлено несколькими основными процессами и факторами:
- Неправильное питание – а именно дисбаланс количества белков и жиров в рационе. Для образования липопротеидных комплексов с высокой плотностью необходимо большое количество белка, если же количество этого компонента пищи значительно уступает жирам, то вполне логично, что на такой основе будут синтезироваться системы с большим количеством липидов. Именно поэтому правильное сбалансированное питание является важнейшим фактором профилактики атеросклероза.
- Нарушения липидного обмена – например, уменьшение количества рецепторов к ЛПНП. С помощью этих рецепторов комплексы проникают из крови в ткани. Если же их не хватает – возникают условия для их накопления в плазме с последующим пропитыванием стенок сосудов. Причиной уменьшения числа рецепторов может быть наследственность, эндокринные патологии.
В рамках биохимического анализа крови изучается только один тип белково-жировых комплексов – с низкой плотностью. При обнаружении их повышенного количества, как правило, сдается еще один анализ с развернутым определением количества всех липопротеидов для расчета липидного профиля, коэффициента атерогенности и других критериев.
- Ионограмма
- Липидограмма
- Ферменты плазмы крови
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе