Узи в акушерстве
УЗИ в акушерстве и гинекологии
В настоящее время обследование человека с помощью ультразвуковых волн стало насколько широко применимым, что мы уже не представляем себе, как обходились без него раньше. Чаще всего это первичный метод обследования и постановки окончательного или первичного диагноза. Иногда это единственный метод обследования. На сегодняшний день аппараты ультразвука находятся на такой высокой ступени развития, что могут не только выявлять заболевания и их локализацию, но и влиять на патологию, то есть лечить.
На аппаратах ультразвукового исследования работают только высококвалифицированные врачи – диагносты. А сам аппарат ультразвука является максимально безвредным для обследуемого человека. Особенно вопрос безопасности волнует молодых мамочек, потому что речь идет не об одном, а сразу о двух людях. Поэтому медицина в данном случае предлагает высокоточные безопасные аппараты ультразвукового диагностики в акушерстве и гинекологии. Новая аппаратура обладает рядом дополнительных функций и значительно расширяет возможности обширной диагностики. В период программы контроля протекания беременности или совершенно независимо от нее вы можете пройти качественное обследование ультразвуком. Вы можете пройти данное детальное обследование как по направлению врача, так и без него.
Благодаря такому высокоточному аппарату УЗИ – диагностики в акушерстве акушер – гинеколог имеет возможность детально исследовать все органы развивающегося плода. Этим преследуется цель вовремя выявить различные патологии, на которые благодаря уровню современной медицины можно повлиять, или же успокоить родителей тем, что никаких патологий не выявлено. Также узи в акушерстве позволяет вести благополучную беременность, устанавливать сроки беременности, родов, количество плодов, расположение плода и многое другое.
Ультразвуковая диагностика в акушерстве и гинекологии допустима с момента первых сигналов о том, что наступила беременность, то есть с 5 – 6 недели от первого дня начала последних месячных.
На уровне законодательства ультразвуковая диагностика в акушерстве за время беременности производить три раза. Первый – первый триместр, то есть одиннадцатая – тринадцатая неделя, второй – второй триместр, то есть с двадцатой по двадцать вторую неделю, и третий раз – последний, третий триместр, который припадает на 32- 34 недели беременности. Количество ультразвуковых обследований в акушерстве может увеличиться при видимых патологиях или подозрениях, что они могут развиться.
По данным Всемирной Организации Здравоохранения, ультразвуковая диагностика в акушерстве является самым важным методом наблюдения за развивающимся плодом и не влияет на него, поэтому такого метода не следует бояться и избегать.
Смотрите также: Что делать при частых кровотечениях у ребенка?Что определяет УЗИ в акушерстве в каждом триместре беременности
Первый триместр
• Подтверждение настоящей беременности, а также установление ее срока. Одним из главных задач ранней диагностики – определение местоположения вышедшего оплодотворенного яйца: в полости матки или вне матки, — тогда речь идет о патологической беременности, которую необходимо прервать для сохранения жизни женщины.
• Интересной функцией ультразвукового обследования беременной является определение количества развивающихся плодов, а также их пола.
• На эмбриональной стадии специалист ультразвукового обследования может подтвердить также жизнеспособность эмбриона.
• Уже начиная с первого дня окончания предыдущего менструального цикла возможно определить срок беременности. Самые ранние сроки определяются с помощью установления размеров плодного мешка, а в дальнейшем через установление длины от копчика до темени.
• При этом наличие оплодотворенного яйца в полости матки не исключает наличие внематочной беременности. В очень редких случаях при наличии нормальной маточной беременности одновременно присутствует и внематочная, при которой плодный мешок находится в трубе. При помощи ультразвукового исследования такая патология должна быть исключена или вовремя обнаружена. Наличие более одного плода обнаруживается уже на пятой неделе беременности. Причем именно на этой неделе возникает вероятность самопроизвольного выкидыша второго или третьего зародыша. Такую информацию не обязательно знать матери, но такой выкидыш может повлечь за собой выскабливание и жизнеспособного плода, поэтому о данной угрозе должен знать врач – гинеколог.
• С помощью ультразвука производится фиксация факта сердцебиения, который является первой регистрацией новой жизни, жизнеспособности плода.
Второй триместр
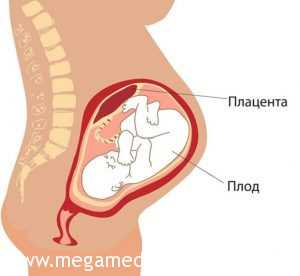 • Уточнение срока беременности по нескольким факторам. Определение количества малышей. Диагностика патологических отклонений. Определение локализации плаценты.
• Уточнение срока беременности по нескольким факторам. Определение количества малышей. Диагностика патологических отклонений. Определение локализации плаценты.
• Ультразвуковое обследование поможет выявить также объемные новообразования в полости малого таза матери, что может негативно сказаться на течении беременности и родов.
• На данном этапе основными параметрами, по которым определяется срок беременности, выступают размер головки, окружность живота и длина кости бедра. При этом при наличии многоплодной беременности подробную диагностику проводят каждым плодом, причем индивидуально независимо от показателей одного малыша, в том числе это касается установления срока беременности, количества плодных мешков, плацент.
• При наличии плавающей плаценты необходим регулярный контроль, чтобы определить ее местоположение перед самыми родами.
Смотрите также: УЗИ во время беременностиТретий триместр
 • При помощи ультразвукового исследования выявляется задержка роста и развития плода, подтверждаются не выявленные ранее аномалии ребенка. Определяется точное положение плода или предлежание, расположение плаценты. Оценивается количество околоплодных вод. Определение аномалий развития на этой стадии играет решающую роль в определении тактики ведения родов. Например, выявление таких патологий как грыжи различной локализации, гидроцефалия являются стопроцентными показаниями для проведения кесарева сечения
• При помощи ультразвукового исследования выявляется задержка роста и развития плода, подтверждаются не выявленные ранее аномалии ребенка. Определяется точное положение плода или предлежание, расположение плаценты. Оценивается количество околоплодных вод. Определение аномалий развития на этой стадии играет решающую роль в определении тактики ведения родов. Например, выявление таких патологий как грыжи различной локализации, гидроцефалия являются стопроцентными показаниями для проведения кесарева сечения
• Определение патологии плода имеет также значение для психологической подготовки семьи к рождению ребенка с дефектами
• Привлечение к моменту родов бригады медиков для срочной помощи и возможной реанимации новорожденного с таким врожденными пороками как грыжа диафрагмы, патология межжелудочковой перегородки
• Определение положения плода и предлежания перед родами позволят выбрать правильную тактику ведения родов
• Определение количества околоплодной, амниотической жидкости. Малое и большое количество вод тесно связано с отклонениями в развитии плода.
Использование в ультразвуковой системе ЗD формата
Использование ультразвука, работающего в режиме реального времени, позволяет увидеть ребенка в движении. Современные системы ультразвука в акушерстве, работающие на принципе Допплера, оценивают состояние кровообращения в целой маточно – плацентарной системе плода и матери
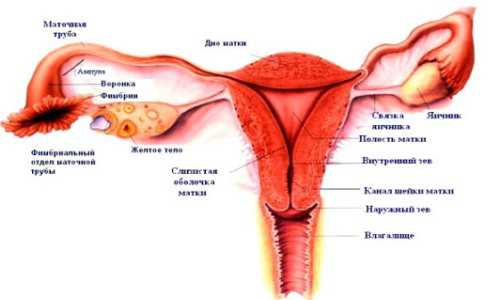
Виды ультразвукового исследования в акушерстве
Есть два вида данного исследования:
Трансабдоминальный (датчики располагаются снаружи брюшной стенки)
Трансвагинальный (специальный датчик вводится во влагалище)
Подготовки к ультразвуковому исследованию в акушерстве и гинекологии не требуется. Помните, что при наличии серьезных патологий ультразвуковое обследование не является единственным методом постановки диагноза и определения тактики лечения. Обязательно посетите специалиста – гинеколога.
Ультразвуковое исследование (УЗИ) во время беременности
Ультразвуковое исследование (эхография, сканирование) — единственный высокоинформативный, безопасный неинвазивный метод, позволяющий проводить динамическое наблюдение за состоянием плода с самых ранних этапов его развития.
ОБОСНОВАНИЕ МЕТОДА УЗИ
В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект. Ультразвуковые волны, поразному отражаясь от органов и тканевых структур, улавливаются приёмником, расположенным внутри датчика, и преобразуются в электрические импульсы. Данные импульсы воспроизводятся на экране пропорционально расстоянию от датчика до соответствующей структуры.
В акушерстве наибольшее распространение получили два основные метода: трансабдоминальное и трансвагинальное сканирование. При трансабдоминальном сканировании применяют датчики (линейные, конвексные) с частотой 3,5 и 5,0 мГц, при трансвагинальном — секторальные датчики с частотой 6,5 мГц и выше. Использование трансвагинальных датчиков позволяет в более ранние сроки установить факт беременности, с большей точностью изучить развитие плодного яйца (эмбриона и экстраэмбриональных структур), уже с I триместра диагностировать большинство грубых аномалий развития эмбриона/плода.
ЦЕЛЬ УЗИ
Основные задачи эхографии в акушерстве:· установление факта беременности, наблюдение за её течением;· определение числа плодных яиц;· эмбриометрия и фетометрия;· диагностика аномалий развития плода;· оценка функционального состояния плода;· плацентография;
· осуществление контроля при проведении инвазивных исследований [биопсии хориона, амниоцентеза, кордоцентеза, внутриутробной хирургии (фетохирургии)].
Задачи УЗИ в I триместре беременности:
· установление маточной беременности на основании визуализации плодного яйца в полости матки;· исключение внематочной беременности;· диагностика многоплодной беременности, типа плацентации (бихориальная, монохориальная);· оценка роста плодного яйца (средний внутренний диаметр плодного яйца, КТР эмбриона/плода);· оценка жизнедеятельности эмбриона (сердечной деятельности, двигательной активности);· исследование анатомии эмбриона/плода, выявление эхомаркёров хромосомной патологии;· изучение экстраэмбриональных структур (желточного мешка, амниона, хориона, пуповины);· диагностика осложнений беременности (угрожающий аборт, начавшийся аборт, полный аборт, пузырный занос);
· диагностика патологии гениталий (миом матки, аномалий строения матки, внутриматочной патологии, образований яичников).
Задачи УЗИ во II триместре беременности:
· оценка роста плода;· диагностика пороков развития;· исследование маркёров хромосомной патологии;· диагностика ранних форм ЗРП;· оценка локализации, толщины и структуры плаценты;
· определение количества ОВ.
Задачи УЗИ в III триместре беременности:
· диагностика пороков развития с поздней манифестацией;· определение ЗРП;
· оценка функционального состояния плода (оценка двигательной и дыхательной активности, допплерометрия кровотока в системе «мать–плацента–плод»).
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ УЗИ
Ультразвуковой скрининг беременных в нашей стране проводится в сроки 10–14, 20–24 и 30–34 нед.
МЕТОДИКА ИССЛЕДОВАНИЯ И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ УЗИ
Диагностика маточной беременности при УЗИ возможна с самых ранних сроков. С 3-й недели от зачатия в полости матки начинает визуализироваться плодное яйцо в виде эхонегативного образования округлой или овоидной формы диаметром 5–6 мм. В 4–5 нед возможна визуализация эмбриона — эхопозитивной полоски размером 6–7 мм. Головка эмбриона идентифицируется с 8–9 нед в виде отдельного анатомического образования округлой формы средним диаметром 10–11 мм.
Наиболее точный показатель срока беременности в I триместре — КТР (рис. 11-1). В табл. 111 приведены гестационные нормативы КТР при неосложнённой беременности.
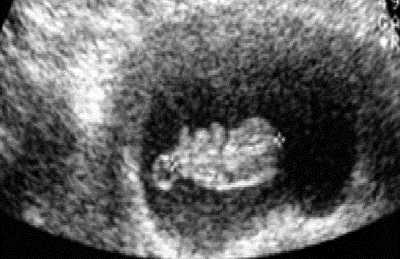
Рис. 11-1. Копчико-теменной размер эмбриона.
Средняя ошибка в определении срока беременности при измерении плодного яйца составляет ±5 дней, КТР — ±2 дня.
Оценка жизнедеятельности эмбриона в ранние сроки беременности основывается на регистрации его сердечной деятельности и двигательной активности. При УЗИ регистрировать сердечную деятельность эмбриона можно с 4– 5 нед. ЧСС постепенно увеличивается с 150–160 в минуту в 5–6 нед до 175–185 в минуту в 7–8 нед с последующим снижением до 150–160 в минуту к 12 нед. Двигательную активность оценивают с 7–8 нед.
Таблица 11-1. Копчико-теменные размеры эмбриона/плода в I триместре беременности
| Срок беременности, нед | Величина КТР, мм |
| 5 | 3 |
| 6 | 6 |
| 7 | 10 |
| 8 | 16 |
| 9 | 23 |
| 10 | 31 |
| 11 | 41 |
| 12 | 53 |
| 13 | 66 |
С 4–5 нед беременности определяется желточный мешок, величина которого варьирует от 6 до 8 мм. К 12 нед происходит физиологическая редукция желточного мешка. Отсутствие желточного мешка и его преждевременная редукция — прогностически неблагоприятные признаки.
С помощью трансвагинальной эхографии в I триместре беременности диагностируют грубые ВПР — анэнцефалию, грыжу спинного мозга, скелетные аномалии, мегацистис и др. В 11–14 нед крайне важно выявление эхомаркёров хромосомной патологии — воротникового отёка, гипоплазии/отсутствия носовой кости, неиммунной водянки плода, несоответствия КТР эмбриона сроку беременности.
При изучении роста и развития плода во II и III триместрах беременности проводят фетометрию (измерение размеров плода). Обязательный объём фетометрии включает измерение бипариетального размера и окружности головки, диаметров или окружности живота, а также длины бедренной кости (длину трубчатых костей измеряют с обеих сторон) (рис. 11-2). Нормативные гестационные показатели фетометрии приведены в табл. 11-2. На основании указанных параметров возможно определение предполагаемой массы плода.
Рис. 11-2. Фетометрия.
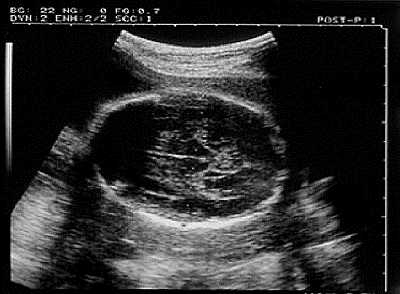
а — измерение бипариетального размера и окружности головы;
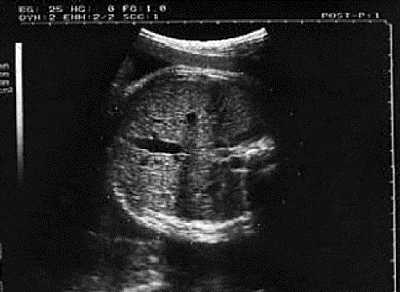
б — измерение окружности живота;
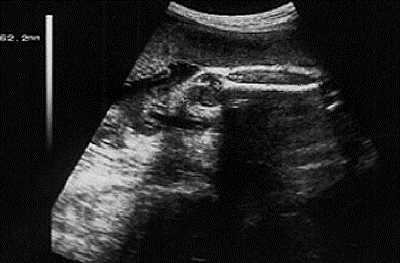
в — определение длины бедренной кости.
Таблица 11-2. Фетометрические параметры во II и III триместрах беременности
| Срок беременности, нед | Бипариетальный размер, мм | Окружность живота, мм | Длина бедренной кости, мм |
| 14 | 24 | 61 | 12 |
| 15 | 28 | 72 | 16 |
| 16 | 32 | 78 | 20 |
| 17 | 36 | 96 | 24 |
| 18 | 39 | 108 | 27 |
| 19 | 43 | 120 | 30 |
| 20 | 47 | 138 | 33 |
| 21 | 50 | 144 | 36 |
| 22 | 53 | 162 | 39 |
| 23 | 56 | 168 | 41 |
| 24 | 59 | 186 | 44 |
| 25 | 62 | 198 | 46 |
| 26 | 65 | 204 | 49 |
| 27 | 68 | 216 | 51 |
| 28 | 71 | 228 | 53 |
| 29 | 73 | 240 | 55 |
| 30 | 75 | 248 | 57 |
| 31 | 78 | 259 | 59 |
| 32 | 80 | 270 | 61 |
| 33 | 82 | 278 | 63 |
| 34 | 84 | 288 | 65 |
| 35 | 86 | 290 | 67 |
| 36 | 88 | 300 | 69 |
| 37 | 89 | 306 | 71 |
| 38 | 91 | 310 | 73 |
| 39 | 93 | 324 | 74 |
| 40 | 94 | 325 | 76 |
При проведении эхографии во II и III триместрах исследуют структуры головного мозга, скелет, лицевой череп, внутренние органы плода: сердце, лёгкие, печень, желудок, кишечник, почки и надпочечники, мочевой пузырь.
Благодаря УЗИ возможно диагностировать большинство аномалий развития плода. Для детальной оценки анатомии плода дополнительно используют трёхмерную эхографию, позволяющую получить объёмное изображение изучаемой структуры.
Спектр эхомаркёров хромосомной патологии плода, выявляемых во II триместре беременности, включает в себя изменения со стороны различных органов и систем: вентрикуломегалия, кисты сосудистых сплетений боковых желудочков, аномальные формы черепа и мозжечка («клубника», «лимон», «банан»), гиперэхогенный кишечник, пиелоэктазия, единственная артерия пуповины, симметричная форма ЗРП.
С помощью УЗИ можно детально изучить плаценту и получить необходимую информацию о её локализации, толщине, структуре.
Локализация плаценты в различные сроки беременности изменяется изза «миграции» от нижнего сегмента к дну матки. При обнаружении предлежания плаценты до 20 нед беременности УЗИ необходимо повторять каждые 4 нед.
Окончательное заключение о расположении плаценты следует делать в конце беременности.
Важный показатель состояния плаценты — её толщина. Для толщины плаценты характерна типичная кривая роста по мере развития беременности. К 36–37 нед рост плаценты прекращается. В дальнейшем при физиологическом течении беременности её толщина уменьшается или остаётся на том же уровне, составляя 3,3–3,6 см.
Ультразвуковые признаки изменений в плаценте в разные сроки беременности определяют по степени её зрелости по P. Grannum (табл. 11-3).
Таблица 11-3. Ультразвуковые признаки степени зрелости плаценты
| Степень зрелости плаценты | Хориальная мембрана | Паренхима | Базальный слой |
| 0 | Прямая, гладкая | Гомогенная | Не идентифицируется |
| I | Слегка волнистая | Небольшое количество эхогенных зон | Не идентифицируется |
| II | С углублениями | Линейные эхогенные уплотнения | Линейное расположение небольших эхогенных зон (базальный пунктир) |
| III | С углублениями, достигающими базального слоя | Округлые уплотнения с разрежениями в центре | Большие и отчасти слившиеся эхогенные зоны, дающие акустическую тень |
Изменения структуры плаценты могут быть в виде кист, которые визуализируются как эхонегативные образования различной формы и величины.
Ультразвуковая диагностика ПОНРП основывается на выявлении эхонегативного пространства между стенкой матки и плацентой.
УЗИ используют также для диагностики состоятельности послеоперационного рубца на матке. О состоятельности рубца свидетельствуют однородная структура тканей и ровные контуры нижнего сегмента матки, толщина его не менее 3–4 мм. Несостоятельность рубца на матке диагностируют на основании выявления дефекта в виде глубокой ниши, истончения в области предполагаемого рубца, наличия большого количества гиперэхогенных включений (соединительная ткань).
С помощью УЗИ получают ценную информацию о состоянии шейки матки во время беременности и о риске преждевременных родов. При трансвагинальной эхографии, которая имеет существенные преимущества перед пальцевым исследованием шейки матки и трансабдоминальной эхографией, возможно определение длины шейки матки на всём протяжении, состояния внутреннего зева, цервикального канала (рис. 11-3).
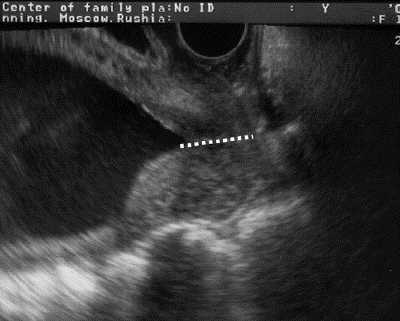
Рис. 11-3. Изучение состояния шейки матки при трансвагинальной эхографии.
9. Роль узи в акушерской практике.
В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект. Ультразвуковые волны, отражаясь от разнородных структур изучаемого объекта, преобразуются в электрические импульсы и воспроизводятся на экране монитора пропорционально от датчика до соответствующей структуры, от которой этот сигнал отразился. В настоящее время в акушерстве отдано предпочтение приборам, работающим в режиме реального времени. Преимущества использования данной системы заключается в возможности быстрого выбора оптимального сечения и непрерывного наблюдения за состоянием изучаемого объекта.
Ультразвуковое сканирование является высокоинформативным методом исследования и позволяет проводить динамическое наблюдение за состоянием плода. Метод не требует специальной подготовки беременной.
Исследование производят при подозрении на многоплодие, многоводие, внематочную и неразвившуюся беременность, пузырный занос, синдром задержки развития плода и врожденные пороки развития плода, а также патологию плаценты, наиболее оптимальными сроками для исследования является 16 - 20 и 28 - 34 недели беременности. При осложненном течении беременности исследование необходимо проводить в любые сроки.
Наблюдение за развитием беременности возможно с самых ранних сроков:
с 3 недель в полости матки начинает визуализироваться плодное яйцо;
в 4 – 5 недель возможно выявление эмбриона;
с 8 – 9 недели идентифицируется головка эмбриона.
Оценка жизнедеятельности эмбриона в ранние сроки основывается на его сердечной деятельности и двигательной активности. Использование М-метода позволяет регистрировать сердечную деятельность эмбриона с 4 - 5 недель. Двигательная активность выявляется с 7 - 8 недель.
С применением современной ультразвуковой аппаратуры стало возможным производить оценку деятельности различных органов плода, а также антенатально диагностировать большинство врожденных пороков развития.
Важным разделом использования ультразвукового исследования в акушерской практике является плацентография, которая позволяет установить локализацию плаценты, ее толщину и стадию созревания.
Определить функциональное состояние плода позволяет так называемый биофизический профиль плода, в который входят следующие параметры, определяемые при ультразвуковом исследовании:
1) Размеры плода (фетометрия) - их сопоставляют с должными размерами:
- бипариетальный размер;
- окружность грудной клетки;
- размер бедра. 2) Состояние плаценты (степень зрелости, локализация, наличие добавочных долек).
Степени зрелости плаценты:
0 степень - плацентарная субстанция полностью гомогенна, хориальная мембрана плоская, гладкая, базальный слой ее идентифицируется;
1 степень - появление в ткани плаценты отдельных эхогенных зон, хориальная мембрана становится слетка волнистой, базальный слой остается неизменным;
2 степень - шероховатость хориальной пластины становится больше, но она не достигает базального слоя; в последнем появляется выраженная точечностъ; в плацентарной ткани выявляются равномерные эхогенные образования;
3 степень - шероховатость хориалъной пластины, достигшая базального слоя; плацентарная субстанция разделена на доли; в области базального слоя определяется большое количество слившихся эхогенных зон.
3) Количество и состояние околоплодных вод:
в норме воды должны быть прозрачными, занимать 1\2- 1\3 поля (при осмотре, где мелкие части) или определять полоски между спинкой плода и стенкой матки толщиной 1 см.
маловодие – занимают 1\4 и меньше поля (при осмотре, где мелкие части) или определяться в виде полоски между спинкой и стенкой матки толщиной меньше 1 см.
многоводие - среди вод иногда попадается мелкая часть (при осмотре, где мелкие части плода) или воды определяются в виде полоски между спинкой плода и стенкой матки толщиной более 1 см.
4) Состояние плода:
А) ЧСС в норме 120\мин, ритмичное,
В) рефлексы:
кардиальные;
шевеление;
дыхательные движения (не менее 6 раз в минуту).
Ультразвуковое исследование во время беременности целесообразно проводить 3 раза:
для установления точного срока беременности при первичном обращении женщины;
в 32 - 35 недель - для определения степени развития плода, наличия гипоксии;
перед родоразрешением.
УЗИ в акушерстве
Эта статья находится в категориях: Беременность, патологии, ведение беременности, Диагностика, анализы, прививки
В последние десятилетия ультразвуковая диагностика широко применяется врачами всех специальностей. С приходом этого метода исследования осуществилась мечта многих поколений врачей воочию увидеть внутриутробно развивающегося ребенка без каких- либо вредных воздействий на него. УЗИ в акушерстве позволяет отвечать на постоянно появляющиеся перед врачом вопросы: каков срок беременности, расположение плода в матке, его состояние, наличие пороков развития, локализация плаценты, количество и качество околоплодных вод.
УЗИ в акушерстве дает возможность выявлять такие состояния, как многоплодная беременность и пузырный занос, отслойка и предлежание плаценты, неразвивающаяся беременность. Метод дает возможность прогнозировать исход беременности, что особенно важно в первом триместре.
УЗИ
Записаться на прием
Скидка 10% при записи через online-форму заказа.
До сего времени акушеры, проводя внутриматочные операции (аборты операционные и фармакологические, диагностические выскабливания), работали «вслепую», сейчас же появилась уникальная возможность работать под контролем зрения. Сегодня практически во всех учреждениях операционный аборт на ранних сроках и до 12 недель проводят под контролем УЗИ, что позволяет значительно снизить количество осложнений. Невозможно провести аспирацию хориона, а тем более кордоцентез без ультразвуковой визуализации (УЗВ). Разрабатываются и внедряются методы интраоперационной ультразвуковой диагностики (УЗДГ).
УЗИ в период беременности
УЗИ в первом триместре может применятся с ранних сроков беременности, массовое УЗИ до 8 недель при желанной беременности проводится по медицинским показаниям. Нами разработаны показания к применению УЗИ в первом триместре:
- наличие кровянистых выделений;
- симптомы угрозы прерывания беременности, особенно при привычном невынашивании;
- несоответствие размеров матки сроку беременности (ранняя диагностика многоплодной беременности, неразвивающаяся беременность, трофобластическая болезнь);
- исключение беременности при миоме матки;
- исключение генетической патологии, в том числе анаэмбрионии (отсутствие плода в плодном мешке);
- исключение внематочной беременности;
- перед операционным абортом или фармабортом.
В конце 1 триместра, то есть в сроки 10-14 недель УЗИ проводится всем беременным (первый скрининг). Целью первого скрининга является исключение пороков развития, которые можно диагностировать в эти сроки; выявление ранних признаков хромосомной патологии; решение вопроса о целесообразности сохранения беременности; составление прогноза течения беременности.
Во 2-м триместре беременности, что соответствует 20-24 неделям, проводится второй УЗИ - скриниг. Он позволяет изучить основные параметры внутриутробного развития ребенка, исключить отставания и пороки развития, оценить строение и анатомические параметры плода, определить количество и качество околоплодных вод. Определяется место локализации плаценты, ее толщина, стадия зрелости, ее структура и плотность.
Помимо этого оцениваются анатомические особенности будущей матери: тела и шейки матки, состояние придатков; подтверждается или исключается угроза прерывания беременности.
Оценивая все параметры УЗИ, врач уточняет план ведения беременной женщины.
Третий, обязательный для УЗИ срок (3 скрининг) – 30-34 недели беременности.
Объем изучаемых параметров остается таким же, как и во 2 триместре. Особое внимание уделяется состоянию плода и плаценты. Исключаются задержки развития, обвитие плода пуповиной, гипоксических изменений внутренних органов, внутриутробное инфицирование.
УЗИ в 3 триместре дает возможность профилактировать осложнения, корригировать выявленные изменения, определить оптимальный срок и способ родоразрешения для получения здорового ребенка. Мужчины, которые купили и попробовали средство, http://apteka38.ru/moskva/kapli-molot-tora отмечают увеличение длительности полового акта (повышается количество фрикций), а также усиление ощущений сексуального наслаждения.
Помимо обязательного трехкратного УЗИ, метод может быть применен по показаниям многократно. Многолетнее применение ультразвука в акушерстве (более 30 лет), а также предварительные и последующие экспериментальные исследования не выявили вредного воздействия УЗИ на внутриутробно развивающегося ребенка.
В медицинской клинике «НОРМА» на Арбатской применяется оригинальная авторская методика (С. А. Данилов, 1977) оценки состояния внутриутробно развивающегося ребенка с середины 2 триместра, то есть с 20 недель беременности. Она дает возможность выявить доклинические формы изменений фето-плацентарной системы, причины страдания плода, и возможность своевременно их корригировать, контролировать эффективность лечебных мероприятий, изменять план ведения с учетом выявленных нарушений.
Применение УЗИ в акушерстве позволяет избежать внутриутробной гибели плода и родить здорового малыша в положенные сроки без осложнений для матери.
Автор статьи – кандидат медицинских наук,
врач высшей категории, главный врач клиники «Норма»
Сергей Аркадьевич Данилов.
Вы можете:
Почитать форум о беременности или диагностике
Ознакомиться с нашими ценами на исследование УЗИ
Задать свой вопрос на форуме
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе