Узи шейных лимфоузлов
УЗИ шейных лимфоузлов
Лимфоузлы говорят об общем состоянии человека. УЗИ лимфоузлов шеи относится к точному, безопасному исследовательскому способу, способному выявить опасную патологию в самом начале ее развития. Данная статья расскажет, что показывает УЗИ лимфоузлов шеи, когда показано данное обследование.
Характеристика
Лимфоузлы относятся к органам защитной системы. Это своего рода фильтры. Их функцией является задерживание патогенных веществ, циркулирующих в крови. К таким «вредителям» относятся бактерии, раковые клетки, разнообразные вирусы, токсические вещества. Любое изменение в работе лимфоузлов вызывает их трансформацию, которая проявляется увеличенным размером, уплотнением, неправильной формой, чрезмерной подвижностью, сбоем в соотношении ткани.
Причем изменения не имеют равное соотношение со степенью заболевания. Это разрешает сделать раньше УЗИ лимфатических узлов шеи. Что позволяет на ранней стадии выявить патологию. Диагностирование ультразвуком в ходе процедуры фиксирует акустическую сопротивляемость тканей. Благодаря тому, что разные виды клеток в неодинаковой степени преграждают ультразвуковое распространение. Далее отличия переносятся на монитор аппарата.
Это позволяет зафиксировать измененные параметры лимфоузлов:
- форму;
- размер;
- длину;
- ширину;
- эхогенный характер.
УЗИ шейных лимфоузлов не нуждается в специальной подготовке. Для проведения процедуры пациенту необходимо лечь на кушетку. Далее врач обрабатывает обследуемый участок гелем, плотно прижимает датчик к области шеи. Монитор УЗИ аппарата проецирует изображение.
К единственному условию для проведения диагностики является спокойное состояние пациента. Из-за чего ему следует перед процедурой избегать стрессовых ситуаций. Сеанс не проводится при поврежденном кожном покрове шеи. Также на обследование не нужно быть одетым в одежду с высоким воротником. Женщинам волосы лучше собрать в хвост, снять цепочки с области шеи.
Какие патологии выявляет
Во время ультразвукового исследования в области шеи выявляется ряд заболеваний, которые связаны с наличием воспалительного процесса в тканях. Увеличенные лимфатические узлы сигнализируют о нарушении таких органов, как: щитовидная железа, небо, слюнные железы, органы слуха, носовые пазухи, органы слуха. Некоторые паразиты также бывают причиной воспалительных процессов шейных лимфоузлов.
Однако основное значение имеет диагностирование онкологии. Ультразвук позволяет определить наличие метастазов, которые свидетельствуют о злокачественной патологии близнаходящегося органа.
Также методика диагностирует:
- лимфому любого характера;
- микозы;
- лейкемию;
- лимфадениты;
- лейкозы;
- абсцессы;
- лимфосаркому;
- раковую опухоль;
- воспалительные процессы глаз и ушей.
Нередко диагностика используется в качестве контроля за назначенным лечением. Она позволяет вести наблюдение за динамикой заболевания.
Исследование детей
В результате несформированности иммунной системы, у детей может наблюдаться частое воспаление лимфатических узлов. Причем у них шейные узлы имеют некоторые особенности. Ребенку свойственно иметь размер лимфатического узла в пределах 1 см. Если же произошло его увеличение до 1,5 см, то следует провести исследование ультразвуком.
Увеличение более 2 см требует незамедлительных мер, чтобы избежать возникновения серьезных осложнений. Когда воспаление проявляется после перенесенных инфекционных заболеваний, то для беспокойства нет причин. Поскольку в результате полного выздоровления данное явление проходит.
Когда показано исследование
Показания к проведению исследования ультразвуком бывают местными и общими. УЗИ рекомендовано в следующих случаях: если увеличенные лимфоузлы сохраняются на протяжении 14 дней после полного вылечивания инфекционного заболевания, когда лимфоузлы увеличились самостоятельно, при затрудненном процессе дыхания, при затрудненном глотании, при болезненной пальпации.
Может ли УЗИ ошибаться?
Кроме увеличенного размера, врач может порекомендовать УЗИ в следующих случаях:
- боли в суставах;
- при выраженных головных болях;
- лихорадке;
- покраснении участка шеи;
- нарушенном сне;
- сниженном аппетите;
- слабости организма;
- пониженной трудоспособности.
Перечисленные симптомы требуют немедленной консультации специалиста, проведения УЗИ.
После процедуры
После проведения УЗИ результат выдается исследуемому на руки. Иногда, для выявления степени тяжести, могут порекомендовать пройти дополнительную диагностику. Наиболее точную информацию можно получить при прохождении процедуры на более современном аппарате. Сверяя полученный результат со средними параметрами, врач при необходимости назначает лечение. Норма здорового человека представлена размером лимфоузла в пределах 8-10 мм. Однако не следует забывать об индивидуальности организма.
Если исследуемый в течение жизни переносил много инфекционных заболеваний, то его показатели могут быть незначительно повышены. Кроме того, завышенные параметры шейных лимфоузлов встречаются у хронических больных, лиц, страдающих от частого проявления герпеса. Исходя из чего, незначительная припухлость относится к пределам нормы. В этом случае больному может быть рекомендовано проведение УЗИ ежегодно за контролем поведения узлов.
Если на УЗИ видно увеличение диаметра узла на 2 см. с четкими, ровными границами, то у пациента возможно наличие негнойного серозного лимфаденита. Когда узел незначительно увеличился в ширину, его плотность снижена, границы размыты, форма неровная, то это говорит об гнойном лимфадените. Значительно увеличенная плотность, неправильная форма, большой размер узла говорит о метастатическом поражении. Диагностирование ультразвуком шейных лимфатических узлов в качестве профилактики следует проходить раз за год. Данные меры позволят контролировать функционирование щитовидной железы, выявлять немало патологий.
Узи шейных лимфоузлов
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Растяжение шеи может произойти из-за любого неосторожного движения. Причина симптомов, сопровождающих данное патологическое состояние, заключается в микротравмах волокон мягких тканей. На этих участках скапливается лимфатический экссудат, кровь. Как результат развивается воспалительный процесс. Его интенсивность зависит от степени повреждения мягких тканей.
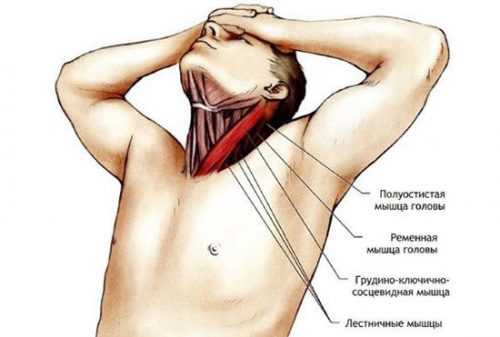
Причины растяжения
Шейный отдел содержит 7 позвонков. Они соединены межпозвоночными дисками и связками. Мышцы обеспечивают подвижность головы, шеи. Такие мягкие ткани располагаются вблизи позвоночника. Весь этот костно-мышечный аппарат позволяет удерживать позвоночный столб. Данный отдел не только самый подвижный, но он еще и наиболее уязвимый. Значит, чаще всего травмы приходятся на мягкие ткани шеи.
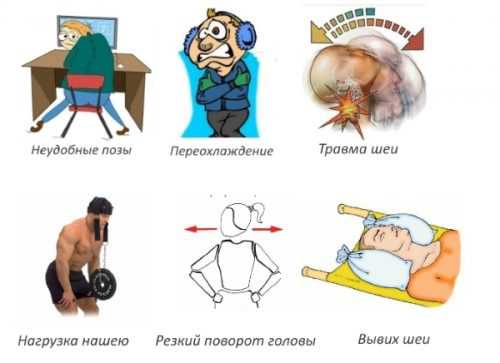
Основные причины развития патологии:
- травмы любого характера: в результате падения, удара, потери сознания, ДТП;
- внезапный мышечный спазм, который может произойти под воздействием внешних факторов, например, если человек окажется на сквозняке;
- резкий поворот головы;
- длительное пребывание в неудобной позе;
- тяжелый физический труд или активные занятия спортом;
- вывих и подвывих суставов шеи.
Однако не только внешнее воздействие и спазм шейных мышц приводит к растяжению. Такая патология развивается и в результате дегенеративных и дистрофических процессов, протекающих в суставах данного отдела позвоночника. При более интенсивном воздействии происходит разрыв мягких тканей. В пожилом возрасте мышцы и связки теряют эластичность, что делает их более уязвимыми. По этой причине неосторожное падение, при котором голова принимает неестественное положение, может привести к разрыву связок.
Симптоматика
Растяжение мышц шеи всегда сопровождается болевыми ощущениями. Это главный признак патологии. Интенсивность болевых ощущений может разниться. Все зависит от состояния тканей, степени их повреждения. Другие симптомы:
- онемение верхних конечностей;
- ограничение подвижности головы;
- при поражении определенных мышц и связок, а также при вывихе, подвывихе голова может находиться в неестественном положении;
- развивается отек, его интенсивность тоже определяется степенью поражения мягких тканей;
- изменяется цвет кожных покровов, чаще такой симптом проявляется при разрыве связок;
- мышечные спазмы.
Иногда травма шеи отражается на других участках тела: появляется головная боль, также возникают неприятные ощущения в плечевом суставе. Это обусловлено перераспределением нагрузок на мягкие и твердые ткани, сдавливанием нервных окончаний, сосудов. Кроме того, если имеет место дисфункция некоторых мышц, на другие участки шейного отдела оказывается более интенсивное воздействие.
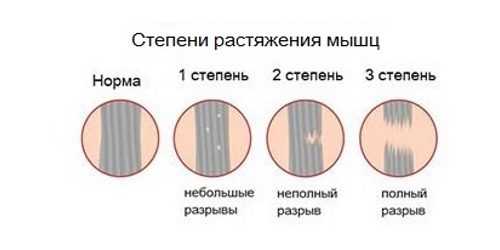
Выделяют несколько стадий патологии:
- Микротравмы. Они провоцируют боль умеренной интенсивности. При этом отек развивается не всегда. Может иметь место незначительное снижение подвижности или дискомфорт при попытке движения головой. Выздоровление при микротравмах мягких тканей происходит за 5–7 дней.
- Существенный надрыв мышц, что сопровождает сильное растяжение. При этом восстановление может занять 1,5–2 недели. Симптомы при таком состоянии: интенсивная боль, явное ограничение движений.
- Разрыв тканей. Эта патология лечится под контролем врача, выздоровление может занять несколько месяцев. Симптомы: нестерпимая боль, сильный отек, изменение цвета кожных покровов: покраснение, синюшность, отсутствие возможности двигать головой.
Если интересует ответ на вопрос, что делать при такой патологии, нужно знать, что первая помощь заключается в расслаблении мышц. Нельзя активно двигать головой и руками, так как при этом задействуются мягкие ткани шейного отдела позвоночника. Рекомендуется лечь на горизонтальную ровную поверхность и подложить под шею самодельный валик, скрученный из подручных материалов. Это поспособствует равномерному распределению нагрузки на позвоночный столб, а вместе с тем и на мышцы.
 При растяжении связок шеи и микротравмах мышечных волокон рекомендуется сделать холодный компресс. Такая мера позволяет уменьшить интенсивность отека и болевых ощущений. Не рекомендуется прикладывать лед непосредственно к наружным покровам, следует завернуть его в тканый материал. Если есть возможность, необходимо самостоятельно обратиться к врачу. В противном случае специалист должен провести осмотр в домашних условиях.
При растяжении связок шеи и микротравмах мышечных волокон рекомендуется сделать холодный компресс. Такая мера позволяет уменьшить интенсивность отека и болевых ощущений. Не рекомендуется прикладывать лед непосредственно к наружным покровам, следует завернуть его в тканый материал. Если есть возможность, необходимо самостоятельно обратиться к врачу. В противном случае специалист должен провести осмотр в домашних условиях.
По своему усмотрению разрабатывать мышцы сразу после травмирования нельзя, так как это может спровоцировать ухудшение состояния.
Врач собирает анамнез, осматривает пациента методом пальпации. Доступные диагностические меры: рентгенография, МРТ, КТ, УЗИ. Рентген покажет состояние костных тканей, однако оценить степень интенсивности повреждения связок при этом не получится. Наиболее информативные методы: МРТ, КТ. Лечение должно быть комплексным. Основные этапы:
- медикаментозная терапия;
- массаж;
- лечебная физкультура.
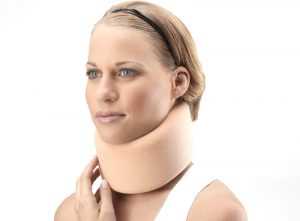 Прежде всего нужно обездвижить шейный отдел позвоночника, для чего используют шину Шанца. Это универсальный способ, позволяющий восстановить функцию мягких и твердых тканей при травмах, растяжении мышц, дегенеративных и дистрофических процессах. Воротник обеспечивает плавное, почти незаметное вытягивание шейных позвонков, а вместе с ними и мышц, связок. Такая мера позволяет снизить нагрузку на деформированные участки тканей, обеспечивает расширение суставных сочленений.
Прежде всего нужно обездвижить шейный отдел позвоночника, для чего используют шину Шанца. Это универсальный способ, позволяющий восстановить функцию мягких и твердых тканей при травмах, растяжении мышц, дегенеративных и дистрофических процессах. Воротник обеспечивает плавное, почти незаметное вытягивание шейных позвонков, а вместе с ними и мышц, связок. Такая мера позволяет снизить нагрузку на деформированные участки тканей, обеспечивает расширение суставных сочленений.
При растяжении мышц и связок назначают разнотипные препараты:
- противовоспалительные лекарства нестероидного типа;
- анальгетики;
- противоотечные средства.
Если решается вопрос, как лечить растяжение, нужно помнить, что горячие компрессы сразу после травмирования запрещено применять. Такая мера способствует развитию интенсивности воспалительного процесса. При микроразрывах уже через несколько дней можно начинать разработку мягких тканей с помощью ЛФК и массажей (точечного и общего).
Упражнения выполняют лишь после того как пройдет боль.
Цели этих мероприятий: приток крови к пораженному участку, восстановление подвижности шейного отдела позвоночника.
При слабом растяжении уже через сутки можно накладывать умеренно теплые компрессы. Важно убедиться, что воспалительный процесс пошел на спад.
Наряду с таблетированной формой противовоспалительных препаратов, используют мази, гели со сходными свойствами. Подобные лекарства способствуют быстрому устранению симптомов. Применять их можно через несколько дней после травмирования. Сразу делать это не рекомендуется, так как на начальном этапе при растяжении следует исключить любые нагрузки на шею, в том числе и воздействие на мышцы, которое имеет место при растирании. Примеры противовоспалительных препаратов для наружного использования: Фастум-гель, Терафлекс.
Оперативное вмешательство требуется в случаях, когда травма серьезная (разрыв связок) и при этом нет возможности вернуть подвижность шейному отделу позвоночника. Кроме того, операцию проводят, если имеет место нестабильность позвонков. В большинстве случаев достаточно консервативного лечения.
Народные средства
Для восстановления функциональности шейного отдела позвоночника и мышц рекомендуется применять средства, содержащие коллаген. Это вещество активно участвует в обменных процессах, способствует восстановлению уровня белка в мышцах. По данной причине во время растяжения применяют средство на основе желатина: его разводят водой и наносят на пораженный участок. Другие народные рецепты:

- Куриный белок. Его нужно аккуратно отделить от желтка и нанести на предварительно сложенную в несколько раз марлю. Делают компресс на пораженном участке, удерживать его следует минимум 1 час.
- Голубая глина. Порошок смешивают с водой до сметанообразной консистенции, затем вещество наносят на наружные покровы там, где ощущается боль. Продолжительность лечения составляет 2 часа.
Осложнения и профилактика
Любые микротравмы приводят к снижению эластичности мышц. При более сильных разрывах волокон в костно-мышечном аппарате перераспределяется нагрузка на суставы и ткани, что приводит к развитию дегенеративных и дистрофических процессов. В результате повышается риск травмирования даже при незначительном внешнем воздействии. Кроме того, может уменьшиться подвижность головы.
Чтобы в будущем не допустить появления более серьезных патологий, следует выполнять профилактические меры:
- больше двигаться;
- если работа за компьютером мешает вести активный образ жизни, следует регулярно делать упражнения, направленные на разработку мышц шеи;
- перед занятиями спортом нужно обязательно разогреться, при этом выполняется короткая разминка, направленная на повышение тонуса мышц.
Необходимо соблюдать осторожность при движении в опасных местах, во время сна нужно принимать удобную позу.
Растяжение мышц шеи: причины, симптомы, первая помощь и методы лечения
Растяжение мышц шеи – это достаточно распространенное явление, с которым может столкнуться любой человек. Очень важно знать, как действовать, если постигла сия напасть, чтобы максимально быстро привести себя в норму и не навредить.
О причинах, симптомах и методах лечения растяжения расскажет эта статья.
Содержание статьи: Что это за травма Причины и симптомы Первая помощь
Лечение и профилактика
Что собой представляет растяжение
Мышцы шеи выполняют важную функцию в жизнедеятельности человеческого организма. Они удерживают голову в состоянии равновесия и позволяют нам поворачивать ее в разные стороны и наклонять, а также обеспечивают возможность глотания и воспроизведения звуков.
 Иногда эти, расположенные очень глубоко (буквально у самой кости), мышцы повреждаются. И тогда в области шеи возникает дискомфорт. Движения приносят боль и не могут совершаться с прежней легкостью. Такое повреждение мышц, а также сухожилий и связок, которому не сопутствует нарушение анатомического строения, называют растяжением.
Иногда эти, расположенные очень глубоко (буквально у самой кости), мышцы повреждаются. И тогда в области шеи возникает дискомфорт. Движения приносят боль и не могут совершаться с прежней легкостью. Такое повреждение мышц, а также сухожилий и связок, которому не сопутствует нарушение анатомического строения, называют растяжением.
Данный недуг болезнью не считается, но лечения требует. Оно зависит от степени поражения, которых выделяют три: легкая, средняя и тяжелая.
Причины и группы риска
Почему же растягиваются мышцы? Для многих людей, столкнувшихся с явлением, это часто остается загадкой. Ведь иногда, отходя ко сну абсолютно здоровым, человек просыпается с дикой болью в шее. Откуда берется недуг?
Среди основных причин растяжения шейных мышц следующие:
- травмы данного участка тела в результате падений;
- резкие движения;
- болезни шейного отдела (в частности, остеохондроз и миозит);
- воздействие сквозняка;
- длительное пребывание в неудобном положении (например, во время сна);
- чрезмерные физические нагрузки.
Проанализировав факторы, провоцирующие растяжение, можно понять, почему, порой, на фоне полного здоровья вдруг возникают проблемы с шеей. Одно неверное движение, небольшой сквозняк или долгий сон в неудобной позе – и все, проблема тут как тут.
Как уже стало ясно, от растяжения не застрахован никто. Но, все же, есть категории людей, которые попадают в группу риска в первую очередь. Это лица, ведущие малоактивный физически образ жизни, вследствие чего их мышцы атрофируются, становятся слабыми и легко подвергаются растяжениям. И вторая основная группа – спортсмены. Тут, как раз все наоборот. Сильные, иногда непомерные, физические нагрузки провоцируют травмы шеи и, как следствие, повреждение мышц.
Симптоматическая картина
Симптоматическую картину растяжения мышц шеи можно описать так:
-
 наблюдаются боли (как правило, в задней части шеи), нарастающие при малейшем повороте головы;
наблюдаются боли (как правило, в задней части шеи), нарастающие при малейшем повороте головы; - болят мышцы вверху плечевого сустава;
- ноет голова в области затылка;
- фиксируется отечность на пораженном участке;
- затруднено движение шеи;
- иногда теряется чувствительность в верхних конечностях;
- в некоторых случаях голова приобретает неправильное положение;
- преследуют раздражительность и слабость вплоть до потери сознания;
- на фоне проблем с шеей может возникнуть ангина.
Даже только при наличии вышеописанных признаков грамотный доктор сумеет диагностировать растяжение. И лишь в некоторых сомнительных ситуациях приходится делать УЗИ, рентген или томографию шеи.
Первая помощь при растяжении
При появлении симптомов растяжения шеи следует обратиться к врачу, который назначит адекватное лечение. Но не всегда есть возможность попасть на прием сразу, а помощь себе или близкому нужно оказать немедленно, чтобы ситуация не усугубилась. И вот, какие действия потребуются в первую очередь.
- Принять горизонтальное положение, максимально расслабив шею. Постараться при этом, чтобы нагрузка равномерно распределялась по всем участкам позвоночника. Головой не вертеть. Важен полный покой.
- Приложить минут на 10-15 к пострадавшей области смоченное холодной водой полотенце или лед, завернутый в ткань. Это должно уменьшить боль. Затем сделать на пару часов перерыв и процедуру повторить. Так действовать несколько раз в сутки.
- Если боль беспокоит сильно, можно принять анестетик. Например, «Кетанов» или обычный «Парацетамол». Если в домашней аптечке имеются специальные противовоспалительные мази, их тоже разрешается применить. Но делать это нужно очень аккуратно. Лучше все же дождаться консультации доктора.
При наличии признаков растяжения категорически запрещено:
- интенсивно вращать головой, пытаясь таким образом снять напряжение («вышибить клин клином»);
- каким-либо образом, в том числе и мазями, прогревать пораженный участок (это ускорит воспалительные процессы).
Медикаментозная терапия
Лечение растяжения шейных мышц предполагает комплексный подход. И одно из важнейших его частей – медикаментозное. Оно объединяет применение обезболивающих и противовоспалительных препаратов.
Среди первых можно назвать такие анестетики, как уже упомянутые выше «Кетанов» и «Парацетамол», а также «Напроксен», «Баралгин», «Ибупрофен» и многие другие. Даже самый обычный «Аспирин» способен оказать обезболивающее действие. Если же симптом не исчезает несколько дней, доктор может назначить трициклический антидепрессант либо препарат из серии мышечных релаксантов. Но следует понимать, что все перечисленные средства только устраняют боль, но не лечат растянутые мышцы.
 А вот применение мазей и гелей дает противовоспалительный эффект. Втирать их в пострадавшую область сразу после растяжения нельзя. Специалисты рекомендуют начинать курс спустя хотя бы двое суток. Большой популярностью пользуются такие средства, как «Терафлекс», «Фастум-гель» и т.д. Многие современные препараты для лечения растяжений содержат коллаген, который питает мышцы и помогает им быстрее вернуть в норму содержание белка.
А вот применение мазей и гелей дает противовоспалительный эффект. Втирать их в пострадавшую область сразу после растяжения нельзя. Специалисты рекомендуют начинать курс спустя хотя бы двое суток. Большой популярностью пользуются такие средства, как «Терафлекс», «Фастум-гель» и т.д. Многие современные препараты для лечения растяжений содержат коллаген, который питает мышцы и помогает им быстрее вернуть в норму содержание белка.
Параллельно с применением обезболивающих и противовоспалительных средств медикаментозное лечение предполагает прием витаминов и полезных микроэлементов. Они поддержат организм в целом и ускорят выздоровление.
Физиотерапия
Хорошо себя зарекомендовали в лечении растяжений шейных мышц различные методы физиотерапии. Так, например, широко применяется в данном случае электромиостимуляция, которая представляет собой целебное воздействие тока на пораженные участки. Если режим импульсов и частот подобран грамотно, метод помогает снять боль и быстрее восстановить утраченные функции шеи.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Также физиотерапевт, скорее всего, порекомендует ряд упражнений для развития и укрепления пострадавших мышц. Их следует выполнять в ходе реабилитации, когда уже сняты острые симптомы, а также в целях профилактики.
Другие методы
Среди других методов лечения растяжения мышц в области шеи популярны следующие.
-
 Мануальная терапия. Профессиональный массажист сумеет надолго снять болевые ощущения. Кроме того, этот метод поможет быстрее восстановить мышцы. При лечении растяжения практикуют как общий массаж, так и его точечный вариант.
Мануальная терапия. Профессиональный массажист сумеет надолго снять болевые ощущения. Кроме того, этот метод поможет быстрее восстановить мышцы. При лечении растяжения практикуют как общий массаж, так и его точечный вариант. - Акупунктура. Облегчение наступает за счет воздействия стерильных игл на чувствительные точки пораженного участка шеи.
- Хиропрактика. Имеет много общего с массажем, но движения специалиста носят более жесткий характер.
Ортопедический воротник. Ношение этого приспособления позволяет зафиксировать шею, фактически выполняя функции пострадавших мышц. А они в это время могут отдохнуть и получить силы для восстановления. Носить воротник не рекомендуется более 14 дней.
Профилактика
Разумеется, застраховаться от подобной травмы нереально, однако соблюдать определенные правила, которые будут способствовать профилактике травм, нетрудно любому человеку. Например, перед тем как начинать выполнять упражнения (любые), нужно хорошенько разогреть мышцы шейного отдела. А регулярная физкультура способствует укреплению мышц и связок.
Растяжение – это неудобство для любого и с этим не поспорить. Оно нуждается в своевременном лечении и выполнении специальных упражнений, которые позволят восстановить работоспособность шейного отдела. Однако лечение должно проводиться под строгим присмотром доктора.
Многие люди, столкнувшись с растяжением мышц, пытаются лечить их народными средствами. И их, действительно, известно множество. Применять такое лечение можно, но лишь в качестве вспомогательного. А основное должен назначить врач. Если игнорировать эту рекомендацию, можно навредить себе и довести ситуацию до крайности. А тогда уже потребуются гораздо более жесткие методы медицинского вмешательства – вплоть до хирургических операций.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
У здорового человека на шее лимфоузлы не видны. При пальпации (прощупывании), удается обнаружить эти важные элементы иммунной системы только в паху, в подмышечных впадинах и под нижней челюстью. Увеличиваются они при возникновении различных проблем со здоровьем.
Когда поперечный размер превышает 1 см, их уже несложно прощупать или даже увидеть через кожу. Что бы ни стало причиной увеличения лимфоузлов, такое состояние называется лимфаденопатией. Развитие этого синдрома в области шеи всегда требует внимания и чаще всего – квалифицированного лечения.
Механизм развития и виды
Очень упрощенно, лимфоузлы – своеобразные фильтры лимфатической системы, которые одновременно являются важнейшими структурами иммунитета. В них вызревают иммунокомпетентные клетки, захваченные чужеродные частицы (антигены) всесторонне изучаются, что позволяет лимфоцитам вырабатывать специфические антитела.
Попадание чужеродной ткани в узел является раздражителем для иммунитета. В ответ на это, лимфоидная ткань начинает интенсивно работать и, соответственно, разрастаться.
Состояние, при котором увеличивается объем лимфоузла, называется гиперплазией.
Такая реакция не является специфической. То есть, она может возникать на фоне множества патологических процессов. Чаще всего гиперплазия лимфоузлов сопровождает:
- Стимуляцию иммунного ответа разнообразными, не микробными факторами.
- Инфекционные заболевания (острые или хронические).
- Опухоли кроветворной или лимфоидной систем.
- Метастазы злокачественных новообразований.
Любые из этих патологических состояний способны вызывать гиперплазию лимфоидной ткани. Такой симптом может появляться в нескольких, удаленных друг от друга местах тела (например – пах и локтевые сгибы), и тогда говорят о генерализованной лимфаденопатии. Увеличение только шейной группы или даже единичного узла, называется регионарной лимфаденопатией.
Шейная лимфаденопатия может быть как изолированной, так и наблюдаться на фоне генерализованного процесса.
Анатомические особенности
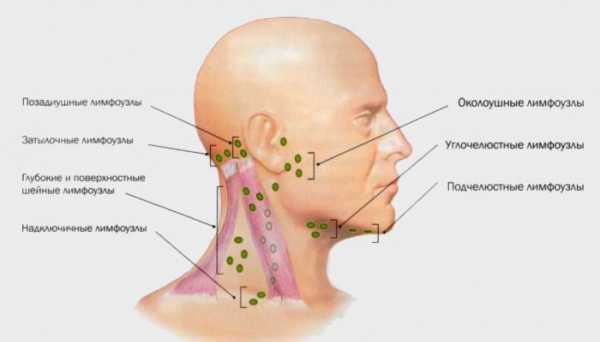
В области шеи собирается и фильтруется лимфа из нескольких отделов организма. В соответствии с путями оттока и притока, выделяют такие группы шейных лимфоузлов:
- Передние поверхностные.
- Передние глубокие.
- Боковые (латеральные) поверхностные.
- Боковые глубокие.
В зависимости от расположения и глубины залегания, они фильтруют лимфу из разных мест: ЛОР-органов, полости рта, языка, щитовидной железы и других. Изолированная патология в одной из этих структур приводит к локальной гиперплазии шейных узлов.
Системные заболевания, при которых поражается несколько отделов тела или весь организм, сопровождаются генерализованной лимфаденопатией.
Регионарные процессы
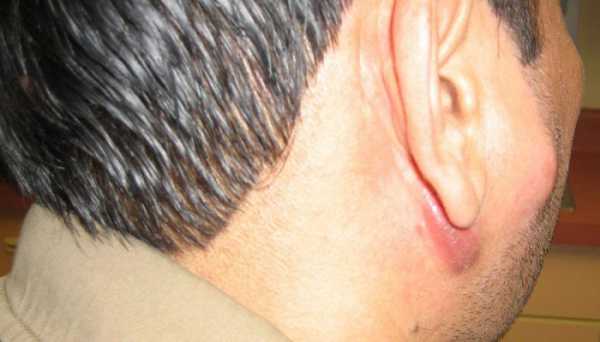
Шейные узлы чаще всего увеличиваются в связи с бактериальными или вирусными инфекциями. Значительно реже, изолированная шейная гиперплазия является симптомом аутоиммунных или онкологических процессов.
Любые воспалительные изменения в областях оттока лимфы, вызывают ответную реакцию со стороны шейных узлов. В случае с инфекцией, наблюдается так называемая реактивная лимфаденопатия: при ней сам узел не поражается, а его ткань разрастается в ответ на влияние инфекционного агента. Так, локальная гиперплазия часто наблюдается при:
- Скарлатине.
- Дифтерии.
- Болезни кошачьей царапины (фелинозе).
- Туберкулезе.
- Сифилисе.
- Туляремии.
- Кариесе.
- Ангинах.
- Острых и хронических вирусных заболеваниях.
- Грибковых инфекциях полости рта и верхних дыхательных путей.
В перечень включены далеко не все инфекционные заболевания, при которых отмечается гиперплазия шейных лимфатических узлов.
Быстрое развитие гиперплазии наблюдается при острых инфекциях (ангина, дифтерия, скарлатина). Нередко такие заболевания сопровождаются болевыми ощущениями в области пораженных лимфоузлов. Обычно наблюдаются и общие симптомы: повышение температуры тела, боль в горле, кашель и другие.
Узлы медленно и незаметно увеличиваются при подострых и хронических процессах (бореллиоз, сифилис, туберкулез). В таких случаях речь о реактивной гиперплазии не идет: отмечается размножение возбудителя внутри узла, который в итоге может полностью утратить свою функциональность. Более того, пораженный лимфоузел сам становится источником инфекции (характерно для туберкулеза) и требуется хирургическое вмешательство с целью его удаления.
Симптомы гиперплазии даже при одной патологии могут протекать по-разному в разные периоды болезни.
Зная об этом, по изменениям размера лимфоузлов можно косвенно оценивать динамику со стороны основного заболевания и эффективность назначенной терапевтической схемы.
Системные заболевания

Эта категория в основном включает в себя аутоиммунные расстройства. Болезни соединительной ткани или системы крови, так или иначе, всегда влияют на состояние лимфоидной ткани. Лимфаденопатия шеи может быть одним из симптомов при:
- Ревматоидном артрите.
- Системной красной волчанке.
- Болезнях накопления (амилоидоз).
- Саркоидозе.
Объем шейных лимфоузлов может увеличиваться в разных пределах: от 1 до 5 см и более. Общим будет то, что не отмечается болевых симптомов. На ощупь, консистенция узлов либо не меняется, либо они становятся плотными. Могут оставаться умеренно подвижными или спаиваться между собой и с окружающими тканями, формируя пакеты.
Достоверная диагностика системных болезней без использования лабораторных и инструментальных методов невозможна. Лечение длительное, требует последовательности и контроля.
Онкологические процессы
В организме человека все взаимосвязано, особенно это касается жидких тканей – крови и лимфы. Поэтому среди опухолевых заболеваний шеи, чаще всего шейные лимфоузлы увеличиваются в двух случаях:
- Занесение метастазов из прилежащих или удаленных опухолей.
- Гемобластозы – злокачественные или хронические заболевания крови и кроветворной системы.
В медицине описаны случаи отдаленного метастазирования в шейные лимфатические узлы рака молочной железы, мозговых оболочек, из других органов.
В последнее время отмечается заметный рост заболеваний кроветворной системы. Острые лейкозы поражают костный мозг, меняя лейкоцитарный состав крови. Лимфоидная ткань узлов в ответ увеличивается, пытаясь скомпенсировать недостаточную зрелость больных клеток.
Под влиянием лечения, лейкоз может переходить в хроническую форму. Во время ремиссии, шейные узлы обычно возвращаются к норме. Повторное их увеличение может стать первым симптомом обострения.
Возможные осложнения
Инфекционные заболевания в одном из вариантов течения могут вызывать острое воспаление лимфоидной ткани. В таком случае уже говорят о шейном лимфадените. Лимфоузел становится болезненным, кожа над ним краснеет. Если не предпринимать никаких терапевтических мер, есть риск развития опасной флегмоны шеи.
Некоторые вялотекущие инфекции, метастазы и системные заболевания приводят к склеиванию шейных лимфоузлов в конгломераты. Тогда даже после излечения может потребоваться помощь хирурга.
Детский возраст
Незрелый детский иммунитет не способен адекватно реагировать на внешние раздражители. В первую очередь, это касается вирусных и микробных заболеваний. Непривитые дети подвергаются большому риску по опаснейшей болезни – дифтерии. При этом заболевании часто увеличиваются передние шейные лимфатические узлы.
В практике приходится сталкиваться с острым стрептококковым тонзиллитом (ангиной). Из «медленных» инфекций, нередко встречается инфекционный мононуклеоз (болезнь Эпштейна-Барр). Системные заболевания, такие как ювенильный ревматоидный артрит, тоже характерны для детского возраста. Нужно помнить, что в последнее время значительно «омолодились» онкологические процессы.
Изолированное увеличение даже единичного узла на шее ребенка может свидетельствовать о тяжелых системных заболеваниях. Поэтому лимфаденопатия у детей ни в коем случае не должна оставаться без внимания.
Диагностические мероприятия
Всегда нужно помнить, что увеличение лимфоузлов на шее – только симптом какого-либо заболевания. Обнаружить источник или причину этого явления бывает очень сложно даже в специализированных медицинских учреждениях, а без инструментальных и лабораторных исследований – просто невозможно.
Примерный диагностический перечень включает в себя:
- Общий анализ крови. Ищут изменения клеточного состава, СОЭ.
- Биохимическое исследование позволяет обнаружить расстройства белкового обмена, специфические для некоторых болезней белки.
- Анализ на антигены к вирусам и злокачественным клеткам.
- Рентген или компьютерная томография.
- Пункционная биопсия пораженного узла предоставляет самые ценные диагностические данные.
Пункция увеличенного лимфоузла позволяет взять фрагмент ткани для гистологического исследования. Зачастую только такое исследование позволяет отличить метастазирование от гемобластоза.
Однако даже эти исследования могут не дать возможности быстро поставить точный диагноз. Тогда используются дополнительные методы, которые должен подбирать лечащий врач.
Терапевтические мероприятия

Конечной целью любого лечения есть выздоровление. При увеличении шейных узлов, необходимо в первую очередь найти, а затем – устранить причину, вызвавшую появление этого симптома. Обратите внимание, насколько разные механизмы могут лежать в основе того или иного заболевания.
Острые инфекционные заболевания требуют консультации терапевта, назначения противомикробных или противовирусных препаратов. В случае тяжелого течения показана госпитализация, внутривенные капельницы.
В лечении системных заболеваний соединительной ткани широко применяются цитостатики и гормоны. Необдуманный самостоятельный прием может вызвать тяжелые побочные реакции и спровоцировать развитие осложнений. При инфекционных процессах, они зачастую просто противопоказаны.
Эффективное лечение опухолей маловероятно без использования хирургических практик. Гемобластозы тоже требуют особых схем химиотерапии и постоянного контроля.
Нельзя забывать о реактивных изменениях в лимфоузлах, которые всего лишь сопровождают не связанную с кровью или лимфой патологию. Размеры лимфоузлов приходят в норму только после устранения этой причины, какой бы она ни была.
Поэтому при появлении «шишек» или других округлых уплотнений в области шеи, необходимо незамедлительно обращаться к медикам для проведения квалифицированного осмотра, лабораторной диагностики и назначения адекватного лечения.
Что показывает УЗИ лимфоузлов шеи?
Лимфатические узлы на шее представляют собой своеобразные фильтры, которые защищают организм от распространения патогенных бактерий, токсинов и вирусов. Инфекционные заболевания приводят к изменению работы и состояния лимфоузлов. Для ранней диагностики подобных нарушений важно выяснить наличие или отсутствие трансформации структуры этих органов, определить их подвижность, плотность, размер – все, что показывает УЗИ лимфоузлов шеи. Кроме того, исследование позволяет выяснить соотношение тканевых компонентов, длины и ширины, эхогенность лимфатических узлов.
При каких диагнозах назначается УЗИ лимфоузлов шеи?
Рассматриваемое обследование рекомендуется проводить при подозрениях на такие заболевания:
- сифилис;
- рак шейных лимфоузлов;
- доброкачественные или злокачественные лимфомы;
- метастазы в лимфоузлы из других органов;
- туберкулез;
- патологии щитовидной железы;
- болезни миндалин;
- висцеральный микоз;
- лимфосаркома;
- лепра;
- воспалительные процессы в ушах;
- болезнь Сезари;
- лейкоз;
- абсцессы;
- заболевания слюнных желез;
- лимфаденит;
- актиномикоз.
В большинстве медицинских изданий и учебников указывается, что норма размера лимфоузлов шеи на УЗИ – до 8 мм, иногда 1 см, в диаметре. Но не все так однозначно.
Практически у всех взрослых людей имеются хронические вялотекущие заболевания, как минимум, герпес, носителем которого являются около 95% населения планеты. Поэтому специалисты сходятся во мнении, что небольшое увеличение лимфатических узлов, до 1,5 и даже 2 см в диаметре может быть вариантом нормы в каждом конкретном случае. Для уточнения диагноза большее значение имеет структура тканей органа, их плотность, эхогенность и подвижность, а также наличие сопутствующих симптомов заболеваний.
Статьи по теме:| Лимфоузлы первыми реагируют на определенные проблемы в организме, поэтому при диагностике их исследование занимает не последнее место. Существует довольно много методов, но УЗИ на сегодняшний день является оптимальным – он безопасен и довольно точен. | Недостаток йода в организме – симптомы у женщин Йод – жизненно важный элемент для человека. Порой нехватка этого вещества в организме болезненно сказывается на общем состоянии и приводит к большим проблемам со здоровьем. Каковы симптомы, и чем опасно такое состояние, поговорим в этой статье. |
| Острый панкреатит – симптомы У вас боль в подложечной области или под ребрами? Это может быть первым клиническим проявлением острого панкреатита. Прочитайте нашу новую статью и узнайте остальные симптомы данного опасного состояния, чтобы своевременно предпринять необходимые лечебные меры. | Инфаркт миокарда – симптомы Инфаркт миокарда, как и большинство распространенных заболеваний, зачастую является следствием неправильного образа жизни. И очень часто только после случившегося приступа человек начинает всерьез задумываться о своем здоровье, т.к. симптомы инфаркта очень тяжелые. |
Ультразвуковая диагностика лимфоузлов шеи
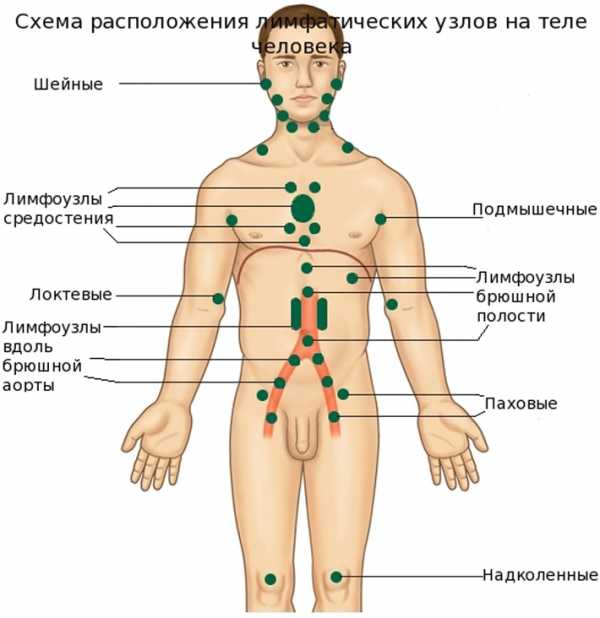 Лимфатические узлы — это важная часть иммунной системы. Они выполняют ряд крайне важных функций, а значит их изменения говорят о патологических процессах в организме. По всему телу у человека имеется множество этих структур. Естественно имеются они и на шее, где врачи их обязательно пальпируют. Однако, простого осмотра шеи нередко бывает недостаточно и приходится прибегнуть к дополнительным методам диагностики. Сегодня для обследования лимфоузлов шеи применяется ультразвуковое исследование. Среди всех подобных видов исследования УЗИ показало себя наилучшим образом.
Лимфатические узлы — это важная часть иммунной системы. Они выполняют ряд крайне важных функций, а значит их изменения говорят о патологических процессах в организме. По всему телу у человека имеется множество этих структур. Естественно имеются они и на шее, где врачи их обязательно пальпируют. Однако, простого осмотра шеи нередко бывает недостаточно и приходится прибегнуть к дополнительным методам диагностики. Сегодня для обследования лимфоузлов шеи применяется ультразвуковое исследование. Среди всех подобных видов исследования УЗИ показало себя наилучшим образом.
Далее стоит детальнее познакомиться, как с УЗИ, так и с лимфоузлами, ведь многие выполняли это исследование и, также многие встречались с увеличенными лимфатическими узлами. При этом о последнем некоторые и вовсе могли не знать.
Функции лимфатических узлов
Данные структуры, как уже было сказано выше, являются частью иммунной системы, но выполняют и другие функции, не только защищая организм от угроз. Функции, выполняемые лимфоузлами следующие:
- участвуют в выработке антител, лимфоцитов и фагоцитов, тем самым выполняя защитную функцию;
- являются своеобразным “фильтром” защищая организм от угроз извне;
- участвуют в регулировке количества межтканевой жидкости;
- участвуют в метаболизме белков, жиров и углеводов.
Для того чтобы детально описать все функции уйдет немало времени и до сих пор появляются труды ученых, приоткрывающие все новые знание о лимфоузлах и иммунной системе.
Количество лимфоузлов колеблется в пределах от 400 до 1000. Все они объединяются в группы. В организме существуют затылочные, поднижнечелюстные, подмышечные, грудные, паховые и т.д. При этом в норме ощущаются могут только поднижнечелюстные, подмышечные и паховые. Увеличение же остальных, в большинстве случаев, говорит о заболевании.
Когда увеличиваются лимфоузлы?
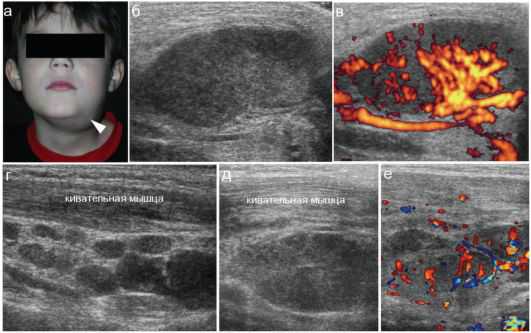 То, что изменение лимфоузлов говорит о заболеваниях понятно, но вот о каких. Прежде чем ответить стоит отметить, что увеличение лимфатических узлов не единственный симптом, ведь может иметься покраснение, уплотнение или наоборот размягчение, также отмечается их подвижность и спаянность с окружающими тканями. Если изучение их структуры важно, то УЗИ обязательно уточнит все эти данные.
То, что изменение лимфоузлов говорит о заболеваниях понятно, но вот о каких. Прежде чем ответить стоит отметить, что увеличение лимфатических узлов не единственный симптом, ведь может иметься покраснение, уплотнение или наоборот размягчение, также отмечается их подвижность и спаянность с окружающими тканями. Если изучение их структуры важно, то УЗИ обязательно уточнит все эти данные.
Итак, когда же увеличиваются лимфоузлы? Первое и самое частое — острые респираторные инфекции, также известные как ОРВИ. Существуют разные виды данных инфекций, но аденовирус чаще остальных вызывает увеличение лимфоузлов шеи. Их увеличение вызывают также и другие инфекции, как вирусные, так и бактериальные:
- корь
- краснуха
- герпес
- ангина
- ВИЧ.
Вызвать увеличение лимфоузлов шеи могут и гнойные очаги, которые находятся вблизи какой-либо группы. Флегмоны, абсцессы, фурункулы, карбункулы и т.д.
Не только инфекции приводят к реакции лимфоузлов, но и другие заболевания.
- Например, ревматизм, как и другие системные заболевания, нередко приводят к реакции лимфатических узлов.
- Из наиболее тяжелых патологий, неинфекционного генеза являются онкологические заболевания. Рак щитовидной и молочной железы, легких, языка, гортани и т.д., могут вызывать увеличение лимфатических узлов на шее и не только. Часто увеличиваются лимфоузлы при лейкозах, а это заболевание поражает как взрослых, так и детей.
- Также лимфоузлы могут увеличиваться при аллергических реакциях на абсолютно любые вещества. При этом увеличиваться могут абсолютно любые группы.
Почему УЗИ
Использование именно ультразвуковых методов диагностики обусловлено сразу рядом причин.
- Первая, и одна из самых главных – безопасность. Подвергать человека облучению всегда нежелательно, но в некоторых случаях этого не избежать, а вот с диагностикой лимфоузлов все наоборот.
- Мало того, что УЗИ безопасно, так оно достаточно хорошо справляется с изучением лимфоузлов, позволяя диагностировать изменения в них на ранней стадии.
- Во время ультразвукового исследования нет необходимости в нарушении целостности кожных покровов, и также отсутствуют болезненные, либо неприятные ощущения. Благодаря этому, оно может вполне успешно проводиться даже у маленьких детей и новорожденных.
- К неоспоримым плюсам можно отнести не только вышеописанное. УЗИ является одним из наиболее доступных видов диагностики, ведь сама диагностика не дорогостоящая, но ее также можно выполнить и бесплатно, при наличии направления. Аппараты для проведения диагностики имеются практически во всех населенных пунктах и имеются даже портативные версии, которые можно транспортировать прямо к больному.
Когда следует применять УЗИ лимфоузлов шеи
Ультразвуковое исследование применяется для изучения лимфоузлов не всегда. Ведь не применяют его при ангинах, ОРВИ и других ситуациях. УЗИ лимфатических узлов шеи выполняется в следующих ситуациях:
- некоторые инфекционные заболевания (туберкулез, цитомегаловирус и т.д), в том числе ИППП, например сифилис;
- болезнь Сезари;
- аутоиммунные заболевания;
- поражение щитовидной железы, однако исследование лимфоузлов шеи в данном случае является частью УЗИ щитовидной железы;
- онкологические патологии;
- заболевания слюнных желез.
Этот список не совсем полный, ведь точно определить есть ли необходимость в проведении диагностики может только врач. Крайне рекомендуется перед ультразвуковым исследованием пройти осмотр у врача.
- Готовиться к УЗИ лимфоузлов шеи не нужно, и оно может быть выполнено сразу после посещения кабинета врача. Тоже касается и противопоказаний — причин, при которых УЗИ лимфоузлов нельзя выполнять вообще нет, но есть некоторые временные ограничения. К ним относятся серьезные ожоги, травмы и воспалительные поражения кожи в месте обследования. Проводить ультразвуковое исследование в данном случае не стоит, так как оно будет малоинформативно, ввиду недостаточно прилегания датчика к поверхности кожи.
- Сам процесс проведения исследования, с точки зрения обследуемого, достаточно прост. Необходимо прийти в назначенное время в кабинет ультразвуковой диагностики и следовать указаниям врача. Так как целью обследования являются шейные лимфоузлы, то шею необходимо оголить убрав воротники, сняв мешающую одежду и украшения. Далее врач наносит специальный гель на область исследования. Он необходим для удаления лишнего воздуха из пространства между кожей и датчиком, что сделает исследование максимально достоверным. Не стоит опасаться аллергических реакций, ведь данное вещество гипоаллергенно. Затем врач начинает при помощи датчика (он же трансдьюсер) водить по коже изучая особенности шейных лимфоузлов и возможные патологические процессы в них. В конце диагностики необходимо удалить остатки геля и можно ожидать результаты.
Но самостоятельно ставить диагноз не стоит. Необходимо направиться к лечащему врачу с данным исследованием и уже он выставит окончательный диагноз и при необходимости назначит лечение и дополнительные методы обследования.
Хотя ультразвуковая диагностика шейных лимфоузлов и показывает себя отлично в диагностике множества заболеваний, обойтись только ею не получится. Для установления диагноза необходимо прибегнуть к ряду других видов обследований, среди которых есть и те, которые направлены на установление причин развития увеличения шейных лимфоузлов. Не стоит забывать и о осмотре у специалиста. Диагностика мало чего стоит, если не пройти обследование у врача, который в дальнейшем не только диагноз поставит, но и назначит лечение.
Где проводить обследование
Ответ на этот вопрос дать достаточно сложно. Пациент, нуждающийся в УЗИ лимфоузлов шеи, может спросить об этом у своего врача. Если же по каким-то причинам пациент решает самостоятельно этот вопрос, то выбрать можно как частную, так и государственную клинику или диагностический центр. Выбирая место стоит отдавать предпочтение центрам с наиболее современной ультразвуковой аппаратурой и достаточно квалифицированными сонологами. Детальнее об этих центрах можно узнать, опять же, у лечащего врача или на специальных форумах. Цены на обследование доступны практически каждому.
УЗИ — это хоть и не единственный, но незаменимый вид диагностики, который достаточно плотно “поселился” в схемах диагностики огромного количества лимфоузлов, в том числе и шейных. Своевременно выполненное исследование способно не только предотвратить осложнения, но и спасти жизнь больного.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: (2 оценок, среднее: 5,00 из 5) Загрузка... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе