Узи маточных труб на проходимость как делают
УЗИ в диагностике проходимости маточных труб
 Ультразвуковая диагностика в гинекологии на сегодняшний день является одним из ключевых методов в определении самых разнообразных заболеваний женской половой системы. До внедрения данного метода, гинекологам часто приходилось довольствоваться только осмотром в кресле и рентгенологическими методами исследования, которые не всегда давали необходимый результат, а вдобавок, еще и облучали довольно вредными лучами.
Ультразвуковая диагностика в гинекологии на сегодняшний день является одним из ключевых методов в определении самых разнообразных заболеваний женской половой системы. До внедрения данного метода, гинекологам часто приходилось довольствоваться только осмотром в кресле и рентгенологическими методами исследования, которые не всегда давали необходимый результат, а вдобавок, еще и облучали довольно вредными лучами.
Главное отличие УЗИ от других методов исследования – технология и доступность. Ультразвук не причиняет какого-либо вреда обследуемой, тем самым, позволяя проводить обследование с такой частотой и количеством, которое необходимо врачу. Помимо этого, время, необходимое на проведение обследования и выдачу результатов не превышает 40 минут. Сейчас практически в каждой больнице присутствует аппарат для ультразвуковой диагностики, но в случае необходимости узконаправленной диагностики, необходима предварительная консультация со специалистом, а само обследование лучше проводить в специализированных центрах.
Что показывает УЗИ в гинекологии
Причин поражения женской половой системы огромное множество, но если с обнаружением различных морфологических структур все относительно понятно, то остается вопрос: «показывает ли УЗИ воспаление внутренних органов?». Ответ гинекологов — да. Для определения патологий матки, яичников и их придатков будет достаточно обычного ультразвукового исследования органов малого таза. Но если болезнь поражает маточные трубы, нарушая их проходимость, появляется необходимость в другом методе – гистеросальпингоскопии. Дело в том, что при обычном УЗИ маточные трубы не обнаруживаются и это натолкнуло медицину на изобретение нового метода.
Гистеросальпингоскопия как вид УЗИ на проходимость маточных труб
Гистеросальпингоскопия или УЗИ на проходимость маточных труб – диагностический метод, который позволяет оценить состояние маточных труб, путем введения контрастного вещества. Это исследование создано для проведения его в амбулатории, без необходимости длительной и сложной подготовки пациентки.
Как делают УЗИ на проходимость маточных труб
Существует два основных метода выполнения УЗИ на проходимость маточных труб: трансабдоминальный и трансвагинальный. Оба метода обладают своими преимуществами и недостатками.
- Трансабдоминальное ультразвуковое исследование применяется в случаях, когда диагностика проводится у девственицы или предполагается обнаружение грубой патологии, из-за которой нет необходимости прибегать к другим методам. УЗИ проводится через переднюю брюшную стенку не проникая сквозь ткани. Но в отличии от трансвагинального необходима кратковременная подготовка.
- Трансвагинальная диагностика выполняется, когда необходима точная оценка состояния маточных труб. Для этого датчик вводится во влагалище, но это не доставляет пациенткам дискомфорта или болевых ощущений.
Когда нужно делать УЗИ на проходимость маточных труб и выбор дня обследования
Ультразвуковое исследование маточных труб используется для диагностики самых разнообразных состояний:
- определение причин бесплодия
- боли внизу живота
- отсутствие и задержки менструального цикла
- частые воспалительные заболевания и контроль их лечения
Все вышеперечисленные случаи диагностируются УЗИ-методом только после предварительного опроса и осмотра гинекологом.
 Еще одним важным моментом в гистеросальпингоскопии является выбор дня проведения обследования. Различные специалисты рекомендуют разные сроки, основываясь на данных полученных в ходе осмотра и собственном опыте. УЗИ проходимости маточных труб проводится с 5 по 20 день менструального цикла, однако лучше всего выполнять его на 8-12 дни, перед овуляцией. В период перед овуляцией значительно расширена шейка матки, что позволяет не опасаться ее спазма в процессе исследования.
Еще одним важным моментом в гистеросальпингоскопии является выбор дня проведения обследования. Различные специалисты рекомендуют разные сроки, основываясь на данных полученных в ходе осмотра и собственном опыте. УЗИ проходимости маточных труб проводится с 5 по 20 день менструального цикла, однако лучше всего выполнять его на 8-12 дни, перед овуляцией. В период перед овуляцией значительно расширена шейка матки, что позволяет не опасаться ее спазма в процессе исследования.
Еще один фактор в пользу проведения гистеросальпингоскопии непосредственно перед овуляцией — толщина эндометрия. В этот период эндометрий максимально тонкий и не будет мешать полноценному обследованию.
Некоторых пациенток интересует вопрос — можно ли идти на УЗИ проходимости маточных труб в период месячных? Выполнять ультразвуковое обследование при месячных крайне не рекомендуется, т.к. в этот период контраст может недостаточно проникнуть в маточные трубы, а сами результаты обследования могут быть искажены.
подготовка к УЗИ проходимости маточных труб
Перед тем как проводить гистеросальпингоскопию больная должна пройти ряд обследований. Гинекологический осмотр всегда является обязательным перед выполнением дальнейших анализов и диагностических мер. Потом нужно провести несколько анализов: сдать мазок на флору, выполнить цитологию, анализ на различные инфекции в том числе на ИППП при помощи ПЦР. Ну и конечно же необходимы общий анализ мочи и крови, ведь это простые обследования, но довольно информативные, особенно в случае подозрения на воспалительный процесс.
Если гинекологом выбран трансвагинальный метод ультразвуковой диагностики проходимости маточных труб, то все что нужно сделать больной — это туалет половых органов, аналогичный таковому при осмотре у гинеколога.
Если будет проводиться трансабдоминальное исследование, то тут нужны простые подготовительные меры. За 8-10 часов до обследования ничего не есть, поэтому трансабдоминальный метод чаще выполняется утром. До гистеросальпингоскопии исключить все газообразующие продукты из рациона: свежий хлеб, свежие фрукты и овощи. Если пациентка страдает метеоризмом, то ей следует принять ветрогонные средства. Это делается для того чтобы газ, скопившийся в кишечнике не мешал УЗИ. Кроме этого для проведения трансабдоминального УЗИ необходимо почти полностью наполнить мочевой пузырь.
В обоих случаях иногда обследуемой приходится принимать спазмолитические препараты.
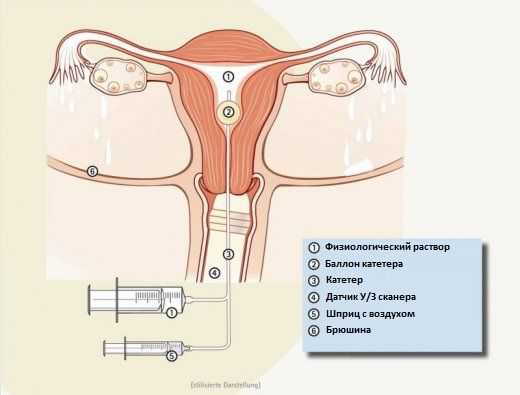
Сама диагностика УЗИ проходимости маточных труб делается следующим образом: сначала пациентка садится на гинекологическое кресло, затем при помощи специальных зеркал проводится обработка внутренних половых органов и во влагалище вводится одноразовый катетер. Его Особенность в том, что на его конце находится баллон, который раздувается, тем самым обеспечивая фиксацию данного одноразового катетера. После при помощи УЗИ, гинеколог убеждается в достаточной фиксации и начинает вводить специальный гель или физиологический раствор в маточные трубы. Это позволяет их увидеть и оценить их внутреннюю структуру, а также наличие препятствий проходимости. Само исследование занимает 10-30 минут.
Если гинеколог все хорошо и понятно объяснит пациентке и она будет ознакомлена с ультразвуковым исследованием маточных труб, то это обеспечит отношения, которые приведут к более продуктивному лечению и снизит страх перед предстоящим обследованием.
Оценка результатов гистеросальпингоскопии
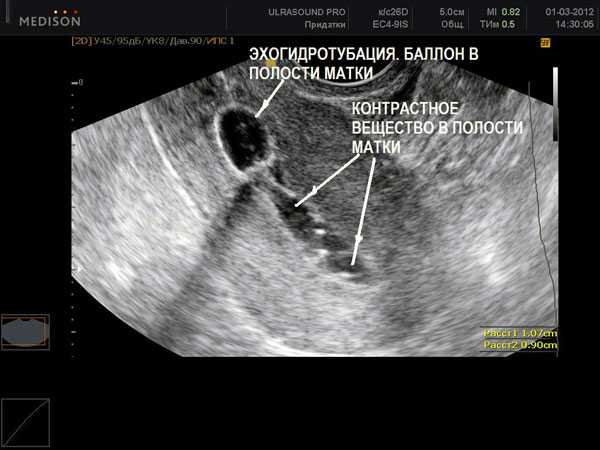 При оценке результатов УЗИ на проходимость маточных труб важным фактором является место скопления вводимой жидкости. Если жидкость скапливается в маточно-прямокишечном углублении, то это считается нормой, а если в матке и маточных трубах, то это означает наличие патологии, не позволяющей контрасту попасть в положенное место.
При оценке результатов УЗИ на проходимость маточных труб важным фактором является место скопления вводимой жидкости. Если жидкость скапливается в маточно-прямокишечном углублении, то это считается нормой, а если в матке и маточных трубах, то это означает наличие патологии, не позволяющей контрасту попасть в положенное место.
Иногда происходит спазм, который может значительно препятствовать проведению исследования или искажать полученные результаты.
Противопоказания к гистеросальпингоскопии
Хотя практически все ультразвуковые методы обследования не имеют противопоказаний, при оценке проходимости маточных труб следует учитывать наличие беременности, маточных кровотечений, дисплазии шейки матки, опухолей и обострений воспалительных заболеваний женской половой системы.
Почему выбирают УЗИ
Метод УЗИ на проходимость маточных труб, хоть и выполняется по вышеописанной методике, является достаточно простым в выполнении и не несет никакого вреда организму женщины. Кроме обнаружения патологий, нарушающих проходимость маточных труб, также обнаруживаются заболевания матки. Такое исследование не требует каких-либо проколов и введения наркоза. По некоторым данным раздражение шейки матки и маточных труб может способствовать наступлению беременности, так как активизируется система выполняющая захват и транспортировку яйцеклетки.
О методе от пациенток и врачей
Женщины, которые проходили гистеросальпингоскопию часто отмечают его безболезненность и быстроту, но бывают случаи, когда несмотря на все меры, обследуемые испытывали довольно сильный дискомфорт и боль. Гинекологи же говорят о том, что такой метод является самым безопасным и довольно информативным, что доказывается его высокой распространенностью среди аналогичных методов оценки проходимости маточных труб.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: (5 оценок, среднее: 5,00 из 5) Загрузка...Как подготовиться к узи маточных труб на проходимость?
Женщинам, которым врач предложил определить проходимость фаллопиевых труб, хочется знать, как проходит УЗИ маточных труб, не болезненна ли процедура? Требуется ли к ней подготовка?
Фаллопиевы трубы выходят с двух сторон матки и симметрично располагаются в нижней части живота. Каждый месяц у здоровых женщин детородного возраста вызревает фолликул, из которого выходит яйцеклетка и двигается по маточной трубе в матку. По пути она встречается – если ей повезет – со сперматозоидом, и уже в виде зародыша опускается в матку по маточным трубам, чтобы прикрепиться к стенке. Неоплодотворенная яйцеклетка рассасывается, а оболочка матки, к которой она должна прилипнуть, отслаивается во время менструации. В следующем месяце свой путь к матке начинает новая яйцеклетка.
Внутренний диаметр фаллопиевой трубы не достигает более 1 см. У здоровой женщины сперматозоиды и яйцеклетки передвигаются свободно.
Если у женщины было инфекционное или воспалительное заболевание, связанное с маточными трубами, то они склеиваются внутри и яйцеклетка не может встретиться со сперматозоидом. Опасности для жизни это состояние не представляет, но уменьшает или совсем исключает возможность женщине стать матерью. Также при закупорке труб увеличивается риск внематочной беременности.
УЗИ маточных труб обычным методом не может показать достоверную картину происходящего внутри трубы, и приходится делать дополнительные обследования, на которых она выявляется.
Сама женщина не может почувствовать свое состояние, но опытный врач может предполагать о проблемах с фаллопиевыми трубами по следующей симптоматике: обильные выделения желтого цвета после месячных в течение нескольких дней, периодические тянущие боли в нижней части живота, которые усиливаются или возникают во время полового акта, очень болезненные менструации.
Самое безболезненное обследование маточных труб на проходимость называется ультразвуковая гистеросальпингография. Его делают, чтобы определить степень непроходимости и возможность проведения оперативного вмешательства с целью восстановления способности к зачатию.
К выполнению процедуры имеются противопоказания. К ним относятся новообразования в полости малого таза: полипы, миомы, кисты, инфекционно-воспалительные заболевания, касающиеся половой сферы, вероятность маточного кровотечения, аллергия на контраст. Отдельным противопоказанием является вульвовагинит. Если показатель специфического анализа-мазка из влагалища показывает повышенное количество лейкоцитов – чистоту выше, чем 2, обследование не проводится.
Достоверность результата во многом зависит от качества аппарата и от квалификации проводящего обследования специалиста. Если и то и другое на высшем уровне, можно рассчитывать на 95% достоверность. Когда врач недостаточно опытен – показатель достоверности 74%.
Как делают УЗИ маточных труб? Женщина ложится на гинекологическое кресло и шейка матки выводится для свободного обзора гинекологическим зеркалом. Непосредственно в нижнюю маточную полость или цервикальный канал вводят двухпросветный катетер. Резиновый пузырек на его конце не дает излишнему количеству подготовленного контраста попасть во влагалище. Затем проводят трансвагинальное обследование. Матку заполняют физиологическим раствором с контрастом и на экране видно как он растекается по направлению к углам матки. Прохождению жидкости ничего не препятствует – можно сделать вывод: фаллопиевы трубы не имеют непроходимости.
Недостоверный результат можно получить при индивидуальной реакции женщины на процедуру. У некоторых пациенток маточные трубы при расширении полости матки под давлением жидкости трубы спазмируются, что создает картину непроходимости.
Нужна ли специальная подготовка к УЗИ проходимости маточных труб? Сначала необходимо посетить гинеколога, который установит, возможно ли выполнение процедуры относительно имеющихся к ней противопоказаний. Наличие инфекционных заболеваний, некасающихся половой сферы, выявляют по анализам крови.
Врач предупреждает пациентку, что в течение 7 дней до назначенной процедуры нельзя пользоваться средствами интимной гигиены, спринцеваться, предохраняться вагинальными суппозиториями и лечиться медицинскими препаратами в виде влагалищных свечей. Желательно за 3 дня от обследования отказаться от половой жизни. Перед обследованием лучше всего провести тест на беременность.
За сутки до процедуры требуется исключить из рациона продукты, вызывающие интенсивное газообразование. В некоторых случаях просят поставить очистительную клизму, о чем заранее предупреждают пациентку.
Можно ознакомиться, какие женщины, прошедшие узи маточных труб отзывы оставляют. Пациентки довольны достоверностью процедуры, ее безболезненностью, доступностью, и тем, что она не требует госпитализации и проводится амбулаторно. Неприятные ощущения, которые возникают во время процедуры, да и то не у всех, исчезают после ее окончания.
Осложнения процедура вызывает редко. У некоторых женщин в течение 2 дней после обследования могут возникнуть капельные влагалищные кровотечения, в редких случаях начинается воспаление придатков. Кровомазания обуславливаются травмами шейки матки.
Если технология проведения УЗИ проходимости маточных труб соблюдается досконально, никаких побочных эффектов не возникает. Желательно заранее сделать аллергопробу на контрастное вещество.
ГСГ маточных труб на проходимость: что это такое, подготовка
Содержание
Существует масса причин, по которым молодая женщина не может зачать ребенка, одной из таковых является непроходимость маточных труб. Чтобы выявить наличие подобной патологии, проводится гсг маточных труб (гистеросальпинография). Эта процедура довольно сложная, поэтому нужно заранее ознакомиться с её характеристиками и правильно подготовиться к её проведению.
Сущность методики: показания и противопоказания к проведению
Гистеросальпинография – это методика, направленная на анализ состояния просвета маточных труб и полости матки, в процессе которой применяются контрастные препараты.
С учётом того, какой аппарат выдает окончательную расшифровку результатов, ГСГ бывает двух типов:- ультразвуковая;
- рентгеновская.
- трубная разновидность бесплодия;
- наличие спаек в органах малого таза;
- патологическое формирование половых органов;
- наличие инфантилизма;
- фиброма матки, которая размещена в подслизистом слое органа;
- злокачественная опухоль в области эндометрия;
- присутствие эндометриозных разрастаний в полости матки;
- формирование полипов;
- гиперплазия.
При этом следует понимать, что гистеросальпинография – это метод, способствующий диагностике патологий в области маточных труб и половых органов, но оценить с его помощью тяжесть присутствующей болезни довольно сложно. Согласно статистике, представленная методика способна выявить патологию в 98% ситуаций, но поставить с её помощью точный диагноз можно только в 35%.
Разобравшись с показаниями к осуществлению ГСГ, нужно ознакомиться и с рядом противопоказаний:- чистота влагалища относится к 3 и 4 степени;
- в области матки и придатков присутствует воспалительный процесс;
- период вынашивания малыша, в том числе вероятность наличия внематочной беременности;
- тяжелые формы протекания болезней сердечно-сосудистой системы;
- наличие аллергической реакции на контрастные медикаментозные средства.
Если при наличии противопоказаний пройти ГСГ, то можно привести к ряду осложнений с уже имеющимися патологиями.
ГСГ и УЗИ – это одно и то же
Многие пациентки, которые ещё не посетили медицинский центр, могут ошибочно полагать, что процедура ГСГ идентична УЗИ.
Но на самом деле это две полностью разные процедуры:- Ультразвуковое обследование – это исследование, в процессе которого осуществляется анализ состояния внутренних органов и выявление возможных патологий, после детального анализа их структуры и плотности. Проанализировать состояние органов можно, смотря на экран, на который выводятся картинки. Чтобы выполнить УЗИ, не требуется никаких дополнительных процедур, врач просто смазывает исследуемую зону специальным гелем.
- В процессе осуществления ГСГ, в матку вводится контрастный препарат. После того как вещество распределится, выполняется несколько снимков с помощью рентгена или просматривается состояние половых органов через экран монитора для УЗИ. Благодаря вводу контрастных препаратов обследование становится гораздо более информативным. К тому же у докторов возникает возможность поставить соответствующий диагноз, что сделать при обычном использовании ультразвука – невозможно.
В результате можно выделить, что эти процедуры абсолютно разные.
Один раз выполнив ГСГ и УЗИ, женщина уже больше никогда их не спутает.
Подготовка к исследованию
Подготовка к осуществлению ГСГ в области маточных труб напрямую связана с методом, которым будет выполняться исследование.
Если в качестве основного аппарата выбран рентген, то проводить процедуру следует в первой половине месячного цикла. В это время эндометрий ещё довольно тонкий, поэтому снижается вероятность искажения увиденной картины. Идеальным промежутком времени для проведения гистеросальпинографии считается период с первого дня после окончания менструации и первым днём начала овуляции. Если месячный цикл равен 28 дням, то это период между 6 и 12 днями.
Если врач в поликлинике выписал пациентке направление на проведение описываемой процедуры заранее, то её обязаны предупредить, что со дня начала месячных и до дня осуществления диагностического исследования она должна отказаться от половых актов.
Кроме того, на подготовительном этапе необходимо сдать ряд анализов:- общий анализ урины – определяется степень чистоты влагалища;
- анализ мочи на выявление таких заболеваний, как сифилис, СПИД, гепатит.
Вечером перед процедурой врачи настоятельно рекомендуют поставить клизму или же очистить кишечник, применяя Фортранс.
В день осуществления процедуры необходимо выполнить тщательное подмывание половых органов и удалить волосы, присутствующие на лобке. Как правило, ГСГ назначают на утреннее время, на голодный желудок. При большом желании разрешено употребить 200 миллилитров чистой негазированной воды, но не позднее чем за 90 минут до начала процедуры.
Посетив больницу для проведения гистеросальпинографии, женщина должна опорожнить мочевой пузырь и снять с себя все украшения, которые попадают на снимок.
Если было принято решение провести процедуру с использованием УЗИ, то все этапы подготовки идентичны. Единственное отличие в том, что при ультразвуковом обследовании не нужно освобождать мочевой пузырь.
Проведение гистеросальпинографии
Гистеросальпингоскопия (ещё одно название процедуры), которая осуществляется с использованием рентгена, включает в себя введение в полость матки с помощью тонкой трубки контрастных препаратов. К ним относятся растворимые в воде средства, как Уротраст, Верографин и Кардиотраст. Они не оказывают никакого негативного действия на организм.
Далее пошагово выполняется три рентгеновских снимка:
- После ввода двух-четырёх миллилитров контрастного вещества. Этот снимок показывает, какой формой обладает полость матки, в каком состоянии находится её слизистая оболочка.
- После ввода ещё трёх-четырёх миллилитров контрастного вещества. Сформировавшееся давление способствует тому, что введённый препарат движется по маточным трубам, а достигая их конца, проникает в брюшную полость.
- Выполнение последнего снимка является необязательным условием и требуется только в тех случаях, когда необходимо детальнее изучить присутствующее строение половых органов. Выполняется не ранее чем через 30 минут от начала процедуры.
Сделать все 3 снимка можно приблизительно за 40 минут. За весь период проведения процедуры в тело пациентки вводится от 10 до 20 миллилитров раствора контрастного препарата.
Гистероскопия с помощь УЗИ немного отличается, поскольку изначально в маточные трубы осуществляется ввод 0,9% раствора хлорид натрия, а затем ультразвуком обследуются описываемые зоны.
В этом случае диагностическая проверка не подразумевает создание снимков, всё обследование выполняется под тщательным контролем доктора. Важно, чтобы врач был действительно профессионалом, иначе существует вероятность, что когда он будет смотреть на монитор УЗИ, то просто не заметит патологию.
Но согласно многочисленным отзывам докторов, гистеросальпинография, которая проводится с помощью УЗИ, обладает дополнительным терапевтическим эффектом. Этому имеется логическое обоснование: во время обследования с помощью давления жидкости осуществляется разрыв мелких спаек, размещённых внутри маточных труб, тем самым способствуя их проходимости. Именно поэтому на многочисленных форумах женщины, прошедшие описываемую медицинскую процедуру с помощью УЗИ, отмечали, что оно способствует проходимости маточных труб и им практически сразу удавалось забеременеть.
Последствия и осложнения
Негативные последствия и различные осложнения после осуществления гистеросальпинографии возникают в редких ситуациях, но самыми распространёнными из них считаются следующие:
- Воспаление в области маточных труб и непосредственно матки. Может возникать в той ситуации, если ГСГ производилось при наличии в мазке, полученном из влагалища, превышающего норму количества лейкоцитов.
- Признаки аллергии, возникающие из-за вводимых контрастных веществ.
- При выполнении процедуры в стационаре была нарушена технология ввода тонкой трубки, в результате чего повреждается шейка матки и развивается кровотечение.
Вероятность развития осложнений после ГСГ напрямую зависит от того, насколько качественно женщина подготовилась к медицинским манипуляциям.
Плюсы и минусы ГСГ
Как и множество других медицинских процедур, гистеросальпинография обладает определёнными достоинствами и недостатками.
Среди негативных черт процедуры можно выделить следующие:- существует опасность, касательно получения пациенткой облучения (уровень облучения невысокий, но он имеется);
- несмотря на то что во время ГСГ не вводится наркоз, осуществляется введение контрастных препаратов, которые тоже могут спровоцировать развитие аллергических проявлений (особенно большой риск развития аллергии у женщин, страдающих бронхиальной астмой);
- существует вероятность, что во время введения гистероскопа механическим образом, может повредиться эпителиальный слой матки, а это может спровоцировать возникновение выделений кровянистого типа.
 Что касается достоинств гистерорезектоскопии, то процедура характеризуется высоким уровнем информативности. Но описанное достоинство далеко не главное, самым основным преимуществом процедуры является и определённый терапевтический эффект.
Что касается достоинств гистерорезектоскопии, то процедура характеризуется высоким уровнем информативности. Но описанное достоинство далеко не главное, самым основным преимуществом процедуры является и определённый терапевтический эффект.
Отмечено, что сколько бы женщина не пыталась забеременеть, существует вероятность (20%), что уже после ГСГ она станет счастливой обладательницей положительного теста на беременность. А это учитывая тот факт, что гистеросальпинография – просто метод диагностики, а не лечения.
Врачи, работающие как в бесплатных, так и в платных клиниках, до сегодняшнего дня не могут объяснить, с чем связана такая ситуация, тем не менее она существует.
Особенно часто женщины беременеют после осуществления гистеросальпинографии, если во время процедуры использовалось контрастное вещество масляного типа. В связи с этим задержка менструации, возникшая после проведения процедуры, может указывать не только на стресс, но и на столь долгожданное зачатие ребенка.
Ниже можно ознакомиться с видео того, как проводится процедура.
Мнение пациенток
Основная часть женщин, которых направляли на процедуру гистеросальпинографии, ранее не встречались с ГСГ, поэтому испытывали страх.
По результатам мнения от исследования, было выделено две группы пациенток:- 60% женщин утверждали, что во время проведения процедуры чувствовали сильную боль;
- 40% отмечали только наличие небольшого дискомфорта, который присущ каждому гинекологическому осмотру.
Подобное положение дел связано с умением пациенток настраивать себя. Чем более расслаблена женщина во время процедуры, тем меньший дискомфорт она ощущает. Женщинам, с низким болевым порогом рекомендуется включить в стоимость процедуры обезболивающие средства (информация о плохой переносимости боли должна присутствовать в медицинском полисе пациентки).
Важно понимать, что перед тем как отправить пациентку на прохождение ГСГ, доктор тщательно контролирует, чтобы женщина полностью отказалась от алкоголя, села на диету и перестала предохраняться. Кроме того, при желании забеременеть, женщине нужно избавиться от сопутствующих патологий, в особенности тех, которые касаются сердца и почки. Поскольку если удастся забеременеть в таком состоянии, то у плода возможны проблемы с сердцем, которые можно будет выявить с помощью ЭХО (эхокардиография).
С фото, которые посвящены описываемой процедуре можно ознакомиться на многих сайтах.
УЗИ проходимости маточных труб
Около 20% случаев бесплодия относят к трубчатому фактору. Непроходимость яйцеводов создает механический барьер между яйцеклеткой и сперматозоидами, что делает невозможным естественное зачатие. Причины такого состояния различны, например, СПИД, воспалительные или инфекционные патологии, которые не вовремя начали лечить. Менее распространенные причины закупорки труб: аппендицит, полипы, миомы.
В то время как тестирование функционирования яйцеводов по-прежнему не представляется возможным, врачи проводят УЗИ проходимости маточных труб. При обычном рентгенологическом или ультразвуковом исследовании диагностику провести невозможно, поэтому врачи используют более современные методы обследования данной части репродуктивной системы у женщин.
Особенности
Фаллопиевы трубы выступают с каждой стороны тела матки и образуют проходы, через которые яйцо проникает от яичника в матку. Длина около 10 см, а внешний конец каждой имеет форму воронки, заканчивающуюся длинными полосами, называемыми фимбриями. Фимбрии захватывают зрелую яйцеклетку и направляют ее в фаллопиеву трубку, когда она выходит из яичника.
Сама трубка представляет собой мускулистую сильно подвижную структуру, способную к высококоординированному движению. Женская половая клетка и сперматозоиды встречаются во внешней половине фаллопиевой трубы, называемой ампулой. Здесь происходит оплодотворение, после чего эмбрион продолжает продвигаться по ней к матке. Маточный конец трубки, называемый перешейком, действует как сфинктер и способствует высвобождению эмбриона в нужное время для имплантации, которая происходит на 10-14 день после оплодотворения.
Фаллопиева труба выстилается намного сложнее микроскопическими волосками, называемые ресничками. В трубчатой подкладке также образуется жидкость, которая питает плодное яйцо и эмбрион.
Методы
В настоящее время существует три способа проверки проходимости маточных труб. К ним относится:
- Диагностическая лапароскопия. Представляет хирургическую процедуру, проводящуюся под общей анестезией. Лапароскопия позволяет визуализировать трубы, проверить их проходимость благодаря введению специальной жидкости.
- Рентгеновская гистеросальпингография (ГСГ, HSG, HysteroSalpingoGraphy). Это радиологическая процедура для исследования формы полости матки и проходимости фаллопиевых труб. Она выполняется путем инъекции радио-непрозрачного материала в шейный канал и создания серии рентгеновских изображений. В настоящее время ее заменяют контрастной гистеросальпингографией.
- Контрастная ГСГ — это современная ультразвуковая методика, позволяющая специалистам оценивать состояние полости матки и проходимость трубок без использования радиации. Это неинвазивная процедура, занимающая 15–30 минут.
Тест на проходимость фаллопиевых труб является важной частью исследования женщины, желающей родить ребенка. Это позволяет доктору оценить может женщина забеременеть естественным путем или требуется подобрать наиболее подходящий план лечения бесплодия.
Визуализация маточных труб на УЗИ при беременности на первом месяце с помощью контрастной ГСГ невозможна. Контрастная ГСГ обычно проводится после изучения гормонального фона обоих партнеров и оценки качества спермы мужчины.
Контрастное ГСГ
Перед проведением диагностики пациентки обычно задают один и тот же вопрос: «Видно ли непроходимость маточных труб на УЗИ?». Это самое интересное в диагностике состояния данного органа. Если непроходимость присутствует, она будет видна, нормальная фаллопиева труба не видна с обычным ультразвуком.
Даже если яйцеводы заблокированы, их все равно будет трудно увидеть на обычном УЗИ, если они не заполнены жидкостью (образуя так называемый гидросальпинкс). Вот почему полезен специальный тест с использованием контрастного агента, такого как ExEm Foam, так как он помогает врачу визуализировать фаллопиевы трубы и оценить, являются ли они рабочими.
Тест требует использования контрастного агента для визуализации проходимости фаллопиевых труб. Многим женщинам проводят УЗИ, просто используя солевую / воздушную смесь. Некоторым потребуется использование неиодиминированного контрастного агента под названием ExEm Foam (ранее для процедуры ГСГ использовали контрастный агент Levovist, однако, этот продукт больше не доступен).
Процедура ГСГ с контрастом является безопасной и надежной альтернативой обычной гистеросальпингограмме, которая использует рентгеновские лучи. Для теста не используется радиационный или иодированный контрастный материал.
Процедура
В первой части процедуры используется физиологический раствор (например, солоистерограмма солевого раствора) для оценки полости эндометрия на патологии. Врач будет искать такие проблемы, как полипы, подслизистые фибромы и врожденные аномалии матки (перегородка, двурогая матки).
Важно, чтобы диагностику проводили не беременным женщинам, поскольку такая процедура может нарушить имплантацию эмбриона. Если есть вероятность, что женщина беременна, обследование нужно отложить до следующего менструального цикла.
Вторая часть обследования состоит из введения через катетер небольшого количества контрастного вещества. Врач будет осматривать обе фаллопиевы трубы, чтобы узнать, присутствует непроходимость или нет.
Лучшее время для проведения контрастного ультразвукового исследования — примерно 7–10 день обычного 28-дневного (месячного) менструального цикла. Перед проведением УЗИ следует опорожнить мочевой пузырь.
Уровень боли, испытываемый во время диагностики, является переменным, но у большинства женщин во время теста наблюдается только дискомфорт. Врачи рекомендуют принять 2 таблетки Напрогезива за 30–60 минут до процедуры, чтобы свести к минимуму неприятные ощущения, поскольку анестезия не требуется для проведения контрастного УЗИ.
После проведения процедуры женщины должны носить гигиеническую прокладку. Могут появиться выделения из влагалища, но они быстро пройдут, это контраст, используемый для ГСГ.
Показания
УЗИ маточных труб проводят не только, чтобы увидеть может женщина естественным путем зачать ребенка или нет. Ультразвуковое контрастное исследование (ГСГ) проводят если у пациентки присутствуют следующие симптомы:
- Стойкие или неприятные запахи влагалища.
- Увеличение боли в нижней части живота.
- Необъяснимая лихорадка.
Такие симптомы могут указывать на инфекцию, требующую применения антибактериальных препаратов.
Преимущества
Современные доктора все чаще используют контрастную ГСГ, потому что она имеет некоторые преимущества перед рентгеновской гистеросальпингографией.
К ним относят:
- отсутствие ионизирующего излучения;
- аллергические реакции на контраст встречаются редко;
- менее болезненная;
- оценка полости матки и эндометрия;
- оценка яичников и количества антральных фолликулов одновременно;
- результаты мгновенно отображаются на экране ультразвука.
Поэтому врачи рекомендуют проводить ультразвуковое исследование с использованием контрастного вещества.
Существует небольшой риск возникновения инфекции. Иногда этот тест может привести к небольшому кровотечению после завершения. Кровотечение не будет тяжелым и должно пройти через день или два. Примерно в 5% случаев ГСГ показывает неясные снимки. Если это так, могут потребоваться дополнительные тесты.
Противопоказания
Подтвержденная беременность, цервикальные злокачественные опухоли, острая тазовая инфекция и непереносимость катетеризации матки являются абсолютными противопоказаниями для ГСГ. Существуют условия, при которых другие методы исследования / лечения могут оказаться более полезными. К ним относятся:
- предыдущая внематочная беременность;
- инфекционные заболевания;
- оперативное вмешательство;
- эндометриоз;
- очень крупные фибромы матки;
- возраст женщины старше 40 лет.
В таких случаях врачи назначают проведение других обследований, чтобы избежать осложнений.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе