Увеличение печени и поджелудочной железы являются типичным проявлением
Увеличение печени и поджелудочной железы являются типичным проявлением
Главная » Поджелудочная железа » Увеличение печени и поджелудочной железы являются типичным проявлением
 увеличена печень
увеличена печень
Увеличенная хотя бы немного печень, является симптомом многих заболеваний. Оперативная диагностика и лечение поможет предотвратить серьезные осложнения. Поэтому важно собрать все данные о состоянии организма, чтобы внимательно проанализировать их для разработки эффективного курса лечения.
Код по МКБ-10
R16.0 Гепатомегалия. В других рубриках не классифицируется.
На что указывает увеличение печени
Процесс увеличения печени, отмечает ProKishechnik.Ru, не является самой болезнью – это симптом нарушения работы органа. Медики называют это гепатомегалией. Важно вовремя диагностировать увеличение печени. Иначе это чревато смертельными заболеваниями.
Гепатомегалию вызывает множество причин. Печень увеличивается при нарушении питания, употреблении алкоголя, а также из-за заболевания ЖКТ и сердечно-сосудистой системы.
Из-за чего наблюдается увеличение печени у детей
Увеличенная печень у младенцев часто вызвана желтухой. Лечение в этом случае не нужно, так как болезнь проходит сама в течение месяца. Такое состояние новорожденного напрямую зависит от матери. Если у нее диабет, эндокринные заболевания или были тяжелые роды, значит, у малыша может наблюдаться гепатомегалия.
В 7 лет, как считает PrоKishechnik, это считается нормой. Нет ничего страшного, если печень увеличена на 1 сантиметр. С возрастом орган приобретает нормальные размеры.
Симптом указывает на следующие проблемы:
- Воспаление в организме;
- Врожденные инфекции;
- Повреждение органа токсическими веществами и медикаментами;
- Нарушение метаболизма;
- Проблемы с желчными протоками;
- Раковые заболевания.
Само увеличение фильтрующего органа у ребенка не критичное. Но если этот процесс сопровождается другими симптомами, то стоит провести детальное обследование малыша. Также стоит пройти комплексное обследование при увеличении на три сантиметра.
Характеристика увеличения печени у взрослых
У взрослых людей гепатомегалия может быть вызвана следующими причинами:
- Проблемы с алкоголем;
- Цирроз;
- Из-за приема медикаментов, биодобавок;
- Инфекции;
- Гепатит;
- Кишечные заболевания;
- Отравление;
- Жировой гепатоз;
- Нарушения обмена меди и железа;
- Воспаление желчных протоков;
- Наследственные заболевания;
- Онкология;
- Поликистоз.
Правая доля увеличивается, как правило, чаще, чем левая. Это обусловлено сильной нагрузкой на нее. Однако проблемы с левой долей говорят о болезнях поджелудочной железы.
Причины, провоцирующие увеличение печени
Гепатомегалия – лишь симптом определенного заболевания. Причины увеличения печени, как отмечает ПpoКишeчник.Ру, делятся на три основные группы:
- Болезни печени;
- Нарушения метаболизма;
- Проблемы с сердцем и сосудистой системой.
Некоторые болезни говорят о неправильном образе жизни. Чтобы понять от чего начались проблемы с фильтрующим органом, необходимо пересмотреть питание.
Гепатомегалия сигнализирует о серьезных проблемах с организмом, поэтому игнорировать такой симптом не стоит.
Болезни печени
Каждое заболевание фильтрующего органа рано или поздно отражается на его размере. Болезни, которые наблюдаются при увеличении печени:
- Инфекционные – гепатит, малярия, мононуклеоз, тиф, туляремия;
- Наследственные болезни – гликогеноз, липидоз, амилоидоз;
- Болезни, вызванные паразитами – эхинококкоз;
- Онкология и образование кист;
- Туберкулез;
- Нарушения работы в воротной и нижней полой венах – болезнь Бадда-Киари;
- Чрезмерное употребление алкоголя – алкогольный гепатит.
Болезни, вызванные нарушением метаболизма
Печень, по мнению прокишечникру, принимает важное участие в обмене веществ. При нарушении метаболизма орган начинает увеличиваться. К заболеваниям накопления относятся:
- Гемохроматоз;
- Появление жировых клеток – жировой гепатоз;
- Генетическое заболевание – амилоидоз;
- Гепатолентикулярная дегенерация;
- Отравления ядами, лекарственными препаратами, пищевыми добавками.
Также в органе накапливается медь, железо, жиры и углеводы. Все это сигнализирует о нарушении метаболизма.
Проблемы с сердцем и сосудами
Печень может увеличиться из-за проблем с сердцем и сосудами. Это обусловлено тем, что венозная кровь начинает скапливаться в печеночных синусах. К гепатомегалии ведут следующие болезни:
- Хроническая аритмия;
- Гипертония;
- Постинфарктное состояние;
- Врожденные и приобретенные пороки сердца;
- Постмиокардитический синдром.
Симптоматика увеличения печени
Насколько известно Пpокишeчни.ру, небольшое увеличение печени у человека, не вызывает каких-либо дискомфортных ощущений. Если объем органа больше нужного хотя бы на 2 см, то это не имеет никаких подозрительных признаков и симптомов. Но более серьезные изменения размера сопровождаются рядом проявления:
- Дискомфортные ощущения в правом подреберье;
- Проблемы с ЖКТ – изжога, тошнота, неприятная отрыжка, изменения стула;
- Пожелтение кожи и слизистых;
- Нарушения психологического состояния – проблемы со сном, нервозность, раздражительность.
При ряде заболеваний к вышеперечисленным симптомам могут добавляться другие признаки заболеваний, характерные для конкретного недомогания.
Где болит?
Человек в большинстве случаев может не ощущать увеличения печени. Иногда появляется дискомфорт в правом подреберье и области живота. Это могут быть колющие, ноющие, пульсирующие боли в правом боку.
Что беспокоит?
Кроме неприятных ощущений в брюшной полости, по мнению прокишeчникpy, может наблюдаться повышенная утомляемость, нервозность. У больного пропадает аппетит. Человек начинает терять вес. Постоянно ощущается тошнота, наблюдается рвота.
Могут возникать дерматологические проблемы: пожелтение кожи, появления зуда, сыпи. Также могут наблюдаться подкожные кровоизлияния. При гепатите у больного отмечается повышенная температура тела.
Способы диагностики
 диагностика
диагностика
Обследования врача включает пальпацию (прощупывание) и перкуссию (простукивание брюшной полости). Именно во время такого исследования можно изначально определить насколько увеличенная печень.
Орган может выпирать на 1 см. Это небольшое отклонение. 2 см – умеренная степень. Если печень выступает на 3 см и больше, то констатируют выраженное отклонение от нормы. При серьезных проблемах наблюдается увеличение органа на 5 см и 6 см.
К какому врачу обратиться для диагностики и постановки диагноза?
При проблемах с печенью нужно обратиться к гепатологу или гастроэнтерологу. По мере диагностирования заболевания может произойти направления больного к другому специалисту.
Что нужно обследовать?
Главным органом обследования становится сама печень. Отклонения в размерах определяют ручным методом, но для более точных результатов используют УЗИ брюшной полости. Также возможно проведение и МРТ.
Также нужно обязательно сделать анализ крови и мочи, проверит кишечный тракт, легкие. В некоторых случаях назначают ЭКГ и ЭХО для обследования работы сердца.
Как обследовать?
 УЗИ брюшной полости
УЗИ брюшной полости
Больного осматривает врач визуально, а также с использованием пальпации и перкуссии. Более точную характеристику, по мнению prokishechnik-ру, можно получить при ультразвуковом обследовании. В любом случае, для пациента будет лучше пройти целый комплекс обследований для установления точного диагноза.
Какие анализы необходимы?
Также больной должен пройти следующие проверки:
- Клинический и биохимический анализ крови;
- Анализ на выявление вирусов;
- Микроскопия капли крови;
- УЗИ желудочно-кишечного тракта, томография фильтрующего органа, рентген легких;
- Забор клеток печени на исследование;
- Анализ мочи;
- ЭКГ, ЭХО-кардиография.
Все исследования направлены на определения конкретных заболеваний, чтобы точно узнать, как лечить пациента. При подозрении на болезнь доктор может назначить дополнительные обследования.
Методика лечения
Лечение назначается врачом в зависимости от диагноза. При обнаружении инфекций или паразитов назначаются антибактериальные и противогельминтозные препараты.
Онкология лечится комплексно с использованием хирургии и лучевой терапии. При генетических заболеваниях лечащий врач назначает прием ферментативных средств для улучшения метаболизма.
Важная часть лечения, по мнению prokishесhnik, – соблюдения здорового образа жизни. Поможет отказ от алкоголя, жирной, соленой пищи, курения. Нужно придерживаться специальной диеты.
Хирургическое вмешательство
Хирургия применяется при онкологии и образовании кист. Проводят открытую операцию с удаление части печени.
При лечении опухоли могут использовать эмболизацию сосудов. Такая операция заключается в перекрывании доступа кислорода в злокачественное образование. Из-за этого опухоль отмирает.
В сложных случаях понадобиться пересадка органа. Печень склонная к регенерации, поэтому достаточно пересадить лишь пораженную часть органа. Донором становится родственник, который подходит к пересадке по ряду параметров.
Лекарственные препараты
Сами лекарства не могут уменьшить размеры печени. Но в комплексе с общей терапией, они положительно влияют на состояние органа. Наиболее распространенные лекарства для увеличенной печени:
- Овесол – улучшает состояние желчных путей и очищает фильтрующий орган;
- Эссенциале – поддерживает правильную работу сосудов и сердца, а также снижает уровень холестерина;
- Гепатамин – восстанавливает нормальную работу печени;
- Галстена – назначается при лечении гепатита и при образовании желчных камней;
- Лив-52 – восстанавливает функции органа и защищает его от токсинов.
Правильное питание при увеличенной печени
 Правильное питание
Правильное питание
Диета – неизменный проводник лечения гепатомегалии. Для уменьшения размеров печени необходимо исключить из рациона жирную, острую и соленую пищу. Также, считает рrоkishecnik, нужно исключить прием алкогольных напитков.
Питание должно быть комплексным и обязательно содержать все необходимые минералы и витамины. Есть нужно небольшими порциями по 5-7 раз на дню. Это способствует лучшему перевариванию. При определенных болезнях из рациона нужно исключить некоторые продукты.
Примерное меню недельного рациона
Меню при гепатомегалии с приемами пиши по 5-6 раз на дню.
Понедельник:
- Рис, чай (зеленый или травяной) с медом;
- Свежий яблочный сок с овсяной выпечкой;
- Отваренная или паровая рыба;
- Вареная морковь;
- Паровые овощи.
Вторник:
- Омлет без желтка, чай или отвар шиповника с выпечкой;
- Сухофрукты, обработанные кипятком;
- Говяжий или куриный бульон с хлебом из отрубей;
- Свежий овощной сок с овсяной выпечкой;
- Обезжиренный творог;
- Свежие овощи и зелень.
Среда:
- Кефир или творог с 0% жирностью;
- Отвар шиповника с выпечкой;
- Тефтели на пару;
- Пюре из тыквы, чай на травах;
- Сырники с сухофруктами;
- Сок с овсяной выпечкой.
Четверг:
- Овсянка, чай;
- Компот из сухофруктов и диетическая выпечка;
- Паровая рыба с хлебом из отрубей;
- Сок с галетой;
- Овощная запеканка;
- Чай на травах.
Пятница:
- Отваренные спагетти;
- Сок, галета;
- Суп с гречкой и хлеб из отрубей;
- Курага, изюм, чернослив;
- Каша на молоке с выпечкой;
- Чай, выпечка.
Суббота:
- Гречка, чай;
- Фрукты;
- Бульон с хлебом;
- Квашенная капуста;
- Мармелад.
Воскресенье:
- Творог с сухофруктами и чай;
- Сок, галета;
- Отварное мясо телятины или птицы с овощным пюре;
- Настой шиповника и хлеб с отрубями;
- Кефир, галета;
- Свежие фрукты или овощи.
Оценка серьезности увеличения печени и прогноз
Предсказать серьезность последствий нельзя. Но они зависят от стадии болезни и ее выраженностью. Поэтому проблему так важно диагностировать на ранней стадии, благодаря чему можно предупредить серьезные осложнения.
Профилактические меры
Предупредить болезни печени можно, если придерживаться здорового образа жизни и исключить употребление алкоголя. Нужно позаботиться, чтобы организм получал все необходимые витамины. Особенно группы В, селен и цинк. При отклонении объема от нормы на 3 см необходимо срочно начать поиск причин и своевременное лечение. И не будет лишним, по мнению прокишечникру, проходить ежегодный медицинский осмотр.
Видео о том, как определить болезни печени
Три теста на определение заболевания печени
prokishechnik.ru
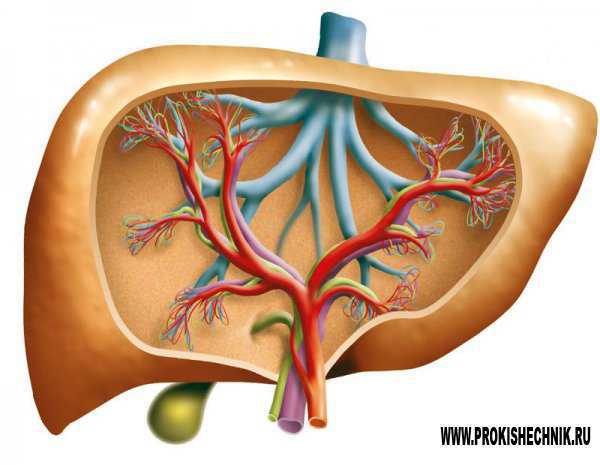
Увеличение печени
Болезнь, при которой наблюдается увеличение размеров одного из важных органов – печени, называется гепатомагалией. Данное заболевание нуждается в срочном лечении, для этого следует обратиться в больницу к врачу, ведь нередко его симптомы свидетельствуют о каком-то серьезном недуге, допустим, о гепатите. Бывают случаи, когда вследствие увеличение левой или правой доли печени наступает печеночная недостаточность, влекущая за собой летальный исход.
Факторы риска
Увеличение печени – недуг, который может развиваться по самым разным причинам. Чаще всего в роли фактор риска выступают воспалительные процессы, протекающие в организме больного человека. Итак, рассмотрим самые популярные факторы, влекущие за собой увеличение размеров печени у взрослого человека. Гепатомегалия нередко протекает параллельно с болезнями, которые способствуют нарушению кровообращения. В группу таковых входят:
- облитерирующие заболевания;
- сердечная недостаточность;
- венозный тромбоз.
Скажем так, печень, увеличенная в размерах – признак наличия у человека других недугов. Лишь правильная, специфическая терапия поможет органу вернуть прежние, необходимые параметры. Иногда печень способна увеличиваться на определенный промежуток времени. Причины того –проникновение в организм токсинов (содержащихся, к примеру, в лекарствах, алкоголе) и промышленных, растительных ядов.
Данный орган начинает работать более усиленно, клетки его увеличиваются. После того, как произойдет нейтрализация токсических веществ, печень понемногу обретает прежние нормальные размеры. Скорее восстановить клетки печени помогает вовремя начатое лечение препаратами, назначенными доктором.
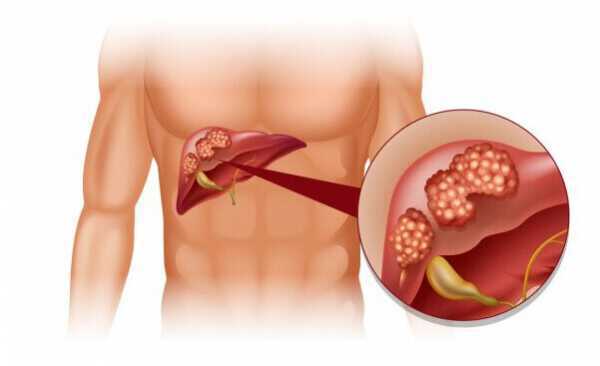
Увеличение печени и взрослых людей нередко наблюдается в следствие цирроза печени, гепатитов, жирового гепатоза, холангита, поликистоза, гемохроматоза, малярии. Причины недуга также – желчнокаменная болезнь, гельминтозное поражение, мононуклеоз, раковые и доброкачественные опухоли.
Зачастую у пациентов доктора обнаруживают увеличение правой доли печени, на которой лежит ответственность за выполнение большого количества функций. Но в этом, конечно, ничего хорошего нет, ведь очень близко с поджелудочной железой располагается левая доля. В некоторых случаях вызывать проблемы у человека может именно она.
Симптомы при увеличении печени
Незначительное увеличение печени (от 1 до 2 см) человек может и не ощущать. Но в любом случае изменение размеров жизненно важного органа будет проявлять некоторые симптомы. Признаки увеличения печени можно распознать самостоятельно. Среди основных выделяют:
- сонливость либо бессонницу, раздражительное состояние, нервозность;
- пожелтение кожных покровов, склер;
- отрыжку, после которой обычно отмечается неприятный запах;
- изжогу, тошноту;
- тяжесть в брюшной полости;
- изменение стула;
- снижение массы тела;
- ломота в суставах;
- повышение температуры тела;
- неприятные ощущения в правом подреберье.
Симптомы, перечисленные выше, способны сигнализировать о многих иных неполадках в функционировании организма. Поэтому для постановки точного диагноза следует обратиться за помощью доктора. Если вовремя обратить внимание на болезнь, удастся избежать сложных последствий.
Гепатомегалия у ребенка: причины, симптомы
Если говорить о грудном ребенке, увеличение данного органа может появиться вследствие желтухи у малыша. Заметим, что желтуха на протяжении месяца уходит сама, поэтому лечение не понадобится. К причинам данного состояния относят сахарный диабет, проблемы с эндокринной системой у мамочки, любые травмы во время родов.
Если у ребенка, который ещё не достиг семи лет, диагностировано увеличение печени, такое явление считается нормальным, ведь связано с физиологическими изменениями. Не страшно, если доктор обнаружит, что печень у ребенка немного (от 1 до 2 см) выступает за края его рёбер. Малыш растет, постепенно это проходит.
О необходимости лечения судит только врач! Нередко гепатомегалия у ребенка может свидетельствовать о наличии таких недугов, как опухоли, метастазы, патология обмена веществ, различные воспаления в организме, поражение печени лекарствами или токсическими веществами, закупорка желчных протоков, неправильная работа желчевыводящих путей. Родители должны вовремя отреагировать на такие симптомы, как:
- сыпь на кожных покровах;
- пожелтение слизистых оболочек;
- ухудшение аппетита;
- повышение температуры тела, рвота;
- венозная сетка на животе.
Чтобы узнать точные причины недуга, врачи назначают малышам множество анализов, в том числе УЗИ.
Диагностика
Сначала врач проводит пальпаторную диагностику внутренних органов брюшной полости у взрослого или ребенка. Но для постановки диагноза, полученных данных будет, конечно же, недостаточно. Поэтому врач назначает:
- Томографию или УЗИ (ультразвуковое исследование). С их помощью можно установить точные параметры печени, провести оценку общего состояния.
- Магнитно-резонансная томография брюшной полости. Данный вид обследования позволяет узнать о состоянии желчных протоков.
- Биохимический анализ крови, с помощью которого можно узнать показатели билирубина, амилазы, ферментов печени и др., а также анализ крови на гепатит.
- Анализ мочи на билирубин.
Также симптомы увеличения печени могут стать поводом для назначения пациенту рентгенографии, гепатосцинтиграфии. Последний метод основан на радиоизотопном сканировании печени. Кроме того, могут назначить биопсию. К такому исследованию зачастую прибегают при подозрении на жировую болезнь либо на рак.
Питание при увеличении печени
Соблюдение диеты при гепатомегалии – важное правило, которое касается каждого больного. Основной принцип питания состоит в том, что нужно исключить жирные, соленые, острые продукты, блюда из них. Меню больного должен быть обогащен белками, минералами, витаминами, прочими полезными компонентами. Также не стоит забывать о продуктах, богатых клетчаткой. Дабы не создавать дополнительную нагрузку на больной орган, доктора рекомендуют питаться от 6 до 7 раз в день. Запрещенные продукты при любом печеночном заболевании – это:
- спиртные, газированные напитки;
- соль;
- уксус;
- орехи;
- перец;
- кофе;
- бобы.
Также запрещается употребление мороженого, шоколада, тортов, пирожных и прочих кондитерских изделий, в составе которых содержатся жирные крема. Нельзя включать в рацион:
- чеснок, лук, редис и щавель;
- утиное, гусиное мясо;
- баранину, свинину;
- грибы, сало;
- творог с высоким процентов жирности;
- консервы, копчености;
- колбасы, сосиски и подобные изделия.
Лечение
В случае, если при диагностике не была обнаружена ни одна болезнь, а размеры органа всё же увеличены, нужно прибегнуть к соблюдению правильного, здорового образа жизни. Тогда печень самостоятельно потихоньку придет в норму. В большинстве случаев больному следует похудеть (при наличии лишней массы тела), отказать от употребление спиртного, курения, правильно питаться, грамотно распределить физические нагрузки.
Лечение подразумевает и выделение достаточного времени для сна, прогулок, отдыха. Весь курс терапии должен проходить только под наблюдением врача. При увеличении этого важного органа специалисты назначают лекарственные, гомеопатические препараты, которые нужно принимать на протяжении длительного времени. Кроме того, доктор обязан назначить терапию, которая будет устранять причины недуга.
Препараты при увеличении печени
- Хофитол, Артишок, Артихол способствуют улучшению состояния гепатоцитов, нормализуют их работу.
- Эссенциале базируется на воздействии фосфолипидов. Эти жиросодержащие соединения (фосфолипиды) предотвращают процесс разрастания клеток фиброзной ткани. Поэтому Эссенциале снижает риск возникновения или цирроза. Данный препарат назначают при гепатите, стеатозе, некрозе, при токсическом поражении печени.
- Гепабене. Такое лечение назначают при гепатите, отравлении печени токсинами. Гепабене состоит из дымянки и расторопши. Синонимы этого лекарства – Карсил, Гепарсил, Силегон.
- Галстена представляет собой гомеопатическое лекарственное средство, которое применяют, чтобы проводить лечение увеличения печени при ЖББ (желчнокаменной болезни), гепатитах.
- Панкреатин, Мезим. Эти препараты содержат ферменты, которые улучшают работу поджелудочной железы, кишечника и нормализуют пищеварение.
Помните, лечение взрослого или ребенка должно проводиться только под наблюдением врача! Самолечение категорически запрещено! Задавайте вопросы по поводу печени, её увеличения, делитесь проблемами с нашим специалистом.
Советуем прочитать:- Увеличение печени у ребенка
vashapechen.ru
Увеличение печени
Увеличение печени в клинической практике обычно называют гепатомегалией. Это патологическое состояние может являться проявлением различных заболеваний не только этого органа, но и других важных систем организма. В норме край печени у взрослого человека, как правило, находится на уровне правой реберной дуги, когда же он выступает из-под нее, то речь идет о ее увеличении.
Классификация
Существуют различные классификации этого заболевания. Степени увеличения печени изначально определяют при обычном осмотре пациента и его перкуссии (простукивании передней брюшной стенки) и пальпации (ощупывании внутренних органов). При этом в зависимости от того, на сколько сантиметров выступает нижний край этого органа, выделяют:
- небольшую степень (1 см);
- умеренную степень (2 см);
- выраженную степень (3 см и более).
При гепатомегалии этот орган может увеличиваться в размерах целиком (диффузный процесс), либо по отдельности каждая доля. В последнем случае речь идет о локальном патологическом процессе, например, об опухоли правой доли или эхинококкозе левой доли.
Причины
Все причины, по которым печень может увеличиться, условно делятся на три группы:
- Печеночные заболевания.
- Болезни накопления.
- Заболевания сердечно-сосудистой системы.
Печеночные заболевания
Практически любая патология печеночной ткани приводит к увеличению органа в размерах. При этом чаще всего причинами становятся следующие состояния:
- вирусные инфекции (гепатиты А, В, С, Д, Е);
- аутоиммунное поражение печеночных клеток;
- паразитарные инвазии (эхинококкоз), при которых в ткани образуются обширные полости, содержащие чужеродный организм;
- опухолевые процессы;
- туберкулез;
- патология венозных сосудов (болезнь Бадда-Киари);
- различные кисты;
- алкогольный гепатит.
Болезни накопления
Так как печень является центральным органом, отвечающим за метаболизм различных веществ в организме, то при нарушении каких-либо процессов расщепления, ткань ее может увеличиваться в размерах. К болезням накопления относят:
- гемохроматоз;
- жировой гепатоз;
- гепатолентикулярная дегенерация;
- амилоидоз.
При этом в печеночных клетках накапливается большое количество не расщепленных веществ (железо, жиры, гликоген).
Заболевания сердечно-сосудистой системы
Практически любая патология сердечно-сосудистой системы, приводящая к развитию застойной недостаточности может вызывать увеличенную печень. Происходит это вследствие скопления большого количества венозной крови в печеночных синусах и дальнейшей вторичной перестройки ткани. Чаще всего развитием гепатомегалии сопровождаются:
- постинфарктный кардиосклероз;
- постоянная форма мерцательной аритмии;
- пороки сердца (приобретенные и врожденные);
- постмиокардитический синдром;
- гипертоническое сердце.
Симптомы
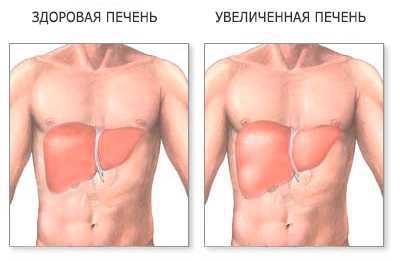 На начальных этапах увеличенная печень никак себя не проявляет. Однако, так как капсула, покрывающая снаружи этот орган, не растяжима и в ней находится большое количество болевых рецепторов, то даже при незначительном нарастании объема ткани, может возникать дискомфорт или же чувство тяжести в эпигастрии и правом подреберье. В дальнейшем присоединяется довольно выраженный болевой синдром. Помимо этого, будут присутствовать признаки того первичного заболевания, а также симптомы печеночной недостаточности:
На начальных этапах увеличенная печень никак себя не проявляет. Однако, так как капсула, покрывающая снаружи этот орган, не растяжима и в ней находится большое количество болевых рецепторов, то даже при незначительном нарастании объема ткани, может возникать дискомфорт или же чувство тяжести в эпигастрии и правом подреберье. В дальнейшем присоединяется довольно выраженный болевой синдром. Помимо этого, будут присутствовать признаки того первичного заболевания, а также симптомы печеночной недостаточности:
- диспепсические явления (нарушение пищеварения, стула);
- желтушность кожных покровов;
- увеличение вен пищевода, а также передней брюшной стенки (голова медузы) вследствие портальной гипертензии;
- нарушение свертывающей системы крови, при которой отмечается появление петехиальной сыпи и частые кровотечения, в том числе маточные и носовые;
- асцит и отеки.
Течение болезни
Так как увеличение печени является только проявлением различных заболеваний, то ее течение в первую очередь определяется первичной патологией. Однако существуют факторы риска, которые способны усугубить течения болезни. К ним относят:
- употребление алкоголя, а также других токсических веществ;
- прием излишнего количества биодобавок и лекарственных препаратов;
- фитотерапия с использованием некоторых активных растительных компонентов;
- любые инфекционные заболевания, которые снижают иммунитет и делают печеночные клетки более восприимчивыми;
- избыточная масса тела;
- употребление в пищу избыточного количества консервантов, животных жиров и полуфабрикатов.
Диагностика
Диагностировать увеличение печени в некоторых случаях удается при стандартном осмотре пациента и мануальном обследовании. Однако чтобы уточнить состояние этого органа, используют методы инструментальной и лабораторной диагностики.
Всем пациентам с подозрением на гепатомегалию назначают:
- общий анализ крови, в котором можно обнаружить снижение уровня тромбоцитов;
- биохимическое исследование крови для определения степени печеночной недостаточности (повышение уровня билирубина, АСТ, АЛТ);
- анализ на маркеры вирусного гепатита (С и В, а при необходимости А);
- ПЦР и серологические методы определения паразитарной инвазии и вирусного заражения.
Среди инструментальных методов обычно выполняют:
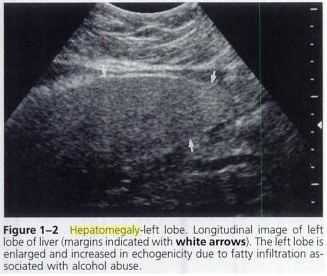 УЗИ брюшной полости, при котором оценивают размеры печение, ее плотность и однородность.
УЗИ брюшной полости, при котором оценивают размеры печение, ее плотность и однородность.- КТ и МРТ позволяют более детально визуализировать структуру органа и его сосудистой системы.
- Биопсия печени под контролем ультразвука является самым информативным, но одновременно инвазивным методом. Поэтому выполняют ее только по строгим показаниям. Полученный образец изучают под микроскопом после окраски специальными растворами.
Если доктор подозревает кардиологическую патологию, то пациента обследуют на предмет заболевания сердечно-сосудистой системы (ЭКГ, ЭХО-кардиография).
Лечение
При гепатомегалии очень важно выяснить причину увеличения этого органа, так как лечение при различных заболеваниях будет довольно сильно отличаться.
Медикаментозное лечение
Лекарства можно применять для устранения симптомов заболевания. При этом назначают препараты, называемые гепатопротекторами. Они улучшают состояние печеночных клеток и нормализуют функцию органа. Однако необходимо особое внимание уделить терапии первичной патологии:
- при вирусных гепатитах назначают интерферон;
- аутоиммунные процессы может замедлить прием глюкокортикостероидных гормонов;
- при застойной сердечной недостаточности назначают кардиологические лекарства (диуретики, ингибиторы АПФ).
Хирургическое лечение
При злокачественных образованиях, эхинококкозе и кистах наиболее эффективным является хирургический метод лечения. При этом можно провести открытую операцию с удаление сегмента или доли органа. Объем вмешательства зависит от распространенности процесса.
В последнее время все чаще применяют так называемую эмболизацию сосудов, которые кровоснабжают опухоль. При этом кровоток в ней прекращается, а само новообразование постепенно разрушается из-за недостатка кислорода. Манипуляцию эту выполняют через прокол сосуда под рентгеновским контролем.
В далеко зашедших случаях диффузного поражения печеночной ткани, единственным выходом является трансплантация. Так как орган этот способен к регенерации, то есть к разрастанию, то достаточно пересадить часть печени. Поэтому донором может быть любой родственник, который подходит по ряду критериев.
Диета
Всем пациентам с увеличением печени вне зависимости от ведущего заболевания необходимо придерживаться специальной диеты. При этом из рациона необходимо исключить продукты, обладающие токсическим воздействием на печеночную ткань (алкоголь, острое), а также трудно перевариваемые и жирные блюда.
При болезнях накопления, необходимо максимально ограничить употребление продуктов, которые печень не способна метаболизировать. Например, при гемохроматозе необходимо исключить блюда, содержащие железо (мясо, рыбу, яйца).
Народная медицина
Народные методы лечения можно применять только после консультации терапевта или гастроэнтеролога. При этом наиболее эффективно их использование на начальных стадиях заболевания. Очень эффективным является прием настоя, изготовленного из равных частей травы пустырника и шалфея, корней одуванчика, цикория и пиона. Пить его необходимо по 450 мл в сутки в течение двух недель. Также полезным для очищения печени может оказаться употребление салата из свеклы и тыквы, заправленного растительным маслом.
Последствия и прогноз
Последствия и прогноз при увеличении печени целиком определяются первичной патологией, а также стадией процесса и выраженностью печеночной недостаточности.
gastromap.ru
Причины, последствия и лечение увеличения печени
Увеличенная печень – это серьезный повод для беспокойства. Явление вполне может означать, что наблюдается сбой в работе печени и нарушены многие жизненно важные функции органа.
По МКБ-10 (международной классификации болезней 10-го пересмотра) увеличение печени зарегистрировано под кодами R16, R16.1, R16.2.
Что из себя представляет увеличение печени?
В первую очередь, следует подчеркнуть, что увеличение печени – это, непосредственно, не заболевание, а, скорее, его признак. Называется данное явление гепатомегалия. О ней принято говорить, когда печень достигает следующих размеров: на пересечении органа с правой среднеключичной линией – от 12-ти см, причем левая доля при пальпации ощущается в эпигастральной области, а вес может составлять невероятные 10 кг.
Даже при первом осмотре можно предположить диагноз. Например, если во время прощупывания чувствуется твердая, даже каменистая печень, можно предположить наличие в печеночных тканях опухоли, а если осмотр сопровождается болью – стоит задуматься о гепатите, гепатозе или болезни Бадда-Киари.
Причины, по которым печень увеличивается
Провоцировать увеличение печени (гепатомегалию) в состоянии следующие причины:
- Инфекционные поражения печени;
- Алкогольное поражение клеток органа;
- Лекарственная интоксикация;
- Гепатит;
- Цирроз;
- Жировой и холестатичесий гепатоз;
- Закупоривание печеночной вены;
- Нарушение липидного обмена;
- Сердечная недостаточность;
- Киста и другие доброкачественные образования;
- Гемохроматоз;
- Злокачественные новообразования;
- Паразиты;
- Желчнокаменная болезнь.
Причем, данные причины увеличения сами по себе непременно нуждаются в срочном и адекватном лечении, которое должен назначить только профессиональный профильный специалист.
Симптомы
Стоит бить тревогу и как можно скорее обращаться к врачу с подозрением на увеличение печени (гепатомегалию) в случае, когда ощущаются такие симптомы:
- Тяжесть и дискомфорт в правом боку, под ребрами;
- Эмоциональная неустойчивость, плаксивость, агрессия;
- Частые изжоги с тошнотою, отрыжкой;
- Изменение цвета кала и мочи;
- Желтуха.
Хочется обратить внимание снова на необходимость скорого посещения врача. Данное состояние не может пройти без последствий, поэтому, чтобы не подвергать риску себя и своих близких, не рекомендовано затягивать с визитом к врачу.
Последствия гепатомегалии
Наиболее опасные последствия, которые несут для организма симптомы увеличения печени – печеночная недостаточность и дальнейшее прогрессирование заболевания, которое, собственно, и вызвало данное состояние. Среди подобных, самыми опасными, бесспорно, являются онкология и цирроз печени. Причем, при онко-опухоли, гипатокарциноме, в частности, крайне важно в скором времени провести трансплантацию органа, дабы отсрочить смерть на долгие годы.
Диагностика
Устанавливается увеличение печени посредствам следующих исследований:
- Анализы крови (общий, биохимический с показателями АЛТ и АСТ);
- Ультразвуковое исследование (УЗИ) или компьютерная томография (КТ);
- Магнитно-резонансная терапия (МРТ), назначаемое для оценки состояния желчевыводящих путей;
- Биопсия, которая назначается, чтобы подтвердить, либо же исключить онкологию или жировые отложения в тканях органа.
Увеличение печени у ребенка
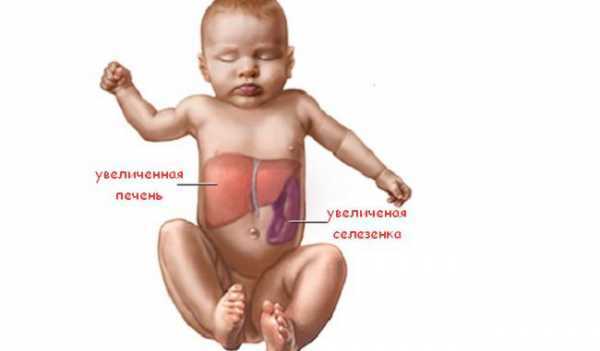
Увеличение печени у ребенка не всегда означает наличие патологий или серьезных заболеваний. Так, у новорожденных и малышей первых месяцев жизни явление говорит о желтушке новорожденного, которая не несет опасности для неокрепшего организма и быстро проходит, хотя, при этом, не стоит исключать родовые травмы, а также диабет и нарушение работы щитовидной железы мамы.
Для ребенка, возраст которого не достигает 7-ми лет, визуальные симптомы увеличения печени считаются нормальным физиологическим состоянием организма, причем предел размеров печени не должен выступать за границы ребер на 1, максимум, 2 см. Тем не менее, исключить заболевания, как причины гепатомегалии, может только лишь врач.
А способствовать увеличению печени могут следующие заболевания:
- ТОРЧ-инфекция;
- Нарушение обмена веществ;
- Интоксикация организма;
- Закупорка желчных протоков, их нарушенное функционирование;
- Опухоли, как доброкачественные, так и злокачественные, как внушительных, так и малых размеров;
- Метастазы от онко-опухоли другого органа.
Срочно обращаться к врачу нужно в ситуации, когда у ребенка отмечаются следующие симптомы:
- Повышенная температура;
- Отсутствие аппетита;
- Тошнота и рвота;
- Желтуха;
- Зудящая сыпь на коже;
- Снижение веса;
- Венозный рисунок на животе;
- Осветление кала и потемнение мочи.
Лечение увеличенной печени
Лечение увеличенной печени происходит в зависимости от ее причины увеличения. Когда никаких заболеваний организма, к счастью, не выявлено, но рамки определяемых размеров печени все равно находятся далекими от нормы, доктор рекомендует пересмотреть образ жизни, питание, бросить вредные привычки и, при необходимости, похудеть. Важно также избегать стрессовых для организма ситуаций (голодания, нервных стрессов), правильно распределять время для работы и отдыха, заниматься посильным физическим трудом.
Может быть назначено лечение, опирающееся на три фактора:
- Препараты для печени – гепатопротекторы и желчегонные препараты;
- Диету;
- А также ограничение нагрузок.
Гепатопротекторы
В случае, когда увеличена печень, поможет восстановить ее структуру и снять местные симптомы ряд определенных препаратов – гепатопротекторов.
Легалон
Коричневые капсулы с темно-желтым порошком внутри, состоящим из экстракта семян расторопши. В одной капсуле находится 140 мг силимарина. Капсулы нельзя открывать, т.к. силимарин разрушается под воздействием солнечных лучей и, в таком случае, прием препарата может оказаться бессмысленным.
Подросткам от 12 лет и взрослым, если диагностирована гепатомегалия, для улучшения состояния назначается 1 капсула Легалона трижды в день. Курс определяется врачом индивидуально.
Резалют Про

В составе Резалют Про – полиненасыщенные фосфолипиды, выработанные из соевого лецитина. Дозировка при увеличении печени корректируется врачом лично, однако стандартная доза – 2 капсулы, назначаемые 3 раза в сутки, перед приемом пищи.
Курс лечения индивидуален.
Эссенциале
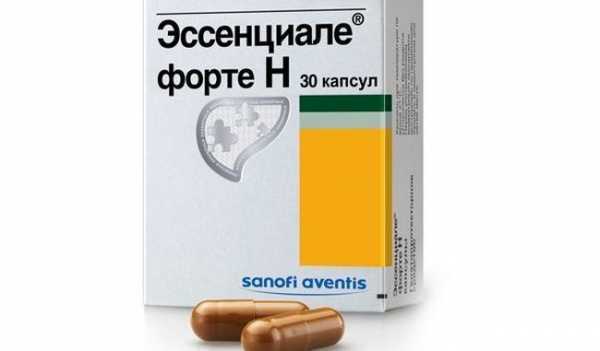
Уникальный препарат содержащий эссенциальные фосфолипиды, выведенные из сои. Капсулы представлены в виде оболочки цвета хаки с вязким содержимым, которое похоже на мед.
Выпускается также в форме раствора для инъекций.
Симптомы гепатомегалии могут лечиться 2-мя капсулами, принимаемыми 3 раза в сутки во время еды.
Продолжительность лечения должна составлять не менее 3-х месяцев.
Галстена
Гомеопатическое средство с выраженным противовоспалительным, гепатопротекторным и желчегонным действием, к тому же, Галстена служит спазмолитиком.
В 1 мл раствора насчитывается 25 капель.
Подросткам с 12 –летнего возраста и взрослым в случае диагностирования увеличения печени назначается в количестве 10 капель, которые можно выпить как в чистом виде, так и разбавить в столовой ложке воды.
Гепабене
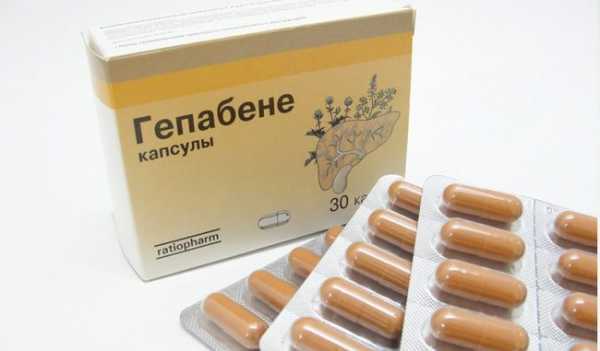
Капсулы Гепабене – это желатиновая оболочка, содержащая внутри светло- или темно-коричневый порошок, который неоднороден и имеет белые или желтоватые вкрапления. Порошок получат из сухих экстрактов дымянки и расторопши.
Гепатомегалия у взрослых лечится при помощи 1 капсулы Гепабене, трижды в день.
Лив-52
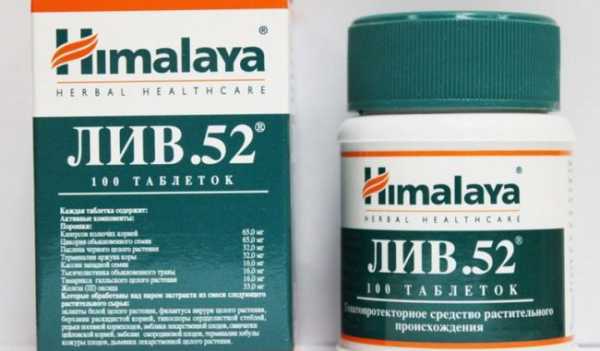
Комбинированный растительный препарат, в составе которого экстракты цикория, кассии, тысячелистника, паслена, редьки, эмблики, дымянки, а также оксид железа и другие компоненты.
Взрослые и подростки, достигшие 14-летнего возраста, при увеличении печени принимают по 2 таблетки, трижды в день.
Овесол

Комбинированное растительное средство из экстрактов овса, мяты, бессмертника и порошка куркумы. Выпускается в форме, как таблеток, так и спиртового раствора.
Раствор назначается доктором дважды в день в количестве от 15 до 50 капель.
Таблетки рекомендовано принимать по 1-й, также, два раза в день.
Общий курс лечения заболевания печени заключается в месяце.
Вспомогательные препараты
В качестве дополнительного содействия пищеварению, доктором могут быть рекомендованы препараты Мезим и Аллохол.
Мезим
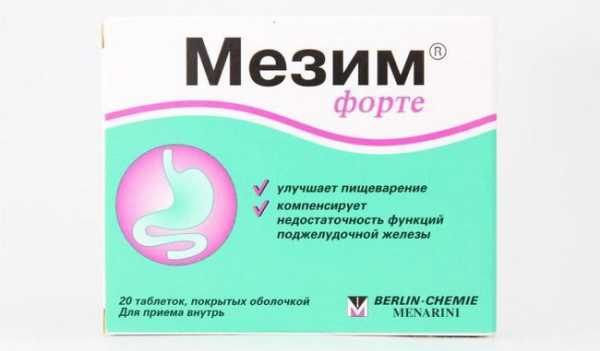
Мезим содержит панкреатин – порошок из ферментов поджелудочной железы, взятых у свиней.
Назначается в случае заболевания желудочно-кишечного тракта, сопровождаемого разладом в пищеварении, в количестве 1-й или 2-х таблеток перед едой и от 1-й до 4-х непосредственно во время приема пищи.
Аллохол
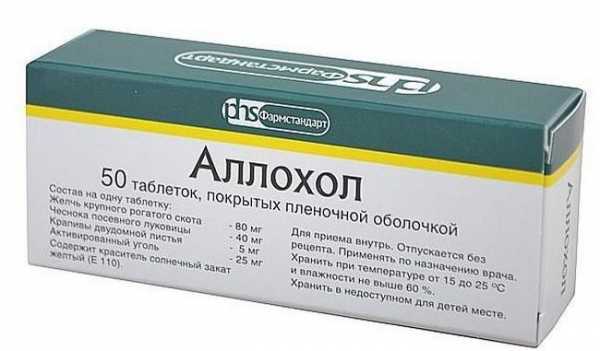
Препарат на основе сгущенной желчи, экстрактов крапивы и чеснока, а также активированного угля. Рекомендуется к приему после еды в виде 1-й или 2-х таблеток трижды или четырежды в сутки на протяжении 3-х недель.
Диета

Для возвращения увеличенной печени к норме важно изменить питание и образ жизни, в целом. Диета считается не менее эффективной мерой лечения печени, чем медицинские препараты.
Важно, если увеличена печень, хотя бы на то время, когда производится лечение, исключить из дневного рациона взрослого или ребенка:
- Жареные, острые, соленые блюда;
- Сорта мяса и рыбы, которые считаются жирными;
- Консервированные продукты, полуфабрикаты и фаст-фуд;
- Острые и богатые специями соусы;
- Жирную молочку и кисломолочку;
- Кремовые десерты;
- Сдобную выпечку.
Прием пищи должен стать дробным и насчитывать 5 или 6 раз в стуки. Подробно составить меню и рацион в целом помогут врач-гепатолог и диетолог.
Пример меню при увеличении печени на неделю

| Примерное меню для лечения гепатомегалии | |
| Понедельник | Завтрак: молочная или на воде рисовая каша, черный чай или настой шиповника. Второй завтрак: запеченное в духовке яблоко с черносливом внутри. Обед: на первое — суп-пюре из куриной грудки, приправленный нежирной сметаной, на второе рыбное суфле. Полдник: вареное филе индейки, гречневая каша. Ужин: рагу из овощей, компот из сухофруктов. Перед тем, как собраться ложиться спать выпить стакан кефира. |
| Вторник | Завтрак: овсяная каша на воде или молоке, некрепкий чай с молоком, если каша была на воде. Второй прием пищи: овсяное печенье и яблочный сок. Обед: на первое – вегетарианский борщ, на второе – паровые котлеты и овощное пюре, компот. Полдник: ленивые вареники с нулевой по жирности сметаной. Ужин: тушеная телятина с рагу из овощей. Перед тем, как ложиться спать, выпить стакан кефира. |
| Среда | Завтрак: рисовая каша с яблоками, чай с молоком. Второй завтрак: паровой белковый омлет. Обед: на первое – овощной суп, второе – мясное суфле, яблочный сок. Полдник: 0,1-0,3% жирности творог, заправленный аналогичной сметаной. Ужин: тефтели с овощным пюре, травяной чай. Перед сном: стакан нежирного йогурта. |
| Четверг | Завтрак: вермишелевый молочный суп. Второй завтрак: овсяное печенье, чай. Обед: на первое – овощной суп-пюре, второе – вареная телятина, яблочный сок. Полдник: печеные в духовке сырники, компот. Ужин: Перед сном: |
| Пятница | Завтрак: гречневая каша, сваренная на воде или молоке. Второй завтрак: творожная запеканка, травяной чай. Обед: на первое – суп с говядиной, на второе – овощное рагу, свежевыжатый сок из яблок и моркови. Полдник: паровой омлет. Ужин: запеченная рыба, некрепкий чай. Перед сном: стакан нежирного йогурта. |
| Суббота | Завтрак: овсяная каша, небольшой кусочек сыра, желательно, Адыгейского, зеленый или травяной чай. Второй завтрак: галетное печенье, компот. Обед: обязательно жидкое блюдо, например, некислые щи, на второе – кнели из филе рыбы на пару, свежевыжатый сок. Полдник: овощная запеканка. Ужин: фруктовый мусс или мармелад. Перед отходом ко сну: стакан кефира. |
| Воскресенье | Завтрак: духовые сырники, некрепкий чай. Второй завтрак: пастила, компот из сухофруктов. Обед: первое блюдо — суп-пюре из куриной грудки и овощей, второе — рыбные паровые котлеты, свежевыжатый сок из моркови и яблок. Полдник: молочный суп с мелкой вермишелью. Ужин: мясное суфле, компот. Перед тем, как ложиться спать: стакан нежирного йогурта. |
Статьи и обзоры нашего сайта носят рекомендательный и информационный характер. Для применения всех методов лечения и профилактики вам нужно обязательно проконсультироваться с врачом!
- Вас мучает ощущение тяжести и тупая боль в правом боку...
- А неприятный запах из рта не добавит уверенности...
- И как-то стыдно, если ваша печень еще вызывает сбои в пищеварении...
- К тому же лекарства, рекомендованные врачами почему-то неэффективны в Вашем случае...
Эффективное средство от болезней печени существует... Перейдите по ссылке и узнайте как Ольга Кричевская исцелила и очистила печень за 2 недели!
pechenn.ru
Причины, симптомы, лечение и диета при гепатомегалии с увеличением поджелудочной железы
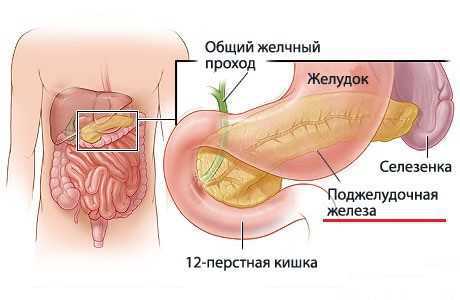
Согласно данным статистики заболевания органов брюшной полости стоят на втором месте по частоте встречаемости среди общего числа больных. Клиническая картина часто сопровождается похожими симптомами, с увеличением печени и поджелудочной железы. Это является типичным проявлением панкреатита, требует немедленного лечения, так как заболевание способно вызвать летальный исход больного.
Диагностические мероприятия выявляют увеличение печени (гепатомегалия) и поджелудочной железы. Что такое и почему это происходит можно узнать далее.
Причины увеличения печени и поджелудочной железы
Установлен ряд причин, которые становятся провоцирующими факторами для развития увеличения этих органов:
- Инфекционные заболевания;
- Длительный прием лекарств, которые действуют на пищеварительную систему, в частности, на поджелудочную;
- Особенности анатомического строения органов, которые часто передаются по наследству;
- Нарушение пищевого поведения или неправильное питание;
- Злоупотребление спиртным напитками.
Например, когда человек часто употребляет алкоголь – спирт и другие вещества, входящие в состав напитка с помощью химических реакций превращаются во вредные вещества: мочевину, уксусную кислоту.
Часто больные интересуются, почему увеличена печень и поджелудочная железа? Пагубные пищевые привычки, вредные пристрастия отрицательно действуют на печень, нарушая функцию поджелудочной железы и печени.
Постепенно печень испытывает сложности в работе из-за перегрузки, перестает справляться с главной функцией – фильтрацией. Это ведет к нарушению работы поджелудочной железы, попаданию в кровеносную систему потенциально опасных веществ и микроорганизмов, что приводит к увеличению.
Симптомы
Больные с увеличением печени и поджелудочной сильно выделяются на фоне остальных пациентов с заболеваниями желудочно-кишечного тракта. У них развивается яркая клиническая картина:
- Расстройства пищеварения: рвота, нарушение стула, метеоризм, частые поносы и запоры;
- Снижение или полное отсутствие аппетита, что приводит к резкому и сильному похудению;
- Боль в левом и правом подреберье, которая несет умеренный, постоянный характер, доставляя сильный дискомфорт больному;
- Увеличение печени и поджелудочной, которая становится видна невооруженным глазом или при пальпации;
- Каловые массы становятся жидкими, бесцветными или серыми с прожилками слизи.
Присутствуют симптомы, которые характерны только для увеличения печени. Например, при повышении уровня билирубина в крови больной желтеет, а при заболевании поджелудочной у человека постоянная горечь во рту, сыпь, зуд на коже.
Увеличение отделов поджелудочной железы
Панкреатит возникает, когда ферменты, вырабатываемые поджелудочной, активизируются в самой железе, а не в двенадцатиперстной кишке. К этому приводит неправильное питание, отсутствие физической активности. Симптомы беспокоят больного, так как имеет место опоясывающая боль, рвота на фоне интенсивного болевого синдрома. Появляется диарея, метеоризм, гипертермия.
Также увеличение поджелудочной возможно говорит о развитии сахарного диабета, при котором нарушается выработка инсулина. Диабет вызывает постепенное ухудшение зрения, удлиняется время на регенерацию ран, что приводит к долгозаживающим ранам.
Гепатомегалия
Для заболеваний печени характерно увеличение ее размеров, когда даже без пальпации становятся заметны очертания органа при осмотре. Одно из таких заболеваний – гепатит. Возникает при поражении вирусами гапатита (на данный момент насчитывается 7 разных видов), а также при длительном воздействии алкоголя, препаратов и даже при заражении паразитами.
Вначале гепатит не проявляет никаких симптомов, но, когда заболевание прогрессирует сильней, начинается клиническая картина, которая похожа на простой грипп. В дальнейшем ткани разрушаются, воспаляются и приходят к полной дисфункции. Если вовремя распознать болезнь и начать лечение, то возможно добиться полного выздоровления без тяжелых последствий.
Еще одно заболевание, при котором печень значительно увеличивается в размерах – цирроз. Он возникает при неправильном питании, чрезмерном употреблении алкоголя, при длительных вирусных инфекциях. Увеличение связано с тем, что здоровая ткань постепенно замещается фиброзной.
Поражение печени паразитами (в частности лямблии), вызывают воспалительный процесс и сильные расстройства пищеварения.
Диагностика
С помощью УЗИ возможно определить изменения строения тканей, наличие камней или цист, если орган поражен паразитами. Лабораторная диагностика поможет выявить повышенные ферменты, воспаление, количество билирубина, при повышении которого человек желтеет. Анализ кала выявит скрытое присутствие паразитов в желудочно-кишечном тракте.
Лечение
Больного госпитализируют при наличии тяжелого состояния. Например, хронические заболевания, которые влияют на состояние человека или постоянный приём лекарств, способных вызвать ухудшение самочувствия. При увеличении поджелудочной больному прописываются гормональные препараты, влияющие на выработку гормонов и секрецию железы. При увеличении печени больной принимает гепатопротекторы, ферменты, которые помогают нормальной секреции желчи, стабилизируют процессы переваривания пищи. Остальные лекарственные препараты назначаются врачом для дополнительной терапии.
В период обострения заболеваний приём лекарственных средств временно прекращается и возобновляется только тогда, когда нагрузка на поврежденный орган будет уменьшена.
Кроме приема медикаментов больной соблюдает диету. Это поможет улучшить иммунитет, а также уменьшить работу печени и поджелудочной железы. Изменение рациона помогает поддержанию оптимальной работы желудочно-кишечного тракта, уменьшению вероятности возникновения обострения или осложнения.
Диета при увеличении печени и поджелудочной
Изменение рациона, соблюдение режима питания назначается до полугода, но и после больным рекомендуется исключить запрещённые при диете продукты. Например, обязателен полный отказ от алкогольных, газированных напитков, специй, жареных и сильно соленых блюд. Пищу нужно принимать маленькими порциями в течение дня, по 5-7 раз в день.
Такая лечебная диета называется стол №5. Кроме исключения некоторых продуктов вводится ограничение количества соли в сутки, чтобы не возникали отеки. Пищу разрешено запекать, варить и тушить, другая термическая обработка не разрешается.
Нарушение диеты при таких заболеваниях, возврат к старым пищевым привычкам часто приводит к обострению заболевания и больного госпитализируют.
Профилактика и прогноз
Важно поддерживать здоровый образ жизни, спать не меньше 7 часов в сутки, соблюдать правильный режим питания, отказаться от вредных привычек. Если после лечения больной меняет образ жизни, то прогноз чаще благоприятный.
В случае дальнейшего употребления алкоголя и неправильного питания, бесконтрольного приема лекарственных препаратов без назначения врача состояние печени и поджелудочной может сильно ухудшиться. Прогноз ещё одного осложнения может быть для человека фатальным.
Поджелудочная железа и печень увеличена причины
Главная » Поджелудочная железа » Поджелудочная железа и печень увеличена причины
Опубликовано: 15 октября 2014 в 10:28 Острый панкреатит — это достаточно опасное и серьезное заболевание вызывающее увеличение поджелудочной железы, сопровождающееся быстро распространяющимся воспалительным процессом, во время которого происходит разрушение тканей органа. Процесс часто осложняется инфекцией, возникающей как в самой поджелудочной железе, так и выходящей за ее пределы. Пациентов с таким диагнозом как можно быстрее необходимо доставить в «Центр хирургии» или любую другую больницу, где есть отделение хирургии.
Острый панкреатит — это достаточно опасное и серьезное заболевание вызывающее увеличение поджелудочной железы, сопровождающееся быстро распространяющимся воспалительным процессом, во время которого происходит разрушение тканей органа. Процесс часто осложняется инфекцией, возникающей как в самой поджелудочной железе, так и выходящей за ее пределы. Пациентов с таким диагнозом как можно быстрее необходимо доставить в «Центр хирургии» или любую другую больницу, где есть отделение хирургии.
При приступе острого панкреатита происходит отек тканей, что объясняет увеличение ее размеров. Этот механизм затрудняет отток панкреатического сока в двенадцатиперстную кишку, который влечет за собой активизацию ферментов и самопереваривание поджелудочной железы.
Огромная опасность данного состояния заключается в том, что в органе очень быстро происходят разрушительные изменения клеток и ткани паренхимы. Поэтому пренебрежительное отношение к недугу может спровоцировать не только необратимые процессы и осложнения в самой железе, но и в органах, расположенных поблизости: желудке, почках, селезенке, а также сердце и печени.
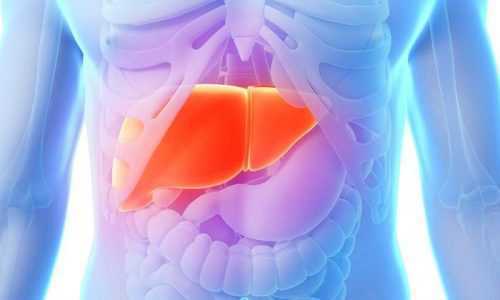
Печень – значимый орган в полноценной бесперебойной работе организма, продуцирующий желчь, гормоны, ферменты, витамины и отвечающий за дезинтоксикационную функцию всего организма.
Вследствие воспаления и увеличения поджелудочной железы с некротическим процессом в кровоток происходит выброс токсичных веществ, способных отравлять организм. Основным защитным барьером (90%) по обезвреживанию попавших в кровь ядовитых веществ является печень. Поэтому при тяжелом и продолжительном воспалении близ лежащей поджелудочной железы печень, выполняя компенсаторную функцию в обезвреживании избытка токсичных веществ, может увеличиваться в размерах.
Увеличение печени сигнализирует о том, что орган истощен и не может больше в полной мере справляться с поставленной перед ним задачей. Если не принять дополнительных мер, могут произойти изменения в печеночной паренхиме и в системе кровообращения органа. Обмен веществ нарушится, зашлакованность организма возрастет, что усугубит и так тяжелое состояние больного.
Увеличение печени при сахарном диабете
Увеличение печени можно часто наблюдать по причине гепатоза (жировое перерождение органа), причиной которого стал диабет 2 типа, развивающийся по причине хронического панкреатита с частичной потерей функции внутренней секреции поджелудочной железы и разрушения островков – центра производства инсулина.
На ранней стадии патологического процесса жировые капли накапливаясь в гепатоцитах (клетках) перерабатываются ими. Но затем, не справляясь со своей функцией, начинают накапливать его. Жир, растягивая оболочку, разрушает структуру клетки и разрывает ее мембрану. Клетка погибает. А жир, сливаясь с себе подобными каплями, образует кисту. По последним исследованиям в «Центре печени и поджелудочной железы», гепатоз считается самой распространенной причиной увеличения органа, которая встречается у многих пациентов с не инсулинозависимым панкреатическим диабетом.
zhkt.guru
Что делать если увеличена поджелудочная железа у взрослого, увеличена головка и хвост
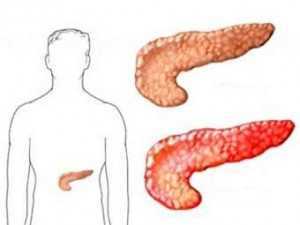
Увеличение поджелудочной железы может говорить об очень опасных изменениях в организме, но диагностировать эту патологию сразу практически нереально. Поджелудочная спрятана глубоко в брюшной полости, при пальпации выявить увеличение невозможно, а симптомы иногда не проявляются до последнего. Почему увеличивается железа, какие методы диагностики помогут распознать проблему и как подобрать правильное лечение?
Причины увеличения размеров поджелудочной железы
Важно понимать: увеличение железы – это не диагноз и не конкретная болезнь.
Здоровая и увеличенная железа
Такая проблема может быть врожденной особенностью, ее способны вызвать внутренняя инфекция, воспаление или дисфункция самой эндокринной железы. Когда она по какой-либо причине не справляется с работой, то ощутимо раздувается в попытках это компенсировать.
Увеличение поджелудочной может проявляться по-разному. Оно бывает тотальным (железа расширяется равномерно) или диффузным (распухает одна часть). Причины увеличения поджелудочной железы могут значительно различаться в зависимости от вида патологии.
Причины тотального увеличения
Острое воспаление поджелудочной железы
Такое явление обычно происходит при остром панкреатите (воспаление поджелудочной железы) или обострении хронического. При болезни железы нередко страдают и соседние органы: печень, селезенка и др. Спровоцировать тотальное увеличение органа могут:
- генетическая особенность (форма подковы или кольца и др.);
- муковисцидоз;
- воспаление (острое или хроническое);
- инфекционные заболевания (обычный или кишечный грипп, гепатит, любой сепсис);
- интоксикация из-за спиртного или лекарств (увеличивается и печень);
- травмы живота;
- язва и воспаление 12-перстной кишки;
- аутоиммунные процессы и др.
Причины локального увеличения поджелудочной железы
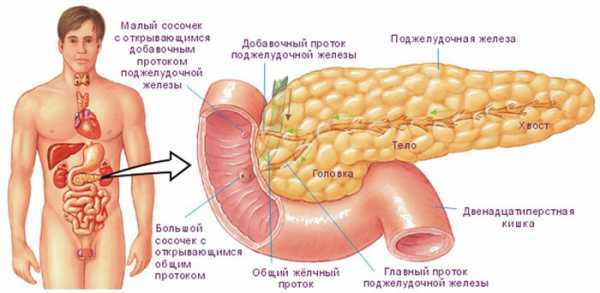
Поджелудочная железа состоит из трех частей: головка, тело и хвост. При локальном увеличении чаще всего расширяется головка и хвост поджелудочной. Причиной этой патологии нередко служит панкреатит, если он распространяется в одной конкретной зоне органа. Головка железы расположена рядом с 12-перстной кишкой, поэтому кишечные заболевания тоже могут вызвать проблемы с поджелудочной.
Причины увеличения хвоста поджелудочной
Опухоль в хвостовой части железы
- псевдокиста при остром панкреатите;
- абсцесс (скопление гноя в капсуле);
- кистозная аденома (доброкачественная опухоль);
- большие злокачественные опухоли;
- камень в главном протоке железы.
- псевдокиста (небольшая полость с жидкостью, образованная тканями головки);
- абсцесс;
- аденома или раковая опухоль;
- дуоденит (воспаление слизистой 12-перстной кишки) с поражением кишечного сосочка;
- опухоль или рубец сосочка 12-перстной кишки;
- камень в протоке.
Причины увеличения головки поджелудочной
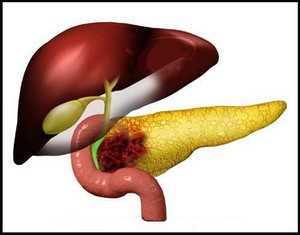
Рак головки поджелудочной железы
- псевдокиста (небольшая полость с жидкостью, образованная тканями головки);
- абсцесс;
- аденома или раковая опухоль;
- дуоденит (воспаление слизистой 12-перстной кишки) с поражением кишечного сосочка;
- опухоль или рубец сосочка 12-перстной кишки;
- камень в протоке.
Симптомы увеличения поджелудочной железы
Признаки увеличения поджелудочной абсолютно индивидуальны и для взрослого, и для ребенка. Иногда заболевание развивается долго и бессимптомно, иногда явные симптомы поражения железы начинаются практически сразу.

Живот болит в верхней части
Обычно проблема заявляет о себе болями разной силы и локализации. Она может быть мучительной и ноющей или пекущей, напоминающей легкое жжение. Источник дискомфорта обычно – в верхней части живота, может отдавать в поясницу или левую руку. Нередко подскакивает температура, вплоть до высоких значений.
Если параллельно с заболеванием поджелудочной страдает и печень, человека мучают такие симптомы, как тошнота, регулярная рвота, горькая отрыжка, расстройства стула (диарея без примесей в кале). Когда увеличена головка, из-за соседства с 12-перстной кишкой могут начаться запоры и даже развиться кишечная непроходимость.
Основные признаки увеличения поджелудочной железы, которые помогут врачу поставить первоначальный диагноз и направить пациента на анализы и процедуры, — это боль вверху живота, тошнота, лихорадка и понос.
Диагностика и лечение
Если врач заподозрит, что у пациента увеличена поджелудочная, то в первую очередь выдаст направление на УЗИ брюшной полости. Также требуются общий и биохимический анализ крови, анализ мочи и другие исследования – по особым показаниям.
На основе заключения УЗИ и других результатов врач-гастроэнтеролог может поставить диагноз или отправить пациента к другим врачам. Так, когда налицо явные симптомы острого панкреатита или абсцесса, необходима срочная госпитализация. Определять, какое лечение нужно – консервативное или оперативное, будет врач-хирург. Если причиной проблемы стала псевдокиста, решать, что делать, тоже будет хирург.
Хроническое воспаление требует лечения в стационаре с последующим наблюдением у гастроэнтеролога. Иногда нужна эндоскопическая операция (например, при наличии камней в протоках). Когда есть признаки опухоли в поджелудочной, необходима консультация с онкологом.
Что делать, когда анализы показывают увеличение железы? Лечение может включать в себя несколько методов в зависимости от причины и стадии заболевания:
- Специальная строгая диета.
- Подавление секреторной активности поджелудочной (гормональные препараты или блокаторы гистаминовых рецепторов).
- Прием искусственных ферментов для нормализации работы пищеварительной системы.
- Хирургическое лечение (удаление пораженного очага).
Диета при увеличении поджелудочной

Соблюдение диеты обязательно
При увеличении поджелудочной железы лечение обязательно должно включать специальную диету. Если признаки основного заболевания не сопровождаются нарушениями работы ЖКТ, назначается диета №5 по Певзнеру.
Что нужно делать и как питаться при такой диете? Основные принципы диеты для лечения поджелудочной железы гласят:
- Дробное питание – это самое главное. Есть нужно 5-6 раз в день (3 полноценных приема пищи + 2-3 полезных перекуса).
- Процент белков и углеводов в меню должен быть стандартным, объем жиров – резко ограничить. В приоритете – клетчатка и пектин.
- Холодные и горячие блюда есть нельзя, чтобы не вызвать симптомы раздражения поджелудочной. Вся еда – только теплая.
- Твердую пищу тоже следует ограничивать. Блюда лучше готовить в протертом виде (кашки, супы-пюре, протертое мясо и т.д.).
- Овощи и фрукты стараться есть свежими, никакой пассеровки и зажарки.

Только натуральные сладости
При такой диета основа меню – это суп на нежирном бульоне. Разрешается нежирная свинина, курица, нежирная рыбка. Молочные продукты обезжиренные, около 200 гр в сутки. Можно кашки, хлеб подсушенный, мучные изделия – несдобные. На десерт – только натуральные сладости. Это варенье, зефир, пастила, мед, мармелад.
Под запретом все жареные, копченые и острые блюда, жирное мясо и рыба, консервы. Не рекомендуются бобовые и грибы. Щавель, лук, редиску и чеснок из меню придется вычеркнуть. Фабричные сладости, сдобу, газировку и алкоголь также нельзя.
Увеличение поджелудочной – проблема серьезная, но своевременное лечение поможет вылечить основную причину и снять неприятные симптомы. Поэтому очень важно прислушиваться к собственному организму и при малейших сигналах о неполадках в поджелудочной обращаться к врачу.
Поделитесь с друзьями:
healthyorgans.ru
Основные причины и симптомы болезни печени и поджелудочной железы
Поджелудочная железа и печень — одни из самых уязвимых органов в человеческом организме. Симптомы болезни печени и поджелудочной железы в большинстве случаев развиваются стремительно и имеют разную степень выраженности. Если у вас имеются подозрения на наличие проблем со здоровьем, необходимо сразу же обратиться к специалисту и пройти качественное обследование, по результатам которого врач сможет назначить наиболее эффективное лечение.
Поджелудочная железа и печень — одни из самых уязвимых органов в человеческом организме.
Причины болезни печени и поджелудочной железы
Поджелудочная железа принимает непосредственное участие в выработке многих ферментов, которые отвечают за расщепление белков, жиров и углеводов. Без них пища не будет перевариваться и усваиваться, а это в скором времени приведет к возникновению патологического процесса: вся пища начнет преобразовываться в жир, который будет накапливаться в организме. От недостачи углеводов страдают клетки головного мозга, а от дефицита белка возникает атрофия сердечной мышцы.
В печени происходит распад глюкозы, выработка желчных кислот и белков крови. Данный орган, являясь главным фильтром организма, принимает участие в пищеварительном процессе: он пропускает вещества из кишечника, фильтрует их и подготавливает к поступлению в кровь. Если печень будет работать плохо, то вредные вещества, распространяясь по всему организму, приведут к его отравлению.
Печень, являясь главным фильтром организма, принимает участие в пищеварительном процессе.
Печень и поджелудочная железа может болеть при:
- чрезмерном употреблении алкоголя;
- приеме некоторых медикаментозных препаратов;
- неправильном рационе питания;
- инфекционном заболевании;
- мочекаменной болезни;
- атеросклерозе;
- воспалении двенадцатиперстной кишки;
- наследственной слабости.
В результате вышеперечисленных факторов могут возникнуть следующие заболевания поджелудочной железы:
- острый панкреатит;
- хронический панкреатит;
- опухолевые образования.
Поджелудочная железа: симптомы заболевания
Основным и самым явным признаком заболевания поджелудочной железы является боль в левом подреберье. Она может быть постоянной или иметь периодический характер, быть сильной или умеренной, отдавать в левую лопатку, правое подреберье и даже сердце.
Во время прощупывания может наблюдаться увеличение печени, а при надавливании на живот возле желудка возникает ноющая боль.
Еще одним часто встречающимся признаком патологии поджелудочной железы выступает изменение стула. В большинстве случаев стул жидкий, иногда возникают запоры. Приступы поноса могут повторяться по несколько раз за час. Кал приобретает темный цвет, в нем может содержаться слизь.
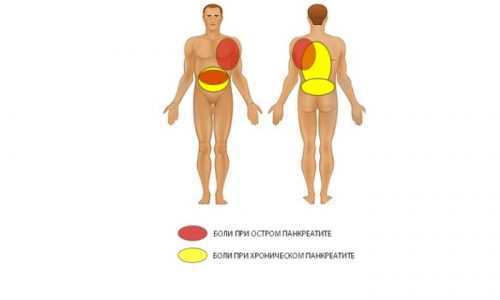
Локализация боли при остром и хроническом панкреатите.
При болезни поджелудочной железы также могут наблюдаться изменения в ротовой полости: язык меняет свой цвет с обычного на темно-красный, он трескается и пересыхает, увеличивается его чувствительность, а с левой стороны образуется белый налет.
При остром панкреатите, который может развиться при чрезмерном употреблении спиртных напитков, часто наблюдаются диффузные изменения паренхимы поджелудочной железы. Основным симптомом данного заболевания является сильная боль. В этом случае следует немедленно обратиться в медицинское учреждение, так как острая форма панкреатита может перейти в хроническую.
Явным симптомом хронического панкреатита является болевой синдром, который может усиливаться в период обострения болезни. В результате снижения количества клеток поджелудочной железы, принимающих непосредственное участие в процессе переваривания пищи, возникает нарушение ее усваивания. Больные могут жаловаться на частое вздутие живота, запоры или понос. Симптомами хронического панкреатита также может быть тошнота, рвота, снижение аппетита, потеря в весе.

Расстройство желудка может быть связано с проблемами поджелудочной железы.
Причинами возникновения новообразований могут быть клетки, обеспечивающие выделение пищеварительных ферментов, или клетки, секретирующие гормоны. В первом случае развивается рак, а во втором — гормонально-активная опухоль. Такие процессы приводят к желтухе и сахарному диабету.
Симптомы болезни печени
В большинстве случаев на первых стадиях заболевания печени симптоматика имеет слабовыраженный характер или вовсе отсутствует. Поэтому болезни данного органа часто обнаруживаются при обследовании организма на другие патологии.
Основным симптомом болезни печени является увеличение ее размеров, которое можно определить с помощью пальпации или ультразвуковой диагностики (УЗИ).
К второстепенным признакам заболевания печени относится:
- кожная сыпь и желтушность;
- зуд;
- повышенная потливость;
- общее недомогание;
- боли в области печени;
- частые головные боли;
- нарушение стула;
- потеря массы тела;
- горечь во рту.
Как и в случае с болезнью поджелудочной железы, при патологии печени болевые ощущения могут иметь разную степень выраженности:
- Незначительные ноющие боли в правом подреберье, которые являются признаком вялотекущего заболевания.
- Интенсивные боли. Могут наблюдаться при гнойном, выраженном воспалительном или травматическом процессе.
- Сильные боли. Не характерны для поражения печени. Обычно они возникают при болезни желчного пузыря.
- Полное отсутствие болевого синдрома. Может свидетельствовать о вялотекущем патологическом процессе, который очень часто диагностируется только на стадии почечной недостаточности или цирроза.
Вне зависимости от того, какие симптомы заболевания печени и поджелудочной железы у вас проявляются, сразу же обращайтесь за помощью к доктору. На счету каждый день, потому что болезнь часто прогрессирует очень быстро и при медлительности может привести к необратимым последствиям и смертельному исходу.
bezpankreatita.ru
Увеличена поджелудочная железа: причины и лечение
Поджелудочная железа представляет собой чрезвычайно важный орган для человеческого организма. В пищеварительной системе этот орган занимает второе место по размерам после печени. Поджелудочная железа и печень принимают участие в выработке большого количества ферментов. Однако употребление алкогольных напитков, вредная пища и другие отрицательные факторы наносят непоправимый вред здоровью каждого человека. Диагноз «увеличена поджелудочная железа» является тревожным симптомом, свидетельствует о наличии серьезных проблем в организме и требует безотлагательного лечения.
Причины
Существует множество причин увеличения поджелудочной железы. В частности, эта проблема в некоторых случаях может быть врожденной. Также данный орган распухает вследствие инфекции, протекающей внутри организма, воспаления или дисфункции эндокринной железы. При невозможности нормального функционирования поджелудочная железа увеличивается в размерах, пытаясь восстановить свои функции естественным путем.

Этот процесс бывает либо тотальным, либо диффузным. При первом типе поджелудочная железа увеличивается равномерно. Его причины могут быть различными, начиная генетической предрасположенностью и заканчивая аутоиммунными процессами. Зачастую тотальное увеличение поджелудочной железы затрагивает соседние органы, в том числе печень, селезенку и др.
Диффузное увеличение предусматривает распухание определенной части органа. По утверждению медиков, оно представляет большую опасность для здоровья, нежели тотальное. Чаще всего распухают хвост и головка поджелудочной железы. Нередко его причиной становится острый или хронический панкреатит.
Еще одной причиной, которая может спровоцировать развитие указанной патологии, могут быть болезни кишечника, поскольку возле головки, хвоста и тела органа располагается двенадцатиперстная кишка. Определить точную причину развития патологии может только врач после совершения детального осмотра и сдачи всех необходимых анализов.
Признаки
Симптомы увеличенной поджелудочной железы проявляются индивидуально, как у взрослых, так и у детей. Болезнь может оставаться незамеченной в течение длительного времени. Но иногда проблема проявляется сразу после поражения органа. Наиболее распространенным симптомом патологии принято считать боль в разных местах и разной интенсивности. Чаще всего болевые ощущения локализуются в верхней части живота. Также может «тянуть» левую руку или поясницу. Еще одним симптомом является значительное повышение температуры тела.
Зачастую развитие патологии сопровождается сопутствующими заболеваниями печени Так, при нарушении функционирования печени симптомы дополняются тошнотой, горькой отрыжкой, регулярной рвотой и диареей. Во время распухания головки поджелудочной железы человек страдает от запоров. Вероятен риск развития кишечной непроходимости.
Видео «Работа поджелудочной железы»
Как питаться
Соблюдение строгой диеты является обязательным условием лечения возникшей патологии. Диета №5 по Певзнеру назначается только при условии отсутствия нарушений в функционировании ЖКТ. Питаться необходимо дробно, разделяя пищу на пять-шесть приемов. Важно уменьшить потребление жиров, при этом белки и углеводы должны употребляться в стандартном количестве. Все блюда необходимо есть исключительно в теплом виде, поскольку горячая и холодная пища может спровоцировать раздражение поджелудочной железы. Важно есть перетертые блюда. Желательной является термическая обработка фруктов и овощей.

В качестве основной пищи при увеличенной поджелудочной железе выступает нежирный бульон. Можно употреблять нежирную свинину, курицу или рыбу. Также допускается обезжиренная молочная продукция и натуральные сладости. Диета при лечении данной патологии позволяет пить некрепкий чай, а также фруктовые соки, предварительно разбавленные водой.
Ни в коем случае при диете №5 нельзя употреблять в пищу острые, копченые и жареные блюда. Под запретом мясо и рыба, обладающие повышенной жирностью, и консервы. Нежелательно есть грибы и бобовые. Редиску, щавель, чеснок, алкоголь, сдобу, газировку и фабричные сладости также необходимо исключить из ежедневного рациона.
Как лечить
При подозрении на это заболевание пациент прежде всего получает от врача направление на УЗИ брюшной полости. Кроме того, обязательной является сдача общего и биохимического анализа крови, анализа мочи, а также других обследований, в зависимости от показаний. Гастроэнтеролог может поставить диагноз только после УЗИ. Срочная госпитализация необходима при наличии признаков абсцесса или острого панкреатита.

Причины и симптомы развития патологии определяют методы лечения. Во-первых, необходимо питаться в соответствии со строгой диетой. Важно помнить, что даже незначительное увеличение в размерах поджелудочной железы требует соблюдения диеты и своевременного лечения. Во-вторых, больному прописываются гормональные препараты или блокаторы гистаминовых рецепторов, предназначение которых заключается в снижении секретной активности поврежденного органа.
Нормализовать функционирование пищеварительной системы также можно благодаря потреблению ферментов искусственного происхождения. Хирургическое лечение применяется на последней стадии заболевания.
Полностью решить проблему можно только в том случае, если соединить комплексное лечение и соблюдение строгой диеты. Необходимо помнить, что увеличенная поджелудочная железа оказывает непосредственное влияние на расположенные поблизости органы, прежде всего на печень. Это позволит устранить симптомы патологии, предупредить осложнения и возобновить нормальное функционирование поджелудочной железы.
Профилактика
Оптимальным профилактическим средством, которое позволит предотвратить увеличение поджелудочной железы, является неукоснительное соблюдение принципов правильного питания. Поскольку наиболее распространенной причиной развития данной патологии являются именно вредные привычки, которые оказывают негативное влияние на организм в целом и состояние печени в частности. Предотвратить возникновение болезни гораздо легче, чем потом осуществлять длительное лечение.
Диета №5 по Певзнеру предусматривает отказ или хотя бы ограничение употребления продуктов повышенной жирности, кондитерских изделий и алкогольных напитков. Необходимо употреблять пищу, приготовленную с помощью специальных технологий. Так, чтобы избежать проблем с поджелудочной железой, лучше всего есть вареную, приготовленную на пару, а также пищу в сыром виде.
Видео «Проблемы с поджелудочной железой»
Чтобы правильно наладить лечение поджелудочной железы, а также желчного пузыря, советуем посмотреть видео-ролик, представленный ниже. Доктор Комаровский расскажет об особенностях лечения и течении болезни.
≫ Больше информации по теме: http://zhivotbolit.ru/podzheludochnaya/uvelichena-podzheludochnaya-zheleza-2280.html
live-excellent.ru
Увеличение печени и поджелудочной железы являются типичным проявлением - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Опубликовано: 15 октября 2014 в 10:28
Гиперплазия – это увеличение количества клеток, составляющих ткань или орган, за счет их деления. Эта патология возникает под влиянием различных факторов, стимулирующих клеточное деление. Такими являются: утрата части органа, ткани, стимуляторы роста тканей, антигенные раздражители, онкогенные вещества и др.
В поджелудочной железе может возникать гиперплазия островков Лангерганса, когда увеличиваются количество и размеры клеток, вырабатывающих инсулин. При норме 225 мкм диаметр островковых клеток увеличивается до 250 мкм. У новорожденных детей гиперплазия клеток поджелудочной железы может быть вызвана сахарным диабетом матери и наследственными факторами.
Врожденная недостаточность поджелудочной железы — гипоплазия — это недоразвитие органа (синдром Швахмана-Бодиана). Патология может носить наследственный характер, а может быть следствием нейтропении, панцитопении, метафизального дизостоза и карликового роста.
Недоразвитие этого органа может носить тотальный характер — когда размеры органа намного меньше нормы, но его анатомические отделы сохранены, и частичный – когда у органа есть только головка, но нет тела и хвоста. Этот порок развития может быть как изолированным, так и сочетаться с аномалиями развития других органов и систем.
Клиническая картина гипоплазии поджелудочной железы проявляется сахарным диабетом, обильным жирным стулом, тромбоцитопенией и нейтропенией, типичным абдоминальным панкреатическим болевым синдромом. Могут присоединяться инфекции дыхательных путей и кожи, синуситы, отиты легких и более серьезные патологии.
Диагностируется гипоплазия с помощью ультразвукового исследования, компьютерной томографии, магнитно-резонансной томографии и др. Лечение – при помощи заместительной терапии. При хроническом панкреатите на фоне этой патологии используют эндоскопические методики лечения.
Гипертрофией называют патологию, при которой ткани или органы имеют чрезмерные размеры, но не за счет количества клеток, а за счет их объема. В случае с поджелудочной железой гипертрофия может быть вызвана влиянием химических агентов.
В гипертрофированных клетках поджелудочной железы за счет богатой эндоплазматической сети и большого количества рибосом усиливается синтез белка. Поэтому можно сказать, что усиление деятельности пораженного органа происходит за счет роста числа специфических образований. В одном случае растут уже имеющиеся клетки, а в другом происходит образование новых.
Будем лечить боль в желудке при глубоком вдохе
Боль в желудке при вдохе часто бывают обусловлены появлением заболеваний разнообразных структур, локализованных в верхних участках в области брюшной полости.
Диафрагма благодаря своим постоянным движениям осуществляет небольшое смещение их, и это становится главным причинным фактором имеющейся боли.
Боль в области желудка — одна из самых известных жалоб, по причине которой больные обращаются к медицинским специалистам. Болезненные чувства развиваются при многих заболеваниях.
Зачастую появление боли различной этиологии требует немедленного хирургического вмешательства ввиду угрозы жизни пациента.
В большей части ситуаций неприятные болезненные в области живота могут ассоциироваться с различными патологиями в районе желудочно-кишечного тракта.
Тем не менее, организм человека устроен необычайно сложно, и иногда создает непростые проблемы для него – к примеру, боль в желудке во время дыхания.
В данном случае логично связать болевые чувства с процессом дыхания, легкими и сердцем, но даже этот перечень возможных вариантов не всегда может соответствовать настоящей локализации данных болей.
Подобная боль является очень типичным для некоторых недугов, которые включат различные формы воспаления желчного пузыря, желчнокаменную болезнь, язвы в желудке и двенадцатиперстной кишке, определенные формы панкреатита, воспаление селезенки.
Желчный пузырь располагается сравнительно далеко от диафрагмы. Тем не менее, он крепится к печени, а она – к диафрагме, в связи с чем, движения данной мышечной структуры могут распространяться и на него.
Когда человека беспокоит холецистит, боль при глубоком вдохе появляется в правосторонней области желудка.
Боль в желудке в левой части при вдохе, вероятнее всего, связана с присутствием различных патологических состояний в области грудной клетки, в желудке и кишечнике, а не с наличием болезней, имеющий отношение к селезенке, так как они случаются крайне редко.
Спленит – это воспалительный процесс в селезенке, который зачастую происходит на фоне редких инфекционных заболеваний и аутоиммунных факторов.
Инфаркт селезенки – весьма редкий недуг, возникающий во время проникновения в просвет артерии селезенки маленького тромбоэмбола.
Данное состояние не несет абсолютно никакой угрозы для здоровья и проявляет себя только возникновением болезненности в области левого подреберья.
При глубоком вдохе диафрагма может опускаться ниже, в результате чего давление в желудке на короткое время может повыситься.
Данное физическое изменение может оказывать воздействие на петлю в кишечнике и даже на область малого таза.
Если данные органы больны, человек часто испытывает боль при глубоком вдохе, в особенности, в нижних участках живота.
В большинстве случаев данная боль имеет отношение к детям, у них проблема с кишечником встречается достаточно часто по причине физиологической незрелости желудочно-кишечной системы.
Такое патологическое состояние проявляется в виде резких, стреляющих болей в надчревной области, появляющейся при глубоком вдохе или быстрой смене позы (к примеру, во время разгибания).
Такие болевые чувства зачастую являются весьма интенсивными, однако, они достаточно быстро исчезают при выполнении легких физических упражнений.
Боль в желудке при глубоком вдохе может иметь много других причинных факторов. Метеоризм и повышенное газообразование – одни из самых известных причин.
Если боль при вдохе сохраняется, следует искать облегчение вовремя, особенно когда дыхание приносит резкие спазмы и боль в желудке. Это признак серьезной медицинской проблемы.
Различные причины требуют различных методов оказания помощи. В зависимости от симптомов причины боли могут варьироваться от изжоги, диспепсии, раздутого живота, плохого сна или сидения, ГЭРБ, (желудочно-кишечного рефлюкса), мышечного напряжения, язв и острого аппендицита.
Нужно применять соответствующие методы облегчения боли после выявления ее основной причины.
Вытянутые мышцы вокруг диафрагмы вызывают боль в желудке при глубоком вдохе. Предотвратить это можно с помощью соблюдения правильной осанки. Чтобы облегчить боль, нужно прекратить надавливать на живот и выпить обезболивающее средство.
ГЭРБ или желудочно-кишечная рефлюксная болезнь возникает, когда жидкость желудка перемещается в пищевод. Симптомы включают боль во время дыхания, болезненное и затрудненное дыхание наряду с болью в желудке.
ГЭРБ широко известен как кислотный рефлюкс. Диетические изменения могут уменьшить его проявления и облегчить боль. Пищевые продукты и напитки, такие как шоколад, мята, жирная пища, кофе и алкоголь усугубляют боль в желудке.
Лучше избегать употребления вышеперечисленной еды. Необходимо принимать меньшее количество пищи, чтобы уменьшить влияние кислоты на желудок. Курение также вызывает кислотный рефлюкс, поэтому нужно бросить эту пагубную привычку, чтобы облегчить боль.
Боль в желудке во время глубокого вдоха также возникает, когда у человека имеется язва. Если этот симптом сопровождается тошнотой, рвотой, потерей веса и аппетита, слабостью или рвотой в крови, стоит немедленно обратиться к врачу.
Лечение, скорее всего, будет включать изменение рациона питания и внесение корректировок в образ жизни.
Дальнейшее лечение боли в желудке включает уменьшение объема желудочной кислоты различными способами, прием антибиотических препаратов, защиту слизистой оболочки желудка от влияния желудочной кислоты, в крайнем случае – хирургическое удаление язвы.
Некоторые процессы в аппендиксе также создают боль в желудке во время дыхания. Боль начинается вокруг пупка и увеличивается в направлении нижних участков живота.
Если у человека наблюдается лихорадка, тошнота, рвота, потеря аппетита, и данные симптомы сопровождают боль, стоит немедленно обратиться к доктору.
Если у человека обнаружен аппендицит и, как следствие, сопутствующая ему боль в желудке, ему понадобится операция, чтобы удалить аппендикс.
Методы терапии и профилактики
Лечение пептических язв зависит от причины их появления. Обычно терапия включает в себя избавления от бактерии H. Pylori, находящейся в кишечнике и желудке, устранение или сокращение использования Аспирина и аналогичных обезболивающих препаратов (по возможности), а также заживление язвы с помощью употребления определенных лекарств, которые также уменьшают боль в желудке.
Лекарственные средства могут включать антибиотические препараты для уничтожения H. Pylori в районе желудка.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Если в пищеварительном тракте обнаружена H.pylori, лечащий врач может рекомендовать комбинацию антибиотических средств для уничтожения данной бактерии. Они могут включать Тинидазол, Левофлоксацин и прочие медикаменты подобного типа.
Используемые антибиотики будут определяться текущими показателями устойчивости к ним.
Пациенту, скорее всего, понадобится принимать данные медикаменты в течение двух недель, а также принимать дополнительные препараты для уменьшения количества желудочной кислоты, включая ингибиторы протонного насоса и, возможно, Висмута субсалицилат.
Возможно также применение лекарств, блокирующих производство кислоты и способствующих заживлению пораженной стенки желудка.
Ингибиторы протонного насоса, также называемые ИПН, уменьшают объем желудочной кислоты, блокируя действие частей клеток, которые ее производят.
Лекарства для снижения выработки кислоты могут быть использованы для лечения язвенной болезни в желудке.
Кислотные блокаторы снижают уровень кислоты в желудке, проникающей в область пищеварительного тракта. Это частично снимает боль при язве и способствует заживлению стенки желудка.
Препараты группы антацидов, способные нейтрализовать повышенную кислотность в области желудка, существенно облегчают боль при глубоком вдохе, но, как правило, не используются для лечения язвы.
Побочные эффекты могут включать запоры или диарею, в зависимости от основных ингредиентов.
Неосложненные случаи холециститов часто можно лечить в амбулаторных условиях. Осложненные состояния могут потребовать хирургического подхода.
Для пациентов, которые нестабильны, может быть целесообразным проведение операции под названием холецистостомия. Антибиотики могут назначаться для лечения различных инфекций в желчном пузыре и желудке.
Пациенты, госпитализированные по причине холецистита, не должны ничего кушать самостоятельно ртом из-за ожидаемой операции.
Однако, при неосложненной форме холецистита жидкая или обезжиренная диета может быть подходящей до момента операции.
Известно, что панкреатит также может вызвать сильную боль при глубоком вдохе в области желудка. Медицинский эксперт может назначить пациенту лекарства, которые помогут контролировать боль в районе желудка.
Поскольку организм выделяет энергию и жидкости для восстановления поджелудочной железы, больной может быть обезвожен.
По этой причине он будет получать дополнительное внутривенное введение жидкости во время пребывания в больнице.
Как только панкреатит будет взят под контроль, доктор приступит к лечению основной причины данного недуга.
В зависимости от причинного фактора, провоцирующего появление этой болезни, терапия может включать:
- Процедуры удаления обструкции желчных протоков. Панкреатит, вызванный суженным или блокированным желчных протоков, может потребовать процедур для открытия или расширения их.
- Эндоскопическую ретроградную холангиопанкреатографию (во время данной процедуры врач пользуется длинной трубкой с камерой на конце для обследования состояния поджелудочной железы). Трубочку пропускают через горло, и камера выводит пораженных участков на экран компьютера.
- Операцию на поджелудочной железе. Хирургия может понадобиться, чтобы слить жидкость из данного органа или удалить больные ткани в области поджелудочной, тем самым снимая боль в животе.
- Терапию зависимости от алкоголя. Употребление нескольких спиртных напитков в день в течение многих лет может вызвать панкреатит. Если это является причиной болезни, специалист может назначить пациенту программу лечения алкогольной зависимости.
Единственное, что однозначно не будет лишним, когда появляется боль в районе желудка, в частности, боль во время глубокого вдоха, – это соблюдение диетического рациона питания в течение нескольких месяцев.
Первые дни рекомендуется вообще отказаться от потребления еды. Это даст возможность желудку отдохнуть от процесса переваривания и расщепления питательных веществ, а также немного снизит степень раздражения и уменьшит воспалительный процесс стенки желудка.
Помимо всего прочего, диета поможет организму больного человека мобилизоваться для возобновления сил и восстановления поврежденных органов, не затрачивая много энергии на активный процесс пищеварения.
В будущем разрешается поэтапно вводить в рацион легкую пищу, мягкие продукты питания. Порции еды важно распределять таким образом, чтобы получилось около шести маленьких порций на протяжении дня.
Терапию болевых чувств в желудке и устранение имеющихся симптомов нужно начинать с проведения тщательных диагностических мероприятий, сдачи анализов и обнаружения точных причин болезненных ощущений.
Наилучшим вариантом является обращение к специалисту в сфере гастроэнтерологии.
Грамотная терапия проблем в области желудка может быть назначена лишь после идентификации причинных факторов болевых ощущений в области желудка во время вдоха и избавления от главной болезни, провоцирующей ее появление.
Процесс самолечения в данном случае может не просто оказаться малоэффективным, но также оказать серьезный ущерб организму, поскольку самостоятельно установить причины состояния почти нереально без профессиональной помощи медиков.
Ведь точный и верный диагноз способны поставить только высококвалифицированные специалисты.
Основные признаки и ощущения пациента при заболевании печени
К любым симптомам печени следует отнестись с особым вниманием, так как они могут стать причиной серьезных патологий.
Самым крупным внутренним органом человека, который состоит из мягких тканей, является печень, расположенная под диафрагмой с правой стороны в брюшной полости. Орган играет главную роль в процессе очищения организма от токсинов, а также в метаболических процессах. Любые нарушения в его работе чреваты последствиями для всего организма. Именно поэтому стоит очень серьезно относиться к любому недомоганию, указывающим на основные симптомы болезни печени у человека.
Также расстройства печени могут привести к появлению угрей во взрослом возрасте, частому чувству голода или сильной и частой жажде, зуду определенных тонких участков кожи, ухудшению зрения. К примеру, человек может начать путать белый с желтым цветом, резко ощущать то холод, то жар, по ночам невозможно уснуть, испытывая при этом жар, учащенное сердцебиение. Болезни могут сопровождаться выпадением волос, бровей. Появляются такие симптомы, как судороги, образуются папилломы, начинается развитие атеросклероза мозга, сердца, кишечника, сосудов ног.
Характерные симптомы печени органического и функционального плана распознаются без проблем по типичным проявлениям. Однако некоторые ситуации создают сложности для правильной постановки диагноза даже опытным гепатологам (специалистам, занимающимся заболеваниями печени). Все зависит от определенного типа заболевания, индивидуальных особенностей организма, наличия или отсутствия сопутствующей болезни.
Основные клинические симптомы:
- болевые ощущения и дискомфорт в области печени;
- увеличение размеров печени;
- слабость и недомагание;
- головные боли;
- нарушение умственно-мыслительных способностей;
- высокая потливость и отечность кожи;
- желтушность кожи и склер;
- кожная сыпь;
- сильный зуд кожи;
- высокая ломкость сосудов и склонность к кровоизлияниям;
- проявление гиповитаминоза;
- нестабильный стул, изменение цвета кала;
- увеличение размеров живота;
- яркий венозный рисунок на поверхности живота;
- резкая потеря массы тела;
- горечь во рту;
- трещины на языке и белый или коричневый налет на нем;
- температурная реакция разной степени проявления.
Болевые ощущения
Болевые ощущения при поражении печени могут иметь разный характер. Охарактеризовать их можно следующим образом.
- Незначительные боли в правом подреберье, распирание и тяжесть. Присутствует вялотекущий патологический процесс воспалительного токсического либо другого происхождения. Такие боли, вероятнее всего, объясняются увеличением размеров органа и перерастанием печеночной капсулы. Пациенты не могут четко определить одну болевую точку.
- Интенсивные боли в правом подреберье наблюдаются редко и могут говорить либо о выраженном воспалительном, гнойном, травматическом процессе либо о наличии камней в желчных протоках.
- Вялотекущие заболевания сопровождаются полным отсутствием болевых ощущений в печени. Эти болезни долгий период времени остаются скрытыми и диагностируются только на стадии печеночной недостаточности либо цирроза печени.
Кожа при печеночных болезнях
По характеристикам кожи можно определить функционирование различных органов, в том числе и печени.
Заболевания сопровождаются
- Бледной или смуглой кожей с выраженной потливостью и отечностью подкожной клетчатки, особенно в области лица и конечностей.
- Сухой, шелушащейся с многочисленными следами от расчесов и трещинами.
- Склонной к аллергическим высыпаниям, возникновению атопического дерматита,псориаза, экземы.
- Желтушной, по характеру этого типа изменений кожного покрова можно определить происхождение желтухи;
- при проблемах с печенью желтушность имеет умеренную интенсивность и представлена оранжевым оттенком;
- при проведении дифференциальной диагностики желтухи данный признак позволяет исключать механические их виды (коричневый оттенок кожи) и гемолитические, которые сопровождаются лимонно-желтым цветом кожи.
- С наличием стрий. Стрии являются растяжками кожи в большей степени живота в виде синюшных полосок ее истончения. Причиной их возникновения становится гормональный сбой, как у мужчин, так и у женщин, когда орган не способен обезвредить избыток стероидных гормонов.
У большинства больных с патологией печени наряду с изменением цвета кожи отмечаются такие признаки болезни печени, как высыпания.
Факторы возникновения и разновидности сыпи могут быть следующими.
- Гнойничковые элементы, склонность к фолликулитам и фурункулезу. В их основе лежит иммунный дисбаланс, возникающий на фоне снижения способности печени синтезировать иммуноглобулины.
- Аллергическая сыпь по типу пятен и папул. Обусловлена нарушением детоксикационной функции, что лежит в основе появления аллергических реакций на привычные для организма условия окружающей среды.
- Геморрагическая сыпь. Мелкие кровоизлияния по всей поверхности кожи, которые называются петехиальными высыпаниями. Это типичные симптомы снижения синтетической функции печени. В первую очередь, страдают белки, входящие в состав свертывающей системы крови. У таких пациентов повышена склонность к образованию гематом при малейших повреждениях.
- Заболевания печени могут сопровождаться любым из типов кожных высыпаний с выраженным зудом. Особой упорности зуд приобретает при сочетании желтушности кожи с высыпаниями. Эти симптомы обусловлены тем, что необезвреженный печенью билирубин, откладываясь в коже, вызывает ее раздражение. Более того, другие токсические вещества метаболизма концентрируются в широкой микроциркуляторной сети кожи, что дополнительно становится причиной ее раздражения и зуда. В связи с этим при осмотре пациентов можно заметить следы от расчесов, в особенности на боковых поверхностях живота и предплечьях.
Симптомы алкогольной болезни могут проявляться в виде жировой дистрофии, цирроза и алкогольного гепатита. При этом вероятность возникновения и развития такого заболевания у мужчин в три раза выше, чем у женщин. Ведь мужчины употребляют спиртные напитки гораздо чаще. Однако у женщин подобные болезни развиваются гораздо активнее и быстрее, даже при употреблении меньшего количества алкогольных напитков. На это влияют гендерные особенности выведения спирта из организма, а также его всасывания.
Изменения синтеза гормонов более заметны у пациентов мужчин, чем у женщин. (особенно при алкогольной болезни). Феминизация присуща больным алкогольными (до 80 %) и вирусными (до 15 %) циррозами. Считается, что алкоголь может приводить к тому, что тестостерон и другие андрогены (у мужчин) трансформируются в эстрогены (женские гормоны), чем и объясняются возникающие изменения:
- гинекомастия (увеличение груди);
- изменение типа оволосения;
- атрофия яичек;
- импотенция;
- исчезновение либидо.
У женщин при болезни печени может нарушаться менструальный цикл.
Особо хочется отметить признаки болезни печени при абсцессах, которые характеризуются органическими полостями, заполненными гноем. Причинами заболевания служат бактерии и паразиты — простейшие. На первый план здесь выступают такие симптомы болезни печени, как высокая температура, длящаяся очень продолжительно, увеличение тканей печени и болезненные ощущения, усиливающаяся при пальпации. Лабораторный анализ достоверно определяет воспалительный процесс заболевания. В таких случаях всегда назначается дополнительное исследование: УЗИ или томография. В случае бактериального абсцесса без антибиотиков, к сожалению, никак не обойтись.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе