Уретрит неспецифический у женщин
Как проводится лечение неспецифического уретрита у женщин?
Уретрит являет собой воспалительный процесс тканей, образующих мочеиспускательный канал. Заболеванию характерны отек и застой крови, которые постепенно приводят к болевым ощущениям и нарушениям в функционировании органа. О том, что такое неспецифический уретрит, как он возникает и лечится, читайте далее.
Что такое неспецифический уретрит?
 Заразиться можно также бытовым путем.
Заразиться можно также бытовым путем. При уретрите воспаляются стенки уретры, что становится препятствием прохождения мочи, также нарушается целостность эпителия. Уретрит, который возник на фоне ИППП, называется специфическим. Все остальные уретриты носят название неспецифических. Неспецифическая форма заболевания возникает на фоне бактериальной инфекции, для передачи которой половой контакт не является основным путем.
Женщина может заразиться также бытовым путем (через полотенце, мыло), при несоблюдении личной гигиены. Причины возникновения неспецифического уретрита в медицине еще до конца не изучены, но существует предположение, что развитие недуга могут спровоцировать следующие факторы:
- патогенные микроорганизмы из ротовой полости: стрептококки, аденовирусы,
- бактериальная инфекция из влагалища: микоплазма,
- энтеробактерии из прямой кишки,
- в очень редких случаях заболевание может стать следствием аллергической реакции.
Все эти микробы живут в организме, но в обычных условиях не оказывают негативного влияния на его состояние. Однако, существуют факторы, которые провоцируют активизацию патогенной микрофлоры, следствием чего становится развитие неспецифического уретрита. Такой диагноз ставят в случае, если в мазках из мочеиспускательного канала отсутствуют бактерии, провоцирующие развитие специфической формы заболевания: хламидии, уреаплазмы, трихомонады, вирус герпеса.
Особенности необычного заболевания
Заболевание к числу венерических не относится, но изучается в разделе именно венерологии. Первопричины развития недуга еще не до конца изучены, но подозрение на неспецифический уретрит возникает при самых обычных симптомах:
- выделения из уретры,
- чувство жжения при опорожнении мочевого пузыря,
- в мазке из влагалища и уретры повышенное количество лейкоцитов.
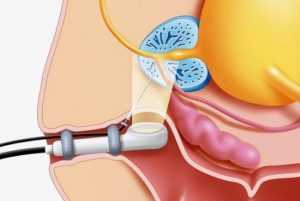
Существует несколько путей проникновения инфекции в мочеиспускательный канал, большая часть которых представляет собой обычную схему заражения генитальными инфекциями: как результат незащищенного полового контакта с носителем инфекции, а также различные медицинские манипуляции (установка катетера, например).
Размножение патогенных микроорганизмов также может спровоцировать злоупотребление алкоголем, отсутствие или недостаточная физическая активность, застой крови в уретре, беспорядочная половая жизнь. К грибковой инфекции наиболее восприимчивы женщины с ослабленным иммунитетом и заболеваниями эндокринной системы. Важную роль в развитии неспецифического уретрита играют аутоиммунные процессы в организме, возникающие после перенесенного гепатита В и гонореи.
Клиническая картина
Большая часть разновидностей неспецифического уретрита не имеет четких границ инкубационного периода. Продолжительность его может составлять от нескольких часов до нескольких месяцев. Симптомы во многом зависят от формы и тяжести заболевания. Неспецифический уретрит у женщин часто протекает бессимптомно. Существенной разницы в проявлении специфической и неспецифической формы заболевания нет.
Недуг практически никогда не дает о себе знать сразу после заражения, его признаки могут появиться лишь после инкубационного периода, но очень часто заболевание протекает скрыто.
 В основе лечения неспецифического уретрита — прием антибиотиков.
В основе лечения неспецифического уретрита — прием антибиотиков. Это существенно усложняет его своевременную диагностику, пациентки обращаются к врачу уже тогда, когда недуг перешел в хроническую форму. Общими признаками острой фазы уретрита являются:
- зуд, жжение, другие неприятные ощущения во время мочеиспускания,
- периодические боли в области лобка ноющего характера,
- гнойные выделения из уретры,
- дискомфорт во время полового акта.
Читайте также: Чем опасен гонорейный уретрит у женщин, принципы лечения?
Лечение
Нужно понимать, что адекватное эффективное лечение невозможно без проведения качественной диагностики. Перед началом терапии проводится ряд исследований:
- Традиционные методы исследований: общий и биохимический анализ крови, мочи.
- Опрос пациентки, анализ полученной информации.
- Урологический осмотр: врач оценивает состояние уретры, характер выделений. Кроме того, осмотру полежат также половые органы женщины, влагалище.
- Мазки из уретры и влагалища.
- Уретроскопия (позволяет оценить состояние стенок мочеиспускательного канала).
- ПЦР.
- УЗИ органов малого таза (позволяет определить состояние матки, мочевого пузыря, яичников).
После оценки данных обследования специалист определяет точный диагноз. Диагноз выглядит следующим образом: форма-возбудитель-уретрит (острый гонококковый уретрит, к примеру). Схожую клиническую картину имеет цистит, эти два заболевания также могут протекать параллельно. Поэтому важно сдать все необходимые анализы для уточнения диагноза, а лишь потом начинать лечение.
Часто специалист прописывает пациентке антибактериальные препараты широкого спектра действия, которые действуют на большинство патогенных микроорганизмов. Это могут быть:
- цефалоспорины – цефтриаксон, цефазолин,
- доксициклин, тетрациклин,
- макролиды: азитромицин, эритромицин, кларитромицин,
- судьфаниламиды.
После того, как будут готовы результаты анализов по определению чувствительности патогенной микрофлоры к антибиотикам, врач назначает более эффективный препарат. Антибиотики могут назначаться в разных формах выпуска: таблетки, инъекции, вагинальные свечи, инстилляции (введение препарата в уретру при помощи специального катетера).
 В период лечения важно соблюдать диету и принимать витамины.
В период лечения важно соблюдать диету и принимать витамины. Кроме того, при лечении неспецифического уретрита используются следующие препараты и методы:
- Поливитаминные комплексы для укрепления иммунных сил организма.
- На период лечения обязательно использование презерватива или воздержание от половой жизни.
- Важно соблюдать диету: избегать острой, соленой пищи, алкогольных напитков, газированной воды.
При длительном течении и отсутствии адекватного лечения уретрит может стать причиной развития следующих осложнений:
- цистит (воспаление мочевого пузыря),
- вагинит,
- эндометрит,
- бесплодие.
Терапия острой формы возможно в домашних условиях строго по предписаниям специалиста. Если же пациентке необходимы уколы, инстилляции и другие сложные манипуляции, лечение лучше проводить в условиях стационара.
Источники:
- А.В. Люлько, А.Ф. Возианов, И.А. Ковальчук: «Атлас-руководство по урологии», 1990 г.
Признаки неспецифического уретрита у мужчин и женщин
Наиболее распространенным заболеванием органов мочеполовой системы является неспецифический уретрит. Данная патология при несвоевременном лечении приводит к опасным последствиям (поражению почек, сужению мочеиспускательного канала, простатиту, вагиниту).

С подобной проблемой сталкиваются преимущественно молодые женщины и мужчины. Урологи знают не только о том, что такое уретрит, но и каким он бывает. Данное заболевание может протекать в острой и хронической формах. Различают также первичный и вторичный уретриты.
Причины развития
Причиной воспаления мочеиспускательного канала у женщин, мужчин и детей является условно-патогенная микрофлора.
К ней относятся кишечные палочки, стафилококки, протеи, стрептококки и грибки. Они вызывают гнойный уретрит. Первичная форма заболевания развивается в результате попадания микробов из окружающей среды.
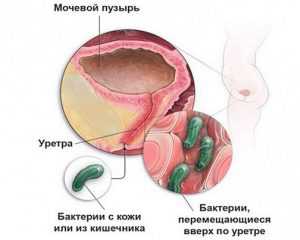 Инфицирование происходит артифициальным (искусственным) или половым путем. В первом случае возбудитель инфекции заносится случайно в результате медицинских манипуляций. Факторами риска являются:
Инфицирование происходит артифициальным (искусственным) или половым путем. В первом случае возбудитель инфекции заносится случайно в результате медицинских манипуляций. Факторами риска являются:
- Катетеризация мочевого пузыря.
- Проведение цистоскопии.
- Взятие мазка из уретры при несоблюдении правил антисептики.
Микробы могут попасть с грязными руками. Нередко взрослые заражаются в результате незащищенных половых связей. Уретрит, вызванный кишечной палочкой, может быть следствием анальных контактов. Частыми возбудителями первичного воспаления являются грибки. Они могут передаваться от половых партнеров, страдающих урогенитальным кандидозом. Источником инфекции считаются женщины с молочницей.
Вторичная форма уретрита развивается вследствие распространения микробов по крови или лимфе из других органов. Источниками инфекции могут быть:
 влагалище;
влагалище;- почки;
- мочевой пузырь;
- предстательная железа;
- матка;
- семенные пузырьки;
- легкие;
- слизистая миндалин;
- кишечник.
Воспаление может быть обусловлено активизацией условно-патогенных микробов. Факторами риска являются:
- снижение иммунного статуса;
- дисбактериоз;
- несоблюдение простых правил интимной гигиены;
- длительное голодание;
- строгая диета;
- гиповитаминоз;
- переохлаждение организма;
- травмы;
- алкогольная зависимость;
- употребление наркотиков;
- стресс;
 тяжелые перенесенные инфекционные заболевания;
тяжелые перенесенные инфекционные заболевания;- ВИЧ-инфекция;
- эндокринные расстройства;
- гнойничковые заболевания кожи;
- ангина;
- аллергия;
- наличие мочекаменной болезни;
- застой венозной крови;
- гиподинамия;
- гормональная перестройка;
- прием иммунодепрессантов или кортикостероидов;
- редкая смена нижнего белья.
Уретрит у женщин часто развивается во время беременности, что обусловлено снижением иммунитета.
Признаки заболевания
 Симптомы во многом определяются формой данного воспалительного заболевания. Для острого воспаления уретры характерна дизурия (нарушение мочеиспускания). Наиболее частый симптом — боль во время микций. Она бывает режущей, что заставляет человека обратиться к врачу. Частыми признаками первичного острого уретрита являются зуд и жжение. Они обусловлены раздражением слизистой мочеиспускательного канала.
Симптомы во многом определяются формой данного воспалительного заболевания. Для острого воспаления уретры характерна дизурия (нарушение мочеиспускания). Наиболее частый симптом — боль во время микций. Она бывает режущей, что заставляет человека обратиться к врачу. Частыми признаками первичного острого уретрита являются зуд и жжение. Они обусловлены раздражением слизистой мочеиспускательного канала.
Если в роли возбудителей выступают бактерии, то возможны гнойные или слизисто-гнойные выделения желтого или зеленого цвета с неприятным запахом. Чаще всего они скудные и обнаруживаются на белье. Выделения могут беспокоить по утрам. При тяжелом течении уретрита наблюдается затруднение оттока мочи вплоть до острой задержки.
Такие люди нуждаются в катетеризации. Частый симптом патологии — ноющая боль в области лобка. Она может указывать на поражение неспецифической микрофлорой мочевого пузыря. В большинстве случаев общее самочувствие больных не страдает. Температура тела остается в пределах нормы. У каждой второй женщины острый уретрит протекает бессимптомно.
У мужчин признаки заболевания выражены ярче. Причина этого в том, что их уретра более узкая и длинная. Данный факт обусловливает короткий инкубационный период и длительное течение болезни. У мужчин при внешнем осмотре часто выявляют покраснение и небольшую отечность тканей около наружного отверстия уретры. Дополнительными признаками заболевания являются гематурия (кровь в моче) и помутнение урины.
Методы диагностики
При боли внизу живота и дизурии требуется посетить врача и обследоваться. Для уточнения диагноза понадобятся:
- опрос;
- пальпация живота;
- осмотр наружного отверстия уретры;
- измерение температуры тела;
- общие клинические анализы крови и мочи;
- бактериологический посев урины;
- взятие мазка с последующим микроскопическим анализом;
- трехстаканная проба;
- полимеразная цепная реакция;
- уретроскопия;
- УЗИ почек, предстательной железы и мочевого пузыря.
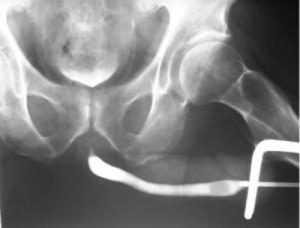 Дополнительными методами исследования являются рентгенография с контрастным веществом и эндоскопическое исследование. При уретрите всегда изменяются показатели мочи. Главный диагностический признак — повышение лейкоцитов (лейкоцитурия). В норме у женщин выявляется до 6 клеток в поле зрения микроскопа, а у мужчин — до 3.
Дополнительными методами исследования являются рентгенография с контрастным веществом и эндоскопическое исследование. При уретрите всегда изменяются показатели мочи. Главный диагностический признак — повышение лейкоцитов (лейкоцитурия). В норме у женщин выявляется до 6 клеток в поле зрения микроскопа, а у мужчин — до 3.
Превышение этих показателей указывает на инфекцию мочевых путей. Материал для анализа забирается рано утром. Перед этим не нужно мочиться минимум 4 часа. Для исключения специфического уретрита проводятся исследования мазков и бактериологический посев (культуральное исследование). В первом случае забирается материал со слизистых уретры, шейки матки и влагалища.
Перед взятием мазка нужно отказаться от половых сношений и минимум на 2 часа воздержаться от микций. Для достоверности результатов рекомендуется не принимать антибактериальные препараты. Установить возбудителя инфекции можно в процессе культурального исследования. Взятый материал помещается на питательные среды, после чего врач оценивает характер выросших колоний.
Затем туда вносят антибиотики из разных групп. Это необходимо для определения чувствительности микробов к лекарствам. При подозрении на уретрит может проводиться полимеразная цепная реакция. Этот анализ позволяет выявить ДНК микробов и точно определить возбудителя. По показаниям проводится инструментальное обследование мочеиспускательного канала (уретроскопия). Оно позволяет осмотреть слизистую уретры.
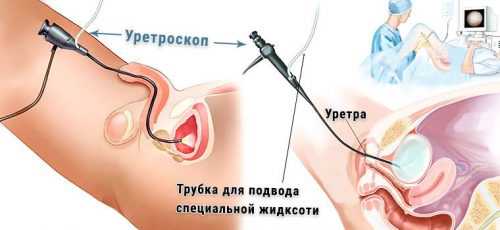
Лечение неспецифического уретрита
При выявлении уретрита проводится местная и общая терапия. Она включает в себя:
- применение антибиотиков широкого спектра;
- инстилляции в уретру;
- обильное питье;
- соблюдение полового покоя;
- правильное питание;
- физиопроцедуры;
- использование антисептиков.
При неспецифическом воспалении применяются цефалоспорины (Цефтриаксон Каби, Роцефин, Лендацин, Азаран и т. п.), тетрациклины (Доксициклин-Акос, Доксал), макролиды (Азитромицин Форте, Сумамед, Вильпрафен, Эритромицин Лект), фторхинолоны (Ципробай, Ципролет, Цифран, Ципрофлоксацин-Экоцифол и др.).
Антибиотики используются в форме порошка, капсул, таблеток или раствора для инъекций. Некоторые из них противопоказаны детям. Если уретрит диагностирован во время беременности, то нельзя назначать тетрациклины. Лекарство нужно принимать строго по схеме, составленной врачом. Продолжительность антибактериальной терапии составляет 3–7 дней.
При обнаружении грибков в схему лечения включают антимикотические средства. Наиболее эффективны препараты на основе нистатина, натамицина и клотримазола. При уретрите требуются местные средства. При неспецифической инфекции помогают растворы антисептиков (Мирамистина, Хлоргексидина, Фурацилина).
Ими промывают мочеиспускательный канал. Возможно применение нитрата серебра и раствора Колларгола. При частых рецидивах заболевания могут назначаться препараты, повышающие иммунитет (Иммунорм). Важным аспектом лечения уретрита является ликвидация очагов хронической инфекции. Если причиной послужил вагинит, то назначаются антибактериальные свечи.
При сочетании хронического уретрита с циститом возможно проведение физиотерапии. В острую фазу заболевания она противопоказана. При воспалении уретры и пузыря помогают: УВЧ (воздействие высокочастотным магнитным полем), электрофорез и лазерная терапия. Всем больным нужно придерживаться правильного питания. Необходимо на время отказаться от острой, жареной и жирной пищи, солений, алкоголя, а также пить больше чистой воды.
В лечении уретрита помогают народные средства. К ним относятся настои, отвары и настойки. Избавиться от боли и воспаления позволяют измельченные листья петрушки, зеленчук желтый, черная смородина и василек синий. При сочетанном поражении уретры и мочевого пузыря рекомендуется пить почечный чай, морсы из клюквы и брусники.

Возможные осложнения
Игнорирование симптомов заболевания, самолечение и несоблюдение рекомендаций врача могут стать причиной осложнений. На фоне этой патологии развиваются:
- воспаление мочевого пузыря;
- пиелонефрит;
- простатит;
- воспаление семенных пузырьков и канатиков;
- орхит;
- вагинит;
- воспаление придатков матки;
- эндометрит;
- импотенция;
- стриктура (сужение) уретры.
Исходом хронической инфекции может стать нарушение сперматогенеза. Это чревато бесплодием. Наиболее опасным осложнением уретрита является поражение почек. У таких людей возникает боль в пояснице, дизурия и общее недомогание. Пиелонефрит может привести к почечной недостаточности. При уретрите инфекция передается при половых контактах. Это чревато инфицированием других людей.
Профилактика
Уретрит можно предупредить. Для этого необходимо:
- отказаться от незащищенного и нетрадиционного секса;
- чаще менять нижнее белье и прокладки;
- подмываться после мочеиспускания и дефекации;
- отказаться от спиртных напитков;
- пить поливитамины;
- полноценно питаться;
- исключить травмы органов малого таза;
- принимать лекарства только по назначению врача;
- соблюдать правила антисептики во время катетеризации и других медицинских манипуляций;
- своевременно лечить ангину, пневмонию и другую инфекционную патологию;
- тепло одеваться;
- лечить дисбактериоз;
- предупреждать воспалительные заболевания половых органов;
- больше двигаться.
Специфическая профилактика заболевания отсутствует. Если уретрит уже развился, то для предупреждения осложнений нужно своевременно обращаться к врачу и лечиться с помощью антибиотиков.
Бактериальный Уретрит у Женщин: 7 Основных Симптомов
Бактериальный уретрит – это воспаление слизистой оболочки мочеиспускательного канала (уретры) или протока нижней части мочевыделительной системы с нарушением целостности их эпителия. Причиной заболевания является рост и развитие вредных микроорганизмов (вирусов и бактерий). Бактерии провоцируют бактериальный уретрит, поражающий и женщин, и мужчин.
Инфекции, попадающие в организм в результате половых связей, провоцируют специфический уретрит. Неспецифический уретрит вызывается проникновением возбудителей в район мочеиспускательного канала. Патологию характеризуют определенные симптомы, не полученное вовремя лечение приводит к тому, что начинают развиваться другие сопутствующие серьезные заболевания.
В процессе терапии подбираются лекарственные препараты широкого спектра действия, так как уретрит – не изолированная болезнь.
Как развивается уретрит
Многие бактерии организма человека образуют условно-патогенную флору, они необходимы для протекания внутренних процессов. Разнообразные Enterococcus, Staphylococcus, кишечная палочка, Klebsiella, Streptococcus – неспецифические бактерии. Они вызывают воспаление только в ряде случаев, при наступлении некоторых условий.
Бактериальный уретрит начинается в тот момент, когда колонны возбудителей оказываются на слизистой уретры. В области мочеиспускательного канала они будут ожидать подходящее время для атаки. Это может быть период снижения иммунитета, периоды повышенного влияния аллергенов на чувствительный к ним организм, нарушение баланса микрофлоры уретры.
Неспецифический уретрит бывает хронический и острый. Заболевания острой формы имеют более яркие симптомы, поэтому их диагностика упрощается. Хронический уретрит опасен тем, что может развиваться бессимптомно.
Специфический бактериальный уретрит возбуждается трихомонадами, уреаплазмами, хламидиями. Чаще всего, паразиты, передающиеся во время полового акта, возбуждают мгновенное воспаление мочеиспускательного канала и у женщин, и у мужчин.
Этиология заболевания
Главными виновниками развития бактериального уретрита считаются венерические заболевания в анамнезе, пренебрежение правилами личной гигиены и имеющиеся инфекции организма. В настоящее время у медицинского сообщества уретрит принято классифицировать по двум видам: инфекционный и неинфицированный.
Неинфицированный уретрит пополняет собой не распространенные заболевания. Основанием его развития является:
- наличие камней в мочевыделительной системе. Они двигаются к выходу по слизистой уретры, повреждая ее стенки;
- онкологические заболевания, вызывающие воспаление;
- микротравмы вследствие проведенного медицинского вмешательства;
- наличие иммунопатологических процессов, провоцирующих у женщин уретрит аллергической формы;
- гинекологические заболевания;
- закупорка тазовых артерий;
- первая половая связь;
- общее переохлаждение организма;
- злоупотребление спиртными напитками.
Инфекционный уретрит — более распространенные заболевания, которые вызывают инфекции. Особенности его развития связаны с тем, какие инфекции организма привели к патологии:
- неспецифический уретрит – воспаление уретры с образованием гнойников. Симптомы зависят от присутствующей инфекции организма;
- специфический уретрит появляется через инфекции, переданные вследствие незащищенных половых связей.
Специфический уретрит вызывается множеством возбудителей:
- гонорейный уретрит является следствием влияния микроорганизмов Neisseria gonorrhoeae. Во время мочеиспускания появляются боли, дискомфорт;
- трихомонадный уретрит вызывают инфекции половых путей, спровоцированные Trichomonas vaginalis. Главные симптомы у женщин: жжение в районе уретры и внешних половыхорганов, выделения пенистые и со слизью. Симптомы начинают беспокоить спустя четырнадцать суток после полового акта;
- кандидозный уретрит провоцируют такие грибковые инфекции организма как Candida. Ощущается жжение и дискомфорт в процессе мочеиспускания, из влагалища у женщин и из полового члена у мужчин идут розовато-белые выделения. Характерная симптоматика наблюдается через 10 дней после инфицирования;
- хламидиозный уретрит развивается из-за бактерий — возбудителей Chlamydia. Такие заболевания чаще не проявляют явные симптомы, иногда у женщин и у мужчин ощущается легкое жжение в процессе мочеиспускания и появляются выделения коричневатого цвета;
- микоплазменный уретрит вызывает бактерия Mollicutes. Развивается без особых симптомов, но выделения обычно с резким запахом.
- герпетический уретрит вызывает жжение в области половых органов, боли в процессе мочеиспускания и белые выделения.
Как у мужчин, так и у женщин специфический уретрит может появиться после не защищенных половых актов. При этом совершенно не важно, кто из партнеров изначально является носителем, лечение впоследствии ждет обоих.
7 симптомов бактериального уретрита
Неспецифический уретрит чаще всего дает о себе знать задолго после того, как началось его развитие. Характерные для заболевания симптомы могут не проявляться на протяжении длительного времени.
У мужчин симптомы бактериального уретрита похожи на симптомы простатита. Диагностировать уретрит можно лишь после квалифицированного медицинского осмотра. Если лечение не будет получено вовремя, воспаление примет вид хронического заболевания и приведет к болезням предстательной железы и даже к опухолевым образованиям.
Бактериальный уретрит у женщин во время инкубационного периода (от одной недели до нескольких месяцев) имеет слабые формы развития. Иногда диагностика проводится только тогда, когда патология уже является хронической и доставляет пациенту неудобства.
И у мужчин, и у женщин подобные заболевания мочеиспускательного канала хронической формы опасны последующим бесплодием.
Острый уретрит определяется на верхнем пике заболевания. В этот момент у него наиболее острые симптомы:
- боли в процессе мочеиспускания или во время половых актов;
- сильные выделения из половых органов, часто с запахом;
- покраснение и отечность слизистой уретры;
- частые позывы в туалет;
- боли в области мочеиспускательного канала;
- повышение температуры тела;
- после мочеиспускания выделяется немного крови.
Острый уретрит требует немедленной врачебной консультации. Доктор проведет обследование, скажет, какая нужна диагностика и назначит лечение, чтобы подобные проявления заболевания больше не беспокоили пациента и не перешли в хронический уретрит.
Подострый уретрит гасит сильные симптомы, боли мочеиспускательного канала стихают, выделения уменьшаются. Время от времени по утрам у женщин выделяются мягкие корочки. Моча становится обычного цвета, пропадает мутность, но остаются ниточки гноя.
Хронический уретрит у женщин и мужчин развивается в том случае, если пациент не лечился совсем или лечение назначено не верно. После переохлаждения или приема алкоголя может случиться рецидив и симптомы возобновляются. Хронические заболевания иногда лечатся годами, но правильные препараты и ответственный подход сделает лечение эффективным.
У женщин спящие инфекции мочеиспускательного канала в ряде случаев активируются во время беременности, когда иммунная защита организма ослабевает и, одновременно, происходят гормональные сбои. Особенности влияния патологических микроорганизмов в районе уретры на беременных женщин изучает, диагностирует и лечит уролог.
Уретрит у мужчин и женщин
У мужчин воспаление слизистой мочеиспускательного канала в ряде случаев не остается незамеченными. Строение уретры мужчин имеет иные формы, чем строение уретры женщин.
У женщин мочеиспускательный канал расположен в области малого таза. Его длина колеблется от трех до пяти сантиметров и поэтому женские заболевания уретры не имеют таких явных симптомов, как у мужчин.
Длина мужской уретры достигает двадцати трех сантиметров, а заболевания канала вызывают отеки, красноту и слипание стенок, из-за чего появляются боли при мочеиспускании. Выделения из полового члена трудно не заметить, это не характерно для физиологии мужчин.
Отличительные особенности строения женской и мужской уретры являются причиной того, что в ряде случаев женский уретрит принимает хронические формы.
Диагностика заболевания уретры
Уретрит важно диагностировать на ранней стадии заболевания. Женщины часто сами себе назначают лечение, обращаясь к народной медицине. После этого боль стихает, но инфекция остается внутри и продолжает развиваться.
Специалист после визуального осмотра определит ряд анализов, проводимых с помощью специального медицинского оборудования. При ощупывании пораженных областей может чувствоваться боль, а воспаление уретры видно невооруженным глазом.
Врач может принять решение направить пациента на анализы:
- Общие мочи и крови (высокий уровень лейкоцитов подтвердит присутствие воспалительных процессов);
- диагностика мочи на наличие возбудителей (бактерий);
- соскобы из уретры (определяют класс возбудителей).
Кроме того, в ряде случаев назначается уретроскопия (для исследования слизистой уретры), ультразвуковое исследование (для определения состояния внутренних органов малого таза) и уретрография (контрастное рентгеновское исследование).
Гонорейный уретрит диагностируется при нахождении в моче и мазках со слизистой уретры гонококка Нейссера.
Трихомонадный уретрит определяется в ходе процессов микроскопического исследования, методом полимеразной цепной реакции (ПЦР) и при культуральном посеве. В качестве биологического материала мужчин может быть использован секрет семенных пузырьков.
Хламедийный уретрит определяется по конечным результатам бактериоскопических исследований.
Лечение
Лечение уретрита у мужчин и женщин ведется одинаково. В основе терапии препараты антибиотиков. Чувствительность к ним определяется во время процессов обследования пациента.
Лечение гонорейного уретрита в последнее время чаще осуществляется Цефтриаксоном в комплексе с Азитромицином. Тетрациклиновые, пенницилиновые и сульфаниламидовые препараты уже не эффективны. Процесс терапии является обязательным для обоих половых партнеров.
Лечение трихомонадного уретрита проводится с использованием таких средств как Метронидазол и Доксициклина.
Лечение хламедийного уретрита чаще осуществляют препараты: Офлоксацин и Рулид.
Лечение микотических уретритов имеет некоторые особенности. Препараты антибиотиков применяются только в ряде случаев, когда в ходе процессов развития кандидомикотической инфекции окружающие ткани также воспалены или инфекция является смешанной. Во всех остальных случаях назначается прием антимикотических средств.
Назначая лечение, врач запретит на время терапии половые связи.
Неспецифический уретрит включает и эффективное комплексное лечение другими методами:
- применение народных средств, например, ванночки с марганцовкой или отварами ромашки и календулы;
- пропитанные лекарственные тампоны, вставляемые во влагалище. Они уберегут от пагубного влияния патогенной флоры снаружи и окажут хорошее местное воздействие на прекращение воспалительной деятельности микроорганизмов;
- использование антибактериальных свечей;
- подбираются специальные препараты для промывания уретры (Монурал, Протаргол, Колларгоал);
- прием средств, повышающих иммунитет.
В процессе лечения не допустимо самостоятельно назначать или отменять себе лекарственные препараты. Это должен делать только врач на основании данных анализов каждого конкретного пациента.
Неспецифический Уретрит: Лечение у Мужчин и Женщин
Неспецифический уретрит – заболевание, характеризующееся воспалительным процессом в мочеполовой системе. Воспаление начинается по-разному под действием патогенной микрофлоры, попадающей в уретру, как у мужчин, так и у женщин.
Этиология заболевания
Неспецифический уретрит диагностировать на ранних стадиях практически невозможно, так как не удаётся обнаружить возбудителей гнойного процесса. Но данное заболевание – достаточно опасное и, если его не лечить, легко переходит в хроническую форму и заражает соседние органы.
Основные причины появления болезни:
- Резкое переохлаждение.
- Несоблюдение правил личной гигиены.
- Механические повреждения уретры, например, при установке катетера.
- Частая смена партнера, незащищенный половой акт.
Особую опасность представляют собой экзотический формы полового контакта – анальный и оральный секс. Бактерии, присутствующие в ротовой полости или прямой кишке, являются возбудителями неспецифического уретрита. К таким бактериям относится трихомонада, вирус простого герпеса, микоплазма, аденовирус.
Предпосылки развития неспецифического уретрита у мужчин:
- Наличие стрептококков, стафилококков, кишечной палочки, грибка, множества инфекций.
- Аллергия.
- Застой в уретре.
- Алкоголизм.
- Отсутствие физической активности.
- Слабый иммунитет.
- Незащищенный половой акт.
- Последствия операций на мочеполовую систему.
- Осложнения после гонореи или гепатита В.
- Имеющийся простатит.
- Хламидиоз — инфекция, передающаяся половым путем, встречается в большинстве случаев, как возбудитель неспецифического уретрита у мужчин и женщин, чаще поражает мужчин.
Признаки заболевания проявляются по-разному, все зависит от организма конкретного человека: у одного – через пару часов, а другой не ощущает ничего несколько месяцев.
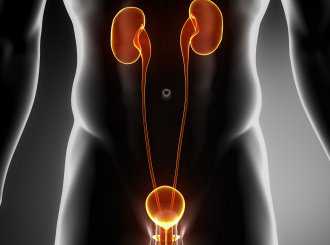
Симптоматика
Симптомы неспецифического уретрита у мужчин и женщин различаются в силу разного физиологического строения мочевыделительных органов. Наиболее часто от уретритов страдает мужское население, так как их мочевой канал на 6 см длиннее и уже женского.
Симптомы неспецифического уретрита у мужчин:
- Болезненность органа.
- Отеки и покраснения головки полового члена.
- Внезапные боли во время мочеиспускания.
- Белёсые творожистые выделения и зуд. При высыхании выделения желтеют и источают зловонный запах.
Симптомы неспецифического уретрита у женщин:
- Зуд и боли в мочеиспускательном канале.
- Болевые ощущения в паховой области.
- Желтоватые или зеленоватые выделения, пахнущие тухлой рыбой.
- Кровотечения вообще и после полового контакта, не имеющие отношения к менструальному циклу.
- Повышение температура тела и тошнота.
Особенно опасен неспецифический уретрит для беременных женщин, потому как существует риск заражения плода.
Диагностика
При наличии какого-либо дискомфорта в любой области организма – срочно на консультацию к врачу. Самолечение принесет лишь вред и усугубит ситуацию.

Диагностика неспецифического уретрита мочеиспускательного канала проводится комплексно. Для точного диагностирования и выбора эффективного метода лечения врачи применяют множество процедур:
- Общий и биохимический анализ крови.
- Мазок из мочеиспускательного канала. Врач палочкой производит забор образца уретральной флоры.
- Лабораторный анализ мочи.
- Физический осмотр врачом, как мужчин, так и женщин. Пальпация мочеиспускательного канала.
- Обследование предстательной железы у мужчин. Прощупывание простаты.
- Ультразвуковое исследование простаты.
- Иммунологический тест.
Определение неспецифической формы уретрита проводится только комплексно, когда врач соберет полный анамнез и вынесет точный диагноз.
Осложнения
При длительном откладывании визита к врачу, уретрит может перейти в хроническую форму и спровоцировать следующие заболевания:
- Цистит. Нарушения работы мочевого пузыря.
- Дисбаланс микрофлоры влагалища.
- Воспаление крайней плоти полового члена.
- Заболевания простаты.
- Заражение семенных пузырьков.
- Мужское и женское бесплодие.
- Воспаление яичка.
- Импотенция.
Помимо данных заболеваний осложнением может стать реактивный артрит. Это редко встречаемое осложнение, при котором организм агрессивно ведет себя по отношению к своим клеткам, атакуя и уничтожая их. Реактивный артрит вызывает сильные боли в суставах, конъюнктивит, повторное заболевание уретритом.
Лечение
После получения точного диагноза и выбора эффективного метода лечения, пациент приступает к терапии. Лечение проводится комплексно – для ускорения выздоровления и недопущения осложнений. Лекарственные препараты назначаются строго лечащим врачом, их нельзя применять самостоятельно, это может привести к плачевным результатам.
Для искоренения причины появления болезни специалист назначит антибактериальные препараты, а также антибиотики широкого спектра действия. Для активизации защитных свойств организма врачи рекомендуют иммуностимуляторы и иммуномодуляторы. В ряде случаев назначаются витаминные комплексы.
В ходе лечения необходимо промывать больной орган раствором фурацилина. Такие процедуры проводят только в стационаре с помощью катетеризации. Кроме фурацилина также используют противогрибковые растворы.
Общие правила при лечении уретрита:
- Запрещается употреблять острую, жареную, маринованную, жирную пищу, все, что способно раздражать слизистую и перегружать почки.
- Рекомендуется выпивать до 2 л чистой воды в сутки.
- До наступления полного выздоровления запрещаются любые физические нагрузки.
- Воспрещается вести половую жизнь, либо предлагается снизить ее интенсивность.
- Запрещаются любые алкогольные напитки.
К антибиотикам добавляют гормональные препараты для коры надпочечников, при наличии хламидиоза.
При лечении неспецифического уретрита, вызванного гонореей, применяются дополнительные процедуры:
- Промывание мочеиспускательного канала растворами, содержащими антибиотик.
- При отёке слизистой уретры вводят растворы нитрата серебра и колларгола.
- Рубцевание слизистой проводится путем механического расширения тканей при помощи специального инструмента.
- При спаечном процессе, когда канал полностью затягивается рубцовой тканью, делают прожигание нитратом серебра повышенной концентрации.
Гонорейный уретрит может вызвать бесплодие, поэтому проверку по нему проходят тщательнее, и после терапии направляются на повторные исследования.
Лечение народными средствами
В комплексном лечении с помощью антибиотиков фитотерапия также зарекомендовала себя. Ряд произрастающих в России трав помогают активно бороться с острыми уретритами мочеиспускательного канала.
Народная медицина предлагает несколько эффективных отваров:
- Настой из петрушки. Столовую ложку листьев замочить в полулитре холодной воды и оставить на ночь. Принимать по 3 ст.л. каждые 2 ч.
- Отвар на васильке синем. Цветы заварить в кружке с кипятком. Принимать по 2 ст.л. 2 раза в день до еды.
- Отвар на зеленчуке жёлтом. Чайную ложку травы засыпать в кружку с кипятком, настоять и выпить. Принимать 3 раза в день по 1-й кружке.
- Отвар из листьев черной смородины. Смородина издавна является противовоспалительным средством. В заварочный чайник (полулитровый) засыпать 3 ст.л. сушеных листьев и пить в течение дня.
Профилактика
Лучше болезнь предупредить, чем её лечить. Для того чтобы не стать обладателем неспецифического уретрита следует:
- Изменить свой рацион, пищу отваривать или готовить на пару.
- При экзотических видах половых контактов использовать гели, смазки.
- Внимательно относиться к своему иммунитету. Избегать переохлаждения.
- Разнообразить свой рацион различными ягодными морсами.
- Своевременно лечить все заболевания малого таза.
- Периодически проверяться на наличие венерологических заболеваний.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе