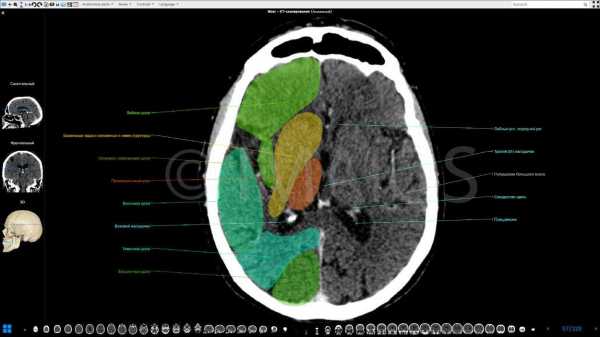
Уреаплазмоз как проявляется
Уреаплазмоз: всегда ли болезнь, признаки, проявления, пути передачи, диагностика, как лечить
Содержание:
Уреаплазмоз определяют как инфекционно-воспалительное заболевание органов мочеполовой системы, которое передаётся преимущественно половым путём и вызвано микроорганизмом Ureaplasma urealyticum, либо Ureaplasma parvum.
В организме человека эти бактерии первично поражают уретру у мужчин и влагалище у женщин. Уреаплазмоз как отдельное заболевание встречается редко, чаще обнаруживается в ассоциации с микоплазмозом и хламидиозом. Поэтому при симптоматике, характерной для урогенитальных инфекций (жжение во время мочеиспускания, слизистые или гнойные выделения из уретры либо влагалища), одновременно с пробами на уреаплазмоз всегда проводят диагностику на микоплазмоз и хламидиоз.
Уреаплазмоз выделяют в отдельное заболевание только в том случае, если развивается картина воспаления и анализы положительны лишь в отношении уреаплазмы (u.urealyticum либо u.parvum).
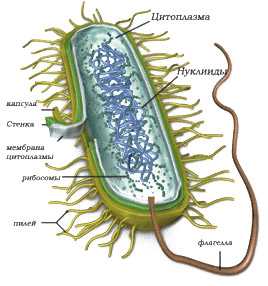
строение уреаплазмы
До сих пор в медицине не сложилось единого мнения относительно уреаплазм. Одни считают их патогенными (болезнетворными), другие уверены в их полной безвредности и классифицируют как нормальную микрофлору организма человека. Пути передачи уреаплазмоза тоже вызывают вопросы: почти у 30% девочек, не живущих половой жизнью, обнаруживают уреаплазмы, а бытовой путь передачи достоверно не доказан. Носительство также сомнительно – у мужчин уреаплазмы могут вообще не определяться, однако у женщин после полового контакта с абсолютно здоровыми мужчинами почему-то обнаруживались эти бактерии.
В итоге современная медицина всё же сформулировала своё отношение к уреаплазмам. Возобладал «срединный путь» выбора критериев, соответственно которым проводят диагностику и лечение различных случаев уреаплазмоза.
- Уреаплазмы относятся к условно-патогенным микроорганизмам, присутствующим в нормальной микрофлоре влагалища у женщин (более 60%) и уретры у мужчин (около 50%). У большинства они никак не проявляют себя, не дают симптомов воспаления, а потому даже в случае положительной диагностики таким людям никакого лечения не требуется.
- Обнаружение уреаплазм при беременности не даёт повода для паники: сам факт их наличия не грозит осложнениями или невынашиванием беременности и не причиняет вреда здоровью малыша. Все осложнения возможны только при развитии воспаления, связанного с размножением уреаплазм и других патогенных бактерий. Снижение иммунной защиты – основной фактор, провоцирующий начало заболевания, и максимальное внимание должно уделяться общему состоянию здоровья будущих мам.
- Практически всегда уреаплазмы находят вместе с микоплазмами и хламидиями, потому лечение проводят препаратами, к которым чувствительны все эти микроорганизмы. Обычно требуется сочетание различных антибиотиков, схема всегда дополняется иммуномодуляторами и пробиотиками, витаминами и диетой.
Пути передачи и причины развития уреаплазмоза
Доказано, что заражение уреаплазмами происходит преимущественно при половом контакте, а ребёнок может получить инфекцию от матери в течение беременности или во время родов. Бытовые (через предметы, бельё) пути передачи маловероятны и практически не доказаны. Воротами инфекции обычно становятся влагалище и уретра, реже заражение происходит орально или анально. Дальнейшее распространение уреаплазм возможно только при их активном размножении в ослабленном организме. Инкубационный период длится 1-3 недели после полового контакта.
Причинами проявления уреаплазмоза считают ряд факторов, при которых возможно снижение иммунного статуса у данного человека. Сочетание нескольких из них увеличивает вероятность перехода уреаплазм из условно-болезнетворных в категорию патогенных микроорганизмов.

Возрастной период 14-29 лет считается наиболее активным, в том числе в отношении половой жизни. Гормональный уровень и социальная свобода, уверенность в своём здоровье либо вообще отсутствие мыслей о его уязвимости предрасполагают к распространению инфекций, передающихся половым путём.
При беременности, протекающей в условиях физиологического или морального стресса, возможно обострение «дремлющих» инфекций, никогда ранее себя не проявлявших. Плохое питание, работа на износ, высокие учебные нагрузки, неуверенность в будущем – всё влияет на беременность и на её исход.
Сопутствующие венерические заболевания, вызванные гонококками, хламидиями и микоплазмами; вирусами простого герпеса, папиллом или иммунодефицита человека (ВПЧ и ВИЧ) всегда способствуют возникновению и развитию уреаплазмоза.
Иммунная система, ослабленная длительными стрессами или любыми хроническими болезнями, не способна противостоять размножению уреаплазм. Итог – распространение инфекции и воспаление органов, составляющих урогенитальный тракт.
Ослабление организма после операций, переохлаждений, курса радиоактивных облучений при лечении раковых опухолей или в связи с ухудшением условий жизни, также способствует развитию симптомов уреаплазмоза.
Росту условно-патогенных микроорганизмов благоприятствует бесконтрольное лечение антибиотиками и гормональными средствами, приводящее к дисбактериозу – нарушению равновесия микрофлоры внутри организма человека.
Симптоматика уреаплазмоза у женщин
Первичные признаки заболевания связаны с поражением влагалища и канала шейки матки, затем инфекция заносится в мочеиспускательный канал. Развиваются симптомы кольпита и эндоцервицита, появляются небольшие слизистые выделения из шейки матки и влагалища. При уретрите женщина жалуется на ощущение жжения в уретре во время мочеиспускания, также учащаются позывы на мочеотделение. Через несколько дней, если иммунная система в порядке и нет дисбактериоза, симптомы могут вообще исчезнуть и больше никогда не проявляться. При ослаблении организма распространение уреаплазм пойдёт по принципу восходящей инфекции, захватывая внутренние половые органы, мочевой пузырь и почки.
Хронический уреаплазмоз может привести к эрозии шейки матки, а впоследствии – к эпителиальному раку, который быстро даёт метастазы. Вначале женщину беспокоят небольшие слизистые выделения, затем присоединяются кровотечения во время менструаций – признак перехода инфекции на эндометрий. При осмотре виден дефект слизистой ярко-красного цвета, с неровными краями. На УЗИ определяется утолщение эндометрия.
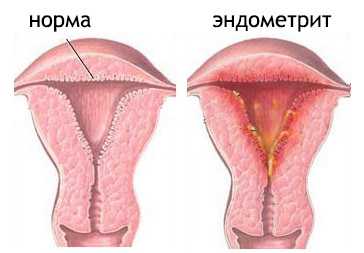
Эндометрит – воспаление внутреннего функционального слоя матки, который обновляется в течение каждого менструального цикла. В норме его толщина не превышает 0,5 см, при эндометрите возможно его разрастание (гиперплазия эндометрия) и даже нарушение характерного строения (дисплазия эндометрия). Оба состояния считаются предраковыми, при хроническом воспалении и отсутствии лечения опасен переход в злокачественную форму.
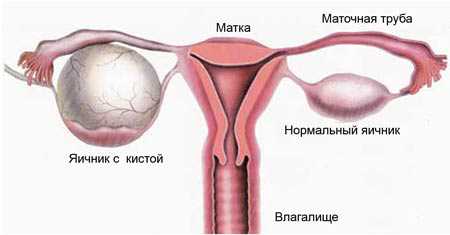
При сальпингите и оофорите воспаляются маточные трубы и яичники. Симптомы связаны с болями внизу живота и в пояснице, отдающими во внутреннюю поверхность бёдер. Такие проявления характерны для гинекологических заболеваний: боль проецируется в виде пояса, опущенного спереди. Осложнениями могут стать слипчивые процессы в маточных трубах и их непроходимость, развитие кист яичников и последующее бесплодие. Уреаплазма как моно-инфекция к таким последствиям практически не приводит, все проблемы возникают при сочетании с микоплазмами, хламидиями, гонококками.
Восходящая инфекция из уретры проявляется вначале как воспаление мочевого пузыря – цистит, затем процесс переходит на мочеточники и почки (пиелонефрит). Сигналом служит появление крови в моче; при пиелонефрите моча становится тёмно-коричневой, цвета пива. Такой же признак появляется при гепатите А, но при пиелонефрите в моче присутствуют лейкоциты, цилиндрический и плоский эпителий, а кал не обесцвечивается. Последствия пиелонефрита – осложнения в виде сепсиса, перехода в хроническую почечную недостаточность.
Беременность и бесплодие при уреаплазмозе
Относительно уреаплазмоза при беременности врачи осторожны в выводах, приводя лишь цифровые характеристики возникающих (но не всегда) осложнений. Например, Ureaplasma urealyticum находят в 40-65% случаев при подтверждённом хориоамнионите, воспалении плодных оболочек. Но у 20% здоровых беременных уреаплазма также определяется, причём без каких-либо последствий для здоровья. Не доказана связь преждевременных родов и выкидышей у женщин, инфицированных уреаплазмами.

При заражении уреаплазмами в родах, пневмония наблюдается в два раза чаще у недоношенных детей, чем у родившихся в срок. Признаки менингита также встречаются в основном у недоношенных малышей. В общем эти данные подтверждают, что уреаплазма становится опасной в случае ослабления организма беременной или новорожденного.
Может ли уреаплазмоз стать причиной женского бесплодия? В сочетании с другими венерическими инфекциями – однозначно да, если эти инфекции долго не лечить. Неосложнённый уреаплазмоз, вызвавший воспаление шейки матки, можно вылечить за 3-4 недели. Свойства шеечной слизи после этого восстанавливаются, и беременность наступает без каких-либо стимуляций, в естественном цикле.
Шеечная слизистая пробка в норме имеет щелочную реакцию, а среда влагалища – кислую. Сперматозоидам важно быстрее попасть в щелочную зону, а слизь играет роль своеобразного «лифта», во время полового акта выдвигаясь из шейки матки и затем снова возвращаясь на место. При эндоцервиците реакция слизи смещается в кислую сторону, становясь для сперматозоидов очередным препятствием. После лечения воспаление прекращается, рН слизистой пробки восстанавливается, и мужские половые клетки беспрепятственно достигают матки и маточных труб, где и встречаются с яйцеклеткой.
Проявления уреаплазмоза у мужчин
Начало проявления уреаплазмоза у мужчин всегда связано с уретритом. Беспокоит лёгкое жжение в уретре во время мочеиспускания, через 2-3 дня симптомы исчезают. У 30% мужчин наступает самоизлечение, но женщины всегда могут заразиться уреаплазмой после полового акта даже от здоровых мужчин. Предполагают, что современная диагностика просто несовершенна и не может гарантировать обнаружение уреаплазм у мужчин в отсутствие симптомов воспаления.
Восходящее распространение моно-инфекции не наблюдается, но есть случаи развития уреаплазменного простатита. Воспаление протекает скрыто, пациентов беспокоят обычные проявления воспалительного процесса в предстательной железе. К ним относятся тупые боли в пояснице и в нижней части живота, скудные слизисто-гнойные выделения из уретры, проблемы с эрекцией и симптомы невроза (раздражительность, агрессивность, нарушения сна). Последствия невылеченного простатита – переход в гнойное воспаление и сепсис, либо в хроническую форму с развитием бесплодия.
У мужчин уреаплазмоз значительно чаще, чем у женщин, поражает суставы и вызывает их воспаление (артрит). Локализация может быть любой, но за счёт постоянно повышенной нагрузки артриту подвержены коленные суставы (гонартрит). Симптомы: боль в покое и при ходьбе, усиливается при подъёме по лестнице и сгибании ноги; местный отёк и покраснение, увеличение сустава в объёме. Отличия уреаплазменного от симметричных ревматоидных артритов — обычно воспаляется только один сустав.
Хроническая инфекция в уретре, которая периодически обостряется, заканчивается стриктурами (сужением) уретрального канала. К опасным последствиям уреаплазмоза относится астеноспермия, вид мужского бесплодия: уреаплазмы паразитируют на половых клетках, снижая подвижность и жизнеспособность сперматозоидов. Серьёзные осложнения уреаплазмоза встречаются в основном у алкоголиков, наркоманов со стажем и асоциалов.
В подавляющем большинстве случаев уреаплазмы, обнаруженные у мужчин, ничем себя не проявляют и остаются исключительно условно-патогенными микроорганизмами.
Диагностика уреаплазмоза
Анализ на уреаплазмоз рекомендуется проводить при наличии у пациентов жалоб, связанных с симптомами воспаления органов урогенитальной сферы, а также по показаниям, имеющим отношение к статистике и группам риска по данному заболеванию. Скрининг-методика помогает выявить либо исключить инфекцию при бессимптомном течении уреаплазмоза. Как правило, одновременно делают тесты на хламидиоз и микоплазмоз, гонорею и сифилис, ВИЧ, вирусы гепатита В, С.
- Скрининг: беременных; женщин младше 25 лет; имеющих многих половых партнёров при незащищённом половом акте.
- Заболевания: воспалительные процессы в органах малого таза у мужчин и женщин; уретрит, цистит и пиелонефрит; несимметричные артриты; конъюнктивиты; воспаление яичек и придатков; бесплодие.
- Контроль инфекции перед медицинскими манипуляциями: перед абортами, искусственным оплодотворением, введением внутриматочных контрацептивов; перед исследованием проходимости фаллопиевых труб.
- Для выявления инфицированных и людей из круга половых контактов.
Материал для анализов берут у мужчин – из уретры, у женщин – из шейки матки, влагалища и уретры.
Культуральный метод остаётся предпочтительным, несмотря на длительность его исполнения. Сначала материал от пациента высевают на искусственную питательную среду, затем выделяют из выросших колоний возбудителя и определяют его при помощи тестов. Идентификация уреаплазм основана на их специфичной ферментативной активности: уреаплазма способна расщеплять мочевину. Повторный посев проводят для выяснения чувствительности к антибиотикам. Результаты получают через неделю или 10 дней, выставляют окончательный диагноз и назначают адекватное лечение.
ПЦР-диагностика (полимеразно-цепная реакция) помогает определить бактериальные ДНК, специфичные именно для данного вида микроорганизмов. Метод 100% точен при условии его правильного проведения и не требует другого подтверждения диагноза.
Антитела к уреаплазме могут сохраняться всю жизнь, поэтому их определение для диагностики не имеет смысла: отличить «свежие» и «старые» следы инфекции невозможно.
Лечение
Лечение уреаплазмоза обязательно при риске осложнений во время беременности, которые подтверждены объективными обследованиями; при мужском и женском бесплодии, если других причин, кроме уреаплазмоза, не установлено. Уреаплазмоз также лечится, если есть симптомы воспаления мочеполовых органов и анализы этот факт подтверждают. Перед плановыми медицинскими вмешательствами (операции, инвазивные методы диагностики) для профилактики распространения уреаплпзм за пределы инфицированной области, используют короткие курсы антибиотиков.
Принципиально лечение уреаплазмоза не отличается от терапии других ЗППП.
Как базис используют антибиотики, к которым чувствительна Ureaplasma urealyticum (Ureaplasma parvum). Начинать лучше с тех, к которым также восприимчивы хламидии, микоплазмы и возбудители гонореи – с группы макролидов. Мидекамицин, джозамицин практически не имеют побочных эффектов и отлично переносятся пациентами. Азитромицин, кларитромицин проникают сквозь клеточные оболочки и уничтожают внутриклеточных паразитов (нейссерии, хламидии), не распадаются в кислой среде желудка. Джозамицин, эритромицин пригодны для лечения беременных на малых сроках (в I триместре).
Тетрациклиновые антибиотики (доксициклин, юнидокс) абсолютно противопоказаны при беременности. Современная схема лечения ставит их в разряд резервных ещё и по причине появления невосприимчивости уреаплазм к данным лекарствам примерно в 10% случаев.
Группа фторхинолонов (все названия препаратов оканчиваются на «-оксацин») по действию близка к антибиотикам, но не имеет природных аналогов. Для лечения сочетанных инфекций применяют препараты офлоксацин, ципрофлоксацин. Особенность лекарств этой группы – противопоказаны детям до 15 лет и беременным; повышают чувствительность к ультрафиолету и могут спровоцировать ожог кожи, так что загорать и одновременно лечиться фторхинолонами не рекомендуют.
Общее лечение сочетают с местным, для мужчин это инстилляции лекарственных средств в уретру (растворы протаргола или колларгола) и ванночки с антисептиками. Женщинам назначают вагинальные либо ректальные свечи. Свечи «Генферон» оказывают антибактериальное и антивирусное действие, обезболивают и восстанавливают ткани, активируют иммунитет. Используют дважды в сутки, курс от 10 дней. Суппозитории «Гексикон» х 1/сут. помогут вылечить неосложнённый уреаплазмоз за 7-дневный курс. Разрешается применять их во время беременности и кормления грудью.
При хроническом заболевании используют иммуномодуляторы – метилурацил, циклоферон, тималин и т-активин, чтобы активировать иммунную систему и получить сначала управляемое обострение, а затем стабильное улучшение. Восстановительная терапия: препараты с лакто- и бифидобактериями после курса антибиотиков; противогрибковые средства (флуконазол); витаминно-минеральные комплексы. Полноценное питание с исключением острых специй, алкоголя и жареных продуктов, с ограничением соли. На весь период лечения исключаются сексуальные контакты.
Народные средства
Основные задачи – укрепить организм, уменьшить последствия воспаления. Для этих целей местно применяют растительные антисептики (шалфей, ромашка, календула) в виде спринцеваний или ванночек. Готовят настои из расчёта 1 ст. ложка (без горки) сухой травы или цветков на 200 мл кипятка, экспозиция 1 час; затем настой процеживают через 3-5 слоёв марли. Можно добавить отвар коры дуба, приготовленный в той же пропорции. Настои не готовят впрок, каждый раз нужно озаботиться свежей порцией. На курс потребуется 7-10 процедур.
Напитки из трав или ягод помогут снизить воспаление, избежать осложнений уреаплазмоза на почки и суставы. Отлично действует чай из брусничного листа и травы зверобоя, отвар ягод брусники и листьев малины. Однако стоит помнить, что мочегонное действие, которое оказывают эти средства, может оказать дурную услугу во время лечения антибиотиками. Лекарства будут быстрее выводиться из организма, а их концентрация – снижаться ниже уровня лечебной. Поэтому все народные средства подобного действия приемлемы только после окончания основного курса лечения.
Видео: мнение специалиста о уреаплазмозе
Уреаплазмоз у женщин
Уреаплазмоз у женщин — инфекционное воспалительное заболевание мочеполовых органов, вызванное патологической активностью уреаплазм. В 70-80% случаев заболевание протекает в форме бессимптомного носительства. Может проявляться неспецифическими дизурическими симптомами, увеличением количества прозрачных влагалищных выделений, тянущими болями в нижней части живота и нарушением репродуктивной функции. Для постановки диагноза используют бактериальный посев, ПЦР, ИФА, ПИФ. Этиотропное лечение предполагает назначение антибактериальных препаратов — макролидов, тетрациклинов и фторхинолонов.
Впервые уреаплазма была выделена у пациента негонококковым уретритом в 1954 году. На сегодняшний день возбудитель считается условно-патогенным микроорганизмом, проявляющим патологическую активность только при наличии определённых факторов. Носительницами бактерий являются 40-50% сексуально активных здоровых женщин. Микроорганизм выявляется на половых органах у каждой третьей новорожденной девочки и у 5-22% школьниц, которые не живут половой жизнью. Хотя по результатам различных исследований уреаплазмы были единственными микроорганизмами, обнаруженными у части пациенток с бесплодием и хроническими заболеваниями урогенитальной сферы, уреаплазмоз не внесен как самостоятельное заболевание в действующую Международную Классификацию Болезней.
Причины уреаплазмоза у женщин
Возбудителем заболевания является уреаплазма — внутриклеточная бактерия без собственной клеточной мембраны, обладающая тропностью к цилиндрическому эпителию мочеполовых органов. Из 6 существующих видов уреаплазм патогенная активность выявлена у двух — Ureaplasma urealyticum и Ureaplasma parvum. Заражение происходит при незащищённом половом контакте или во время родов. Убедительных доказательств о контактно-бытовом способе передачи уреаплазмоза на сегодняшний день не существует.
В большинстве случаев носительство уреаплазм является бессимптомным. Основными факторами, способствующими развитию воспалительного процесса, являются:
- Дисгормональные состояния. Возбудитель может проявлять патогенную активность во время беременности, при нарушении эндокринной функции яичников.
- Снижение иммунитета. Воспаление урогенитального тракта чаще возникает у женщин при заболеваниях, снижающих иммунитет, и на фоне приёма иммуносупрессивных препаратов (при лечении онкопатологии).
- Вагинальный дисбактериоз. Нарушение нормальной микрофлоры влагалища при нерациональной антибактериальной терапии и гормональном дисбалансе активирует условно-патогенные микроорганизмы, в том числе уреаплазмы.
- Инвазивные вмешательства. Пусковым моментом для развития уреаплазмоза в ряде случаев становятся аборты, инструментальные лечебно-диагностические процедуры (гистероскопия, уретро- и цистоскопия, хирургические методы лечения эрозии шейки матки и др.).
- Частая смена половых партнёров. Бактерия активируется в ассоциации с другими возбудителями ИППП, проникающими в половые органы женщины во время незащищённого секса со случайными партнёрами.
Патогенез уроплазмоза у женщин основан на адгезивно-инвазивных и ферментообразующих свойствах микроорганизма. При попадании на слизистую мочеполовых органов бактерия прикрепляется к оболочке клетки цилиндрического эпителия, сливается с ней и проникает в цитоплазму, где и происходит её размножение. Микроорганизм продуцирует особый фермент, который расщепляет иммуноглобулин А, снижая таким образом иммунный ответ на инфекцию. При бессимптомном течении местные воспалительные и деструктивные изменения выражены слабо. Повышение патогенной активности возбудителя под действием провоцирующих факторов приводит к развитию воспаления — сосудистой реакции, повышению тканевой проницаемости, разрушению эпителиальных клеток.
Классификация
Основными критериями выделения клинических форм уреаплазмоза у женщин являются характер течения и степень выраженности патологических проявлений. В частности, специалисты в области гинекологии различают:
- Носительство уреаплазм. У большинства женщин, при обследовании которых выявляется этот микроорганизм, никаких признаков воспалительных процессов нет.
- Острый уреаплазмоз. Наблюдается крайне редко, сопровождается клинически выраженными признаками поражения мочеполовых органов и общей интоксикацией.
- Хронический уреаплазмоз. Признаки острого воспаления отсутствуют или проявляются периодически при наличии провоцирующих факторов, возможны нарушения репродуктивной функции и хроническое воспаление органов урогенительного тракта.
Симптомы уреаплазмоза у женщин
В 70-80% случаев какие-либо клинические проявления, свидетельствующие об инфицировании организма уреаплазмами, отсутствуют. Заболевание не имеет специфических симптомов и в периоды обострений проявляется признаками, характерными для воспалительных процессов в мочеполовой системе. Женщина может жаловаться дискомфорт, рези, жжение, болезненные ощущения при мочеиспускании. Несколько увеличивается объём прозрачных влагалищных выделений. При восходящем развитии инфекции с поражением внутренних репродуктивных органов могут беспокоить ноющие или тянущие боли в нижней части живота. При остром течении и в периоды обострений температура повышается до субфебрильных цифр, пациентка отмечает слабость, утомляемость, снижение работоспособности. О хроническом уреаплазмозе могут свидетельствовать стойкие к лечению уретриты, вагиниты, эндоцервициты, аднекситы, невозможность забеременеть, самопроизвольное прерывание или патологическое течение беременности.
При длительном течении уреаплазмоз у женщин осложняется хроническими воспалительными процессами в матке и придатках, которые приводят к бесплодию, выкидышам и преждевременным родам. Ситуация усугубляется инфицированием партнёра, у которого на фоне заболевания может развиться мужское бесплодие. В некоторых случаях воспаление, сосудистые и аутоиммунные процессы в эндометрии становятся причиной первичной плацентарной и вторичной фетоплацентарной недостаточности с нарушением нормального развития плода, риском возникновения аномалий и повышением перинатальной заболеваемости. Поскольку беременность является провоцирующим фактором для активации микроорганизма, а лечение инфекционного заболевания предусматривает назначение препаратов, способных влиять на плод, при репродуктивном планировании важно своевременно выявить возбудителя.
Диагностика
Данные влагалищного осмотра, бимануального обследования и клиническая картина заболевания неспецифичны и, как правило, свидетельствуют о наличии воспалительного процесса. Поэтому ключевую роль в диагностике уреаплазмоза у женщин играют специальные методы исследования, позволяющие обнаружить возбудителя:
- Бак. посев на уреаплазму. При посеве биоматериала (выделений, мазков) на питательную среду выявляются колонии уреаплазм, после чего определяется их чувствительность к антибактериальным препаратам.
- ПЦР. С помощью полимеразной цепной реакции в биоматериале пациентки в течение суток можно обнаружить генетический материал возбудителя.
- Серологическое исследование. В ходе иммунофлюоресцентного анализа (ИФА) и при прямой флюоресценции (ПИФ) в крови женщины обнаруживаются антитела к бактерии, определяется их титр.
При дифференциальной диагностике необходимо исключить инфицирование другими возбудителями — хламидиями, трихомонадами, гонококками, микоплазмами и т.п. Основанием для постановки диагноза уреаплазмоза является наличие воспалительных процессов в мочеполовых органах женщины при отсутствии каких-либо других возбудителей ИППП, кроме уреаплазм. Наряду с гинекологом, к консультированию пациентки привлекают уролога.
Лечение уреаплазмоза у женщин
Ключевыми задачами терапии при уреаплазменной инфекции являются уменьшение воспаления, восстановление иммунитета и нормальной влагалищной микрофлоры. Пациенткам с клиническими признаками уреаплазмоза рекомендованы:
- Этиотропная антибиотикотерапия. При выборе препарата необходимо учитывать чувствительность возбудителя. Обычно назначают 1-2-недельный курс тетрациклинов, макролидов, фторхинолонов.
- Санация влагалища. Введение свечей с антибиотиком и противогрибковым препаратом дополняет антибактериальное лечение.
- Иммунотерапия. Для восстановления иммунитета показаны иммуномодулирующие и иммуностимулирующие средства, в том числе растительного происхождения.
- Нормализация микробиоценоза влагалища. Применение пробиотиков местно и внутрь позволяет восстановить вагинальную микрофлору, которая угнетает патологическую активность уреаплазм.
- Ферментные препараты. Энзимы оказывают противовоспалительный эффект и усиливают процессы регенерации тканей.
- Витаминотерапия. С общеукрепляющей целью в комплексном лечении уреаплазмоза у женщин используют мультивитаминные и витаминно-минеральные комплексы.
Важно отметить, что показания для назначения этиотропного противоуреаплазменного лечения ограничены. Как правило, антибиотики применяют при обнаружении уреаплазм у пациенток с устойчивыми к лечению хроническими воспалительными процессами и нарушениями репродуктивной функции при отсутствии других возбудителей ИППП. Также антибактериальный курс рекомендован носительницам уреаплазмы, которые планируют беременность.
Прогноз и профилактика
Прогноз уреаплазмоза у женщин благоприятный. Этиотропное лечение позволяет полностью избавиться от бактерии, однако из-за отсутствия пассивного иммунитета и высокой распространённости возбудителя возможно повторное заражение. Поскольку уреаплазма является условно-патогенным микроорганизмом, для профилактики воспаления важны рациональный режим сна и отдыха, сезонное поддержание иммунитета, обоснованное назначение инвазивных методов диагностики и лечения заболеваний женской половой сферы, использование барьерной контрацепции. Для предупреждения патологической активации возбудителя во время планируемой беременности женщинам с носительством уреаплазм рекомендована профилактическая антибиотикотерапия.
Уреаплазмоз
Основные симптомы:
Уреаплазмоз представляет собой заболевание, предаваемое половым путем и поражаемое мочеполовую систему. Уреаплазмы способны попадать в организм при орально-генитальных контактах, вертикальной передачи матери к ребенку в период родоразрешения, генитальном контакте. Симптомы уреаплазмоза у женщин и у мужчин свои. Но бывает так, что возникшие проявления очень схожи на признаки абсолютно других заболеваний.
Факторы, способствующие возникновению болезни
К основным причинам возникновения уреаплазмоза можно отнести следующее:
- незащищённый половой акт;
- ранняя половая жизнь;
- непостоянный половой партнёр;
- применение чужих средств личной гигиены;
- невыполнение личной гигиены;
- несбалансированное и низкокачественное питание;
- перенесённая вирусная болезнь;
- плохие социальные условия проживания;
- вредные привычки;
- стресс и постоянные нервные расстройства;
- радиоактивное облучение;
- применение гормональных и антибактериальных препаратов;
- использование чужого белья и полотенца.
Проявление недуга у женщин
Сегодня у большинства женщин симптомы уреаплазмоза, как и других заболеваний, передающихся половым путем, могут быть скрытыми. Женщины не отмечают никаких изменений в менструальном цикле, у них отсутствуют боли и патологические выделения из влагалища. В случае понижения иммунитета или наступления беременности болезнь перестает быть бессимптомной, и женщина начинает отмечать у себя признаки уреаплазмоза. Проявления данного недуга не очень специфичны и схожи с признаками других болезней, которые могут передаваться во время сексуального контакта. На основании этого выделяют следующие симптомы уреаплазмоза у женщин:
- Выделения из влагалища. Как правило, они бесцветные и без запаха. Если вы обнаружили у себя выделения желтого или желто-зеленого оттенка, а также появился неприятный запах, можно смело утверждать о начале воспалительного процесса.
- Болезненные ощущения внизу живота. По своему характеру боли напоминают рези. Такой признак может свидетельствовать о заболевания воспалительного характера в матке и ее придатках.
- Симптомы ангины (боль в горле, гнойных налет на миндалинах). Такие признаки заболевания возникают в случае заражения орально-генитальным путем.
- Частые походы в туалет по-маленькому, в процессе мочеиспускания возникает боль и чувство жжения в мочеиспускательном канале.
- Болезненные ощущения и дискомфорт во влагалище во время занятий сексом и после него.
Даже, когда данное заболевание не беспокоит женщину и не вызывает у нее никаких неприятных ощущений, лечить его необходимо в обязательном порядке и только под наблюдением специалиста, а не при помощи народных средств. В случае несвоевременной и неправильной терапии уреаплазмоз приобретает хроническую форму, а тогда лечение будет проходить намного сложнее.
В случае приобретения болезни хронической формы наблюдается оседание уреаплазмы на слизистых оболочках половых органов и полная их активация. Время от времени могут возникать обострения болезни, которые связаны с воспалительными и простудными заболеваниями, стрессами, чрезмерными физическими нагрузками и остальными факторами. Может наблюдаться серьезное ухудшение состояния, которое, кроме представленных выше проявлений, может характеризоваться повышением температуры тела и прочими признаками интоксикационного синдрома.
Уреаплазмоз может вызвать и ряд таких заболеваний, как:
По причине образования спаечных процессов в матке, к также ее придатках женщина может оказаться бесплодной. Уреаплазмоз при беременности может спровоцировать выкидыш, а также преждевременные роды. Чтобы этого не произошло, лечить заболевание необходимо и во время беременности.
Проявление недуга у мужчин
Как правило, к доктору мужчины обращаются не по причине наличия уреаплазмоза, а по причине возникших осложнений, ведь чаще всего представленное заболевание протекает бессимптомно.
Период заражения и появления первых симптомов недуга может длиться несколько месяцев. В этот бессимптомный период больной мужчина, не зная о заболевании, может стать переносчиком возбудителя инфекции для своего полового партнера. Больной мужчина может жаловаться на чувство жжения в уретре в период мочеиспускания, в некоторых случаях возникают слизистые выделения из уретры.
Представленные симптомы уреаплазмоза у мужчин могут самостоятельно уходить на определенное время, а затем вновь возникать. Если вовремя не приступить к лечению данного заболевания, то могут возникнуть воспалительные процессы в уретре, придатках яичка или мужское бесплодие. К основным осложнениям болезни можно отнести следующее:
- Уретрит – самое частое осложнение представленного заболевания. Для такого недуга характерны рези, боли, чувство жжения в уретре и дискомфорт во время мочеиспускания. Бывали случаи, когда заболевание излечивалось самостоятельно. В случае отсутствия лечения недуг приобретает хроническую форму, а каждое обострение будет протекать намного тяжелее предыдущего.
- Эпидидимит – заболевание воспалительного характера, поражающее придатки яичка. Такое осложнение уреаплазмоза возникает крайне редко. Как правило, боли и различного рода дискомфорт данная болезнь не вызывает, но увеличение и уплотнение придатка наблюдается. Такого рода осложнение требует незамедлительной врачебной помощи.
- Простатит также может вызвать уреаплазмоз в запущенной форме. Больные жалуются на затрудненное мочеиспускание, частые позывы в туалет, болезненные ощущения и дискомфорт в промежности. Спустя некоторое время могут образоваться нарушения эрекции вплоть до импотенции.
- Бесплодие у мужчин при уреаплазмозе также возникает часто, но в случае, если заболевание находится в хронической стадии. Если терапия осуществлена правильно и отсутствуют различные проблемы со здоровьем, то детородная функция у мужчин восстанавливается.
Диагностирование
Такой недуг, как уреаплазмоз, может быть диагностирован следующими методами:
- Молекулярно-биологический метод. При данной диагностике можно выяснить, наличие или отсутствие в исследуемом образце уреаплазма. Но количество данного микроорганизма данный метод диагностики определить не может.
- Серологический метод (обнаружение антител). Данный метод диагностики назначается для выявления причин выкидыша, бесплодия, а также заболеваний воспалительного характера в послеродовом периоде.
- Бактериологический (культуральный метод). Такая диагностика основана на выращивании уреаплазм в искусственной питательной среде. Для исследования необходимо брать мазок со сводов влагалища, слизистой уретры. Только представленный метод исследование позволит определить количество уреаплазм, которого достаточно для развития данного недуга. Бактериологический метод считается определяющим при вынесении решения о терапии уреаплазмоза.
Лечение
Схема лечения уреаплазмоза должна назначаться только врачом. Она включат в себя следующий план действий:
- Прием антибактериальных препаратов. Выбор необходимого антибиотика, его дозировка и схема приема осуществляется в индивидуальном порядке для каждой женщины и каждого мужчины. Очень часто комбинируют пероральный прием антибактериальных препаратов и их местное использование в качестве спринцеваний или вагинальных свечей.
- Прием иммуномодулирующих препаратов и эубиотиков для предупреждения нарушения состава микрофлоры влагалища и ЖКТ.
- Соблюдение диеты: исключение жаренной, соленной и острой пи, запрет на алкоголь.
- Отказ на время от половых контактов.
В период вынашивания плода терапию уреаплазмоза начинают осуществлять по прошествии 22 недель. Исцелять данное заболевание нужно не только у больного, а также у всех его половых партнеров. По завершении курса терапии пациенту назначают необходимо контрольное обследование.
Профилактика болезни
Для тех, кто не хочет подвергать свой организм такому испытанию, как уреаплазмоз, нужно исключить случайные половые контакты. Если они все-таки присутствуют, то во время полового акта следует всегда пользоваться презервативами. Желательно, чтобы был один и тот же половой партнер. В случае обнаружения уреаплазмоза у полового партнера нужно пройти обследование и определенный курс терапии, чтобы не допустить образования осложнений заболевания.
Экстренное предотвращение появления инфекций, передаваемых половым путем, включает в себя введение в уретру антисептиков (Хлоргексидин, Мирамистин). Использование данных препаратов эффективно лишь в первые часы после случайного сексуального контакта.
Однако в данном случае нужно быть крайне осторожным и не злоупотреблять представленными медикаментами. При частом введении антисептиков в уретру может возникнуть ожог слизистой мочеиспускательного канала, а также уретрит аллергического характера. Отличная профилактическая мера для предупреждения болезней, передающихся половым путем, заключается в укреплении иммунитета.
Уреаплазмоз - опасное воспалительное заболевание, которое несет за собой неприятные симптомы и последствия. Лечить недуг нужно своевременно при возникновении хотя бы малейшего симптома, свойственного уреаплазмозу. Только тогда можно исцелить болезнь и избежать таких осложнений, как бесплодие.
Поделиться статьей:
Заболевания со схожими симптомами:
Уретрит (совпадающих симптомов: 4 из 7)Уретрит – это такое воспалительное заболевание, при котором поражению подвергается мочеиспускательный канал (или уретра). Уретрит, симптомы которого проявляются на фоне воздействия спровоцировавших это воспаление вирусов или бактерий, в собственном течении может соответствовать характеру инфекционного процесса или процесса неинфекционного.
... Бактериурия (совпадающих симптомов: 3 из 7)Бактериурия – это патологический процесс, при котором диагностическими методами в моче будет выявлено наличие патогенных организмов. Нормой является отсутствие бактерий в урине, она стерильна, но при попадании инфекции, организмы размножаются и могут инфицировать по восходящим каналам ближайшие органы.
... Воспаление яичников (совпадающих симптомов: 3 из 7)Воспаление яичников — острый или хронический патологический процесс, поражающий женские половые железы и вызывающий нарушение их нормального функционирования. Довольно часто патология сопровождается поражением маточных труб — в таких ситуациях болезнь называется сальпингоофорит или аднексит.
... Гонорея у женщин (совпадающих симптомов: 3 из 7)Гонорея у женщин – заболевание, которое передается половым путем или трансплацентарно. Возбудителем выступает патогенный организм гонококк. При вагинальном сексе риск заражения составляет 100%, несколько меньше при оральном половом контакте, но только за счет антибактериальных свойств слюнной жидкости.
... Мегауретер (совпадающих симптомов: 3 из 7)Мегауретер — врожденное или приобретенное заболевание, связанное с расширением мочеточника. Это состояние провоцирует затруднения в оттоке мочи и вызывает нарушения работы почек. Симптоматически проявляется двухфазным мочеиспусканием, повышенной температурой тела, болевыми ощущениями в области живота, апатичностью, бледными кожными покровами, сильной жаждой. С мочой выделяются гной и кровь.
...Симптомы уреаплазмоза
Уреаплазмоз – это одна из наиболее распространенных болезней мочеполовой системы, поражающая как мужчин, так и женщин.
Разберемся с тем, какими могут быть симптомы уреаплазмоза.
Основные признаки уреаплазмоза
Уреаплазмы – это условно-патогенные микроорганизмы, входящие в состав нормальной микрофлоры. Болезнь развивается на фоне чрезмерного их размножения, обусловленного:
- сбоями в работе иммунной системы;
- нарушениями гормонального фона, связанными с избыточным употреблением оральных контрацептивных средств, беременностью, рождением ребенка;
- наличием инфекций в организме;
- манипуляциями и операциями на органах мочеполовой системы.
Признаки уреаплазмоза у мужчин и женщин отличаются.
У мужчин
Непосредственно после инфицирования болезнь у мужчин практически ничем себя не проявляет. Бессимптомное течение заболевания продолжается до тех пор, пока бактерии не начнут усиленно размножаться и не запустят деструктивные процессы в органах мочевой и репродуктивной систем.
Основными проявлениями мужского уреаплазмоза, протекающего в острой форме, являются:
- прозрачные выделения из головки полового члена, обладающие неприятным запахом;
- проблемы с выведением мочи – затруднения ее оттока на фоне учащения позывов в туалет;
- зуд, жжение и покраснение гениталий;
- повышение температуры в пораженной области, обусловленное наличием воспалительных процессов;
- боли при мочении, локализующиеся в зоне уретры;
- чувство распирания в области мочевого пузыря, усиливающееся при резких движениях;
- ухудшение самочувствия – незначительное повышение температуры, упадок сил.
При несвоевременном или неправильно подобранном лечении болезнь хронизируется, а симптоматика ее сходит на нет. В дальнейшем заболевание будет сопровождаться проявлениями иных патологий, развившихся на его фоне. Так, у мужчин могут наблюдаться:
- уретрит – воспаление стенок мочеиспускательного канала;
- простатит – поражение простаты, носящее воспалительный характер;
- эпидидимит — воспаление придатка яичка.
Уретриту присуща, как правило, следующая симптоматика:
- гнойные желто-зеленые выделения из головки полового члена;
- незначительное повышение температуры тела и общее недомогание;
- учащение позывов к опорожнению мочевого пузыря и болезненность мочеиспускания;
- отечность, зуд и боль в уретре;
- появление капелек крови в конце мочеиспускания.
Общего ухудшения состояния здоровья, при этом, как правило, не наблюдается. Переход патологии в хроническую стадию значительно снижает выраженность симптоматики и искажает клиническую картину течения. В подавляющем большинстве случаев остаются лишь чувство дискомфорта и зуд в области мочеиспускательного канала, усиливающиеся в период обострения.
Простатит, как правило, начинается с высокой температуры, жара и озноба. Мочеиспускание затрудняется и становится болезненным. Простата отекает, что в некоторых случаях способно привести к острой задержке мочи. Появляются боли в промежности, отдающие в пах. В дальнейшем у мужчин наблюдаются следующие симптомы:
- затруднение мочеиспускания (оно становится прерывистым);
- эректильные дисфункции – продолжительные эрекции, быстрое семяизвержение, стертые оргазмы, снижение потенции;
- жжение в мочеиспускательном канале и промежности;
- учащение позывов к дефекации;
- тянущиеся выделения из уретры;
- посторонние включения в моче;
- ухудшение общего самочувствия, повышенная утомляемость;
- состояние тревоги и подавленности.
Хронический простатит в основном обладает стертой симптоматикой, протекая практически бессимптомно. Мужчин могут беспокоить:
- снижение эрекции и либидо;
- ослабление струи при мочеиспускании;
- слабовыраженные боли ноющего характера в крестце, промежности, прямой кишке;
- неприятные ощущения и жжение в мочеиспускательном канале.
Исключение составляют периоды обострения, сопровождающиеся:
- чувством давления в промежности и в области заднего прохода;
- болью тупого характера, отдающей в крестец, прямую кишку, промежность, пах.
Эпидидимит, как правило, развивается внезапно. В первые сутки болезни (при инфицировании семявыводящих протоков) у мужчин наблюдаются боли и неприятные ощущения в мошонке, паху и боковых отделах живота. Затем бактерии спускаются вниз и проникают в придатки, что сопровождается:
- отечностью и болезненностью мошонки (в течение нескольких часов придаток может увеличиться вдвое) – боли могут отдавать пах, поясницу, подвздошную область;
- болью при опорожнении мочевого пузыря;
- появлением примесей крови в моче;
- выделениями слизистого или гнойного характера;
- покраснением и повышенной температурой мошонки;
- тошнотой, упадком сил, лихорадочными состояниями (в некоторых случаях температура может подниматься незначительно);
- ощущением распирания в яичках;
- увеличением паховых лимфатических узлов;
- болью на протяжении всего полового акта и при семяизвержении, а также болезненностью при мочеиспускании, дефекации и ходьбе;
- учащением позывов к опорожнению мочевого пузыря;
- преждевременным семяизвержением;
- появлением капелек крови в сперме.
У женщин
Так же, как и у мужчин, уреаплазмоз у женщин может протекать в нескольких формах, каждая из которых обладает своей симптоматикой:
- бессимптомной;
- острой;
- хронической.
Бессимптомная форма развивается на фоне сильного иммунитета. В этом случае женщина не испытывает никаких неприятных ощущений, однако, становится носительницей заболевания, способной заражать своих половых партнеров.
Острая форма развивается на фоне снижения иммунитета и активизации и роста колонии патогенных бактерий. Заболевание в данном периоде сопровождается явно выраженной симптоматикой.
Зуд в области гениталийХроническая форма болезни развивается вследствие проникновения возбудителя глубоко в ткани и сопровождается стертым течением.
Симптомы уреаплазмоза в острой форме обусловливаются поражением влагалища и вульвы (вульвовагинитом) и уретры (уретритом) и сопровождается:
- зудом в области гениталий, их отеком и покраснением;
- жжением, выраженность которого усиливается во время опорожнения мочевого пузыря;
- слизистыми влагалищными выделениями, обладающими дурным запахом;
- болью и неприятными ощущениями, появляющимися во время секса;
- появлением незначительного количества мутноватой слизи при надавливании на уретру.
Несвоевременное лечение патологии оканчивается переходом болезни в хроническую форму и развитием сопутствующих заболеваний. В дальнейшем симптоматика уреаплазмоза будет зависеть от пораженного органа.
Так, при бартолините (воспаление бартолиниевых желез, находящихся около влагалищного входа), развившимся на фоне уреаплазмы, могут наблюдаться:
- нарушения оттока слизи, производимой железами;
- появление выпячивания и покраснения в нижней части половой губы, обусловленное увеличением железы в размере вследствие скопления секрета;
- боль и дискомфорт во время движения;
- абсцесс при присоединении инфекции бактериального характера.
При проникновении возбудителя в верхние отделы женской репродуктивной системы развиваются такие патологии, как эндометрит (воспаление внутреннего слоя матки – эндометрия) и аднексит (воспаление яичников и маточных труб).
Эндометрит, как правило, отличается вялым течением и сопровождается:
- болью тянущего характера внизу живота и в пояснице;
- нарушениями менструального цикла – обильными менструациями и увеличением их продолжительности;
- кровянистыми выделениями в межменструальный период;
- выкидышами и бесплодием при значительном повреждении эндометрия.
Аднексит (сальпингоофорит), как правило, характеризуется скрытым течением. Основными проявлениями патологии у женщин являются:
- неприятные ощущения во время секса и при значительных физических нагрузках;
- тяжесть внизу живота;
- гормональные нарушения при вовлечении в патологический процесс яичников;
- бесплодие при поражении маточных труб, вызванное их непроходимостью.
Кроме того, уреаплазмоз достаточно часто приводит к развитию воспаления шейки матки (цервицит). Патология, как правило, сопровождается учащением мочеиспускания (при этом оно становится болезненным и прерывистым). Диагноз ставится после полного обследования женщины, включающего в себя изучение мазка из цервикального канала.
При беременности
Говоря об уреаплазмозе при беременности, прежде всего, стоит отметить, что инкубационный период заболевания может составлять от нескольких дней и для нескольких месяцев.
В начале развития болезни ее клинические проявления, как правило, отсутствуют или же являются слабовыраженными. Указанная особенность приводит к тому, что патология выявляется именно во время беременности при прохождении женщиной обследований, предшествующих постановке на учет.
Если же проявления заболевания все-таки присутствуют, то они, как правило, напоминают симптоматику воспаления, развивающегося в органах малого таза.
Так, у беременной могут наблюдаться:

- слизистые влагалищные выделения, что зачастую списываются на беременность;
- зуд и жжение в области половых губ;
- неприятные ощущения во время секса;
- учащенное, болезненное мочеиспускание;
- тянущие боли внизу живота, что, как правило, приписывается повышению тонуса матки.
У детей
Признаки уреаплазмоза у детей не имеют специфических черт – как правило, они схожи с проявлениями иных воспалительных процессов, развивающихся в органах мочеполовой системы. Симптоматика заболевания в данном случае будет тесно связана с тем, какие именно органы были поражены. При снижении местного иммунитета у ребёнка к болезни могут присоединиться иные бактериальные инфекции.
В активной стадии у девочек заболевание сопровождается:
- болями тянущего характера в нижней части живота;
- слизистыми влагалищными выделениями;
- жжением и болезненностью при опорожнении мочевого пузыря;
- признаками общего недомогания.
У мальчиков болезнь проявляется:
- болезненностью и жжением при опорожнении мочевого пузыря;
- выделениями из уретры;
- учащением позывов к опорожнению мочевого пузыря;
- ухудшением общего самочувствия.
Кроме того, уреаплазмоз у детей обладает некоторыми особенностями, а именно:
- многоочаговым инфицированием внутренних органов – как правило, поражаются легкие и урогенитальный тракт;
- высокой вероятностью присоединения сопутствующих инфекций;
- отсутствием явной симптоматики;
- большим процентом вероятности осложнений, в том числе и бесплодия у девочек.
Диагностические процедуры
Уровень современной медицины настолько высок, что позволяет выявить практически любую инфекцию, передающуюся половым путем. Однако, диагностика заболевания может быть значительно затруднена. Объясняется это несколькими причинами.
Во-первых, возбудитель является представителем условно-патогенной микрофлоры, а потому может присутствовать в организме абсолютно здоровых людей. Таким образом, обнаружение микоплазмы далеко не всегда говорит о наличии заболевания.
Во-вторых, основную роль в диагностике уреаплазмоза играет не сам факт наличия патогенной микрофлоры, а ее количественный показатель. Диагноз ставится только в том случае, если у обследуемых присутствуют признаки болезни, а в исследуемом материале находится большое количество возбудителя.
Диагностика может быть произведена посредством:
- культурального исследования;
- метода ПЦР (полимерно-цепной реакции);
- серологического исследования крови.
Культуральное исследование основывается на заборе и последующем изучении материала, взятого из мочеполовых путей. У женщин анализ берет гинеколог, у мужчин – уролог. Забранный биоматериал помещается в питательную среду и находится в ней на протяжении нескольких суток. Результатом исследования являются сведения о количестве возбудителя в организме и его чувствительности к антибактериальным средствам.
Метод ПЦР представляет собой один из наиболее современных средств диагностики, позволяющий выявить генетический код возбудителя в забранном материале и определить его количество. Исследованию подлежат кровь, мазки, сыворотка, соскобы, выделения из мочеиспускательного канала и влагалища.
Серологическое исследование крови позволяет выявить антигены и специфические антитела к ним. Подобный анализ назначается, как правило, при рецидивирующих формах заболевания, а также при выявлении причин, приведших к бесплодию.
В подавляющем большинстве случаев указанные методы используются в совокупности.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе