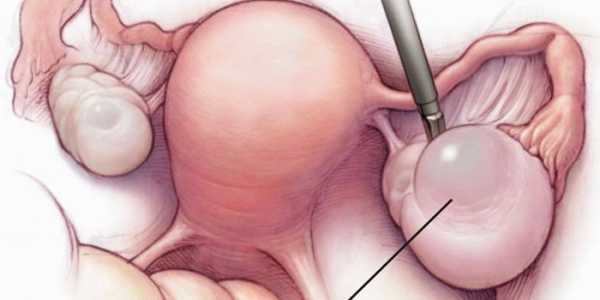
Уреаплазма у женщин норма в анализах мазка
Уреаплазма у женщин норма в анализах мазка - Все про паразитов
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
За весь срок беременности женщинам приходится часто сдавать анализы, особенно мочу. Они показывают врачу состояние здоровья будущей матери и того, как чувствует себя плод. Это особенно радостное время может повлечь за собой активизацию деятельности бактерий, например таких, как клебсиелла. Она содержится в определённых количествах в организме человека и является неотъемлемой частью его правильного функционирования. Если клебсиелла обнаружена при беременности в моче и её норма превышена, это свидетельствует об инфицировании организма.
О чём говорит наличие бактерии у беременной?
Клебсиелла – это условно болезнетворный микроорганизм, который может вызвать лёгкое инфицирование или, исходя из состояния иммунной системы, привести к тяжёлому заражению.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Нормальное состояние здоровья будущей роженицы предполагает абсолютно чистую мочевыводящую систему. В анализах мочи не должны встречаться чуждые микроорганизмы, а количество необходимых бактерий исключает превышение определённой нормы. В противном случае риск развития заболевания, особенно у беременных, существенно повышается.
Как для женщины в положении, так и для её плода – это реальная угроза. Она возрастает также в случае бессимптомного протекания болезни. В таком состоянии инфицирование проходит незаметно, и выявить болезнь и её степень можно только при сдаче анализа мочи.
Гинекологи, в большинстве своём, убеждены, что распространение клебсиеллезной инфекции может послужить причиной спонтанных самопроизвольных выкидышей или преждевременных родов.
Разновидности бактерии и способы заражения
Особенно часто встречаются два представителя семейства Klebsiella. Это – Kl. Pneumoniae (возбудитель патологических нарушений в лёгочной ткани) и Kl. Oxytoca (провоцирует заражение кишечника).
Kl. Pneumoniae
Источником такого вида инфекции считается больной или носитель бактерии клебсиеллы. Заразиться можно в процессе чихания и кашля, которые выделяют в окружающую среду опасные микроорганизмы. Под их воздействием могут развиваться:
- Инфицирование мочевыводящих путей.
- Пневмония.
- Инфекции глаз, оболочек мозга.
- Септикопиемия тканей и органов.
- Инфицирование суставов.
- Бактериемия.
Kl. Oxytoca
Она может попасть в этот орган с загрязнённых рук, плохо вымытых овощей и фруктов, при употреблении молочной продукции или недостаточно термически обработанного мяса. Для этого вида бактерии клебсиеллы характерны проявления тех же болезней, что и при Kl. Pneumoniae.
Протекает заболевание в острой форме. Неквалифицированное или запоздавшее лечение приводит к тяжёлым последствиям, как для будущей матери, так и для внутриутробного развития плода.
Откуда берутся бактерии в моче у беременных?
В период беременности в организме женщины создаются достаточно подходящие условия для застоя мочи. Как следствие, в ней может развиваться множество бактерий, в том числе и клебсиелла.
Чтобы избежать этого фактора риска, необходимо пить больше мочегонных напитков. Это поможет освободить мочевой пузырь.

Ещё одна проблема в том, что увеличивающаяся матка давит на почки, что ухудшает их работоспособность. К этим факторам можно добавить и гормональные сдвиги, которые напрямую влияют на изменения в женском организме.
Клебсиеллу при беременности в моче можно обнаружить и из-за того, что мочеполовой канал будущей роженицы располагается слишком близко к прямой кишке, а растущий живот может стать причиной некачественного проведения гигиенических процедур. В этот период требуется особо тщательно подходить к обмыванию половых органов и анального отверстия. Допускается применение убивающих микробов шампуней и гелей (например, Лактацид).
В зону риска попадают женщины, у которых диагностирован сахарный диабет и другие хронические заболевания, а также различные патологические изменения в структуре мочевыделительной системы.
Если в моче обнаружили клебсиеллу
При постановке неутешительного диагноза не впадайте в панику, но помните, что клебсиеллы очень быстро размножаются и ждать, что всё само пройдёт, просто не имеет смысла.
В такой ситуации категорически запрещено самолечение – оно точно не будет эффективным. Часто подмываться – это лишь профилактика. Она необходима, но для терапии только её недостаточно. Чтобы полностью избавиться от паразитирующих микроорганизмов требуется применять лекарства, которые назначит врач.

Будьте готовы к тому, что во время лечения придётся очень часто сдавать анализ мочи. Это необходимо для наблюдения за изменением численности клебсиелл.
Если халатно относиться к рекомендациям лечащего врача, можно затянуть лечение. Это определённый риск, так как на следующем этапе развития болезни могут «присоседиться» другие инфекции, и тогда иммунитет точно не справится с ними. Также появляется реальная угроза выкидыша.
Лечение
На любом сроке беременности специалист обязан особо тщательно отнестись к точной постановке диагноза и незамедлительно назначить терапию. В начале первого триместра при наличии большого количества клебсиелл в моче наилучшим решением будет аборт. Он поможет избежать серьёзных отклонений в развитии плода либо под воздействием токсинов, выделяемых бактериями, либо антибиотиков, которые могут быть назначены для лечения.
На поздних сроках беременности врачи стараются сделать всё для рождения здорового малыша. Поэтому в это время особо важно выявление клебсиелл. Врачи, если это возможно, назначают более щадящие, по сравнению с антибиотиками, препараты-бактериофаги (Секстафаг, Пиополифаг, Пиобактериофаг) и пробиотики (Энтерол). Они оказывают эффективное воздействие на бактерии, поэтому здесь очень важно распознать инфицирование на ранних стадиях развития.
Параллельно с этим назначается применение витаминов групп B, C, которые способствуют повышению иммунитета. Также применяется внутривенное введение калия и глюкозы.
Если врач решит назначить антибиотики (Ампициллин, Левомицетин, Тетрациклин, Аминогликозин), принимать их нужно строго по указанным часам и только под наблюдением специалиста.
Наряду с лечением требуется обильное питьё и частое проветривание помещения. Дополнительно могут быть прописаны физиотерапия и обёртывания.
Клебсиелла при беременности вызывает очень опасные заболевания. Обнаружить их можно легко при сдаче мочи. Поэтому с первых же дней беременности необходимо встать на учёт к гинекологу и проходить регулярные обследования. Только такой подход сможет предотвратить нежелательные и тяжёлые последствия для будущей мамы.
Уреаплазма у женщин. Причины, симптомы и лечение при беременности. Норма в анализах мазка, крови. Препараты
Уреаплазма – это условно-патогенная бактерия. Попадая в организм, она становится причиной возникновения инфекционного заболевания мочеполовой системы у женщин.
Что такое уреаплазмоз и чем он опасен
Инфекционная патология, которая передается только половым путем, называется уреаплазмозом. Проявляется болезнь в виде воспаления слизистых оболочек мочеполовой системы. Возбудителем патологии является бактерия, принадлежащая к классу Микоплазмы. Отличительной особенностью уреаплазмы является то, что бактерия выделяет вещество, расщепляющее мочевую кислоту.
Эта способность наделила бактерию возможностью развиваться и провоцировать воспаления в урогенитальной системе.
При попадании в организм, уреаплазма может нести опасность для женщины:
- временное или постоянное бесплодие;
- спаечная болезнь;
- развитие яйцеклетки за пределами маточной полости;
- нарушения развития плода во время беременности;
- сужение мочеиспускательного канала;
- вызывает патологии с суставами;
- ухудшает течение длительно протекающего артроза.

Научно доказано, что бактерия уреаплазма, которая длительно находится в теле человека, может нанести непоправимый вред организму:
- хроническая форма инфекционного заболевания может спровоцировать патологические изменения в органах дыхания;
- влияет на иммунную систему, провоцируя возникновение аутоиммунных болезней;
- способствует мутации половых клеток;
- вызывает образование аллергических реакций в организме;
- оказывает отрицательное влияние на кожный покров в виде экзем и дерматитов;
- играет не последнюю роль в возникновении подагрических артритов.
Пути передачи
На сегодняшний день многие врачи-гинекологи считают, что уреаплазма является частью нормальной микрофлоры влагалища, предполагая, что микроорганизмы оказывают нейтральное действие. Нахождение паразита в теле утяжеляет течение других болезней в организме, как бы усиливая их проявления.
Уреаплазмоз — заболевание, которое передается половым путем через случайные сексуальные незащищенные связи и орально-генитальный секс. Дети могут заражаться при рождении от больной матери, что может привести к дальнейшим проблемам с легочной системой, поражением ЦНС. Заразиться так же могут те люди, кому пересаживали органы доноров-носителей с условно-патогенной бактерией.
Виды уреаплазмы у женщин
Наука насчитывает более одиннадцати разновидностей уреаплазмы.
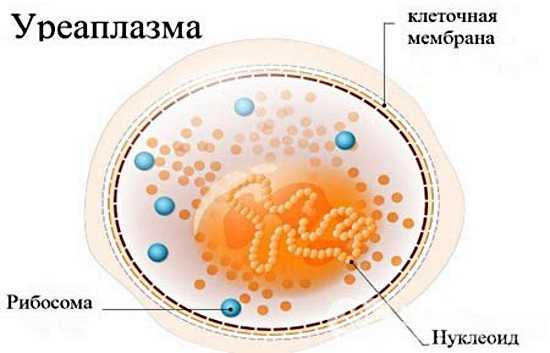 Причины возникновения уреаплазмы у женщин подробно рассмотрены в статье.
Причины возникновения уреаплазмы у женщин подробно рассмотрены в статье.Но самые опасные виды для человека это:
- простейший одноклеточный микроорганизм уреаплазма уреалитикум – является самой агрессивной бактерией, вызывающей воспалительный процесс в половой и мочевыводящей сфере;
- паразитирующий организм, обитающий на мембранах клеток – уреаплазма специес. Наличие бактерии во влагалище у женщин, провоцирует бесплодие или самопроизвольные аборты;
- микроорганизм, занимающий промежуточное положение между бактерией и вирусом – уреаплазма парвум. При нормальном количестве в лабораторных показателях, паразит не наносит вред организму хозяина и не нуждается в антибактериальной терапии. В случае, когда численность бактерии увеличивается в разы, ее наличие в организме провоцирует воспаления мочевыводящей системы.
Так же следует отметить, что уреоплазмоз необходимо разделить по процессу размножения:
- Быстрый: протекающий не очень заметно; длится дольше, чем острая разновидность; острый.
- Длительно протекающий. Как правило, не проявляет себя с момента проникновения в организм человека.
Хронический уреаплазмоз
Уреаплазма у женщин (причины возникновения бактерии в организме до конца не изучены) может иметь вид хронической формы.
Происходит это по нескольким причинам:
- бактерия обладает дополнительной липидной оболочкой, которая выполняет защитную функцию от иммунитета человека;
- обладает повышенной устойчивостью к антимикробным и антибактериальным препаратам.
Такая способность уреаплазмы делает ее способной за короткий промежуток времени перейти в латентный вид заболевания.
Спровоцировать процесс могут другие факторы:
- ослабленная иммунная функция организма;
- неправильное лечение делает уреаплазму устойчивой к антибактериальной терапии;
- размножается микроорганизм на фоне других хронических воспалительных патологий.
Длительно протекающий вид болезни подразумевает оседание микроорганизмов на слизистых оболочках и дальнейшее их размножение, что провоцирует множество воспалительных процессов в организме.
Основные признаки хронической формы уреаплазмоза:
- учащенные позывы и мочеиспускание;
- повышенная работа желез, расположенных в полости влагалища, что приводит к увеличению слизистого секрета;
- субфебрильная температура;
- слабость и апатия;
- не сильные болезненные ощущения внизу брюшной полости;
- печет при мочеиспускании.
Терапия длительно протекающей разновидности уреаплазмоза всегда комплексная и включает в себя назначение следующих видов лекарственных средств:
- применение антибиотиков широко спектра действия;
- терапевтические местные меры с использованием препаратов, в составе которых есть обеззараживающее или антибактериальное средство;
- витаминотерапия;
- прием иммуностимуляторов;
- употребление препаратов с лакто бактериями.
Острый уреаплазмоз
Острое течение уреарлазмоза у женщин провоцирует обычно стресс, воспалительные инфекции, гормональный дисбаланс, понижение иммунитета – все это является основным толчком для размножения бактерии и развития острого процесса в организме. В таком состоянии микроорганизмы способны атаковать любую из сфер половой или мочевыделительной систем.

Такому протеканию патологического процесса свойственны следующие особенности:
- болезненное мочеиспускание;
- усиленная выработка влагалищного секрета;
- гипертермия до отметки 38 градусов;
- ощутимые боли внизу живота;
- присоединение вторичных инфекций в матке, уретре, мочевом пузыре, а так же наружных половых органах.
Острую форму уреаплазиоза следует лечить:
- применяя комбинированные антибактериальные средства;
- наружно использовать антисептики и антибиотики;
- применять иммуномодуляторы;
- физиотерапевтическими методами лечения.
По истечению курса терапии, следует сделать обследование и если нужно — провести повторный курс лечебных мероприятий.
Носительство возбудителя
Уреаплазма у женщин (причины возникновения паразита в теле могут быть врожденными) длительное время может себя не проявлять. Такой вариант заболевания называется «носительство инфекции». По причинам хорошего иммунитета, стрессоустоичивости, уреаплазма не развивается в организме, но находится в нем.
Если носитель бактерии не видит симптомов болезни, не означает, что он не может быть заразным для полового партнера. Помимо этого, носительство паразита усугубляет течение любых воспалительных процессов в теле.
При обнаружении уреаплазмы в анализах, лечение должны проходить обязательно оба партнера. Терапия при носительстве бактерии такая же, как при острой форме болезни. Она основана на уничтожении вредителя при помощи комплекса мероприятий.
Причины и факторы развития
Основной причиной возникновения болезни уреаплазмоз является внедрение в слизистые оболочки мочеполовой системы условно-патогенной бактерии.

Но для того, чтобы это произошло, необходимо:
- присутствие в организме хронических инфекций;
- изменение гормонального фона при менструации или климаксе, а так же в период полового созревания;
- беременность;
- аборт;
- иммунологические нарушения;
- психоэмоциональные нагрузки;
- ранняя половая жизнь;
- незащищенные и беспорядочные сексуальные связи;
- отсутствие гигиены.
К провоцирующим факторам развития и размножения бактерии уреаплазма в организме следует отнести:
- несбалансированное питание;
- вредные привычки – алкоголизм, наркомания;
- постоянные стрессы;
- нелеченые длительно протекающие патологии в организме;
- применение системных препаратов;
- ВИЧ;
- применение в личное пользование чужих гигиенических предметов;
- постоянное посещение общественных (сомнительных) мест для купания;
- бассейны, сауны и бани.
Клинические проявления недуга
Условно-патогенная бактерия уреаплазма при попадании на слизистую оболочку организма человека и проникает в полужидкое содержимое клеток тела, где при благоприятных условиях начинает размножаться.
Длительное время проявлений жизнедеятельности микроба может не быть и основные симптомы наличия в организме уреаплазмы, как правило, не отличаются от мочеполовых инфекций:
- увеличение выработки влагалищного секрета
- ненормальный запах и консистенция выделений;
- болезненные ощущения в животе;
- ощущение жжения в области наружных половых органов.
Уреаплазма и беременность
Уреаплазма в период беременности у женщин может активно начать размножаться. К причинам возникновения такой активности следует отнести изменение гормонального фона, дополнительную физическую и эмоциональную нагрузку на организм беременной, а так же понижение иммунитета.
Диагностика
Для постановки правильного диагноза женщине необходимо для начала посетить очную консультацию врача-гинеколога. При осмотре специалист определит тактику дальнейших обследований.

Это, как правило:
- взятие влагалищного секрета для бактериологического обследования;
- лабораторная диагностика – полимеразная цепная реакция;
- иммуноферментный анализ;
- ПИФ – соскоб биологического материала со стенок влагалища.
При необходимости гинеколог может рекомендовать женщине консультацию уролога для исключения распространения уреаплазмы на мочевыводящую систему.
Сдача анализов и расшифровка результатов
Условно-патогенную бактерию в организме диагностируют несколькими методами.
Бактериологический посев на уреаплазма уреалитикум:
- для обследования необходимо брать материал из влагалища или уретры до начала лечения. Для контроля терапии, анализ следует делать через 2 недели после проведенного антибактериального курса;
- нормальное пограничное значение условно-патогенной бактерии – 10^4 колонийсберегающих единиц;
- при более высоких количественных показателях – назначается лечение.
Полимеразная цепная реакция:
- для определения возбудителя уреоплазмоза проводится прямой метод взятия материала, а именно урогенитальный мазок;
- при отсутствии бактерии в организме или ее нормальных значениях показатель будет отрицательный. Если результат анализа – положительный, требуется лечение;
- отклонения в результате обследований, как правило, говорят о длительно протекающем воспалительном процессе в мочеполовой сфере.
Определение антител к возбудителю – серологические маркеры А, М, G:
- лабораторная диагностика проходит по средствам взятия венозной крови у пациента. Анализ следует сдавать на голодный желудок, отказаться от приема любых лекарственных препаратов, не нервничать;
- отрицательный результат – меньше 0,89 ед. Стоит рассматривать, как отсутствие бактерии или хроническое течение в стадии ремиссии;
- слабоположительный – 0,9-1,1 ед. Такой результат может быть при неправильном взятии крови, а так же сопоставить с результатами бакпосева;
- от 1,11 ед. – значение анализа подтверждает наличие уреаплазмы в организме, течение болезни является острым.
Лечение
К основным методам лечения уреаплазмоза следует отнести антибактериальную терапию, которая будет направлена на снятие воспалительного процесса в организме и уменьшения количества бактерий. Так же следует применять местное лечение антисептическими средствами. Использование иммуностимуляторов и витаминных комплексов помогут организму в целом бороться с инфекцией.
Этиотропная антибиотикотерапия
Этиотропная терапия основана на выявлении возбудителя и воздействие на него определенными препаратами, которые будут оказывать на него губительное влияние. К основным антибактериальным средствам для борьбы с уреаплазмой следует отнести:
Кламед – таблетки:
- препарат состоит из полусинтетического антибактериального средства макролида производного эритромицина;
- подавляет рост и размножение микобактерий;
- необходимо назначать при патологиях, которые спровоцированы условно-патогенным микроорганизмом уреаплазма;
- препарат следует принимать орально во время утреннего и вечернего приема пищи – 21 день.
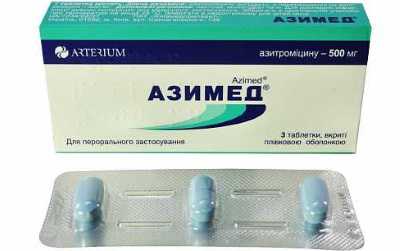
Азимед – капсулы:
- в состав лекарства входит полусинтетический антибактериальное средство подкласса азалидов;
- борется со многими бактериями;
- средство следует применять при лечении мочеполовых инфекций, спровоцированных уреаплазмой и хламидией;
- лекарство следует употреблять между приемами еды по 1000 мг – раз в сутки. Курс терапии определяет лечащий врач.
Вильпрафен:
- основной компонент препарата – это антибиотик-макролид, который продуцируется актиномицетом;
- обладает губительным действием на рост и размножение мембранных паразитов;
- лекарственное средство нужно применять при урогенитальных инфекциях;
- препарат необходимо употреблять в суточной дозе – 3000 мг, разделенных на 2 приема. Длительность лечения определяет врач, но не менее 10 дней.
Свечи от уреаплазмы у женщин
В комплексной терапии уреаплазменной инфекции у женщин врачи-гинекологи назначают лечение вагинальными препаратами – они оказывают как местное противомикробное действие, так и антисептическое.
Бетайод-Фармекс:
- в составе вагинальных свечей — комплекс йода с поливинилпирролидоном;
- лекарственное средство борется с микробами, бактериями, грибами и вирусами;
- следует применять в терапии смешанных болезней половой системы;
- необходимо вставлять лекарство глубоко в полость влагалища на ночь. Курс лечения 10 дней.
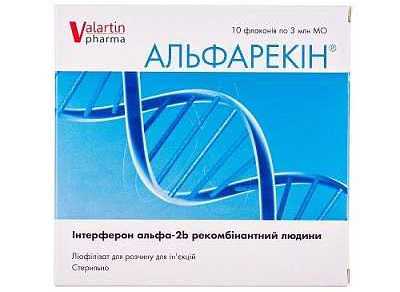
Альфарекин:
- основное действующее вещество препарата — противовирусное средство интерферон;
- лекарство обладает иммуностимулирующим средством и оказывает губительное влияние на внутриклеточных паразитов;
- необходимо применять при вирусно-бактериальных половых болезнях;
- свечи следует вставлять в полость влагалища или прямую кишку (по назначению врача) – на ночь, на протяжении 2-х недель.
Клиорон:
- в состав пессарий входит биглюконат;
- препарат оказывает отрицательное влияние на дерматофиты и мембранные бактерии;
- лекарственное средство необходимо использовать при воспалительных заболеваниях полости влагалища и матки;
- для лечения уреаплазмоза свечами следует вставлять их во влагалище утром и вечером — 20 дней.
Иммунотерапия
Уреаплазма у женщин (причины возникновения инфекции в теле следует искать в нарушении системы организма, отвечающей за уничтожение вирусов и бактерий) очень часто начинает себя проявлять при стрессах, от которых в первую очередь страдает иммунная система.
Основные средства, которые следует применять в комплексной терапии уреаплазмоза – это природные или синтетические вещества иммуностимуляторы. Препараты этого класса оказывают положительное действие на общий иммунитет.
Алокин-Альфа раствор для инъекций:
- в состав порошка входит цитокиноподобный пептид;
- препарат оказывает стимулирующее действие на организм;
- следует использовать при инфекциях, вызванных бактериями и вирусами;
- лекарственное средство необходимо перед применением разводить стерильной жидкостью. Вводить внутримышечно – раз в день: 1, 2, 3, 8, 9 и 10-тые сутки.
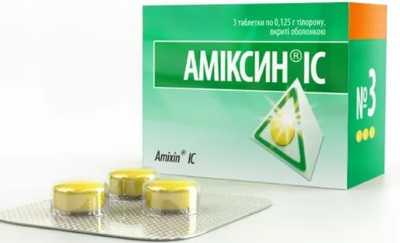
Амиксин IC:
- таблетированная форма препарата состоит из синтетического вещества иммуностимулятора тилорона;
- лекарственное средство, при попадании в организм, стимулирует выработку интерферонов, которые ведут борьбу с паразитами;
- препарат следует назначать при мочеполовых инфекциях, спровоцированных хламидиозом и уреаплазмой;
- лекарство нужно пить по 1 таблетке – первые двое суток. Потом через день следует выпить еще 8 таблеток.
Тималин:
- в состав препарата входят полипептиды тимуса;
- лекарственное средство стимулирует клеточный метаболизм;
- средство следует применять при острых и длительно протекающих воспалительных нарушениях в организме;
- порошок перед использованием нужно разводить раствором для инъекций. Водить следует внутримышечно, раз в сутки. Длительность терапии зависит от протекания патологического процесса и поражения иммунитета.
Прием витаминов и пробиотиков
Здоровая пищеварительная система – это хорошо работающий иммунитет и соответственно вовремя уничтоженные паразиты. Для того чтобы помочь восстановить нарушения в работе ЖКТ при уреаплазмозе, следует принимать сорбенты, витамины и препараты с лакто бактериями.
Белый карбоактив:
- в состав препарата входит мелкодисперсный кремнезем;
- способствует улучшению состояния при многих длительно протекающих патологиях в организме;
- средство необходимо применять для вывода из токсических веществ различного происхождения, а так же в комплексной терапии иммунодифицитов;
- необходимо употреблять по 2 капсулы за 20 мин до приема пищи. Необходимо использовать в комплексной терапии.

Лактобактерин – Биофарма:
- в составе капсул присутствуют бактерии плантарум и ферментум;
- оказывают положительное воздействие на работу пищеварительной системы, укрепляют иммунитет;
- препарат следует принимать при длительно протекающих воспалительных патологиях в организме, которые спровоцировали дисбактериоз;
- лекарство необходимо употреблять по 2 капсулы – 3 раза в день, в течение 10-30 суток.
Аскорбиновая кислота:
- основной состав таблеток – это витамин С;
- препарат оказывает антиоксидантное действие на организм, стимулирует клеточный метаболизм, улучшает иммунитет;
- следует назначать в комплексной терапии воспалительных заболеваний;
- для лечения, витамин С необходимо принимать по 4 таблетки – 3 раза в день. Длительность терапии определяет лечащий врач.
Когда нужны антибиотики
Антибактериальную терапию при уреаплазмозе не всегда необходимо назначать – все зависит от обследования и симптомов. Если количество условно-патогенных бактерий находится в допустимых пределах, то лечение антибиотиками не назначается. Но в случаях, когда анализы и симптомы показывают на острое течение болезни, необходимо назначать антибактериальную терапию.
К основным показателям назначения препаратов, оказывающих губительное действие на уреаплазму необходимо отнести следующие проявления:
- болезненные позывы к мочеиспусканию;
- положительный результат на бакпосев;
- субфебрильная температура;
- гиперемия внешних половых органов.
Санация влагалища
Санацию влагалища, другими словами – промывание входной полости женских половых органов, следует делать в комплексной терапии уреаплазмоза. Процедуру врачи-гинекологи назначают женщинам для лечения половых патологий бактериального, вирусного, грибкового происхождения.
Раньше для проведения процедуры использовалась кружка Эсмарха и антисептические, антибактериальные, противогнилостные растворы. На сегодняшний день фармакологическая промышленность выпускает много средств, которые не нуждаются в использовании для влагалищной санации жидких средств, хотя врачи их не исключают.
При использовании суппозиториев для санации, необходимо свечи вводить глубоко во влагалище. Для использования жидких растворов необходима спринцовка или кружка Эсмарха, оснащенная мягкой, резиновой трубкой и пластиковым наконечником, который нужно вводить во влагалище, и по нему поступает жидкость во внутреннюю половую систему женщины.

Препараты для обработки влагалища:
- Хлоргексидина биглюконат – раствор для жидкого промывания;
- Повидин — суппозитории вагинальные;
- Гейнекс Форте — свечи;
- Рекутан — раствор для спринцеваний и санаций.
Физиотерапевтические процедуры
Уреаплазмоз у женщин (причины возникновения условно-патогенного паразита в организме могут быть множественными) следует лечить комплексно и не только с применением фармакологических препаратов. Широкое применение в терапии мочеполовой патологии занимает физиотерапия.
- Лечение с применением магнитного поля. Для процедуры используют специальный аппарат, который влияет на организм бегущим или импульсным магнитным полем. Специальные приспособления, подключенные к магнитному прибору, устанавливаются на определенные врачом физиотерапевтом зоны женского тела. Процедура способствует улучшению кровообращения, уменьшает воспалительный процесс.
- Метод электротерапии, при котором электрокинетическое явление перемещает частицы лекарства в организм пациента. Для процедуры используют специальный аппарат с проводами и тканевыми насадками, которые пропитываются специальными препаратами.
Метод используют в комплексном лечении воспалительных процессов, вызванных уреаплазмой.
Схема лечения при беременности
Заражение условно-патогенным паразитом во время беременности чревато серьезными осложнениями для женщины – это самопроизвольные аборты, а так же большая вероятность заразить ребенка. Если бактерия себя не проявляет, то лечение не назначают. В случае, когда происходит активное размножение микроорганизма, необходима терапия.
Антибактериальные средства до 14 недели беременности не назначают. Да и в более поздние сроки врачи гинекологи не рискуют (только в очень тяжелых случаях назначают макролиды) и не используют антибактериальные средства.

Для лечения уреаплазмоза следует применять суппозитории с иммуномодулирующим действием. Они помогают местно стимулировать защитную функцию организма и не вредят беременной женщине и ребенку.
Лечение в домашних условиях
Для лечения уреаплазмоза не обязательно находиться на стационарном лечении, можно терапию проходить в домашних условиях. Для этого необходимо четко соблюдать рекомендации врача гинеколога.
К ним следует отнести:
- использование антибактериальных средств;
- спринцевание;
- диетотерапия;
- употребление витаминных комплексов;
- если врач назначил, иммуностимуляторы.
Народные рецепты
Для лечения уреаплазмоза в домашних условиях очень хорошо подходят как вспомогательные средства методы народной медицины.
Рецепты:
- Применение лука с медом. Необходимо разрезать маленькую головку репчатого лука, намазать ее медом, завернуть в марлю и вставить средство в полость влагалища. Очень хорошо снимает воспаление и убивает бактерии.
- Спринцевание отваром ромашки. Нужно сделать крепкий отвар из лекарственной ромашки, остудить, залить в спринцовку и промывать полость влагалища. Является очень хорошим противовоспалительным средством.
- Смесь эфирных масел. Необходимо смешать масло облепихи, хлорофиллипта и чайное дерево в пропорции – 3:2:0,5 частей. Хорошо перемешать. Смачивать маслом тампон и вставлять на ночь во влагалище. Хорошее антисептическое, антибактериальное, антигрибковое средство.
- Пищевая сода. Раствор гидрокарбоната натрия не любят многие бактерии. Необходимо в 1 л теплой воды добавить 1 ст. л. соды, размешать. Средством можно обмывать наружные половые органы, а так же применять для спринцевания.
- Сок лимона. Следует выдавить в воду сок половины лимона (отлично борется с микробами и не дает им размножаться) в 1 л теплой воды. Раствором следует подмываться и промывать полость влагалища.
Рекомендации по питанию и образу жизни
Для того чтобы исключить развитие или заражение уреаплазмой, в первую очередь стоит разобраться в сексуальных связях.
А так же необходимо:
- включить в ежедневный рацион больше овощей и фруктов;
- заниматься посильными физическими нагрузками – это стимулирует иммунитет;
- стараться не перетруждать организм;
- по возможности отказаться от вредных привычек;
- не употреблять в пищу продуктов богатых консервантами;
- следить за гигиеной;
- обязательный ежедневный полноценный сон.
Последствия
Последствия для женщин, если вовремя не лечить уреаплазмоз, могут быть очень разнообразными:
- бесплодие;
- самопроизвольные выкидыши;
- замирание плода;
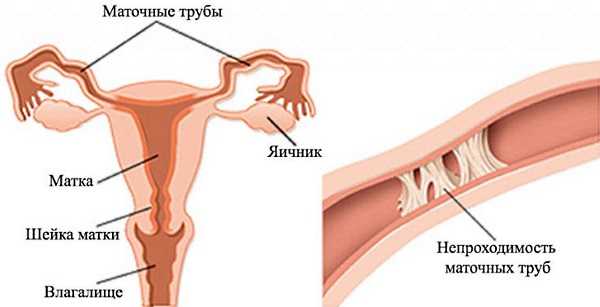
- хронические воспалительные заболевания матки;
- уретриты;
- в тяжелых случаях – поражение суставов.
Может ли уреаплазма быть причиной бесплодия?
Из научных исследований доказано, что нелеченый уреаплазмоз может стать причиной спаечной болезни в маточных трубах, из-за которой женщина не сможет иметь детей. Так же условно-патогенная бактерия вызывает воспалительные заболевания матки, которые не дают полому органу в дальнейшем правильно выполнять свои функции.
Может ли уреаплазма быть причиной замершей беременности?
Если женщина до планирования беременности не проверилась у врача гинеколога на наличие половых инфекций, то даже носительство уреаплазмы до зачатия, в дальнейшем, может спровоцировать замирание. Это связано с тем, что бактерия поражает слизистые оболочки не только влагалища, но и матки.
В процессе развития эмбрион не сможет правильно или хорошо прикрепиться к стенке маточной полости, а так же из-за воспалительного процесса не сформируется плацента. Это спровоцирует замершую беременность.
Почему уреаплазма может появиться снова
Лечение уреаплазмоза не стимулирует иммунитет вырабатывать антитела к условно-патогенной бактерии. Поэтому, при неправильном образе жизни (частой смене половых партнеров), незащищенном сексе, а так же не долеченных инфекциях болезнь возвращается вновь.
С каждым разом бороться с микроорганизмом будет сложнее. Инфицирования уреаплазмой у женщин можно избежать. Для этого необходимо в первую очередь знать причины, которые провоцируют возникновение инфекции.
Видео об уреаплазме, симптомах заболевания и способах лечения
Фрагмент передачи «Жить здорово» об уреаплазмозе:
Причины возникновения уреаплазмоза:
Уреаплазма парвум в норме
Уреаплазма парвум (Ureaplasma parvum) – один из микроорганизмов, являющихся возбудителем такого заболевания, как уреаплазмоз.
Какова норма уреаплазмы парвум – этот вопрос вызывает, пожалуй, наибольшее число споров.
Дело в том, что многие специалисты придерживаются мнения, что небольшое количество уреаплазмы парвум в норме обнаруживается и у здоровых женщин.
Попробуем разобраться в этом вопросе.
Какова норма уреаплазмы парвум
Количество уреаплазм в организме определяют по содержанию колониеобразующих единиц в одном миллилитре выделений (КОЕ/мл).
Принято считать, что уреаплазма парвум в анализе является нормой, если этот показатель не превышает 104.
Существует целый ряд ситуаций, при которых выявление уреаплазмы даже в минимальных количествах расценивается как патология и подлежит обязательному лечению.
- I.Наличие клинических проявлений уреаплазмоза. Женщин беспокоят выделения из половых путей. Они могут быть белыми, желтоватыми или просто обильными слизистыми. Часто также появляются ноющие боли внизу живота. Они носят нерегулярный характер, усиливаются после полового акта или во время другого инфекционного заболевания.
- II.Обнаружение уреаплазмы у беременной женщины. Доказано, что наличие уреаплазмы парвум у беременной может привести к серьезным осложнениям. На раннем сроке возрастает вероятность самопроизвольного выкидыша и замирания беременности. В более позднем периоде повышается риск преждевременных родов и поражения плаценты. Инфекция, попавшая в плаценту, может привести к задержке роста плода, его кислородному голоданию. Также инфицированные околоплодные воды могут излиться преждевременно, что потребует экстренного кесарева сечения. Уреаплазмы могут инфицировать плод внутриутробно, из-за чего у ребенка может развиться пневмония уже после рождения. Лечение уреаплазмы обычно назначают после 12 недель беременности.

- III.Планирование беременности супружеской парой. Этот пункт вытекает из предыдущего. Поскольку лечение во время беременности проводится обязательно, при обнаружении уреаплазмы целесообразно провести его на этапе планирования.

- IV.Бесплодие. Уреаплазма, как и другие половые инфекции, может быть причиной бесплодия. Поэтому пары, у которых беременность не наступила в течение года, должны обязательно обследоваться и пролечиться.

- V.Наличие сопутствующих инфекций, часто повторяющиеся неспецифические кольпиты. Уреаплазма, пусть и в небольшом количестве, вытесняет из влагалищной микрофлоры палочки. Это бактерии, защищающие слизистые оболочки от внедрения патогенных возбудителей. Следовательно, часто возникают воспалительные заболевания половых органов.
- VI.Пациентки, которым предстоит плановое оперативное лечение на органах малого таза или мочевыделительной системы. Присутствие в организме уреаплазм повышает риск развития послеоперационных осложнений.
Несмотря на то, что небольшое количество
уреаплазмы парвум у женщин считается нормой,
лечение такого состояния не займет много времени.
При этом сможет уберечь вас от возможных осложнений в будущем.
Обследоваться на уреаплазму можно методом ИФА (берется кровь из вены) или ПЦР (мазок из канала шейки матки).
Кроме уреаплазмы парвум, есть еще несколько штаммов этого микроорганизма, также вызывающих уреаплазмоз.
В нашем кожно-венерологическом диспансере можно обследоваться на все виды уреаплазм (парвум, уреалитикум, специес).
Получить рекомендации по их лечению, а также по вопросам профилактики и лечения всех венерических заболеваний.
Уреаплазма у женщин, норма в анализах: мазке, бакпосеве и пцр

Уреалитикум, обитающий в половых путях, не всегда способствует возникновению воспаления, именно поэтому в медицинской терминологии существует такое понятие, как норма уреаплазма.
Количество микроорганизмов такого класса, не выходящих за пределы референсных значений, не требуют лечения, несмотря на то, что их относят к условно патогенным.
Существует два вида микроорганизмов, которые способны паразитировать на слизистой половых органов – уреалитикум и уреаплазма парвум. Необходимость лечения в обоих случаях зависит непосредственно от концентрации микробов.
Диагностика
Медицине известны несколько вариантов исследований, при помощи которых определяется уреаплазма. Правильная диагностика, таким образом, должна не просто подтвердить наличие микроорганизмов в крови, но и определить их концентрацию.
При этом стоит учитывать, что 60% здоровых людей могут иметь в своем организме такой тип микробов, которые не наносят им никакого вреда. К примеру, наличие уреаплазмы уреалитикум может свидетельствовать об абсолютном здоровье человека.
Существует три варианта исследования, посредством которых определяется уреаплазмоз:
- Первый анализ представляет собой тестирование крови на наличие в ней глобулинов класса LgG. Он свидетельствует о состоянии иммунной защиты организма, способного бороться с патогенными микроорганизмами. Называется этот способ анализа иммуноферментным.
- Тест ПЦР.
Полимеразная цепная реакция считается наиболее точным методом, который не только определяет сам факт возбудителя, но и его тип и посев. Такой тест позволит определить наличие микроорганизмов на самом раннем этапе заражения.
- Культуральный посев на уреаплазмоз.
Такой анализ имеет смысл в том случае, если факт наличия возбудителя был уже обнаружен и требуется узнать его тип и концентрацию.
Норма
Выявив наличие патогенных микроорганизмов в крови, следует определить их концентрацию, которая может попасть или выходить за рамки, которые, в свою очередь, предусматривает норма.
Обычно уреаплазма не требует лечения, если показатели КОЕ на 1 мл не превышают 10*4. Это говорит о присутствии 10000 микробов в одном миллилитре биологического материала.
В случае если значения выходят за пределы референсного, требуется немедленная схема устранения.
Очень удобным для исследования концентрации возбудителей уреаплазма парвум является такой биологический материал, как выделения из влагалища женщины и уретры мужчины.
Для определения значений концентрации микроорганизмов принято использовать следующие методики:
- Введение на определенное количество времени во влагалище или уретру специальной нейтральной жидкости. Далее она отбирается оттуда при помощи приборов с градуировкой.
- Соскоб со слизистой поверхности шейки матки или уретры. Отобранный материал сразу же переносится в специальную среду, которая не оказывает на него влияния. Большинство лабораторий работает именно по такому способу.
- Получить сведения о концентрации возбудителя уреаплазма парвум можно при помощи тампона, который вводится во влагалище на некоторое время. Далее происходит оценка выделений, остающихся на тампоне.
Несмотря на столь большое количество вариантов исследования, при заборе материала у женщин следует учитывать день цикла, поскольку отслоения вагинального эпителия существенно варьируются.
Нормальное значение возбудителей уреаплазмы в размере 10*4 являлось таковым не всегда. Вплоть до 1988 года этот предел достигал концентрации 10*5, эта норма была установлена Эдвардом Кассом. Ученый считал, что именно такое количество уреаплазмы парвум или уреалитикум является референсным и не требует лечения.
Однако далее было доказано, что мужчины и женщины, концентрация условно патогенных микроорганизмов в анализах которых не превышает указанной нормы, подвергаются заболеваниям мочеполовой системы. Это дало необходимость снизить планку нормы до 10*4.
Показания к лечению
Несмотря на существование нормы концентрации патогенных микроорганизмов в организме женщины, лечение заболевания даже при условии повышенной концентрации не осуществляется в условиях отсутствия иных симптомов.
Терапия уреаплазмы может потребоваться в следующих случаях:
- Невынашивание беременности, что может провоцировать возбудитель в повышенной концентрации.
- Бесплодие и активное его лечение.
- Наличие симптомов воспаления, при условии, что в мазке отсутствуют любые иные возбудители. Это будет являться прямым доказательством того, что причиной воспаления является именно этот тип бактерии.
- Слишком сильное превышение нормы, которое, по мнению врача, может нести за собой тяжкие последствия.
- Планируемая операция, которая будет проводиться непосредственно на мочеполовой системе.
- Планирование беременности, если будущая мама решилась провести полное тестирование организма перед пополнением семьи.
О лечении и профилактике
Терапия уреаплазмы, если значения концентрации возбудителя слишком выходят за пределы нормы, назначается врачом, в зависимости от возраста пациента и прочих особенностей организма.
Ранее лечение этого типа заболевания осуществлялось определенным рядом универсальных антибактериальных средств.
Тем не менее, не так давно был обнаружен целый класс возбудителей уреаплазмы, который оказывается вполне устойчивым к таким сильным антибиотикам, как Азитромицин или Левофлоксацин.
Таким образом, назначать правильное лечение врач может только проведя правильное исследование организма не только по поводу концентрации микроорганизмов, но и насчет устойчивости к ним к антибактериальным средствам того или иного класса. Особенно внимательно лечение такого типа недуга проводится у беременных, которым запрещено большинство антибактериальных средств.
Лечение, если врачом была установлена такая необходимость, должны проходить оба партнера. Обязательно также предварительная сдача анализов на концентрацию возбудителей.
В качестве профилактических мероприятий по защите от такого недуга можно выделить соблюдение гигиенических норм и применение средств защиты во время полового акта. Гарантированную защиту от такого недуга может дать только презерватив.
Несмотря на свою бактериальную природу, уреаплазма далеко не всегда требует лечения. Необходимость в терапии зависит непосредственно от посева патогенных микроорганизмов, установить который врач может при помощи соскоба внутри влагалища у женщин или канала уретры у мужчин.
Источник:
Показатели нормы уреаплазмы в мазке и нарушения
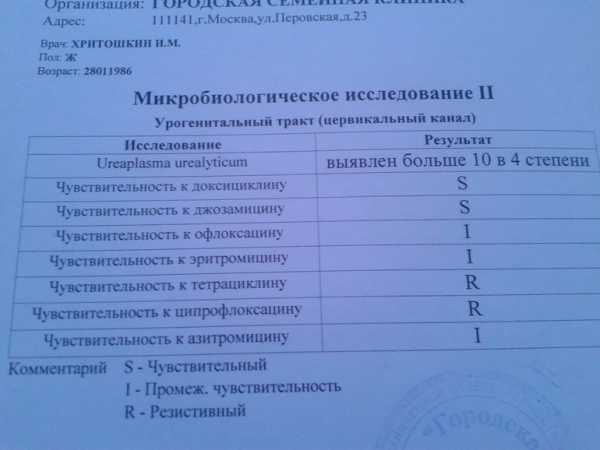
Уреаплазма в мазке в норме свидетельствует о допустимом содержании так называемой условно патогенной микрофлоры. При превышении показателей уреаплазмы у женщин в большинстве случаев бывает показан ряд дополнительных исследований с последующим проведением антибактериальной терапии.
Кроме того, избыточное содержание уреаплазмы у беременной женщины может стать причиной преждевременных родов, выкидыша и прерывания беременности на ранних сроках. По мнению специалистов, особенную опасность для здоровья представительниц прекрасного пола несут такие виды рассматриваемой инфекции, как уреаплазма парвум и уреплазма уреалутикум.
При этом стоит подчеркнуть, что в минимальных количествах уреаплазма присутствует в организме большинства представительниц женского пола.
Уреаплазма является болезнетворным организмом патогенного характера. Рассматриваемая бактерия относится к разряду дефективных, поскольку обладает ДНК, а также не имеет клеточной стенки и клеточной оболочки. Название микроорганизма обусловлено его повышенной способностью к уреолизу — процессу расщепления мочевины.
Большое количество уреаплазмы отрицательно влияет на состояние мочеполовой системы, способствует развитию ряда следующих заболеваний:
- кольпит;
- воспаление маточных придатков;
- цистит;
- эрозия шейки матки;
- воспалительные заболевания мочеполовой системы;
- эндометрит;
- цервицит;
- нарушение репродуктивной функции.
Уреаплазмоз представляет собой заболевание инфекционного характера, передающееся преимущественно половым путем. Его возбудителем принято считать микроорганизм — уреаплазму, который относят к разряду условно патогенной микрофлоры. Данная патология отличается широким распространением.
Согласно статистическим данным, с уреаплазмозом сталкивается около 60% представительниц прекрасного пола. Заражение происходит во время незащищенного полового акта. Поэтому в группу особого риска входят женщины, ведущие активную сексуальную жизнь и не имеющие постоянного партнера.
Кроме того, возможно внутриутробное инфицирование или же заражение во время прохождения плода по родовым путям больной матери. Существует теория о возможности передачи уреаплазмы бытовым путем.
Поэтому уреаплазмомз диагностируется только в случае проявления болезненной симптоматики и при повышенном содержании данных микроорганизмов, превышающих норму. Однако на сегодняшний день данная гипотеза не получила точного научного подтверждения.
В отличие от таких болезнетворных возбудителей, как генитальные микоплазмы или же хламидии, уреаплазма может достаточно долгое время никак себя не проявлять.
Ее патологическая деятельность в большинстве случаев бывает обусловлена снижением защитных функций и общей сопротивляемости организма, нарушениями в функционировании иммунной системы. К основным провоцирующим факторам принято относить следующие:
- длительное лечение антибиотиками;
- недавно перенесенные хирургические вмешательства;
- беременность;
- тяжелые заболевания воспалительного или же инфекционного характера;
- склонность к вирусным и респираторным заболеваниям;
- общее переохлаждение организма;
- дисбактериоз;
- изменение гормонального фона;
- перенесенные хирургические вмешательства в гинекологической сфере;
- выскабливание эпителия матки;
- установка внутриматочной спирали.
Признаки уреаплазмоза
Согласно статистическим данным, у 20% носителей такой инфекции болезненная симптоматика не наблюдается. Однако повышенное количество уреаплазмы в женском организме, являющееся отклонением от нормы, может проявляться следующими характерными признаками:
- появление прозрачных влагалищных выделений;
- частые позывы к мочеиспусканию, которые могут быть ложными;
- болезненность и неприятные ощущения во время полового акта;
- затрудненный процесс мочеиспускания;
- чувство жжения и дискомфорта в области половых органов;
- появление режущих болей в нижней части живота;
- ангина;
- гнойное обложение гортани;
- нарушение менструального цикла;
- маточные кровотечения;
- обильные и затяжные менструации;
- незначительное повышение температуры тела.
Стоит отметить, что повышенное количество уреаплазмы может стать причиной развития различных патологических процессов, поражающих матку и яичники, привести к воспалению и спайке маточных труб.
Особенно опасна данная инфекция для беременной женщины. Последствия могут быть самыми плачевными, вплоть до выкидыша.
Поэтому при обнаружении хотя бы нескольких вышеперечисленных симптомов, следует обратиться к врачу и сдать анализы на содержание уреаплазмы.
Исследования для определения уареаплазмы
Исследования на определение уареаплазмы назначаются специалистами в следующих случаях:
- наличие инфекционных заболеваний, передающихся половым путем;
- планирование беременности;
- бактериальный вагиноз в острой форме;
- перед проведением хирургического вмешательства на органах малого таза;
- проблемы с зачатием;
- невынашивание беременности (наличие двух и более выкидышей подряд);
- при воспалительных процессах во влагалище, уретре или же шайке матки, выявленных путем исследования мазка на флору.
Для выявления уареаплазмоза используются три основные методики: бактериологический анализ мазка, метод ПЦР-диагностики и серологический анализ. Рассмотрим их более детально. Посев на уреаплазму представляет собой так называемый культуральный метод лабораторного исследования.
Представленная диагностическая процедура позволяет выявить наличие уреаплазмы, определить ее количественные показатели, чувствительность болезнетворного организма к воздействию определенных антибиотиков. Мазок для проведения исследования берется из влагалища шейки матки или же уретры пациентки.
Забор материала может осуществляться в любой период менструального цикла. Однако специалисты утверждают, что для получения предельно точных результатов, оптимальным временем для сдачи мазка являются дни перед началом или же после завершения месячных.
После забора материала мазок на двое суток помещается в условия определенной питательной среды, благоприятной для выращивания уреаплазмы. Далее проводится непосредственное лабораторное исследование.
Уреаплазма в мазке в норме составляет десять в четвертой степени на миллилитр биологического исследовательского материала и ниже.При этом пациентка является носителем инфекции, но не нуждается в лечении.
Превышение данного показателя является отклонением от нормы, требующим назначения курса антибактериальной терапии.
ПЦР — диагностика позволяет в кратчайшие сроки (около 5 часов) определить наличие или отсутствие уреапалазмы в организме пациентки. Однако данное исследование не может предоставить информацию о количественных показателях болезнетворных бактерий.
Серологический метод представляет собой лабораторное исследование крови, проводимое в целях определения антител к определенным структурам, так называемым антигенам уреаплазмы.
Показаниями к проведению данной диагностической процедуры служат частые рецидивы заболевания, выкидыши, проблемы с зачатием и вынашиванием плода.
Наличие в крови пациентки определенных антител говорит о присутствии инфекции в организме или же о ранее перенесенном уреаплазмозе. Отрицательный результат серологического исследования свидетельствует об отсутствии инфицирования уреаплазмой.
Источник:
Ureaplasma species: характеристика, симптомы у женщин и мужчин, анализы, как лечить
Содержание:
Ureaplasma species (spp., уреаплазма специес) – микроорганизм, занимающий промежуточное положение между вирусами и бактериями. Это возбудитель бессимптомной инфекции мочеполовой системы.
Термин «species» объединяет паразитов ureaplasma parvum и ureaplasma urealyticum.
Они персистируют на слизистой оболочке половых органов и мочевыводящих путей человека, вызывая при неблагоприятных условиях уреаплазмоз.
Ureaplasma spp – нормальный обитатель организма человека, населяющий слизистые оболочки мочеполовых органов и вызывающий при снижении иммунитета воспаление урогенитального тракта.
Когда количество микроорганизмов в отделяемом половых органов и уретры превышает определенный порог, болезнь начинает проявляться клинически: у женщин появляются симптомы вульвовагинита, а у мужчин — уретрита или простатита.
После выявления микробов проводят типирование, в процессе которого определяют вид уреаплазм и их количество в организме.
Уреаплазмоз – бомба замедленного действия. Это инфекционное заболевание, передающееся преимущественно половым путем.
Уреаплазмоз может протекать бессимптомно или же проявляться выраженными клиническими признаками при каждом обострении. Это довольно неприятная патология, приводящая к расстройству половой функции и бесплодию.
Уреаплазма спп считается патогенным и вредным для организма микробом, передающимся половым путем.
Ureaplasma species
Ureaplasma spp — грамотрицательная специфическая коккобацилла из семейства микоплазм, представляющая собой переходную субстанцию от вируса к бактерии и не имеющая клеточной оболочки. Уреаплазма получила свое название благодаря способности гидролизировать мочевину.
Любимым местом обитания ureaplasma species является мочеполовая сфера. В более редких случаях микроб поселяется в легочной или почечной ткани.
Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum.
Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Ureaplasma species может довольно долго персистировать на слизистой оболочке половых органов и никак не проявляться. Часто носители инфекции узнают об этом совершенно случайно во время медосмотра. Люди спокойно живут с ureaplasma spp всю жизнь, не подозревая об их наличии.
Факторы, способствующие заражению ureaplasma species:
- Изменение микрофлоры кишечника,
- Снижение лейкоцитов в крови,
- Ухудшение состояния кожи,
- Иммунодефициты,
- Хронические заболевания мочеполовых органов,
- Злоупотребление местными антисептиками,
- Кислотно-щелочной дисбаланс во влагалище женщины,
- Бактериальный вагиноз,
- ИППП,
- Прием антибиотиков и гормонов,
- Травмы мочеполовых органов,
- Частые стрессы,
- Переохлаждения,
- Беременность, роды.
Уреаплазма спп опасна тем, что она проходит через микропоры и является резистентной к ряду противомикробных препаратов. Бактерия внедряется в геном половых клеток и нарушает их функции.
Эпидемиология
Источником и резервуаром инфекции являются больные женщины и стойкие носители уреаплазм. Мужчины считаются временными носителями инфекции, способными заражать женщин во время близости.
Инфицирование ureaplasma spp. происходит несколькими путями:
- Половым — при орально-генитальном, вагинальном и анальном контакте,
- Вертикальным — от больной матери плоду во время беременности и родов,
- Гематогенным — через инфицированную плаценту и сосуды пуповины,
- Трансплантационным — при пересадке органов,
- Гемотрансфузионным — при переливании крови,
- Контактно-бытовым — в крайне редких случаях.
Половой путь распространения инфекции встречается чаще всего. Заражение обычно происходит во время незащищенного полового акта. Поскольку уреаплазмы — микроорганизмы очень мелкого размера, они свободно могут проникнуть даже через поры презерватива. У лиц, имеющих сильный иммунитет, патология развивается крайне редко.
Уреаплазма спп чаще всего обнаруживается у женщин, имеющих несколько половых партнеров, готовящихся стать матерью, проходящих гормонотерапию, у социально неблагополучных лиц.
Симптоматика
У здоровых людей уреаплазма спп никак не проявляется. При малейших неполадках в организме снижается иммунная защита, и появляются клинические признаки уреаплазмоза.
У мужчин уреаплазмоз обычно протекает по типу уретрита, эпидидимита, цистита, пиелонефрита. Ureaplasma species гнездятся у женщин во влагалище и в полости матки.
Она вызывает вагинит, цервицит, эндометрит, неоплазию шейки матки, цервикальную недостаточность, уретральный синдром и недержание мочи.
Пред- и постменструальные периоды — наиболее подходящее время для появления клинических признаков болезни. Чем моложе женщина, тем более выражена симптоматика уреаплазмоза.
Клинические признаки заболеваний, обусловленных ureaplasma species:
- У женщин появляются необильные выделения из влагалища без цвета и запаха, иногда с примесью крови; боль внизу живота, усиливающаяся во время полового акта и сразу после его; зуд и жжение в промежности; чувство переполнения мочевого пузыря и прочие дизурические симптомы. У них снижается либидо, и длительно не наступает беременность. Слизистая оболочка шейки матки при осмотре гиперемирована и отечна.
- Мужчины жалуются на мутные выделения из уретры без запаха, возникающие по утрам; зуд и жжение в промежности; боль внизу живота; дискомфорт при мочеиспускании; болезненность при прикосновении к мошонке и головке члена; снижение либидо. У мужчины с уреаплазмой возникает эректильная дисфункция, изменяется консистенция спермы, ухудшается подвижность сперматозоидов, происходит их разрушение. Сперматогенные клетки деформируются, текучесть спермы ухудшается.
Это симптомы острой формы патологии. При отсутствии своевременной и адекватной терапии они постепенно стихают, заболевание переходит сначала в подострую, а затем в хроническую форму. У больных остается лишь легкое жжение и дискомфорт в уретре и половых органах.
Пациенты часто не замечают «легкие» симптомы и запускают инфекцию. Если болезнь не лечить, в органах малого таза могут появиться спайки, сужающие просвет маточных труб и закупоривающие семенной проток. Часто болезнь распространяется вверх по моче-половым путям.
Инфицированные беременные женщины часто не вынашивают ребенка, у них начинаются преждевременные роды и повышается риск развития послеродового эндометрита. Если произошло внутриутробное инфицирование плода, у новорожденного может развиться пневмония, гипотрофия, нейропатия.
Диагностика
Диагностика уреаплазменной инфекции у мужчин начинается с внешнего осмотра половых органов, пальпации мошонки, ректального обследования простаты. Затем у больного берут мазок из уретры, мочу и семенную жидкость и проводят микроскопическое исследование.
УЗИ простаты и мошонки позволяет подтвердить или опровергнуть предполагаемый диагноз. У женщин осматривают влагалище и шейку матки, пальпируют яичники, проводят полное гинекологическое обследование.
Микроскопия мазков из уретры, влагалища и шейки матки, а также УЗИ органов малого таза являются дополнительными диагностическими методами.
Лабораторная диагностика заболеваний, вызванных ureaplasma species:
- ПЦР — высокочувствительный, высокоточный и быстрый диагностический тест, позволяющий выявить фрагменты ДНК ureaplasma spp. Положительный результат ПЦР указывает на выявление следов инфекции в исследуемом образце в данный момент времени. Отрицательный результат указывает на то, что в биоматериале не обнаружена ДНК уреаплазмы. Если результат исследования положительный, то диагностику продолжают, поскольку ПЦР количественно не определяет возбудителя. В противном случае диагностику прекращают.
пример выявленных методом ПЦР Ureaplasma spp
- Бактериологическое исследование биоматериала направлено на выявление, идентификацию, определение общего количества возбудителя и его чувствительности к антибиотикам. Норма, не требующая дальнейшей диагностики и лечения — 10 в 4 степени КОЕ/мл. Посев отделяемого мочеполовых органов является довольно точным, но длительным методом исследования.
- ИФА позволяет выявить антитела к микробу и титр обнаруженных бактерий. IgМ появляются сразу после заражения и указывают на развитие острого воспаления. Если при этом отсутствуют IgA и IgG, значит, произошло первичное инфицирование ureaplasma species. В норме результат должен быть отрицательным. IgG появляются через месяц после первичного инфицирования, указывают на хронизацию процесса и исчезают после излечения.
- Реакция иммунофлюоресценции выявляет наличие антител к антигенам в венозной крови. ПИФ и ИФА являются недорогими и не очень точными методами исследованиями.
Лечение
- Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов — «Азитромицин», «Сумамед», фторхинолоны — «Супракс», «Цифран».
- Иммуномодуляторы применяют для повышения иммунной защиты — «Полиоксидоний», «Амиксин», «Ликопид», «Иммуномакс».
- Используют противопротозойные и противогрибковые препараты для профилактики кандидоза — «Метронидазол», «Флуконазол», «Итраконазол», «Нистатин».
- Ферментотерапия и витаминотерапия.
- Диетотерапия — исключение из рациона острой, соленой и любой другой раздражающей пищи.
- Для лечения беременных женщин внутривенно вводят иммуноглобулины и проводят озонотерапию.
Кус лечения длится в среднем два месяца.
Показателем излеченности является отрицательный результат ПЦР-диагностики, указывающий наполное уничтожение микробов в исследуемом образце. При более сильном поражении организма лечение могут продлить до полугода. Контрольный анализ на наличие уреаплазмы спп проводят через 2 недели и через месяц после окончания лечения.
Ureaplasma species — возбудитель урогенитальной инфекции, устойчивый к действию широкого спектра антибиотиков и не вызывающий стойкого иммунитета после лечения, с чем связаны частые рецидивы заболевания.
Профилактика
Профилактические мероприятия, предупреждающие развитие уреаплазмоза:
- Использование презервативов,
- Обработка половых органов после секса антисептиками,
- Гигиена половых органов,
- Периодическое обследование на ИППП,
- Регулярное посещение гинеколога и уролога,
- Лечение хронических заболеваний мочеполовой сферы,
- Ведение здорового образа жизни,
- Укрепление иммунитета.
Ureaplasma species присутствует в организме практически каждого человека и спокойно уживается с другими бактериями, не причиняя вреда. Но это не значит, что можно не обращать внимание на таких «сожителей». Малейшее превышение допустимого количества данных микробов часто приводит к развитию индивидуальной реакции со стороны организма и становится причиной различных заболеваний.
Уреаплазма специес вызывает патологию у обоих половых партнеров. Каждому из них следует посетить врача, пройти диагностическое обследование, по результатам которого будет назначена интенсивная терапия.
Видео: врач о уреаплазменной инфекции
Видео: мнение специалиста о уреаплазменной инфекции
Источник:
Понятие нормы уреаплазмы в анализах и их расшифровка
Уреаплазмы зачастую являются представителями нормальной микрофлоры органов мочеполовой системы, но, зависимо от количества этих микроорганизмов и иммунного статуса организма, они могут провоцировать урогенитальные заболевания. Наличие уреаплазм в анализах служит сигналом для более детальной диагностики и при необходимости назначения лечения.
Анализ на уреаплазмоз проводят, используя несколько методов, которые подбирает лечащий врач индивидуально для каждого пациента.
Метод бактериологического посева
Бактериологический посев является одним из наиболее точных анализов для выявления уреаплазм. Метод применяется для:
- установления причины воспалительных процессов, поражающих органы мочевой или половой системы;
- количественного определения уреаплазм в биоматериале;
- выбора наиболее эффективных антибиотиков для лечения;
- установления родовой принадлежности бактерий, вызвавших инфекцию (микоплазмы, гонококки, хламидии);
- обследования в профилактических целях.
Выращивание бактерий происходит в течение 2–3 суток, после чего определяют количество патогенных бактерий.
Применение бактериологического метода также необходимо для получения антибиотикограммы, которая позволяет точно установить чувствительность уреаплазм к разным антибиотикам и выбрать наиболее эффективный препарат для лечения. Постановка антибиотикограммы занимает около недели.
На основе титра уреаплазм и антибиотикограммы лечащий врач разрабатывает последующую стратегию лечения. На результат бак посева может повлиять недавний курс антибиотикотерапии.
Норма бак посева на уреаплазму – отсутствие роста на селективных питательных средах. При отсутствии инфекционного процесса, вызванного уреаплазмами, результат бактериологического посева будет отрицательным.
Положительный результат посева в совокупности с клиническими признаками воспалительных заболеваний, поражающих мочеполовую систему, и отсутствии других болезнетворных бактерий, в том числе и микоплазм, хламидий, гонококков, свидетельствует о том, что уреаплазменная инфекция стала причиной заболевания. Если при посеве выявили незначительное количество уреаплазм в материале, но симптомов заболеваний нет, то говорят о носительстве.
Недостатки метода
Принцип метода основан на том, что при росте в питательной среде бактерии расщепляют мочевину, изменяя рН среды. Кислотность среды проверяют с помощью индикатора, цвет которого изменяется с ее снижением.
Но разные уреаплазмы имеют разную способность к расщеплению мочевины, что значительно осложняет определение количества бактерий по степени изменения цвета индикатора.
Также способностью расщеплять мочевину обладают другие патогенные бактерии.
Подбор эффективного антибиотика с помощью бакпосева осложняется разной чувствительностью уреаплазм к влиянию препарата в условиях лаборатории (в пробирке) и в организме, что обусловлено с рядом факторов (кислотность среды, биодоступность, разным содержанием антибиотика в органах).
Полимеразная цепная реакция
Метод:
- используется для быстрого выявления в пробе генетического материала уреаплазм (проведение этого экспресс-метода занимает около 4-6 часов);
- является одним из наиболее чувствительных и точных методов диагностики уреаплазм, позволяющий установить даже незначительное количество патогенов в биоматериале;
- применяется для видового определения возбудителя (уреаплазма уреалитикум или уреаплазма парвум).
Исследование назначают при клинических признаках инфекционных болезней мочеполовой системы и подозрении на уреаплазмоз, бесплодии, осложненной беременности.
Положительные результаты ПЦР могут говорить о том, что возбудителями воспалительных заболеваний являются уреаплазмы, но для принятия окончательного решения о стратегии лечения рекомендуется проверить наличие в организме других патогенов, например, гонококков, хламидий, микоплазм, которые также могут служить причиной воспалений. При положительном результате следует проводить последующую диагностику, поскольку этот метод не позволяет установить количество и физиологическую активность уреаплазм.
Обнаружение генетического материала уреаплазма парвум и отсутствие клинических признаков воспалительных заболеваний органов выделительной или половой системы, как правило, расценивают как носительство.
Недостатки метода
Возможны ложноположительный или ложноотрицательный результаты. Первый случается вследствие загрязнения исследуемой пробы посторонней ДНК, а второй – когда пациент прошел курс антибиотикотерапии за месяц до сдачи анализа или вследствие взаимодействия реагентов, используемых для ПЦР, с компонентами биоматериала, например, с гепарином, гемоглобином.
Отсутствие генетического материала в пробе (например, в выделениях) может быть обусловлено локализацией воспалительного процесса в яичниках, предстательной железе и других внутренних отделах мочеполовой системы.
Поэтому результаты постановки полимеразной цепной реакции не используются при выборе тактики лечения. Наиболее часто этот метод применяют с целью контроля эффективности терапии или для микробиологического скрининга.
Серологическое исследование
Серологическая диагностика основывается на определении антител, выработанных организмом пациента к антигенным структурам на поверхности клеток уреаплазм или самих антигенов патогенных бактерий. Серологическое исследование применяют для установления причин заболеваний инфекционного характера после родов, выкидыша, бесплодия.
Для проведения такого исследования разработаны разные методологические подходы. Высокой чувствительностью и специфичностью характеризуется иммуноферментный анализ, позволяющий выявить инфекцию и, учитывая количество антител к уреаплазмам, проследить за течением инфекционного процесса. Материалом для анализа служит венозная кровь.
Недостатки метода
Зачастую прогрессирование инфекции сопровождается синтезом иммуноглобулинов в достаточном количестве. Кроме того, антитела после недавно перенесенного заболевания сохраняются в крови, что значительно осложняет дифференциацию нового заболевания от уже вылеченного.
Микроскопическое исследование
Микроскопию полученного биоматериала (в большинстве случаев выделения) проводят с использованием прямой или непрямой реакции иммунофлюорисцесии. Эти методы относительно дешевые и простые в исполнении, но обладают низкой чувствительностью, вследствие чего их нельзя применять при малом количестве возбудителей в материале.
Заключение
Каждый из перечисленных методов имеет свои преимущества и недостатки, но все они используются врачами для дифференциальной диагностики урогенитальных заболеваний. Достоверные результаты позволяет получить комбинация из нескольких методов.
Кроме методов диагностики и дифференциации возбудителей, при урогенитальных заболеваниях назначают общий анализ крови и мочи, проводят сбор анамнеза и обследование половых органов. Стратегию лечения разрабатывает лечащий врач на основе полученных результатов.
Важную роль в терапии таких заболеваний играет правильный выбор антибиотика, а также функциональное состояние иммунной системы. Как правило, терапия уреаплазменной инфекции включает антибиотики, противогрибковые препараты, иммуномодулирующие средства, витамины. После курса терапии необходимо повторно сдать анализы, чтобы проверить эффективность лечения.
Источник:
Анализ на уреаплазму у женщин и мужчин: как берут мазок на посев
Диагностика заболеваний мочеполовой системы у женщин и мужчин практически всегда включает бактериологический посев. В связи с этим, процедура приобрела немало мифов и легенд насчет проведения, результатов и правильности посева.
Что такое бакпосев
Бактериологический посев – это метод диагностики, позволяющий определить возбудителя инфекционных заболеваний. Кратко суть процедуры описывается следующими пунктами:
- Взятие мазка со слизистой оболочки половых органов;
- Помещение мазка в специальную капсулу;
- Перенос мазка на исследовательское стекло в питательной для бактерий среде;
- Затем ожидается определенное время, за которое бактерия может размножиться в питательной среде;
- Размножившиеся колонии исследуются микроскопически.
Мазок берется небольшим специальным приспособлением для удобной дальнейшей транспортировки пробы. Это приспособление напоминает длинную ватную палочку, которая и будет контактировать со слизистой оболочкой пациента.
Если во время анализа не было обнаружено ни одной бактерии, естественная микрофлора не нарушена, то результат бакпосева отрицателен.
Подготовка к анализу
Перед бактериологическим посевом у мужчин необходимо заранее подготовиться. Важно понимать, что от этого зависят результаты посева, а также назначенная схема лечения. Ошибочные назначения могут привести к серьезным нарушениям здоровья.
Перед проведением бак посева у мужчин необходимо выполнить следующие правила:
- Воздержаться от сексуальных контактов как минимум за сутки до взятия мазка;
- Исключить прием любых противомикробных препаратов как минимум за две недели до посева;
- Провести гигиенические процедуры перед анализом, используя только нейтральное мыло (можно детское, без ароматизаторов).
Если пациент принимает противовирусные препараты или антимикотики, об этом обязательно необходимо сообщить врачу, который будет анализировать результаты посева.
Особенности процедуры
У мужчин бак посев имеет свои особенности. Так как взять мазок из влагалища у женщин несколько проще, чем из уретры полового члена, биологическим материалом может выступать:
- Моча;
- Мокрота;
- Слюна;
- Секрет простаты;
- Эякулят;
- Выделения из уретры.
Такой вид исследования назначается для правильного подбора схемы лечения препаратами. Суть заключается в том, что бактериологический посев позволяет определить резистентность бактерий к определенным видам антибиотиков. Это позволяет избежать безрезультатного лечения и подобрать наиболее эффективные методики.
Иногда мазок необходимо брать именно из уретры, тогда подбирается достаточно тонкий инструмент с ватным окончанием, а сам инструмент помещается в уретру не более чем на сантиметр. Болевые ощущения пропадают спустя несколько часов после проведения процедуры.
Забор мазка из уретры у мужчины
Лабораторные исследования
Когда взят мазок, биологический материал помещают на специальное стекло. Затем добавляются химические реагенты, способные создать максимально благоприятную для размножения бактерий среду. Затем пробу помещают в термостат на несколько дней.
В термостате поддерживается необходимая влажность и температурный режим, а лаборанты постоянно контролируют процесс размножения бактерий, фиксируя изменения в жизнедеятельности взращенной колонии.
По истечении времени, достаточного для размножения бактерий, проводится оценка физических качеств микроорганизмов:
- Форма;
- Плотность;
- Размер;
- Цвет;
- Скорость размножения;
- Интенсивность роста отдельного микроорганизма.
Наиболее важным этапом посева является определение максимальной чувствительности бактерии к действующим противогрибковым и антибиотическим веществам. Также исследуется перечень препаратов, к которым у бактерии имеется выраженная резистентность. Результаты исследования становятся доступны спустя две недели.
Бакпосев мочи
При исследовании мочи необходимо соблюдение следующих правил для максимальной точности результата:
- Проведение забора мочи выполняют строго в стерильных условиях;
- Моча должна быть собрана в медицинском учреждении с использованием специальной, стерильной посуды;
- Перед забором мочи мужчина проводит гигиенические процедуры;
- Материал необходимо сдавать утром, так как за ночь в моче скапливаются микроорганизмы, среди которых могут присутствовать и искомые патогенные.
Биологический материал хранят не более двух часов при комнатной температуре и не более суток в холодильнике. В других случаях моча больше не будет пригодной для анализа как материал.
За неделю до забора мочи необходимо прекратить прием антибактериальных препаратов, так как точность результата будет определена с большой погрешностью. Результаты должен исследовать уролог или венеролог, направляющий на бакпосев. Процедура назначается для определения возбудителя при заболеваниях:
- Цистит;
- Пиелонефрит;
- Уретрит;
- Баланопостит.
Посев на уреаплазму
Такая процедура достаточно часто назначается мужчинам. Причинами назначения бакпосева на уреаплазму могут стать:
- Воспаления уретры в острой или хронической форме;
- Баланопостит;
- Частая смена половых партнеров без надлежащей контрацепции;
- Планирование детей;
- Уреаплазмоз у постоянной партнерши.
Биоматериалом выступает соскоб, который берут из уретры. Его забор производят как минимум через четыре часа после последнего мочеиспускания, а за сутки необходимо отказаться от половых контактов.
Отличительной особенностью уреаплазмы является ее вживление в слизистую оболочку, что и требует проведения бакпосева с помощью соскоба. В нормальном состоянии эти микроорганизмы не вызывают патологических изменений.
При сочетании таких факторов, как снижение иммунитета, частая смена партнеров, длительное лечение антибиотиками, уреаплазма может начать активное размножение и стать причиной воспалительных заболеваний мочеполовой системы вплоть до воспаления предстательной железы.
Источник:
Как правильно женщине сдать анализ на уреаплазму?
Мазок на уреаплазму у женщины, подготовка к которому требует соблюдения определенных правил, — важный момент гинекологического обследования.
Каждая представительница прекрасного пола обязана заботиться о своем репродуктивном здоровье и 2 раза в год посещать гинеколога. Уреаплазмоз — опасное заболевание, которое передается половым путем.
Его необходимо как можно раньше выявить и пройти соответствующее лечение. Чтобы получить достоверный результат, к сдаче анализа нужно правильно подготовиться.
Определение исследования
Для исследования взятого материала применяют различные методы лабораторной диагностики, которые позволяют выявить возбудителя инфекции:
- микроскопия бактериологического мазка;
- метод ПЦР;
- культуральный посев.
Сколько делается анализ на уреаплазмоз? Период, который необходим для получения результатов, зависит от методики исследования. Самый быстрый способ — микроскопия мазка. Однако его результаты являются предварительными и не используются для постановки окончательного диагноза. Выбор метода определения в мазке уреаплазмы осуществляется врачом в зависимости от клинической ситуации.
Бактериологический мазок
Мазок на уреаплазмоз сдают при наличии воспалительного процесса на слизистой влагалища или уретры. Как берут мазок? Для этого гинеколог сначала вводит во влагалище расширительное зеркало.
Сама манипуляция не болезненна, но причиняет женщине незначительный дискомфорт. Во время процедуры дыхание у пациентки должно быть спокойным и глубоким, нельзя напрягать мышцы влагалища.
Это поможет уменьшить неприятные ощущения.
Откуда берут материал для анализа? С помощью стерильного зонда осуществляют мазок из 3 мест: со слизистой цервикального канала шейки матки, влагалища и мочеиспускательного канала. Взятый таким способом материал врач наносит на предметное стекло. Мазок окрашивают специальной краской и рассматривают его под микроскопом. Каждый вид бактерий получает собственный оттенок.
В бактериологическом мазке у здоровой пациентки определяются не только полезные микроорганизмы, такие как лактобациллы, но и небольшое количество стрептококков, стафилококков, грибов. Подобные показатели принято считать нормой. О наличии инфекционного заболевания свидетельствует изменение состава микрофлоры влагалища и наличие воспалительных процессов половой сферы.
Подготовка к бактериологическому мазку
Сдать анализ на уреаплазму можно в первые сутки после окончания менструального кровотечения или за пару дней до его начала. Во время подготовки к исследованию нужно соблюдать такие рекомендации:
- в течение 2 суток до сдачи мазка необходимо воздержаться от полового акта;
- запрещается накануне обследования спринцеваться антисептиками и применять местные контрацептивные препараты;
- за 7–10 дней до исследования прекращают лечение вагинальными препаратами и антибиотиками;
- накануне сдачи анализа интимная гигиена проводится вечером теплой водой без мыла;
- нужно воздержаться от мочеиспускания в течение 2–3 часов до сдачи материала для исследования.
Исследование мазка занимает 30–60 минут. Во время проведения такого анализа выявляются чужеродные бактерии, но определить их природу невозможно. Возбудители уреаплазмы не видны под микроскопом.
Изменение состава флоры влагалища свидетельствует о наличии инфекции, передающейся половым путем.
В таком ситуации лечащий врач должен назначить дополнительные исследования, чтобы подтвердить подозрения.
Метод ПЦР для выявления уреаплазмоза
Методика полимеразно-цепной реакции является одной из самых информативных и достоверных в плане выявления уреаплазмы в организме. Она позволяет во время исследования биоматериала обнаружить микроорганизмы даже в единичном числе. Современный метод лабораторной диагностики ПЦР основывается на определении и идентификации ДНК возбудителя.
Как сдавать анализ для определения инфекции посредством полимеразно-цепной реакции? Материал для исследования методом ПЦР берется из маточного канала. Результат исследования можно получить уже через 5 часов. Во время проведения анализа можно выявить наличие скрытых форм уреаплазмы.
Подготовка к исследованию методом ПЦР
Берут анализ на уреаплазму у женщин в середине менструального цикла, а не перед началом месячных или после их окончания, как при бактериологическом мазке. Чтобы получить достоверный результат исследования методом ПЦР, необходимо придерживаться простых правил:
- перед сдачей анализа запрещается проводить лечение антибиотиками;
- за 2 дня до исследования прекращают использование местных лекарств и контрацептивных препаратов;
- подмываются вечером накануне исследования без применения мыла, а утром перед сдачей анализа проводить интимную гигиену и спринцевание растворами антисептиков запрещается;
- за 2 дня до исследования полностью исключают половую жизнь;
- запрещается мочиться на протяжении 3 часов перед сдачей анализа;
- не рекомендуется делать мазок непосредственно после забора кольпоскопических проб для определения новообразований шейки матки.
Источник:
Анализ на уреаплазму: цели, ПЦР, бактериальный мазок
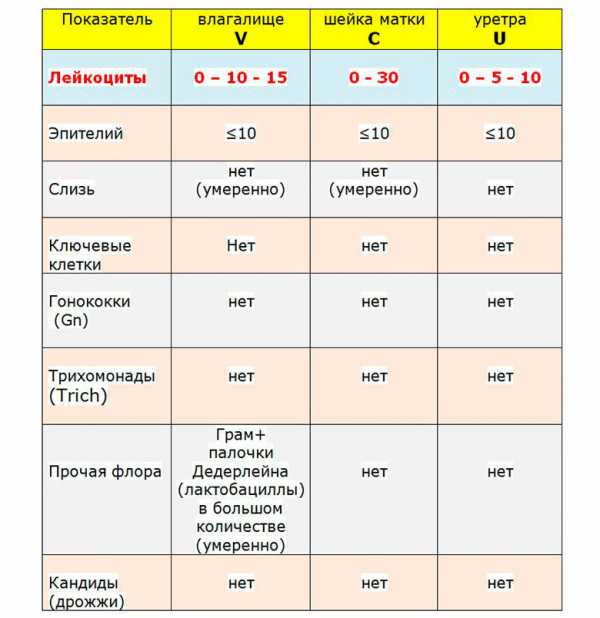
При подозрении на уреаплазму сдают анализ: ПЦР или мазок. Анализ на уреаплазму обычно производится, когда есть признаки воспалительных процессов в органах мочеполовой системы.
Как правило, помимо анализа на уреаплазму, проводятся и другие анализы (например, на гонорею), так как само по себе наличие уреаплазмы еще не говорит о том, что воспалительные процессы вызваны именно ей.
И только в том случае, если не будут найдены никакие другие паразиты, можно говорить об уреаплазмозе.
Таким образом, анализ на уреалпазму проводится в целях:
- выявления и вычленения истинной причины воспалительных процессов в органах мочеполовой системы (в урерте, влагалище у женщин; простате у мужчин и других);
- оценки назначенного лечения от уреаплазмы – при повторной его сдаче;
- для профилактических целей – при выявлении уреаплазмы и отсутствии симптомов ее проявления.
Также рекомендуем проводить анализ при:
- половых контактах без использования средств контрацепции – презерватива, в случае, если есть подозрения, что половой партнер является носителем заболевания;
- большое количество половых партнеров и их частая смена.
Какие анализы на уреаплазму сдаются?
Анализ производится посредством бактериальных посевов (бак. посев). Стоит отметить, что анализы на уреаплазм с помощью посева не дают возможности выявить вид уреаплазмы (уреалитикум или парвум), а следовательно и назначить более гибко лечение от нее. Посев производится в срок не более 4-6 дней с момента обращения.
Однако часто носители уреаплазмы имеют далеко не один болезненный микроорганизм, поэтому в целях выявления причин проводится комплексный анализ – ПЦР, с обследованием как минимум на хламидию и микоплазмы вообще. Существует ПЦР количественный и качественный, если есть возможность – лучше провести оба вида исследований.
Мы рекомендуем совмещать посев и ПЦР сразу для того, чтобы точно установить диагноз и не рисковать с назначением в действительности ненужных антибиотиков.
Анализ имеет огромное значение при планировании и течении беременности при уреаплазмозе, так как есть данные о том, что заболевание может сказаться на осложнениях при родах и передаче заболевания ребенку. Именно поэтому анализы сдаются обоими супругами при целенаправленном планировании беременности, а также при бесплодии.
Также анализы сдаются и для выявления причин внематочной беременности и выкидыше в случае ее неудачного протекания.
Выявление уреаплазмы уреалитикум или парвум при правильности анализа и при отсутствии воспалительных процессов говорит о том, что пациент является пассивным носителем микроорганизма, который себя еще не проявил.
О том, сколько стоит анализ на уреаплазму, лучше узнавать в конкретной клинике. Стоимость анализов (ПЦР и мазка) может существенно отличаться в разных регионах.
Источник:
Уреаплазма уреалитикум: норма в анализе ПЦР и ДНК
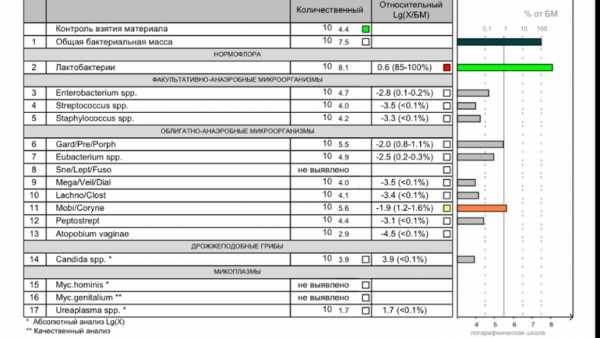
Ureaplasma urealyticum возбудитель болезни, которая преимущественно передается во время полового контакта, и носит название уреаплазмоз. Уреаплазма уреалитикум считается транзиторной микрофлорой, то есть не характерной для здоровых женщин и мужчин.
Можно сказать, что Ureaplasma urealyticum является внутриклеточным паразитов, который относится к семейству микоплазм. На сегодняшний момент эти паразиты считаются самыми мелкими, и у них нет клеточной стенки.
Ureaplasma насчитывает в себе несколько видов патогенных паразитов. Однако спровоцировать воспалительные процессы в организме мужчин и женщин могут только два вида: urealyticum и parvum. Эти паразиты локализуются в мочеполовой сфере, и очень редко встречаются в легких и почках.
В подавляющем большинстве случаев, такие патологии (urealyticum и parvum) чаще всего диагностируются именно у женщин, потому что у мужчин острая симптоматика воспалительных процессов отсутствует.
В организме пациента могут обнаружить только одного возбудителя или сразу два, что позволяет сделать вывод о наличии уреаплазмы spp – группа патогенных паразитов, но для определения конкретного вида, требуется провести дополнительную диагностику.
Необходимо рассмотреть, чем отличается уреаплазма уреалитикум от парвум (parvum)? А также выяснить, какие анализы рекомендуются для определения паразитов, и что означают их результаты?
Ureaplasma urealyticum и парвум (parvum)
Уреаплазма парвум в отличие от urealyticum, обладает более выраженными патогенными эффектами. И лечить parvum необходимо намного дольше, причем лечение является сложным, включает в себя много препаратов и лекарств, да и риск осложнения высокий.
Стоит отметить, что паразит уреаплазмы spp в настоящий момент получил широкое распространение, однако чаще всего диагностируется у сексуально активных мужчин и женщин репродуктивного возраста.
Уреаплазма уреалитикум так называется, потому что она может расщеплять мочевину. И этим она отличается от других паразитов того же рода. Она является возбудителем половой инфекции, характеризующейся воспалительными процессами, серьезными осложнениями и передачей паразита во время полового соития.
Ureaplasma в ряде ситуаций может быть в виде носительства, то есть симптомы патологии не проявляются. Однако под влиянием определенных факторов, паразит может активизироваться, вследствие чего и развиваются воспалительные процессы.
Выделяют следующие факторы, которые могут привести к активизации парвум или уреалитикум:
- Заболевания половых органов.
- Ослабление иммунитета.
- Инфекционные патологии.
- Воспаление предстательной железы у мужчин.
- Дисбиоз влагалища у женщин.
Парвум (parvum) и уреаплазма уреалитикум в процессе активизации могут образовывать колонии паразитов, которые начинают расти при температурном режиме 37 градусов.
Опираясь на общепринятые международные нормы можно сказать, что ureaplasma является условной патогенной микрофлорой, и проявляется исключительно под негативным воздействием определенных обстоятельств.
Симптомы заболевания у мужчин и женщин
Многие пациенты интересуются, а когда появляются первые симптомы уреаплазмы spp? К сожалению, точно ответить на этот вопрос не всегда удается.
В ряде ситуаций первые симптомы инфицирования могут проявиться в течение первых недель, а иногда продолжительный период времени негативной симптоматики и вовсе не наблюдается.
Такое обстоятельство опирается на особенность инкубационного периода парвум (parvum)и уреалитикум, и он может зависеть от уровня иммунной системы женщин, количества паразитов, которые попали в организм, индивидуальных особенностей организма и прочего.
Несмотря на то, что симптомы никаким образом не позволяют заподозрить наличие патологии, человек все равно выступает носителем инфекции, и может ее передавать всем своим половым партнерам.
У женщин наблюдаются следующие симптомы:
- Специфические выделения из влагалища.
- Болезненные ощущения в процессе мочеиспускания.
- Болевой синдром внизу живота.
- Ухудшение самочувствия, может повышаться температурный режим тела.
У представителей сильного пола наблюдаются прозрачные выделения из уретры, во время процесса мочеиспускания выявляется сильный зуд и жжение в мочеиспускательном канале, дискомфортные ощущения в области паха, повышение температуры тела, частые посещения туалета.
В подавляющем большинстве случаев уреаплазма парвум у мужчин протекает в латентной форме, вследствие чего когда ее уже обнаружили, она находится в хронической форме.
Лечение в этом случае рекомендуется после сдачи всех анализов, и, опираясь на результаты которых, доктор рекомендует соответствующее лечение.
Однозначно, все перечисленные симптомы – это не значит, что можно сразу диагностировать уреаплазму парвум или уреалитикум.
Диагностика: анализы и их расшифровка
Существует несколько видов диагностических мероприятий, которые позволяют обнаружить уреаплазму spp и получить достоверные результаты. К ним относят ПЦР-диагностику, серологическое исследование, микроскопические методы и прочее.
ПЦР или полимеразная цепная реакция позволяет обнаружить уреаплазму парвум или уреалитикум, которые вызываются инфекционными паразитами. Преимуществом ПЦР-анализа выступает то, что он позволяет обнаружить ДНК паразитов в 99% случаев из 100%.
Для проведения исследования методом ПЦР необходимо взять соскоб со слизистой мочеиспускательного канала, половых органов либо другой биологический материал. Далее, соскоб отправляется в лабораторию, где изучается посредством метода ПЦР.
Результаты анализов посредством ПЦР покажут не только наличие уреаплазмы parvum у мужчин и женщин, но и помогут установить их количественное соотношение.
Многие пациенты интересуются, какая норма у анализа ПЦР, а в каких случаях количественное соотношение показателей в анализе свидетельствуют о наличии уреаплазмы spp? Расшифровка анализов методом ПЦР:
- Норма уреаплазмы spp подразумевает количественное соотношение показателей, которые не превышают 10 в 4 степени. Если пациенту такие показатели ничего не говорят, то можно сказать, что это нормальное значение, ДНК паразитов обнаружены, но лечение не требуется.
- Расшифровка анализов может показать и положительные результаты, в этом случае обнаруживаются ДНК паразитов в завышенной концентрации. Как правило, количественное соотношение превышает нормальные показатели в несколько раз.
- Если значение превышает 10*4 степени, то рекомендуется лечение условно-патогенного паразита.
- Выделяют и такой исход анализа, когда титры показывают отрицательный результат, и это значит, что в организме нет патогенной микрофлоры.
Стоит отметить, что если результаты в пределах нормы, то рекомендуется сдать повторно анализы через несколько месяцев, чтобы подтвердить или опровергнуть наличие уреаплазмы spp.
В ряде ситуаций дополнительно проводятся и такие диагностики:
- Иммуноферментный анализ используется намного реже, потому что он не всегда позволяет точно диагностировать ДНК паразита, результаты часто бывают ложноотрицательными.
- Культуральный посев позволяет определить в мазке не только ДНК паразитов, но и их количественное соотношение.
Норма при культуральном посеве – это отсутствие паразитов в мазке вовсе, если титры меньше чем 10 в 4 степени, то диагностируется носительство уреаплазмы spp, лечить пациента не требуется.
В случае, когда результаты анализов превышают количественное соотношение 10 в 4 степени, требуется лечение, так как велика вероятность различных осложнений, вызванных воспалительными процессами.
Культуральный посев и метод ПЦР позволяют определить не только количество паразитов уреаплазмы в организме, но и установить их биовары. То есть, биовары – это систематическая категория, разновидность штаммов инфекции, обладающая определенными признаками, позволяющими отличить данный вид паразитов от других видов такого же рода.
Многие пациенты пытаются расшифровать свои анализы в домашних условиях, поэтому им в помощь следующая информация:
- Определение «спп» значит два вида уреаплазмы.
- Определение «колич» — означает количество паразитов.
- Если анализ имеет сокращенное слово «кач», то это качественные показатели.
Таким образом, все эти результаты, как «кач» и «колич»показатели позволяют назначить эффективное лечение, чтобы уничтожить уреаплазму parvum. Это обязательно, так как влияние уреаплазмы на организм крайне негативно.
Как лечить заболевание?
Когда у пациента во врачебной выписке стоит уреаплазмоз spp, то ничего делать не нужно, потому что требуется дополнительная диагностика, позволяющая определить вид: parvum это, либо уреалитикум. После того как будет установлен вид паразита, рекомендуется лечение.
Тем не менее, некоторые врачи полагают, что лечить уреаплазму не стоит, другие говорят, что если ничего не делать, то возникают осложнения, вплоть до бесплодия.
Однако врачи сходятся во мнении, что уреаплазму лечить необходимо в тех случаях, когда она провоцирует воспалительные процессы в организме пациента.
Лечить уреаплазму необходимо антибиотиками. Чаще всего рекомендуется препараты категории макролиды либо сульфаниламиды. Без антибактериального лечения добиться требуемого терапевтического эффекта не получится.
В дополнение к антибактериальной терапии назначаются следующие средства:
- Лекарства с иммуномодулирующим эффектом. Как уже говорилось, ослабление иммунной системы человека – это один из факторов риска, которые может привести к активизации паразитов в организме. Поэтому для успешной терапии рекомендуются иммуномодулирующие препараты.
- Поддерживающие лекарства. Необходимы для того, что справиться с негативными симптомами патологии, устраняют последствия антибактериального лечения.
В любом случае, если уреаплазма превышает 10*4 степени, то необходимо ее лечить. Так как воспалительные процессы могут нанести серьезный урон организму, и привести к тяжелым осложнениям в будущем.
Разумеется, назначает терапию исключительно лечащий доктор, задача же пациента – строго придерживаться рекомендаций, принимать таблетки по схеме, соблюдая кратность и длительность приема, и только в этой ситуации можно надеяться на благоприятный исход.
Источник:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе