Ультразвуковое исследование органов
Всё про ультразвуковое исследование: увидеть невидимое
В наше время, пожалуй, не встретить человека, который ничего не слышал об ультразвуке. Но к сожалению, не каждый представляет, что это такое. Ультразвуковое исследование – это современный метод медицинской диагностики, позволяющий обнаружить множество заболеваний и оценить строение и функцию большинства органов и систем организма без вредного воздействия на пациента.
Для УЗИ не используют иглы и скальпель, при ультразвуковом исследовании нет лучевой (рентгеновской) нагрузки на человека. В основе метода лежит звук высоких частот, не воспринимаемых человеческим ухом. Всё это делает УЗИ доступным, безвредным и информативным методом, незаменимым в сегодняшней медицине.
Что такое УЗИ?
Ультрасонография или УЗИ – это вид медицинской диагностики, в основе которого лежит отражение звуковых волн. Датчик аппарата является одновременно прибором, испускающим и поглощающим ультразвуковые волны. Такая волна высокой частоты проникает сквозь большинство органов и тканей человеческого организма, при этом влияя на них не больше, чем обычный звук из внешней среды.
Плотная ткань, на которую попадает ультразвуковая волна, поглощает большую часть волн. Если же ткань содержит в составе много жидкости или даже воздуха, то датчик улавливает отраженные волны. Это позволяет видеть на экране прибора черно-белую картинку. На ней плотные ткани (кость, хрящ) светлые, а наиболее темными выглядят водные среды и газы (амниотическая жидкость в полости матки, содержимое желудка). Опытному специалисту такое изображение может многое сказать о строении и функции исследуемого органа.
Показания к проведению
Состояний, при которых врач может назначить пациенту УЗИ, множество. Практически все органы и системы могут исследоваться этим методом. Такой метод незаменим для диагностики заболеваний паренхиматозных органов (почки, печень, селезенка). Применение допплерографии позволило исследовать на аппарате УЗИ многие артерии и вены (например, сосуды головы и шеи, вены нижних конечностей и т.д.).
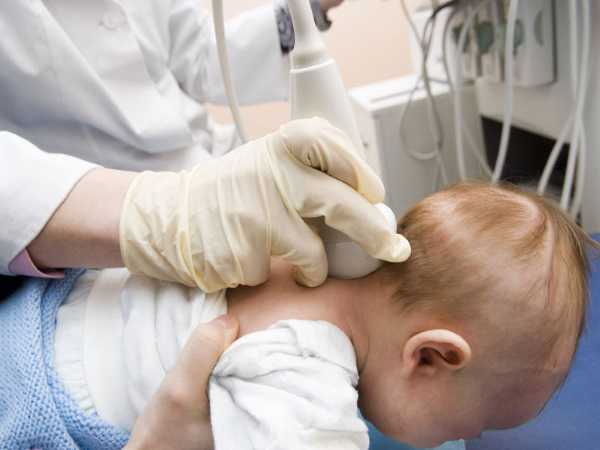
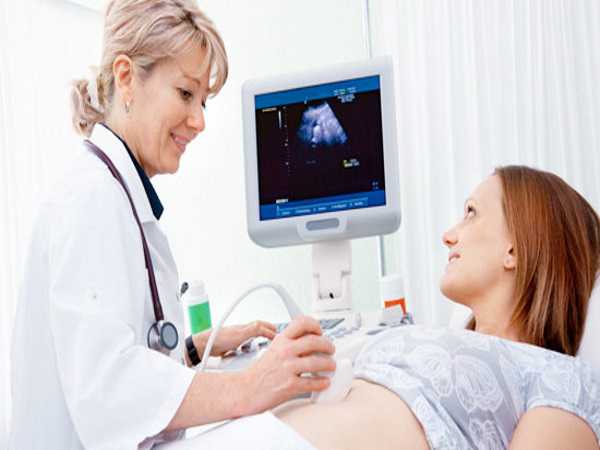
Обследование малыша с помощью сонографии
Сонография головного мозга наиболее часто выполняется при травмах и, при необходимости, может быть дополнено КТ и МРТ. Пожалуй, единственная система, для которой ультразвук почти не применяется – костная. Но для диагностики дисплазии тазобедренных суставов у детей всегда применяют УЗИ.
Следует сказать, что ультрасонография открыла множество возможностей диагностики у детей и беременных женщин. В прежние времена проведение рентгенографии для таких пациентов было возможно только по строгим медицинским показаниям, так как оно связано с лучевой нагрузкой, опасной для плода и растущего организма. Сегодня, благодаря УЗИ, всем беременным и детям проводят скрининги, направленные на раннее выявление и предотвращение врожденных пороков.
Какие болезни можно выявить при помощи ультразвука?
Вот лишь некоторые состояния, при которых врач предложит пациенту пройти УЗИ.
- гипертоническая болезнь или боли в сердце – УЗИ и УЗДГ сердца;
- головная боль неясного генеза (происхождения), головокружения и обмороки – УЗДГ сосудов головы и шеи;
- боли в пояснице, связанные с нарушением мочеиспускания; изменение цвета мочи и появление в ней примесей – диагностика почек;
- боли в животе не связанные с приемом пищи; пожелтение кожи и слизистых – УЗИ органов брюшной полости;
- потливость и возбудимость или, напротив, сонливость и увеличение массы тела – показана ультразвуковая диагностика щитовидной и паращитовидных желез;
- боли в нижней части живота, появление выделений из половых путей, отсутствие менструаций или изменение их характера – сонография органов малого таза;
- уплотнение в молочных железах, болезненность и выделения из сосков – показание к проверке молочных желез;
- во время беременности показаниями будут скрининги первого, второго и третьего триместра, дополнительные ультразвуковые исследования по назначению врача.
Противопоказания к проведению УЗИ
Противопоказания к данному исследованию отсутствуют. Хочется добавить, что злоупотреблять частыми УЗИ не следует, процедура должна выполняться исключительно по медицинским показаниям согласно назначению врача. Хотя на сегодняшний день нет никаких данных о вреде УЗИ даже на ранних сроках беременности, для новорожденных или ослабленных больных.
Виды процедур
Разновидностей УЗИ немного, и все они основываются на едином принципе отражения и поглощения ультразвуковых волн. Наиболее часто применяют классическое УЗИ. Распространенным методом исследования является и ультразвуковая доплерография (УЗДГ). Особенностью метода является применение эффекта Доплера, с помощью которого специалист оценивает направление, скорость и характер движения крови в сосудах. Этот метод используется для оценки кровотока в органах и тканях.
Области применения такого исследования – сосуды головного мозга, шеи, сердца, почек, верхних и нижних конечностей. Часто доплерографию используют и при УЗИ во время беременности для оценки фетоплацентарного кровотока и выявления гипоксии.
При помощи УЗДГ врач сонолог может выявить наличие тромбоза, стеноза или аневризмы сосуда, атеросклеротических бляшек и нарушение характера кровотока (обратный заброс крови в области клапанов, турбулентность).
Отдельным видом исследования по виду, но не по сути, является трансвагинальное и трансректальное УЗИ. Принцип исследования абсолютно тот же, но ультразвуковой датчик вводят внутрь влагалища или прямой кишки пациента. Как правило, такая процедура не доставляет слишком больших неудобств, но спектр диагностируемых патологий при этом очень широк. От миомы матки и внематочной беременности до рака простаты и анальных свищей – возможности диагностики этим методом достаточны, чтобы не пренебрегать им.
Современные технологии и внедрение лапароскопических методик позволило врачам разных специальностей соединить свои знания воедино. Так появились методики ультразвуковой лапароскопии, гистероскопии и т.д. Такие исследования проводятся только в многопрофильных стационарах, пациент находится в операционной, его вводят в общий наркоз. Понятно, что такие методы исследования применяются лишь по строгим медицинским показаниям в случае, если прочие способы диагностики не дали результата. Нередко сразу после подтверждения диагноза проводится операция под контролем УЗИ.
Какие виды ультразвукового исследования применяют при беременности?
Во время беременности клиники часто предлагают будущей матери пройти новейшую разновидность ультразвукового исследования: 3D или 4D УЗИ. Для многих пациенток эти технологии непонятны и кажутся чем-то чуть ли не космическим.
Диагностическая ценность современных технологий, согласно рекламным брошюрам, высочайшая. Между тем, отличие от стандартной процедуры УЗИ при таких исследованиях не слишком существенное. Информативным с медицинской точки зрения 3Д УЗИ будет лишь в случае подозрений на редкие заболевания плода (такие как уродства челюстно-лицевой системы или пороки внутренних органов).
Но в большинстве случаев 3Д технология – это лишь прихоть неопытных родителей, которые хотят лучше «рассмотреть» личико и половые органы малыша. Чисто технически 3Д-технология означает трехмерную реконструкцию полученного изображения. 4Д включает в себя запись видео. Опытный специалист способен диагностировать большинство патологий с помощью стандартного ультразвукового сканирования.
Что происходит во время процедуры?
Во время любой процедуры УЗИ дискомфорт для пациента минимален. Врач проводит расспрос жалоб и анамнеза, больной укладывается на кушетку. После этого сонолог наносит на исследуемую поверхность особый звукопроводящий гель, облегчающий скольжение датчика и передачу сигнала.
Исследование органов занимает обычно не более 45 минут. В отдельных случаях, в зависимости от состояния больного, его просят прогуляться, задержать дыхание и т.п. После этого процедуру повторяют – такой метод носит название функциональной пробы.
Каковы результаты УЗИ и что показывает метод?
Поскольку задачи исследования очень разные, результаты осмотра при помощи ультразвука тоже отличаются в каждом случае. Но есть ряд принципиальных позиций, которые оцениваются всегда:
- форма и размер исследуемого органа;
- состояние тканей, их соответствие норме;
- наличие уплотнений или, напротив, полостей;
- количество и проходимость протоков, камер, клапанов и т.д.;
- в каждом органе есть ряд соотношений, по которым специалист делает вывод о нормальном функционировании и возможных отклонениях от нормы;
- степень патологического процесса, стадию и вероятный прогноз;
- направление, скорость и характер кровотока в режиме допплеровского сканирования и другое.
Во время беременности можно оценить срок гестации, жизнеспособность плода, выявить врожденные пороки развития, установить пол ребенка, установить предполагаемую дату родов и прогнозировать их течение и т.д.
Ультразвуковые признаки и артефакты
Все ткани, органы и структуры, отображаемые на УЗ-снимке различают по степени эхогенности. Наиболее плотные структуры, не пропускающие звук – анэхогенные, жидкости и воздушные ткани – гиперэхогенные. Средние по плотности органы называют изо- и гипоэхогенными.
Степени эхогенности
Патологические включения могут быть полыми, или кистозными. Если патологический очаг твердый, его называют солидным. В зависимости от количества патологических очагов выделяют диффузное и узловое поражение, отображаемое во время УЗИ.
Артефактами врачи называют детали изображения на экране аппарата УЗИ, которые не являются диагностически ценными. Причины их появления заключаются в самом методе ультразвуковой диагностики: звук не всегда отражается и поглощается правильно. Иногда артефакты затрудняют диагностику или приводят к ошибочным диагнозам. Но, как правило, опытный специалист разбирается в типичных случаях появления артефактов и исключает неточности.
Пример артефакта — реверберация. Такой эффект говорит о наличии воздуха в тканях пациента.
Заключение
На сегодняшний день УЗИ – это не имеющий аналогов абсолютно безвредный, доступный и информативный метод медицинской диагностики. Ультразвук применяется для обнаружения заболеваний практически во всех отраслях медицины. Соединение УЗИ и современных технологий значительно расширило возможности диагностики, благодаря современным аппаратам УЗИ, метод является практически безошибочным.
Галерея
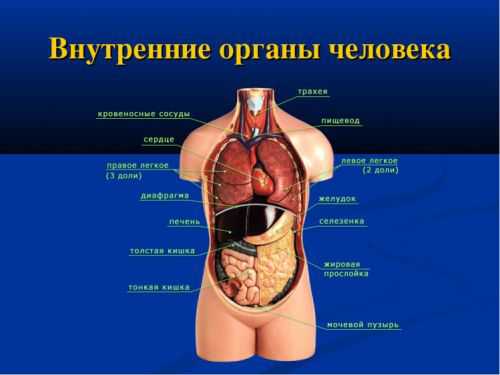
УЗИ внутренних органов
Диагностический метод УЗИ базируется на применении ультразвуковых волн, которые проникая в тело, отражаются обратным эхо-сигналом. Компьютерная программа преобразует ответный импульс, и выводит данные на монитор. Для врачей ультразвук является незаменимым помощником при постановке диагноза. УЗИ внутренних органов позволяет наглядно увидеть большинство патологий, и выбрать единственно правильную тактику лечения.
Прерогативные аспекты диагностики
Востребованность ультразвуковой диагностики обусловлена несколькими факторами:
- Безопасность. В отличие от рентгеновских лучей ультразвук абсолютно безвреден.
- Отсутствие противопоказаний. На УЗИ можно обследовать беременную женщину и новорожденного ребенка.
- Безболезненность. Обследование производится неинвазивно (без проникновения в тело).
- Доступность. Необходимой аппаратурой оснащено почти 100% лечебных учреждений.
- Информативность. Результаты дают обширную картину заболевания.
В отличие от узконаправленных инструментальных методов исследования, имеется возможность сделать комплексное УЗИ всего организма. На сегодняшний день можно пройти не только стандартное двухмерное УЗИ. Во многих клиниках делают трех- и четырехмерное исследование. Последнее особенно популярно у женщин в перинатальный период, поскольку позволяет разглядеть мимику будущего малыша. Точно так же, как делают УЗИ обычного плана, выполняется процедура допплерографии – исследование сосудов и кровотока.
Внутренние органы, исследуемые ультразвуком
Ошибочно думать, что УЗИ внутренних органов означает диагностику только пищеварительной и мочеполовой системы. С помощью данного метода обследуют сердце, легкие, лимфатическую систему, щитовидную железу. Посредством ультразвуковой диагностики устанавливают: форму, структуру, толщину стенок, эхогенность (проводимость ультразвука), локализацию в организме, наличие новообразований, а также размеры внутренних органов.
 Показатели данных параметров сравнивают с нормативами, отклонение от которых свидетельствует о наличии воспалений и анормальных процессов развития
Показатели данных параметров сравнивают с нормативами, отклонение от которых свидетельствует о наличии воспалений и анормальных процессов развития Основные патологии органов брюшной полости, определяемые на УЗИ
Данная категория включает органы гепатобилиарной системы (печень, желчный пузырь и желчные протоки, селезенка, поджелудочная железа), кишечник (толстый и тонкий) и желудок. Поскольку полые органы плохо визуализируются ультразвуком, кишечник осматривают только на проходимость и присутствие полипов, а желудок только на предмет новообразований.
Печень:
- тяжелое воспаление инфекционной и неинфекционной природы (гепатит);
- цирроз;
- нарушение обмена веществ в клетках (гепатоз);
- кисты, опухоли, липомы, ангиомы (новообразования различной природы);
- инфекционное воспаление желчных протоков (холангит);
- поражения глистами;
- разрастание соединительной ткани с рубцовыми изменениями (фиброз).
Желчный пузырь: воспаление органа (холецистит), наличие конкрементов (камней). Поджелудочная железа: воспаление железы (панкреатит), гнойные и полые новообразования (абсцессы и кисты). Селезенка: наличие отмирающих тканей (инфаркт органа), воспалительные процессы. Кроме этого, в обязательном порядке делается УЗИ брюшного отдела аорты на наличие диссекции (расслоения) и аневризмы (выпячивание стенки).
Органы мочевыделительной системы
Данный блок представляют почки, надпочечники, мочевой пузырь. В норме, на УЗИ надпочечники не визуализируются. Почки: наличие конкрементов (почечнокаменная болезнь), бактериальное поражение канальцевой системы почки (пиелонефрит), кисты и другие образования, аномалии развития. Мочевой пузырь: наличие опухолей и конкрементов, выпячивание стенок (дивертикулез), воспаление органа (цистит). Мочевой пузырь может быть обследован, также, при диагностике органов малого таза.
Органы малого таза
Прежде всего, это диагностика заболеваний женских половых органов яичников, матки, и определение беременности на ранних сроках. Обследование может быть выполнено абдоминально (наружно) и трансвагинально (внутренне). Матка: доброкачественная опухоль (миома) или рак, разрастание клеток внутреннего слоя стенки матки (эндометриоз), полипы на шейке и теле матки, внематочная беременность.
Яичники:
- нарушение функций яичников в сочетании с кистозным перерождением (поликистоз и киста);
- разрыв сосудов и тканей яичника (апоплексия);
- воспаление (оофорит).
У мужчин исследованию подлежит предстательная железа на наличие рака или аденомы.
 Кроме простаты, ультразвуком у мужчин исследуют мочевой пузырь, семенные пузырьки и прилегающие лимфатические узлы
Кроме простаты, ультразвуком у мужчин исследуют мочевой пузырь, семенные пузырьки и прилегающие лимфатические узлы Другое название процедуры эхокардиография. В обязательном порядке назначается пациентам, которые перенесли инфаркт или инсульт. Что показывает:
- нарушение ритмичной работы сердца (аритмия, брадикардия, стенокардия);
- недостаточное кровоснабжение, из-за закупорки сосудов (ишемия);
- некротическое поражение сердечной мышцы (инфаркт миокарда);
- сердечная декомпенсация;
- воспаление миокарда (миокардит);
- воспалительное поражение оболочки сердца (перикардит).
Настоятельно рекомендуется сделать УЗИ сердца ребенку в пубертатный период, поскольку сердечная мышца может запаздывать за ростом.
Щитовидная железа
Процедуру назначает врач-эндокринолог по предъявляемой симптоматике или в целях контроля ранее диагностированного заболевания. Выявляет следующие патологии: увеличение железы в объеме, не имеющее отношения к онкологии (зоб), воспаление (тиреоидит), понижение или понижение функции выработки гормонов (гипо- и гипертиреоз), опухоль и кисты. Чаще всего, совместно с УЗ-диагностикой пациент сдает анализ крови для определения уровня гормонов щитовидной железы.
Подготовительные мероприятия к диагностике
К некоторым видам ультразвукового исследования внутренних органов предусмотрена предварительная подготовка. Это делается для того, чтобы максимально оптимизировать результаты обследования. Подготовительные мероприятия, обычно, не представляют для пациента особой сложности. Самым неприхотливым, в этом отношении, является исследование щитовидной железы, к которому специальная подготовка организма не требуется.
Перед эхокардиографией необходимо отказаться от курения, употребления кофе и энергетических напитков, ограничить физические нагрузки. Наиболее продолжительные подготовительные мероприятия предусмотрены перед общим УЗИ органов брюшной полости и почек. Чтобы не исказить итоговые показатели, за три дня до УЗД нужно изменить пищевое поведение, и начать прием медикаментов.
Из рациона исключаются все продукты, которые вызывают интенсивное газообразование:
Трансабдоминальное УЗИ малого таза- капуста;
- фасоль, чечевица, горох и другие бобовые культуры, и блюда из них;
- свежее молоко;
- сдоба и черный хлеб;
- груши, яблоки, виноград, редька, редис, огурцы, томаты;
- сладкие десерты.
Диетическое питание предполагает продукты, которые будут легко усваиваться организмом. Порции не должны быть объемными, максимум 350 гр., каждые 3-4 часа. На часто возникающий вопрос, можно ли есть перед УЗИ, ответ категорически отрицательный. Остатки пищи не позволят врачу рассмотреть органы, или данные будут интерпретированы неверно. Ультразвук всегда выполняется натощак. Немаловажную роль играет питьевой режим перед процедурой.
Объем употребляемой в день жидкости должен составлять 1.5 литра. Пить можно воду, соки и морсы. Рекомендуется зеленый и травяной чай. Запрещается газировка и квас, они вызывают избыток газов. Лекарственная составляющая подготовки к ультразвуковой диагностике заключается в трехдневном приеме ветрогонных средств (Эспумизан, активированный уголь). Это делается для того, чтобы ликвидировать излишние газы. Накануне обследования рекомендуется провести очищение кишечника слабительными препаратами (Лавакол, Форлакс).
 Перед любым исследованием категорически запрещен прием алкогольных напитков
Перед любым исследованием категорически запрещен прием алкогольных напитков Условия проведения
Для бесплатного обследования, как правило, необходимо направление о врача. Пройти диагностику самостоятельно можно на платной основе в диагностическом центре или поликлинике.
УЗИ выполняют в положении пациента горизонтально, лежа на спине. По необходимости, во время процедуры, пациент поворачивается на бок. Если УЗ-диагностика проводится абдоминально (внешним датчиком), область исследования и сам датчик смазывают специальным гелем, проводящим ультразвуковые волны.
Временной интервал обследования зависит от таких факторов, как исследуемый орган (брюшную полость смотрят дольше), наличие и количество выявленных патологий. В среднем, на процедуру требуется от четверти часа до 40 минут. Заключение УЗИ пациент предъявляет лечащему врачу, который ставит диагноз, и назначает терапию.
Декодирование результатов
Показатели ультразвукового исследования органов имеют определенные нормативы. Доктор изучает полученные на обследовании данные, сравнивает их с нормой, и производит оценку возможных воспалительных и других патологических процессов. Для каждой области исследования существуют свои цифровые показатели:
- размеры по длине и ширине;
- плотность ткани;
- эхогенности;
- толщина стенок.
Оценивается форма органа, она должна быть анатомически правильной. Очертание в идеале – четкий и ровный контур, структура – гомогенная (однородная). Место расположения органа в организме должно соответствовать стандартному анатомическому. В итоговом протоколе отражаются все имеющиеся изменения. Не следует заниматься самодиагностикой. Декодировать итоги УЗИ должен только врач.
 Расшифровка результатов квалифицированным специалистом не занимает много времени. Приблизительно через час пациент имеет представление о состоянии своего здоровья
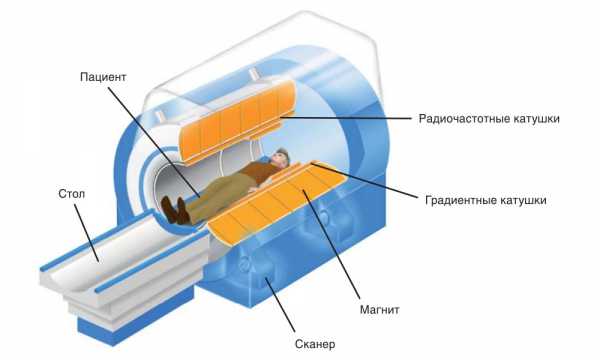
Расшифровка результатов квалифицированным специалистом не занимает много времени. Приблизительно через час пациент имеет представление о состоянии своего здоровья УЗИ является информативной методикой, дающей полное представление о состоянии мягких тканей органов. Однако, бывают ситуации, когда у врача возникают сомнения в диагнозе. В таком случае наилучшим вариантом будет дополнительно пройти обследование на магнитно-резонансном томографе.
Ультразвуковое исследование органов: показания, результаты, фото
Подготовка больного к УЗИ
Специальной подготовки больного, как правило, не требуется. В день исследования разрешается легкий завтрак. Пить газированные напитки и обильно есть перед УЗИ нежелательно, так как наличие большого количества пищи и газа в желудке мешает проводить исследование. Нет необходимости назначать противодиарейные препараты и ставить клизмы. Лишь иногда желчный пузырь после приема жирной пищи или употребления яиц сокращается (что, в принципе, является лучшим тестом для оценки его сократительной функции). Поэтому если при исследовании желчного пузыря у врача остаются сомнения, УЗИ можно повторить натощак.
Доступ к поджелудочной железе при УЗИ затруднен, особенно у тучных пациентов. У них из-за избыточного содержания внутрибрюшного жира желудок и поперечная ободочная кишка расположены относительно высоко, спереди от поджелудочной железы. А поперечная ободочная кишка при таком расположении является непреодолимой помехой для ультразвука. В этом смысле желудок служит лишь относительным препятствием, так как при выполнении УЗИ натощак он находится в спавшемся состоянии и поэтому УЗ-луч проникает через него. Если в желудке есть небольшое количество пищи, можно предложить больному выпить жидкости, чтобы использовать наполненный ею желудок в качестве УЗ-окна. У худых пациентов желудок и поперечная ободочная кишка свисают как фартук, а левая доля печени, которая является звукопроводящей средой, прикрывает поджелудочную железу, но это не затрудняет прохождение ультразвука к поджелудочной железе.
УЗИ органов малого таза проводят для диагностики заболеваний мочевого пузыря, матки, придатков и предстательной железы, а также с целью определить количество остаточной мочи в мочевом пузыре, выяснить, нет ли скопления жидкости (крови, асцитической жидкости) в прямокишечно-маточном углублении (Дугласов карман). Если надо выяснить, нет ли в мочевом пузыре остаточной мочи, пациенту перед исследованием дают выпить воды (при этом нельзя заставлять пациента ждать УЗИ, если нет необходимости!). Для УЗИ органов малого таза достаточно выпить 1 л воды, что обеспечивает хорошее наполнение мочевого пузыря.
Различают следующие манипуляции с УЗ-датчиком:
-
Сдвиги: датчик перемещают скользящими движениями, сохраняя плоскость сканирования.
-
Наклоны: при неизменном положении рабочей поверхности датчика его тело наклоняют в ту или иную сторону от плоскости У3-луча. Сдвигая и наклоняя датчик, можно методично исследовать выбранный участок органа. Сдвиги и наклоны датчика следует осуществлять медленно!
-
Покачивание: не перемещая рабочую поверхность датчика, его тело наклоняют в ту или другую сторону в плоскости УЗ-луча. При наклоне и покачивании датчика понятия «вверх», «вниз», «вправо» и «влево» обозначают направление, которое указывает УЗ-луч, а не кабель датчика.
-
Поворот: датчик поворачивают вокруг оси кабеля по часовой стрелке или против нее.
При покачивании (и при наклоне) датчика исследование проводится в разных плоскостях. С помощью одного лишь покачивания исследование выбранной части органа в других срезах невозможно!
Под продольным, поперечным или косым срезом при проведении УЗИ понимают часть анатомического образования, которая полностью охватывается при одном колебании положения датчика (параллельно продольной или поперечной оси либо под углом к ней).
При сканировании почки в продольной плоскости датчик необходимо ориентировать вдоль длинной оси и по возможности или по мере необходимости наклонять его вправо или влево. Только так можно полноценно исследовать структуру всей почки или ее части.
Перед тем как приступить к УЗИ, следует убедиться в том, что выбранный аппарат соответствует целям исследования. УЗ-аппараты, предназначенные для кардиологического исследования, имеют совершенно иную настройку (быстрое получение изображения, хорошая видимость контуров и др.), чем УЗ-аппараты для исследования паренхиматозных органов (хорошая видимость мягких тканей).
При более высокой рабочей частоте датчик имеет большую разрешающую способность, однако при этом степень поглощения посылаемого им УЗ-луча повышается, а, следовательно, уменьшается глубина проникновения; датчики с относительно низкой частотой имеют меньшую разрешающую способность, но глубина проникновения УЗ-луча у них больше.
Обычно для исследования поверхностных образований, в частности щитовидной железы, лимфоузлов и молочной железы, используют датчик с рабочей частотой 5-15 МГц, для исследования глубокорасположенных органов – датчик с рабочей частотой 1,5-5 МГц, в зависимости от телосложения пациента.
Для УЗИ щитовидной железы, лимфоузлов, молочных желез, яичек или брюшной стенки нужен датчик с рабочей частотой не менее 5 МГц – линейный или секторный датчик с линией задержки. Ширина УЗ-поля при УЗИ щитовидной и молочной желез должна быть равной, по меньшей мере, 5 см.
Это дает возможность охватить большую часть органа одним взглядом, а не перемещать многочисленными зигзагами датчик. К тому же маленьким датчиком трудно охватить щитовидную железу по всей ее длине.
Между тем датчики с рабочей частотой 7 МГц и более (до 15 МГц) существуют и для УЗ-аппаратов базового и среднего классов. Они ощутимо повышают информативность диагностического исследования, причем, прежде всего исследования околощитовидных желез (при аденоме), шейных лимфоузлов, яичек и молочных желез. Среди этих датчиков имеются и такие, у которых ширина УЗ-поля равна 5 см и более.
Для УЗИ брюшной полости конвексный датчик с рабочей частотой 3,5 МГц универсален, поскольку сочетает в себе широкое УЗ-поле на довольно значительной глубине с высокой разрешающей способностью. При исследовании многими современными УЗ-аппаратами возникает необходимость уменьшения (у больных с ожирением) или увеличения (у худых пациентов) частоты ультразвука. При исследовании секторным датчиком в случае затрудненного доступа (например, межреберного) можно все же достичь удовлетворительного обзора. Однако, при исследовании в ближнем УЗ-поле секторный датчик уступает конвексному в информативности исследования. Исследования только линейным датчиком часто бывает недостаточно, так как поддиафрагмальные отделы печени из-за особенностей геометрии УЗ-поля оказываются для него недосягаемыми.
Чтобы получить оптимальное изображение органа, следует по возможности располагать датчик над ним или, маневрируя дыханием больного и подбирая оптимальную укладку, добиться, чтобы датчик подходил к органу по возможности ближе. Если больной отказывается от выполнения эндоэхографии, то единственной возможностью максимально приблизить датчик к органу является надавливание им на исследуемую область. Если, например, при УЗИ невозможно получить удовлетворительное изображение забрюшинного пространства, надо попросить больного расслабить брюшную стенку, после чего выполнить исследование, надавливая на нее постепенно и осторожно – так, чтобы не причинить боль. Надо немного подождать, пока петли кишки с содержащимся в них газом сместятся в сторону. Чтобы приблизить исследуемый орган к УЗ-датчику, прибегают к следующим приемам.
Маневрирование дыханием: чтобы улучшить качество визуализации печени и почек, надо попросить больного сделать вдох. В результате этого печень опускается относительно реберной дуги и становится более доступной для УЗИ. Кроме того, печень, опускаясь, смещает вниз правую почку и поджелудочную железу и может служить УЗ-окном. Многие больные, когда их просят сделать вдох, втягивают живот и выпячивают грудь («прусский вдох»). Это не облегчает исследование. Попросите больного «вдохнуть животом» или просто «выпятить живот». Следите за тем, чтобы больной задержал дыхание, потому что часто он не замечает, как постепенно выдыхает. Не всегда вдох дает желаемый результат: бывает, что желудок, который на выдохе располагается выше поджелудочной железы, при вдохе закрывает ее. Селезенка при глубоком вдохе оказывается прикрытой легким, так же как и печень, когда исследование проводят межреберным доступом. Иногда лучше, чтобы легкое было в среднем положении (характерном для нормального вдоха).
Выбор положения больного: при повороте больного на левый бок печень выходит из-под реберной дуги, и петли кишок, которые в положении лежа на спине, мешают проведению исследования, смещаются кпереди. Правая почка в положении пациента на левом боку также лучше визуализируется. В положении на правом боку левая почка смещается вентральнее, особенно у тучных пациентов с рыхлой жировой клетчаткой, и ее удается исследовать передним доступом, так как почку уже не прикрывает нисходящая ободочная кишка. Обе почки иногда хорошо визуализируются при расположении датчика на пояснице в положении больного на животе. Изменение укладки больного может вопреки ожиданиям вызвать и противоположный эффект. Поэтому при подборе оптимальной фазы дыхания и укладки больного при проведении УЗИ нет строгих правил – действовать следует эмпирически.
Если при обычном положении датчика его не получается наклонить дальше, возьмите датчик сверху со стороны кабеля.
Если вам не удается продвинуть датчик дальше в дорсальном направлении и вам мешает кушетка, попросите больного повернуться на бок, чтобы получить доступ к исследуемой части тела.
Во многих руководствах УЗИ органов брюшной полости делят в зависимости от среза, в котором проводится сканирование, на исследование в поперечной и продольной плоскости (для эпигастрия), у края реберной дуги, в продольной плоскости справа, боковой срез и т.д. В один срез часто попадают несколько органов. Так, при исследовании эпигастрия в продольной плоскости можно одновременно видеть печень, поджелудочную железу, забрюшинные сосуды и желудок. Для опытного специалиста это удобнее и экономичнее, но неопытному трудно охватить все органы одним взглядом.

В связи с тем, что неопытному специалисту трудно визуализировать одновременно несколько органов, исследование целесообразно проводить, переходя от одного анатомического образования к другому, а если исследуемый орган имеет большие размеры, то от одной его части к другой (например, при сканировании печени переходить от одной доли к другой, или от краниальной ее части к каудальной).
В результате исследование становится более медленным, так как приходится несколько раз сканировать эпигастральную область в продольном разрезе – отдельно для визуализации левой доли печени, для поджелудочной железы и т.д., но зато при этом внимание исследователя не «распыляется».
При УЗИ органов верхнего этажа брюшной полости придерживаются выбранной последовательности, например:
-
левая доля печени;
-
правая доля печени;
-
ворота печени;
-
желчный пузырь;
-
почки;
-
поджелудочная железа;
-
забрюшинное пространство;
-
селезенка;
-
если необходимо, органы малого таза.
Для трехмерного УЗИ определенного объема следует охватить анатомическое образование, наклоняя датчик в различных направлениях, а при сканировании крупного органа для охвата исследуемого объема датчик приходится не только наклонять, но и сдвигать. УЗИ органа целиком или по частям упрощается, если его проводить по следующей схеме:
1. Поиск органа. Если найти орган сразу не удается, следует руководствоваться анатомическими и УЗ-ориентирами.
2. Если искомый орган находится в поле зрения, не забудьте настроить параметры УЗ-аппарата.
3. Приведение датчика в «стартовую» позицию. Отклоните датчик от выбранной плоскости сканирования, чтобы изображение исследуемого органа или его части исчезло с монитора.
4. Полный наклон датчика. Наклоняйте датчик медленно, пока изображение органа не исчезнет с экрана монитора, и затем верните его в исходное положение. Держите границы органа в поле зрения. При УЗИ крупного органа сдвигайте датчик и исследуйте каждую часть анатомического образования путем постепенного наклона датчика. Оцените отдельно состояние дальней и ближней отдатчика части органа. Для исследования ближней области настройте аппарат на небольшую глубину проникновения.
5. Выясните, какие части органа не охватываются УЗ-лучом.
6. Смените датчик, если исследуемая область с помощью другого датчика визуализируется лучше. Если под рукой нет датчика с более высокой разрешающей способностью в ближней зоне, используйте для исследования линию задержки.
7. Исследуйте каждый орган в пределах всего объема в двух взаимно перпендикулярных плоскостях.
Трудности и часто допускаемые ошибки
Трудности: с наибольшими трудностями начинающие специалисты сталкиваются при поиске нужного органа. Если не получается его найти, обратитесь за помощью к более опытному коллеге или по крайней мере отметьте в заключении, что идентифицировать орган не удалось.
Ошибки: на них нужно учиться, они для того и существуют!
1. Слишком быстрые движения датчиком. Ультразвук не имеет никакого отношения к скорости распространения звука. У некоторых врачей слежение за изображением на мониторе вызывает симптомы «морской болезни», тогда как опытный специалист движения своей руки почти не замечает. Чтобы рабочая рука не уставала, можно слегка опереть ее о бедро пациента.
2. Неполное исследование. Четкий УЗ-срез на экране монитора – это лишь свидетельство того, что вы нашли орган и подобрали оптимальный доступ. Для исследования остальной части органа также необходима хорошая визуализация. Опытный специалист придает большое значение так называемым мертвым зонам – тем участкам органа, которые при обычном сканировании не охватываются УЗ-лучом. Для их визуализации необходимы специальный доступ или манипулирование датчиком либо функциональные пробы (например, при сканировании поддиафрагмальных отделов печени, каудального полюса почки).
3. Исследование без системы. Чтобы правильно распознать орган и не принять его за другой, например левую долю печени за поджелудочную железу, исследование надо проводить, последовательно переходя от одного органа к другому!
4. Низкое качество изображения. Нередко параметры УЗ-аппарата, в частности такие, как усиление и выравнивание уровня низких частот, бывают настроены неоптимально. Это обычно происходит, когда врачи, проводящие исследование на данном УЗ-аппарате, меняют датчики. Однако качество изображения снижается также из-за акустических препятствий, особенно если сразу распознать их не дает акустическая тень. Такими препятствиями являются, например:
-
послеоперационные рубцы на брюшной стенке;
-
хрящевая часть ребер;
-
серповидная связка печени.
Причиной ухудшения качества может стать подсохший гель (!): в отбрасываемой им акустической тени изображение получается более темным и расплывчатым. Обычно бывает достаточно скорректировать положение датчика на несколько миллиметров, чтобы улучшить качество изображения.
5. Недостаточный уход за оборудованием. УЗ-аппарат необходимо содержать в исправности и следить за его чистотой. Каждому сервисному инженеру по медицинскому оборудованию знакомы случаи, когда аппараты, которые они чинили, были запачканы как снаружи, так и внутри. Такая картина нередко наблюдается в крупных клиниках, где одним и тем же УЗ-аппаратом пользуется много специалистов и никто не несет за него персональную ответственность.
Измерение, документирование, описание и оценка результатов
Результаты каждого УЗИ подлежат тщательному документированию в письменном или цифровом виде с указанием размеров исследованных органов и образований и приложением эхограмм. Указанные данные отражают в протоколе исследования, который состоит из следующих 4 частей:
-
Формулировка клинической проблемы и постановка задачи исследования (нельзя ограничиться лишь краткой записью, например «Эхография»),
-
Тип датчика и его рабочая частота.
-
Описание, включающее как краткое описание, так и УЗ-изображения.
-
Оценка, содержащая обобщенную оценку патологических изменений, ответы на поставленные лечащим врачом вопросы, рекомендации и, при необходимости, дальнейшие диагностические исследования.
Все патологические изменения должны быть выявлены и исследованы, а соответствующие измерения — выполнены в двух проекциях и отражены в рубрике «Описание».
Измерения в УЗИ
Во всех УЗ-аппаратах, поступающих на рынок, имеется специальное устройство (например, калипер), позволяющее выполнить необходимые измерения на полученном изображении. Их можно произвести также с помощью циркуля, прикладывая его ножки к нужной структуре на эхограмме, которую УЗ-аппарат распечатывает с учетом масштаба. Как правило, размер органа на эхограмме определяют в двух измерениях. К эхограмме прикрепляют несколько бланков с нанесенными на них результатами измерений, но при этом стремятся разумно ограничить их количество. Всегда старайтесь понять:
Имеет ли какое-то клиническое значение результат измерения при отсутствии видимых морфологических изменений. Если, например, аорта не изменена, то не имеет клинического значения, равен ее диаметр 1,4 см или 1,6 см.
Насколько точен и репрезентативен полученный результат. Диаметр гепатико-холедоха (общего печеночного или общего желчного протока) можно измерить с точностью до миллиметра в определенных участках. Относительно надежно можно измерить также щитовидную железу, но поскольку ее объем определяют путем перемножения результатов измерений, даже маленькие погрешности могут привести к значительному изменению результата и исказить достоверность измерения.
Повысится ли достоверность диагноза в результате сделанных измерений или достаточно лишь визуальной картины. Так, внешнее впечатление о размерах щитовидной железы может быть довольно обманчивым. Расчетный объем щитовидной железы, несмотря на неабсолютную точность его определения, существенно ближе к реальному.
Целесообразно уточнять размеры органа в качестве исходных показателей для наблюдения за их динамикой.
Для расчета объема в большинстве случаев, например при исследовании щитовидной железы, яичек, мочевого пузыря, используют модифицированную формулу для расчета объема эллипсоида. Поскольку не все органы имеют эллипсоидную форму, использование этой формулы не всегда корректно, но, что гораздо важнее, она дает результаты, близкие к достоверным.
Печень имеет настолько сложную анатомию, что надежная волюметрия с помощью ультразвука в обычных условиях вряд ли возможна. Как правило, вычисляют продольный размер вдоль срединно-ключичной линии (верхняя граница на расстоянии 15-16 см от нижнего края) и поперечный размер в эпигастрии (максимальный размер- 12 см, однако, учитывая, что нижний край печени расположен косо, это может стать причиной значительной ошибки в измерении). Измерение проводят от нижнего края печени до наиболее отдаленной точки купола диафрагмы.
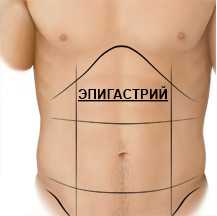
Форма печени отличается значительной вариабельностью (помимо прочего она зависит и от конституции больного), поэтому судить о ее увеличении на основании изменения одного лишь продольного размера, выявленного при УЗИ, не всегда правомерно. Приходится руководствоваться другими ориентирами, такими, например, как наличие закругления нижнего края печени или захождение увеличенной печени на правую почку.
Диаметр гепатикохоледоха (мы рассматриваем общий печеночный проток и общий желчный проток вместе, так как не всегда удается идентифицировать место впадения пузырного протока, которое их разделяет) следует измерять всегда, причем лучше всего – отступив 1 см дистальнее места его пересечения с правой ветвью собственной печеночной артерии. В норме он составляет примерно 7 мм, а после холецистэктомии достигает 10 мм. В норме отмечается веретеновидное расширение на небольшом отрезке, которое может достигать в диаметре 10 мм. При нарушении оттока желчи, которое обусловлено желчным камнем, опухолью или стриктурой, гепатикохоледох бывает расширен на всем протяжении.
Точки, служащие анатомическими ориентирами, необходимо использовать и для идентификации интересующих исследователя образований, независимо от того, будет ли проводиться их измерение.
В измерении диаметра воротной вены, как правило, нет необходимости. Исключение составляют случаи, например, кавернозной трансформации воротной вены или цирроза печени. В норме диаметр воротной вены обычно достигает 15 мм; этот показатель является скорее лишь статистическим, так как его клиническое значение как критерия портальной гипертензии невелико. Определение объема желчного пузыря при отсутствии в нем изменений не имеет существенного диагностического значения, так как размеры желчного пузыря зависят от степени его сокращения. Однако уточнение размеров желчного пузыря обязательно при явных изменениях в нем, например, при сморщивании, водянке (увеличение желчного пузыря, например при обструкции общего желчного протока), холецистите и при определении сократительной функции (до и после приема пробного завтрака). Стенка наполненного желчного пузыря при стандартном УЗИ определяется как эхогенная линия, толщину которой удается измерить лишь с помощью датчика с высокой рабочей частотой. В норме толщина стенки желчного пузыря равна примерно 3 мм. Измерить толщину стенки желчного пузыря следует при видимом патологическом ее утолщении. При этом важно учитывать, что «утолщение» ее, связанное с сокращением желчного пузыря, является физиологическим, поэтому измерять его стенку в данном случае нет необходимости!
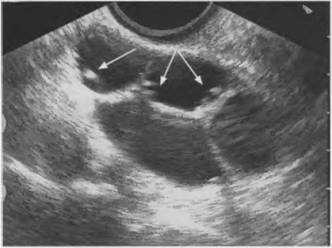
Почки и «центральный эхокомплекс» (эхогенный комплекс в воротах почек, состоящий из чашечек, почечных сосудов и жировой ткани) необходимо измерить вдоль продольной оси и как минимум еще в поперечной плоскости. Индекс паренхима/синус (ИПС) (отношение суммы толщины проксимального и дистального по отношению к датчику слоев паренхимы почки к толщине почечного синуса, а точнее, к размеру центрального эхокомплекса) в зависимости от возраста составляет 1-1,5, а у лиц старше 60 лет =1.
Форма и размеры почек вариабельны, поэтому о нарушении их функции судят не по эхограммам, а по клиренсу креатинина и другим результатам биохимического анализа крови.
Форма поджелудочной железы также отличается значительной вариабельностью, поэтому размер головки поджелудочной железы следует определять в двух измерениях (продольный и поперечный размер). Идентифицировать поджелудочную железу без достаточного опыта бывает довольно трудно. При нормальной УЗ-картине на фоне отсутствия клинической симптоматики и изменений в результатах лабораторных исследований (включая биохимический анализ крови) углубленное исследование поджелудочной железы нецелесообразно. Если же возникает подозрение на ее патологию, следует выполнить измерения, которые могут служить также исходными данными для оценки результатов УЗИ, выполняемого в динамике.
Размеры селезенки уточняют всегда. Краниокаудальный и дорсовентральный размеры при отсутствии в селезенке изменений не всегда удается вычислить с достаточной точностью. При увеличении селезенки ее, как правило, легко удается визуализировать, хотя иногда селезенка бывает настолько увеличенной, что ее не удается полностью охватить УЗ-лучом. Толщину селезенки в ее воротах почти всегда можно надежно измерить и судить по ней о размерах этого органа. Убедитесь в том, что вы обнаружили действительно ворота селезенки и что на изображении видны сосуды. Толщина селезенки в районе ее ворот в норме достигает 4 см, у лиц молодого возраста – 5 см. Дорсовентральный ее размер равен 7 см, краниокаудальный достигает 11 см.
Размеры селезенки в норме: 4х7х11 см. В положении больного на спине вентральная граница селезенки достигает средней подмышечной линии.
Поскольку в норме левый надпочечник, в отличие от правого, обычно виден нечетко, измерять его нецелесообразно. Однако если левый надпочечник увеличен, его следует измерить.
Размеры аорты и нижней полой вены удается измерить лишь тогда, когда имеется их патология, например аневризма. Диаметр аорты в норме составляет менее 3 см, нижней полой вены – менее 2-3 см. Однако измерение нижней полой вены имеет относительно небольшое клиническое значение, так как ее диаметр подвержен изменениям в зависимости от фазы дыхания и пульса.
Мочевой пузырь в наполненном состоянии измеряют лишь для определения количества остаточной мочи при задержке мочеиспускания. Толщина наполненного мочевого пузыря в норме равна 3-8 мм.
Размеры предстательной железы определяют в трех измерениях. Длина ее (краниокаудальный размер на продольном трансвезикальном срезе) составляет 1,5-4 см, ширина - 3-6 см, толщина – 2-3,5 см. Клиническое значение определения размеров мочевого пузыря невелико, так как они не коррелируют с нарушением мочеиспускания. Толщина семенных пузырьков в норме не должна превышать 10 мм.
Размеры матки и яичников определяют лишь при патологических изменениях или при подозрении на их заболевание.
Размеры яичек определяют по отдельности в трех проекциях и используют для вычисления объема приведенную выше формулу.
При УЗИ щитовидной железы необходимо измерить каждую ее долю в трех проекциях. Значения длины, ширины и толщины каждой доли перемножают, затем суммируют и делят на 2. Такое исследование объема щитовидной железы принято в качестве «золотого стандарта» и превосходит по своей диагностической ценности, как пальпацию, так и сцинтиграфию.
Если перешеек визуализируется недостаточно отчетливо, то, учитывая его небольшие размеры, им ради простоты расчетов можно пренебречь. При наличии узла в перешейке его можно учесть в формуле в качестве третьей доли и отметить это в описании.
Упрощение расчетов приводит к увеличению вероятности ошибки, связанному, в частности, с перемножением результатов измерений, округлением вычисленного объема до целых значений. Расхождение в значениях объема до 5 мл обычно обусловлено ошибкой измерения. Для определения длины долей щитовидной железы в зависимости от оборудования может понадобиться измерение в двух срезах. В этом случае возможна ошибка в переделах 1-2 см. Объем щитовидной железы в норме составляет у женщин
Комплексное УЗИ органов брюшной полости
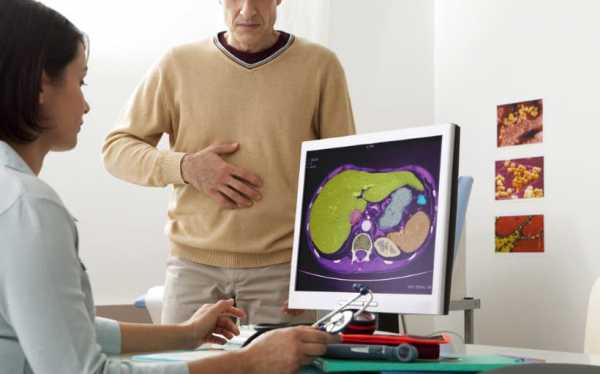
Довольно часто для подтверждения диагноза и для профилактических целей врачами назначается комплексное УЗИ брюшной области. Причем многие люди не понимают, исследование каких органов будет производиться в ходе этой процедуры.
Благодаря данному обследованию возможно быстро оценить состояние тканей органов, их расположение и размеры. УЗИ отличается своей безопасностью и безболезненностью, что позволяет его использовать в различных медицинских направлениях. Данная статья расскажет о том, что входит в комплексное УЗИ, и в каких случаях назначается этот вид исследования.
Какие органы принимают участие в исследовании
УЗИ органов брюшной области позволяет определить наличие врожденных аномалий, полипов, камней исследуемой области. При помощи этого метода можно оценить состояние следующих органов.
Печень
Как известно, печень является важнейшим органом человеческого организма, выполняющим очищающую функцию. Через нее проходят все токсины, шлаки, с ее помощью обезвреживаются поступающие в кровь вредные вещества. Печень является единственным органом, которому свойственно «отрастание», то есть, если во время оперативного вмешательства приходится удалить часть печеночной ткани, то орган через некоторое время примет свой первоначальный размер.
Во время ультразвукового обследования возможно обнаружить наличие следующих нарушений:
- увеличение органа;
- расширенные сосуды;
- кисты и полипы;
- увеличение размера у воротной вены;
- абсцессы;
- изменения очагового характера.
Если в результате обнаруживаются какие-либо нарушения, то для уточнения диагноза врач обычно назначает другие диагностические методы. При помощи УЗИ производится контроль за печенью при гепатите и других заболеваниях хронического течения. Во время обследования ультразвуком находящихся в брюшной полости органов возможно обнаружить наличие плотного новообразования, инородного тела.
Длительность диагностики зависит от объема обследуемой областиЖелчный пузырь
Ультразвук дает возможность детального рассмотрения желчного пузыря. Он помогает обнаружить наличие в желчных протоках камней, полипов, изгибов, перегибов, которые приводят к затруднению выделения желчи. Данные патологии нередко возникают после травмирования брюшной полости, в результате неправильно организованного питания, из-за некоторых заболеваний, перенесенных ранее. В результате проведенного исследования врач может диагностировать наличие холецистита, холестероза, ЖКБ, онкологии.
Поджелудочная железа
Входит в комплексное УЗИ ОБП диагностика поджелудочной железы. Во время процедуры есть возможность оценки структуры органа, измерение его размеров, можно проверить, какое состояние имеют панкреатические протоки. Поджелудочная железа находится по соседству с селезенкой, печенью. Она протоком соединяется с двенадцатиперстной кишкой. Посредством УЗИ возможно обнаружить следующие заболевания:
- острый, хронический панкреатит;
- панкреонекроз;
- опухолевые процессы;
- травмы.
Диагностирование поджелудочной железы позволяет определить наличие патологий на ранней стадии и предупредить развитие панкреатита, сахарного диабета. Так как именно поджелудочная железа отвечает за выработку организмом инсулина.
 Обычно исследование проводится лежа на спине, но, если органы недостаточно визуализируются, то врач может просить о смене положения тела
Обычно исследование проводится лежа на спине, но, если органы недостаточно визуализируются, то врач может просить о смене положения тела Селезенка
Селезенка играет большую роль в функции кроветворения, с ее помощью вырабатываются необходимые организму лимфоциты и антитела. Ультразвуковое исследование позволяет обнаружить наличие инфарктов, кист, разрыва, перекрута ножки, врожденных аномалий, опухолей, увеличение размера. Даже незначительное изменение может вызвать серьезные проблемы со здоровьем.
Однако УЗИ селезенки довольно затруднительно, так как доступ к нему ограничен соседними органами. Чтобы провести исследование специалист может попросить расположиться на правом боку. До диагностики рекомендуется на протяжении 6 часов не принимать пищу. При обнаружении каких-либо патологий целесообразно провести более детальное обследование ультразвуком конкретного органа, которое нуждается в предварительной подготовке.
Ультразвуковая диагностика мочевого пузыря позволяет лишь оценить общее состояние органа. При помощи данного исследования можно определить наличие заболеваний мочевого пузыря, воспалительных процессов в почках, оценить состояние уретры. Конечно, если обнаруживаются какие-либо патологии, то следует провести более детальное обследование ультразвуком, которое нуждается в предварительной подготовке. УЗИ позволяет выяснить наличие заболеваний без каких-либо дополнительных нагрузок на почки.
Почки
Можно ли кушать перед УЗИ брюшной полости?Почки относятся к парным органам, которые располагаются как в забрюшинной области, так и в поясничном отделе. Кроме того, во время обследования имеется возможность определить состояние надпочечников. Во время диагностики происходит оценка:
- размеров почек;
- их структуры;
- состояния лоханки;
- состояния чашечек;
- наличия новообразований и камней.
Желудок
Обследование желудка, конечно, не может заменить такую неприятную методику, как эндоскопическое обследование, позволяющее оценить кислотность. Если имеются какие-либо изменения в кислотности, которая может быть как повышенной, так и пониженной, то это может вызвать различные заболевания. Ультразвук позволяет обнаружить наличие новообразований.
Кишечник
УЗИ кишечника дает возможность осмотреть лишь толстый отдел. Если во время диагностики врач обнаруживает какие-либо патологии, например, полипы или опухоли, тогда больному назначается более детальное исследование.
 Показание к проведению комплексной диагностики - диспансерное обследование
Показание к проведению комплексной диагностики - диспансерное обследование Лимфатические узлы и крупные сосуды
Ультразвуковое исследование позволяет оценить размер лимфатических узлов, если во время диагностики обнаруживается их увеличение, то имеет смысл пройти более детальное обследование для исключения онкологии. Кроме того, данный метод позволяет оценить состояние крупных сосудов и брюшной аорты, которые питают обследуемые органы, сосудистой сетки, силы кровотока.
Кроме того, комплексная ультразвуковая диагностика органов брюшной области способна поверхностно проверить репродуктивные органы, матку – у женщин, предстательную железу – у мужчин. Чтобы получить информацию об их состоянии, следует за 2 часа до проведения обследования выпить не меньше 2 л воды.
Комплексное ультразвуковое исследование является обязательным при прохождении планового профилактического осмотра, которое проводится бесплатно по месту регистрации.
Кроме планового профилактического осмотра, данная процедура может назначаться при наличии некоторой симптоматики, которая может свидетельствовать о нарушенном функционировании организма. Прежде всего это:
- наличие регулярно появляющейся горечи во рту;
- появление приступообразных болей справа после употребления жареной или острой пищи;
- возникновение тупых болей, которые не имеют связи с приемом пищи;
- признаки метеоризма;
- длительный кожный зуд;
- частые высыпания на кожном покрове;
- повышенное потребление воды;
- пожелтевшие склеры глаз.
Важно! Обязательно показано комплексное обследование органов брюшной полости для лиц, имеющих любые патологии ЖКТ, гепатит, перенесших травму области живота. УЗИ органов брюшной полости является абсолютно безопасным методом, который не имеет противопоказаний и позволяет определить наличие любых отклонений и уточнить диагноз.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе