Ультразвуковая диагностика сердца
62 Ультразвуковая диагностика заболеваний сердца и сосудов
Раздел 3.3. Ультразвуковая диагностика заболеваний сердца и сосудов.
3.3.1.
ТЕМА: Методика проведения эхокардиографии.
(автор – доцент кафедры, к.м.н. Жерко О.М.)
Учебные вопросы:
1.Нормальная анатомия сердца: строение камер сердца, клапанного апарата сердца и магистральных сосудов, кровоснабжение сердца.
2. Нормальная физиология сердца.
3. Стандартные позиции и сечения.
1.Нормальная анатомия сердца: строение камер сердца, клапанного апарата сердца и магистральных сосудов, кровоснабжение сердца.
Строение левого предсердия.Левое предсердие имеет овальную форму, в основании его имеется ушко. Левое предсердие отделено от правого предсердия межпредсердной перегородкой, а от левого желудочка митральным клапаном. В центре межпредсердной перегородки находится углубление – овальная ямка.
Строение левого желудочка. Левый желудочек имеет форму конуса. От правого желудочка он отделен межжелудочковой перегородкой, от левого предсердия — створками митрального клапана, от аорты — створками аортального клапана. Выделяют три слоя стенки желудочка: наружный — эпикард, средний — миокард и внутренний — эндокард. Левый желудочек условно делят на два тракта: приносящий и выносящий. В полости левого желудочка расположены в норме две папиллярные мышцы — передне-латеральная и задне-медиальная.
Строение правого предсердия. Правое предсердие отделено от левого предсердия межпредсердной перегородкой. В средней трети межпредсердной перегородки имеется тонкая мембрана — овальная ямка, которая прикрыта складкой — овальной заслонкой.Правое предсердие имеет овальную форму. В него впадают верхняя и нижняя полые вены. Нижняя полая вена имеет клапан — евстахиев клапан. В правое предсердие впадает коронарный синус — венозный коллектор самого сердца. Правое предсердие отделено от правого желудочка правым фиброзным атриовентрикулярным кольцом, к которому крепятся створки трикуспидального клапана.
Строение правого желудочка. Правый желудочек условно можно разделить на приносящий и выносящий тракты. Правый желудочек прилежит к левому в виде полумесяца. В полости правого желудочка расположено большое количество трабекул и папиллярные мышцы. Папиллярные мышцы и трабекулы правого желудочка в области верхушки соединяются «модераторным» пучком. Это очень важный анатомический ориентир правого желудочка.
Строение фиброзного каркаса сердца. Фиброзный каркас сердца состоит из левого и правого фиброзных атриовентрикулярных колец, из аортального фиброзного кольца.
Строение митрального клапана. Митральный клапан состоит из передней и задней створок. Створки митрального клапана подвешены на хордах, которые крепятся по краям створок и по всей их длине.
Строение аортального клапана и аорты. Аортальный клапан в норме имеет три створки — правую коронарную, левую коронарную и некоронарную. Створки крепятся к аортальному фиброзному кольцу. В местах соединения створок имеются тонкие комиссуры. Стенка аорты имеет трехслойное строение: внутренний слой — интима, средний — медия, наружный адвентиция.
Строение трикуспидального клапана. Различают септальную, переднюю и заднюю створки трикуспидального клапана. К створкам трикуспидального клапана может идти различное число хорд. Они крепятся преимущественно по краю створок и частично по всей их длине.
Строение легочного клапана и легочной артерии. Клапан легочной артерии в норме имеет три створки — переднюю, правую и заднюю. Створки крепятся к фиброзному кольцу. Створки легочного клапана менее плотные, чем аортального клапана. Легочная артерия имеет ствол, который затем делится на правую и левую ветви легочной артерии. Место бифуркации расположено под дугой аорты.
Кровоснабжение сердца. В норме имеются правая и левая коронарные артерии, отходящие от правого и левого коронарных синусов аорты (синусов Вальсальвы). Строение их может быть различно и варьирует.
Передняя и задняя вены сердца собирают кровь, которая попадает в коронарный синус, расположенный в поперечной борозде за стенками левого и правого желудочков и впадающий в правое предсердие.
2. Нормальная физиология сердца.
Обогащенная кислородом кровь по четырем легочным венам поступает в левое предсердие, давление в нем растет и в начале диастолы составляет около 10—12 мм рт. ст.
Под давлением крови створки митрального клапана открываются, и кровь устремляется в камеру с меньшим давлением — в левый желудочек, где в начале диастолы давление составляет около 7 мм рт. ст.
Створки аортального клапана закрыты, давление в аорте составляет около 80 мм рт. ст.
Давление между камерами выравнивается, и затем начинает превалировать давление в полости левого желудочка.
В результате этого створки митрального клапана начинают закрываться и полностью захлопываются.
После короткого периода диастазиса происходит систола левого предсердия, и остаточный объем крови изгоняется в левый желудочек.
Диастола заканчивается, и давление в полости левого желудочка начинает быстро расти.
Створки аортального клапана открываются под давлением крови. В начале систолы давление в полости левого желудочка составляет около 120 мм рт. ст., давление в аорте ниже — около 110—115 мм рт. ст.
Кровь поступает в аорту, давление между камерами выравнивается, затем начинает превалировать давление в аорте.
Створки аортального клапана закрываются, давление в левом желудочке продолжает падать.
3. Стандартные позиции и сечения.
· левая парастернальная,
· апикальная,
· субкостальная,
· супрастернальная,
· правая парастернальная,
· супраклавикулярная.
В каждом из этих доступов, в зависимости от положения датчика, можно получить срез по длинной или по короткой оси.
Парастернальная позиция, длинная ось левого желудочка. Данная позиция удобна для стандартных измерений и расчетов, используется в основном для изучения левых отделов сердца.
Датчик устанавливают в III-V межреберье у левого края грудины, перпендикулярно поверхности грудной клетки.
В данной позиции визуализируются створки митрального клапана — передняя и задняя, а также хордальный аппарат.
Слева на экране правый желудочек отделен от левого межжелудочковой перегородкой. Ниже расположены полость левого желудочка и задняя стенка левого желудочка.
Парастернальная позиция, короткая ось на уровне конца створок аортального клапана.
Датчик располагается в III-V межреберье слева от грудины.
Сверху на экране визуализируется выносящий тракт правого желудочка, под ним в центре корень аорты и три створки аортального клапана. Ствол левой коронарной артерии проецируется справа.
Справа расположен ствол и бифуркация легочной артерии (левая и правая ее ветвь). Ниже аортального клапана можно видеть левое предсердие, отделенное от правого предсердия межпредсердной перегородкой. Правое предсердие отделено от правого желудочка створками трикуспидального клапана, на экране расположено слева.
Парастернальная позиция, короткая ось на уровне конца створок митрального клапана.
На экране визуализируется срез левого желудочка по короткой оси; сверху и слева на экране расположен правый желудочек. Передняя створка митрального клапана более длинная, подвижная, задняя створка короче передней.
Парастернальная позиция, короткая ось на уровне концов папиллярных мышц. Визуализируется срез левого и правого желудочков на уровне концов папиллярных мышц по короткой оси.
Апикальная четырехкамерная позиция.
Левый желудочек и левое предсердие расположены справа, а правый желудочек и правое предсердие — слева.
В данной позиции хорошо видно крепление левого и правого фиброзных колец, створки трикуспидального и митрального клапанов и хордальный аппарат.
Межпредсердная перегородка в области средней трети — овальной ямки - не визуализируется на всем протяжении.
Апикальная пятикамерная позиция.
В отличие от апикальной четырехкамерной позиции для апикальной пятикамерной позиции характерно изображение выносящего тракта левого желудочка, створок аортального клапана и начальный отдел восходящей аорты.
Апикальная двухкамерная позиция.
Данная позиция позволяет оценить сократительную способность задней и передней стенок левого желудочка
Субкостальный доступ.
Длинная ось нижней полой вены
Визуализируется паренхима печени, печеночные вены, впадающие нижнюю полую вену. Нижняя полая вена впадает в правое предсердие.
Исследование состояния нижней полой вены и степени ее зависимости от акта дыхания является обязательным у всех пациентов.
Субкостальная четырехкамерная позиция
Сверху получают изображение паренхимы печени, ниже расположена диафрагма, париетальный листок перикарда.
Ниже справа на экране расположены правый желудочек, межжелудочковая перегородка, полость левого желудочка и его боковая стенка.
Слева на экране правое предсердие, трикуспидальный клапан, межпредсердная перегородка, левое предсердие, митральный клапан.
Супрастернальный доступ.
Датчик устанавливают в яремную ямку и направляют луч за грудину.
Супрастернальная позиция, длинная ось дуги аорты
Визуализируется часть восходящего отдела аорты, дуга и часть нисходящего отдела аорты. Ниже по короткой оси расположена правая ветвь легочной артерии и левое предсердие.
Супрастернальная позиция, короткая ось дуги аорты
Визуализируется срез дуги аорты по короткой оси.
Под ней расположена правая ветвь легочной артерии по длинной оси и левое предсердие.
СПИСОК ЛИТЕРАТУРЫ
1.Cardiac Ultrasound. Edited by P. Wilde. London, 1993.
2.Клиническое руководство по ультразвуковой диагностике. Под редакцией Митькова В.В., Садриковой В.А., М., Т.5.,1999.
3.Фейгенбаум Х. Эхокардиография. М., 1999.
4.Инструментальные методы исследования в кардиологии: Руководство /Под ред. Г.И. Сидоренко. - Мн., 1994. - 270 с.
5.Моисеев В.С., Сумароков А.В. Болезни сердца: Руководство для врачей. - М.: Универсум Паблишинг, 2001. - 463 с.
6.Шиллер Н, Осипов М.А. Клиническая эхокардиография, второе издание. – М., Практика, 2005. – 344 с.
Подготовка к эхографии сердца и её проведение
Исследование строения и функционирования сердечно-сосудистой системы имеет важное значение. Это связано с большим количеством и распространенностью патологии. Эхография сердца является высокоинформативным современным методом исследования, который позволяет оценить структуру и функцию сердца и крупных сосудов.
Подготовка и проведение исследования
Ультразвуковое исследование сердца можно проводить без предварительной подготовки и без ограничений по количеству проверок. В связи с этим вопрос о том, можно ли есть перед УЗИ сердца, не актуален. К тому же при проведении эхокардиографии грудничкам, кушать им предлагают во время исследования. Этот прием позволяет провести диагностику у спокойного малыша и получить более точные результаты.
Однако, ряд авторов считают, что в подготовку к ЭХО сердца следует включать ограничение физической активности и нагрузки, снижение психоэмоционального напряжения накануне исследования.
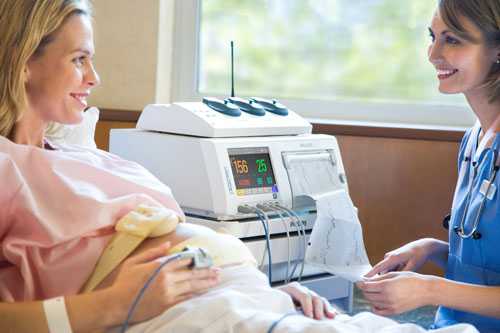
Эхография проводится специальным секторным датчиком. Во время осмотра пациент располагается на кушетке в положении на спине или левом боку. Изменение позиции обследуемого позволяет выявить лучшие окна визуализации для оптимизации изображения. УЗИ сердца занимает от 20 до 50 минут. Длительность процедуры зависит от профессионализма диагноста, качества визуализации, объема исследования и тяжести выявляемой патологии.
Показания к ЭхоКГ
Любое обследование, в том числе и ЭхоКГ, должно проводиться с четкими задачами для исследователя и по показаниям.
Причин назначения эхокардиографии множество, основными являются:
- Врожденные и приобретенные пороки сердца или подозрение на их.
- Изменения при аускультации, эхокардиограмме.
- Боли в грудной клетке, за грудиной, иррадиирующие в левую руку.
- Артериальная гипертензия.
- Легочная гипертензия неуточненной этиологии.
- Состояние перед оперативными вмешательствами на сердце или крупные сосуды, а также состояние после них.
- Синкопальные состояния в анамнезе.
- Инфекционное поражение сердца (миокардит, эндокардит, перикардит).
- Контроль проводимого лечения заболеваний сердечно-сосудистой системы.
- Резкое изменение самочувствия и течения хронической патологии сердечно-сосудистой системы.
- Скрининговое исследование спортсменов и лиц из группы риска по возникновению сердечной патологии.
- УЗИ сердечной мышцы для определения капилляров и кровотока (при инфаркте миокарда).
Конечно же, это неполный список показаний к проведению диагностики. Только комплексная оценка состояния пациента позволит определить необходимость данного исследования.
Противопоказания и безопасность
Длительное применение ультразвука в медицине доказало его абсолютную безопасность для пациентов. Проведение эхокардиографии также безвредно для всех групп пациентов.
С учетом безопасности обследования, противопоказаний для проведения процедуры нет. Современные переносные аппараты позволяют проводить исследование у постели нетранспортабельного больного.
Достоинства и недостатки метода
Вопрос о том, может ли быть универсальный метод исследования для решения всех проблем диагностики весьма сомнителен. К плюсам ЭКГ относится безопасность, доступность и высокая информативность. Представленный способ позволяет в короткие сроки и за доступную стоимость получить большое количество важной информации.
Недостатком метода является высокая зависимость от класса аппарата, качества визуализации и конституциональных особенностей пациента. Кроме того, метод достаточно субъективен и зависит от трактовки получаемой информации диагностом.
Ошибки диагностики.
При проведении эхокардиографии возможно получение неточных результатов. Причины диагностических ошибок указаны в недостатках метода.
Основной причиной погрешностей является нарушение техники исследования: некорректное выведение позиций, неправильная настройка параметров аппарата, неверная интерпретация полученных данных, несоблюдение алгоритма исследования.
Наиболее распространены следующие ошибки:
- неточные измерения полостей сердца;
- неправильная оценка сердечных потоков;
- пропуск дефектов перегородок малого размера и без гемодинамических нарушений;
- не выявление локального нарушения сократимости миокарда;
- «гипердиагностика» малых аномалий развития сердца, особенно в детской практике.
Для уменьшения количества ошибочных результатов диагностики необходимо улучшать техническое обеспечение и регулярно повышать теоретическую и практическую квалификацию врачей-диагностов.
Виды эхокардиографии
Трансторакальная эхокардиография является самым распространенным видом исследования. Этот метод проводится датчиком через межреберные окна передней поверхности грудной клетки;
Стресс-эхокардиография
Представляет собой трансторакальное исследование, которое проводят до, во время и после физической нагрузки. В качестве нагрузочной пробы чаще всего используется велоэргометрия. Данный вид применяется для выявления ишемии и прогнозирования дальнейшего течения ишемической болезни сердца.
Контрастная эхокардиография
Также является разновидностью трансторакального исследования. Для проведения данного способа диагностики внутривенно водится контрастное вещество. Это используется для определения внутрисердечных потоков, дефектов перегородок, точных размеров левого желудочка. Современные контрастные вещества способны не разрушаться в течение 5-10 минут, что позволяет провести детальную оценку интересующих структур.
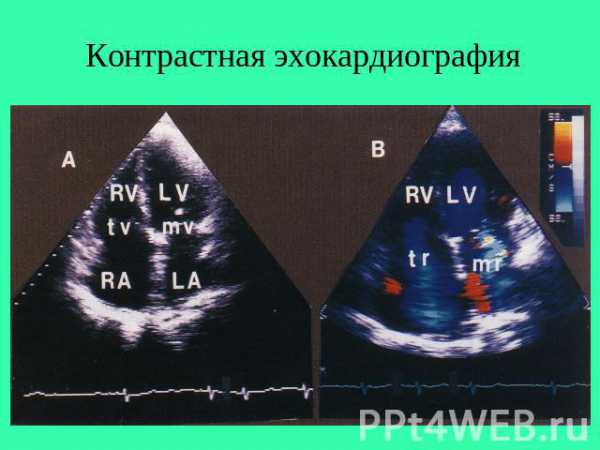
ультразвук позволяет оценить состояние внутрисердечных структур и потока крови
Чреспищеводная эхокардиография
Проводится с помощью эндоскопа специальным датчиком. Данное исследование позволяет получить более точное представление о пороках сердца, работе клапанных протезов и другой сердечной патологии. На видео представлено чреспищеводное исследование при вегетациях на митральном клапане.
Из-за инвазивности метода, он используется редко и требует специальную подготовку. Перед данным исследованием необходимо сделать кардиограмму, ЭхоКГ, ФГДС, общий анализ крови.
Методы визуализации.
Одномерное обследование
М-модальное сканирование представляет собой графическое отображение изучаемых структур вдоль одной линии сканирования.
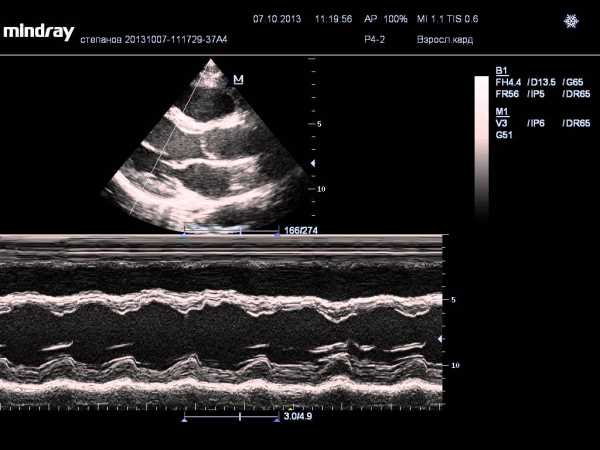
используется для получения точных результатов
В настоящее время данный метод не является основополагающим и используется в алгоритме исследования для проведения измерений.
Двумерный режим
В-режим (двухмерная эхокардиография) позволяет в режиме реального времени посмотреть двухмерное изображение сердечных структур. Именно в этом режиме проводят оценку сердца, крупных сосудов: размеры состояние стенок, миокарда, внутриполостные образования и их характеристика.
Видео ЭхоКГ в В-режиме и с ЦДК
Допплерография используется для определения показателей кровотока. Допплеровский метод позволяет устанавливать изменение скоростей, наличие регургитации и изменение типа внутреннего кровотока.
Нормы эхокардиографии
Для каждого метода визуализации есть перечень параметров для оценки, и соответственно, нормативные показатели.
| Параметры в М-режиме | Нормальные значения, мм |
| Диаметр аорты на уровне синусов Вальсавы | 25-39 |
| Диаметр левого предсердия | 25-39 |
| Толщина передней стенки правого желудочка | 2-4 |
| Толщина межжелудочковой перегородки и задней стенки левого желудочка в диастолу | 6-11 |
| Диаметр левого желудочка в диастолу | 35-60 |
| Диаметр левого желудочка в систолу | 21-40 |
| Скоростные показатели при допплерометрии | Нормативные значения, м/с |
| Митральный клапан | 0,4-1,3 |
| Трикуспидальный клапан | 0,3-0,7 |
| Легочная артерия | 0,6-0,9 |
| Аорта | 1,0-1,7 |
| Выходной отдел правого желудочка | 0,7-1,1 |
| Параметры В-режима | Нормальные значения | |
| мужчины | женщины | |
| Диастолический диаметр левого желудочка, мм | 42,0-58,5 | 37,8-52,2 |
| Систолический диаметр левого желудочка, мм | 25,0-39,7 | 21,5-34,6 |
| Фракция выброса ЛЖ,% | 48-76 | 53-76 |
| Конечно-диастолический объем, мл | 58-174 | 42-134 |
| Конечно-систолический объем, мл | 14-76 | 11-55 |
| Базальный диаметр правого желудочка, мм | 25-42 | 24-40 |
| Диаметр ПЖ в среднем отделе, мм | 19-36 | 19-35 |
| Дистальный диаметр выносящего тракта ПЖ, мм | 17-27 | 17-26 |
| Конечно-диастолическая площадь выносящего тракта ПЖ, см² | 11-25 | 8,5-21 |
Помимо основных представленных параметров, есть большое количество вспомогательных измерений. Их проведение имеет второстепенное значение и актуально лишь при наличии хотя бы легких изменений в стандартных измерениях.
Результаты исследования
При правильном алгоритме проведения процедуры и достаточном профессионализме исследователя, эхокардиография позволяет выявить большое количество сердечной патологии и аномалий.
Ишемия миокарда является частым отклонением и требует особо тщательного изучения. Условно миокард делится на 17 сегментов, сократимость которых должна оцениваться в двух проекциях. В основе сегментарного разделения лежит анатомия коронарных артерий, питающих сердечную мышцу. Систолическое движение каждого сегмента может быть оценено как нормальное, гипердинамическое, гипокинетическое, акинетическое, дискинетическое и аневризматическое. Использование трехмерной эхокардиографии ускоряет количественную оценку сократимости миокарда по сегментам и минимизирует погрешности осмотра.
Легочная гипертензия
Представляет собой гемодинамическое состояние, в основе которого увеличение давления выше 25мм.рт.ст в легочном стволе. Причин роста давления множество: дефекты соединительной ткани, гипертония, врожденные и приобретенные пороки сердца с перегрузкой малого круга кровообращения, хронические заболевания легких и другие.
На ЭхоКГ при легочной гипертензии выявляются следующие признаки:
- гипертрофия стенки правого желудочка;
- дилятация правого желудочка;
- увеличение правого предсердия;
- парадоксальное движение межжелудочковой перегородки;
- расширение легочной артерии;
- патологическая регургитация на трикуспидальном клапане и клапане легочной артерии.
Дирофиляриоз сердца
Является редкой патологией у людей. В основе аномалии лежит нахождение в полости правого желудочка сердечного червя — дирофилярия.
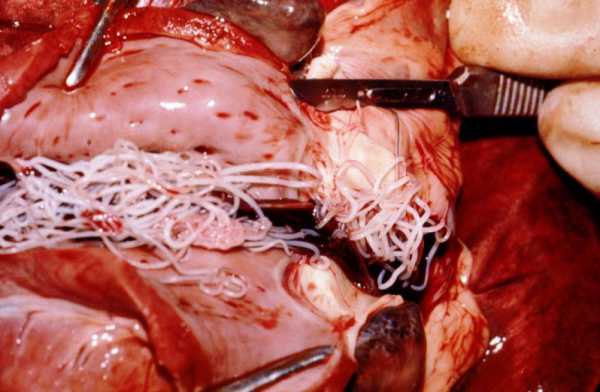
Гельминт попадает в организм после укусов некоторых членистоногих
Человек не является основным хозяином данного паразита, но случаи инфицирования регистрируются ежегодно. Клиническая симптоматика характеризуется учащенным сердцебиением, одышкой, слабостью и легким недомоганием. При УЗИ в сердце могут быть обнаружены внутриполостные патологические образования. На начальном этапе сердце выглядит нормальным. Диагностика основывается на лабораторном исследовании крови и выявлении в ней личинок паразита — микрофилярий.
Эхокардиография является незаменимым методом в диагностике объемных образований сердца, клапанных патологий, врожденных и приобретенных пороков сердца, инфекционных заболеваний.
Стоимость исследования
Цена на эхокардиографию очень вариабельная и зависит от метода и объема изучения, класса оборудования и учреждения, где проводится диагностика. Так, трансторакальная эхокардиография обходится от 2500 до 4500 рублей, стоимость стресс-эхокардиографии в диапазоне 4000 — 23000 рублей, а чреспищеводная эхокардиография обойдется от 4000 до 35000 рублей.
УЗИ сердца
Ультразвуковая диагностика сердца (эхокардиоскопия) представляет собой инструментальный метод изучения сердца, который помогает определить множество патологий. Выполнение УЗИ сердца позволяет определить структуру, расположение этого органа, его размеры.
По имеющимся функциональным характеристикам позволяет:
- выявить присутствие пороков сердца;
- выявить подвижность и сократимость клапанов;
- установить области акинезии – того места мышцы сердца, не принимающей участия в процессе сокращения;
- обнаружить во внутренних областях органа наличие тромбов;
- выполнить измерение давления в легочной артерии.
То есть ясно, ошибочно является мнение, что выполнять ультразвуковое исследование сердца нужно лишь для определения пороков формирования сердца врожденного характера. Такая методика выделяется своей информативностью, а также абсолютной безопасностью и безвредностью. Именно поэтому возможно проведение диагностики сердца при помощи ультразвука новорожденному малышу и женщине во время вынашивания ребенка, поскольку это не отразится никоим образом на их здоровье.
Существующие показания к выполнению ультразвуковой диагностике сердца
Выделяют следующие виды показаний для проведения эхокардиографии: плановые и экстренные. К первому виду показаний относится проведение диагностики этого органа женщинам в период вынашивания ребенка и подросткам 14-летнего возраста.
Значимость выполнения этого исследования для детей подросткового возраста весомая, так как они в этот период начинают быстро расти, при этом рост органов может выполняться неравномерно. И мышца сердца также не выделяется вероятностью интенсивного роста, таким образом, во время возрастающих нагрузок, оказываемых на миокард, может в сердце начаться появление патологических процессов.
Необходимость проведения эхокардиографии при беременности обусловлена необходимостью того, что в этот период на сосудистую и сердечную систему происходит увеличение нагрузки.
Потому то, в случае наблюдения в строении сердца различного рода аномалии, ранее не диагностированной, то она, возможно, окажет влияние на ход беременности, что способно привести к изменению нормальной жизни. В результате этого может возникнуть некие проблемы, способные привести к прерыванию процесса беременности.
Доктор может назначить выполнять эхокардиографию во время беременности, если у будущей мамы существует хроническая болезнь сердца, а обследование ранее не было сделано. При выполнении такого исследования женщине не стоит беспокоиться о состоянии развивающегося плода, поскольку ультразвук на него никакого влияния не оказывает.
Тяжелые физические нагрузки способны также отразиться на состоянии этого органа, именно поэтому специалисты рекомендуют профессиональным спортсменам периодически выполнять такое исследование.
К показаниям экстренного назначения осуществления эхокардиографии относят:
- присутствие в сердце болевых ощущений;
- уменьшение кровяного давления, присутствие в сердца шума, в частности, когда он улавливается у младенца;
- возникновение одышки;
- уменьшения кровяного давления;
- если у малыша во время кормления, возможно в период беспокойства носогубный треугольник становится синюшным.
Какие противопоказания к осуществлению диагностики сердца при помощи ультразвука?
На самом деле противопоказаний для проведения этого исследования не существует. Иногда встречаются случаи, когда выполнить его невозможно из-за технических сложностей. Эта ситуация может появиться в случае когда нужно сделать диагностику новорожденному, а датчики маленьких размеров отсутствуют.
В том числе иногда не получается выполнить данную процедуру детям, слишком обеспокоенным или отрицательно настроенным к данной манипуляции.
Способы проведения эхокардиоскопии
Существует несколько методов проведения ультразвукового исследования сердца:
- трансторакальный – выполняется непосредственно через грудную клетку;
- транспищеводный – когда для максимально четкого изображения диагностика проводится через пищевод;
- стресс-анализ – проводится с учетом создания повышенной нагрузки;
- с использованием ультразвуковой допплерографией, такой метод помогает доктору выполнить оценку кровотока.
Эхокардиоскопия выполняется неинвазивным способом, это обследование пациенту не причиняет никаких болезненных ощущений. Наиболее часто выполняемым методом является трансторакальный.
Перед началом выполнения диагностики на участок кожного покрова в месте, где расположено сердце, наносят гель, который способствует улучшению проникновения через кожу ультразвук, что благоприятствует качественному исследованию. После чего доктор при помощи датчика начинает проводить исследование.
Интерпретация полученных результатов
В случае наличия каких-либо сердечно-сосудистых изменений данные ультразвукового исследования сердца изменяются, в частности при наличии пороков сердца, после инфаркта миокарда, если наблюдается кардиомиопатия и гипертоническое заболевание.
Также изменения могут наблюдаться у людей пожилого возраста, а также у тех, кто занимается профессиональным спортом, курит, страдает алкоголизмом, выраженной степенью ожирения, в том числе, если в наличии имеются различного рода инфекционные болезни.

Могут разобраться в полученных результатах эхокардиоскопии доктора-кардиологии, терапевты, на основании полученных показателей пациенту будут назначены дальнейшие рекомендации относительно терапии, а также правильного образа жизни.
Результаты ультразвукового исследования сердца
При помощи выполнения данной диагностики у новорожденных можно выявить наличие пороков формирования сердца, в частности и аномалии. Также можно определить существование обратного тока крови, сердечную клапанную недостаточность, выявить при эндокардите поражения клапанов.
Ультразвуковое исследование помогает определить структуру сердечной мышцы, а также в случае присутствия артериальной гипертензии показывает ее гипертрофию.
Однако помните, ультразвуковое исследование не следует рассматривать в качестве самостоятельного метода, его данные специалист использует в комплексе с иными диагностиками, позволяющие поставить верный диагноз.
Ультразвуковое исследование (УЗИ) сердца
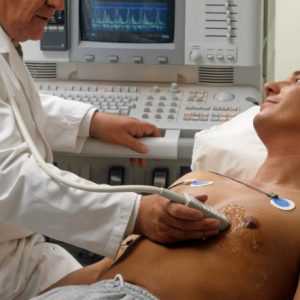 Эхокардиография – одна из разновидностей ультразвукового исследования. Метод изучает морфологические и функциональные изменения сердца, а также его клапанного аппарата. Сердце – центральный орган кровообращения человеческого организма. Он постоянно ритмично сокращается, обеспечивая ток крови по кровеносным сосудам. Бесперебойная работа системы кровообращения – необходимое условие нормального функционирования организма. Чтобы вовремя выявить дефекты, оценить их характер и разработать терапевтический курс, используют эхокардиографию. Что нужно знать об ультразвуковом методе, как именно он работает и какую информацию предоставляет?
Эхокардиография – одна из разновидностей ультразвукового исследования. Метод изучает морфологические и функциональные изменения сердца, а также его клапанного аппарата. Сердце – центральный орган кровообращения человеческого организма. Он постоянно ритмично сокращается, обеспечивая ток крови по кровеносным сосудам. Бесперебойная работа системы кровообращения – необходимое условие нормального функционирования организма. Чтобы вовремя выявить дефекты, оценить их характер и разработать терапевтический курс, используют эхокардиографию. Что нужно знать об ультразвуковом методе, как именно он работает и какую информацию предоставляет?
Общая характеристика исследуемой зоны
Сердце – центральный мышечный орган кровообращения. Он перекачивает кровь по венам и артериям, которые примыкают к органу и обеспечивает жизненно необходимыми веществами весь человеческий организм. Здоровое сердце бесперебойно сжимается и разжимается, образуя сердечный цикл. У здорового человека, находящегося в состоянии покоя, можно зафиксировать около 70 сердечных циклов в минуту.
Форма сердца вариативна и зависит от телосложения, возраста, гендера, состояния здоровья. Его масса варьируется от 274 до 385 граммов у мужчин и от 203 до 302 граммов у женщин.
Человеческое сердце состоит из четырех камер, которые разделены клапанами и перегородками. Кровь циркулирует по органу, попадая из одного клапана в другой, насыщается жизненно необходимыми элементами и распространяется по всему организму. В среднем, через сердце проходит от 7 000 до 10 000 литров крови за день.
Орган подвержен огромному количеству патологий – от врожденных пороков до онкологический новобразований. Чтобы вовремя отследить и предотвратить болезнь, врачи назначают ультразвуковое исследование. Насколько это целесообразно? Эхокардиография – быстрый, точный и безболезненный метод диагностики центрального органа кровообращения. С ее помощью врач сможет оценить состояние крупных сосудов, проследить за током крови, выявить патологические изменения в клапанном аппарате или строении миокарда. Основное преимущество метода – безопасность. Никаких побочных эффектов, боли, дискомфорта или осложнений после УЗИ не возникает.
Принцип работы ультразвукового аппарата
 Благодаря распространению технических возможностей для ультразвуковой диагностики, визуализация сердца и его клапанного аппарата стала дешевой, быстрой и востребованной практикой. Эхокардиография считается отдельным ответвлением УЗИ, хотя значимых различий в технике проведения и обработки информации нет.
Благодаря распространению технических возможностей для ультразвуковой диагностики, визуализация сердца и его клапанного аппарата стала дешевой, быстрой и востребованной практикой. Эхокардиография считается отдельным ответвлением УЗИ, хотя значимых различий в технике проведения и обработки информации нет.
УЗИ базируется на функциональных возможностях ультразвука. Это высокочастотные звуковые колебания, которые недоступны для человеческого уха. Наши органы слуха воспринимают звук частотой от 16 000 до 20 000 герц, а частота ультразвука превышает 20 000 герц и находится вне зоны акустического восприятия.
При помощи высокочастотных звуковых волн могут общаться представители животного мира (например, дельфины, киты, грызуны и долгопяты). Человечество научилось применять ультразвук в нескольких отраслях: медицина, биология, промышленность.
Важной особенностью звуковых волн является свободное перемещение по мягким тканям живых организмов. Беспрепятственное распространение стало ключевым для УЗИ-диагностики. Как именно это происходит? Человеческий организм – неоднородная структура, состоящая из твердых и мягких тканей, воздуха, воды. Каждая из этих структур представляет собой своеобразный барьер для звуковой волны и препятствует ее распространению, что называют акустическим сопротивлением. Акустическое сопротивление жидкостей и костных структур будет разным, значит показатель зависит от плотности, упругости и структуры барьера.
Как только звуковая волна достигает барьера, одна ее часть поглощается новой средой, а другая отражается. УЗ-аппаратура фиксирует изменения звуковых колебаний, обрабатывает информацию и преображает ее в двухмерное или трехмерное изображение. Сам процесс настолько быстр и прост для современной техники, что врач и пациент могут наблюдать за происходящим в организме в режиме реального времени.
Для исследования сердца применяют секторный датчик. Он работает на частоте от 1,5 до 5 Мгц. Его используют в случаях, когда необходимо диагностировать маленький участок организма, расположенный на глубине. Размер датчика и финального изображения отличается, что важно учитывать во время оценки анатомических структур.
Перед процедурой наносят специальный жидкий гель, который выполняет роль переходной среды. Без него проведение диагностики невозможно, поскольку человеческая кожа отражает 99,99% звуковых волн. Более того, гель предупреждает аллергические реакции, улучшает качество сигнала за счет вязкой структуры и позволяет датчику свободно скользить по поверхности.
 Датчик генерирует ультразвук и перенаправляет информацию в системы реконструкции, которые занимаются созданием черно-белого изображения. Интересен факт, что для этого используют 64 разных оттенка черно-белой шкалы. Оттенок зависит от интенсивности акустических колебаний и специфики барьера. Максимально интенсивные волны, которые поглощаются средой, изображены белым (жидкости, мягкие ткани), а слабые колебания фиксируют черным (костные структуры).
Датчик генерирует ультразвук и перенаправляет информацию в системы реконструкции, которые занимаются созданием черно-белого изображения. Интересен факт, что для этого используют 64 разных оттенка черно-белой шкалы. Оттенок зависит от интенсивности акустических колебаний и специфики барьера. Максимально интенсивные волны, которые поглощаются средой, изображены белым (жидкости, мягкие ткани), а слабые колебания фиксируют черным (костные структуры).
Показания/противопоказания к исследованию
Показания/противопоказания к исследованию всегда определяет лечащий врач. Не занимайтесь самодиагностикой и всегда консультируйтесь со специалистом перед любыми медицинскими манипуляциями. Эхокардиографию назначают при ишемической болезни сердца, боли в грудной клетке неизвестного происхождения, врожденных/приобретенных пороках сердца. Поводом для обращения к врачу может быть нарушение сердечного ритма, шумы, гипертоническая болезнь, патологические изменения электрокардиограммы, признаки сердечной недостаточности.
Эхокардиография особенно важна в детском возрасте. Ребенок переживает период интенсивного роста и развития всего организма, во время которого могут возникать неприятные ощущения, различные жалобы и отклонения от нормы. Среди них: регулярные головокружения, сильная одышка, потери сознания, общая слабость тела, учащение сердцебиения или периодические сбои в работе органа, боли или наличие шумов в сердце. Интересуйтесь здоровьем ребенка, проходите регулярные осмотры у врачей, чтобы вовремя зафиксировать и избавиться от болезни.
Врачи советуют регулярно проходить эхокардиографию спортсменам и людям, которые подвержены сильной физической нагрузке. Пациент сможет узнать текущее состояние органа, его выдержку и готовность к подобному стрессу. Диагностика не помешает и пациентам, которые часто болеют инфекционными/воспалительными болезнями, переживают стресс или страдают от гормональных сбоев.
Сердце чутко реагирует на изменения в организме и может быть подвержено патогенному влиянию.
Абсолютных противопоказаний к УЗИ не существует. Процедура абсолютно безопасна для человеческого организма и рекомендована даже для наиболее уязвимых категорий пациентов – беременных/кормящих женщин, новорожденных малышей и людей в возрасте. В некоторых случаях проведение исследования может быть затруднено. К примеру, при хроническом бронхите/бронхиальной астме, серьезных патологиях дыхательной системы, длительном курении, воспалительных болезнях эпителия грудной клетки. Дополнительное время и усилия необходимо уделить пациентам с деформациями грудной клетки, ее полным оволосением у мужчин и значительным размером молочных желез у женщин. Специалист должен найти подход к особенностям каждого пациента и провести максимально эффективную, точную диагностику. Главное – расслабьтесь и четко следуйте указаниям врача.
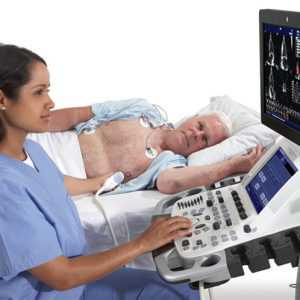 Существует несколько разновидностей проведения эхокардиографии. Они отличаются по способу воспроизведения сигнала. Выделяют всего три режима – А, В, М. А-режим регистрирует звуковые колебания в виде пиков (амплитуда зависит от интенсивности колебания). В-режим показывает двухмерную картинку за счет яркости свечения точек. М-режим позволяет зафиксировать активность, амплитуду и скорость движения структур. Для проведения эхокардиографии чаще всего используют М-режим.
Существует несколько разновидностей проведения эхокардиографии. Они отличаются по способу воспроизведения сигнала. Выделяют всего три режима – А, В, М. А-режим регистрирует звуковые колебания в виде пиков (амплитуда зависит от интенсивности колебания). В-режим показывает двухмерную картинку за счет яркости свечения точек. М-режим позволяет зафиксировать активность, амплитуду и скорость движения структур. Для проведения эхокардиографии чаще всего используют М-режим.
В отдельную категорию выделяют допплерэхокардиографию. Это одна из разновидностей УЗИ, которую проводят параллельно стандартной двухмерной эхокардиографии. Метод основан на эффекте Допплера. Он заключается в том, что движущиеся объекты искажают частоту акустических колебаний. Допплерография помогает оценить ток крови в желудочках, предсердиях, крупных сосудах, измерить диаметр отверстия, через которое она поступает и отследить степень выраженности обратного кровотока.
Еще одна разновидность УЗИ – контрастная эхокардиография. Контрастные вещества используют для улучшения визуализации внутренних структур органа. Непосредственно перед диагностикой врач вводит контраст (внутривенно) и проводит стандартную процедуру исследования. В редких случаях применяют стресс-эхокардиографию. Стандартное исследование проводят в состоянии покоя, а стресс-эхокардиографию в процессе активной физической нагрузки. Это помогает выявить скрытые заболевания сердца. Стрессовые манипуляции необходимы при подозрении на ишемическую болезнь сердца, перед хирургическим вмешательством, чтобы определить возможные риски. Также метод применяют для динамической оценки проходимости сосудов.
Решение о специфике исследования принимает лечащий врач, фиксирует это в медицинской документации, которую получает узист. В целом, ультразвуковая диагностика помогает оценить состояние мягких тканей, определить толщину сердечных стенок, общую функциональность клапанного аппарата, объем полостей сердца, сократительную активность миокарда. При помощи ультразвука также удастся зафиксировать работу центрального органа кровообращения в режиме реального времени, проследить особенности и скорость движения крови в предсердиях и желудочках.
Подготовка и проведение манипуляций
Никакой специфической подготовки перед УЗИ сердца не требуется. Пациент снимает верхнюю одежду, украшения, которые могут повлиять на результативность и комфорт процедуры, располагается на кушетке и ждет указаний специалиста. Узист подключает к грудной клетке несколько датчиков, которые являются источниками ультразвука. Через датчики информация попадает в специальный компьютер и превращается в изображение внутренней полости организма. Процесс настолько быстр и автоматизирован, что врач сразу же видит реальную картинку сердца в режиме реального времени.
В большинстве случаев длительность УЗИ не превышает 20 минут. Расшифровкой результатов занимаются минимум два специалиста – узист, проводивший исследование, и кардиолог/терапевт/врач функциональной диагностики. Узист ставит предварительный диагноз, характеризуя общее состояние организма. Профильный врач делает более детальный разбор, выявляет нормы/патологии/особенности работы сердца, составляет терапевтический или профилактический курс.
При помощи одного ультразвукового исследования удается выявить 90% патологий.
В целом, стандартная процедура УЗИ требует от пациента спокойствия и расслабления, но существует альтернативный метод диагностики – чреспищеводная эхокардиография. Через пищевод пациента вводят специальный датчик, который дает возможность рассмотреть сердце со всех сторон под желаемым углом. Примерно за 6 часов до исследования пациенту следует отказаться от пищевых продуктов и, по необходимости, снять зубные протезы. Чтобы сделать исследование максимально комфортным, пациенту вводят обезболивающие препараты внутривенно.
Характер, особенности подготовки, стоимость процедуры необходимо уточнить у лечащего врача. Он подберет оптимальный способ диагностики, основываясь на показаниях/противопоказаниях, специфике болезни пациента.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе