Ультразвуковая диагностика молочной железы
Ультразвуковая диагностика молочных желез
 УЗИ молочних залоз
УЗИ молочних залоз Быть здоровым так же естественно, как и то, что солнце встает утром на небе, а ночью светят звезды! С развитием медицинской отрасли, следить за своим здоровьем становится все проще. Доступные методы диагностики и исследования организма позволяют предупредить или своевременно выявить малейшие отклонения от нормы.
Одним из важнейших пунктов для женщин является уход и контроль молочных желез, которого необходимо придерживаться постоянно. Для диагностики состояния молочной железы одним из наиболее приемлемых и легкодоступных способов исследования является ультразвуковая диагностика. При проведении УЗИ не происходит облучения, как в случае рентгенологических исследований, отсутствуют какие-либо неприятные ощущения, а изображение тканей и органов выводится на экран в режиме реального времени. Иногда при проведении УЗИ молочных желез также используют метод Доплера, с помощью которого оценивают скорость кровотока.
УЗИ грудиОпределение природы тканей образований, найденных при ручном осмотре маммологом или с помощью маммографии. С помощью УЗИ врач может отличить опухоль от кисты, а следовательно и скорректировать дальнейшие меры по наблюдению пациентки.
Дополнительная диагностика при подозрении на рак груди. Хотя маммография по праву считается единственным диагностическим методом исследования возможных раковых состояний молочной железы, а ее регулярное применение значительно снижает смертность среди женщин группы риска, она является информативной не для всех видов рака. К сожалению, некоторые опухоли груди невозможно обнаружить с помощью рентгенографических снимков и врачу очень сложно интерпретировать такие случаи.
На сегодняшний день предполагается использование УЗИ как метода ранней диагностики в следующих случаях:
- женщины с плотными молочными железами;
- женщины с силиконовыми имплантами;
- беременные;
- группа высокого риска развития рака груди.
Преимущества ультразвуковой диагностики груди:
- безболезненный и неинвазивный метод диагностики;
- один из самых распространенных и недорогих методов диагностики;
- способен максимально показать мягкие ткани, которые плохо отражаются на рентгеновских снимках;
- может быть использован для контроля положения иглы при биопсии;
- может предоставить дополнительную информацию о патологических образований выявленных с помощью маммографии.
Назначают УЗИ молочных желез в период с пятого по четырнадцатый день менструального цикла. Для проведения исследования ультразвуком не нужна специальная подготовка. В общем, процедура УЗИ груди займет не более 15 минут. Результаты готовы и не требующий дополнительной обробки.
Проводиты УЗИ молочных желез нужно как минимум раз в год, даже в тех случаях, когда клинические проявления и жалобы отсутствуют. Отсутствие вредного облучения позволяет проводить УЗИ груди в любом возрасте, даже для беременных женщин и кормящих матерей.
Поделиться в социальных сетяхДиагностика молочной железы: УЗИ и другие обследования
Заболевания молочных желез у женщин — доброкачественные и злокачественные — встречаются очень часто. Применение различных методов исследования — маммографии, ультразвука, магнитно-резонансной томографии и биопсии позволяет выявлять все заболевания на ранних сроках, что позволяет лечить их без хирургического вмешательства у большинства пациентов.

Изменения в молочных железах у женщин
Молочная железа у женщин — это парный гормонозависимый орган, который подвержен изменениям не только на протяжении всей жизни, но и в течении месяца. Женская грудь зависит от состояния здоровья детородных органов, гормонального фона, эндокринной системы. Она отзывается на любые изменения в организме, особенно орган чувствителен к стрессу, а, точнее, к вызванным им гормональным изменениям.
На протяжении менструального цикла девушки ощущают, как грудь увеличивается в размерах, набухает, побаливает, а потом вдруг теряет в объёмах и становится менее напряжённой. Привыкая к таким метаморфозам, женщины редко чувствуют необычные изменения и обращаются к врачу лишь тогда, когда признаки болезни невозможно не увидеть невооруженным взглядом. Таких пациенток преследует боль, отек железы, выделения из сосков. Если речь идет об опухоли. то она хорошо прощупывается. Увы, но эти симптомы признак запущенного заболевания, порой очень тяжелого.
По 80% женского населения планеты страдает теми или другими заболеваниями молочных желез, из них в России 19,8% приходится на рак груди, и более чем в половине случаев у женщин выявляют мастопатию (доброкачественное фиброзное образование). К группе риска относятся женщины старше 35 лет, второй пик заболеваний приходится на постклимактерический период, и встречается у пациенток 60-65 лет. По этой причине женщинам старше 30 лет следует хотя бы раз в год проводить УЗИ молочных желез.
УЗИ молочных желез или маммография? Что пройти в первую очередь?
УЗИ молочной железы и маммография (рентген груди) — это два взаимодополняемых и популярных метода исследования, каждый из которых имеет свои преимущества и недостатки. Ультразвуковое исследование всегда назначается в первую очередь и является более предпочтительным, потому что это неинвазивная, совершенно безболезненная и, в отличие от рентгена, при котором пациентка получает хоть и небольшую, но дозу радиоактивности, абсолютно безопасная методика.
На УЗИ-аппарате легко выявить кисты, чего невозможно сделать на рентгене. Но и здесь есть свои тонкости. С помощью УЗИ идеально обследовать грудь небольшого размера с упругой плотной кожей и малым количеством жировой ткани, в то время как у женщин старше 45 лет, у которых железистая ткань заменяется жировой, маммография отобразит состояние молочных желез нисколько не хуже.
Пальпирование груди (ощупывание руками) не выявляет микроскопические новообразования, а ведь болезнь начинается с опухоли в 1-2 мм. Зато с помощью ультразвукового исследования выявляется 42% таких патологий.
По этим и другим причинам гинеколог всегда предпочтет сначала сделать УЗИ, тут же получив результаты на руки, и лишь потом направит пациентку на дополнительное обследование. Если, конечно, оно потребуется.
Что видит и что не видит УЗИ молочных желез. Какие датчики и аппараты УЗИ лучше
Обычные поликлиники и больницы оснащены УЗИ-аппаратами стандартного качества, снабжёнными несколькими универсальными датчиками, в том числе и для обследования груди. Они имеют высокую чёткость разрешения, отображают эхогенность и контуры, но выявляют только достаточно большие новообразования размером от 5 мм.
Таких размеров опухоль достигает через 8 лет с момента её появления. А это значит, важный момент, когда ещё можно было вылечить патологию быстро и без значительных вмешательств, может быть упущен. Зато другие патологии в груди — кисты, фибромы, закупорки протоков и др. УЗИ видит на 5 баллов.
По этой причине УЗИ-диагностика молочных желез должна дополняться другими методиками при подозрении на онкологию (впавший сосок, ассиметрия груди, уплотнение при ощупывании). В этих случаях дополнительно назначается маммография или в особых случаях МРТ.
Стандартное УЗИ хорошо отображает структурные изменения тканей молочной железы: присутствие узелков, кист, ухудшение кровообращения, возникновения инфильтрата. Заподозрить онкологию и направить пациентку на более детальное обследование помогает опыт врача.
На сегодняшний день уже существует метод ультразвукового исследования, выявляющий новообразования на самой ранней стадии. Это УЗИ-аппараты системы ABVS (Automated Breast Volume Scanner), разработанные компанией Siemens специально для маммологических исследований.
Специальный датчик, установленный на грудь женщины, позволяет получить 3D-изображение на экране монитора. Скрининг проводится автоматически и не зависит от опыта и квалификации врача. Полученные сведения обрабатываются специальной программой в течение 15 минут, покуда датчик лежит на груди женщины и делает снимки в разных срезах от грудной стенки до кончика соска. Система ABVS позволяет обследовать женщин, имеющих наследственную предрасположенность к раку груди, у которых несколько кровных родственниц страдали или умерли от этого заболевания.
Как повысить результативность обследования
Состояние молочных желез зависит от гормонального фона, поэтому обследование лучше проводить в состоянии «гормонального покоя» — это 1-я фаза менструального цикла или 4-14 день от начала месячных. Это связано с тем, что после овуляции организм женщины максимально готовится к зачатию, а молочные железы — к выкармливанию будущего малыша.
Млечные протоки расширяются, поэтому не позволяют увидеть опухоль небольшого размера. В первые 2 недели от начала цикла они сужены до 0,5-1 мм, поэтому по неровным контурам и расширениям протоков легко увидеть уплотнения или новообразования небольшой величины до 5 мм.
Придя в кабинет УЗИ-диагностики, пациентка ложится спиной на кушетку, предварительно сняв все украшения и раздевшись по пояс. Обязательно нужно завести за голову руку с обследуемой стороны. Так молочная железа максимально распластывается, и её ткани принимают положение параллельно поверхности кожи. Датчик в таком положении тела будет располагаться максимально близко к тканям органа, а ультразвук сможет проникать до грудной клетки.
Датчиком проводится обследование всего объёма молочной железы по часовой стрелке начиная с любой стороны возле ореола соска. Минимально одна железа сканируется 30 минут, потому что исследование проводится в разных плоскостях и ракурсах. Для пациентки это довольно утомительно, поэтому следует набраться терпения.
Комплекс сосок-ореол также является предметом исследования, ведь под сосочным ореолом находятся молочные протоки. Но комплекс имеет большое количество плотной соединительной ткани, поглощающей ультразвук. Поэтому опытный врач направляет луч на субалеолярную область, отклоняя датчик вместе с соском.
Правильность расположения связок Купера определяется перемещением датчика верху вниз и вправо-влево, потому что деформация связок свидетельствует о новообразованиях в близлежащих тканях.
Какие патологии выявляются на УЗИ молочных желез
При исследовании груди на УЗИ-аппарате врач получает информацию о структуре органа (соотношение железистой, жировой и фиброзной тканей).
Молочная железа состоит из трёх видов тканей: железистой, жировой и соединительной. С помощью соединительной ткани железа делится на 15-20 долей, свободное пространство в которых заполняется жировой тканью. За форму груди отвечает плотность соединительной ткани, она прикрепляет железу к грудной клетке. После родов она растягивается и теряет тонус.
Каждая доля железистой ткани делится на более мелкие дольки, внутри которых находятся млечные желёзки. Они переходят в ветвящиеся трубки с расширением на конце в виде альвеол — микроскопических пузырьков, в которых в период лактации образуется молоко. От альвеол отходят трубочки (млечные протоки), переходящие в млечные синусы с соском на конце.
Во время ультразвукового обследования в норме врач видит следующее:
- ткани должны хорошо дифференцироваться (у них разная эхогенность, она не должна быть смешанной);
- до 40 лет преобладает железистая ткань, после 40 – жировая;
- толщина железистой ткани у женщин моложе 40 лет не превышает 14 мм, но после 40 лет достигает 2 см;
- млечные протоки однородные, без расширений;
- железистые и жировые дольки не деформированы;
- соответствие морфотипа возрасту.
Морфотип бывает ювенильный, ранний репродуктивный, расцвета, зрелый, предменопаузальный, постменопаузальный, лактационный. Для него характерны различные соотношения железистой, соединительной и жировой ткани.
Также специалист смотрит на имеющиеся отклонения от нормы. К ним относятся выявление очаговых образований и их эхогенность
Участки с повышенной или пониженной эхогенностью указывают на кисты, воспаления или опухоли. Если же кисты, воспаления или опухоли имеют место быть, пациентке дополнительно исследуют на УЗИ расположенные рядом лимфоузлы. При подозрении на опухоль выявляют её природу при помощи допплерографии. Если кровообращение усилено или неравномерно, пациентке делают тонкоигольную биопсию.
Очаговое образование — это единичная опухоль с чётким контуром. В 50-80% оно имеет доброкачественный характер. Среди самых распространённых видов очаговых образований чаще обнаруживаются:
- Мастопатия — доброкачественное новообразование, имеющее многообразные вариации, нуждается в лечении, потому что склонно к перерождению. На УЗИ мастопатия видна гипоэхогенными участками, имеющими высокую плотность. При диффузном типе участков будет много, при фиброзной они будут единичными. Протоки грудных желез при этом расширены.
- Мастит — это воспаление молочной железы, вызванное попаданием инфекции или абсцессом. На УЗИ отображается смешанными анэхогенными участками и неровными контурами желез.
- Фиброаденома — разрастание фиброзной ткани с чёткими краями, вызванное гормональным сбоем. На экране монитора фиброаденома отображается объёмным новообразованием круглой, овальной или дольчатой формы. Эхогенность неоднородная, имеет заднее акустическое усиление. Контуры в некоторых случаях бывают ровными, но в большинстве случаях имеют неровные края и неоднородную гипоэхогенность.
- Отличить фиброаденому от рака позволяет дополнительное допплеровское исследование. При доброкачественном образовании кровотока практически нет, а единичные сосуды имеют низкие скоростные показатели кровоснабжения. Онкообразование хорошо снабжается кровью и имеет сетку сосудов и капилляров.
- Липома — образуется из жировой ткани, поэтому долго не проявляет себя, со временем перерождаясь в саркому (злокачественную опухоль). На ощупь липома напоминает тугой малоподвижный узелок. На УЗИ выражается в виде гипоэхогенного образования в тонкой капсуле. Не снабжена сосудами, имеет чёткие контуры и однородную эхогенность.
- Киста — это капсула с жидкостью внутри, расположенная возле молочного протока. Капсула кисты содержит жидкость, которая отображается тёмными анэхогенными участками на экране.
- Лимфома — злокачественное новообразование, вызванное распространением раковых клеток от лимфоузлов.
- Саркома — злокачественная опухоль, образованная из соединительной ткани, способное быстро распространять метастазы. Это гипоэхогенный участок с размытыми контурами. При саркоме увеличиваются расположенные рядом лимфоузлы, в них также могут находиться раковые клетки.
- Тёмные участки говорят о застои жидкости и воспалении, также на воспаление указывает нечёткий контур желез;
При выявлении очагового образования любого характера пациентке потребуется гормональный анализ, а в некоторых случаях тонкоигольная биопсия.
Размер и структура лимфатических узлов
Увеличение и воспаление лимфоузлов могут быть вызваны инфекцией, травмами либо новообразованиями. Если на УЗИ заметно увеличение лимфоузлов, необходим осмотр врачом. Он обращает внимание на их размер, рыхлость, форму, температуру кожи. Пациентка дополнительно сдаёт общий анализ крови, проходит маммографию и биопсию.
Вывод
Многие заболевания молочных желез выявляются на УЗИ молочных желез. Но, если речь идет об онкологических опасных опухолях, данные ультразвуковой диагностики не являются на 100% точными, поэтому в случае обнаружения патологий необходимо пройти дополнительное обследование, например, маммографию и анализ крови на гормоны.
Часто женщины боятся делать дополнительную диагностику, особенно, если она связана с биопсией, поэтому оттягивают этот момент. Но этого делать нельзя! При своевременном обнаружении проблемы, пациентке назначают медикаментозное лечение, позволяющее избежать серьезной операции, швов, перевязок и дальнейшего вмешательства, по восстановлению размера и формы груди.
Только комплексный анализ и всестороннее обследование позволяет вовремя распознать серьёзное заболевание и начать лечение на ранних стадиях. Пройти все виды диагностики, включая УЗИ молочных желез на экспертном аппарате, вы можете в современной питерской клинике Диана
УЗИ диагностика молочных желез
Исследование молочных желез с профилактической целью является обязательным для женщин, ведь грудь – это не просто атрибут красоты и женственности, но и жизненно важная часть тела у представительниц слабого пола. Кроме того, на молочные железы возложен целый ряд функций, позволяющих поддерживать женское здоровье. Именно поэтому УЗИ грудной ткани является обязательной составляющей комплексного обследования, если есть показания к нему.
Ежемесячно с менструальным циклом молочные железы терпят значительные изменения. В ходе регулярного созревания яйцеклеток женская грудь как единственный орган природной лактации готовится к вероятному оплодотворению. Исследованиями доказано, что во время овуляции в железах происходит подготовка, своего рода «тестирование» способности организма к продуцированию и выделению грудного молока. Если зачатия не состоялось, распадаются клетки, готовые к синтезированию жидкости.
Основные показания к прохождению процедуры
Помимо маммографии весьма информативным методом исследования является УЗИ молочных желез. Показаниями для назначения диагностики, в первую очередь, являются жалобы пациентки на болезненные ощущения, сбои менструального цикла и прочие проявления дисфункций гормональной и репродуктивной систем. Как правило, направление на прохождение УЗИ молочных желез женщинам дает маммолог или гинеколог. Вескими поводами для диагностики специалисты считают:
- возникновение плотных образований, обнаруженных в ходе осмотра при пальпации груди;
- болезненность, жжение и дискомфорт не только в самой железе, но и в подмышечных зонах;
- обследование во время беременности и грудного кормления;
- предоперационное исследование;
- контроль за состоянием груди после искусственного увеличения путем установки силиконовых имплантатов;
- профилактический скрининг пациенток, достигших 30-летнего возраста;
- отсутствие беременностей и родов в анамнезе;
- контрольное обследование при наличии заболеваний молочных желез (1 раз в 6 -12 месяцев).

Пациенты, которым необходимо обследование
УЗИ молочной железы зачастую проводят при различных визуальных изменениях формы органа, его увеличении, а также потемнении или покраснении сосков, выделениях из груди. Огрубение или гиперемия эпидермиса, ограничение его подвижности также могут стать показанием к процедуре ультразвукового исследования, которое могут проводить также мужчинам и пациентам детской возрастной группы.
Кстати, данные о злокачественных и доброкачественных образованиях у мужчин в молочных железах также находят свое место среди медицинской статистики. Подтверждается патология, которая известна под названием гинекомастии, чаще у пожилых и молодых пациентов при увеличении выработки в организме женских гормонов.
Что женщине следует знать о подготовке к процедуре?
Как таковой особенной подготовки к проведению УЗИ груди не требуется, однако женщина должна знать, что диагностика возможна только в ограниченный период. Как правило, им является неделя после пятого дня начала менструального цикла. В этот временной отрезок активность разрастания секреторных клеток железистых тканей минимальна, а значит, ничего не сможет исказить достоверность полученных результатов. Информативность ультразвуковой диагностической методики ничем не уступает другим методам при необходимости выявления и предотвращения развития серьезных патологий.
Чтобы исследования прошло с максимальной долей информативности и дало достоверные результаты, женщине следует сказать врачу обо всех особенностях своего организма. Рассчитывая цикл, учитывать необходимо:
- природную асимметрию желез;
- фазу активности яичников;
- увеличение лимфоузлов в подмышечной впадине и определение провоцирующего фактора (простудное заболевание, нарушения эндокринной системы и так далее);
- дисменорея, сопровождающаяся с припухлостью и увеличением груди;
- застои грудного молока;
- подозрения на мастопатию;
- растрескавшаяся и чрезмерно сухая кожа на молочных железах;
- уплотнения на сосках;
- своеобразные ямки, впадины.
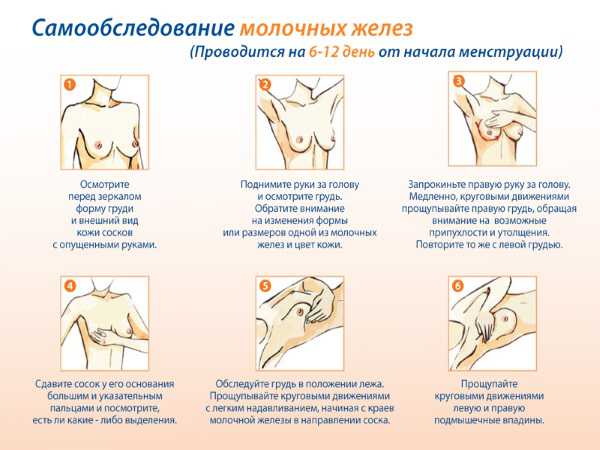
Как подготовиться к исследованию молочной железы?
В любом случае данные явления свидетельствуют о том, что имеют место сбои в функциональности эндокринной и репродуктивной системе пациентки. Контроль у врача и УЗИ молочных желез в этом случае рекомендовано проводить на протяжении недели начиная с 4 дня цикла. Исключением являются женщины на любом сроке беременности, кормящие матери, а также пациентки после 45 лет при наступлении менопаузы – лица данной категории могут пройти диагностическую процедуру в любое время.
Чтобы записаться на прием к специалисту, женщине необходимо заранее рассчитать первую декаду своего цикла. Следует обратить внимание и на режим питания, который должен предшествовать дню обследования. За 2-3 суток до УЗИ желательно не употреблять в пищу острые, соленые и жирные продукты. В этот же период нежелательно подвергать грудь тепловому воздействию, принимать горячие ванны. На время подготовки к УЗИ необходимо повременить с физиопроцедурами в салонах красоты.
В отличие от маммографии, которую нельзя делать в случае недавнего прохождения рентгенографии, ультразвуковая процедура не имеет подобных ограничений, поэтому откладывать исследование на потом нецелесообразно. Напротив, чем скорее будет известно о состоянии молочной железы, тем быстрее врач назначит лечение. Перед УЗИ стоит сообщить врачу о параллельном лечении (возможно, принятии гормональных препаратов, химиотерапии, народных лекарств), которое в некоторых случаях способно провоцировать изменения в железистых протоках и исказить результаты.
Как проходит обследование молочной железы?
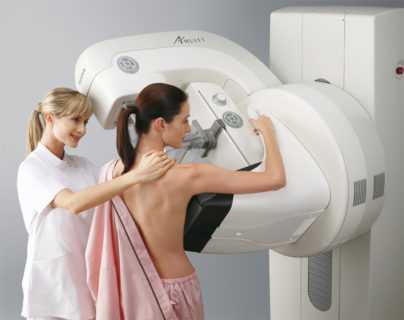
Само исследование груди проходит безболезненно для пациентки. Только при наличии в железистой ткани узловатых уплотнений женщина может ощущать определенный дискомфорт. Процедура происходит следующим образом:
- Женщине необходимо раздеться до пояса, снять бюстгальтер и занять положение лежа на спине. Если грудь маленького размера, то пациентке следует встать в полный рост или повернуться набок.
- Руки поднять высоко над головой.
- Далее врач наносит гель на обе молочные железы, которой позволяет достичь максимально беспрепятственного контакта датчика с поверхностью исследуемой груди.
- Затем врач визуально разделяет область железы на 4 так называемых квадранта. В каждом из них вероятность развития патологического процесса может колебаться от 5 до 50%. Самые высокие шансы на развитие рака имеет участок с хвостом Спенса – подмышечным крыльцом.
- Датчик аппарата УЗИ плотно прижимают к груди, тщательно осматривая и уделяя внимание каждому сантиметру. В ходе процедуры учитываются статистические данные о локализации раковых процессов в железе.
- Первой исследуют здоровую грудь, которая не проявляет себя болезненностью или наличием новообразований.
- Параллельно с детальным осмотром обеих грудей проводят доплерографию – исследование характера кровотока и кровоснабжения желез.
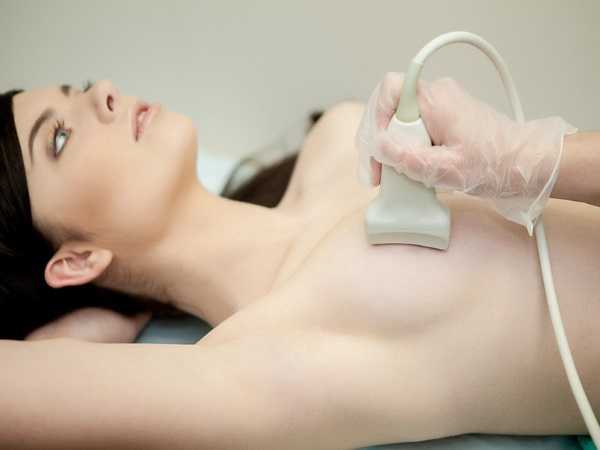
Составление заключения и результаты исследования
Датчиком проводят также по лимфоузлам пациентки, осматривают ключичную и подмышечную зону, передние части грудной клетки. В целом диагностическая процедура редко занимает более 20 минут. Результаты обследования отдают пациентке на руки или вклеивают в амбулаторную карту. Долго ожидать их не придется, как правило, заключение врач подготавливает за 5-10 минут.
Расшифровкой полученных сведений занимается лечащий врач (маммолог, гинеколог или эндокринолог). В своих выводах врач УЗИ-диагност дает объективную оценку состоянию обеих молочных желез, грудных мышц, протоков, подтверждает наличие или отсутствие патологических образований и незначительных структурных изменений.
Что видит врач на мониторе во время УЗ-диагностики?
Чтобы сказать, что железы здоровые, врач должен четко просматривать клиническую картину во время исследовательской процедуры:
- Толщина железистой ткани у молодых пациенток, как правило, не превышает 14 мм. После 40 лет этот показатель иногда достигает 20 мм за счет возрастного разрастания долек молочных желез.
- Ткани груди в идеале без особого труда дифференцируются друг от друга.
- При здоровье молочных желез протоки без расширений, очагов с низкой или высокой плотностью, легко визуализируются на мониторе.
- При подозрениях на воспаление лимфатических узлов проводят их ультразвуковое исследование, способное определить точное месторасположение, форму, размер и контуры.
При обнаружении раковой опухоли в груди, женщину направляют на диагностические процедуры матки, половых органов, паховых и забрюшинных лимфоузлов, печени и щитовидки. Нередко образования молочных желез являются очагами метастазирования. Для определения природы уплотнения, возникнувшего в пределах молочной железы, необходим анализ клеточной структуры грудных тканей, получить который можно с помощью ультразвуковой эластографии.
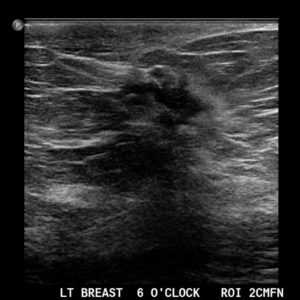
Инвазивная протоковая карцинома на 6 часах
Кто рискует заболеть раком груди?
В группу риска по заболеваниям молочных желез входят женщины, не имеющие детей или отказавшиеся от грудного вскармливания сразу после появления своих малышей на свет. У нерожавших пациенток орган лактации не созревает до конца, поэтому этой категории пациенток не следует игнорировать надобность регулярной диагностики.
На протяжении последних десятилетий частота подтверждения раковых опухолей в молочных железах увеличилась до невероятных показателей: у каждой десятой женщины после 40 лет обнаруживают онкологию на различных стадиях. Учитывая, что возрастной порог пациенток со злокачественным новообразованием ежегодно снижается, о выявлении смертельной опасности следует задуматься и девушкам младше 30 лет.
С какой периодичностью необходимо обследоваться женщинам?
В отличие от маммографии УЗИ молочных желез является более безопасным и безвредным методом исследования. Частота проведения диагностических процедур практически не ограничивается и предопределяется наличием заболевания, состоянием здоровья и возрастом женщины. Женщинам, перешагнувшим 30-летний рубеж, рекомендовано делать УЗИ груди не реже 1 раза в два года, после 45 лет – каждые полгода.
Единожды советуют проходить процедуру и девушкам в период полового созревания и непосредственного формирования железистой ткани. Назначается УЗИ и женщинам, испытывающим трудности с зачатием малыша, а также при планировании беременности.
Какие патологии можно обнаружить при УЗИ груди?
УЗИ молочных желез – это метод клинического исследования, который позволяет отличить здоровые ткани груди от патологических образований. Любые диффузные очаги, доброкачественные или раковые уплотнения – с помощью ультразвуковой диагностики можно определить самые опасные заболевания на ранних стадиях. В полученных результатах диагностической процедуры зачастую без профильного образования разобраться тяжело. Однако понять, что свое здоровье срочно необходимо брать под контроль, помогает заключение врача-диагноста. Среди патологий, чаще всего подтверждаемых в ходе УЗИ у женщин, стоит отметить:
- фиброаденомы;
- разновидности мастопатии;
- кистозные образования;
- абсцесс;
- очаги злокачественной природы.
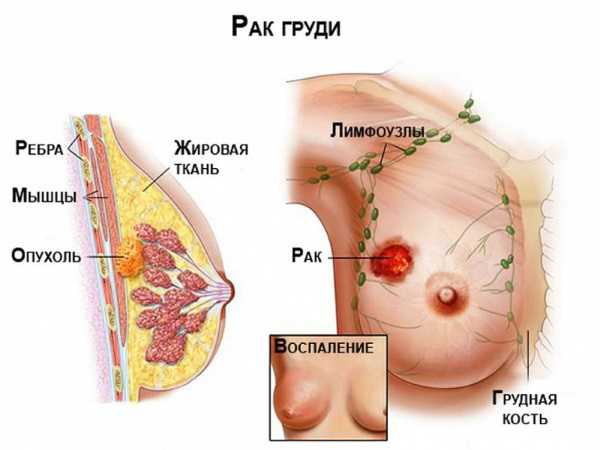
Заключение
Если в выводах специалиста присутствует слово «норма», вероятно, в железистой ткани атипичных изменений не выявлено, а значит, на этом этапе ничего не свидетельствует о развитии онкологического процесса. Между тем пределы нормы также являются сугубо индивидуальными понятиями, которые во многом зависят от следующих показателей:
- возраста пациентки;
- физиологических особенностей;
- числа выношенных беременностей и родов;
- продолжительность лактации или отказ от нее;
- длительности менструального цикла;
- наличия заболеваний молочных желез в анамнезе.
При выявлении заболевания на поздней стадии избежать полного иссечения груди практически невозможно. Диагностирование заболевания на начальных стадиях его развития ограничится химиотерапией или локальным оперативным вмешательством.
Ультразвуковая маммография, ультразвуковое исследование (УЗИ) молочных желез (груди)
Ультразвуковое исследование (УЗИ) молочных желез — неинвазивный метод исследования, используемый в гинекологии для диагностики заболеваний и опухолей молочных желез.
СИНОНИМЫ УЗИ МОЛОЧНЫХ ЖЕЛЕЗ
Ультразвуковая маммография, эхомаммография.
ОБОСНОВАНИЕ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Метод ультразвуковой маммографии широко распространён, высокоинформативен, экономичен, безвреден, в связи с чем может быть использован многократно у одной пациентки.
ЦЕЛЬ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Выявление узловых образований как солидного, так и кистозного строения, оценка соотношения различных тканевых компонентов, составляющих молочную железу, выявление увеличенных регионарных лимфатических узлов.
ПОКАЗАНИЯ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Наличие пальпируемых образований, увеличенных регионарных лимфатических узлов, необходимость уточнения характера выявленного другим методом образования (жидкостное или солидное), жалобы на боли в молочных железах, планируемая беременность, наличие беременности без предварительной УЗМ, профосмотр женщин, планирование пластической операции, гормонотерапии (ЗГТ, КОК).
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Специальной подготовки не требуется.
МЕТОДИКА УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
При эхографии используют ультразвуковые приборы с линейными широкополосными датчиками частотой 7 МГц и более. Пациентка лежит на спине. Датчик перемещают радиально от соска к периферии и обратно, каждый раз перекрывая предыдущую зону исследования, не меняя степень надавливания датчиком на ткань железы. Для указания локализации выявленных изменений удобно использовать расположение цифр на циферблате часов. УЗМ считают основным методом обследования детей, подростков, пациенток до 35–40 лет, пациенток в период беременности и лактации, а также больных любой возрастной группы с диффузной гиперплазией железистой ткани. Предпочтительно проводить УЗМ на 7–9й день менструального цикла.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Правильная интерпретация эхограмм молочной железы возможна только при корректной эхографической идентификации различных тканевых компонентов молочной железы, основанной на данных морфометрического анализа. В детском возрасте молочная железа представляет собой небольшое округлое подкожное образование с малочисленными протоками, состоящее в основном из жировой и волокнистой фиброзной ткани, бедной сосудами и клетками. Доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 7–9 лет составляет 90+-1%. В таком состоянии молочная железа остаётся до пубертатного периода.
В детском возрасте стромальножелезистый комплекс (СЖК) молочной железы выявляют при УЗИ в виде образования продолговатой формы средней эхогенности (рис. 7–10, а, 7–11, а). Такую эхографическую картину расценивают как стадию I развития СЖК. Жировая ткань имеет низкую эхогенность и горизонтальную эхопозитивную исчерченность. У большинства девочек до 11 лет отмечают период относительного покоя структуры молочной железы. При этом большая часть железы состоит из стромы и жировой ткани. С 11 до 14 лет наблюдают начальный период усиленного роста, характеризующийся опережающим развитием стромального компонента по сравнению с паренхимой.
В пубертатном периоде строма молочных желёз уже отчётливо дифференцирована на ложевую, или перигландулярную, и опорную. Перигландулярная строма непосредственно окружает протоки. Она имеет тонковолокнистое строение, в ней много фибробластов, постоянно встречаются макрофаги, лимфоциты, плазматические клетки. Между протоками, окружёнными перигландулярной стромой, выявляют толстые перегородки из грубой, представленной коллагеновыми волокнами, относительно бедной клетками междольковой (опорной) соединительной ткани.
По данным УЗМ, в большинстве случаев отчётливое увеличение молочных желёз отмечают в возрастном периоде 11– 13 лет (начальный период усиленного роста). Для него характерно появление в ареолярной области зоны низкой эхогенности неправильной звёздчатой формы, как бы врастающей в ткань железы в виде отростков (стадия II развития СЖК) (рис. 7–10, б, 7–11, б). В дальнейшем эти «отростки» распространяются вглубь железы в виде пластов низкой эхогенности, чередующихся со слоями высокой эхогенности (стадия III развития СЖК) (рис. 7–10, в, 7–11, в). Жировая ткань в структуре молочных желёз в этой возрастной группе обычно выражена незначительно.
На отдельных участках в толще пластов низкой эхогенности выявляют точечные или линейные структуры высокой эхогенности (спавшиеся протоки) (рис. 7–11, г). В конце беременности и в период лактации протоки на отдельных участках молочных желёз расширяются и приобретают вид трубчатых структур с отчётливо выраженными стенками (рис. 7–12). Как отмечено выше, по данным морфологов, к протокам непосредственно прилежит перигландулярная строма, а отдельные протоки или их группы, окружённые перигландулярной стромой, отделены друг от друга междольковой, или опорной, стромой. На основании этого зону низкой эхогенности в ареолярной области и пласты низкой эхогенности, пронизывающие ткань железы, следует расценивать как железистую ткань, окружённую перигландулярной стромой, а разделяющие их слои высокой эхогенности как междольковую, или опорную, строму, т.е. большая часть молочных желёз представлена стромальным компонентом. По данным морфометрического анализа, доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 12–14 лет составляет 80+-2%. Жировая ткань в структуре молочных желёз в этом возрастном периоде, как правило, выражена незначительно.
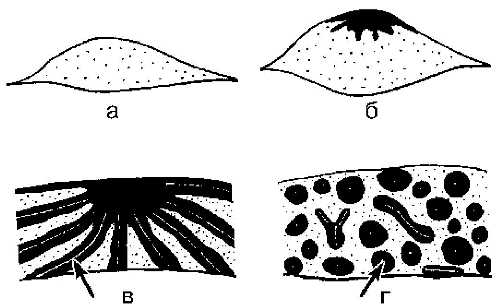
Рис. 7-10. Схема эхографических стадий развития СЖК в процессе нормального формирования молочной железы.
а — стадия I; б — стадия II; в — стадия III; г — стадия IV. Стрелками обозначены спавшиеся протоки.
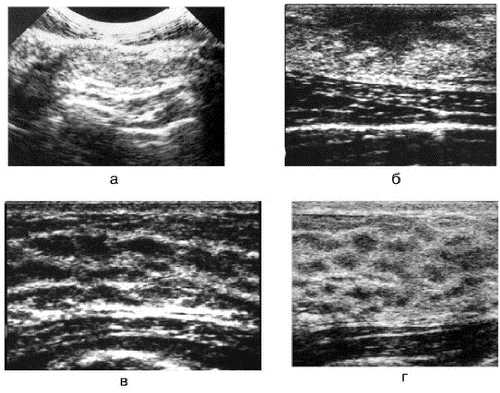
Рис. 7-11. Эхографические стадии развития СЖК в процессе нормального формирования молочной железы.
а — стадия I; пациентка 7 лет; б — стадия II; пациентка 12 лет; в — стадия III; пациентка 14 лет; г — стадия IV; пациентка 18 лет.
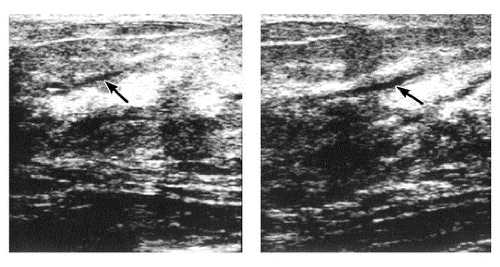
Рис. 7-12. Молочная железа пациентки 33 лет, 33 нед беременности.
Стрелками обозначены незначительно расширенные протоки молочной железы.
Для возрастного периода 14–16 лет характерен период скачкообразного роста и развития молочных желёз. При этом одновременно и пропорционально происходит увеличение массы органа и рост железистого дерева с формированием качественно новых структур — тубулярных долек.
На эхограмме молочные желёзы девочек с регулярным менструальным циклом в подавляющем большинстве случаев имеют сетчатое строение СЖК, что расценивают как стадию IV его развития (рис. 7–10, г, 7–11, г, 7–14, а). Большая часть СЖК при поперечном сканировании состоит из крупных (0,3 см) или средних (0,2 см) по размеру ячеек пониженной эхогенности (перигландулярная строма, прилежащая к протокам и альвеолам), окружённых слоями высокой эхогенности (опорная строма). Жировой компонент в этой возрастной группе чаще выражен незначительно. Появление сетчатого рисунка на большей части СЖК свидетельствует о завершении нормального структурного развития молочной железы.
По данным морфометрического анализа, паренхима и строма молочной железы развиваются неодинаково в различные возрастные периоды: первоначально (особенно в период 12–14 лет) более интенсивно растёт строма, затем оба этих тканевых компонента увеличиваются приблизительно с одинаковой скоростью и, наконец, в позднем периоде полового созревания более интенсивно развивается железистое дерево. Однако и в этом возрасте в структуре молочных желёз преобладает стромальный компонент. Так, доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 18–21 год составляет 68+-2,2%. По некоторым данным, у взрослой некормящей женщины молочная железа на 80% и более состоит из стромального компонента.
Согласно предложенной схеме эхографической идентификации различных тканевых компонентов молочной железы также следует, что в раннем репродуктивном периоде большую её часть составляет фиброзная ткань (перигландулярная и опорная строма). При этом существуют чёткие эхографические различия между двумя видами стромального компонента, что соответствует и морфометрическим данным.
Выраженность жировой ткани прямо зависит от массы тела пациентки.
При использовании ультразвуковой аппаратуры с высокой разрешающей способностью в толще ячейки пониженной эхогенности можно увидеть эхопозитивную точечную структуру или полоску, что соответствует спавшемуся протоку. Однако большую часть протоков и альвеол изза мелких размеров при УЗМ не идентифицируют.
Поскольку ячейки пониженной эхогенности представляют собой альвеолы и протоки, окруженные перигландулярной стромой, можно предположить, что крупносетчатое строение СЖК характерно для хорошо развитой железистой ткани, а при мелкосетчатом строении (ячейки до 0,1 см) железистый компонент выражен в значительно меньшей степени. В фазе секреции и десквамации перигландулярная строма широкая, отёчно разрыхлённая, в ней увеличено количество клеточных элементов, сосудов, в фазе регенерации и пролиферации она приобретает вид узкого слоя. Повидимому, именно с утолщением перигландулярной стромы связано выявляемое в некоторых случаях при УЗМ незначительное (в пределах 0,1 см) увеличение ячеек пониженной эхогенности в конце II фазы менструального цикла.
Функциональная связь структуры молочной железы с половыми гормонами наиболее наглядна во время беременности и лактации. При наступлении беременности начинается усиленное развитие протоков, в процессе которого даже на концах самых мелких разветвлений образуются секреторные альвеолы. По мере увеличения и развития альвеол происходит разрушение внутридольковой соединительной ткани, и её выявляют только в виде плёночных перегородок. При этом увеличенные дольки состоят из прилежащих друг к другу альвеол, среди которых можно видеть внутридольковые протоки. На эхограмме эти процессы проявляются увеличением размеров ячеек пониженной эхогенности, в некоторых их них можно различить незначительно расширенные протоки.
В связи с интенсивным развитием в дольке эпителиальных элементов происходит растяжение и истончение междольковых соединительнотканных перегородок, чему на эхограмме соответствует истончение эхопозитивных прослоек (опорная строма) между увеличенными в размерах ячейками пониженной эхогенности. На отдельных участках эти ячейки сливаются между собой. В дальнейшем при хорошо выраженной лактации молочная железа утрачивает сетчатое строение и представляет собой сплошное поле пониженной эхогенности, на фоне которого выявляют расширенные протоки (рис. 7– 13). При гипогалактии сохраняется сетчатое строение молочных желёз.
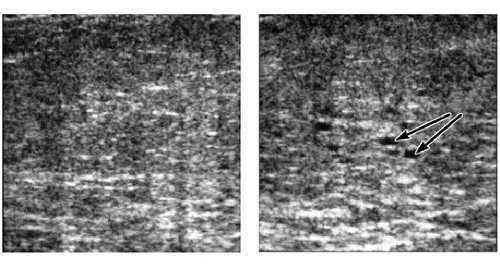
Рис. 7-13. Молочная железа пациентки 27 лет, 3 нед после родов. Стрелками обозначены расширенные протоки.
Прекращение кормления приводит к возникновению атрофических процессов: наблюдают сморщивание долек, большая часть альвеол резорбируется, происходит утолщение внутри и междольковой стромы. В связи с этими процессами СЖК на эхограмме молочной железы вновь приобретает сетчатый рисунок.
Наибольшее разнообразие строения молочных желёз характерно для возрастного периода 25–40 лет. При этом существенные различия в структуре молочных желёз наблюдают при сравнении их структуры у рожавших и нерожавших женщин.
В возрастном периоде 40–50 лет отмечают увеличение доли жировой ткани, уменьшение степени развития железистого дерева, числа железистых долек.
Соответственно угасанию функций яичников исчезает разница в строении ложевой и опорной стромы в связи с нарастанием дистрофических изменений коллагеновых волокон в опорной строме и фиброзированием внутридольковой стромы, представленной мощными пластами коллагеновых волокон, бедной сосудами и клетками. Наиболее типичной структурой молочной железы для возрастного периода 60–70 лет и старше считают островок (или узкие полоски) фиброзной ткани с редкими протоками и дольками, расположенный в массе жировой ткани, которая составляет основной объём железы. На долю фиброзной ткани в этом возрастном периоде приходится только 24,2+-1,6% от общего объёма молочной железы.
В период постменопаузы на фоне преобладания в целом атрофических изменений, касающихся как эпителиального, так и соединительнотканного компонентов, у части пациенток даже в пределах одного и того же поля зрения можно наблюдать разнонаправленные изменения: нормальные дольки, внутридольковую гиперплазию, области фиброза с инволютивными кистами. Такую картину следует расценивать не как заболевание, а как пример ткани, подвергшейся ремоделированию. Расширение протоков и появление мелких (до 0,5 см) кист в постменопаузе морфологи относят к возрастным физиологическим изменениям.
Отмеченные выше инволютивные процессы можно выявить при УЗМ молочных желёз. Так, к 35 годам, а иногда и раньше, в структуре молочных желёз даже у худощавых женщин выявляют жировые доли. Участки молочной железы между жировыми долями в основном приобретают мелкосетчатое строение (ячейки 0,1 см и меньше) (рис. 7–14, б). Позднее доля жирового компонента ещё больше возрастает; СЖК утрачивает сетчатое строение за счёт уменьшения размеров ячеек в связи с атрофией эпителиального компонента и исчезновением разницы в строении опорной и ложевой стромы. В результате отмеченных изменений СЖК истончается и приобретает высокую эхогенность (рис. 7–14, в).
Следует отметить, что у худощавых пациенток, у которых в прошлом был длительный период лактации (до 1 года), значительно дольше сохраняется сетчатое строение СЖК, что следует расценивать не как гиперплазию железистой ткани, а как запаздывание инволютивных изменений.
К 50–60 годам большая часть молочных желёз на эхограмме бывает представлена жировой тканью, на фоне которой выявляют истончённый СЖК в виде тяжистых структур высокой эхогенности, являющихся уплотнённой стромой с единичными протоками (иногда расширенными однородным жидкостным содержимым) (рис. 7–14, г).
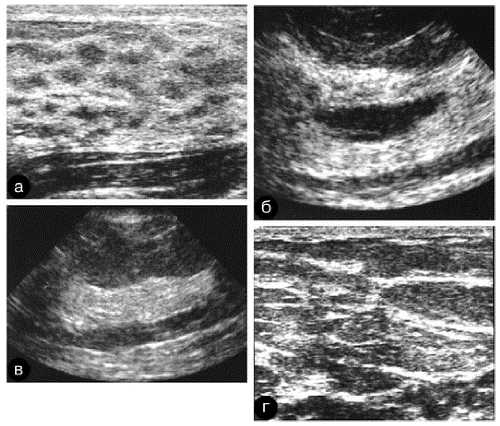
Рис. 7-14. Эхографические особенности структуры молочной железы в процессе инволюции.
а — пациентка 18 лет; б — пациентка 38 лет; в — пациентка 48 лет; г — пациентка 54 лет.
Без единого подхода к идентификации различных тканевых компонентов молочной железы невозможна ультразвуковая корректная оценка такого, наиболее часто встречаемого заболевания, как дисплазия молочной железы.
При УЗМ можно выявить следующие виды дисплазии: фиброзную, кистозную, смешанную с преобладанием кистозного или фиброзного компонентов, диффузную гиперплазию железистого компонента (аденоз), узловую дисплазию.
Широкий спектр эхографических проявлений дисплазии не всегда даёт возможность ограничить выявленные изменения терминологическими рамками. В этих случаях эхограмма должна иметь описательный характер: при выявлении кист — эхонегативных образований с выраженным дорсальным усилением и латеральной тенью (рис. 7–15, 7–16) — нужно указать их число, расположение и размеры наибольших, характер содержимого (простые или сложные кисты); при уплотнении стромального компонента — многочисленных тяжистых структурах высокой эхогенности (рис. 7–17) — нужно отметить распространённость процесса (диффузное, равномерное, неравномерное, очаговое) и степень его выраженности (незначительное, умеренное, выраженное, резко выраженное уплотнение); при гиперплазии железистого компонента — наличии зоны пониженной эхогенности неправильной формы с ровным, нечётким контуром (рис. 7–18) — необходимо отметить распространённость процесса (диффузный или очаговый) и при очаговой форме указать локализацию и размеры участка гиперплазии. Поскольку некоторые эхографические признаки очаговой гиперплазии железистой ткани сходны с карциномой молочной железы, следует рекомендовать проведение в этих случаях пункционной биопсии под ультразвуковым контролем.
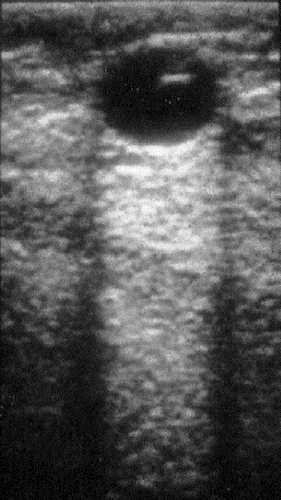
Рис. 7-15. Типичная простая киста молочной железы.
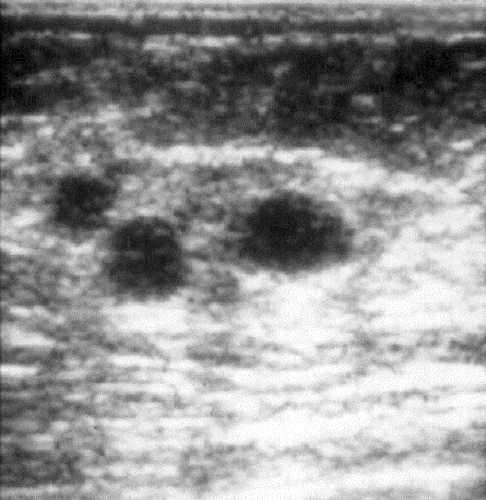
Рис. 7-16. Множественные простые кисты молочной железы.
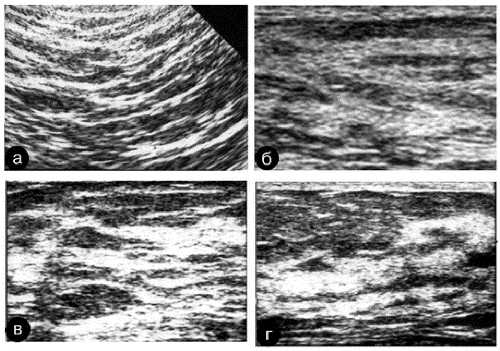
Рис. 7-17. Различные виды уплотнения стромы молочных желёз.
а — диффузное, равномерное, умеренно выраженное; б — диффузное, неравномерное, выраженное; в — диффузное, неравномерное, резко выраженное; г — очаговое уплотнение стромы.
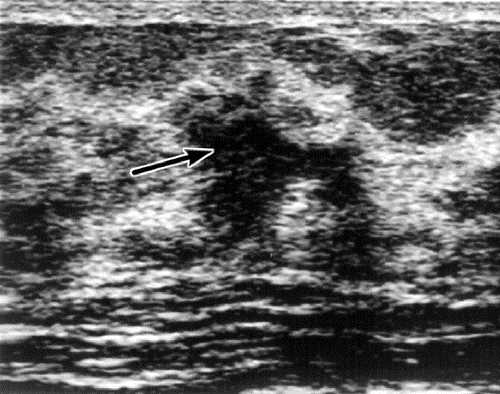
Рис. 7-18. Участок гиперплазированной железистой ткани на фоне среднесетчатого строения стромально-железистого комплекса.
В настоящее время разработана общепринятая эхографическая семиотика новообразований молочной железы как доброкачественного, так и злокачественного характера: для фиброаденом характерна пониженная эхогенность, чёткий, ровный контур, правильная форма, однородная структура, незначительное дорсальное усиление ультразвука (рис. 7–19). К типичным эхографическим признакам карцином относят низкую эхогенность, дорсальную тень, неправильную форму, «размытый», неровный контур, неоднородность структуры (рис. 7–20).
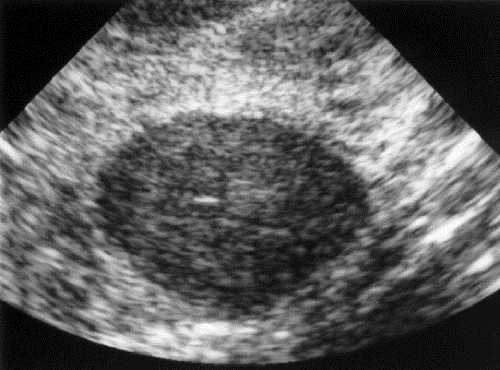
Рис. 7-19. Фиброаденома молочной железы.
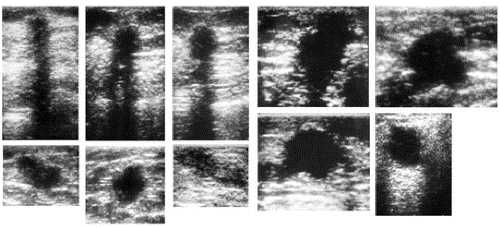
Рис. 7-20. Карцинома молочной железы.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
В целом чувствительность УЗМ в дифференциальной диагностике злокачественных и доброкачественных образований при использовании датчика частотой 7,5 МГц колеблется от 82 до 90%, специфичность — от 75 до 86%. При использовании комплексной УЗМ (УЗМ в Bрежиме, ЦДК, энергетическое допплеровское исследование, импульсноволновая допплерометрия, эхоконтрастирование) чувствительность метода составляет 93,8%, специфичность — 86,6 %. При мелких карциномах (до 1 см) чувствительность УЗМ в Врежиме падает до 56–58%.
Использование широкополосных датчиков частотой более 10 МГц значительно повышает диагностическую эффективность УЗМ. Так, при использовании датчика частотой 13 МГц чувствительность УЗМ в дифференциальной диагностике мелких доброкачественных и злокачественных образований достигает 78%.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Преобладание жировой ткани в структуре железы, а также резко увеличенные размеры молочных желёз затрудняют выявление мелких солидных новообразований.
ОСЛОЖНЕНИЯ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Появление осложнений не отмечено.
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Магнитнорезонансная маммография. Этот метод в настоящее время не получил широкого распространения из-за ограниченного числа имеющихся магнитнорезонансных томографов, низкой пропускной способности и высокой стоимости исследования.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе