У меня уже 2 недели диарея ничего не помогает что мне делать
У меня уже 2 недели диарея ничего не помогает что мне делать - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
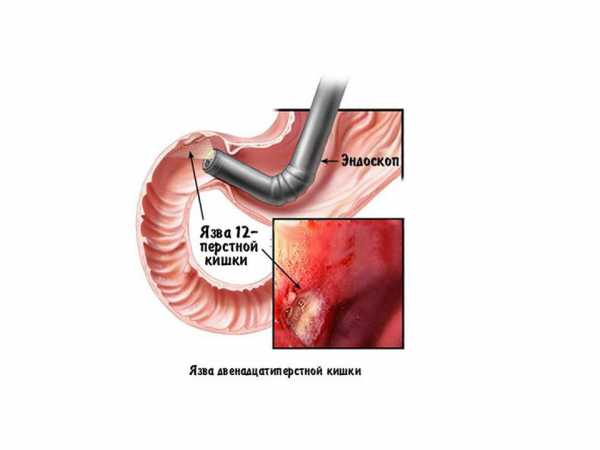
Люди довольно часто сталкиваются с патологиями, затрагивающими разные отделы желудочно-кишечного тракта. Существует ряд методов, направленных на диагностику таких заболеваний. Но практика наглядно доказала, что самым эффективным и информативным способом выступают гастроскопия и колоноскопия.

Особенностями методов является введение в полость специального оптического оборудования. Но процедура сопровождается неприятными ощущениями, психологическим дискомфортом и иногда болью. Чтобы исключить эти факторы, процедуры проводят одновременно и вводят пациента в состояние искусственного сна.
Возможные показания и противопоказания
Колоноскопия и гастроскопия рекомендуются тем людям, у которых наблюдаются следующие симптомы:
- в пищеварительном тракте оказались какие-то посторонние предметы в результате случайного проглатывания;
- обнаруживаются признаки внутреннего кровотечения;
- пациента беспокоят приступы диареи или постоянные запоры;
- наблюдается частая тошнота, рвотные позывы и изжога;

- есть подозрения на наличие в пищеварительной системе онкологических новообразований, язвы или иных опасных заболеваний;
- постоянно вздувается живот без объективных причин;
- ближайшие родственники имеют проблемы с ЖКТ, способные передаваться по наследству, из-за чего пациент решает пройти профилактическое обследование.
Перед процедурами врач обязательно должен изучить историю болезни пациента, проверить его на факт наличия противопоказаний.
Людям не проводятся гастроскопия и колоноскопия во сне, если:
- они ранее перенесли инфаркт или инсульт;
- имеется гемофилия в истории болезни;
- позвоночник или грудная клетка деформированы;
- присутствует факт психических отклонений и заболеваний;
- артериальное давление хронически чрезмерно низкое.
Существуют и условные ограничения, решение о которых должен принимать лечащий врач индивидуально. Это касается проблем с верхними дыхательными путями, геморроя и детского возраста. Если ситуация требует оперативного вмешательства и присутствует угроза жизни или здоровью пациента, тогда исследование проводится без ограничений.
Чтобы разобраться в особенностях проведения процедур в один день и за один сеанс, следует отдельно рассмотреть оба вида исследования ЖКТ.
Колоноскопия
Такой метод диагностики ориентирован на обследование внутренних поверхностей толстого кишечника. Для этого используют специальный прибор, на конце которого находится видеокамера миниатюрных размеров.
Внутри колоноскопа располагаются специальные полости. Они необходимы для подачи воздуха и специальных хирургических инструментов. Такая методика позволяет полностью исследовать состояние толстого кишечника, обнаружить патологические изменения и осуществить их лечение.
Колоноскопия позволяет:
- останавливать внутренние кровотечения;
- удалять полипы и геморроидальные узелки;
- избавляться от инородных застрявших тел;
- брать образцы тканей для дальнейших лабораторных исследований.
Чтобы колоноскопия под наркозом прошла успешно, требуется тщательно подготовиться к процедуре. Для этого пациенту дают рекомендации о предварительных мероприятиях. Подготовка состоит в выполнении нескольких простых правил.
- За 3 дня до процедуры пациент придерживается строгих правил по организации питания. Нужно исключить из рациона всё, что может вызывать образование газов. Также отказываются от клетчатки и продуктов, в которых она содержится в большом количестве, и от газировок.
- За 1 день до исследования питание минимизируют. Разрешается позавтракать и немного пообедать, а на ужин только чай или компот.
- Перед колоноскопией с использованием анестезии требуется качественно очистить кишечник, чтобы у прибора не было препятствий для обнаружения возможных патологий. Клизму делают перед сном и в день процедуры примерно за 1 час до её начала.
- Примерно за 48 часов до колоноскопии рекомендуется пропить специальные медикаменты, позволяющие улучшить качество дефекации. Количество и продолжительность приёма лекарства определяется индивидуально.
- В сам день обследования допускается только пить воду без газа.
Если вы правильно подготовитесь, кишечник окажется очищенным, что позволит полноценно изучить его состояние, обнаружить даже незначительные повреждения и признаки патологических изменений. Эффективность процедуры во многом зависит от самого пациента и соблюдения им правил подготовки.
Гастроскопия
Эта процедура является обследованием уже верхних отделов ЖКТ с применением специального прибора. Используемый специалистами гастроскоп оснащается видео или фотокамерой, передающей изображение на монитор, расположенный около пациента.
Гастроскопию называют наиболее эффективным и информативным методом для определения большинства патологий пищеварительной системы. Современное оборудование обеспечивает врачей возможностью отслеживать ситуацию в реальном времени, а не ждать распечаток или результатов анализов.
Подготовка к гастроскопии и колоноскопии имеет немного общих нюансов, но и свои отличительные особенности. Только после неё допускается обследование желудочно-кишечного тракта. Пациент обязан следовать всем правилам и строго придерживаться рекомендаций.
Чтобы специалист мог тщательно исследовать верхние пути пищеварительной системы, больному нужно:
- отказаться от приёмов пищи минимум с 20.00 с вечера перед процедурой;
- исключить спиртные напитки, алкоголь, копчёности хотя бы за 3 дня до назначенного обследования;

- не курить и не жевать жвачку в день процедуры, чтобы не спровоцировать повышенную секрецию желудочного сока;
- в течение недели по назначению лечащего врача принимать седативные лекарственные препараты лёгкой степени воздействия;
- в сам день гастроскопии не курить, не чистить зубы и не пить никаких лекарств.
По отдельности каждая из процедур имеет объективные преимущества. Но современная медицина предлагает в одной процедуре совместить два способа обследования. Это упрощает задачи самим врачам, плюс даёт свои плюсы пациентам.
Особенности одновременного обследования
В отечественных клиниках колоноскопия и гастроскопия под медицинским сном как вариант общего исследования пищеварительной системы проводится не так давно. Европейские коллеги давно оценили преимущества такого подхода к диагностике, но у нас практика вводится постепенно и не такими темпами, как хотелось бы.
Гастроскопия и колоноскопия, когда применяется седация, то есть введение в медикаментозный сон, позволяют объективно и в полной мере оценить текущее состояние желудочно-кишечного тракта у пациента.
К основным преимуществам совместного исследования относят:
- пациенту не нужно готовиться к каждой из 2 процедур отдельно;
- требуется использование меньшего количества сильнодействующих медикаментов для анестезии;
- на комплексное обследование с применением колоноскопии и гастроскопии уходит меньше времени;
- в процессе исследования желудочно-кишечного тракта отсутствуют болевые ощущения и дискомфорт, поскольку пациента погружают в искусственный сон.
Применение анестезии и обезболивания позволяет защитить пациента от случайных движений, рефлекторных дёрганий из-за возникающих неприятных ощущений. Потому минимизируется риск травмирования здоровых органов и слизистых в процессе выполнения очень тонкой процедуры.
Сами врачи говорят, что совместное проведение колоноскопии и гастроскопии повысило статистику успешных хирургических операций. Удалось избавиться от главной причины ошибок, то есть от срабатывания рефлексов. Пациенты, впервые проходящие гастроскопию или колоноскопию, часто неосознанно дёргались, резко поворачивались. Это естественный рефлекс, который способен спровоцировать случайное повреждение внутренних органов.
Седация позволяет исключить такие риски. Потому в руках опытных специалистов чувствуешь себя более защищённым от побочных эффектов и негативных последствий подобного метода диагностики проблем желудочно-кишечного тракта.
Тонкости одновременного обследования
Если врач назначил вам проведение гастроскопии и колоноскопии в один сеанс, тогда в клинику приходите обязательно с пустым желудком. С вечера лучше сделать клизму, после чего ничего не кушать. Уже в больнице делают ещё одно промывание.
Затем, когда больной полностью подготовлен, анестезиолог вводит требуемое количество лекарственного препарата, который позволит обеспечить качественный медикаментозный сон. Если лекарство подействовало, и пациент уснул, начинается процедура.
Всю технику совместного обследования и сочетания в одном сеансе двух диагностических процедур можно описать так:
- Больного укладывают на стол. Лежать он должен на левом боку, прижав при этом ноги. Всю одежду предварительно снимают. Потому делать это лучше до введения анестезии, чтобы ускорить процесс обследования.
- На наконечник колоноскопа наносят специальную смазку, чтобы прибор легко вошёл через задний проход. Введение осуществляется медленно и последовательно, параллельно контролируя прохождение прибора по монитору и методом пальпации живота.
- Через ротовую полость запускают устройство для гастроскопии. Предварительно обязательно вставляют нагубник. Хотя его используют для защиты зубов пациента, это также требуется для предотвращения случайного повреждения самого дорогостоящего прибора с камерой на конце. Через нагубник вводится трубка, и постепенно эндоскоп погружается по пищеводу к внутренним органам.
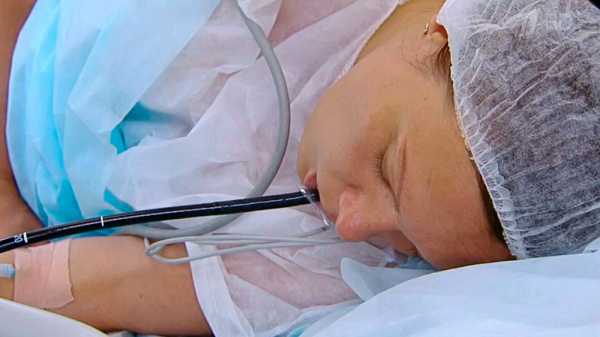
- Плавно продвигая устройство, врач тщательно контролирует каждый сантиметр, по монитору отслеживает текущее состояние внутренних поверхностей. Так достигается область 12-перстной кишки.
- Если возникает необходимость, по мере погружения приборов с их помощью специалист берёт образцы тканей для лабораторного исследования. Для этого в колоноскопе и эндоскопе предусмотрены специальные полости. Они помогают подавать воздух и использовать миниатюрные хирургические инструменты. Забор тканей не приносит никакого дискомфорта во время и после процедуры.
- Когда при исследовании пищеварительной системы обнаруживаются патологии, требующие хирургического вмешательства, врач проводит соответствующие манипуляции.
- По завершении проверки ЖКТ приборы извлекаются из ротовой полости и прямой кишки.
Суммарно на процедуру уходит не больше часа, даже если осуществляются дополнительные лечебные манипуляции. На обычный осмотр, чтобы детально изучить состояние пищеварительной системы от верхнего до нижнего отдела, требуется до 30 минут времени.
Хотя приборы показывают картинку в режиме реального времени, обязательно дополнительно вся информация записывается на носители. Это позволяет повторно просмотреть запись и найти нюансы, которые в ходе первичного обследования обнаружить не удалось. Никогда нельзя исключать человеческий фактор, ведь легко что-то не заметить или упустить из внимания. Наличие записи позволит не назначать повторную комплексную диагностику.
После завершения всех манипуляций с эндоскопом и колоноскопом, пациента начинают выводить из медикаментозного сна. Сначала он остаётся под наблюдением врачей, но обычно через несколько часов пациента уже отпускают домой.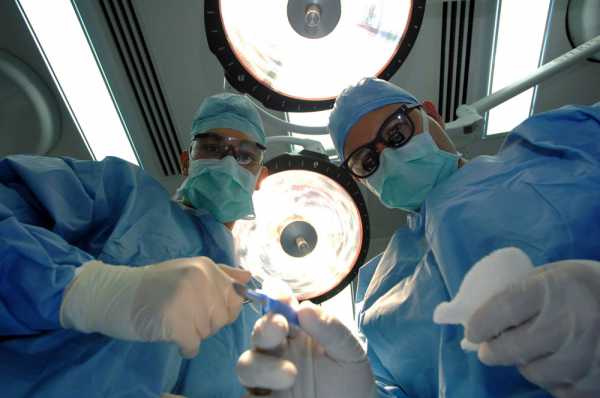
Первые несколько часов сознание немного рассеянное, человек плохо ориентируется в пространстве, может не совсем чётко говорить. Это привычные последствия анестезии, потому переживать на этот счёт не стоит.
2 – 3 дня после колоноскопии и гастроскопии, выполненных за один сеанс, могут болеть горло и прямая кишка, возникать першения и лёгкий дискомфорт в области живота. Это относят к нормальным симптомам, из-за которых бежать в панике к врачу не нужно. Но если боль сильная, дискомфорт не проходит больше 3 дней, плюс постоянно тошнит, кал выходит чёрного цвета, обязательно сообщите об этих признаках специалисту. Они указывают на факт повреждения внутренних органов и внутренние кровотечения. Хотя при нынешних условиях такой вариант развития событий маловероятен.
Совместное одновременное проведение двух процедур позволяет за один короткий сеанс изучить всю пищеварительную систему и ЖКТ на предмет различных патологий.
Единственным объективным недостатком методики считается её высокая стоимость. Но спрос растёт, предложений от клиник становится всё больше. Конкуренция заставляет постепенно снижать стоимость, что делает процедуру боле доступной.
Сочетание в одной процедуре двух диагностических методов с применением медикаментозного сна считается оптимальным способом проверить весь ЖКТ, безболезненно и без психологического дискомфорта провести сложнейшие операции. Это великолепное достижение медицины, позволившее снизить риски вмешательства во внутренние органы человека.
Всем спасибо за внимание! Подписывайтесь на наш сайт, оставляйте комментарии, задавайте вопросы и приглашайте своих друзей!
Что любит поджелудочная железа – продукты питания при панкреатите
Опубликовано: 15 октября 2014 в 10:28
Поджелудочная железа выполняет важную роль в нашем организме, поэтому для ее нормального функционирования необходимо относиться к ее потребностям с повышенным вниманием.
В общем случае при полном здоровье организма специальные щадящие условия соблюдать не так важно, но если поджелудочная железа дает сбои, обеспечить ей нормальное существование, то которое она любит, становится, первостепенной задачей для болеющего человека. Особенно важно постоянно придерживаться соответствующего списка, выбирая продукты питания при хронических формах болезни.
Данная железа расположена в поджелудочной области нашего организма, благодаря чему и получила свое название. При нормальном функционировании, она вырабатывает специальные ферменты, которые активно учувствуют в пищеварительном процессе. Если развивается заболевание, связанное с воспалением в поджелудочной области, там, где расположена данная железа и ее ткани постепенно разлагаются, она не может вырабатывать достаточное количество ферментов (развивается такое заболевание как панкреатит), необходимых для разложения продуктов питания. В такой ситуации необходимо строго следить за своим рационом и включать в перечень только те продукты, которые ваша поджелудочная железа любит, и которые не спровоцируют ее воспаления.
Хроническая форма воспаления тканей поджелудочной железы называется панкреатит. Такое заболевание способствует разложению и атрофии некоторых отделов поджелудочной области. В некоторые периоды, даже при активном лечении нередки летальные исходы болезни. Ведь при обострении хронической формы заболевания данной железы процесс воспаления нередко приводит к ее отеку и некрозу с нагноением, именно этим и опасен панкреатит.
Поэтому при панкреатите, особенно его хронической форме, так важно составить тот перечень еды, которую любит поджелудочная железа и строго его придерживаться. Во-первых, при обострениях панкреатита рекомендуется голод и холод. Ни в коем случае нельзя применять согревающие компрессы и прикладывать горячую грелку к поджелудочной области, во время воспалительного процесса, связанного с протеканием болезни, а из продуктов, рекомендуется ограничиться только некоторыми жидкостями из данного перечня:
- некрепким чаем,
- минеральной водой,
- настоем шиповника,
- травяным чаем, включающим в себя цветы акации и софоры, а так же корень девясила, лопуха и цикорий.
Острый панкреатит требует не только стандартного перечня продуктов, из строго оговоренного списка, но и любит определенную частоту питания. Достаточно обеспечить прием продуктов 3-4 раза в день, без дополнительных перекусов. Основу рациона должен составить немного подсохший хлеб (вчерашний) или сухарики, так же данное заболевание очень любит блюда с тушеными овощами, особенно с кабачками. Причем ужин должен быть достаточно легким и не позднее нескольких часов до отхода ко сну. Схема питания так же важна, как и список безопасных продуктов.
Голод, холод и стандартный список продуктов питания, которые любит данное заболевание и ваша железа, предотвратят выработку лишнего количества ферментов и помогут, тем самым снять приступ панкреатита.
 Панкреатит очень серьезная болезнь, которая требует к себе ответственного отношения и строго соблюдения сбалансированного питания обусловленного списком определенных продуктов, причем как острая, так и хроническая форма данного заболевания предполагает строгие ограничения в диете.
Панкреатит очень серьезная болезнь, которая требует к себе ответственного отношения и строго соблюдения сбалансированного питания обусловленного списком определенных продуктов, причем как острая, так и хроническая форма данного заболевания предполагает строгие ограничения в диете.
Есть определенный перечень продуктов питания, которые не любит даже хроническая форма такой болезни. Алкоголь и его слабоалкогольные версии оказывают очень негативное влияние на организм, и должны быть обязательно исключены из списка. Так же панкреатит не любит кремов, жирной и копченой пищи, наваристых бульонов, кофе и газированных напитков, потому что они могут спровоцировать воспалительный процесс и привести к ухудшению самочувствия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Постоянно соблюдая определенные правила, составив перечень мероприятий и исключив из списка вредные продукты, вы можете продолжать полноценную, здоровую жизнь даже при хронических формах заболевания.
Продукты при холецистите и панкреатите
В рационе при данных заболеваниях должны содержаться белки – 100-150 г (животные – 70%, растительные – 30%), жиры – 50-60 г, углеводы – 200 г. Продолжительность диеты при остром панкреатите – 2-3 месяца, при хроническом – 6-8 месяцев.
Холецистит – воспаление желчного пузыря. Основной фактор его развития – неправильное питание. Поэтому пациентам рекомендуется соблюдать специально составленную диету.
 В разрешенные продукты при холецистите и панкреатите необходимо включить черствый хлеб, не мясные супы, птицу, рыбу, нежирное мясо, овощи, омлет из яичных белков, ягоды и фрукты. Необходимо избегать приема жирной, острой, кислой и соленой пищи, а также употребления алкоголя.
В разрешенные продукты при холецистите и панкреатите необходимо включить черствый хлеб, не мясные супы, птицу, рыбу, нежирное мясо, овощи, омлет из яичных белков, ягоды и фрукты. Необходимо избегать приема жирной, острой, кислой и соленой пищи, а также употребления алкоголя.
При наличии острого калькулезного холецистита требуется соблюдение очень строгой диеты, иначе состояние больного может ухудшиться.
По рекомендации врачей следует употреблять витаминные комплексы, пищевые комплексы и пробиотики. В них входят витамины В и С.
Основное правило лечебной диеты при названных заболеваниях – это дробное питание. Оно предусматривает регулярный прием продуктов питания небольшими порциями через каждые 2-3 часа. В сутки рекомендуется употреблять до 2,5-3 кг пищи и до 2 л воды.
Важно помнить, что правильно применяемые продукты при холецистите и панкреатите не только ослабляют заболевание и переводит его в стадию ремиссии, но и являются эффективной мерой профилактики его дальнейшего развития.
Таблица продуктов при панкреатите
| Разрешенные | Запрещенные |
| Лечебные травяные отвары | Грибы |
| Виноград | Сало |
| Тушеные или приготовленные на пару овощи | Лук, редька, чеснок и хрен |
| Некислые фрукты | Кислые фрукты |
| Обезжиренные молочные продукты | Напитки с кофеином |
| Жидкие рисовые, манные, гречневые и овсяные каши | Бобовые |
| Натуральный йогурт (без добавок) | Печень |
| Нерафинированное растительное масло | Сладости |
| Нежирные сорта мяса и рыбы | Алкоголь |
| Печеные яблоки и груши | Газированные напитки |
| Омлеты на пару только из белков | Копчености, соления |
| Овощные супы | Сливки и сметана |
| Томаты | Макаронные изделия |
| Черствый хлеб | Свежий хлеб |
| Все жареные блюда | |
| Консервы, маринады |
У меня понос но живот не болит — Все о заболеваниях ЖКТ
Как известно расстройство стула является не болезнью, а симптомом, сигнализирующем о нарушениях в работе органов пищеварения и сбоях в нормальном функционировании человеческого организма. С помощью поноса организм избавляется от раздражающих и токсических веществ дестабилизирующих функции организма. Нередко сопутствующим фактором жидкого стула является температура и боли разного характера. Однако если понос не прекращается длительное время и при этом отсутствуют такие симптомы как температура и боль, то на первый план выходит определение причин, которые вызывают данное расстройство пищеварения.
Жидкий стул без боли имеет разные причины у взрослых и у маленьких детей. Основными причинами поноса, при котором температура тела остается неизменной и при таком поносе ничего не болит, являются:
- пищевое отравление легкой степени;
- ротавирусная инфекция ЖКТ;
- нервные расстройства, стрессовая ситуация.
Вообще многие заболевания кишечника с диареей проходят без повышения температуры, но сопровождаются болью в животе. Однако если наблюдается понос без болей и температуры, но в кале видны следы крови, то следует немедленно обращаться за срочной медицинской помощью. Особенно это правило касается детей в возрасте до трех лет, ведь такие признаки могут свидетельствовать о серьезном заболевании.
Особенности анатомического строения ЖКТ у детей определяют их предрасположенность к поносу. У младенцев очень слабая ферментативная активность, что ухудшает переваривание пищи. Кроме того в желудке малыша ослаблено всасывание жидкости, а токсические вещества наоборот, очень быстро всасываются. Жидкий стул без запаха является самым основным признаком энтерита, который зачастую протекает без проявлений болевого синдрома. В процессе переваривания пищи происходит расщепление растительной клетчатки бактериями кишечника, которые сопровождаются выделением газов.
Хронический энтерит без температуры и болей, но с сильным поносом без запаха, может привести к остеопорозу, куриной слепоте, кровоточивости. Соблюдение строгой диеты при этом заболевании приводит к развитию гипопротеинемии, анемии из-за недостатка витамина В12. Независимо от причины диареи, которая не сопровождается температурой и болями, лечение нужно начинать сразу, чтобы избежать обезвоживания.
В первую очередь необходимо для того, чтобы восстановить неизбежные при поносе потери жидкости и полезных веществ, принимать в большом количестве жидкость в виде отваров, компотов из сухофруктов, чаев, специальных солевых растворов. При расстройстве стула, не связанном с инфекцией или приемом лекарственных препаратов, и когда ничего не болит, можно проводить лечение в домашних условиях. Однако обращение к врачу необходимо для назначения адекватного лечения. Ведь самостоятельное применение препаратов может привести к ухудшению состояния здоровья. И даже если удастся восстановить нормальный стул, то вполне вероятно возвращение поноса, но в более тяжелой форме.
Ротавирусная инфекция, вызывающая частый понос, протекающий без боли, очень распространена у детей, особенно в дошкольном возрасте. У таких малышей иммунитет еще не сформирован и вирус, вызывающий инфекцию легко проникает в детский организм через грязные руки, некачественные продукты, грязную воду или через бытовые предметы. Начинаясь без повышения температуры, в дальнейшем воспаление вызывает очень высокую температуру. Однако у взрослых, более чем в 90% случаях заболевание протекает вообще без симптомов, проявляясь только поносом. Однако, несмотря на отсутствие температуры и боли, такой человек представляет опасность для окружающих как источник заражения.
zhkt.guru
Жидкий стул у взрослого
Может у вас именно из за них жидкий стул. Очень часто врачи упускают этот фактор. У меня уже больше года жидкий стул. 1 раз в сутки. болей нет. температуры нет. С чем это может быть связано?
Диарее зачастую попутно сопровождается спазмами в животе, рвотой и высокой температурой. Причинами жидкого стула у взрослых являются употребление некипяченой грязной воды, аллергические явления на пищу (например, молочные продукты), либо на лекарственный препарат.
Если слишком частый стул и жидкий стул без повышения температуры и других тревожных симптомов замечается у взрослых, можно попробовать справиться с этим явлением и самостоятельно. При диарее необходимо больше употреблять жидкости теплой или комнатной температуры.
У моего мужа практически постоянно жидкий стул + газы. Больше его ничего не беспокоит, ему 30 лет. Ко врачу идти не хочет. Чем можно улучшить ситуацию? По описаниям бывает разным светлый с неперииваренной пищей, просто жидкий и вроде бывает похожий на рисовый отвар. Все это сопровождается скоплением газов. Часто появляется изжога.
Жидкий стул у взрослого
ЖКТ — приводит к очень нехорошим последствиям,а стул в виде рисового отвара вообще признак инфекционного заболевания!! Жидкий стул уже месяц.День вообще не хожу в туалет,а день могу сходить раз 15.сопровождается температурой(бывает 37.8) и большой слабостью.Не рвало,но тошнило.Пью бифиформ,не помогает.
Сам недавно болел. За 4-и дня выздоровел. Стул случайно не зеленоватый слегка? А еще если у вас урчит в животе. Если же ваш стул зеленоватый то очень вероятно у вас кишечный грипп. По описанию похоже.
Помогите. Неделю назад появились дискомфортные ощущения в животе: не то чтобы прям боль, а именно дискомфорт и лёгкое жжение (но жжение именно в желудке,а не в пищеводе, как бывает при изжоге). А через пару дней начался понос, очень жидкий.
Каждое утро по началу кал кусочками, а потом жидкий. 5 день, идет как вода просто, аппетита нет, в первый день была температура высокая, тошнило, рвало, слабость.
Жидкий стул при беременности
Добрый день. Уже около года у меня пару раз на дню проявляется жидкий стул, даже не стул, а просто густоватая прозрачно желтоватая слизь, иногда с кровью. Только на днях задумался, вдруг что то серьезное, никаких лекарств не пил, боли не мучали и не мучают, просто надоело ходить по 5-7 раз в туалет на дню и решил уделить время этой проблеме.
Болит живот, температура от 37 до 38… Помогите
Здравствуйте, муж уже 2-3 месяца жалует я на жидкий стул. На рези в животе, в районе пупка, бывает также спазм. Бывает сухость во рту и на губах. Мы правильно питается ,изредка едим жареное.
К каким врачам обращаться при диарее?
Для взрослых это чаще всего просто неприятность, но у детей и пожилых людей диарея может привести к обезвоживанию и иным серьезным последствиям. К числу осложнения при диарее относят обезвоживание, которое проявляется в сухих губах, жажде, частом дыхании, редком мочеиспускании.
Это могут быть вода, бульон, но алкоголя, кофе, молока и фруктовых соков следует сторониться. При диарее у грудного ребенка, следует продолжать кормить его грудью.
Профилактика диареи проста и всем известна. Непастеризованные молочные продукты, яйца, птица и мясо вполне могут быть вместилищемколоний бактерий, быстро приводящих к диарее и иным проблемам ЖКТ. Мясуобеспечьте полную термическую обработку.
Заболевания, при которых может возникнуть диарея
В течении года пару раз была температура с рвотой и паносом. Болей в желудке нет. Что удивительно поднял вес. От изжогт пью Рени, иногда (крайне редко) соду, уголь помоему совсем не помогает. А если понос красного цвета. То нужно идти в врачу. Отпишитесь и я по рекомендую что делать при кишечном гриппе.
Если да. То скорей всего у вас кишечный грипп. Вам нужна диета. Кушайте просто отваренный рис 2-3 дня. Только его. И принимайте активированный уголь. до 7 дней должно пройти.
У меня жидкий стул уже довольно продолжительное время может год где-то, редко когда нормальный. Диарея (жидкий стул) не является заболеванием, это синдром, который может быть обусловлен очень разными причинами, которые, правда, быстро определяются.
resteqio.ru
Понос живот не болит
У сына (3г) уже четвёртый день понос. Бегает на горшок по несколько раз в день. Иногда не успевает добежать даже, все льется из него пол. Из за этого даже гулять с ним боюсь ходить. Пару раз прям в кустах пришлось посидеть. При всем при этом сына ничего не беспокоит. Живот не болит. Бодр и весел. Бегает, смеётся. Кушает тоже хорошо. Но этот бесконечный понос меня напрягает. Дала ему таблетку лоперамида. Не помогло. Девочки, что можно дать ребёнку от поноса?
Девочки, подскажите, как помочь ребенку? В среду утром проснулись с температурой, начал есть, сразу заплакал. Дала саб симплекс, думала газы — не помогло. Вызвали скорую — соплей нет, дыхание чистое, горло не красное. Еле как поел, уснул. Темп весь день 37.5, ребенок вялый. Пропоносило. Врач из поликлиники назначила смекту и кипферон. Темп поднялась до 38, сбила цефеконовой свечкой, больше темп не поднималась. Давала смекту 2 дня, какал зеленой вонючей кашицей. Нас обсыпало со смекты, врач приходила в пятницу, сказала, что.
m.babyblog.ru
Что посоветуете от водянистого поноса. Живот не болит 3 день?
Нетрадиционные и народные методы лечения:
1)Принимать каждый час до остановки поноса по 1 чайной ложке крахмала, разведенного в 1 стакане теплой воды.
2)Приготовить смесь из 3 корнеплодов моркови, 1 свеклы и 3 черешков сельдерея. Принимать 3 раза в день по 0,5-1 стакану за 30 минут до еды.
3)Сок из ягод крыжовника и размятые ягоды принимать по 1 столовой ложке 3 раза в день за 30 минут до еды.
4)Выпить 0,5 стакана слабого раствора марганцовки (розового цвета) .
5)Ржаные сухари залить водой и дать им настояться. Пить понемногу в течении дня.
6)Отвары и компоты из груши обладают вяжущими свойствами. Мякоть груши съедать не стоит. Ее волокна усиливают перистальтику кишечника.
7)Залить 1 столовую ложку измельченной корки граната 1 стаканом кипятка, настоять до окрашивания воды и выпить весь стакан.
8)Залить 1 чайную ложку сухой травы полыни 1 стаканом кипятка, настоять 30 минут. Принимать по 1 столовой ложке 3 раза в день.
9)Залить 1 столовую ложку хорошего риса 0,5л. кипятка и поставить его кипятить на медленный огонь на 40 минут. Съесть за 1 раз.
10)Залить 4 чайные ложки сухих плодов черники 1 стаканом холодной воды, настоять 8 часов. Выпить в течение дня небольшими глотками.
11)Залить 1 столовую ложку листа мяты 1 стаканом кипятка, настоять 40 минут и процедить. Пить регулярно утром натощак, вечером перед сном. Чашку теплого отвара пьют медленно, небольшими глотками.
12)Залить 1 столовую ложку травы кипрея (продается в аптеке) 1 стаканом кипятка, настаивать 2 часа и процедить. Принимать по 0,5 стакана 3 раза в день.
13)При поносе у детей использовать настой плодов боярышника. Залить 5гр. сухих плодов 1 стаканом горячей воды, кипятить 10 минут, настоять 30 минут и процедить. Кипяченой водой довести объем до первоначального. Принимать по 1 столовой ложке 3 раза в день.
14)Залить 2 чайные ложки травы герани 2 стаканами холодной кипяченой воды, настоять 3 часа. Пить набольшими глотками в течение дня.
15)Залить 1 столовую ложку травы лапчатки прямостоячей 1 стаканом кипятка. Кипятить 30 минут и процедить. Оставшееся сырье отжать, отвар долить кипяченой водой до полного стакана. Принимать по 1 столовой ложке 3 раза в день.
16)Залить 1 чайную ложку коры дуба 2 стаканами холодной воды и настоять 3 часа. Принимать по 0,5 стакана 3-4 раза в день перед едой.
17)Залить 2 чайные ложки корневищ травы горца (продается в аптеке) 1 стаканом кипятка, настоять 20 минут и процедить. Принимать по 1 столовой ложке 3 раза в день. Сильное вяжущее средство.
18)Заварить как чай 1 столовую ложку травы зверобоя в 1 стакане кипящей воды. Принимать по 150мл. 3-4 раза в день до еды при склонности к поносам.
19)Смешать по 1 чайной ложке листа крапивы двудомной и листа ежевики, залить 1,5 стакана кипятка, настоять в теплом месте 2 часа. Пить по 0,3-0,5 стакана 3-4 раза в день.
20)Залить 1 столовую ложку листьев брусники 1 стаканом кипятка, настоять 30 минут и процедить. Принимать в охлажденном виде по 1-2 столовых ложки 3-4 раза в день.
21)От поноса хорошо помогает белок сырого яйца. Аккуратно отделить его от желтка и выпить.
otvet.mail.ru
Диарея – это синдром, который проявляется водянистым жидким стулом (поносом) 3 и более раз в сутки или жидким стулом с примесью крови более 1 раза в сутки.
Частая дефекация, жидкий кал, жидкий стул, понос, водянистый Стул
Заболевания, при которых может возникнуть диарея
• Гастроэнтерит (желудочный грипп)
• лямблия кишечная (вид простейших, кл. жгутиковых, паразит тонкой кишки человека -Giardia Lamblia )
• Вирус иммунодефицита человека
• Воспалительные заболевания кишечника: кишечные проблемы
• Синдром раздраженного кишечника
• Микроскопический колит (лимфоцитарный колит и коллагеновый колит)
• Синдром токсического шока
К диареи могут привести:
• Медпрепараты (как по рецепту и без рецепта)
Существует острая и хроническая формы диареи. Острая диарея связана с кишечной инфекцией и имеет вирусную, бактериальную и паразитарную природу длительностью до 4 недель. Хроническая диарея связана с заболеваниями органов пищеварения и продолжается более 4 недель.
Острая диарея передается фекально-оральным путем, при употреблении пищи и воды, загрязненными микроорганизмами. Возбудителями поноса являются: бактерии (кишечная палочка, сальмонеллы, дизентерийные бактерии, холерный вибрион), вирусы (ротавирусы, аденовирусы, энтеровирусы) и простейшие (лямблии, дизентерийная амеба). Выраженность проявления заболевания зависит от возбудителя, количества микробов попавших в желудочно-кишечный тракт, состояние иммунной системы человека.
Острая кишечная инфекция, вызванная кишечной палочкой протекает с умеренными явлениями общей интоксикации: ознобом, слабостью, снижением аппетита, повышением температуры до 38 С, приступообразными болями в нижней половине живота, ложными позывами к акту дефекации, жидким стулом до 10 раз в сутки. Симптомы длятся не более недели.
Диарея, вызванная сальмонеллой, дизентерийными бактериями протекает тяжело. Частый водянистый стул до 10-30 раз в сутки, с примесью крови и гноя. Боли в животе, ложные позывы к акту дефекации. Во время и после дефекации возникают тенезмы – тянущего характера боли в области прямой кишки, повышается температура до 40 С. Из-за обезвоживания организма, возникает тахикардия, снижение артериального давления, сухость кожи, слабость.
Наиболее тяжелое инфекционное заболевание, склонное к пандемическому распространению – холера, начинается внезапно, остро с частой, обильной, водянистой диареей, многократной рвотой, быстро приводящей к обезвоживанию организма. Нарастает мышечная слабость, сухость кожи, учащается пульс, падает артериальное давление, появляются судороги. Температура тела остается нормальной или снижена, отсутствуют боли в животе, тошнота.
Диарея, вызванная паразитарными возбудителями (амебы, лямблии), развивается постепенно и проявляется кровавым поносом, постоянными болями в животе.
Выделяют диарею путешественников. Она возникает в первые две недели у лиц, выезжающих за пределы своего региона, и длится не более одной недели. Причины появления этой формы диареи являются изменения в рационе питания, качестве воды, изменение климатических условий, стрессы. Все случаи заболевания связаны с инфицированием воды и продуктов питания микроорганизмами. Заболевание начинается остро, температура тела нормальная, появляется тошнота, рвота, схваткообразные боли в животе, частый, до 10 раз в сутки водянистый стул. Заболевание проходит при приеме обволакивающих средств и при соблюдении режима питания, санитарно-гигиенических правил (избегать употребления пищи, недостаточно термически обработанной, непастеризованных молочных продуктов, водопроводной воды, овощей и фруктов, вымытых такой водой; мыть руки перед едой и после посещения общественных мест, туалета).
Острые респираторные заболевания, чаще вызванные аденовирусной и ротавирусной инфекцией наряду с катаральными явлениями (заложенность носа, ринорея, сухой кашель, боль в горле) могут вызывать острый вирусный гастроэнтерит, проявляющейся частым жидким стулом, тошнотой, рвотой, лихорадкой, мышечной слабостью. При тяжелом течении гриппа, чаще «свиного», наряду с повышением температуры до 40С, головной болью, болями в мышцах и суставах, сухим кашлем, одышкой возникает и частый, жидкий стул.
Хронической диареей проявляются многие заболевания желудочно-кишечного тракта. Для хронического панкреатита характерна боль в верхней половине живота, опоясывающего характера, отдающая в левую половину грудной клетки. Боль сопровождается тошнотой, рвотой, не приносящей облегчения, вздутием живота и частым, обильным, зловонным стулом, стеаторея. Обострение заболевания провоцирует употребление острой, жирной, копченой пищи, алкоголя.
Кровавая диарея, особенно в ночное время, боли в животе, анемия, повышение температуры тела до 38 градусов, боли в суставах – возникают при неспецифическом язвенном колите, болезни Крона, псевдомембранозном колите, опухолях кишечника.
Целиакия – это врожденное заболевание, обусловленное дефицитом ферментов расщепляющих злаки, проявляется диареей (стул обильный, пенистый), вздутием живота, снижением массы тела, анемией. Обострения заболевания связаны с употреблением продуктов из пшеницы, ржи, овса, ячменя.
Диареей сопровождаются неинфекционные колиты. Они могут быть вызваны токсическим действием лекарственных препаратов (цитостатики, антибиотики, дигоксин, салицилаты, диклофенак, бесконтрольный прием слабительных), аллергией, глистной инвазией, при злоупотреблении алкоголя, после проведения лучевой терапии.
Антибиотико-ассоциированные диареи возникают во время приема или через 1- 10 дней после прекращения приема препаратов. Проявляется схваткообразными болями в животе, стихающими после обильного водянистого стула. После отмены препарата симптомы быстро исчезают.
Функциональная диарея при синдроме раздраженного кишечника связана с нарушением моторики кишечника и определяется тогда, когда исключены все заболевания. Это состояние развивается в молодом возрасте, проявления связаны с перенесенным стрессом, на фоне депрессивных состояний. Беспокоят боли, урчание, вздутие живота, нарушение стула в форме псевдодиареи (учащение стула при оформленной консистенции кала).
Обследование при диареи
Для постановки диагноза необходимо бактериологическое исследование кала, при этом выявляют возбудителя заболевания, анализ кала на яйца глистов – для определения глистной инвазии, анализ кала на скрытую кровь – для исключения кровавой диареи, исследование кала на дисбактериоз – для оценки состояния микрофлоры кишечника.
Копроцитограмма — поможет выявить воспалительный процесс в кишечнике, и степень переваривания пищи, определение эластазы-1 в кале, ее наличие подтверждает диагноз хронического панкреатита.
Общий анализ крови – в нем определяют признаки острого или хронического воспаления, наличии анемии. При частой, обильной диареи необходимо оценить степень обезвоживания организма, для этого определяют в биохимическом анализе крови электролиты, общий белок и белковые фракции.
При хронической диареи проводят колоноскопию, ректороманоскопию – для исключения патологии толстой кишки.
Для оценки моторной функции кишечника, выявления органических изменений кишечника проводят рентгенологическое исследование – ирригоскопию.
УЗИ органов брюшной полости и малого таза – для исключения заболеваний поджелудочной железы, печени, опухолей в брюшной полости и забрюшинного пространства.
Лечение диареи (поноса)
При лечении диарейного синдрома необходимо соблюдение диеты. Питание дробное, все блюда готовят на пару или в варенном виде, исключается острая, соленая, жареная, копченная пища, спиртные напитки, консервы, газированные напитки, кофе, шоколад. Рекомендовано принимать слизистые супы, рисовую кашу, сухари, печеную картофель, вареные яйца.
При легкой форме диареи, для профилактики обезвоживания применяют регидрон, гастролит. Содержимое пакета растворяют в 1 литре кипяченной воды, охлаждают до комнатной температуры и принимают небольшими глотками после каждого жидкого стула по 200мл. Можно приготовить растворы самостоятельно. Берут 1 чайную ложку поваренной соли, 1 чайную ложку соды, 8 чайных ложек сахара, 1 стакан апельсинового сока, растворяют в литре кипяченной воды принимают по стакану после каждого случая жидкого стула. Объем выпитой жидкости должен быть не меньше 2-3 литров.
При поносе принимают обволакивающие средства, адсорбенты, которые адсорбируют и выводят из организма вирусы, патогенные бактерии, токсины, кишечные газы. Это препараты: активированный уголь (по 1 -2 гр. 4 раза в сутки, растворив таблетки в 0,5 стакане кипяченной воды), смекта (по 1 пакетику 3 раза в сутки, растворив содержимое в ? кипяченной воды), полифепам (по 1 столовой ложке 3 раза в день, разведя в 100мл воды). Их применяют за 1 час до еды и приема лекарств, в течении 3-7 дней.
Внимание! Применение антидиарейных средств (имодиум, лоперамид) противопоказано при острой кишечной инфекции, так как они препятствуют удалению части токсинов с жидким содержимым кишечника, при кровавом поносе, так как эти препараты способствуют усугублению поражения слизистой оболочки кишечника, тем самым отягощают течение заболевания.
При лечении диареи используют лекарственные растения, обладающие бактерицидным, вяжущим, противовоспалительным действием. Ягоды черники (1-2 чайные ложки сухих ягод заливают стаканом кипятка, охлаждают и принимают 4 раза в день), отвары коры дуба, плодов ольхи, корня кровохлебки (2 столовые ложки растений заливают 0,5 л кипятка, кипятят 20 минут, охлаждают, и принимают по 2 столовые ложки 4 раза вдень). Принимают в течение 7-10дней.
Диарея является признаком многих заболеваний, но прежде всего, она вызывает обезвоживание организма, что ведет к развитию судорог, комы. К возможным осложнениям поносов относят: инфекционно-токсический шок, сепсис, перитонит.
Исход заболевания может быть неблагоприятным у пациентов с иммунодефицитными состояниями (принимающими гормоны, цитостатики, ВИЧ-инфицированными, перенесшие химиотерапию и лучевую терапию). Несвоевременно начатое лечение может привести к неблагоприятному исходу.
К какому врачу обратиться при поносе
При возникновении диареи необходимо обратиться к врачу общей практики (терапевту, педиатру, семейному врачу). Он оценит тяжесть состояния больного, назначит необходимые обследования и лечение. Может понадобиться консультация гастроэнтеролога.
Срочно нужно обратиться за медицинской помощью больным с диареей, если: жидкий стул более 10 раз в сутки, высокая лихорадка, кровавый понос, слизь в стуле, обильный светлый стул, снижение температуры тела ниже нормальной, понос у детей до 5 лет, и взрослых старше 60 лет, при резком снижении артериального давления и ухудшения общего состояния.
Врач терапевт высшей категории Востренкова И.Н
www.medicalj.ru
Что делать если ничего не помогает от поноса - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Неприятное состояние – расстройство стула – способно проявляться в течение длительного времени и быть причиной множества заболеваний кишечника взрослого и ребёнка. Понос может продолжаться несколько дней, даже месяц. В первую очередь при длительной диарее необходимо обратиться к врачу. Что делать, если понос не даёт выйти из дома?
Прежде чем выпивать аптечку препаратов от поноса, выясните причины, вызвавшие заболевание. У взрослого длительный понос может быть следствием отравления, заболевания тонкого и толстого кишечника, стрессов, переутомления и прочих причин. У младенцев состояние иногда обусловлено физиологическими причинами.
Диета и режим
В первую очередь показано восполнить потерю жидкости и электролитов, соблюдать на протяжении лечения определённые нормы питания.
Питьевой режим:
- Больному необходимо пить, чтобы исключить обезвоживание и удалить из организма накопившиеся токсины. Допустимо употреблять чистую воду либо использовать отвары и чаи. Объем восполняемой жидкости не меньше 2 литров за сутки. Пить нужно столько воды, сколько оказалось потеряно.
- При выраженном расстройстве с ежеминутными позывами отпаиваем больного водно-солевым раствором, к примеру, Регидроном.
Если ничего не помогает, диарея не проходит на второй-третий день, несмотря на выполнение предписаний врача, возможно, вы не изменили рацион питания.
Разрешённые продукты:
- Питаемся лёгким пюре, супами, мясом, рыбой (отварные, нежирные).
- Каши готовятся на воде, слизистые по консистенции.
- Продукты с высоким уровнем пектина (яблоки, запечённые бананы).
- Крепкий чай и ягодные кисели.
- Богатая калием пища.
Все продукты подаются в измельчённом, пюреобразном виде.
Запрещённые продукты:
- Овощи и фрукты;
- Консервы;
- Копчёности;
- Приправы;
- Молочные продукты;
- Крупные зерна, чтобы не подвергать травматизации кишечник;
- Фаст-фуд;
- Жирная еда.
Кроме диеты, воспользуйтесь препаратами: Смекта, Активированный уголь. Если жидкий стул длится уже три дня, возможно, препараты не помогут.
Указанные средства используются, когда понос сильный и долго не прекращается. Препараты выпускаются без рецепта. Назначаются при острой, хронической (если жидкий стул продолжается третью неделю и больше) диарее.
Противопоказания:
- 1 триместр беременности, детский возраст младше 6 лет.
- Аллергические реакции.
- 2-3 триместр – применять у беременных, если польза выше риска.
- Острые колиты.
- Непроходящая диарея, вызванная длительным приёмом антибактериальных препаратов.
- Нарушение функций печени.
Средства неплохо усваиваются пациентами, но способны сопровождаться побочными эффектами:
- Запоры, метеоризм, у больного может болеть живот.
- Усталость, сонливость.
- Сыпь, зуд, повышение температуры.

Имодиум – выпускается в виде капсул или таблеток. Взрослый либо ребёнок старше 12 лет должен принять 2 таблетки раз в сутки, т.е. единовременно. Если расстройство кишечника продолжается – принимать 1 таблетку после похода в туалет, до момента, когда диарея полностью прекратится. Ребёнку старше 6 лет – 1 таб. средства единовременно, затем по 1 после опорожнения, до нормализации стула.
Если расстройство кишечника продолжается спустя 12 часов после приёма лекарства, необходимо прекратить лечение и в срочном порядке ехать в больницу.
Лоперамид – взрослым изначально принимается 2 капсулы, потом 1 капсула после хождения в туалет, до нормализации стула (максимальная доза – 8 капсул). Детям старше 6лет – по 1 капсуле (максимальная доза – 3 капсулы).
Если стул оформился, лечение прекращаем.
Обязательными являются сорбенты. Принимают лекарственные средства при отравлениях, инфекционных заболеваниях и как быстрый помощник для остановки поноса. Они способны собирать на поверхности токсические вещества и выводить из организма.
Активированный уголь – существуют таблетированные формы и порошок. Чаще используют при отравлениях, интоксикациях разной природы. Принимают до 3 таблеток 4 раза в день, за час до основной терапии, в противном случае эффект основного препарата может снизиться. Прекратить приём средства при острых состояниях допустимо на пятый день, обычно происходит через день. Если состояние хроническое – удлиняем приём до четырнадцати суток. Повторный курс по назначению специалиста.

Побочные явления развиваются в виде запоров, нарушения всасывания веществ в кишечнике, снижения температуры и давления, окраски стула в чёрный цвет, нарушения функции печени.
Нельзя употреблять лекарство в случае повышенной чувствительности к составу препарата, язвенных дефектов в пищеварительном тракте, кровотечений из органов желудочно-кишечного тракта.
Смекта – порошок белого или слегка желтоватого цвета, разрешённый к применению у детей. Применяется при остром, хроническом расстройстве пищеварения различного характера. Неплохо справляется, когда у малыша болит живот, имеется вздутие, замучила изжога.
Если состояние острое, взрослым разрешено употреблять 6 пакетиков в день. Малышам до года – первые 3 суток два пакетика в день, далее по 1. Детям старше года до 4 пакетиков в сутки 3 дня, далее по 2 пакетика. Желательно уложить курс в неделю. Средство разрешено смешивать с кашей, детским прикормом, компотом. Разрешено для употребления у беременных. В редких случаях при приёме лекарственного средства наблюдается запор и небольшая сыпь с зудом.
Смекту нельзя применять при нарушении всасывания веществ и аллергии на препарат.
Пробиотики
Назначаются препараты при дисбактериозе кишечника, причиной которых стали антибиотики, и состояния характеризующиеся потерей полезной микрофлоры.
Линекс – применять внутрь после еды, как для лечения, так и для профилактики дисбаланса кишечника. Малышам младше трёх лет содержимое капсул смешивается с водой. Детям с момента рождения до двух лет назначается по 1 кап. трижды в сутки. От двух до двенадцати лет – по 1-2 кап. трижды в сутки. Взрослым по две капсулы 3 раза в сутки. Курс подбирается индивидуально. Побочных действий лекарственного средства не зафиксировано.

Бифидумбактерин – выпускается в виде капсул и суппозиториев для взрослых и детей. Возможно использование при:
- Дисбактериозе;
- Язвах пищеварительного тракта;
- Панкреатите;
- Аллергиях;
- Во время кишечных инфекций;
- Отравлениях;
- Постоянных запорах;
- Приёме препаратов группы антибиотиков, группы нестероидных противовоспалительных и гормонов.
Принимать за полчаса до приёма пищи или во время кормления грудничков.
Пациентам перед хирургическим вмешательством за три-пять суток до операции и две недели после.
При хронических заболеваниях желудочно-кишечного тракта 3 раза в сутки, курсом две недели.
Присутствует вероятность возникновения аллергических реакций на препарат.
Запрещено применять у детей младше 3 лет (суппозитории), при аллергических реакциях к составу препарата.
Клизмы
Если причиной продолжительной диареи стало отравление недоброкачественными продуктами, для быстрого избавления от симптомов диспепсии и вымывания из организма токсических веществ (до момента их всасывания) рекомендуется провести небольшой курс очистительных клизм.
Процедуры проводятся у взрослого человека даже в случае выраженного поноса. В качестве раствора для промывания используйте тёплую, слегка подсоленную воду либо водно-солевой раствор Регидрон. Повторять манипуляции нужно, пока промывные воды не станут чистыми. Иногда назначаются клизмы с обволакивающими препаратами, позволяющими многократно ускорить процесс, соответственно, понос проходит гораздо быстрее.
ВАЖНО ЗНАТЬ! Единственное средство для лечения гастрита и язвы, рекомендованное врачами! Читать далее...
Расстройство желудка 2 недели
Диарея – это расстройство кишечника. Если понос не проходит неделю или несколько дней, это является достаточно нормальным явлением. Потому что организм не машина, не может быстро перегрузиться и снова нормально функционировать. Организму необходимо побороть причину, которая спровоцировала понос. И на это организму необходимо несколько дней. Понос, который долго не проходит, может быть вызван большим количеством причин. Так как возбудителем диареи может быть как недомытое яблоко, так и инфекция кишечника. Так что при возникновении диареи необходимо внимательно изучить собственное состояние и определить свои дальнейшие действия.
Как лечить понос, если он не проходит неделю у ребенка или взрослого?
не впадать в панику, чаще всего диарея является причиной обычного отравления, которое продлится несколько дней;
соблюдать личную гигиену, которая в данный момент важна;
срочно обратиться к врачу. Если это простое отравление, то врач припишет нетяжелые для организма лекарства, а если понос несколько дней окажется симптомом какой-либо болезни, то на раннем этапе легче вылечить, нежели в запущенном состоянии.
Что делать при поносе, который не проходит 2 недели?
Лечение поноса можно осуществлять как в стационаре, так и в домашних условиях. Самое главное четко и дисциплинировано выполнять предписания врача. При правильном образе жизни и при выполнении всех назначений квалифицированного специалиста диарею можно ликвидировать довольно в сжатые сроки.
Понос сложно назвать заболеванием. Ведь это или отравление или просто симптом какого-то заболевания, например, повышенной функции щитовидной железы. Таким образом, необходимо лечить не симптомы, а само заболевание. Следует изучить все уровни и этапы диареи. Так, например, если вы во время диареи ходите в туалет меньше чем шесть раз в день, то это связано с заболеванием верней части кишечника. Но если больше шести раз – заболевание нижней части кишечника, то есть толстой или прямой кишки.
Таким образом, откладывать лечение, поход к врачу или заниматься самолечением, достаточно опасно при поносе, если он не проходит неделю или несколько дней. Неквалифицированное лечение имеет негативнее последствия в дальнейшем. Диарея является самым распространенным явлением в лечебной практике на сегодняшний день. Поэтому сегодня врачи, профессора, являются компетентными в этом вопросе и могут предоставить квалифицированную помощь.
Причины поноса, продолжающегося несколько дней
Если понос длится в течение нескольких недель, то необходимо бить тревогу и немедленно обращаться к врачу. Вообще, причины возникновения диареи могут быть разные. Но существуют признаки, по которым можно определить причину диареи:

если понос хронический, но перемежающийся, то у человека раздраженный, воспаленный кишечник;
если понос не проходит – у вас, может быть, повышенная функция щитовидной железы.
Понос не проходит неделю и сопровождается раздражительностью, нервозным состоянием, неуверенностью и нервными срывами, бессонницей, непереносимостью жары, избыточным потением. У детей чаще всего диарея возникает вследствие воспаления кишечника, инфекции или нарушением гигиены тела или продуктов питания.
Разные формы поноса длительностью в неделю
По консистенции кала можно определить причину диареи. Если понос в течение нескольких дней выглядит сальным и плавает, то это значит что в организме избыток жира, который спровоцирован плохим всасыванием в тонком кишечнике. Если в кале присутствует слизь, то это свидетельствует о раздражении слизистой оболочки, что также повлекло за собой диарею.
При сложных формах поноса в кале можно обнаружить даже гной, но это в особо тяжелых случаях. Кал может о многом рассказать, как о причинах, так и о тяжести заболевания. Так, например, если в слизи присутствует кровь, то это свидетельствует о многих заболеваниях, которые могут провоцировать диарею. Поэтому на все необходимо обращать внимание и тем более на свой организм и его поведение, как до лечения поноса, так и вовремя и после него.
Почему еще понос может не проходить неделю и дольше?
Чаще всего встречается простое расстройство кишечника как причина поноса на несколько дней. Такое расстройство сопровождается жидким испражнением без крови и гноя. В данном случае очень важно просто чтобы рядом находился санузел. Следите за тем, сколько раз вы сходили в туалет. Если меньше шести раз за день, то это свидетельствует о проблемах в верхнем отделе из-за плохого всасывания в тонком кишечнике. Если же больше шести раз за день – заболевание нижнего отдела пищеварительной системы.
Также о причине поноса можно узнать по времени суток, когда понос проявляет себя наиболее активно. Если у вас утренние поносы, то, скорее всего у вас раздраженный кишечник. Если же в ночное время суток у вас возникают расстройства, то это свидетельствует о повышенной функции щитовидной железы.
Источник: http://www.astromeridian.ru/medicina/ponos_neskolko_dnej.html
Расстройство желудка
Что, по-вашему, означает расстройство желудка?
С помощью маленького опроса знакомых, мне удалось выяснить, что 90% приравнивают это понятие к терминам «жидкий стул». Оставшиеся 10% не считаем, т.к. это были врачи, как и я. Итак, если основное расстройство вашего желудка — жидкий стул (понос, диарея), ваша проблема подробнее описана в статье Диарея. Еще статьи о желудочно-кишечных расстройствах: вздутие живота. боли в животе. несварение желудка. рвота .

А между тем, если ко мне обратится пациент с жалобами на расстройство желудка, мне ничего не останется, как сказать ему: «Уважаемый Иван Иванович. Между тем, что вы считаете расстройством желудка, и тем, что считаю я, есть разница. Давайте просто поговорим о том, что вы чувствуете».
Давайте остановимся на причинах беспокойства, связанных именно с желудком. Расстройства желудка можно охарактеризовать как симптомы, при которых происходит нарушение основных функций желудка, таких как продвижение пищи и выработка секрета желез для ее переваривания. Это проявляется болями в верхней части живота, тошнотой, вздутием живота, чувством переполнения в желудке, изжогой. отрыжкой воздухом. срыгиванием, рвотой.
Выделяют функциональные и органические нарушения функций желудка. При органических нарушениях при обследовании удается найти конкретную причину нарушения функций. Например, язву в стенке желудка. При функциональных нарушениях явной причины выявить не удается. Следует отметить, что функциональные нарушения достаточно часты, и встречаются примерно у трети населения.
Причины расстройства желудка
Причинами функциональных нарушений являются острые и хронические стрессовые ситуации, отсутствие режима питания, длительные перерывы в приеме пищи, переедание, несбалансированность диеты (употребление избытка жирной, жареной, острой, сладкой пищи), а так же резкая смена рациона питания и злоупотребление непривычной экзотической пищей.
Немалую роль играет прием алкоголя и курение. Алкоголь оказывает прямое раздражающее действие на слизистую оболочку желудка. А курение, кроме этого, способствует недостаточности кровоснабжения стенок желудка за счет общего спазма сосудов под действием никотина.
Свою лепту вносят такие внешние факторы как ионизирующее излучение, перемена климата.
Заболевания, сопровождающиеся расстройством желудка
Органические заболевания, как уже сказано, имеют под собой вполне конкретную основу желудочно-кишечных расстройств. А все вышеперечисленные факторы только способствуют этому. В первую очередь я бы отметила инфекционный фактор. Установлено, что почти 30% населения заражены Хеликобактер Пилори. Это бактерия, открытая в 1983 году группой австралийских ученых (за что они, кстати, даже Нобелевскую премию получили). Доказано, что она является основной причиной гастрита, язвенной болезни желудка и двенадцатиперстной кишки. Дело в том, что этот микроб научился приспосабливаться к самой мощной защите желудка — соляной кислоте. Он вырабатывает фермент, который разрушает ее вокруг бактерии. После чего она внедряется под слизистую оболочку желудка и размножается там. А поврежденная таким вторжением слизистая очень ранима и легко подвергается воспалению и образованию язв.
Лечение этой инфекции длительное, многокомпонентное, но эффективное. Правда, это не спасает от повторного заражения.
Рассмотрим наиболее частые заболевания желудка, возникающие под действием этих факторов. Это ГЭРБ (гастроэзофагеальнорефлюксная болезнь), Гастрит (хронический и острый), язвенная болезнь желудка и\или двенадцатиперстной кишки .
ГастроЭзофагеальноРефлюксная Болезнь это состояние, при котором происходит заброс содержимого желудка обратно в пищевод. Соляная кислота оказывает повреждающее действие на незащищенную слизистую оболочку пищевода, вызывая появление воспаления и образование язв. Какие расстройства чувствует пациент при этом? Его беспокоит изжога, усиливающаяся после еды, приема газированных напитков и алкоголя; отрыжка воздухом и срыгивание, а также боли за грудиной при проглатывании пищи. Основной причиной является ослабление мышц в месте перехода пищевода в желудок, так нижнем пищеводном сфинктере. Это группа мышц, которая как плотно сжатое кольцо в норме пропускает пищу только в одном направлении. Если кольцо сжато неплотно, то при повышении внутрибрюшного давления (при метеоризме, беременности, патологии других органов), или при повышении давления в самом желудке (при переедании, злоупотреблении газированными напитками, при повышенном тонусе мышц на выходе их желудка) пища вместе с желудочным соком забрасывается обратно в пищевод.
Хронический гастрит в 90% случаев вызывается Хеликобактер пилори. При этом появляются боли в проэкции желудка во время еды, снижение аппетита, отрыжка и изжога, иногда анемия.
Появлению язвенной болезни желудка и двенадцатиперстной кишки. кроме Хеликобактер пилори, способствуют повышение кислотности желудочного сока, прием обезболивающих препаратов группы нестероидных противовоспалительных средств (аспирин, диклофенак, ибупрофен, анальгин и другие), и снижение защитных факторов организма в целом и слизистой оболочки в частности, о чем написано выше. Появляются жалобы на боли в верхней половине живота (иногда очень сильные, режущие-«кинжальные»), «голодные», ночные боли, тошнота и рвота, бледность и потемнение стула. Самым грозным осложнением язвенной болезни считается прободение язвы( то есть появление сквозного дефекта в стенке желудка, и кровотечение, которое может быть достаточно сильным. Длительно существующая язва, в силу того, что на нее постоянно оказывают раздражающее действие желудочный сок и пища, склонна к перерождению в рак. Поэтому при любых подозрениях обязательно покажитесь врачу.
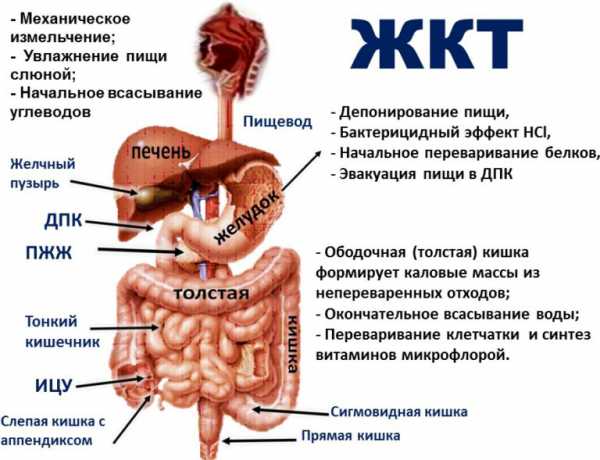
Строение желудочно-кишечного тракта
Обследование при расстройствах желудка
Главным оружием врача при постановке диагноза в случае заболеваний желудка является ФиброЭзофагоГастроДуоденоСкопия (ФГДС). Это визуальный метод исследования, при котором с помощью оптического прибора можно увидеть стенки пищевода, желудка и двенадцатиперстной кишки и взять небольшой кусочек слизистой оболочки на анализ. В народе это называется «лампочку глотать». Метод исследования очень достоверный, безопасный, доступный. На основании данных, полученных при ФЭГДС, ставится диагноз, а значит, и назначается лечение. При функциональных состояниях органов врач увидит абсолютно нормальную картину; при органических — и воспаление, и язву, и слабую работу мышц, и раковую опухоль на самой ранней стадии. Биопсия, которая проводится при этом, поможет еще больше уточнить диагноз. Врач возьмет кусочек ткани из наиболее подозрительного участка и исследует под микроскопом.
Общий анализ крови способен рассказать о многом. При расстройствах желудка он поможет выявить признаки воспаления, малокровия. Иногда для исключения желудочно-кишечного кровотечения требуется проверить кал на скрытую кровь. Для выявления Хеликобактер пилори проводят дыхательный тест или забирают кровь для определения антител к этой бактерии.
Заболевания желудка необходимо отличать также от болезней органов, не относящихся к желудочно-кишечному тракту.
Так, боли в подложечной области могут быть первым признаком инфаркта миокарда. В этом случае боли не связаны с приемом пищи, а зависят напрямую от наличия и интенсивности физических нагрузок. Для точной постановки диагноза врач назначит ЭКГ и немедленно направит больного в больницу. Следует отметить, что некоторые препараты, применяемые при заболевании сердечно-сосудистой системы противопоказаны пациентам с заболеваниями желудка. Поэтому стоит доверить вопросы лечения профессионалу.
Так же боли в проекции желудка могут появляться при диафрагмальной грыже. Но чаще боль появляется за грудиной, без строгой периодичности, но связана с приемом пищи. Появляется жжение в области пищевода и за грудиной во время и сразу после еды. Часто в этом случае боль отдается в спине, левом плече. Чтобы уточнить данный диагноз, требуется рентгенологическое исследование.
Лечение желудочно-кишечных расстройств
Тактика лечения заболеваний желудка определяется врачом на основании осмотра и результатов обследования. Чем можно помочь себе самостоятельно перед посещением специалиста? Во-первых, отказаться от вредных привычек. Во-вторых, соблюдение диеты и режима питания. Прием пищи должен быть регулярным, небольшими порциями, но частым. Следует избегать блюд, вызывающих повышенное сокообразование в желудке, как то наваристые бульоны, уха, жареное мясо, кофе и т.д. Необходимо ограничить употребление блюд, содержащих много клетчатки, как и содержащих кислоты и раздражающие вещества (кочанная капуста, репа, редис, щавель, лук, редька, кислые фрукты и ягоды, грибы и т.д.). Методы приготовления пищи тоже должны быть максимально щадящими. Предпочтение следует отдать приготовленной на пару, вареной, в крайнем случае, тушеной пище жидкой и кашицеобразной консистенции. Исключаем очень холодные и очень горячие блюда.
Из нелекарственных методов лечения болезней желудка самым действенным методом я бы назвала настой или отвар из льняного семени. Обладая обволакивающим действием, это народное средство успокаивает боли, не вызывая при этом повышенного газообразования или запора.
Лекарственные препараты назначаются только врачом. Каждый из них имеет противопоказания и побочные действия, дозы тоже подбираются индивидуально. До приема врача можно принять однократно препараты группы антацидов (альмагель, маалокс, гевискон). Обязательно прекратить прием обезболивающих препаратов!
Если врач диагностировал эрозивный гастрит или язвенную болезнь, будьте готовы к длительному лечению. Как описано выше, главная виновница болезни(хеликобактер пилори) — бактерия. Эта инфекция хорошо поддается лечению антибиотиками. Но из-за ее расположения в подслизистом слое не все лекарства могут туда добраться. Поэтому в схему лечения включены как минимум 2 антибиотика, которые необходимо будет принимать около двух недель. Существует несколько стандартных схем, которые врач применяет в зависимости от конкретной картины заболевания. Эффективность их от 70 до 98%.
Повторюсь, что самолечение без оценки тяжести состояния пациента врачом может быть небезопасно. Только врач может отличить функциональное заболевание от органического. За минимальными симптомами может скрываться язва или рак. Онкологические заболевания, выявленные на ранней стадии, вылечиваются полностью. Язвенная болезнь, в случае осложнения, может привести к смерти из-за кровотечения при разрыве язвы, при прободении (прорыве) ее в полость живота и развитии перитонита (воспаления брюшины) .
К какому врачу обратиться при расстройствах желудка
Перечисленные выше заболевания находятся в компетенции врача терапевта и гастроэнтеролога (специалиста по заболеваниям желудочно-кишечного тракта).
Немедленное обращение к специалисту требуется, если интенсивность болей нарастает, появляется неукротимая рвота, если в рвотных массах присутствует кровь, появляется жидкий стул черного цвета. Все это является признаком желудочно-кишечного кровотечения. Также следует показаться врачу, если боли длительные, плохо купируются обычно принимаемыми препаратами, сопровождаются слабостью, похуданием.
Отмечу, что не стоит недооценивать симптомы заболевания желудка. Любая боль и дискомфорт является сигналом сбоя в работе органа. Если причина расстройства желудка не устранена, нарушается весь цикл пищеварения. В желудке пища недостаточно переварилась, следовательно, возрастает нагрузка на кишечник. Он получает более грубые, чем обычно, фрагменты пищи, что может травмировать его стенки, изменить выработку кишечных ферментов и т.д.
Как писал О.Хайям: «… Лучше голодать, чем что попало есть…». Берегите свой желудок.
Врач терапевт Наливайкина Анна Михайловна
Источник: http://www.medicalj.ru/symtoms/abdomen/646-rasstrojstvo-zheludka
Понос (диарея)
Понос (расстройство желудка, диарея) является симптомом, характеризующим определенную разновидность расстройства пищеварения. Термином «понос» обозначается такое состояние пациента, при котором опорожнение кишечника, сопровождающееся выделением жидкого стула, происходит больше двух раз в сутки. В зависимости от клинического развития различается острая форма диареи, длительность которой составляет не более двух недель, и хроническая форма, которая по длительности превышает две недели.
Понос является второй по распространенности жалобой среди детей, обратившихся к врачу (на первом месте – высокая температура).
Причины диареи
Наиболее распространенная причина поноса – инфекция: вирусы, бактерии и их токсины, паразиты. Для данных заболеваний используется общее название – острые кишечные инфекции. По степени распространенности острые кишечные инфекции (и легкое недомогание в период отпуска, и крайне тяжелые заболевания, вызывающие сильное обезвоживание и могущие привести к гибели человека в течение нескольких часов) находятся на втором месте, уступая лишь острым респираторным вирусным инфекциям.
Как правило, возникновение поноса связано с нарушениями работы желудочно-кишечного тракта, однако поносом могут сопровождаться и некоторые другие заболевания, которые не связаны с поражением органов пищеварения.
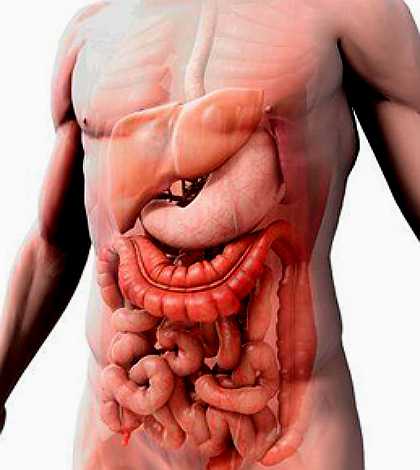
В нормальном состоянии пища, которая попадает в пищеварительные органы, переваривается. Процесс переваривания пищи происходит за счет воздействия разнообразных ферментов, расщепляющих компоненты пищи на моносахариды, аминокислоты, жирные кислоты, т.е. на простые вещества. В процессе переваривания пища по кишечнику движется от двенадцатиперстной кишки к анальному отверстию. В разных участках кишечника происходят разные этапы пищеварения. Так, в тонком кишечнике расщепляются и всасываются пищевые продукты и вода, в толстом кишечнике происходит формирование каловых масс и всасывание определенных групп витаминов, синтезирующихся кишечной флорой.
Можно выделить несколько основных моментов пищеварительных процессов.
1. На пищеварительный процесс существенно влияет количество и качество еды. Так, много трудно перевариваемой пищи (это богатая растительной клетчаткой и жирами пища) переваривается не в полном объеме, что приводит к ускорению перистальтики кишечника и увеличивает рост бактерий.
2. Качество пищеварительных процессов обуславливает состояние органов пищеварительного тракта. С одной стороны, на пищеварительный процесс влияет количество выделяемых поджелудочной железой, желудком и печенью ферментов. С другой стороны, от состояния слизистой оболочки кишечника зависит то, как пища, переваренная желудком, всасывается.
Если ферментов недостаточно, всасывание пищи происходит не полностью. В том случае, если поражена слизистая кишечника, переваренные вещества не имеют возможности всасываться. Когда в полости кишечника накапливаются непереваренные вещества, происходит секреция электролитов и воды, то есть выход воды из крови в кишечную полость. Большое значение в ходе пищеварительного процесса имеет перистальтика кишечника, с помощью которой происходит перемещение пищевых масс вдоль кишечника, что в конечном итоге приводит к их выводу из организма. Когда перистальтика снижается, возникают запоры, а когда повышается – понос.
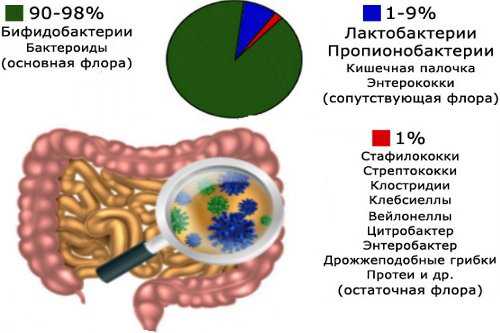
3. На пищеварительный процесс в толстом кишечнике оказывает влияние количественный и качественный состав микрофлоры. Толстый (и отчасти тонкий) кишечник здорового человека населяют особые виды «полезных» бактерий. Основная их функция – переработка остатков пищи, которые не были переварены, и выделение некоторых полезных для организма веществ.
Бывают случаи, когда в количественном и качественном составе нормальной кишечной микрофлоры происходят изменения. Следствием этого становится то, что в таком «измененном» кишечнике поселяются микробы, могущие вызвать заболевание (патогенные). Понос может быть одним из проявлений такого нарушения микрофлоры.
Механизмы развития поноса
Существуют следующие основные механизмы развития поноса:
Как правило, в появлении диареи задействовано несколько перечисленных механизмов, поскольку, если нарушается какое-то одно условие правильного пищеварения, это влияет и на работу других. Самые частые причины диареи: дисбактериоз кишечника, ОКИ — острые кишечные инфекции, хронические заболевания органов желудочно-кишечного тракта.
Диарея при острых кишечных инфекциях
При ОКИ понос появляется по причине того, что из-за воздействия разных микроорганизмов нарушается работа пищеварительного тракта. Летом ОКИ вызывают в большинстве случаев бактерии, а зимой – вирусы. Микробы при этом могут нарушать пищеварительные процессы как проникая в слизистую оболочку кишечника (энтероинвазивные кишечные палочки, сальмонеллез), так и вырабатывая вредные вещества, парализующие работу кишечника.
Понос, который вызывают болезнетворные микробы, может продолжаться длительное время и в отдельных случаях представляет угрозу жизни человека. Иногда к поносу может привести работа нормальной кишечной микрофлоры, в том случае если большое количество непереваренной пищи попадет в толстую кишку. В данном случае одновременно с опорожнением кишечника закончится понос.
Существует два главных вида поноса при ОКИ:
1. Понос с водянистым стулом. Данная разновидность поноса характерна для ОКИ, появление которых было вызвано бактериями или вирусами, выделяющими токсины (к примеру, холерный вибрион). При этом в состав каловых масс входят соли и вода, выделяемые слизистой оболочкой кишечника, подвергшейся действию вирусов и токсинов.
2. Понос с кровянистыми случаями. Этот тип диареи встречается при дизентерии, сальмонеллезе. Его вызывают бактерии, проникающие в слизистую оболочку кишечника и разрушающие ее.
При острых кишечных инфекциях, как правило, бывает острая диарея. При ряде заболеваний, к которым, в частности, относится дизентерия, острая форма диареи может перерасти в хроническую.
Понос при дисбактериозе кишечника
Основная характеристика дисбактериоза кишечника – нарушение количественного и качественного состава нормальной микрофлоры кишечника. Во время дисбактериоза число «полезных» микробов, живущих в кишечнике, уменьшается (иногда вплоть до полного исчезновения), а количество бактерий, которые не свойственны нормальной микрофлоре, увеличивается. В результате нарушения нормальной микрофлоры кишечника в нем появляется избыточное количество вредоносных бактерий – главной причины поноса. Во время дисбактериоза наблюдается диарея хронического характера, она непостоянна.
Понос при хронических заболеваниях желудочно-кишечного тракта
Причиной поноса могут быть всевозможные хронические заболевания пищеварительного тракта.
Понос может быть постоянным симптомом таких заболеваний, как воспаление тонкого кишечника (хронический энтерит), воспаление толстого кишечника (хронический колит), болезнь Крона, язвенный колит, которые сопровождаются поражением слизистой оболочки кишечника. При данных заболеваниях понос появляется по причине того, что нарушаются процессы всасывания питательных веществ из кишечной полости. Иногда диарею могут вызывать заболевания печени и поджелудочной железы.
Такой симптом, как понос, может проявляться и при ряде заболеваний, которые не связаны напрямую с нарушением функции пищеварительного тракта. К примеру, диарея может появиться при остром аппендиците. при гепатите, при перенапряжении или эмоциональном стрессе, при отравлениях или перегреве на солнце. При данных заболеваниях появление диареи связано главным образом с тем, что ускоряется перистальтика кишечника.
В ряде случаев понос может быть вызван недостатком витаминов (ниацин, витамин В2, витамин F). В качестве побочной реакции на прием медикаментов понос может проявиться при приеме антиаритмических средств (хинидина сульфат ), антибиотиков, лекарств, предназначенных для снижения артериального давления, антацидных средств, а также при передозировке слабительными препаратами или после употребления внутрь препаратов магния.
Тревожные симптомы при диарее
Если присутствует хотя бы один из перечисленных выше симптомов, это серьезный повод незамедлительно обратиться за врачебной помощью.
Диагностика и лечение поноса
Существует ряд первоочередных действий при лечении диареи:
1. Необходимо устранить причину возникновения поноса.
2. Важно принять меры по предупреждению развития осложнений.
3. Необходимо провести мероприятия по восстановлению ресурсов организма после перенесенного поноса.
Современный этап лечения диареи подразумевает решение данных трех задач одновременно.
Для начала необходимо определить причину, по которой появился понос. Данное мероприятие крайне важно, поскольку оно помогает назначить лечение, позволяющее устранить причину заболевания (т.н. этиотропную терапию). Зачастую определить причину возникновения диареи представляется достаточно нелегко. Значительно облегчить процедуру диагностики и назначение грамотного лечения позволяет определение характера поноса (водянистый или кровянистый стул).
Если имеется такая возможность, диагноз можно уточнить, используя такой метод, как микроскопия кала (он позволяет уточнить, имеется ли в кале некоторые виды болезнетворных бактерий). Реже и главным образом в эпидемиологических целях применяется такой метод, как посев на питательные среды. Далее мы рассмотрим основные виды диареи и методы, которыми их лечат.
Водянистый понос
Он проявляется, когда тонкий кишечник поражается токсинами бактерий (пищевые отравления либо острые кишечные инфекции). При этом в ряде случаев количество присутствующих в кишечнике бактерий может быть небольшим. Также зимой может возникать водянистый понос, связанный с вирусами. При этом лечить понос антибиотиками и прочими противомикробными препаратами не рекомендуется, за исключением случаев сильного поноса при подозрении на сальмонеллез или холеру. В данном варианте развития событий требуется госпитализация больного.
Если у пациента водянистый понос легкой или средней тяжести, лечение должно быть организовано по следующим основным направлениям: предотвращение обезвоживания организма и восполнение водно-солевого баланса. В достижении этих целей эффективно применять растворы, такие как Оралит и Регидрон.
После того как жажда будет устранена (за короткое время необходимо употребить 3-5 стаканов раствора), раствор нужно принимать по полстакана после каждого стула или по 3-4 стакана за 12 часов, до тех пор пока понос не прекратится.
Во время поноса следует избегать трудно перевариваемых продуктов или продуктов, содержащих клетчатку (к примеру, сырые овощи и фрукты), необходимо отказаться от фруктовых соков (главным образом от яблочного и виноградного), молочных продуктов, от сладкого и соленого, поскольку данная пища способна лишь усугубить диарею. При этом разрешено употреблять запеченные фрукты и овощи, крепкий чай, сухари. Особенно полезным будет приготовленный из зверобоя чай.
Взрослым при острой диарее можно принимать такие лекарства, как Но-шпа или Лоперамид. Детям во время поноса принимать Лоперамид не рекомендуется.
Кровянистый понос
Его лечение главным образом основывается на том, чтобы устранить причину заболевания (всевозможные виды микробов) с помощью антибиотиков и противомикробных препаратов синтетического происхождения. Стоит подчеркнуть, что кровянистый понос является достаточным фактором для госпитализации больного, поэтому пытаться лечить такого пациента в домашних условиях не рекомендуется.
Терапия по регидрации проводится по уже описанной нами схеме. При кровянистой диарее это направление лечения также весьма важно, но, по сравнению с противомикробным лечением, стоит на втором месте. Исходя из того, что в последнее время многие микробы получили невосприимчивость к антибиотикам «классического типа», эффективным будет применение препаратов группы фторхинолонов (Ципрофлоксацин, Норфлоксацин, Офлоксацин). В ряде случаев может применяться Котримоксазол и Метронизадол. При любом раскладе, прежде чем принимать тот или иной препарат, необходимо изучить инструкцию по применению и проконсультироваться с лечащим врачом.
В каких случаях необходимо незамедлительно обращаться к врачу? Даже учитывая, что лечение осложненного поноса средней или легкой тяжести проводится, как правило, в домашних условиях, необходимо учитывать, что в ряде случаев понос может являться признаком серьезного заболевания, для лечения которого необходима срочная госпитализация пациента и оказание ему качественной медицинской помощи. Понос может быть крайне опасен для жизни у людей пожилого возраста и детей.
Необходимо обращаться к врачу, если:
Во время приема у врача нужно рассказать ему обо всех текущих или перенесенных ранее заболеваниях, операциях (даже о посещениях стоматолога), а также о том, как было организовано лечение.
Лечение народными средствами
Хорошее средство при любых, даже кровавых, поносах и дизентерии: высушить внутренние пленки куриных желудков, растереть их в порошок. Принимать два-три раза в день по одной чайной ложке, запивая водой.
Эффективно помогают при поносах: рисовая каша или рисовый отвар. Варить их нужно на воде, вкрутую, без добавления соли.
При расстройствах ЖКТ можно применять следующее средство: высушенные цветки ромашки (одна столовая ложка) на один стакан кипятка. Настаивать в течение четырех часов в термосе, после чего процедить. Пить по две столовых ложки четырежды в день после приема пищи.
Во время кровавых поносов рекомендуются: сборы – отвар корневища кровохлебки, лапчатки прямостоячей (по 25 граммов), 50 граммов травы пастушьей сумки; настой — по 50 граммов кровохлебки, корневищ горца змеиного; отвар — 10 граммов окопника на 200 миллилитров молока, настаивать в течение часа, принимать по две столовых ложки четыре-пять раз в день.
Источник: http://fitfan.ru/health/bolezni/2238-ponos-diareya.html
Функциональное расстройство желудка (диарея)
Опубликовано: 2 марта 2016 в 11:00
Функциональное расстройство желудка – это патологическое состояние, характеризующееся нарушением двигательной и секреторной функции, протекающее без анатомических изменений, то есть имеющее неязвенное происхождение. Протекает с диспепсией и болью в животе. Функциональное расстройство желудка в МКБ-10 обозначается кодом К31, и относится к другим болезням желудка и ДПК.
К основным причинам возникновения рассматриваемого нарушения относятся следующие:
Виды и синдромы функционального расстройства желудка
1. Функциональная неязвенная диспепсия (МКБ-10 К30) – расстройство, представляющее собой совокупность таких симптомов: острая боль в эпигастрии, дискомфорт, чувство переполнения желудка, быстрое насыщение едой, тошнота, рвота, отрыжка и изжога. Первые три симптома могут быть связаны с едой и физическими нагрузками, а могут и появляться после стресса. Во время инструментального исследования со стороны желудка не наблюдается анатомических изменений, так как функциональное расстройство вызвано психогенным отвращением к тому или иному продукту;
2. Аэрофагия – функциональное расстройство желудка, которое характеризуется заглатыванием воздуха вместе с едой. Шифр по МКБ-10 F45.3. Воздух, попадая в ЖКТ, вызывает неприятные ощущения. Особенно у ребенка до года, так как заглатывания воздуха – это еще один фактор, вызывающий кишечные колики;
3. Привычная рвота (по МКБ-10 код R11) – функциональное расстройство, нервно-рефлекторное нарушение двигательной функции стенки желудка, которое возникает на определенную еду, запахи, после эмоционального перенапряжения, стресса, часто бывает у людей, страдающих неврозами и у молоденьких девушек, девочек-подростков. Характеристики синдрома привычной рвоты при функциональном расстройстве желудка: длительность (длится в течение нескольких лет), появление до или после еды, возникновение без предвестников, однократная, может подавляться больным;
4. Пилороспазм (по МКБ-10 K31.3) – расстройство, проявляющееся в спастическом сокращении пилорического отдела желудка. Чаще всего это нарушение появляется у грудничков. Проявляется в виде срыгивания и рвоты сразу после кормления. По МКБ-10 данная патология определяется как не классифицированный пилороспазм;
5. Функциональная диарея (код постановки диагноза по МКБ-10 K59.1) – не относится к расстройствам желудка, но может их сопровождать. Диарея не связана с органическим нарушением в кишечнике, не сопровождается болью. Заболевание считается таким, если кашицеобразный стул отмечается более 2 раз в сутки на протяжении 2 недель. Если нарушение сохраняется больше 2 месяцев, то такое заболевание считается хроническим. Функциональная диарея у детей может быть изолированной, а может сопровождаться желудочной симптоматикой. Часто диарея может быть связана с синдромом раздраженного кишечника. Иногда бывает персистирующая диарея – повторяющиеся эпизоды нарушения, связанные с персистирующим в крови вирусом. Вирусоносительство может вызывать понос во время стрессовых ситуаций. Появление диареи является тревожным знаком, и если она длится более двух недель, следует немедленно обратиться к врачу.
Лечение функционального расстройства желудка
Все указанные выше синдромы требуют в первую очередь минимизировать стрессовые ситуации. Необходима консультация специалистов, невролога и психолога.
Коррекция питания и употребление большего количества белковых продуктов, исключение еды, которая оказывает раздражающее действие на стенку ЖКТ, отказ от вредных привычек – это обязательные условия.
Для терапии диспепсии функционального генеза в первую очередь необходимо стабилизировать психоэмоциональное состояние. Требуется четкое соблюдение диеты, следует исключить жирное, острое, копченое питание.
Антациды нашли своё применение и при диспепсии функционального генеза. Можно принимать Альмагель при изжоге. Если расстройство желудка сопровождается гиперсекрецией желудочной кислоты, можно и нужно использовать антисекреторные препараты.
Такие симптомы функционального расстройства желудка, как вздутие живота, чувство переполнения и быстрое насыщение – это показания к применению прокинетиков, например, Домперидона. Назначается в дозе 2,5 мг на 10 кг массы тела, три раза до еды. Цикл приема месяц.
Спазмолитики назначаются для устранения болевого синдрома и при пилороспазме, например, Но-шпа. При пилороспазме ребенку целесообразно вводить атропин.
Лечение функциональной диареи у детей и взрослых
Так же как и при расстройстве желудка в первую очередь необходимо уменьшить стрессовое воздействие, назначается диета.
В комплексе лечения применяются противодиарейные препараты. Лоперамид – синтетический препарат, который желательно пить при диарее разово, так как он может вызывать привыкание. Ребенку можно давать Лоперамид только под контролем врача. Диосмектит обладает также обволакивающим и адсорбирующим действием, применяется при диарее и при функциональном расстройстве желудка в качестве препарата при болевом синдроме. Можно давать ребенку, беременным и кормящим матерям.
Витамины хорошо влияют на весь организм в целом, назначение витаминов повышает устойчивость организма как к соматическим патологиям, так и к стрессам, нервным болезням.
Профилактики функциональных расстройств желудка и кишечника нет. Минимизирование стрессовых ситуаций, нормализация режима отдыха, рациональное питание и отказ от вредных привычек является залогом здоровья и превентивными мерами. При диарее или для её избегания необходимо включить в рацион питания ребенка продукты с закрепляющим действием, например, рисовую кашу.
Источник: http://zhkt.guru/ponos-diareya/vidy-9/funkcionalnoe-rasstroystvo-zheludka
Что делать при расстройстве желудка беременным
Расстройство желудка может беспокоить каждого человека. Причиной этого явления может быть банальный стресс, отравление, вирус или съеденная подпорченная продукция. В основном, если расстройство не является следствием серьезной патологии ЖКТ или кишечной инфекции, диарея проходит самостоятельно в течение трех-четырех дней. В тяжелых случаях требуется медикаментозное лечение.
Содержание
Причины расстройства
Диарея представляет собой частый и жидкий стул, который содержит около 90 процентов воды.
При поносе наблюдаются серьезные нарушения контроля дефекации, вздутие живота, метеоризм. Расстройство желудка является распространенным симптомом заболеваний ЖКТ. Оно сопровождается болью в животе, рвотой, температурой и слабостью.
В период беременности женщины тщательно следят за собственным рационом, употребляют здоровую и сбалансированную пищу. Однако даже подобные меры не гарантируют отсутствия риска возникновения расстройства желудка. Диарея часто сопровождает беременность, так как женский организм слишком ослабленный, чтобы в полной мере бороться с инфекциями, паразитами, микробами.
До двенадцати недель данная патология считается симптомом токсикоза. В этот период наблюдаются нарушения в процессе пищеварения по причине смены восприятия запахов и вкусов.
Расстройство кишечника при беременности возникает также по гормональным причинам. На позднем сроке в ходе подготовки к родам в организме увеличивается синтез простагландинов. В некоторых случаях диарея является предвестником схваток.
Если понос протекает на фоне спазматических болей в животе на более раннем сроке, это может быть сигналом преждевременных родов, самопроизвольного прерывания беременности. При обнаружении подобной симптоматики незамедлительно обращайтесь к врачу.
Учитывая тот факт, что у беременной растет матка, заметно увеличивается нагрузка на желудочно-кишечный тракт. Происходит смещение органов, пережимаются потоки. Данные факторы провоцируют холецистит, гестационную желтуху и прочие проблемы со здоровьем. Особого внимания заслуживает цвет испражнений, при подобных недугах кал имеет желтые и светлые оттенки, в нем присутствуют комки непереваренной пищи и жиров.
Если диарея возникла на фоне паразитов, вирусов, кишечных инфекций, наблюдается следующая клиническая картина: рвота, тошнота, схваткообразные боли, обезвоживание организма, рези, метеоризм, повышенная температура тела.
Клиническая картина и опасность расстройства
Если понос является следствием погрешностей в питании, патология проходит безболезненно, быстро. Инфекционный понос начинается бурно, остро. Он может продлиться несколько дней, проявляясь неприятной симптоматикой. Хроническая диарея протекает на протяжении нескольких недель.
Чем опасен понос для беременной женщины и малыша:
Если понос протекает на фоне повышенной температуры, рвоты, головокружения, необходимо срочно вызвать скорую помощь. Такие же меры принимаются в случае наличия слизистых прожилок, крови в каловых массах. При симптомах обезвоживания организма (темные круги под глазами, слабость и шум в ушах, сухость в ротовой полости, моча темного цвета) ни в коем случае нельзя медлить с началом лечения.
Особенности терапии во время беременности
В период беременности многие средства и медикаменты находятся под запретом. Поэтому лечение должно назначаться исключительно наблюдающим врачом. Как правило, бывает достаточно подкорректировать рацион питания, исключить несовместимые продукты, жирную и тяжелую пищу. Врачи назначают различные средства народной медицины или медикаменты. Выбирая терапевтический курс самостоятельно, можно навредить не только себе, но и будущему ребенку.
Помимо диетотерапии, прописывают адсорбирующие препараты:
Принимать сорбенты вместе с витаминами запрещено, между приемами должен быть интервал в два часа. Если женщину мучает понос и рвота, понадобится солевой раствор:
Что касается остальных медикаментов, их принимают в крайних случаях. П омогают снять боль от активной перистальтики свечи Папаверин, Но-Шпа. Если причиной расстройства признан стресс, назначается Пустырник или Валерьянка.
После тридцатой недели можно принимать противодиарейные препараты, в состав которых входит лоперамид. К ним относятся:
Перечисленные препараты быстро прекращают диарею, что помогает остановить потерю жидкости, полезных веществ. Если причиной кишечного расстройства в период вынашивания ребенка является шигеллезе, дизентерия и сальмонеллёз, принимать перечисленные лекарства нельзя.
В случае кишечной инфекции назначается Нифуроксазил, который считается эффективным противомикробным средством. Он быстро подавляет деятельность возбудителя патологии. Для восстановления микрофлоры принимаются: Бактисубтил, Линекс, Бифиформ, Бифидумбактерин.
Расстройство кишечника в период беременности несет угрозу не только женщине, но и малышу. Прежде чем принимать медикаменты и пользоваться рецептами народной медицины, необходимо проконсультироваться с лечащим врачом.
Источник: http://vashzhkt.com/simptomy/rasstrojstvo-pri-beremennosti.html
Расстройство желудка при беременности
Во время беременности многие женщины сталкиваются с болью в области желудка. Боли эти не беспочвенны, так как будущая мама особенно уязвима перед болезнями желудочно-кишечного тракта. Данные проблемы могут быть связаны с рядом различных причин: неправильное питание, повышенная кислотность, хронические заболевания желудка и кишечника, а также инфекционные заболевания. Как и любое другое заболевание, проблемы с желудком наносят вред всему организму, в том числе и будущему ребенку. Поэтому если вы ощущаете дискомфорт в области желудка, страдаете от изжоги и кислого привкуса во рту – вам необходима консультация врача, для выявления причин заболевания и своевременного лечения.
Самым распространенным расстройством желудка у беременных является изжога. Проявляется изжога ощущением тепла и жжения в области желудка. Причиной возникновения данного заболевания является повышенное выделение желудочного сока, который провоцирует раздражение слизистой оболочки пищевода и вызывает неприятное чувство жжения. У беременных женщин, изжога, чаще всего возникает после употребления в пищу «неправильных» продуктов, которые способствуют повышенному выделению желудочного сока. Например, соленые огурцы, маринады, острая, жареная и жирная пища. Кроме того, часто изжога сопровождается психологической подавленностью. Во избежание развития болевых ощущений, а также чтобы не навредить будущему ребенку, исключите из рациона любимые соленья и в ближайшее время обратитесь к врачу за помощью.
Следующими симптомами расстройства желудка при беременности являются тошнота и рвота. В отличие от токсикоза, рвота возникает после употребления в пищу некачественных продуктов или при остром заболевании желудка. Важно не путать с незначительной слабостью по утрам, вызванной ранним токсикозом. Если вы отравились каким-либо продуктом и страдаете рвотой, то рекомендуем вам пить как можно больше жидкости, принять сорбенты и вызвать скорую помощь или врача.
Источник: http://beremennost.net/rasstroistvo-zheludka-pri-beremennosti
Если возник понос во время беременности, что делать и как лечить безопасно для ребенка и себя на разных сроках
Содержание:
Хотя бы раз в жизни каждый человек сталкивался с диареей. Понос это жидки и водянистый стул, который может быть частым или несколько раз за сутки. Диарея сопровождается резью в желудке, а не редко даже температурой. С этой проблемой легко справиться, если нет особых рекомендаций по здоровью. А что делать, если понос во время беременности? В этот период жизни будущей маме запрещено использование многих медикаментозных средств, особенно в первый триместр. Так как их применение при беременности может навредить развитию плода. Но опасен ли понос при беременности? На эти и многие другие вопросы мы найдем ответ в этой статье.
Причины поноса во время беременности
По статистике понос бывает у каждого человека 4-5 раз в год. Это связанно с неправильным питанием или вирусным заражением. Но так, же неотъемлемой частью приводящей к поносу при беременности могут быть нарушение гормонального фона, а это происходит в любом случае во время такого периода. Понос бывает различной формы тяжести:
Причины, по которым возникает понос при беременности, могут быть различны. Например, это вирусы, бактерии, попавшие в пищу, паразиты, болезни пищеварительного тракта, продукты плохо усвояемые организмом, побочное действие медикаментозных средств.
Вызвать понос во время беременности могут любые даже незначительные причины. Ведь именно в этот период своей жизни будущая мама подвержена воздействиям окружающей среды как никогда. В организме происходят перемены, и все силы уходят на формирование и развитие плода, иммунная система понижена, и организм остро реагирует на любые воздействия из внешней среды. Порой причины вызвавшие диарею могут быть незначительными и даже не нести никаких отрицательных воздействий. Например, зарядка для беременных, могла усилить моторику желудка и как результат понос. Или питание, которое теперь резко стало насыщенно витаминами и клетчаткой тоже могли вызвать раздражение желудка. Прием витаминов может вызвать понос даже при самых последних сроках беременности. С учетом, что все время вы принимали витамины, и стул не изменялся. Гормональное изменение, происходящее в вашем организме во время этого положения, тоже часто вызывают понос. Диарея сопутствует различным срокам беременности, может иметь различный характер и признаки.
Во время беременности нервная система женщины подержанна дополнительной нагрузке и в ней наступают изменения, которые тоже могут спровоцировать понос. Токсикоз, который испытывает каждая вторая беременная, тоже может стать провокатором поноса. Так как токсикоз сам по себе это отравление организма токсинами, а понос и отравление, как известно родные братья.
На последних неделях беременности это вообще естественное реакция организма к очищению перед родами, так что не стоит и волноваться. Просто едете в роддом и готовьтесь к началу родовой деятельности.
Клиническая картина диареи во время беременности
Не стоит забывать, что понос при беременности это не заболевание, а лишь признак клинической картины какого либо нарушения или заболевания. При возникновении поноса могут появиться следующие признаки, сопровождающие этот симптом:
- Тошнота.
- Повышение общей температуры тела.
- Повышенное газообразование.
- Боль в желудке.
- Озноб.
- Общая слабость.
- Головная боль.
- Обезвоживание организма.
Есть ряд признаков, заметив которые при беременности стоит немедленно обратиться к врачу:
- в кале появилась слизь с кровью;
- понос сопровождается повышенной температурой и тошнотой;
- цвет каловых масс имеет темную почти черную окраску и появилось сильное головокружение (такие признаки свойственны при заболевании ЖКТ и язве желудка).
- постоянное желание пить;
- сухость слизистой рта;
- головокружение, общая слабость сего организма;
- моча имеет очень темную окраску;
- повышение температуры.
Понос при беременности может иметь различную протяженность и длиться до 10 дней.
В любом случае диарея во время беременности это сигнал организма, о каком-то отклонении от нормы, а значит нужно обязательно проконсультироваться со специалистом.
Чем опасен понос на ранних стадиях беременности
Понос на ранних сроках беременности очень опасен. Это может быть попадание в организм вирусов или бактерий, которые, несомненно, попадут и к плоду. Нужно немедленно обратиться к специалистам и соблюдать все правила, которые вам будут рекомендованы и прописаны.
Этот период беременности самый опасный и понос может перекрыть доступ витаминов к плоду, обезвоживанию организма будущей мамы и как следствия интоксикации. При поносе матка будет самопроизвольно сокращаться. Это приведет к неправильному развитию плода на ранних сроках или даже к выкидышу.
Первые признаки обезвоживания должны свидетельствовать о том, что вам немедленно нужно вызывать скорую помощь:
Насколько опасен понос на этой стадии, можно выяснить, только поняв причину вызвавшую понос. Если это ранний токсикоз, то понос скоро пройдет и не нанесет большого вреда организму. Стоит только соблюдать все рекомендации врача.
Большинство таблеток запрещено принимать на первом триместре беременности, а это значит, что и лечить понос при беременности можно только под наблюдением врача.
Чем опасен понос на 30 недели беременности
Понос на 30 недели беременности не обязательно сигнализирует, о каком-либо вирусном заболевании. Часто у беременных именно на этом сроке появляется поздний токсикоз. А это и тошнота и слабость, и понос. 30 неделя беременности это переломный момент и нужно быть крайне осторожными. Если на этом сроке появился понос, то обратиться к врачу нужно немедленно.
При естественных позывах матка начинает сокращаться и может возникнуть угроза преждевременных родов. А на таком сроке малышу просто не выжить.
Кроме этого на 30 неделе так же опасно обезвоживание, которое просто нужно не допускать. На 30 неделе обезвоживание может вызвать тромбоз, а это чрезвычайно опасно.
Хорошо уже то, что на 30 неделе допускается уже прием некоторых таблеток и врач обязательно пропишет вам то, что быстро сможет помочь организму.
Чем опасен понос на последних стадиях беременности
С 35 до 40 недели понос может свидетельствовать о том, что начались роды. Причем на 35, 36, 37 недели это достаточно опасно, так как ребенок родиться недоношенный и слабый. Нужно обязательно следить за своим питанием и ограничить посещение общественных мест, где могут встретиться вирусные заболевания. 35, 36, 37 неделя еще опасны и тем, что организм матери итак достаточно устал от беременности, плод уже большой и давит на внутренние органы. Часто это ухудшает моторику желудочно-кишечного тракта и как последствия у беременной возникают запоры или диарея.
35, 36, 37 недели опасны еще и тем, что двигаться будущая мама начинает мало и при поносе наступает быстрое обезвоживание. А питательные вещества уже нужны плоду в большом количестве. Организм обезвоженной матери не справляется с такими функциями и наступает голодание плода. Опасно так же и тромбозность которая на 35, 36, 37 может возникнуть.
Если понос возник на 38, 39, 40 недели беременности и сопровождается схваточными болями, это значит, пора ехать в роддом. В природе все предусмотрено и на 38, 39, 40 недели перед родами организм просто самоочищается. Врачи спокойно реагируют на диарею в этот период.
Вообще понос на поздних сроках беременности уже не так опасен. Только если наступает сильнейшее отравление организма и таксоны могут попасть к плоду вместе с питательными веществами. В легких случаях уже допускается медикаментозное лечение. Да и сама диарея на сроке 38, 39, 40 недель уже не такая страшная и пройдет так же быстро, как и началась. Главное вовремя обратиться к врачу и получить нужные рекомендации.
Лечение диареи во время беременности
Лечить диарею во время беременности самостоятельно таблетками крайне опасно. Ведь таким лечением можно нанести вред не только себе, но и плоду и его развитию.
Лечащий врач обязательно пропишет именно те таблетки, которые будут не опасен именно на вашей стадии беременности. Не стоит забывать, что медикаментозные препараты до 30 недели беременности запрещены.
Специалист выяснит причину возникновения диареи, ведь лечение самого поноса при беременности бесполезно без устранения причины, по которой он появился.
Если понос при беременности имеет несильную форму, то лучше всего лечить его народными средствами. В таком случае постарайтесь посидеть на специальной диете и больше пить. Пусть желудочно-кишечный тракт отдохнет и восстановится.
Специальная диета
При соблюдении специальной диеты стоит исключить все молочные продукты, острое, соленое, жирное, жаренное, кислое. Соблюдать такой рацион нужно не более одних суток. Так как малыш внутри вас нуждается в питательных веществах.
Второй день можно начать с легкой овсяной или рисовой каши на воде без соли и сахара. Можно пить крепкий чай и есть сухие сухарики либо специальные диетические хлебцы. Хорошо употреблять в пищу натертыми на терке морковь с яблоком, с ложечкой оливкового масла.
Важно не употреблять натуральные молочные продукты. Но не стоит забывать о йогуртах, которые в такие дни просто спасут организм и помогут работе желудка. Так как в натуральном йогурте содержаться бифидо- и лакто бактерии, которые так необходимее флоре ослабленного желудочно-кишечного тракта.
В дальнейшем не стоит употреблять в пищу, молоко и сухофрукты, а так же острую и жирную пищу. Попытайтесь оставшуюся неделю только кашами и дайте разгрузку вашему организму.
Важно чтобы вся пища была комнатной температуры. Слишком горячая или холодная пища раздражают кислую среду желудка, и пищеварение ухудшается.
Хорошо во время такой диеты попить травяные настои из мяты, мелисы, ромашки.
Медикаментозные средства
На 30, 35, 36, 37, 38, 39, 40 неделях уже допускается употребление медикаментозных средств. Врач может выписать вам один из ниже перечисленных препаратов.
Лаперамид – препарат, который остановит понос, но принимать его нужно строго по инструкции, тем более в таком положение.
Нифуроксазид – его выписываю при самых сильных случаях диареи во время беременности. Препарат снимет понос и нормализует моторику желудочно-кишечного тракта.
Вполне возможно, что если диарея является причиной инфекционного заболевания, будут прописаны антибиотики. Но принимать такие приораты во время беременности нужно строго под наблюдением врача. А если есть возможность провести лечение без них, то вообще отказаться. Антибиотики являются причиной возникновения дисбактериоза не только у самой беременной женщины, но и у ребенка при родах.
Если понос является причиной расстройства нервной системы во время беременности, то врач пропишет вам настой пустырника, валерьянку, мяту, либо же пассифлоры. Принимать разрекламированные успокоительные средства во время беременности просто запрещено. Тем более если вам не известен состав данного препарата.
Хорошо пить во время поноса разведенный порошок Гудрона или Лактосола, Трисола. Эти приораты помогут быстро восстановить водно-солевой баланс в организме и предупредят возникновение обезвоживания. Кроме таких приоратов нужно пить как можно больше воды.
При интоксикации, скорее всего, будут выписаны препараты адсорбенты. Например, Энтерасгель, Энтеродез.
Хорошим адсорбентом и достаточно безопасным во время беременности является активированный уголь. Сейчас его продают еще и в очищенном варианте, так называемый « белый уголь». Он безопасен для беременной и поможет вывести из желудочно-кишечного тракта все вещества вызывающие интоксикацию.
Бабушкины средства при поносе во время беременности
Лучше всего лечить понос во время беременности травами и настоями. Но и тут нужно быть очень осторожной. Иногда даже самые безвинные травки в неправильных пропорциях, могут нанести непоправимый вред организму.
Хорошо помогает при поносе клюквенный и брусничный кисель. Делать его нужно самой, а не покупать готовые полуфабрикаты. Так вы избежите попадания ненужной химии и красителей в организм. Возьмите клюкву или бруснику и залейте их кипятком. Толкушкой разомните, как следует все ягоды, и пролейте полученный раствор через сито. Затем добавьте в этот морс столовую ложку картофельного крахмала и варите, на медленном огне, все время помешивая. Для вкуса можно добавить чайную ложку меда.
Кожура граната хорошее средство при диарее. Возьмите кожуру одного граната и хорошо промойте ее. Теперь положите в пол литровую банку и залейте кипятком. Закройте блюдцем и теплой тряпочкой, пусть отвар настоится 2-3 часа. Принимать такой настой нужно целый день по пол чашки вместо чая.
Чай из листьев мяты и мелисы. Возьмите ложку мяты, ложку мелисы и залейте все это пол литрами кипятка. Дайте настояться 2 часа и пейте вместо чая. Такой отвар способен не только снять понос, но и успокоит нервную систему.
Так же можно узнать о методах лечения поноса у беременных посмотрев данный видеоролик:
Восстановление после диареи
Беременная женщина должна понимать, что организм во время беременности итак несет двойную нагрузку, а значит нужно позаботиться и не перетруждать его. Для этого достаточно соблюдать сбалансированную диету и постараться не употреблять лишнего соли, острых специй, копченной и жирной пищи.
Продукты, содержащие клетчатку, бесспорно важны для организма, но есть их нужно в строго ограниченном количестве. Готовить такие блюда желательно на пару или тушить.
В любом случае специалист подскажет вам, как правильно уберечь свой организм после перенесенной встряски и даст несколько советов. Помните, от правильности соблюдения этих правил, зависит не только ваше здоровье, но и здоровье вашего будущего ребенка.
Источник: http://disbaktemin.ru/zabolevanie/ponos-pri-beremennosti.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе