У девочки в моче лейкоциты
Лейкоциты в моче у ребенка повышены: причины отклонения от нормы и анализ результатов
В организме человека лейкоциты играют роль «стражей порядка»: они отслеживают вредоносные микроорганизмы, попавшие внутрь тела человека, и моментально реагируют борьбой с болезнью. В теле маленького человека все эти процессы происходят более эффективно: лейкоциты моментально реагируют на поступивший вредоносный микроорганизм, и число их растет в геометрической прогрессии. Если родители обнаружили в общем анализе мочи крохи наличие чрезмерного числа белых кровяных телец, это однозначно говорит об образовании воспаления или развитии инфекции, которая сейчас атакует малыша, а организм его пытается самостоятельно справиться с «врагом». Давайте подробнее разберемся в вопросе, что это значит, если у ребенка в моче повышены лейкоциты.
Каким образом лейкоциты (Ле) попадают в мочу?
Если в мочевыделительную систему ребенка попадает инфекция, а также в органах мочевыводящей системы начинается процесс воспаления, лейкоциты, как «группа моментального реагирования», тут же устремляются в зону воспаления огромным количеством, обволакивая стенки пострадавших органов. Они поглощают вредоносные микроорганизмы и бактерии, которые наносят вред здоровью крохи. При сборе анализа мочи белые кровяные тельца вымываются из организма, и мы получаем высокие показатели содержания Ле в моче ребенка, другими словами, лейкоцитурию, или пиурию.
Факторы, влияющие на повышение лейкоцитов
Основные причины того, что повышены лейкоциты в моче у ребенка, появляются из-за наличия определенных заболеваний, к лечению которых необходимо подходить комплексно:
- Инфекция мочевыводящих путей (ИМТ) – одна из самых часто встречаемых причин лейкоцитоза у грудничка. Циститом в большей степени страдают девочки.
- Воспаление почек (пиелонефрит) – очагом воспаления выступает мочевой пузырь, а далее от него инфекция попадает в почки. Пиелонефрит может возникнуть из-за кишечной палочки по причине неправильного подмывания, наличия патологии в работе мочеточников (рефлюкс), переохлаждения поясничного отдела и низа живота. Также часто встречается у ребят, которые часто или долго болеют ОРВИ или другим хроническим недугом.
- Бактериальная инфекция мочевого пузыря по причине задержки мочеиспускания – происходит, когда ваше чадо долго терпит, прежде чем пописать.
- Инфекция наружных половых органов – покраснения, зуд, опрелости появляются при неправильном подмывании, нерегулярной смене подгузников или нижнего белья, передаче от больной матери ребенку при родах различных инфекций половых органов.
- Образование камней в почках, мочевом пузыре, вызванное неправильным обменом веществ.
- Аллергические реакции, нарушение обмена веществ также может способствовать возникновению воспаления мочевыводящей системы чада.
Как правильно собрать мочу для анализа?
Прежде чем выяснять причины, почему у ребенка в моче повышены лейкоциты, нужно четко следовать инструкциям, как и чем собрать мочу для анализа. Давайте для начала уясним раз и навсегда, что методика сбора мочи у младенцев до 2-2,5 лет и детей постарше существенно отличается. Не всегда педиатр или детский нефролог могут грамотно подсказать новоиспеченной маме, как собрать утреннюю мочу девочки 2 месяцев от роду, при этом пропустив первые капли, как это принято делать со взрослыми детьми.

Для начала вспомним основные правила сбора мочи у детей, которые уже понимают, что значит «присесть», «потерпеть», «писать» по команде:
- Только ваш ребенок проснулся, необходимо сразу же подмыть его теплой, желательно кипяченой, водой со слабым раствором марганцовки или с использованием детского мыла без ароматизаторов. Мыть тщательно, обильно промывая наружные половые органы водой. Затем чистым полотенцем необходимо промокнуть остатки воды.
- У мамы наготове уже должна стоять посуда для сбора мочи. Лучше всего купить в аптеке специальную емкость. Пластиковый стерильный стакан недорогой, зато дает 100% гарантию качественного сбора. Если же приобрести тару нет возможности, можно использовать стеклянную баночку, тщательно помытую и простерилизованную.
- Если у вас девочка, посадите малышку в ванную или над миской, чтобы обеспечить себе свободный доступ для сбора анализа. С мальчиком легче, собрать нужный анализ можно над горшком или унитазом.
- Пусть ребенок начинает писать, первую порцию мочи пропускаем. Так из уретры выйдет то, что не домыли. Среднюю порцию собираем в стерильную емкость.
- В поликлиниках, как правило, установлены четкие временные рамки по сдаче анализов, поэтому вы должны до определенного времени «словить» момент мочеиспускания крохи. Поэтому лучше приступать к сбору мочи как можно раньше и желательно, пока младенец спит.
- Врачи рекомендуют с вечера не надевать подгузник на ребенка, чтобы правильно собрать мочу. Чтобы не спать в мокрой постели всю ночь, можно использовать другой способ —рано утром аккуратно откройте памперс и приготовьте теплую кипяченую воду для подмывания вместе с ватным тампоном. Протрите половые органы крохи, а затем приступайте к наклейке мочесборника.
- Клеить мочеприемник необходимо на сухую кожу, полностью разгладив все его края, чтобы он плотно пристал к коже.
- Собрать мочу лучше всего, если ребенок будет лежать. Если же чадо проснулось, тогда держите его в вертикальном положении, но ни в коем случае не высаживайте малыша, иначе вся моча потечет мимо.
- Не стоит надевать мочеприемник и закрывать его подгузником, чтобы устранить возможное вытекание мочи. Мочесборник может съехать или вообще отклеиться, и тогда все старания родителей будут тщетными.
Какие результаты вызывают тревогу?
Для того чтобы понять, есть ли угроза инфицирования мочевой системы ребенка или нет, родителям стоит знать допустимые нормы по количеству белых кровяных телец в моче у детей разного возраста. Чтобы уточнить диагноз, врач может выписать направление не только на общий анализ, где подсчитывается количество Ле в поле зрения, но и на анализ мочи по Нечипоренко, который покажет содержание Ле в 1 мл мочи.
Граничные нормы содержания лейкоцитов в моче у детей разного пола и возраста
1-го года жизни
Если у ребенка лейкоциты и эритроциты в моче повышены в несколько раз по сравнению с нормой, причины необходимо искать совместно с врачом путем сдачи дополнительных анализов, чтобы понять, какой именно орган мочевыделительной системы инфицирован.

Может ли быть причиной неправильной сбор мочи?
Причиной повышенных лейкоцитов в моче у ребенка может выступать неправильно собранный анализ мочи, что, в свою очередь, не нуждается в лечении, а лишь в повторном сборе с соблюдением правил. Кроме неверно собранной мочи, педиатр может отправить на повторный анализ, если:
- накануне малыш был подвержен большой физической нагрузке;
- у крохи режутся зубки или он болеет ОРВИ;
- перед сбором анализа не была соблюдена диета.
Важно! Если кроха дорос до возраста прикорма, необходимо исключить из его рациона овощи, которые могут окрашивать мочу: морковь, помидоры, свеклу. Также стоит избегать продуктов, богатых серотонином: авокадо, ананас, шоколад, бананы. Стоит отказаться от ввода нового для малыша продукта накануне сдачи анализа.
Симптомы высоких лейкоцитов у ребенка в урине
Если у вашего ребенка по каким-то причинам повышены лейкоциты в моче, то доктор Комаровский советует обратить внимание на ряд сопутствующих симптомов, которые помогут при визите к врачу более точно определить диагноз крохи:
- болезненное мочеиспускание, рези внизу живота, ребенок писает с трудом, плачет;
- позывы учащаются или наоборот — ребенок в течение дня так и не попросится в туалет;
- цвет мочи насыщенный, темный, при этом может появиться осадок, моча мутная;
- резкий, неприятный запах мочи;
- при острых формах протекания воспаления у малыша может подняться температура свыше 38,5° С и появиться озноб.
Заболевания, протекающие с лейкоцитурией
Любой детский нефролог, который не раз сталкивался с плохими результатами анализов, где много лейкоцитов в моче, на вопрос мамы, что все это значит, однозначно скажет, что у ребенка одно из трех основных заболеваний мочеполовой системы: цистит, патология мочевыводящей системы или заражение половых органов.
Инфекционные заболевания мочевыделительных путей (ИМВП)
При попадании бактерий в органы мочевыделительной системы происходит воспалительный процесс, который может развиться в почках (пиелонефрит, пиелит), мочеточниках (уретерит), мочевом пузыре (цистит) и уретре (уретрит).
По временной шкале ИМВП делят на первичные (ребенок заболел впервые) и вторичные (рецидив) эпизоды. Также разделяют тяжелую и нетяжелую фазы протекания заболевания органов мочевыделительной системы. При тяжелой форме у малышей наблюдается резкое поднятие температуры тела до предельных значений, жар, рвота, обезвоживание организма, озноб, затруднительное мочеиспускание, а порой и неспособность к таковому. Нетяжелая форма может протекать практически бессимптомно, не вызывая рост температуры тела, а лишь вызывая частые позывы.

Пиелонефрит у малышей протекает, как правило, при температуре 38-39° С. Кроха становится вялым, бледным, он ничего не хочет есть. Сильная интоксикация организма наравне с обезвоживанием может вызвать частые срыгивания, рвоту, диарею. Грудничок может резко выгибаться в спине, при этом сильно плакать. Это сигнал к тому, что у него тянущая, резкая боль в пояснице, где расположены почки.
Цистит у ребенка проявляется в частых мочеиспусканиях, как правило, маленькими порциями, что вызывает болезненные ощущения у крохи. При этом полностью мочевой пузырь не опустошается. Возможно развитие недержания мочи, особенно ночью. Если понаблюдать за тем, как ребенок писает, то видно, что он долго не может этого сделать, а когда процесс пошел, струя прерывиста или очень слабая.
Критерии отличия протекания острого пиелонефрита и цистита у детей
Врождённая или приобретённая патология мочевыделительной системы
Еще в период беременности женщины на УЗИ врач может диагностировать патологию. На 3-4 неделе беременности начинает закладываться фундамент мочевыделительной системы, на 8-9 неделе формируются мочевой пузырь, видны лоханки и чашечки почек, происходит отделение выхода мочеточника. К концу 11 недели заканчивают формирование чашечки и лоханки почек, происходит открытие мочеточника и появление первой фетальной мочи в мочевом пузыре. На 14-15 неделе заканчивается формирование мочевыделительной системы. К 36 неделе достигается полное содержание нефронов в почках (1 млн. нефронов в почке).
Если на каком-то промежутке времени, пока женщина вынашивает ребенка, произошел ряд пагубных воздействий извне, это грозит образованием врожденных нарушений строения и функционирования органов мочевыделительной системы:
- Гидронефроз – прогрессирующее, стойкое расширение чашечно-лоханочной области почек из-за нарушения оттока мочи, что приводит к атрофии почечной паренхимы. Причина заболевания кроется в нарушении развития малыша в животе у мамы во время беременности.
- Мегауретер – удлинение или расширение мочеточников из-за почечно-мочеточникового рефлюкса (обратный заброс мочи из мочевого пузыря в почку). Возникает по причине недоразвитых клапанов уретры либо из-за незрелости нервной системы грудничка.
- Мультикистоз – появление в почках множества кист еще в эмбриональном периоде. Причиной может служить отравление организма беременной женщины токсическими веществами на ранних сроках вынашивания или генетическая аномалия развития почки .
- Поликистоз – также генетически обусловленная патология развития почек, которая диагностируется в более зрелом возрасте. Проявляет себя внезапно, вплоть до развития у взрослого человека почечной недостаточности. При своевременном лечении и соблюдении здорового питания поликистоз почек излечим.
- Пороки строения, расположения и развития почек – сращенная почка, дистопия (смещение расположения органа), добавочные артерии, сужение или полное сращение мочеточников, кривизна мочеточников, недоразвитость почек. С такими патологиями развития органов мочевыделительной системы младенцу в первый год жизни придется пройти хирургическое вмешательство.
- инфекционные заболевания (пиелонефрит, уретрит, цистит, бактериурия);
- хроническая почечная недостаточность – запущенная форма различных заболеваний почек, что приводит к нарушению работы большинства функций органа;
- мочекаменная болезнь (уролитиаз) – образование камней в различных отделах мочевыводящих путей. Происходит из-за нарушения водно-солевого обмена веществ в организме ребенка, а также несоблюдения правильного режима приема воды.
Инфекции наружных половых органов
Боль, дискомфорт при мочеиспускании, жжение и зуд могут вызвать у малыша различные инфекции половых органов. У девочек наиболее часто встречаются воспалительные процессы влагалища, связанные с попаданием на наружные половые губы возбудителей заболевания: энтерококков, стафилококков, стрептококков и кишечной палочки.

Причиной появления у девочки 1-8 лет вульвита и вульвовагинита зачастую может быть неправильная гигиена наружных половых органов. При этом микробы каловых масс могут попасть на половые губы и вызвать покраснение, зуд, отечность, спровоцировать обильные выделения с неприятным запахом, а также сделать болезненным мочеиспускание ребенка.
Второй причиной развития вульвовагинита у девочек могут быть острицы. Они откладывают свои яйца не только снаружи анального отверстия, но и на стенках половых губ. Прокалывая нежную кожу наружных половых органов малыша, глисты могут вызвать острую боль и сильный зуд. Необходимо сразу же подмыть ребенка и тщательно осмотреть. Если обнаружили остриц, удалите их и примите меры по борьбе с ними, проконсультировавшись с педиатром.
У мальчиков также часто встречаются болезни наружного полового органа, которые могут вызвать повышение лейкоцитов и воспалительные процессы в мочеполовой системе:
- баланопостит — распространённое воспаление крайней плоти полового органа у мальчиков, чему способствует избыток смегмы, которая скапливается в складках крайней плоти;
- фимоз – передавливание мочеиспускательного канала из-за того же избытка смазки на крайней плоти, что может послужить развитию пиелонефрита, цистита и уретрита у малыша.
Какое обследование позволяет выявить причину лейкоцитурии?
Повышенные лейкоциты в моче у ребенка могут свидетельствовать о ряде заболеваний. Поэтому перед врачом стоит задача все-таки выявить, чем именно заболел малыш. Как правило, назначаются дополнительные анализы:
- общий анализ мочи с лейкоцитарной формулой – позволяет определить, каких именно лейкоцитов (нейтрофилов, эозинфилов, базофилов, лимфоцитов) находится в избытке у малыша. Вид лейкоцитов укажет на определенную группу заболеваний;
- биохимический анализ крови – позволяет характеризовать правильную работу почек;
- анализ мочи по Зимницкому – оценивает концентрационную функцию почек;
- анализ мочи на стерильность – определяет, какой вид бактерии инфицировал орган и какой группой антибиотиков лучше всего лечить малыша;
- УЗИ мочеполовой системы – помогает выявить очаги воспаления и нарушения в строении и расположении органов мочевыделительной системы.

Терапия
Процесс превышения лейкоцитов в моче у ребенка останавливают одинаково как в 6 лет, так и двухнедельном возрасте. Для лечения всевозможных уросепсисов используют, как правило, антибиотики. Схема лечения может корректироваться из-за наличия или отсутствия повышенной температуры у крохи, а также от количества лейкоцитов в моче и вида уронефрологического заболевания.
Если ребенка атакует высокая температура, терапию проводят в рамках стационара. Назначают капельницу (физ. раствор и глюкоза) для борьбы с интоксикацией организма и регулировки температуры тела. Также назначается ввод внутривенно антибиотика широкого спектра действия в течение 3-5 дней в зависимости от результатов анализов, запущенности болезни и эффективности лечения. Далее врач может назначить прием антибиотика перорально в виде сладкого сиропа (для грудничков) или таблеток (для детей постарше). Курс приема антибиотика от 7 до 14 дней.
Важно! Параллельно с вводом антибиотиков назначается курс приема пробиотиков для нормализации функций желудочно-кишечного тракта. Ни в коем случае нельзя в этот период бросать грудное вскармливание или вводить новый для малыша продукт. Детей в период терапии не стоит перекармливать, главное – это обильное теплое питье.
После приема курса антибиотиков детский нефролог назначает курс поддерживающих препаратов на основе трав. Это могут быть как настойки на спирту, так и специальные пасты, порошки и таблетки. Курс травяной терапии может составлять 30-45 дней.
Также может быть назначен электрофорез со специальными лекарствами для лечения рефлюкса почек.
Профилактика
Наиболее благоприятным исходом лечения болезней мочевыделительной системы является отсутствие рецидива болезни. При правильной профилактике уронефрологических заболеваний повтора болезни можно избежать.

Что должны помнить родители, если их ребенок перенес уросепсис:
- Соблюдайте гигиену наружных половых органов. Нижнее белье нужно прогладить и менять каждый день. Выделите для ребенка отдельное чистое полотенце именно для подмываний.
- Придерживайтесь диеты. Добавляйте в рацион ребенка продукты, богатые витамином В и С, для поднятия иммунитета и качественной борьбы с любыми инфекциями. Поменьше соли, исключите мясные и рыбные наваристые бульоны, слишком жирную, жареную, кислую и острую пищу.
- Следите за обильным и частым питьем крохи. Лучше всего, чтобы он пил чистую воду. Также подойдут травяные отвары, компоты из сухофруктов.
- Одно из немаловажных правил профилактики заболеваний почек и мочевого пузыря – не допускать запоров. Следите, чтобы стул ребенка был регулярным.
- В целях профилактики раз в полгода пропивайте травяные настойки для почек и мочеиспускательной системы, лучше всего – осенью и весной, когда риск подхватить цистит наиболее вероятен.
Не занимайтесь самолечением, так как здоровье вашего ребенка превыше всего! Не откладывайте сбор и сдачу анализов, ведь своевременное выявление заболевания облегчит и ускорит путь к выздоровлению.
Лечение при повышенных лейкоцитах в моче у ребенка
Повышение лейкоцитов в моче у ребенка
Лейкоциты — это группа человеческих клеток, имеющий белый цвет в связи с неспособностью окрашиваться, а также, неоднородную структуру.
Лейкоциты служат защитным барьером от чужеродных агентов, при необходимости, организм может увеличить количество их создания. Благодаря данной группе клеток, возможно определить состояние здоровья у ребенка. Если анализы на лейкоциты в моче у ребенка показывают какие-либо отклонения, то необходимо обратиться к педиатру.
Перед сдачей мочи на определение лейкоцитов, необходимо помнить, что их состояние и количество может меняться. На изменения влияют различные факторы:
- перед сдачей ребенок плотно поел;
- перенес физические нагрузки;
- находился некоторое время на жаре.
Поэтому, повышенное количество лейкоцитов в моче у ребенка, не всегда может означать, что он болен. В таком случае, целесообразно назначить повторную сдачу анализа и, если показатель клеток слишком завышен, то это может означать о наличии воспалительного процесса в организме.
повышенное количество лейкоцитов в моче у ребенка, не всегда может означать, что он болен
Норма лейкоцитов у ребенка
Следует отметить, что норма у мальчика и девочки разнится. Так, у девочки, норма 3 клетки, у мальчиков всего 2. Если анализ сдается ребенком с аллергической реакцией, то количество белых клеток может быть от 5 до 7. Для более точного результата моча собирается утром, натощак. Разрешено выпить стакан воды без газа и сахара. Мочу можно собирать в стеклянный или пластмассовый сосуд, обязательно стерильный. Но лучше использовать одноразовые баночки для анализов, которые доступны в любой аптеке.
Значение лейкоцитов
Первоначально лейкоциты, как и остальные клетки крови, вырабатываются красным костным мозгом, располагающимся в костях. По своим морфологическим свойствам, данные клетки достаточно подвижны и чутко реагируют на чужеродные антигены, которые попадают в организм человека. За счет этого они в большом количестве отправляются к месту воспаления и делают свою работу. Блокируют развитие различных вирусов, инфекций и бактерий. Клетки достаточно резко определяют возникновение аллергической реакции, а также заражение чужеродными веществами или организмами. Количество и уровень клеток рассчитывается согласно лейкоцитарной формуле. В случае, когда лейкоциты в моче ребенка повышены, самостоятельное лечение крайне не рекомендуется.
Лейкоциты достаточно подвижны и чутко реагируют на чужеродные антигены, которые попадают в организм человека
Факторы, влияющие на повышение лейкоцитов
Чрезмерное наличие в анализе белых клеток (лейкоцитов) говорит о наличие инфекции или воспаления, которые требуют немедленного лечения. Причины повышения лейкоцитов у ребенка в моче могут быть следующими:
- аллергические реакции;
- инфекции половых органов;
- цистит (воспалительные процессы мочевого пузыря;
- уретрит (воспаление мочеиспускательного канала);
- холецистит;
- заболевания почек, в том числе наличие воспалительного процесса.
Следует понимать, что появление симптоматики, уже будет свидетельствовать об отклонение лейкоцитов от нормы в моче ребенка. Наиболее сложно определять клетки у грудных детей, так как часто нарушается правильный сбор материала, а их физиологическое состояние подразумевает возможность отклонения показателей от привычных норм.
Чрезмерное наличие в анализе белых клеток (лейкоцитов) говорит о наличие инфекции или воспаления, которые требуют немедленного лечения
Симптомы повышения лейкоцитов у грудничков
Затруднение в диагностирование маленького ребенка, заключается в том, что он не может рассказать о своих симптомах и ощущениях. Поэтому, крайне важно проявлять максимальное внимание к грудному ребенку. Первое проявление инфекционного заболевания — это нарушение мочеиспускания. Оно либо учащается, либо затрудняется, не редко сопровождаясь болями. При проведении анализа можно обнаружить, что лейкоциты в моче у грудничка повышены.
Цвет мочи может меняться из-за воспалительного процесса. Чаще всего, она приобретает более темный оттенок, мутнеет. Когда заболевание приобретает острую форму, то к воспалению присоединяется повышение температуры, тошнота и общее ухудшение самочувствия ребенка.
Если инфекция бактериального типа, то симптоматика может и не появится. Поэтому сдача мочи на определение лейкоцитов будет крайне необходима. Также, мамам грудных детей советуют, как можно чаще сдавать мочу ребенка для определения возможных скрытых заболеваний.
Первое проявление инфекционного заболевания у грудничка — это нарушение мочеиспускания
Терапия повышенного уровня лейкоцитов
Как уже говорилось выше, повышенный уровень лейкоцитов в моче свидетельствует о наличии у ребенка инфекции, поэтому потребуется медикаментозное лечение. При терапии могут быть использованы как антибактериальные препараты, так и антибиотики широкого спектра действия.
Наиболее сложно назначать лечение грудным детям, так как терапия антибиотиками противопоказана. Поэтому курс лечения строго подбирается лечащем врачом.
После терапии необходимо повторно сдать анализ мочи для подтверждения отсутствия инфекции.
После терапии необходимо повторно сдать анализ мочи для подтверждения отсутствия инфекции
Случаи некорректного результата
Иногда результаты такого анализа могут быть ошибочными. Этому служат следующие факторы:
- в организме ребенка повышен уровень витамина С или количество белка;
- когда лейкоциты попали из наружных половых органов непосредственно в мочу, например, при плохой гигиене перед сбором самого анализа;
- сбор маленького количества материала.
Если в моче был обнаружен переизбыток данных клеток, следует назначить посев мочи для определения бактерий. Родители должны понимать, что очень важно следить за уровнем лейкоцитов у ребенка, так как именно он позволяет вовремя обнаружить инфекцию или заболевание. Специалисты рекомендуют один раз в 2 или 3 месяца сдавать подобный анализ, для предупреждения болезни.
Необходимо запомнить одно правило: повышенный уровень лейкоцитов возникает на фоне недуга, поэтому крайне важно определить причину и назначить лечение.
Лейкоциты в моче у ребенка: недуги провоцирующие повышение
Большое количество мам, которые узнали от врача о том, что моча ребенка содержит лейкоциты, сразу начинают паниковать и волноваться. Ведь они уделяют заботе о малыше все свое время и внимание.
Нужно ли сразу проявлять беспокойство по поводу этого исследования и что значит наличие белых кровяных телец в моче? Что произошло с малышом, если лейкоцитов слишком много? Каковы должны быть лейкоциты в моче у ребенка?
Один из родоначальников медицины Гиппократ стал первым доктором, проверившим мочу больного. Он открыл, что ее цвет показывает, какое состояние здоровья у человека и время подтвердило его правоту.
Анализ мочи является самым важным и одновременно простым способом постановки диагноза болезней внутренних органов. Малыш получает направление на это исследование, если необъяснимо увеличена температура его тела. Чаще всего, исследуя мочу ребенка, находят увеличенное количество лейкоцитов. Это явление назвали лейкоцитурией.
Лейкоциты представляют собой кровяные клетки. Они лишены собственной окраски, поэтому их иначе называют белыми. Главная задача, которую решают лейкоциты -защита.
Реакция лейкоцитов затрагивает как внешние, так и внутренние болезнетворные организмы. Лейкоциты оказываются в тканях сквозь капиллярные стенки, отыскивая и убивая чуждые организмы, причем размер их растет, если количество патогенных организмов очень велико.
Количество лейкоцитов у малыша в моче помогает выяснить состояние защитных сил его организма: активны они или пассивны.
Правда, сдавая анализ, следует иметь в виду, что число этих кровяных клеток у ребенка непрерывно изменяется. Так, гимнастические упражнения, прием ванны, обильная еда, повышают концентрацию лейкоцитов. Иногда, при завышенном числе лейкоцитов у детей может оказаться, не соблюдены правила сдачи этого анализа.
Правда, преимущественно, нахождение лейкоцитов в моче доказывает наличие инфекции в мочевыводящей системе.
Показатели анализов
Уровень лейкоцитов, найденных у малыша, узнается посредством клинического анализа. Норма, каким должно быть содержание лейкоцитов для детей мужского и женского пола различна. У мальчиков это количество -2 частицы в поле зрения, у девочек же содержание лейкоцитов обычно в полтора раза больше.
Для повышения достоверности анализа, моча собирается натощак в стерильный сосуд
Причины
Нами выяснено, что повышенные лейкоциты в моче являются показателем инфекции или воспаления.
При этом явление лейкоцитурии характерно для таких заболеваний:
Предположить лейкоциты в моче маленького ребенка возможно по признакам, являющимся поводом для того, чтобы мать обратилась к врачу для обследования ребенка. Сбор мочи у грудных детей нередко вызывает затруднения вследствие сбоев в графике и невозможности объяснить малышу, что нужно сдать анализ. Тогда данные могут подвергнуться искажению. Поэтому нужно сопоставлять данные исследований с симптомами, наблюдаемыми матерью. Эти симптомы должны либо подтвердить данные анализов, либо опровергнуть их.
Симптомы
Определив патологию, необходимо найти причину, почему повышены лейкоциты в моче ребенка. Далее врач назначает необходимое лечение. Чаще всего применяется курс лечения антибиотиками. Целью лечения является ликвидация инфекции, профилактика сепсиса и предотвращение вреда почкам.
Инъекции антибиотиков прописываются детям с обезвоживанием, рвотой или в случае, если их возраст слишком мал, чтобы использовать таблетки. Другие малыши принимают таблетированные антибиотики, например амоксициллин. В случае, если после двухдневного лечения эффект не достигнут, необходимо повторить анализ мочи. Общий курс лечения продолжается 7-14 дней.

Иногда может понадобиться помещение ребенка в стационар.
У грудных детей признаки недуга подобны симптомам болезни, наблюдаемым у детей постарше. Разница лишь в том, что грудной ребенок не в состоянии высказать свои жалобы, поэтому мама должна быть особенно внимательна к малышу.
Подавляющее большинство инфекций мочевыводящих путей проходят с затруднением или учащением мочеиспусканий, для которых характерны болевые ощущения. Одновременно с этими симптомами наблюдается изменение цвета и консистенции мочи.
Если болезнь протекает остро, повышается температура тела ребенка. При бактериальной инфекции, болезнь протекает без видимых симптомов. В этой ситуации клинический анализ мочи один из немногих способов, позволяющих обнаружить отклонения от нормы. По этой причине необходимо регулярно делать общие исследования крови и мочи.
Лечение
Если найдено повышение лейкоцитов у ребенка, и подтвердились данные об инфекции, то лечат ребенка с помощью медикаментов, применяя антибиотики. В случае грудного возраста малыша использовать антибиотики очень нежелательно. Правда, имеются лекарства, разрешенные малышам.
Мать перед использованием антибиотика, должна изучит инструкцию, убедившись, чтобы грудничкам было разрешено его употребление. После курса лечения повторный анализ поможет оценить его эффект и дать объективную информацию о выздоровлении малыша.

На первом этапе требуется найти причину появления лейкоцитов. Затем проходит курс специфического лечения. Во многих случаях нужен курс антибиотиков. Задачей лечения является ликвидация инфекции, профилактика сепсиса и предотвращение вреда почкам.
Антибиотикотерапия
Инъекции антибиотиков делаются тем детям, которые обезвожены, имеют рвоту или слишком маленькие, чтобы перорально применять препарат. Другим детям прописываются таблетированные антибиотики, типа амоксициллина. Если после 2 дней терапии эффекта не наблюдается, нужно сдать мочу повторно. Обычно курс лечение продолжается 7-14 дней.
Иногда по ситуации может понадобиться помещение ребенка в стационар.
Профилактика
Имейте в виду, что выполнение правил гигиены входят в список главных факторов, дающих возможность предотвратить возникновение инфекций мочевыводящих путей. Обязательно необходимо производить ребенку ежедневную смену нижнего белья и полотенец. Необходимо учитывать, что подмывается малыш в сторону ягодиц, а не обратно.
Диета
Если кроха уже может есть прикорм, используйте в его рационе продукты питания, которые включают витамины С и В. Эти два витамина содействуют поддержанию иммунной системы, которая позволяет ребенку самому вести борьбу с возникшей инфекцией. Не жалейте для ребенка чистую воду. Внимательно наблюдайте за стулом малыша, не допускайте развития запоров.
Related posts:
Главная Урология Повышенные лейкоциты в моче
Повышенные лейкоциты в моче
 Главная задача лейкоцитов – борьба с возбудителями различных болезней, которые проникают в организм. Если в моче повышенное содержание лейкоцитов (она стала мутной, в ней видны кусочки нитей и хлопья), то такое заболевание называется пиурией. Чтобы анализ был точным, необходимо собирать на исследование утреннюю мочу. Даже у каждого здорового человека в ней содержится небольшое их количество.
Главная задача лейкоцитов – борьба с возбудителями различных болезней, которые проникают в организм. Если в моче повышенное содержание лейкоцитов (она стала мутной, в ней видны кусочки нитей и хлопья), то такое заболевание называется пиурией. Чтобы анализ был точным, необходимо собирать на исследование утреннюю мочу. Даже у каждого здорового человека в ней содержится небольшое их количество.
Норма лейкоцитов: • мужчины – от нуля до трёх в поле зрения, • женщины – от нуля до пяти, • дети – от нуля до шести.
Нормальный показатель анализа мочи по Нечипоренко – до 4 тысяч лейкоцитов на 1 мл.
Причины:a ) туберкулёз,b ) воспаление почек (пиелонефрит ),c ) цистит,d ) уретрит ,e ) гематурия,f ) мочекаменная болезнь,g ) хронический и острый гломерулонефрит,h ) простатит ,i ) системная красная волчанка,j ) амилоидоз,k ) воспалительный процесс в половых органах,l ) атония кишечника.
Повышенный уровень лейкоцитов в моче иногда вызван недостаточной гигиеной. Поэтому перед её сбором для анализа необходимо провести туалет половых органов. Женщинам предварительно во влагалище рекомендуется устанавливать тампон. Запрещено сдавать анализ во время месячных.
Довольно часто встречаются повышенные лейкоциты в моче при беременности. Потому что в данный период риск попадания инфекций в мочевые пути возрастает, и защитные свойства организма усиливаются. Это может быть признаком инфекционных заболеваний почек или мочевыводящей системы, цистита. кандидоза либо других болезней. В случае бессимптомной лейкоцитурии назначается лечение антибиотиками.
Повышенные лейкоциты в моче у мужчин чаще всего появляются по причине простатита, уретрита или пиелонефрита.
Повышенные лейкоциты в моче у детей являются признаком инфекционного заболевания. Поэтому необходимо обращать внимание на основные симптомы (резкие боли, учащённое и болезненное мочеиспускание, озноб, повышение температуры, тошнота). Также нужно следить за её цветом у ребенка: если будет повышенное количество лейкоцитов в моче, то она станет мутной. Обычно проблемы с мочевым пузырём и болезни мочевыводящей системы у детей быстро вылечиваются. Для этого назначается курс антибиотикотерапии.
Как правило, когда повышенные лейкоциты в моче лечение зависит от того, какая болезнь стала причиной этого. В большинстве случаев назначается лечение антибиотиками. Что касается профилактики, то нужно придерживаться правил интимной гигиены и укреплять иммунитет.
Повышенные лейкоциты в моче -что это значит?
Лейкоциты представляют собой неоднородную группу отличающихся по внешнему виду и выполняемым функциям клеток, особенностью которых является наличие ядра и отсутствие собственной окраски. В организме они выполняют защитную функцию.
Повышение их концентрации в моче свидетельствует о наличии воспалительных процессов, протекающих в каком-либо участке мочеполовой системы. Что это значит, и каковы причины возникновения данного состояния мы разберем в статье более подробно.
Что такое лейкоциты, и для чего они нужны?
Лейкоциты — это группа белых (бесцветных) кровяных телец, отличающиеся своим внешними видом и функциями. Основная функция лейкоцитов – защита нашего организма. Эти клетки играют огромную роль в неспецифической и специфической защите организма от различных вирусов, бактерий и других инородных клеток.
В процессе уничтожения инородных тел и поврежденных клеток погибает большое количество лейкоцитов, которые образуют скопление гноя в организме и выводятся из него несколькими способами – в том числе с мочой.
Состояние, при котором наблюдается повышение лейкоцитов в моче, называется лейкоцитурия. Правда, если количество лейкоцитов в поле зрения при анализе мочи превышает 200, то это уже следующее состояние, которое носит название – пиурия.
Норма лейкоцитов в моче
В анализе здорового человека допустимо незначительное количество лейкоцитов. Уровень лейкоцитов в норме:
- мужчины: 0-3 в п/з;
- женщины: 0-6 в п/з (в поле зрения);
- девочки — 8-10 в п/з, мальчики — 5-7 в п/з.
Моча в норме должна быть прозрачной, когда уровень лейкоцитов в моче повышен она приобретает неприятный запах и заметно мутнеет, возможно, даже наличие хлопьев.
Увеличение лейкоцитов до 20 в п/з называется лейкоцитурией. Повышение до 60 в п/з говорит о наличии пиурии (гноя в моче).
Причины повышения лейкоцитов в моче
Когда лейкоциты в моче повышены, причины составляют следующую группу патологического отклонения в деятельности мочевыделительной системы:
- Процесс воспаления, в том числе инфекционного характера, затрагивающий пути мочевыведения (цистит, пиелонефрит, уретрит, простатит, гломерулонефрит);
- Развитие опухолевого образования;
- Половые инфекции;
- Состояние беременности.
Чтобы уточнить состояние и понять что это значит, больному может назначается повторное проведение общего анализа мочи, а затем делают количественный анализ мочи по Нечипоренко или по Аддису-Каковскому.
Цистит
Одна из самых распространенных причин увеличения количества лейкоцитов в моче -обыкновенный цистит, бактериальная инфекция мочевыводящих путей и мочевого пузыря, с которой очень часто сталкиваются женщины, реже -мужчины.
Анализ мочи, в том числе и на содержание белых кровяных телец -основной метод диагностики цистита, вызывающего такие характерные симптомы, как учащенное мочеиспускание, боли при мочеиспускании, появление в моче кровяных сгустков.
Пиелонефрит
Воспаление почечной лоханки, развивающееся под влиянием бактериальной флоры и сопутствующих факторов, таких как переохлаждение. Заболевание сопровождается болями в области поясницы или в брюшной полости, повышением температуры; но иногда клиническая картина болезни сглажена.
Пиелонефрит необходимо вовремя диагностировать и лечить во избежание перехода процесса в хроническую форму. При пиелонефрите в анализе мочи всегда отмечается повышение лейкоцитов.
Причины повышения лейкоцитов в моче у женщин
Чаще всего повышение уровня лейкоцитов свойственно тем женщинам, у которых при обследовании обнаруживаются заболевания мочевыводящих путей и почек:
- цистит;
- пиелонефрит;
- вагинит;
- вульвовагинит;
- молочница;
- заболевания онкологического типа.
Также еще одной причиной появления белых телец в моче может быть беременность. Это объясняется тем, что в этот период сопровождается активностью гормонов, но если же уровень лейкоцитов значительно превышает норму, при этом продолжает оставаться таким на протяжении длительного периода, то скорее всего в организме находится инфекция. В таком случае визит к доктору просто необходим.
Лечение
Для каждого случая лечение должно быть индивидуальным. Часто назначается антибиотикотерапия. Не нужно отказываться от лечения, чтобы не усугубить ситуацию.
Особенно важно оказать своевременное лечение беременной женщине, потому что воспаление может отразиться на матери и ребенке. Заболевание, которое прогрессирует в женском организме, может прервать беременность.
Источники: Комментариев пока нет!

Лейкоциты в моче у ребёнка – признак развития инфекционного заболевания либо воспалительного процесса. Иногда тесты ложноположительные, требуется повторное исследование для подтверждения или опровержения данных.
Результаты анализов показали, что лейкоциты в моче у ребёнка повышены? Причины отклонения от нормы, симптомы болезней мочеполовой системы, методы лечения – эти и другие вопросы раскрыты в статье.
- Что значат лейкоциты в моче
- Таблица результатов
- Причины отклонения от нормы
- Признаки повышения лейкоцитов в моче у грудничка
- Как правильно собрать мочу на анализ
- Полезные советы родителям
- Что делать, если лейкоциты повышены
Что значат лейкоциты в моче

В отличие от эритроцитов, лейкоциты с неоднородной структурой не имеют окраски, их называют «белые кровяные тельца». Группа человеческих клеток выполняет защитную функцию, обеспечивает крепкий иммунитет.
В норме лейкоциты в моче находятся, но уровень ничтожно мал. Резкое повышение количества белых кровяных телец чаще всего свидетельствует о реакции иммунной системы на определённый раздражитель.
После проникновения патогенных микроорганизмов лейкоциты активизируются, защищают организм от вторжения вредных микробов. Результат – выявление избыточного количества белых кровяных телец в моче.
Таблица результатов
Обратите внимание на показатели при отсутствии негативных реакций организма и ответе иммунной системы на раздражитель. Значения у девочек и мальчиков отличаются: обратите внимание на этот нюанс.
Таблица уровня лейкоцитов в моче у детей
| Норма | Отклонение | |
| Мальчики | 2 | Более 5–7 клеток в поле зрения |
| Девочки | 3 | Более 8–10 клеток в поле зрения |
Рекомендации врачей:
- педиатры советуют детям периодически сдавать анализ мочи. Родители грудничков и деток постарше должны серьёзно относиться к регулярному контролю качества мочи;
- некоторые заболевания при начальной стадии имеют смазанную, неяркую симптоматику, сильные боли отсутствуют;
- часто основным признаком патологии становится нарушением мочеиспускания. Других заметных симптомов нет, но воспалительный процесс уже запущен;
- вот почему анализ мочи помогает выявить инфекцию или воспаление на ранней стадии: высокие показатели уровня лейкоцитов сразу укажут на проблемы в организме.
Узнайте о симптомах и лечении тонзиллита у детей разных возрастов.
Инструкция по применению сиропа Гербион от влажного кашля описана в этой статье.
Причины отклонения от нормы
Реакция организма на определённый раздражитель часто сопровождается выделением большого количества защитных клеток. Врачи указывает на несколько факторов, вызывающих ответную реакцию.
Основные причины:
- пиелонефрит;
- энтеробиоз;
- аллергия;
- воспалительные процессы в наружных половых органах;
- опрелости паховой зоны, на ягодицах;
- сбои обменных процессов;
- цистит.
Обратите внимание! Иногда анализы дают ложноположительный результат. Воспалительного процесса нет, но показатели действительно выше, чем положено. Причина – неправильная подготовка к анализам (ребёнок побегал, плотно покушал, переохладился, принял горячую ванну). Иногда проблему вызывает несоблюдение мер гигиены во время забора мочи: малыша не подмывают, бактерии из половых органов легко проникают в жидкость для анализов.
Признаки повышения лейкоцитов в моче у грудничка

Обратите внимание на следующие симптомы:
- малыш мочится реже либо слишком часто. При мочеиспускании ощущается болезненность в области мочевого пузыря, чувство жжения, рези;
- жидкость мутнеет, темнеет, часто появляется осадок в виде хлопьев, пена на поверхности (если малыш пользуется горшком);
- при острой форме заболевания ребёнка знобит, температура доходит до +38–39 градусов, появляется резкая боль в животе, тошнота, рвота;
- иногда негативные процессы протекают почти бессимптомно.
Как правильно собрать мочу на анализ
Придерживайтесь рекомендаций и результаты исследований будут достоверными:
- для общего анализа нужна утренняя моча, продуцированная непосредственно после пробуждения;
- подготовьте стерильную баночку, специальный контейнер или пластиковую ёмкость;
- собрать нужное количество жидкости у грудничков поможет полезное приспособление – мочесборник. Плотный полиэтиленовый пакет имеет каплевидное отверстие. Подмойте малыша, хорошо промокните промежность или пенис, закрепите пакетик, чтобы моча сразу попадала в него. Проделайте операцию утром, сразу после пробуждения;
- деткам постарше обязательно промойте половые органы детским мылом, хорошо удалите остатки мыльной пены, затем дайте баночку или контейнер для материала;
- после сбора жидкость для анализа отвезите для исследований. Если невозможно сразу передать ёмкость в лабораторию, храните контейнер в холодильнике. Сроки и правила хранения подскажет лаборант.
Если по результатам анализов лейкоцитов больше нормы, врач назначит дополнительные исследования, часто проводится посев мочи. Специальный тест показывает разновидность инфекционного агента, атаковавшего детский организм. Бакпосев обязателен для определения антибиотиков, наиболее активно подавляющих деятельность выявленного возбудителя.
Полезные советы родителям

Родители должны знать, как действовать перед сбором мочи на анализ у детей. Нарушение требований также провоцирует неправильные показатели.
Что делать:
- проконсультироваться с врачом, узнать правила сбора мочи, сроки доставки материала в лабораторию;
- если малыш принимает лекарства, обязательно предупредите лечащего врача и лаборанта;
- антибактериальная терапия должна быть окончена за 2 недели до контрольного исследования;
- незадолго до сбора материала нельзя выполнять физиопроцедуры, делать УЗИ, рентгенографию различных отделов организма;
- при наличии ограничений в питании придерживаться их, иначе результаты будут неправильными или неполными.
Что делать, если лейкоциты повышены
После сдачи анализов обязательно покажите результаты педиатру. По необходимости врач направит на консультацию к нефрологу, аллергологу иди эндокринологу.
Лечение заболеваний у грудничков и старших детей проходит по индивидуальной схеме. Родители не должны покупать препараты, при помощи которых соседский ребёнок избавился от похожей патологии.
Какую температуру надо сбивать и как это сделать в домашних условиях? У нас есть ответ!
О том, в каком возрасте делают прививку от ветрянки детям прочтите в этой статье.
По адресу узнайте о характерных признаках и симптомах отита у ребенка.
Методы терапии, препараты зависят от многих факторов:
- результатов анализов;
- степени тяжести патологии;
- диагноза;
- возраста юного пациента;
- противопоказаний;
- склонности к аллергическим реакциям;
- наличия сопутствующих заболеваний.

При выявлении инфекционных агентов врач подберёт антибиотики, подходящие по возрасту. Деткам раннего возраста подходит ограниченный перечень антибактериальных составов, требуется взвешенный подход к назначению лекарств.
Нельзя заниматься самолечением, давать на своё усмотрение отвары лекарственных трав, делать компрессы, примочки, использовать домашние мази. Только врач определит вид заболевания, назначит лечение. Схему терапии, диету, физиотерапевтические процедуры назначает тоже лечащий врач.
К сожалению, некоторые мамочки полностью полагаются на травы и народные методы, особенно, если ребёнок немного подрос. При неправильной домашней терапии болезнь часто переходит в хроническую стадию, развиваются опасные осложнения. Чем меньше возраст ребёнка, тем сложнее лечить запущенные патологии мочевыводящей системы.
Полезные советы:
- подходящий препарат для антибактериальной терапии подберёт педиатр или узкий специалист;
- не все антибиотики одинаково действуют на выявленных инфекционных агентов;
- если мамочка по своей инициативе даёт «проверенный» препарат, она нередко провоцирует выработку устойчивости бактерий к определённым антибиотикам;
- «слабые» антибактериальные средства только вредят лечению, затягивают процесс выздоровления;
- именно для определения наиболее «сильного» препарата (для конкретного случая) проводится бакпосев мочи.
Анализ мочи показал, что у ребёнка повышены лейкоциты? Если повторные исследования подтвердили первичный диагноз, отнеситесь серьёзно к рекомендациям врачей. Своевременно начните лечение выявленного заболевания. Помните: запущенные патологии мочеполовой системы, эндокринные нарушения, склонность к аллергическим реакциям лечить сложно. Терапия нередко затягивается на месяцы и годы.
Далее видео. Доктор Комаровский о детских анализах мочи:
Если в анализе мочи у ребенка повышены лейкоциты, педиатры обязательно будут искать причину. Родители должны выполнять требования врача по обследованию. Нельзя откладывать проверку на неопределенное время. У детей механизмы защиты организма развиты недостаточно, функционально почки значительно отстают от взрослых, особенно в грудном возрасте.
Это значительно увеличивает риск малыша к развитию патологии. Но не всегда повышение числа клеток лейкоцитарной группы расценивается как болезнь. Только обследование позволяет установить почему в моче появились лейкоциты (лейкоцитурия).
О функциях лейкоцитов в мочи, правилах подготовки детей к анализу советуем прочитать в этой статье.
Какие результаты анализа и симптомы вызывают тревогу?
У здорового ребенка число лейкоцитов в поле зрения должно стремиться к нулю или равняться 2–3 клеткам. Верхним уровнем считается 8. Однако уже при этом врач посоветует повторить анализ мочи.
Превышение нормы часто бывает вызвано нарушением правил сбора, отсутствием предварительной подготовки ребенка, нестерильной посудой. При повторном исследовании родителям следует выполнять их с особой тщательностью.
Ребенок может не проявлять никаких признаков заболевания, хорошо развиваться и набирать вес. Повышенное содержание лейкоцитов в крови и моче служит проявлением скрытно протекающей инфекции, при которой работа почек пока не страдает. Выявить заболевание в этой стадии очень важно для успешного лечения.
Признаками, позволяющими заподозрить болезнь мочевыделительных путей, являются:
- нарушенный процесс мочеиспускания (малыш плачет, тужится от болезненных позывов, наблюдается прерывистая струя);
- боли могут беспокоить в паху или в животе, сопутствовать мочеиспусканию;
- у маленьких детей обращают внимание на учащенное выделение мочи, у старших — возможно, недержание;
- резко повышается температура без проявлений насморка или кашля, иногда с ознобами;
- отсутствие аппетита, отказ от еды;
- тошнота со рвотой как проявление выраженной интоксикации;
- изменение мочи по цвету, прозрачности, запаху — у здорового ребенка моча имеет светло-желтый цвет, сохраняет прозрачность (нет видимых примесей), запах отсутствует, при патологии — становится мутной, содержит хлопья и нити, цвет изменяется на серо-зеленый, появляется гнилостный запах.
Повышенная мутность мочи всегда сопутствует лейкоцитурии
Почему повышаются лейкоциты в моче?
Повышенные лейкоциты в моче у ребенка отражают местную воспалительную реакцию, часто сочетаются с лейкоцитозом в крови. Таким образом реагируют клетки иммунной системы. Лейкоциты направляются в очаг инфекции для уничтожения или отграничения воспаления.
Непосредственной причиной инфицирования могут быть бактерии, вирусы или грибы. Установить конкретный возбудитель можно с помощью бак исследования.
Наиболее частый путь поступления бактерий — из кишечника или наружных половых органов. Если за ребенком нет должного гигиенического ухода (подмывание, смена подгузников, пеленок, чистая постель), то инфицирование носит длительный характер.
Нахождение малыша в одной кровати со взрослыми приводит к заражению трихомонадами, хламидиями, гонококками. В таких случаях у ребенка в анализе мочи находят не только большое количество лейкоцитов, но и патогенную флору, которая попадает из половых органов взрослых контактным путем через постельное белье.
Асептическое воспаление (без микроорганизмов) возникает в случаях аллергической реакции на продукты питания, медикаменты. Имеет значение использование искусственных добавок в пищу грудничков.
Когда лейкоциты не вызывают беспокойства?
Встречаются случаи обнаружения лейкоцитов в моче у ребенка в период прорезывания зубов. Десна воспаляется в ответ на образование лунки для растущего зуба. Такую реакцию можно считать физиологической.

Лейкоциты активизируются в ответ на действие ферментов в тканях десны
Иногда повышение числа лейкоцитов в моче наблюдается при перекорме ребенка с вечера перед исследованием белковыми продуктами (из мяса, молока) или блюдами, содержащими в большой концентрации аскорбиновую кислоту (фрукты). Поэтому педиатры расспрашивают родителей об особенностях питания малыша.
Повторный анализ после исключения провоцирующих факторов показывает нормальный результат.
В каких случаях возрастает риск лейкоцитурии как признака воспаления?
Среди маленьких пациентов выделяется группа риска по инфицированию мочевыделительной системы. В нее входят дети с:
- врожденными дефектами развития почек, мочеточников (расширение, удвоение, нарушение положения, суженные пути оттока мочи);
- мочекаменной болезнью и повышенным содержанием солей в моче;
- поликистозом почек;
- сахарным диабетом.
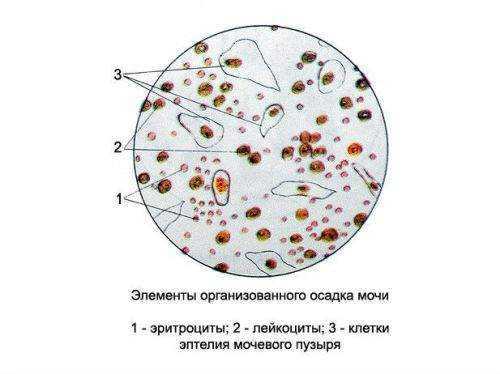
Под микроскопом лейкоциты выглядят, как самые крупные элементы крови с ядерной структурой, отличаются от пузырного эпителия
В патогенезе значительную роль играет образование застоя мочи (нарушение оттока). Это приводит к рефлюксному обратному забросу в верхние отделы мочевыделительных путей. Так, микроорганизмы из мочевого пузыря попадают в почечные лоханки.
Высокий уровень лейкоцитов в крови и в моче возможен вследствие применения в терапии хронических заболеваний некоторых медикаментов:
- детей с сердечно-сосудистыми болезнями лечат препаратами из группы АПФ, мочегонными средствами;
- антибиотиков типа аминогликозидов и цефалоспоринового ряда;
- сульфаниламидов;
- железосодержащих лекарств;
- противотуберкулезных препаратов, применяемых с целью профилактики у детей, находящихся в контакте со взрослыми больными;
- Аспирина и нестероидных противовоспалительных лекарств;
- противораковых средств (Циклофосфамид, Азатиоприн);
- препаратов, содержащих литий, фенацетин;
- иммунодепрессантов, используемых после трансплантации с целью подавления реакции отторжения.
Какая патология сопровождается высоким уровнем лейкоцитов в моче?
В диагностике имеет значение не только данные об общей лейкоцитурии, но и определение какие именно повышены лейкоциты в моче у ребенка.
- Чаще всего реагируют нейтрофилы, они указывают на бактериальных возбудителей инфекции.
- Если преобладают лимфоциты, то можно думать о вирусной этиологии.
- Эозинофилы говорят о выраженном аллергическом характере воспаления.
Максимальную лейкоцитурию наблюдают при воспалении почек (пиелонефрите). При гломерулонефрите количество лейкоцитов в моче не много. Большее значение имеет обнаружение белка, цилиндров, эозинофилов, поскольку гломерулонефрит сохраняет инфекционно-аллергическую природу. Правильно оценить изменения в моче важно для назначения полноценного лечения и предотвращения перехода заболевания в хроническую форму.
Инфицирование мочевого пузыря и мочеточников возникает из-за застоя мочи и размножения микробов, проникших из уретры. В связи с анатомическими особенностями, девочки болеют чаще. Поступление патогенных микроорганизмов связано с неправильным подмыванием (со стороны анального отверстия), переохлаждением.
Эти же причины способствуют появлению лейкоцитурии при воспалении половых органов, опрелостях в грудничковом возрасте.
Нарушение питания вызывает изменение метаболизма кислот и щелочей с образованием солей в осадке мочи. Из них со временем формируются камни (оксалаты, фосфаты, ураты и другие). Они задерживают поток мочи в почечных лоханках, мочеточниках, способствуют застою и воспалению.
Другие причины
Результат анализа показывает количество лейкоцитов в поле зрения до 20 при:
- заражении глистами;
- лихорадочном состоянии во время любого заболевания;
- лечении детей с системными коллагенозами (красная волчанка, ревматоидный артрит);
- сепсисе;
- остром аппендиците.
Воспаление аппендикулярного отростка при его высоком положении сопровождается формированием инфильтрата, давлением на мочевой пузырь. При этом контактным путем оно переходит на стенку пузыря и сопровождается:
- частым мочеиспусканием;
- резями;
- болями в паху справа;
- повышением температуры;
- лейкоцитурией.
Выявить главную патологию у детей бывает сложно. Хирурги внимательно осматривают живот, проверяют реакцию ребенка на пальпацию.
Бессимптомное течение бактериальной инфекции обнаруживается при профилактическом обследовании. Диагностика крайне затруднена. К такому же виду относится выявление лейкоцитурии у ребенка при длительной неясной температуре.
Когда повышается содержание в моче лимфоцитов?
Преобладание лимфоцитов среди обнаруженных лейкоцитов в поле зрения наблюдается у детей при:
- заражении вирусами (респираторной инфекции, гриппа, парагриппа, герпеса);
- одновременным повышенным выделением солей с мочой;
- мочекаменной болезни;
- злокачественных опухолях мочевого пузыря;
- заболевании крови — лейкемии с поражением органов кроветворения и избытком бластных (ранних недозревших) форм.
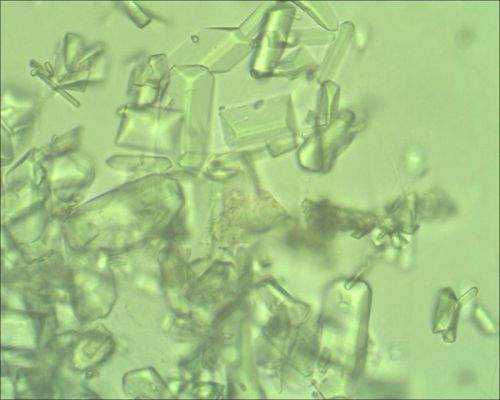
Обнаружение кристаллов солей сопутствует лейкоцитурии
Лимфоциты выявляются у пациентов, перенесших хирургическое вмешательство на почках, особенно трансплантацию.
В этих случаях лимфоциты играют роль не только непосредственных киллеров, но и клеток памяти. Они запоминают и передают информацию о чужеродных агентах другим клонам.
Туберкулез почек, паразитарные болезни сопровождаются ростом лимфоцитов в крови и моче. При внешнем осмотре отмечается белый мутный цвет (хилурия). К аналогичным изменениям может привести травматическое повреждение органов мочевыделения.
Какое обследование позволяет выявить причину лейкоцитурии?
В диагностике важно установить уровень воспаления, уточнить его локализацию.
Старшим детям проводят трехстаканную пробу: мочу собирают при мочеиспускании последовательными порциями. Обнаружение в начальном стакане не имеет значения, поскольку лейкоциты могут попасть в мочевой пузырь из любого отдела. Но если в первых порциях их нет, а в конечной имеются, значит воспаление, возможно, в уретре или шеечной части мочевого пузыря.
С целью отличия пиело– и гломерулонефрита, диагностики острой и хронической формы заболевания определенную информацию получают путем выявления активных лейкоцитов и клеток Штернгеймера-Мальбина. Методики заключаются в специальном окрашивании клеток с последующим типированием под микроскопом.
Для выявления почечной патологии применяется ультразвуковое исследование. Оно помогает обнаружить врожденные изменения почек, мочеточников, выявить камни, застойные явления.
В случае затрудненной диагностики назначают:
- рентгеновское исследование с применением контрастирующего вещества;
- компьютерную или магниторезонансную томографию;
- для определения типа возбудителя и его чувствительности к антибиотикам значительную помощь оказывают бактериальные посевы мочи в условиях полной стерильности на питательные среды.

При подозрении на туберкулез в противотуберкулезном диспансере ставятся пробы с туберкулином
Проведение реакции микропреципитации позволяет с достоверностью обнаружить туберкулезную микобактерию
Исследования мочи ребенка необходимо повторять на фоне проведения курсового лечения для подтверждения его адекватности, эффективности.
Без выявления конкретной причины обнаружение повышенного количества лейкоцитов в моче нельзя считать готовым диагнозом. К нему нужно относиться как к одному из симптомов. Только правильное изучение и дообследование позволяет отличить физиологическую реакцию ребенка от патологии. Родителям нужно стремиться довести обследование до получения конкретных результатов.
Лейкоцитоз в моче у ребенка
Лейкоциты – клетки крови, присутствие которых в моче здорового организма крайне незначительно. Их нормальное количество ни коим образом не зависит от возраста ребенка, но несколько отличается у мальчиков и девочек. Например, крайнее значение нормы лейкоцитов у мальчика – в поле зрения лаборанта 5 единиц, а у девочек, вполне допустимым считается обнаружение в моче до 10 таких клеток.
В таблице допустимые нормы уровня лейкоцитов в моче у детей в разных возрастах:
Уровень лейкоцитов превышает норму – что это значит?
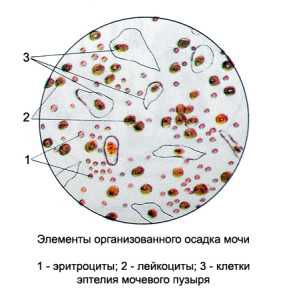 Такое явление связано с изменением степени проницаемости капиллярных кровеносных сосудов, через которые лейкоциты и проникают в урину, в количествах, намного больших, чем допустимые нормы. Такое явление имеет название – лейкоцитурия. При ней, в моче образуется осадок, и теряется прозрачность – урина мутнеет. Если к этому добавляется огромное количество разложившихся лейкоцитов в моче, а это гной, то говорят о пиурии.
Такое явление связано с изменением степени проницаемости капиллярных кровеносных сосудов, через которые лейкоциты и проникают в урину, в количествах, намного больших, чем допустимые нормы. Такое явление имеет название – лейкоцитурия. При ней, в моче образуется осадок, и теряется прозрачность – урина мутнеет. Если к этому добавляется огромное количество разложившихся лейкоцитов в моче, а это гной, то говорят о пиурии.
Лейкоцитурия свидетельствует о воспалительных процессах, протекающих в мочеполовой системе и других органах ребенка.
Болезни, вызывающие симптомы лейкоцитурии
Болезни, инфекционной природы – наиболее частая причина возникновения детской лейкоцитурии. Такие заболевания проявляются симптомами повышения температуры, снижением общего тонуса, слабостью и нарушением процесса мочеиспускания. Позывы учащаются, а сам процесс мочевыделения приносит болезненные ощущения. У малых детей нередко наблюдается недержание мочи, как ночью, так и днем. В дополнение к этому, часто возникают боли тянущего характера внизу живота или в пояснице. Последнее, характерно при воспалении почки, поэтому такая боль, почти всегда ощущается со стороны патологии.
При наблюдении таких симптомов, прибегают к проведению общего анализа крови и мочи у ребенка, а также делают ультразвуковое исследование мочевого пузыря и почек. Иногда врач может назначить цистоскопию – визуальное исследование внутренней поверхности мочевого пузыря специальным прибором – цистоскопом. Если проведенные исследования не позволяют точно диагностировать состояние, делают анализ мочи по методу Нечипоренко, Аддиса или Каковского. В дополнение, исследуют мочу на микрофлору и ее восприимчивость к антибиотикам, что позволяет правильно подобрать терапевтические препараты. Суть лечения заключается не только в подавлении проявляющихся симптомов, но и в устранении самой причины – микроорганизма, вызвавшего воспаление.
Курс терапии состоит из антибиотиков пенициллинового ряда и цефалоспоринов, а также антисептиков урогенитального применения, например, таких как фурагин. Помимо основных препаратов, оказывается симптоматическая помощь: для снижения температуры — применяют парацетамол и индометацин, а для нормализации процесса мочевыделения – фито чаи и травяные отвары, например, из листа брусники.
Патология мочеточных органов наследственной природы или приобретенная, может сыграть решающий фактор в заболевании мочевыделительной системы у ребенка, поскольку такие патологии повышают восприимчивость организма к бактериальному инфицированию. Наиболее часто встречающиеся патологии:
- Нарушения нормальной структуры лоханочных чашечек почек;
- Утеря одной почки или ее отсутствие вследствие патологического развития организма;
- Рефлюкс мочеточника;
- Сужение канала мочеточника или его травмирование;
- Патологическая дисфункция кровотока в мочеточной системе.
При подозрении на наличие таких патологий у детей, проводят УЗИ, КТ, МРТ, рентгенографию, цистоскопию, иногда радионуклидное исследование, поскольку обычные анализы мочи и крови в этой ситуации помогут определить только состояние степени патологии, а не ее природу. При лечении такого типа заболеваний, без хирургического вмешательства не обойтись.
Уретриты и вульвовагиниты. Первое – воспалительные процессы в мочеиспускательном канале у мальчиков, второе – слизистой влагалища девочек. Симптомы следующие – зуд наружных половых органов и ощущения жжения в них. Нередко эти заболевания сопровождаются выделениями непривычного цвета с неприятным запахом. Диагностируются такие состояния с помощью введения в мочевой пузырь катетера для отбора пробы мочи. Если, моча из катетера не содержит лейкоцитов свыше нормы, ребенка нужно показать андрологу (мальчика) или гинекологу (девочку). Лечение назначают исходя из показаний обследования. Применяют препараты антибактериального свойства, а девочкам показаны спринцевания и обмывания вульвы специальными дезинфицирующими растворами, отварами и настоями.
Младенческий дерматит – наиболее часто выявляемая причина увеличения в моче грудничков уровня лейкоцитов. К такому эффекту может привести неправильное использование памперсов. Вовремя не смененные памперсы, приводят к длительному контакту кожи младенца с мочой, фекалиями, что может вызвать аллергические реакции и опрелости кожи. При возникновении такой проблемы, малыш становится капризным, часто плачет и болезненно реагирует на подмывание и смену подгузника.
Отечность кожных складок и половых органов при отсутствии видимых заболеваний мочевыделительной системы, позволяет предположить причину младенческой лейкоцитурии – дерматит, однако окончательный диагноз, можно констатировать только после анализа мочи из катетера.
Что делать если уровень лейкоцитов в моче отличен от нормы?
Нередко лейкоцитурия, выявленная при анализе является ложной. Это может быть следствием нарушения отбора пробы мочи для исследования:
- Использование нестерильной тары;
- Небрежный наружный туалет половых органов;
- Длительное хранение образца мочи перед отправкой его в лабораторию.
Стоит отметить, что даже при соблюдении всех рекомендаций по подготовке к сдачи анализа, его результаты могут несколько отличаться от принятых норм. Если количество лейкоцитов повышено незначительно, впадать в истерику не стоит, следует провести дополнительные исследования мочи – по методу Нечипоренко или Адиса. Эти анализы помогут определить причину этого явления – имеет место патология или ввиду особенности организма, несколько повышена норма лейкоцитов. Граничные суточные показатели количества в моче лейкоцитов – 4 миллиона единиц, а количество их на 1 мл жидкости не должно превышать 2000 единиц. Превышение этих показателей говорит о необходимости диагностирования проблемы и назначении лечения.
В первую очередь, стоит понять, где локализован очаг инфицирования – на коже, наружных половых органах или же внутри мочевыводящей системы. Для этого терапевт, на свое усмотрение, назначает лабораторные и (или) инструментальные процедуры обследования, а иногда и направляет на консультацию к специалистам узкого профиля – гинекологу, андрологу, урологу или дерматоневрологу. И только после комплексного обследования назначается курс лечения.
От чего зависит достоверность результатов анализа мочи?
Для общего исследования мочи у детей, предпочтительно отбирать среднюю порцию утренней мочи, предварительно тщательно подмыв малыша под проточной водой. Собирать пробу следует в чистую, сухую емкость, лучше всего в специальный пластиковый контейнер, приобретенный в аптеке. Если нужно сделать анализ ребенку грудного возраста, удобно использовать специальные пакеты – мочеприемники, которые надевают малышу как трусики и крепятся липучками, а после мочеиспускания, жидкость переливают в контейнер. При таком методе сбора мочи обязательно нужно контролировать процесс – нельзя допускать повторного мочеиспускания в такой сборник, иначе результаты исследования будут недостоверны. Иногда, грудничкам одевают шортики из нового целлофанового пакета и держат малыша на руках в вертикальном положении пока он не помочиться. Полученную мочу переливают в подготовленную емкость. Достаточным количеством считается не менее 15 мл жидкости. Собранный образец должен попасть в лабораторию не позже чем через 2 часа после его отбора, иначе результаты исследования будут некорректные – они покажут большое количество микрофлоры патогенной природы.
Превышения предельного уровня лейкоцитов в урине – важный симптом, говорящий о проблемах со здоровьем, а повышенные лейкоциты в моче у ребенка, должны насторожить особенно, поскольку речь идет о будущем здоровье малыша. Появление таких симптомов не должно остаться без должной реакции со стороны родителей.
Причины повышенного содержания лейкоцитов в моче у ребенка
Домой (home) => Инфекции => Причины повышенного содержания лейкоцитов в моче у ребенка
У детей, так же, как и у взрослых, могут быть различные изменения лабораторных клинических анализов, например, анализа мочи. В том случае, если это сопровождается плохим самочувствием, то патологическое состояние легче распознать, и начать лечение. Но иногда родители интересуются, почему у их ребенка плохая моча, и в ней находят повышенный уровень лейкоцитов без внешних видимых причин.
В этой ситуации нужно разбираться, поскольку повышенные лейкоциты в моче у ребенка могут свидетельствовать как об инфекционном врожденном, либо приобретенном поражении органов, или о застое мочи . Прежде всего, нужно разобраться, какое количество лейкоцитов считается повышенным.
Варианты и формы лейкоцитурии
Повышенное количество лейкоцитов в моче у ребенка называют лейкоцитурией. В том случае, если это заметно «на глаз», и отходит мутная моча, которая при отстаивании образует осадок, появляются различные мутные сгустки – то говорят о пиурии, то есть наличии гноя в анализах. Но, чаще всего, этот лабораторный феномен определяется только при микроскопии отцентрифугированного мочевого осадка.
Существуют определенные лабораторные нормативы, которые могут считаться вариантами нормы:
- у мальчиков (и у мужчин) содержание лейкоцитов в поле зрения не должно превышать 7 единиц (норма 5-7);
- у девочек (и у женщин) эта цифра несколько выше, и составляет 7-10 клеток на поле зрения микроскопа.
Конечно, врач – лаборант может, передвигая предметное стекло совсем не увидеть лейкоцитов в одном месте, а в другом – обнаружит их небольшое повышение, например, 12 единиц. Но в среднем, если их количество укладывается в необходимые рамки, то беспокоиться нет никаких причин.
У девочек некоторое увеличение числа лейкоцитов просто свидетельствует о наличии рядом половых органов, в которых велика защитная активность организма: они могут мигрировать в мочу из влагалища, поскольку у женщин и девочек короткая уретра.
У мальчиков лейкоциты попадают, в основном, из длинного мочеиспускательного канала, а также из мочевого пузыря. Рассмотрим основные причины повышенного уровня лейкоцитов в моче у ребенка.
Причины лейкоцитурии
Вначале рассмотрим причины, в которых «виноваты» органы мочевыводящей системы, поскольку почти 80% всех лейкоцитурий так или иначе связаны с воспалительными заболеваниями урологического характера. Причинами повышения лейкоцитов в моче у ребенка чаще всего являются:
- воспаления уретры (уретриты);
- поражение пузыря (хронические и острые циститы);
- воспаление мочеточников. В изолированном виде встречаются редко;
- поражение чашечно – лоханочной системы почек.
При этом лейкоциты находятся в застойной фракции. Чаще всего причиной бывают пиелонефриты, поскольку у ребенка редко возникает нефросклероз, гидрокаликоз. Исключение – это врожденные аномалии чашечно – лоханочной системы, к которому может привести, например, врожденный стеноз или искривление мочеточников.
Важно помнить, что наличие лейкоцитов в моче является важным маркером бактериального воспаления. Как утверждает известный педиатр Комаровский, в моче повышены лейкоциты у ребенка часто бывают на фоне нахождения в анализе бактерий.
Но бактериурию заподозрить очень трудно: нужны бактериологические посевы мочи, которые в значительной степени могут быть отрицательными. Поэтому исследование лейкоцитов должно показать степень микробного воспаления, хоть и косвенно.

Какие другие заболевания могут вызывать лейкоцитурию? Гораздо реже, чем банально е урологическое воспаление, бактериурия может возникнуть при нефрологической патологии: тубулоинтерстициальном нефрите, люпус – нефрите (при системной красной волчанке), при гломерулонефрите, а также при мочекаменной болезни, что у детей встречается осень редко, и то на фоне выраженного застоя.
Как правильно сдавать анализы?
Лейкоциты могут появиться вследствие неправильно собранного анализа, например, могут попасть после выполнения гигиенического туалета половых органов у девочек. Поэтому очень важно научить малыша контролировать мочеиспускание.
Обычно это можно сделать с 2-летнего возраста. Задачей взрослого является получение средней порции мочи. Почему это важно? Потому, что начальная порция «смывает» клеточный осадок с уретры, а терминальная порция содержит осадок со стенок мочевого пузыря. И только средняя порция более – менее отражает «истинное положение дел».
На этом основана проба по Нечипоренко, а также трехстаканная проба, при которой исследуются все полученные порции, и делается заключение на основании микроскопии осадка.
Повышенное содержание лейкоцитов в моче у ребенка следует проверять многократно: только двукратное, а иногда и трех кратное исследование может показать истинное положение дел.
Кроме того, родителям и врачам нужно помнить, что у малышей до возраста в 2 года желательно мочу на анализ брать через катетер. Это связано с тем, что они пока не умеют контролировать мочеиспускание, а это значит, что у них даже на фоне абсолютного здоровья могут возникать ложноположительные результаты.
Что делать?
Если при неоднократном исследовании анализа мочи, лейкоциты у ребенка оказались повышены, то родителям следует обратить внимание на другие показатели: эритроциты, цилиндры, плотность мочи, наличие белка, глюкозы и прочих показателей, поскольку все значения являются взаимосвязанными.
Далее начинается диагностический поиск: поскольку причин, почему повышены лейкоциты в моче у ребенка, множество, то вначале этим занимается педиатр, а затем – урологи. Проводится посев мочи, выполняют МРТ почек и органов малого таза, у девочек ищут признаки гинекологической инфекции.
И только в том случае, если ничего не найдено, ребенка отправляют на консультацию к детскому нефрологу, который может заниматься аутоиммунными и врожденными заболеваниями, которые носят вторичный воспалительный характер.
Но, в любом случае, первая ступень к выздоровлению – это правильно собранный анализ , и консультация у педиатра.





 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе