Тромбоциты единицы измерения
PLT (Тромбоциты) в анализе крови: что это, расшифровка, норма для женщин и мужчин
14 августа 2018 в 08:08
- PLT – так в анализе крови обозначаются тромбоциты в отчётных бланках геманализатора*
*Геманализатор — автоматический «счётчик крови» — современный прибора, предназначенный для проведения общего клинического анализа крови.
Что такое PLT (ПЛТ) в анализе крови?
- PLT – platelets – тромбоциты
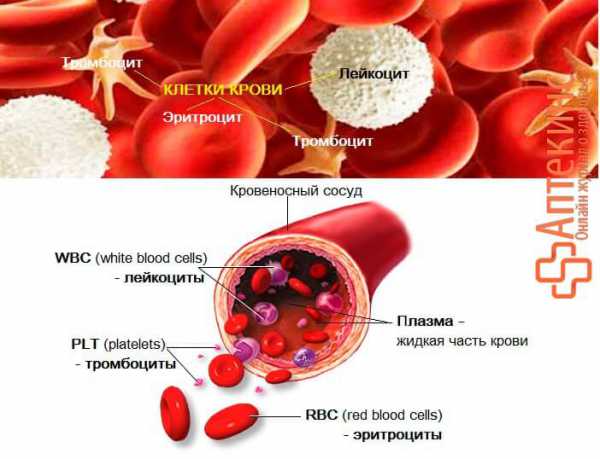 Что такое тромбоциты в анализе крови?
Что такое тромбоциты в анализе крови? Тромбоциты – кровяные пластинки или безъядерные клетки крови. Вместе с эритроцитами и лейкоцитами они представляют форменные элементы крови.
Количественный подсчёт и определение качественных характеристик PLT (тромбоцитов) ведётся в рамках общего клинического анализа крови. Читать подробнее: WBC Анализ крови – расшифровка
Откуда берутся тромбоциты?Тромбоциты, как и все клетки крови, происходят из стволовых клеток костного мозга. Точнее — из мегакариоцитов (клеток красного ростка кроветворной костномозговой ткани).
Стимулирует выработку и развитие мегакариоцитов белок-гормон (фактор роста) тромбопоэтин.
После полного созревания гигантского мегакариоцита, тромбоциты отрываются (отшнуровываются) от цитоплазмы «родительской» клетки и выходят в кровоток. Один мегакариоцит «рождает» примерно 4000-5000 кровяных пластинок PLT (1-2 микрона в диаметре).
До 30% поступивших в кровь тромбоцитов скапливаются в селезёнке. Остальные циркулируют и функционируют в кровяном русле около 9-12 дней. Затем они стареют и утилизируются в селезёнке, печени, стенках сосудов. Здоровый костный мозг постоянно восполняет утерянные тромбоциты, удерживая их нормальную концентрацию в крови.
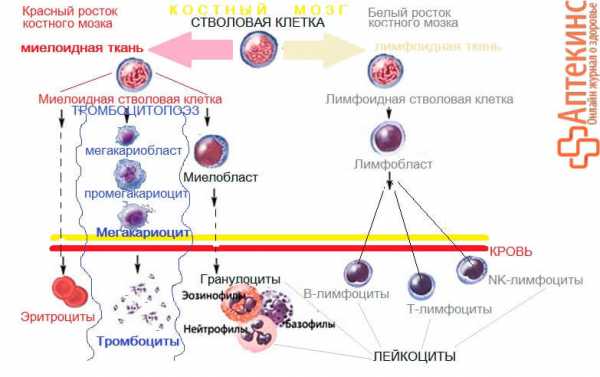 Для чего нужны тромбоциты?
Для чего нужны тромбоциты? - Тромбоциты (PLT)– ключевое звено гемостаза*
*Гемостаз – это комплекс процессов, обеспечивающих жизненно важные свойства крови: — способность оставаться жидкой внутри неповреждённого сосуда;
— способность сворачиваться, образовывая кровяной сгусток (тромб) в месте повреждения сосуда (травмы).
Показатель PLT в анализе крови отражает состояние свёртывающей системы крови и особенно важен для обследования пациентов с повышенной кровоточивостьюО свойствах и функциях тромбоцитов читать подробнее: ЗДЕСЬ
Когда назначают анализ на PLT
- В рамках общего анализа крови
- Для исследования свёртывающей системы крови при: — повышенной кровоточивости, — необъяснимых множественных гематомах (синяках), — патологических кровотечениях (в том числе из носа),
— перед хирургической операцией
- Для диагностики и контроля эффективности лечения болезней костного мозга
- Для контроля за состоянием пациентов, получающих лучевую или химиотерапию
PLT анализ крови – расшифровка
 Как обозначаются тромбоциты в анализе крови
Как обозначаются тромбоциты в анализе крови Тромбоциты: Platelets PL TRO
PLT
Единицы измерения тромбоцитов: ___х109/л (или х10^9/л) ___х109 клеток/л
В дополнение к традиционной «ручной» микроскопии, автоматизированное исследование мазков крови определяет ряд новых характеристик общего анализа крови и представляет графическое отображение результатов исследования — гистограмму.
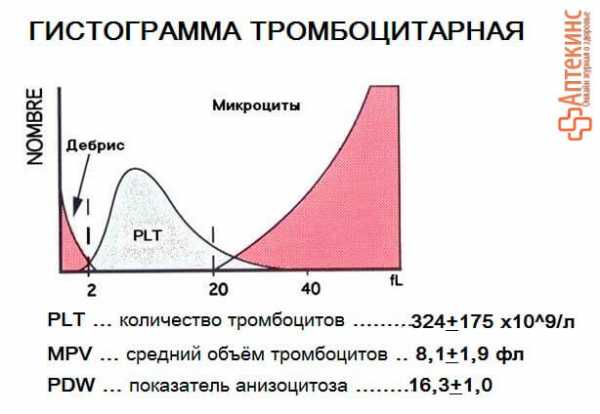 Параметры тромбоцитарного звена гемограммы
Параметры тромбоцитарного звена гемограммы PLT – тромбоциты – это абсолютное количество тромбоцитов MPV – средний объём тромбоцитов – отражает среднюю величину (средний диаметр) тромбоцитов PCT – тромбокрит – отражает долю объёма всех тромбоцитов от общего объёма крови PDW – ширина распределения тромбоцитов по объёму (степень анизоцитоза* PLT) – показывает соотношение между различными формами тромбоцитов в крови, точнее – какие формы тромбоцитов преобладают: макротромбоциты**, микротромбоциты*** или здоровые тромбоциты обычного размера.
*анизоцитоз – преобладание тромбоцитов нестандартной/патологической формы/объёма ** Макротромбоциты (mаcrocytic PLT) – это крупные незрелые (юные) недостаточно функциональные тромбоциты, рано вышедшие из костного мозга в кровь
*** Микротромбоциты (microcytic PLT) – это старые, маленькие по объёму, плохо функционирующие тромбоциты
Нормальное соотношение разных форм тромбоцитов в кровотоке| Характеристика PLT | Относительное содержание |
| Стандартные (зрелые) функциональные | 87% |
| Юные (незрелые) макротромбоциты | 3,2% |
| Старые микротромбоциты | 4,5% |
| Нестандартные (формы раздражения) | 2,5% |
Так PDW напрямую зависит от MPV. Показатель PCT не имеет клинической значимости.
Про MPV читать подробнее: Средний объём тромбоцитов понижен
PLT в анализе крови – норма
Стандартная норма тромбоцитов в крови PLT: 150 – 400 х109/лНормальные* показатели тромбоцитарного звена гемограммы: PLT: 150 – 400 х109/л MPV: 7-11 fl (фл, фемтолитров) PDW: 10-20% PCT: 0,15 – 0,40%
*оценивать данные автоматизированного счётчика крови лучше по нормам (референсным значениям) местной лаборатории — настройки разных моделей геманализаторов неодинаковы
Важно!
- Погрешность геманализатора при подсчёте PLT около ≈5%
- Автоматизированный анализ крови не может полностью заменить «ручной» подсчёт мазка крови под микроскопом
- Нельзя достоверно оценить нарушение системы крови или поставить окончательный диагноз если какой-то один показатель крови не соответствует норме
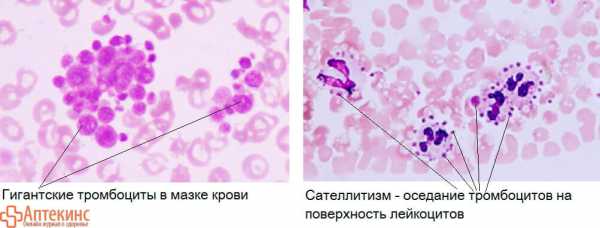
- При обнаружении повышения/снижения PLT в автоматизированной гемограмме обязательно проводится контрольная микроскопия окрашенного мазка крови с «ручным» подсчётом тромбоцитов
1. Много гигантских макротромбоцитов в мазке – их геманализатор считает, как эритроциты 2. Много микротромбоцитов — геманализатор их не считает (принимает за дебрис – «клеточный мусор») 3. Агрегированные («склеенные») тромбоциты – не поддаются автоматизированному подсчёту 4. Сателлитизм – прикрепление тромбоцитов к поверхности лейкоцитов – не поддаются автоматизированному подсчёту
PLT анализ крови расшифровка — норма у женщин и мужчин
Количество тромбоцитов в крови у женщин и мужчин практически одинаково.
- Норма PLT в анализе крови для женщин и мужчин одинакова: 150-400 х10^9/л
Однако диаметр тромбоцитов у мужчин и пожилых людей несколько выше, чем у девушек и женщин детородного возраста. Поэтому нормы MPV для этих групп населения несколько выше.
Для простоты интерпретации анализа крови можно пользоваться нормами, допустимыми для практически здоровых людей любого пола и возраста.
| Показатель | Допустимая норма для здоровых женщин и мужчин любого возраста |
| PLT — тромбоциты | 100 – 450 х10^9/л |
| MPV — средний объём тромбоцитов | 6 – 12 фл |
PLT анализ крови расшифровка — норма у детей
Ряд лабораторий, делая классический «ручной подсчёт» окрашенных мазков под микроскопом, обозначают тромбоциты в анализе крови альтернативными единицами измерения: тыс/мкл
__х10^3 клеток/мкл
Коэффициент пересчёта в стандартные единицы измерения равен 1: __х10^9/л = __х10^9 клеток/литр = __х10^3 клеток/мкл = тыс/мкл
Нормы TRO (PLT) у детей(микроскопия окрашенных мазков методом Фонио)
| Возраст | Норма PLT __х10^3 клеток/мкл |
| 0-2 недели | 144 — 449 |
| 2 недели – 1 месяц | 248 — 586 |
| 1-2 месяца | 229 — 597 |
| 2-6 месяцев | 244 — 580 |
| 0,5 – 2 года | 206 – 459 |
| 2 – 6 лет | 189 — 403 |
| старше 6 лет | 140 – 400 |
В анализе крови PLT понижен — что это значит?
Тромбоцитопения – это снижение PLT в крови меньше 100 х10^9/л Причины тромбоцитопении| Причины снижения PLT в крови | При каких болезнях/состояниях возникает |
| Болезни или нарушения работы костного мозга (мало или вообще нет мегакариоцитов) | Апластическая анемия Злокачественные процессы с метастазами в костный мозг Лейкозы Химиотерапия Приём лекарственных средств, обладающих миелосупрессивным эффектом (гидроксимочевина, интерферон-альфа 2в, некоторые антибиотики, противовоспалительные средства, др.) Радиация, лучевая терапия |
| Мегакариоциты в костном мозге образуются в нормальном количестве, но «отшнуровка» тромбоцитов нарушена | Алкогольная интоксикация ВИЧ Мегалобластная анемия (дефицит витамина В12 и фолиевой кислоты) Миелодиспластический синдром (МДС) Спленмегалия: повышение функции, увеличение объёма селезёнки и связанное с этим аномальное удерживание в ней тромбоцитов Болезнь Гоше Застойный цирроз печени Миелофиброз |
| Разрушение тромбоцитов иммунными клетками | Коллагенозы (врождённые или приобретённые болезни соединительной ткани: СКВ, др.) Иммунное разрушение тромбоцитов идуцированное приёмом лекарственных средств-гаптенов ВИЧ ИТП (иммунная тромбоцитопения) ИТП новорожденных Посттрансфузионная пурпура (осложнение переливания крови) Лимфопролиферативные заболевания (внекостномозговые лимфоцитомы, лимфосаркомы, др.) Хронический лимфолейкоз |
| Реактивное (не иммунное) разрушение тромбоцитов | Вирусные инфекции (гепатит В и С, ВЭБ, корь, ЦМВ, Денге, др.) Сепсис ДВС-синдром* Беременность Острая гипоксемическая дыхательная недостаточность (респираторный дистресс-синдром) Тяжёлая почечная недостаточность (уремия) |
| Разбавление (разведение) крови | Массовые кровотечения Массовое заместительное переливание эритроцитарной массы |
*ДВС-синдром — диссеминированное внутрисосудистое свёртывание или тромбогеморрагический синдром – приобретённое нарушение свёртывающей системы крови, связанное с активным образованием тромбов внутри сосудов и снижением тромбоцитов в общем кровотоке.
Очевидно, что уменьшение PLT в периферической крови может возникать при многих заболеваниях и патологических состояниях.
Какие лекарства могут снижать PLT в крови?Гидроксимочевина Интерферон-альфа 2в Цитостатики (химиотерапевтические средства) Тиазидные диуретики (гидрохлоротиазид, циклопентиазид, др.) Хинидин Хинин Препараты золота Сульфаниламиды Антибиотики Противосудорожные (карбамазепин, фенитоин, фенобарбитал, др.) Нейролептики (прохлорперазин, мепробамат, др.) Препараты мышьяка Инсектициды Гепарин Метилдопа Дигоксин Даназол Антитиреоидные препараты НПВС (диклофенак, парацетамол, аспирин, др.)
Этанол (в больших дозах)
Чем опасно снижение PLT?| PLT __х10^9/л | Чем опасно? |
| 100-50 | Неопасно! Протекает бессимптомно или проявляют себя незначительным повышением кровоточивости. Риск развития аномальных кровотечений минимален |
| 50-20 | Выражается нарастающей кровоточивостью с клиническими симптомами тромбоцитопении. Риск развития незначительных кровотечений после травм |
| ниже 20 | Угроза развития умеренных спонтанных кровотечений (маточных, из носа, дёсен, желудочно-кишечных, др.) |
| ниже 5 | Опасно! Высокий риск развития значительных спонтанных кровотечений, несущих прямую угрозу жизни |
Важно! Количество тромбоцитов менее 50 х10^9/л может быть признаком острого лейкоза, злокачественной анемии, запущенного рака с метастазами в костный мозг или следствием лечения цитостатиками (химиотерапии) и лучевой терапии.
Симптомы снижения PLT в крови
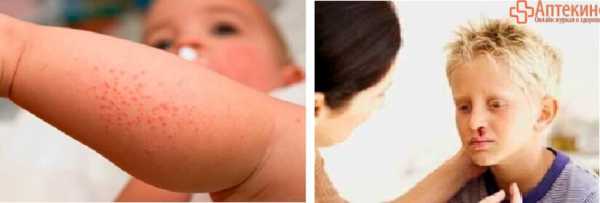
- Повышенная кровоточивость (дёсен, царапин, порезов, др.)
- Длительные обильные менструации
- Склонность к «беспричинным» кровотечениям из носа
- Значительные синяки при незначительных ушибах, сдавливании или «без причины»
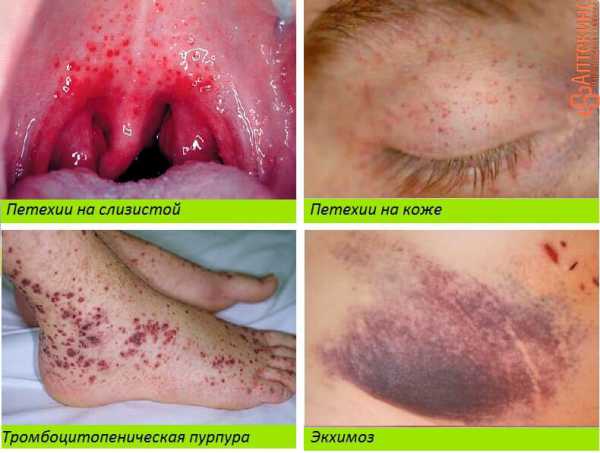
- Петехии — мелкая красная сыпь на коже, слизистых
- Тромбоцитопеническая пурпура — точечные кровоизлияния (более крупные, чем петехии) на коже, слизистых, в конъюнктиву глаза
- Экхимозы – крупные, более 3 см в диаметре кровоизлияния в кожу, похожие на синяки
Низкий уровень PLT (тромбоцитов) у женщин
Наиболее частой причиной изолированного (другие показатели крови в норме) снижения тромбоцитов у женщин молодого и среднего возраста является иммунная тромбоцитопения (ИТП), связанная с выработкой антител против собственных тромбоцитов.
Появление антитромбоцитарных антител ведёт к преждевременной гибели тромбоцитов, поступивших из костного мозга в кровоток. Заболевание, как правило, протекает мягко (PLT более 30-50 х10^9/л) со спонтанными длительными ремиссиями и редкими обострениями. Причина ИТП не вполне известна. Иногда болезнь поражает вполне здоровых женщин, иногда становится осложнением другого заболевания: системной красной волчанки (СКВ), хронического лимфолейкоза, ВИЧ-инфекции, др.
Обострение и ухудшение течения ИТП наблюдается во время беременности и в ряде случаев требует специального лечения.
Тяжёлая тромбоцитопения (значительное снижение PLT в крови) у беременных может развиваться на фоне гестоза (позднего токсикоза) у женщин с преэклампсией и HELLP–синдромом.
PLT (тромбоциты) снижен у мужчин
Частой причиной вторичного снижения показателя PLT у мужчин бывают заболевания сосудов, печени, почек, поджелудочной и предстательной железы, связанные с вредными привычками (курением, злоупотреблением алкоголем).
Лечение реактивной тромбоцитопении сводится к лечению основного заболевания и коррекции гемостатических изменений.
PLT снижен у ребенка
Состояния, сопровождающиеся низкими показателями PLT у детей, называются геморрагическими диатезами или тромбоцитопеническими пурпурами.
Признаки геморрагического диатеза: — кровоизлияния в толще кожи и слизистых оболочках (пурпура), — кровоточивость слизистых,
— тромбоцитопения: PLT в крови меньше 98 х10^9/л.
 Формы геморрагических диатезов (тромбоцитопенических пурпур)
Формы геморрагических диатезов (тромбоцитопенических пурпур) | Первичные | Вторичные симптоматические (как следствие другого заболевания) |
| Наследственные (синдромы Вискотта – Олдрича, Бернара – Сулье, TAR – синдром, врожденная амегакариоцитарная тромбоцитопения, аномалия Мея – Хегглина) Болезнь Верльгофа Изоиммунная (врождённая, посттрансфузионная) Врождённая транзиторная тромбоцитопения новорожденных | Могут возникать: — в острый период инфекционных болезней; — при аутоиммунных расстройствах, в том числе коллагенозах; — при обширных кровотечениях; — при ДВС-синдроме; — при врождённых гемангиомах; — при врождённых нарушениях обмена веществ (синдром Ниманна-Пика, Гоше и др.) На фоне следующих заболеваний системы крови: — лейкоз — гипо- или апластическая анемия — В12-дефицитная анемия При болезнях, сопровождающихся увеличением и нарушением функции селезёнки: — портальная гипертензия; — цирроз печени и др. |
Временное снижение PLT у детей может быть осложнением вакцинации от ветряной оспы, паротита, других вирусных инфекций. Выздоровление, как правило, проходит самостоятельно.
Тромбоциты (PLT) повышены
Тромбоцитоз — это аномальное повышение PLT в крови более 450 х10^9/л Степень тромбоцитоза| Тромбоцитоз | Показатель PLT |
| Лёгкий | 450-600 х10^9/л |
| Умеренный | 600-1000 х10^9/л |
| Тяжёлый (тромбоцитемия) | более 1000 х10^9/л |
- Острые инфекции
- Хронические воспалительные болезни (туберкулёз, саркоидоз, ревматоидный артрит, болезнь Крона, гранулематоз Вегнера, др.)
- Дефицит железа, анемия
- Онкологические процессы различной локализации
- Состояние после потери крови
- Состояние после операции, травмы, любого повреждения тканей
- Гемолиз (усиленное разрушение эритроцитов в кровяном русле с высвобождением гемоглобина)
Феномен преходящего реактивного тромбоцитоза при названных состояниях отражает «авральную» стимуляцию костного мозга в период восстановления организма.
Причины тяжёлого тромбоцитоза (тромбоцитемии)- Хронический миелолейкоз – тромбоцитемию можно ожидать в 30-35% случаев болезни
- Полицитемия* – в 50% случаев
- Эссенциальная** тромбоцитемия – в 100% случаев
- Состояние после удаления селезёнки (спленэктомии)
*Полицитемия – доброкачественное опухолевое заболевание костного мозга **Первичный (эссенциальный) тромбоцитоз или мегакариоцитарный лейкоз
Причины «семейного» или наследственного тромбоцитозаСуществуют врождённые формы тромбоцитоза. Они возникают из-за мутации генов тромбопоэтина или его рецепторов.
Чем опасно повышение PLT в крови?- Ускорением свёртываемости крови с образованием тромбов (патологических сгустков крови внутри сосудов)
- Высоким риском развития сосудистых катастроф (инсульта, инфаркта), связанных с тромбозом
Высокий уровень PLT (тромбоцитов) у женщин
Реактивный тромбоцитоз у женщин детородного возраста обычно возникает на фоне хронической железодефицитной анемии, индуцированной гинекологической патологией (длительными и обильными менструациями).
Читать подробнее: Симптомы анемии у женщин
Лёгкое и/или умеренное повышение PLT у женщин иногда связано с лишним весом, высоким содержанием животных жиров и быстрых углеводов (сладких десертов) в рационе питания, гормональным дисбалансом (гиперэстрогенией).
PLT (тромбоциты) повышены у мужчин
Лёгкий тромбоцитоз (PLT до 520-600 х10^9/л) у мужчин может быть следствием нерационально обильного питания, курения, алкоголя, обезвоживания, значительных физических нагрузок.
Умеренный, определяемый более 6 месяцев, тромбоцитоз в анализе крови мужчины в 11,6-18% случаев оказывается единственным проявлением начальной стадии рака (чаще ходжкинской и неходжкинской лимфомы, рака лёгкого, кишечника).
Если объективная причина тромбоцитоза у мужчины (или женщины) не выявлена, следует исключить патологию костного мозга, а именно миелопролиферативные заболевания: хронические лейкозы, истинную полицитемию, первичную тромбоцитемию, др.
Для этого проводят исследование образца костного мозга (пункционного аспирата или биоптата костного мозга) и цитогенетические обследования на филадельфийскую хромосому и/или на генетический маркер BCR-ABL.
Хронические лейкозы у мужчин зрелого (40-60 лет) возраста возникают в 1,5-3 раза чаще, чем у женщинPLT повышен у ребёнка
Незначительное повышение PLT в анализе крови у ребёнка может появляться из-за обезвоживания («сгущения» крови) при нарушении питьевого режима или из-за высокой физической активности, интенсивного потоотделения малыша.
Частой причиной повышения PLT у детей бывает персистирующая вирусная инфекция, хронический воспалительный процесс.
Важно помнить о существовании семейных (врождённых, генетически обусловленных) форм тромбоцитоза, связанных с мутациями гена тромбопоэтина или его рецептора.
Хроническая миелопролиферативная патология у детей встречаются крайне редко. Но при тяжёлом тромбоцитозе можно заподозрить нарушение работы костного мозга, исключить детский ХММЛ (ювенильный хронический миеломоноцитарный лейкоз) или другие болезни системы крови.
Как нормализовать количество тромбоцитов в крови
Очевидно, что для нормализации PLT в крови надо провести дообследование, выяснить и вылечить (устранить) причину их снижения или повышения.
При вторичных тромбоцитозах или тромбоцитопениях излечивание первичного заболевания приводит к норме и PLT.
Тромбоцитоз – как снизить количество тромбоцитов в крови
| Тромбоцитоз | Как снижать PLT |
| Вторичный (реактивный) | 1. Лечение (или устранение) первичного заболевания (или состояния), одним из симптомов которого стало повышение PLT в крови 2. Отказ от курения 3. Нормализация массы тела 4. Достаточное потребление чистой воды (не менее 30-40 мл на 1 кг массы тела в сутки) |
| Первичный (эссенциальный) | 1. Аспирин в дозе 81 мг в сутки (для снижения риска образования тромбов) 2.Лекарственные средства, снижающие уровень тромбоцитов в крови (гидроксимочевина, анагрелид, др.) 3.Тромбоцитоферез (по показаниям) 4.Интерферон альфа-2b (по показаниям) 5.Цитотоксические противоопухолевые средства (по показаниям) 6. Пересадка костного мозга (по показаниям) |
Нерафинированное растительное масло (льняное, оливковое, тыквенное, др.) Рыбий жир, морепродукты Помидоры, томатная паста Лимоны Облепиха Имбирь Чеснок Чай зелёный
Питьевая вода 40-50 мл на 1 кг массы тела в сутки и более
Тромбоцитопения – как повысить количество тромбоцитов в крови
При снижении тромбоцитов до 100-50 х10^9/л специального лечения, как правило, не требуется. Это состояние неопасно, но требует обязательного наблюдения и выяснения причины снижения PLT.
Важно! Пациентам с тромбоцитопенией рекомендован полный отказ от алкоголя.
Продукты, полезные при тромбоцитопенииГранат Свёкла Орехи Зелёные листовые овощи, зелень Печень, красное мясо Гречка Овсянка Отвар шиповника Рябина черноплодная
Крапива двудомная (чай, отвар)
Важно отметить, что специальной диеты для действительно эффективного повышения тромбоцитов в крови не существует.
Питание пациента должно быть гипоаллергенным при этом полноценным и разнообразным: богатым белками, витаминами и микроэлементами. Блюда готовят на пару, отваривают или запекают. Следует избегать острой, механически грубой, слишком горячей или холодной пищи.
Как повысить тромбоциты в крови- Лечение тромбоцитопении начинают при PLT ниже 50 х10^9/л
| Чем повышать PLT в крови | Примечание |
| Преднизолон (кортикостероидный гормон) | Применяется для лечения иммунной (аутоиммунной, лекарственной) тромбоцитопении (ИТП) Индивидуальную суточную дозу и длительность приёма преднизолона назначает врач |
| Иммуноглобулин человека (Интраглобин, Имбиогам) | Вводится внутривенно, капельно, медленно, в условиях стационара. Применяется для лечения ИТП, при хроническом лимфолейкозе, миеломной болезни |
| Стимулятор тромбопоэза в костном мозге (агонист рецепторов тромбопоэтина): Элтромбопаг (Револейд) | Показан при хронической ИТП и неуточнённой тромбоцитопении при неэффективности лечения преднизолоном, иммуноглобулином, при недостаточном эффекте спленэктомии |
| Стимуляторы гемопоэза в костном мозге (рекомбинантные эритропоэтины): Рекормон, Эральфон, Эритростим | Применяются строго по показаниям под контролем онколога-гематолога для комплексного лечения симптоматической тромбоцитопении и анемии у пациентов, получающих химиотерапию |
| Переливание донорских тромбоцитов (тромбомассы) | Проводится в стационаре при угрожающих жизни состояниях, связанных с тяжёлой тромбоцитопенией, в том числе у пациентов, получающих химиотерапию |
| Винкристин (противоопухолевое средство) | Применяется для лечения ИТП при неэффективности преднизолона |
| Витамин В12 | Показан для лечения тромбоцитопении при мегалобласной анемии |
| Спленэктомия (оперативное удаление селезёнки) | Проводится при неэффективности лечения ИТП преднизолоном |
| Пересадка костного мозга | Применяется строго по показаниям |
К какому врачу обратиться при низких или высоких PLT в анализе крови: терапевт, гематолог

 Нажмите «ЗВЕЗДОЧКУ» сверху :)
Нажмите «ЗВЕЗДОЧКУ» сверху :) Единицы измерения тромбоцитов в крови - Все про гипертонию
- Что считать нормой
- Патологические проявления
- Что способствует снижению тромбоцитов
- Изменения при беременности
- Лечебные меры
Низкий уровень тромбоцитов называется тромбоцитопенией. Все клетки крови (эритроциты, лейкоциты и тромбоциты) имеют свою норму. Их содержание обусловлено определенными функциями, физиологическими потребностями. Для тромбоцитов — это предотвращение кровопотери путем свертывания крови с образованием сгустка (тромба) и обеспечение достаточной плотности стенки сосудов.
Что считать нормой
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Нормальным нижним уровнем считается количество клеток 150х109/л при определении обычным подсчетом формулы крови в общем анализе. Гематологические анализаторы позволяют не только рассчитать общее количество тромбоцитов, но и их возраст.
Тромбоцитарные клетки живут от семи до десяти дней. «Молодые» — имеют больший объем, «старые» уменьшаются в размерах. Зная средний объем тромбоцитов, можно предположить такую причину тромбоцитопении, как преждевременное старение. Нормальным показателем считается 7,4 – 10,4 фл (фемтолитр — условная единица объема). В детском возрасте до пяти лет — 8,6-8,9фл, у пожилых — 9,5-10,6фл. Значение ниже 7,0 указывает на наследственную патологию.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Уменьшение уровня тромбоцитов происходит в ночное время, весной. Для женщин характерно понижение тромбоцитов при беременности, менструациях. Изменения вызваны физиологическими причинами. Это значит, что после родов объем тромбоцитарной массы самостоятельно восстановится.
Такое же значение имеет дефицит в продуктах питания витамина В12 и фолиевой кислоты.
Патологические проявления
Низкий уровень тромбоцитов в крови можно предположить у человека с постоянными синяками на теле от небольших ушибов, у детей и взрослых, страдающих носовыми кровотечениями, у девушек и женщин с длительными обильными менструациями.
Симптомы тромбоцитопении видят стоматологи, когда после удаления зубов длительно не останавливается кровотечение.
К опасным проявлениям низкого содержания тромбоцитов следует отнести кровотечения после тонзилэктомии (удаление небных миндалин), кровоизлияния в сетчатку глаз, в мозг. К очень низким показателям относится количество тромбоцитов ниже 50 х109/л. Такой анализ указывает на заболевание кроветворной системы, требует срочного обследования на коагулограмму и факторы свертывания.
Что способствует снижению тромбоцитов
Установить, почему у пациента снизились тромбоциты, понять зависимость от конкретного фактора бывает сложно. Выделяют следующие группы причин.
Усиление разрушения клеток и преждевременное уничтожение вызывается:
- аутоиммунными заболеваниями;
- болезнями крови;
- лекарственными препаратами (например, сульфаниламидами, гепарином, средствами для лечения эпилепсии);
- беременностью, осложненной эклампсией.
Блокирование синтеза тромбоцитов наступает в случаях:
- лейкоза;
- химио- и лучевой терапии рака;
- при хроническом алкоголизме;
- при вирусных инфекциях (гепатите С, ветрянке, краснухе, СПИДе);
- витаминной недостаточности В12 и фолиевой кислоты в питании.
Наследственная патология вызывает изменения обоих видов, сочетается с отсутствием других факторов свертывания, с болезнями кожи, глаз, суставов.
Изменения при беременности
Акушеры-гинекологи регулярно направляют беременных на анализ свертывающих способностей крови. Низкие тромбоциты при беременности указывают в первой половине на возможность выкидыша, а во второй — на преждевременные роды. Во время родоразрешения возможно обильное кровотечение.
Недостаток тромбоцитов в крови может служить причиной раннего гестоза. Это заболевание диагностируется у беременных чаще всего в третьем триместре, а при тромбоцитопении уже на шестнадцатой неделе. При нем плацента начинает вырабатывать вещества, способствующие увеличению проницаемости сосудов. Из крови уходит жидкость. Проявляются отеки, нарушение функции почек. Следом повышается артериальное давление. Тяжелым осложнением является приступ эклампсии с судорогами, кровоизлиянием в мозг.
Лечебные меры
Лечение тромбоцитопении как симптома хронических заболеваний, вирусной инфекции требует в первую очередь уделить внимание терапии основной патологии, отмены лекарственных средств, оказывающих побочное действие на кровь.
В диете необходимо позаботиться о достаточном содержании витаминов, белка. Рекомендуется исключить продукты, вызывающие аллергию (содержащие консерванты, биодобавки).
Чтобы поднять содержание тромбоцитов при аутоиммунных процессах (в иммунологических тестах имеются антитела на собственные клетки-тромбоциты), применяется курсовое лечение кортикостероидными гормонами и иммуноглобулином, Интерфероном.
Витамин В12 и фолиевую кислоту, способствующие синтезу клеток, назначают обязательно вместе (В12 в инъекциях, а фолиевую кислоту внутрь).
Если у пациента обнаруживают проявления кровоизлияний, показана эпсилон-аминокапроновая кислота внутрь и местно.
При значительной тромбоцитопении, вызванной болезнями крови, проводят операцию удаления селезенки и переливание тромбоцитарной массы.
Любые изменения клеточного состава общего анализа крови требуют полного дообследования, выявления причин и возможно раннего лечения. Исследование анализа при диспансеризации населения позволяет своевременно выявить патологию.
Показания, техника выполнения и возможные осложнения эндовазальной лазерной коагуляции
Варикоз – это распространенное заболевание, которое чаще всего встречается у женщин старше 30 лет. Если малозаметные синяки на ногах вначале практически не беспокоят, то с течением времени появятся фиолетовые «паучки» сосудов и вздувшиеся венки, которые повлияют не только на внешность. Ведь ноги начнут болеть, отекать, станет все сложнее ходить пешком и даже придется расстаться со своей любимой обувью.
- Чем опасен варикоз
- Здоровья луч
- Преимущества процедуры
- Техника выполнения
- Обезболивание
- Цена «вопроса»
- Когда делать операцию нельзя
- Подготовка к процедуре
- Ощущения после операции
- Возможные осложнения
- Жить без варикоза — легко
К счастью, был создан инновационный метод решения этой проблемы – процедура ЭВЛК – эндовазальная лазерная коагуляция, о которой мы и поговорим далее.
Чем опасен варикоз
Специалисты крайне не рекомендуют запускать варикоз. Дело в том, что это заболевание подвергает здоровье и жизнь больного существенной опасности. Ведь могут появиться осложнения, которые способны не только испортить человеку жизнь и лишить его трудоспособности, но даже привести к инвалидности:
- трофические язвы;
- дерматиты;
- кровотечения.
Сравнение вен с варикозным расширением и здоровых
Из-за болезни в сосудах могут образоваться тромбы. А про их непредсказуемое поведение, наверняка слышал каждый. Он может оторваться в любое время, после чего неизбежен смертельный исход. Конечно, это страшно. Но не забывайте, что варикоз – это болезнь, которую можно победить!
Здоровья луч
Разумеется, панацеи в природе не существует. Однако есть наиболее эффективный метод избавления от варикоза, зная о котором нет смысла искать другой. Его название – ЭВЛК. Это метод эндовазальной лазерной коагуляции, который в европейских странах занимает лидирующее место среди остальных способов лечения.
Однако, лазерная коагуляция варикозных вен может быть использована только в случаях, если:
- Большая подкожная вена (БПВ) расширена не больше, чем на 1 см.
- Малая подкожная вена (МПВ) и БПВ расположены ровно. В этом случае возможно использование одного световода. Если сосуды изогнуты физиологически, а не вследствие болезни, то необходимо два лазерных световода.
Преимущества процедуры
Метод эндовазальной коагуляции имеет ряд неоспоримых достоинств, которые и выделяют его среди других способов лечения варикоза:
- Полностью отсутствуют болезненные ощущения. Специальная тумесцентная анестезия устранит все неприятные ощущения во время операции.
- Госпитализация не нужна. Процедура проводится в амбулаторных условиях, и уже через час после нее пациент свободен.
- Лечение очень эффективно. Энергия современных лазерных аппаратов способна, таким образом, прогреть венозную стенку, чтобы запаять больную вену. А это является гарантией положительного исхода операции.
- Отсутствует необходимость проведения спинальной анестезии и общего наркоза. Все манипуляции проводятся под местным обезболиванием.
- Безопасность. Лечение варикозного расширения данным способом позволяет снизить практически до нуля риск осложнений, которые могут возникнуть от применения других методик. Например, синяки, гематомы, инфекции, рубцы.
- Короткий послеоперационный период. На следующие сутки после проведенной процедуры пациент может сразу приступить к работе и активному времяпрепровождению.
- Превосходный косметический эффект. Благодаря тому, что лазерная коагуляция вен выполняется специальной тонкой иглой, не стоит беспокоиться, что останется след от операции.
Техника выполнения
Неэстетичные вены, которые выпирают из-под кожи, являются не основой, а следствием заболевания. Причины варикозного расширения – это БПВ и МПВ, клапаны которых больше не могут закрыться и препятствовать обратному току крови.
Поэтому основными задачами операции являются:
- Воздействие на БПВ и МПВ, чьи клапаны работают неправильно, вследствие чего отсутствует нормальный кровоток.
- Воздействие на притоки вен, пораженных заболеванием.
Эндовенозная лазерная коагуляция длится от получаса до 40 минут и состоит из следующих этапов:
- в больную вену вводится катетер с лазером;
- импульс образует пузырьки пара;
- пар воздействует на венозную стенку;
- больной сосуд запаивается и кровь перестает по нему циркулировать, устремляясь в здоровые вены;
- запаянная вена со временем становится частью соединительной ткани.
Процесс эндовазальной лазерной коагуляции
После всех манипуляций обязательно проводится контроль эффективности. Для этого на вторые-третьи сутки флеболог назначает всем пациентам процедуру цветного дуплексного сканирования вен нижних конечностей.
Обезболивание
ЭВЛК является достаточно комфортной процедурой, благодаря местной анестезии (тумесцентной). При таком обезболивании применяется раствор, который включает в себя три компонента:
- Лидокаин;
- физиологический раствор;
- Адреналин.
И каждой составляющей отведена своя собственная роль:
- Лидокаин обезболивает;
- физиологический раствор питает окружающие вену ткани;
- Адреналин сужает сосуды.
Использование тумесценного обезболивания позволяет создать вокруг больного сосуда импровизированный «чехол». В нем и проводится процедура.
Цена «вопроса»
Однако мы постараемся сориентировать вас в расценках, которые на сегодняшний момент существуют на рынке медицинских услуг:
- удаление варикоза лазером в России стоит от 40 000 рублей (за коагуляцию I степени сложности) до 55 000 рублей (за коагуляцию III степени сложности);
- консультация флеболога стоит от 1000 рублей;
- цена послеоперационной реабилитации – от 10 000 рублей.
Когда делать операцию нельзя
Хоть ЭВЛК является малоинвазивной операцией, все же это вмешательство в организм. Поэтому она имеет ряд противопоказаний:
- Наличие воспалительного процесса в месте, где планируется проведение лазерной процедуры.
- Тромбофилия. При этом заболевании в крови нарушается функция тромбоцитов и возрастает риск образования тромбов.
- Заболевания, которые влияют на способность активного передвижения (например, артроз). После проведения операции обязательно нужно двигаться, чтобы определенным образом воздействовать на нижние конечности.
- Наличие заболеваний, которые необходимо вылечить незамедлительно.
- Невозможность обеспечения необходимой компрессии нижних конечностей. Это ожирение высшей степени.
- Ишемия. При поражении сосудов ног хронической ишемией, лазерная коагуляция не проводится, так как велик риск осложнений.
Подготовка к процедуре
Флеболог-хирург будет принимать решение об использовании метода эндовазальной коагуляции, он же и назначит вам все необходимые обследования. Обычно подготовка не занимает более 1-2 дней.
Прежде всего, перед операцией нужно сделать ультразвуковое исследование вен нижних конечностей. По его результатам врач сделает следующие выводы по поводу работы венозной системы:
- правильно ли работает клапанный аппарат;
- насколько хорошо циркулирует в сосудах кровь.
Также необходимо будет сдать анализы мочи, крови и обязательно рассказать хирургу об имеющихся аллергиях, чтобы он смог предвидеть возможную реакцию на препараты, которые планирует использовать.
Ощущения после операции
Конечно, каждого, кто собирается на лечение, волнует период восстановления. Готовиться ли к дополнительным расходам? Показан ли постельный режим? Болят ли ноги после операции?
Начнем с того, что в период трех-пяти суток вы должны будете круглосуточно носить специальный компрессионный чулок. Затем его необходимо надевать только в дневное время.
Теперь по поводу боли. Небольшие неприятные тянущие ощущения в месте оперированной вены могут ощущаться в течении одной-двух недель. Чтобы облегчить данное состояние, рекомендовано каждый день спокойно ходить по 20-40 минут.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Возможные осложнения
Операции ЭВЛК проводятся с 2000 года. С этого времени среди огромнейшего числа людей, которым делали эту процедуру, были отмечены:
- менее 1% случаев парестезии;
- у 5-12 % обнаружены тромбофлебиты;
- единицы больных во всем мире столкнулись с тромбозами и гнойными осложнениями;
- наиболее безобидным и распространенным осложнением (24%) стала гематома, которая без следа исчезает через несколько дней;
- в крайне редких случаях – гипертермия.
Подобные низкие показатели осложнений после операции позволяют сделать вывод об эффективности лазерного метода лечения вен.
Жить без варикоза — легко
Этот коварный недуг может вновь возникнуть. И дело не только в наследственности, но и в ваших привычках. Чтобы предотвратить рецидив варикоза, необходимо:
- Побольше двигаться. Причем выбирать для этого удобную обувь и не изнурять себя активностями.
- Плавать. Это один из лучших методов профилактики.
- Думать не только о моде, но и о здоровье. Женщины, помните: стильные шпильки – для особого случая, а для повседневной жизни – обувь до 6 см.
- Следить за весом. Каждый лишний килограмм – новая нагрузка на ваши ноги.
- Принимать контрастный душ. Это не только полезно, но и очень приятно.
- Наблюдаться у флеболога. Делайте это 1 раз в полгода.
- Следить за состоянием кожи ног. Если порезались, обработайте рану, чтобы исключить попадание бактерий в кровь.
Лазерная коагуляция варикозных вен – лучший способ избавится от варикоза. Это безболезненная операция, риск получить осложнения после которой практически нулевой. Однако старайтесь все-таки ее избежать – контролируйте нагрузку, сбалансировано питайтесь и не увлекайтесь ношением обуви на высоких каблуках.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Диагностика, лечение и образ жизни при эритремии
Эритремия, или полицитемия — опухолевая болезнь крови. Патология характеризуется гиперплазией кроветворных ростков, находящихся в костном мозгу и, как следствие, чрезмерным образованием красных кровяных телец. В меньшем, но все же повышенном количестве производятся тромбоциты и лейкоциты. Кроме того, растет уровень гемоглобина и увеличивается объем циркулирующей крови. Заболевание имеет доброкачественную природу, но в редких случаях эритремия озлокачествляется.
Эритремия относится к редким патологиям — в год заболевают всего 29 человек из 100 000. Основная группа пациентов — люди 60–79 лет. В молодом возрасте болезнь развивается реже, но протекает тяжелее. Пожилые мужчины болеют немного чаще женщин своего возраста (1,5:1,0). В группе молодых пациентов преобладают женщины. У детей эритремия встречается крайне редко и является вторичной патологией.
В данное время медицина не может точно ответить, почему развивается эритремия. Существует несколько гипотез, объясняющих появление болезни:
- мутация стволовых клеток и трансформация генов, регулирующих рост кровяных телец;
- генетическая предрасположенность — синдромы Дауна, Клайнфельтера, Блума, Марфана;
- ионизирующая радиация, вызывающая заболевания крови;
- отравление бензолом;
- побочные действия некоторых антибиотиков (Хлорамфеникола), цитостатиков (Метотрексата, Азатиоприна, Циклофосфана);
- у детей — токсическая диспепсия, стресс-эритроцитоз.
Кровь в организме продуцируется красным костным мозгом, находящимся в костях таза, позвоночника, черепа, в ребрах, трубчатых костях конечностей. В кроветворной функции основную роль играют стволовые клетки — уникальные единицы костного мозга. Делясь, они образуют клоны, которые перерождаются в любую клетку крови.
Когда в генах, регулирующих продукцию крови, происходит мутация, часть клеток-предшественниц меняется. Трансформированная клетка так же, как и нормальная, способна делиться, но не контролируется системами организма, которые регулируют уровень тех или иных кровяных телец. Как результат, в крови человека из-за неконтролируемого размножения опухолевых стволовых клеток значительно повышается уровень эритроцитов, а функция нормальных клеток-предшественниц угнетается. По прошествии некоторого времени из всех трансформированных клеток или большей их части образуются эритроциты.
Симптомы
Проявление эритремии зависит от стадии ее развития. Начальный период долгое время протекает бессимптомно. Его течение может занять от нескольких месяцев до десятков лет. В образце крови наблюдается умеренно повышенное количество эритроцитов: 5–7*1012 при норме 4,0–5,1 у мужчин и 3,7–4,7 у женщин. Неспецифическими признаками эритремии являются:
- покраснение кожи головы, ладоней и стоп, слизистых оболочек глаз, ротовой полости, возникающее на фоне повышения уровня крови в организме;
- пульсирующие головные боли;
- шум в ушах;
- жгучая боль в пальцах рук и ног.
Во время эритремической стадии количество красных телец в крови возрастает минимум до 8*1012. Также увеличивается уровень тромбоцитов и лейкоцитов, при этом уровень лимфоцитов остается в норме. Для этого периода эритремии характерны следующие процессы:
- повышение вязкости крови и замедление ее движения по сосудам;
- появление тромбов, закупоривающих мелкие сосуды;
- быстрое разрушение эритроцитов в селезенке;
- повышенный уровень пуринов и свободного гемоглобина в крови.
В связи с этими процессами возникают яркие клинические симптомы:
- Багрово-синюшный цвет кожи, точечные кровоизлияния в оболочки глаз, десен, внутренней стороны щек.
- Эритромелалгия — резкая боль в кончике носа и пальцах рук и ног, мочках ушей, длящаяся от нескольких минут до нескольких часов.
- Длительные кровотечения даже после незначительных травм, что обусловлено увеличенным объемом крови и нарушением свертываемости.
- Повышение артериального давления вследствие вязкости и увеличенного объема крови.
- Боль, покраснение и ограниченная подвижность суставов, что обусловливает высокий уровень солей мочевой кислоты в крови.
- Зуд кожи, вызванный высвобождением большого количества гистамина в селезенке. Он усиливается во время контакта с водой, особенно горячей, и может распространяться на все тело.
- Дефицит железа возникает из-за его расхода на строительство эритроцитов. Недостаток элемента выражается в сухости кожи и слизистых оболочек, появлении трещин в углах губ, расслаивании ногтей, ломкости волос, снижении иммунитета.
- Увеличение печени и селезенки из-за переполнения кровью.
- Некротические процессы в пальцах рук и ног вследствие закупорки капилляров. Некроз проявляется потерей чувствительности, снижением температуры, бледностью, а затем почернением тканей.
Во время второй стадии эритремии развиваются и прогрессируют различные заболевания:
- Язвы желудка и двенадцатиперстной кишки вследствие нарушенного кровообращения слизистых оболочек органов пищеварения. Симптомами являются боли в животе после еды, изжога, рвота, тошнота.
- Инфаркт миокарда как реакция на закупорку сосудов сердца. Инфаркт проявляется как острая боль в груди, длящаяся более 15 минут.
- Инсульт — острое нарушение кровоснабжения какой-либо области головного мозга, возникшее в случае эритремии из-за тромба. Каждый из случаев инсульта протекает с индивидуальной клиникой, в зависимости от пораженной области различаются и симптомы.
- Дилатация (растяжение) сердечных камер, связанная с переполнением их кровью.
На анемической стадии эритремии стволовые клетки замещаются соединительной тканью. В свою очередь, такая трансформация приводит к снижению уровня эритроцитов, лейкоцитов и тромбоцитов в крови. В результате кроветворную функцию берут на себя селезенка и печень, в которых образуются экстрамедуллярные очаги. Образование таких участков, по одной из теорий, обусловлено переходом мутантных стволовых клеток из костного мозга в капилляры органов, где они продолжают делиться. Если в предыдущих периодах лечения не было, третья стадия эритремии зачастую приводит к смерти пациента.
К основным симптомам анемической стадии эритремии относятся:
- Длительные кровотечения, возникающие спонтанно или при минимальном повреждении кожи, суставов или слизистых оболочек. Кровь может течь, не сворачиваясь, несколько часов.
- Апластическая анемия, обусловленная уменьшением уровня эритроцитов, и как следствие, гемоглобина в крови.
- Дефицит железа.
- Частые обмороки.
- Чувство недостатка воздуха.
- Повышенная утомляемость, слабость, вялость.
- Бледность кожи и слизистых оболочек, что обусловлено недостатком эритроцитов в крови.
На терминальной стадии эритремия может переродиться в злокачественное заболевание, чаще — в миелобластный лейкоз или эритромиелоз. Это происходит у 1 % нелеченных и у 11–15 % пациентов, принимающих цитостатики.
Диагностика
Для определения эритремии используются методы лабораторной и инструментальной диагностики:
- Общий анализ крови показывает уровень эритроцитов, лейкоцитов, гемоглобина, гематокрита, тромбоцитов, скорость оседания эритроцитов.
- Биохимический анализ крови определяет уровень мочевой кислоты, щелочной фосфатазы, железа, билирубина, аланинаминотрансферазы (АлАТ) и аспартатаминотрансферазы (АсАТ).
- Анализ крови, определяющий общую железосвязывающую способность сыворотки (ОЖСС). На начальной и эритремической стадиях ОЖСС повышена незначительно и умеренно соответственно. На анемической стадии эритремии значения могут быть как пониженными, так и повышенными.
- Анализ крови на уровень эритропоэтина — гормона почек, позволяющий оценить состояние кроветворной системы.
- Цитологическое или гистологическое исследование костного мозга (стернальная пункция или трепанобиопсия), показывающее гиперплазию трех ростков костного мозга и количество клеток крови в каждом из них. Кроме того, этот метод определяет наличие раковой или фиброзной ткани.
- УЗИ органов брюшной полости, демонстрирующее увеличение печени и селезенки.
- Доплерография — метод исследования, показывающий скорость движения крови в различных органах и тканях. Исследование помогает обнаружить наличие тромбов.
Лечение
Полностью вылечить эритремию невозможно. Цель терапии — нормализовать уровень гемоглобина и гематокрит, тем самым замедлив прогрессирование болезни и снизив риск развития вторичных заболеваний, в особенности злокачественной опухоли. Терапию контролирует специалист по заболеваниям крови — врач-гематолог.
Лечение эритремии преимущественно заключается в приеме медикаментов, к которым относятся:
- Противоопухолевые средства (цитостатики), назначаемые во второй стадии эритремии. Они снижают скорость деления и уничтожают мутантные клетки. К препаратам относятся Миелосан, Бусульфан, Миелобромол, Гидроксимочевина. Эти средства имеют побочные эффекты, самый тяжелый из которых — развитие лейкоза, поэтому их принимают в стационаре, под постоянным врачебным наблюдением. По возможности противоопухолевые препараты не назначают людям до 65 лет.
- Интерферон альфа-2а и Гидроксимочевина, которые снижают уровень тромбоцитов и уменьшают селезенку. Препараты вызывают тяжелые побочные эффекты, поэтому назначаются в крайнем случае.
- Анагрелид — препарат, снижающий уровень тромбоцитов. Среди побочных эффектов — головная боль, задержка жидкости, проблемы пищеварения.
- Радиоактивный фосфор, Мелфалан, Хлорамбуцил, Бусульфан, Пипоброман — средства, подавляющие гиперплазию ростков костного мозга, но во много раз повышающие риск озлокачествления опухоли.
- Препараты железа, повышающие его уровень в организме.
- Средства, регулирующие уровень мочевой кислоты, — Аллопуринол, Сульфинпиразон.
Для регуляции уровня эритроцитов, снижения объема циркулирующей крови и профилактики тромбозов прибегают к процедурам:
- Кровопусканиям — основному способу для борьбы с закупоркой сосудов. В начале лечения сеансы проводятся через день. За одну процедуру пациент избавляется от 500 мл крови (при сосудистых нарушениях объем составляет 250 мл крови). По достижении цели — латентного дефицита железа — частоту сеансов уменьшают, а затем назначают препараты железа. Удаленную кровь можно сохранить для будущих переливаний.
- Эритроцитоферезу — методу, извлекающему из крови только эритроциты.
Помимо этого, проводится симптоматическая терапия, которая включает прием:
- препаратов, снижающих артериальное давление;
- средств, поддерживающих здоровье сердца;
- антигистаминных препаратов и проведение ПУВА-терапии для устранения кожного зуда;
- прием антикоагулянтов (препаратов, разжижающих кровь), но только при острых тромбозах;
- гастро- и гепатопротекторов.
Для борьбы с анемией используется переливание донорской крови и очищенных эритроцитов. При низкой эффективности терапии может быть удалена селезенка.
В случае нелеченной эритремии нужно избегать хирургического вмешательства из-за неблагоприятного прогноза. Более чем у 75 % пациентов с эритремией во время операции развиваются геморрагические и тромботические нарушения, при этом треть из них погибает. Однако если лечение показывает хороший результат, операция, как правило, проходит без осложнений.
Правила жизни
Эритремия накладывает определенные ограничения на образ жизни пациента. Так, больному необходимо придерживаться диеты с ограничением продуктов, негативно влияющих на состояние крови: соли, маринадов, печени, красного вина. На начальной стадии рекомендуется соблюдать правила общего лечебного стола (№ 15), который исключает лишь жирное мясо и птицу, маргарин, острые специи.
Начиная с эритремической стадии, пациент должен придерживаться стола № 6:
- Запрещены мясные и рыбные бульоны, бобы, фасоль, горох, щавель, шпинат, грибы, соленые сыры, сухофрукты, консервы, копчености и полуфабрикаты. Из напитков исключаются кофе, крепкий чай, сладкая газированная вода, квас, кислые напитки, алкоголь.
- Яйцо ограничено до 1 шт. в день.
- Перед приготовлением вторых блюд из рыбы и мяса их следует отварить — так они потеряют половину пуринов.
- Разрешены молочные и кисломолочные продукты, выпечка, свежие и термически обработанные овощи и овощные супы, крупы, ягоды и фрукты, мед. Из напитков разрешены чистая и минеральная щелочная вода, морсы, кисели, некислые фруктовые и ягодные соки.
- Питание должно быть дробным — маленькими порциями, 5-6 раз в день, пищу рекомендуется варить или готовить на пару.
Помимо этого, больному нужно внимательно относиться к любым изменениям в своем состоянии:
- Не допускать отравлений, так как при поносе, рвоте организм обезвоживается, что приводит к сгущению крови. Если это произошло, нужно пить как можно больше воды или даже обратиться к врачу, чтобы поставить капельницу для восстановления водного баланса.
- В жаркую погоду регулярно пить, не допускать жажды.
- Скорректировать режим физических нагрузок. От занятий спортом, особенно силовых тренировок, возможно, придется отказаться. Зато ходьба, плавание, йога помогут предотвратить образование тромбов в крови.
- Укреплять иммунитет, чтобы избежать простуды и инфекционных заболеваний, избегать мест скопления людей во время эпидемий.
- При появлении хронических кровотечений из носа или десен, острой боли в животе, уменьшении массы тела, возникновении рвоты с кровью следует обратиться к лечащему врачу.
Расшифровка анализа крови у взрослых и детей
Лейкоциты (WBC) являются основой антимикробной защиты организма. При нормальных условиях в периферической крови находится пять видов лейкоцитов: гранулоциты (нейтрофилы), эозинофилы, базофилы, моноциты и лимфоциты.
Анализ крови отличается повышением количества лейкоцитов (лейкоцитозом) при:
- Инфекциях (бактериальных, грибковых, вирусных);
- Воспалительных состояниях;
- Злокачественных новообразованиях;
- Размозжении тканей;
- Лейкозах;
- Уремии;
- Действии адреналина и стероидных гормонов.
Анализ крови отличается понижением количества лейкоцитов (лейкопенией) при:
- Аплазии и гипоплазии костного мозга;
- Повреждении костного мозга химическими веществами, лекарствами;
- Облучении;
- Гиперспленизме;
- Алейкемических формах лейкозов;
- Миелофиброзе;
- Миелодиспластическом синдроме;
- Плазмоцитоме;
- Метастазах новообразований в костный мозг;
- Болезни Аддисона-Бирмера;
- Сепсисе;
- Тифах и паратифах;
- Анафилактическом шоке;
- Коллагенозах.
| Норма лейкоцитов (WBC) |
| 4,0-8,8×109/л |
Эритроциты (RBC)
 Эритроциты (RBC) являются высокоспециализированными клетками, основная задача которых состоит в транспорте кислорода из легких в ткани и двуокиси углерода — обратно в легкие.
Эритроциты (RBC) являются высокоспециализированными клетками, основная задача которых состоит в транспорте кислорода из легких в ткани и двуокиси углерода — обратно в легкие.
Анализ крови отличается повышением количества эритроцитов (эритроцитозом) при следующих заболеваниях:
- врожденные и приобретенные пороки сердца, легочное сердце, эмфизема легких, пребывание на значительных высотах;
- поликистоз почек, водянка почечных лоханок, гемангиома, гепатома, феохромоцитома, влияние кортикостероидов, болезнь и синдром Кушинга;
- дегидратации.
Анализ крови отличается понижением количества эритроцитов (эритропенией) при следующих заболеваниях:
- Анемии;
- Острой кровопотере;
- В поздние сроки беременности;
- Гипергидратации.
| Норма эритроцитов (RBC) | |
| мужчины | женщины |
| 4,0-5,6×1012/л | 3,5-5,1×1012/л |
Гемоглобин (Hb)
 Гемоглобин (Hb) — это белок, молекула которого связывает и транспортирует кислород. Составляет приблизительно 98% массы цитоплазмы эритроцита.
Гемоглобин (Hb) — это белок, молекула которого связывает и транспортирует кислород. Составляет приблизительно 98% массы цитоплазмы эритроцита.
Анализ крови отличается повышением гемоглобина при:
- Первичных и вторичных эритремиях;
- Обезвоживании;
- Лечении препаратами железа.
Анализ крови отличается понижением гемоглобина при:
- Анемиях;
- Гипергидратации.
| Норма гемоглобина (Hb) | |
| мужчины | женщины |
| 125-165 г/л | 110-145 г/л |
Гематокрит (Hct)
Гематокрит (Hct) представляет собой объемную фракцию эритроцитов в цельной крови и зависит от их количества и объема.
Повышение гематокрита наблюдается при:
- Эритроцитозах (хронические заболевания легких, нахождение на больших высотах, новообразования почек, поликистоз почек);
- Состояниях уменьшения объема циркулирующей плазмы (ожоговая болезнь, перитонит);
- Дегидратации (профузный понос, неукротимая рвота, диабет, чрезмерное потоотделение).
Понижение гематокрита наблюдается при:
- Анемиях;
- Состояниях увеличения объема циркулирующей плазмы (вторая половина беременности, гиперпротеинемия);
- Гипергидратации.
| Норма гематокрита (Hct) | |
| мужчины | женщины |
| 38-49 % | 33-44 % |
Средний объем эритроцитов (MCV)
Средний объем эритроцитов (MCV) используется, главным образом, для характеристики типов анемий.
Значение MCV < 80 фл.:
- Микроцитарные анемии (железодефицитные анемии, талассемии, сидеробластические анемии);
- Анемии, сопровождающиеся микроцитозом (гемолитические анемии, гемоглобинопатии).
Значение MCV > 80 фл и < 100фл:
- Нормоцитарные анемии (апластические, гемолитические анемии, гемоглобинопатии, анемии после кровотечений);
- Анемии, сопровождающиеся нормоцитозом (регенераторная фаза железодефицитной анемии, миелодиспластические синдромы).
Значение MCV > 100фл.:
- Макроцитарные и мегалобластные анемии (дефицит витамина В12, фолиевой кислоты);
- Анемии, сопровождающиеся макроцитозом (миелодиспластические синдромы, гемолитические анемии, болезни печени).
| Норма среднего объема эритроцитов (MCV) | |
| мужчины | женщины |
| 80-93 фл | 80-98 фл |
Среднее содержание гемоглобина в эритроците (МСН)
Среднее содержание гемоглобина в эритроците (МСН) характеризует среднее содержание гемоглобина в отдельном эритроците и используется для характеристики анемии.
Повышено при:
- Гиперхромных анемиях (мегалобластные, сопровождающие цирроз печени).
Понижено при:
- Гипохромных железодефицитных анемиях;
- Анемиях при злокачественных опухолях.
| Норма среднего содержания гемоглобина в эритроците (МСН) | |
| мужчины | женщины |
| 27,5-34,0 пг/кл | 27,0-34,0 пг/кл |
Средняя концентрация гемоглобина в эритроците (МСНС)
Средняя концентрация гемоглобина в эритроците (МСНС) характеризует среднюю концентрацию гемоглобина в отдельном эритроците, определяет насыщенность эритроцитов.
Повышено при:
- Гиперхромных анемиях (сфероцитоз, овалоцитоз);
- Гипертонических нарушениях водно-электролитной системы.
Понижено до уровня < 31 г/дл при:
- Гипохромных анемиях (железодефицитные, сидеробластические анемии, талассемии);
- Гипотонических нарушениях водно-электролитной системы.
| Норма средней концентрации гемоглобина в эритроците (МСНС) | |
| мужчины | женщины |
| 32,6-36,4 г/дл | 32,4-35,8 г/дл |
Тромбоциты (Plt)
 Тромбоциты (Plt) участвуют в первичном гемостазе, играют важную роль в воспалительной реакции, в репарации тканей, а также в атерогенезе.
Тромбоциты (Plt) участвуют в первичном гемостазе, играют важную роль в воспалительной реакции, в репарации тканей, а также в атерогенезе.
Повышение количества тромбоцитов (тромбоцитоз) наблюдается при:
- миелопролиферативных расстройствах (эритремии, миелофиброзе);
- кровотечениях;
- спленэктомии;
- реактивном тромбоцитозе;
- дефиците железа;
- злокачественных новообразованиях;
- хронических воспалительных заболеваниях (ревматоидный артрит, туберкулез, цирроз печени);
- остром гемолизе;
- лечении кортикостероидами;
- физическом перенапряжении.
Понижение количества тромбоцитов (тромбоцитопения) наблюдается при:
- сниженной продукции тромбоцитов;
- повышенном разрушении тромбоцитов;
- гемолитико-уремическом синдроме;
- спленомегалии;
- ДВС-синдроме;
- аутоиммунных заболеваниях;
- неонатальной изоиммунной тромбоцитопении.
| Норма тромбоцитов (Plt) |
| 150-450×109/л |
Нейтрофилы (Neut)
Нейтрофилы (Neut) являются первым звеном защиты при различных инвазиях, особенно бактериальных.
Повышено при следующих состояниях:
- Физиологическом нейтрофилезе у новорожденных, при физической нагрузке, при стрессе;
- Острых инфекциях;
- Интоксикациях: метаболических (уремия, диабетический ацидоз), отравлениях (свинец, дигиталис, укусы насекомых, чужеродный белок);
- Острых кровотечениях;
- Злокачественных негематологических заболеваниях;
- Хронических миелонеопластических заболеваниях;
- Сывороточной болезни;
- Системных заболеваниях;
- Действии некоторых медикаментов: глюкокортикостероиды, препараты лития, андрогены;
- Подагре.
Понижено при следующих состояниях:
- Инфекциях: бактериальных (тиф, паратиф, бруцеллез, туляремия); вирусных (инфекционные гепатиты, грипп, краснуха, корь, СПИД); паразитарных (малярия); риккетсиозных (сыпной тиф);
- Лучевой болезни;
- Аутоиммунных заболеваниях;
- Действии лекарственных веществ (цитостатики, нестероидные противовоспалительные препараты, антибиотики, антигистаминные препараты, транквилизаторы);
- Анемиях тяжелой степени (вследствие дефицита железа, витамина В12, фолиевой кислоты);
- Апластической анемии, миелодиспластическом синдроме, гематологических онкозаболеваниях (острые и хронические лейкемии, первичный миелофиброз);
- Истощении (кахексии, хроническом отравлении алкоголем);
- Врожденных нейтропениях (синдром Швахмана, Костмана);
- Гиперспленизме.
| Норма нейтрофилов (Neut) |
| 40-70 % |
Лимфоциты (Lymph)
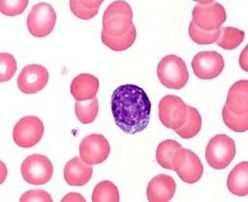 Лимфоциты (Lymph) — главная их функция состоит в узнавании антигена и участии в адекватном иммунологическом ответе организма. Лимфоцитоз определяется как состояние, при котором абсолютное количество лимфоцитов выше 4,0×109 /л у взрослых. Относительный лимфоцитоз — это повышенный процент циркулирующих лимфоцитов.
Лимфоциты (Lymph) — главная их функция состоит в узнавании антигена и участии в адекватном иммунологическом ответе организма. Лимфоцитоз определяется как состояние, при котором абсолютное количество лимфоцитов выше 4,0×109 /л у взрослых. Относительный лимфоцитоз — это повышенный процент циркулирующих лимфоцитов.
Относительный лимфоцитоз (более 35%) отмечается при:
- Токсоплазмозе;
- Вирусных заболеваниях (корь, свинка, ветрянка, краснуха, вирусная пневмония);
- Бактериальных и паразитарных заболеваниях (туберкулез, сифилис, малярия, брюшной тиф, бруцеллез, дифтерия).
Увеличение абсолютного числа лимфоцитов (более 2,8×109 /л) отмечается при:
- реактивные лимфоцитозы с обычными лимфоцитами: вирусная инфекция (грипп); острый инфекционный лимфоцитоз; коклюш;
- реактивные лимфоцитозы с реактивными лимфоцитами: вирусная инфекция (аденовирус); инфекционный мононуклеоз; острый вирусный гепатит; инфекции ЦМВ;
- гиперпластические заболевания лимфатической системы: хронический лимфатический лейкоз; макроглобулинемия Вальденстрема.
Абсолютная лимфопения (менее 1,5×109 /л) наблюдается при:
- инфекционных заболеваниях (СПИД, милиарный туберкулез, гнойные и септические процессы);
- апластической анемии, хлорозе, гипопластической анеми);
- системной красной волчанке, спленомегалии, myasthenia gravis;
- при стрессе;
- болезни или синдром Иценко—Кушинга;
- наследственных заболеваниях иммунной системы (синдром Вискотта—Олдрича, комбинированный иммунодефицит, атаксия-телеангиэктазия);
- лимфосаркоме, лимфогранулематозе,
- химиотерапии, лучевой терапии,
- приеме кортикостероидов.
| Норма лимфоцитов (Lymph) |
| 20-35 % (1,5-2,8×109/л) |
Моноциты (Моno)
Моноциты (Моno) удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы антиген-антитело, выполняют важную роль в иммунном ответе клеток, взаимодействуя с лимфоцитами.
Моноцитоз: больше 0,8×109 /л:
- Бактериальные инфекции (туберкулез, сифилис, бруцеллез, эндокардит, тифы и паратифы);
- Период выздоровления после острых состояний;
- Заболевания, вызванные простейшими;
- Воспалительные реакции;
- Хирургические вмешательства;
- Коллагенозы;
- Болезнь Крона;
- Лейкозы: моноцитарный и миеломоноцитарный лейкоз; прелейкемия.
Моноцитопения: меньше 0,03×109 /л:
- После лечения глюкокортикостероидами;
- При инфекциях с нейтропенией.
| Норма моноцитов (Моno) |
| 3-8 % (0,2-0,55×109/л) |
Эозинофилы (Ео)
Эозинофилы (Ео) являются клетками, фагоцитирующими комплексы антиген-антитело, главным образом представленные иммуноглобулином Е. Действие эозинофилов активно проявляется в сенсибилизированных тканях.
Эозинофилия (больше 0,4×109/л у взрослых) наблюдается при:
- Аллергии;
- Бронхиальной астме;
- Сенной лихорадке;
- Чешуйчатом лишае, экземе;
- Паразитарных заболеваниях;
- Инфекционных заболеваниях, скарлатине;
- Эритеме;
- Остром лейкозе;
- Лечении антибиотиками.
Эозинопения (меньше 0,05×109/л) наблюдается при:
- Воздействии гормонов надпочечника и АКТГ;
- Реакции на разного рода стрессы;
- Острых инфекциях;
- Сепсисе;
- Травмах, ожогах, хирургических вмешательствах;
- Физическом перенапряжении.
| Норма эозинофилов (Ео) |
| 1-5 % (0,1-0,3×109/л) |
Базофилы (Ваso)
Базофилы (Ваso) — это клетки крови, образующиеся в костном мозге. Главная их функция заключается в реакциях гиперчувствительности немедленного и замедленного типа через лимфоциты, в воспалительных, аллергических реакциях, в регуляции проницаемости сосудистой стенки.
Увеличение свыше 0,3×109/л:
- Аллергические состояния;
- Острый лейкоз;
- Хронические миелопролиферативные синдромы (хронический миелоидный лейкоз, миелофиброз, эритремия);
- Хронические воспалительные состояния желудочно-кишечного тракта;
- Язвенное воспаление кишечника;
- Гипофункция щитовидной железы;
- Лечение эстрогенами;
- Болезнь Ходжкина.
Уменьшение ниже 0,01×109/л:
- Острые инфекции;
- Острое воспаление легких;
- Гиперфункция щитовидной железы;
- Стресс.
| Норма базофилов (Ваso) |
| 0-1 % (больше 0,06×109/л) |
Средний объем тромбоцитов (MPV)
Средний объем тромбоцитов (MPV) — среднее значение измеренных тромбоцитов. По мере старения тромбоцитов их объем уменьшается.
Повышен при:
- Идиопатической тромбоцитопенической пурпуре;
- Макроцитарной тромбоцитодистрофии Бернара-Сулье;
- Аномалии Мея-Хегглина;
- Постгеморрагической анемии;
- Гипертиреозе;
- Спленэктомии;
- Сахарном диабете;
- Талассемии;
- Системной красной волчанке.
Понижен при:
- Синдроме Вискотта-Олдрича;
- Спленомегалии;
- Циррозе печени;
- Мегалобластной анемии;
- Апластической анемии;
- Миелодиспластическом синдроме;
- Цитостатической и лучевой терапии.
| Норма среднего объема тромбоцитов (MPV) |
| 7-11 фл |
Показатель гетерогенности тромбоцитов (PDW)
Показатель гетерогенности тромбоцитов (PDW) — дисперсия распределения тромбоцитов по объему. Анизоцитоз тромбоцитов > 15% встречается при иммунных тромбоцитопениях, тромбоцитопатиях, гипопластических состояниях, миелопролиферативных заболеваниях.
Повышен при:
- Иммунной тромбоцитопении;
- Некоторых тромбоцитопатии;
- Миелонеопластических заболеваниях.
Понижен при:
- Апластической анемии;
- Миелодиспластическом синдроме;
- Лейкемии;
- Метастазах злокачественных опухолей в костный мозг;
- Болезни накопления Гоше, Нимана-Пика;
- Лучевой болезни;
- Лечении цитостатиками;
- Иммунных тромбоцитопениях;
- Спленомегалии;
- ДВС-синдроме;
- Гемолитико-уремическом синдроме;
- Вирусных инфекциях;
- Септицемии;
- Хронических гепатитах, циррозах и опухолях печени;
- Мегалобластной анемии.
| Норма показателя гетерогенности тромбоцитов (PDW) |
| 10-15 % |
Тромбокрит (Pct)
Тромбокрит (Pct) — показатель, характеризующий процент тромбоцитарной массы в объеме крови. Используется для оценки риска возникновения кровотечения и тромбозов.
Повышен при:
- Миелопролиферативных заболеваниях (эссенциальная тромбоцитемия, эритремия, хронический миелолейкоз, судлейкемический миелоз);
- На протяжении двух месяцев после спленэктомии;
- Реактивных тромбоцитозах (железодефицитные состояния, инфекционные заболевания, воспалительные процессы).
Понижен при:
- Апластической анемии;
- Миелодиспластическом синдроме;
- Миелосупрессии во время лучевой или цитостатической терапии;
- Гемобластозах;
- Мегалобластной (В12-фолиеводефицитной) анемии;
- Спленомегалии;
- Циррозе печени;
- Хронической почечной недостаточности.
| Норма тромбокрита (Pct) |
| 0,15-0,35 % |
Лейкограмма
Лейкограмма — лейкоцитарная формула — процентное соотношение различных видов лейкоцитов. Подсчитывают в окрашенных мазках крови.
Сдвиг влево (в крови присутствуют метамиелоциты, миелоциты):
- Острые инфекционные заболевания;
- Ацидоз, коматозные заболевания;
- Физическое перенапряжение.
Сдвиг влево с омоложением (в крови присутствуют метамиелоциты, миелоциты, промиелоциты, миелобласты и эритробласты):
- Хронические лейкозы;
- Эритролейкоз;
- Миелофиброз;
- Метастазы злокачественных новообразований;
- Острые лейкозы.
Сдвиг вправо ( в крови появляются гиперсегментированные гранулоциты):
- Мегалобластная анемия;
- Болезни почек и печени;
- Состояния после переливания крови.
| Норма лейкограммы |
| нейтрофилы палочкоядерные 1-5%, нейтрофилы сегментоядерные 40-70%, лимфоциты 20-35%, моноциты 3-8%, эозинофилы 1-5%, базофилы 0-1% |
Скорость оседания эритроцитов (СОЭ)
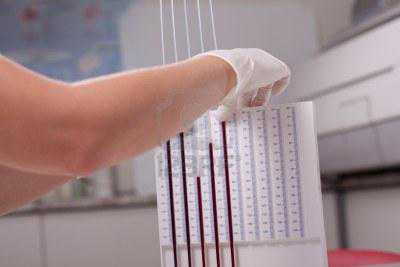 Скорость оседания эритроцитов (СОЭ) — это скорость разделения несвернувшейся крови на два слоя: нижний, состоящий из осевших эритроцитов, и верхний — прозрачной плазмы. СОЭ, как неспецифический индикатор процесса болезни, часто используется для слежения за ее течением.
Скорость оседания эритроцитов (СОЭ) — это скорость разделения несвернувшейся крови на два слоя: нижний, состоящий из осевших эритроцитов, и верхний — прозрачной плазмы. СОЭ, как неспецифический индикатор процесса болезни, часто используется для слежения за ее течением.
СОЭ ускорена при:
- Беременности, послеродовом периоде, менструации;
- Воспалительных заболеваниях (острые и хронические инфекции, воспаление легких, ревматизм, инфаркт миокарда, травмы, переломы костей, шок, операционные вмешательства, коллагенозы, болезнь Рейно, отравления химическими соединениями);
- Анемиях;
- Гипер- и гипофункции щитовидной железы;
- Нефротическом синдроме;
- Злокачественных опухолях;
- Моноклональных гаммапатиях;
- Гиперфибриногенемии;
- Гиперхолестеринемии;
- Приеме некоторых лекарственных препаратов (морфин, декстран, метилдофа, витамин А).
СОЭ замедлена при:
- Эритремии;
- Хронической недостаточности кровообращения;
- Гипофибриногенемии.
| Норма скорости оседания эритроцитов (СОЭ) | |
| мужчины | женщины |
| 1-10 мм/час | 3-15 мм/час |
Нормы
Общий анализ крови: расшифровка у взрослых (норма в таблице)
| Норма | ||
| мужчины | женщины | |
| Лейкоциты (WBC) | 4,0-8,8×109/л | |
| Эритроциты (RBC) | 4,0-5,6×1012/л | 3,5-5,1×1012/л |
| Гемоглобин (Hb) | 125-165 г/л | 110-145 г/л |
| Гематокрит (Hct) | 38-49 % | 33-44 % |
| Средний объем эритроцитов (MCV) | 80-93 фл | 80-98 фл |
| Среднее содержание гемоглобина в эритроците (МСН) | 27,5-34,0 пг/кл | 27,0-34,0 пг/кл |
| Средняя концентрация гемоглобина в эритроците (МСНС) | 32,6-36,4 г/дл | 32,4-35,8 г/дл |
| Тромбоциты (Plt) | 150-450×109/л | |
| Нейтрофилы (Neut) | 40-70 % | |
| Лимфоциты (Lymph) | 20-35 % (1,5-2,8×109/л) | |
| Моноциты (Моno) | 3-8 % (0,2-0,55×109/л) | |
| Эозинофилы (Ео) | 1-5 % (0,1-0,3×109/л) | |
| Базофилы (Ваso) | 0-1 % (больше 0,06×109/л) | |
| Средний объем тромбоцитов (MPV) | 7-11 фл | |
| Показатель гетерогенности тромбоцитов (PDW) | 10-15 % | |
| Тромбокрит (Pct) | 0,15-0,35 % | |
| Лейкограмма | нейтрофилы палочкоядерные 1-5%, нейтрофилы сегментоядерные 40-70%, лимфоциты 20-35%, моноциты 3-8%, эозинофилы 1-5%, базофилы 0-1% | |
| Скорость оседания эритроцитов (СОЭ) | 1-10 мм/час | 3-15 мм/час |
При эндокардите отмечается моноцитоз (Моno) больше 0,8×109 /л.
При инфаркте миокарда скорость оседания эритроцитов (СОЭ) ускорена.
При ревматоидном артрите отмечаются анемия, лейкоцитоз, увеличение скорости оседания эритроцитов (степень ее повышения коррелирует со степенью интенсивности течения воспалительного процесса)..
При ветрянке отмечается относительный лимфоцитоз (Lymph) (более 35%).
При В12-дефицитной анемии среднее содержание гемоглобина в эритроците (МСН) повышено; тромбокрит (Pct) понижен; средний объем эритроцитов (MCV) > 100 фл. При анемии тяжелой степени вследствие дефицита витамина В12, фолиевой кислоты понижено количество нейтрофилов (Neut).
При гипохромных железодефицитных анемиях среднее содержание гемоглобина в эритроците (МСН) повышено; средняя концентрация гемоглобина в эритроците понижена до уровня < 31 г/дл. При анемии тяжелой степени вследствие дефицита железа понижено количество нейтрофилов (Neut). При микроцитарной железодефицитной анемии средний объем эритроцитов (MCV) < 80 фл. При регенераторная фазе железодефицитной анемии, сопровождающейся нормоцитозом, средний объем эритроцитов (MCV) > 80 фл и < 100 фл.
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При остром лейкозе отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых); увеличение базофилов (Ваso) свыше 0,3×109/л; понижение тромбокрита (Pct).
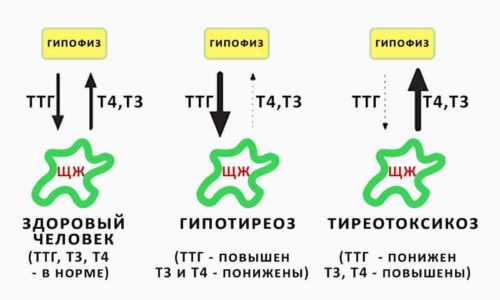
При сахарном диабете средний объем тромбоцитов (MPV) повышен.
При гипертиреозе средний объем тромбоцитов (MPV) повышен.
При феохромоцитоме наблюдается повышение количества эритроцитов (эритроцитоз).
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При хронических лейкозах тромбокрит (Pct) понижен.
При бронхиальной астме отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
При болезни Крона отмечается моноцитоз (Моno) больше 0,8×109 /л.
При лимфогранулематозе отмечается абсолютная лимфопения (Lymph) (менее 1,5×109 /л); увеличение базофилов (Ваso) свыше 0,3×109/л.
При эритремиях наблюдается повышение гемоглобина (Hb); повышение количества тромбоцитов (Plt) (тромбоцитоз); увеличение базофилов (Ваso) свыше 0,3×109/л; повышение тромбокрита (Pct); замедление скорости оседания эритроцитов (СОЭ).
При язвенном воспалении кишечника отмечается увеличение базофилов (Ваso) свыше 0,3×109/л.
При эритеме отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
При перитоните наблюдается повышение гематокрита (Hct).
При нефротическом синдроме скорость оседания эритроцитов (СОЭ) ускорена.
При гриппе понижено количество нейтрофилов (Neut). При гриппе отмечается увеличение абсолютного числа лимфоцитов (Lymph) (более 2,8×109 /л).
Отимечается лейкоцитоз, сдвиг лейкоцитарной формулы крови влево (число палочкоядерных нейтрофилов составляет 20% и выше).
При болезни Рейно скорость оседания эритроцитов (СОЭ) ускорена.
При дифтерии отмечается относительный лимфоцитоз (Lymph) (более 35%).
При болезни Аддисона-Бирмера наблюдается понижение количества лейкоцитов (WBC) (лейкопения).
При туберкулезе повышено количество тромбоцитов (Plt) (тромбоцитоз), отмечается относительный лимфоцитоз (Lymph) (более 35%), моноцитоз (Моno) больше 0,8×109 /л. При милиарном туберкулезе отмечается абсолютная лимфопения (Lymph) (менее 1,5×109 /л).
При поликистозе почек наблюдается повышение количества эритроцитов (RBC) (эритроцитоз), повышение гематокрита (Hct).
При синдроме Кушинга наблюдается повышение количества эритроцитов (RBC) (эритроцитоз); абсолютная лимфопения (Lymph) (менее 1,5×109 /л).
При гемолитической анемии, сопровождающейся микроцитозом, средний объем эритроцитов (MCV) < 80 фл. При нормоцитарной гемолитической анемии средний объем эритроцитов (MCV) > 80 фл и < 100 фл. При гемолитической анемии, сопровождающейся макроцитозом, значение MCV > 100 фл.
При кори понижено количество нейтрофилов (Neut), отмечается относительный лимфоцитоз (Lymph) (более 35%).
При краснухе понижено количество нейтрофилов (Neut), отмечается относительный лимфоцитоз (Lymph) (более 35%).
При скарлатине отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
При свинке отмечается относительный лимфоцитоз (Lymph) (более 35%).
При инфекционном мононуклеозе отмечается увеличение абсолютного числа лимфоцитов (Lymph) (более 2,8×109 /л).
При коклюше отмечается увеличение абсолютного числа лимфоцитов (Lymph) (более 2,8×109 /л).
При сифилисе отмечается относительный лимфоцитоз (Lymph) (более 35%), моноцитоз (Моno) больше 0,8×109 /л.
При хронической почечной недостаточности тромбокрит (Pct) понижен.
При хронических гепатитах показатель гетерогенности тромбоцитов (PDW) понижен.
При циррозе печени повышено количество тромбоцитов (Plt) (тромбоцитоз); средний объем тромбоцитов (MPV), показатель гетерогенности тромбоцитов (PDW), тромбокрит (Pct) понижены.
При экземе отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
При туберкулезе повышено количество тромбоцитов (Plt) (тромбоцитоз), отмечается относительный лимфоцитоз (Lymph) (более 35%), моноцитоз (Моno) больше 0,8×109 /л.
При бруцеллезе понижено количество нейтрофилов (Neut), отмечается относительный лимфоцитоз (Lymph) (более 35%), моноцитоз (Моno) больше 0,8×109 /л.
При инфекции ЦМВ отмечается увеличение абсолютного числа лимфоцитов (Lymph) (более 2,8×109 /л).
При токсоплазмозе отмечается относительный лимфоцитоз (Lymph) (более 35%).
При тифах и паратифах наблюдается понижение количества лейкоцитов (WBC) (лейкопения), нейтрофилов (Neut), отмечается моноцитоз (Моno) больше 0,8×109 /л.
При сыпном тифе понижено количество нейтрофилов (Neut).
При туляремии понижено количество нейтрофилов (Neut).
При брюшном тифе отмечается относительный лимфоцитоз (Lymph) (более 35%).
При малярии понижено количество нейтрофилов (Neut), отмечается относительный лимфоцитоз (Lymph) (более 35%).
При СПИДе понижено количество нейтрофилов (Neut), отмечается абсолютная лимфопения (Lymph) (менее 1,5×109 /л).
Отмечаются железодефицитная гипохромная анемия, анизоцитоз, пойкилоцитоз, лейкоцитоз со сдвигом влево, выраженное ускорение СОЭ.
При болезни Бехтерева отмечаются анемия, лейкоцитоз, ускорение СОЭ до 40 мм/час.
Отмечается анемия, лейкопения, ускоренная СОЭ.
При системной красной волчанке отмечаются анемия, лейкопения (менее 4·109/л), тромбоцитопения (менее 100·109/л), ускоренная СОЭ.
Отмечаются анемия, ускорение СОЭ более 20 мм/ч.
Отмечаются умеренная гипохромная анемия, лейкопения, ускорение СОЭ.
Для аутоиммунного хронического гастрита характерно снижение количества эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, увеличение цифр цветного показателя.
Для первичного билиарного цирроза печени характерно ускорение СОЭ, тромбоцитопения.
Характерны анемия, ускорение СОЭ, нейтрофильный лейкоцитоз со сдвигом влево, гипертромбоцитоз.
Что называют тромбоцитами, и какова их роль в организме человека?
Большинству людей приходилось сдавать анализ крови на тромбоциты, но не все знают, какую функцию они выполняют в нашем организме. За что отвечают тромбоциты? Главная задача этих частиц – своевременное свертывание крови. Простыми словами, они помогают быстрее останавливать кровотечение при порезах и ранах. Повреждения, которые вызывают вытекание крови, всегда подвергаются воздействию тромбоцитов. Но функции этих клеток не ограничиваются только свертываемостью, поэтому исследование этого показателя входит в комплекс общего анализа крови.
Что такое тромбоциты?
Чтобы осознать всю роль тромбоцитов в крови человека, сначала необходимо правильно сформулировать их характеристику. Тромбоцитами называют форменные элементы крови круглой или овальной формы с плоской поверхностью. Продолжительность жизни тромбоцитов человека составляет 6-11 дней. По истечению этого времени одни клетки разрушаются, а другие вырабатываются костным мозгом. Чтобы понять, за что отвечают тромбоциты, стоит разобраться в их возможностях.
В организме человека кровь выполняет транспортирующую функцию – она переносит во все органы и системы кислород и полезные вещества. Кроме того, ее элементы борются с вредоносными микроорганизмами. Тромбоциты влияют на скорость свертываемости крови, так как имеют свойство присоединяться друг к другу или к патогенным микроорганизмам. Эти элементы принимают участие в защите организма, но часто они становятся причиной образования тромбов.
Жизненный запас тромбоцитов меняется в зависимости от возраста. Наибольшее количество этих элементов у детей, у взрослых выработка с годами уменьшается, так как костный мозг замедляет работу. Значение тромбоцитов настолько велико, что ученые произвели расчет нормы для каждой возрастной группы.
Как выглядит клетка тромбоцита?
Человеческий организм – это сложная система, в котором протекают миллионы реакций. Любое изменение налаженной работы может вызвать сбой. Первичными рабочими механизмами можно назвать элементы крови.
Внешний вид тромбоцитов зависит от его возраста, поэтому их разделяют на молодые, зрелые и старые.
 Внешний вид клетки
Внешний вид клеткиОтростки, находящиеся вокруг клетки, могут иметь разную длину. Если рассматривать строение более углубленно, то тромбоцит – это не просто плоская клетка в крови. Причины ее видоизменения напрямую связаны с функциями – с помощью отростков она присоединяется к поверхности.
Состоит клетка из мембраны, которая выступает защитным слоем и содержит в себе фермент фосфолипазу. Под мембраной клетка имеет липидный слой, который и дает возможность склеиваться и присоединяться к другим поверхностям. Далее располагаются трубочки, через которые и происходит выход веществ наружу. В глубине находятся митохондрии, которые помогают заживлять раны. Все это показывает сложность структуры клетки.
Функции тромбоцитов
Для чего нужны тромбоциты? Основная функция тромбоцитов – своевременная свертываемость крови, но на этом их работа не заканчивается. Если в организме нормальное количество этих элементов, то они не меняют свое строение и величину. Как только в кровеносную систему попадают патогенные микроорганизмы, клетки начинают отпускать до десятка отростков. Отростки настолько велики, что превышают размер тромбоцитов в 5-10 раз. За счет такого щита патогенные микроорганизмы перестают попадать в кровеносную систему.
Ученые выделяют четыре функции тромбоцитов:
- Обеспечение целостности тканей в организме (ангиотрофическая функция). Когда тромбоциты взаимодействуют или разрушаются, происходит активная выработка биологических веществ. За счет этой функции начинается выделение факторов роста. Эти элементы крови дополнительно восстанавливают и укрепляют ткани и стенки сосудов.
- Сужение сосудов. Когда происходит повреждение сосуда, то тромбоциты первые приходят на помощь. Они выполняют гемостатическую функцию. Роль тромбоцитов заключается в создании тромбоцитарной пробки, которая перекроет поврежденное отверстие в сосуде. Такая пробка перекрывает вытекание крови, сужает проход сосуда, где разрушаются его клетки.
- Борьба с инородными микроорганизмами. Строение тромбоцитов настолько уникально, что они способны прикрепляться к различным бактериям. Своими отростками они захватывают патогенного возбудителя и не дают ему выполнить свою функцию. Со временем этот элемент крови выводится вместе с захваченным микроорганизмом за счет активной работы печени и селезенки. В результате риск негативного воздействия внешних факторов снижается, а сопротивляемость к различным болезням повышается.
- Восстановление целостности сосудов. Срок жизни тромбоцитов небольшой, но они успевают восстанавливать поврежденные стенки сосудов. Низкий уровень тромбоцитов в крови может говорить о повышенном риске появления внутренних кровотечений, так как они не в полной мере участвуют в укреплении сосудов.
Тромбоцитарные элементы входят в перечень основных показателей анализа крови, так как их повышение или понижение может быть вызвано рядом заболеваний.
Нормы содержания и единицы измерения
Количество тромбоцитов в ОАК должно строго контролироваться, поэтому уровень этих элементов проверяют во время расшифровки анализа и у взрослых, и у детей. Количество таких пластинок высчитывают в тысячах на единицу мкл.
 Клетки под микроскопом
Клетки под микроскопомКак сдавать кровь на тромбоциты? О чем говорят анализы? В норме количество тромбоцитов в крови должно быть:
- Для мужского пола – 200-400 тысяч Ед/мкл,
- Тромбоцитарные нормы в ОАК для женского пола – 180–320 тысяч Ед/мкл. На момент менструации этот показатель может снизиться до 75-220 тысяч Ед/мкл. В период менструального цикла женский организм меняет не только процентное соотношение кроветворных элементов, но и гормонов. В период месячных такое изменение считается нормой.
- Норма тромбоцитов в крови для детей учитывает возраст. Для новорожденных – 100–420 тысяч Ед/мкл; для детей от 14 дней до года – 100–420 тысяч Ед/мкл; от 1до 5 лет – 180–380 тысяч Ед/мкл; 5-7 лет – 180–450 тысяч Ед/мкл.
- Для беременных женщин данный показатель может снизиться до 100-310 тысяч Ед/мкл.
Если замечено пониженное или повышенное содержание тромбоцитов в крови, то повторные исследования лучше проводить не реже 2 раз в год. Любые изменения числа тромбоцитов могут привести к повышению риска тромбообразования или кровотечения.
Читайте также: Норма тромбоцитов в крови у мужчин – их функции, что делать, если наблюдаются отклонения
Причины увеличения
Роль тромбоцитов в организме достаточно весомая, поэтому отклонение от нормы может говорить о развитии ряда серьезных заболеваний. В комплексе увеличение показывает на развитие тромбоцитоза, когда бесцветные тельца производятся выше нормы. Повлиять на эту ситуацию может развитие:
- туберкулеза;
- токсикоза в период беременности;
- рака печени или почек;
- эритроцитоза;
- миелолейкоза;
- лимфогранулематозе;
- анемии;
- гемолиза;
- менингита;
- гепатита.
Важно! Понизить влияние тромбоцитарной массы может удаление селезенки и прием кортикостероидных лекарств.
ОАК, где диагностирован тромбоцитоз, должен пройти детальное изучение. Пациент должен повторить анализ, но уже с более развернутым биохимическим спектром. Тромбоциты образуются каждые 5-10 дней, поэтому их количество стоит контролировать регулярно. Из-за чрезмерного количества этих элементов резко повышается риск развития инсульта или инфаркта. Сопутствующими заболеваниями могут стать гипертония и ишемическая болезнь сердца. Лечение в таком случае основывается на приеме антикоагулянтов, которые снижают функцию свертываемости.
Кроме снижения количества плоских телец, врачи с помощью иммуномодулирующего лечения добиваются уменьшения агрегации этих веществ. Если есть необходимость, то в терапию может быть включены противовоспалительные препараты.
Если происходит нарушение работы костного мозга, то выработка этих веществ начинает быть бесконтрольной.
Важно! Количество тромбоцитов в ОАК человека, который пережил сильную кровопотерю, увеличивается. Это происходит из-за того, что защитные функции организма по максимум компенсируют потерю. После сильного кровотечения количество плоских элементов может быть ниже нормы только в первые часы. Уже через 24 часа уровень тромбоцитарных клеток возрастает.
Количество тромбоцитов должно строго контролироваться у людей, которые имеют избыточный вес, перенесли оперативное вмешательство, получили серьезную травму. Все это может стать причиной развития вторичного тромбоцитоза. В таблице анализов повышенное количество бесцветных элементов должно быть дообследовано. Зачастую врачи рекомендуют:
- пройти ультразвуковое исследование органов брюшной полости и малого таза;
- сдать анализ крови на С-реактивный белок и содержание железа;
- сдать общий анализ мочи;
- повторить анализ на тромбоциты три раза с интервалом в 4-5 дней.
Такие мероприятия помогут уточнить диагноз.
Читайте также: Тромбоциты по Фонио – нормы и отклонения, особенности метода диагностики
Причины уменьшения
Если показатели плоских элементов плазмы ниже нормального уровня, и для них характерно снижение, такое состояние врачи называют тромбоцитопенией. Причинами такого состояния могут быть:
- неправильный прием лекарств;
- гепатит;
- алкоголизм и наркомания;
- ВИЧ;
- цирроз печени или лейкоз;
- проблемы со щитовидной железой;
- гормональный сбой;
- анемия.
Чтобы понять, о чем говорит снижение показателей тромбоцитов, нужно проходить дообследование. Заметить пониженный уровень этих элементов можно по следующим изменениям в организме:
- частые носовые кровотечения;
- длительные менструации;
- сильная кровоточивость десен;
- появление подкожных пятен красного цвета (особенно активно они появляются в области ног, выглядит как свежий синяк);
- появление больших гематом или синяков зеленовато-коричневого цвета;
- распространение мелких красных пятен (петехий) по всему телу.
Патологией можно считать уменьшение количества макротромбоцитов до 30 единиц.
 Обследование пациента
Обследование пациентаДля детального изучения состояния пациента врачи назначают:
- пройти тест на выявление антител;
- сделать МРТ;
- обследовать внутренние органы с помощью УЗИ;
- по необходимости пройти генетическое исследование для подтверждения или исключения генетических заболеваний.
Лечение в таком случае может заключаться в назначении специальных фармакологических препаратов, которые устранят первопричину изменения состава крови. Еще одним методом лечения можно считать переливание тромбоцитарной массы. Свойства тромбоцитов при этом только укрепляются, а их выработка увеличивается.
Как вернуть тромбоциты в норму?
Количество тромбоцитов в анализе не всегда радует пациентов, так как часто результаты далеки от идеальных. Человеку свойственно переживать за свое здоровье, поэтому он прибегает к самолечению. Стоит сразу отметить, что образование тромбоцитов – это сложный процесс, поэтому влиять на него без медицинской помощи не стоит. Самолечение в таком случае может привести к внутреннему кровотечению.
Тромбоциты и свертывание крови – два взаимосвязанных понятия, которые не могут функционировать друг без друга, поэтому заниматься корректировкой этих процессов должен только лечащий врач.
 Отказ от курения
Отказ от куренияЧтобы вернуть показатели к нормальному уровню, прежде всего, нужно побороть причины отклонений. Когда заболевание будет точно диагностировано, то со временем выздоровления эти показатели должны вернуться в норму.
Выделим несколько правил, которые помогут повысить число плоских элементов крови:
- Минимизировать физические нагрузки.
- Прекратить курить.
- По максимуму убрать из жизни стрессовые факторы, снизить эмоциональное возбуждение.
- Женщинам – не заниматься тяжелой физической работой в менструальный период.
- Есть здоровую пищу, больше потреблять: зелени, орехов, белого мяса, бананов, овощей, ягод, морской рыбы.
- Убрать из рациона алкогольную продукцию, острую пищу, красный виноград, салаты из морской капусты.
- Не принимать антибиотики и антидепрессанты. Назначать прием лекарственных средств может только врач.
- Употреблять продукты, которые богаты витамином В12, А, С.
- Не заниматься тяжелыми тренировками в спортивном зале, которые могут повлечь за собой травмы.
Тромбоциты в крови живут недолго, поэтому их чрезмерная выработка чревата осложнениями. Чтобы их снизить, нужно следовать следующим рекомендациям:
- Меньше потреблять орехов, бананов, чечевицы.
- Больше есть чеснока, лука, имбиря, свеклы, оливкового масла, помидоров.
- В день для понижения тромбоцитарного числа стоит выпивать 1-2 чашки зеленого чая.
- Пить не меньше 2 л воды в сутки.
Разжижать кровь стоит людям с болезнями сердечно-сосудистой системы. Отдельное внимание уровню тромбоцитов в крови у взрослого пациента уделяют при избыточном весе и сахарном диабете.
Расшифровывать результатов ОАК должен заниматься только лечащий врач. Разбираться почему есть отклонения может несколько врачей, но в тяжелых случаях стоит обратиться за помощью к гематологу. Расшифровка – это не простое сопоставление результатов, в основном врач делает заключение, опираясь на комплексное обследование пациента.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе