Триглицериды норма у женщин по возрасту таблица
Какой уровень триглицеридов считается нормальным для женщин разного возраста
Сердечно-сосудистые заболевания – самая распространенная причина смертности женщин в развитых странах. Большинство летальных случаев связано с осложнениями атеросклероза: инсультами, инфарктами миокарда. Обычно им предшествует развитие ишемической болезни сердца, мозга. Холестерин, триглицериды у женщин – те маркеры сердечнососудистого риска, которые необходимо контролировать регулярно. Ведь чем раньше болезнь будет обнаружена, тем меньше вреда она может причинить.
Норма триглицеридов
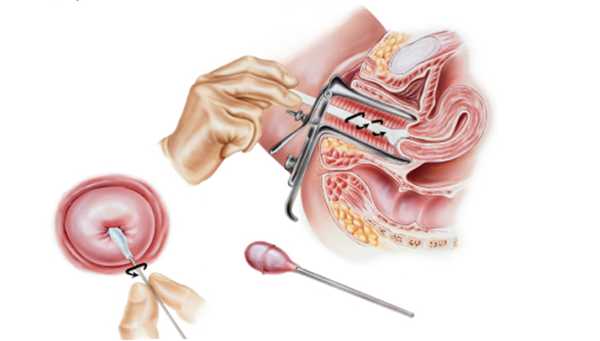
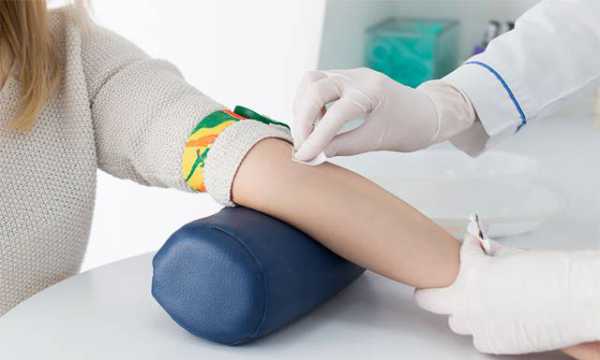
Для контроля уровня ТГ сдается анализ крови из вены. Обычно одновременно проверяют другие показатели жирового обмена: общий холестерин, ЛПНП, ЛПОНП, ЛПВП. Обследование проходят при подозрении на наличие заболевания, а также планово всем взрослым каждые 4-6 лет. Более частые исследования показаны людям из группы риска развития ранней ишемической болезни сердца. Повышение показателей нейтральных жиров называют гипертриглицеридемией, понижение – гипотриглицеридемией.
Нормальные показатели триглицеридов в крови у женщин меняются в зависимости от возраста. До наступления менопаузы концентрация нейтральных жиров изменяется незначительно. Единственное исключения – беременность, во время которой показатели жирового обмена растут. Более высокая концентрация нейтральных жиров у женщин старшего, пожилого возраста связана с гормональной перестройкой организма.
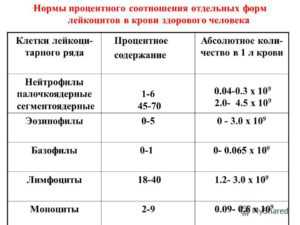
Таблица. Норма триглицеридов в крови у женщин разного возраста.
| Возраст, лет | ТГ, ммоль/л |
| 5-10 | 0.41-1.24 |
| 10-15 | 0.43-1.48 |
| 15-20 | 0.45-1.4 |
| 20-25 | 0.42-1.48 |
| 25-30 | 0.43-1.63 |
| 30-35 | 0.45-1.70 |
| 35-40 | 0.46-1.99 |
| 40-45 | 0.52-2.16 |
| 45-50 | 0.53-2.42 |
| 50-55 | 0.60-2.63 |
| 55-60 | 0.63-2.96 |
| 60-65 | 0.64-2.70 |
| 65-70 | 0.69-2.71 |
Беременность
Уровень триглицеридов, а также холестерина повышается во время беременности. В первый триметр его концентрация изменяется мало. Во втором триместре концентрация нейтральных жиров значительно повышается, достигая максимума к третьему. Нормой триглицеридов для беременных считается:
- первый триметр – 0,5-1,8 ммоль/л;
- второй триместр – 0,9-4,3 ммоль/л;
- третий триместр – 1,5-5,1 ммоль/л.
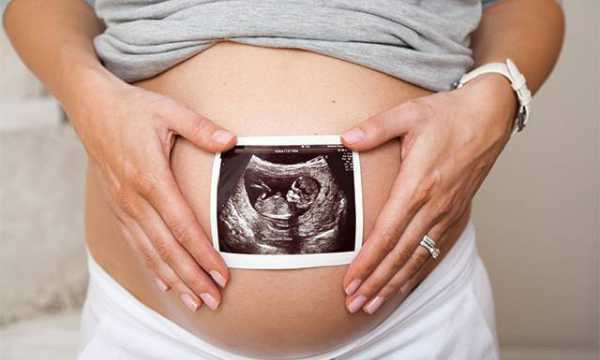
Наши жировые клетки состоят из триглицеридов. Первые 4 месяца организм беременной женщины накапливает жировую ткань, а затем активно ее расщепляет. Это одна из причин стремительного роста уровня триглицеридов в середине второго, третьем триместре. Гипертриглицеридемии также способствует изменение гормонального фона.
Анализ крови на нейтральные жиры необязателен для большинства женщин. Их уровень контролируют при наличии у матери заболеваний, представляющих опасность для ее здоровья или здоровья малыша.
Женщины до 50 лет
У новорожденных девочек уровень ТГ приблизительно в 2 раза меньше, чем у взрослых. Концентрация нейтральных жиров у младенцев зависит отчасти от таковой у их матери. К пяти годам показатели триглицеридов достигают взрослых значений. Высокий уровень нейтральных жиров у детей связывают с риском ранней ишемической болезни сердца.
У взрослых женщин уровень триглицеридов подвержен циклическим колебаниям. Максимального значения их показатель достигает к середине цикла. Это связано с непостоянством концентрации эстрогена, пик которой достигается во время овуляции. По мере роста этого гормона, уровень триглицеридов уменьшается. Снижение уровня эстрогена сопровождается увеличением концентрации нейтральных жиров.
Женщины после 50-60 лет
К шестидесяти годам уровень ТГ достигает своего максимума, а затем или остается на том же уровне, или немного снижается. Это связано с наступлением менопаузы. После прекращения критических дней уровень эстрогенов падает. Организм реагирует на изменение гормонального фона различными изменениями. Они включают накопление жировой ткани в области живота, а также развитием признаков, напоминающих метаболический синдром.
В среднем показатели липидограммы у женщин до, после менопаузы отличаются на 16%. После шестидесяти лет уровень нейтральных жиров у представительниц прекрасного пола превышают аналогичные показатели у мужчин.
Причины повышенного, пониженного уровня триглицеридов
Повышенные триглицериды могут быть результатом нездорового образа жизни. Ожирение, курение, злоупотребление алкоголем, диета, богатая плохими жирами, недостаточная физическая активность – основные факторы гипертриглицеридемии у молодых женщин. В этом случае высокая концентрация нейтральных жиров выступает маркером риска кардиоваскулярных заболеваний.
Также повышение уровня ТГ сопровождает ряд патологий:
- наследственная гиперлипидемия (типы І, ІІИ, ІІІ, ІV, V, дефицит аполипопротеина С-ІІ);
- воспаления поджелудочной железы;
- печеночные патологии;
- недостаточность щитовидной железы;
- нефротический синдром;
- заболевания почек;
- подагра;
- сахарный диабет;
- болезнь Гирке;
- нервная анорексия;
- синдром Дауна.
Причиной снижения уровня триглицеридов могут быть длительное голодание, постоянная потеря веса. Кроме того, гипотриглицеридемия – симптом отдельных заболеваний:
- абеталипопротеинемия;
- гиперфункция щитовидной, паращитовидной желез;
- мальабсорбция;
- хроническое обструктивное заболевание легких.
Концентрация нейтральных жиров изменяется на фоне приема препаратов. Бета блокаторы, катехоламины, циклоспорин, кортикостероиды, диуретики, диазепам, интерферон, эстрогены, миконазол, ретинол повышают их уровень, а витамин С, аминосалициловая кислота, рыбий жир, празонин, аспарагиназа, гепарин – понижают.
Как нормализовать триглицериды
Норма триглицеридов у женщин достигается грамотным питанием, а также избавлением от пагубных привычек: курения, малоактивного образа жизни, отказом от алкоголя. При недостаточности перечисленных мер в схему лечения подключают лекарственные препараты. Некоторым людям медикаменты назначают одновременно с диетой.
Правильное питание, здоровые привычки
Нормализация веса играет важную роль в борьбе с гипертриглицеридемией, потеря 5-10% веса снижает уровень нейтральных жиров на 20%.
Правильное питание подразумевает, что ваш рацион содержит:
- небольшое количество сахара, включая натуральный фруктовый (фруктозу);
- умеренное количество продуктов, содержащих легкоусвояемые углероды (рис, картошка, макароны);
- достаточное количество источников ненасыщенных жиров, небольшое – насыщенных, транс-жиров. Первые содержатся в орехах, семечках, растительных маслах, рыбе, вторые – фастфуде, жаренных блюдах, красном мясе, жирных сортах сыра, творога, сливках;
- вы выпиваете 1,5-2 л воды/день.
Лекарственные препараты
Уровень триглицеридов можно снизить при помощи лекарств, влияющих на жировой обмен. Существует 4 класса гиполипидемических средств, влияющих на содержание нейтральных жиров:
- фибраты – самые сильные препараты для нормализации концентрации триглицеридов. Их применение позволяет добиться снижение показателя на 20-55%. В современной медицине чаще всего применяется фенофибрат. Другие производные фиброевой кислоты, безафибрат, ципрофибрат, используются реже;
- статины – лекарства, обладающие самым широким спектром действия. Они умеренно снижают количество нейтральных жиров. Поэтому при необходимости значительного уменьшения концентрации статины назначают совместно с фибратами. Самые используемые препараты – симвастатин, аторвастатин, розувастатин;
- высокие дозы никотиновой кислоты (витамин В3, РР) – эффективное средство, прием которого у 80% больных сопровождается побочными эффектами. Из-за чего ее применение в терапии гипертриглицеридемии ограничено;
- ненасыщенные жирные кислоты, препараты с ОМЕГА 3 – способны незначительно снижать триглицериды. Их главное достоинство – малое количество противопоказаний, а также небольшая частота побочных реакций.
Народные средства
Легкие формы гипертриглицеридемии можно лечить без лекарств. Для этого можно попробовать один из следующих народных рецептов:

- Корень солодки. 2 ложки измельченного корня залейте 0,5 л воды. Поставьте на малый огонь, доведите до кипения, потомите 15 минут, дайте остыть. Разделить отвар на три приема. Продолжительность курса – 15 дней.
- Сушеные листья ежевики. 20 г измельченных листьев залейте 2 стаканами воды. Оставьте на 1 час. Принимайте по 100 мл перед едой. Курс лечения – 1 месяц.
- Гречневый кисель. Для приготовления напитка залейте 1-2 ст. л. гречневой муки 100 мл воды, хорошо перемешайте. Влейте полученную смесь в 500 мл кипятка, размешайте. Поставьте на маленький огонь, не переставая помешивать, доведите до загустения. Выпивайте по 1 стакану 2 раза/сутки.
- Перекрутите на мясорубке равное количество чеснока, корневища хрена, средний лимон. Залейте смесь равным объемом воды, оставьте на 8-12 часов настояться. Выпивать по 1 ст.л. полученной жидкости перед каждым приемом пищи, заедайте чайной ложкой меда.
Также обратите внимание на чеснок, корицу, овсяные отруби. Регулярное употребление этих продуктов в любом виде позволяет снизить содержание нейтральных жиров.
Литература
- Benjamin Wedro, MD, FACEP, FAAEM. Triglyceride Test (Lowering Your Triglycerides), 2016
- Miller M, Stone NJ, Ballantyne C, et al. Triglycerides and cardiovascular disease: a scientific statement from the American Heart Association, 2011
- Heidi Moawad. Triglycerides: The Normal Range, 2017
- База знаний Инвитро. Триглицериды
Материал подготовлен авторами проекта согласно редакционной политике сайта.
Норма триглицеридов в крови
Все биохимические процессы, протекающие в крови человека, направлены на поддержание постоянства внутренней среды. Организм – своеобразная машина, все части которой работают слаженно и сообща. Так, например, триглицериды являются важными участниками жирового обмена и обеспечивают клетки и ткани достаточным запасом энергии. Поэтому нормальный уровень триглицеридов в крови – важная составляющая здоровья и долголетия.
Для чего нужны триглицериды
Триглицериды — органические соединения липидной (жировой) природы. По своему химическому составу они являются сложными эфирами жирного спирта глицерина. Часть этих веществ поступает в организм с пищей. Основные источники:
- жирное мясо;
- сало;
- субпродукты (печень, почки);
- орехи;
- растительные масла (подсолнечное, оливковое и др.).

Другая часть способна синтезироваться в клетках печени, тонкого кишечника, жировой ткани.
Функции
Триглицериды выполняют множество функций в организме человека. К основным из них относится:
- создание жирового депо – молекулы триглицеридов очень калорийны и при расщеплении высвобождаются много энергии и АТФ для полноценной работы всех клеток организма;
- структурная функция – липиды являются основным «строительным» компонентом для всех клеточных мембран.
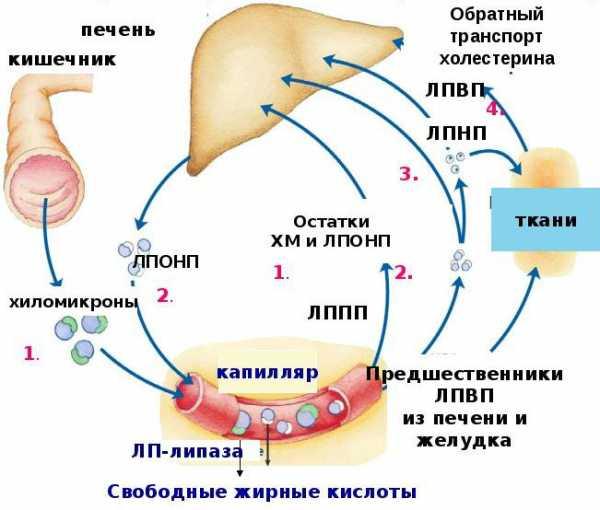
Так как они нерастворимые в жидкой среде, перемещаются триглицериды в крови с помощью специальных белков-переносчиков. Такой комплекс липид + белок получил название липопротеин.
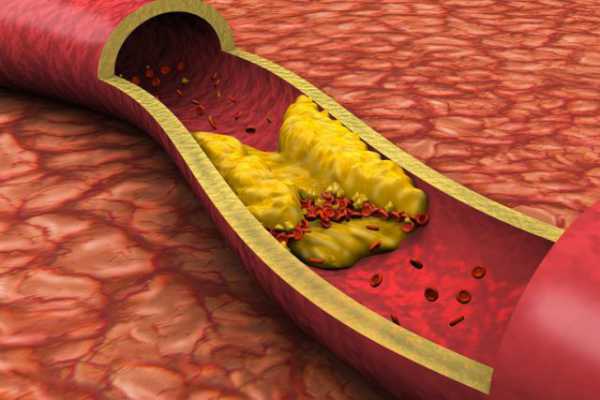
К сожалению, повышение триглицеридов негативно влияет на состояние организма. Повышение уровня липопротеинов в крови, как и холестерина, может вызвать их отложение на стенках сосудов, что приводит к недостаточному кровоснабжению органа – кровь в буквальном смысле не может «пробиться» через артерии, покрытые жировым налетом изнутри. Поэтому измерять триглицериды в крови рекомендуется всем людям старше 40-45 лет для контроля и, при необходимости, коррекции их уровня.
Анализ на триглицириды
Анализ на триглицериды сдается утром натощак (разрешается пить не газированную столовую воду). Более того, накануне вечером не рекомендуется есть жирную жареную пищу; поужинать желательно до 19.00. Избыточное поступление жира с пищей может повлиять на биохимический анализ, и он окажется значительно выше нормы. Чтобы исключить недостоверный результат, не рекомендуется курить за 30 минут до анализа.
Кровь на триглицериды берется из вены. Расшифровка анализа проводится обычно в этот же день, чтобы его результаты были максимально достоверными. Уровень триглицеридов должен отвечать на вопрос, насколько велик риск развития атеросклероза у конкретного пациента.
Анализ на триглицериды и липидный профиль (холестерин, липопротеины низкой и высокой плотности) входит в объем скринингового обследования: это значит, что пациентам определенного возраста рекомендовано проходить эту процедуру каждые 2 года. Норма в биохимическом анализе крови свидетельствует о низком риске развития атеросклероза и его осложнений. Превышение пороговых значений может означать либо предрасположенность к атеросклерозу и сердечно-сосудистой патологии, либо о наличии заболевания. В случае необходимости врач назначит дополнительные методы обследования и комплексное лечение.
У женщин
Природа наделила женщин способностью к вынашиванию ребенка. Для этого серьезного и ответственного процесса требуется много энергии, поэтому жировая прослойка на животе и бёдрах – явление физиологическое. Это абсолютная норма и своеобразный резервуар энергии на случай беременности и родов.
Поэтому норма триглицеридов в крови у женщин – важный показатель здорового липидного обмена. Также важно следить за анализом на ТГ и холестерин после менопаузы, когда защищающее действие половых гормонов на сосуды заканчивается, и у женщин увеличивается риск развития атеросклероза, ишемической болезни сердца и инсульта.
Норма у женщин в зависимости от возраста представлена в таблице ниже.
| 15-20 | 0.4 – 1.24 |
| 21-25 | 0.41 – 1.48 |
| 26-30 | 0.42 – 1.63 |
| 31-35 | 0.44 – 1.7 |
| 36-40 | 0.45 – 1.99 |
| 41-45 | 0.51 – 2.16 |
| 46-50 | 0.52 – 2.42 |
| 51-55 | 0.59-2.63 |
| 56-60 | 0.62 – 2.96 |
| 61-65 | 0.63 – 2.7 |
| 66-70 | 0.68 – 2.71 |
| старше 70 | 0.69 –2.76 |
Из таблицы видно, что с возрастом нома увеличивается. Это связано не только с гормональными изменениями в организме женщины, но и с замедлением обмена веществ: избыток триглицеридов, поступающих с пищей, перерабатывается уже не так интенсивно, и уровень ТГ постепенно увеличивается. Эти факторы влияют и на увеличение веса женщины после наступления менопаузы.
Еще одна физиологическая причина увеличения уровня триглицеридов в крови – беременность и кормление грудью. В этот период энергопотребление заметно увеличивается для того чтобы обеспечить нормальный рост и развитие ребенка, поэтому жировая ткань активно расщепляется, и уровень ТГ растет. Норма у беременной женщины может превышать возрастные концентрации в 1,5-2 раза и возвращается на исходный уровень только спустя 5-6 недель после родов.
Уровень триглицеридов у женщин 40-50 лет не должен превышать 2,4 ммоль/л.
Увеличение уровня выше нормы неблагоприятно сказывается на состоянии сердечно-сосудистой и нервной систем. Именно они, в первую очередь, страдают из-за недостаточного кровоснабжения по забитым атеросклеротическими бляшками артериям. Другая сторона вопроса – снижение показателя ТГ ниже порогового уровня. Такое состояние часто возникает у женщин, сидящих на жестких, изнуряющих диетах и живущих в стрессовой обстановке. Низкий уровень триглицеридов может вызвать проблемы с репродуктивной функцией вплоть до прекращения менструаций и бесплодия, а также серьезный энергетический дефицит всего организма. Такое состояние проявляется утомляемостью, сонливостью, появлением множества морщинок, тусклостью кожи, ломкостью ногтей и волос.
У мужчин
В организме мужчины также происходит активный жировой обмен, ведь интенсивно развивающаяся мышечная ткань требует большого количества энергии. При расшифровке биохимического анализа триглицеридов прослеживается такая же тенденция, как и у женщин: с возрастом обмен веществ замедляется, и нормы липидов растут, достигая максимума в 45-50 лет. Позднее нормы триглицеридов у мужчин снижаются.
| 15-20 | 0.45 – 1.81 |
| 21-25 | 0.5 – 2.27 |
| 26-30 | 0.52 – 2.81 |
| 31-35 | 0.56 – 3.01 |
| 36-40 | 0.61 – 3.62 |
| 41-45 | 0.62 – 3.61 |
| 46-50 | 0.65 – 3.7 |
| 51-55 | 0.65 — 3.61 |
| 56-60 | 0.65 – 3.23 |
| 61-65 | 0.65 – 3,29 |
| 66-70 | 0.62 – 2.94 |
| старше 70 | 0.60 – 2.90 |
Превышение норм жирового обмена у мужчин – неблагоприятный признак. Чаще всего он связан с метаболическим синдромом. Согласно статистике, этой патологии подвержено до 25% населения развитых стран старше 45 лет. Большая часть из них – мужчины.
Метаболический синдром – симптомокомплекс, включающий:
- стойкое повышение артериального давления крови;
- гипергликемия – увеличение концентрации глюкозы;
- устойчивость к инсулину;
- повышение концентраций «вредного» холестерина и триглицеридов;
- снижение концентрации «полезных» липопротеинов высокой плотности.

Этот синдром – один из предрасполагающих факторов развития инфаркта, инсульта, дисциркуляторной энцефалопатии и сахарного диабета, которые, без должного внимания, приводят к снижению качества жизни и смерти. Поэтому в комплекс обследования мужчин старше 40, страдающих нарушением жирового обмена, рекомендовано также включить биохимию на сахар, регулярное изменение артериального давления, общий липидный профиль.
Уровень триглицеридов у мужчин 40-50 лет должен быть не выше, чем 3,7 ммоль/л.
При значительных отклонениях от нормы показан интенсивный курс лечения метаболического синдрома с назначением диеты, здорового образа жизни и коррекцией состояния медикаментозным средствами. Контроль уровня должен проводиться один раз в три месяца до достижения им нормы.
Уменьшение триглицеридов ниже нормальных значений у мужчин встречается реже, чем у женщин, и обычно связано с фактором питания. Привести липидный профиль в норму можно употреблением большого количества мяса, печени, орехов и растительных масел.
У детей
Измерение холестерина и триглицеридов в крови у детей проводится редко. Детские возрастные нормы значительно ниже, чем у взрослых и составляют:
| 0 – 10 лет | 0.34 – 1.13 | 0.4 – 1,24 |
| 10 – 14 лет | 0.36 – 1.41 | 0.42 – 1.48 |
Увеличение показателя триглицеридов в крови в детском возрасте обычно связано с:
- регулярным избыточным поступлением его в организм (как правило, это значит переедание и отсутствие культуры питания в семье);
- обменными нарушениями при сахарном диабете I типа, патологии щитовидной железы и др.
Считается, что каждый десятый ребенок из развитой страны к 15 годам рискует иметь уровень холестерина и триглицеридов, значительно превышающий норму, а в возрасте 12-13 лет могут образовываться первые атеросклеротические бляшки.
С чем связано отклонение уровня от нормы
Если анализ на биохимию показал отклонение триглицеридов от нормы, отвечать за полное и всестороннее обследование пациента может только лечащий врач. Повышение или понижение липидов в крови может свидетельствовать о серьезной патологии, требующей длительного лечения.
Увеличение уровня триглицеридов происходит при:
- наследственной генетической предрасположенности;
- избыточном потреблении жиров в составе пищи;
- злоупотреблении алкоголем;
- метаболическом синдроме;
- хроническом пиелонефрите – воспалении почек, приводящем к почечной недостаточности;
- гипотиреозе, хронических патологиях щитовидной железы;
- сахарном диабете в стадии декомпенсации;
- панкреатите – хроническом воспалении поджелудочной железы;
- ишемической болезни сердца и инфаркте миокарда;
- подагре.

Основная причина снижения триглицеридов в крови – недостаточное их поступление с пищей при жесткой диете, голодании, заболеваниях, мешающих всасыванию и усвоению пищи. Также факторами их понижения являются:
- наследственная недостаточность липидов в крови;
- жизнь в стрессовой обстановке;
- гипертиреоз – гиперфункция щитовидной железы;
- хроническая обструктивная болезнь легких (ХОБЛ);
- нарушение мозгового кровообращения и отмирание нервной ткани.
После оценки всех факторов риска врач может назначить комплексное лечение. Снижают высокий уровень триглицеридов соблюдение диеты с низким содержанием жиров, отказ от курения и алкоголя, прогулки и ведение здорового образа жизни. Кроме того, может быть назначена специфическая лекарственная терапия (препараты из группы статинов – Розувостатин, Аторвостатин, фибратов – Фенофибрат, Клофибрат, секвестрантов желчных кислот). Лечение этими лекарственными средствами, как правило, длительное, первые положительные результаты можно заметить спустя три месяца регулярного использования. При достижении нормальных значений триглицеридов в крови врач отменяет лекарственную терапию. Если у пациента диагностированы такие сопутствующие заболевания, как артериальная гипертензия и ишемическая болезнь сердца, назначают соответствующее лечение этих состояний.
Понижение триглицеридов встречается значительно реже. Это может вызвать общее ослабление организма, снижение иммунитета, подавленное настроение вплоть до депрессии. Для его восстановления рекомендуется полноценное питание, богатое растительными и животными жирами, при необходимости психотерапия.
Таким образом, поддержание триглицеридов в крови в пределах нормы является профилактикой таких грозных состояний, как мозговой инсульт, инфаркт миокарда, недостаточность кровообращения в артериях нижних конечностей. Также нормальные значения липидов благоприятно влияют на организм в целом, позволяя ему работать четко и слаженно.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
Триглицериды в крови — норма у женщин
Все биохимические реакции и процессы, которые происходят в составе крови человеческого организма, направлены на сохранение баланса внутренней среды.
Человеческий организм — это отлаженный механизм, в котором все обменные процессы слаженно выполняют определённую функцию.
Триглицериды занимают важное место в липидном обменном процессе, обеспечивая необходимый энергетический баланс в каждой клетке.
Нормальный показатель триглицеридов в составе крови — это составляющая слаженности липидного обмена, что дает человеку здоровье на долгие годы. Норма триглицеридов у женщин — это способность и готовность к зачатию и вынашиванию ребёнка.
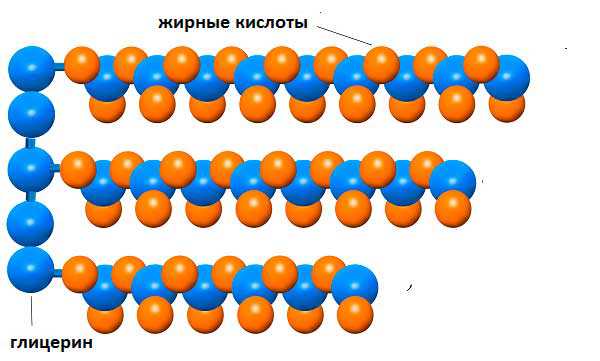
Молекулы триглицерида
Молекула триглицерида — это сложное липидное соединение, которое является главным поставщиком питания и энергии в каждую клетку женского организма. Триглицериды — это производные соединения глицерина, которые попадают в организм женщины с продуктами питания.
Основные поставщики данных молекул в организм, это такие продукты питания:
- Мясо жирных сортов;
- Свиное сало;
- Мясные субпродукты;
- Все сорта орехов;
- Растительные масла.
После попадания с продуктами питания в женский организм, молекулы триглицеридов вступают в липидный процесс посредством клеток печени и кишечника.
При помощи слизистой стенок тонкого кишечника, молекулы попадают в состав крови и по кровеносному руслу расходятся по клеткам организма.
Неиспользованные калории триглиценинов откладываются в жировой прослойке на животе и бёдрах.
 Триглицериды к содержанию ↑
Триглицериды к содержанию ↑Исследование уровня триглицеридов
Анализ на показатель триглицеридов сдается в утренние часы на голодный желудок и только из венозной крови.
Накануне процедуры забора крови, рекомендовано исключить из употребления такие продукты, которые могут повлиять на результат биохимического анализа:
- Жирные продукты;
- Жареную еду;
- Копчёные и солёные продукты;
- Майонез и соусы промышленного изготовления.
Поужинать необходимо лёгкой пищей с максимальным количеством овощей и не позднее 19:00. За 30 минут — 1 час до процедуры забора крови не курить, потому что индекс ТГ в крови может показать в анализе значительно выше нормы.
Обычно анализ на ТГ сдают в составе с липидным спектром, который показывает индекс всех фракций липопротеидов в липидном профиле:
- Общий индекс холестерина;
- Показатель липопротеидов низкой молекулярной плотности;
- Липопротеидов высокой молекулярной плотности.
 Накануне процедуры забора крови, рекомендовано исключить жирные продукты к содержанию ↑
Накануне процедуры забора крови, рекомендовано исключить жирные продукты к содержанию ↑Норма триглицеридов у женщин по возрасту (таблица)
Норма ТГ в биохимическом анализе состава крови подтверждает низкий риск развития системного атеросклероза, а также патологий системы кровотока и заболеваний сердечного органа.
Таблица нормы триглицеридов в составе крови у женщин по возрасту:
| От 0 до 10 лет | 0,40 - 1,240 |
| 10-ти лет - 15-летия | 0,420 - 1,480 |
| с 15-ти лет - 20-летия | 0,40 - 1,530 |
| от 20 до 25 лет | 0,410 - 1,480 |
| с 25-ти лет - 30-летия | 0,420 - 1,630 |
| от 30 до 35 лет | 0,420 - 1,630 |
| с 35 лет - 40 лет | 0,440 - 1,70 |
| от 40-летия - 45 лет | 0,450 - 1,990 |
| с 45 лет - 50-летия | 0,510 - 2,160 |
| от 50-летия - 55-ти лет | 0,520 - 2,420 |
| с 55 - 60 лет | 0,590 - 2,630 |
| от 60 лет - 65-летия | 0,630 - 2,70 |
| с 65 - 70 лет | 0,680 - 2,710 |
Каждые пять лет нормы ТГ у женщин меняются, также, как и у мужчин.
Показатели у мужчин выше, чем показатели у прекрасной половины населения, но после наступления менопаузы, норма ТГ в составе крови женского организма, такая же как у представителей мужского пола.
Женщинам необходимо стремиться к тому, чтобы расшифровка липидного профиля не показывала индекс выше, чем 2,30 ммоль/литр.
Если результаты биохимического анализа показывают индекс ТГ выше нормы — до 5,60 ммоль/литр, тогда это говорит о выраженной патологии гипертриглицеридемии.
Это может быть временный показатель, но даже временное повышение триглицеридов провоцирует развитие сердечных заболеваний и патологий системы сосудов.
Если концентрация триглицеридов превышает норму в несколько раз, тогда это свидетельствует о генетической наследственной патологии нарушения в липидном обмене — первичная гипертриглицеридемия.
 Биохимический анализ крови к содержанию ↑
Биохимический анализ крови к содержанию ↑Уровень триглицеридов в крови у женщин ниже нормы
Низкий индекс триглицеридов у женщин, может говорить о наличии таких заболеваний:
- Болезни системы дыхания и главного органа системы — лёгких в хронической форме развития. Главные симптомы данной патологии — сильная одышка, постоянное ощущение дефицита воздуха в лёгких, кашель с выделением мокроты. Данная патология неизлечима и медикаментозные методики, только останавливают ее прогрессирование. Необходимо сразу бросить курить;
- Патологии пищеварительного тракта;
- Заболевания эндокринного органа щитовидной железы — патология гипертиреоз. При данной патологии у женщин, в состав крови происходит выброс гормонов в кровь выше нормы;
- Заболевания почек. Если не лечить патологии почечного органа, они стремительно прогрессируют и заканчиваются преждевременной смертью;
- Инфаркт мозга, или инсульт ишемического типа;
- Патология у женщин, которая снижает индекс ТГ ниже нормы — это миастения. Это аутоиммунная патология, которая проявляется постоянной слабостью и усталостью;
- Патологии в кишечнике, тормозящие всасываемость молекул триглицеридов, от этого их концентрация в крови ниже нормы;
- У женщин при беременности, если ТГ ниже нормы, и это показатель отклонения, что довольно опасно для будущего ребёнка. Довольно часто при нормальном протекании беременности ТГ немного выше нормы и это обусловлено физиологическими процессами, происходящими у женщины в данный период.
 У женщин при беременности, если ТГ ниже нормы, и это показатель отклонения к содержанию ↑
У женщин при беременности, если ТГ ниже нормы, и это показатель отклонения к содержанию ↑Уровень ТГ в организме женщины выше нормы
Причиной выше нормы ТГ в крови у женщин, являются такие патологии:
- Сосудистые и сердечные патологии — системный атеросклероз, гипертоническая болезнь, ишемия сердца;
- Заболевания клеток печени, а также желчевыводящих протоков, что приводит к застою жёлчной кислоты в печёночном органе и развитию — гепатитов, камней в жёлчи и закупоривания протоков;
- Патологии эндокринной системы — сахарном диабете;
- Почечные болезни — нефротический синдром, недостаточность почечного органа;
- Патология панкреатит;
- Микседема щитовидной железы;
- Ожирение;
- Прием медикаментозных препаратов — диуретических средств, медикаментов группы кортикостероидов, применение бета-блокаторов.
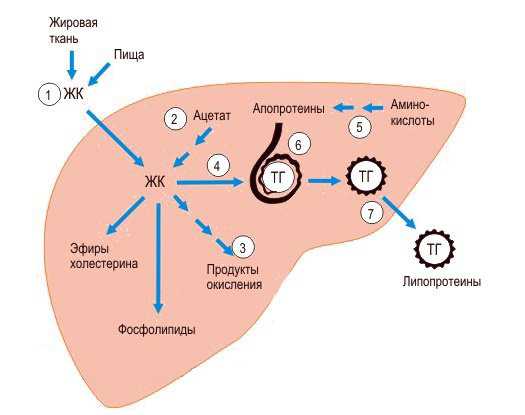 Жировой обмен в печени и формирование триглицеридов к содержанию ↑
Жировой обмен в печени и формирование триглицеридов к содержанию ↑Лечение триглицеридов выше нормы
Существуют 2 метода снижения молекул ТГ:
- Немедикаментозная терапия — корректировка образа жизни и питания;
- Медикаментозная терапия.
Основу немедикаментозной терапии уровня ТГ выше нормы составляет диета. При помощи сбалансированного питания при диете, можно снизить триглицериды до 25,0%.
Необходимо включить в рацион питания женщин, такие продукты:
- Морскую рыбу, а также морепродукты;
- Чеснок и свежие овощи;
- Нежирные сорта мяса;
- Свежие фрукты и зелень;
- Исключить из меню газированные напитки;
- Не есть белый хлеб и выпечку;
- Колбасу варенную и копчёную;
- Соленья и маринады;
- Алкоголь;
- Сало и жирное мясо.
Жиров должно быть в диете не больше 30,0% и основную долю должны составлять растительные масла.
 Нежирные сорта мяса к содержанию ↑
Нежирные сорта мяса к содержанию ↑Медикаментозная терапия
Для понижения до нормы триглицериды в составе крови у женщин применяются такие группы препаратов:
- Группа фибратов — снижение происходит по причине понижения синтеза липопротеидов, которые транспортируют молекулы триглицеридов по кровеносному руслу;
- Препараты с никотиновой кислотой — свойства кислоты, как у медикаментов фибратов, но только они повышают также молекулы ЛПВП в крови у женщин;
- Группа препаратов статинов — снижают триглицериды с молекулами липопротеидов низкой плотности;
- Препараты Омега-3 — снижает ТГ.
Видео: Что такое триглицериды? Для чего их определяют?
к содержанию ↑Профилактика
Профилактика при отклонении у женщин индекса ТГ от нормы, как в сторону повышения, так и в сторону снижения, одинакова:
- Правильное питание в зависимости от отклонения от нормы концентрации в крови ТГ;
- Отказ от пагубных привычек — хронической алкогольной и никотиновой зависимости;
- Вести активный образ жизни и адекватно нагружать организм ежедневно;
- Женщинам каждые 6 месяцев после наступления климактерического периода делать биохимию липидного спектра.
Прогноз на жизнь
При правильном питании и лечении патологий, которые вызывают отклонения от нормы триглицеридов в составе крови у женщин — прогноз благоприятный.
(Пока оценок нет) Загрузка...Норма триглицеридов в крови у женщин после 60 лет - Про холестерин
Что значит «норма холестерина»? Количество жировых бляшек, вырабатываемых печенью, не угрожающее здоровью человека. Уровень холестерина любого типа зависит от возраста мужчины, перенесенных заболеваний, времени года и многого другого. Нельзя увлекаться самолечением, не выяснив точно, что есть угрожающее превышение холестерола.
У мужчин холестерин может подняться значительно выше нормы уже после 35-40 лет. Способствуют излишнему производству печенью холестерола, что ведет к появлению холестериновых бляшек и к закупориванию сосудов жиром, несколько факторов:
Холестериновые клетки вырабатываются в печени, и только часть его поступает с едой. Современные исследователи отмечают, что существует группа людей, у которых жирный спирт поступает избыточно из клеток печени. Показатель холестерина у них может значительно расти, если не ограничить потребление жирной пищи.
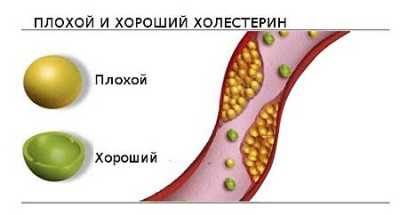 Условно холестерин разделяют на «плохой» — липопротеины низкой плотности, и «хороший» — липопротеины высокой плотности.
Условно холестерин разделяют на «плохой» — липопротеины низкой плотности, и «хороший» — липопротеины высокой плотности.
На самом деле, организм мужчины нуждается в обоих видах холестерина, а липопротеины работают как транспортные клетки, перенося холестериновые жиры в крови к определенным органам. В зависимости от плотности липопротеинов определяется, какого вида холестерол отправлен к клеткам.
Чтобы узнать, какой уровень холестерола в крови, — повышенный, пониженный или нормальный, нужно сделать специальный анализ – биохимию. Исследования проводятся рано утром, обязательно перед едой. Нежелательно есть за 12 часов до сдачи крови на анализ.
Врач может рекомендовать мужчине сдать кровь в том случае, если у него обнаружены заболевания:
Показатель холестерина у мужчин специалистами обычно рассчитывается в соответствии с возрастом. Данные усредненные, хотя исследования и проводились с участием большого количества людей, всегда нужно учитывать индивидуальные особенности пациента. Отдельно определяются нормальные показатели липопротеинов низкой плотности и липопротеинов высокой плотности.
Основная единица измерения холестерола – плотность, ммоль на литр крови. Цифра общего холестерина состоит из суммы показателей ЛПНП и ЛПВП.
Также выделяется еще один тип жиров, которые циркулируют в крови человека, триглицеридов. Их не должно быть больше, чем 2,0 ммоль на литр у взрослого мужчины, возраст – 30-40 лет. Чем старше пациент, тем выше норма триглицеридов. После 50 уровень жиров в организме мужчины выравнивается.
Согласно данным CNN, выделены общие нормы холестерина в крови у мужчин.
При помощи специального биохимического анализа – липидограммы – специалист определяет, есть ли превышение холестерина у пациента. При этом если у 20-тилетнего парня общий холестерин может составлять 3.16-5 ммоль на литр, то ближе к 50 годам норма увеличивается примерно на 30%.
Уровень холестерина лучше поддерживать в оптимальном балансе, соответствующем возрасту. При излишнем превышении ЛПНП в крови начинают оседать холестериновые бляшки, плотным слоем закупоривая кровяные артерии, капилляры, сосуды. Это приводит к развитию сердечных заболеваний, нарушению работы сосудистой системы.
 Превышение нормы приводит к развитию атеросклероза, вызывающего серьезные заболевания сердца:
Превышение нормы приводит к развитию атеросклероза, вызывающего серьезные заболевания сердца:
Если в организме мужчины вырабатывается слишком много триглицеридов, развивается ожирение.
Возможно снижение холестерина, не зависящее от приема медикаментозных препаратов. Возникает очень редко:
Ни в коем случае нельзя начинать понижать уровень холестерина самостоятельно, без консультации врача. Специалист при подборе медикаментов учитывает не только данные анализов, но и общее состояние пациента, наличие хронических заболеваний.
Поддерживать нужный уровень холестерина можно, ведя здоровый образ жизни, что включает отказ от алкоголя, курения. Количество жировых отложений в кровяном потоке зависит от питания. Специалисты рекомендуют низкоуглеводную диету:
При необходимости, снижение холестерина нужно производить при помощи медикаментов. Назначить их может только врач. Мужчинам нужно учитывать, что уровень холестерола значительно влияет на общее здоровье и после 50 сдавать анализ на содержание жиров не реже раза в год.
Вы уже давно мучаетесь от постоянных головных болей, мигреней, сильной отдышки при малейшей нагрузке и плюс ко всему этому ярко выраженная ГИПЕРТОНИЯ? Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕННОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо это привести холестерин в норму.
Судя по тому, что Вы сейчас читаете эти строки — борьба с патологией не на вашей стороне. А теперь ответьте на вопрос: вас это устраивает? Разве все эти симптомы можно терпеть? А сколько денег и времени вы уже «слили» на неэффективное лечение СИМПТОМОВ, а не самого заболевания? Ведь правильней лечить не симптомы заболевания, а само заболевания! Согласны?
Именно поэтому мы рекомендуем ознакомиться с новой методикой Е. Малышевой, которая нашла эффективное средство в ЛЕЧЕНИИ повышенного холестерина. Читать интервью…
Пациентов интересуют вопросы, как делают анализ на холестерин, расшифровка результатов обследования. Если вовремя обратиться к врачу, то можно избежать множества неприятных заболеваний, среди которых ишемическая болезнь сердца или атеросклероз.
Как определяют содержание холестерина в анализе крови у взрослых? Это вещество представляет собой химические жирорастворимые соединения. Их вырабатывают печень, почки и надпочечники. Главная цель — утолщение и защита мембран клеток. Они выполняют следующие функции:
Стоит помнить, что холестерин не так уж бесполезен для человека и участвует во многих жизненно важных процессах.
 Для перемещения и вывода из организма для холестерина недостаточно воды. Необходимы молекулы белка апопротеина. Его клетки соединяются с холестериновыми, образуя молекулу липопротеина, который далее передвигается по кровеносным сосудам. Белковые молекулы делятся на 3 типа:
Для перемещения и вывода из организма для холестерина недостаточно воды. Необходимы молекулы белка апопротеина. Его клетки соединяются с холестериновыми, образуя молекулу липопротеина, который далее передвигается по кровеносным сосудам. Белковые молекулы делятся на 3 типа:
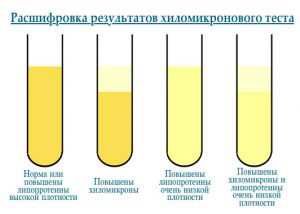 Хиломикрон, самая крупная частица холестерина, не очень быстро передвигается и практически не растворяется в воде.
Хиломикрон, самая крупная частица холестерина, не очень быстро передвигается и практически не растворяется в воде.
Холестерин нужен организму человека, но не все его разновидности полезны. Современные лаборатории способны выявить, к какому типу относится фермент и начать своевременное лечение.
Во врачебной практике ЛПНП принято называть плохими (патогенными) липопротеинами.
Как делают анализ крови на холестерин? Расшифровка любых результатов должна осуществляться только специалистом. Для начала берут анализ крови. Он похож на общий анализ, но цель исследования другая. Материал для обследования помещают в пробирки, а показания записывают в специальную таблицу — липидограмму.
Общий холестерин выражается в ммоль/л крови, раскрывает целостное состояние сосудов и, соответственно, здоровья. Исходя из данного анализа крови специалист может направить пациента на более глубокое обследование.
Нормы показателей у детей и взрослых отличаются, также они отличаются у мужчин и женщин. Показатель холестерина в организме человека (норма):
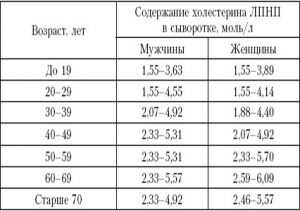 Количество липопротеинов в крови и процессы обмена тесно связаны между собой. Например, в подростковом возрасте, когда идет перестроение гормонального фона, значения показывают нижний порог. В пожилом возрасте наоборот.
Количество липопротеинов в крови и процессы обмена тесно связаны между собой. Например, в подростковом возрасте, когда идет перестроение гормонального фона, значения показывают нижний порог. В пожилом возрасте наоборот.
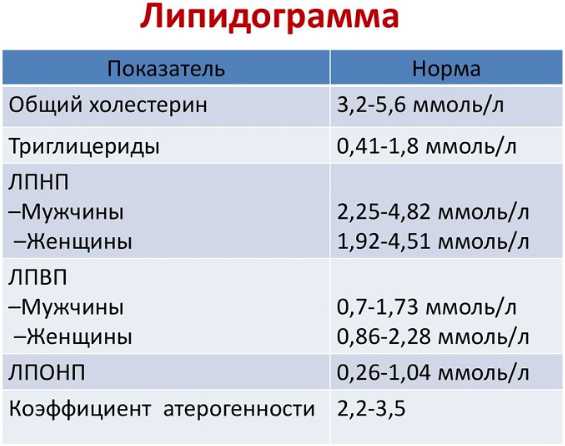
Что такое ЛПНП? В связи с тем, что этот тип липопротеинов самый вредный для здоровья, допустимы следующие их значения: 2,3–4,7 для мужчин и 1,9–4,2 для женщин. Завышенные показатели говорят о том, что у человека сильно страдают сосуды и сердце.
Что такое ЛПВП? Показатели хорошего типа липопротеинов составляют 0,7–1,8 у мужского пола и 0,8–2,1 у женского.
Какую норму в крови составляют триглицериды? Мужская верхняя граница показаний составляет 3,6 ммоль/л, а женская — 2,5 ммоль/л.
Каким должен быть индекс атерогенности? Этот показатель выявляет заболевания, протекающие латентно, т. е. скрытно, поэтому является основным в таблице липидограммы. Рассчитывается с помощью математической формулы: Общий холестерин = ЛПВП/ЛПНП.
 Кровь забирают из вены натощак (желательно через 4 часа и более после последнего приема пищи).
Кровь забирают из вены натощак (желательно через 4 часа и более после последнего приема пищи).
Если назначен анализ крови на холестерин, расшифровка представляет собой таблицу, в которой отмечены все значения, структурированные в колонки:
Единица измерений выражается в ммоль/л.
В современных лабораториях расшифровка анализа крови на холестерин допускает латинские буквы в названии компонентов:
В одной строке с латинскими буквами часто пишут расшифровку на русском языке для всеобщей доступности.
Следует помнить, что результаты зависят от подготовки к сдаче анализа: какую пищу человек употреблял накануне, что пил, употреблял ли спиртное и т. д. Перед обследованием лучше всего воздержаться от приема алкоголя и съесть легкий ужин.
Сдавать анализы на определение количества холестерина в крови ежегодно рекомендуют людям с ожирением разной степени и с проблемами сердца и сосудов. Каждое из значений помогает определить, как протекает болезнь и помогает ли назначенное врачом лечение.
Расшифровка анализа крови на холестерин достаточно проста и позволяет пациенту самостоятельно оценить сложившуюся клиническую картину, но лечение назначается врачом.
Пациентов интересуют вопросы, как делают анализ на холестерин, расшифровка результатов обследования. Если вовремя обратиться к врачу, то можно избежать множества неприятных заболеваний, среди которых ишемическая болезнь сердца или атеросклероз.
Холестерин в анализе крови человека
Как определяют содержание холестерина в анализе крови у взрослых? Это вещество представляет собой химические жирорастворимые соединения. Их вырабатывают печень, почки и надпочечники. Главная цель — утолщение и защита мембран клеток. Они выполняют следующие функции:
- являются участниками процесса синтеза и усвоения витамина D;
- способствуют синтезу желчи;
- предотвращают распад эритроцитов;
- вырабатывают стероидные гормоны.
Стоит помнить, что холестерин не так уж бесполезен для человека и участвует во многих жизненно важных процессах.
 Для перемещения и вывода из организма для холестерина недостаточно воды. Необходимы молекулы белка апопротеина. Его клетки соединяются с холестериновыми, образуя молекулу липопротеина, который далее передвигается по кровеносным сосудам. Белковые молекулы делятся на 3 типа:
Для перемещения и вывода из организма для холестерина недостаточно воды. Необходимы молекулы белка апопротеина. Его клетки соединяются с холестериновыми, образуя молекулу липопротеина, который далее передвигается по кровеносным сосудам. Белковые молекулы делятся на 3 типа:
- ЛПОНП — очень низкая плотность липопротеинов. В этом случае на 1 молекулу холестерина приходится 1/3 белка, что недостаточно для полноценного передвижения фермента по крови. Этот вид молекул в случае накопления приводит к различным болезням.
- ЛПНП — низкая плотность липопротинов. На единицу фермента приходится меньше 1 молекулы белка. Именно этот вид холестерина врачи стараются ликвидировать, т. к. молекулы практически не передвигаются и оседают на стенках кровеносных сосудов. Данный тип способствует развитию онкологии.
- ЛПВП — липопротеины с повышенной плотностью. Это прочные связи атомов и молекул, способные быстро транспортироваться по крови, хорошо растворяются в воде.
 Хиломикрон, самая крупная частица холестерина, не очень быстро передвигается и практически не растворяется в воде.
Хиломикрон, самая крупная частица холестерина, не очень быстро передвигается и практически не растворяется в воде.
Холестерин нужен организму человека, но не все его разновидности полезны. Современные лаборатории способны выявить, к какому типу относится фермент и начать своевременное лечение.
Во врачебной практике ЛПНП принято называть плохими (патогенными) липопротеинами.
Как делают анализ крови на холестерин? Расшифровка любых результатов должна осуществляться только специалистом. Для начала берут анализ крови. Он похож на общий анализ, но цель исследования другая. Материал для обследования помещают в пробирки, а показания записывают в специальную таблицу — липидограмму.
Таблица включает в себя следующие параметры:
- общий холестерин;
- количество триглицеридов;
- ЛПВП;
- ЛПНП;
- индекс атерогенности.

Если результаты анализа указывают на наличие проблемы, то назначаются лекарственные препараты из семейства статиновых.
Общий холестерин выражается в ммоль/л крови, раскрывает целостное состояние сосудов и, соответственно, здоровья. Исходя из данного анализа крови специалист может направить пациента на более глубокое обследование.
Нормы показателей у мужчин и женщин
Нормы показателей у детей и взрослых отличаются, также они отличаются у мужчин и женщин. Показатель холестерина в организме человека (норма):
- для подростка (16–20 лет) составляет 2,9–4,9;
- для юношей и для девушек — 3,5–5,2;
- в зрелом возрасте (31–50 лет) — 4–7,5 для мужчин и 3,9–6,9 для женщин.
 Количество липопротеинов в крови и процессы обмена тесно связаны между собой. Например, в подростковом возрасте, когда идет перестроение гормонального фона, значения показывают нижний порог. В пожилом возрасте наоборот.
Количество липопротеинов в крови и процессы обмена тесно связаны между собой. Например, в подростковом возрасте, когда идет перестроение гормонального фона, значения показывают нижний порог. В пожилом возрасте наоборот.
Что такое ЛПНП? В связи с тем, что этот тип липопротеинов самый вредный для здоровья, допустимы следующие их значения: 2,3–4,7 для мужчин и 1,9–4,2 для женщин. Завышенные показатели говорят о том, что у человека сильно страдают сосуды и сердце.
Что такое ЛПВП? Показатели хорошего типа липопротеинов составляют 0,7–1,8 у мужского пола и 0,8–2,1 у женского.
Какую норму в крови составляют триглицериды? Мужская верхняя граница показаний составляет 3,6 ммоль/л, а женская — 2,5 ммоль/л.
Каким должен быть индекс атерогенности? Этот показатель выявляет заболевания, протекающие латентно, т. е. скрытно, поэтому является основным в таблице липидограммы. Рассчитывается с помощью математической формулы: Общий холестерин = ЛПВП/ЛПНП.
Расшифровка анализа крови
 Кровь забирают из вены натощак (желательно через 4 часа и более после последнего приема пищи).
Кровь забирают из вены натощак (желательно через 4 часа и более после последнего приема пищи).
Если назначен анализ крови на холестерин, расшифровка представляет собой таблицу, в которой отмечены все значения, структурированные в колонки:
- Название исследуемого компонента.
- Значение показателей и их норма.
- Вердикт. В этой колонке сказано, насколько уровень холестерина в организме повышен, опасно это или нет.
Единица измерений выражается в ммоль/л.
В современных лабораториях расшифровка анализа крови на холестерин допускает латинские буквы в названии компонентов:
- TC — общее количество холестерина в крови.
- LDL — низкая плотность липопротеинов.
- HDL — высокая плотность липопротеинов.
- TG — количественное значение триглицеридов.
- IA — индекс атерогенности.
В одной строке с латинскими буквами часто пишут расшифровку на русском языке для всеобщей доступности.
Следует помнить, что результаты зависят от подготовки к сдаче анализа: какую пищу человек употреблял накануне, что пил, употреблял ли спиртное и т. д. Перед обследованием лучше всего воздержаться от приема алкоголя и съесть легкий ужин.
Сдавать анализы на определение количества холестерина в крови ежегодно рекомендуют людям с ожирением разной степени и с проблемами сердца и сосудов. Каждое из значений помогает определить, как протекает болезнь и помогает ли назначенное врачом лечение.
Расшифровка анализа крови на холестерин достаточно проста и позволяет пациенту самостоятельно оценить сложившуюся клиническую картину, но лечение назначается врачом.
Какая норма холестерина у женщин после 50 лет
В клетках человека содержится множество различных элементов и молекулярных соединений. Однако чаще всего нам приходится слышать о холестерине. Считается, что это вещество вызывает различные болезни и контролировать его содержание нужно чуть ли не с детского возраста.
В организме женщин холестерин долгое время находится в нормальной концентрации благодаря половому гормону – эстрогену. Но с наступлением менопаузы обмен веществ резко нарушается. Нормальный холестерин у женщин после 50 лет меняет свои показатели, и это не считается отклонением. Превышение же нормы грозит развитием атеросклероза и осложнений, которые он вызывает.
Роль холестерина
Клетками печени вырабатывается почти 80% холестерола. Остальная часть восполняется из пищи. Концентрация этого вещества у здоровых людей не превышает 5ммоль/л. Норма холестерина у женщины в 50 лет увеличивается на 2 деления выше. Причинами такого роста в первую очередь считаются гормональные изменения.
Холестерин выполняет в организме важные функции:
- участвует в выработке некоторых видом гормонов: тестостерон, эстроген, прогестерон. Если холестерина в организме слишком мало, возникают сложности в период планирования беременности
- из него образуются желчные кислоты
- участвует в регенерации клеток, укрепляет их оболочки. Недостаток вещества сказывается на внешнем виде женщины: кожа увядает, появляются морщины
- помогает в образовании витамина Д из ультрафиолета
- вырабатывает кортизол
Чтобы передвигаться по крови и клеткам, холестериновые молекулы соединяются с липопротеидами:
- ЛПНП – липиды с низкоплотной структурой, называемые «плохим» холестерином. Они являются виновниками развития атеросклероза, так как оседают на стенках артерий и образуют бляшки
- ЛПВП – соединения с высокой плотностью, помогающие бороться с ЛПНП путем транспортировки их в печень для утилизации
- Триглицериды – содержатся в плазме. Их излишки откладываются под кожей и являются причиной ожирения.
Доказано, что «хороший» холестерин синтезируется в печени, а «плохой» и триглицериды поступают с продуктами питания.
Нормальные показатели холестерина
При составлении липидограммы важное значение имеет совокупность всех холестериновых фракций. В молодом и среднем возрасте у обоих полов они составляют:
| Общий холестерин (ммоль/л) | LPNP (ммоль/л) | LPVP (ммоль/л) | |
| Нижняя норма | 2,85 | 1,2 | Не ниже 0,79 |
| Верхняя норма | 6,8 | Выше 4,0 | 1,89 |
Если повышены высокоплотные липопротеиды, то риск развития атеросклероза отсутствует. Лечение необходимо начинать когда фракции ЛПВП понижены, а ЛПНП имеют высокие показатели. Холестерин норма у женщин после 50 лет нарушается в 62% случаев. До этого возраста, даже при незначительном повышении общего холестерина, беспокоиться не стоит. До наступления менопаузы женский организм надежно защищают эстрогены.
Холестерин норма для женщин 50 — 60 лет
В этом возрасте вещество находится в пределах следующих показателей:
| Возраст | Общий | Хороший | Плохой |
| 50 лет | 4,2—7,35ммоль⁄л | 0,95—2,38ммоль⁄л | 2,25—5,52ммоль⁄л |
| 60 лет | 4,45—7,75ммоль⁄л | 0,95—2,35ммоль⁄л | 2,3—5,45ммоль⁄л |
Перейти к оглавлению
Холестерин норма у женщин после 50 постоянно меняется в сторону роста. Каждые 10 лет верхние показатели повышаются на несколько единиц. Причинами такой динамики являются:
- Гиподинамия. Женщины, работающие в офисе или пенсионеры, ведут сидящий образ жизни. Недостаток движений провоцирует застой крови и рост в крови низкоплотных липопротеидов
- Ожирение. Чаще всего спровоцировано сахарным диабетом
- Злоупотребление жирной пищей и фастфудами, напичканными транс-жирами и животными маслами
После наступления менопаузы, уровень эстрогенов падает, а холестерин повышается. Кроме того, наблюдается тенденция к повышению в крови сахара. В результате усиленной работы миокарда, большинство пациенток этого возраста страдают артериальной гипертензией.
Норма холестерина у женщин после 60 лет продолжает меняться. Небольшое повышение способствует развитию атеросклероза, в результате которого возникают инфаркты, инсульты, ишемии органов и другие сосудистые заболевания.
Холестерин норма у женщин после 60
С возрастными изменениями организм начинает активно стареть. Кроме внешнего увядания, о себе дают знать хронические заболевания, особенно те, которые были перенесены в каждом периоде жизни. Даже при полном излечении, клеточная структура внутренних органов и систем нарушается, что ведет в изменениям в жировом обмене.
Норма холестерина для женщины 60 лет должна составлять не больше 7,7 ммоль⁄л, плохой -2,50—5,8 ммоль⁄л, хороший 0,97—2,37 ммоль⁄л.
В этом возрасте женщины редко ведут подвижный образ жизни и страдают лишним весом. Гиподинамия – еще одна причина повышения низкомолекулярных липопротеидов в крови.
Холестерин норма у женщин по возрасту в 65 лет должна колебаться между 4,20ммоль⁄л и 7,38ммоль⁄л. Если верхняя норма превышена, у пациентки присутствуют серьезные заболевания сосудистой системы, проявляющиеся болезнями сердца и внутренних органов.
Норма холестерина в 68 лет у женщины – минимум 2,38ммоль⁄л, максимум 5,72ммоль⁄л. ЛПНП -2,28—5,74ммоль⁄л, ЛПВП 0,92—2,46ммоль⁄л.
Лучшим способом профилактики атеросклероза является анализ крови. Женщинам после 60 лет делать это рекомендуется не реже одного раза в год. Особых требований к процедуре нет. Необходимо натощак, утром прийти в лабораторию и сдать кровь из вены. Результаты обычно готовы через несколько часов или на другой день.
Расшифровка анализа
При получения анализа, необходимо помнить, что показатели липидограммы в разных лабораториях могут различаться. Кроме того, чтобы выяснить, существует ли риск развития опасных осложнений, необходимо пройти ряд дополнительных исследований.
Кроме того, при трактовке анализов врач учитывает не только половую принадлежность и возрастную категорию, но и другие факторы:
- Менструальный цикл. В 10% случаев в первой половине цикла наблюдаются отклонения, которые считаются физиологической нормой. В последние дни цикла также возникает повышение холестерина на 5-7%.
- Сезон. Исследователи заметили, что в холодный период концентрация липопротеидов возрастает на 3-5%. Такое отклонение не является патологией.
- Заболевания. При гипертонии и стенокардии в острой фазе холестерин в крови может понижаться до 15%. При отсутствии лечения эффект может сохраняться до нескольких месяцев.
- Онкология. Злокачественные опухоли способствуют повышению липопротеидов. Это объясняется потребностью жиров для разрастания патологической ткани.
В любом случае, определить причину повышения или понижения любых компонентов крови может только врач.
Причины повышения
Высокий холестерин у женщин после 50 лет может вызван не только возрастом. Важное значение имеют привычки и образ жизни:
- Алкогольные напитки – небольшая доза качественного вина может повысить показатели «хорошего» холестерина. Однако злоупотребление спиртосодержащими напитками не в силах поддерживать баланс между жирами
- Курение – никотин и табачные смолы разрушают печень, что ведет в пониженной выработке ЛПВП
- Стрессы – психологическая нестабильность оказывает негативное воздействие на работу всех органов. В том числе и печень.
Иногда холестерин повышается даже у здоровых женщин без вредных привычек. В таких случаях речь идет о наследственной гиперхолестеринемии.
Каждая представительница прекрасного пола должна знать, какая норма холестерина у женщин после 50 лет. Постоянный контроль за составом крови и его корректировка при помощи диет, лекарственных препаратов и активного образа жизни поможет сохранить здоровье.
Норма холестерина у женщин после 40 может изменяться из-за снижения половых гормонов.
Холестерин: норма у женщин по возрасту и причины его колебаний
- «Плохой» и «хороший» холестерин
- Холестерин: норма у женщин по возрасту
- Норма холестерина для беременных
- Симптомы отклонений от нормы
- Как скорректировать повышенный холестерин
Наше здоровье во многом зависит от химического состава крови. Его изменение провоцирует разные рецидивы, требующие госпитализации. С каждым прожитым годом все капризнее ведет себя холестерин – природный жирный спирт.
Уровень липидов меняется по многим причинам. Для женщин, к примеру, норма будет зависеть от возраста, женских и эндокринных болезней, беременности, наследственности, иммунитета.
«Плохой» и «хороший» холестерин
Органическое жироподобное соединение играет в теле жизненно обеспечивающую функцию, способствующую обновлению эпителия кожи и органов.
- Оно, как цемент, поддерживает клеточный каркас;
- Встраиваясь в мембрану, увеличивает плотность и делает ее жесткой;
- На холестериновой основе синтезируются прогестерон, андрогены, эстроген, тестостерон и другие гормоны;
- Грудничок для своего развития получает холестерин из грудного молока;
- Холестерин – важный компонент желчи, помогающей усваивать жиры, а, значит, и холестерин;
- Пищевое соединение помогает поддерживать в норме слизистую кишечника;
- Витамин Д, используемый для роста, поддержки иммунитета, синтеза инсулина, стероидных гормонов, вырабатывается из холестерина с помощью солнечного света.
В почках, печени, надпочечниках, кишечнике образуется 80% холестерина. Еще 20% организм получает с пищей. В воде вещество не растворяется, поэтому с кровью оно доставляется вместе с белками, образующими растворимую форму. Такая субстанция получила название липопротеидов.
Различают несколько классов липопротеидов: с низкой плотностью, очень низкой, высокой, триглицериды, хиломикроны.
Каждая разновидность выполняет свою функцию. ЛПНП нерастворимы, поэтому часто выпадают в осадок и образуют в сосудах уплотнения, повышающие риск появления атеросклероза. В обиходе они получили название «плохого» холестерина. ЛПВП транспортируют холестерин в печень, откуда излишки и выводятся из организма.
Этот класс липопротеидов не обладает атерогенным эффектом, поэтому их называют «хорошим» холестерином. Навешивание ярлыков не значит, что первый тип приносит телу только вред, а другой работает с пользой.
Низкая плотность липопротеидов опасна тем, что они не всегда достигают цели (транспортировка холестерина в клетку) и оседают в сосудистом русле в виде плотных бляшек. Высокая плотность – гарантия не только правильной транспортировки, но и возможности удаления части накопившихся холестериновых бляшек.
Если ЛПНП можно рассматривать как снабженцев, то ЛПВП играют роль регулировщиков, контролирующих избыток холестерина. Если наступает разлад, и первый тип липопротеидов доминирует, подавляя активность второго, биохимический анализ показывает повышенный холестерин.
Эти особенности должен знать не только доктор – экстренные меры приходится принимать именно пациенткам.
Холестерин: норма у женщин по возрасту
Ученые Бостонского Университета изучали, как холестерин воздействует на умственную деятельность. Из 1894 добровольцев, принимавших участие в эксперименте, большинство были женщины.
Результаты испытаний показали, что участники, у которых был относительно высокий холестерин, преодолевали интеллектуальные нагрузки эффективнее на 49% по сравнению с теми, у кого были отмечены низкие показатели.
В итоге у многих сложилось впечатление о том, что повышенное содержание холестерина – это хорошо. А как обстоят дела в действительности?

Жизни без холестерина нет, но когда его концентрация переходит определенный барьер, он расслаивает стенки и забивает сосуды. Когда там возникает тромб, это грозит инсультом, инфарктом миокарда или гангреной конечности.
Будет холестерин переносить жир в сосуд или из сосуда, зависит от показателей, которые доктор изучает в общей холестериновой формуле. Норма общего холестерина – 5,5 ммоль/л. Для триглицеридов (ТГ) у женщин ориентиром случит показатель 1,5 ммоль/л, у мужчин – до 2-х ммоль/л. Жиры, накапливаемые организмом, (чаще всего – на талии) служат источником энергии для мышечных клеток.
Если они не сжигаются, развивается ожирение. Куда тащит жир эта транспортная молекула, именуемая холестерином? Это зависит от двух параметров: «плохой» холестерин – ЛПНП и «хороший» – ЛПВП. Соотношение всех этих компонентов подсчитывается при выявлении вероятности развития атеросклероза.
Понимание этих процессов поможет предотвратить тяжелые болезни.
Если проанализировать данные, демонстрирующие холестерин в норме у женщин по возрасту в таблице (общий показатель – это сумма значений ЛПНП и ЛПВП), можно увидеть, что диапазон холестериновой нормы изменяется с возрастом.
Для контроля химического состава надо регулярно сдавать кровь для биохимических исследований. Для женщин, старше 35 лет, контролировать показатели надо раз в 2 года.
Все, кто находится в группе риска, проходят обследование ежегодно. Обследование проводят натощак (8 часов без еды).
При наличии сопутствующих заболеваний эндокринной системы в течение 2-х дней перед забором крови из вены надо соблюдать диету, избегать стрессов. Даже при соблюдении всех условий медики иногда предлагают повторить биохимический анализ через 2 месяца.
Некоторые возрастные особенности допустимого диапазона у женщин после /40 / 50 / 60/ лет:
- До 30 лет значения ЛПВП и ЛПНП у девушек, как правило, низкие, так как ускоренный метаболизм прекрасно справляется с липидами даже при неправильном питании. Корректируют норму патологические факторы: высокий уровень глюкозы в крови, почечная недостаточность, повышенное давление. Ориентировочный критерий: общий холестерин – 5,75 ммоль/л, ЛПВП – 2,15 ммоль/л, ЛПНП – 4,26.
- После 40-ка нормальным считается общий холестерин в пределах 3,9-6,6 ммоль/л. Для липопротеидов низкой плотности – 1,9-4,5 ммоль/л, высокой – 0,89-2,29 ммоль/л. Это примерный ориентир, в реальности медики оценивают состояние здоровья и по другим результатам анализов. Курение, обезжиренные диеты могут повысить эти показатели, так как обменные процессы будут менее активными.
- После 50-ти изменение концентрации холестерина обусловлено уменьшением проницаемости и эластичности сосудов, сердечными и другими заболеваниями. В общем случае допускается 4,3-7,5 ммоль/л. после спада репродуктивной функции снижается концентрация эстрогенов, защищающих женщин от перепадов уровня липидов.
- После 60 лет учитываются не только стандартные показатели, но и наличие хронических болезней. Повышает концентрацию «вредного» холестерина и менопауза. В этом возрасте важно регулярно контролировать также уровень сахара и давления. Все, что выходит за рамки 4,45-7,7 ммоль/л, корректируется медикаментами и диетой. Для ЛВПП и ЛПНП нормы в этом возрасте – 0,98-2,38 ммоль/л и 2,6-5,8 ммоль/л соответственно.
- После 70 концентрация липидов в норме должна понижаться. Если ваши показатели не укладываются в рекомендуемый диапазон, это должно быть поводом для обследования. Возрастные параметры для женщин этой возрастной категории: до 2,38 ммоль/л «хороший», до 5,34 ммоль/л «плохой» и до 7,35 ммоль/л – общий холестерин.

Холестерин в крови, норму у женщин по возрасту, удобно сравнивать в таблице.
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| 20-25 | 3,16-5,6 | 1.48-4,12 | 0,95-2,04 |
| 30-35 | 3,37-5,96 | 1,81-4,04 | 0,93-1,99 |
| 40-45 | 3,81-6,53 | 1,92-4,51 | 0,88-2,28 |
| 50-55 | 4,2-7,4 | 2,28-5,21 | 0,96-2,35 |
| 60-65 | 4,45-7,7 | 2,6-5,8 | 0,98-2,38 |
| От 70 | 4,48-7,25 | 2,28-5,21 | 0,85-2,38 |
Склонность к повышенному холестерину у женщин может носить наследственный характер. До менопаузы инсульты и инфаркты женщинам не страшны, так как концентрация ЛПВП у них выше, чем у мужчин.
Так как границы климактерического периода индивидуальны (как и особенности его проявления), важно в этот период контролировать все жизненно важные параметры, включая жировой обмен в крови.
О чем говорят анализы на холестерин (норма у женщин), можно узнать из передачи «Жить здорово», где их комментирует профессор Е. Малышева.
Норма холестерина для беременных
Химический состав крови у будущих мам имеет свои особенности, связанные с удвоенным кровоснабжением, весовой категорией, возрастом, дополнительной нагрузкой на организм. В 25-30 лет в первом триместре беременности нормальным считается диапазон от 3,3 до 5,8 ммоль/л. В дальнейшем концентрация триглицеридов удваивается.
У беременных старше 40 лет нормальный холестерин близок к отметке 7 ммоль/л. С увеличением срока беременности анализ крови на холестерин нормы меняет, так как его показатели также будут расти.
Указанные стандарты можно воспринимать только как ориентировочные, так как концентрация липидов изменяется под влиянием провоцирующих факторов.
Симптомы отклонений от нормы
Признаки нарушений состояния сосудов проявляются тогда, когда стрессы, высокое АД, неадекватные нагрузки провоцируют появление тромбов, разрывов, сужение сосудов. Нарушение кровотока головного мозга проявляется бессонницей, головными болями, проблемами с координацией, потерей памяти. Со временем клетки отмирают, провоцируя слабоумие.
Если есть проблемы с венами ног, признаками формирования утолщений будут боли и судороги мышц (особенно при ходьбе), онемение пальцев, изменение температуры конечностей и цвета кожных покровов.
Со временем боли усиливаются даже в горизонтальном положении, на коже возникают трофические язвы. Если процесс не остановить, возможна ампутация конечности.
На лице признаки холестериновых бляшек можно увидеть на глазах в виде желтоватых пятен и уплотнений на веках. Устранение косметических дефектов хирургическими методами не гарантирует исцеления без комплексного лечения проблемы.
Как скорректировать повышенный холестерин
Как правило, обследования нарушений липидного обмена диагностируют у женщин именно повышенные показатели, так как низкая концентрация – редкое явление. Обусловлено оно несколькими причинами:
- Дисбалансом рациона при отказе от жиров в пользу углеводов;
- Проблемами щитовидной железы;
- Серьезными патологиями печени;
- Систематическим недоеданием при полном отсутствии жиров в рационе;
- Повышенным стрессовым фоном.
Повышают концентрацию холестерина многие факторы. Так как с пищей в организм поступает только 20% холестерина, решающего воздействия на его повышение рацион питания не оказывает, если, конечно, не кидаться в крайности. Прежде всего, надо уделить внимание своей физической форме, нормализовать вес, контролировать эмоции.
Если этих мер недостаточно (генетическая предрасположенность, сахарный диабет, гипертония, атеросклероз и другие заболевания, провоцирующие образование холестериновых бляшек), надо обращаться за медицинской помощью.
Выбор схемы лечения и диеты находится в компетенции специалистов, так как бесконтрольный прием таких серьезных препаратов может способствовать накоплению побочных эффектов. Чрезмерное понижение холестерина не менее опасно, чем его повышение.
Процесс восстановления длительный, часто лекарства и диету приходится соблюдать пожизненно. Разработаны разные методы нормализации ЛПВП и ЛПНП:
- Медикаментозное лечение – назначают статины, фибраты, никотиновую кислоту, пробукол;
- Изменение пищевых привычек в сторону стабилизации жиров;
- Борьба с ожирением, нормализация функций ЖКТ;
- Применение методов альтернативной медицины;
- Активный образ жизни.
Фитотерапия зарекомендовала себя как надежный способ нормализации холестерина. С этой целью используют настои цветков липы, корней одуванчика, семени льна.
Полезно употреблять фреш из яблок, моркови и огурцов, взятых в равных пропорциях. По стакану сока надо выпивать каждый день в течение недели.
Аналогичными возможностями обладают виноградные, грушевые, ананасные соки. Полкило сырых овощей и фруктов ежедневно безопасно чистят сосуды, нормализуют обменные процессы.
Диетологи добавляют к этим рекомендациям зеленый чай, рыбный жир, чеснок, корицу, имбирь, куркуму. Ухудшает показатели уменьшение кратности приема пищи (менее 3-х раз в день). Следует следить также за своевременным освобождением кишечника.
Мнение эксперта о том, как нормализовать холестерин, смотрите на этом видео
Экспериментально установлено, что норма холестерина – критерий динамичный. Он зависит от возраста, гормонального фона, патологий эндокринной системы. Норма ЛПВП и ЛПНП для 60-летних женщин выглядит как повышенная для 30-тилетних девушек.
Существенно влияют на жировой обмен беременность и климакс. Чем дольше активны половые гормоны, тем лучше показатели проблемного соединения.
Качественный состав крови зависит как от общего холестерина, так и от пропорций «плохого» и «хорошего». Внимания заслуживает постоянство содержания ЛПВП. Его значение в норме не меняется с течением лет. Контроль своих показателей (липидограмма) поможет предупредить сосудистые патологии с тяжелыми осложнениями.
Узнаем нормы триглицеридов
В обменных процессах нашего организма непосредственное участие принимают жиры. Организм получает их с пищей, часть синтезируется в кишечнике, печени и жировой ткани. Мы всячески стараемся их избегать, есть обезжиренные продукты, отказываем себе в масляной заправке для салата или взбитых сливках на торте. На сколько оправданы эти меры? До каких пределов мы можем убрать жиры из рациона и помогут ли нам в этой борьбе спорт и диета?
Уровень триглицеридов в крови можно определить при помощи биохимических исследований крови. Для этого анализа необходимо обратиться сначала к специалисту. Врач должен учесть особенности пациента: вредные привычки, принимаемые в этот период лекарственные средства, переутомления, стрессы, травмы, беременность у женщин, хронические болезни и наследственные предрасположенности. Все эти пункты могут повлиять на результат анализа. Соблюдая рекомендации доктора, идем сдавать пробу крови из вены на голодный желудок (есть прекращаем за 12 часов до взятия, можно только пить чистую воду без газа). Отказываемся заблаговременно от курения и спиртного, убираем физические и умственные нагрузки, ограничиваем себя в жирной, острой и солёной пище. В индивидуальном порядке решается вопрос о приёме привычных медикаментов или временной их отмене.

Посмотрите видео про этот анализ
Значения нормы
Норма триглицеридов имеет прямую зависимость от возраста, пола, репродуктивных задач организма. Природа устроила так, что женщинам, в силу детородных функций, легче накапливать нейтральные жиры и труднее их сжигать. Причиной этому служит строительная деятельность липидов, которые поддерживают быстрое деление клеток плода, укрепляют плаценту. У младенцев содержание триглицеридов в подкожном слое велико из-за неспособности новорождённого к полноценной терморегуляции.
Жиры выступают в этом случае «одеждой» для малыша, защищая ребёнка от переохлаждения.
Какие значения подходят под определение «норма триглицеридов в крови», учитывая разные категории пациентов, можно узнать из Таблицы 1.
Таблица 1. Норма триглицеридов.
| Возраст, лет | Уровень триглицеридов, ммоль/л | |
| Мужчины | Женщины | |
| До 10 | 0,34 — 1,13 | 0,40 — 1,24 |
| 10 — 15 | 0,36 — 1,41 | 0,42 — 1,48 |
| 15 — 20 | 0,45 — 1,81 | 0,40 — 1,53 |
| 20 — 25 | 0,50 — 2,27 | 0,41 — 1,48 |
| 25 — 30 | 0,52 — 2,81 | 0,42 — 1,63 |
| 30 — 35 | 0,56 — 3,01 | 0,44 — 1,70 |
| 35 — 40 | 0,61 — 3,62 | 0,45 — 1,99 |
| 40 — 45 | 0,62 — 3,61 | 0,51 — 2,16 |
| 45 — 50 | 0,65 — 3,70 | 0,52 — 2,42 |
| 50 — 55 | 0,65 — 3,61 | 0,59 — 2,63 |
| 55 — 60 | 0,65 — 3,23 | 0,62 — 2,96 |
| 60 — 65 | 0,65 — 3,29 | 0,63 — 2,70 |
| 65 — 70 | 0,62 — 2,94 | 0,68 — 2,71 |
Сам по себе анализ на триглицериды не дает полной картины состояния обмена жиров в организме пациента.
Будет правильно исследовать липидограмму, которая покажет соотношение липопротеидов высокой, низкой и очень низкой плотности.
Какой же уровень нейтральных жиров считать допустимым? В анализе крови в норме уровень триглицеридов не должен превышать 3,2 ммоль/л у мужчин после 50 лет. Для женщин этой возрастной категории норма увеличивается до 2,96 ммоль/л.
Беременным женщинам приходиться нести в момент формирования и роста плода повышенные обменные нагрузки. Гормональная перестройка организма влечет за собой повышенный уровень триглицеридов, он может превышать отметку в 2,0 ммоль/л даже у молодых девушек. Тут врач обращает внимание на колебания показателей в анализах крови пациентки, сравнивает их с результатами до беременности, во время смены триместров и делает выводы, чтобы исключить патологию в организме молодой мамы.
После 60 лет норма триглицеридов для мужчин и женщин должна быть в пределах от 0,63 до 2,8 ммоль/л.
 В этом возрасте стоит уделить особое внимание процентному соотношению холестерина и триглицеридов в крови, чтобы не допустить развитие сердечных нарушений, повысить качество жизни.
В этом возрасте стоит уделить особое внимание процентному соотношению холестерина и триглицеридов в крови, чтобы не допустить развитие сердечных нарушений, повысить качество жизни.
Норма триглицеридов в крови у девушек в 1,5 раза меньше чем верхний предел у мужчин. После 50 лет норма для женщин повышается и к 70 годам разрыв между полами по этому показателю сужается.
Пониженное количество липопротеидов может вызывать гиполипопротеинемию – результат недостаточного употребления жиров. Его часто фиксируют у любителей диет и голодовок. Особенно рискованно это состояние для женщин. Ему сопутствует комплекс опасных для здоровья недугов: от анорексии до аменореи.
Если, при голодном заборе крови, уровень триглицеридов в плазме крови критически высок (более 10 ммоль/л), говорят о гипертриглицеридемие. Тут главную роль играют наследственные изменения, мутации генов. Алкоголизм также влечёт за собой необратимые обменные нарушения.
Развивается острый панкреатит, дополняемый сахарным диабетом и ожирением.
Профилактика нормальных значений
У здорового человека не трудно поддерживать уровень жиров в пределах нормы. Необходимо сбалансированное питание, комплекс упражнений для поддержания тонуса мышц, отказ от вредных привычек.
Что же делать пациентам с превышением триглицеридов в организме? Обычной щадящей диеты тут недостаточно, опасно также думать, что резкий абсолютный отказ от жирной пищи даст быстрый положительный эффект. Всяческие белковые рационы и модные голодания тем более не должны иметь место.
Убираем алкоголь, заменяем жирные виды мяса куриной грудкой и рыбой.
Овощи становятся основой питания в сыром, тушеном виде, можно гриль.
Ограничиваем себя в хлебе из белой муки первого сорта, заменяем его отрубными продуктами и цельнозерновыми кашами.
Фрукты, содержащие большое количество сахаров: бананы, инжир, ананасы, виноград и остальные десерты и сладости сводим к минимуму.
Вот несколько примеров простых и полезных блюд для поддержания липидного баланса в организме: рыба и рыбные котлеты на пару или в духовке, овощи гриль в малом количестве оливкового масла, овощное рагу из картофеля и тыквы, котлеты гречневые, вегетарианские голубцы.
В Таблице 2 представлено примерное меню правильного питания для снижения уровня липидов в крови.
Таблица 2. Диета с пониженным содержанием жиров.
| Приемы пищи | 1 день | 2 день | 3 день |
| Завтрак | Грейпфрут, яйца в смятку 1-2 шт, компот из сухофруктов | Груша, овсянка без сливочного масла, сок морковный | Апельсин, бутерброд на цельнозерновом хлебе с маложирным сыром, компот без сахара |
| Второй завтрак | Йогурт нежирный | Салат из фруктов | Орехи |
| Обед | Суп на овощном отваре, рыба на пару и рис, сок апельсиновый | Суп на курином бульоне, салат из свежих овощей, постное мясо, компот | Овощное рагу, кусочек куриного филе, овощи гриль, сок |
| Полдник | Овощной салат | фрукты | Йогурт |
| Ужин | Омлет с картофелем и листья салата, компот без сахара, творожное суфле. | Макароны твердых сортов с салатом из тертой моркови и зелени, фруктовый сок. | Морепродукты и манник на десерт или суфле куриное, компот из сухофруктов. |
Анализ крови на биохимию – это эффективный, быстрый, простой и сравнительно недорогой метод определения нарушений в работе организма человека.
Своевременное получение липидограммы дает возможность диагностировать заболевания сердечно-сосудистой системы, диабет, панкреатит, гепатиты и цирроз, болезни почек, анорексию, ожирение; позволяет предотвратить развитие атеросклероза и инфаркта, артериальной гипертензии, гормональные всплески, болезни щитовидной железы.
Норма холестерина у женщин после 50 и профилактика его отклонений
Уровень холестерина у женщин на протяжении жизни отличается от показателей его у мужчин. В женском организме после 20-летнего возраста массовая доля этого вещества снижается благодаря наличию эстрогена. В мужском же теле соотношение увеличивается постоянно. Ознакомительная информация о том, какая концентрация этого вещества в женском организме является нормой в 50 лет и далее, причины отклонений, профилактика изменений, принципы коррекции (лечения), изложена в статье.
Норма холестерина у женщин
Организм вырабатывает холестерин (другое название холестерол) в количестве 75-80% от его общего объёма, остальная часть его поступает с пищей. Для людей старшего поколения концентрация этого вещества в крови увеличивается на 2 пункта выше 5-ти ммоль/л. Первоочерёдные причины такого роста: нездоровый образ жизни и возрастные гормональные изменения. Другие неблагоприятные факторы способствуют ещё большему повышению, что негативно сказывается на здоровье человека. 
Холестерол необходим для правильного функционирования многих систем. Без него невозможны такие процессы:
- выработка витаминов (D), гормонов (стероидные, половые);
- образование жёлчных кислот;
- работа иммунной, нервной систем;
- регуляция внутриклеточного обмена;
- прочее.
В крови холестерин содержится в виде соединений, называемых липопротеинами (ЛП). Измеряется его концентрация в ммоль/л, мг/дл [100 мл]. Чтобы перевести уровень вещества из одной единицы измерения в другую, пользуются коэффициентом 0.0113 (мг/дл*коэф. моль/л).
Липопротеины крови классифицируют по принципу плотности. Выделяют 3 группы этих соединений:
- липопротеины высокой плотности ЛПВП;
- липопротеины низкой плотности ЛПНП;
- липопротеины очень низкой плотности ЛПОНП.
Нормальный общий уровень холестерола для здоровой пятидесятилетней (и старше 60-ти лет) женщины 4.45-7.2 (7.7) ммоль/л или 280 (295) мг [холестерина]100 мл [крови].
Желаемый показатель ЛПНП (плохого холестерола) в анализе крови ниже 3.5 ммоль/л, а ЛПВП (хороший) – наоборот: чем выше, тем лучше, но не должен опускаться ниже 1.44-1.54 ммоль/л (1/5 часть общего коэффициента: 7.2-7.7). К слову, у мужчин аналогичного возраста нормой считается 6.7 ммоль/л (260 мг/100 мл).
Различие между фракциями холестерина простое: плохая налипает на стенках сосудов особенно в месте повреждения (микротрещинки), сужает или совсем забивает их просветы, а хорошая во время циркуляции крови по кровеносной системе счищает лишние бляшки (наросты), доносит до печени (там происходит распад) и выводится из человеческого организма. «Лишними» бляшками считаются те, которые мешают кровотоку, снижают эластичность стенок артерий.
Нормальный показатель плохого холестерола по возрасту (женский пол/ в ммоль/л): 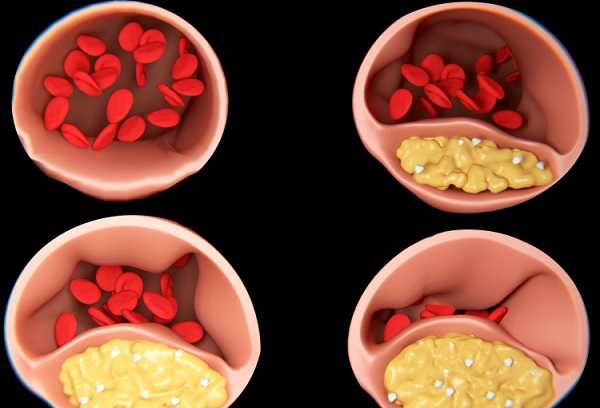
- до 55 2,3-5,2;
- до 60 2,3-5,4;
- до 65 2,6-5,8;
- до 70 2,9-5,7;
- после 70 2,5-5,3.
Желаемый (не ниже) уровень хорошего холестерола по возрасту (женский пол/ в ммоль/л):
- старше 51 года 0,96-2,9;
- старше 55 0,96-2,4;
- старше 60 0,98-2,3;
- старше 65 0,91-2,5;
- после 70 0,85-2,4.
Триглицериды в крови у людей старше 50 лет:
- норма у женщин 0.6-3,0 ммоль/л;
- для мужчин 0.65-3.23 ммоль/л.
У мужчин после пятидесятилетнего возраста постоянный рост холестерола снижается, приравниваясь к нижним границам женских норм.
Сниженный уровень липопротеинов высокой плотности автоматически создаёт повышенный фон триглицеридов. Этот тип жира, восполняющего энергию, связан с холестеролом, и высокая его концентрация грозит развитием метаболического синдрома. Триглицериды имеют свойство, как и холестерол, до 70-летнего возраста повышаться, затем начинается их снижение.
Чем грозит отклонение от норм
Постоянно сниженная концентрация холестерина может наблюдаться при развитии злокачественных образований, стенокардии, ОРВИ. В таких случаях держится низкий показатель 1-31 день. Повышение концентрации в крови или скачки диагностируются при ожирении, сбое в работе щитовидной железы, почек, печени, приёме некоторых медпрепаратов.
Постоянное или длительное превышение ЛПНП чревато развитием атеросклероза, ишемии, инфаркта, быстрым образованием тромбов и плотных атеросклеротических бляшек внутри сосудистых русел. Происходит закупорка мелких капилляров, сужение их просветов во всей кровеносной системе. Как следствие, нарушается кровообращение во всех тканях, включая органы, мозг, ухудшается работа сердца, кровь становится густой.
Также прекращает нормально функционировать пищеварительная система, искажается гормональный фон, ухудшается сопротивление организма вирусам и инфекциям (ослабляется иммунитет). Однако любое отклонение поддаётся коррекции, и к медикаментозному лечению прибегают лишь в крайнем случае.
Причины и признаки отклонений холестерола в крови
Понижение показателей общего холестерина и ЛП высокой плотности встречается реже, чем их повышение. Ярко выраженных симптомов изменений концентрации нет. Если человек систематически не проходит медицинское обследование, то о наличии отклонений от нормальных показателей он может узнать при появлении сердечно-сосудистой или другой болезни.
Единственный видимый признак повышенного холестерола – кожа на ладонях, лбу и веках может покрыться жёлтыми пятнами.
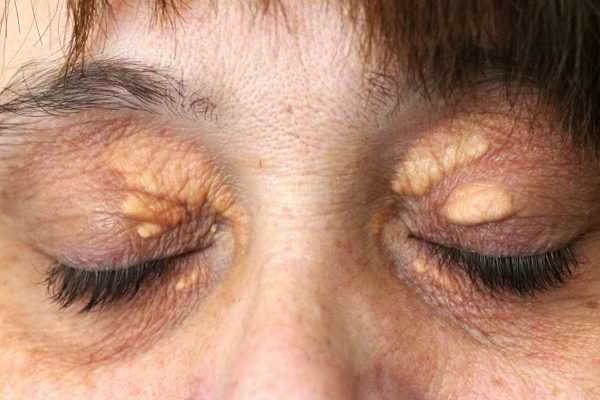 Основными причинами отклонения концентрации холестерина от того уровня, который обозначен как норма, у женщин и мужчин считаются такие состояния:
Основными причинами отклонения концентрации холестерина от того уровня, который обозначен как норма, у женщин и мужчин считаются такие состояния:
- возраст после 20 лет (меняется образ жизни, половая зрелость);
- наследственность;
- неправильное либо неполноценное питание;
- плохо отрегулированный режим дня (труд-отдых);
- малоподвижный образ жизни;
- возрастная категория после 50 лет (понижен гормональный фон);
- сезонность (норма: осенью и зимой увеличивается до 4 %);
- заболевания.
Падение холестерина ниже норм бывает в связи с голоданием. Повыситься же он может не только от плохих факторов (патологии, стрессы, наличие вредных привычек, чрезмерное употребление жирной пищи), но и вследствие беременности. Изменение уровня холестерина у женщины любого возраста при ожидании ребёнка считается нормальным, но требует врачебного контроля.
Коррекция холестерина при отклонении от нормы
Для женщин и мужчин важно следить за своим графиком жизни, питанием особенно после 50 лет. Курение, злоупотребление алкоголем, наркотическая зависимость — уже большой шаг в сторону нехороших изменений концентрации холестерола в анализах. Избавившись от них, человек автоматически начинает профилактику ненужных отклонений.
Большую пользу приносят активные занятия (физкультура, танцы, подобное): чем быстрее движется кровь по жилам, тем активнее происходит очищение их стенок, выработка ЛПВП. Упражнения помогают нормализовать течение обменных процессов.
Коррекция питанием во время лечения
 Отдельную роль отводят режиму питания и рациону, с помощью которых регулируют нормальный уровень холестерина. Людям после 50 лет рекомендуется исключить жареные, сладкие блюда, уменьшить потребление жирной пищи и животных жиров, которые неумолимо прибавляют лишние пункты к норме 4.45-7.7 ммоль/л. Из рациона требуется напрочь исключить колбасные изделия, богатые транс-жирами продукты (пальмовое масло в основе и прочее).
Отдельную роль отводят режиму питания и рациону, с помощью которых регулируют нормальный уровень холестерина. Людям после 50 лет рекомендуется исключить жареные, сладкие блюда, уменьшить потребление жирной пищи и животных жиров, которые неумолимо прибавляют лишние пункты к норме 4.45-7.7 ммоль/л. Из рациона требуется напрочь исключить колбасные изделия, богатые транс-жирами продукты (пальмовое масло в основе и прочее).
Приветствуется потребление такой пищи:
- морепродукты (кроме креветок);
- орехи (грецкие и миндаль);
- злаковые;
- бобовые;
- фрукты (не консервированные);
- овощи (кроме картофеля);
- растительные жиры (масло оливковое, кукурузное и так далее).
Чтобы у женщин и мужчин в возрасте 50+ повышенный холестерин превратился в нормальный врачи комплексно назначают лечебную противохолестериновую диету. Суть стола № 10 по Певзнеру: полноценное питание, уменьшение употребления соли и исключение (полное, неполное) продуктов, содержащих холестерол. Режим питания пятиразовый, ужинают за 3 часа до сна.
Если в крови диагностирована норма холестерина, рекомендовано старшему поколению придерживаться обычного диетического стола. Если общий показатель сильно превышает концентрацию липопротеинов низкой плотности, прибегают к бесхолестериновой диете. При несильном отклонении в большую сторону переходят на низкохолестериновое питание. Если есть сопутствующие болезни (диабет, гипертония и другие), холестериновые диеты подбираются с учётом питания, соответствующего заболеванию.
Заключение
Важно контролировать своё состояние здоровья, особенно если есть сердечно-сосудистые патологии. Рекомендовано проходить профилактические осмотры, сдавать кровь на биохимический анализ минимум раз в 6-12 месяцев, следить за своим питанием. Отклонение холестерина на ранних стадиях легче откорректировать диетой, чем потом лечить запущенную форму болезни и ее осложнения особенно у мужчин и женщин в возрасте старше 50 лет.
Норма триглицеридов в крови
Все биохимические процессы, протекающие в крови человека, направлены на поддержание постоянства внутренней среды. Организм – своеобразная машина, все части которой работают слаженно и сообща. Так, например, триглицериды являются важными участниками жирового обмена и обеспечивают клетки и ткани достаточным запасом энергии. Поэтому нормальный уровень триглицеридов в крови – важная составляющая здоровья и долголетия.
Для чего нужны триглицериды
Триглицериды — органические соединения липидной (жировой) природы. По своему химическому составу они являются сложными эфирами жирного спирта глицерина. Часть этих веществ поступает в организм с пищей. Основные источники:
- жирное мясо;
- сало;
- субпродукты (печень, почки);
- орехи;
- растительные масла (подсолнечное, оливковое и др.).

Другая часть способна синтезироваться в клетках печени, тонкого кишечника, жировой ткани.
Функции
Триглицериды выполняют множество функций в организме человека. К основным из них относится:
- создание жирового депо – молекулы триглицеридов очень калорийны и при расщеплении высвобождаются много энергии и АТФ для полноценной работы всех клеток организма;
- структурная функция – липиды являются основным «строительным» компонентом для всех клеточных мембран.
К сожалению, повышение триглицеридов негативно влияет на состояние организма. Повышение уровня липопротеинов в крови, как и холестерина, может вызвать их отложение на стенках сосудов, что приводит к недостаточному кровоснабжению органа – кровь в буквальном смысле не может «пробиться» через артерии, покрытые жировым налетом изнутри. Поэтому измерять триглицериды в крови рекомендуется всем людям старше 40-45 лет для контроля и, при необходимости, коррекции их уровня.
Анализ на триглицириды
Анализ на триглицериды сдается утром натощак (разрешается пить не газированную столовую воду). Более того, накануне вечером не рекомендуется есть жирную жареную пищу; поужинать желательно до 19.00. Избыточное поступление жира с пищей может повлиять на биохимический анализ, и он окажется значительно выше нормы. Чтобы исключить недостоверный результат, не рекомендуется курить за 30 минут до анализа.
Кровь на триглицериды берется из вены. Расшифровка анализа проводится обычно в этот же день, чтобы его результаты были максимально достоверными. Уровень триглицеридов должен отвечать на вопрос, насколько велик риск развития атеросклероза у конкретного пациента.
Анализ на триглицериды и липидный профиль (холестерин, липопротеины низкой и высокой плотности) входит в объем скринингового обследования: это значит, что пациентам определенного возраста рекомендовано проходить эту процедуру каждые 2 года. Норма в биохимическом анализе крови свидетельствует о низком риске развития атеросклероза и его осложнений. Превышение пороговых значений может означать либо предрасположенность к атеросклерозу и сердечно-сосудистой патологии, либо о наличии заболевания. В случае необходимости врач назначит дополнительные методы обследования и комплексное лечение.
У женщин
Природа наделила женщин способностью к вынашиванию ребенка. Для этого серьезного и ответственного процесса требуется много энергии, поэтому жировая прослойка на животе и бёдрах – явление физиологическое. Это абсолютная норма и своеобразный резервуар энергии на случай беременности и родов.
Поэтому норма триглицеридов в крови у женщин – важный показатель здорового липидного обмена. Также важно следить за анализом на ТГ и холестерин после менопаузы, когда защищающее действие половых гормонов на сосуды заканчивается, и у женщин увеличивается риск развития атеросклероза, ишемической болезни сердца и инсульта.
Норма у женщин в зависимости от возраста представлена в таблице ниже.
| 15-20 | 0.4 – 1.24 |
| 21-25 | 0.41 – 1.48 |
| 26-30 | 0.42 – 1.63 |
| 31-35 | 0.44 – 1.7 |
| 36-40 | 0.45 – 1.99 |
| 41-45 | 0.51 – 2.16 |
| 46-50 | 0.52 – 2.42 |
| 51-55 | 0.59-2.63 |
| 56-60 | 0.62 – 2.96 |
| 61-65 | 0.63 – 2.7 |
| 66-70 | 0.68 – 2.71 |
| старше 70 | 0.69 –2.76 |
Из таблицы видно, что с возрастом нома увеличивается. Это связано не только с гормональными изменениями в организме женщины, но и с замедлением обмена веществ: избыток триглицеридов, поступающих с пищей, перерабатывается уже не так интенсивно, и уровень ТГ постепенно увеличивается. Эти факторы влияют и на увеличение веса женщины после наступления менопаузы.
Еще одна физиологическая причина увеличения уровня триглицеридов в крови – беременность и кормление грудью. В этот период энергопотребление заметно увеличивается для того чтобы обеспечить нормальный рост и развитие ребенка, поэтому жировая ткань активно расщепляется, и уровень ТГ растет. Норма у беременной женщины может превышать возрастные концентрации в 1,5-2 раза и возвращается на исходный уровень только спустя 5-6 недель после родов.
Увеличение уровня выше нормы неблагоприятно сказывается на состоянии сердечно-сосудистой и нервной систем. Именно они, в первую очередь, страдают из-за недостаточного кровоснабжения по забитым атеросклеротическими бляшками артериям. Другая сторона вопроса – снижение показателя ТГ ниже порогового уровня. Такое состояние часто возникает у женщин, сидящих на жестких, изнуряющих диетах и живущих в стрессовой обстановке. Низкий уровень триглицеридов может вызвать проблемы с репродуктивной функцией вплоть до прекращения менструаций и бесплодия, а также серьезный энергетический дефицит всего организма. Такое состояние проявляется утомляемостью, сонливостью, появлением множества морщинок, тусклостью кожи, ломкостью ногтей и волос.
У мужчин
В организме мужчины также происходит активный жировой обмен, ведь интенсивно развивающаяся мышечная ткань требует большого количества энергии. При расшифровке биохимического анализа триглицеридов прослеживается такая же тенденция, как и у женщин: с возрастом обмен веществ замедляется, и нормы липидов растут, достигая максимума в 45-50 лет. Позднее нормы триглицеридов у мужчин снижаются.
| 15-20 | 0.45 – 1.81 |
| 21-25 | 0.5 – 2.27 |
| 26-30 | 0.52 – 2.81 |
| 31-35 | 0.56 – 3.01 |
| 36-40 | 0.61 – 3.62 |
| 41-45 | 0.62 – 3.61 |
| 46-50 | 0.65 – 3.7 |
| 51-55 | 0.65 — 3.61 |
| 56-60 | 0.65 – 3.23 |
| 61-65 | 0.65 – 3,29 |
| 66-70 | 0.62 – 2.94 |
| старше 70 | 0.60 – 2.90 |
Превышение норм жирового обмена у мужчин – неблагоприятный признак. Чаще всего он связан с метаболическим синдромом. Согласно статистике, этой патологии подвержено до 25% населения развитых стран старше 45 лет. Большая часть из них – мужчины.
Метаболический синдром – симптомокомплекс, включающий:
- стойкое повышение артериального давления крови;
- гипергликемия – увеличение концентрации глюкозы;
- устойчивость к инсулину;
- повышение концентраций «вредного» холестерина и триглицеридов;
- снижение концентрации «полезных» липопротеинов высокой плотности.

Этот синдром – один из предрасполагающих факторов развития инфаркта, инсульта, дисциркуляторной энцефалопатии и сахарного диабета, которые, без должного внимания, приводят к снижению качества жизни и смерти. Поэтому в комплекс обследования мужчин старше 40, страдающих нарушением жирового обмена, рекомендовано также включить биохимию на сахар, регулярное изменение артериального давления, общий липидный профиль.
При значительных отклонениях от нормы показан интенсивный курс лечения метаболического синдрома с назначением диеты, здорового образа жизни и коррекцией состояния медикаментозным средствами. Контроль уровня должен проводиться один раз в три месяца до достижения им нормы.
Уменьшение триглицеридов ниже нормальных значений у мужчин встречается реже, чем у женщин, и обычно связано с фактором питания. Привести липидный профиль в норму можно употреблением большого количества мяса, печени, орехов и растительных масел.
У детей
Измерение холестерина и триглицеридов в крови у детей проводится редко. Детские возрастные нормы значительно ниже, чем у взрослых и составляют:
| 0 – 10 лет | 0.34 – 1.13 | 0.4 – 1,24 |
| 10 – 14 лет | 0.36 – 1.41 | 0.42 – 1.48 |
Увеличение показателя триглицеридов в крови в детском возрасте обычно связано с:
- регулярным избыточным поступлением его в организм (как правило, это значит переедание и отсутствие культуры питания в семье);
- обменными нарушениями при сахарном диабете I типа, патологии щитовидной железы и др.
Считается, что каждый десятый ребенок из развитой страны к 15 годам рискует иметь уровень холестерина и триглицеридов, значительно превышающий норму, а в возрасте 12-13 лет могут образовываться первые атеросклеротические бляшки.
С чем связано отклонение уровня от нормы
Если анализ на биохимию показал отклонение триглицеридов от нормы, отвечать за полное и всестороннее обследование пациента может только лечащий врач. Повышение или понижение липидов в крови может свидетельствовать о серьезной патологии, требующей длительного лечения.
Увеличение уровня триглицеридов происходит при:
- наследственной генетической предрасположенности;
- избыточном потреблении жиров в составе пищи;
- злоупотреблении алкоголем;
- метаболическом синдроме;
- хроническом пиелонефрите – воспалении почек, приводящем к почечной недостаточности;
- гипотиреозе, хронических патологиях щитовидной железы;
- сахарном диабете в стадии декомпенсации;
- панкреатите – хроническом воспалении поджелудочной железы;
- ишемической болезни сердца и инфаркте миокарда;
- подагре.

Основная причина снижения триглицеридов в крови – недостаточное их поступление с пищей при жесткой диете, голодании, заболеваниях, мешающих всасыванию и усвоению пищи. Также факторами их понижения являются:
- наследственная недостаточность липидов в крови;
- жизнь в стрессовой обстановке;
- гипертиреоз – гиперфункция щитовидной железы;
- хроническая обструктивная болезнь легких (ХОБЛ);
- нарушение мозгового кровообращения и отмирание нервной ткани.
После оценки всех факторов риска врач может назначить комплексное лечение. Снижают высокий уровень триглицеридов соблюдение диеты с низким содержанием жиров, отказ от курения и алкоголя, прогулки и ведение здорового образа жизни. Кроме того, может быть назначена специфическая лекарственная терапия (препараты из группы статинов – Розувостатин, Аторвостатин, фибратов – Фенофибрат, Клофибрат, секвестрантов желчных кислот). Лечение этими лекарственными средствами, как правило, длительное, первые положительные результаты можно заметить спустя три месяца регулярного использования. При достижении нормальных значений триглицеридов в крови врач отменяет лекарственную терапию. Если у пациента диагностированы такие сопутствующие заболевания, как артериальная гипертензия и ишемическая болезнь сердца, назначают соответствующее лечение этих состояний.
Понижение триглицеридов встречается значительно реже. Это может вызвать общее ослабление организма, снижение иммунитета, подавленное настроение вплоть до депрессии. Для его восстановления рекомендуется полноценное питание, богатое растительными и животными жирами, при необходимости психотерапия.
Таким образом, поддержание триглицеридов в крови в пределах нормы является профилактикой таких грозных состояний, как мозговой инсульт, инфаркт миокарда, недостаточность кровообращения в артериях нижних конечностей. Также нормальные значения липидов благоприятно влияют на организм в целом, позволяя ему работать четко и слаженно.
Норма холестерина в крови у женщин по таблице и лечение отклонений
Коварным считается бессимптомное состояние, когда повышен холестерин: норма у женщин по возрасту в 55-60 лет и необходимый объем липидов в крови у совсем юной девушки различны.
Не секрет, что у многих дам возникают проблемы со здоровьем, если повышен холестерин. Норма у женщин по возрасту в течение жизни может колебаться по самым разным причинам. Беременность и менопауза, гормональные нарушения и отдельные заболевания, провоцирующие изменения липидного обмена, являются триггерами увеличения жироподобного вещества в организме.
Кроме того, уровень холестерина в крови обусловлен обилием жирной, высококалорийной пищи в рационе, гиподинамией, наличием вредных привычек, генетической предрасположенностью к его повышению и другими факторами.
Друг или враг
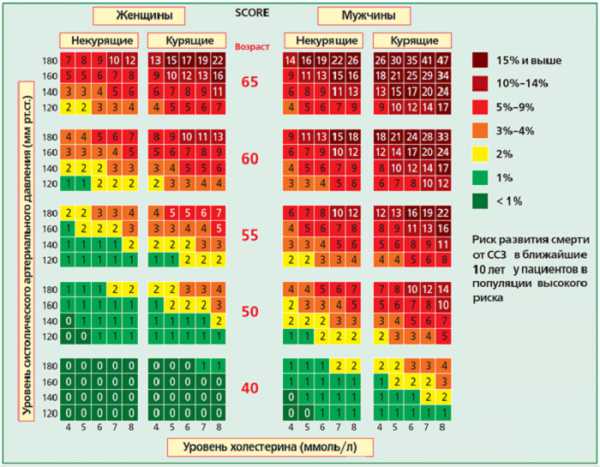
Вырабатываемый печенью липид жизненно необходим для формирования полноценных мембран всех клеток организма. Его называют холестерином. Этот знаменитый «многостаночник» участвует во многих биологических процессах: от формирования необходимых гормонов (вырабатываемых надпочечниками и половыми железами) до преобразования солнечного УФ-излучения в D-витамин. Кроме того, без липидов невозможно активировать действие A, E, D и K — жирорастворимых витаминов. То есть холестерин важен.
Норма у женщин по возрасту отличается от мужских показателей жироподобного компонента в связи с особенностями организма представительниц прекрасного пола. Холестерол, который поступает в кровь, благодаря работе печени человека, составляет 80% от общего его количества, остальные 20% организм получает за счет пищи.
Жироподобное вещество в крови растворяется плохо, поэтому транспортируется холестерин по кровотоку в виде комплексных соединений – липопротеидов – связанным с белками-транспортерами.
В зависимости от концентрации липидов эти вещества бывают:
- С очень низкой плотностью (ЛПОНП) – триглицериды. Именно они являются «энергетической батарейкой» для организма. Но их чрезмерное количество провоцирует ожирение и появление сосудистых бляшек.
- С низкой плотностью (ЛПНП) – «вредный» холестерин, норма этих липопротеидов у женщин должна соблюдаться неукоснительно, потому что они отрицательно воздействуют на организм, провоцируют патологии сердца и сосудов.
- С высокой плотностью (ЛПВП) обладают всеми положительными качествами, приписываемыми этому полезному веществу. Норма холестерина в крови у женщин поддерживается, включая работу «полезного» (ЛПВП) холестерина, транспортирующего «вредные» ЛПНП в естественную биолабораторию (печень), чтобы повторно его переработать и тем самым очистить организм.
Ошибочный миф среди худеющих дам говорит о том, что вреден любой холестерин, он может привести к расстройству гормональной сферы, нарушениям в работе женских органов, в обменных процессах, ухудшить состояние кожи, ногтей и волос.
Норма холестерина для женщин
Чтобы проследить количество липопротеидов, врач рекомендует пройти анализ крови (биохимия).
После получения результатов цифры на бланках в норме не могут быть выше (в таблице первым стоит общий холестерин, вторым – «вредный», третьим – «полезный») в миллимоль/1000мл:
| Количество лет | Холестерол общий | ЛПНП | ЛПВП |
| 20-25 | 3,2 — 5,6 | 1,5 — 4,1 | 0,95 — 2,0 |
| 30-35 | 3,4 — 5,6 | 1,8 — 4,0 | 0,93 — 2,0 |
| 40 «плюс» | 3,8 — 6,5 | 1,9 — 4,5 | 0,88 — 2,3 |
| 50-55 | 4,0 — 7,4 | 2,3 — 5,2 | 0,96 — 2,4 |
| 60-65 | 4,5 — 7,8 | 2,6 — 5,8 | 0,98 — 2,4 |
| 65-70 | 4,4 — 7,9 | 2,4 — 5,7 | 0,91 — 2,5 |
| 70 «плюс» | 4,5 — 7,3 | 2,5 — 5,3 | 0,85 — 2,4 |
Сдавая биохимический анализ крови на холестерин регулярно, каждые 4-5 лет, женщины оберегают себя от инсультов, инфарктов и других серьезных недугов. Дамам, предпочитающим пассивный образ жизни, имеющим склонность к патологии сердца и сосудов (по генетической причине или из-за гиподинамии), страдающим сопутствующими заболеваниями (гипертония, диабет), а также обладающим лишним весом или вредными привычками, сдавать кровь на холестерол нужно ежегодно.
Всем, у кого диагностировано повышение содержания холестерина в крови, в период лечения рекомендуется приобрести компактный аппарат вместе с набором тестовых полосок. Зная, сколько холестерола в крови, можно корректировать пищевое поведение и образ жизни.
Идеальное соотношение и симптомы при повышении липидов
Обращая внимание на содержание холестерина в крови, таблица не выдает нам главный параметр здоровья – коэффициент атерогенности, подсчитывающий пропорции «вредного» и «полезного» холестерина. Он учитывает нормальный уровень холестерина (какой соответствует возрасту 20-30 лет) и не превышает 2-2,8. После 30-летнего рубежа показатель оптимален только в пределах 3-3,5.
Идеальный анализ, как правило, составляет в норме до 5 единиц (миллимоль на литр), коэффициент атерогенности — меньше 3, количество «плохого» холестерина — меньше 3, триглицеридов – меньше 2, а «полезного» холестерина — больше 1 ммоль/л.
Подготавливаясь сдавать утренний анализ на холестерин в крови, необходимо отказаться от приема пищи с вечера, за 10-12 часов (минимально – 8), так как данное исследование проводится натощак. Кроме того, при наличии сопутствующих заболеваний за двое суток нужно исключить из рациона жирную пищу, отказаться от интенсивных физических нагрузок, избегать стрессовых ситуаций. Убедиться, что полученный показатель соответствует действительности можно, повторив анализы через пару месяцев.
Если норма содержания холестерола игнорируется, а сосуды головы поражены атеросклеротическими изменениями, то дамы испытывают головную боль, частую потерю равновесия, ухудшение памяти, проблемы со сном и координацией. Если и дальше игнорировать нормы холестерина в крови у женщин, не предпринимать профилактических мер, то заболевание в дальнейшем провоцирует локальную атрофию клеток головного мозга и постепенную деградацию личности, ведущую к слабоумию.
На лице формирование бляшек, которые образует в крови холестерин, происходит в области глаз (на веках). При этом хирургическая помощь малоэффективна до тех пор, пока не будет проведено комплексное лечение по очищению крови от излишков жироподобного компонента.
Рост объема холестерина по возрасту при проблемах с венами нижних конечностей служит причиной мышечной боли. Со временем болезненные симптомы заметно усиливаются, а поверхность ног покрывается трофическими язвами.
Причины, вызывающие чрезмерную концентрацию липидов
Жироподобная масса – в норме необходимый компонент крови — с годами у женщин продолжает увеличиваться благодаря целому набору триггеров: от физиологических проблем до укоренения привычек, негативно влияющих на организм:
- Менопауза. В это время женский организм снижает выработку эстрогенов, что провоцирует набор веса на фоне повышения содержания «вредного» холестерина и триглицеридов, в то время как синтез «полезного» холестерина снижается. Гормональная терапия, благодаря которой медики пытаются восстановить коэффициент атерогенности, является малоэффективной методикой. Наиболее действенный результат дают положительные изменения привычного рациона, двигательной активности, режима труда и отдыха.
- Наследственная гиперхолестеринемия. Допустимая норма холестерина у женщин в этом случае поддерживается щадящей диетой, регулярной физзарядкой и активным режимом дня.
- Излишки массы тела. Являясь дополнительной нагрузкой на сердце и сосуды, ежегодная прибавка по килограмму-полтора в преклонные годы грозит ожирением. Всего 5-6 кг, набранных сверх нормы, могут вызвать повышение содержания холестерина. Любая девушка может восстановить его до нормы только при помощи специальной диеты, оптимальных физических нагрузок и медпрепаратов.
- Гиподинамия или сидячий (предпочтительно) образ жизни. Если отсутствует двигательная активность, то вместе с лишними килограммами у женщин возрастает объем ЛПНП и снижается концентрация ЛПВП — как во время менопаузы.
- Психологические проблемы. Многие пациенты с лишним весом считают основной своей привычкой «заедание» стресса. В качестве утешения для полных леди годятся высококалорийные продукты: сладости, мучные изделия, напичканные насыщенными жирами и вредным холестерином. В итоге вес растет, а психоэмоциональный фон продолжает ухудшаться.
- Возраст. Если в молодости норма для женщин общего холестерина немного ниже, чем для мужчин, то после периода менопаузы дамы катастрофически набирают вес за счет ЛПНП.
- Алкоголь. Небольшой объем высококачественного вина действительно увеличивает содержание «полезного» холестерина, но при этом показатель ЛПНП остается прежним. Это не способствует восстановлению необходимого баланса и в виде лекарства вино считается неподходящим продуктом. Крепкие напитки и пиво ухудшают ситуацию, поэтому имеет смысл исключить их даже из праздничного меню.
Лечение
Независимо от того, какой холестерин у женщин должен быть, целесообразно уже после 30 лет контролировать его уровень и принимать профилактические меры.
Для того чтобы норма общего холестерина была соблюдена, нужно скорректировать питание, отдавая предпочтение продуктам:
- препятствующим всасыванию ЛПНП в кровь (такими свойствами обладает клетчатка). Растительными волокнами богаты цельнозерновые (крупы, хлеб), бобовые, овощи и фрукты;
- защищающим сердце и сосуды (за счет омега-3 жирных кислот). К ним относятся жирные виды морской рыбы (или рыбий жир из аптеки), льняное масло, оливковое, авокадо и любые орехи;
- натуральные кисломолочные продукты и апельсиновый фреш, богатые стеринами и станолами, блокирующими поступление ЛПНП в главную жидкую среду организма и снижающими их концентрацию до 15%;
- с казеином – белком, противодействующим «вредным» липопротеидам и уменьшающим их количество до того уровня, какая норма холестерина в крови у женщин должна быть (молочная сыворотка и другие).
Оптимальные физические нагрузки необходимы для здоровья сердца в любом возрасте. В крови норма холестерина у женщин за счет физкультуры и спорта восстанавливается гораздо быстрее, чем от продуктов питания. Необходимо использовать оба фактора, чтобы добиться лучших результатов.
Если в результатах анализов выявлено превышение уровня холестерина в крови, то в комплексную схему лечения к рациональному питанию и физнагрузкам доктор вписывает медпрепараты.
Наиболее эффективными лекарствами считаются группы статинов и фибратов последнего поколения, омега-3 ЖК. Они помогают очистить артерии, вены и капилляры вместе со сменой рациона и образа жизни.
При необходимости индивидуально выписываются антистрессовые препараты и улучшающие сон. Одновременно необходимо контролировать количество различных липопротеидов в крови с помощью липидограммы, разделяющей любой холестерин.
Норма у женщин по возрасту помогает сократить риск возникновения серьезных заболеваний сердца и сосудов.
Кроме того, поддержание оптимального количества жироподобного вещества в крови сохранит здоровье и красоту, значительно улучшит качество жизни женщины.
Какая норма холестерина у мужчин
Когда холестерин у мужчин в норме, наблюдается нормальное функционирование надпочечников, которые вырабатывают кортизол, необходимый организму сильного пола. Так же нормализована выработка мужских гормонов и нет проблем с репродуктивной функцией.
Разберем подробнее, какая норма холестерина у мужчин, что способствует превышению показателей, и какая опасность может возникать, если допустимые значения превышены.
Как диагностировать уровень холестерина в крови
Для диагностирования холестерина у мужчин проводится проверка следующих показателей:
- Анализ крови на определение общего холестерина в крови;
- Определение содержание липопротеинов низкой плотности;
- Определение содержания липопротеинов высокой плотности;
- Содержание триглицеридов;
- Соотношение количества липопротеинов высокой и низкой плотности.
Развернутый анализ дает представление о всех необходимых показателях, которые позволяют определить норму холестерина для мужчин.
Итак, у среднестатистического зрелого мужчины среднего возраста, допустимыми нормами содержания общего холестерина считаются следующие показатели:
- Нормальный холестерин у мужчин – от 3,15 до 6,6 ммл;
- Уровень «хорошего» холестерина – от 0,6 до 1,95 ммл;
- Уровень триглицеридов – от 0,6 до 3,6 ммл;
- Уровень «плохого» холестерина – от 2,3 до 5,4 ммл.
- Отдельного внимания заслуживает коэффициент атерогенности, который демонстрирует соотношение липопротеинов высокой и низкой плотности по отношению к общему холестерину. Приемлемым для мужчин возраста от 22 до 32 лет является показатель в пределах от 2,1 до 2,9; с 32 лет – от 3,1 до 3,6; если показатели от 3,9 и выше – это может свидетельствовать об ишемический болезни сердца и других патологиях со стороны сердечно-сосудистой системы.
Приведенные показатели считаются общими. Каждая лаборатория может предоставлять свои допустимые нормы, в зависимости от разработанных методик и тестов, определяющих биохимические показатели крови.
Кто попадает в группу риска
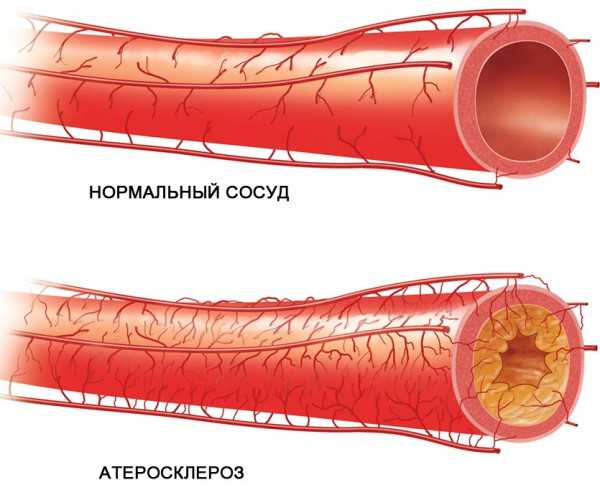
Существуют определенные группы мужчин, которым рекомендовано проверять уровень холестерина и других показателей во избежание развития гормональных нарушений и патологий со стороны сердечно-сосудистой системы:
- Мужчины, которые ведут нездоровый образ жизни: малоподвижность, неправильное питание, злоупотребление вредными привычками;
- Наличие в анамнезе предрасположенности к повышению уровня холестерина и развития атеросклероза;
- При наличии в анамнезе определенных заболеваний: нарушения нормального функционирования щитовидной железы, артериальная гипертензия, сахарный диабет.
- Пациенты, которые попадают в группу риска должны проходить обследование не реже, чем раз в полгода.
Холестерина: норма или отклонение?
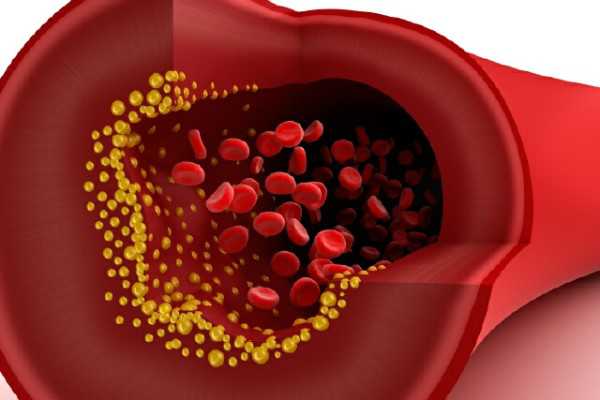
По мнению некоторых ученых, незначительные отклонения от нормы холестерина у мужчин старше 65 лет не имеет особого значения и не учитывается при постановке определенного диагноза. Рассмотрим показатели холестерина в норме у мужчин разных возрастных категорий, предоставленные современной европейской лабораторией:
| Возраст мужчины | Показатели общего холестерина | Показатели липопротеинов высокой плотности (ЛПВП) | Показатели липопротеинов низкой плотности (ЛПНП) |
| Младше 5 лет | 2,96-5,26 | 0,99-1,93 | |
| От 5 до 10 | 3,12-5,26 | 0,95-1,9 | 1,7-3,4 |
| От 10 до 15 | 3,07-5,26 | 0,79-1,64 | 1,7-3,5 |
| От 15 до 20 | 2,9-5,2 | 0,79-1,64 | 1,6-3,4 |
| От 20 до 25 | 3,15-5,6 | 0,81-1,64 | 1,7-3,9 |
| От 25 до 30 | 3,43-6,3 | 0,7-1,64 | 1,8-4,3 |
| От 30 до 35 | 3,56-6,6 | 0,74-1,6 | 2,01-4,9 |
| От 35 до 40 | 3,75-6,8 | 0,73-1,6 | 2,2-4,8 |
| От 40 до 45 | 3,9-6,9 | 0,7-1,63 | 2,52-4,81 |
| От 45 до 50 | 4,1-7,18 | 0,79-1,67 | 2,53-5,24 |
| От 50 до 55 | 4,8-7,16 | 0,71-1,62 | 2,32-5,12 |
| От 55 до 60 | 4,05-7,16 | 0,71-1,83 | 2,29-5,3 |
| Старше 70 лет | 3,7-6,9 | 0,81-1,95 | 2,5-5,4 |
Основные методы лечения
Как видно из таблицы холестерин в норме у мужчин колеблется в пределах от 3,15 до 6,6ммл. В том случае, если наблюдается превышение верхней границы, пациенту рекомендовано придерживаться определенных рекомендаций относительно питания.
По мере необходимости, могут быть назначены лекарственные препараты, способствующие нормализации уровня холестерина:
- Статины – блокируют образование холестерина в печени, что понижает уровень липопротеинов низкой плотности и предотвращает развитие атеросклероза;
- Препараты, способствующие нормализации уровня триглицеридов: фиброевая кислота и ее производные;
- Витаминно-минеральные комплексы. Особого внимания заслуживают комплексы, в состав которых входят витамины группы В;
- В том случае, если в анамнезе пациента зафиксирован сахарный диабет или систематическое повышение артериального давления, может быть назначена симптоматическая терапия, которая устраняет одну из причин повышения холестерина в крови.

Дополнительно следует уменьшить потребление жирной пищи и ввести в рацион питания рыбий жир, клетчатку и пектин. Данные продукты способствуют нормализации липидного обмена, уровня холестерина и триглицеридов в плазме крови. В том случае, если имеет место быть лишний вес, то его необходимо привести в норму. Лишняя нагрузка в виде избыточных килограммов приводит к тому, что организм начинает более интенсивно вырабатывать необходимый холестерин.
В том случае, если результаты анализов демонстрируют некоторые отклонения от нормы, не следует заниматься самолечением и пытаться самостоятельно подобрать лекарственный препарат. Назначение осуществляется специалистом после тщательного осмотра, с учетом всех индивидуальных потребностей и особенностей пациента.
Почему повышается холестерин

Повышенный холестерин у мужчин может развиваться по ряду причин:
- В рацион питания входит большое количество жиров животного происхождения, фаст фуда, трансжиров и другой вредной пищи;
- Если мужчина злоупотребляет вредными привычками: курение, чрезмерное употребление алкоголя;
- Если мужчина ведет малоподвижный образ жизни, не занимается умеренными физическими нагрузками;
- В том случае, если наблюдается лишний вес: снижается уровень «хорошего» холестерина и растет уровень «плохого» ХС;
- Если есть наследственная предрасположенность к нарушениями липидного обмена и ожирению.
Опасность пониженного холестерина
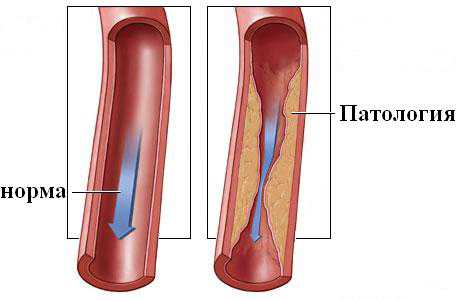
Следует так же помнить и том, что пониженный холестерин у мужчин считается отклонением и может привести к гормональным нарушениям и ряду других неприятных побочных эффектов. Если показатели систематически находятся ниже нормы, это может привести к летальному исходу.
Вопреки некоторым исследованиям, которые сообщают о том, что пониженный холестерин уменьшает вероятность развития заболеваний предстательной железы, это не так. Любое отклонение от нормы несет угрозу мужскому здоровью. Использование препаратов, способствующих нормализации уровня холестерина и триглицеридов положительно сказываются на потенции. В том случае, если пациент соблюдает диету и отказывается от привычки курить, значительно снижается риск развития инфарктов и инсультов.
Чистые сосуды и нормальный уровень холестерина – гарантия здоровья, долголетия и отличного функционирования мужского организма.
Напишите первый комментарий
Норма холестерина в 60 лет и больше
Холестерин ─ вещество, поступающее с пищей и вырабатывающееся в самом организме, является незаменимым структурным компонентом клеточных мембран, основой для синтеза многих гормонов. Но при нарушении жирового обмена, оно приводит к развитию атеросклероза.
Проблема эта, так как именно атеросклероз идет рука об руку с такими сердечно-сосудистыми патологиями, как ишемическая болезнь сердца и гипертоническая болезнь.
- Когда прогрессирует атеросклероз
- Что является нормой?
- Скрытые угрозы
- Изменение образа жизни и немедикаментозное лечение
- Медикаментозная терапия
Атеросклероз поражает артерии разного калибра и локализации. Страдают сосуды:
- Сердца.
- Головного мозга.
- Органов пищеварения.
- Конечностей.
Кроме того, следствием повышения уровня холестерина становятся такие острые ситуации, как инфаркт миокарда.
Это статья о том, каким должен быть уровень холестерина в норме у людей в 60 лет и старше, и чем эта норма определяется.
Когда прогрессирует атеросклероз
Факторы, которые оказывают влияние на развитие атеросклероза разделяются на:
- Немодифицируемые ─ те, которые не подлежат изменению (например, наследственность и возраст. Чем старше человек, тем выше у него риск).
- Модифируемые ─ повлияв на них можно значительно улучшить состояние своего здоровья. К ним относят уровень артериального давления, глюкозы в крови, отказ от злоупотребления алкоголем и курения, контроль веса, коррекцию состояния почек и отсутствие стрессовых ситуаций.
В зависимости от имеющегося уровня холестерина и факторов риска, врач может определить риск возможных осложнений. Исходя из этого, доктор дает указания по коррекции образа жизни и назначает диету и/или лекарственные средства для снижения уровня холестерина в крови.
Что является нормой?
О том, какова норма холестерина уже не ведется никаких споров. Норма холестерина в крови в пожилом возрасте, согласно самым современным клиническим рекомендациям, зависит от риска появления сердечно-сосудистых осложнений (ССО), который определяет лечащий врач по специальной таблице.
Нормальные значения общего холестерина для:
- Лиц низкого риска ССО ─ менее 5,5 ммоль/л.
- Лиц умеренного риска ССО ─ менее 5 ммоль/л.
- Лиц высокого риска ССО ─ менее 4,5 ммоль/л.
- Лиц очень высокого риска ССО ─ менее 4 ммоль/л.
Имеют также значение другие показатели липидного спектра ─ липопротеины различной плотности, особенно это касается наиболее атерогенных из них. Чем выше уровень риска ССО, тем ниже должен быть уровень этих липопротеинов.
Скрытые угрозы
Чем опасен повышенный уровень холестерина? Незаметно он приводит к таким изменениям стенок артериальных сосудов, что могут развиться следующие осложнения:
- Инфаркт миокарда.
- Инсульт.
- Острое нарушение артериального кровообращения в конечностях, например, в ногах (часто предшествует ему синдром перемежающейся хромоты).
- Хроническая ишемия органов пищеварения, которая может стать острой при полной закупорке питающего сосуда (например, при поражении атеросклерозом чревного ствола).
Изменение образа жизни и немедикаментозное лечение
Если уровень холестерина в крови человека близок к норме холестерина в крови после 60 лет, бывает достаточно соблюдать определенную диету и поменять образ жизни.
Изменения в питании будут включать:
- Содержание достаточного, но не избыточного суточного количества калорий.
- Общая доля жиров не должна занимать больше четверти суточного рациона.
- Ограничение пищевой соли (не более 5 г в сутки).
- Рацион должен больше содержать продуктов, богатых омега-3, омега-6 полиненасыщенными жирными кислотами (например, рыбы, растительных масел).
- Простые углеводы стоит заменить на сложные (например, каши). Вообще лучше отдавать предпочтение продуктам с более низким гликемическим индексом: злаковым, орехам, фруктам и т.п.
Что же касается образа жизни и общего состояния организма. Необходимы:
- Борьба с гиподинамией.
- Нормализация веса тела.
- Нормализация уровня глюкозы в крови, контроль сахарного диабета.
- Отказ от курения и алкоголя.
- Избегание эмоциональных стрессов, перегрузок.
- Коррекция гормональных нарушений, если они есть.
Медикаментозная терапия
Для того чтобы снизить уровень холестерина до нормы у людей разных возрастных групп, в том числе и после 60 лет, могут быть использованы следующие группы препаратов:
- Статины. Являются лекарствами, наиболее часто применяющимися для этой цели. Они приводят к уменьшению содержания холестерина и к ускорению метаболизма атерогенных липопротеинов. Однако с осторожностью должны назначаться лицам с заболеваниями почек.
- Препараты, снижающие всасывание холестерина в кишечнике. Механизм действия заключается в блоке переносчика холестерина, располагающегося в кишечной стенке.
- Севестранты желчных кислот. Связывают желчные кислоты в кишечнике и способствуют их выведению, чем снижают уровень холестерина. Эти лекарственные средства отличает то, что они повышают уровень триглицеридов в крови.
- Фибраты. Воздействуя на некоторые ферменты жирового обмена они снижают уровень триглицеридов в крови, повышают количество антиатерогенных липопротеинов с высокой плотностью.
- Препараты никотиновй кислоты. Приводят к выраженному снижению атерогенных липопротеинов.
Иногда доктор может комбинировать несколько групп препаратов для достижения наилучшего эффекта.
Оценка риска развития ССО и определение тактики лечения с целью предотвращения осложнений является одной из важных задач участкового терапевта, чем он занимается в ходе плановых визитов к нему и профилактических осмотров.
Триглицериды в крови: норма по возрастам, причины повышения, как понизить
Триглицериды уже по названию можно отнести к чему-то немножко жирному, которого мы очень боимся. Особенно, это касается людей, не забывающих каждое утро встать на весы. Что происходит с потребленными организмом продуктами, состоящими преимущественно из липидов? Жирненькие кусочки тортика или шашлыка (неважно), оставив приятные воспоминания на языке, уходят дальше, чтобы включиться в жировой обмен. В тонком кишечнике они попадают в продуцируемые липидами очень большие липопротеины, называемые хиломикронами, которые являются транспортным средством для компонентов жирового обмена.
Хиломикроны, увлекая за собой жир, попадают в лимфатические сосуды, затем в кровеносное русло. Однако путь их лежит в печень, куда они в конечном итоге и прибывают. Там хиломикроны расщепляются, освобождая большое количество жирных кислот (ЖК), которые, проникая в ткани — жировую и мышечную, пополняют наши не всегда желанные жировые запасы. Кроме этого, в печени из жирных кислот синтезируются липопротеины низкой плотности (ЛПНП) и триглицериды, которые в избыточном количестве мы считаем виновниками многих наших бед, а в нормальных значениях помощниками в обеспечении организма энергией и других полезных функций. Кстати, много весьма важных для организма триацилглицеринов находится в растительных маслах (ненасыщенные жирные кислоты).
Каждую пятилетку – новые значения
Нормы триглицеридов непостоянны, в смысле, зависят от возраста и пола, как и многие биохимические показатели. Если у маленьких девочек и почти девушек они чуть-чуть выше, то, начиная с 15 лет, показатели меняются в обратном направлении. Большая разница (почти в 1,5 раза) наблюдается между верхней границей нормы у мужчин и женщин в молодом и среднем возрасте, причем мужчинам позволительно иметь более высокие показатели. После 50-55 лет норма у женщин (верхняя граница) постоянно стремится догнать мужскую и к годам 70 ей это практически удается, а нижняя граница так вообще начинает превосходить норму у мужчин. Пределы допустимых значений по возрастам отражены в таблице:
| От новорожденного состояния до 10 лет | 0,34 – 1,13 | 0,40 – 1,24 |
| 10 — 15 | 0,39 – 1,41 | 0,42 – 1,48 |
| 15 — 20 | 0,45 – 1,81 | 0,40 – 1,53 |
| 20 — 25 | 0,50 – 2,27 | 0,41 – 1,48 |
| 25 — 30 | 0,52 – 2,81 | 0,42 – 1,63 |
| 30 — 35 | 0,56 — 3,01 | 0,42 – 1,63 |
| 35 — 40 | 0,61 — 3,62 | 0,44 – 1,70 |
| 40 — 45 | 0,62 — 3,61 | 0,45 – 1,99 |
| 45 — 50 | 0,65 — 3,70 | 0,51 – 2,16 |
| 50 — 55 | 0,65 — 3,61 | 0,52 – 2,42 |
| 55 — 60 | 0,65 — 3,23 | 0,59 – 2,63 |
| 60 — 65 | 0,65 — 3,29 | 0,63 – 2,70 |
| 65 — 70 | 0,62 – 2,94 | 0,68 – 2,71 |
Очевидно, что каждую пятилетку нормы у женщин и мужчин меняются, но выше они все-таки у лиц мужского пола. Между тем, нужно стремиться к тому, чтобы ТАГ не превышали порог в 2,30 ммоль/л. Если триглицериды повышены до 5,6 ммоль/л, то говорят о слабо выраженной гипертриглицеридемии. Конечно, человек мог просто отмечать длительные праздники, но, к сожалению, это ведет к развитию сердечно-сосудистой патологии, потому что триглицериды участвуют в формировании липопротеинов низкой плотности (ЛПНП). Уровень триацилглицеринов выше 5,6 ммоль/л уже считают выраженной степенью. Это значит, что в организме имеют место определенные нарушения. Высокие показатели ТГ, в десятки раз превышающие допустимые значения, могут свидетельствовать о наследственной патологии жирового обмена (первичная триглицеридемия).
Причина повышения – другая болезнь
Вторичная триглицеридемия является следствием различных нарушений в организме, то есть, причинами повышения триглицеридов в сыворотке крови считают другую патологию:
- Болезни сердечно-сосудистой системы: атеросклероз, артериальная гипертензия, ишемическая болезнь сердца.
- Болезни печени и желчевыводящих путей, приводящие к застою желчи в печени: гепатиты вирусного происхождения, закупорка желчных путей.
- Сахарный диабет.
- Острые и хронические заболевания почек (нефротический синдром, почечная недостаточность).
- Воспалительные процессы, локализованные в поджелудочной железе (панкреатит).
- Гиперурикемия (высокий уровень мочевой кислоты в крови) вообще и подагра, в частности.
- Гипофункция щитовидной железы (микседема).
- Ожирение.
- Применение кортикостероидов, диуретиков, бета-блокаторов.
- Высокие значения триглицеридов отмечаются у хронических алкоголиков и заядлых курильщиков.
Обычно анализ на триглиглицериды изолированно от других представителей липидного спектра не назначается. Вместе с ним, как правило, исследуются другие липопротеины (ЛПВП, ЛПНП и пр.)
Источник энергии и причина «жирной» крови
Уровень триалглицеринов меняется в течение дня. Их содержание в сыворотке заметно повышается после еды (через 15 – 30 минут), а вот снизить триглицериды не так просто, для этого понадобится часов 12, поэтому перед тем, как идти на анализ пациентам рекомендуют воздержаться от любой пищи в течение 16 часов.

Таким образом, главной причиной повышения триглицеридов в сыворотке крови у здоровых людей признана особенная (постоянно калорийная) диета. Если в организм поступает большое количество калорий, то триглицериды, образованные в результате биохимических превращений запасаются в жировой ткани, чтобы в случае экстремальной ситуации помочь организму, выдав ему «припасенную» энергию (триглицериды расщепляются до жирных кислот и глицерина). Но в большинстве случаев не триглицериды виноваты в наших болезнях, связанных с нарушением жирового обмена, а сам человек неразумно повышает их, а заодно холестерин и его вредные фракции (ЛПНП), развивая атеросклеротические изменения собственных сосудов и другие нарушения в работе многих систем.
Людям, регулярно посещающим пункты переливания крови, иногда приходится слышать о жирной крови (медики ее называют «хилезной»). Кадровых доноров, как правило, предупреждают, что накануне такого важного для чьей-то жизни благородного акта не следует увлекаться жирной пищей, потому что уровень триглицеридов будет высоким, а кровь «хилезной» и для переливания непригодной.
Снизить триглицериды помогают другие триглицериды
Снизить триглицериды на начальных этапах поможет диета, направленная на нормализацию массы тела и жирового обмена, конечно.

Сложного в корректирующей уровень триглецеридов диете ничего нет:
- Простые сахара заменить сложными углеводами, ведь ученые заметили, что люди употребляющие полисахариды и ограничивающие глюкозу редко имеют подобную проблему.
- Насыщенные жиры желательно вообще исключить из своего рациона, предпочтение отдавать рыбным блюдам и другим дарам моря, содержащим полиненасыщенные жирные кислоты.
- Вместо майонеза стараться заправлять салаты оливковым маслом.
- Забыть о приятном возбуждении, наступающем от алкоголя, немало бодрости могут принести физические упражнения, тут главное – начать, потом войдет в привычку, а спорт и спирт, как известно, несовместимы. Курение тоже придется прекратить.
Если дело зашло слишком далеко, диета не помогает и человек чувствует, что своих сил бороться с проблемой не хватает, следует посетить врача. Он поможет разобраться в правильном питании, оценит пищевые добавки (обычно это – Омега-3), назначит лекарственные средства и будет периодически проводить контрольные исследования триглицеридов и липидного спектра в целом.
Пищевые добавки, жиросжигатели и ускорители роста мышц
Между прочим, полезные свойства триглицеридов взяты в основу специального диетического питания для людей, не способных усваивать жиры естественным способом. Среднецепочечные ТГ, ненасыщенные жирные кислоты (Омега-3 и Омега-6), белки, углеводы, всевозможные витамины и микроэлементы входят в состав питательных смесей, предназначенных для зондового питания ослабленных больных, пациентов с онкологической патологией и психически больных людей.
Среднецепочечные триглицериды
Они больше известны как масла МСТ и постоянно создают вокруг себя много споров у пытающихся:
- Совершенствовать свою фигуру путем замены жировой массы мышечной, а попросту – быстро сжечь жир и похудеть;
- Ускорить рост мышц и получить дополнительную энергию с целью победы в олимпийских состязаниях, поэтому многие спортсмены используют их как пищевые спортивные добавки.
Однако ни первое, ни второе научно не доказано и не обосновано, поэтому мы не станем направлять читателя по ложному пути. Вопрос требует изучения, стало быть, если имеют место подобные желания, то и сомнения должны остаться – нужно советоваться не с рекламой, а со специалистом.
Омега-3
Спортсмены всегда знают больше других о питании, поэтому стараются не игнорировать добавки, содержащие ненасыщенные жирные кислоты («хорошие» жиры – Омега-3 и Омега-6). Наш организм не умеет их производить, но очень в них нуждается. Они снижают уровень «плохих» жиров, препятствуя развитию атеросклероза, артериальной гипертензии и других сердечных напастей.
Ненасыщенные жирные кислоты в больших количествах содержатся в морепродуктах, различных растительных маслах (рапсовое, кукурузное, кокосовое, соевое), поэтому они так полезны. Почти забытый поколением 50-60-х прошлого века рыбий жир – это тоже Омега-3.
***
В заключение стоит, наверное, сказать пару слов о случаях, когда триглицериды понижены, ведь читателей может волновать и такой вопрос.
Особого диагностического значения маленькие цифры ТГ не имеют, но коль речь зашла, то поведаем. Триглицериды, ровно, как и другие липиды и липопротеины снижаются при избыточном функционировании щитовидной железы, гиполипопротеинемии, синдроме мальабсорбции (в результате нарушения всасывания в пищеварительном тракте теряются питательные для организма вещества), умышленном или непреднамеренном длительном голодании. Однако следует напомнить, что врач не назначает (или делает это крайне редко) один показатель (триглицериды). Они, как правило, идут в комплексе с другими анализами, которые и определяют диагноз. Поэтому, может быть, не стоит в обход общепринятой медицинской практики снижать или повышать какой-то один отдельно взятый показатель?
Видео: врач о триглицеридах и их значении
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Инсулин: норма у мужчин в анализе крови натощак
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Инсулин – это важнейший гормон, который поддерживает нормальный метаболизм в человеческом организме. Он выполняет транспортировку глюкозы к клеткам, что приводит к своевременному снижению концентрации сахара в крови. Чтобы выявить нарушения обмена веществ, проводится анализ крови на показатели глюкозы и инсулина.
Нередко к повышению уровня инсулина приводит наличие у человека ожирения или излишней массы тела. Пониженные показатели могут сообщать о плохой усвояемости углеводов, из-за чего пациент, наоборот, теряет вес.
Многие мужчины могут интересоваться, какова у них может быть норма инсулина в крови. Как отмечают врачи, мужские и женские нормальные показатели ничем не отличаются друг от друга, иное значение они могут иметь только у детей или беременных женщин.
Показатели у здорового человека
Врачи выявляют определенную закономерность, что анализ на гормон инсулин завышен у мужчин может быть в возрасте 40 лет и более. Связано это с ведением неправильного образа жизни, из-за чего риск заболеть сахарным диабетом сильно повышается. В связи с этим мужчины должны обращать особое внимание на состояние поджелудочной железы и предпринимать все меры по нормализации состояния.
Гормон инсулина в первую очередь регулирует обмен углеводов. Действует он следующим образом – после принятия пищи показатели инсулина сильно возрастают вместе с уровнем глюкозы. То есть при повышенном количестве глюкозы увеличивается и концентрация инсулина.
Для урегулирования повышенных показателей сахара в крови увеличивается количество инсулина. Это требуется, чтобы качественнее усвоить полученные углеводы и транспортировать глюкозу к клеткам организма. За счет данного процесса человеку поступают такие полезные вещества, как глюкоза, калий, заменимые и незаменимые кислоты.
Если имеется подозрение на развитие сахарного диабета, врач дает направление на прохождение анализа. На основании существующей нормы уровня сахара в крови после сдачи крови можно выявить возможные нарушения, определить тип заболевания и степень запущенности.
- Здоровые люди, при отсутствии нарушений, обычно имеют показатели в диапазоне от 3 до 26 мкЕд на миллилитр;
- У ребенка нормальные данные считаются при уровне инсулина от 3 до 19 мкЕд на миллилитр, что меньше, чем у взрослого человека;
- Во время беременности у женщин норма намного выше, поэтому нормальными принято считать показатели от 6 до 28 мкЕд на миллилитр.
- В том числе несколько иными цифры могут быть у людей в пожилом возрасте, в этом случае норма составляет от 6 до 35 мкЕд на миллилитр.
Правильное проведение анализа
Существует два основных метода исследования крови на уровень инсулина — метод отсроченной флюоресценции и радиологическое исследование ЭХЛА. Данные виды анализов проводятся исключительно с использованием сложного лабораторного оборудования.
Анализ на уровень инсулина в крови необходимо сдавать в утреннее время на голодный желудок. За сутки до посещение поликлиники нельзя заниматься интенсивными физическими упражнениями и нагружать организм.
За 12 часов до анализа запрещается есть, пить можно только чай, кофе, обычную воду без газов или соки. С момент приема пищи до тестирования должно пройти минимум восемь часов.
Дополнительно за двое суток до сдачи анализа нужно позаботиться о соблюдении лечебной диеты. В частности, необходимо временно отказаться от жирных блюд, алкогольных напитков. Также не разрешается курить за два-три часа до процедуры.
Женщины могут проходить анализ в любое время. Независимо от менструального цикла.
Дело в том, что инсулин не является половым гормоном, поэтому женский цикл не окажет никакого влияния на полученные результаты исследования.
Если показатели инсулина повышены или понижены
При стремительном росте концентрации инсулина в крови могут наблюдаться симптомы в виде дрожи в кистях рук, чрезмерной потливости, обостренного чувства голода, учащенного сердцебиения, приступов тошноты, обморочных состояний.
Высокий инсулин в крови может быть вызван различными факторами, которые необходимо учитывать. Постоянные изнуряющие физические нагрузки в спортзале или любом другом месте нередко становятся причиной изменения результатов исследования.
Также подобное состояние могут вызвать хронические переживания и стрессовые ситуации. К нарушению могут привести и определенные патологии желчевыводящих путей или печени. Уровень инсулина в крови может выходить за пределы нормы, если человек принимал какой-либо гормональный препарат.
Искажать данные способны патогенные новообразования, заболевания нервно-мышечной проводимости, ожирение, синдром Кушинга, повышенный уровень гормона роста, сбой функционирования гипофиза, синдром поликистозных яичников, нарушение обмена веществ, доброкачественные образования в области надпочечников, болезни поджелудочной железы.
Одной из основных причин повышения показателей инсулина в крови бывает развитие сахарного диабета.
Если результаты исследования показывают пониженный уровень, это может говорить о следующих факторах:
- Наличие сахарного диабета первого типа;
- Человек постоянно ведет сидячий образ жизни, что особенно характерно для мужчин;
- Наблюдается нарушение функционирования шишковидной железы;
- Наличие чрезмерных физических нагрузок, особенно на голодный желудок;
- Пациент каждый день чрезмерно употребляет сладкое и мучное;
- Причина может скрываться в сильном нервном перенапряжении;
- У больного имеется инфекционное заболевание, которое приобрело хронический затяжной характер.
Проверка уровня инсулинорезистентности
Чтобы проверить уровень резистентности к инсулину, проводится специальный тест, который носит название индекс инсулинорезистентности. Чтобы получить верные результаты исследования, пациенту противопоказано накануне совершать какие-либо чрезмерные физические упражнения или нагружать иным образом организм.
Такое понятие, как инсулинорезистентность, является нарушением биологических реакций в тканях внутренних органов на поступаемый через инъекцию или вырабатывающийся естественным образом в организме инсулин.
Для проведения тестирования и получения необходимых данных в организм человека вводят инсулин внутривенным путем на голодный желудок. Дозировка вычисляется из расчета 0.1 Ед на 1 кг массы тела.
После того, как вещество введено, через каждые 60 секунд на протяжении 15 минут измеряют показатели сахара в организме при коротком тестировании. Как вариант, уровень глюкозы измеряют каждые пять минут на протяжении 40 минут.
Если проводится длинное тестирование, показатели сахара в крови замеряются через каждые десять минут на протяжении одного часа. Такое исследование проводят для всех пациентов, включая мужчин, женщин, детей.
О наличии синдрома инсулинорезистентности могут сообщать также следующие факторы:
- В области талии живота или боков у пациента имеются интенсивные жировые отложения, либо у человека выявлено ожирение;
- При проведении анализа в моче обнаружен повышенный белок;
- У человека постоянно повышено артериальное давление;
- Показатели триглицеридов и плохого холестерина превышены.
Самый явный симптом у мужчин и женщин – отложение жира в области живота и талии. Если знать свой индекс инсулинорезистентности, это позволит вовремя выявить нарушения здоровья и своевременно начать необходимое лечение.
Проходить тестирование для выявления индекса инсулинорезистентности врачи рекомендуют всем людям возраста старше 40 лет. Особенно это необходимо мужчинам, так как у них имеется генетическая склонность к развитию к абдоминального ожирения. Плюсом ко всему в таком возрасте происходит резкое уменьшение физических нагрузок.
Информация о анализе на уровень инсулина в крови предоставлена в видео в этой статье.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Список статинов для снижения холестерина
Опасность высокого уровня холестерина в его незаметности. Минимальные отложения холестериновых бляшек можно обнаружить уже после 20 лет. А когда появляются симптомы – в 40, 50, 60 лет – этим бляшкам уже не один десяток лет. Но человек, обнаружив у себя проблемы – ишемическую болезнь сердца или бляшки в сосудах шеи, искренне удивляется – ведь раньше его ничего не беспокоило! Он и не подозревал, что имел высокие цифры холестерина уже давно.
Одни из самых эффективных препаратов для снижения холестрина — статины. Их использование, помимо отличного результата, сопровождается некоторыми побочными действиями, поэтому важно знать, как правильно принимать статины.
Как работают статины
В фармакологии эти лекарственные средства называются ингибиторами фермента ГМГ-Ко-А редуктазы. Это означает, что молекула статина подавляет работу фермента. Такой эффект приводит к снижению содержания холестерина внутри клетки и к более ускоренному перерабатыванию холестерина низкой плотности (наиболее опасного). В результате: холестерин в крови снижается. Действуют статины непосредственно в печени.
Помимо этого, у статинов есть противовоспалительный эффект и антиоксидантный – это означает, что уже образовавшаяся бляшка будет более устойчивой и вряд ли вызовет тромбоз (который является причиной инфаркта или инсульта).
Назначать препараты статинов должен только лечащий врач: некоторые побочные эффекты статинов смертельно опасны. Перед тем, как их порекомендовать, доктор оценит все показатели анализов крови и имеющиеся заболевания.
Препараты статинов
В России можно найти несколько видов лекарств от холестерина:
- Аторвастатин
- Симвастатин
- Розувостатин
- Ловастатин
- Флувастатин
Чаще всего используются первые три препарата статинов: они наиболее изучены.
Дозы лекарств и примеры таблеток
- Симвастатин – самый слабый препарат. Есть смысл его использовать только тем людям, чей холестерин повышен незначительно. Это такие таблетки, как Зокор, Вазилип, Симвакард, Сивагексал, Симвастол. Они существуют в дозировках 10, 20 и 40 мг.
- Аторвастатин уже сильнее. Его можно применять, если уровень холестерина очень высокий. Это таблетки от холестерина Липримар, Аторис, Торвакард, Новостат, Липтонорм. Дозировка может быть 10, 20, 30, 40 и 80 мг.
- Розувостатин – сильнейший. Доктора назначают его при очень высоких значениях холестерина, когда нужно быстро снизить. Это таблетки Крестор, Роксера, Мертенил, Розулип, Тевастор. Розукард. Он имеет следующие дозы: 5, 10, 20 и 40 мг.
- Ловастатин содержится в Кардиостатине, Холетаре, Мевакоре. Этот препарат есть лишь в дозе 20 мг в таблетке.
- Флувастатин пока имеет лишь один вид таблеток – это Лескор ( по 20 или 40 мг)
Как видно, дозировки препаратов сходны. Но из-за различий в эффективности 10 мг розувостатина снижают холестерин быстрее, чем 10 мг аторвастатина. А 10 мг Аториса эффективнее, чем 10 мг Вазилипа. Поэтому назначать статины может лишь лечащий доктор, оценив все факторы, противопоказания и вероятность побочных эффектов.
Как принимать статины?
Для снижения холестерина статины принимают один раз в день. Лучше, если это будет вечер – так как вечером активно образуются липиды. Но для аторвастатина и розувостатина это не так актуально: они одинаково работают в течение всего дня.
Нельзя думать, что если человек пьет лекарства, снижающие холестерин – то диета не нужна. Если ничего в образе жизни человека не меняется, лечение статинами бесполезно. Диета должна включать в себя отказ от курения и алкоголя, снижение количества соли в пище. Еда должна быть разнообразной, содержать минимум три порции рыбы в неделю и 400 г овощей или фруктов в день. Принято считать, что калорийность еды снижать нет смысла, если нет лишнего веса.

Очень полезны умеренные физические нагрузки на свежем воздухе: они улучшают состояние сосудов. По 30-45 минут 3-4 раза в неделю будет достаточно.
Доза статинов индивидуальна, назначать её должен только врач. Она зависит не только от уровня холестерина, но и от заболеваний человека.
Например, Вам доктор назначил 20 мг Аториса, а соседке с таким же уровнем холестерина – 10 мг. Это не указывает не безграмотность специалиста. Это лишь означает, что у вас разные заболевания, поэтому и доза статинов отличается.
Могу ли я принимать статины?
Выше уже было сказано о том, что таблетки от холестерина работают в печени. Поэтому при лечении следует учитывать болезни этого органа.
Противопоказания
Нельзя пить статины при:
- Заболеваниях печени в активной фазе: острый гепатит, обострение.
- Повышении ферментов АлТ и АсТ более чем в 3 раза.
- Повышении уровня КФК более чем в 5 раз.
- Беременности, лактации.
Нежелательно использовать статины от холестерина женщинам детородного возраста, которые плохо предохраняются и допускают высокую вероятность беременности.
Относительные противопоказания
С осторожностью используются статины:
- При заболеваниях печени, которые были когда-то.
- При жировом гепатозе с небольшим повышением уровня ферментов.
- При сахарном диабете 2 типа – декомпенсированным, когда уровень сахара не поддерживается.
- У худых женщин старше 65 лет, уже принимающих много препаратов.
Однако, с осторожностью – не значит не назначать.
Ведь польза статинов от холестерина в том, что они защищают человека от таких заболеваний как инфаркт миокарда, нарушения ритма (которые могут вызвать остановку сердца) инсульт головного мозга, тромбозы. Эти патологии ежедневно приводят к смерти тысяч людей и считаются одной из главных причин смертности. А вот риск погибнуть от жирового гепатоза – минимален.
Поэтому не стоит бояться, если у Вас когда-то было заболевание печени, а сейчас назначены статины. Доктор посоветует сдать анализ крови до начала приёма статитов от холестерина и через месяц после. Если уровень ферментов печени будет в порядке, значит она отлично справляется с нагрузкой, а холестерин будет снижаться.
Побочные эффекты статинов
- Со стороны желудочно-кишечной системы: диарея, тошнота, неприятные ощущения в области печени, запоры.
- Со стороны нервной системы: бессонница, головные боли.
Однако, эти побочные действия – временны и, судя по отзывам людей, исчезают после 2-3 недель постоянного приёма статинов.
Опасное, но чрезвычайно редкое осложнение – рабдомиолиз. Это разрушение собственных мышц. Проявляется сильными болями в мышцах, отёками, потемнением мочи. Согласно исследованиям, случаи рабдомиолиза не частые: из 900 тысяч принимавших статины только у 42 человек были случаи поражения мышц. Но при любом подозрении на это осложнение следует как можно скорее обратиться к специалисту.
Сочетание с другими лекарствами
Усиливается вред от статинов, если они принимаются одновременно с другими лекарствами: тиазидными диаретиками (гипотиазид), макролидами (азитромицин), антагонистами кальция (амлодипин). Стоит избегать самостоятельного назначения статитов от холестерина – доктор должен оценить все лекарства, которые принимает человек. Он решит, не противопоказано ли такое сочетание.
Как долго надо принимать статины
Нередко возникает ситуация, когда человек выпивает упаковку Крестора и думает, что теперь здоров. Это неверное мнение. Повышение уровня холестерина (атеросклероз) – хроническое заболевание, вылечить его одной упаковкой таблеток невозможно.
Но вполне реально поддерживать уровень холестерина таким, что новые бляшки образовываться не будут, а старые будут растворятся. Для этого важно соблюдать диету и длительно принимать статины.
Медики рекомендуют пожизненный приём статинов – ведь если прекратить, то бляшки снова будут активно оседать на стенках сосудов, повреждая их.
Но та доза, которая была изначально – со временем может снизиться в разы.
Что нужно контролировать, если пьёшь статины
Во время лечения и до его начала измеряется уровень липидов: общего холестерина, триглицеридов и липидов высокой и низкой плотностей. Если уровень холестерина не снижается, то, возможно, что дозировка слишком мала. Доктор может посоветовать повысить её или подождать.
Так как препараты, снижающие холестерин, влияют на печень, нужно периодически сдавать биохимический анализ крови для того, чтоб определить уровень ферментов. За этим будет следить лечащий врач.
- До назначения статинов: АСТ, АЛТ, КФК.
- Через 4-6 недель после начала приёма: АСТ, АЛТ.
При повышении нормы АСТ и АЛТ более чем в три раза – анализ крови повторяется. Если и при повторном анализе крови те же результаты, то статины отменяются до тех пор, пока уровень не станет прежним. Возможно, врач решит, что статины можно заменить на другие лекарства от холестерина.
Холестерин — необходимое в организме вещество. Но при его повышении возникают опасные заболевания. Не стоит относится легкомысленно к анализам крови на общий холестерин. Если по его результатам доктор советует принимать статины — значит они действительно нужны. Эти лекарства от холестерина имеют отличный эффект, но немало побочных действий. Поэтому категорически нельзя пить их без рекомендации врача.
Какая норма холестерина в крови и в чем опасность ее превышения
Некоторые вопросы практической медицины рассматриваются не только в медицинских кругах, а вынесены на всеобщее обозрение. К ним относятся ключевые аспекты обмена жиров в организме, в частности, норма холестерина в крови. Эта тема действительно очень актуальна, так как вызывает массу противоречий. Описание истинного предназначения холестерина, какая его норма и важность поддержания баланса, приведены в рамках данной статьи.
Что это за вещество
Напрасно многие рассматривают холестерин в качестве вещества вредного для организма человека. Бесспорно, его отрицательное влияние на сосуды и сердце в случае значительного превышения нормы имеет место. Но не стоит забывать и о том, что снижение холестерина в крови таит в себе не меньшие опасности. Поэтому в отношении данного вещества должен рассматриваться исключительно баланс и поддержание его уровня в пределах нормы. Он очень важен для растущего организма и участвует в синтезе гормонов стероидного происхождения: гормоны надпочечников, женские и мужские половые гормоны.
Он бывает разным
Холестерин абсолютно не способен к растворению в воде. Поэтому в организме человека он циркулирует в составе комплексных соединений с белками, которые позволят ему включаться в состав клеточных мембран и в обмен веществ в печени. Такие соединения называют липопротеинами. Определить их можно при помощи биохимического анализа крови, исследуя такие показатели:
- Уровень общего холестерина – отражает концентрацию в организме;
- Уровень триглицеридов – сложных жиров в виде соединений из эфиров, глицерина, жирных кислот и холестерина;
- Уровень липопротеинов низкой плотности. Их обозначают аббревиатурой из букв ЛПНП. После синтеза в печени они отвечают за транспортировку холестерина к клеткам;
- Уровень липопротеинов высокой плотности. Могут обозначаться аббревиатурой ЛПВП. Эти липопротеины в противовес ЛПНП отвечают за транспорт отработанного или излишнего холестерина из клеток и крови в печень, где происходит его разрушение с образованием различных соединений, включаемых в другие виды обмена веществ.
Понятие плохого и хорошего холестерина
Плохим холестерином считается тот, который в случае накопления в тканях вызывает нарушение их структуры и функции. В частности, самым опасным действием этого вещества является разрушение стенки крупных и мелких сосудов. Такое возможно в случае резкого превышения нормы отдельных видов холестерина:
- Липопротеинов низкой плотности, которые синтезируются в избыточном количестве при повышении уровня холестерина в крови. Благодаря им холестерин с легкостью проникает в клетки эндотелия сосудов, где и откладывается в виде атеросклеротических бляшек;
- Триглицеридов. Они становятся основным депо холестерина и в случае распада значительно повышают его концентрацию.
Говоря о хорошем холестерине, имеют в виду липопротеины высокой плотности. Эти соединения, транспортируя избыток свободного холестерина из крови в печень, способствуют снижению его содержания в плазме. Поэтому они и получили такое название.
Важно помнить! Термины плохой и хороший холестерин достаточно условные, так как каждое из соединений выполняет свою физиологическую ролю в организме. ЛПНП и триглицериды синтезируются при избыточном поступлении в организм холестерина с продуктами питания и попросту сигнализируют о возможной угрозе для организма. Крайне важно стараться достичь баланса не только путем исключения из рациона пищи, содержащей холестерин, а создав баланс между ЛПНВ и ЛПВП!
От чего зависит содержание холестерина в плазме крови
Для всех показателей холестеринового обмена существуют общепринятые нормы. Но они являются ориентировочными, поскольку колебания содержания холестерина зависят от многих факторов:
- Половой принадлежности – у женщин в возрасте до 45-50 лет уровень холестерина ниже, чем в крови мужчины такой же возрастной группы. После достижения этого возраста уровень этого вещества должен быть выше у особей женского пола;
- Возраста – в детском возрасте уровень холестерина ниже, чем у взрослых. С каждым годом происходит повышение его концентрации;
- Вредных привычек и образа жизни. Каждая из них (курение, злоупотребление алкоголем, жирной и пищей из фаст-фуда, малоподвижный образ жизни) оказывают влияние на холестериновый обмен в сторону повышения его уровня в крови человека;
- Общего состояния и наличия заболеваний. Такие болезни, как сахарный диабет, ожирение, гипертоническая болезнь, различные эндокринные и расстройства обмена веществ, патология печени и пищеварительного тракта, болезни сосудов и сердца закономерно сказываются на концентрации холестерина в плазме. Для таких пациентов разработан специальный нормальный показатель, который обязательно должен быть соблюден с целью снижения условий для прогрессирования болезни.
Норма основных показателей холестеринового обмена
Человеку, который желает исследовать состояние обмена жиров в организме, в частности, холестерина, нужно помнить о том, что не обязательно проводить диагностику всего комплекса показателей. С точки зрения сопоставления финансовой стороны и медицинской целесообразности правильнее всего сперва определить сколько содержится в плазме общего холестерина. В случае наличия отклонений от нормы не только можно, но и нужно исследовать все остальные показатели, имеющие отношение к холестериновому обмену в организме (ЛПНП, ЛПВП и триглицериды). Их нормы в единицах измерения ммоль/л демонстрирует наглядная таблица.
| Возраст | Мужчины | Женщины |
| Общий холестерин | ||
| 18-20 лет | 2,93-5,1 | 3,11-5,17 |
| 21-30 лет | 3,44-6,31 | 3,32-5,8 |
| 31-40 лет | 3,78-7 | 3,9-6,9 |
| 41-50 лет | 4,1-7,15 | 4,0-7,3 |
| 51-60 лет | 4,04-7,14 | 4,4-7,7 |
| 60 лет и старше | 4,0-7,0 | 4,48-7,82 |
| Дети от 2 до 12 лет | 2,9-5,1 ммоль/л | |
| Липопротеины низкой плотности | ||
| Общий показатель для всех возрастных групп | 2,3-4-7 | 1,9-4,4 |
| Липопротеины высокой плотности | ||
| Общий показатель для всех возрастных групп | 0,74-1,8 | 0,8-2,3 |
| Триглицериды | ||
| Общий показатель для всех возрастных групп | 0,6-3,6 | 0,5-2,5 |
Оценка возможных отклонений от нормы
Оценивая показатели холестеринового обмена в организме, нужно отталкиваться от фактических результатов проведенных анализов, которые сравниваются с нормативными величинами. При этом обязательно должны учитываться все поправки и исключения, при которых нормы липидного спектра крови должны быть индивидуальными для каждого человека. Как правило, такая необходимость возникает только в случаях целесообразности поддержания холестерина на низком уровне. Это связано с вредным влиянием на организм состояний, сопровождающихся повышением уровня холестерина, что называют гиперхолестеринемией.
Опасность длительно существующей гиперхолестернемии в том, что холестерин обладает способностью проникать в толщу сосудистой стенки, образуя в ней уплотнения и бляшки, суживающие просвет сосуда. Со временем такие бляшки могут разрываться с дальнейшим образованием тромба в этом месте. Этот механизм лежит в основе таких заболеваний, как атеросклероз крупных и сосудов среднего калибра, ишемическая болезнь головного мозга и сердца.
Говорить о гиперхолестеринемии приходится, когда констатируется повышенный уровень так называемых, атерогенных фракций холестерина (общий холестерин, ЛПНП и триглицериды). Самым главным критерием должен служить общий холестерин, содержание которого оценивается так:
- Абсолютно безопасный показатель для практически здорового человека, не имеющего признаков ожирения и заболеваний сердечно-сосудистой системы, составляет не более 5,2 ммоль/л;
- О умеренной гиперхолестеринемии говорят в том случае, когда уровень общего холестерина поднимается до 7,8 ммоль/л;
- О высокой гиперхолестеринемии, которая расценивается как весомый фактор риска прогрессирования атеросклероза и сердечно-сосудистых расстройств, говорят в случае обнаружения содержания холестерина, превышающего 7,8 ммоль/л;
- У пациентов с сахарным диабетом, инфарктами, тяжелой гипертонической болезнью, ишемическими заболеваниями головного мозга и ожирением рекомендуется поддерживать уровень холестерина в пределах 4-4,5 ммоль/л.
На практике очень редко приходится сталкиваться с ситуациями понижения содержания холестерина крови. Такое состояние называют гипохолестеринемией. Оно возможно при выраженном истощении организма человека или серьезных проблемах с печенью. При этом холестерин либо не поступает с продуктами питания, либо блокируется его синтез, так как все жиры расходуются на погашение энергетических потребностей организма. Такое состояние несет реальную угрозу здоровью в связи с нарушением структуры и функции практически всех органов и систем.
Важно помнить! Одним из важных показателей оценки холестеринового обмена в случае повышения уровня общего холестерина является определение коэффициента атерогенности плазмы крови. Показатель представляет собой разницу между содержание общего холестерина и соотношением ЛПВП к ЛПНП. Его норма не превышает 4. В противном случае, даже незначительное повышение уровня общего холестерина должно расцениваться как опасное!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе