Таблица лейкоцитарная формула
Лейкоцитарная формула: норма у детей и взрослых, расшифровка, отклонения и сдвиги
Содержание:
Лейкоцитарная формула – так «по-математически» называют очень важный диагностический показатель, выражающий процентное соотношение всех видов лейкоцитов, обитающих в крови. Сдвиг лейкоцитарной формулы влево (или вправо?) указывает на ряд заболеваний, часто требующих немедленного вмешательства медицины.
Расшифровка лейкоцитарной формулы дает несомненную пользу при диагностическом поиске, однако не всегда может в полной мере удовлетворить интерес врача в отношении какой-то хорошо маскирующейся болезни, поэтому доктору подчас очень важно знать о численности и других субпопуляций. В таких случаях, наряду с процентным содержанием, могут оказаться весьма нужными и информативными такие показатели, как абсолютные значения тех или иных клеток (х109/л), для чего придется исследовать состояние (и сравнить с нормой) других видов лейкоцитов.
Лейкоциты (Le) – форменные элементы, весьма значимая популяция клеток, которые называют «белыми». На лейкоциты природой возложены очень важные функции, они препятствуют воздействию неблагоприятных факторов (инфекционных агентов), случайно вторгшихся из окружающей среды и нарушивших мир и покой в организме.
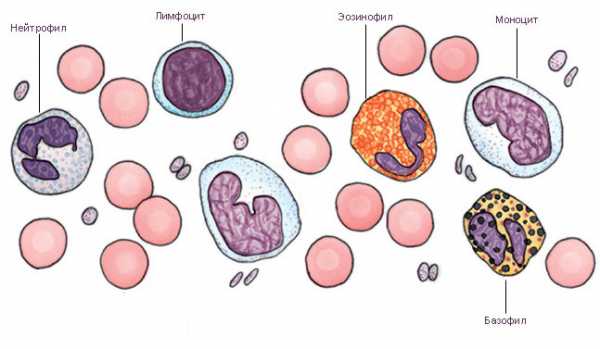
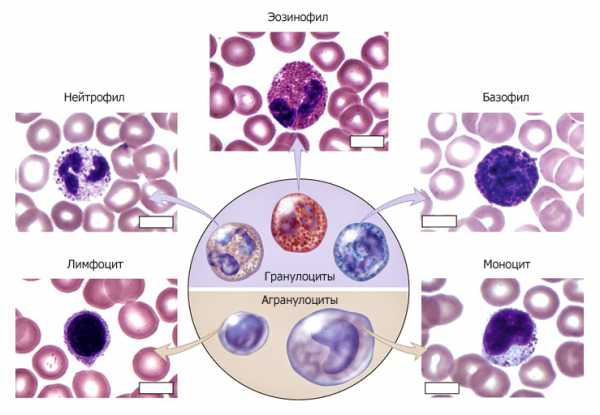
виды лейкоцитов
Начиная от исходного звена (стволовая клетка), Le образуются в костном мозге (КМ) и лимфоузлах (ЛУ), проходят последовательный путь дифференцировки и пролиферации, некоторые получают «специализацию» в тимусе (Т-лимфоциты), чтобы выйти в периферическую кровь зрелыми, полноценными, надежными защитниками организма.
Между тем, клетки белой крови в процессе «обучения» приобретают не только присущие данному виду навыки, они формируют свою численность в сообществе, в зависимости от потребностей организма, и изменяются морфологически.
Норма лейкоцитов для расшифровки лейкоцитарной формулы
Для того, чтобы произвести качественную расшифровку лейкоцитарной формулы и определить, куда она направляется (вправо или влево), следует четко ориентироваться в показателях предельных нормальных значений для каждого вида клеток (все вместе они составляют 100% Le).
По данным одних источников норма всех вместе взятых лейкоцитов (5 видов) в анализе крови, отобранном из пальца, составляет от 4 до 9 х 109/л. Однако в другой справочной литературе (со ссылкой на климатические особенности региона и условия окружающей среды), указывается несколько иные границы нормы: от 4 до 11,3 х 109/л. Кстати, это вполне возможно, учитывая частоту развития аллергических реакций у детей (да и у взрослых тоже) по причине широкого распространения в воздухе, пище, предметах быта чуждых человеческому организму веществ.
Наверное, в случае сомнений, самым правильным будет обратиться за советом к специалисту — таблиц с пределами нормальных значений много, но они редко совпадают между собой, а врач точно знает, какие вариации клинического анализа крови с лейкоцитарной формулой приемлемы для данной географической зоны.
При этом следует иметь в виду, что по крови, взятой из пальца, можно вычислить только 1/6 часть этих клеток, а в целом, в организме здорового человека содержится порядка 30 х 109/л, ведь фиксированные в тканях макрофаги и сосредоточенные в селезенке В-лимфоциты тоже принадлежат лейкоцитарному сообществу.
Норма (общая численность всех видов) у детей меняется с возрастом, но не зависит от пола. У детей «скачки» отдельных субпопуляций объясняются перекрестом лейкоцитарной формулы в первые часы и дни жизни (1-ый перекрест) и в 6 – 7 лет (2-ой перекрест).
Так может выглядеть этот процесс в таблице:
| Рождение, первые часы и дни жизни | 50 – 72 | 15 – 34 | |
| 3- 5 день | → ≈ 50 | → ≈ 50% | Когда значения нейтрофилов и лимфоцитов совпадут, кривые графика пересекутся – 1-ый перекрест (до конца 1 недели жизни) |
| После 14 дней жизни до 6 – 7 лет | → 25 - 60 | → 25 - 50 | Значения совпадут и пересекутся – 2-ой перекрест (4-5 лет) |
| После 7 лет | ↑ от 25 – 60 до 47 - 72 | ↓ от 25 – 50 до 18 - 40 | Значения нейтрофильных гранулоцитов и лимфоцитов постепенно приближаются к норме взрослых |
Если процесс изменения процентного соотношения нейтрофильных гранулоцитов и лимфоцитов представить графически, то пересечение в первые дни жизни ребенка двух кривых станет первым перекрестом, после которого еще какое-то время количество нейтрофилов будет падать, а лимфоцитов – расти. Приблизительно через 2 недели кривые поменяют свое направление в обратную сторону, в котором медленно будут двигаться до 6-летнего возраста, чтобы вновь пересечься и взять курс на норму у взрослых. Безусловно, эти процессы затронут в некоторой степени и лейкоцитарную формулу, в частности, за счет процентного содержания сегментоядерных в общем числе нейтрофилов.
Что касается картины «белой» крови у взрослых, то количество Le у женщин может проявлять тенденцию к повышению в определенные периоды жизни, например, во второй половине беременности, но и здесь нельзя назвать пределы нормальных значений, поскольку все индивидуально: у кого-то лейкоциты повышены в большей степени, у кого-то – в меньшей. У взрослых (по таблице 2 взрослыми считаются люди, достигшие 16-летнего возраста) лейкоцитарная формула, в общем-то, стабильна и границы нормы у женщин и мужчин не разнятся, о чем может свидетельствовать приведенная ниже таблица:
| Общее к-во Le, абс. значения, х109/л | 6 - 12 | 5 - 12 | 4,5 - 10 | 4,3 – 9,5 | 4 - 9 |
| Гранулоциты (клетки, содержащие специфические гранулы) | |||||
| Нейтрофилы: палочкоядерные, % сегментоядерные, % Эозинофилы Базофилы | 0,5 – 4 15 – 45 0,5 – 7 0 - 1 | 0,5 – 5 25 – 60 0,5 – 7 0 - 1 | 0,5 – 5 35 – 65 0,5 – 7 0 - 1 | 0,5 – 6 40 – 65 0,5 – 6 0 - 1 | 1 – 6 47 – 72 0 – 5 0 - 1 |
| Незернистые лейкоциты (клетки, не содержащие специфических гранул) | |||||
| Моноциты Лимфоциты | 2 – 12 38 - 72 | 2 – 10 26 - 60 | 2 – 10 24 - 54 | 2 – 10 25 - 50 | 2 – 9 18 - 40 |
И в любом случае, будь то общий анализ крови с лейкоцитарной формулой, взятый у взрослого, или же полученный от ребенка, отличное от нормы изменение соотношения палочек и сегментов в ту или иную сторону, вызывает озабоченность у врачей.
Увеличение палочкоядерных, а тем более – появление молодых форм (юные, метамиелоциты, миелоциты) говорит о сдвиге лейкоцитарной формулы влево. И, наоборот — о сдвиге лейкоцитарной формулы вправо свидетельствует повышение процентного содержания сегментированных нейтрофилов и появление гиперсегментации нейтрофильных ядер. Словом, сдвиг и влево, и вправо воспринимается как патологическое состояние.
Общий анализ крови с лейкоцитарной формулой
В целом, лейкоцитарное звено в организме представлено пятью видами белых клеток крови:
- Нейтрофилы (палочки + сегменты) – им отведена главная роль в теме «лейкоцитарная формула», поэтому об этих клетках речь будет идти на протяжении всего текста;
- Эозинофилы — своеобразный класс представителей гранулоцитарного ряда, имеющий особое назначение в осуществлении адаптационных реакций;
- Базофилы — их совсем немного, но достаточно, чтобы принять активное участие (через лимфоциты) в реакциях ГНТ (гиперчувствительность немедленного типа – воспаление, аллергия);
- Моноциты и макрофаги — главные клетки ретикулоэндотелиальной системы (устаревшее название) или СМФ (система фагоцитирующих мононуклеаров), которые, «поплавав в крови» приблизительно трое суток, навсегда покидают ее и уходят в ткани, чтобы стать макрофагами, обратной дороги в кровь у этих клеток нет. Основная функция — фагоцитоз;
- Лимфоциты (Т- и В-клетки) — этот вид уникален (разнообразные клетки, которые произошли от разных предшественников и объединились в одну популяцию по морфологическим признакам). Лимфоциты представляют две субпопуляции: клетки, называемые тимусзависимыми (Т-лимфоциты), и В-клетки (антителообразователи), часть из которых впоследствии превращается в плазмобласты, плазмоциты, плазматические клетки.
Краткая характеристика этих клеток дана для того, чтобы читателю было легче разобраться и связать их воедино, ведь все равно большинство людей, даже медиков, под лейкоцитарной формулой подразумевает все сообщество лейкоцитов: стройную «умную» систему, где каждый из видов – самостоятелен, знает свою задачу и в здоровом организме четко выполняет ее. Клинический анализ крови с лейкоцитарной формулой, помимо перечисленных параметров, включает еще исследование тромбоцитов, эритроцитов, гемоглобина и других показателей.
Что учитывают при расшифровке лейкоцитарной формулы
Расшифровка лейкоцитарной формулы преимущественно сосредоточена на нейтрофильных гранулоцитах. Нейтрофилы — неоднородны внутри своей группы, они делятся на:
- Сегментоядерные – или «сегменты», названные так из-за формы ядра, образованного 2 – 4 частями, соединенными между собой перемычками ядерного вещества. Кстати, в 1 – 2 % сегментоядерных лейкоцитов у женщин имеется добавочный малый сегмент («барабанная палочка» или тельце Барра);
- Палочкоядерные – еще молодые, но уже присутствующие в крови клетки, сегментов в их ядре не наблюдается, а само ядро имеет палочковидную форму, их для удобства называют просто – «палочки».
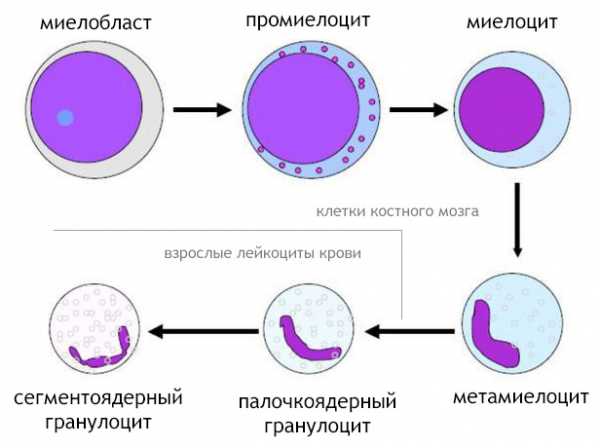
Нейтрофилы берут свое начало в костном мозге, но чтобы получить возможность выйти в кровеносное русло, эти клетки должны за 8 – 10 суток пройти длинный путь созревания и дифференцировки: миелобласты → промиелоциты → миелоциты → метамиелоциты (юные) → палочкоядерные → сегментированные формы.
При таком клиническом исследовании, как общий анализ крови, врач, дифференцируя белые клетки по морфологическим признакам и осуществляя подсчет их общего количество в мазке, в обязательном порядке рассчитывает процентное соотношение разных субпопуляций «белых» форменных элементов. Так уж повелось, что подобный подсчет называют развернутым общим анализом крови с лейкоцитарной формулой.
Таким образом, для расшифровки лейкоцитарной формулы необходимо знать процентное содержание нейтрофильных гранулоцитов и соотношение в общем числе нейтрофилов двух (или трех, если патология зашла столь далеко?) подвидов данных представителей гранулоцитарного ряда: палочкоядерных (п/я) и сегментоядерных (с/я) нейтрофилов. Конечно, никогда подсчет клеток не ограничивается исследованием только нейтрофилов, иначе анализ выглядел бы каким-то неполным, усеченным. Как правило, наряду с подсчетом нейтрофилов (палочки, сегменты и юные, если они есть), рассчитывается процентное содержание остальных гранулоцитов (эозинофилов, базофилов), а также клеток, не имеющих специфических гранул (моноцитов, лимфоцитов) — это и есть развернутый клинический анализ крови с лейкоцитарной формулой.
Подсчет других видов лейкоцитов, кроме палочек и сегментов, также необходим для расшифровки лейкоцитарной формулы, например, если появляется необходимость оценить интенсивность образования белых клеток в костном мозге. С этой целью вычисляют еще один параметр — индекс регенерации (ИР), который представляет собой отношение суммы молодых форм (палочкоядерные + метамиелоциты + миелоциты) к общему количеству сегментированных лейкоцитов. В иных случаях, как дополнение к лейкоцитарной формуле, производят подсчет абсолютного числа каждого из видов белых клеток крови. Данный тест называется лейкоцитарным профилем.
Что значит «сдвиг влево», «сдвиг вправо»
Итак, в окрашенных мазках врач лабораторной диагностики ведет подсчет всех клеток «белой» крови, определяет процентное соотношение разных субпопуляций лейкоцитов, отмечает морфологические изменения, если они есть.

Уделяя пристальное внимание палочкам и сегментам, без которых не обойтись при расшифровке лейкоцитарной формулы, врач выносит свой вердикт относительно ее. Конечно, все показатели могут не покидать допустимых значений (норма – см. таблицы выше), а могут отклоняться в ту или иную сторону.
Если в мазках насчитывается палочек более допустимого предела, появляются метамиелоциты (юные), миелоциты, но снижается уровень сегментоядерных гранулоцитов или их ядра имеют неправильную форму (пенснеобразную) и уменьшенное количество сегментов, врач констатирует сдвиг лейкоцитарной формулы влево. Подобное состояние формулы характерно для:
- Острых инфекций и отравлений;
- Ацидоза и состояния комы;
- После хирургических операций и кровопотерь;
- Отдельной гематологической патологии;
- Истинной аномалии Пельгера-Хьюэта (наследственная болезнь с доминантным типом передачи, аномалия нейтрофилов – напоминающее пенсне эллипсовидное ядро со срединной перемычкой);
- Псевдоаномалии Пельгера-Хьюэта, возникающей на фоне эндогенной интоксикации;
- Очень интенсивного физического напряжения.
Иногда в периферической крови, помимо юных и миелоцитов, можно наблюдать родоначальные клетки гранулоцитарного ряда – миелобласты, и менее дифференцированные, чем миелоциты – промиелоциты. Такую ситуацию квалифицируют, как сдвиг лейкоцитарной формулы влево с омоложением. И встречается она:
- При острых и хронических лейкозах (в том числе, миелолейкозе, эритролейкозе);
- При метастазах злокачественных новообразований.
Однако существует и обратная картина: снижение несегментированных (палочкоядерных) форм, увеличение сегментоядерных гранулоцитов, гиперсегментация ядер (5 и более сегментов), что говорит о сдвиге лейкоцитарной формулы вправо, а, стало быть, о нарушении костномозгового кроветворения (ослаблении лейкопоэза). Такие отклонения наблюдаются в случаях:
В норме в крови популяцию нейтрофилов, в основном, представляют сегментоядерные гранулоциты, палочек – немного, это клетки молодые, только вышедшие в кровеносное русло, вскоре они тоже превратятся в сегменты, но их значения не должны покидать границ нормы (см. таблицу выше). Физиологический рост нейтрофилов может иметь место при беременности, после еды, при стрессе, однако сдвиг лейкоцитарной формулы влево или вправо не возникает при подобных кратковременных состояниях, а свидетельствует о каких-то патологических процессах, происходящих в системе крови или во всем организме.
Почему лейкоцитарную формулу не доверяют машине
В клиническом анализе крови, выполненном на автоматическом анализаторе, белые клетки обозначаются аббревиатурой WBC (white blood cells). Первые гематологические системы (8-параметровые полуавтоматы) больше пользы приносили при исследовании «красной» крови, а в отношении лейкоцитов умели совсем немного — они определяли всего лишь общее количество Le, поэтому вскоре их стало вытеснять другое, более новое и перспективное оборудование, в результате — они были сняты с производства.

Однако время шло, лабораторное оборудование совершенствовалось. Новшества коснулись и аппаратов, применяемых для производства общего анализа крови. Можно сказать, что гематологические системы I класса (класс 3-диф), заметно продвинулись вперед в этом плане. Выгодно отличаясь от предшественников, пришедшие на смену устаревшему оборудованию анализаторы, смогли разделить лейкоцитарное сообщество на три группы:
- В первую попадают все клетки, имеющие специфическую зернистость – они называются гранулоцитами и представляют гранулоцитарный ряд, к ним относятся: нейтрофилы, базофилы, эозинофилы, однако дифференцировать их по данным видам аппарат все же оказался не в состоянии;
- Вторая группа представлена клетками, которые не имеют специфических гранул, это – лимфоциты, они занимают почетное место в системе иммунитета (Т- и В- клетки), осуществляя защиту и на клеточном уровне, и на гуморальном.
- В третью группу отнесены все клетки «белой» крови, так называемые «средние лейкоциты», которые тоже могут давать очень полезную информацию при диагностическом поиске (наверное, моноциты следует искать где-то в этой группе).
Однако для того, чтобы разделить всю популяцию на такие формы дополнительная помощь автомата и не потребуется, если перед глазами врача есть мазок крови, а рабочее место снабжено счетчиком лейкоцитарной формулы. Ну, разве что будет сэкономлено время, поскольку каждый врач лабораторной диагностики, исследуя мазок под микроскопом, дифференцируя лейкоциты по видам и просчитывая их в поле зрения (не менее 100 клеток, при патологии – 200 – 400), быстро произведет несложный подсчет в уме.
Оказалась не под силу лейкоцитарная формула и автоматическим гематологическим системам III класса (5-диф), хотя данный тест очень часто так называют: клинический анализ с лейкоцитарной формулой, что не совсем верно. И вот почему. Это высокопроизводительное оборудование, безусловно, во многом помогает врачу, но не может заменить человека. Гематологический анализатор III класса разделяет популяцию циркулирующих в крови лейкоцитов на пять видов:
- Нейтрофилы (палочки + сегменты);
- Эозинофилы;
- Базофилы;
- Моноциты и макрофаги;
- Лимфоциты (Т- и В-клетки).
Ну и что? Автомат ничего не говорит о палочках и сегментах, не видит их морфологию и не знает их количества. Очевидно, что высокотехнологичное оборудование, не дает никаких сведений именно о тех клетках, которые нужны для подсчета лейкоцитарной формулы (палочки и сегменты), отправляя их в одну группу – нейтрофилы. И, тем более, не «увидит» аппарат клетки с пенснеобразными или гиперсегментированными ядрами, а также клетки, которые для циркулирующей крови являются нетипичными: юные, метамиелоциты, миелоциты. А ведь в основе сдвига лейкоцитарной формулы вправо или влево лежат морфологические изменения или процентное соотношение отдельных клеток (п/я, с/я) в субпопуляции нейтрофильных гранулоцитов.
Отправляясь на анализ
Развернутый общий анализ крови с лейкоцитарной формулой, представляет собой совокупность лабораторных исследований, именуемую гемограммой. Особой подготовки анализ не требует, однако простые правила, во избежание последующих недоразумений, выполнить придется.
Чтобы не спровоцировать физиологический лейкоцитоз, который возникает при психоэмоциональных нагрузках, после приема пищи или вследствие тяжелой мышечной работы, пациент должен отправиться в лабораторию в спокойном состоянии души и тела, не прикоснувшись к завтраку. Желательно из дому выйти, не опаздывая, чтобы не «лететь стремглав» и не повышать численность белых клеток в крови. В противном случае – придется посетить лабораторию еще раз, ведь врач, заподозрив патологию, непременно назначит повторное исследование.
Кровь для анализа берут натощак из пальца (или из вены, если назначены еще и биохимические тесты). Перед тем, как войти в помещение, в котором производят отбор материала для исследования, человеку настоятельно рекомендуют немного отдохнуть, удобно расположившись в кресле или на кушетке, которые обычно стоят в коридоре.
Видео: фрагмент лекции о лейкоцитарной формуле
Видео: доктор Комаровский о подсчете лейкоцитарной формулы
Вывести все публикации с меткой:
Перейти в раздел:
- Заболевания крови, анализы, лимфатическая система
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Лейкоцитарная формула крови
Лейкоцитарная формула — процентное соотношение разных видов лейкоцитов в мазке крови. Показатели лейкоцитограммы в норме отражены в табл. 1.17, из которой видно, что в период новорожденности соотношение клеток резко отличается от взрослых. При оценке лейкоцитарной формулы необходимо учитывать и абсолютное содержание отдельных видов лейкоцитов (см. «Количество лейкоцитов»).
Таблица 1.17. Лейкоцитограмма взрослых в норме [Никушкин Е.В., Крючкова М.И., 1998]
| Процент от | количества всех | лейкоцитов | |||
| взрослые | при рождении | 1 день | 4 дня | 2 нед | |
| Миелоциты | 0,5 | 0,5 | |||
| Метамиелоциты | — | 4 | 4 | 2,5 | 1,5 |
| Нейтрофилы палочкоядерные | 1-5 | 27 | 26 | 7 | 3 |
| Нейтрофилы сегментоядерные | 40-70 | 34 | 34 | 39 | 25 |
| Лимфоциты | 20-45 | 22,5 | 24 | 36,5 | 55 |
| Моноциты | 3-8 | 8 | 9,5 | 11 | 11,5 |
| Эозинофилы | 1-5 | 3 | 2 | 3,5 | 3 |
| Базофилы | 0-1 | 0,75 | 0,25 | — | 0,5 |
| Плазмоциты | — | 0,25 | 0,25 | 0,5 | 0,5 |
Изменения лейкоцитарной формулы сопутствуют многим заболеваниям и нередко являются неспецифическими. Тем не менее диагностическое значение этого исследования велико, так как оно дает представление о тяжести состояния пациента, эффективности проводимого лечения. При гемобластозах исследование лейкоцитарной формулы нередко позволяет установить клинический диагноз. Основные причины, приводящие к изменению лейкоцитарной формулы, отражены в табл. 1.18.
25
Таблица 1.18. Заболевания и состояния, сопровождающиеся сдвигом лейкоцитарной формулы
Сдвиг влево (в крови присутствуют метамиелоциты, миелоциты)
Сдвиг влево с омоложением
(в крови присутствуют
метамиелоциты, миелоциты,
промиелоциты, миелобласты
и эритробласты)
Сдвиг вправо (уменьшение количества
палочкоядерных нейтрофилов
в сочетании с гиперсегментированными
ядрами нейтрофилов)
Острые воспалительные процессы
Гнойные инфекции
Интоксикации
Острые геморрагии
Ацидоз и коматозные состояния
Физическое перенапряжение
Хронические лейкозы
Эритролейкоз
Миелофиброз
Метастазы новообразований
Острые лейкозы
Коматозные состояния
Мегалобластная анемия Болезни почек и печени Состояния после переливания крови
При многих тяжелых инфекциях, септических и гнойных процессах лейкоцитарная формула меняется за счет увеличения количества палочкоядерных, метамиелоцитов и миело-цитов. Такое изменение лейкограммы с увеличением процентного содержания молодых форм нейтрофилов называют сдвигом влево; увеличение же в основном за счет сегментоя-дерных и полисегментоядерных форм — сдвигом вправо. Выраженность сдвига ядер нейтрофилов оценивают индексом сдвига (ИС).
ИС = М+ММ+П/С,
где М — миелоциты, ММ — метамиелоциты, П — палочкоядерные нейтрофилы, С — сег-ментоядерные нейтрофилы. В норме ИС равен 0,06.
Качество и величина ИС — важные критерии, определяющие тяжесть течения острой инфекции и общий прогноз.
При анализе результатов подсчета лейкоцитарной формулы в мазке крови всегда следует помнить, что этот метод не очень точен и может быть источником ошибок, которые не могут быть полностью устранены (включая ошибки при взятии крови, приготовлении и окраске мазка, человеческую субъективность при интерпретации клеток). Некоторые типы клеток, особенно моноциты, эозинофилы и базофилы, распределяются в мазке совершенно незакономерно. Высокое процентное содержание этих клеток, особенно в ограниченной зоне мазка, следует обязательно перепроверить, прежде чем будет выдан результат. При количестве лейкоцитов в крови более 35109/л для большей точности рекомендуется подсчитывать не менее 200 клеток. Количество исследуемых лейкоцитов должно увеличиваться пропорционально увеличению лейкоцитоза, чтобы оценивать большую зону мазка. Если количество лейкоцитов в крови менее 2-109/л, то некоторые лаборатории могут подсчитать менее 100 клеток. Однако при этом резко снижается точность, поэтому такой подсчет не соответствует действительности. Если не удается найти в мазке 100 клеток, предлагается делать лейкокон-центрат, однако необходимо помнить, что при приготовлении лейкоконцентрата происходят морфологические изменения лейкоцитов и неравномерное распределение типов клеток. Если было подсчитано менее 100 или более 100 клеток, то это должно быть отражено в бланке результата.
Подтверждением того, что метод подсчета лейкоцитарной формулы в мазке крови не очень точен, служат приведенные в табл. 1.19 данные 95 % предела доверительности при подсчете лейкоцитарной формулы, полученные на основании статистического анализа. Из таблицы видно, что чем меньше клеток подсчитано при исследовании мазка крови, тем чаще может быть получен разброс результатов по процентному содержанию различных видов клеток. Например, если при подсчете лейкоцитарной формулы выявлено 50 % сегментоядерных нейтрофилов, то в 95 % предел доверительности могут входить результаты по данному виду клеток от 39 до 61 %, и результаты, полученные в этих пределах, не считаются ошибкой подсчета.
Приведенный в таблице 95 % предел доверительности дает представление о вероятности выявления бластных клеток при подсчете лейкоцитарной формулы в мазках крови. Согласно данным Chr.L. Rumke (1995), практическое заключение о наличии патологически измененных клеток среди лейкоцитов при дифференциации 100 клеток с достоверностью 95 % можно сделать только в том случае, если их количество составит 5 % и более.
26
Таблица 1.19. Предел 95 % доверительности при подсчете лейкоцитарной формулы в мазке крови
[Anne Stiene-Martin E. et al., 1998]
| Тип клеток, | Общее количество | :осчитанных клеток | ||
| % | 100 | 200 | 500 | 1000 |
| 0 | 0-4 | 0-2 | 0-1 | 0-1 |
| 1 | 0-6 | 0-4 | 0-3 | 0-2 |
| 2 | 0-8 | 0-6 | 0-4 | 1-4 |
| 3 | 0-9 | 1-7 | 1-5 | 2-5 |
| 4 | 1-10 | 1-8 | 2-7 | 2-6 |
| 5 | 1-12 | 2-10 | 3-8 | 3-7 |
| 6 | 2-13 | 3-11 | 4-9 | 4-8 |
| 7 | 2-14 | 3-12 | 4-10 | 5-9 |
| 8 | 3-16 | 4-13 | 5-11 | 6-10 |
| 9 | 4-17 | 5-14 | 6-12 | 7-11 |
| 10 | 4-18 | 6-16 | 7-13 | 8-13 |
| 15 | 8-24 | 10-21 | 11-19 | 12-18 |
| 20 | 12-30 | 14-27 | 16-24 | 17-23 |
| 25 | 16-35 | 19-32 | 21-30 | 22-28 |
| 30 | 21-40 | 23-37 | 26-35 | 27-33 |
| 35 | 25-46 | 28-43 | 30-40 | 32-39 |
| 40 | 30-51 | 33-48 | 35-45 | 36-44 |
| 45 | 35-56 | 38-53 | 40-50 | 41-49 |
| 50 | 39-61 | 42-58 | 45-55 | 46-54 |
Широкое распространение в клинике для оценки выраженности эндогенной интоксикации получил лейкоцитарный индекс интоксикации (ЛИИ), который в норме составляет около 1,0. Формула расчета ЛИИ:
ЛИИ = 4(миелоциты) + З(метамиелоциты) + 2(палочкоядерные) + Цсегментоядерные) ■ (плазмоциты + 1)
(лимфоциты+моноциты) • (эозинофилы + 1)
Колебания ЛИИ у больных с инфекционными и септическими заболеваниями объективно соответствуют изменениям клинической картины и степени выраженности эндогенной интоксикации. Повышение ЛИИ до 4—9 свидетельствует о значительном бактериальном компоненте эндогенной интоксикации, умеренное повышение (до 2—3) — либо об ограничении инфекционного процесса, либо об очаге некробиотических изменений ткани. Лейкопения с высоким ЛИИ является тревожным прогностическим признаком. ЛИИ позволяет оценить эффективность проводимого лечения.
Неитрофилы
Нейтрофильные гранулоциты характеризуются наличием в цитоплазме гранул двух типов: азурофильных и специфических, содержимое которых позволяет этим клеткам выполнять свои функции. В азурофильных гранулах, появляющихся на стадии миелобласта, содержатся миелопероксидаза, нейтральные и кислые гидролазы, катионные белки, лизоцим. Специфические гранулы, возникающие на стадии миелоцита, имеют в своем составе лизоцим, лактоферрин, коллагеназу, аминопептидазу. Около 60 % общего числа гранулоцитов находится в костном мозге, составляя костномозговой резерв, 40 % — в других тканях и лишь менее 1 % — в периферической крови. В норме в крови присутствуют сегментоядерные неитрофилы и относительно небольшое количество палочкоядерных нейтрофилов (1—5 %). Основная функция нейтрофилов состоит в защите организма от инфекций, которая осуществляется главным образом с помощью фагоцитоза. Длительность полупериода циркуля-
27
ции нейтрофильных гранулоцитов в крови равна 6,5 ч, затем они мигрируют в ткани. Время жизни гранулоцитов в тканях зависит от многих причин и может колебаться от нескольких минут до нескольких дней. Содержание нейтрофилов в крови в норме приведено в табл. 1.20.
Таблица 1.20. Содержание нейтрофилов (абсолютное и относительное процентное количество) в крови в норме [Тиц П., 1997]
| Возраст | Предел колебаний, 109/л | Процент нейтрофилов |
| 12мес | 1,5-8,5 | 30-50 |
| 4 года | 1,5-8,5 | 35-55 |
| 10 лет | 1,8-8,0 | 40-60 |
| 21 год | 1,8-7,7 | 45-70 |
| Взрослые | 1,8-7,7 | 45-70 |
Для лейкоцитоза (лейкопении) нехарактерно пропорциональное увеличение (уменьшение) числа лейкоцитов всех видов; в большинстве случаев имеется увеличение числа (уменьшение) какого-либо одного типа клеток, поэтому применяют термины «нейтрофилез», «ней-тропения», «лимфоцитоз», «лимфопения», «эозинофилия», «эозинопения» и т.д.
Нейтрофилез (нейтрофилия) — увеличение содержания нейтрофилов выше 8,0109/л. Иногда лейкоцитарная реакция бывает выражена очень резко и сопровождается появлением в крови молодых элементов кроветворения вплоть до миелобластов. В таких случаях принято говорить о лейкемоидной реакции. Лейкемоидные реакции — изменения крови реактивного характера, напоминающие лейкозы по степени увеличения числа лейкоцитов или по морфологии клеток. Высокий нейтрофильный лейкоцитоз (до 50109/л) с омоложением состава лейкоцитов (сдвиг влево разной степени вплоть до промиелоцитов и миелобластов) может возникать при острых бактериальных пневмониях (особенно крупозной) и других тяжелых инфекциях, остром гемолизе. Лейкемоидные реакции нейтрофильного типа (с лейкоцитозом или без него) возможны при злокачественных опухолях (рак паренхимы почки, молочной и предстательной желез), особенно с множественными метастазами в костный мозг. Дифференциальный диагноз с болезнями крови проводят на основании данных биопсии костного мозга, исследования щелочной фосфатазы в лейкоцитах (при лейкемоидных реакциях она высокая, при хроническом миелолейкозе низкая), динамики гемограммы.
Нейтрофилез является одним из основных объективных диагностических критериев любого нагноительного процесса, особенно сепсиса. Установлено, что чем выше лейкоцитоз, тем более выражена положительная реакция организма на инфекцию. Число лейкоцитов в периферической крови, особенно при стафилококковом сепсисе, может достигать 60— 70109/л. Иногда динамика лейкоцитарной реакции имеет волнообразный характер: начальный лейкоцитоз сменяется лейкопенией, а затем вновь наблюдается быстрое нарастание лейкоцитоза. Сепсис, вызванный грамотрицательной флорой, протекает обычно при менее выраженной лейкоцитарной реакции. При грамотрицательном сепсисе нарастание лейкоцитов до 18109/л значительно ухудшает прогноз заболевания. Наряду с увеличением количества лейкоцитов при сепсисе возможно и их снижение до (3,0—4,0)109/л, что чаще наблюдается при грамотрицательном сепсисе [Siegethaler W. et al., 1962]. Наиболее значительное угнетение лейкоцитарной реакции отмечается при септическом шоке (2,0109/л). Для тяжелых форм синегнойного сепсиса с развитием септического шока характерно развитие резчайшей лейкопении, доходящей до 1,6109/л [Лыткин М.И. и др., 1982J. У больных с почечной недостаточностью довольно часто наблюдается нейтропения вплоть до агранулоцитоза.
Прогностически при остром стафилококковом и стрептококковом сепсисе смертность при лейкоцитозе до 10,0109/л достигает 75—100 %, более 20,0109/л — 50—60 %.
Нейтропения — содержание нейтрофилов в крови ниже 1,5109/л. Основные этиологические факторы, вызывающие нейтропению, приведены в табл. 1.20. Однако при анализе причин нейтропений необходимо помнить о редко встречающихся заболеваниях (постоянная наследственная нейтропения Костманна), сопровождающихся снижением количества нейтрофилов в крови. Нейтропения Костманна — заболевание, наследуемое по аутосомно-рецессивному типу, характеризуется тяжелой нейтропенией (нейтрофилов или совсем нет, или они представлены 1—2 % при нормальном лейкоцитозе) и сопровождается различными
28
инфекциями, вначале гнойничками на теле — фурункулами и карбункулами, в дальнейшем — повторными пневмониями, абсцессами легких. Симптомы заболевания появляются на 1—3-й неделе после рождения, если дети не умирают на 1-м году жизни, то в дальнейшем тяжесть инфекционных процессов уменьшается, наступает относительная компенсация болезни. Общее число лейкоцитов обычно в пределах нормы (за счет увеличения количества моноцитов и эозинофилов), нейтропения очень глубокая, содержание нейтрофилов составляет менее 0,5109/л. Доброкачественная наследственная нейтропения — доброкачественное, семейное заболевание, которое клинически себя никак не проявляет. У большинства пациентов общее число лейкоцитов в норме, при умеренной нейтропении (до 20—30 %), другие показатели крови в норме. Хроническая гипопластическая нейтропения — синдром, характеризующийся хронической нейтропенией и снижением содержания гранулоцитов (часто ниже 0,7109/л), временами повышающийся до нормы. Общее содержание лейкоцитов обычно в норме, имеется моноцитоз и/или лимфоцитоз. Эти пациенты страдают от рецидивирующих, трудно поддающихся лечению инфекций. Циклическая нейтропения — заболевание, характеризующееся периодическим, обычно через довольно точный интервал (от 2—3 нед до 2—3 мес — у каждого больного ритм собственный и постоянный), исчезновением из крови нейтрофилов. До возникновения «приступа» кровь больного имеет нормальный состав, а при исчезновении нейтрофилов содержание моноцитов и эозинофилов увеличивается. Основные причины нейтрофилеза и нейтропении представлены в табл. 1.21.
Таблица 1.21. Заболевания и состояния, сопровождающиеся изменением количества нейтрофилов
| Нейтрофилез | Нейтропения |
| Острые бактериальные инфекции: — локализованные (абсцессы, остеомиелит, острый аппендицит, острый отит, пневмония, острый пиелонефрит, сальпингит, менингиты гнойные и туберкулезный, ангина, острый холецистит, тромбофлебит и др.); — генерализованные (сепсис, перитонит, эмпиема плевры, скарлатина, холера и пр.) Воспаление или некроз тканей: — инфаркт миокарда, обширные ожоги, гангрена, быстро развивающаяся злокачественная опухоль с распадом, узелковый периартериит, острая атака ревматизма Интоксикации экзогенные: — свинец, змеиный яд, вакцины (чужеродный белок, бактериальные) Интоксикации эндогенные: — уремия, диабетический ацидоз, подагра, эклампсия, синдром Кушинга Лекарственные воздействия Миелопролиферативные заболевания (хронический миелолейкоз, эритремия) Острые геморрагии | Бактериальные инфекции (тиф, паратиф, туляремия, бруцеллез, подострый бактериальный эндокардит, мили-арный туберкулез) Вирусные инфекции (инфекционный гепатит, грипп, корь, краснуха) Миелотоксические влияния и супрессия гранулоцитопоэза: — ионизирующая радиация; — химические агенты (бензол, анилин и др.); — противоопухолевые препараты (цитостатики и имму-нодепрессанты); — недостаточность витамина Вп и фолиевой кислоты; — острый лейкоз, апластическая анемия Иммунный агранулоцитоз: — гаптеновый (гиперчувствительность к медикаментам); — аутоиммунный (системная красная волчанка, ревматоидный артрит, хронический лимфолейкоз); — изоиммунный (у новорожденных, посттрансфузион-ный) Перераспределение и секвестрация в органах: — анафилактический шок; — спленомегалия различного происхождения Наследственные формы (циклическая нейтропения, семейная доброкачественная хроническая нейтропения, хроническая нейтропения у детей) |
Агранулоцитоз — резкое уменьшение числа фанулоцитов в периферической крови вплоть до полного их исчезновения, ведущее к снижению сопротивляемости организма к инфекции и развитию бактериальных осложнений. В зависимости от механизма возникновения различают миелотоксический и иммунный афанулоцитоз. Миелотоксический афанулоцитоз, развивающийся в результате действия цитостатических факторов, сочетается с лейкопенией, с тромбо-цитопенией и нередко с анемией (т.е. панцитопения). Иммунный афанулоцитоз бывает главным образом двух типов: гаптеновый и аутоиммунный, а также изоиммунный.
29
Эозинофилы
Эозинофилы — клетки, фагоцитирующие комплексы антиген—антитело, представленные главным образом иммуноглобулином Е. После созревания в костном мозге эозинофилы несколько часов (около 3—4) находятся в циркулирующей крови, а затем мигрируют в ткани, где продолжительность их жизни составляет 8—12 дней. В отличие от нейтрофилов эозинофилы не содержат лизоцим и щелочную фосфатазу. Для эозинофилов характерен суточный ритм колебания в крови, самые высокие показатели отмечаются ночью, самые низкие — днем. Эозинофилы отвечают на хемотаксические факторы, выделяемые тучными клетками и базофила-ми, а также на комплексы антиген—антитело. Действие эозинофилов активно проявляется в сенсибилизированных тканях. Они вовлекаются в реакции гиперчувствительности немедленного и замедленного типа. Содержание эозинофилов в крови в норме отражено в табл. 1.22.
Таблица 1.22. Содержание эозинофилов (абсолютное и относительное процентное количество) в крови в норме [Тиц Н., 1997]
| Возраст | Предел колебаний, 109/л | Эозинофилы, % |
| 12 мес | 0,05-0,7 | 1-5 |
| 4 года | 0,02-0,7 | 1-5 |
| 10 лет | 0-0,60 | 1-5 |
| 21 год | 0-0,45 | 1-5 |
| Взрослые | 0-0,45 | 1-5 |
Эозинофилия — повышение уровня эозинофилов в крови (>0,4109/л у взрослых и 0,7109/л у детей). При некоторых состояниях (фибропластический париетальный эндокардит, узелковый периартериит, лимфогранулематоз) могут наблюдаться гиперэозинофильные лейкемоидные реакции с эозинофильной гиперплазией костного мозга и инфильтрацией эо-зинофилами тканей. Наиболее часто сопровождаются эозинофилией паразитарные заболевания и атопическая аллергия. Инвазия глистными паразитами является причиной значительной и длительной эозинофилии; реже эозинофилия вызывается простейшими. При инвазии кишечных паразитов эозинофилия редко бывает выраженной. Однако увеличение содержания эозинофилов до 10—30 % и даже до 69 % возможно при стронгилоидозе. При аллергических состояниях эозинофилия обычно умеренная — от 0,2 до 1,5109/л, но в некоторых случаях может быть и выше, например при бронхиальной астме или ангионевротическом отеке. Выраженная и стабильная эозинофилия (от 10 до 60 %) может быть при пемфигусе и герпетиформном дерматите Дюринга. Кроме того, эозинофилией сопровождается узелковый периартериит (около 18 % больных имеют уровень эозинофилов, достигающий 84 %), ревматоидный артрит, осложненный васкулитами и плевритами. Также встречается гиперэозино-фильный синдром, при котором лейкоцитоз достигает 138,0109/л, при этом на эозинофилы приходится 93 % клеток.
Основные причины, приводящие к эозинофилии в крови, приведены в табл. 1.23.
Таблица 1.23. Заболевания и состояния, сопровождающиеся эозииофилией
| Основные причины | Клинические формы |
| Аллергические заболевания Инвазии паразитов Опухоли Иммунодефицита Болезни соединительной ткани | Бронхиальная астма, сенная лихорадка, аллергический дерматит, лекарственная аллергия Аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистосомоз, филяриоз, стронгилоидоз, описторхоз, анкилостомидоз, лямблиоз Гемобластозы (острые лейкозы, хронический миелолейкоз, эритре-мия, лимфомы, лимфогранулематоз), другие опухоли, особенно с метастазами или некрозом Синдром Вискотга—Олдрича Узелковый периартериит, ревматоидный артрит |
30
Эозинопения — снижение содержания эозинофилов (< 0,05109/л) — в большинстве случаев обусловлена повышением адренокортикоидной активности, которая приводит к задержке эозинофилов в костном мозге. Эозинопения особенно характерна для начальной фазы инфекционно-токсического процесса. Уменьшение числа эозинофилов в послеоперационном периоде свидетельствует о тяжелом состоянии больного.
Лейкоцитарная формула
Лейкоцитарная формула — это процентное соотношение различных форм лейкоцитов в крови, подсчитываемых в окрашенном мазке. Она подвержена значительным индивидуальным колебаниям (таблица 1). Для правильного представления о происходящих в крови сдвигах необходимо учитывать не только процентные (относительные), но и абсолютные величины (содержание каждого вида лейкоцитов в 1 мм3 крови). Для этого процент данных клеток умножают на общее число лейкоцитов крови без двух нулей. Например: число лейкоцитов в 1 мм3 крови — 6500, моноцитов — 7%. Абсолютное число моноцитов в 1 мм3 крови — 7X65=455. Содержание одного вида лейкоцитов (см.) может изменяться независимо от других. Так, при угнетении костного мозга абсолютное число нейтрофилов уменьшается, а лимфоцитов может остаться неизмененным, но процент их нарастает. Это будет относительным лимфоцитозом. Например: при брюшном тифе число лейкоцитов может снизиться до 3000 в 1 мм3, а лимфоцитов оказаться 50%. Между тем абсолютное число лимфоцитов здесь 50X30=1500, т. е. абсолютного лимфоцитоза нет.
Сдвиги в лейкоцитарной формуле могут зависеть от перераспределения лейкоцитов в сосудистом русле или от изменения деятельности кроветворных органов. При ускоренной регенерации клеток, главным образом нейтрофилов, в крови увеличивается число палочкоядерных клеток, обнаруживаются молодые, незрелые формы — метамиелоциты, миелоциты. Такое изменение лейкоцитарной формулы (характерное, в частности, для воспалительных процессов) называется сдвигом нейтрофилов влево (увеличиваются числа на левой стороне записи).
Изменения лейкоцитарной формулы нельзя рассматривать в отрыве от общей клинической картины. Так, например, для инфекций, вызванных кокковой флорой, типичен нейтрофильный лейкоцитоз со сдвигом влево и эозинопенией, для тифо-паратифозных заболеваний, вирусного гриппа, бруцеллеза характерна картина угнетения костного мозга с нейтропенией и относительным лимфоцитозом. Однако увеличение числа нейтрофилов при вирусном гриппе может свидетельствовать не только о выздоровлении, но и об осложнении болезни бактериальной инфекцией. При подсчете лейкоцитарной формулы следует обращать внимание и на патологические изменения в лейкоцитах: появление крупной («токсической») зернистости в нейтрофилах, свидетельствующей о тяжелой интоксикации у больного, дегенеративных изменений — вакуолизации цитоплазмы и ядер, пикноза (сморщивания) ядер и т. д. В том же мазке учитывают и изменения эритроцитов (см.).
Лейкоцитарная формула — процентное соотношение в крови отдельных видов лейкоцитов. Лейкоцитарные формулы составляют на основании подсчета в окрашенном сухом мазке крови по возможности большего числа лейкоцитов, но не менее 200. Она позволяет оценивать функциональное состояние тех различных кроветворных тканей, которые поставляют в кровь отдельные виды лейкоцитов. Лейкоцитарная формула подвержена значительным колебаниям и у здоровых людей. Практически чаще всего пользуются лейкоцитарная формула крови человека, предложенной Шиллингом (V. Schilling) (таблица 1).
Для правильного представления о реальных соотношениях отдельных форм лейкоцитов необходимо знать общее количество их в 1 мм3 крови и процентные показатели количества лейкоцитов перевести в абсолютные числа. Количество лейкоцитов отдельных видов может изменяться независимо друг от друга, в связи с чем следует различать их относительное и абсолютное увеличение и уменьшение. Например, при лимфолейкозе увеличивается как относительное, так и абсолютное количество лимфоцитов; относительное количество нейтрофилов остается низким, а абсолютное их число может увеличиться.
Различают также два типа сдвига: регенеративный и дегенеративный. Первый состоит в численном увеличении юных и вместе с ними палочкоядерных с соответственным уменьшением сегментированных. Сдвиг этот указывает на «омоложение» белой крови в результате повышенной деятельности костного мозга и увеличенной убыли нейтрофилов. Сдвиг дегенеративный состоит в увеличении только одной формы — палочкоядерных. При этом общее количество лейкоцитов не увеличено, а нормально или даже уменьшено. Сдвиг этот указывает на угнетение функции костного мозга.
Для наглядного отображения абсолютных количеств и соотношения отдельных форм лейкоцитов в 1 мм3 крови предложено графическое изображение лейкоцитарной формулы — так называемый лейкоцитарный профиль (рис. 1). За норму для взрослого человека приняты следующие цифры: нейтрофилы 3000—5500, лимфоциты 1200—2000, моноциты 200—600, эозинофилы 100—250, базофилы 0—80, а общее число лейкоцитов 4000—8000. Соединив в каждом столбце точки, поставленные на местах, соответствующих абсолютному количеству того или иного вида лейкоцитов, получаем ломаную линию, которая и представляет собой лейкоцитарный профиль.
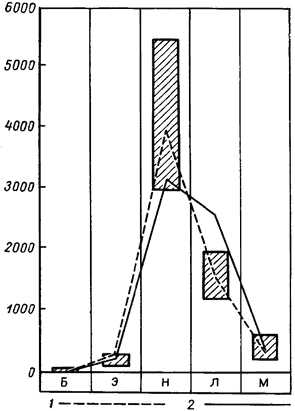 Рис. 1. Лейкоцитарный профиль: 1 — в норме; 2 — при затяжной малярии, характеризующейся профилем с усеченной вершиной нейтрофилов; В — базофилы; Э — эозинофилы; Н — нейтрофилы; Л — лимфоциты; М — моноциты. Прямоугольниками отмечены границы нормы для абсолютных количеств данного вида лейкоцитов.
Рис. 1. Лейкоцитарный профиль: 1 — в норме; 2 — при затяжной малярии, характеризующейся профилем с усеченной вершиной нейтрофилов; В — базофилы; Э — эозинофилы; Н — нейтрофилы; Л — лимфоциты; М — моноциты. Прямоугольниками отмечены границы нормы для абсолютных количеств данного вида лейкоцитов.
В норме все точки попадают внутрь прямоугольников. Выхождение какой-либо точки профиля за пределы границ нормы указывает на увеличение или уменьшение абсолютного количества данного вида лейкоцитов. Нормальный лейкоцитарный профиль у взрослого — остроконечный, с наивысшей точкой в столбце нейтрофилов и крутым спуском к столбцу лимфоцитов. По лейкоцитарному профилю можно установить истинную функциональную гиперплазию тех или иных отделов кроветворного аппарата.
Для более полной характеристики возрастного состава нейтрофилов Ш. Д. Мошковский предлагает выражать их средний возрастной состав дробью, в которой числитель — сумма процентов миелоцитов (М), метамиелоцитов (Ю) и палочкоядерных (П), а знаменатель — суммарный процент всех нейтрофилов (Н): [М + Ю + П] /H
В норме этот ядерный индекс равен 0,05. При нарастании суммарного процента молодых нейтрофилов (М, Ю, П), например до 40, ядерный индекс может дойти до 0,5. См. также Лейкоциты.
- Лейкоцитарная формула у детей
Лейкоцитарная формула крови
Онлайн калькуляторыНа нашем сайте собрано более 100 бесплатных онлайн калькуляторов по математике, геометрии и физике.
СправочникОсновные формулы, таблицы и теоремы для учащихся. Все что нужно, чтобы сделать домашнее задание!
Заказать решениеНе можете решить контрольную?! Мы поможем! Более 20 000 авторов выполнят вашу работу от 100 руб!
Процентное содержание конкретного вида лейкоцитов будет изменяться при повышении или понижении содержания других видов. При расшифровке лейкоцитарной формулы, нужно учитывать абсолютное количество лейкоцитов.
5 основных видов лейкоцитов
В лейкоцитарной формуле отражается соотношение пяти основных видов лейкоцитов:
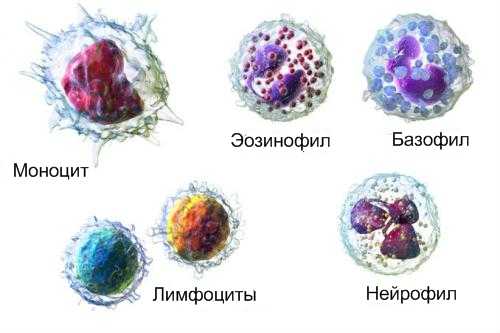
Лейкоцитарная формула взрослого здорового человека (норма):
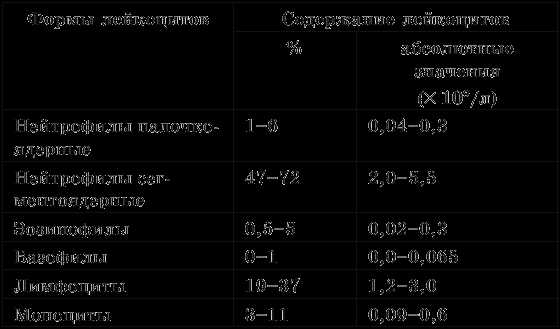
Отклонения от нормы в лейкоцитарной формуле принято обозначать следующими терминами:
- при повышении уровня конкретного типа лейкоцита к его названию добавляют окончания «оз» («ез») или «ия». Например, лимфоцитоз, эозинофилия, моноцитоз и т. д.
- при понижении уровня к названию лейкоцитов добавляют окончание «пения». Например, лимфопения, нейтропения, эозинопения и т. д.
Также используют понятия сдвига лейкограммы влево и вправо:
- Сдвиг лейкограммы влево показывает увеличение количества незрелых (палочкоядерных) нейтрофилов, а также появление метамиелоцитов (юных) и миелоцитов.
- Сдвиг лейкограммы вправо показывает уменьшение нормального количества палочкоядерных нейтрофилов, увеличение числа сегментоядерных нейтрофилов с гиперсегментированными ядрами.
Примеры решения задач по теме «лейкоцитарная формула»
| Понравился сайт? Расскажи друзьям! | |
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе