Т лимфоциты повышены
Оценка показателей клеточного иммунитета
Первым исследованием всегда является подсчет лейкоцитарной формулы (см. главу «Гематологические исследования»). Оцениваются как относительные, так и абсолютные значения количества клеток периферической крови.
Определение основных популяций (Т-клетки, В-клетки, натуральные киллеры) и субпопуляций Т-лимфоцитов (Т-хелперы, Т-ЦТЛ). Для первичного исследования иммунного статуса и выявления выраженных нарушений иммунной системы ВОЗ рекомендовано определение CD3, CD4, CD8, CD19, CD16+56, соотношение CD4/CD8. Исследование позволяет определить относительное и абсолютное количество основных популяций лимфоцитов: Т-клетки – CD3, В-клетки – CD19, натуральные киллеры (NK) – CD3- CD16++56+, субпопуляции Т лимфоцитов (Т-хелперы CD3+ CD4+, Т-цитотоксические CD3+ CD8+ и их соотношение).
Метод исследования
Иммунофенотипирование лимфоцитов проводится c использованием моноклональных антител к поверхностным дифференцировочным ангинам на клетках иммунной системы, методом проточной лазерной цитофлуорометрии на проточных цитофлуориметрах.
Выбор зоны анализа лимфоцитов производится по дополнительному маркеру CD45, который представлен на поверхности всех лейкоцитов.
Условия взятия и хранения образцов
Венозная кровь, взятая из локтевой вены, утром, строго натощак, в вакуумную систему до указанной на пробирке метки. В качестве антикоагулянта используется К2ЭДТА. После взятия пробирку с образцом медленно переворачивают 8-10 раз для перемешивония крови с антикоагулянтом. Хранение и транспортировка строго при 18–23°С в вертикальном положении не более 24 ч.
Невыполнение этих условий приводит к некорректным результатам.
Интерпретация результатов
Т-лимфоциты (CD3+ клетки). Повышенное количество свидетельствует о гиперактивности иммунитета, наблюдается при острых и хронических лимфолейкозах. Увеличение относительного показателя встречается при некоторых вырусных и бактериальных инфекциях в начале заболевания, обострениях хронических заболеваний.
Снижение абсолютного количества Т-лимфоцитов свидетельствует о недостаточности клеточного иммунитета, а именно о недостаточности клеточно-эффекторного звена иммунитета. Выявляется при воспалениях разнообразной этиологии, злокачественных новообразованиях, после травмы, операций, инфаркта, при курении, приеме цитостатиков. Повышение их числа в динамике заболевания – клинически благоприятный признак.
В-лимфоциты (CD19+ клетки) Снижение наблюдается при физиологических и врожденных гипогаммаглобулинемиях и агаммаглобулинемиях, при новообразованиях иммунной системы, лечении иммунодепрессантами, острой вирусной и хронической бактериальной инфекциях, состоянии после удаления селезенки.
Увеличение отмечается при аутоиммунных заболеваниях, хронических заболеваниях печени, циррозе, муковисцедозе, бронхиальной астме, паразитарных и грибковых инфекциях. Характерно в период реконвалесценции после перенесенных острых и хронических вирусных и бактериальных инфекций. Выраженное увеличение наблюдается при хроническом В-лимфолейкозе.
NK-лимфоциты с фенотипом CD3-CD16++56+ Натуральные киллеры (NK-клетки) – популяция больших гранулярных лимфоцитов. Они способны лизировать клетки-мишени, инфицированные вирусами и другими внутриклеточными антигенами, опухолевые клетки, а также другие клетки аллогенного и ксеногенного происхождения.
Увеличение количества NK-клеток связано с активацией антитрансплантационного иммунитета, в некоторых случаях отмечается при бронхиальной астме, встречается при вирусных заболеваниях, повышается при злокачественных новообразованиях и лейкозах, в периоде реконвалесценции.
Снижение наблюдается при врожденных иммунодефицитах, паразитарных инфекциях, аутоиммунных заболеваниях, облучении, лечении цитостатиками и кортикостероидами, стрессе, дефиците цинка.
Т-лимфоциты хелперы с фенотипом CD3+CD4+ Увеличение абсолютного и относительного количества наблюдается при аутоиммунных заболеваниях, может быть при аллергических реакциях, некоторых инфекционных заболеваниях. Это увеличение свидетельствует о стимуляции иммунной системы на антиген и служит подтверждением гиперреактивных синдромов.
Снижение абсолютного и относительного количества Т-клеток свидетельствует о гипореактивном синдроме с нарушением регуляторного звена иммунитета, является патогномичным признаком для ВИЧ-инфекции; встречается при хронических заболеваниях (бронхитах, пневмониях и т.д.), солидных опухолях.
Т-цитотоксические лимфоциты с фенотипом CD3+ CD8+ Повышение выявляется практически при всех хронических инфекциях, вирусных, бактериальных, протозойных инфекциях. Является характерным для ВИЧ-инфекции. Снижение наблюдается при вирусных гепатитах, герпесе, аутоиммунных заболеваниях.
Соотношение CD4+/CD8+ Исследование соотношения CD4+/CD8+ (CD3, CD4, CD8, CD4/CD8) рекомендовано только для мониторинга ВИЧ-инфекции и контроля эффективности АРВ терапии. Позволяет определить абсолютное и относительное количество Т-лимфоцитов, субпопуляций Т-хелперов, ЦТЛ и их соотношение.
Диапазон значений – 1,2–2,6. Снижение наблюдается при врожденных иммунодефицитах (синдром Ди-Джоржи, Незелофа, Вискотта-Олдрича), при вирусных и бактериальных инфекциях, хронических процессах, воздействии радиации и токсических химических веществ, множественной миеломе, стрессе, снижается с возрастом, при эндокринных заболеваниях, солидных опухолях. Является патогномичным признаком для ВИЧ-инфекции (менее 0,7).
Увеличение значения более 3 – при аутоиммунных заболеваниях, остром Т-лимфобластном лейкозе, тимоме, хроническом Т-лейкозе.
Изменение соотношения может быть связано с количеством хелперов и ЦТЛ у данного пациента. Например, снижение количества CD4+ Т-клеток при острой пневмонии в начале заболевания ведет к снижению индекса, а ЦТЛ при этом могут не измениться.
Для дополнительного исследования и выявления изменений иммунной системы при патологиях требующих оценки наличия острого или хронического воспалительного процесса и степени его активности, рекомендуется включать подсчет количества активированных Т-лимфоцитов с фенотипом CD3+HLA-DR+ и ТNK–клеток с фенотипом CD3+CD16++56+.
Т-активированные лимфоциты с фенотипом CD3+HLA-DR+ Маркер поздней активации, показатель гиперреактивности иммунитета. По экспрессии данного маркера можно судить о выраженности и силе иммунного ответа. Появляется на Т-лимфоцитах после 3-го дня острого заболевания. При благоприятном течении заболевания снижается до нормы. Увеличение экспрессии на Т-лимфоцитах может быть при многих заболеваниях, связанных с хроническим воспалением. Отмечено его повышение у пациентов с гепатитом С, пневмониями, ВИЧ-инфекцией, солидными опухолями, аутоиммунными заболеваниями.
ТNK-лимфоциты с фенотипом CD3+CD16++CD56+ Т-лимфоциты, несущие на своей поверхности маркеры CD16++ CD 56+. Эти клетки имеют свойства как Т-, так и NK-клеток. Исследование рекомендовано как дополнительный маркер при острых и хронических заболеваниях.
Снижение их в периферической крови может наблюдаться при различных органоспецифических заболеваниях и системных аутоиммунных процессах. Увеличение отмечено при воспалительных заболеваниях разной этиологии, опухолевых процессах.
Исследование ранних и поздних маркеров активации Т-лимфоцитов (CD3+CD25+, CD3-CD56+, CD95, CD8+CD38+) дополнительно назначают для оценки изменений ИС при острых и хронических заболеваниях, для диагностики, прогноза, мониторинга течения заболевания и проводимой терапии.
Т-активированные лимфоциты с фенотипом CD3+CD25+, рецeптор к ИЛ2 CD25+ – маркер ранней активации. О функциональном состоянии Т-лимфоцитов (CD3+) свидетельствует количество экспрессирующих рецепторов к ИЛ2 (CD25+). При гиперактивных синдромах количество этих клеток возрастает (острые и хронические лимфолейкозы, тимома, отторжение трансплантата), кроме того, повышение их может свидетельствовать о ранней стадии воспалительного процесса. В периферической крови их можно выявить в первые три дня болезни. Снижение числа этих клеток может наблюдаться при врожденных иммунодефицитах, аутоиммунных процессах, ВИЧ-инфекции, грибковых и бактериальных инфекциях, ионизирующей радиации, старении, отравлении тяжелыми металлами.
Т-цитотоксические лимфоциты с фенотипом CD8+CD38+ Присутствие CD38+ на ЦТЛ лимфоцитах отмечено у пациентов с разными заболеваниями. Информативный показатель при ВИЧ-инфекции, ожоговой болезни. Увеличение числа ЦТЛ с фенотипом CD8+CD38+ наблюдается при хронических воспалительных процессах, онкологических и некоторых эндокринных заболеваниях. При проведении терапии показатель снижается.
Субпопуляция натуральных киллеров с фенотипом CD3- CD56+ Молекула CD56 – адгезивная молекула, широко представленная в нервной ткани. Кроме натуральных киллеров, экспрессируется на многих типах клеток, в том число на Т-лимфоцитах.
Увеличение данного показателя свидетельствуют о расширении активности специфического клона клеток киллеров, которые имеют меньшую цитолитическую активность, чем NK-клетки с фенотипом CD3- CD16+. Количество этой популяции возрастает при гематологических опухолях (ЕК-клеточная или Т-клеточная лимфома, плазмоклеточная миелома, апластическая крупноклеточная лимфома), хронических заболеваниях, некоторых вырусных инфекциях.
Снижение отмечается при первичных иммунодефицитах, вирусных инфекциях, системных хронических заболеваниях, стрессе, лечении цитостатиками и кортикостероидами.
Рецептор CD95+ – один из рецепторов апоптоза. Апоптоз – сложный биологический процесс, необходимый для удаления из организма поврежденных, старых и инфицированных клеток. Рецептор CD95 экспрессируется на всех клетках иммунной системы. Он играет важную роль в контроле функционирования иммунной системы, так как является одним из рецепторов апоптоза. Его экспрессия на клетках определяет готовность клеток к апоптозу.
Снижение доли CD95+-лимфоцитов в крови пациентов свидетельствует о нарушении эффективности последнего этапа выбраковки дефектных и инфицированных собственных клеток, что может привести к рецидиву заболевания, хронизации патологического процесса, развитию аутоиммунных заболеваний и повышению вероятности опухолевой трансформации (к примеру, рака шейки матки при папилломотозной инфекции). Определение экспрессии CD95 имеет прогностическое значение при миело- и лимфопролифератиных заболеваниях.
Повышение интенсивности апоптоза наблюдается при вирусных заболеваниях, септических состояниях, при употреблении наркотических средств.
Активированные лимфоциты CD3+CDHLA-DR+, CD8+CD38+, CD3+CD25+, CD95. Тест отражает функциональное состояние Т-лимфоцитов и рекомендован для контроля за течением заболевания и контроля иммунотерапии при воспалительных заболеваниях разной этиологии.
Т цитотоксические лимфоциты понижены
Лимфоциты – кровяные клетки, которые борются с вирусами, инфекциями и чужеродными белками. Выделяют антитела в иммунную систему организма, и блокируют антигены.
Оглавление:
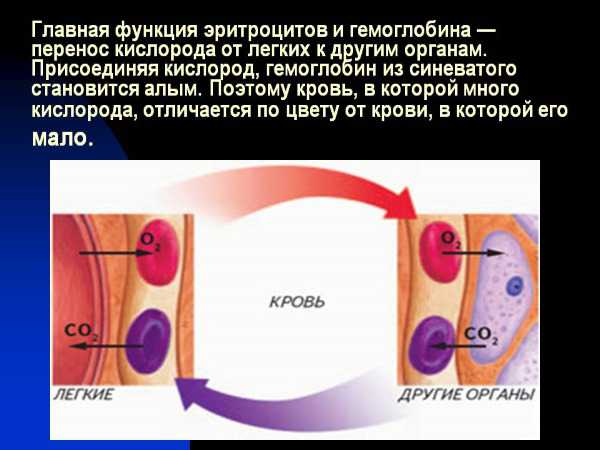
Эти кровяные клетки защищают организм от чужеродных молекул.
Разные заболевания, возраст и особенности иммунитета влияют на абсолютный состав лимфоцитов в крови.
- В-лимфоциты функционируют в селезенке, ткани лимфы, миндалинах. Контактируя с чужеродными инфекциями, вырабатывают антитела.
- Т-лимфоциты преобразовываются в тимусе. Они предназначены для регулировки иммунной реакции, если необходимо – активизируются. Иммунные Т-лимфоциты бывают трех видов: Т-хелперы, Т-киллеры, Т-супрессоры.
- Натуральные лимфоциты-киллеры способны изменяться и трансформироваться в опухолевые. Ферменты этих лимфоцитов могут разрушать клеточную стену.
Как определить количество лимфоцитов?
Общий или клинический анализ крови – точная и наиболее распространенная диагностика, позволяет определить воспалительные процессы и инфекционные заболевания, оценить эффективность лечения. Количество лимфоцитов также возможно определить общим анализом крови. Кровь берут с пальца, обработанного спиртовым раствором.
Если у больного проблемы с периферическим кровоснабжением, кровь берется с вены. Кровь необходимо сдавать утром натощак. В результат анализа вписывается цифра в процентах, это общее содержание лимфоцитов. Их абсолютное значение вычитывается с общего.
Если общий процент лимфоцитов в составе крови завышен или занижен, врач проводит иммунологическое исследование крови – иммунограмму. В ней детально описывается процентное содержание В и Т лимфоцитов и других компонентов крови.
Норма лимфоцитов в составе крови ребенка и взрослого:
На норму уровня лимфоцитов влияет и возраст пациента, ведь иммунная система у детей и у взрослых функционирует по-разному. Чем старше человек, тем меньше объем его тимуса, в котором созревают Т-лимфоциты. До 6 лет в крови у ребенка Т-лимфоциты доминируют, у взрослых ведущие – нейтрофилы.
Уровень лимфоцитов в детской крови меняется быстро:
- у новорождённых их содержание составляет 21-24% всех белых кровяных телец;
- в возрасте 7 дней достигает уже 40-42%;
- у годовалого ребенка лимфоциты на уровне 38-72%;
- в 6 лет – 45-65%;
- после достижения ребенком 6 лет и до подросткового возраста процентный состав лимфоцитов падает;
- в возрастелет лимфоциты составляют 24-39% белых кровяных телец.
- Норма лимфоцитов для взрослого мужчины стабильная в любом возрасте: составляет 1-4,5Х109 клеток в литре крови, то есть 19-37%. Немного пониженный уровень возможен в старости.
- У женщины организм устроен по-другому. В период беременности уровень лимфоцитов снижается, женщина становится уязвимой к разным инфекциям.
Почему повышаются лимфоциты?
В большинстве случаев повышение Т-лимфоцитов является нормальной функцией иммунитета человека. Повышение Т-хелперов на фоне снижения Т-супрессоров, В-лимфоцитов и натуральных киллеров случаются в людей в возрасте после 60 лет и у женщин в период менопаузы.
Повышение цитологических Т-лимфоцитов отображает вирусное воспаление в организме человека. Повышение активированных Т-лимфоцитов возможно в период острого инфекционного заболевания и на протяжениидней после него. Если активированные Т-лимфоциты повышены без причины, это указывает на хроническое воспаление в организме.
Количество Т-хелперов повышенное при:
- Остром Т-лимфобластном лейкозе;
- Хроническом Т-лейкозе;
- Синдроме Сезари;
- Ревматоидном артрите (красной волчанке);
- Гиперактивности иммунитета.
Т-цитотоксические лимфоциты повышаются при остром вирусном заболевании:
Количество В-лимфоцитов повышенное в состояниях:
- Хронических грибковых, паразитарных бактериальных инфекций;
- Хронического заболевания печени, циррозе;
- Ревматоидного артрита;
- Туберкулеза;
- Хронического лимфолейкоза.
Повышение В-лимфоцитов — явление редкое. Возможно на фоне снижении Т-лимфоцитов и натуральных киллеров у больных с вирусом Эпштейна-Барра.
Количество натуральных киллеров повышается в крови если уровень В-лимфоцитов снижается. Это значит, что в организме есть хроническое или острое вирусное воспаление. Клетки натуральных киллеров повышены больше месяца? Инфекционно-воспалительный процесс перерос в хронический. Повышение НК-лимфоцитов у женщин может быть после выкидышей, проблемах с зачатием и конфликте резус-факторов матери и ребенка.
Что значат повышенные лимфоциты у детей?
Повышенный процент лимфоцитов в составе крови в медицине называют лимфоцитозом. Детям этот диагноз поставить сложней, у них уровень лимфоцитов меняется с возрастом. Резкие изменения данных в анализе крови ребенка принято называть физиологическим лимфоцитозом. За первых 12 месяцев жизни уровень лимфоцитов достигает 65%.
В 4 года показатели начинают снижаться: в 10 лет уже 30-45%, вдостигается норма взрослых – 24-39%.
Диагноз «Лимфоцитоз» и лечение приписывает только врач при показателях:
- в 12 месяцев выше, чем 65%;
- в 5 лет выше, чем 55%;
- в 10 лет выше, чем 45%.
Причиной ненормированного повышения абсолютного количества лимфоцитов у малышей являются:
- вирусная инфекция: гепатит, герпетическая инфекция, краснуха, токсоплазмоз, грипп;
- гематологические заболевания: острый и хронический лимфолейкоз, болезнь Франклина, лимфосаркома;
- применение лекарств и наркотических обезболивающих;
- отравление дисульфидом углерода, металлом, свинцом, мышьяком.
Лимфоцитоз может быть результатом гематологических заболеваний. При относительном лимфоцитозе лимфоциты повышаются за счет снижения других лейкоцитов.
- ревматизм;
- брюшной тиф;
- тиреотоксикоз;
- увеличенная селезенки;
- аддисонова болезнь;
- дистрофия;
- нехватка витаминов.
Редко относительный состав лимфоцитов у ребенка повышается после профилактической прививки.
ОТЗЫВ НАШЕЙ ЧИТАТЕЛЬНИЦЫ!
Недавно я прочитала статью, в которой рассказывается о Монастырском чае для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик.
Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью. Читать далее »
О чем говорят повышенные лимфоциты у взрослых?
У взрослых мужчин уровень лимфоцитов редко выходит за пределы нормы. Неболь шое их снижение характерно в пожилом возрасте. В здорового мужчины среднего возраста в анализе крови повышены лимфоциты?
Возможно он накануне анализа физически тяжело работал, занимался спортом, долгое время пребывал под прямыми солнечными лучами или пил алкоголь. Эти факторы провоцируют рост лимфоцитов.
Повышены лимфоциты у женщин могут быть из-за психоэмоционального состояния, питания, климата. В женском организме лимфоцитов больше, чем в мужском. Повышения уровня в пределах 15% это физиологически нормально.
У женщин процент лимфоцитов до 50-55% считается нормой если она беременная или у нее месячные или ПМС. У беременной женщины повышаются циркулирующие лимфоциты: собственный иммунитет снижается, при этом повышается у плода.Типы лимфоцитоза
- Диагноз «Лимфоцитоз» подразумевает вторжение инфекции в человеческий организм. Если болезнь определить на ранний стадиях, ее возможно полностью вылечить (даже серьезные онкологические). Но при лимфоцитозе нет конкретных симптомов, и он часто маскируется под другую проблему со здоровьем. Лимфоцитоз в большинстве случаев диагностируется случайно и требует срочного лечения.
- Причины начала лимфоцитоза разные. В составе крови во время клинического анализа проявились существенные отклонения от нормы? Важно понимать риск и вероятность серьезной болезни. Организм никогда не молчит, если в нем есть проблема. Стоит просто наблюдать реакции и слушать сигналы: частые простуды, плохой иммунитет. Раз в 12 месяцев посещать поликлинику для медосмотра.
В крови у взрослых может быть два типа лимфоцитоза, зависимо от концентрации белых кровяных телец: относительный и абсолютный.
Относительный может проявляться после перенесенного больным вирусного или инфекционного заболевания. Эта болезнь безопасна, лимфоциты сами нормализуются после выздоровления.
Если больной страдает абсолютным лимфоцитозом, в клиническом анализе крови существенно повышаются конкретный тип лейкоцитов. Болезнь часто возникает после брюшного тифа, бруцеллеза, других воспалительных гнойных заболеваний. Абсолютный лимфоцитоз требует комплексного стационарного лечения под вниманием специалистов. Как правило, лечится этот недуг долгое время.
Скачки лимфоцитов в составе крови зависит от разных причин.
Патологические отклонения состава крови возможны после некоторых заболеваний:
- коклюша;
- острого лимфобластного лейкоза;
- васкулита;
- болезни Крона;
- язвенного колита;
Повышен процент лимфоцитов. Что делать?
Понимать существующие риски для здоровья и обратить внимание на факторы, которые помогут диагностировать болезнь:
- Минимум раз в год сдавать кровь на клинический анализ. Это поможет предупредить не только лимфоцитоз, но и много других недугов.
- Бояться солнца. Особенно обладателям благородной бледной кожи категорически не рекомендуется принимать солнечные ванны и ходить в солярии. Ожоги ультрафиолета понижают защитные силы организма, взамен заселяя кровь патогенными микроорганизмами. Их активность возрастает вместе с количеством лимфоцитов, которые готовы побороть чужеродные организмы.
Иммунитет в такой ситуации борется с ненужными врагами, в то время как старые болезни «просыпаются» и обостряются. Поэтому на пляж стоит ходить только утром или вечером с зонтиком и солнцезащитным кремом.
Главное – профилактика!
- Лечение и профилактика лимфоцитоза – это замкнутый круг. Профилактика не менее важна, чем лечение. Иначе абсолютное выздоровление не наступит. Если в результате тщательной диагностики врач объявил диагноз «Лимфоцитоз», расстраиваться не стоит. Современной медицине под силу излечить лимфоцитоз. Первое – не поддаваться стрессу и волнениям, второе – внимательно слушать врача.
- Лимфоцитоз чаще встречается у детей, но и у взрослых этот диагноз нередкий. Детям легче справится с заболеванием, в большинстве случаев оно не смертельное.
- Для взрослых же систематическое повышение лимфоцитов в крови неестественно и обязательно значит, что в организме есть серьезная болезнь. Лечение лимфоцитоза в этом случае будет полностью зависеть от причин его развития: непросто привести лимфоциты в норму, а вылечить болезнь, которая его спровоцировала.
- Как правило, онколог назначает антибиотики, противовоспалительные и противовирусные препараты для излечения основного заболевания. Если после этого кровяные тельца не нормализовались, значит есть злокачественная опухоль.
Тогда назначается химиотерапия, в особенно тяжелых случаях необходима трансплантация костного мозга. Больного изолируют в стационар в специальный бокс, чтобы уберечь от инфекций окружающей среды и возможных осложнений.
Для профилактики врач может приписать антибиотики и десенсибилизирующие лекарства. Прием антибиотиков обязателен, если в организм проникла новая инфекция.
Последствия лимфоцитоза
Болезнь необходимо лечить! Лимфоцитоз вызывает отказ работы имму нной системы. Состояние больного перерастает в тяжелое, его не покидают тяжкие болезни: не успевает излечиться одна, а уже есть симптомы нового заболевания. На фоне ослабленного иммунитета растут злокачественные раковые опухоли.
Народные целители рекомендуют лечить лимфоцитоз, используя народные средства. Преодолеть болезнь помогает регулярный прием спиртового ликера из катарантусовых листьев. Для ее приготовления необходимо 50 гр листьев растения и 200 грамм водки.
Составляющие смешать, закрыть в плотной темной бутылку и настаивать 7 дней, процедить. На стакан воды капать 15 капель настойки. Принимать ежедневно в течение 3 недель.
Для профилактики недуга врачам, родственникам и всем, кто контактирует с больными лимфоцитозом, рекомендуется несколько раз в год сдавать общий анализ крови. Если серьезно отнестись к лечению болезни, ее возможно полностью побороть.
Функция Т-лимфоцитов в организме человека
Лимфоциты — это клетки лейкоцитарного звена крови, выполняющие ряд важнейших функций. Снижение или повышение уровня данных клеток может говорить о развитии патологического процесса в организме.
Процесс образования и функции лимфоцитов
Лимфоциты вырабатываются в костном мозге, после мигрируют в вилочковую железу (тимус), где под воздействием гормонов и эпителиальных клеток они претерпевают изменения и дифференцируются на подгруппы с различными функциям. В организме человека имеются и вторичные лимфоидные органы, к ним относятся лимфатические узлы, селезенка. Селезенка также является местом гибели лимфоцитов.
Различают Т и В лимфоциты. 10-15% всех лимфоцитов в лимфатических узлах трансформируется в В-лимфоциты. Благодаря именно этим клеткам организм человека приобретает пожизненный иммунитет к перенесенным заболеваниям — при первом контакте с чужеродным агентом (вирус, бактерия, химическое соединение) В-лимфоциты вырабатывают антитела к нему, запоминают болезнетворный элемент и при повторном взаимодействии мобилизуют иммунитет на его уничтожение. Также за счет наличия В-лимфоцитов в плазме крови достигается эффект от вакцинации.
В вилочковой железе около 80% лимфоцитов преобразуются в Т-лимфоциты (CD3 — общий маркер клеток). Рецепторы Т-лимфоцитов выявляют и связывают антигены. Т-клетки, в свою очередь, подразделяются на три подвида: Т-киллеры, Т-хелперы, Т-супрессоры. Каждый из видов Т-лимфоцитов принимает непосредственное участие в устранении чужеродного агента.
Т-киллеры уничтожают и расщепляют клетки, пораженные бактериями и вирусами, раковые клетки. Т-киллеры являются основным элементом антивирусного иммунитета. Функция Т-хелперов состоит в усилении адаптивного иммунного ответа, такие Т-клетки выделяют специальные вещества, активизирующие реакцию Т-киллеров.
Т-киллеры и Т-хелперы — это эффекторные Т-лимфоциты, функция которых состоит в обеспечении иммунного ответа. Есть также Т-супрессоры — регуляторные Т-лимфоциты, регулирующие активность эффекторных Т-клеток. Контролируя интенсивность иммунного ответа, регуляторные Т-лимфоциты предотвращают уничтожение здоровых клеток организма и предупреждают возникновение аутоиммунных процессов.
Нормальные показатели лимфоцитов
Нормальные значения лимфоцитов различны для каждого возраста — обусловлено это особенностями развития иммунной системы.
С возрастом уменьшается объем вилочковой железы, в которой созревает основная часть лимфоцитов. До 6-и лет в крови преобладают именно лимфоциты, по мере взросления человека ведущими становятся нейтрофилы.
- новорожденные дети — 12-36% от общего числа лейкоцитов;
- 1 месяц жизни — 40-76%;
- в 6 месяцев — 42-74%;
- в 12 месяцев — 38-72%;
- до 6 лет — 26-60%;
- до 12 лет — 24-54%;
- 13-15 лет — 22-50%;
- взрослый человек — 19-37%.
Для определения количества лимфоцитов проводят общий (клинический) анализ крови. С помощью такого исследования можно определить общее количество лимфоцитов в составе крови (данный показатель выражается, как правило, в процентном соотношении). Для получения абсолютных значений при расчете необходимо учитывать общее содержание лейкоцитов.
Детальное определение концентрации лимфоцитов проводят при осуществлении иммунологического исследования. В иммунограмме отражаются показатели В и Т лимфоцитов. Норма Т-лимфоцитов — 50-70%, (50,4±3,14)*0,6-2,5 тыс. Нормальный показатель В-лимфоцитов — 6-20%, 0,1-0,9 тыс. Соотношение между Т-хелперами и Т-супрессорами в норме составляет 1,5-2,0.
Повышение и снижение уровня Т-лимфоцитов
Увеличение Т-лимфоцитов в иммунограмме указывает на гиперактивность иммунной системы и наличие иммунопролиферативных нарушений. Снижение уровня Т-лимфоцитов говорит о недостаточности клеточного иммунитета.
При любом воспалительном процессе уровень Т-лимфоцитов снижен. На степень снижения концентрации Т-клеток оказывает влияние интенсивность воспаления, однако не во всех случаях прослеживается такая закономерность. Если в динамике воспалительного процесса Т-лимфоциты повышены, это является благоприятным признаком. Однако повышенный уровень Т-клеток на фоне выраженной клинической симптоматики, наоборот, является неблагоприятным признаком, который свидетельствует о переходе заболевания в хроническую форму. После полного устранения воспаления уровень Т-лимфоцитов достигает нормальных значений.
Причиной увеличения уровня Т-лимфоцитов могут быть такие нарушения, как:
- лимфолейкоз (острый, хронический);
- синдром Сезари;
- гиперактивность иммунитета.
Т-лимфоциты понижены могут быть при следующих патологиях:
- хронические инфекционные заболевания (ВИЧ, туберкулез, гнойные процессы);
- снижение выработки лимфоцитов;
- генетические нарушения, вызывающие иммунодефицит;
- опухоли лимфоидной ткани (лимфосаркома, лимфогранулематоз);
- почечная и сердечная недостаточность последней стадии;
- разрушение лимфоцитов под воздействием определенных медикаментов (кортикостероидов, цитостатиков) или лучевой терапии;
- Т-клеточная лимфома.
Уровень Т-лимфоцитов необходимо оценивать в комплексе с остальными элементами крови, учитывая при этом симптомы и жалобы пациента. Поэтому интерпретировать результаты исследования крови должен исключительно квалифицированный специалист.
Что же делать, если аллергия не проходит?
Вас мучает чихание, кашель, зуд, высыпания и покраснения кожи, а может проявления аллергии у Вас еще более серьезные. А изоляция аллергена неприятная или вовсе невозможна.
К тому же, аллергия приводит к таким заболеваниям как астма, крапивница, дерматит. И рекомендованные лекарства почему-то не эффективны в Вашем случае и никак не борются с причиной…
Рекомендуем прочитать в наших блогах историю Анны Кузнецовой, как она избавилась от аллергии когда врачи поставили на ней жирный крест. Читать статью >>
Определение Т-лимфоцитов, что это такое, применение в диагностике и лечении
Т-лимфоциты – многочисленный подтип агранулоцитов. Участвуют в клеточном и гуморальном иммунитете, обеспечивая защиту организма от патогенных воздействий.
Внимание! Первый анализ в общеклиническом исследовании крови — подсчет лейкоцитарной формулы. В общем анализе крови оценивается относительное и абсолютное содержание лимфоцитов в крови. Отклонения от нормальных показателей указывают на патологии.
Что такое T-лимфоциты, и где они образуются?
Предшественники агранулоцитов появляются в костном мозге. В вилочковой железе происходит процесс созревания. Определенные гормоны и ткани на конечном этапе созревания оказывают влияние на дифференциацию лимфоцитов. Каждый тип Т-клеток отличается структурно и функционально друг от друга. Лимфоциты вырабатываются в костном мозге и в малых количествах в селезенке и лимфоузлах. При нарушениях в работе костного мозга или лейкозах различной этиологии увеличиваются лимфоузлы, что является первым признаком патологических состояний.
Т-клетки можно отличить от других лимфоцитов наличием специального рецептора на мембране. Большинство Т-лимфоцитов несут на мембране клеточный рецептор, состоящий из альфа- и бета-цепей. Такие лимфоциты принято называть альфа-β-Т-клетками. Они — часть приобретенной иммунной системы. Специализированные гамма-дельта-Т-клетки (менее распространенный тип Т-лимфоцитов в организме человека) имеют инвариантные Т-клеточные рецепторы с ограниченным разнообразием.
Виды Т-лимфоцитов и их функции
Существует несколько видов Т-клеток:Важно! Главной функцией Т-лимфоцитов является выявление и уничтожение патогенного микроорганизма или инородной частицы.
Т-хелперы помогают другим лейкоцитам в иммунологических процессах, в превращении В-лимфоцитов в плазматические клетки. Т-хелперы известны как CD4 Т-лимфоциты, поскольку имеют гликопротеин CD4 на мембране. Т-хелперы активируются, когда связываются с молекулярными антигенами ГКГ класса II, которые располагаются на поверхности антигенпрезентативных клеток. После активации Т-лимфоциты делятся и выделяют белки, называемые цитокинами, которые регулируют активный иммунный ответ. Клетки могут дифференцировать в один из нескольких подтипов лимфоцитов – Th2, Th3, Th4, Th27, TH9 или TFH. Т-лимфоциты этого вида могут быть представлены фенотипом CD3. Данные гликопротеиды (CD4 и CD3) помогают мобилизовать иммунную систему и уничтожить патогенный микроорганизм.
Цитотоксические Т-лимфоциты (ЦТЛ) уничтожают раковые или инфицированные вирусом клетки, участвуют в отторжении трансплантата. Известны как CD8 Т-клетки, поскольку имеют гликопротеин CD8 на мембране. Распознают мишени путем связывания с пептидными молекулами ГКГ класса I, которые присутствуют на мембране зародышевых клеток.
Регуляторные Т-лимфоциты играют ключевую роль в поддержании иммунологической толерантности. Их основная задача — вовремя отключить иммунную реакцию при уничтожении патогенного микроорганизма. Эту функцию совместно выполняют Т-киллеры и Т-хелперы.Нормальные значения Т-лимфоцитов в анализе крови
Нормальные показатели лимфоцитов различаются у разных возрастных групп. Связано с индивидуальными особенностями иммунной системы. Объем вилочковой железы, в которой находится основная часть агранулоцитов, в процессе старения уменьшается. До шестилетнего возраста в кровеносном русле преобладают лимфоциты, а с 6 лет – нейтрофилы.
Процентное соотношение количества Т-лимфоцитов в крови у разных возрастных групп:
- У новорожденных показатель составляет 14-36% от общего числа лейкоцитов.
- У грудных детей варьируется в пределах 41-78%.
- У детей от 12 месяцев до 15 лет постепенно снижается до 23-50%.
- У взрослых варьируется в диапазоне 18-36%.
Анализ количества Т-лимфоцитов является частным случаем общеклинического исследования крови. Данное исследование позволяет определить относительное и абсолютное содержание лимфоцитов в кровеносном русле. Иммунологическое исследование (иммунограмму) проводят для выявления концентрации лимфоцитов. Иммунограмма отображает показатели В и Т-клеток. Нормой Т-лимфоцитов принято считать 48-68%, а В-клеток – 4-18%. Соотношение Т-хелперов и Т-киллеров не должно в норме превышать 2.0.
Показания к проведению иммунограммы
Врачи назначают иммунограмму для исследования статуса иммунной системы. В первую очередь данное обследование крови необходимо больным ВИЧ-инфекцией или другими инфекционными заболеваниями.
Распространенные болезни, при которых показано прохождение иммунологического исследования:
- Заболевания ЖКТ.
- Непрекращающиеся или хронические инфекционные заболевания.
- Аллергические реакции неясного происхождения.
- Анемия различной этиологии (железодефицитная, гемолитическая).
- Хронические заболевания печени вирусной или идиопатической природы (гепатиты, цирроз).
- Постоперационные осложнения.
- Подозрение на онкозаболевания.
- Сильные воспалительные процессы, которые продолжаются несколько недель.
- Оценка эффективности иммуностимулирующих препаратов.
- Подозрение на аутоиммунные болезни (ревматоидный артрит, миастения).
В зависимости от лечащего врача могут быть и другие показания к проведению иммунологического обследования.
Интерпретация результатов анализов
Общее содержание лимфоцитов в крови
Чрезмерное повышение уровня лимфоцитов (CD3+ Т-клеток) в крови может указывать на инфекционные или воспалительные процессы. Такое состояние наблюдается при хронических лейкозах или бактериальных инфекциях. Снижение абсолютного числа Т-клеток указывает на дефицит клеточно-эффекторного иммунитета. Пониженное количество Т-лимфоцитов наблюдается при злокачественных новообразованиях, сердечном приступе, применении цитостатических препаратов или травмах различной этиологии.
В-клетки
Повышенные показатели В-лимфоцитов (CD19+ Т-клетки) наблюдаются при аутоиммунных заболеваниях, болезнях печени, бронхиальной астме, грибковых или бактериальных инфекциях. Хронический лимфолейкоз может стать причиной повышенного содержания В-лимфоцитов в кровеносном русле. Пониженные показатели В-лимфоцитов появляются при доброкачественных новообразованиях, агаммаглобулинемии или после удаления селезенки.
Т-хелперы
Если повышаются показатели абсолютного и относительного содержания Т-клеток с фенотипом СД3+CД4 (Т-хелперов), то это указывает на наличие аутоиммунных заболеваний, аллергических реакций или инфекционных болезней. Если чрезмерно понижаются показатели содержания Т-клеток в крови, то это признак ВИЧ, пневмонии, злокачественных новообразований или лейкоза.
Показатели ЦТЛ с фенотипом CD3+ CD8 повышаются при вирусных, паразитарных, бактериальных или аллергических патологиях. Нередко высокий показатель данного типа агранулоцитов является признаком ВИЧ. Снижение числа ЦТЛ с фенотипом CD8 свидетельствует о наличии аутоиммунной болезни, гепатита различной этиологии или гриппа. Исследуют соотношение CD4+/CD8 для оценки эффективности лекарственной терапии или мониторинга состояния здоровья ВИЧ-инфицированных.
Естественные (N) киллеры
Снижение общего количества натуральных киллеров с фенотипом CD16 ведет к развитию онкологических, вирусных, аутоиммунных заболеваний. Повышение приводит к отторжению трансплантата и осложнениям различной этиологии.
Совет! Вышеуказанные данные предоставлены в ознакомительных целях. Выполнять анализ показателей может только квалифицированный специалист. Для подтверждения или исключения диагноза необходимы дополнительные обследования. Не занимайтесь самодиагностикой или лечением – обратитесь за консультацией к лечащему врачу.
Медицинские справочники
Информация
Содержание
справочника
Иммунолог
Пособие по клинической иммунологии для практических врачей
Факторы адаптивного иммунитета»>Биологическая сущность механизма антигенной презентации
Принципы интерпретации данных иммунограммы
Спектр иммунологических лабораторных исследований, проведенных больному, составляет его иммунограмму. Все основные принципы интерпретации иммунограмм разработаны на основе накопленного опыта использования общего анализа крови в повседневной врачебной практике с 20-х годов прошлого столетия и опыта использования иммунограммы клиницистами за последние 30 лет. В основу диагностики и прогнозирования следует всегда ставить совокупность изменений всех показателей лейкограммы и иммунограммы. Один и тот же конечный результат иммунной реакции при одинаковых условиях может быть получен разным количественным и качественным сочетанием компонентов иммунной системы.
Фундаментальные принципы интерпретации иммунограммы:
2. Комплексный анализ иммунограммы более информативен, нежели оценка любого показателя в отдельности. Одинаковые изменения определенного показателя в разные фазы острого воспалительного процесса могут рассматриваться как благоприятный и неблагоприятный признак.
3. Реальную информацию об изменениях иммунограммы дают значительные нарушения показателей в иммунограмме (40-50% от нормы и более). В связи с лабильностью показателей иммунограммы их незначительные колебания возможны у совершенно здоровых лиц.
4. Клинические данные играют решающую роль, а иммунограмма несет вспомогательное диагностическое и прогностическое значение. Отсутствие сдвигов в иммунограмме при наличии клинической картины патологии требует изучения функции компонентов отдельных звеньев иммунной системы.
5. Анализ иммунограммы в динамике (особенно в сопоставлении с клинической динамикой) более информативен с точки зрения как диагностики, так и прогноза течения заболевания, помогает избежать ошибочного трактования.
6. Диагностическое и прогностическое значение имеют индивидуальные показатели нормы у данного пациента (с учетом возраста и наличия сопутствующих хронических заболеваний, действия вредных факторов, медикаментозной терапии).
7. Первоочередное значение при оценке иммунограммы имеет соотношение показателей иммунограммы, а не их абсолютные значения.
8. При оценке показателей иммунограммы следует учитывать возможность их колебаний, в связи с принятием пищи, физическими нагрузками, ощущением страха, временем суток.
9. Несоответствие сдвигов показателей иммунограммы и клинической картины заболевания (синдром диссоциации) свидетельствует о неблагоприятном развитии процесса.
10. Чем выше антигенность чужеродного фактора и больше зона его проникновения, тем ярче будет воспалительный процесс. Поэтому более выраженными должны быть и сдвиги в иммунограмме, что будет свидетельствовать в пользу адекватности реакции иммунной системы. Отсутствие указанных изменений в лейко- и иммунограмме – неблагоприятный симптом, который свидетельствует о неадекватности роботы иммунной системы. Своевременное распознавание признаков такого несоответствия является главной задачей клинициста-иммунолога.
Прежде чем перейти к анализу структуры иммунограммы, следует остановиться на нескольких принципиальных моментах. Во-первых, важно отметить, что все лабораторные иммунологические данные необходимо интерпретировать в сопоставлении с данными общего анализа крови, клинической картины заболевания и стадией иммунного ответа. Так, смена нейтрофильной фазы иммунного ответа на лимфоцитарную при бактериальных инфекциях сопровождается постепенным регрессом симптомов воспаления в клинической картине. Если же нет этой закономерности, выяснению причины дисбаланса помогают данные иммунограммы. Низкое содержание лимфоцитарных цитокинов (см. ниже) на фоне нарастающего лимфоцитоза в общем анализе крови может свидетельствовать о недостаточной функциональной активности иммунокомпетентных клеток, что, собственно, и объясняет продолжительное сохранение симптомов воспаления, опосредствованных деятельностью факторов врожденной резистентности. С другой стороны, иммунограмма может продемонстрировать источник формирования лимфоцитоза в общем анализе крови. Так, при высоком содержании так называемых нулевых лимфоцитов (недостаточно зрелых или дефектных иммунокомпетентных клеток) даже высокий лимфоцитоз не сопровождается надлежащим выполнением функций лимфоцитов.
Во-вторых, данные иммунограммы следует оценивать путём сравнения абсолютных и относительных (процентных) значений иммунологических показателей. Нормальное процентное содержание той или иной субпопуляции лимфоцитов еще не свидетельствует о достаточном абсолютном количестве соответствующих иммунокомпетентных клеток.
Какие нарушения в иммунограмме подлежат коррекции? Далеко не все изменения, выявленные в иммунограмме, являются показанием для проведения иммунотерапии. Прежде всего, необходимо ориентироваться на клинические данные. При этом мы рекомендуем пользоваться скрининговыми клинико-лабораторными критериями диагностики иммунодефицитных заболеваний, приведёнными в настоящем пособии. Если же говорить о результатах иммунологических исследований, то подлежат коррекции следующие нарушения показателей иммунитета:
1. Достоверные (имеет место снижение показателя, по крайней мере, на 30-40% от нижней границы возрастной нормы).
2. Стойкие (сохраняются, как минимум, при двукратном обследовании, с интервалом не менее 2-х недель).
3. Клинически манифестные (т.е. изменение показателя можно связать с определёнными клиническими данными, исходя из современных представлений о функциональном предназначении различных компонентов иммунной системы; например, известно, что дефекты фагоцитоза приводят преимущественно к развитию хронических бактериальных и грибковых инфекций, а дефицит в продукции интерферонов предрасполагает к хронической вирусной патологии).
4. Не только количественные, но и качественные (т.е. желательно проводить параллельное определение количественных и качественных характеристик изучаемых факторов иммунной защиты).
Структура иммунограммы. Показатели иммунограммы распределяют на определенные группы, в зависимости от того, какое звено иммунитета они характеризуют.
Систему врожденного иммунитета характеризуют: количество нейтрофилов и моноцитов крови, величина показателей оценки фагоцитоза, значение спонтанного и индуцированного НСТ-теста, уровень естественных киллеров и больших гранулярных лимфоцитов, сывороточный титр комплемента, концентрация отдельных компонентов комплемента в сыворотке крови, концентрация лизоцима в секретах. При этом показатели оценки фагоцитоза позволяют оценить преимущественно поглотительную активность фагоцитов, а НСТ-тест (тест с нитросиним тетразолием) – интенсивность «кислородного взрыва», который происходит внутри фагоцитирующих клеток.
Показатели оценки фагоцитарной активности нейтрофилов:
— фагоцитарное число – среднее количество микробов, поглощённых одним нейтрофилом крови;
— фагоцитарный показатель – процент нейтрофилов, участвующих в фагоцитозе;
— фагоцитарная ёмкость крови – количество микробов, которые могут поглотить нейтрофилы, содержащиеся в 1 литре крови;
— количество активных фагоцитов – абсолютное число фагоцитирующих нейтрофилов в 1 литре крови;
— индекс завершённости фагоцитоза – характеризует переваривающую способность фагоцитов и завершённость процесса фагоцитоза.
Аналогичные показатели могут быть рассчитаны и для моноцитов.
Клеточное звено иммунитета характеризуют содержание CD3 + Т-лимфоцитов (интегральный показатель клеточного звена), CD3 + CD4 + Т-лимфоцитов (так называемых Т-хелперов), CD3 + CD8 + Т-лимфоцитов (так называемых Т-киллеров, или цитотоксических Т-лимфоцитов), CD4 + CD25 + Т-лимфоцитов (регуляторных Т-клеток), CD3 — CD16 + CD56 + клеток (т.н. естественных киллеров), CD3 + CD16 + CD56 + клеток (естественных киллерных Т-лимфоцитов). Клеточное звено является превалирующим при вирусных, грибковых патогенах, атипичных возбудителях (микоплазмы, хламидии), бактериальных инфекциях с внутриклеточным пребыванием возбудителя (микобактерии), а также при иммунном ответе на опухоли и тканевые формы гельминтов (например, личинки аскариды или трихинеллы).
Сегодня иммунологические лаборатории используют две принципиально разные методики определения содержания разных субпопуляций Т-лимфоцитов. Первая из них основана на взаимодействии меченных специфических моноклональных антител с соответствующими CD маркерами (т.н. кластерами дифференцировки) лимфоцитов, вторая – на взаимодействии лимфоцитов с эритроцитами барана, вследствие чего образовываются характерные структуры, получившие название «розеток» (методика розеткообразования).
Гуморальное звено иммунитета характеризуют уровни CD3 — CD19 + , CD3-CD20 + , CD3-CD21 + и CD3 — CD22 + -клеток (В-лимфоцитов в разные фазы созревания), а также уровни иммуноглобулинов разных классов (IgМ, IgG, IgE, сывороточного и секреторного IgA). Поскольку синтез антител является Т-зависимым процессом, для надлежащей оценки гуморального звена иммунитета следует учитывать уровеньТ-хелперов (CD3 + СD4 + Т-лимфоцитов), что еще раз подтверждает целесообразность комплексного подхода к интерпретации иммунограммы. Гуморальное звено является преобладающим при бактериальных инфекциях с внеклеточным пребыванием патогена (стрептококки, стафилококки, эшерихии, синегнойная палочка, протей и др.), а также при полостных протозойных и гельминтных инвазиях.
IgМ – это антитела острого периода иммунного ответа, которые синтезируются плазматическими клетками при первом контакте с определенным патогеном. IgМ имеет сразу 10 центров связывания антигенов, что особенно актуально именно в острый период инфекции, когда существует необходимость в быстром распознавании и уничтожении большого количества патогена. Этому требованию отвечает и наиболее сильная среди всех иммуноглобулинов способность IgМ активировать комплемент, что обеспечивает реализацию комплемент-зависимой цитотоксичности. В среднем, высокие концентрации специфических IgМ регистрируются с 6-7 дня после инфицирования, позднее уровень IgМ заметно снижается на фоне повышения содержания IgG, то есть происходит переключение c синтеза IgM на IgG. Существует наследственная форма ИДЗ, связанная с нарушением переключения изотипов антител. У таких больных регистрируются очень высокие уровни IgМ на фоне глубокого дефицита антител других классов. В клинике это проявляется склонностью к развитию хронических инфекций.
Диагностическое значение высоких уровней специфических IgМ состоит в возможности установления факта острой инфекции, при которой имело место первичное инфицирование определенным возбудителем. Однако следует учитывать, что у больных ИДЗ нарушается формирование иммунной памяти, в связи с чем возможны случаи, когда при повторном инфицировании тем же возбудителем вновь имеет место фаза преобладающей продукции IgМ. Указанная особенность может быть лабораторным критерием постановки диагноза ИДЗ.
IgG – это антитела поздней фазы иммунного ответа, которые начинают синтезироваться после периода преобладания IgМ. В свойствах IgG учтены условия периодов регресса клинических проявлений и реконвалесценции воспалительного процесса, на протяжении которых количество патогена уменьшается и первоочередным для излечения является качество распознавания антигена. В связи с этим, IgG является более специфическим антителом, чем IgМ. С другой стороны, в свойствах IgG учтены недостатки молекулы IgМ, которые, в связи с большими размерами, имеют довольно ограниченную способность проникать в ткани. Для успешной эрадикации патогена необходимо обеспечение надежного контроля периферических тканей со стороны иммуноглобулинов на предмет наличия патогена. IgG, которые имеют лишь 2 центра связывания антигена и меньшую молекулярную массу, имеют лучшую способность проникать в периферические ткани.
Высокие уровни специфических IgG регистрируются в периоды регресса клинических проявлений и реконвалесценции при остром воспалительном процессе. Специфические IgG могут продуцироваться и циркулировать в сыворотке крови на протяжении продолжительного срока после излечения, поскольку именно этот класс антител синтезируется клетками иммунной памяти. Выбор IgG для обеспечения иммунной памяти является не случайным, так как это одновременно и наиболее экономные, и наиболее специфические антитела. После перенесенной инфекции может обеспечиваться или стабильная концентрация специфических IgG, или иметь место постепенное снижение их титров. Возрастание титров специфических IgG через продолжительный срок после перенесенного острого воспалительного процесса свидетельствует не о поддержании иммунной памяти, а о неполном излечении и хронизации инфекции, так как IgG являются антителами вторичного иммунного ответа, который реализуется при контакте с уже знакомым антигеном. Таким образом, при повторной острой инфекции или обострении хронической инфекции фаза преобладания IgМ отсутствует, так как сразу же синтезируются IgG. Нарушение такой закономерности может быть критерием ИДЗ. Дефицит IgG наиболее часто проявляется в виде хронических гнойных бронхитов, синуитов и отитов, пневмоний, которые являются резистентными к лечению антибиотиками, а также в виде гнойничковых заболеваний кожи (пустулёз, фурункулез, карбункулы, абсцессы и т.п.) с хроническим или рецидивирующим течением.
Известно, что популяция IgG является неоднородной. Клинические проявления дефектов отдельных субпопуляций IgG приведены в таблице 28.
IgА – это иммуноглобулины слизистых оболочек и кожи. Различают сывороточную и секреторную формы IgА. Дефицит sIgА может быть связан как со снижением концентрации сывороточной формы, которая является предшественницей секреторной, так и с нарушением деятельности эпителия, где для IgА синтезируется секреторный компонент, защищающий молекулу иммуноглобулина от расщепления пищеварительными ферментами. Таким образом, для адекватной оценки обмена IgА необходимо проводить параллельное исследование уровней его сывороточных и секреторных форм.
sIgА играет важную роль в поддержании иммунной памяти слизистых и обеспечении феномена иммунной солидарности слизистых оболочек. При дефиците sIgА в клинике отмечается высокая восприимчивость к инфекциям (особенно вирусной природы), входные ворота которых формируются на слизистых оболочках. Часто дефицит указанного иммуноглобулина является причиной хронического вирусного лимфаденита и тимомегалии. Кроме того, дефицит sIgА может лежать в основе сочетанных воспалительных процессов на слизистых различных органов (например, хронического гайморита и гастродуоденита), что является результатом нарушения поддержания иммунной солидарности слизистых.
IgЕ являются антителами второго уровня защиты слизистых оболочек. Если патоген преодолевает защитный барьер sIgА, он распознается IgЕ, которые продуцируются в миндалинах, лимфоузлах, солитарных лимфатических фолликулах, что приводит к дегрануляции тучных клеток и развитию воспаления слизистой оболочки. Другими словами, механизм, связанный с деятельностью IgЕ, является альтернативой нейтрализующему эффекту sIgА. Кроме того, IgЕ играют ключевую роль в антипротозойном и противогельминтном иммунитете. Плохую репутацию у клиницистов IgЕ получили благодаря участию в атопических реакциях.
IgD – иммуноглобулины с неустановленной функцией.
Нормативные величины сывороточных уровней антител разных классов приведены в табл. 29.
Короткая характеристика основных субпопуляций лимфоцитов по CD-маркерам
CD3 + лимфоциты. Практически все зрелые Т-лимфоциты экспрессируют на своей поверхности CD3 маркерные молекулы, поэтому уровень CD3 + клеток является интегральным (обобщающим) показателем Т-клеточного звена иммунитета.
CD4 + лимфоциты. Молекулы CD4 экспрессируют на своей поверхности Т-лимфоциты, которые получили название хелперов. Это главные регуляторные клетки иммунного ответа. От деятельности Т-хелперов зависит как направление разворачивания иммунного ответа, так и его эффективность. CD4 выполняет роль корецептора, стабилизируя рецепторы антиген-презентирующей клетки и Т-хелпера во время антигенной презентации.
CD8 + лимфоциты. Молекулы CD8 содержат на своей поверхности цитотоксические Т-лимфоциты. Это эффекторные клетки иммунного ответа. Именно цитотоксические Т-лимфоциты наносят конечный повреждающий удар по мишеням иммунной агрессии (опухолевым и инфицированным клеткам). CD8 молекула выступает в роли корецептора, стабилизируя взаимодействие рецепторов Т-киллера и клетки-мишени во время иммунного распознавания последней.
CD16 + лимфоциты. Это так называемые естественные киллеры, также совершающие цитотоксическое влияние на инфицированные и опухолевые клетки, однако, в отличие от Т-киллеров, не осуществляющие специфического иммунного распознавания антигенов мишени. Естественные киллеры распознают скомпрометированные клетки по упрощенной схеме, ключевым моментом в которой является прекращение экспрессии молекул HLA I клеткой-мишенью, что есть защитным механизмом от Т-киллеров. Естественные киллеры самостоятельно работают на ранних этапах вирусной инфекции, на поздних же к противоинфекционной защите приобщаются цитотоксические Т-лимфоциты, исправляющие «ошибки» первых. Дефицит ЕК является фактором риска возникновения частых ОРВИ и опасности формирования опухолей.
CD22 + лимфоциты. Маркеры CD22 экспрессируют зрелые В-лимфоциты. Этот показатель характеризует гуморальное звено иммунитета. Собственно В-лимфоциты не секретируют антител. Непосредственной продукцией иммуноглобулинов занимаются плазматические клетки, являющиеся производными В-лимфоцитов. Дефекты гуморального иммунитета, связанные собственно с В-клетками, встречаются очень редко, поэтому довольно распространенная гипоиммуноглобулинемия, в основном, обусловлена другими причинами.
Функциональные показатели иммунограммы. Все показатели иммунограммы можно разделить на качественные и количественные. До сих пор речь шла преимущественно о количественных показателях. К качественным показателям принадлежат реакции бласттрансформации Т- и В-лимфоцитов (РБТЛ). Данные указанных исследований позволяют оценить пролиферативный потенциал иммунокомпетентных клеток и обнаружить дефекты иммунитета, связанные с недостаточно интенсивным размножением лимфоцитов. Для индукции РБТЛ используют специальные вещества, вызывающие митоз лимфоцитов. Такие вещества получили название митогенов. Митогены Т- и В-лимфоцитов различаются между собой. Так, в качестве митогенов для Т-лимфоцитов выступают фитогемагглютинин (ФГА) и конканавалин А (Кон-А), а для В-клеток – липополисахариды бактерий. На практике изучают спонтанную пролиферативную активность иммунокомпетентных клеток и индуцированную митогенами. За счет оценки полученной разницы делают косвенный вывод о пролиферативной мобильности лимфоцитов – оперативности вовлечения в процессы деления в случае иммунной реакции.
Также для оценки функциональной способности лимфоцитов определяют количество клеток, экспрессирующих адгезионные молекулы (в частности, ІСАМ-1 или СD54). Кроме того, возможно измерение уровней лимфоцитов по методике розеткообразования (Е-РОЛ), по которым определяются преимущественно активированные, вовлеченные в иммунный ответ клетки. Функциональную характеристику предоставляют также исследования уровней тех или иных цитокинов (медиаторов иммунного ответа) в плазме крови.
Комплекс показателей содержания разных цитокинов больного составляет его цитокиновый профиль. Уровни ИЛ-1β, ФНО-α, ИЛ-8, ГМ-КСФ характеризуют функциональную активность клеток врожденной резистентности, содержание ИЛ-2, ИФН-γ, ФНО-α, ФНО-β свидетельствует о функциональной активности Т-хелперов 1 типа, а содержание цитокинов ИЛ-4, ИЛ-5, ИЛ-6, ИЛ-13 – о деятельности Т-хелперов 2 типа. Цитокины ИЛ-10 и ТФР-β имеют антивоспалительные свойства, их преимущественная продукция наблюдается в завершающую фазу иммунного ответа регуляторными Т-клетками.
При интерпретации данных цитокинового профиля необходимо придерживаться таких принципов. Во-первых, следует оценивать не каждый показатель в отдельности, а указанные выше группы показателей. Это связано с тем, что источником синтеза одного и того же цитокина могут быть принципиально разные клетки. Например, ФНО-α является продуктом как активированных макрофагов, так и Т-хелперов 1 типа. Поэтому при изолированной оценке данного показателя нельзя однозначно утверждать об активации какого-то одного звена иммунитета. Однако если повышение содержания ФНО-α происходит на фоне высокого уровня ИЛ-1β и ИЛ-8 и относительно низкого – ИЛ-2, можно говорить о преобладающем вовлечении факторов врожденной резистентности. С другой стороны, в случае значительного уровня ФНО-α при высоком содержании ИЛ-2 и ИФН-γ и падающем ИЛ-1β есть основания говорить о реализации лимфоцитарной фазы иммунного ответа.
Во-вторых, целесообразно проводить оценку полученных результатов в контексте ожидаемой фазы острого воспалительного ответа. Так, в первые дни острого воспалительного процесса или обострения хронического благоприятным признаком является резкое повышение содержания доиммунных цитокинов (ИЛ-1β, ФНО-α, ИЛ-8, ГМ-КСФ), однако продолжительное сохранение высоких уровней указанных показателей свидетельствует о неблагоприятном течении заболевания, поскольку указывает на трудности в переключении на специфическую (адаптивную) фазу иммунного ответа, опосредствованную регуляторной активностью Т-хелперов. Преждевременная гиперпродукция антивоспалительных цитокинов (ИЛ-10, ТФР-β) в разгар воспалительного процесса может содействовать неполному уничтожению патогена и хронизации инфекции.
В-третьих, при интерпретации результатов показателей цитокинового профиля следует учитывать этиологический фактор, определенный по клиническим признакам, результатами ПЦР, микробиологическими методами. При этом можно установить ожидаемый тип иммунограммы (нейтрофильно-лимфоцитарный, лимфоцитарный и нейтрофильный). Так, относительно продолжительное сохранение высоких уровней доиммунных цитокинов является допустимым при бактериальном генезе инфекции (нейтрофильно-лимфоцитарный тип иммунограммы), но является неблагоприятным признаком при вирусной природе болезни, при которой нейтрофильная фаза короткая.
Указанных принципов (комплексность подхода, учет стадии иммунного ответа и этиологии) следует придерживаться и при интерпретации других показателей иммунограммы. Так, при выяснении причины гипоиммуноглобулинемии следует оценивать не только содержание и активность В-лимфоцитов (продуцентов антител), но и уровень Т-лимфоцитов, которые отбирают надлежащие клоны В-лимфоцитов и предоставляют им ко-стимулирующий сигнал, а также активность фагоцитоза, на основании которого осуществляется антигенная презентации (то есть отбираются антигенспецифические клоны Т-хелперов). Таким образом, недостаточная продукция антител может быть следствием как сниженного фагоцитоза, так и Т- или
В-клеточной недостаточности, которая требует комплексного подхода к поиску причины гипоиммуноглобулинемии.
Важна и оценка стадии иммунного ответа. Так, в случае вирусной инфекции, на ранних этапах характерным является повышение содержания естественных киллеров (CD16 + лимфоцитов), а в дальнейшем нарастает уровень Т-лимфоцитов (Т-хелперов 1 типа) и цитотоксических Т-клеток (СD8 + лимфоцитов). Если же продолжительно сохраняется высокий уровень ЕК, а содержание Т-киллеров не нарастает, это является крайне неблагоприятным признаком, свидетельствующим о риске хронизации инфекции, неполного уничтожения вирусного агента.
Важна и оценка этиологии воспалительного процесса. Так, если по клиническим признакам или данным ПЦР у больного имеет место вирусная инфекция, а показатели иммунограммы отвечают преимущественно гуморальному пути реализации иммунного ответа (усиление фагоцитоза, продолжительная нейтрофильная фаза, резкое увеличение уровней В-лимфоцитов и антител при относительно низких значениях ЕК, СD4 + и CD8 + клеток), то это может быть показанием для проведения иммунокорригирующей терапии.
Иммунорегуляторный индекс. Довольно часто в состав иммунограммы включают так называемый иммунорегуляторный индекс, который является соотношением уровней CD3 + CD4 + к CD8 + Т-лимфоцитам. Ранее считали, что в состав субпопуляции CD3 + CD8 + Т-лимфоцитов входят так называемые клетки-супрессоры, угнетающие иммунный ответ. Сегодня установлено, что отдельной субпопуляции супрессоров не существует, а CD3 + СD8 + Т-лимфоциты наделены цитотоксическими свойствами (клетки-киллеры). В связи с этим, изменилось понимание клинического значения оценки величины иммунорегуляторного индекса.
Сегодня уровень иммунорегуляторного индекса оценивают в сопоставлении с фазой иммунного ответа. В период разгара и стихания клинических проявлений иммунорегуляторный индекс достигает высоких значений за счет большого процентного содержания Т-хелперов (CD4 + Т-клеток). В период реконвалесценции значение показателя уменьшается, в связи с нарастанием уровня CD8 + Т-клеток (киллеров). Нарушение такой закономерности свидетельствует о неадекватности иммунной реакции и о возможности хронизации инфекции, в связи с неполной эрадикацией возбудителя.
Индекс нагрузки. Этот показатель является соотношением уровней Е-РОЛ к Е-РОН, где Е-РОЛ – это розеткообразующие Т-лимфоциты, выявленные в тесте розеткообразования с эритроцитами барана, а Е-РОН – розеткообразующие нейтрофилы, выявленные в том же тесте. По утверждению автора (Лебедев К.А.), индекс нагрузки имеет наиболее сильную отрицательную корреляционную связь с уровнем связанности компонентов иммунной системы и разрешает судить о напряженности воспалительного процесса. Динамика уровня индекса нагрузки приведена в параграфе, посвященном клинико-иммунологической характеристике стадий острого воспалительного процесса.
Оценка апоптоза. Одним из механизмов формирования иммунного дефекта является патологический апоптоз иммунокомпетентных клеток. Для выявления повышенной готовности лимфоцитов к апоптозу (состояния, предшествующего запрограммированной гибели) проводят определение уровня клеток, экспрессирующих рецепторы к апоптозу (в частности, рецептор Fas или CD95). Фазу непосредственной реализации патологического апоптоза определяют по снижению уровня лимфоцитов на фоне клинически незавершенного патологического процесса или по уменьшению уровня зрелых Т-лимфоцитов (СD3 + , СD3 + СD4 + , СD3 + CD8 + Т-клеток) на фоне повышения уровня нулевых лимфоцитов (в этом случае лимфопении может и не быть). Параллельно фиксируется снижение уровня провоспалительных лимфоцитарных цитокинов и повышение содержания антивоспалительных факторов, в частности ИЛ-10, что носит компенсаторный характер. Исследование апоптоза является очень важным, поскольку неадекватная запрограммированная гибель иммуноцитов является одним из механизмов формирования ИДЗ.
Оценка склонности к аутоиммунным реакциям. Отдельную группу в иммунограмме составляют показатели, которые характеризуют аутоиммунную настроенность иммунного ответа. В условиях иммунных дефектов нарушается реализация всех функций иммунной системы, в том числе способности к поддержанию иммунной толерантности. Следствием этого является усиление аутоиммунного компонента иммунного ответа у больных ИДЗ. Об указанной тенденции может свидетельствовать повышение содержания циркулирующих иммунных комплексов, возрастание уровня аутоантител (например, РФ, против основного белка миелина, антинуклеарных и т.п.), усиление аутосенсибилизации нейтрофилов и некоторые другие показатели.
Компенсация иммунного дефекта. Для правильной оценки иммунограммы следует понимать, что при дефекте определенных иммунных факторов может повышаться содержание других факторов иммунитета, выполняющих смежные функции. Это является компенсаторным механизмом. Наличие компенсаторных механизмов является прогностически благоприятным фактором, который свидетельствует о достаточно высоком ожидаемом эффекте адекватной иммунотропной терапии. Наоборот, отсутствие компенсаторных механизмов в условиях наличия иммунных дефектов свидетельствует в пользу запущенного процесса и является неблагоприятным прогностическим фактором. Неблагоприятный прогноз связан с исчерпанием компенсаторных резервов иммунной системы. Напомним, что ведущим механизмом формирования ИДЗ из вторичной иммунной недостаточности есть исчерпание компенсаторных механизмов при продолжительном существовании иммунного дефекта. Это свидетельствует о необходимости как можно более раннего выявления больных с дисфункциями иммунной системы.
Можно привести много примеров компенсаторных изменений иммунологических показателей. Так, одним из компенсаторных механизмов является повышение уровня естественных киллеров (иногда в 2-3 раза и выше) при дефиците Т-клеток (в частности, CD8 + лимфоцитов). Естественные киллеры, выполняющие смежные функции с цитотоксическими Т-лимфоцитами, могут частично компенсировать недостаток функции последних (особенно эффективно – при надлежащем антителогенезе). Однако, чаще всего, такая компенсация является неполной и обеспечивает лишь сдерживание вируса, но не его эрадикацию. Другим примером компенсаторной реакции может быть существенное повышение показателя фагоцитоза у больных с дефицитом миелопероксидазы фагоцитирующих клеток. При этом недостаточно эффективная продукция свободных радикалов, в формировании которых принимает участие указанный фермент, частично компенсируется усиленной поглотительной активностью нейтрофилов, что обеспечивает временную изоляцию инфекционного агента.
Синдром диссоциации. При интерпретации результатов иммунограммы можно обнаружить синдром диссоциации – несоответствие между направлением изменений взаимосвязанных иммунологических показателей. Ценность синдрома диссоциации состоит в том, что последний может свидетельствовать в пользу скрытых иммунных дефектов (например, существующий лишь на функциональном уровне). Синдром диссоциации – типичная находка у больного ИДЗ. Диссоциация определяется не только между отдельными иммунологическими показателями, но и между данными общего анализа крови и иммунограммы, между результатами иммунограммы и клинической картиной болезни.
Типичным примером диссоциации является факт повышения уровня специфических противовирусных антител на фоне возрастающих показателей количественной ПЦР, которая, как известно, определяет содержание вирусной нуклеиновой кислоты. Теоретически повышение уровня специфических антител должно было бы привести к снижению репликации вируса. Однако в условиях, например, нарушенного фагоцитоза не происходит надлежащей антигенной презентации, что может приводить к формированию недостаточно специфических антител к данному штамму вируса. При этом серологические исследования могут указывать на достаточную специфичность сформированных антител, однако следует учитывать, что такие исследования ориентированы лишь на определенные типичные антигены и не учитывают особенностей антигенного спектра конкретного штамма вируса.Диссоциацией также является отсутствие клинического регресса симптомов воспаления при переходе в лимфоцитарную фазу иммунного ответа на бактериальные патогены. Причина такой диссоциации может быть связана со снижением функциональной активности лимфоцитов, дефектами продукции антител, синтезом недостаточно специфических антител вследствие снижения фагоцитоза. Еще одним примером диссоциации является наличие документально подтвержденной вирусной инфекции на фоне признаков преимущественного гуморального направления разворачивания иммунного ответа по данным иммунограммы. Можно привести еще немало примеров диссоциации между клиническими, иммунологическими данными и результатами общего анализа крови. Важно подчеркнуть, что синдром диссоциации является признаком ИДЗ и лучше обнаруживается при динамическом проведении исследований и комплексной оценке их результатов.
Что такое лимфоциты в анализе крови, норма и отклонения
Какова норма лимфоцитов в крови? Есть ли разница в их количестве у мужчин и женщин, детей и взрослых? Сейчас все расскажем. Уровень лимфоцитов в крови определяется в ходе общеклинических анализов с целью первичной диагностики наличия инфекционных заболеваний, аллергических реакций, а также при необходимости оценки побочных эффектов от лекарств и эффективности выбранного лечения.
Определение величины активированных лимфоцитов не является рутинным лабораторным исследованием и проводится исключительно при наличии показаний.
Данный анализ не выполняется отдельно от общего иммунологического обследования пациента или определения других лейкоцитарных клеток (эозинофилов, моноцитов, лимфоцитов в крови и т.д.) поскольку изолировано не имеет диагностической ценности.
Что такое лимфоциты в анализе крови?
Лимфоциты lymph – это белые кровяные клетки (разновидность лейкоцитов), посредствам которых реализуется защитная функция организма человека от чужеродных инфекционных агентов и собственных мутантных клеток.
Лимфоциты абс – это абсолютное число данного вида клеток, определяемое по формуле:
Общее количество лейкоцитов * Содержание лимфоцитов (%)/100
Активированные лимфоциты подразделяются на 3 субпопуляции:
- Т-лимфоциты – созревают в тимусе, ответственны за реализацию клеточного типа иммунного ответа (непосредственное взаимодействие иммунных клеток с патогенами). Они подразделяются на Т-хелперы (принимают участие в антигенпрезентации клеток, степени выраженности иммунной реакции и в синтезе цитокинов) и цитотоксические Т-лимфоциты (распознают чужеродные антигены и уничтожают их за счёт выброса токсинов или внедрения перфоринов, которые повреждают целостность цитоплазматической мембраны);
- В-лимфоциты — обеспечивают гуморальный иммунитет посредствам выработки специфических белковых молекул – антител;
- NK-лимфоциты (натуральные киллеры) – растворяют клетки, зараженные вирусами или подвергшиеся злокачественному перерождению.
Известно, что лимфоциты в крови способны синтезировать на своей поверхности ряд антигенов, при этом, каждый из них уникален для своей субпопуляции и этапа формирования клетки. Функциональная активность подобных клеток различна. В большинстве случаев они являются мишенью для других лейкоцитов на этапе иммунофенотипирования.
Кластер дифференциации и его типы
Кластер дифференциации (cluster designation) – искусственно созданная номенклатура с присвоением номера различных антигенов, которые вырабатываются на поверхности лимфоцитов в крови. Синонимы термина: CD, CD-антиген или CD-маркер.
Во время лабораторной диагностики наличие меченых клеток в общей субпопуляции белых кровяных телец определяется при помощи моноклональных (одинаковых) антител с метками (на основе флюорохрома). При взаимодействии антител со строго специфичными CD-антигенами образуется устойчивый комплекс «антиген-антитело», при этом можно произвести подсчёт оставшихся свободными антител с меткой и определить количество лимфоцитов в крови.
Выделяют 6 типов кластеров CD-антигенов:
- 3 – характерен для Т-лимфоцитов, принимает участие в образовании комплекса передачи сигнала по мембране;
- 4 – идентифицируется на нескольких типах лейкоцитов, способствует облегчению процесса распознавания чужеродных антигенов при взаимодействии с MHC (главный комплекс гистосовестимости) 2 класса;
- 8 – представлен на поверхности цитотоксичных Т-, NK-клеток, функционал аналогичен предыдущему типу кластеров, только распознаются антигены связанные с MHC 1 класса;
- 16 – присутствует на различных видах белых кровяных телец, входит в состав рецепторов, отвечающих за активацию фагоцитоза и цитотоксичного ответа;
- 19 – компонент В-лимфоцитов, необходим для их правильной дифференциации и активации;
- 56 – вырабатывается на поверхности NK- и некоторых Т-клеток, необходим для обеспечения их прикрепления к тканям, поражённых злокачественными опухолями.
Показания к исследованию
Активированные лимфоциты в крови у ребёнка и взрослых определяются при:
- диагностике аутоиммунных заболеваний, онкопатологий, аллергических реакций и степени их выраженности;
- диагностике и контроле лечения острых инфекционных патологий;
- проведении дифференциальной диагностики вирусных и бактериальных инфекций;
- оценке состояния иммунной системы (в том числе и при наличии иммунодефицитов);
- оценке напряжённости иммунного ответа в случае наличия тяжёлых инфекций, ставших хроническими;
- комплексном обследовании до и после обширного хирургического вмешательства;
- подозрении на угнетение иммунного статуса, вызванного генетической мутацией;
- контроле степени напряжённости иммунитета на фоне приёма иммунодепрессанов или иммуностимуляторов.
Норма лимфоцитов в крови
Количество лимфоцитов в крови определяется при помощи проточной цитофлуориметрии, сроки исследования 2-3 суток без учёта дня взятия биоматериала. Важно грамотно интерпретировать полученные результаты, желательно приложение к иммунограмме заключения врача-иммунолога. Окончательный диагноз устанавливается по совокупности данных лабораторных и инструментальных методов обследования, а также клинической картины пациента. Отмечено, что диагностическая ценность значительно возрастает при оценке напряжённости иммунитета у человека в динамике при регулярных повторных анализах.
Активированные лимфоциты в анализе крови у ребенка и взрослого отличаются, поэтому при расшифровке результатов следует подбирать нормальные (референсные) значения с учётом возраста пациента.
Таблица нормального диапазона лимфоцитов по возрасту
В таблице представлены величины допустимых норм лимфоцитов (отдельных субпопуляций) в крови у детей и взрослых.
| Возраст | Доля от общего числа лимфоцитов, % | Абсолютное количество клеток, *106/л |
| CD 3 + (Т-лимфоциты) | ||
| До 3 месяцев | 50 – 75 | 2065 – 6530 |
| До 1 года | 40 – 80 | 2275 – 6455 |
| 1 – 2 года | 52 – 83 | 1455 – 5435 |
| 2 – 5 лет | 61 – 82 | 1600 – 4220 |
| 5 – 15 лет | 64 – 77 | 1410 – 2020 |
| Старше 15 лет | 63 – 88 | 875 – 2410 |
| CD3+CD4+ (Т-хелперы) | ||
| До 3 месяцев | 38 – 61 | 1450 – 5110 |
| До 1 года | 35 – 60 | 1695 – 4620 |
| 1 – 2 года | 30 – 57 | 1010 – 3630 |
| 2 – 5 лет | 33 – 53 | 910- 2850 |
| 5 – 15 лет | 34 – 40 | 720 – 1110 |
| Старше 15 лет | 30 – 62 | 540 – 1450 |
| CD3+CD8+ (Т-цитотоксические лимфоциты) | ||
| До 3 месяцев | 17 – 36 | 660 – 2460 |
| До 1 года | 16 – 31 | 710 – 2400 |
| 1 – 2 года | 16 – 39 | 555 – 2240 |
| 2 – 5 лет | 23 – 37 | 620 – 1900 |
| 5 – 15 лет | 26 – 34 | 610 – 930 |
| Старше 15 лет | 14 – 38 | 230 – 1230 |
| CD19+ (В-лимфоциты) | ||
| До 2 лет | 17 – 29 | 490 — 1510 |
| 2 – 5 лет | 20 – 30 | 720 – 1310 |
| 5 – 15 лет | 10 – 23 | 290 – 455 |
| Старше 15 лет | 5 – 17 | 100 – 475 |
| CD3-CD16+CD56+ (NK-клетки) | ||
| До 1 года | 2 – 15 | 40 – 910 |
| 1 – 2 года | 4 – 18 | 40 – 915 |
| 2 – 5 лет | 4 – 23 | 95 – 1325 |
| 5 – 15 лет | 4 – 25 | 95 – 1330 |
| Старше 15 лет | 4 – 27 | 75 – 450 |
| Старше 15 лет | 1 – 15 | 20-910 |
Читайте далее отдельный обзор: Норма лимфоцитов в крови у ребенка по возрасту в таблице
Отклонение от референсных показателей
Пациенты задаются вопросом: что означает, если лимфоциты в крови выше или ниже нормы? Следует отметить, что незначительное отклонение от референсных значений может быть результатом неправильной подготовки к анализу. В этом случае рекомендуется повторить исследование.
Присутствие большого количества атипичных лимфоцитов в анализе крови у ребёнка или взрослого указывает на патологический процесс. Важно определить то, какой именно тип из общей субпопуляции белых кровяных телец отклоняется от нормы.
Т-лимфоциты
Повышение Т-лимфоцитов (CD3+CD19-) наблюдается на фоне лейкоза, острой или хронической стадии инфекционного процесса, гормонального сбоя, длительного употребления лекарств и биологических добавок, а также при высоких физических нагрузках и беременности. В случае снижения критерия выносится предположение о поражении печени (цирроз, рак), аутоиммунных патологиях, иммунодефицитах или угнетении иммунитета лекарственными препаратами.
T-хелперы
Концентрация T-хелперов (CD3+CD4+CD45+) значительно повышается при интоксикации бериллием, ряде аутоиммунных заболеваний и некоторых инфекционных заражениях. Снижение величины является основным лабораторным признаком вторичного иммунодефицита, а также может наблюдаться при приёме стероидных препаратов и циррозе печени.
Повышение T-цитотоксических лимфоцитов
Причинами повышения T-цитотоксических лимфоцитов (CD3+CD8+CD45+) являются:
- аллергическая реакция немедленного типа;
- аутоиммунные патологии;
- лимфоз;
- вирусная инфекция.
Читайте далее: О чем говорит повышение лимфоцитов в крови у взрослого, и что делать?
Отклонение от нормы в меньшую сторону указывает на угнетение естественного иммунитета человека.
B-лимфоциты (CD19+CD3—) увеличиваются при сильном эмоциональном или физическом стрессе, лимфоме, аутоиммунных болезнях, а также в случае длительной интоксикации парами формальдегида. Реактивные лимфоциты В уменьшаются в случае их миграции в очаг воспалительного процесса.
Два типа натуральных киллеров: CD3—CD56+CD45+ и CD3—CD16+CD45+ достигают максимальных значений в фазе регенерации организма человека после гепатита и беременности, а также при некоторых онко-, аутоиммунных и печёночных патологиях. Их снижению способствует злоупотребление табакокурением и стероидными препаратами, а также некоторые инфекции.
Читайте далее: Все о пониженных значениях лимфоцитов в анализе крови
Как подготовиться к анализу?
Для того чтобы получить максимально достоверные результаты необходимо строго следовать правилам подготовки перед сдачей биоматериала, поскольку лимфоциты в крови чувствительны ко многим внешним факторам (стресс, лекарства). Биоматериал для исследования – сыворотка венозной крови из локтевой вены.
За 1 сутки до сдачи крови пациенту следует отказаться от употребления алкоголя и любых спиртосодержащих продуктов, а также от всех медикаментозных препаратов. В случае невозможности отмены жизненно важных средств нужно сообщить об их приёме мед. персоналу. Кроме того, исключается физическая и эмоциональная нагрузка, что может вызвать повышение исследуемых критериев.
Кровь сдаётся натощак, минимальный интервал между процедурой взятия биоматериала и последним приёмом пищи – 12 часов. За полчаса нужно отказаться от курения.
Выводы
Подводя итог, следует выделить важные аспекты:
- исследование является основным компонентом при диагностике поражений иммунной системы;
- нормальные значения подбираются в соответствии с возрастом обследуемого пациента;
- точность полученных данных зависит не только от правильной реализации методики анализа, но и соблюдения всех правил подготовки самого человека;
- недопустимо отдельное применение иммунограммы для постановки окончательного диагноза, поскольку отклонение от нормы различных субпопуляций клеток иммунной системы может указывать на ряд схожих патологий. В этом случае назначается дополнительное обследование, включающее набор тестов: С3 и С4 компонента комплемента, циркулирующие иммунные комплексы, а также суммарные иммуноглобулины классов А, G и M.
Читайте далее: Что означает появление белка в моче; нормы и причины повышения
Доверьте свое здоровье профессионалам! Запишитесь на прием к лучшему врачу в Вашем городе прямо сейчас!
Записаться к врачу сейчас!
Причины низкого и высокого уровня лимфоцитов в крови
Низкий уровень лимфоцитов в крови значительно снижает способность организма к сопротивлению болезнетворным патогенам. Это значит, что если количество лимфоцитов в крови отклонено от нормы, могут развиться самые разнообразные заболевания, некоторые из которых опасны для жизни.
Особенности лимфоцитов
Что такое лимфоциты? Они являются разновидностями лейкоцитов. В крови лимфоциты выполняют важные функции иммунитета, охраняя организм от различных патологий. Они атакуют бактерии, уничтожают раковые клетки, помогают при наличии серьезного заболевания. Например, повышенное количество лимфоцитов, особенно Т-клеток, является общим показателем выживаемости пациентов, больных раковыми заболеваниями. Существуют методы специализированной терапии, которая основана на проникновение в раковые опухоли с помощью лимфоцитов. Это помогает лечить рак печени и не допустить рецидивов.
Лимфоциты способны помочь поддерживать здоровья кишечника и гомеостаз. Кроме того, они обеспечивают раннюю реакцию иммунитета на кишечные инфекции. Пациенты с артритом, у которых высокое количество лимфоцитов в суставах, имеют более низкое количество разрушенных хрящевых и костных тканей, чем пациенты с меньшим количеством лимфоцитов. Некоторые виды лимфоцитов, среди которых CD8(+), Th2, Th27 и регуляторные Т-клетки, могут оказывать различные позитивные эффекты на давление крови.
В-клетки и NK
Лимфоциты имеют много разновидностей, которые выполняют различные задачи, функциями характеризуются разным местом созревания (в основном в костном мозгу). Существует три основных типа лимфоцитов:
Норма показателя СОЭ у детей2383- В-клетки вырабатывают антитела, которые атакуют чужеродные вещества и микроорганизмы (бактерии, токсины и вирусы).
- Т-клетки разрушают клетки собственного организма, включая злокачественные опухоли или клетки, захваченные вирусами.
- Клетки естественные убийцы (NK) уничтожают раковые клетки и инфицированные вирусами ткани.
В-клетки являются частью адаптивного иммунитета. Они выделяют антитела и цитокины, а созревание их происходит в костном мозге. В-клетки действуют совместно с антигенами, молекулами, которые производят иммунную реакцию, для выработки антител. Нарушения в функционировании В-клеток, которое расстраивает их опознавательную способность и приводит к перерождению, может вызвать аутоиммунные заболевания, такие, как артрит, диабет, множественный склероз и рак. В этом случае иммунная система вырабатывает антитела против здоровых тканей организма и уничтожает их.
Существуют разные виды В-клеток, каждая из которых имеет свою задачу. Например, В-клетки памяти циркулируют по всему организму и включают быструю реакцию, если обнаруживают антиген. Эти клетки помогают иммунитету быстрее активироваться после повторного возникновения инфекции. Регуляторные В-клетки помогают остановить лимфоциты, вызывающие воспаление. Они также способствуют выработке регуляторных Т-клеток, которые необходимы для активации В-клеток, несмотря на то, что существуют В-клетки, не нуждающиеся в их помощи.
Клетки NK – это часть врожденного иммунитета. У них мгновенная реакция на инфицированные клетки, при этом в отличие от многих лимфоцитов, им не нужны антитела, чтобы запустить реакцию иммунитета. Клетки-киллеры также участвуют в адаптивных реакциях иммунитета, помогая в борьбе с вторичными инфекциями, что особенно важно для терапии рака. Таким действием также проявляется врожденный иммунитет против вирусов, таких как вирус иммунодефицита.
Что такое Т-клетки
Т-клетки формируются в костном мозге и созревают в тимусе (вилочковой железе), а иногда в миндалинах. Недостаточное количество Т-клеток может повредить иммунную систему. Этот дефицит может быть вызван наследственными причинами, некоторыми разновидностями грибков, раком и хроническими инфекциями. Недостаток Т-лимфоцитов очень часто бывает у новорожденных и младенцев.
Существует различные разновидности Т-клеток: убийцы, помощники, регуляторы, клетки памяти и натуральные убийцы. Каждый из них незаменим и исполняет свою функцию.
Клетки-убийцы (цитотоксические лимфоциты), имеющие название CD8+ Т, способны сканировать поверхностные клетки, чтобы определить, являются они раковыми, или инфицированными вирусами и бактериями. Разрушая инфицированные и аномальные клетки организма, они предотвращают болезни и аутоиммунные заболевания. Нарушение деятельности цитотоксических лимфоцитов приводит к размножению патогенных микроорганизмов и аутоиммунным заболеваниям.
Лимфоциты, относящиеся к Т-клеткам помощникам, контролируют иммунную реакцию организма. Они помогают активизировать Т-клетки киллеры, способствуют созреванию В-клеток и вырабатывают цитокины (белки, что участвуют в реакциях на воспаление и инфицирование). Т-клетки помощники включаются в работу только при присутствии антигенов. Эту разновидность лейкоцитов можно разделить на группы, в зависимости от того, какова их цель:
- Реакция клеток Th2 характеризуется выделением гамма-интерферона. Они проявляют большую эффективность против патогенов, что инфицируют внутреннюю часть клеток, к которым относятся бактерии и вирусы.
- Ответная реакция Th3 проявляется выделением интерлевкина-5. Эта реакция более эффективна против патогенов, находящихся снаружи клеток, к которым относятся некоторые разновидности бактерий и паразитов.
- Клетки Th 17 – это противоположность лимфоцитов-регуляторов. Они отвечают за воспалительную реакцию.
Т-клетки регуляторы обеспечивают взаимодействие между различными клетками иммунитета, предотвращают аутоиммунные заболевания и ограничивают воспалительные заболевания. Кроме того, они подавляют развитие некоторых патогенов и опухолей.
Т-клетки памяти долго живут после ухода инфекции. Их задача – помочь иммунитету запомнить возбудителей болезней, чтобы при встрече узнать и обезвредить.
После повторной встречи с инфекциями, Т-клетки памяти начинают усиленно размножаться. Существует три основные разновидности этих клеток, к которым относятся резидентные, центральные и эффекторные. Клетки памяти играют основную роль в возникновении защитной реакции при вакцинации.
Т-клетки натуральные убийцы являются связующим звеном между адаптивной и врожденной иммунной системой. Эти клетки могут вырабатывать цитокины и регулировать ответную реакцию на антигены.
Измерение количества белых клеток крови
Наиболее распространенным исследованием лимфоцитов является проведение общего анализа крови и лейкоцитарная формула. Для более углубленных исследований берут на анализ костный мозг, но делают это в крайних случаях (напр., при подозрении на рак).
Норма лимфоцитов в крови зависит от пола (норма у мужчин несколько отличается от женщин), места жительства, стиля жизни человека, расы. Например, для людей индоевропейской белой расы число лимфоцитов CD4+ варьирует от 600 до 1000 клеток/мкл крови. В то же время у азиатов и для жителей стран среднего Востока эти нормы ниже. Их должно быть от 500 до 900 клеток/мкл. Уровень лимфоцитов CD8+ для индоевропейской расы составляет от 400 до 660, в то время как для китайцев нормы в пределах 400-800 клеток/мкл.
Для северо-американцев, абсолютное число содержания лимфоцитов в крови следующие:
- 690-2540 клеток/мкл для лимфоцитов CD3+ (оптимальным значением является 1410 клеток/мкл);
- 410-1590 клеток/мкл для CD4+ Т-лимфоцитов (оптимальное значение 880 клеток/мкл);
- 190 – 1140 клеток/мкл для CD8+ Т-лимфоцитов (оптимальное значение – около 490 клеток/мкл).
Говоря про нормы, стоит иметь в виду, что каждая лаборатория пользуется различными методами исследования. Поэтому при расшифровке результатов ориентироваться надо прежде всего на слова врача и указанные на бланке значения.
Отклонения от нормы
Лимфоцитоз – это повышение уровня лимфоцитов в крови. Ситуацию, при которой лимфоциты в анализе крови повышаются, могут спровоцировать грипп, ветрянка, туберкулез, краснуха и другие заболевания. Когда уровень лимфоцитов в крови повышен, это часто вызывает расстройство деятельности нервной системы. Лимфоциты повышены бывают под воздействием некоторых лекарств.
Одной из опасных болезней, когда повышены лимфоциты, является лейкемия. Следует выделить также лимфому, которая являет собой раковое перерождение лимфатических узлов, возникающее в результате неконтролируемого роста лимфоцитов в теле человека. Мутации генов, отвечающих за подавление опухолей, могут вызвать неконтролируемое размножение и рост В и Т-лимфоцитов. В этот период общий анализ крови обычно показывает, что лимфоцитов больше нормы в сотни раз.

Но при это необходимо знать, что если повышается уровень лимфоцитов, это не всегда очень серьезно. Он может повышаться временно под влиянием внешних фактовро. Превышение нормы лимфоцитов при лимфоцитозе обычно несвязан с какими-то конкретными симптомами.
Состояние, при котором лимфоциты понижены, называют лимфоцитопения. Когда немного лимфоцитов, это может быть результатом:
Что показывает при беременности общий анализ крови?3851- ВИЧ-инфекции.
- Плохая работа костного мозга.
- Употребления стероидов.
- Некоторых разновидностей нервных заболеваний, среди которых множественный склероз. На то, сколько лимфоцитов в крови, могут повлиять также генетические заболевания.
Наибольшей особенностью вирусов приобретенного иммунодефицита (ВИЧ-инфекции) является то, что он уменьшает количество Т-лимфоцитов в организме человека. При этом большинство ВИЧ-инфицированных клеток в теле также приобретают устойчивость к «клеткам натуральным убийцам». Исследования показали, что при этом заболевании наибольший недостаток Т-лимфоцитов CD4+ был в кишечнике. Вирус ВИЧ инфицирует, вызывает аномалии и убивает CD4+ Т-лимфоциты. Кроме того, под воздействием вируса в Т-лимфоцитах запускается программа апоптоза (запрограммированной смерти клеток). При этом иммунитет ослабляется и становится неспособным сопротивляться инфекциям.
Как и в случае с лимфоцитозом, лимфоцитопения не всегда означает говорит о расстройствах иммунитета. Она может временно возникнуть во время простуды или другой распространенной инфекции. Сильный стресс, интенсивные физические нагрузки или плохое питание также могут быть стать причиной лимфоцитоза.
Обычно содержание лимфоцитов в крови становится известным только после проведения анализов крови. Если уровень лимфоцитов понижен или повышен за пределами нормы, обычно для контроля назначается повторное исследование и некоторые другие анализы. Это необходимо сделать из-за того, что отклонения лимфоцитов от нормы способны вызвать самые разные заболевания. Лечение зависит от типа болезни, спровоцировавшей патологию.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе