Спаечный процесс в малом тазу что это
Спаечный процесс: как лечить спайки в малом тазу
Автор: Екатерина Сибилева, дата последней правки 13.07.2017
Спайки в малом тазу — тяжи, образующиеся из разрастающейся соединительной ткани. В результате происходит сращение (адгезия) и смещение внутренних органов, сопровождаемое сильной болью. Спаечный процесс нарушает нормальную работу всего организма и является причиной бесплодия.
Механизм формирования спаек в малом тазу
Внутренняя полость малого таза и брюшины покрыты париетальной оболочкой, а поверхность расположенных в них внутренних органов — висцеральной.
Основной задачей этих тканей является обеспечение свободного перемещения органов касательно друг друга, для этого вырабатывается перитонеальная жидкость. Особенно важна эта функция, когда наступает беременность, поскольку многократное увеличение матки не должно нарушать работу кишечника и мочевыводящих путей. Кроме того брюшина защищает внутренние органы от инфекций и блокирует их при проникновении, накапливает жир.
При развитии в малом тазу патологического процесса вовлеченные в него ткани отекают, а на висцеральной поверхности появляется налет из фибрина. Это вещество имеет клейкую консистенцию, благодаря чему воспаление не распространяется на смежные органы.
Спаечный процесс органов малого таза (пластический пельвиоперитонит), то есть слипание (адгезия) участков висцеральной оболочки проходит в несколько этапов:
| Фаза | Продолжительность этапа | Происходящие в малом тазу изменения |
| Реактивная | Первые 12 часов после начала воспалительного процесса или повреждения тканей | Выработка воспалительной жидкости (экссудата). |
| Экссудативная | 1-3 дня | Из-за увеличения проницаемости сосудов недифференцированные (незрелые) клетки, экссудат и кровь, содержащая белок фибриноген, попадают в полость малого таза. |
| Адгезивная | 3 день | Фибриноген превращается в фибрин, образующий нитевидный налет на брюшной стенке. Из незрелых клеток формируются фибропласты, производящие коллаген, являющийся основой соединительной ткани. |
| Молодые тяжи рыхлой консистенции | 7-14 дней | Из-за недостаточного количества коллагена формируются рыхлые спайки, в которых образуются новые кровеносные сосуды, нервные отростки. |
| Зрелые плотные спайки | От 14 дней до одного месяца | Ранее образованные тяжи уплотняются за счет увеличения объема коллагена и утолщения кровеносных сосудов. |
Рассмотрим, как у женщин спайки образуются в малом тазу:
- Образовавшийся при воспалении экссудат распространяется по всему яйцеводу. После его проникновения в брюшную полость начинается выработка фибрина, который блокирует брюшное отверстие маточной трубы. В дальнейшем это приводит к ее герметичной облитерации (полной закупорке);
- Яйцевод становится замкнутым, а вырабатываемая воспалительная жидкость скапливается в его полости. Экссудат гнойного характера способствует образованию пиосальпинкса, а серозного — гидросальпинкса или сактосальпинкса. Если открыто отверстие трубы со стороны матки, то возможно излитие гноя в ее полость и затем через влагалище наружу;
- При гнойном воспалении инфекция через кровь либо с экссудатом может проникнуть в яичник, что приводит к его расплавлению и формированию пиовара;
- По мере накопления воспалительной жидкости труба и яичник деформируются. Происходит десквамация (частичное отшелушивание) эпителия яйцевода, это способствует склеиванию его противоположных сторон и образованию перегородок. В итоге получается мешотчатое многокамерное образование;
- При отсутствии своевременного лечения пиосальпинкс и пиовар сначала слипаются, а после срастаются. Капсулы, расположенные в местах их склеивания, расплавляются, и появляется гнойное тубоовариальное образование;
- Пиосальпинкс (гидросальпинкс), пиовар и тубоовариальная опухоль могут образовывать тяжи в полости малого таза с его стенками, маткой, здоровым яйцеводом и яичником, мочевым пузырем и кишечником, сальником. Избавиться от спаек такого характера очень тяжело, так как во время операции лечащий врач должен удалить экссудат и рассечь образовавшиеся ткани, не затрагивая здоровые органы и кровеносные сосуды.
Своевременное лечение попавшей в маточные трубы инфекции позволяет ликвидировать воспаление до начала экссудативной фазы, предупреждая спаечный процесс в малом тазу.
Почему формируются спайки?
 Разнообразные факторы механического и воспалительного характера провоцируют спаечный процесс в малом тазу. Рассмотрим основные причины развития данной патологии:
Разнообразные факторы механического и воспалительного характера провоцируют спаечный процесс в малом тазу. Рассмотрим основные причины развития данной патологии:
- Хирургическое вмешательство. Послеоперационные спайки появляются из-за длительного контакта внутренних тканей с воздухом и инструментами, пересыхания листков брюшины. Поэтому количество образуемых тяжей зависит от объема операции, избранного вида доступа, введения дренажей для вывода воспалительной жидкости и крови, установления сеток для укрепления тканей брюшины и т.д. При повторных оперативных вмешательствах спайки малого таза появляются с вероятностью 95%.
- Заболевания, сопровождающиеся воспалением тазовой брюшины (пельвиоперитонит), матки и придатков (параметрит, эндометрит, сальпингоофорит). Толчком для их развития являются половые инфекции (хламидиоз, уреаплазмоз,гонорея и др.), хирургические манипуляции (аборт, гистероскопия и т.д.), установление внутриматочной спирали, отсутствие или неправильное лечение болезней малого таза.
- Эндометриоз — гиперплазия внутреннего слоя матки, выходящая за ее пределы. Во время менструации эндометрий выделяет кровь в полость малого таза, чем провоцирует защитную реакцию брюшины, запуская механизм образования тяжей.
- Тяжелая беременность и роды. Спаечная болезнь малого таза в эти периоды может возникнуть после осложнений (кесарева сечения, инфицирования матки во время родов и т.д.).
- Кровоизлияние внутрь брюшины и полости малого таза, которое происходит при апоплексии яичника, механическом повреждении,внематочной беременности, ретроградном забросе менструальной крови через фаллопиевы трубы.
- Воспалительные процессы в брюшных органах, имеющие косвенный характер (аппендицит).
Вышеуказанные причины не всегда приводят к тому, что образуются спайки у женщин. Риск их появления сводится к нулю, если воспалительные процессы лечатся вовремя, адекватно и соблюдаются все рекомендации врача.
Признаки образования спаек в малом тазу
 Симптомы и лечение спаечного процесса зависят от стадии развития этой патологии. Спаечная болезнь малого таза протекает в трех формах:
Симптомы и лечение спаечного процесса зависят от стадии развития этой патологии. Спаечная болезнь малого таза протекает в трех формах:
- Острая стадия характеризуется нарастающим чувством боли, тошнотой, рвотой, учащенным сердцебиением, повышением температуры тела. Нажатие на живот сопровождается резкими болевыми ощущениями. Появляется непроходимость кишечника, которая влечет нарушение белкового и водно-солевого обменов. Состояние пациентки оценивается, как крайне тяжелое и требует оперативного вмешательства.
- Интермиттирующая стадия, для которой характерны периодические ноющие боли при спайках в области малого таза, расстройство кишечника (запоры сменяются диареей).
- При спаечном процессе хронического типа клиническая картина отсутствует совсем либо иногда в паховой области появляются ноющие боли, запоры.
Это заболевание сопровождается рядом осложнений:
- Хроническая боль в тазу, вызываемая натяжением спаек из-за смещения органов. Она обостряется при половом контакте, дефекации, занятиях спортом, переполнении мочевого пузыря.
- Непроходимость кишечника, возникающая из-за его сдавливания спайкой. В результате нарушается выход газов и каловых масс.
- Проблемы с вынашиванием плода. Тяжи способны нарушать нормальный кровоток в матке и ее связь с ЦНС, что может стать причиной преждевременных родов или самопроизвольного выкидыша.
- Бесплодие. Тяжи в маточных трубах влекут их деформацию и непроходимость, нарушают кровообращение в яичниках, что не позволяет созревать фолликулу. В результате беременность не наступает вообще или развивается вне матки, так как яйцеклетка оплодотворяется не в подходящем месте.
Признаки спаечного процесса имеют другие болезни, например аппендицит, внематочная беременность, тазовый ганглионеврит. Для диагностирования точной причины нужно обратиться к специалисту.
Диагностирование спаечного процесса
Диагностирование этой патологии при первичном осмотре на гинекологическом кресле затруднительно. Если врач выявил симптомы, как болят спайки в малом тазу, то он определяет какие обследования нужно пройти дополнительно:
- мазок на флору;
- бактериологический посев;
- анализы для обнаружения половых инфекций;
- УЗИ малого таза;
- проверка проходимости маточных труб — гистеросальпингография;
- МРТ;
- лапароскопия — хирургический метод, позволяющий точно определить наличие спаек, их количество.
По данным лапароскопии определяют стадию развития болезни и выбирают способ, как лечить спайки:
- I степень — тяжи образованы около фаллопиевой трубы, яичника или другой области, не препятствуют выходу яйцеклетки. При этом поражена только одна сторона органов (справа или слева от матки).
- II степень — спайки локализуются между яичником и фаллопиевой трубой, либо связывают их с иными органами, затрудняя захват яйцеклетки.
- III степень — тяжи закупоривают и перекручивают маточную трубу, оплодотворение яйцеклетки невозможно.
Лечение соединительнотканных тяжей в малом тазу
Лечение спаечного процесса в малом тазу может быть хирургическим и консервативным. Выбор способа терапии зависит от причины появления патологии и степени ее развития.
Избавление от спаек при острой и интермиттирующей формах заболевания возможно только путем оперативного вмешательства (лапароскопии). Для усиления эффекта дополнительно назначают прием медикаментов.
Вылечить хронический спаечный процесс можно используя только консервативный метод.
Перед началом терапии необходимо устранить причину образования соединительнотканных тяжей:
- при урогенитальных инфекциях назначается курс антибиотиков, противомикробных и противовоспалительных средств (свечи, таблетки, мази и др.);
- ликвидировать эндометриоз можно, используя гормональные средства.
На начальном этапе образования спаек и при хронической форме патологии назначаются фибринолитические препараты:
- Трипсин, Стрептокиназа, Химотрипсин — инъекции;
- Лонгидаза — свечи и инъекции;
- Электрофорез с Лидазой назначается при отсутствии острых инфекционных процессов.
Дополнительная терапия:
- Лечебный эффект на спайки оказывают гирудотерапия, массаж, введение во влагалище тампонов с мазью Вишневского.
- Для избавления от болевых ощущений используют подходящее спазмолитическое средство.
- При неэффективности медикаментозной терапии и при остром течении избавиться от спаек в малом тазу можно только хирургическим путем.
- Адгеолизис — рассечение спаек, которые соединяют органы малого таза между собой и с брюшной тканью. Проводится лапароскопическим способом, при этом спаянный орган может отсоединяться с помощью лазера (лазеротерапия), струи воды (аквадиссекция), электроножа (электрохирургия).
Реабилитация после операции
 После операции для предупреждения повторного формирования спаек в брюшную полость вводят специальные барьерные жидкости (декстран, минеральные масла и иные средства с глюкокортикоидами), фаллопиевы трубы и яичники оборачивают в полимерную пленку. Необходим дополнительный прием антикоагулянтов и антиагрегантов (Курантил, Гепарин, Трентал), разжижающих кровь.
После операции для предупреждения повторного формирования спаек в брюшную полость вводят специальные барьерные жидкости (декстран, минеральные масла и иные средства с глюкокортикоидами), фаллопиевы трубы и яичники оборачивают в полимерную пленку. Необходим дополнительный прием антикоагулянтов и антиагрегантов (Курантил, Гепарин, Трентал), разжижающих кровь.
При спаечном процессе между стенками малого таза и органами образуются соединительнотканные тяжи. Это нарушает работу всего организма и является причиной женского бесплодия. Симптомы пластического пельвиоперитонита имеют внематочная беременность, аппендицит и другие патологии. Поэтому для постановки точного диагноза нужно обратиться к специалисту. Своевременное лечение позволит избавиться от спаек без возможных осложнений.
😎 👍 Включим немного музыки для настроения?
Спаечный процесс органов малого таза

Многих женщин интересует проблема спаечной болезни органов брюшной полости. Сегодня мы с вами разберем тему «Спаечная болезнь органов малого таза, симптомы и лечение». К органам малого таза относят матку, маточные трубы, яичники, нижнюю часть толстого кишечника и мочевой пузырь.
У здоровой женщины эти органы подвижны, выполняют возложенные на них функции и не мешают друг другу. Несмотря на то что они являются ближайшими соседями однако Однажды приходит болезнь, которая, не считаясь с пожеланиями соседей, связывает их всё сильнее и сильнее, создавая дискомфорт всему организму. Вот так начинается спаечная болезнь брюшной полости.
Что такое спайки?
Спайки — это волокна фибрина – вещества, вырабатываемого брюшиной. Брюшина представляет собой естественную серозную оболочку, которая словно мантия застилает внутренние органы, обеспечивая защиту их, ограждение друг от друга. Такая серозная оболочка имеется в каждом организме.
Если возникает болезнь, брюшина, чтобы защитить организм, вырабатывает много фибрина. На начальном этапе такое действие можно считать благородным, поскольку оно не позволяет болезни распространяться. Однако со временем процесс усугубляется, увеличивается объем вырабатываемого фибрина, образуются спайки, которые приносят женщине острые боли, дискомфорт.
Причины развития спаечной болезни
Самые частые причины возникновения спаечного процесса — это операции: медицинские аборты, кесарево сечение при родах, хирургическое вмешательство из-за повреждения кист яичников, по поводу аппендицита, внематочной беременности. Другие причины — продолжительный воспалительный процесс полости матки, либо маточных труб, яичников, брюшины таза; внутренний, либо внешний эндометриоз, при котором клетки, покрывающие внутренний слой матки, перемещаются за пределы своего родного эндометрия, и, наконец, патология иммунной системы.
Симптомы спаечной болезни малого таза

Острая форма
Сопровождается внезапными или постепенно нарастающими, выраженными болями внизу живота и/или пояснице, возможны также повышение температуры тела, рвота, снижение артериального давления, сонливость, жажда.
Интермиттирующая форма
Характеризуется разнообразием симптомов, интенсивность болей различная, они периодические. Появляются дискомфорт в области мочевого пузыря, желудка, нижней части живота, запоры.
Хроническая форма спаечной болезни
Проявляется периодическими либо постоянными ноющими болями в пояснице, внизу живота, которые отдают во внутреннюю либо внешнюю область бедра, могут быть запоры, чередующиеся с поносами. Наблюдаются неприятные выделения из половых органов.
Диагностика

Как гинекологи диагностируют спаечную болезнь? Прежде всего, собирается анамнез больной, изучается история болезни, медицинская карта, выясняется, какие операции она перенесла, как часто отмечались воспалительные процессы органов малого таза, не были ли другие инфекционные либо соматические заболевания.
Большое значение имеет гинекологическое исследование всех органов, расположенных в малом тазу. Они могут быть болезненные из-за спаечного процесса, малоподвижные, либо вовсе неподвижные. Врач забирает мазок на микрофлору, а также ПЦР (полимеразную цепную реакцию).
Эти лабораторные исследования помогут найти различные инфекционные заболевания половой сферы. Проводится ультразвуковое исследование органов малого таза, поскольку спаечный процесс довольно легко определяются методом УЗИ. При некоторых обстоятельствах назначается МРТ — магнитно-резонансная томография. Самым достоверным способом диагностики спаечного процесса признана диагностическая лапароскопия. Для этого под общим наркозом в брюшную полость вводят лапароскоп (тонкая трубка оснащенная блоком видеокамеры), изображение передается на экран монитора.
Хирургическое лечение
После уточнения диагноза спаечной болезни врач принимает решение о проведении хирургического или консервативного лечения. Хирургическое вмешательство является радикальным методом, поскольку очаг недуга быстро ликвидируется. Проводится микро операция – лапароскопия: больному дают наркоз, хирург проводит рассечение и удаление спаек, вводит барьерную жидкость и средства для обеспечения профилактики спаечной болезни.
Однако следует учитывать, что эта методика может дать лишь временный эффект, если не выявлять и устранять основные причины заболевания. Поэтому хирургический метод, как правило, сопровождается консервативным лечением.
Консервативное лечение
Когда выявляют урогенитальные инфекции, назначают антибиотики, их подбирают по результатам проведённых бактериологических исследований посевов из мочеполовых органов, а также по чувствительности к ним.
При необходимости прописывают противогрибковые и противовирусные препараты, чаще всего это Изопринозин, Азитромицин, Флуконазол, Ципрофлоксацин. Вместе с этими препаратами назначают средства, растворяющие фибрин (рассасывающие спайки) – Лидазу, Лонгидазу, Трипсин.
Чтобы устранить боли, применяют нестероидные противовоспалительные средства: Индометацин — свечи препарата вводят в прямую кишку на ночь на протяжении 5 дней. Нимесил. Один пакетик, содержащий 100 мг активного вещества, растворяют в пол стакана воды, принимают после приема пищи дважды в день три дня подряд. Ибупрофен в дозировке 200 мг — по одной таблетке после еды два или три раза в день в течение 3 дней.
Препараты этой группы противопоказаны при эрозивном поражении кишечника и желудка. Из группы спазмолитиков рекомендуют: Папаверина гидрохлорид — свечи вводят в прямую кишку в течение 5 дней на ночь; Дротаверина гидрохлорид в дозировке 40 мг — по 1 таблетке трижды сутки 3 дня. Когда было установлено, что причиной спаечной болезни стал эндометриоз, пациентке назначают гормональное лечение. Не стоит бояться этой методики, поскольку «подобное лечат подобным». Виды препаратов, их дозировку подбираются индивидуально, конечное решение принимает врач.
Могут быть назначены препараты Жанин, Дюфастон. При ослабленном иммунитете в половые пути вводят свечи Кипферон 500000 МЕ дважды в день на протяжении 10 дней или Генферон в такой же дозировке. Определённую помощь оказывают физиотерапевтические процедуры. Для лечения спаечных процессов главным образом применяется электрофорез с Химотрипсином, Йодистым калием, Лидазой. Также полезна Магнитолазерная терапия.
Другие лечебно-профилактические мероприятия
Рекомендуются санаторно-курортное лечение, физические упражнения, плавание. Иногда врач назначает гинекологический массаж, который может проводить только специалист. Во время массажа механическое воздействие руками на ткани пациентки в виде поглаживания, вибрации, растирания восстанавливает нормальную подвижность органов малого таза, повышает мышечный тонус матки, связочного аппарата, нормализует лимфо- и кровообращение органов таза.
Рецепты народной медицины

Рецепт 1
2 столовые ложки цветков ромашки лекарственной заливаем стаканом крутого кипятка, настаиваем 1-2 часа, после фильтрации разводим кипяченой водой в пропорции 1:2. 4 столовых ложек теплого настоя при помощи небольшой спринцовочной груши вводим в прямую кишку на ночь каждый день, курс лечения 20 дней. Повторяем через 10 дней.
Рецепт 2
Изготавливаем самодельный тампон из стерильного ватного шарика и стерильного бинта, смачиваем его в теплом настое ромашки, сверху наносим мазь Вишневского, вводим на ночь во влагалище один раз в сутки на протяжении 10 — 15 дней.
Благотворно воздействует на женский организм подорожник большой, главным образом его семена. Придорожный лекарь успешно справляется с воспалительным процессом органов малого таза, останавливает маточное кровотечение, эффективно рассасывает спайки.
Более того, лечебное растение помогает от запоров и поносов, освобождает от вредных веществ, укрепляет защитные силы организма.
Рецепт 3
Берем по одной столовой ложке семян и листьев подорожника, измельчаем, смешиваем их, заливаем двумя стаканами кипятка, оставляем настаиваться 60 минут, процеживаем. Принимаем по полстакана настоя 2-3 раза в сутки до трапезы. Курс лечения 30 дней, повторяем через 10 дней
Питание

При развитии спаечного процесса малого таза очень важно ограничить, а в определенных случаях, исключить из суточного рациона пищевые продукты, которые вызывают усиленное газообразование. К ним относятся: капуста всех видов, репчатый лук, газированные напитки, редис, квас, чеснок, виноград, горох, груши, чечевица, сдоба, черный хлеб.
Это объясняется тем, что перечисленные продукты растягивают стенки кишечника, провоцируя тем самым вздутие живота, передвигают соседние органы, вызывают острые боли внизу живота. Поэтому рекомендуют дробное питание, которое следует принимать часто, но понемногу.
Пища преимущественно жидкая — супы или каши. Если сопутствуют хронические болезни кишечника, печени, поджелудочной железы, желчного пузыря, желчевыводящих путей, нужно получить рекомендации терапевта либо гастроэнтеролога.
Возможно, вас заинтресуют по теме следующие статьи:
- Лечение спаек народными средствами
- Пиелоэктазия почки
- Дивертикулез кишечника
Выводы. Сегодня, уважаемые дамы, вы узнали, что такое «Спаечный процесс органов малого таза симптомы и лечение». Надеемся, что некоторые рекомендации оказались для вас полезными. Будьте здоровы! Храни вас Бог!
Спаечный процесс в малом тазу: признаки, симптомы, лечение
Казалось бы, что спайки - это естественная реакция организма на воспалительный процесс. Однако последствия, которые могут возникнуть в результате отсутствия соответствующей терапии, оказываются не такими безобидными. Что необходимо знать о данном недуге, как реагировать, выявить причины и лечить? Об этом в статье ниже.
Что такое спайки
Под словом спайки принято понимать соединительную ткань (тяжи) в виде тонкой пленки, которая как бы сращивает соседние органы. С физиологической точки зрения это нормальная защитная реакция организма. Но если установлена локализация спаечного процесса в малом тазу, то это может привести к проблемам в работе репродуктивной системы. Поскольку внутренние органы снаружи покрывает серозная оболочка, которую также принято называть висцеральной брюшиной, то за счет перитонеальной жидкости осуществляется свободное движение внутренних органов. Это можно наблюдать, например, во время беременности, когда растущая матка, несколько изменяет расположение кишечных петель или мочевого пузыря.
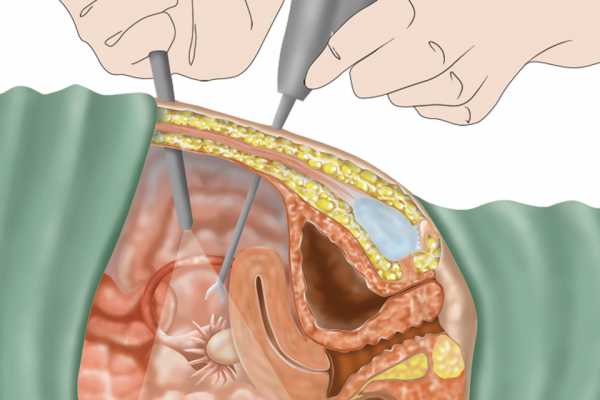
Сам процесс возникновения спаек происходит вследствие воспалительного процесса, при котором ткани отекают и образуется фибринозный налет на висцеральной брюшине. По своей структуре фибрин является очень клейким и поэтому ему легко удается соединить рядом расположенные ткани. Организм реагирует таким образом для того, чтобы воспаление не затронуло другие органы и не пошло дальше. Оставленные без внимания неприятные симптомы, отсутствие адекватного лечения приводят к сращению тканей.
Формы и симптомы заболевания
Принято различать три стадии развития спаечного процесса в малом тазу. Симптомы, которые нельзя не заметить, обычно выражаются в острой, интермиттирующей и хронической форме.
Постепенное ухудшение состояния свойственно для острой стадии спаечного процесса. Женщина может жаловаться на боль внизу живота, рвоту, тошноту, учащенное сердцебиение и повышение температуры тела. На приеме у врача прощупывается область живота и при этом женщина ощущает болезненность. Эти симптомы могут свидетельствовать о непроходимости кишечника. При отсутствии лечения может развиться почечная недостаточность, а состояние женщины резко ухудшиться.
При промежуточной стадии спаечного процесса в малом тазу признаки заболевания могут то возникать, то исчезать. Женщина отмечает, что периодами ее беспокоят расстройства в работе кишечника.
Третья стадия, хроническая, отмечается временным проявлением неприятных симптомов, которые возникают после полового акта, при резкой смене положения тела, физических нагрузках, во время осмотра на гинекологическом кресле. Чаще всего спаечный процесс в малом тазу диагностируют тогда, когда женщина долгое время не может забеременеть. Во время диагностики определяется непроходимость маточных труб, эндометриоз.

Причина появления
На развитие спаечного процесса в малом тазу могут оказать влияние несколько факторов:
- воспаление в маточных трубах, яичниках, аднексит, эндометрит, сальпингит;
- эндометриоз, проявляющийся в разрастании клеток, схожих по своему строению с внутренней поверхностью матки; отмечено, что где бы не располагался эндометриоз, он неизбежно приведет к развитию спаек, поскольку сам по себе является следствием развития воспалительного процесса;
- оперативное вмешательство - аборты, кесарево сечение, выскабливание;
- туберкулез женской половой системы;
- установка внутриматочной спирали;
- апоплексия яичника, внематочная беременность, а также иные обильные кровотечения, которые происходят в малом тазу и брюшине, так как содержащийся в крови белок выступает катализатором для образования спаечного процесса.
В норме органы малого таза от брюшной полости отделяет мышечная брюшная стенка, своеобразная прослойка, которая состоит из тонкой пленки и называется брюшиной. Благодаря тому, что ее поверхность гладкая, движение и оплодотворение яйцеклетки происходит без каких-либо препятствий. Также в естественной форме происходит и рост плода. Если образовывается спаечный процесс в малом тазу, то он может помешать внутреннему движению жидкостей, продвижению яйцеклетки по маточным трубам.
Оперативное вмешательство как одна из причин
Чаще всего причина спаечного процесса в малом тазу - операция. Например, у некоторых женщин возникает патология после кесарева сечения. Не стоит исключать и другие оперативные вмешательства в брюшную полость и органы малого таза. Кровоизлияние, которое происходит во время оперативного вмешательства, провоцирует развитие асептического воспаления и спаек. Причем косвенные признаки спаечного процесса в малом тазу могут восприниматься женщиной как следствие развития совсем иных заболеваний.
Врачи стараются использовать менее травматичные способы хирургического вмешательства, чтобы снизить риск развития осложнений. Чем дольше проходит операция, тем выше риск образования спаек.
Способы выявления заболевания
Во время осмотра врач может диагностировать лишь косвенно спаечный процесс в малом тазу. Во время УЗ-диагностики или МРТ удается получить практически 100%-й ответ на вопрос о наличии спаечного процесса. О проходимости маточной трубы может сказать гистеросальпингография. Если есть проблемы, то практически однозначно причина в спайках.
Наличие воспалительного процесса подтверждается анализами мазка на микрофлору, который берется из влагалища, и ПЦР анализа на наличие скрытой инфекции. Определить визуально развитие спаечного процесса можно в результате лапароскопии. Одновременно с осмотром проводят и рассечение спаек.
Если данное исследование проводят только с целью диагностики, то в результате определяют степень течения заболевания:
- Спайки не препятствуют захвату яйцеклетки, расположены вокруг яичника или яйцевода.
- Когда возникают сложности для захвата яйцеклетки, тяжи находятся между яичником и яйцеводом либо между ними и соседними органами.
- Отсутствует возможность захвата яйцеклетки в связи с закупоркой и перекручиванием спайками маточной трубы.
Какие могут возникнуть осложнения
Если женщина не занимается лечением спаечного процесса в малом тазу, воспалительное заболевание и инфекции проникают в придатки, фаллопиевые трубы, организм начинает вырабатывать воспалительный экссудат. Он может быть гнойный или серозный, распространяющийся по всему яйцеводу. Опасность заключается в том, что в брюшную полость может попасть воспалительный секрет, который затем провоцирует выпадение фибрина. Он способен закрыть брюшное отверстие маточной трубы, а со временем привести к ее полной закупорке. При этом врач может наблюдать, что маточная труба стала замкнутой.
В том случае, когда отверстие маточной трубы осталось открытым, но гнойные выделения имеют место быть, есть риск их попадания в полость матки, а затем во влагалище. Существует и другой момент - поражение яичников через кровеносную систему, в которую проникает инфекция.
Оставленное без лечения воспаление приводит к изменению в размерах и форме трубы и яичников. Они становятся больше, а последний напоминает по форме шар. Развитие спаечного процесса в малом тазу, а именно в яйцеводе, происходит в результате десквамации или отшелушивания эпителия. Расположенные друг напротив друга поверхности склеиваются, образуя перегородки. Во время диагностики врач может визуализировать мешотчатое образование, которое состоит из нескольких камер.
В результате диагноз выставляется исходя из того, какие были выделения. Гнойные говорят о пиосальпинксе, серозные - о сактосальпинксе или гидросальпинксе. Если на данном этапе лечение не было проведено, то возникает гнойное тубоовариальное образование. Эти заболевания характеризуются необходимостью лечения спаечного процесса в малом тазу. При этом место крепления спаек может затрагивать яичники, яйцевод, матку, тазовые стенки вместе с кишечником, сальником.
Методы лечения
После выявления причины и диагностики заболевания, встает вопрос о том, как лечить спаечный процесс в малом тазу? Тут есть два варианта: консервативный метод и хирургическое вмешательство. Первый заключается в том, что женщине после операции сразу рекомендуют специальную диету, умеренные физические нагрузки. На практике отмечалось, что если начать рано вставать с постели, нормализовать работу кишечника, то уже в стационаре можно запустить процесс, препятствующий развитию спаек. Питание должно состоять из небольших порций, 5-6 раз в день. Исключаются чрезмерные нагрузки и в тот момент, когда спаечный процесс развился не в результате операции, а из-за воспалительной болезни.
В послеоперационный период врачи назначают антиагреганты и антикоагулянты, улучшающие кровоснабжение. Положительно зарекомендовало себя физиотерапевтическое лечение, например, курс электрофореза с раствором «Лидаза».
При диагностировании инфекций, которые передаются половым путем, назначается курс антибактериальных и противовоспалительных препаратов. Гормонотерапия показана при установлении генитального эндометриоза.

Хирургическое вмешательство
В том случае, когда косвенное лечение не дало результатов, остается прибегнуть к оперативному вмешательству. В качестве основного показателя для проведения операции выступает острая форма заболевания. В зависимости от того, насколько сложная степень спаечного процесса в малом тазу, подбирается соответствующая схема операции. Принято выделять три вида:
- электрохирургия, когда рассечение спаек проводят электроножом;
- аквадиссекция - процесс проходит под сильным давлением воды;
- лазеротерапия при помощи специального лазера.
Каким способом проводить рассечение принимает решение врач во время хирургического вмешательства.
Лечение хронического спаечного процесса
Здесь также не обойтись без физиолечения с фибринолитиками, гирудотерапии, массажа, ЛФК. Положительный результат был отмечен при использовании тампонов с мазью Вишневского во влагалище. Снижение болевых спазмов возможно с помощью препаратов «Папаверина», «Но-шпы».
При отсутствии противопоказаний рекомендуется заняться йогой, а дыхательная гимнастика позволит улучшить кровоснабжение. Во время выполнения упражнений происходит массаж органов малого таза, что способствует рассасыванию спаек.Такой способ лечения считается одним из доступных, занимает немного времени и можно проводить его дома.
Осложнения при спайках
Самая сложная форма заболевания - острая, при которой возможно резкое ухудшение состояния здоровья. Женщина может почувствовать сильную головную боль, вызванную понижением артериального давления, головокружение, слабость, вялость. В таком случае рекомендуется срочно обратиться в медицинское учреждение или вызвать врача.
Поскольку при развитии спаечного процесса возможно перекручивание и некроз тканей яичника, развитие внематочной беременности и другие осложнения, то медлить нельзя. В некоторых случаях требуется срочное оперативное вмешательство.
Народная медицина
Если диагностирован спаечный процесс малого таза, лечение народными средствами должно осуществляться в комплексе с основным. Категорически запрещается назначать и подбирать себе методы терапии. Только после консультации с врачом можно попробовать прибегнуть к народным рецептам. Например, взять мед и сок алоэ в пропорции 1:1. Эту смесь наносить на тампон и вставлять во влагалище на 6 часов, но не более 8. Продолжительность терапии должна контролироваться врачом.

Если спайки единичные, то можно применять настои трав для снятия воспалительного эффекта, например, вот этот: измельченный корень бадана (60 гр.) залить 1,5 ст. горячей воды. Желательно оставить на ночь или на 8 часов. Спринцевание проводить процеженным раствором (на 1 л воды 2 ст.л. раствора). Курс 10 дней.
Беременность и спайки - возможно ли?
Наступление беременности со спайками возможно. Поскольку не всегда они имеют запущенную форму или являются многочисленными. В том случае, если спайки доставляют неудобство, врачи рекомендуют следить за питанием и работой кишечника. Так удастся избежать запоров, тупых болей, изжоги.
Стоит следить за самочувствием, опасаться развития воспалительных заболеваний. Они могут ухудшить самочувствие и отрицательно сказаться на развитии плода. Умеренные физические нагрузки позволят стимулировать нормальное кровообращение. Лечащий врач будет отдельно контролировать состояние беременной и советовать необходимую терапию.

Профилактические меры
Чтобы не допустить повторное развитие спаечного процесса, рекомендуют:
- проходить ежегодный осмотр у врача-гинеколога;
- вовремя лечить воспалительные заболевания в органах малого таза;
- заниматься умеренными физическими нагрузками.
Если заболевание еще не перешло в запущенную форму, то лечение дает вполне ощутимое облегчение и восстановление. А последующие профилактические меры позволят избежать их повторного появления.
Спаечный процесс в малом тазу и как его остановить

Врачи говорят: «Лучшая операция - та, которой не было». Но, увы, избежать скальпеля хирурга не всегда удаётся. В такой ситуации важно свести к минимуму негативные последствия вмешательства, а именно - образование спаек. Особенно это важно, когда речь идёт об операциях на репродуктивных органах. Слово нашему эксперту -врачу-гинекологу Ирине ВАСЬКОВСКОЙ
Спайки - уплотнения из соединительной ткани, которые появляются после воспаления или хирургических вмешательств и простираются от одного органа к другому. Как ни странно, это своего рода универсальный защитный механизм. Организм пытается «отгородить» повреждённое место (воспалительный процесс), «склеивая» ткани брюшины и не давая инфекции распространиться дальше, на другие органы и ткани. Каждая женщина хотя бы раз в жизни сталкивалась с инфекционными заболеваниями, которые приводят к образованию спаек. Однако при своевременном лечении соединительная ткань не достигает больших размеров, не склеивает органы и не приводит к патологическим изменениям в брюшной полости. Такие спайки никак не влияют на здоровье и качество жизни. В то же время выраженные воспалительные процессы (как правило, возникают на фоне половых инфекций) могут приводить к разрастанию соединительной ткани в маточных трубах и полости матки (внутриматочных синехий), а также сращению органов. Но наиболее часто (в 80% всех случаев) образование тазовых спаек возникает после хирургических вмешательств. Любая операция на органах малого таза, будь то аборт, выскабливание после выкидыша или полипов, удаление миоматозных узлов, кесарево сечение или установка внутриматочной спирали, может дать толчок к развитию спаечного процесса в полости матки и маточных трубах. Полостная операция в этом плане - самая опасная, поскольку несёт наибольший травмирующий эффект. Поэтому спайки на сегодняшний день являются одной из важнейших и не до конца решённых хирургических проблем, занимающих ведущее место в структуре послеоперационных осложнений.
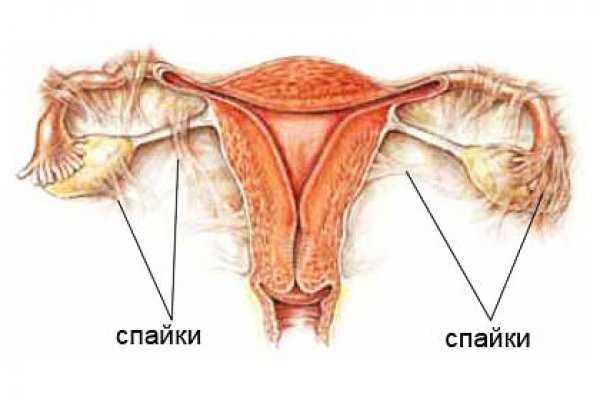
Спайки, образовавшиеся в маточной трубе, делают её либо слабопроходимой, либо непроходимой вовсе. Они являются преградой для попадания яйцеклетки в полость матки, и беременность в такой ситуации невозможна. Спайки в полости матки препятствуют имплантации эмбриона, становятся причиной ранних выкидышей. Ещё одна серьёзная опасность спаечного процесса - внематочная беременность. Зачатие состоялось, но из-за спаек плодное яйцо не может опуститься в матку, и развитие эмбриона начинается прямо в маточной трубе. Такое состояние, как правило, характеризуется сильным кровотечением, которое тяжело остановить. При своевременном выявлении внематочной беременности производится удаление плодного яйца. В запущенных случаях устраняют часть или целую маточную трубу. Такое оперативное вмешательство существенно уменьшает шансы на материнство (хотя с одной трубой это вполне возможно). Однако, если активный спаечный процесс образовался и в оставшейся трубе, помочь женщине стать матерью может только метод ЭКО.
Итак, во избежание неприятных последствий после любого оперативного вмешательства на органах малого таза необходимо соблюдать ряд профилактических мер:+ Операция должна проводиться на фоне антибактериальной терапии.
Это позволит избежать послеоперационного воспаления матки и маточных труб, ведь любая инфекция может дать начало воспалительному процессу. После операции курс антибиотиков необходимо пройти до конца! Нельзя допустить, чтобы инфекционные агенты остались в матке или трубах, приспособились к внутренней среде и начали заново размножаться! Зачастую именно халатное отношение к антибактериальной терапии и является причиной образования спаек
+ Современная оперативная методика подразумевает введение в маточные трубы особых препаратов, препятствующих образованию спаек. Каких именно - зависит от особенностей вмешательства. Перед операцией обсудите данный вопрос с хирургом - это очень важно!+ После вмешательства с разрешения врача необходимо как можно скорее вставать с кровати, совершать короткие прогулки. Движение улучшает кровообращение, препятствует развитию спаек
+ Для профилактики спаечного процесса применяют препараты на основе гиалуронидазы. Также врач может назначить лекарства для уменьшения активности формирования фибрина (элемента соединительной ткани). Развитие спаечного процесса начинается уже через 12-14 часов после вмешательства, поэтому затягивать с введением этих препаратов нельзя. Доказано, что если профилактическое лечение начато не позднее первых двух дней после операции, это позволяет снизить риск бесплодия более чем в два раза. Курс лечения также необходимо пройти до конца + В восстановительном периоде хорошо себя зарекомендовала Трудотерапия (лечение с помощью пиявок). Слюна пиявки оказывает общеукрепляющее действие на организм, нормализует кровоснабжение тканей и органов. А особые ферменты хорошо разжижают кровь и разрушающе действуют на фибрин, который является основой спайки.
Для подтверждения диагноза в зависимости от ситуации гинеколог может предложить вам следующие виды диагностики, которые сегодня вляются золотым стандартом трубного исследования:
ГИСТЕРОСАЛЬПИНГОГРАФИЯ
Во время этой процедуры врач вводит в маточную трубу контрастное вещество, следит за движением жидкости при помощи рентгена.
ДИАГНОСТИЧЕСКАЯ ЛАПАРОСКОПИЯ
Оперативное вмешательство, связанное с введением в брюшную полость оптических приборов, при помощи которых врач оценивает состояние маточных труб.
Если диагноз подтвердится, в зависимости от разрастания соединительной ткани доктор может предложить два вида лечения: консервативное и оперативное (при грубых спайках).
Первое включает в себя:
Медикаментозное лечениеС целью устранения спаек прибегают к помощи рассасывающих лекарств.
К их числу относят препараты группы Трипсин и Химотрипсин. Широко используются и антикоагулянты, такие как Гепарин. При небольших сращениях для рассасывания и снятия воспалительного процесса хорошо себя зарекомендовали вагинальные и ректальные свечи (Лонгидаза, Мелоксикам, Лидаза). При обширных синехиях эти же препараты назначаются в виде уколов. Лечение проводится комплексно, занимает не менее месяца, иногда и больше. При необходимости врач корректирует курс.
Физиотерапия
Является одним из действенных способов лечения спаек в маточных трубах. Конечно, полностью спайки не исчезнут, но под воздействием физиотерапии соединительная ткань размягчается, синехии становятся растяжимыми и тонкими. В результате деформированные связки восстанавливаются, матка и яичники принимают физиологическое положение. Это помогает не только избавиться от неприятных ощущений внизу живота, но и даёт благоприятные прогнозы на зачатие и беременность. Среди самых распространённых физиотерапевтических методов выделяют: озокеритовые и парафиновые аппликации на область живота. Тёплый парафин прикладывают к поражённым местам. Благодаря согревающему действию он способствует рассасыванию спаек. Курс терапии -10 процедур. Повторное лечение проводится спустя 2-3 месяца. Хорошо помогает и электрофорез с кальцием, магнием и цинком. Курс лечения составляет 20 сеансов. Атак-же грязелечение ~ 10-15 сеансов.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
При запущенном спаечном процессе не обойтись без операции. Сейчас практически во всех ситуациях используют лапароскопическое вмешательство, когда доступ осуществляется через прокол в брюшной стенке. Во время операции врач рассекает спайки, восстанавливая проходимость маточных труб. Это позволяет ликвидировать основную причину бесплодия. Главными преимуществами лапароскопического метода являются:
- минимальная степень травматизации за счёт отсутствия больших разрезов брюшной стенки
- минимальный доступ, способствующий предотвращению проникновения в брюшную полость окружающего воздуха и чужеродных материалов
- максимально быстрое восстановление функции кишечника, что является профилактикой спаек
- метод позволяет не только удалить спаечный процесс, но и определить истинную причину его развития. Однако операция по иссечению спаек, как и любое другое оперативное вмешательство, тоже может привести к разрастанию соединительной ткани. Поэтому особенно важно вовремя начать профилактику в восстановительном периоде.
Иногда несмотря на принятые меры в маточных трубах всё же образуются спайки. Как правило, это случается из-за прерванного курса лекарств или несвоевременного лечения. Часто спаечный процесс никак себя не проявляет. Поэтому через месяц после операции необходимо сделать УЗИ. Ультразвуку не всегда под силу «увидеть» спайки (хотя опытный врач может это сделать). Зато УЗИ точно покажет жидкость, которая скопилась в непроходимой маточной трубе. Если всё в порядке, УЗИ-контроль необходимо провести через три месяца, потом - через полгода.
Стоит обратиться к врачу, если:
спустя месяц после операции у вас появились тянущие боли внизу живота & после физической нагрузки возникают болезненные ощущения в области малого таза
беспокоит боль во время или после полового акта й наблюдается отсутствие беременности в течение года после операции, при этом цикл регулярный, с овуляцией проблем нет (это косвенно может свидетельствовать о наличии спаек в полости матки или маточных трубах).
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе