Скрининг перинатальный что это
Перинатальный скрининг
Перинатальный скрининг – это специальный комплекс, который рекомендуется практически всем беременным женщинам на раннем сроке. Это исследование проводится для полного исключения возможных аномалий плода, возникших из-за хромосомного или генного нарушения. Такие врожденные дефекты чаще всего не поддаются лечению, именно поэтому так важно провести ультразвуковое лечение на раннем сроке. Термин «скрининг» в переводе значит «просеивание».
Скрининг новорожденных на наследственные заболевания состоит из трехкратного ультразвукового исследования и биохимического анализа крови. Бояться этой процедуры не нужно, она совершенно безопасна как для матери, так и для малыша.
Врачи рекомендуют проводить перинатальный скрининг в первом триместре, в промежутке от 10 до 14 недель, при этом оптимальным сроком является период с 11 по 13 неделю. Исследование помогает оценить течение беременности согласно всем положенным параметрам, факт развития многоплодной беременности. Однако основная цель УЗИ на этом сроке – выявление толщины воротникового пространства эмбриона. Само по себе воротниковое пространство представляет собой зону скопления жидкости между мягкими тканями области шеи. В том случае, если полученное значение превышает допустимую норму, вероятен риск генетической аномалии в развитии плода.
Только по УЗИ невозможно сделать заключение, необходим целый комплекс исследований, которые входят в перинатальный биохимический скрининг. Только на основе комплексного исследования могут быть сделаны выводы. Вообще биохимический анализ крови еще называют «двойным тестом», и делают его на сроке 10-13 недель. Во время этого исследования в крови женщины исследуют уровень двух плацентарных белков.
По результатам ультразвукового исследования, расчета возможного генетического риска, а также после получения данных об уровне белка, проводится расчет риска при помощи компьютерной программы. Такая специализированная программа позволяет учитывать даже такие факторы, как этническая принадлежность женщины, ее возраст, вес. Также при расчете учитывается факт наличия наследственных заболеваний в роду и семье, наличие различных хронических болезней. После проведенного комплексного исследования врач изучает результаты и способен отнести беременность к группе риска, таким, как синдром Эдвардса и синдром Дауна. Однако даже в этом случае такая угроза не является диагнозом, а только предполагает возможность. Точно определить может только опытный врач-генетик, который назначит дальнейшее обследование, биопсию хориона. Эта процедура является более сложной, в брюшную стенку вводят инструмент и забирают часть хориона. Такая биопсия более опасна, поскольку может повлечь некоторые осложнения.
Перинатальный скрининг необходимо делать именно на этом сроке, поскольку точность результата максимальна именно в этот период. В том случае, когда анализы сдаются слишком поздно или рано, точность полученного результата уменьшается в несколько раз. Если у женщины нерегулярный менструальный цикл, то благодаря ультразвуковому исследованию можно точно определить срок беременности. Следующее подобное обследование необходимо пройти уже на более позднем сроке, примерно 16-18 недель.
Первый перинатальный скрининг – событие очень волнующее и трогательное. Женщина впервые встретится со своим малышом, увидит его ручки, ножки, личико. Из обычного медицинского обследования оно превращается в настоящий праздник для мамы и папы малыша. Главное помнить, что какие-либо отклонения от нормы просто относят к группе риска, а не являются диагнозом. В этом случае расстраиваться не нужно, лучше просто провести дополнительное обследование.
Перинатальный скрининг: что это?
Генетический, или перинатальный скрининг при беременности - это совокупность тестов, которые показывают отклонения уровня гормонов в организме женщины во время вынашивания ребенка и обнаруживают риски развития у будущего ребенка таких врожденных пороков, как синдром Дауна, синдром Эдвардса, пороки развития нервной трубки. Наиболее информативные методы исследования при этом - анализ венозной крови женщины и показания УЗИ.
Также принимаются во внимание возраст, рост, вес, вредные привычки будущих родителей.
Перинатальный скрининг в первом и втором триместре беременности.
Особенности скрининга в первом триместре
Речь идет о комплексном обследовании на сроке беременности от 11 до 13 недель. Он призван определить риски рождения ребенка с врожденными пороками развития. На этом этапе скрининг - это 2 тесты: УЗИ и исследования крови из вены. Первое УЗИ определяет: строение тела будущего малыша, его длину относительно нормы, расположение ручек и ножек; работу кровеносной системы плода; функционирования сердца. Также во время процедуры ультразвука производится измерение толщины шейной складки.
Еще один этап скрининга - анализ венозной крови беременной на определение содержания в ней b-ХГЧ и РАРР-А. Если уровень гормона ХГЧ снижен, это свидетельствует о патологии хориона (плаценты). Слишком высокий ХГЧ указывает на наличие хромосомных аномалий плода или многоплодной беременности. Тест на РАРР-А - это определение наличия и уровня в крови белка А. Если он слишком низкий, это является показателем хромосомных аномалий.
Результаты первого скрининга врач оценивает комплексно, отклонения от нормы по одному показателю еще ничего конкретного не значит. Если у гинеколога есть подозрения на определенные пороки развития, он направляет женщину на дополнительное обследование.
Пренатальный скрининг во втором триместре
Биохимический скрининг второго триместра проводят на 16-18 неделе беременности. При анализе крови учитывают показатели 3 гормонов: b-ХГЧ, Альфа-фетопротеина (АФП) тавильногоестриолу. АФП - это белок, вырабатываемый при беременности, он в материнской сыворотке крови. Его повышение свидетельствует о развитии врожденных пороков и болезней, снижение - о синдроме Дауна.
Эстриол - стероидный женский половой гормон, который производит плацента во время беременности. Его низкий уровень показывает возможные нарушения в развитии плода.
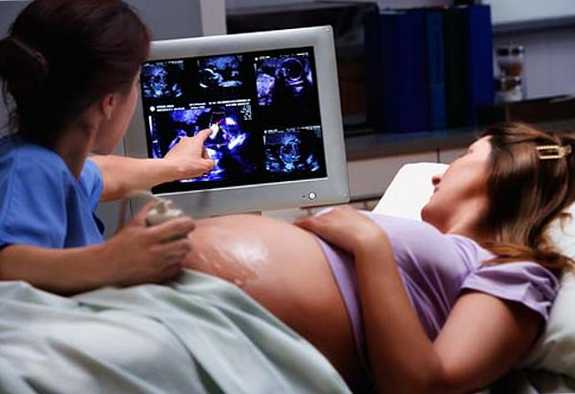
На 20-24 неделе беременности время проводить второй плановый ультразвук, призванный выявить возможные пороки развития будущего ребенка и исследовать состояние плаценты. Это УЗИ очень важно для перинатального скрининга, ведь размеры плода уже достаточно для того, чтобы врач мог рассмотреть признаки возможных нарушений.
Скрининг на патологии плода в третьем триместре беременности
В третьем триместре также проводится плановое ультразвуковое исследование, в период с 32 по 34 неделю беременности. Однако этот ультразвук уже не так важно для оценки возможных пороков развития, большинство необходимой информации врачи получают из исследований первых двух триместров.
Третье УЗИ оценивает нормы роста плода, расположения плаценты, положение плода в полости матки. Эта информация очень важна для будущих родов.
По результатам генетического скрининга врач рекомендует будущим родителям оставлять беременность или прерывать ее. Окончательное решение всегда остается только за родителями. Перинатальный скрининг дает возможность женщине и ее партнеру узнать о возможных вариантах развития событий и принять осознанное, продуманное решение.
Что такое скрининг при беременности
Для начала стоит определить понятие — что такое перинатальный скрининг при беременности? Если дословно то скрининг переводится с английского screening как фильтрация, отсев, отбор, что в принципе соответствует задачам процедуры. Слово перинатальный значит околородовой период, который начинается с 22й-23й недели беременности. Более ранние сроки называют пренатальными, однако эти понятия часто путают и используют в качестве синонимов.
Перинатальный скрининг
Перинатальный скрининг это исследование, которое позволяет беременным женщинам определить вхождение в группу риска отклонений, аномалий и заболеваний у плода в разные сроки его развития.
Ключевое слово группа риска, т.к. при скриниге определяется именно вероятность а не ставится диагноз. Получаемые показатели после исследования сравнивают с лабораторными показателями нормы для данного срока беременности, и при обнаружении серьезных отклонений делаются расчеты с чем это может быть связано.
В России используют две системы исследований Life-Cycle и PRISCA.
Таким образом в задачи скрининга входит определение различных пороков у плода, таких как:
- Синдром Эдвардса
- Синдрома Дауна
- Анэнцефалия
- Немолярной триплоидии
- Синдром Корнелии де Ланге
- Синдром Патау
- Синдром Смит-Лемли-Опица
Перинатальный скрининг включает несколько методов — биохимический скрининг и ультразвуковой скрининг.
Ультразвуковой скрининг выполняется при помощи УЗИ, делается ультразвуковое исследование плода, на сроках 11-13.5 недель (Скрининг 1 триместра — на этом сроке определяют ряд аномалий, в том числе и возможный синдром Дауна), 20-24 недель ( Скрининг 2 триместра — на этом сроке выявляются пороки внутренних органов и грубых физических аномалий, которые могут стать показанием к прерыванию беременности) и 30-32 недель(Скрининг 3 триместра -менее критические аномалии, которые могут быть устранены хир. вмешательством)
Биохимический скрининг это исследование крови, гормонов ХГЧ, АФП, РАРР-А, ЕЗ, Ингибин А, на наличие т.н. маркеров — показателей отклонений от нормы которые повышают риск развития паталогии у плода. Такой вид скрининга требует исследование в строго определенные сроки что бы не возникало ошибок в расчетах. В комплексе с УЗИ позволяет определять дефекты развития и паталогии с гораздо большей точностью, однако и тут бывают погрешности.
На результаты анализа могут влиять различные факторы, такие как вредные привычки, заболевания, прием лекарственных препаратов, сбои в работе организма и в том числе неправильно поставленный срок беременности. Все эти факторы должны учитываться специалистами. Самое главное нужно помнить что скрининг не дает 100% диагноз а лишь позволяет выявить риски и рассчитать вероятность отклонений.
Понравилась статья? Поделись с друзьями:Виды и описание пренатального скрининга
Рассматриваемый комплекс исследований врачи рекомендуют проводить беременным женщинам с целью выявления аномалий в развитии плода. Пациентка может отказаться от подобной процедуры — она не является обязательной.
Многие жалуются на то, что процесс ожидания результатов провоцирует стресс, а это негативно сказывается на вынашивании малыша. С другой же стороны, при информации о наличии каких-либо отклонений в развитии плода, у женщины есть выбор: прервать беременность, либо воспитывать в будущем нездорового ребенка.
- Как проводят перинатальный скрининг?
- Основные виды перинатального скрининга
Указанный комплекс исследований включает УЗИ и биохимических анализ крови, которые осуществляют в специальных лабораториях.
Направление на перинатальный скрининг выдает гинеколог.
При выявлении погрешностей в полученных результатах пациентку направляют в медико-генетический центр.
Изначально проводят УЗИ, на котором точно устанавливается срок беременности. Это можно сделать посредством измерения копчико-теменной зоны.
При подтверждении сроков врач назначает биохимический скрининг, главная цель которого — динамическое исследование гормона, что вырабатывается клетками хориона (ХГЧ).
Скрининг на этом этапе дает возможность подтвердить/опровергнуть наличие у плода синдрома Дауна, Эдвардса, других тяжелых патологий.
Рассматриваемое тестирование предусматривает проведение УЗИ, биохимический анализ крови на ХГЧ, альфа-фетопротеин, свободный эстриол.
Расшифровывает результаты врач-генетик. Только указанный специалист способен вынести адекватный «вердикт» с учетом возможных ошибок (токсикоз, несоблюдение правил сдачи анализа, низкий вес и т.д.).
Наличие отклонений от нормы при проведении 1-го и 2-го скрининга может свидетельствовать о наличии у плода отклонений.
Главной целью комплексного тестирования на данном этапе является исследование состояния околоплодных вод, плаценты, расположения плода.
Помимо УЗИ, иногда могут назначать допплерометрию, кардиотокографию. В ходе указанных методик диагностики изучают качество кровотока в сосудах матки, пуповине.
Существует несколько видов тестирования беременных.
Не все они являются обязательными:
некоторые из них назначаются отдельным группам пациенток, которые на фоне определенных патологий или негативных явлений могут родить нездорового ребенка. Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе