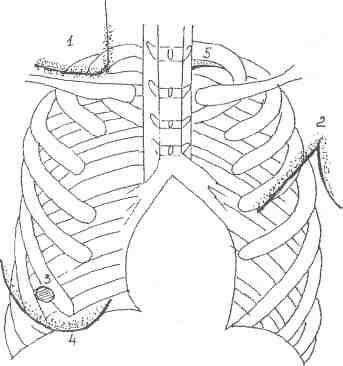
Скопление жидкости в брюшной полости это
Асцит – что это за состояние
Асцит представляет собой тяжелое осложнение многих заболеваний. Проявляется в увеличении живота за счет переполнения брюшины жидкостью. В народе больше известно название «водянка». Люди с такими нарушениями не могут прожить без мочегонных средств.
Симптомы асцита нарастают постепенно, ухудшают течение основной патологии. Увеличение внутрибрюшного давления приводит к затруднению работы внутренних органов, рассматривается в диагностике, как стадия декомпенсации болезни. В ¾ случаев причиной возникновения асцита является цирроз печени, к которому привел алкоголизм.
Откуда берется жидкость в брюшной полости?
У женщин в климактерическом периоде нередко наблюдаются небольшие отеки на лице и ногах, растет вес (в норме не более, чем на 3–4 кг). Эти изменения связаны с нейроэндокринными расстройствами и не имеют отношения к развитию асцита.
Механизм патологии формируется по-разному с учетом патогенеза главного заболевания. В нормальных условиях эпителий брюшины выделяет немного жидкости для предупреждения склеивания внутренних органов, улучшения скольжения. По составу она приближается к плазме крови. В организме человека постоянно идут процессы в брюшной полости:
- выделение жидкости;
- обратное всасывание и обновление.
При асците в процесс подключаются венозные и лимфатические сосуды. А они, в свою очередь, реагируют на измененный состав артериальной крови. Главное нарушение — жидкость из сосудов выходит сквозь стенки в свободное тканевое пространство. Для этого должен нарушиться баланс между гидростатическим и онкотическим давлением.
Как известно, любое давление крови обеспечивается в первую очередь работой сердечной мышцы (миокарда). Снижение наступает при заболеваниях, приводящих к падению сократительной способности сердца (миокардиты, дистрофия, инфаркт миокарда). Они вызывают недостаточность кровообращения.
 Из-за нарушения механизма прокачивания крови через правые и левые отделы застой передается на всю венозную сеть, включая вены живота (нижнюю полую и воротную)
Из-за нарушения механизма прокачивания крови через правые и левые отделы застой передается на всю венозную сеть, включая вены живота (нижнюю полую и воротную) Рост давления в венозной сети способствует сбрасыванию водной части крови в брюшную полость. Онкотическое давление поддерживается в основном наличием достаточного количества белка в крови.
При асците, как правило, подключается механизм нарушения синтеза белка в связи с заболеваниями печени или застойными явлениями. Особенно это касается альбуминовой фракции. Снижение концентрации белка приводит к выходу жидкости из сосудов.
Немалое значение придается недостатку кислорода в артериальной крови (гипоксическое состояние). Это связано и с нарушением сердечного выброса, и со сдавлением печеночных клеток:
- фиброзной тканью (при циррозе);
- расширенными венулами (при портальной гипертензии);
- новообразованием или метастазами.
Недостаток кислорода вызывает ишемию почек. Фильтрация в клубочках снижается. Меньше выделяется мочи. В ответ повышается синтез антидиуретического гормона в гипофизе и альдостерона надпочечников (почти в 20 раз). В итоге — задерживается натрий, а с ним и вода.
Предельная нагрузка на вены передается и на лимфатическую систему. Из лимфатических сосудов жидкость переходит в брюшину. Наступает момент, когда скопление воды превышает возможности брюшной полости по ее всасыванию, тогда возникает асцит.
К механизму образования нужно добавить гормональный ответ на уменьшение массы крови, повреждение сосудистой стенки при воспалительных и системных заболеваниях, гиперфункцию эпителия брюшной полости на фоне опухолевого роста и воспаления.
Причины асцита брюшной полости
Деление причин асцита на печеночные и внепеченочные, предложенное рядом авторов, можно рассматривать как условное. Поскольку в механизме образования, как описано выше, принимают участие много факторов.
К наиболее распространенным причинам относятся:
- в 75% случаев — цирроз печени;
- в 10% — раковые опухоли или метастазы;
- в 5% — проявление сердечной недостаточности.
На оставшиеся 10% приходятся:
- развитие портальной гипертензии при тромбозе печеночных вен, воротной вены в условиях сдавливания опухолью;
- хроническая патология почек (амилоидоз, гломерулонефриты);
- алиментарная дистрофия при истощении;
- туберкулез брюшины;
- у женщин большие кисты, онкологические образования яичников;
- опухоли, развивающиеся из ткани брюшины (псевдомиксома, мезотелиома);
- эндокринные заболевания (микседема);
- общее воспаление серозных оболочек при системных заболеваниях (ревматизм, красная волчанка, ревматоидный артрит), в стадию уремии при почечной недостаточности;
- другие болезни органов пищеварения (панкреатит, Крона, саркоидоз);
- реакция брюшины на неинфекционное воспаление (перитониты гранулематозный и эозинофильный).
 Микседема - заболевание щитовидной железы, которое может служить причиной появления асцита
Микседема - заболевание щитовидной железы, которое может служить причиной появления асцита Признаки асцита брюшной полости могут возникнуть у детей в грудном возрасте. Они связаны с отеком врожденного происхождения при резус- несовместимости с матерью, обычно случаи в 100% заканчиваются летально, врожденными аномалиями печени и желчевыводящих путей, а также нефротическим синдромом врожденного характера.
Также связаны с потерей белка через кишечник и недостатком питания, отеком в ответ на скрытую кровопотерю во внутриутробном периоде.
В группу риска можно включить лиц, имеющих максимальную вероятность развития главных заболеваний, приводящих к асциту:
- злоупотребляющих спиртными напитками;
- курильщиков;
- наркоманов;
- перенесших острые гепатиты и страдающих хроническими формами;
- после переливания крови;
- нуждающихся в гемодиализной поддержке почечной фильтрации;
- увлекающихся татуажем;
- имеющих лишнюю массу тела, ожирение;
- больных сахарным диабетом;
- с признаками нарушенного белкового и жирового обмена по анализам крови;
- увлекающихся модными диетами для похудения;
- имеющих наследственную отягощенность по онкологической патологии.
Об особенностях асцита при циррозе печени читайте подробнее в этой статье.
Симптомы
Проявления асцита обычно возникают после накопления в брюшной полости от одного до полутора литров жидкости. При острых заболеваниях (тромбоз воротной вены) он развивается быстро. При других — склонен к постепенному развитию в течение нескольких месяцев. Наибольших размеров достигает асцит при связи с последствиями патологии лимфообращения.
Другая особенность клинических проявлений — связь с прочими отеками и признаками задержки жидкости. Так, при патологии печени асцит не сопровождается отеками на других частях тела, а в случае сердечной недостаточности сначала возникает анасарка (легкая пастозность кожи), отеки на стопах и голенях, а затем накапливается жидкость в животе.
Пациента уже на ранней стадии беспокоят распирание после приема пищи и натощак, боли в животе обусловлены характером основного заболевания, например, при застое в печени увеличивается левая доля, и пациенты жалуются на болезненные ощущения в эпигастрии. Меняется рост, вес и объем живота, появляется вздутие кишечника и трудности при одевании обуви, наклонах тела.
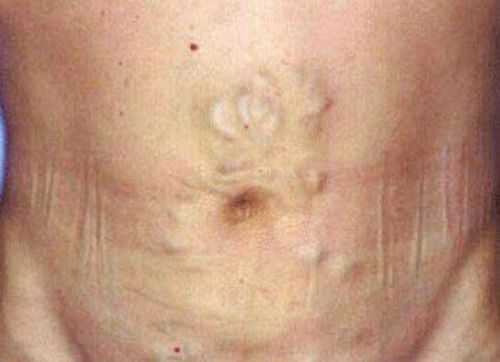 Расширение венозной сети в виде «головы медузы» держится и после лапароцентеза
Расширение венозной сети в виде «головы медузы» держится и после лапароцентеза В связи с подъемом купола диафрагмы, у больного возникают:
- симптомы рефлюксного заброса содержимого желудка в пищевод (изжога, отрыжка);
- одышка сначала только при ходьбе, затем в покое, особенно в положении лежа;
- человек не может спать на низкой подушке;
- отек распространяется в пах, у мужчин на мошонку;
- возможно формирование грыжи белой линии живота.
При осмотре обращают внимание на округлую и обвисшую форму увеличенного живота в стоячем положении пациента и распластывание лежа («лягушачий живот»), выпячивание пупка, белые растяжки (стрии) на коже по бокам и расширенные и утолщенные вены образуют вокруг пупка картину «головы медузы».
При портальной гипертензии возможны желтушность кожи и склер, тошнота, частая рвота. Туберкулезный асцит сопровождается выраженными проявлениями интоксикации: слабостью и немотивированной усталостью, головными болями и тахикардией.
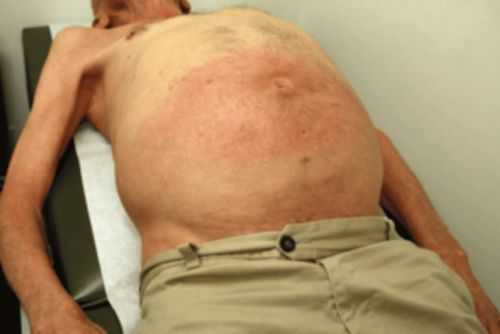 В отличие от ожирения масса тела у пациента увеличена непропорционально: руки и ноги значительно худеют
В отличие от ожирения масса тела у пациента увеличена непропорционально: руки и ноги значительно худеют Если асцит сопровождает системные заболевания или недостаток питания, то он выражен слабо, но одновременно видны отеки на ногах, можно обнаружить выпот жидкости в плевральную полость.
Диагностика асцита начинается с врачебного осмотра. Кроме визуальных признаков (увеличение живота, расширенная венозная сеть, отечность ног и паха), доктора используют метод перкуссии.
Производится постукивание пальцем одной руки по другой. При этом обнаруживается притупление звука в лежачем положении в боковых каналах живота, на боку — в нижней части. Предлагая пациенту поворачиваться можно зафиксировать переход зон притупления. Другой способ — односторонние толчкообразные движения к центру, при этом, с другой стороны, ощущается волна.
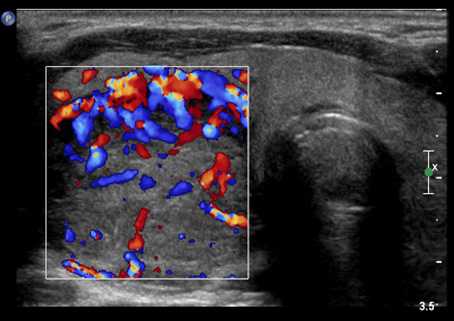
Ультразвуковое исследование проводится не только для выявления жидкости, но и в порядке выяснения причины асцита. Доктор может осмотреть печень, выявить измененные размеры, форму, узловые образования. При допплеровском картрировании оценивается кровоток в воротной и нижней полой венах.
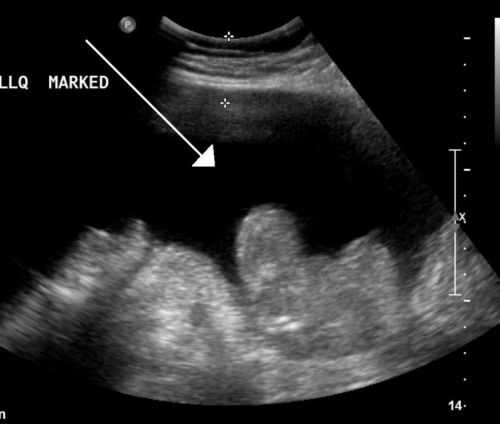 Жидкость на УЗИ имеет характерную картину
Жидкость на УЗИ имеет характерную картину УЗИ-исследование сердца позволяет установить признаки сердечной недостаточности, пороков, заметить жидкость в плевральной полости. Осмотр поджелудочной железы необходим для исключения панкреатита в этиологии асцита.
Рентгеновский способ подходит для обнаружения асцита объемом более 0,5 л. Но метод остается одним из важных в диагностике туберкулезного поражения легких, гипертрофических изменений со стороны сердца, плеврита.
Ангиография — вариант рентгеновского исследования, при котором контрастное вещество вводят в вену, а затем делают серию снимков для подтверждения проходимости, формы сосудов.
Обследование печени радиоизотопными препаратами помогает установить степень поражения работающих клеток органа. При гепатосцинтиграфии внутривенно вводят Метионин, меченный изотопом, чувствительным к клеткам печени. Дальнейшее сканирование позволяет обнаружить участки, не заполненные веществом. Это означает, что там нет печеночных клеток, пробелы заполнены фиброзной тканью.
Лапароскопическое исследование в условиях операционного блока заключается во введении через небольшой разрез в брюшную полость оптической техники, способной дистанционно показывать внутренние изменения органов.
Специальная приставка для забора материала на биопсию применяется для последующего гистологического исследования печени и других органов, лимфоузлов, брюшины. На анализ обязательно берется асцитическая жидкость, достаточно 50–100 мл.
Компьютерная и магниторезонансная томография выявляет выпот жидкости в труднодоступных местах брюшной полости.
Лабораторная диагностика основана на признаках нарушения деятельности печени, всех видов обмена и электролитного состава. Проводятся анализы:
- альбумин/глобулинового соотношения;
- печеночных трансаминаз и других ферментов;
- мочевины, креатинина;
- липазы и амилазы поджелудочной железы;
- калия, натрия.
Определенное значение в подтверждении печеночной причины асцита отводится изучению показателей свертывающей системы крови. В целях исключения ракового процесса в печени назначают анализ на уровень α-фетопротеина.
Значение состава асцитической жидкости в дифференциальной диагностике
Вылечить асцит без учета основного заболевания невозможно. Один из обязательных анализов — исследование асцитической жидкости, полученной при лапароскопии или специальным проколом брюшной стенки. Результаты помогают выявить механизм задержки воды, подобрать оптимальные препараты и обеспечить лечение асцита.
Первым делом результаты должны ответить на вопрос: «Является ли полученная жидкость транссудатом или экссудатом?». Разница определяется содержанием белка и других компонентов. В транссудате жидкость выходит из сосудистого русла под действием повышенного гидростатического давления или уменьшенного содержания коллоидных веществ, при этом сами сосуды остаются неповрежденными.
 В своем составе транссудат содержит белок до 15 г/л, преимущественно в виде альбуминов, допустимые колебания удельного веса 1,010–1,015
В своем составе транссудат содержит белок до 15 г/л, преимущественно в виде альбуминов, допустимые колебания удельного веса 1,010–1,015 Экссудат — образуется как результат воспалительной реакции с повреждением проницаемости сосудистой стенки. По составу экссудат близок к плазме крови. В него входит значительное количество белковых компонентов, которые в нормальных условиях не проходят сквозь стенку сосуда (иммуноглобулины, фибриноген, комплемент).
Всего белка 15–60 г/л. Фибриноген быстро трансформируется в фибрин под воздействием тканевых тромбопластинов. Нити фибрина видны при микроскопии жидкости. По относительной плотности экссудат составляет 1,015–1,027. Обязательно присутствуют воспалительные элементы.
При циррозе печени чаще всего выявляется транссудат. На фоне перитонеальных явлений, воспаления внутренних органов — экссудат. Наличие геморрагической асцитической жидкости (с кровью) редко сопутствует циррозу. Гораздо чаще наблюдается при новообразованиях, туберкулезном перитоните.
Преобладание в клеточном составе жидкости нейтрофилов с мутным осадком — характерный признак бактериального перитонита. Если наибольшим оказывается уровень лимфоцитов — перитонит скорее туберкулезного происхождения. Для диагностики такие различия важны, поскольку перитонит может протекать скрытно.
Еще более информативным является проведенный посев асцитической жидкости, определение чувствительности к антибиотикам.
Если полученный материал отличается мутностью и беловатым (молочным) оттенком, то лаборант предполагает попадание значительного количества лимфы в брюшную полость (хилезный асцит). При этом варианте в составе обнаруживают мельчайшие капли жира, повышение уровня триглицеридов, высокое содержание лейкоцитов, опухолевые клетки.
В качестве подтверждения субъективного мнения лаборанты проводят дифференциальную диагностику проб:
- при добавлении щелочного раствора растворяются белки и мутность уменьшается;
- реактивы с эфиром приводят к исчезновению мутности, связанной с жирами.
Очень редкий результат — выявление в асцитической жидкости слизи. Такое бывает при псевдомиксоме брюшины и муцинозной аденокарциноме желудка или кишечника.
Лечение
В терапии асцита не существует стандартов. Выбор врача зависит от причины патологии, чувствительности больного к лекарственным препаратам. Чем дольше страдает пациент, тем сложнее подобрать рациональную схему лечения. Обязательно учитывается активность основного заболевания. Проводится патогенетическая терапия.
Больной с асцитом нуждается в полупостельном или постельном режиме. В питании необходимым правилом является:
- исключение соли — сначала ее ограничивают до 2 г в сутки;
- уменьшение выпитой жидкости.
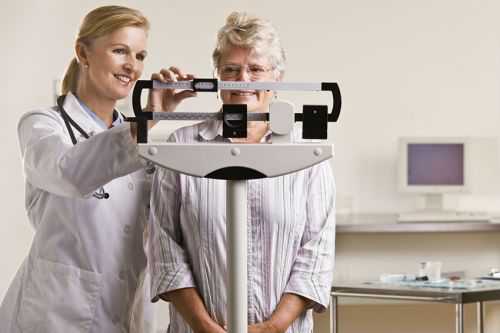 Для контроля за накоплением водного остатка применяют ежедневное взвешивание пациента, измерение диуреза (выделение мочи за сутки)
Для контроля за накоплением водного остатка применяют ежедневное взвешивание пациента, измерение диуреза (выделение мочи за сутки) Разрешенный объем жидкости немного превышает диурез. Оптимальной потерей веса считается до 500 г. Нельзя в терапии стремиться к быстрому выведению жидкости. Это может вызвать гипокалиемию, способствует почечной недостаточности.
Терапия диуретиками осуществляется под контролем электролитов крови. Обычно назначают калийсберегающие препараты типа Спиронолактона. Если не удается получить эффект, подключают Фуросемид под прикрытием Панангина или Аспаркама (обеспечивают возмещение калия).
Нарушение белкового состава крови требует переливания раствора Альбумина или свежезамороженной плазмы. В случае застойных явлений при сердечной недостаточности необходимы гликозиды. Другие препараты для улучшения микроциркуляции, гепатопротекторы принимают постоянно для поддержки кровотока в портальной системе и в помощь оставшимся гепатоцитам.
Хирургические методы — используются при безрезультатной терапии лекарственными препаратами. Наиболее часто применяют:
- Лапароцентез — выведение асцитической жидкости через дренажную трубку, вставленную через прокол брюшной стенки специальным троакаром. Однократно допустимо выпускание 4 л на фоне капельного внутривенного возмещения. Процедуру могут проводить дробно в течении нескольких дней, временно перекрывая дренаж.
- Трансюгулярное шунтирование — серьезная операция, в результате которой создается дополнительное сообщение между печеночной и воротной венами для сброса крови и ликвидации портальной гипертензии.
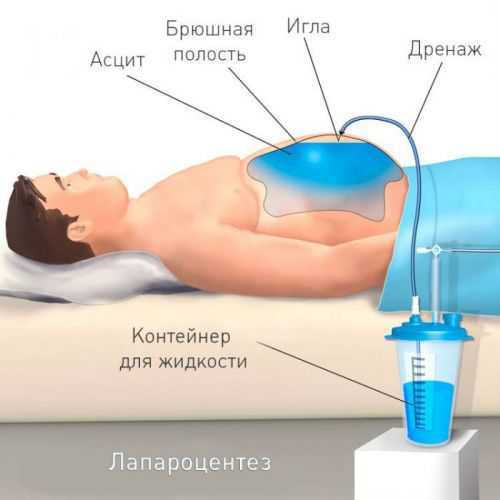 Методом лапароцентеза владеют терапевты, перевода в хирургическое отделение не требуется
Методом лапароцентеза владеют терапевты, перевода в хирургическое отделение не требуется Трансплантация печени — крайний метод лечения всех заболеваний печени, не проводится при алкогольном циррозе.
Лечение асцита требует постоянного внимания, подбора оптимальных препаратов. Отсутствие динамики в состоянии пациента угрожает ему осложнениями:
- бактериальным перитонитом;
- появлением устойчивости к мочегонной терапии;
- развитием последствий цирроза печени — энцефалопатии с утратой ряда функций головного мозга;
- гепаторенальным синдромом, присоединением признаков почечной недостаточности;
- спонтанным вытеканием асцитической жидкости сквозь пупочную грыжу.
Как лечить асцит брюшной полости народными способами?
К народным методам лечения такого тяжелого состояния, как асцит врач может посоветовать обратиться только в расчете на дополнительное действие мочегонных трав и растений. Эффект действительно улучшается при комбинировании с лекарственными препаратами.
Наиболее популярные рецепты с народными средствами:
- отвар листьев и почек березы;
- сбор из малины, брусники, листьев смородины, шиповника;
- ягоды можжевельника, листья крапивы, липовый цвет;
- петрушка и толокнянка;
- компот из абрикосов (содержит необходимый калий).
 Готовый мочегонный сбор можно приобрести в аптеке
Готовый мочегонный сбор можно приобрести в аптеке Растения имеют эффективность на начальных стадиях при соблюдении пациентом диеты и режима. Но не рекомендуется устраивать для больного горячую парную с листьями березы или обертывания. Это может ухудшить состояние сердечной системы.
Можно ли прогнозировать, сколько проживет пациент?
Прогноз течения патологии зависит от того, насколько вероятно справиться с главной причиной, вызвавшей ее. Неблагоприятными факторами для определения сколько живут с асцитом люди, страдающие разными заболеваниями, являются:
- пожилой возраст пациентов;
- склонность к гипотонии;
- значительное падение уровня альбумина, по анализу крови до 30 г/л и ниже;
- сопутствующий сахарный диабет;
- сниженная клубочковая фильтрация в почках;
- развитие перитонита;
- раковая опухоль, как причина патологии.
По данным статистики, 50% пациентов с асцитом проживают не более двух лет. А при формировании устойчивости к диуретикам — половина погибает за 6 месяцев наблюдения. Асцит — симптом декомпенсации. Это уже указывает, что организм испробовал все свои силы. Как бы мы ни стремились его победить, пока нет условий и возможности заменить «уставшие» органы.
Асцит – причины, симптомы, лечение
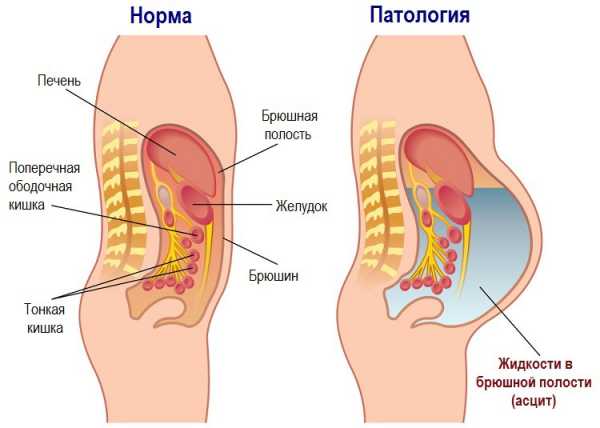
Асцит (водянка живота) – состояние, характеризующееся скоплением свободной жидкости в брюшной полости (больше 25 мл), которая может быть как воспалительного (экссудат), так и не воспалительного (транссудат) характера. Асцит проявляется увеличением окружности живота, нарушением дыхания, болью в брюшине, чувством тяжести и распирания.
Причины
Асцит сам по себе не заболевание, а является осложнением других: цирроз печени (75%), рак (10%), нарушение работы сердца (5%), прочие урологические, гинекологические, гастроэнтерологические болезни, в том числе нарушение оттока лимфы — (10%). Сценарий развития асцита зависит от заболевания, вызвавшего его. Патологическое состояние обычно прогрессирует постепенно, на протяжении нескольких месяцев, тем не менее, бывают случаи внезапного и резкого увеличения брюшной полости.
Чаще всего асцит развивается из-за неправильного функционирования печени. Заболевания этого органа, в частности цирроз, в первую очередь отвечает за скопление жидкости в абдоминальной полости. Помимо этого, раковые заболевания, влияющие на различные органы (толстой кишки, желудка, печени, молочной железы, поджелудочной железы) – еще одна из основных причин, которые могут привести к появлению асциту. Другие причины включают в себя:
- чрезмерное потребление алкоголя;
- тромбы в венах печени и сердца;
- панкреатит;
- проблемы с почками.
Общие признаки и симптомы
Скопление абдоминальной жидкости приводит к повышению внутрибрюшного давления, вследствие чего оттесняется купол диафрагмы в грудную полость. В первую очередь, это негативно отражается на работе легочной и сердечно-сосудистой системе: у больных возникает нарушение сердечного ритма, также развивается сильнейшая отдышка даже в состоянии покоя. Кроме того, асцит сопровождается потерей белка и нарушением водно-электролитного баланса.
Повышение внутрибрюшного давления грозит развитием пупочной грыжи, расширению вен семенного канатика, образованию геморроидальных узлов, выпадению сегмента толстой кишки, развитию сильных поясничных болей и защемлениям в позвоночнике (пациенту сложно перевернуться на бок и подняться из положения лежа).
Вначале больной наблюдает резкий и необъяснимый набор веса. Наряду с этим отмечается увеличение объема талии, особенно это становится заметно, когда необходимо застегнуть пояс на брюках. Также пациент жалуется на частую изжогу, отрыжку, повышенную кислотность во рту, тяжесть в желудке, тошноту, иногда и рвоту. Из-за сдавливания кишечника возможны проблемы со стулом в виде длительных запоров.
По мере прогрессирования водянки наблюдается увеличение области брюшины: в позиции «стоя» живот выпячивает, а вот в положении лежа свободная жидкость начинает распределяться и выпячиваться в боковых отделах.
Клиника исходя из причины развития
Развитие, симптоматика, сила прогрессирования и прогноз полностью зависит от тяжести заболевания, вызвавшего асцит (смотрите таблицу).
| Начальная патология, как основная причина асцита | Клиника | Характер перитонеальной жидкости |
| Цирроз печени | Вначале больной ощущает слабость, пониженный аппетит, отмечается учащенное сердцебиение. Со временем присоединяются характерные признаки: боль в правом подреберье, желтушность кожных покровов и склер, субфебрильная температура тела. Одним из осложнений цирроза печени является портальная гипертензия (повышение давления воротной вены), являющаяся основной причиной асцита. | При лабораторном изучении определяется наличие эритроцитов, лейкоцитов, белка, бактерий и ферментов. |
| Перитонит (воспаление брюшины), образовавшийся вследствие туберкулеза половых органов или кишечника | У больного наблюдается лихорадка (температура 38-39), резкое похудание, отмечается увеличение лимфоузлов вдоль брыжейки кишечника. При пальпации брюшины определяются множественные узлы размером от просяного зерна до больших опухолевидных образований. | Жидкость, выведенная из живота, имеет плотность выше 1016, белковая относительность – 40-60 гр/л. Проба Ривальты (биохимический тест, доказывающий наличие экссудата) – положительная. Также в осадке изучаемой жидкости обнаруживаются в больших количествах эритроциты, лимфоциты, туберкулезная палочка. |
| Перитонеальный карциноз, мезотелиома брюшины | Начальный период заболевания протекает бессимптомно. В процессе прогрессирования у пациента отмечается выраженный лимфаденит. Опухоль, как правило, является метастазированием вследствие первоначального рака желудка, яичников, матки, кишечника, молочных желез. | При микроскопическом изучении определяется выраженный эритроцитоз. Наличие раковых (атипичных) клеток доказывает онкологическую природу асцита. |
| Синдром Мейгса | Синдром возникает исключительно у женщин. Пациентки жалуются на боль в абдоминальном пространстве, одышку. Асцит обычно сочетается с гидротораксом (скопление жидкости в плевральной полости). Синдром Мейгса возникает при доброкачественных или злокачественных поражениях женских половых органов (например, фиброма). | Выпот из брюшины изучается на предмет атипичных клеток, также проводится биопсия первичной опухоли матки или яичников. |
| Правожелудочковая (сердечная) недостаточность – хроническая форма. Заболевания: «легочное» сердце, миокардит, перикардит, сердечные пороки. | У больного проявляется акроцианоз (посинение кожи), отечность голеней, стоп и кистей, увеличение печени и селезенки. | Выделившаяся жидкость — прозрачная, плотность не выше 1015, концентрация белка 2,5% и более. В клеточном составе преобладают эндотелиальные клетки. |
Асцит у ребенка
К сожалению, у малышей, в том числе недавно родившихся, иногда диагностируется водянка живота, свидетельствующая о наличии серьезной патологии. Порою асцит выявляется еще внутриутробно – с помощью ультразвукового исследования, проводимого во время беременности.
Причины водянки живота у детей:
- нарушение функции печени вследствие генетических нарушений (гемохроматоз, гликогеноз, синдром Алажилля), стойкого дефицита печеночных ферментов, вируса гепатита C, передавшегося от матери, отравления токсическими элементами;
- аутоиммунные заболевания;
- сердечная недостаточность;
- присутствие специфической инфекции – туберкулеза, сифилиса и пр.;
- злокачественное онкологическое поражение любого органа.
Каждому ребенку необходимо в плановом порядке наблюдаться педиатром и проходить лабораторно-клинические обследования в поликлинике или детских учреждениях с целью выявления развития любой патологии на ранней стадии. Своевременная диагностика болезни улучшает прогнозы эффективного лечения!
Лечение
Целью терапевтических мероприятий, применяемых при водянке живота, является уменьшение количества свободной жидкости в брюшной полости. Чтобы достичь желаемого эффекта, пациент должен обязательно получать лечение против заболевания, вызвавшего асцит. Поэтому лечение не зависит от пола пациента, а как у женщин, так и у мужчин проводится исходя из тяжести течения и вызвавшей его причины.
С первого дня выявления патологии необходимо соблюдать строгую диету, заключающуюся в минимальном употреблении соленых, сладких, копченых и пряных блюд. Также следует уменьшить объем выпитой жидкости до 1-1,5 литра. Общий режим пациента – постельный и полупостельный, рекомендуются ограничения физической активности.
Коррекция асцита проводится с помощью лекарственных препаратов и хирургического вмешательства. Схема лечения подбирается лечащим врачом, при этом учитываются данные диагностики и сложность течения основного заболевания.
Медикаментозное проведение терапии включает в себя:
- мочегонные средства – Фуросемид, Верошпирон, Лазикс;
- «донаторы» калия — Аспаркам, Панангин;
- при портальной гипертензии назначаются антагонисты рецепторов ангиотензина II и ингибиторов АПФ;
- гепатопротектроы, «защищающие» клетки паренхимы от каких-либо повреждений (фосфолипиды, аминокислоты, витамины и антиоксиданты);
- внутривенное капельное введение белковых препаратов – нативная (жидкая) плазма, раствор альбумина 5%.
Если терапия препаратами не принесла должного результата, то больному рекомендуются более радикальные методы коррекции. Тем не менее, хирургическое вмешательство часто назначается первостепенно, если заведомо известно о безрезультатности медикаментозного лечения.
Разновидность оперативных методик, применяемых при асците:
- Абдоминальная пункция (прокол живота) – парацентез или лапароцентез. Во время проведения процедуры отбирается около пяти литров жидкости: это максимальный порог, так как полное откачивание может привести к коллапсу – резкому падению кровяного давления и нарушению кровоснабжения жизненно важных органов. Если имеется необходимость проведения частых повторных пункций, то больному ставится брюшинный катетер, облегчающий выполнение сложной манипуляции.
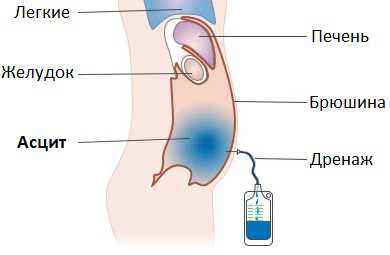 Дренаж при помощи брюшного катетера
Дренаж при помощи брюшного катетера - Перитонеовенозное шунтирование (шунт Левина). Иногда применяется для лечения рефрактерного асцита т.е. того, который не поддается медикаментозной терапии и быстро возвращается после пункции. Операция заключается в увеличении объема циркулирующей крови путем постоянного поступления жидкости из брюшной полости в общую систему кровотока. Шунт Левина – это длинная пластиковая трубка, устанавливающаяся в абдоминальную полость, достигая тазового дна. Далее шунт соединяют с клапаном и силиконовой трубкой, которая подкожно проходит к области шеи для последующего подключения с внутренней яремной и верхней полой веной. Клапан открывается с помощью образующейся силы смещения диафрагмы и увеличения внутрибрюшного давления. Таким образом, происходит беспрепятственное поступление жидкости в верхнюю полую вену.
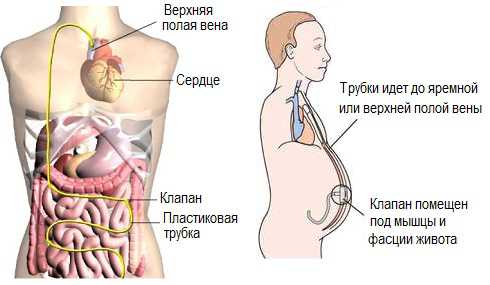 Перитонеовенозное шунтирование применяется иногда при рефрактерном (повторяющемся) асците
Перитонеовенозное шунтирование применяется иногда при рефрактерном (повторяющемся) асците - Деперитонизация стенок брюшной полости. При выполнении манипуляции проводится резекция отдельных участков брюшной полости с целью создания дополнительных путей оттока скопившейся жидкости. Мини-операция дает временный эффект.
- Оментогепатофренопексия. Операцию применяют при выраженной портальной гипертензии с целью снижения давления в венозной системе. Во время проведения хирургического вмешательства подшивается висцеральная складка брюшины к диафрагме печени. Манипуляция способствует уменьшению венозного застоя и, как следствие, происходит снижение выхода жидкости из просвета сосудов в брюшную полость.
- Реинфузия. Применяется при частых рецидивах асцита и заключается в обратном вливании откачанной отфильтрованной жидкости. Это проводится с целью предупреждения осложнений, которые могут образоваться вследствие утраты важных для организма клеток крови. Методика позволяет откачивать свободную жидкость до 15 литров в сутки без опасности для жизни больного.
Читайте также о продуктах и травах для лечения асцита в домашних условиях.
В заключении можно добавить, что асцит – это не приговор. Усовершенствование медицины, внедрение новых технологий, практическое применение инновационных открытий, возможно, уже завтра позволит щадящим и эффективным способом вылечить цирроз печени, раковые и сердечно-сосудистые болезни, являющиеся основной первопричиной развития асцита.
(Пока оценок нет) Загрузка...Скопление жидкости в брюшной полости
Свободная жидкость в брюшной полости накапливается вследствие нарушения кровообращения и лимфотока разной этиологии. Вне зависимости от причин появления подобного состояния оно может приводить к самым серьезным последствиям. Все дело том, что свободная жидкость, скапливающаяся в брюшной полости, является идеальной средой обитания для патогенной микрофлоры, поэтому она нередко приводит к развитию перитонита, а также печеночной энцефалопатии, гепаторенального синдрома, пупочной грыжи и других, не менее опасных состояний.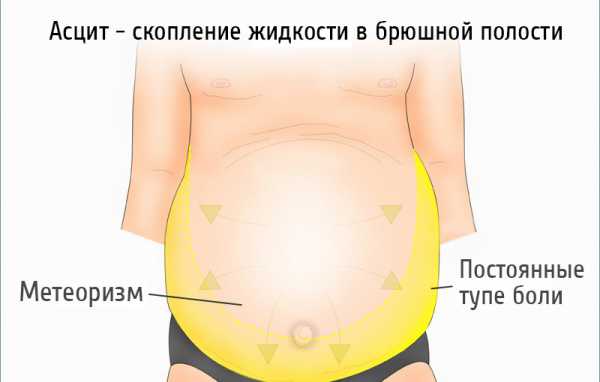
Причины развития асцита брюшной полости
В норме в брюшной полости человека не имеется какой-либо жидкости, но при разного рода заболеваниях может иметь место развитие асцита. В действительности скапливающаяся жидкость изначально имеет невоспалительный характер, то есть она является транссудатом. Количество скапливающейся жидкости может у разных больных существенно различаться и варьироваться от 30-50 мл до 15 л. Одной из самых распространенных причин скопления жидкости в брюшной полости является цирроз печени, так как именно этот орган отвечает за выработку белков, обеспечивающих непроницаемость кровеносных сосудов, тканей и лимфатических протоков. Существуют и другие причины развития асцита, в том числе:
- портальная гипертензия;
- тяжелая сердечная недостаточность;
- лимфостаз;
- канцероматоз брюшины;
- хроническая почечная недостаточность;
- белковое голодание;
- врожденные патологии развития;
- туберкулезное поражение органов брюшины;
- системная красная волчанка;
- сахарный диабет.
Нередко асцит развивается при онкологии органов брюшной полости. Подобный симптом не является редкостью при развитии раковых опухолей в кишечнике, желудке, молочной железе, а кроме того, при мезотелиоме, псевдомиксоме, образованиях и кистах яичников. Стоит отметить, что почти 10% случаев развития асцита приходится на людей, страдающих от онкологических заболеваний. Кроме того, подобное состояние не является редкостью при таких заболеваниях, как микседема и амилоидоз. Это далеко не все причины, почему скапливается жидкость в брюшной полости. К примеру, в редких случаях наблюдается развитие асцита после перенесенного оперативного вмешательства, при воспалении органов брюшной полости, а также на фоне некоторых аутоиммунных болезней.
Механизм развития асцита достаточно прост и предполагает просачивание жидкости из тканей органов, кровеносных сосудов и лимфатических протоков в брюшную полость под действием благоприятных факторов. Для эффективного лечения очень важно установить первопричину проблемы, так как, даже если провести откачивание имеющегося транссудата, со временем снова произойдет его накопление.
Симптоматические проявления скопления жидкости
На ранних стадиях развития асцита это состояние никак не проявляет себя. На ранних этапах развития заболевания обнаружить его можно исключительно посредством проведения УЗИ. Как правило, скопление жидкости в брюшной полости проявляется видимой симптоматикой, когда ее количество превышает около 1,5 л. В дальнейшем накопление жидкости может иметь такие признаки, как: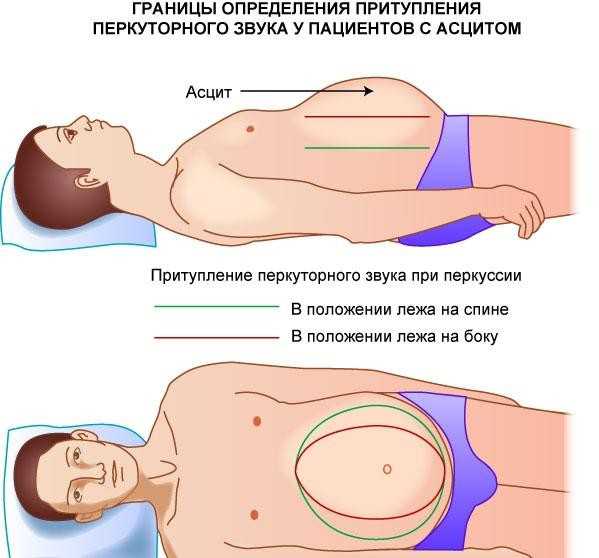
- чувство тяжести в животе, увеличение объема живота;
- затруднение дыхания, тошнота;
- отрыжка, нарушения стула, нарушения мочевыделения.
Накопление жидкости в брюшной полости у некоторых больных может провоцировать и другие симптомы, в том числе появление одышки при ходьбе или подъеме по лестнице, отрыжки, изжогу и метеоризм. Признаки асцита могут быть выражены ухудшением общего самочувствия, распирающими болями в животе и отеками ног. Помимо всего прочего при скоплении большого количества транссудата больные могут ощущать характерные волны и слышать плеск.
Лечение асцита
Для выявления заболевания в первую очередь требуется осмотр больного врачом. При внешнем осмотре и пальпации живота выявляется характерное колебание транссудата в полости живота. Простукивания живота и сбора анамнеза достаточно для того, чтобы врач мог заподозрить асцит и назначить дополнительные исследования. Определение свободной жидкости в брюшной полости может проводиться посредством:
- УЗИ брюшной полости, рентгенографии, лапароскопии;
- лапароцентеза, гепатосцинтиграфии, коагулограммы;
- МРТ или КТ, биохимического анализа крови.
Лечение асцита назначается в зависимости от того, какое состояние спровоцировало появление этого состояния. При наличии цирроза печени больным показана трансплантация органа или внутрипеченочное шунтирование, которое позволяет создать искусственное сообщение между печеночной и воротниковой венами. При скоплении в брюшной полости большого количества жидкости откачивание ее проводится посредством лапароцентеза. Эта процедура является малоинвазивной. В одной из стенок живота делается небольшой прокол, через который происходит откачивание транссудата.
В получившееся отверстие может вставляться трубка со специальным зажимом, чтобы транссудат мог удаляться на протяжении нескольких суток. Подобная процедура нередко является единственным способом отведения большого количества жидкости. Больному, страдающему асцитом, назначаются антибактериальные и мочегонные препараты, которые позволяют снизить скорость скопления жидкости в животе, а кроме того, не допустить развития осложнений.
Немаловажным аспектом лечения асцита является диета. Больному следует полностью исключить из рациона все продукты, содержащие соль. Очень важно разнообразить рацион продуктами, содержащими большое количество белка. Для того чтобы устранить жидкость из брюшной полости, больному нужно полностью отказаться от приема алкогольных напитков и строго контролировать количество потребляемой воды.
Суточная норма потребления воды не должна превышать 1-1,5 л. Правильная терапия позволяет улучшить прогноз выживаемости больного.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе