Пзо глаза что это
Передне-задняя ось глаза (ПЗО): норма и увеличение. Сайт «Московская офтальмология»
Благодаря проведенным исследованиям ученые установили, что пусковым механизмом развития глаукомы является повышение внутриглазного давления до уровня, превышающего целевой. Внутриглазное давление – это важная физиологическая константа глаза. Оно регулируется несколькими механизмами. На данный показатель оказывают влияние некоторые анатомо-физиологические факторы. Основные из них – это объем глазного яблока и размер передне-задней оси глаза. Исследования, проведенные в последние годы, позволили сделать вывод, что глаукома может развиться вследствие изменения биомеханической устойчивости соединительнотканных структур фиброзной капсулы глаза, а не только области диска зрительного нерва.
В офтальмологических исследованиях используют такие методы диагностики:
У маленьких детей высшая граница нормы внутриглазного давления может быть проявлением нарушения оттока внутриглазной жидкости. Длина переднезадней оси глазного яблока увеличивается не только вследствие накопления внутриглазной жидкости и нарушения гемогидродинамических процессов органа зрения, а также по причине динамики патологического роста глаза с возрастом и степени рефракции. Для диагностики врожденной глаукомы необходимо использовать данные таких обследований, как эхобиометрия, гониоскопия, измерение внутриглазного давления. При этом следует учитывать ригидность фиброзной оболочки глаза и начинающую глаукоматозную оптическую нейропатию.
Клиники Москвы, куда можно обратиться при увеличении ПЗО
Сравнительный анализ размера передне–задних осей глаз с врожденной глаукомой и здоровых глаз в возрастном аспекте
Для цитирования: Хамроева Ю.А., Бузруков Б.Т. Сравнительный анализ размера передне–задних осей глаз с врожденной глаукомой и здоровых глаз в возрастном аспекте // РМЖ. Клиническая офтальмология. 2013. №1. С. 17
Резюме Цель: изучить динамику ПЗО с учетом рефракции здоровых глаз у здоровых детей в возрасте от 1 мес. до 7 лет и сравнить с ПЗО глаз с врожденной глаукомой у детей того же возраста.
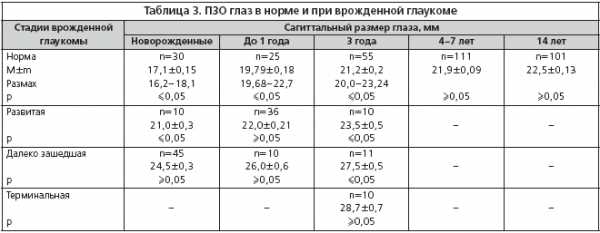
Цель: изучить динамику ПЗО с учетом рефракции здоровых глаз у здоровых детей в возрасте от 1 мес. до 7 лет и сравнить с ПЗО глаз с врожденной глаукомой у детей того же возраста. Материал и методы: исследования проведены на 132 глазах с врожденной глаукомой и на 322 здоровых глазах. По возрасту дети с врожденной глаукомой и со здоровыми глазами распределялись согласно классификации Э.С. Аветисова (2003). Так, с глаукомой было 30 новорожденных (55 глаз), детей до 1 года – 25 (46 глаз), до 3 лет – 55 (31 глаз). Среди исследуемых со здоровыми глазами: новорожденные – 30 глаз, до 1 года – 25 глаз, до 3 лет – 55 глаз, 4–6 лет – 111 глаз, 7–14 лет – 101 глаз. Были использованы следующие методы исследования: тонометрия, тонография по Нестерову и эластотонометрия, биомикроскопия, гониоскопия, офтальмоскопия, А/В–сканирование на аппарате ODM–2100 Ultrasonik A/В scanner for oрhthalmology. Результаты и выводы: изучив нормальные ПЗО глаз в различные возрастные периоды, мы выявили значительный размах колебаний показателей ПЗО, крайние показатели которых могут соответствовать патологическим. Увеличение размера передне–задней оси глаза при врожденной глаукоме зависит не только от нарушения гемогидродинамических процессов глаза с накоплением внутриглазной жидкости, но и от возрастной динамики патологического роста глаза и степени рефракции. Ключевые слова: передне–задняя ось глаза, врожденная глаукома. Abstract Comparative analysis of the anterior–posterior axes of eyes of patients with congenital glaucoma and healthy patients taking into consideration of the age aspect Yu.A. Khamroeva, B.T. Buzrukov Pediatric medical institute, Tashkent, Uzbekistan Purpose: To study the dynamics of the APA in healthy children taking into consideration the refraction of healthy eyes aged from one month to seven years, compared to APA of patients with congenital glaucoma of the same age. Methods: The study was performed on 132 eyes with congenital glaucoma and 322 of healthy eyes. Patients with congenital glaucoma and healthy subjects were distributed by age according to the classification of E.S. Avetisov (2003), 30 newborns (55 eyes), 25 patients under 1 year old (46 eyes) of, 55 healthy patients under 3 years old, (31 eyes) and newborns (30 eyes), under 1 year (25 eyes), under 3 years (55 eyes), 4–6 years old (111 eyes), from 7 to 14 years old (101 eyes). Tonometry, tonography, elastotonometry, biomicroscopy, gonioscopy, ophthalmoscopy, A/B scanning were performed. Results and conclusion: there were significant amplitude of the APAindices revealed in patients of various ages. The extreme values may indicate the pathology. Increase of APA size in congenital glaucoma depends not only on a disparity of hydrodynamic processes but also on age dynamics of eye growth and refraction. Key words: anterior–posterior axis (APA) of the eye, congenital glaucoma. Введение В настоящее время установлено, что главным пусковым механизмом развития глаукоматозного процесса является повышение внутриглазного давления (ВГД) до уровня выше целевого. ВГД является важной физиологической константой глаза. Известны несколько видов регуляции ВГД [3,5,8,9]. Вместе с тем на точные показатели ВГД, особенно у детей, влияют несколько анатомо–физиологических факторов, основными из которых являются объем глаза и размер его передне–задней оси (ПЗО). Исследования последних лет показывают, что одним из ключевых факторов развития глаукоматозного поражения может быть изменение биомеханической устойчивости соединительнотканных структур глаза не только в области диска зрительного нерва (ДЗН), но и фиброзной капсулы в целом [1,2,4,6]. В пользу этого утверждения свидетельствует постепенное истончение склеры и роговицы [7,10]. Цель: изучить динамику ПЗО с учетом рефракции здоровых глаз у здоровых детей в возрасте от 1 мес. до 7 лет и сравнить с ПЗО глаз с врожденной глаукомой у детей того же возраста. Материал и методы Исследования проведены на 132 глазах с врожденной глаукомой и на 322 здоровых глазах. Дети распределялись по возрасту согласно классификации Э.С. Аветисова (2003): с врожденной глаукомой: новорожденные – 30 больных (55 глаз), до 1 года – 25 (46 глаз), до 3 лет – 55 (31 глаз); дети со здоровыми глазами: новорожденные – 30 глаз, до 1 года – 25 глаз, до 3 лет – 55 глаз, 4–6 лет – 111 глаз, 7–14 лет – 101 глаз. Были использованы следующие методы исследования: тонометрия, тонография по Нестерову и эластотонометрия, биомикроскопия, гониоскопия, офтальмоскопия. А/В–сканирование на аппарате ODM–2100 Ultrasonik A/C scanner for opfhthalmology. По стадиям заболевания и возрасту больные с врожденной глаукомой распределились следующим образом (табл. 1). Результаты и обсуждение Несмотря на то, что имеются данные о средних величинах анатомо–оптических элементов здоровых глаз, в том числе передне–задней оси глаз (ПЗО) в возрасте от новорожденности до 25 лет (Аветисов Э.С., с соавт., 1987) и от новорожденности до 14 лет (Аветисов Э.С., 2003, табл. 2), в Республике Узбекистан подобные исследования ранее не проводились. Поэтому было решено выполнить эхобиометрические исследования показателей ПЗО на 322 здоровых глазах у детей в возрасте от 1 мес. до 7 лет с учетом степени рефракции глаза и сравнить полученные данные с результатами аналогичных исследований на глазах с врожденной глаукомой (132 глаза) у детей того же возраста. Результаты исследований представлены в таблице 3. Показатели ПЗО в норме почти во всех возрастных группах, кроме новорожденных, практически совпали с данными, приведенными в таблице Э.С. Аветисова (2003). В таблице 4 представлены данные ПЗО глаз в норме в зависимости от рефракции и возраста. Относительная зависимость степени рефракции от укорочения ПЗО глаза отмечалась только с 2 лет (на 1,8–1,9 мм). Известно, что при исследовании ВГД на глазах с врожденной глаукомой возникают сложности при определении того, насколько данное ВГД характеризирует нормальные гидродинамические процессы или их патологию. Это связано с тем, что у маленьких детей оболочки глаза мягкие, легкорастяжимые. По мере накопления внутриглазной жидкости они растягиваются, глаз увеличивается в объеме, и ВГД остается в пределах нормальных значений. Вместе с тем этот процесс приводит к метаболическим нарушениям, повреждая волокна зрительного нерва и ухудшая обменные процессы в ганглиозных клетках. Кроме того, необходимо четко дифференцировать патологический и естественный, связанным с возрастом, рост глаз ребенка. Изучив нормальные показатели ПЗО глаз в различные возрастные периоды, мы обнаружили, что крайние значения этих показателей могут соответствовать значениям при патологии. Для того чтобы четко определить, патологическим ли является растяжение глазного яблока, мы одновременно проанализировали связь показателей ПЗО с ВГД, рефракцией, наличием глаукоматозной экскавации, ее размерами и глубиной, горизонтальным размером роговицы и ее лимба. Так, при развитой стадии заболевания у 10 глаз новорожденных при ПЗО=21 мм тонометрическое давление (Pt) составило 23,7±1,6 мм рт. ст. (р≤0,05), экскавация диска – 0,3±0,02 (р≤0,05); у детей до 1 года (36 глаз) при ПЗО=22 мм Pt было равно 26,2±0,68 мм рт. ст. (р≤0,05), экскавация диска – 0,35±0,3 (р≤0,05). У детей до 3 лет (10 глаз) при ПЗО=23,5 мм Pt достигло 24,8±1,5 мм рт. ст. (р≥0,05), экскавация диска – 0,36±0,1 (р≤0,05). Размер ПЗО глаз превышал среднестатистическую норму на 2,9, 2,3 и 2,3 мм соответственно в каждой возрастной группе. При далеко зашедшей стадии глаукомы у детей до 1 года (45 глаз) размер ПЗО составил 24,5 мм, Pt – 28,0±0,6 мм рт. ст. (р≤0,05), экскавация диска – 0,5±0,04 (р≤0,05), у детей до 2 лет (10 глаз) при ПЗО 26 мм Pt достигло 30,0±1,3 мм рт. ст. (р≤0,05), экскавация диска – 0,4±0,1 (р≤0,05). У детей до 3 лет (11 глаз) при ПЗО 27,5 мм Pt было равно 29±1,1 мм рт. ст. (р≤0,05), экскавация диска – 0,6±0,005 (р≤0,05). При терминальной стадии (10 глаз) при ПЗО 28,7 мм Pt составило 32,0±1,2 мм рт. ст. (р≥0,05), экскавация диска – 0,9±0,04 (р≤0,05). У этих детей размер ПЗО глаз превышал среднестатистическую норму на 4,7, 4,8, 6,3 мм, а при терминальной стадии – на 7,5 мм. Выводы 1. Увеличение размера ПЗО глаза при врожденной глаукоме зависит не только от нарушения гемогидродинамических процессов глаза с накоплением внутриглазной жидкости, но и от возрастной динамики патологического роста глаза и степени рефракции. 2. Диагностика врожденной глаукомы должна основываться на данных обследования, таких как результаты эхобиометрии, гониоскопии, ВГД с учетом ригидности фиброзной оболочки глаза и начинающейся глаукоматозной оптической нейропатии.
 Литература 1. Акопян А.И., Еричев В.П., Иомдина Е.Н. Ценность биомеханических параметров глаза в трактовке развития глаукомы, миопии и сочетанной патологии // Глаукома. 2008. №1. С. 9–14. 2. Арутюнян Л.Л. Роль вязко–эластических свойств глаза в определении давления цели и оценке развития глаукоматозного процесса: Автореф. дис. … канд. мед. наук. М., 2009. 24 с. 3. Бузыкин М.А. Ультразвуковая анатомо–физиологическая картина аккамодационного аппарата глаза у лиц молодого возраста in vivo: Автореф. дис. … канд. мед. наук. СПб., 2005. 4. Волков В.В. Трехкомпонентная классификация открытоугольной глаукомы // Глаукома, 2004. №1. С.57–68. 5. Гулидова Е.Г., Страхов В.В. Аккомодации и гидродинамика миопического глаза // Российский общенациональный офтальмологический форум: Сб. научных трудов. М., 2008. С. 529–532. 6. Козлов В.И. Новый метод изучения растяжимости и эластичности глаза при изменении офтальмотонуса // Вест. офтальмол. 1967. № 2. С. 5–7. 7. European Glaucoma Prevention Study Group (EGPS). Central Corneal Thickness in the European Glaucoma Prevention Study Group // Ophthalmology. 2006. Vol. 22. P. 468–470. 8. Kobayashi H., Ono H., Kiryu J. et al. Ultrasound biomicroscopic measurement of development af anterior chamber angl // Br J. Ophthalmol. 1999.Vol. 83. N 5. P. 559–562. 9. Pavlin C.J., Harasiewecz K., Foster F.S. Eye cup for ultrasound biomicroscopy // Ophthalmic Surg. 1994. Vol. 25, N. 2. P. 131–132. 10. Rogers D.L., Cantor R.N., Catoira Y. et al. Central Corneal Thickness and visual field loss in fellow eyes of patients with open–anle glaucoma // Am. J. Ophthalmol. 2007. Vol. 143. N 1. P.159–161.
Литература 1. Акопян А.И., Еричев В.П., Иомдина Е.Н. Ценность биомеханических параметров глаза в трактовке развития глаукомы, миопии и сочетанной патологии // Глаукома. 2008. №1. С. 9–14. 2. Арутюнян Л.Л. Роль вязко–эластических свойств глаза в определении давления цели и оценке развития глаукоматозного процесса: Автореф. дис. … канд. мед. наук. М., 2009. 24 с. 3. Бузыкин М.А. Ультразвуковая анатомо–физиологическая картина аккамодационного аппарата глаза у лиц молодого возраста in vivo: Автореф. дис. … канд. мед. наук. СПб., 2005. 4. Волков В.В. Трехкомпонентная классификация открытоугольной глаукомы // Глаукома, 2004. №1. С.57–68. 5. Гулидова Е.Г., Страхов В.В. Аккомодации и гидродинамика миопического глаза // Российский общенациональный офтальмологический форум: Сб. научных трудов. М., 2008. С. 529–532. 6. Козлов В.И. Новый метод изучения растяжимости и эластичности глаза при изменении офтальмотонуса // Вест. офтальмол. 1967. № 2. С. 5–7. 7. European Glaucoma Prevention Study Group (EGPS). Central Corneal Thickness in the European Glaucoma Prevention Study Group // Ophthalmology. 2006. Vol. 22. P. 468–470. 8. Kobayashi H., Ono H., Kiryu J. et al. Ultrasound biomicroscopic measurement of development af anterior chamber angl // Br J. Ophthalmol. 1999.Vol. 83. N 5. P. 559–562. 9. Pavlin C.J., Harasiewecz K., Foster F.S. Eye cup for ultrasound biomicroscopy // Ophthalmic Surg. 1994. Vol. 25, N. 2. P. 131–132. 10. Rogers D.L., Cantor R.N., Catoira Y. et al. Central Corneal Thickness and visual field loss in fellow eyes of patients with open–anle glaucoma // Am. J. Ophthalmol. 2007. Vol. 143. N 1. P.159–161. Поделитесь статьей в социальных сетях
Предыдущая статья
Следующая статья
Биометрия
Орган зрения человека представляет собой сложный микроорганизм, требующий знаний для диагностики имеющихся проблем. Но только в редких случаях практический опыт офтальмолога помогает точно установить диагноз по визуальному осмотру. В большинстве случаев для этого требуются методы диагностики с использованием специальных приборов. Один из них — биометрия. Узнаем конкретно о нем.
Коротко о процедуре
Так называют способ диагностики, позволяющий измерять длину глаза и глубину его передней камеры, толщину роговицы и хрусталика. Такое диагностическое исследование выполняется в наше время при помощи оптических и ультразвуковых приборов. Его результаты важны для установки врачом диагноза пациенту, мониторинга состояния роговицы, подбора контактных линз. Также итоги биометрии служат дополнительным критерием диагностики глаукомы.
Стоит остановиться и еще на одном предназначении биометрии. Это идентификация личности. Рисунок радужной оболочки глаз каждого человека уникальный. Это касается и других физиологических характеристик личности. Но поскольку речь идет о биометрии глаза, то она позволяет реализовать технологию идентификации. Алгоритм ее применения довольно точный, быстрый, что дает возможность регистрировать любого жителя планеты в единой базе данных. На такой технологии и базируется использование биометрического паспорта. Но мы поговорим о биометрии как о медицинском методе диагностики и его двух видах.
Ультразвуковая биометрия
Она в офтальмологии применяется чаще всего. Это измерение вышеуказанных параметров органа зрения человека с последующим их анализом. Соотношение анатомических составляющих глаза применяется для таких целей:
Что касается подготовки к ультразвуковому биометрическому исследованию, то никаких специальных мер предпринимать не нужно.
Противопоказаниями к ее проведению являются гнойно-воспалительные заболевания зоны исследования. Длится оно приблизительно 20 минут. Сначала пациента укладывают на спину и обрабатывают кожу его век толстым слоем водорастворимого геля. Это вещество наверняка знакомо людям по проведению других ультразвуковых диагностик. В нашем случае оно тоже улучшает проводимость ультразвуковых волн, препятствуя проникновению воздуха между кожей и датчиком.
Врач-узист плотно прижимает датчик к глазу и проводит им по той области органа зрения, которая исследуется. Очень важно сохранять неподвижность во время работы врача, поскольку любые движения головой затрудняют проникновение ультразвука. Иногда специалист в ходе процедуры просит пациента на несколько секунд задержать дыхание. Это необходимо для увеличения четкости изображения.
Отраженная волна ультразвука датчиком преобразуется в электрические импульсы. Они обрабатываются сканером, превращаясь в цифровое изображение.
Стоит отметить, что подобная манипуляция никакой боли у пациента не вызывает. Единственный ее «минус» — необходимость в процессе диагностики сохранять неподвижность. После окончания исследования гель удаляется с глаз человека салфеткой. Далее результат расшифровывается, как это делается и при других ультразвуковых исследованиях.
Преимущество ультразвуковой биометрии глаза — наличие портативных аппаратов УЗИ. Как раз это и позволяет применять их, например, у постели больного. Также достоинствами этого способа биометрии считается доступность цены, безопасность манипуляции. Это, в свою очередь, дает возможность применять метод и для беременных женщин.
Показаниями к проведению ультразвуковой биометрии являются катаракта и глаукома, подозрения на наличие опухоли, травмы глаза, воспалительные его недуги, снижение прозрачности оптических сред.
Оптическая биометрия
Этот метод считается более прогрессивным, инновационным. Он принадлежит к бесконтактным способам офтальмологической диагностики. Оптическая биометрия глаза позволяет измерять передне-заднюю ось глаза и глубину передней камеры, а также провести одновременно кератометрию. Точность этого метода всегда превосходит классический ультразвуковой. Все полученные в результате диагностики данные используются для подбора пациенту интраокулярных линз с учетом индивидуальных параметров глаза. Главным условием успешности проведения этого вида биометрии является прозрачность оптических сред.
Диагностика Глаз
Услуги кабинета диагностики
Ультразвуковое исследование глаза Метод, позволяющий получить двухмерное изображение полости стекловидного тела, заднего отрезка глаза и глазницы, определить наличие или отсутствие новообразований, инородных тел, отслойки оболочек глаза. Дает изображение с высокой разрешающей способностью и позволяет проводить измерение размеров различных структур глаза.
Является дополнительным методом исследования и выполняется при комплексном обследовании.
Ультразвуковая биометрия Метод измерения переднезадней оси глаза (ПЗО), глубины передней камеры, толщины хрусталика и толщины роговицы. Все измерения производятся автоматически, требуется лишь точное перпендикулярное расположение датчика прибора.
Это обследование является обязательным в детском возрасте при подозрении на прогрессирование близорукости, в качестве контроля стабилизации близорукости до и после склероукрепляющих операций.
Кератопахиметрия Метод измерения толщины роговицы в одной или в нескольких точках с помощью ультразвука. Применяется в диагностике кератоконуса, изменений роговицы при заболеваниях щитовидной железы, в комплексном обследовании перед лазерной коррекцией зрения.
Авторефрактометрия Объективный метод измерения клинической рефракции глаза (способности глаза правильно фокусировать лучи света). В основе метода лежит автоматический анализ отражённых от глазного дна светящихся фигур. Результаты исследования также объективны и зависят только от точной центровки прибора. Одновременно оценивается степень прозрачности оптических сред, вычисляется межзрачковое расстояние.
Автокератометрия Метод измерения кривизны роговицы в центральной оптической части. В основе метода лежит автоматический анализ отраженных от роговицы светящихся фигур. Результаты не зависят от субъективного восприятия исследователя, требуется лишь точная фокусировка прибора на центр роговицы.
Периметрия Метод исследования поля зрения с целью диагностики многих заболеваний глаза, в том числе глаукомы. Позволяет с высокой точностью и достоверностью определить локализацию, размеры и количественно изучить глубину дефектов поля зрения. Проводится на сферопериметре и автоматическом периметре.
Бесконтактная пневмотонометрия Скрининговый метод исследования внутриглазного давления. В основе метода лежит автоматический анализ отраженной от роговицы воздушной волны. Преимуществом является отсутствие контакта с глазом, что делает процедуру абсолютно безболезненной и безопасной для пациента. Возможны многократные замеры на одном и том же глазу с вычислением средней величины давления.
Регистрация чувствительности и лабильности зрительного анализатора Метод определения функционального состояния сетчатки и зрительного нерва. Применяется как дополнительный метод диагностики различных заболеваний.
Эндотелиальная микроскопия Метод подсчета клеток эндотелия роговицы, производится на микроскопе. Снимки эндотелия производятся бесконтактным способом. Инструмент автоматически подсчитывает количество клеток эндотелия на единицу площади роговицы и определяет вариабельность формы и размеров клеток. Это позволяет точно прогнозировать риск роговичных осложнений при внутриглазных операциях.
Исследование глазного дна и флюоресцентная ангиография Методы, позволяющие получить изображение глазного дна и выяснить проницаемость капилляров и распределение контраста в различных патологических образованиях, что необходимо в комплексе обследования пациентов с сахарным диабетом и внутриглазными новообразованиями.
Кератотопография Исследование топографии роговицы. В основе метода лежит компьютерный анализ отраженных от роговицы серии концентрических светящихся колец. Преломляющая способность (кривизна) роговицы вычисляется не только в оптической зоне, но и по всей поверхности, что необходимо для диагностики неправильного астигматизма, кератоконуса, при рубцах и деформациях роговицы, для точного подбора контактных линз.
Визоконтрастометрия Метод определения контрастной чувствительности глаза. Проводится с использованием специальной компьютерной программы.
Коррекция слабовидения Подбор средств, увеличивающих размеры изображения на сетчатке. Основная задача применения увеличителей – подключить к работе функционирующие парацентральные и периферические участки сетчатки.
Электростимуляция зрительного нерва
Метод лечебной стимуляции нейрональных элементов зрительного анализатора с целью профилактики зрительного утомления, уменьшения и ликвидации его проявлений, а также для лечения компьютерного зрительного синдрома, пресбиопии; спазма аккомодации, миопии и некоторых других заболеваний и состояний глаза.
В диагностическом режиме определяется порог электрической чувствительности (в мкА) и электролабильность (Гц). На основании этих показателей врачом создается лечебная программа на каждый глаз отдельно. Программа выполняется автоматически, аппарат производит переключение каналов и выполняет паузу между периодами стимуляции точек. Эта процедура выполняется дважды. Врач контролирует свойства фосфена у пациента, и в случае неудовлетворительных его характеристик проводит «тонкую» настройку параметров стимуляции. Сеанс проводится 1 раз в день, желательно в одно и тоже время. Курсы лечения 2 раза в год. При высоких зрительных нагрузках 1 раз в 3 месяца.
Записаться на диагностику, узнать цены, задать интерисующие вас вопросы, вы можете по телефонам в г.Кирове (8332) 21-50-11, 21-50-22 либо на нашем интернет сайте
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе