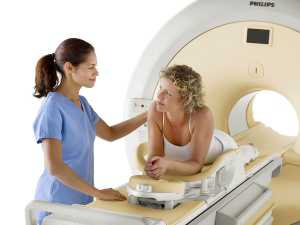
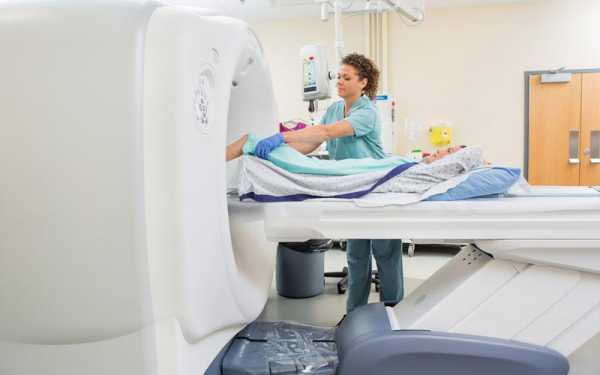
Признаки инфицирования плода
Внутриутробные инфекции. Осложнения при беременности
Проблема внутриутробных инфекций является одной из ведущих в акушерской практике в связи с высоким уровнем инфицирования беременных, рожениц и родильниц, опасностью нарушения развития плода и рождения больного ребенка. Наличие инфекции у матери служит фактором риска неблагоприятного исхода беременности и родов, но это не всегда означает инфицирование плода. При наличии инфекции у матери плод инфицируется сравнительно редко —от 1—2 до 10—12%. У 65—82 % беременных женщин при исследовании материала мочеполовых путей выявляется разнообразная патологическая микрофлора (чаще инфекции, передающиеся половым путем), нередко без каких-либо признаков воспаления.
Содержание статьи:
Внутриутробное инфицирование плода по триместрам развития беременности
Общие положения
Всегда ли нужно лечить выявленную урогенитальную инфекцию, особенно в I триместре беременности? От чего зависит проникновение инфекции к плоду и в какие сроки беременности это наиболее вероятно? Каковы результаты терапии в различные триместры беременности?
Возрастание значимости внутриутробных инфекций в перинатологии связано с появлением более информативных методов диагностики и расширением спектра изучаемых возбудителей. С другой стороны, истинное увеличение частоты этой патологии может быть обусловлено возрастанием инфицированности женщин репродуктивного возраста.
Внутриматочная инфекция является причиной широкого спектра антенатальной патологии: инфекционных заболеваний плода, фетоплацентарной недостаточности, мертворождений, невынашивания, задержки роста плода и аномалий его развития.
Наряду с острым течением инфекции у плода и новорожденного может наблюдаться длительная персистенция возбудителя с формированием латентного, медленнотекущего хронического инфекционного процесса. Инфекционная патология плода часто скрывается за такими диагнозами, как внутриутробная гипоксия, асфиксия, внутричерепная травма новорожденного.
Согласно современным исследованиям, инфекционные заболевания выявляют у 50—60 % госпитализированных доношенных и у 70 % недоношенных детей. По результатам вскрытий новорожденных, у 37,5 % инфекционная патология явилась основной причиной смерти, сопутствовала или осложняла течение основного заболевания.
При многолетнем изучении внутриутробных инфекций выявлено особое своеобразие этой патологии. К сожалению, до настоящего времени мы не имеем достоверных представлений об истинной распространенности перинатальных инфекций, равно как и о вероятности заражения и заболевания плода от инфицированной матери.
Заключения о частоте той или иной инфекционной перинатальной патологии выносят ретроспективно, на основании материалов о выявлении больных детей. Тотального скрининга на перинатально значимые инфекции нет ни в одной стране мира. В результате не учитываются случаи, когда у инфицированных матерей родились здоровые дети. Искажению показателей инфицированности, заболеваемости, риска вертикальной передачи возбудителей способствует и отсутствие микробиологического мониторинга всех плодов при прерванной беременности, обязательного микробиологического изучения тканей мертворожденных детей, плацент во всех случаях преждевременных, осложненных родов, завершившихся рождением больного, слабого или маловесного ребенка.
Многие инфекционно-воспалительные заболевания во время беременности имеют общие черты.
- Инфицирование плода и новорожденного может быть вызвано как острой инфекцией матери, так и активацией хронической, персистирующей инфекции во время беременности.
- Большая часть заболеваний беременных, приводящих к внутриматочной инфекции, протекает в латентной или субклинической форме.
- Активация персистирующей инфекции возможна при любом нарушении гомеостаза в организме беременной (стресс, ОРВИ, переохлаждение и др.).
Под внутриутробным инфицированием понимают процесс внутриутробного проникновения микроорганизмов к плоду, при котором отсутствуют признаки инфекционной болезни плода. Диагноз внутриутробного инфицирования у новорожденного устанавливают на основании выделения возбудителя из клеток крови, спинномозговой жидкости и других источников, выявления антител IgM и низкоактивных антител IgG на патоген в пуповинной крови.
Внутриутробное инфицирование не означает неизбежного развития инфекционного заболевания. Для выявления ВУИ необходимо наличие данных лабораторного исследования в сочетании с клинической картиной инфекционного заболевания.
Под внутриутробной инфекцией подразумевают процесс распространения инфекционных агентов в организме плода и вызванные ими морфофункциональные нарушения различных органов и систем, характерные для инфекционной болезни, возникшей анте- или интранатально и выявляемой пренатально или после рождения.
Возможный спектр возбудителей внутриутробной инфекции весьма разнообразен и широк. Это бактерии, грибы, простейшие, микоплазмы, хламидии, вирусы. Чаще всего наблюдается сочетание возбудителей — бактериально-вирусная смешанная инфекция.
Принимая во внимание, что источником инфекции для плода всегда является его мать, особое значение приобретают следующие факторы риска внутриутробных инфекций:
- острые инфекции во время беременности;
- хронические очаги инфекции в организме матери (в том числе наличие воспалительных заболеваний органов малого таза, урогенитальные инфекции);
- первичное инфицирование во время беременности и активация персистирующей хронической инфекции;
- повышение проницаемости плацентарного барьера во II и III триместрах беременности при наличии инфекционных очагов у матери;
- сексуальная активность в сочетании с истмико-цервикальной недостаточностью (ИЦН);
- инвазивные вмешательства во время беременности при наличии инфекции в материнском организме;
- нарушение целостности плодных оболочек;
- эпидемические особенности инфекционного агента (многие вирусы чрезвычайно распространены в популяции, проникнув однажды, они навечно остаются в тканях);
- наличие вторичного иммунодефицита (сахарный диабет, аутоиммунные заболевания, недоразвитие лимфатической системы, микозы).
Следует подчеркнуть, что иммунная система человека тесно связана с функциональной активностью нервной, эндокринной систем и системы гемостаза.
Слаженность и интегрированность взаимодействия систем регуляции способны обеспечить сохранение гомеостаза при любом повреждающем воздействии во время беременности, в том числе и инфекционно-токсическом.
Патогенетические механизмы возникновения, развития и воздействия внутриутробной инфекции разнообразны и зависят от многих факторов:
- срока беременности, при котором происходит инфицирование (чем раньше, тем прогноз хуже);
- вида возбудителя, его вирулентности, массивности обсеменения;
- первичности или вторичности инфекционного процесса у беременной;
- путей проникновения инфекции к плоду (восходящий, нисходящий, гематогенный);
- степени распространенности и интенсивности воспалительного процесса;
- состояния организма матери, толерантности иммунной системы в борьбе с инфекцией.
Пути проникновения инфекции от матери к плоду. Источником внутриутробного инфицирования плода всегда является его мать. Основными путями проникновения и распространения инфекционного агента являются:
- восходящий;
- нисходящий;
- гематогенный.
Особенностью восходящей инфекции является экссудативная форма воспалительной реакции.
В I триместре беременности восходящая инфекция может вызвать острый или латентный эндомиометрит, но не проникнуть к плодному яйцу. Клинико-ультразвуковыми признаками восходящей инфекции в ранние сроки беременности являются симптомы угрозы самопроизвольного выкидыша (боли внизу живота, усиление воспалительных выделений из шейки матки), а также локальное повышение тонуса матки и признаки локальной отслойки хориона (по данным УЗИ). На фоне базального эндомиометрита беременность может прогрессировать. В ряде случаев плодное яйцо подвергается иммунному отторжению и беременность становится неразвивающейся.
С началом II триместра беременности механизм воздействия восходящей инфекции меняется из-за слияния decidua vera и decidua capsularis в единый комплекс (decidua parietalis) и тесного соединения с децидуальной оболочкой. Полость матки становится полостью плодного пузыря. Восходящая инфекция с 14—16 нед беременности может непосредственно проникнуть к плоду из влагалища и из шеечного канала. При этом распространителем и источником инфекции могут быть сперматозоиды.
С этого срока беременности внутренний зев шеечного канала матки соприкасается с амнионом плода. Со И—III триместров беременности, когда внутренний зев шейки матки постепенно приоткрывается, а также при угрозе преждевременного прерывания беременности или при ИЦН возникает реальная угроза проникновения инфекции через плодные оболочки в околоплодные воды (трансмембранное обсеменение околоплодных вод). Околоплодные воды обладают слабым защитным действием. Они только задерживают рост микроорганизмов (но не вирусов) и могут явиться средой накопления инфекционных возбудителей. Плод заглатывает инфицированные околоплодные воды или даже аспирирует их, что приводит к заболеванию, задержке роста и внутриутробным порокам развития, хронической гипоксии, а в тяжелых случаях — к смерти.
При восходящей инфекции и массивном обсеменении последовательно возникают мембранит, хорионамнионит, фуникулит, инфицирование плода. Симптомом экссудативного мембранита является многоводие, которое отражает наличие воспалительной реакции в амнионе плода.
Таким образом, непосредственными источниками восходящей инфекции служат инфекционные агенты во влагалище, в шеечном канале матки, воспалительные процессы в нижних половых путях (кольпит, цервицит), а также сперматозоиды, несущие инфекцию от сексуального партнера. Способствующими условиями для распространения инфекта являются сексуальная активность во время беременности (незащищенный секс), ИЦН, снижение местного иммунитета и общей иммунологической толерантности (прием глюкокортикостероидов, наличие длительной персистирующей инфекции, анемия, плохое питание).
- Нисходящий путь внутриутробного инфицирования. Нисходящий путь проникновения инфекции от матери к плоду происходит при наличии воспалительного очага в брюшной полости (хронический аппендицит, холецистит) или в придатках матки (аднексит, сактосальпинкс, абсцесс яичника). Через маточные трубы бактерии проникают в полость матки, вызывая тотальное воспаление тканей матери, плаценты и плода.
- Гематогенный путь внутриутробного инфицирования. Абсолютным условием этого пути распространения инфекции является наличие в крови материнского организма большого количества инфекционных возбудителей (бактериемия, вирусемия, паразитемия).
Последовательно возникает воспаление тканей матки и децидуит, вовлечение сосудов системы микроциркуляции (интервиллизит), далее воспаление от плодных оболочек (децидуит, мембранит) и генерализация инфекции у плода (сепсис, менингит).
Гематогенные воспалительные реакции отличаются пролиферативными процессами, которые сопровождаются воспалением стромы ворсин хориона и самой плаценты (плацентит).
Таким образом, инфекция проникает от матери к плоду через сосуды и кровь, вызывая самые тяжелые, генерализованные формы поражения плода, которые чаще всего несовместимы с жизнью или вызывают тяжелейшие заболевания, при которых ребенок становится инвалидом с детства (менингит, энцефалит, сепсис).
Особенности инфекционного процесса и внутриутробного инфицирования плода во время беременности. Особенности инфекционного процесса во время беременности следующие.
- Преобладание микробных ассоциаций. Чаще всего это сочетанные бактериально-вирусные инфекции и очень редко — моноинфекционный процесс.
- Бессимптомное или малосимптомное течение инфекции у матери.
- Сочетание вагинальной и уретральной инфекции, которые объединяют и трактуют как урогенитальную.
- Частое развитие инфекции на фоне бактериального вагиноза.
- Непредсказуемость исхода для плода, новорожденного и для матери: рождение практически здорового ребенка, наличие у новорожденного тяжелых пороков развития, преждевременное прерывание беременности, признаки незрелости плода, различные внутриутробные заболевания и повреждения.
Особенности развития инфекционного процесса у плода
Напомним, что I триместр беременности — это период эмбриогенеза и плацентации. В свою очередь в нем выделяют первые 3 нед — бластогенез, 4—8 нед — эмбриогенез и 9—12 нед — ранний фетальный период развития.
Проникновение бактериальной инфекции через внутренний зев вызывает либо острое воспаление матки (эндомиометрит), повышение тонуса миометрия и самопроизвольный выкидыш, либо не повреждает плодное яйцо, эмбрион и «ранний плод». Дело в том, что до 14 нед срока гестации у плода отсутствуют структуры взаимодействия с инфекционным агентом. Плод не реагирует на инфекционные антигены, так как у него отсутствуют иммунокомпетентные клетки, иммуноглобулины, реакции преципитации, агглютинации и комплементзависимого лизиса микробных тел. И хотя лимфоциты появляются у плода рано — к концу эмбриогенеза (8—9 нед гестации), они не взаимодействуют с бактериальной инфекцией. Их задача в этом периоде развития — уничтожить лимфоциты матери, которые проникли к эмбриону, а также чужеродные клетки отцовского гаплотипа. Так, известно, что возбудитель сифилиса (Treponema pallidum) может проникнуть к плоду и вызвать его заражение только начиная со II триместра беременности.
Исключение составляют вирусы. Они довольно легко проникают через все барьеры к плодному яйцу, эмбриону, плоду и внедряются первоначально в цитоплазму, а далее в геном ядра клетки. В зависимости от срока развития плода, массивности обсеменения они вызывают либо губительный эффект (неразвивающаяся беременность), либо тератогенное и эмбриотоксическое повреждение плода.
С началом плодового периода (9—12 нед беременности) появляются первые органы защиты от инфекции:
- вилочковая железа, продуцирующая Т- и В-лимфоциты;
- очаги кроветворения в печени и почках.
Но они еще не способны взаимодействовать с инфекцией. Ведущую роль в защите и сохранении беременности играют барьерные механизмы: слизистые оболочки половых путей и их секреторная деятельность, сомкнутый маточный зев, слизистая пробка в шейке матки, местный иммунитет материнского организма, а также интерфероны и продукция иммуноглобулинов класса G.
Ведущую роль в проникновении инфекции в полость матки играет восходящий путь инфицирования. Когда имеет место накопление бактерий (колонизация), они преодолевают защитные барьеры путем прилипания к клеткам слизистой оболочки влагалища и мочеиспускательного канала. Реснички бактерий и адгезивные молекулы взаимодействуют с рецепторами уроэпителиальных клеток, размножаются и проникают глубоко в ткани влагалища, мочеиспускательного и шеечного каналов. При этом многие виды бактерий и грибов продуцируют протеолитические ферменты (гиалуронидаза, протеаза), растворяющие межклеточные соединения. Образуются пути проникновения инфекта вверх в полость матки.
Наибольшую опасность в ранние сроки беременности представляют вирусы и токсоплазмы.
Большую роль в развитии воспалительной реакции во время беременности играют цитокины.
В ответ на проникновение инфекционного агента, действие микробных токсинов повышается продукция интерлейкинов (ИЛ-1).
Интерлейкин-1 является эндогенным пирогеном, который связывается с соответствующими рецепторами на Т-лимфоцитах и макрофагах. Последние воздействуют на термосенсорные центры переднего гипоталамуса и стимулируют образование простагландинов (ПГЕ2). Сходное действие оказывает и другой цитокин — фактор некроза опухоли (ФНО).
Цитокины активизируют клетки воспалительного ответа, повышают температуру тела, усиливают ток крови и кровоснабжение плодного яйца, способствуют ликвидации инфектов.
В процесс борьбы с инфекцией вовлекаются многие защитные системы материнского организма, которые приводят к экспрессии факторов роста, повышению или снижению процессов апоптоза и пролиферации. Последние имеют огромное значение в сохранении числа клеток, запрограммированных в геноме данного вида.
Смерть эмбриона, плода, внутриутробные пороки развития при инфицировании во время беременности обусловлены избыточной или недостаточной экспрессией факторов роста. Они либо стимулируют либо тормозят рост клеток (пролиферацию), нарушают миграцию и дифференцировку (приобретение специализированного фенотипа) клеток.
Внутриклеточные факторы роста устойчивы к разрушению, но инфекционные агенты могут непосредственно влиять на генетический аппарат клетки.
Некоторые анаэробные бактерии (Clostridium perfringens) способны разрушать клеточные мембраны, другие — активизируют перекисное окисление липидов, третьи — нарушают гомеостаз ионов. Все они оказывают многостороннее действие: повреждает клеточные мембраны, разрушают плазмолемму и белки цитоскелета, истощают запасы АТФ и эндонуклеаз.
Высокоэнергетические фосфаты в форме АТФ необходимы для многих процессов синтеза и расщепления, происходящих в клетке. Все это в конечном этапе приводит либо к некрозу, либо к апоптозу.
Некоторые бактериальные токсины, вирусные белки, компоненты комплемента, так называемые перфорины (вещество из лизированных лимфоцитов), оказывают прямое губительное действие на плазматическую мембрану клеток эмбриона и плода.
Воздействовать на эти процессы (при современном уровне развития науки) не представляется возможным. Поэтому основным направлением в профилактике инфицирования плода в I триместре беременности остается лечение, проводимое до наступления беременности.
Лечебно-профилактические мероприятия в I триместре беременности должны быть направлены на нормализацию микробиоценоза половых путей. Многие лекарственные препараты, в том числе антибиотики, могут оказать повреждающее влияние на эмбрион и плод в период его раннего роста и развития.
Инфицирование плода в I триместре беременности
Клинические и ультразвуковые признаки внутриутробного инфицирования в I триместре беременности следующие.
- Клинико-анамнестическое обследование для выявления урогенитальных заболеваний: кольпит, цистит, уретрит, цервицит, пиелонефрит и др.
- Мазок-соскоб из влагалища, шеечного и мочеиспускательного каналов с последующей микроскопией.
- Использование методов прямой флюоресценции для выявления антигенов и антител и полимеразной цепной реакции (ПЦР) для выявления участков генома микроорганизмов.
- Определение иммуноглобулинов, свидетельствующих либо об остром инфекционном воспалении (IgM), либо о хроническом инфекционном процессе (IgG).
Клинические симптомы угрозы самопроизвольного выкидыша — боли внизу живота, повышение тонуса матки, слизисто-кровянистые выделения из половых путей.
При УЗИ — признаки локального тонуса миометрия и/или локальной отслойки хориона. Изменение округлой или овальной формы плодного яйца (деформация); отсутствие сердцебиения у эмбриона или отсутствие самого эмбриона («пустое» плодное яйцо).
Таким образом, особенности инфекционного процесса и внутриутробного инфицирования плода в I триместре беременности заключаются в следующем.
- Наличие острой или хронической персистирующей инфекции у беременной женщины является фактором риска инфицирования плодного яйца, эмбриона и плода в раннем периоде его развития.
- Наличие инфицирования в I триместре беременности приводит либо к самопроизвольному выкидышу (неразвивающаяся беременность), либо к эмбриотоксическому и тератогенному повреждению плода.
- Симптомами проникновения инфекции в полость матки являются признаки эндомиометрита, частичной отслойки хориона и угрозы выкидыша.
- Инфекционный агент проникает в матку, но далеко не всегда повреждает плодное яйцо, эмбрион и плод.
- Основными механизмами защиты от инфекции со стороны материнского организма являются слизистые оболочки влагалища и шейки матки, а также секреторная деятельность эпителиальных тканей половых путей.
- У плода в I триместре беременности отсутствуют механизмы взаимодействия с инфекционными агентами, поэтому инфицирование происходит редко.
Инфицирование плода во II триместре беременности
Во II триместре беременности (12—14 нед и позже) инфекция чаще всего проникает к плоду восходящим путем через амнион. Характерным признаком воспаления амниона является многоводие.
Гематогенные инфекции возникают редко в связи с тем, что в эти сроки беременности в плаценте увеличивается толщина хориального синцития и клеток Лангханса, препятствующих трансплацентарной проницаемости. Особенностью воспалительной реакции во II триместре беременности является пролиферация, отграничивающая распространение инфекционного процесса в тканях плаценты.
У плода усложняются механизмы защиты от инфекции. К 16-й неделе происходит морфо-функциональное становление иммунной системы плода. Синтезируются антитела (IgG, IgM, IgA, IgF) в клетках печени, селезенке, вилочковой железе, лимфатических узлах.
Иммуноглобулины материнского происхождения проникают через плаценту к плоду. При возникновении острой инфекции плод синтезирует IgM, а плацента выделяет адсорбирующие молекулы, которые фиксируют бактерии, простейшие и частично некоторые вирусы, не давая им проникать в околоплодные воды.
Кроме того, плацента синтезирует лизоцим, интерферон, цитокины. С 16-й недели гестации в печень плода продуцируется комплемент С2, С4.
С 20-й недели гестации у плода функционирует свой собственный клеточный и гуморальный иммунитет. В ответ на воздействие инфекционного агента развивается воспалительная пролиферативная реакция, ограничивающая дальнейшее проникновение инфекции.
До 20 нед внутриутробное инфицирование чаще всего приводит к генерализованному распространению инфекции и смерти плода.
Чем раньше инфицирован плод, тем его прогноз более неблагоприятен.
В подавляющем большинстве случаев возбудители инфекции проникают в плаценту, иногда даже вызывают воспалительную реакцию (плацентит), но далее к плоду не проходят, что свидетельствует о сильной защитной функции плаценты.
Снижение иммунологической защиты и/или отсутствие неспецифической резистентности к инфекции в материнском организме (стресс, переохлаждение, ОРВИ) могут вызвать генерализию воспалительного процесса в плаценте (плацентит, децидуит) и внутриутробное инфицирование плода.
Признаками внутриутробных инфекций плода являются:
- ЗВУР;
- многоводие;
- увеличение размеров живота (увеличение печени);
- локальные признаки повреждения отдельных органов (кисты, кальцификаты).
Ультразвуковые признаки воспаления плаценты:
- увеличение ее толщины;
- запоздалое созревание, не соответствующее гестационному сроку.
II триместр беременности является наиболее важным для диагностики больших и малых пороков развития у плода, которые часто обусловлены инфекцией.
Особо отрицательную роль для плода играет нейроинфекция. Внутриутробное инфекционное повреждение ЦНС во II и III триместрах определяет значительное число случаев умственной отсталости, задержки психомоторного развития и детской инвалидности. Инфекционное внутриутробное поражение ЦНС в эти сроки редко является причиной смерти плода или новорожденного, но способно существенно тормозить физическое и психомоторное развитие ребенка.
Нейроинфекция представлена тремя основными формами: энцефалит, воспаление оболочек (менингит), вентрикулит, а также их комбинации.
Внутриутробное поражение инфекцией ЦНС плода сопровождается различными тяжелыми структурными нарушениями в формировании мозга (гидроцефалия, субэпендимальные кисты, кистозная дегенерация вещества мозга, или порэнцефалические кисты, аномалии развития коры большого мозга, микроцефалия). Наличие кальцификатов в тканях мозга однозначно свидетельствует о предшествующем инфекционном некрозе. Пренатальное выявление нейроинфекции возможно при использовании мультиплоскостной методики сканирования, которая по своим возможностям не уступает постнатальному ультразвуковому исследованию мозга. Общепринятые горизонтальные плоскости сканирования головки у плода не позволяют оценить или провести сравнение эхогенности различных частей мозговых структур.
С помощью УЗИ возможно выявление признаков вентрикулита (деформация сосудистого сплетения, неоднородность или удвоение отражения от эпендимы желудочков). Повышение эхогенности, особенно локальное, в некоторых отделах полушарий большого мозга, в том числе перивентрикулярных, как правило, обусловлено энцефалитом.
Воспаление мозговых оболочек (менингит) не имеет четких эхографических признаков. Диагностика данного типа нейроинфекции при помощи ультразвука малоинформативна.
В последние годы появились сообщения о связи нейроинфекции с так называемой лентикулостриатной васкулопатией.
Эхографическая картина такой васкулопатии характеризуется наличием линейных гиперэхогенных структур в области чечевицеобразного ядра, которые представляют собой скопление солей вдоль сосудистой стенки артерий, кровоснабжающих базальные узлы. В дальнейшем развиваются локальные повреждения отдельных областей мозга.
Ультразвуковая диагностика возможна не только вирусных, но и бактериальных нейроинфекции. Эти виды инфекций чаще проявляются у детей грудного возраста. Основным эхографическим признаком подобных вариантов нейроинфекции является выраженная гидроцефалия (чаще из-за стеноза водопровода мозга) в сочетании с выраженными изменениями в строении сосудистого сплетения и повышением эхогенности отражения от эпендимы. Наряду с этим могут наблюдаться очаги высокой эхогенности в веществе полушарий большого мозга любой локализации (как проявление энцефалита).
Таким образом, особенности развития инфекционного процесса и внутриутробного инфицирования плода во II триместре беременности следующие.
- Больший риск проникновения инфекционного агента восходящим путем от матери к плоду, минуя децидуальную оболочку матки, но повреждая амнион и хориальную оболочку плода.
- Частым признаком воспаления плодных оболочек является многоводие.
- При проникновении инфекции к плоду возникает генерализация заболевания и особо тяжелые повреждения структур мозга (менингит, энцефалит, гидроцефалия, кисты мозга).
- Обнаружение IgM в крови плода свидетельствует об инфицировании плода, так как иммуноглобулины этого класса материнского происхождения не проникают через плацентарный барьер.
Инфицирование плода в III триместре беременности
Источником инфицирования для плода всегда является мать. У плода нет своей микрофлоры и его иммунокомпетентные клетки впервые сталкиваются с патогенной и условно-патогенной флорой, которая проникает различными путями из организма матери к клеткам фетальной зоны плаценты, оболочкам, в околоплодные воды.
Инфекционный агент контактирует только с механизмами защиты. В ответ на действие инфекционного агента у плода в позднем периоде внутриутробного развития возникают все признаки воспалительной реакции в сочетании с дистрофическими процессами. У инфицированного плода снижаются адаптационные и компенсаторные реакции в ответ на уменьшение маточно-плацентарного и плодово-плацентарного кровоснабжения.
В III триместре развития плод чаще всего инфицируется, заглатывая инфицированные околоплодные воды, или при непосредственном контакте с инфицированными тканями родовых путей в процессе прохождения по родовым путям матери.
Иммунная система плода способна в определенной степени отграничивать распространение инфекции путем развития пролиферативных и экссудативных процессов.
Чаще развиваются не генерализованные инфекционные реакции, а локальные (энцефалит, гепатит, пневмония).
Наличие дисэмбриогенетических стигм у новорожденного свидетельствует о длительно персистирующей в организме плода инфекции, которая проникла к нему в ранний фетальный период.
Влияние вирусов в III триместре чаще всего проявляется признаками незрелости плода при доношенном сроке беременности.
III триместр беременности характеризуется большей устойчивостью плода к инфицированию. Количество IgG, синтезируемых материнским организмом и плацентой, повышается. Увеличивается синтез IgM плодового происхождения. Иммуноглобулины относятся к компонентам иммунитета, биологическая функция которого направлена на распознавание чужеродных антигенов, специфическое с ними взаимодействие и элиминацию. Кроме того, IgG являются регуляторами клеточных механизмов иммунного ответа. Увеличение количества иммуноглобулинов, несомненно, повышает защитный характер иммунной системы.
Инфекция, проникнув в матку, плаценту, оболочки, способна ускользать от иммунного надзора материнского организма. Инфекционные агенты могут подавлять продукцию интерферона и цитокинов, усиливать молекулярную мимикрию. Длительно персистирующая в организме человека инфекция приспосабливается к механизмам иммунной защиты матери. Антигены инфекта могут изменять строение своих рецепторов, приближая их к материнским.
Наибольший риск проникновения инфекции через плаценту имеет место с 32—34-й недели беременности, когда повышается проницаемость плаценты.
Особенно опасна вирусная инфекция, проникающая в головной мозг плода, или штаммы вирусов, обусловливающих нейроинфекцию. Поражая мозг, нейроинфекция вызывает энцефалит, вентрикулит, что впоследствии у ребенка вызывает задержку психомоторного развития, умственную отсталость, смерть.
При ультразвуковой диагностике можно выявить гидроцефалию, деформацию сосудистого сплетения, наличие участков высокой эхогенности в веществе мозга полушарий большого мозга или конгломерат мелких кист в области таламуса.
В начале развития инфекционного процесса в зоне повреждения герминативного матрикса (располагается в зоне субэпендимального слоя) возникает участок некроза, который подвергается в течение 3—4 нед трансформации в кистозную полость.
Предполагают, что время повреждения матрикса наиболее часто происходит в конце II — начале III триместра беременности (26—28 нед).
Герминативный матрикс в эти сроки повреждается на стадии пролиферации клеток, которая обеспечивает формирование серого вещества и глии. Возникают пороки развития головного мозга. До 20 нед гестации герминативный матрикс обладает определенной резистентностью к действию инфекционного агента.
Механизмы защиты плода от инфицирования
Механизмы защиты со стороны материнского организма
Защита плода от инфекции обеспечивается прежде всего факторами неспецифической резистентности и специфического иммунитета со стороны материнского организма.
Это — механические барьеры (слизистая оболочка шейки матки, сомкнутый внутренний зев матки, устья маточных труб, слизистая пробка в шеечном канале), а также биохимические реакции в организме, направленные на подавление инфекционного агента и выведение его из организма. К таким неспецифическим факторам относятся повышение температуры тела, увеличение содержания в крови кортикостероидов, увеличение синтеза лизоцима, разрушающего многие виды бактерий.
Важным звеном в элиминации возбудителя инфекции является фагоцитарная система (моноциты, макрофаги, гранулоциты). Эти клетки осуществляют свою функцию без участия иммунных механизмов, но могут инициировать и специфический иммунный ответ.
Фагоциты продуцируют лимфокины (интерлейкины, интерфероны, лейкотриены).
Защитными факторами от проникновения инфекции через плаценту является система гемостаза. В участках инфицирования плаценты возникают стаз крови, микротромбоз, отложение фибриноида, ограничивающие дальнейшее распространение инфекционного агента.
После активного фагоцитоза клетки, участвующие в этом процессе, на несколько часов становятся неактивными, теряют способность распознавать и связывать инфекцию. В случаях массивного инфицирования в этот период рефрактерности возникает прорыв инфекции к плоду.
В случаях гиперактивности клеток фагоцитарной системы, что может иметь место при реактивации инфекции, повторном остром инфицировании, значительно повышается продукция цитокинов, способных усиливать воспалительный процесс, запускать продукцию активных метаболитов кислорода и каскад свободнорадикальных превращений.
При вирусной инфекции активизируются киллерные клетки, которые лизируют бактериальные и вирусные инфекты. Так устраняются инфекционные агенты вируса кори, гриппа, гепатита, грибов, простейших. Если фагоцитоз оказывается малоэффективным, синтезируются интерлейкины, ФНО, которые являются полифункциональными лимфокинами, а также лейкотриены, белки острой фазы, γ-интерфероны, простагландины.
Специфические иммунные механизмы еще более сложные, так как вовлекают в защитный процесс не только систему иммунитета, но и нейроэндокринную и гемокоагуляционную системы.
Клеточный иммунитет во время беременности существенно снижается, но гуморальный сохраняет свою противоинфекционную защиту. При поступлении инфекционного микроорганизма противоинфекционная защита у беременной женщины происходит по гуморальному типу: продуцируются специфические антитела и эффекторные медиаторы, комплементзависимое усиление фагоцитоза и комплементзависимый лизис вирусов и бактерий.
Когда вирус внедряется в геном клетки и реплицируется, на первое место выходят клеточные иммунные реакции с участием Т-лимфоцитов. Нередко вирусная инфекция из острой переходит в персистирующую. Между вирусом и иммунной защитой хозяина устанавливается определенное равновесие, которое клинически никак не проявляется. В этих случаях, несмотря на наличие инфекции в организме матери и признаки инфицирования плаценты, околоплодных вод, ребенок может родиться здоровым без реализации этой инфекции.
Большое значение имеет иммунная система плода. Ее образование и функциональное становление растянуто во времени, поэтому разберем этот процесс.
В децидуальной оболочке матки во время беременности преобладают Т-супрессоры (CD8) над Т-хелперами (CD4). Их соотношение примерно пропорции 3:1. Клетки децидуальной оболочки помогают дифференцировке трофобласта, защищают плод от проникновения инфекции путем локальных отграничительных реакций. Даже наличие хронического базального эндомиометрия не сопровождается 100 % инфицированием плода.
Плацента является самой мощной преградой на пути проникновения инфекции от матери к плоду. Независимо от характера возбудителя изменения в плаценте принципиально однотипны. При плацентите прежде всего имеет место поражение стенок сосудов (утолщение, сужение просвета, облитерация) и активация коагуляционного звена гемостаза (тромбоз). Характерным признаком воспаления ткани плаценты является лимфоидная, плазматическая и лейкоцитарная инфильтрация, которая в основном распространяется на якорные ворсины. Последнее обстоятельство еще раз доказывает, что ложное или истинное приращение плаценты является следствием воспалительного процесса матки и материнской части плаценты.
При длительно персистирующей инфекции в плаценте имеет место большая распространенность инфекционного процесса, захватывающая материнскую и плодовую части, межворсинчатые пространства, а также сосуды (развитие склеротических и дистрофических изменений). Признаки инфицирования последа наблюдаются часто, но большей частью инфекция не проникает к плоду, а если и проникает, то уничтожается с помощью иммуноглобулинов материнского происхождения (IgG) и иммунной системой плода. Напомним, что действие IgM плодового генеза в сотни раз более активное, чем IgG.
Плацентит всегда сопровождается нарушением кровотока в системе мать — плацента, но не всегда — плацента — плод. По-видимому, играют роль выраженные компенсаторные приспособительные реакции в плаценте, усиленная васкуляризация ворсин, дополнительное развитие капилляров, активный процесс неоангиогенеза.
В самых тяжелых случаях, когда новорожденные дети рождаются с признаками внутриутробного инфицирования и даже антенатальной смерти плода, в плаценте обнаруживают изменения, которые оцениваются как хроническая субкомпенсированная и даже компенсированная плацентарная недостаточность, обусловленные в основном высоким содержанием бессосудистых ворсин, в среднем до 50 %, по данным В. А. Цизерлина и В. Ф. Мельниковой (2002).
Механизмы защиты со стороны плода (становление иммунной системы плода)
В период эмбриогенеза (3—8 нед) происходит закладка, рост и развитие всех органов плода, в том числе и клеток иммунной системы. В 5 нед гестации образуется вилочковая железа, которая станет центральным органом иммунной системы. Одновременно формируются печень, селезенка, лимфатические скопления по ходу сосудов. Из одной стволовой гемопоэтической полипотентной клетки с 3-й недели развития в желточном мешке, а в 5 нед в печени эмбриона дифференцируются лимфоциты, тромбоциты, гранулоциты и моноциты. Клетки сразу начинают мигрировать в кровь, органы, ткани эмбриона, так как обладают свойствами помогать дифференцировке, пролиферации и апоптозу. Часть лимфоцитов мигрирует в вилочковую железу, где происходит их дальнейшее созревание до Т-лимфоцитов. Другая часть лимфоцитов проникает в костный мозг и созревает там до В-лимфоцитов.
Процесс созревания заключается в том, что на мембране Т- и В-лимфоцитов появляется один рецептор главного комплекса совместимости. Появление этого рецептора позволяет клеткам узнавать друг друга и взаимодействовать с окружающими клетками, вступая в молекулярные реакции.
Далее происходит отбор таких лимфоцитов, которые не только узнают собственные антигены, но и начинают различать чужие. В эмбриональном периоде клетки иммунной системы первоначально не вступают в контакт с чужими антигенами, и только когда на лимфоцитах экспрессируются рецепторы, распознающие не только свой главный комплекс гистосовместимости, но и чужие антигены, иммунная система плода способна бороться с инфекцией (это происходит в среднефетальном и позднефетальном периодах развития).
На 13—14-й гестационной неделе развития вилочковую железу заселяют незрелые лимфоциты. В течение 6—7 нед происходит их созревание, которое заключается в том, что на мембране Т-лимфоцитов образуются рецепторы — антигенные маркеры, объединенные в кластеры дифференцировки. Набор различных кластеров на поверхности каждого лимфоцита (каждой клетки) и составляет фенотип.
Зрелые Т-лимфоциты расселяются по периферической лимфатической системе (лимфатические узлы, селезенка, зоны вдоль сосудов), и к 20—22-й неделе развития происходит полная антигензависимая дифференцировка иммунокомпетентных клеток. Наличие специальных рецепторов на мембране иммунокомпетентных клеток приводит к появлению клонов Т-лимфоцитов, способных на иммунный ответ.
Каждый клон Т-лимфоцитов программируется на реализацию конкретной задачи.
К 22-й неделе гестации (масса тела плода не менее 500 г) происходит интеграция взаимодействия иммунной и нейроэндокринной систем, которые объединяют также систему гемостаза. Формируется единая система регуляции.
Период становления иммунной системы плода (14—22 нед гестации) называется антигензависимой дифференцировкой. Когда Т-лимфоциты «научились» распознавать чужеродные антигены, плод способен бороться с инфекцией.
Зрелые Т-лимфоциты (плодовый период развития) в отличие от незрелых (эмбриональный возраст) имеют на своей поверхности белок либо CD4+, либо CD8+, но не оба. CD4+ — это аналог Т-лимфоцитов-хелперов, которые повышают силу иммунного ответа, CD8+ — Т-лимфоциты-супрессоры, снижающие его.
От соотношения CD4+ и CD8+ зависят реакции организма плода в ответ на внедрение инфекционного агента и эффективность защиты.
Если по неизвестным причинам нарушается соотношение CD4+ и CD8+ в пользу продукции Т-супрессоров (CD8+), то такой дисбаланс в иммунорегуляторных субпопуляциях является причиной повышенной чувствительности к оппортунистической инфекции, которая может вызвать внутриутробное инфицирование плода.
Следует еще раз подчеркнуть, что у плода нет своей микрофлоры, его органы и ткани стерильны. Источником инфекции для плода всегда является мать. Ее флора во влагалище и шейке матки, массивность обсеменения, состояние барьерных тканей, неспецифическая резистентность и специфический иммунитет определяют риск проникновения инфекции в плаценту и далее к плоду.
На вопрос, нужно ли лечить беременную женщину от имеющейся у нее инфекции, ответ может быть однозначным — лечить. Срок применения антибактериальных, антивирусных и других лекарственных средств должен определяться II и III триместрами беременности, чтобы не вызвать ятрогенного повреждения плода в период его эмбриогенеза. Тем более что эмбрион практически не реагирует на инфекционный агент (нет механизмов взаимодействия) либо умирает. Лекарства в этот период его спасти не могут.
В процессе дальнейшего развития плода (среднефетального) Т-лимфоциты-хелперы, несущие гликопротеид CD4+, дифференцируются на отдельные популяции; одни из них продуцируют γ-интерферон, интерлейкин, ФНО, активирующие макрофаги, клетки-киллеры, что обеспечивает развитие клеточного иммунитета. Другая популяция отвечает за формирование гуморального звена иммунной системы. Эта популяция в ответ на проникновение инфекции в плаценту тотчас же продуцирует IgM.
Супрессорное звено (Т-лимфоциты, несущие гликопротеид CD8+) выполняет цитотоксические функции, и его супрессорный механизм направлен против отцовского гаплотипа. Основная их функция — надзор за генетическим постоянством клеток. Если появляются антигены с чужеродным гаплотипом, формируется клон клеток CD8+, лизирующие их.
Наиболее опасными для плода являются вирусы, которые проникают через все биологические барьеры, в том числе через плаценту и плодные оболочки. С вирусами плод борется всеми своими силами и далеко не всегда безуспешно. Как только в организме плода появились вирусинфицированные клетки, Тх (CD4+) и Тс (CD8+) распознают чужеродный антиген и синтезируют клоны своих клеток для его уничтожения. Продуцируется интерлейкиновый каскад, который приводит к образованию клеток-киллеров, выделяющих специфические антитела. Активизируется апоптоз (запрограммированная смерть вирусинфицированных клеток) путем разрушения и фрагментации ядра без повреждения мембраны с последующим фагоцитозом макрофагами.
В-лимфоциты, заселяющие костный мозг, селезенку, печень, лимфоидные фолликулы кишечника, в среднефетальном периоде развития плода так же, как и Т-лимфоциты проходят стадию созревания. В эмбриогенезе они не могут распознавать чужеродные антигены, поскольку имеют только один рецептор, узнающий гаплотип (т. е. свои антигены).
В раннем и среднефетальном периодах развития на мембранах В-лимфоцитов образуются антиген-распознающие рецепторы типа IgM. Интересно, что эти рецепторы могут исчезать с поверхности В-лимфоцита и циркулировать в крови плода. При появлении чужеродных антигенов инфекции IgM первыми контактируют с ними, распознают их, выставляют на своей мембране их данные и активируют фагоцитоз, клон специфических плазматических клеток, передают информацию об опасности всем иммунокомпетентным клеткам и вилочковой железе. Недостатком иммунного ответа В-лимфоцитов является продукция только одного клона IgM, но зато они являются линией первой защиты. После своего действия активность В-лимфоцитов снижается, и они быстро погибают. Но к этому времени Т-лимфоциты переключаются на синтез IgG, IgE, IgA. Их продукция, особенно IgG, делает иммунную защиту более сильной, разнообразной и эффективной.
Остановимся на краткой характеристике иммуноглобулинов.
Иммуноглобулин класса М. Антитела класса IgM продуцируются плодом сразу, как только появился чужеродный антиген инфекции, поэтому они относятся к ранним. Из-за крупных размеров своей молекулы они не переходят через плаценту, но могут синтезироваться клетками плаценты. Обнаружение IgM свидетельствует об остром инфицировании плода. У IgM нет рецепторов иммунологической памяти. Каждая встреча с инфекционным агентом сопровождается новой волной стимуляции образования IgM. Агглютинирующая и комплементсвязывающая способность IgM в сотни раз активнее, чем у IgG.
Иммуноглобулин класса G. Синтезируется иммунной системой матери, легко переходит через плацентарный барьер к плоду, однако при проникновении инфекционного агента в плаценту и к плоду синтезируется их клетками. Является основным антителом вторичного иммунного ответа. Обладает способностью иммунологической памяти. Основная функция IgG — защита от инфекции и их токсинов. Продуцируются Т-лимфоцитами, представляют наиболее многочисленный класс иммуноглобулинов.
Иммуноглобулин класса А. Существует в двух формах — сывороточной и секреторной. Продуцируется при попадании инфекции в желудочно-кишечный тракт, легкие, бронхи, мочеполовые пути. Много IgA в грудном молоке, особенно молозиве. Поступление IgA предупреждает раннее заселение кишечника новорожденного грамотрицательными бактериями (Е. coli), способствует формированию грамположительной флоры, которая является антагонистом возбудителей кишечных инфекций. IgA связывает микроорганизмы и предотвращает их прикрепление к слизистой оболочке кишечника.
Иммуноглобулин класса Е. Продуцируется плазматическими клетками селезенки, миндалин, слизистых оболочек дыхательных путей, желудка и кишечника. Продукция IgE у плода начинается рано, представляет одну из линий защиты слизистых оболочек, контактирующих с окружающей средой. Для плода — это околоплодные воды и амнион. Если инфекция все же прорывает эту линию защиты, из тканей высвобождаются IgE, базофилы, эозинофилы, лейкоциты и плазматические клетки.
Иммуноглобулин класса D. Не связывает комплемент, не проходит через плаценту. Играет роль антигенраспознающего рецептора В-лимфоцитов. В значительной степени его функции неизвестны.
Противовирусным эффектом обладают интерфероны, которые разрушают вирусную РНК, подавляют синтез вирусной матричной РНК и синтез белков вирусной оболочки.
К сроку рождения плода иммунная система полностью дифференцирована. Иммунокомпетентные клетки имеют необходимое количество рецепторов, характеризующих фенотип организма, а также рецепторов, способных распознавать инфекционный геном. Регуляторная система и органы плода (надпочечники, мозг) продуцируют кортикотропины, эндорфины, энкефалины в ответ на ухудшение кровоснабжения или снижение кислорода.
Обнаружено, что лимфоциты (Т-популяция) и мембраны нейронов головного мозга имеют идентичные рецепторы для вазопрессина, эндорфинов, некоторых гормонов (инсулин, тиротоксин, соматотропин), цитокинов, нейропептидов. Иммунная система и ЦНС в процессе роста, развития, жизнедеятельности плода постоянно обмениваются информацией и корригируют свои взаимодействия.
Неблагоприятные условия развития плода (уменьшение кровоснабжения, гипоксия, инфицирование) снижают активность иммунологической защиты. После непродолжительного периода усиленной адаптации и компенсации наступают дезадаптация, истощение и формирование врожденной неполноценности систем регуляции.
В настоящее время доказано, что врожденный первичный иммунодефицит у ребенка чаще всего обусловлен генетическими дефектами в различных звеньях иммунитета. Однако следует, по-видимому, изучать роль других факторов, например роль столь часто применяемых сегодня во время беременности кортикостероидов, синтетических гестагенов, повреждающее воздействие на плод лекарственных средств, преждевременно стимулирующих функции поджелудочной, щитовидной и вилочковой желез.
С 22-й недели гестации вплоть до окончания внутриутробного периода развития плода иммунная, нервная и эндокринная системы объединены в единую всепроникающую регуляторную систему, которая способна распознать, запомнить, извлечь информацию, определить ответные реакции. Именно поэтому с 22-й недели гестации плод способен к внеутробному существованию в условиях, приближенных к гомео-статическим условиям внутриутробной среды.
В предупреждении проникновения и распространения инфекции к плаценте и плоду важную роль играет организм матери. Депрессия, отрицательные эмоции, плохое питание, напряженная трудовая деятельность, хронические заболевания и очаги инфекции сопряжены со вторичным иммунодефицитным состоянием. Доказано, что на пике острого стресса в периферической крови кратковременно исчезают все иммуноглобулины. При вторичном иммунодефиците снижается не только общая сопротивляемость, но и гуморальный и клеточный иммунитет. Именно тогда условно-патогенная флора может стать источником внутриутробного инфицирования и заболевания плода. Присоединение гестоза обычно способствует распространению инфекции, так как при этом осложнении беременности повышается проницаемость плацентарного барьера.
Методы исследования на наличие инфекции во время беременности
Учитывая неспецифичность клинических проявлений ВУИ во время беременности, диагностика ее в большинстве случаев затруднена и возможна лишь в результате сочетания клинических и лабораторно-инструментальных методов исследования.
- Клинический метод: клинические признаки при осложненном течении беременности, проявления инфекции у матери.
- Методы, позволяющие оценить состояние фетоплацентарной системы:
- эхография (фетометрия, поведенческая активность плода, его тонус, количество околоплодных вод, зрелость плаценты);
- допплерография (МПК, ФПК);
- кардиотокография;
- компьютерная кардиоинтервалография.
- Микробиологические и серологические исследования:
- микроскопия (повышенное содержание лейкоцитов, кокковая флора, признаки дисбиоза, грибковая флора);
- бактериальный посев (наличие анаэробных и аэробных бактерий, грибковой флоры);
- ПЦР-диагностика (геномы ВПГ-1, ВПГ-2, ЦМВ, микоплазмы, уреаплазмы, хламидии);
- иммуноферментный анализ (ИФА) — обнаружение в сыворотке специфических антител к возбудителям (IgM, IgG, IgA в диагностически значимых титрах).
- Исследование хориона (биопсия хориона) — культуральный метод, ПЦР-диагностика.
- Исследование околоплодных вод (амниоцентез) — культуральный метод, ПЦР-диагностика.
- Исследование пуповинной крови плода (кордоцентез) — культуральный метод, ПЦР-диагностика и специфический иммунный ответ (IgM) плода.
- Морфологическое исследование плаценты, данные вскрытия.
- Клиническая оценка состояния новорожденного (незрелость при доношенном сроке беременности, манифестация инфекционного заболевания, врожденные пороки развития).
Косвенные методы (определение у матери клиники инфекционного заболевания и специфического иммунного ответа, ультразвуковой метод) помогают установить предположительный диагноз внутриутробного инфицирования.
К прямым методам диагностики внутриутробного инфицирования и инфекции относятся: выявление возбудителя в материале, полученном при биопсии хориона, амниоцентезе (ПЦР, культуральный метод), кордоцентезе (ПЦР, культуральный метод и определение уровня специфических антител IgM).
Характер течения беременности при внутриутробной инфекции зависит от срока воздействия возбудителя.
На ранних этапах развития зародыша (1—3 нед беременности) из-за отсутствия механизмов взаимодействия инфекта и плодного яйца реализации воспалительной реакции чаще всего не происходит. Контакт с инфекцией может закончиться алътеративным процессом и гибелью плодного яйца.
Повреждения эмбриона инфекцией на 4— 12-й неделе беременности связано с вирусной инфекцией, проникновением микроорганизмов через хорион. Плод еще не имеет защитных механизмов. Нарушение закладки органов и систем вызывает тератогенный и эмбриотоксический эффект.
В I триместре специфических клинических признаков наличия ВУИ нет, косвенно о ней свидетельствуют некоторые эхографические признаки:
- повышенный локальный тонус матки;
- отслойка хориона;
- изменение формы плодного яйца (деформация);
- прогрессирование ИЦН (функционального характера);
- гипоплазия хориона;
- увеличение или персистенция желточного мешка;
- несоответствие размеров эмбриона размерам полости плодного яйца (увеличение, уменьшение);
- отсутствие редукции хорионической полости.
Инфекционные фетопатии возникают с 16-й недели — происходит генерализация инфекции у плода. Могут возникать такие пороки развития как фиброэластоз эндокарда, поликистоз легких, микро- и гидроцефалия (ранние фетопатии).
В III триместре плод реагирует на внедрение возбудителя локальной реакцией. Могут возникнуть энцефалит, гепатит, пневмония, интерстициальный нефрит. Влияние вирусов чаще всего проявляется признаками незрелости, дисэмбриогенетическими стигмами, затяжным адаптационным периодом, значительной потерей массы тела в раннем постнатальном периоде.
Данные эхографии во II и III триместрах беременности, указывающие на развитие инфекции у плода:
- ЗВУР плода;
- гипоксия плода;
- фетоплацентарная недостаточность;
- многоводие или маловодие;
- неиммунная водянка плода;
- увеличение или уменьшение толщины плаценты, наличие патологических включений;
- контрастирование базальной пластинки;
- наличие взвеси в околоплодных водах;
- кальцификаты в печени и селезенке и головном мозге плода;
- поликистоз легких, почек плода;
- эхогенные фиброзные включения на папиллярных мышцах и створках клапанов сердца плода;
- расширение петель кишечника плода (гипоксия, энтерит).
Признаки инфекционного процесса подтверждаются также результатами морфологического исследования последа. Проведенные патоморфологические исследования плацент в клинических наблюдениях с подозрением на ВУИ позволяют обнаружить явления патологической незрелости ворсинчатого дерева; гиповаскуляризацию терминальных ворсин, циркуляторные расстройства, инволютивно-дистрофические процессы почти в 100 % наблюдений.
Общие положения по профилактике внутриутробного инфицирования
Профилактика внутриутробной инфекции снижает частоту и тяжесть осложнений беременности, родов, а также неблагоприятных перинатальных исходов.
К профилактическим мероприятиям у пациенток группы риска по развитию ВУИ относятся:
- подготовка к планируемой беременности;
- ограничение сексуальной активности во время беременности (при наличии инфекции у супругов);
- соблюдение личной гигиены;
- ограничение контакта с животными;
- профилактика ФПН;
- своевременное и адекватное лечение инфекционных заболеваний мочеполовой системы с соответствующим контролем эффективности проведенной терапии (II и III триместры беременности);
- повышение активности местного иммунитета.
Для современного клинициста важно учитывать, что ранняя диагностика позволяет своевременно решить вопросы о пролонгировании беременности и проведении необходимой комплексной терапии у беременных с внутриутробной инфекцией. Лечение внутриутробного инфицирования проводить необходимо, но только во II— III триместрах и при:
- наличии выявленных и доказанных признаков инфицирования плода на основании результатов комплексной диагностики;
- выраженном клиническом проявлении инфекции у матери;
- высоком и продолжающем повышаться титре специфических антител (IgM).
Антимикробное и иммунокорригирующее лечение в комплексе с патогенетически направленной терапией ФПН позволяет снизить частоту проявления клинических форм ВУИ и улучшить перинатальные исходы.
Внутриутробное инфицирование плода: пути, риск, причины, признаки, симптомы
Имеются 3 основных пути инфицирования плаценты, оболочек и плода. Один и них, наиболее вероятный при наличии у матери хронических источников инфекции, — нисходящий или трансдецидуальный, из септических очагов под децидуальной оболочкой. Проникая через плодные оболочки в околоплодные воды, микроорганизмы одновременно распространяются между оболочками, достигая базальной пластины плаценты, где в ответ возникает лейкоцитарная инфильтрация. В амниотической жидкости также происходит размножение возбудителя с развитием реактивного амнионита, следствием чего становится нарушение ферментативной и адсорбционной функции амниотических оболочек, что проявляется многоводием и накоплением нелизированного мекония. Инфицирование плода может происходить при заглатывании и аспирации зараженных околоплодных вод.
В восходящем пути преобладают возбудители вагинальных инфекций, вызывающие значительные нарушения микроценоза влагалища. Патогенез поражения в этом случае аналогичен таковому при нисходящем пути.
Наиболее опасен третий, гематогенный путь инфицирования, преобладающий при наличии в организме матери гнойно-воспалительного очага и рецидивирующей вирусной инфекции. При нарушении барьерной функции плаценты с поражением ее плодовой части возможно проникновение возбудителя в кровоток плода. Трансплацентарное инфицирование может вызвать аномалии развития плода и внутриутробный сепсис.
Таким образом, путь инфицирования определяется типом возбудителя: бактериальная инфекция распространяется в основном восходящим путем; для всех истинных вирусных инфекций характерен гематогенный путь инфицирования, он типичен также и для таких инфекционных заболеваний, как листериоз, токсоплазмоз и сифилис.
Степень структурно-функциональных нарушений в системе мать-плацента—плод в значительной мере зависит от особенности течения инфекционного процесса в период беременности — острый процесс, стадия ремиссии, обострение или носительство. Особенно неблагоприятен острый инфекционный процесс. Однако степень тератогенного влияния инфекции на плодово-плацентарный комплекс не всегда однозначно прогнозируема: даже бессимптомная инфекция у матери может оказать фатальное воздействие, а специфическая острая инфекция пройти бесследно.
Понятие «внутриутробное инфицирование» условно, оно дополняет клинический диагноз с предполагающим рождение в перспективе ребенка с последствиями инфекционного воздействия или острым воспалительным заболеванием. Именно это должно определенным образом влиять на акушерскую тактику ведения беременности и родоразрешения.
Установить распространенность инфекционного процесса при ВУИ достоверно не представляется возможным без специального исследования плодного материала. Поэтому фигурирующие в клинических диагнозах и заключениях ЭИ термины «плацентит, хорионит, амнионит, внутриутробная пневмония плода» диагностически не достоверны.
Выявление острых инфекционных процессов с типичными клиническими проявлениями у беременных не вызывает серьезных проблем. Однако специфика ВУИ в настоящее время заключается в хроническом персистирующем течении заболеваний с нетипичными проявлениями и манифестацией ассоциирующих возбудителей в III триместре беременности. В результате даже проведенные профилактические мероприятия при предгравидарной подготовке пациентки или в первой половине беременности не всегда достигают желательной цели.
При ведении беременных группы высокого риска ВУИ важно соблюдать этапность обследования и проведения лечебно-профилактических мероприятий. Алгоритмированный подход в решении данной проблемы позволяет максимально снизить вероятность рождения ребенка с острым инфекционным процессом и избежать необоснованного применения иммуностимулирующих и антибактериальных медикаментозных препаратов, повышающих уровень аллергизации новорожденных.
Этапы обследования беременных при высоком риске внутриутробного инфицирования
Первичное лабораторное обследование на носительство БВИ при наличии повышенного риска ВУИ по итогам анамнестического тестирования (пренатального консультирования) целесообразно проводить в I триместре беременности с использованием следующих методов:
- ИФА крови на IgM- и IgG-антитела;
- полимеразная цепная реакция (ПЦР) соскоба слизистой цервикального канала, поверхности шейки матки и стенок влагалища;
- бактериальный посев отделяемого цервикального канала и влагалища;
- бактериальный посев мочи;
- вирусурия.
Поиск прогностических эхографических маркеров ВУИ:
- преждевременное созревание плаценты (по классификации P. Grannum);
- контрастирование базальной пластинки плаценты (до 24 нед);
- гиперэхогенные включения (фокусы) в плаценте;
- расширение лакун и МВП;
- утолщение плаценты, не соответствующее сроку беременности, при нормальной площади (размерах);
- двусторонняя пиелоэктазия у плода с контрастированием рисунка чашечно-лоханочной системы;
- повышенная гидрофильность (или пониженная эхогенность) тканей головного мозга плода;
- гиперэхогенные включения в структурах головного мозга плода;
- кисты сосудистых сплетений головного мозга плода;
- гиперэхогенный фокус в сердце плода;
- гиперэхогенный кишечник.
Для констатации в заключении ЭИ наличия эхографических признаков ВУИ достаточно выявления трех маркеров, касающихся плода, плаценты и околоплодных вод.
В заключении категорически необоснованно употребление термина «плацентит» и установление диагноза «внутриутробное инфицирование», подразумевающего определенные клинические признаки инфекционного процесса и морфологические изменения плаценты.
На основании данных ЭИ следует делать заключения о выявлении эхографических признаков влияния инфекционного агента, что дает основания для:
- расширенного лабораторного обследования беременной при отсутствии ранней констатации факта носительства инфекции;
- проведения иммуностимулирующей и специфической антибактериальной терапии у беременной с установленным носительством.
Краснуха, пренатальная тактика
Воздействие вируса краснухи на плод
Инфекция матери, как с явными клиническими симптомами, так и протекающая бессимптомно, может привести к инфицированию плода. При заболевании женщины краснухой в I триместре беременности плод может оказаться инфицированным вирусом краснухи или иметь неявную инфекцию без клинических последствий; у него может наблюдаться поражение одного органа (обычно нарушение слуха) или множественные поражения органов.
Варианты нарушений развития плода
Наиболее частые
- Задержка развития (пренатальная гипотрофия).
- Глухота.
- Катаракта, ретинопатия.
- Незаращение артериального протока.
- Гипоплазия легочной артерии (или стеноз клапана).
- Гепатоспленомегалия.
Менее частые
- Тромбоцитопеническая пурпура.
- Задержка психомоторного развития.
- Менингоэнцефалит.
- Остеопороз трубчатых костей.
- Коарктация аорты.
- Некроз миокарда.
Редкие
- Микроцефалия.
- Кальцификация головного мозга.
- Дефекты перегородок сердца.
- Глаукома.
- Гепатит.
Поздние проявления (после 3—12 мес жизни)
- Интерстициальная пневмония.
- Хроническая сыпь, напоминающая краснуху.
- Повторные инфекции.
- Гипогаммаглобулинемия.
- Хроническая диарея.
- Сахарный диабет.
Частота возникновения пороков по триместрам
Повышенный риск для плода представляет только первичная инфекция. Заболевание краснухой в первые недели беременности сопровождается вдвое большей частотой самопроизвольных абортов. Наиболее высокий риск заболевания врожденной краснухой отмечается в 4—8 нед беременности (согласно проспективным исследованиям, 50—60%), в остальные сроки I триместра беременности он составляет 25—30%. Во всех случаях врожденное заболевание краснухой после 9 нед беременности сопровождается снижением слуха, ретинопатией и задержкой психомоторного развития. Глухота и ретинопатия чаще возникают при заболевании краснухой до 120-го дня (до 17—18 нед). Катаракты и болезни сердца почти всегда связаны с заболеванием, развившимся до 60-го дня развития (до 9 нед). Некоторый риск может быть связан с возникновением этой инфекции еще до зачатия или после 20 нед беременности.
Патогенез
При заражении краснухой вирус начинает размножаться в слизистой оболочке верхних дыхательных путей и в прилежащих лимфатических узлах. Через 7—10 сут он попадает в кровь и циркулирует в ней до появления антител — обычно еще 7 сут. Общий инкубационный период (от времени контакта до появления симптомов) составляет 14—21 сут (как правило, 16—18 сут).
Методы диагностики
Вирус может обнаружиться в крови еще за неделю до высыпаний.
Титр гемагглютинин-ингибирующих антител начинает повышаться при появлении симптомов заболевания, достигая максимального уровня через 1—3 нед, после чего в течение нескольких лет их уровень почти не меняется. Комплементсвязывающие антитела нарастают медленнее (максимальный уровень отмечают приблизительно через 1—2 нед после пика гемагглютинин-ингибирующих антител), и исчезают через несколько лет.
Специфичные для краснухи IgM-антитела обнаруживаются вскоре после высыпаний, достигают максимума к 30-му дню и перестают определяться к 80-му дню. IgG-антитела нарастают параллельно IgM-антителам, но остаются на высоком уровне неопределенно долго. Титр специфических для краснухи IgM-антител быстро нарастает после недавней инфекции и не выявляется через 4—5 нед после начала заболевания; в эти сроки определяются только IgG как остаточные антитела. Положительный IgM, специфичный для краснухи, — наиболее точный показатель недавно перенесенной инфекции. Отрицательный результат определения IgM имеет небольшую диагностическую ценность, если он не подкреплен другими лабораторными исследованиями.
Акушерская тактика
Многие контакты с краснухой на самом деле являются контактами с больными, имеющими неспецифическую кожную сыпь при вирусном заболевании. Следовательно, необходимо удостовериться в контакте именно с краснухой путем серологического обследования предполагаемого больного. Для решения вопроса о возможности заражения краснухой беременной проводят серологическую диагностику заболевания.
При установлении диагноза краснухи у беременной до 20 нед наиболее целесообразно прерывание беременности в связи с высоким риском возникновения у плода аномалий развития, не доступных дородовой диагностике.
Пренатальная тактика
Определение IgM и IgG в крови плода для диагностирования острой краснушной инфекции (Т-лимфоциты плода способны распознавать и инактивировать Ig-матери с 16—17 нед гестации). Недостаток метода: низкая продукция иммуноглобулинов у плода.
Выделение вируса из крови плода на культуральных средах. Недостаток метода: низкая эффективность культивирования.
Эхографические признаки вероятного внутриутробного инфицирования
Вопрос определения ВУИ — один из самых сложных в сфере пренатальной диагностики. Любое отклонение эхографических показателей, сопутствующее инфекционному анамнезу беременной, — лишь одно из проявлений нарушений в плодово-плацентарном комплексе. И каждый из признаков лишь условно можно трактовать как следствие воспалительного процесса.
При рассмотрении проблемы ВУИ необходимо правильно трактовать данное понятие в качестве диагностической позиции (диагноза) как в пренатальной диагностике, так и в акушерской практике. Постановка диагноза ВУИ может служить поводом для проведения ряда лечебных мероприятий, в том числе антибактериальной терапии.
Однако принятая аббревиатура ВУИ не должна однозначно трактоваться как инфицирование плода — воздействие инфекционного агента может ограничиваться плодными оболочками и плацентой, тем более что признаки инфекционного состояния самого плода интерпретировать затруднительно.
В связи с этим к заключению ЭИ признаки ВУИ необходимо относиться как к дающему основания для специального обследования беременной и проведения превентивных лечебных мероприятий.
Целесообразно заменить ВУИ на влияние инфекционного фактора (ВИФ), как в предлагаемом издании.
Эхографический маркер ВИФ никогда не бывает единственным, изолированным. По аналогии с синдромокомплексом врожденных заболеваний, эхографических признаков ВИФ должно быть не менее двух. При этом для установления клинического диагноза «влияние инфекционного фактора» обязательно соблюдение трех кореллирующих условий:
- эхографические признаки вероятного ВИФ сочетаются с соответствующей клинической картиной течения беременности;
- в отдаленном или ближайшем анамнезе есть подтверждение вероятности инфицирования;
- в сроках беременности более 26 нед при оценке СП ПК выявляются признаки плацентарной дисфункции или недостаточности.
Преимущественным и наиболее выраженным изменениям при ВИФ подвержены экстраэмбриональные образования.
Наиболее ранние признаки инфекционного воздействия в I триместре беременности — повышенная эхогенность и дисперсность экзоцеломического содержимого, а также утолщение стенок желточного мешка.
Последующим проявлением может быть избыточное утолщение хориона с наличием анэхогенных мелкокистозных включений.
Редко выявляемый признак — гиперэхогенный фокус на амниотической оболочке. При выявлении данного эхографического феномена необходимо дифференцировать его с зоной бывшего прикрепления желточного мешка подлежания пуповины. Сопутствующими признаками возможного воздействия БВИ в данном случае могут быть неспецифические изменения в хорионе, повышенная эхогенность экзоцеломического содержимого, а также повышение тонуса миометрия как признак угрозы прерывания беременности.
Наиболее частым вариантом бластопатий при ВУИ, проявляющимся в начале II триместра беременности, бывает гипоплазия амниотической полости с наличием избыточного экзоцеломического пространства.
Со II триместра беременности эхографические проявления ВИФ становятся более выраженными и отчетливыми.
Увеличение толщины плаценты, расширение МВП, между которыми определяются зоны повышенной эхогенности, связано с отеком концевых ворсин и замедлением кровотока в лакунах.
Гемангиомы в области краевых синусов могут иметь вид многокамерных образований и амниотических тяжей. В то же время амниотические тяжи могут создавать картину многокамерных полостных жидкостных образований, подлежащих к плаценте.
Это связано с крайне низкой скоростью и ненаправленным движением элементов крови.
Замедление кровотока в лакунах приводит к образованию гемангиом различных размеров.
Дифференциальный диагноз может представлять сложности и зависит от профессиональной подготовленности врача. Но в обоих случаях происхождение указанных образований может быть связано с ВИФ, и их наличие можно трактовать, как маркеры перенесенного воспалительного процесса.
При остром инфекционном процессе эхографическая картина может напоминать кисты плаценты.
Это обусловлено расширением сосудов, кровоизлияниями, инфарктами и дегенеративными изменениями.
При этом необходимо отметить, что кисты плаценты могут иметь разнообразный вид — более отчетливые контуры и пониженную эхогенность внутренней стуктуры. Кисты с подобными эхографическими характеристиками могут возникать в связи с влиянием факторов неинфекционного характера.
Признак завершения воспалительного процесса — появление в толще плацентарной ткани диффузно рассеянных гиперэхогенных фокусов — кальцификатов или кальцинированных очагов инфарктов величиной 3—5 мм.
Категорически неправильно с точки зрения патоморфологии отождествлять данные эхографические находки с жировыми включениями в плаценте, что нередко фигурирует в заключениях эхографических исследований специалистов первого уровня скрининга.
Следствием воспалительного состояния плаценты всегда бывают накопление и отложение фибрина в лакунах и МВП, обусловливающее картину преждевременного созревания плаценты.
Крупнодисперсная эхопозитивная взвесь в амниотической жидкости — меконий, частицы уплотненной сыровидной смазки возникают при нарушении выработки протеолитического фермента и адсорбционной функции амниотическими оболочками.
Внутриутробная инфекция — причины, симптомы, последствия. Анализ на внутриутробные инфекции
Развиваясь в мамином животе, ребенок находится в относительной безопасности. В относительной, поскольку даже в таких стерильных условиях существует риск развития инфекционной болезни. Эту большую группу заболеваний называют внутриутробными инфекциями. Во время беременности женщина должна особенно тщательно следить за своим здоровьем. Больная мама может заразить своего ребенка в период внутриутробного развития или в процессе родов. Признаки и методы диагностики таких заболеваний обсудим в статье.
Опасность внутриутробных инфекций в том, что они бесцеремонно вмешиваются в становление новой жизни, отчего малыши рождаются слабыми и больными – с дефектами умственного и физического развития. Наибольший вред такие инфекции могут нанести плоду в первые 3 месяца его существования.
Внутриутробная инфекция при беременности: что говорит статистика
- Вовремя диагностированное и пролеченное инфекционное заболевание у беременной представляет для ее ребенка минимальную опасность.
- Возбудители инфекции переходят от мамы к малышу в 10 случаях беременности из 100.
- 0,5 % младенцев, инфицированных в утробе, рождаются с соответствующими признаками заболевания.
- Инфекция, которая обосновалась в материнском организме, не обязательно переходит к плоду, и у ребенка есть шанс родиться здоровым.
- Ряд инфекционных заболеваний, не сулящих ничего хорошего малышу, может присутствовать у матери в скрытой форме и практически никак не влиять на ее самочувствие.
- Если беременная заболела тем или иным инфекционным заболеванием впервые, велика вероятность, что от нее заразится и ребенок.
Внутриутробная инфекция — пути заражения эмбриона
Существует четыре способа, которыми возбудители инфекции могут проникнуть в крошечный растущий организм:
- гематогенный (трансплацентарный) – от матери вредоносные микроорганизмы проникают к плоду через плаценту. Этот путь заражения характерен для вирусов и токсоплазмы;
- восходящий – заражение происходит, когда возбудитель инфекции через половые пути поднимается к матке и, проникнув в ее полость, поражает эмбрион. Так у малыша может появиться хламидийная инфекция и энтерококки;
- нисходящий – очагом инфекции являются маточные трубы (при аднексите или оофорите). Оттуда возбудители заболевания проникают в полость матки, где инфицируют ребенка;
- контактный – заражение малыша происходит во время родов, когда он продвигается по родовым путям больной матери. Возбудители проникают в организм ребенка после того, как он заглотнул инфицированные околоплодные воды.
Внутриутробная инфекция на разных сроках беременности: последствия для ребенка
Исход инфекционного заражения плода зависит от того, на каком этапе внутриутробного развития он подвергся атаке опасных микроорганизмов:
- срок беременности 3 – 12 недель: самопроизвольное прерывание беременности либо появление у плода различных аномалий развития;
- срок беременности 11 – 28 недель: плод заметно отстает во внутриутробном развитии, ребенок появляется на свет с недостаточной массой тела и разнообразными пороками развития (например, врожденный порок сердца);
- срок беременности после 30 недель: аномалии развития поражают органы плода, которые к этому времени уже сформировались. Наибольшую опасность инфекция представляет для ЦНС, сердца, печени, легких и органов зрения.

Кроме того, врожденное инфицирование имеет острую и хроническую форму. Об остром заражении ребенка при рождении свидетельствуют следующие последствия:
- шоковое состояние;
- воспаление легких;
- сепсис (заражение крови).
Спустя некоторое время после родов острая внутриутробная инфекция у новорожденных может заявить о себе следующими признаками:
- превышающая норму суточная продолжительность сна;
- плохой аппетит;
- недостаточная двигательная активность, которая уменьшается с каждым днем.
Если врожденное заражение хроническое, клиническая картина может отсутствовать вовсе. Отдаленными признаками внутриутробной инфекции считают:
- полную или частичную глухоту;
- отклонения в психическом здоровье;
- патологии зрения;
- отставание от сверстников в двигательном развитии.

Проникновение инфекции к плоду через матку приводит к следующим последствиям:
- рождение мертвого малыша;
- внутриутробная гибель эмбриона;
- замершая беременность;
- самопроизвольный аборт.
У выживших после такого инфицирования деток фиксируют следующие патологические последствия:
- высокая температура;
- сыпь и эрозивные поражения кожи;
- неиммунная водянка плода;
- малокровие;
- увеличенная печень на фоне желтухи;
- воспаление легких;
- патологии сердечной мышцы;
- патологии глазного хрусталика;
- микроцефалия и гидроцефалия.
Внутриутробная инфекция: кто в группе риска
Попасть в плен возбудителя инфекции рискует каждая будущая мама, ведь во время беременности защитные силы ее организма истощены до предела. Но самая большая опасность подстерегает женщин, которые:
- уже имеют одного или более детей, посещающий детский сад, школу;
- имеют отношение к сфере медицины и непосредственно контактируют с людьми, которые могут быть потенциальными разносчиками инфекции;
- работают в детском саду, школе и других детских учреждениях;
- в прошлом сделали 2 и более медицинских прерываний беременности;
- имеют воспалительные заболевания в вялотекущей форме;
- столкнулись с несвоевременным излитием околоплодных вод;
- перенесли в прошлом беременность с аномальным развитием эмбриона или внутриутробной гибелью плода;
- уже родили в прошлом малыша с признаками инфекции.

Симптомы внутриутробной инфекции у женщины при беременности
Медики выделяют несколько универсальных признаков, по которым можно предположить, что будущая мама заразилась инфекционным заболеванием:
- резкое повышение температуры, лихорадка;
- одышка при ходьбе или подъеме по лестнице;
- кашель;
- сыпь на теле;
- увеличенные лимфоузлы, болезненно реагирующие на прикосновение;
- болезненность суставов, которые выглядят припухшими;
- конъюнктивит, слезотечение;
- заложенность носа;
- болезненные ощущения в груди.
Такой набор показаний также может свидетельствовать о развитии аллергии у беременной. В этом случае угрозы инфекционного заражения плода нет. Как бы там ни было, будущая мама должна обратиться в больницу сразу же, как только появится хотя бы один из этих симптомов.
Причины развития внутриутробной инфекции при беременности
Деятельность вездесущих патогенных микроорганизмов является главной причиной заболеваемости среди женщин, которые готовятся стать мамами. Многие бактерии и вирусы, попадая в материнский организм, передаются и ребенку, провоцируя развитие серьезных аномалий. Вирусы, повинные в развитии острых респираторных вирусных заболеваний, опасности для плода не представляют. Угроза для состояния ребенка появляется, если только у беременной женщины поднимается высокая температура тела.
Так или иначе, но внутриутробное заражение малыша происходит исключительно от больной матери. Выделяют несколько основных факторов, которые могут поспособствовать развитию инфекционной патологии у плода:
- Острые и хронические заболевания матери в сфере мочеполовой системы. Среди них такие воспалительные патологии, как эктопия шейки матки, уретрит, цистит, пиелонефрит.
- Наличие у матери иммунодефицитного состояния или ВИЧ-инфекции.
- Трансплантация органов и тканей, которую женщина перенесла в прошлом.

Внутриутробные инфекции: основные характеристики и пути заражения
Цитомегаловирус (ЦМВ)
Возбудитель заболевания является представителем вирусов герпеса. Заполучить недуг можно при половом и тесном бытовом контакте, через кровь (например, при переливании от зараженного донора).
При первичном инфицировании женщины в положении, микроорганизм проникает в плаценту и заражает плод. В некоторых случаях никаких аномальных последствий после заражения у малыша не наблюдается. Но в то же время статистика утверждает: 10 малышей из 100, чьи мамы столкнулись с инфекцией при беременности, имеют ярко выраженные признаки внутриутробного инфицирования.
Последствия такой внутриутробной инфекции при беременности следующие:
- самопроизвольный аборт;
- рождение мертвого младенца;
- снижение слуха нейросенсорного происхождения;
- недостаточный вес при рождении;
- гидро- и микроцефалия;
- воспаление легких;
- отставание в развитии психомоторики;
- патологическое увеличение печени и селезенки;
- слепота различной степени тяжести.
 Цитомегаловирус под микроскопом
Цитомегаловирус под микроскопом Если инфекционное поражение имеет общий сочетанный характер, больше половины деток умирают в течение 2 – 3 месяцев после рождения. Кроме того, вероятно развитие таких последствий, как отставание в умственном развитии, тугоухость и слепота. При легком локальном поражении последствия не такие фатальные.
К сожалению, пока еще нет лекарств, с помощью которых можно было бы устранить симптомы ЦМВ у новорожденных. Если у женщины в положении диагностировали заражение цитомегаловирусом, беременность оставляют, поскольку у ребенка есть шанс остаться здоровым. Будущей маме назначат соответствующий курс лечения, чтобы максимально сгладить влияние заболевания на ее организм.
Внутриутробная инфекция — вирус простого герпеса (ВПГ)
У новорожденного малыша диагностируют врожденную герпетическую инфекцию, если у его мамы обнаружили вирус простого герпеса 2 типа, которым в большинстве случаев заражаются при незащищенном половом контакте. Признаки заболевания проявятся у ребенка почти сразу, в течение первого месяца жизни. Заражение малыша происходит в основном в процессе родов, когда он продвигается по родовым путям инфицированной матери. В некоторых случаях вирус проникает к плоду через плаценту.
При поражении организма ребенка герпетической инфекцией последствия тяжелые:
- воспаление легких;
- нарушение зрительной функции;
- поражение головного мозга;
- кожная сыпь;
- высокая температура;
- плохая свертываемость крови;
- желтуха;
- апатия, отсутствие аппетита;
- мертворождение.
Результатом тяжелых случаев инфицирования становятся олигофрения, детский церебральный паралич и вегетативное состояние.
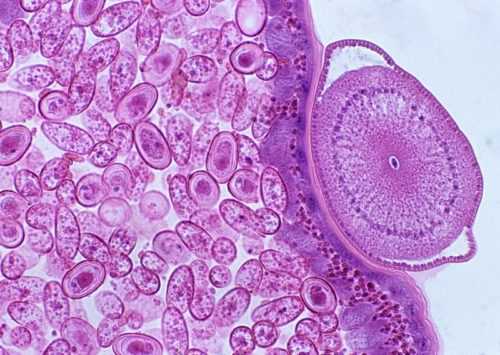 Вирус простого герпеса под микроскопом
Вирус простого герпеса под микроскопом Внутриутробная инфекция — краснуха
Это заболевание по праву считают одним из самых опасных для жизни эмбриона. Путь передачи вируса краснухи – воздушно-капельный, причем заражение возможно даже на большом расстоянии. Недуг, представляющий особенно большую угрозу до 16 недели беременности, «программирует» в развитии малыша различные уродства:
- недостаточная масса тела при рождении;
- самопроизвольный аборт, внутриутробная смерть;
- микроцефалия;
- врожденные аномалии развития сердечной мышцы;
- тугоухость;
- катаракта;
- различные кожные заболевания;
- воспаление легких;
- неестественное увеличение печени и селезенки;
- менингит, энцефалит.

Внутриутробная инфекция — парвовирус В19
Присутствие этого вируса в организме провоцирует развитие заболевания, известного как инфекционная эритема. У взрослых болезнь никак не проявляется, поскольку протекает латентно. Однако последствия патологии для плода более чем серьезные: ребенок может умереть еще до рождения, а также есть угроза самопроизвольного аборта и внутриутробного инфицирования. В среднем зараженные дети умирают в 10 случаях из 100. На 13 – 28 неделе беременности плод особенно беззащитен перед этой инфекцией.
При инфицировании парвовирусом В19 отмечают следующие последствия:
- отечность;
- анемия;
- поражение головного мозга;
- гепатит;
- воспаление миокарда;
- перитонит.

Внутриутробная инфекция — ветряная оспа
При заражении будущей мамы ветрянкой инфекция касается и ребенка в 25 случаях из 100, но симптомы заболевания есть не всегда.
Врожденную ветряную оспу идентифицируют по следующим признакам:
- поражение мозга;
- воспаление легких;
- сыпь на коже;
- задержка в развитии глаз и конечностей;
- атрофия зрительного нерва.
Новорожденных малышей, инфицированных в утробе матери, от ветряной оспы не лечат, поскольку клиническая картина заболевания не прогрессирует. Если беременная «подхватила» инфекцию за 5 дней до родов и позже, ребенку после рождения сделают инъекцию иммуноглобулина, так как материнских антител в его организме нет.
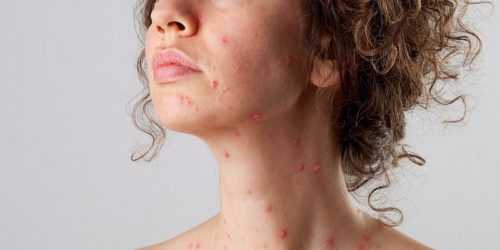
Внутриутробная инфекция — гепатит В
Заполучить опасный вирус можно во время полового акта с инфицированным человеком при отсутствии барьерных методов контрацепции. Возбудитель заболевания проникает к малышу через плаценту. Самый опасный период в плане инфицирования – с 4 по 9 месяц беременности. Последствия заражения для ребенка такие:
- гепатит В, который при соответствующем подходе поддается лечению;
- онкологические заболевания печени;
- вялотекущая форма гепатита В;
- острая форма гепатита В, которая провоцирует развитие у ребенка печеночной недостаточности и он погибает;
- задержка в развитии психомоторных функций;
- гипоксия;
- выкидыш.
Внутриутробная инфекция — вирус иммунодефицита человека (ВИЧ)
ВИЧ-инфекция – бич для особых иммунных лимфоцитов. В большинстве случаев инфицирование происходит при половом акте с больным партнером. Ребенок может заразиться, пребывая в утробе матери, или уже при родах. ВИЧ-инфицированным детям показано интенсивное комплексное лечение, в противном случае они не проживут и двух лет – инфекция быстро «съедает» слабый организм. Зараженные дети умирают от инфекций, которые для здоровых малышей не представляют смертельной опасности.
Для подтверждения ВИЧ у младенца применяют диагностический метод полимеразной цепной реакции. Также очень важно своевременно обнаружить инфекцию в организме беременной женщины. Если малышу посчастливилось родиться здоровым, мать не будет кормить его грудью, чтобы инфекция не передалась ему через молоко.

Внутриутробная инфекция — листериоз
Болезнь развивается в результате жизнедеятельности бактерии листерии. Микроорганизм легко проникает к плоду через плаценту. Заражение беременной происходит через немытые овощи и ряд продуктов питания (молоко, яйца, мясо). У женщины болезнь может протекать бессимптомно, хотя в некоторых случаях отмечают лихорадку, рвоту и понос. У инфицированного малыша признаки листериоза следующие:
- сыпь и множественные скопления гнойничков на коже;
- воспаление головного мозга;
- отказ от пищи;
- сепсис;
- спонтанный выкидыш;
- рождение мертвого малыша.
Если признаки листериоза стали очевидными в первую неделю после родов, то младенцы умирают в 60 случаях из 100. После подтверждения листериоза у беременной женщины, ей назначают двухнедельный курс лечения Ампициллином.

Внутриутробная инфекция — сифилис
Если женщина в положении больна сифилисом, который она не лечила, вероятность заражения ее ребенка составляет практически 100%. Из 10 инфицированных малышей выживают всего 4, причем у выживших диагностируют врожденный сифилис. Ребенок заразится даже в том случае, если у матери болезнь протекает латентно. Результаты деятельности инфекции в детском организме следующие:
- разрушение зубов, поражение органов зрения и слуха;
- поражение верхних и нижних конечностей;
- образование трещин и сыпи на коже;
- анемия;
- желтуха;
- отставание в психическом развитии;
- преждевременные роды;
- мертворождение.
Внутриутробная инфекция — токсоплазмоз
Самые главные разносчики токсоплазмоза – кошки и собаки. Возбудитель заболевания проникает в организм будущей мамы, когда она ухаживает за домашним любимцем или по привычке дегустирует мясо с недостаточной степенью термической обработки во время приготовления обеда. Заражение в период беременности представляет большую опасность для внутриутробного развития крохи – в 50 случаях из 100 инфекция преодолевает плацентарный барьер и поражает плод. Последствия инфицирования ребенка следующие:
- поражение органов зрения;
- гидроцефалия;
- микроцефалия;
- аномально увеличенные печень и селезенка;
- воспаление головного мозга;
- самопроизвольный аборт;
- задержка в развитии психомоторных функций.
Цитомегаловирус, краснуха, токсоплазмоз, герпес, туберкулез, сифилис и некоторые другие заболевания объединяют в группу так называемых TORCH-инфекций. При планировании беременности будущие родители сдают анализы, которые помогают выявить эти патологические состояния.

Анализы на внутриутробные инфекции при беременности
В течение 9 месяцев будущей маме предстоит пройти не одно лабораторное исследование, чтобы врачи убедились в том, что она здорова. Женщины в положении сдают анализ крови на гепатит В и С, сифилис. В отношении беременных также практикуют метод ПРЦ, благодаря которому удается выявить в крови активные вирусы, если они есть. Кроме того, будущие мамы регулярно посещают лабораторию для взятия мазка из влагалища на микрофлору.
Немаловажное значение для успешного ведения беременности имеет ультразвуковое исследование. Этот метод абсолютно безопасен для плода. И хотя эта процедура не имеет прямого отношения к диагностике инфекционных заболеваний, с ее помощью медики могут обнаружить аномалии внутриутробного развития, вызванные патогенными микроорганизмами. Есть все основания говорить о внутриутробной инфекции, если на УЗИ стали очевидными следующие симптомы:
- Сформированные патологии развития.
- Многоводие или маловодие.
- Отек плаценты.
- Увеличенный живот и неестественно расширенные структурные единицы почек.
- Увеличенные внутренние органы: сердце, печень, селезенка.
- Очаги отложения кальция в кишечнике, печени и головном мозге.
- Увеличенные желудочки мозга.
В диагностической программе обследования будущих мам, принадлежащим к группам риска, о которых мы говорили выше, особое место занимает сероиммунологический метод для определения иммуноглобулинов. По мере необходимости медики прибегают к амниоцентнезу и кордоцентнезу. Первый способ исследования заключается в изучении околоплодных вод, второй – предполагает изучение пуповинной крови. Эти диагностические методы весьма информативны в обнаружении инфекции. Если наличие внутриутробной инфекции подозревают у младенца, то материалом для исследования служат биологические жидкости малыша – например, слюна или кровь.
Опасность TORCH-инфекций при беременности. Видео
Внутриутробное инфицирование плода – причины, признаки и последствия
Наличие микробов и воспалительный процесс в матке могут убить малыша. Внутриутробное инфицирование плода является одним из важнейших негативных факторов, нарушающих нормальный рост и развитие ребенка.
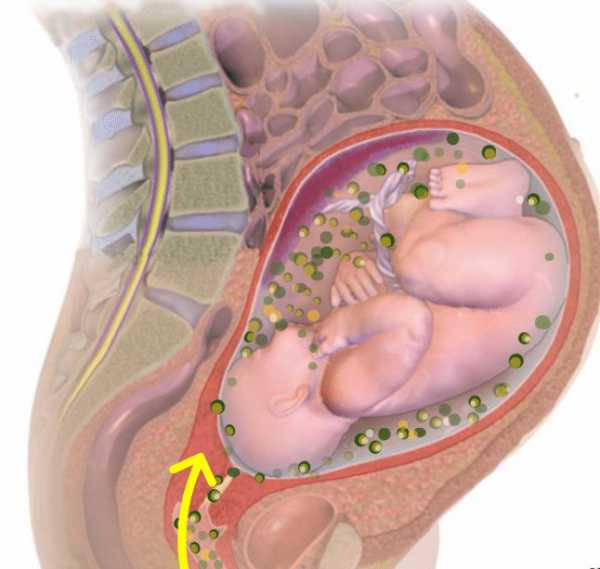
Чаще всего микробы попадают к малышу восходящим путем через влагалище
Внутриутробное инфицирование плода
Проникновение микроорганизмов к ребенку в любом сроке беременности может нанести непоправимый вред на здоровье и жизнедеятельность малыша. Внутриутробное инфицирование плода (ВУИ) – это патологическое состояние, при котором в околоплодных водах, плаценте и в тканях эмбриона находят различные патогенные микробы. К наиболее опасным относятся:
- Вирусы (герпес, краснуха, парвовирус, цитомегаловирус, папилломавирус);
- Условно-патогенные микробы (эшерихии, кишечная палочка, гарднереллы, уреаплазмы, грибки кандида);
- Инфекции, передающиеся половым путем (хламидии, трихомонады, микоплазмы);
- Разнообразные сочетания микроорганизмов (смешанный вариант).
При проведении обследования в 1 триместре врач назначит комплексное обследование, включающее сдачу анализов на инфекции (мазки, посевы, ПЦР). Обнаружив проблему, надо провести лечение, чтобы предупредить нарушение развития малыша, но надо понимать – наличие микробов вовсе не означает, что обязательно будет внутриутробное инфицирование плода.
Причины попадания микробов к плоду
Выделяют 3 группы факторов, являющихся причиной патологии. Внутриутробное инфицирование плода возникает на фоне следующих причин:
- Хронические очаги воспаления в любом из органов и систем будущей мамы;
- Процедуры и инвазивные обследования во время вынашивания ребенка;
- Осложнения в родах.
В большинстве случаев источником микробного инфицирования для ребенка является мать. Основные пути попадания микроорганизмов к плоду – через кровь (гематогенный), из влагалища и цервикального канала (восходящий), из брюшной полости (нисходящий). Выделяют следующие факторы риска:
- любые острые инфекционно-воспалительные болезни у беременной на любом сроке вынашивания;
- бессимптомно протекающие хронические заболевания, обостряющиеся во 2-3 триместре;
- наличие болезней, снижающих иммунную защиту (диабет, ожирение, аутоиммунная патология);
- истмико-цервикальная недостаточность (несостоятельность шейки матки);
- проведение любых инвазивных лечебно-диагностических процедур;
- нарушение целостности плодных оболочек;
- изменение проницаемости плаценты во 2-ой половине беременности.
Вероятность неблагоприятного исхода при микробной патологии высока – внутриутробное инфицирование плода является основной причиной преждевременных родов, пороков развития и перинатальной смертности.
Признаки ВУИ
Беременность изменяет иммунные реакции в организме. Внутриутробное инфицирование плода далеко не всегда можно выявить во время вынашивания, что обусловлено следующими особенностями инфекционно-воспалительного процесса:
- Бессимптомное протекание;
- Отсутствие четких диагностических признаков;
- Высокая вероятность активации микробов при любых осложнениях беременности;
- Невозможность прогнозирования состояния плода и новорожденного.
У тотального большинства беременных женщин нет никаких жалоб. Только у 10-12% беременных можно обнаружить типичные ультразвуковые признаки ВУИ:
- изменение количества (многоводие, маловодие) и качества околоплодных вод (взвесь в жидкости);
- несоответствие веса сроку беременности и задержка развития ребенка (гипотрофия);
- фетопатии (различные варианты патологии внутренних органов и систем плода);
- плацентарные нарушения.
При отсутствии жалоб и выявлении хотя бы одного из УЗ признаков врач назначит полное обследование, которое поможет определить функциональное состояние и риск для жизни малыша.

Каждая женщина мечтает родить здорового и умного ребенка
Последствия ВУИ для малыша
В лучшем случае внутриутробное инфицирование плода станет причиной преждевременных родов, в худшем – спровоцирует пороки развития и гибель ребенка. К негативным последствиям ВУИ относятся:
- Деформация эмбриона, гипоплазия и отслойка хориона в 1 триместре;
- Изменение толщины и структуры плодного места;
- Тяжелые несовместимые с жизнью пороки у плода;
- Гидроцефалия, кисты в сосудистых сплетениях головного мозга;
- Патологические изменения в сердце;
- Расширение почечных структур (пиелоэктазия);
- Увеличение печени и селезенки (гепатоспленомегалия);
- Расширение петель кишечника;
- Прогрессирующая задержка роста и развития;
- Отечность тканей и внутренних полостей (водянка плода);
- Укорочение и открытие шейки матки (истмико-цервикальная недостаточность).
Вне зависимости от исхода, важно понимать – ВУИ является одной из основных причин рождения больного ребенка.
Лечебная тактика при ВУИ
Хронические очаги инфекции женщине надо вылечить до наступления беременности. Любое острое заболевание во время беременности необходимо лечить, строго соблюдая назначения доктора (отказ от антибиотиков из-за страха повредить малышу является одной из причин ВУИ). При отсутствии симптомов и обнаружении инфекции в анализах важно провести полноценный курс терапии. От бактерий избавиться проще, сложнее с вирусами (часть эффективных антибиотиков безопасны для плода, но сильные противовирусные препараты нельзя применять во время вынашивания). Внутриутробное инфицирование плода – это реальная опасность для жизни малыша, предотвратить которую помогут лекарственные препараты и правильно проведенная прегравидарная подготовка.
Запись опубликована в рубрике Акушерство и гинекология с метками беременность, инфекция, плод. Добавьте в закладки постоянную ссылку. Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе