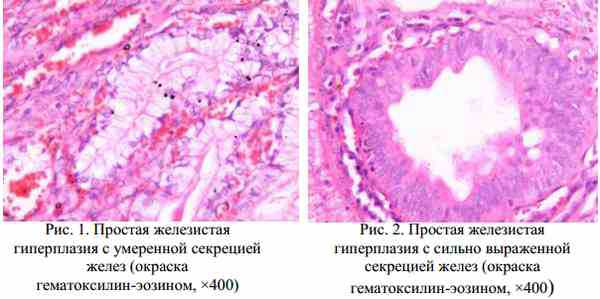
Повышенный паратгормон при нормальном кальции
Кальций в норме паратгормон повышен
Главная » Кальций » Кальций в норме паратгормон повышен
Паратгормон – это белковое вещество, которое производится в околощитовидных (паращитовидных) железах. Этот гормон отвечает за правильный обмен кальция и фосфора в человеческом организме. Повышение уровня паратгормона в крови может сигнализировать о серьёзных нарушениях обменных процессов.
Околощитовидные (или как их ещё называют, паращитовидные) железы продуцируют гормон, называемый паратгормоном. У этого белкового вещества несколько синонимических названий, чаще всего используют краткое название «паратирин» или аббревиатуру ПТГ.
Что такое паратиреоидный гормон, его функции
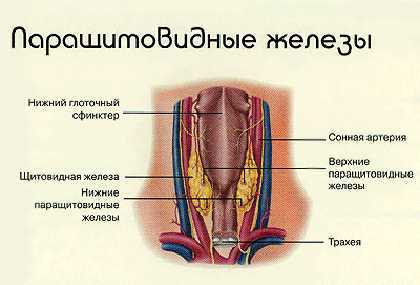
Главная задача паращитовидных желез – регулировать обменные процессы в организме с помощью вырабатываемого ими гормона. Паратирин является одним из главных инструментов управления обменом фосфора и кальция в человеческом организме: он способствует эффективному усваиванию кальция организмом, препятствуя его выделение с мочой.
Если паратгормон повышен, это значит, что в организме произошли некие сбои. Хотя интенсивность выработки паратгормона зависит от многих факторов, в том числе естественных: так, ночью паратирин выделяется гораздо интенсивнее, чем в дневное время. Поэтому не таким уж наивным кажется утверждение о том, что дети растут во сне: поскольку «рабочее поле» паратгормона – формирование здоровой костной ткани, то именно в ночное время этот процесс происходит наиболее продуктивно. Кроме того, это вещество входит в состав препаратов, применяемых для лечения остеопороза.
«Сфера влияния» паратгормона также охватывает:
- почки,
- опорно-двигательный аппарат (костная ткань),
- усваивание кальция в тонком кишечнике,
- усваивание углеводов,
- состав сыворотки крови (уровень содержания липидов),
- половую сферу (либидо, потенция),
- состояние эпидермиса (здоровая кожа либо проявления дерматитов).
Почему происходит повышение уровня паратгормона
В норме уровень кальция должен укладываться в величину от 9 до 11 миллиграмм на 100 мл крови. Если происходит повышение паратгормона, это значит, что в организме происходит снижение уровня кальция в крови.

Человеческий организм устроен таким образом, что в случае дефицита каких-либо веществ он срочно начинает искать кратчайшие пути для пополнения баланса, и неважно, внутренние ли это резервы либо внешние источники. В случае с кальцием — организм прекрасно осведомлён о том, что у него этого добра много, и делать нужно то, что сделать проще всего: переложить его с одного места в другое.
Практически весь человеческий запас кальция содержится у него в костной ткани, на остальные нужды (например, участие в биохимических процессах) приходится лишь одна сотая доля всего этого запаса. И когда в крови кальций понижается, организм автоматически начинает забирать его из костей. И в этом всём тоже участвует паратгормон, уровень которого значительно повышается.
Если описывать происходящее упрощённо, то околощитовидные железы, получая от организма сигнал о понижении уровня кальция в крови, начинают усиленно продуцировать паратирин, который, в свою очередь, «экспроприирует» кальций из костной ткани – перебрасывает нужное вещество с одного участка организма на другой.
Если при нормальной, не авральной работе этих желез паратгормон выделяется в количестве, необходимом для обновления костной ткани, то избыточное выделение гормона приводит к нарушению этого баланса, и наступает остеопороз: костная ткань не обновляется, кости, лишаясь необходимого количества кальция, становятся пористыми и хрупкими.
Но необязательно повышенный уровень паратирина может являться симптомом какого-либо заболевания околощитовидных желез: эти органы могут быть в норме, а причиной гиперпаратиреоза могут стать другие нарушения.
Другие неприятные следствия повышения уровня паратгормона:
- Кальций, который в огромных количествах проходит через мочевыделительную систему, «застревает» в почках, образуя камни.
- Избыточный кальций в крови оседает на стенках кровеносных сосудов. Этот процесс называется кальцификацией и может захватывать весь организм, не только сердечнососудистую систему.
Остаётся только добавить, что повышение уровня паратгормона называется гиперпаратиреозом.
Симптоматика заболевания и лечение

Другое название этого заболевания — болезнь Реклингхаузена. К сожалению, болезнь эта не так уж редка, болеет гиперпаратиреозом, согласно статистике, каждый тысячный человек, причём среди женщин заболеваемость почти в три раза выше, чем среди мужчин. Болеют люди далеко не преклонного возраста, а наоборот, самые что ни на есть трудоспособные, в возрасте от 20 до 50 лет.
Как понять, что паратгормон повышен? Наиболее характерны при этом состоянии следующие симптомы:
- общая слабость,
- значительное снижение мышечного тонуса,
- сильная слабость нижних конечностей,
- боль локализуется в отдельных группах мышц,
- у больных гиперпаратиреозом начинаются проблемы с координацией движений и двигательной активностью (встают и ходят с трудом),
- меняется характер походки: она становится разболтанной, а при ходьбе человек как бы переваливается с ноги на ногу, как утка,
- здоровые зубы с неповреждённой эмалью начинают расшатываться, и при отсутствии лечения впоследствии выпадают – это симптом челюстного остеопороза,
- кожа становится сухой и приобретает землистый оттенок,
- в тяжёлых случаях наблюдаются деформации скелета и переломы костей даже от незначительных нагрузок или при самых лёгких травмах,
- пациент испытывает постоянную сильную жажду и позывы к мочеиспусканию (это основная причина того, что нужно проводить дифференциальную диагностику с другими заболеваниями – например, сахарным диабетом),
- развивается почечная недостаточность, которая сопровождается образованием камней в почках и нефрокальцинозом (отложением кальция непосредственно в тканях почек),
- в отдельных случаях наблюдаются поведенческие изменения: истеричность, раздражительность, склонность к беспричинным слезам,
- психологическая утомляемость, сонливость.

Первое, что нужно делать, если наблюдается один из симптомов или в комплексе – обращаться к врачу, который направит на обследование.
Если не предпринимать меры по лечению гиперпаратиреоза, то может наступить наиболее тяжёлое осложнение – гиперпаратиреоидный криз.
Симптомы, которые наблюдаются у пациента в состоянии криза:
- внезапное ухудшение самочувствия,
- неукротимая рвота,
- сильная жажда,
- любое движение сопровождается сильной мышечной и суставной болью,
- пациент жалуется на болт в животе,
- температура повышается до 40 градусов.
Это состояние может являться симптомом какого-либо заболевания либо патологии, оно наблюдается в основном при:
- так называемых спонтанных переломах, то есть переломах, происходящих без каких-либо видимых причин,
- лечении тяжёлых инфекций,
- тяжёлых интоксикациях,
- избыточном потреблении кальция с пищей,
- отклонениях в протекании беременности,
- лечении желудочно-кишечного тракта с применением антацидов и ощелачивающих медикаментов.

Точнее и достовернее всего гиперпаратиреодный криз обнаруживается с помощью анализа крови (кровь берётся из вены). Уровень кальция в крови в этом терминальном состоянии почти в два раза выше нормы.
Если не принять необходимые меры, то наступает сумеречность сознания, после чего весьма высока вероятность летального исхода: приблизительно в половине случаев с тяжёлым кризом больные умирают.
Лечение гиперпаратиреоза – оперативное.
Повышение уровня паратирина при патологиях
Повышение уровня паратгормона может являться симптомом патологических состояний:
- злокачественных опухолей околощитовидной железы,
- гиперплазии (увеличения) околощитовидных желез,
- хронической почечной недостаточности,
- множественных новообразований в органах внутренней секреции,
- дефицита витамина D и развивающегося вследствие этого рахита,
- болезни Крона и других заболеваний, в том числе желудочно-кишечного тракта.
Медикаменты, провоцирующие повышение паратгормона
Некоторые лекарственные препараты могут стать причиной повышенной выработки паратгормона, при этом другие показатели будут в норме.
Так, лечение такого сложного и тяжёлого заболевания как туберкулёз, невозможно без медикаментозной терапии. Приём циклоспорина и изониазида вызывает при этом повышение уровня паратирина в крови.

Лечение препаратами лития и гормональная терапия (эстрогены) также может стать причиной возникновения симптомов гиперпаратиреоза.
Также повышают уровень ПТГ кортизол, нифедипин и кортизол.
Похожие записи
gormonoff.com
Что может означать — Паратгормон повышен
Существует достаточно широкий список нарушений, при которых паратгормон повышен. При этом проблема может заключаться не только в работе паращитовидных желез, но и в прочих патологиях.
Необходимо знать, по какой причине происходит такое нарушение, так как от его уровня зависит кальций-фосфорный обмен.
Что такое паратгормон?
Жизненная деятельность человека во многом зависима от глубинных обменных процессов организма. Все они регулируются системой эндокринного обеспечения, то есть, вырабатываемыми гормонами.
Физиологическая стабильность, как и полноценность развития, также находятся в области воздействия гормонального баланса.
Паратиреоидный гормон, иначе – паратгормон, отвечает за регуляцию баланса таких элементов, как кальций и фосфор.
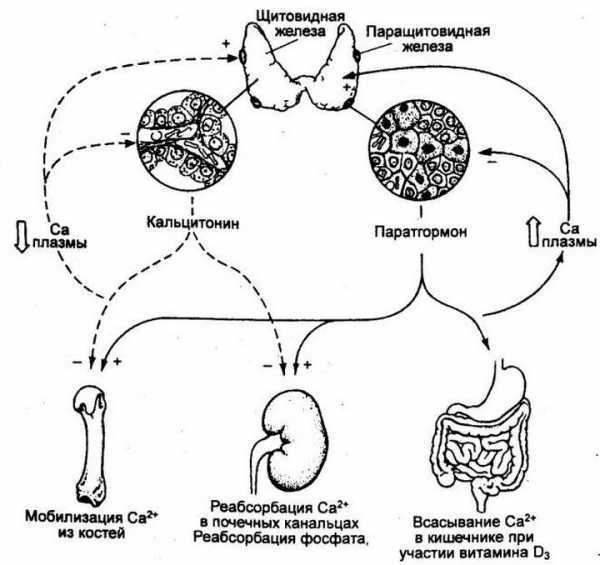
Если рассматривать в общем, то процесс выглядит таким образом – падение кальция в крови провоцирует паращитовидную железу на выработку необходимого регулятора, в обратном случае продуцирование гормона приостанавливается.
Функция ПТГ
Если говорить в целом, то паратиреоидный гормон (ПТГ) является полипептидным белковым веществом активной структуры.
Его продуцирование происходит из 84 аминокислотных соединений в околощитовидных железах.
Данный орган представлен в виде округлых образований, расположенных с обратной стороны от щитовидной. Таких у человека может быть от 2-12 штук.
Основным предназначением паращитовидных желез является регуляторная функция фосфоро-кальциевого обмена, для чего продуцируются соответствующие гормоны.
Важность баланса этих веществ в организме обуславливается фактором его необходимости для поддержания работоспособной нормы следующих систем:
- скелет и костные ткани;
- мышечные волокна всех типов;
- нервная система.
За счет собственной позиции в теле человека паращитовидная железа получает доступ к основным кровяным магистралям организма, что позволяет целенаправленно вбрасывать в кровь паратгормон.
Целевыми системами доставки представленного гормона являются следующие:
- В костных структурах паратгормон оказывает действие в качестве выводящего компонента. Фактически увеличивает выведение фосфорных и кальциевых соединений в кровь.
- В почечной системе основное назначение ПТГ заключено в выводе кальция из урины в организм и обратном процессе для фосфора.
- В ЖКТ под воздействием паратгормона повышается впитывание необходимых для нормального баланса фосфора и кальция.
За счет этой деятельности организм, посредством выработки требуемого объема гормонального вещества, поддерживает соотношение кальция и фосфора в системах органов на должном уровне для обеспечения полноценности их работы.
Симптомы нарушений
При рассмотрении нарушений представленного баланса следует выделять ряд симптоматических показаний, требующих обращения к профильным специалистам:
- повышение нервной возбудимости;
- частые головные боли и общая слабость;
- присутствие мышечных судорог;
- нестабильность аппетита;
- учащение случаев переломов.
Представленный ряд показаний может говорить о множестве вариантов патологических нарушений. Наиболее распространенными патологиями являются следующие состояния:
- онкологическое заболевание;
- склероз тканей позвоночника;
- остеопороз (недостаток кальция);
- болезни мочевыводящих путей;
- гиперкальцемия;
- гипокальцемия.
С подобным списком патологий при нарушении выработки паращитовидных гормонов сталкивается не менее 1 из 1000 человек.

При определенных показаниях врач, проведший опрос и осмотревший человека, может назначить проведение анализа на паратгормон посредством иммуномеханической методики.
Материалом исследования является венозная кровь. Лучше, если взята в утренние часы натощак. Усредненный показатель паратогормона должен находиться в пределах нормы, для женщин и мужчин показатели не отличаются.
Проведение анализов на такой параметр, как норма паратгормона, назначается в таком ряде диагностированных случаев:
- псевдоперелом костей;
- высокий уровень кальция в крови;
- недостаток кальция в теле пациента;
- кистозные повреждения костных тканей;
- остеопороз и остеосклероз;
- множественная неоплазия, как первого, так и второго типа;
- нейрофиброматоз;
- мочекаменные нарушения.
Избыток паратгормона зачастую свидетельствует о таком ряде патологических нарушений в организме:
- ХПН (хроническая почечная недостаточность);
- новообразования в области желез;
- гиповитаминоз витаминов C и D;
- неспецифический язвенный колит;
- синдром Золлингера-Эллисона;
- гиперплазия (разрастание) околощитовидных желез;
- множественная эндокринная неоплазия;
- болезнь Крона;
- рахит (нарушение минерализации костей в детском возрасте).
В случае недостатка паратиреоидного гормона возможны такие патологические нарушения:
- переизбыток витамина D или отравление им;
- острый тип панкреатита;
- новообразования злокачественного характера;
- гиперфункция щитовидки;
- атрофия костных систем.
Содержание гормона ПТГ может быть различным в зависимости от возраста пациента. Согласно исследованиям, показатели должны соответствовать следующим параметрам:
- до достижения 22 лет показатели в норме от 12 до 55пг/мл;
- в возрасте от 23 до 70 лет нормой можно считать 9,5 – 75пг/мл;
- старше 71 года нормой считается показатель от 4,7 до 117пг/мл.
Показатели могут уходить от нормы с большим уровнем отклонения.
Необходимость своевременного выявления нарушений в продуцировании паратирина обуславливается повышенными рисками запущения патологических процессов и хорошим прогнозом на выздоравливание.
Большинство недугов, провоцирующих гиперактивную выработку регулирующего фосфор-кальциевый баланс фермента, лечатся оперативным путем с последующей нормализацией показателей паратирина в течение 2-3 недель.
Если говорить о сбоях в работе околощитовидной железы, то диагностируются гипопаратиреоз и гиперпаратиреоз.
Повышенный кальций в крови говорит о последнем варианте, поэтому его стоит рассматривать в более развернутом варианте.
Гиперпаратиреоз
Завышенное продуцирование паратиреоидного гормона наиболее часто является признаком одного из видов гиперпратиреоза. Всего форм гиперпаратиреоза выделяют четыре:
- превичный;
- вторичный;
- третичный;
- псевдогиперпаратиреоз.
В зависимости от типа и особенностей заболевания могут отличаться и методики его устранения. Соответственно, каждый из них требуется рассмотреть по отдельности.
Первичный гиперпаратиреоз
Основной характеристикой патологии является то, что для него характерно нарушение, непосредственно связанное с самой околощитовидной железой.
Наиболее частыми причинами развития первичного типа представленной патологии является опухоль. Среди распространенных новообразований паращитовидки выделяют:
- единичная аденома железы;
- множественная аденома;
- злокачественная опухоль.
Преимущественно развитие патологии в данном ключе происходит у старшего поколения – в возрасте свыше 50 лет.
В случаях возникновения у лиц младшего возраста происходит сочетание с иными нарушениями. Нередки случаи наследственных склонностей к такого рода патологиям.
Вторичный гиперпаратиреоз
Вторичный тип нарушения выработки паратиреоидного гормона наиболее часто вызван завышенным уровнем кальция в составе крови.
При этом околощитовидные железы остаются совершенно здоровыми. Фактически увеличение продуцирования паратиреоидного гормона происходит из-за таких нарушений:
- гиповитаминоз витамина D;
- заболевание мальабсорбции;
- почечная недостаточность.
Гемодиализ, иначе – искусственная почка, также повышает риски развития второго типа гипервыработки гормона.
Третичный гиперпаратиреоз
Наиболее часто такой тип заболевания является следствием запущения второго типа нарушения.
Псевдогиперпаратиреоз
Эктопированный гиперпаратиреоз возникает при опухолевых заболеваниях как доброкачественного, так и злокачественного характера со способностью выработки паратиреоидных гормонов.
Непосредственно нарушения являются результатом большой степени выведения фосфора и кальция из костных структур организма.
Редкие типы патологий
Повышение уровня паратгормона может свидетельствовать и о достаточно редких нарушениях. Наиболее заметными примерами являются неоплазия эндокринной системы и синдром Золлингера-Эллисона.
Множественная эндокринная неоплазия
Заболевание, при котором органы эндокринной системы вырабатывают несвойственные гормоны. Паратирин начинает синтезироваться в прочих железах эндокринной системы:
- щитовидной;
- поджелудочной;
- гипофизе.
При этом околощитовидная железа также не прекращает собственное продуцирование паратирина.
Синдром Золлингера-Эллисона
Высокий показатель паратирина в крови может провоцировать повышенное синтезирование гастрина в железе поджелудочного расположения.
Это приводит к тому, что возрастает продуцирование пепсина и хлороводорода в ЖКТ, а впоследствии возникаю язвенные повреждения.
Повышение уровня паратгармона и любые проявления дисфункции щитовидной железы требует пристального внимания.
Необходимо пройти целый спектр диагностических процедур и после установления причин состояния назначается соответствующее лечение.
Автор: Анастасия Странница Задайте вопрос эксперту в комментарияхendokrinnayasistema.ru
Паратгормон: что это такое, норма у женщин, когда сдавать гормон
Есть три важных элемента, регулирующие кальциевый обмен – витамин D₃, паратгормон и кальцитонин, при этом наиболее сильным из них является паратгормон. Чтобы разобраться, что это такое, необходимо рассмотреть характеристики, механизм воздействия, причины отклонения от нормы.
Продуцирование паратиреоидного гормона
За выработку паратиреоидного гормона отвечают паращитовидные (околощитовидные) железы, которых в норме должно быть четыре. Располагаются они симметрично — по паре сверху и снизу на щитовидной железе (внутри или на задней поверхности). Количество паращитовидных желез не является стабильным. Иногда встречается три (примерно у 3% людей) или больше четырех желез (их может быть даже одиннадцать).
Основное предназначение паратиреоидного гормона – это повышение в крови концентрации кальция. Осуществляется этот процесс благодаря деятельности рецепторов клеток паращитовидных желез, очень чувствительных к понижению концентрации в крови катионов кальция. Сигнал поступает в железу, стимулируя ее к выработке гормонов.
Характеристики и функции
Целая молекула интактного паратгормона, являющегося активной формой, содержит 84 аминокислоты. Через 2–4 минуты жизнедеятельности он распадается с образованием N- и C-терминальных ферментов.
Среди функций паратгормона можно отметить следующие направления:
- снижение выводимого с мочой количества кальция с одновременным повышением содержания в ней фосфора;
- увеличение уровня витамина D₃, содействующего усилению всасывания кальция в кровь;
- проникновение в клетки костных структур с целью выведения кальция или фосфора при дефиците этих элементов в крови;
- если кальций в плазме находится в избытке, то паратгормон стимулирует отложение его в костях.
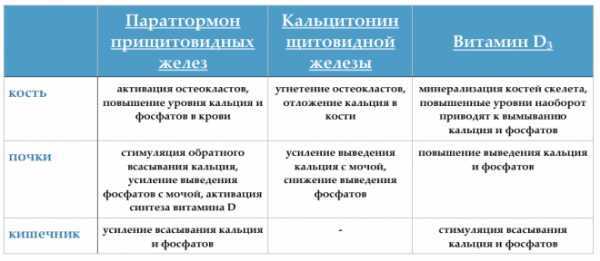
Таким образом, паратгормон регулирует обмен кальция и контролирует уровень фосфора в плазме крови. Результатом становится подъем уровня кальция и снижение количества фосфора.
Причины повышения или понижения
В норме колебания уровня паратгормона имеют суточный биоритм, при этом кальций достигает максимальной концентрации в 15 часов, а минимальной – в 7 часов.
Нарушения в продуцировании паратиреоидного гормона приводят в серьезным патологиям.
- При повышенном паратгормоне снижается скорость формирования тканей костей. При этом уже имеющиеся костные структуры начинают активно рассасываться и размягчаться, вызывая остеопороз. В такой ситуации учащаются переломы. В крови кальций остается высоким из-за деятельности гормона, проникающего на клеточный уровень костей и поставляющего его оттуда. Проявляющийся кальциноз сосудов приводит к нарушению кровообращения и образованию язв желудка, кишечника. Растущая концентрация солей фосфора в почках может спровоцировать камнеобразование.
- Если выявляется низкий паратгормон (гипопаратиреоз), то начинаются нарушения мышечной деятельности, проблемы с кишечником, сердцем. Изменяется психика человека.
Выявлены следующие причины, вызывающие увеличение уровня паратгормона на первом этапе:
- гиперплазия;
- аденома;
- карцинома.
Карцинома молочной железы
Вторичный гиперпаратиреоз может быть обусловлен следующими заболеваниями:
- ослабление способности кишечника к всасыванию кальция;
- патологические изменения в функционировании почек;
- появляющаяся с возрастом деминерализация костей;
- миелома;
- хронический дефицит витамина D.
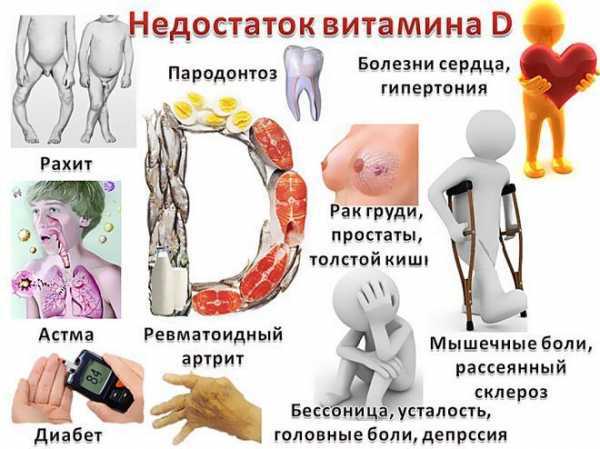
Есть еще третичный гиперпаратиреоз с развитием аденомы околощитовидной железы.
Причины гипопаратиреоза:
- удаление железы по медицинским показаниям или ее механическое повреждение;
- врожденные пороки;
- недостаточное кровоснабжение железы;
- инфекционное поражение.
Медикаменты, провоцирующие отклонения
На повышение концентрации паратгормона влияет прием некоторых медикаментов:
- стероидов;
- тиазидных диуретиков;
- противосудорожных веществ;
- витамина D;
- фосфатов;
- рифампицина;
- изониазида;
- лития.
Симптомы
Среди признаков начинающегося гиперпаратиреоза – чрезмерного продуцирования паратгормона можно выделить следующие показатели:
- постоянная жажда;
- участившиеся позывы к мочеиспусканию.

Впоследствии при повышенном паратгормоне наблюдаются более серьезные симптомы:
- мышечная слабость, приводящая к неуверенности в движениях, падениям;
- появление боли в мышцах при движениях, приводящей к развитию «утиной походки»;
- ослабление здоровых зубов с последующим выпадением;
- развитие из-за образования камней почечной недостаточности;
- деформация скелета, частые переломы;
- отставание в росте у детей.
Понять, что паратгормон понижен, можно по следующим симптомам:
- мышечные судороги, неконтролируемые подергивания, идентичные эпилептическим приступам;
- спазматические проявления в трахее, бронхах, кишечнике;
- появление то озноба, то сильного жара;
- боль в сердце;
- тахикардия;
- депрессивные состояния;
- бессонница;
- ухудшение памяти.

Диагностика и анализ крови на паратгормон
Показаниями к сдаче анализа крови на паратгормон с целью начать необходимое лечение служат следующие признаки:
- повышенный или пониженный кальций, выявленный при обследовании плазмы крови;
- остеопороз, переломы;
- кистовидные изменения костей;
- склероз позвоночника;
- подозрения на наличие опухлей паращитовидных желез;
- образование кальциево-фосфатных камней в почках.
Берется анализ на паратгормон утром натощак, поэтому накануне вечером после 20 часов прием пищи исключается. В течение трех дней, предшествующих сдаче анализов, рекомендуется не употреблять алкоголь, снизить физическую активность. Накануне не курить. Для исследования необходимо сдавать венозную кровь.
Норма, отклонения от нормы
Для уровня паратгормона норма имеет следующие показатели (в пг/мл) у женщин и мужчин, различаясь в зависимости от возраста:
- 20 – 22 года – норма гормона составляет 12 – 95;
- 23 – 70 лет – этот показатель находится в пределах 9,5 – 75;
- свыше 71 года – нормальный уровень колеблется в диапазоне 4,7 – 117.

Содержание паратгормона
Общий кальций у женщин и у мужчин в норме составляет 2,1 – 2,55 ммоль/л, ионизированный колеблется в диапазоне от 1,05 до 1,30 ммоль/л. При беременности у женщин концентрация паратгормона изменяется в пределах 9,5 – 75 пг/мл.
Если какой-то показатель понижен или чрезмерно высокий, эти отклонения свидетельствуют о наличии патологических нарушений.
Способы коррекции
По результатам анализов и после установления причин, вызвавших нарушения в выработке паратгормона, назначается лечение, призванное повысить его концентрацию, если выявлен дефицит. В этом случае обычно назначается заместительная гормонотерапия, продолжительность которой зависит от многих факторов и может составлять несколько месяцев, лет, или быть пожизненной.
При повышенном паратгормоне может понадобиться лечение с использованием методик хирургического удаления необходимого количества паращитовидных желез, чтобы достичь нормального уровня.
Наиболее серьезное лечение, когда повышен паратгормон, потребуется при наличии злокачественных новообразований в околощитовидных железах. В такой ситуации они полностью удаляются, и назначается заместительная гормонотерапия.
Диета при повышенном паратгормоне
Если паратгормон повышен, то наряду с медикаментами даются рекомендации об организации оптимального рациона, позволяющего регулировать его концентрацию. Только в этом случае лечение будет эффективным. Назначается диета с применением продуктов с минимальным содержанием фосфатов. Ограничивается употребление соли.

В рационе должны быть полиненасыщенные жиры, содержащиеся в растительных маслах, и сложные углеводы, находящиеся в овощах. Ограничиваются при повышенном паратгормоне маринованные, копченые, соленые, мясные блюда.
Препараты паратгормона
Чтобы восстановить механизм, регулирующий кальциевый обмен, в качестве заместительной гормонотерапии используются препараты паратгормона.
При недостаточности паращитовидных желез назначается Паратиреоидин, призванный активировать их функционирование, чтобы устранить гипокальциемию. Чтобы не возникло возможного привыкания, препарат отменияется при появлении прогнозируемого эффекта с назначением витамина D и питания продуктами, богатыми кальцием с минимальным содержанием фосфора.

Еще одно средство – Терипаратид, содержащий паратгормон, назначается для лечения остеопороза у женщин, возникающего в постменопаузальном периоде. Эффективно активирует процессы минерализации костной ткани препарат Форстео, влияющий на регулирование кальциевого и фосфорного метаболизма, происходящего в почках и костной ткани. Принимается этот препарат длительное время.
Наблюдается активация функционирования паращитовидных желез при введении Преотакта, назначаемого при остеопорозе. Концентрация кальция в плазме через сутки после инъекции принимает исходное значение. Одновременно народный опыт рекомендует употреблять чай, заваренный с березовыми почками, листьями черной смородины или толокнянки.
ogormone.ru
Почему повышен паратгормон?
Повышен паратгормон может быть как при поражении самих паращитовидных желез, так и без их явной патологии. В этой статье вы узнаете о заболеваниях или состояниях при которых повышен паратгормон. Здравствуйте, уважаемый читатель! Если вы меня еще не знаете, то меня зовут Диляра Лебедева. Я врач эндокринолог и автор блога «Гормоны в норме!», на котором вы сейчас находитесь.
Когда повышен паратгормон, такое состояние в медицине называют гиперпаратиреозом. Также имеются и другие названия: фиброзно-кистозная остеодистрофия, болезнь Реклингхаузена. Заболевание довольно частое, и частота составляет 1:1000 человек, женщины болеют чаще в 2-3 раза. Это заболевание поражает в основном людей от 20 до 50 лет, т. е. людей в самом трудоспособном возрасте. От этого заболевание приобретает еще большую значимость и требует своевременной диагностики и лечения. Если вы еще не прочитали статью «Паращитовидные железы», то настоятельно рекомендую сначала сделать это, иначе вы не поймете, о чем пойдет речь в этой статье.
Состояния, когда повышен паратгормон
Повышение паратгормона может быть вызвано многими причинами. В связи с этим принято различать:
- Первичный гиперпаратиреоз
- Вторичный гиперпаратиреоз
- Третичный гиперпаратиреоз
При первичном гиперпаратиреозе повышение паратгормона вызвано поражением самих паращитовидных желез. Заболевания паращитовидных желез, при которых повышается паратгормон, следующие:
- Аденома паращитовидной железы (доброкачественная опухоль)
- Гиперплазия паращитовидной железы
- Карцинома паращитовидной железы (злокачественная опухоль)
При вторичном гиперпаратиреозе повышение уровня паратгормона является ответной реакцией на хронический дефицит витамина D, кальция и повышенное содержание фосфора в крови. Такие изменения минерального обмена наблюдаются при следующих состояниях:
- Заболевания почек (почечная недостаточность, почечный рахит, тубулопатия)
- Проблемы с кишечником, а точнее, нарушение всасывания кальция, что может быть при синдроме мальабсорбции
- Болезни костей (сенильная или старческая остеомаляция, болезнь Педжета)
- Миеломная болезнь
- Хроническая недостаточность витамина D
Третичный гиперпаратиреоз характеризуется образованием аденомы паращитовидной железы, но не являющейся первичным очагом, как это было описано при первичном гиперпаратиреозе. В этом случае аденома развивается в ответ на длительное повышение паратгормона, которое возможно при заболеваниях, о которых я говорила при описании вторичного гиперпаратиреоза. Попробую объяснить иначе, поскольку это действительно тяжело понять. Даже я не с первого раза разобралась, что к чему.
Проще говоря, если имеется какая-либо причина, вызывающая вторичный гиперпаратиреоз (болезни почек, костей и пр.), то начинает повышаться уровень паратгормона, но при этом сама железа здорова, т. е. нет ни аденомы, ни гиперплазии железы. Если такое повышение длится долго, то в итоге в железе вырастает аденома, которая начинает также самостоятельно вырабатывать паратгормон. Таким образом, у человека с третичным гиперпаратиреозом имеется и заболевание другого органа, и аденома паращитовидной железы. Уф! Вроде понятно объяснила. Если остались вопросы, вы можете их задать прямо в комментариях.
Но это еще не все. Как говорится, «контрольный выстрел».
Также имеется такое понятие, как псевдопарагипертиреоз. В этом случае уровень паратгормона повышается за счет его синтеза опухолями других органов. Таким образом, если вас обследовали и не обнаружили ни аденомы, ни какого-либо соматического заболевания, которое может повышать гормон, то нужно искать опухоль в другом органе. Действительно, имеется множество примеров, когда какая-либо опухоль вырабатывала несвойственный ей гормон, и это касается не только паратгормона.
Что происходит при повышении паратгормона?
Как известно, в нормальном количестве паратгормон способствует обновлению костной ткани (старые клетки разрушаются, а новые их замещают). При избытке паратгормона этот баланс нарушается в сторону разрушения костной ткани, а весь кальций отправляется в кровь.
В костях развивается остеопороз. Подробнее об остеопорозе читайте в статье «Остеопороз: основные понятия». В крови из-за этих процессов появляется избыток кальция, выделяющегося из организма через почки. Кальций в больших количествах поражает почечную структуру, вызывая полиурию (повышенное мочеиспускание). Вследствие избыточного выделения кальция с мочой в почках образуются камни.
Камни при гиперпаратиреозе обычно оксалатные, фосфатные или смешанные. Мочекаменная болезнь развивается в 10-15 % всех случаев гиперпаратиреоза. Камни имеют коралловидную форму, это как бы отпечаток внутреннего строения почки.
Кроме того, что при этом заболевании образуются камни в просвете почечных лоханок, еще происходит и отложение солей кальция и в самой ткани почек. Это явление называется нефрокальцинозом.
Нефрокальциноз – это признак запущенности процесса. Из-за отложения солей кальция нарушается нормальная работа почек и развивается почечная недостаточность, которая, к сожалению, необратима даже при устранении повышенного уровня паратгормона.
Как проявляется повышение паратгормона у пациента?
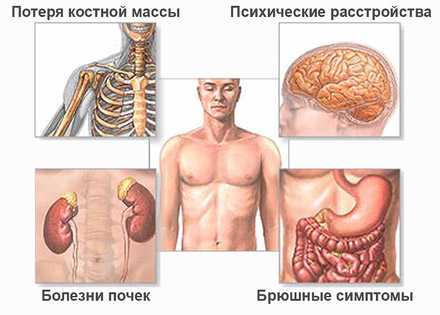
Все симптомы поначалу связаны с повышением уровня кальция в крови. Симптомы могут быть такие:
- Общая и мышечная слабость, особенно в нижних конечностях. Появляются боли в отдельных группах мышц.
- Становится трудно ходить (пациенты спотыкаются, падают), вставать со стула (опираются на руки), развивается так называемая утиная походка и разболтанность в суставах.
- Сухая кожа землистого оттенка.
Одними из ранних признаков являются жажда и повышенное мочеиспускание. Иногда сначала повышение паратгормона путают с несахарным диабетом. Очень характерно расшатывание и выпадение здоровых зубов. Это связано с остеопорозом челюстей. На поздних стадиях возникают деформация скелета, частые переломы при незначительной травме.
Развивается поражение почек в виде образования камней и нефрокальциноза. В дальнейшем возможно развитие почечной недостаточности.
Возможны психические нарушения в виде:
- Быстрой психической истощаемости
- Раздражительности
- Плаксивости
- Сонливости
Гиперпаратиреоидный криз
Самое тяжелое осложнение при гиперпаратиреозе – это гиперпаратиреоидный криз. Это жизнеугрожающее состояние, которое наступает при уровне кальция в крови 3,5-5 ммоль/л.
Гиперпаратиреоидный криз возникает при:
- Спонтанных переломах.
- Инфекциях.
- Интоксикациях.
- Беременности.
- При приеме богатой кальцием пищи.
- Приеме антацидных и ощелачивающих препаратов (альмагель, рени и пр.).
Криз развивается внезапно. Появляются рвота, жажда, боли в мышцах и суставах, боли в животе, повышение температуры тела до 40°с, нарушение сознания. Прогноз при кризе зависит от своевременной диагностики и лечения, но летальность остается высокой до 50-60 %.
Из этой статьи вы узнали об основных причинах повышения уровня паратгормона. О диагностике и методах лечения читайте в статье «Как выявить и ликвидировать повышенный паратгормон?»
С теплотой и заботой, эндокринолог Диляра Лебедева
 Что делает тиреотропный гормон и за что отвечает?
Что делает тиреотропный гормон и за что отвечает? gormonivnorme.ru
Повышен паратгормон и повышен кальций - Лечение гипертонии
Кальций играет важную роль в процессе роста и жизнедеятельности организма. В крови он находится в виде двух фракций: свободной (ионизированной) и связанной с белками плазмы, фосфатами или цитратами. В норме свободная фракция составляет около 45% от общего уровня кальция. Анализ на ионизированный кальций имеет высокую информативность, так как именно он позволяет с большей точностью определить диагноз и подобрать нужное лечение.
Какую роль выполняет кальций в организме?
Кальций – важный микроэлемент, который оказывает влияние на обменные процессы в организме. Он выполняет следующие функции:
- влияет на рост и развитие костной ткани;
- участвует в процессе свёртывания крови;
- регулирует ферментативную активность;
- обеспечивает хорошую проводимость по нервным волокнам к мышцам;
- оказывает влияние на сокращение мышечных волокон и сердечной мышцы;
- принимает участие в выработке гормонов.
Кроме этого, ионы кальция способствуют укреплению сосудистой стенки, повышают сопротивляемость организма к инфекциям и аллергическим реакциям.
Содержание ионизированного Са в крови зависит от возраста человека. Средние значения в норме колеблются от 1,02 до 1,37 ммоль/л. Важно знать, что референсные значения при проведении анализа могут отличаться в зависимости от лаборатории, проводившей исследование. В представленной таблице приведены средние значения уровня кальция:
| Возрастная категория | Содержание Са, ммоль/л |
| Новорожденные и дети до 1 года | 1,02 – 1,37 |
| Дети старше года до 14 лет | 1,28 – 1,32 |
| Взрослые | 1,16 – 1,3 |
Увеличение кальция (гиперкальциемия) может происходить при следующих состояниях:
- метаболические расстройства гемостаза по типу ацидоза;
- повышенная выработка Са у новорожденных, не имеющая на это причины (синдром Вильямса);
- избыточное содержание витамина Д;
- острая недостаточность почечных функций;
- злокачественные опухоли и метастазы в костную ткань;
- наследственная гиперкальциемия;
- гиперпаратиреоз, при котором происходит гиперпродукция гормона околощитовидных желёз (паратгормона);
- болезни крови: лейкоз, лимфома и другие;
- доброкачественные опухолевидные образования околощитовидной железы;
- недостаточность функций коры надпочечников;
- повышенное употребление продуктов, содержащих Са.
Для гиперкальциемии характерны такие симптомы:
- постепенно нарастающая слабость, утомляемость;
- снижение физической активности;
- диспепсические расстройства (чувство тошноты, рвота);
- появление жажды;
- судорожные подёргивания в конечностях;
- увеличение частоты сердечных сокращений, нарушение ритма сердца.
При длительной гиперкальциемии происходит отложение кальция в сосудах, почечной и печёночной ткани. Может развиться сердечная недостаточность.
Почему снижается ионизированный Са в крови и как проявляется?
Уменьшение кальция (гипокальциемия) может происходить в следующих условиях:
- при недостаточности витамина Д;
- после обширных ожогов;
- при метаболическом алкалозе;
- если у ребенка имеется рахит;
- при почечных патологиях, панкреатите;
- если понижен магний в крови;
- в послеоперационном периоде;
- при недостаточной всасываемости Са в кишечнике.
Проявляться недостаточность ионов Са может следующими симптомами:
- у больных повышается нервная возбудимость;
- эмоциональное состояние становится лабильным;
- характерны мигренеподобные головные боли, головокружения;
- отмечается остеопороз, разрушение зубной ткани, ногтей;
- кожные покровы становятся сухими, а волосы ломкими и слабыми;
- появляется тахикардия;
- нарушается свёртывание крови – удлиняется период, необходимый для остановки кровотечения.
Биохимический анализ на ионизированный Са является распространённым в лечебных учреждениях. Так как он несёт в себе важную информацию по минеральному обмену в организме как взрослого, так и ребенка.
Показаниями к исследованию являются такие состояния:
- признаки недостаточности или переизбытка кальция в организме;
- злокачественные опухоли;
- болезни желудочно-кишечного тракта;
- предоперационная подготовка;
- патологии сердечно-сосудистой системы;
- боли в мышцах, костной ткани, мышечная слабость;
- судорожные проявления;
- нарушение чувствительности в тканях;
- болезни органов мочевыделительной системы;
- снижение белков в крови.
Правила подготовки к анализу
Чтобы получить достоверный результат на содержание кальция, необходимо соблюдать такие правила:
- перед сдачей анализа исключить тяжёлые физические нагрузки;
- не употреблять алкоголь, жирную пищу за сутки до исследования;
- сдавать анализ необходимо строго натощак, последний приём пищи должен быть за 12 часов до исследования;
- исключить курение за час до сдачи крови;
- нельзя проводить исследование после инструментальных методов обследования и физиопроцедур.
Необходимо помнить, что многие лекарственные препараты способны увеличивать или уменьшать Са в организме. Поэтому за 1–2 недели до обследования необходимо отказаться от приёма лекарств. По этому вопросу надо обязательно проконсультироваться с лечащим врачом. Если отменить медикаменты не представляется возможным, то на бланке для исследования указывается, какой препарат пациент принимает в данный момент и в какой дозировке. Это поможет наиболее точно провести исследование.
Если появились симптомы нарушения обмена кальция в организме, необходимо незамедлительно обратиться к специалисту. Нельзя заниматься самодиагностикой и пытаться устранить симптомы самостоятельно. Это может привести к серьёзным нарушениям в организме. Своевременная квалифицированная диагностика и коррекция нарушений помогут предотвратить нежелательные последствия и снизить риск осложнений.
Что делать если забиты сосуды на ногах?
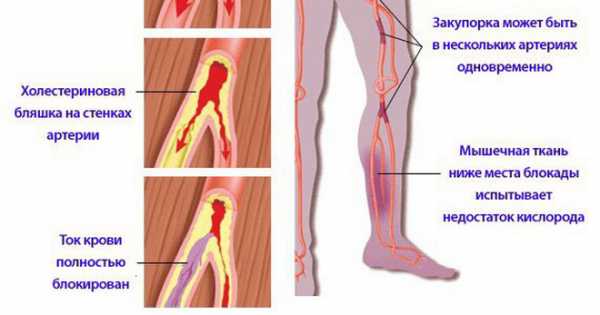
Артерии — это сосуды, которые содержат кровь, богатую кислородом. Артерии расположены по всему нашему телу, начиная мозгом и заканчивая кончиками пальцев ног. Здоровые артерии имеют гладкие внутренние стенки, и кровь легко проходит через них. Однако у некоторых людей развиваются забитые артерии в сосудах нижних конечностей. Забитые артерии являются результатом накопления вещества, называемого бляшкой, на внутренних стенках артерий. Артериальная «доска» может уменьшить кровоток или заблокировать его.
Стоит ли что-то предпринимать при забитых артериях?
Забитые артерии в существенной степени увеличивают вероятность сердечного приступа, инсульта и даже смерти. Из-за этих опасностей важно знать, независимо от того, сколько вам лет, о причинах налета и стратегий лечения артерий, чтобы предотвратить серьезные последствия.
Но перед тем, как вы начнете предпринимать какие-либо действия, рекомендуем ознакомиться с причинами, вызывающими эти самые бляшки. Может, благодаря этому вы сможете прийти к правильному выводу и найти свое решение проблемы. Ведь зачастую заболевание возникает по причине неправильных привычек, от которых всегда можно избавиться при желании и правильном стимуле.
Что является причиной артериальных бляшек?
Налет, который накапливается на внутренних стенках ваших артерий, изготовлен из различных веществ, которые циркулируют в вашей крови. К ним относятся кальций , жир, холестерин , клеточные отходы и фибрин, материал, участвующий в свертывании крови. В ответ на нарастание бляшек клетки в стенах артерии размножаются и выделяют дополнительные вещества, которые могут ухудшить состояние забитых артерий.
Налет часто начинает развиваться в детстве или подростковом возрасте. Затем засоленные артерии развиваются в среднем возрасте или позже.
По мере того, как осадки налета растут, возникает состояние, называемое атеросклерозом . Это условие заставляет артерии сужаться и затвердевать.
Что делать при забитых сосудах на ногах?
Причинно-следственная связь довольно ярко прослеживается в случае с забитыми сосудами нижних конечностей. Ведь если владеть знаниями об истоке проблемы, то в любой момент можно ее убрать. Ниже перечислены факторы риска появления и дальнейшего развития забитых сосудов на ногах и что с этим делать.
Хотя эксперты не знают точно, что начинает атеросклероз , этот процесс, по-видимому, связан с повреждением подкладки артериальной стенки. Этот урон, который позволяет осаждать бляшку, может быть результатом нижеприведенных фактов:
Высокий «плохой» холестерин и низкий «хороший» холестерин .
- Высокие уровни «плохого» холестерина или липопротеинов низкой плотности (ЛПНП) являются основными факторами формирования артериальной бляшки. Но это не говорит обо всей истории. У всех людей также есть «хороший» холестерин или липопротеин высокой плотности ( ЛПВП ), циркулирующий в крови.
Состояние холестерина во многом зависит от питания. Жирная, острая пища и фаст-фуды неимоверно «загрязняют» наши сосуды. Поэтому надо немедленно отказаться от такого рода пищи.
- Высокое кровяное давление. Наличие высокого кровяного давления увеличивает скорость наращивания артериальной бляшки. Он также ускоряет затвердевание забитых артерий.
Постоянно контролируйте свое артериальное давление. Если вы склонны к высокому давлению, возможно, стоит обратиться к специалисту. Он посоветует, как можно контролировать скачки давления.
- Сигаретный дым . Сигаретный дым, по-видимому, увеличивает скорость атеросклероза в артериях сердца , ног и аорты — самой большой артерии в организме.
Если вы- заядлый курильщик, во имя выздоровления бросьте это «гиблое дело». Пассивное курение также чревато своими последствиями. Так что, если ваш спутник жизни или родственник, с которым вы живете под одной крышей, курит, займитесь его «перевоспитанием». Есть немалая доля надежды, что близкий вам человек поймет вашу ситуацию и пойдет вам на встречу.
- Диабет или повышенный уровень циркулирующего сахара в крови также является основным виновником. Даже люди с повышенным сахаром, еще не находящиеся на уровне диабета, например, наблюдаемые при метаболическом синдроме, также имеют повышенный риск образования бляшек на ногах.
Регулярно сдавайте анализы в лабораторию на уровень сахара в крови. Даже если он немного повышен, не медлите с консультацией у терапевта.
- Другие факторы риска включают семейный фактор.
Владение вашего лечащего врача информацией о вашей семейной истории имеет решающее значение. То, что не замечаете вы, может заметить специалист. От этого зависит, как скоро вам будет назначено продуктивное лечение.
- Стресс, сидячий образ жизни и ожирение.
Побольше двигайтесь, даже если вам это дается непросто. Людям с избыточным весом двигаться более сложно, поэтому лучший выход для них — это стабильный процесс похудения.
Как избежать опасности артериальной бляшки и забитых артерий?
Это зависит от того, где накапливается артериальная бляшка. Забитые артерии в разных частях тела могут привести к нескольким заболеваниям, в том числе:
Болезнь каротидной артерии. Сонные артерии подбегают по обеим сторонам шеи. Они подают кислород вашему мозгу. Накопление артериальной бляшки в сонных артериях может привести к инсульту .
Болезнь периферической артерии. Если бляшка накапливается в кровеносных сосудах, которые несут кровь к ногам, она может уменьшить количество доставленного кислорода. Уменьшенный кровоток может вызвать у вас боль, онемение или серьезную инфекцию в ногах и ногах.
Загрязненные артерии. Вызывают ли они какие-либо симптомы?
Во многих случаях забитые артерии не вызывают никаких симптомов, пока не произойдет серьезное событие, такое как сердечный приступ или инсульт.
В другое время, особенно когда артерия блокируется на 70% и более, накопление артериальной бляшки может вызвать симптомы, которые включают:
- Грудная боль;
- Сбивчивое дыхание;
- Учащенное сердцебиение;
- Слабость или головокружение;
- Тошнота;
- Потение.
Первый симптом, боль в груди, также называется стенокардией . Это может быть следствием снижения притока крови к сердцу. Этот сниженный кровоток вызван бляшками в артериях, ведущих к сердцу.
Существует несколько тестов для забитых артерий. Ваш врач определит, какие тесты следует назначать на основании ваших симптомов и истории болезни. Тесты могут включать:
- Обследование холестерина;
- Рентгенограмма грудной клетки;
- Компьютерная томография;
- Ультразвук;
- Эхокардиограмма и / или сердечный стресс-тест;
- ЭКГ;
- Сканирование МРТ или ПЭТ;
- Ангиограмма.
Хирургические процедуры
Хирургические или интервенционные процедуры помогают почистить сосуды. Операция может потребоваться для лечения забитых артерий и предотвращения дополнительного накопления артериальной бляшки. Эти процедуры могут включать:
- Размещение стента. Небольшая трубка с лекарством, называемая стентом, может быть помещена в артерию для поддержания адекватного кровотока. Катетер используется через артерию ноги для достижения сердца, и стент вводится через катетер в области блокировки.
- Операция шунтирования. В этой операции артерии из других частей тела перемещаются в обход забитых артерий и помогают обогащенной кислородом крови достигать целевого назначения.
Паратгормон (ПТГ): роль, функции, норма, повышен и понижен в анализе крови — причины
Вещество, вырабатываемое околощитовидными железами, имеющее белковую природу, включающее несколько частей (фрагментов), которые различны между собой последовательностью аминокислотных остатков (I, II, III), вместе составляют паратиреоидный гормон.
Паратиреокрин, паратирин, C-terminal, ПТГ, PTH и, наконец, паратиреоидный гормон или паратгормон – под такими названиями и аббревиатурой в медицинской литературе можно встретить гормон, секретируемый маленькими («с горошинку») парными железками (верхние и нижние пары), которые обычно располагаются на поверхности самой большой эндокринной железы человека – «щитовидки».
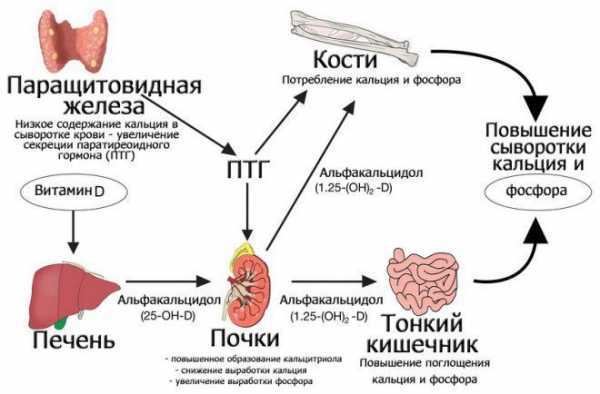
Паратиреоидный гормон, вырабатываемый этими околощитовидными железами, контролирует регуляцию обмена кальция (Ca) и фосфора (P), под его воздействием содержание такого важного для костной системы (и не только) макроэлемента, как кальций, в крови возрастает.
Ему нет и 50-ти…
Догадки о значении околощитовидных желез и веществе, которое они производят, были высказаны еще на заре 20 века (1909 г.) американским профессором биохимии Макколлумом. При наблюдении за животными с удаленными паращитовидными железами было отмечено, что в условиях существенного снижения кальция в крови их одолевают тетанические судороги, вызывающие в конечном итоге смерть организма. Однако инъекции солевых растворов кальция, сделанные страдающим от судорог подопытным «братьям нашим меньшим», по неизвестной в те времена причине способствовали снижению судорожной активности и помогали им не только выживать, но и возвращаться почти к нормальному существованию.
Некоторые прояснения в отношении загадочного вещества появились спустя 16 лет (1925 г.), когда был обнаружен экстракт, обладающий биологически активными (гормональными) свойствами и повышающий уровень Ca в плазме крови.
Однако прошли многие годы, и только в 1970 году из околощитовидных желез быка был выделен чистый паратиреоидный гормон. Тогда же была обозначена атомная структура нового гормона вместе с ее связями (первичная структура). Кроме этого, выяснилось, что молекулы ПТГ состоят из 84 аминокислот, располагающихся в определенной последовательности, и одной полипептидной цепи.
Что касается самой «фабрики» паратгормона, то фабрикой назвать ее можно с очень большой натяжкой, настолько она мала. Количество «горошинок» в верхней и нижней части в сумме варьирует от 2 до 12 штук, однако классическим вариантом считается 4. Вес каждой железки также очень маленький – от 25 до 40 миллиграммов. При удалении щитовидной железы (ЩЖ) по поводу развития онкологического процесса паращитовидные железы (ПЩЖ), как правило, покидают организм больного вместе с ней. В иных случаях при операциях на ЩЖ эти «горошинки» из-за своего размера удаляются ошибочно.
Норма паратгормона в анализе крови измеряется в различных единицах: мкг/л, нг/л, пмоль/л, пг/мл и имеет весьма небольшие цифровые значения. С возрастом количество продуцируемого гормона увеличивается, поэтому у лиц преклонных лет его содержание может быть вдвое больше, нежели у молодых людей. Однако, чтобы читателю было проще разобраться, наиболее часто употребляемые единицы измерения паратиреоидного гормона и границы нормы в соответствии с возрастом целесообразнее представить в таблице:
| пг/мл | пмоль/л | |
| Дети, подростки, молодые люди до 20 лет | 12 — 95 | 1,3 — 10 |
| Мужчины и женщины 20 – 70 лет | 9,5 — 75 | 0,7 — 5,6 |
| Мужчины и женщины старше 70 лет | 4,7 — 117 | 0,5 — 12,0 |
Очевидно, что определить какую-то одну (точную) норму паратиреоидного гормона не представляется возможным, поскольку каждая клинико-диагностическая лаборатория, исследующая данный лабораторный показатель, использует свои методики, единицы измерения и референтные значения.
Между тем, также очевидно, что нет различий между мужскими и женскими паращитовидными железами и, если они функционируют правильно, то нормы ПТГ как у мужчин, так и у женщин меняются только с возрастом. И даже в такие ответственные периоды жизни, как беременность, паратгормон должен четко следовать за кальцием и не выходить за границы общепринятых норм. Однако у женщин, имеющих латентно протекающую патологию (нарушение кальциевого обмена), во время беременности уровень ПТГ может повышаться. И это не является вариантом нормы.
Что собой представляет паратгормон?
В настоящее время об этом интересном и важном гормоне известно довольно много, если не все.
Секретируемый эпителиальными клетками околощитовидных желез одноцепочечный полипептид, содержащий 84 аминокислотных остатка, называется интактным паратиреоидным гормоном. Однако при образовании сначала появляется не сам ПТГ, а его предшественник (препрогормон) – он состоит из 115 аминокислот и, лишь попав в аппарат Гольджи, он трансформируется в полноценный паратиреоидный гормон, который в упакованном виде оседает и некоторое время хранится в секреторных везикулах, чтобы выйти оттуда, когда концентрация Са2+ упадет.
Интактный гормон (ПТГ1-84) способен распадаться на более короткие пептиды (фрагменты),,имеющие разную и функциональную, и диагностическую значимость:
- N-терминальная, N-концевая, N-terminal (фрагменты 1 – 34) – полноценный фрагмент, поскольку не уступает по своей биологической активности пептиду, содержащему 84 аминокислоты, он находит рецепторы клеток-мишеней и вступает с ними во взаимодействие;
- Средняя часть (44 — 68 фрагменты);
- С-терминальная, С-концевая часть, C-terminal (53 — 84 фрагменты).
Чаще всего для выявления расстройств эндокринной системы в лабораторном деле прибегают к исследованию интактного гормона. Среди трех частей самой значимой в диагностическом плане признана С-терминальная, она заметно превосходит две остальные (среднюю и N-концевую), поэтому и используется для определения заболеваний, связанных с нарушением обмена фосфора и кальция.
Кальций, фосфор и паратгормон
Костная система является главной депонирующей кальций структурой, она содержит до 99% всей массы элемента, находящейся в организме, остальное, довольно малое количество (порядка 1%), сосредоточено в плазме крови, которая насыщается Ca, получая его из кишечника (куда он попадает с продуктами питания и водой), и костей (в процессе их деградации). Однако, следует заметить, что в костной ткани кальций пребывает преимущественно в слаборастворимом виде (кристаллы гидроксиапатита) и лишь 1% от всего Ca костей составляют фосфорно-кальциевые соединения, которые могут легко распадаться и направляться в кровь.
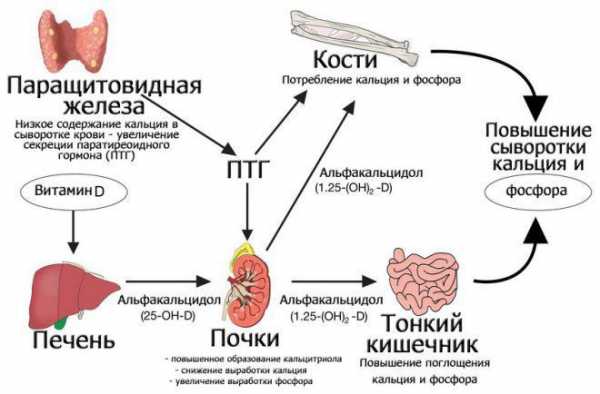
Известно, что содержание кальция не позволяет себе особых суточных колебаний в крови, удерживаясь на более-менее постоянном уровне (от 2,2 до 2,6 ммоль/л). Но все же главная роль во многих процессах (коагуляционная функция крови, нервно-мышечная проводимость, деятельность многих энзимов, проницаемость клеточных мембран), обеспечивающих не только нормальное функционирование, но и саму жизнь организма, принадлежит кальцию ионизированному, норма которого в крови составляет 1,1 – 1,3 ммоль/л.
В условиях недостатка данного химического элемента в организме (то ли с пищей не поступает, то ли через кишечный тракт проходит транзитом?), естественно, начнется усиленный синтез паратгормона, цель которого любым путем повысить уровень Ca2+ в крови. Любым путем потому, что повышение это произойдет в первую очередь за счет изъятия элемента из фосфорно-кальциевых соединений костного вещества, откуда он уходит довольно быстро, поскольку эти соединения особой прочностью не отличаются.
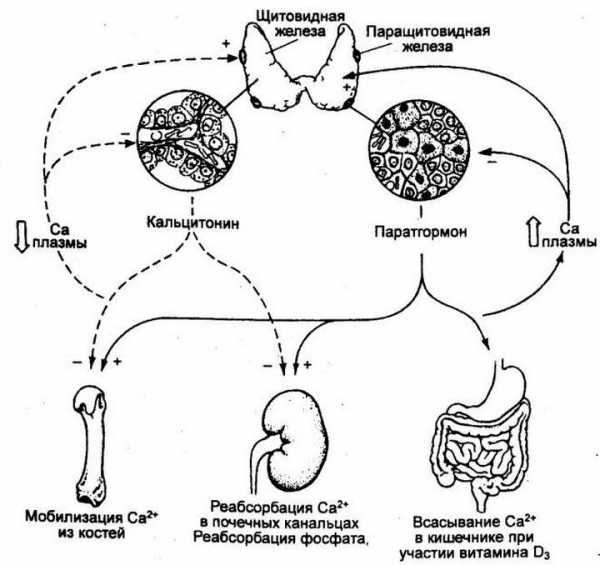
Повышение содержания кальция в плазме снижает выработку PTH и наоборот: лишь только количество этого химического элемента в крови упадет, продукция паратиреоидного гормона тут же начинает проявлять тенденцию к увеличению. Рост концентрации ионов кальция в подобных случаях паратгормон осуществляет как за счет непосредственного воздействия на органы-мишени – почки, кости, толстый кишечник, так и непрямого влияния на физиологические процессы (стимуляция выработки кальцитриола, увеличение эффективности всасывания ионов кальция в кишечном тракте).
Действие ПТГ
Клетки органов-мишеней несут рецепторы, подходящие для ПТГ, а взаимодействие паратиреоидного гормона с ними влечет ряд реакций, результатом которых становится перемещение Ca из запасов, находящихся в клетке, во внеклеточную жидкость.
В костной ткани рецепторы РТН расположены на молодых (остеобластах) и зрелых (остеоцитах) клетках. Однако же главную роль в растворении минералов костей играют остеокласты – гигантские многоядерные клетки, принадлежащие системе макрофагов? Все просто: их метаболическую активность возбуждают вещества, продуцируемые остеобластами. Паратиреоидный гормон заставляет интенсивно работать остеокласты, что ведет к увеличению выработки щелочной фосфатазы и коллагеназы, которые своим влиянием вызывают разрушение основного вещества костей и таким образом помогают перемещению Ca и P во внеклеточное пространство из костной ткани.
Мобилизация Ca из костей в кровь, возбуждаемая ПТГ, способствует усилению реабсорбции (обратного всасывания) этого макроэлемента в почечных канальцах, чем уменьшает его выведение с мочой, и всасывания в кишечном тракте. В почках паратиреоидный гормон стимулирует образование кальцитриола, который вместе с паратгомоном и кальцитонином также участвует в регуляции кальциевого обмена.
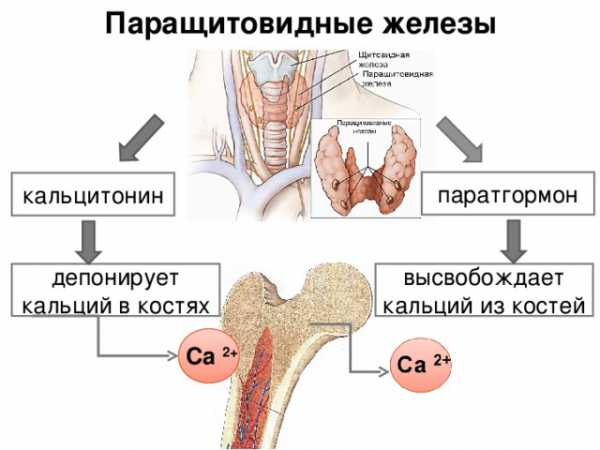
Паратиреоидный гормон уменьшает обратное всасывание фосфора в почечных канальцах, чем содействует его усиленному удалению через почки и уменьшению содержания фосфатов во внеклеточной жидкости, а это, в свою очередь, дает рост концентрации Ca2+ в плазме крови.
Таким образом, паратиреоидный гормон является регулятором взаимоотношений между фосфором и кальцием (восстанавливает концентрацию ионизированного кальция на уровне физиологических значений), обеспечивая тем самым нормальное состояние:
- Нервно-мышечной проводимости;
- Функций кальциевого насоса;
- Ферментативной активности;
- Регуляции обменных процессов под влиянием гормонов.
Безусловно, если соотношение Ca/P отклоняется от границ нормы, возникают признаки заболевания.
Когда возникает болезнь?
Отсутствие паращитовидных желез (оперативное вмешательство) или их недостаточность по какой-либо причине влечет патологическое состояние, называемое гипопаратиреозом (уровень ПТГ в крови — понижен). Основным симптомом данного состояния считают недопустимо низкий уровень кальция в анализе крови (гипокальциемия), который приносит организму различные серьезные неприятности:
- Неврологические расстройства;
- Болезни органов зрения (катаракта);
- Патологию сердечно-сосудистой системы;
- Заболевания соединительной ткани.
У пациента с гипотиреозом наблюдается повышенная нервно-мышечная проводимость, он жалуется на тонические судороги, а также спазмы (ларингоспазм, бронхоспазм) и судороги мышечного аппарата дыхательной системы.
Между тем, повышенная выработка паратгормона доставляет больному еще больше проблем, нежели его низкий уровень.
Как сказано выше, под влиянием паратиреоидного гормона происходит ускоренное образование клеток-гигантов (остеокластов), которые имеют функцией растворение минералов кости и ее разрушение. («пожирание» костной ткани).
В случаях неадекватной продукции паратгормона (высокий уровень гормона в анализе крови), а, следовательно, усиленного образования остеокластов, эти клетки не ограничиваются фосфорно-кальциевыми соединениями и той «пищей», которая обеспечила бы нормальное соотношение кальция и фосфора в организме. Остеокласты способны привести к деструкции сложные соединения (мукополисахариды), входящие в основное вещество костной ткани. Эти гигантские клетки, будучи в большом количестве, принимаются за слаборастворимые соли кальция и начинают «поедать» их, в результате чего происходит декальцинация костей. Кости, испытывая огромные страдания, становятся крайне уязвимыми, ведь такой необходимый для их прочности химический элемент, как кальций, покидает костную ткань. Разумеется, уровень кальция в крови начнет расти вверх.
Понятно, что снижение Ca2+ в плазме крови дает сигнал паращитовидным железам к усиленной выработке гормона, они «думают», что его не хватает, и начинают активно работать. Стало быть, восстановление нормального уровня кальция в крови также должно послужить сигналом к прекращению такой активной деятельности. Однако это не всегда так.
Высокий уровень ПТГ
Патологическое состояние, при котором продукция паратиреоидного гормона в ответ на повышение содержания кальция в крови не подавляется, называется гиперпаратиреозом (в анализе крови паратгормон повышен). Заболевание может носить первичный, вторичный, а то и третичный характер.
Причинами первичного гиперпаратиреоза могут быть:
- Опухолевые процессы, затрагивающие непосредственно паращитовидные железы (в том числе, рак ПЩЖ);
- Диффузная гиперплазия желез.
Излишняя продукция паратгормона влечет усиленное перемещение кальция и фосфатов из костей, ускорение обратного всасывания Ca и повышение выведения солей фосфора посредством мочевыделительной системы (с мочой). В крови в подобных случаях на фоне повышения ПТГ наблюдается высокий уровень кальция (гиперкальциемия). Подобные состояния сопровождаются рядом клинических симптомов:
- Общей слабостью, вялостью мышечного аппарата, что обусловлено снижением нервно-мышечной проводимости и гипотонией мышц;
- Снижением физической активности, быстрым наступлением чувства усталости после незначительных нагрузок;
- Болезненными ощущениями, локализованными в отдельных мышцах;
- Увеличением риска переломов различных участков костной системы (позвоночник, бедро, предплечье);
- Развитием мочекаменной болезни (за счет повышения уровня фосфора и кальция в канальцах почек);
- Уменьшением количества фосфора в крови (гипофосфатемия) и появлением фосфатов в моче (гиперфосфатурия).
Причинами повышения секреции паратгормона при вторичном гиперпаратиреозе, как правило, выступают другие патологические состояния:
- ХПН (хроническая почечная недостаточность);
- Недостаток кальциферола (витамина D);
- Нарушение всасывания Ca в кишечнике (по причине того, что больные почки оказываются не в состоянии обеспечить адекватное образование кальцитриола).
В данном случае низкий уровень кальция в крови побуждает паращитовидные железы активно производить свой гормон. Однако лишний ПТГ все равно не может привести к норме фосфорно-кальциевое соотношение, поскольку синтез кальцитриола оставляет желать лучшего, да Ca2+ в кишечнике всасывается очень слабо. Низкий уровень кальция при подобных обстоятельствах часто сопровождается повышением фосфора в крови (гиперфосфатемией) и проявляется развитием остеопороза (повреждение скелета по причине усиленного перемещения Ca2+ из костей).
Редкий вариант гиперпаратиреоза – третичный, формируется в отдельных случаях опухоли ПЩЖ (аденомы) или гиперпластического процесса, локализованного в железах. Самостоятельная повышенная продукция ПТГ нивелирует гипокальциемию (уровень Ca в анализе крови – понижен) и приводит к повышению содержания данного макроэлемента, то есть, уже к гиперкальциемии.
Все причины изменения уровня ПТГ в анализе крови
Подводя итоги действий паратиреоидного гормона в организме человека, хотелось бы облегчить задачу читателям, которые ищут причины повышения либо понижения значений показателя (ПТГ, PTH) в собственном анализе крови, и перечислить еще раз возможные варианты.

Таким образом, возрастание концентрации гормона в плазме крови наблюдается при:
- Усиленной функции ПЩЖ (первичной), сопровождающей гиперплазию паращитовидной железы, обусловленную опухолевым процессом (рак, карцинома, аденома);
- Вторичная гиперфункция околощитовидных желез, причиной которой может быть опухоль островковой ткани ПЩЖ, рак, хроническая почечная недостаточность, синдром мальабсорбции;
- Выделении веществ, подобных паратиреоидному гормону, опухолями других локализаций (в наибольшей степени выделение этих веществ характерно для бронхогенного рака и рака почки);
- Высоком уровне кальция в крови.
Следует помнить, что избыточное накопления Ca2+ крови чревато отложением фосфорно-кальциевых соединений в тканях (в первую очередь – образование камней в почках).
Пониженный уровень ПТГ в анализе крови имеет место в случаях:
- Врожденной патологии;
- Ошибочного удаления околощитовидных желез в ходе хирургической операции на «щитовидке» (болезнь Олбрайта);
- Тиреоидэктомии (полного удаления и щитовидной железы, и паращитовидных желез по причине злокачественного процесса);
- Воздействия радиоактивного излучения (терапия радиойодом);
- Воспалительных заболеваний в ПЩЖ;
- Аутоиммунного гипопаратиреоидизма;
- Саркоидоза;
- Чрезмерном употреблении молочных продуктов («молочный щелочной синдром»);
- Миеломной болезни (иногда);
- Тяжелого тиреотоксикоза;
- Идиопатической гиперкальциемии (у детей);
- Передозировке кальциферола (витамина D);
- Повышения функциональных способностей щитовидной железы;
- Атрофии костной ткани после длительного пребывания в неподвижном состоянии;
- Злокачественных новообразований, для которых характерна продукция простагландинов или факторов, активирующих растворение костей (остеолизис);
- Острого воспалительного процесса, локализованного в поджелудочной железе;
- Пониженного уровня кальция в крови.
Если уровень паратгормона в крови понижен и отсутствует реакция на уменьшение концентрации кальция в ней, возможно, развитие гипокальциемического криза, который основным симптомом имеет тетанические судороги.
Опасность для жизни представляют спазмы дыхательной мускулатуры (ларингоспазм, бронхоспазм), особенно, если подобное состояние возникает у маленьких детей.
Анализ крови на ПТГ
Анализ крови, выявляющий то или иное состояние ПТГ (паратгормон повышен в анализе крови либо понижен) подразумевает не только исследование данного показателя (обычно иммуноферментным методом). Как правило, для полноты картины, наряду с тестом на ПТГ (PTH), определяется содержание кальция и фосфора. Кроме этого, все эти показатели (ПТГ, Ca, P) подлежат определению в моче.
Анализ крови на ПТГ назначается при:
- Изменении концентрации кальция в ту или иную сторону (низкий либо высокий уровень Ca2+);
- Остеосклерозе тел позвонков;
- Остеопорозе;
- Кистозных образованиях в костной ткани;
- Мочекаменной болезни;
- Подозрении на неопластический процесс, затрагивающий эндокринную систему;
- Нейрофиброматозе (болезни Реклингхаузена).
Особой подготовки данный анализ крови не требует. Кровь берут утром натощак из локтевой вены, как и для любого другого биохимического исследования.
Кальций и фосфор в норме паратгормон повышен - Все про гипертонию
- Норма Ca
- Функции кальция в организме
- Когда назначают анализ на Ca
- Причины повышения Ca
- Как лечить
- Причины низкого Ca
- Как повысить
- Заключение
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Кальций – важнейший внеклеточный компонент организма человека. Этот минерал выполняет множество физиологических функций. Он участвует в свертывании крови и проведении нервных импульсов, необходим для построения скелета и зубов, сокращения сердца и сердечных мышц. В организме взрослых людей Ca содержится порядка 1-1,5 кг. В крови находится всего лишь один процент, остальные 99% сосредоточены в костях.
Кальций в крови присутствует в трех формах: физиологически активной и двух неактивных. Первая – это свободный ионизированный кальций в крови, который составляет почти половину от всего количества. Остальная часть – неактивные формы: связанный с анионами (лактат Ca, фосфат Ca, бикарбонат Ca и другие) и связанный с белками, как правило, с альбуминами.
Норма Ca
В норме кальций в крови у взрослого составляет от 2,15 до 1,5 ммоль/л. Для новорожденного младенца норма Ca – 1,75 ммоль/л. Дневная норма для взрослого человека равна от 800 до 1200 мг Ca. Для женщин в период беременности суточная норма увеличивается и составляет от 1000 до 1200 мг, иначе недостаток приведет к вымыванию минерала из зубов и костей, что может привести к остеопорозу и заболеваниям зубов.
Функции кальция в организме
Минерал принимает участие во многих биологических процессах, а именно:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- поддерживает в норме сердечный ритм и состояние сердечно-сосудистой системы в целом;
- участвует в передаче нервных импульсов, поддерживает нормальное функционирование нервной системы;
- делает крепкими зубы и кости;
- принимает участие в сокращении мышц;
- задействован в процессе свертывания крови и регулировании проницаемости мембран клеток;
- участвует в обменных процессах железа и регулировании ферментной активности;
- нормализует функционирование эндокринных желез.
Когда назначают анализ на Ca?
Для определения уровня кальция в сыворотке крови существует два вида исследований. Это анализ на ионизированный и анализ на общий кальций в крови. Более сложным, но и более точным является анализ на ионизированный кальций. Бывают случаи, когда общее содержание кальция в крови находится в норме, а ионизирующий Ca повышен. Тогда при диагностике следует опираться на результат второго анализа. Следует сказать, что чаще всего повышенное содержание обычно показывают оба анализа.
Кровь на кальций необходимо сдавать в следующих случаях:
- при болях в костях;
- для диагностики остеопороза;
- перед хирургическим вмешательством;
- при заболеваниях мышц;
- при патологиях сердечно-сосудистой системы;
- при онкологических заболеваниях;
- при болезнях пищеварительной системы.
Причины повышения Ca
Уровень кальция в крови строго регулируется в организме паратиреоидным гормоном, который вырабатывает околощитовидная железа. Высокий кальций в крови называют в медицине гиперкальцемией. Это состояние может привести к серьезным последствиям, в некоторых случаях необратимым.
Среди причин повышения кальция нужно назвать следующие:
- самая частая причина – гиперпаратиреоз, который характеризуется повышенной активностью паращитовидных желез, что приводит к чрезмерной выработке паратиреоидного гормона;
- рак легких, почек, яичников;
- метастазы в костях (при разрушении костной ткани происходит выброс кальция в кровь);
- миеломная болезнь, лейкозы, лимфомы;
- избыток витамина D;
- саркоидоз и другие гранулематозы;
- туберкулез позвоночника;
- тиреотоксикоз;
- обезвоживание организма;
- быстрый рост костей (болезнь Педжета);
- наследственная гиперкальцемия, протекающая бессимптомно;
- прием некоторых лекарственных препаратов (тиазидные диуретики);
- молочно-щелочной синдром;
- острая почечная недостаточность.
Как лечить?
Кроме этого, нужно выполнять следующие рекомендации:
- пить больше жидкости, чтобы Ca выводился с почками, иногда необходимо внутривенное вливание жидкости;
- принимать медикаменты, замедляющие разрушение костной ткани;
- если не помогают другие методы, могут назначить гемодиализ для удаления из кровяного русла продуктов жизнедеятельности;
- при саркоидозе и других аутоиммунных болезнях могут потребоваться кортикостероиды.
Причины низкого Ca
Ca может быть понижен по следующим причинам:
- остеопороз;
- недостаток витамина D (рахит);
- сниженная функция щитовидной железы;
- почечная недостаточность хроническая;
- печеночная недостаточность;
- желтуха механическая;
- остеомаляция;
- панкреатит;
- кахексия;
- прием некоторых противосудорожных и противоопухолевых препаратов.
Как повысить?
Это витамины D и C. Первый помогает кальцию всасываться в кишечнике, благодаря взаимодействию с белками, которые нужны для транспортировки Ca в кровь через мембрану кишечника. Кроме этого, витамин D поддерживает баланс кальция и фосфора в процессе минерализации костей. Витамин C повышает защиту организма против грибов, например, таких как Candida, которые препятствуют усвоению организмом кальция.
Ca содержится в следующих продуктах питания:
- молочное: сыры, молоко, йогурт;
- рыбная икра, лосось, сардины;
- овощи: брокколи, репа, капуста листовая;
- фасоль, горох.
Следует избегать кофеина, а также продуктов с фитиновой и щавелевой кислотой, которые блокируют Ca. К ним относится шоколад, мак, какао, орехи, семена, злаки, свекла и другие.
Таблетки, повышающие уровень Ca следует пить только по назначению врача, поскольку они могут иметь много побочных эффектов. Их нужно принимать вместе с витаминами C, D, магнием.
Заключение
Норма кальция в сыворотке крови должна соблюдаться. Этот важный элемент участвует во многих физиологических процессах. Его недостаток, как и избыточное содержание, могут нанести существенный вред здоровью человека.
Что может означать — Паратгормон повышен
Существует достаточно широкий список нарушений, при которых паратгормон повышен. При этом проблема может заключаться не только в работе паращитовидных желез, но и в прочих патологиях.
Необходимо знать, по какой причине происходит такое нарушение, так как от его уровня зависит кальций-фосфорный обмен.
Что такое паратгормон?
Жизненная деятельность человека во многом зависима от глубинных обменных процессов организма. Все они регулируются системой эндокринного обеспечения, то есть, вырабатываемыми гормонами.
Физиологическая стабильность, как и полноценность развития, также находятся в области воздействия гормонального баланса.
Паратиреоидный гормон, иначе – паратгормон, отвечает за регуляцию баланса таких элементов, как кальций и фосфор.
Если рассматривать в общем, то процесс выглядит таким образом – падение кальция в крови провоцирует паращитовидную железу на выработку необходимого регулятора, в обратном случае продуцирование гормона приостанавливается.
Функция ПТГ
Если говорить в целом, то паратиреоидный гормон (ПТГ) является полипептидным белковым веществом активной структуры.
Его продуцирование происходит из 84 аминокислотных соединений в околощитовидных железах.
Данный орган представлен в виде округлых образований, расположенных с обратной стороны от щитовидной. Таких у человека может быть от 2-12 штук.
Основным предназначением паращитовидных желез является регуляторная функция фосфоро-кальциевого обмена, для чего продуцируются соответствующие гормоны.
Важность баланса этих веществ в организме обуславливается фактором его необходимости для поддержания работоспособной нормы следующих систем:
- скелет и костные ткани;
- мышечные волокна всех типов;
- нервная система.
За счет собственной позиции в теле человека паращитовидная железа получает доступ к основным кровяным магистралям организма, что позволяет целенаправленно вбрасывать в кровь паратгормон.
Целевыми системами доставки представленного гормона являются следующие:
- В костных структурах паратгормон оказывает действие в качестве выводящего компонента. Фактически увеличивает выведение фосфорных и кальциевых соединений в кровь.
- В почечной системе основное назначение ПТГ заключено в выводе кальция из урины в организм и обратном процессе для фосфора.
- В ЖКТ под воздействием паратгормона повышается впитывание необходимых для нормального баланса фосфора и кальция.
За счет этой деятельности организм, посредством выработки требуемого объема гормонального вещества, поддерживает соотношение кальция и фосфора в системах органов на должном уровне для обеспечения полноценности их работы.
Симптомы нарушений
При рассмотрении нарушений представленного баланса следует выделять ряд симптоматических показаний, требующих обращения к профильным специалистам:
- повышение нервной возбудимости;
- частые головные боли и общая слабость;
- присутствие мышечных судорог;
- нестабильность аппетита;
- учащение случаев переломов.
Представленный ряд показаний может говорить о множестве вариантов патологических нарушений. Наиболее распространенными патологиями являются следующие состояния:
- онкологическое заболевание;
- склероз тканей позвоночника;
- остеопороз (недостаток кальция);
- болезни мочевыводящих путей;
- гиперкальцемия;
- гипокальцемия.
С подобным списком патологий при нарушении выработки паращитовидных гормонов сталкивается не менее 1 из 1000 человек.

При определенных показаниях врач, проведший опрос и осмотревший человека, может назначить проведение анализа на паратгормон посредством иммуномеханической методики.
Материалом исследования является венозная кровь. Лучше, если взята в утренние часы натощак. Усредненный показатель паратогормона должен находиться в пределах нормы, для женщин и мужчин показатели не отличаются.
Проведение анализов на такой параметр, как норма паратгормона, назначается в таком ряде диагностированных случаев:
- псевдоперелом костей;
- высокий уровень кальция в крови;
- недостаток кальция в теле пациента;
- кистозные повреждения костных тканей;
- остеопороз и остеосклероз;
- множественная неоплазия, как первого, так и второго типа;
- нейрофиброматоз;
- мочекаменные нарушения.
Избыток паратгормона зачастую свидетельствует о таком ряде патологических нарушений в организме:
- ХПН (хроническая почечная недостаточность);
- новообразования в области желез;
- гиповитаминоз витаминов C и D;
- неспецифический язвенный колит;
- синдром Золлингера-Эллисона;
- гиперплазия (разрастание) околощитовидных желез;
- множественная эндокринная неоплазия;
- болезнь Крона;
- рахит (нарушение минерализации костей в детском возрасте).
В случае недостатка паратиреоидного гормона возможны такие патологические нарушения:
- переизбыток витамина D или отравление им;
- острый тип панкреатита;
- новообразования злокачественного характера;
- гиперфункция щитовидки;
- атрофия костных систем.
Содержание гормона ПТГ может быть различным в зависимости от возраста пациента. Согласно исследованиям, показатели должны соответствовать следующим параметрам:
- до достижения 22 лет показатели в норме от 12 до 55пг/мл;
- в возрасте от 23 до 70 лет нормой можно считать 9,5 – 75пг/мл;
- старше 71 года нормой считается показатель от 4,7 до 117пг/мл.
Показатели могут уходить от нормы с большим уровнем отклонения.
Необходимость своевременного выявления нарушений в продуцировании паратирина обуславливается повышенными рисками запущения патологических процессов и хорошим прогнозом на выздоравливание.
Большинство недугов, провоцирующих гиперактивную выработку регулирующего фосфор-кальциевый баланс фермента, лечатся оперативным путем с последующей нормализацией показателей паратирина в течение 2-3 недель.
Если говорить о сбоях в работе околощитовидной железы, то диагностируются гипопаратиреоз и гиперпаратиреоз.
Повышенный кальций в крови говорит о последнем варианте, поэтому его стоит рассматривать в более развернутом варианте.
Гиперпаратиреоз
Завышенное продуцирование паратиреоидного гормона наиболее часто является признаком одного из видов гиперпратиреоза. Всего форм гиперпаратиреоза выделяют четыре:
- превичный;
- вторичный;
- третичный;
- псевдогиперпаратиреоз.
В зависимости от типа и особенностей заболевания могут отличаться и методики его устранения. Соответственно, каждый из них требуется рассмотреть по отдельности.
Первичный гиперпаратиреоз
Основной характеристикой патологии является то, что для него характерно нарушение, непосредственно связанное с самой околощитовидной железой.
Наиболее частыми причинами развития первичного типа представленной патологии является опухоль. Среди распространенных новообразований паращитовидки выделяют:
- единичная аденома железы;
- множественная аденома;
- злокачественная опухоль.
Преимущественно развитие патологии в данном ключе происходит у старшего поколения – в возрасте свыше 50 лет.
В случаях возникновения у лиц младшего возраста происходит сочетание с иными нарушениями. Нередки случаи наследственных склонностей к такого рода патологиям.
Вторичный гиперпаратиреоз
Вторичный тип нарушения выработки паратиреоидного гормона наиболее часто вызван завышенным уровнем кальция в составе крови.
При этом околощитовидные железы остаются совершенно здоровыми. Фактически увеличение продуцирования паратиреоидного гормона происходит из-за таких нарушений:
- гиповитаминоз витамина D;
- заболевание мальабсорбции;
- почечная недостаточность.
Гемодиализ, иначе – искусственная почка, также повышает риски развития второго типа гипервыработки гормона.
Третичный гиперпаратиреоз
Наиболее часто такой тип заболевания является следствием запущения второго типа нарушения.
Псевдогиперпаратиреоз
Эктопированный гиперпаратиреоз возникает при опухолевых заболеваниях как доброкачественного, так и злокачественного характера со способностью выработки паратиреоидных гормонов.
Рекомендуем узнать: Лечение эндометриоза гормональными контрацептивамиНепосредственно нарушения являются результатом большой степени выведения фосфора и кальция из костных структур организма.
Редкие типы патологий
Повышение уровня паратгормона может свидетельствовать и о достаточно редких нарушениях. Наиболее заметными примерами являются неоплазия эндокринной системы и синдром Золлингера-Эллисона.
Множественная эндокринная неоплазия
Заболевание, при котором органы эндокринной системы вырабатывают несвойственные гормоны. Паратирин начинает синтезироваться в прочих железах эндокринной системы:
- щитовидной;
- поджелудочной;
- гипофизе.
При этом околощитовидная железа также не прекращает собственное продуцирование паратирина.
Синдром Золлингера-Эллисона
Высокий показатель паратирина в крови может провоцировать повышенное синтезирование гастрина в железе поджелудочного расположения.
Это приводит к тому, что возрастает продуцирование пепсина и хлороводорода в ЖКТ, а впоследствии возникаю язвенные повреждения.
Повышение уровня паратгармона и любые проявления дисфункции щитовидной железы требует пристального внимания.
Необходимо пройти целый спектр диагностических процедур и после установления причин состояния назначается соответствующее лечение.
Автор: Анастасия Странница Задайте вопрос эксперту в комментариях Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе