Посев крови на инфекции
Посев крови на микрофлору
Посев крови на микрофлору выполняется для проверки ее на наличие бактерий — диагностики сепсиса. Определение чувствительности к антибиотикам помогает врачу определить, какой из антимикробных препаратов будет наиболее эффективным для лечения инфекции.
Оглавление:
- Посев крови на микрофлору и определение чувствительности к антибиотикам
- Бактериологический посев крови
- Посев крови на микрофлору (посев крови на стерильность)
- Метод
- Референсные значения — норма
- Посев крови на стерильность
- Бактериологический посев
- Общее описание
- Показания к исследованию
- Подготовка к исследованию
- Как проводится исследование?
- Диагнозы, подтверждаемые посевом
- Нормы
- Заболевания, при которых врач может назначить посев крови на стерильность
- Инфекционный эндокардит
- Остеомиелит бедра
- Остеомиелит костей голени
- Остеомиелит пяточного бугра
- Пиодермии
- Для чего сдают посев крови на стерильность
- Что это такое
- Где можно сдать анализ
- Подготовка
- Проведение
- Бактериологический (бак) посев: как проводится, способы, подготовка, результаты, эффективность
- Для питания и дыхания нужны условия
- Цель культивирования микроорганизмов и значимость ее для диагностики
- Когда назначается бак посев и как разобраться в ответах?
- Название микроорганизма и его количество
- Как «найти управу» на патогенный микроорганизм?
- Таблица: альтернативный пример результатов бак-посева с выявлением эффективных антибиотиков
- Правильная подготовка к бактериологическому анализу – залог достоверного результата
- Другие вопросы, волнующие пациентов
- Видео: ролик-демонстрация по бак-посеву из цервикального канала
- Частные случаи, особо интересные сдающим анализы
- Методы посева
- Выделение штаммов и изучение чистых культур
- Для чего выполняется бактериальный посев на патогенную микрофлору и как расшифровать данные
- Зачем нужен анализ
- Каковы плюсы бак посева?
- Показания к проведению бак посева на микрофлору
- Цель проведения бактериального посева и расшифровка данных
- Суть процедуры
- Как проводится исследование?
- Как прочитать полученные данные?
- Мазок из зева – как прочитать результат?
- Как расшифровать данные антибиотикограммы?
- Способ первый – плюсы
- Система обозначения S, R, I
- Бакпосев на микрофлору: показания и виды анализа
- Условия роста микробов
- Бакпосев на микрофлору: кому показан
- Цель и ценность бакпосева
- Бак посев на флору: как проходит подготовка и как проводят бактериальный посев в лаборатории
- Как делают бак посев на флору в лабораторных условиях
- Анализ на бак посев: посев при беременности, посев образца кала, расшифровка результатов
- Бак посев кала
- При беременности
В норме кровь стерильна, то есть никаких бактерий в ней не выявляется, поэтому иногда этот анализ называют посевом крови на стерильность. Ложно-положительный результат возможен, если в образец крови попали кожные бактерии или лабораторная посуда не была стерильной.
Забор крови для посева производится из вены. Кожу в месте прокола обрабатывают антисептиками, чтобы исключить попадание кожной микрофлоры в образец. Специальной подготовки перед анализом не требуется. Образец крови отправляется в лабораторию, где его помещают в специальные емкости с питательной средой. Если в образце есть бактерии, то через несколько дней на среде вырастут колонии. Врач-лаборант с помощью специальных тестов определит к какому виду они относятся и сообщит о результатах анализа.
Некоторые бактерии сложно выявить однократным посевом, поэтому врач может назначить серию из трех исследований.
Источник: http://medportal.ru/clinics/services/1450/
Бактериологический посев крови
Что такое бактериологический посев, каким образом и с какой целью он проводится?
Зачем и как проводится бактериологический посев?
Основной целью бактериологического исследования крови является определение наличия бактерий в крови. Поскольку под микроскопом невозможно подтвердить или исключить бактериемию, из-за недостаточного количества бактерий, предварительно проводится выращивание (размножение) бактерий в специальной питательной среде, содержащей все необходимые элементы для быстрого роста бактерий.
Когда обнаруживается видимый рост бактерий, культуру, обогащенную бактериями, окрашивают и исследуют под микроскопом. Так проводится предварительная идентификация вида микроорганизмов, находящихся в крови. Для более точной идентификации требуется посев жидкой культуры на плотную среду (в чашке Петри). При таком исследовании можно увидеть, как растут колонии бактерий. С образцами колоний проводятся химические тесты, которые позволяют точно и окончательно выявить вид микроорганизма.
После выявления вида бактерий, присутствующих в крови, определяется их чувствительность к антибиотикам. Это необходимо для того, чтобы выяснить, с помощью какого лекарства можно бороться с выявленным видом бактерий наиболее эффективно.
Показания для проведения бактериологического посева крови
Врач-микробиолог Наталья Петрова: «Показанием проведению бактериологического анализа может быть подозрение на заражение крови; длительное время повышенная температура тела, по причине, которую не удается выяснить; подозрение на инфекционные заболевания (например, эпидемический менингит, стафилококковые и стрептококковые инфекции, кишечные инфекции). Поскольку однократное исследование крови может быть малорезультативным, поэтому могут быть проведены серии из 2 и более исследований за определенный промежуток времени. Утверждать, что возбудителем является какой-то конкретный микроорганизм, позволяет быстрое (48 часов) обнаружение микроорганизма, при неоднократном выделении его из крови или других видов исследуемого материала (мочи, мокроты и т.п.), кроме того, обнаружение этого микроорганизма одновременно на разных видах питательных средах».
Когда берут пробы для бактериального анализа крови?
Кровь для бактериологического посева необходимо сдавать до начала лечения антибиотиками, поскольку употребление антибиотиков может отсрочить или предотвратить рост бактерий, что приведет к ложноотрицательному результату. У пациентов с периодическим повышением температуры тела, кровь нужно брать в период, когда температура растет или сразу же после прохождения пика температуры. Именно в это время в крови находится максимальное количество бактерий. Во многих лабораториях специалисты рекомендуют сдать второй образец крови не позднее, чем через один час после первого, для того, чтобы увеличить шансы обнаружения бактерий.
У больного с бактериемией в 1 мл крови может присутствовать всего одна микробная клетка, поэтому если в бутылку с питательной средой внести недостаточное количество крови, можно получить ложноотрицательный результат.
Парадоксально, однако получить ложноотрицательный результат можно и тогда, когда в питательную среду вносится слишком много крови. Так происходит потому, что кровь в большом количестве продолжает оказывать бактерицидное. Конечно же, существует компромисс между слишком малым объемом крови и избыточным объемом крови. Оптимальное разведение крови в питательной среде должно соответствовать соотношению 1:10, требуемый объем (обычно 5-10 мл), все зависит от того, какая именно питательная среда используется для анализа.
Техника выполнения бактериологического посева
При бактериологическом посеве нужно придерживаться асептической техники, чтобы исключить возможность бактериального загрязнения крови. Если образец взят согласно правилам, в бутылку с питательной средой попадут только те микроорганизмы, которые находится в крови больного.
Правила взятия крови для бактериологического посева:
- Кровь следует брать из периферической вены, без использования катетера, чтобы исключить загрязнение.
- Процедура выполняется в стерильных перчатках. Место венепункции смазывается антисептиком.
- Также антисептиком дезинфицируется и крышка бутылки с питательной средой.
- Кровь берется стерильным шприцем.
- В бутылку кровь вносится через резиновую пробку. Снимать пробку с бутылки нельзя.
- Культура крови снабжается этикеткой с данными о пациенте.
Результаты бактериологического посева крови делятся на следующие три группы:
- Роста бактерий нет.
- Чистый рост бактерий.
- Смешанный рост бактерий.
Отсутствие роста бактерий: Нормальный результат, означающий, что кровь пациента стерильна.
Чистый рост бактерий: результат, означающий, что имеется рост одного вида бактерий, который был выделен из культуры. Получения такого результата следует ожидать, когда у пациента сепсис.
Смешанный рост: результат указывает на то, что из культуры было выделено более одного вида бактерий. Такое инфицирование крови случается редко. Чаще всего, смешанный рост бактерий является подтверждением того, что питательная среда была загрязнена.
Источник: http://www.likar.info/metodyi-diagnostiki/articlebakteriologicheskij-posev-krovi/
Посев крови на микрофлору (посев крови на стерильность)
Специальной подготовки не требуется
Исследуемый материал: Взятие крови
Посев крови на стерильность — анализ, который необходим для выявления инфекции в кровяном русле и идентификации её возбудителя. В нормальных условиях кровь обычно стериально, но при некоторых инфекциях возможно появление бактерий в крови — бактериемия или грибов фунгемия. В случае возникновения общей воспалительной реакции организма на попадание микроорганизмов в кровянное русло развивается так называемый сепсис (септицемия) — заражение крови.
Заражение крови обычно происходит в случае распространения инфекции с какого-либо органа на кровяное русло. Чаще всего подобное осложнение возможно в случае агрессивной тяжелой первоначальной инфекции, а также при состояниях, сопровождающихся подавлением иммунитета. Высокому риску развития септицемии подвергаются ВИЧ-инфицированные или страдающие лейкемией лица, а также принимающие химиопрепараты.
Бактерии и грибы могут также попасть в кровяное русло непосредственно через внутривенный катетер или хирургический дренаж. Внутривенный прием наркотических средств также способствует проникновению в кровь инфекции.
Симптомы септицемии — повышение температуры, лихорадка, учащенное дыхание, тахикардия (учащенное сердцебиение), спутанность сознания, редкое мочеиспускание. По мере прогрессирования инфекции развиваются более тяжелые проявления, среди которых резкое снижение артериального давления — септический шок, формирование множества крошечных сгустков крови в мелких кровеносных сосудов — так называемый ДВС-синдром (синдром диссеменированного внутрисосудистого свёртывания), выход из строя одного или нескольких органов.
Обычно для проведения анализа используют два или три образца крови, взятой из разных вен. Это необходимо, чтобы увеличить вероятность обнаружения бактерий или грибов. Несколько образцов крови помогают дифференцировать микроорганизмы, которые присутствуют в кровяном русле, от бактерий, попадающих в образец в процессе забора материала.
Данный анализ позволяет выявить бактерии и грибы в кровяном русле, а также идентифицировать вид микроорганизма. Анализ помогает диагностировать сепсис (септицемию).
Метод
Микробиологический метод — посев.
Референсные значения — норма
(Посев крови на микрофлору (посев крови на стерильность))
Информация, касающаяся референсных значений показателей, а также сам состав входящих в анализ показателей может несколько отличаться в зависимости от лаборатории!
В норме результат анализа отрицательный, то есть роста бактерий и грибов нет. В случае положительного результата определяется тип возбудителя и дается количественная оценка.
Источник: http://www.analizmarket.ru/tests/id/6663
Посев крови на стерильность
Бактериологический посев
Общее описание
Посев крови на стерильность выполняется для определения бактериемии, которая указывает на серьезное инфекционное заболевание. Исследование показано для выявления патогенных микроорганизмов, которые в норме отсутствуют в кровеносном русле: стрептококк, синегнойная палочка, золотистый стафилококк, энтеробактерии, клебсиеллы, дрожжевые грибы. Возможно заражение эпидермальным стафилококком. Его можно обнаружить только многократным тестированием. Микробиологические посевы имеют значение для обследования пациентов с ослабленной иммунной системой. У пациентов с ВИЧ-инфекций в крови могут быть микобактерии туберкулеза. Для идентификации вида бактерий изучают свойства возбудителей: морфологические, тинкториальные (способность вступать в реакции с красителями), культуральные, биохимические, токсигенные, антигенные.
Показания к исследованию
- состояния, сопровождающихся многократными подъемами температуры;
- хирургических вмешательства;
- наличие искусственных клапанов сердца;
- длительная катетеризация.
Подготовка к исследованию
- посев необходимо проводить во время максимального подъема температуры;
- посев необходимо проводить до начала специфического антибактериального лечения или, по крайней мере, черезчаса после последнего введения препарата.
Как проводится исследование?
Кровь, взятую у больного в лаборатории, сеют на специальную питательную среду, благоприятную для роста бактерий, и оставляют в термостате при температуре 37°С-38°С. Через несколько суток, на поверхности питательной среды, рост бактерий становится виден невооруженным глазом — на ней появляются колонии. По внешнему виду колоний можно определить, какая бактерия вызвала заболевание. Если бактерия выявлена, то ее пересевают на новую среду в чашку Петри, по окружности которой раскладывают бумажные диски, смоченные в растворе различных антибиотиков. Чашка вновь помещается в термостат и через несколько суток вырастают новые колонии. Если вокруг одного из дисков роста не наблюдается, это будет свидетельство того, что бактерии гибнут или не могут развиваться в присутствии антибиотика, которым пропитан диск, и следовательно, назначение этого антибактериального препарата будет эффективно у пациента.
Диагнозы, подтверждаемые посевом
- сепсис;
- менингит;
- пиодермия;
- эндокардит;
- туберкулез;
- остеомиелит.
Нормы
В норме кровь стерильна, то есть не содержит бактерий.
Заболевания, при которых врач может назначить посев крови на стерильность
Инфекционный эндокардит
Наличие бактерий в крови (бактериемии) может свидетельствовать об инфекционном эндокардите.
Остеомиелит бедра
Наличие бактерий в крови (бактериемии) может свидетельствовать об остеомиелите.
Остеомиелит костей голени
Наличие бактерий в крови (бактериемии) может свидетельствовать об остеомиелите.
Остеомиелит пяточного бугра
Наличие бактерий в крови (бактериемии) может свидетельствовать об остеомиелите.
Пиодермии
Наличие бактерий в крови (бактериемии) может свидетельствовать о пиодермии.
Источник: http://online-diagnos.ru/analiz/posev-krovi-na-sterilnost
Для чего сдают посев крови на стерильность
При поступлении человека в больницу вне зависимости от профиля отделения, в которое его определили, лечащий врач в первую очередь назначит ему определенное обследование. В некоторых случаях медицинский персонал ограничивается наиболее распространенными видами исследований, но бывает и так, что состояние пациента требует более детального изучения. Тогда, в зависимости от характера заболевания и общей симптоматики, назначают более специфические анализы. К таким видам обследования относится посев крови на стерильность.
Что это такое
Первый вопрос, возникающий у человека, столкнувшегося с направлением сделать посев крови на стерильность, — что это за обследование и для чего оно служит? Необходимость в данном анализе возникает в том случае, когда нужно подтвердить или опровергнуть факт наличия в крови патологических микроорганизмов, появление которых может быть обусловлено теми или иными заболеваниями либо их осложнениями.
Например, инфекции могут вызвать:
Как правило, бак посев на стерильность впервые назначается до начала специфического лечения, чтобы полученные результаты были наиболее достоверными. В норме кровь является стерильной и выявленная в результате исследования бактериемия служит одним из главных признаков наличия у пациента тяжелейших заболеваний.
С помощью анализа крови на стерильность, можно определить у человека такие болезни, как сепсис, отек головного мозга, пиодермия.
Как было отмечено ранее, показанием для назначения анализа крови на стерильность служит подозрение на контаминацию крови патологическими микроорганизмами, например, это могут быть стрептококки, стафилококки (наиболее опасен из них золотистый), синегнойная палочка, дрожжевые грибы, энтеробактерии. Современна диагностика крови до минимума исключает возможные ошибки в анализе.
Для выявления инфекции, анализ назначают неоднократно
Также следует отметить, что бак посев крови на стерильность назначается людям со сниженным иммунитетом, например, исследование крови ВИЧ инфицированным, поскольку они очень часто служат переносчиками инфекционных заболеваний.
Где можно сдать анализ
Второй вопрос, который задают пациенты с назначением посева крови на стерильность, — где сдать анализ крови на стерильность? Осуществить его может любое лечебное учреждение, в котором предусмотрено обустройство лаборатории для микробиологических исследований.
После того, как анализ поступит в лабораторию, его досконально исследуют для точного определения вида бактерий, поскольку те или иные возбудители вызывают различные заболевания. После выявления патологического агента устанавливают, насколько он опасен для организма пациента в целом и отдельно для определенных органов. Результаты исследования передаются в отделение и лечащий врач, основываясь на них, либо назначает дообследование, либо расписывает схему лечения.
Анализ крови на стерильность назначается в том случае, когда другие методы диагностики не помогли установить причину заболевания. Кроме того, его проводят тому контингенту больных, у которых длительное время сохраняются высокие показатели температуры тела без какой-либо другой симптоматики. Обязателен данный анализ при подозрении на сепсис и менингит.
Помимо определения возбудителя заболевания, стадии его развития, бактерологический посев крови позволяет установить чувствительность патогенной микрофлоры к антибиотикам, что существенно облегчает работу врача в плане выбора тех или иных лекарственных препаратов для проведения специфического лечения. Методика проведения посева крови на стерильность предусматривает определение чувствительности микроорганизмов инвитро (in vitro), то есть «в пробирке».
Методика исследования посева крови
Подготовка
Посев крови является микробиологическим исследованием и воздействие очень многих внешних факторов может повлиять на его достоверность. Сдача биохимического анализа крови требует определенной подготовки со стороны пациента.
Главными требованиями перед проведением исследования на стерильность крови являются:
- Исключить за 3 – 4 дня до сдачи крови употребление алкоголя.
- Исключить за 3 – 4 дня до обследования из рациона слишком жирные и жареные продукты.
- Перед тем, как сдать кровь, в течение 3 часов запрещается курить.
В процессе обследования у пациента можно установить сепсис (заражение крови), причиной которого может быть травма внутренних органов, наличие в них воспалительного или гнойного процессов.
При наличии в крови патогенного агента существует реальная угроза инфицирования любой ткани или органа человека, необходимо не откладывая осуществить дополнительную диагностику всего организма, чтобы установить точную локализацию патологического очага.
Проведение
Поскольку в ходе данного обследования устанавливается присутствие в крови патогенных микроорганизмов, во время ее забора следует строжайше соблюдать условия стерильности, чтобы не допустить контаминирования крови через посторонние предметы.
Алгоритм посева крови на стерильность следующий:
- Соблюдая право больного на информированность, медицинский работник объясняет ему ход последующей процедуры и ее цель. Получает согласие пациента на проведение процедуры.
- Медсестра подготавливает необходимое оснащение (стерильный материал, 70% раствор этилового спирта или любой спиртсодержащий антисептик, вакуумную систему для взятия крови, промаркированные стерильные пробирки с питательными средами, горелку, емкость с дезинфицирующим раствором для отработанного материала).
- Медсестра проводит гигиеническую обработку рук, одевает стерильные перчатки.
- У пациента осуществляется венепункция и забор десяти мл крови.
- Края пробирок с питательными средами обжигаются над пламенем горелки, далее в каждую из них выпускается из шприца по пять мл крови (стоит следить, чтобы кровь стекала по стенке пробирки, а не била струей в центр). Края пробирок и их пробки вновь обжигаются над пламенем горелки и закрываются.
- Для соблюдения санитарно-эпидемического режима весь использованный материал и одноразовый инструментарий в ходе забора крови на посев с целью обеззараживания помещается в емкость с дезинфицирующим раствором.
Предварительные результаты и расшифровка анализа крови на стерильность известны уже на третий день после сдачи анализа, вся длительность исследования занимает 10 дней. Надеемся вы узнали теперь где сдать посев крови на стерильность, в инвитро или других лабораториях.
Источник: http://sostavkrovi.ru/analizy/biokhimicheskiy/dlya-chego-sdayut-posev-krovi-na-sterilnost.html
Бактериологический (бак) посев: как проводится, способы, подготовка, результаты, эффективность
Известно, что микроорганизмы, невзирая на свой «малый рост», тоже имеют пищевые «пристрастия», температурный оптимум, в общем, среду, которая им идеально подходит, где они чувствуют себя комфортно и хорошо, а поэтому начинают интенсивно размножаться и расти.Бактериологический посев или, как принято называть короче – бак посев, применяется для получения большого количества микробов одного вида (чистая культура) с целью изучения их физико-химических и биологических свойств, чтобы затем полученные данные использовать для диагностики инфекционных заболеваний.
К сожалению, даже популярные нынче иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР) и другие методы, основным недостатком которых являются ложноположительные или ложноотрицательные результаты, не всегда могут идентифицировать возбудителя. Кроме того, они не способны подобрать антибактериальные препараты направленного действия. Подобную задачу решает бак посев, который часто не спешат назначать, ссылаясь на то, что, например, уреа- микоплазмы медленно культивируется, а стоимость анализа немалая. Однако ведь и здоровье того стоит!
Для питания и дыхания нужны условия
Микробиологи нынче знают, что каждому возбудителю нужна своя «родная» среда с учетом ее рН, окислительно-восстановительных потенциалов, вязкости, влажности и осмотических свойств. Среды могут быть мягкими и твердыми, простыми и сложными, универсальными и не очень, однако во всех случаях они должны обеспечивать питание, дыхание, размножение и рост бактериальной клетки.
пример роста микроорганизмов после бак-посева в питательную среду
Некоторые среды (тиогликолевая, Сабуро) подходят для широкого круга микроорганизмов и называются универсальными. Другие же предназначены только для определенных видов, например, пневмококк и золотистый стафилококк, продуцирующие гемолизины, растут на кровяном агаре, который служит для выделения особо «капризных» и, вместе с тем, опасных штаммов. Таким образом, разновидностей сред множество, где каждая из них выращивает свой круг микроорганизмов.
Цель культивирования микроорганизмов и значимость ее для диагностики
Кроме воды, воздуха, почвы, содержащие в тех или иных концентрациях различные микроорганизмы, в том числе и приносящие болезнь (патогенные), многие отрасли медицинской науки интересуют микробы, живущие на коже и слизистых человеческого организма, которые могут быть представлены:
- Постоянными обитателями, не несущими никакой опасности человеку, то есть, нормальной микрофлорой организма, без которой мы просто жить не можем. Например, исчезновение бактерий, живущих в кишечнике и участвующих в процессе пищеварения, приводит к дисбактериозу, лечить который – дело непростое. Так же происходит и с исчезновением вагинальной микрофлоры. Ее тут же заселяют условно-патогенные микроорганизмы, гарднереллы, например, которые вызывают бактериальный вагиноз (гарднереллез);
- Условно-патогенной флорой, которая приносит вред лишь в больших количествах при определенных условиях (иммунодефицит). Вышеназванная гарднерелла – представитель такого типа микроорганизмов;
- Наличием патогенных микробов, которые в здоровом теле не присутствуют. Они чужды человеческому организму, куда попадают случайно при контакте с другим (больным) человеком и вызывают развитие инфекционного процесса, порой, довольно тяжелого или даже смертельного. Например, встреча с возбудителями сифилиса – еще куда ни шло, на первых порах лечится, а вот (упаси Бог!) выпустит на волю холеру, чуму, черную оспу и др.
К счастью, многие из них побеждены и в настоящее время находятся «за семью печатями» в специальных лабораториях, однако человечество в любой момент должно быть готово к нашествию невидимого врага, способного уничтожить целые народы. Бактериологический посев в подобных случаях играет, пожалуй, главную роль в идентификации микроорганизма, то есть, определении рода, вида, типа и т.д. (токсономическое положение), что очень важно для диагностики инфекционных процессов, в том числе и заболеваний, передающихся половым путем.
Таким образом, методы посева, как и питательные среды, бывают разными, тем не менее, цель у них одна: получить чистую культуру без посторонних примесей в виде микробов других классов, которые обитают повсеместно: в воде, в воздухе, на поверхностях, на человеке и внутри его.
Когда назначается бак посев и как разобраться в ответах?
Название микроорганизма и его количество
Бактериологический анализ пациенты сами себе не назначают, это делает врач, если у него есть подозрения, что проблемы больного, предъявляющего различные жалобы, связаны с проникновением в организм патогенного возбудителя или с усиленным размножением микроорганизмов, постоянно живущих с человеком, но проявляющих патогенные свойства только в определенных условиях. Сдав анализ и через некоторое время получив на руки ответ, человек теряется, а порой и пугается, увидев непонятные слова и обозначения, поэтому, чтобы этого не произошло, хочется дать краткое разъяснение по данному вопросу:
- Первым пунктом заключения, как правило, стоит название возбудителя на латинском языке, например, Escherichiacoli. Это — кишечная палочка, она является естественным обитателем кишечника и в допустимых количествах никакого вреда не приносит;
- Следующий пункт – концентрация микроорганизма. Е.coli- обильный рост (1х10^ 6 и более) норма — менее 1×10^ 4 ;
- Далее – патогенность: флора условно-патогенная.
При исследовании биологического материала на присутствие патогенных микроорганизмов ответ может быть отрицательным или положительным («плохой бак посев»), поскольку организм человека является для них лишь временным пристанищем, а не естественной средой обитания.
Иной раз, в зависимости от того, какой материал подлежит посеву, можно увидеть количество микроорганизмов, выраженное в колониеобразующих единицах на мл (одна живая клетка даст рост целой колонии) – КОЕ/мл. Например, посев мочи для бактериологического исследования при норме дает до 10 3 КОЕ/мл всех выявленных бактериальных клеток, в сомнительных случаях (анализ повторить!) – 10 3 – 10 4 КОЕ/мл, при воспалительном процессе инфекционного происхождения – 10 5 и выше КОЕ/мл. О двух последних вариантах в разговорной речи, порой, выражаются просто: «Плохой бак посев».
Как «найти управу» на патогенный микроорганизм?
Одновременно с посевом материала в таких ситуациях производится посев микрофлоры на чувствительность к антибиотикам, который даст четкий ответ врачу – какие антибактериальные препараты и в каких дозах «испугают» «незваного гостя». Здесь тоже есть своя расшифровка, например:
- Вид микроорганизма, допустим, та же Е.coli в количестве 1х10^ 6 ;
- Название антибиотика с обозначением (S) указывает на чувствительность возбудителя к этому препарату;
- Вид антибиотиков, не действующих на микроорганизм, обозначается символом (R).
Бактериологический анализ представляет особую ценность в определении чувствительности к антибиотикам, поскольку основной проблемой в борьбе с хламидией, микоплазмой, уреаплазмой и др. остается подбор действенного лечения, не приносящего вред организму и не ударяющего по карману пациента.
Таблица: альтернативный пример результатов бак-посева с выявлением эффективных антибиотиков
Правильная подготовка к бактериологическому анализу – залог достоверного результата
Бактериологическому анализу может подвергаться любой биологический материал, взятый у человека (кожа, кровь, сперма, слизистые ротовой полости, дыхательных и мочеполовых путей, желудочно-кишечного тракта, органов зрения, слуха и обоняния и др.). Чаще всего бак посев назначают гинекологи и урологи, поэтому на нем следует несколько остановиться.
Правильная подготовка к бактериологическому посеву будет залогом правильного результата, потому что в противном случае, анализ придется сдавать заново и ждать назначенное время. Как сдать кровь на стерильность из вены – это задача медработников. От больного здесь, как правило, ничего не зависит, он просто предоставляет локтевой сгиб, а медсестра производит забор в стерильную пробирку с соблюдением всех правил асептики и антисептики.
Другое дело – моча или мазок из половых путей. Здесь пациент должен обеспечить первый этап (забор), соблюдая предписанные правила. Следует заметить, что моча женщин и мужчин несколько отличается, хотя в мочевом пузыре у обоих полов она стерильна:
- У женщин при прохождении через мочеиспускательный канал может захватить небольшое количество непатогенных кокков, хотя в целом, часто остается стерильной;
- У мужчин все несколько по-другому. Передняя часть уретры может снабдить проходящую мочу находящимися там:
- дифтероидами;
- стафилококками;
- некоторыми непатогенными грамотрицательными бактериями, что и покажет впоследствии бактериологический анализ.
Однако, если они находятся в допустимой концентрации (до 10 3 КОЕ/мл), то пугаться нечего, это вариант нормы.
Чтобы избежать присутствия других микроорганизмов и максимально обеспечить стерильность взятого материала, перед сдачей анализа производится тщательный туалет половых органов (вход во влагалище у женщин закрывается ватным тампоном – защита от попадания отделяемого половых органов). Для анализа берется средняя порция мочи (начало мочеиспускания в унитаз, приблизительно 10 мл средней порции в стерильную баночку, окончание в унитаз). Пациентам необходимо знать: моча, взятая на посев, должна быть обработана не позднее, чем через два часа при хранении не выше 20°С, поэтому следует рассчитывать время на транспортировку.
Кроме этого материал на бак посев при необходимости берут из уретры и прямой кишки у мужчин, из уретры, прямой кишки, влагалища, шейки матки и цервикального канала – у женщин, но это происходит в медицинском учреждении, куда пациент должен прибыть. Подмывание, спринцевание и использование антисептических средств в таких случаях запрещено.
Другие вопросы, волнующие пациентов
Многие пациенты интересуются, сколько дней делается анализ. Однозначно на этот вопрос ответить нельзя, все зависит от того, какой материал подвергается исследованию и какой возбудитель нужно искать. Иногда ответ готов через 3 дня, иногда через неделю или даже дней 10 – 14, поскольку некоторые образцы требуют пересева на другую среду.
Не обходят стороной люди, направляющиеся на бак посев и вопрос о цене анализа. Примерная стоимость в Москве составляет порядка 800 – 1500 рублей. Разумеется, она может быть выше и зависит от широты спектра бактериологического поиска. Бесплатно анализ, наверное, можно сдать при беременности в женской консультации, или в поликлинике по особым медицинским показаниям.
Для беременных бак посев является обязательным, сдается 2 раза (при постановке на учет и в 36 недель), при этом, мазок берется не только из половых путей, но и со слизистых носа и зева. Объектом поиска в данном случае, кроме урогенитальных инфекций, будет золотистый стафилококк (Staphylococcus aureus), который в послеродовом периоде может натворить много бед (гнойный мастит и др). Кроме этого, беременным в обязательном порядке делается посев мочи, соскоба влагалищного эпителия и мазки из шейки матки и цервикального канала.
Многие женщины, перед тем как отправиться на процедуру очень боятся таких страшных слов и начинают раздумывать: «А нужно ли это? Может, не пойти». Спешим заверить, что анализы абсолютно безболезненны. Мазок из шейки матки и цервикального канала берется стерильной цитощеткой, не причиняя женщине абсолютно никакой боли, зато впоследствии бак посев из ш/м и ц/к защитит и будущую мать, и плод от возможных осложнений. Объектом поиска при беременности являются возбудители хламидиоза, уреа- и микоплазмы, дрожжеподобный грибок рода Candida (обычно это Candida albicans), трихомонады и другие условно-патогенные и патогенные микроорганизмы.
Видео: ролик-демонстрация по бак-посеву из цервикального канала
Частные случаи, особо интересные сдающим анализы
Попав в половые пути патогенные микроорганизмы, через самое короткое время осваиваются и начинают свою вредную деятельность. Например, всегда патогенные гонококки (Neisseria), являющиеся виновниками довольно неприятной болезни, называемой гонореей и относящейся к ЗППП, чувствуют себя «как дома» буквально на 3 день. Они начинают активно размножаться и смело двигаться по половым путям вверх, захватывая все новые территории. Всем известно, что гонорея нынче неплохо лечится и ее уже почти никто не боится. Но для начала ее нужно найти. Основным методом поиска этой инфекции считается бак посев, культивирование, идентификация с помощью окрашивания по Граму, микроскопия.
Найденные в мазке, взятом «на флору» из половых путей, попарно лежащие «кофейные зерна» (диплококки), не указывают на наличие венерического заболевания. Такая микрофлора влагалища часто появляется в постменопаузе и ни о чем плохом не говорит. Отобранный в нестерильных условиях на предметное стекло и окрашенный метиленовым синим или по Романовскому (цитология) мазок, не может дифференцировать микроорганизм. Он может только предположить и направить пациентку на дополнительное исследование (получение изолированной культуры).
Следует заметить, что, если соскоб со слизистых мочеполовых путей, взятый для посева на уреаплазму, является не таким уж редким явлением, то посева мочи сами врачи часто избегают, поскольку с ней работать сложнее.
Трудности в диагностике создает хламидийная инфекция, приносящая большой вред не только при беременности. Кроме этого, хламидия вызывает множество заболеваний, свойственных не только женщинам, но и мужскому населению тоже, поэтому ее сеют, культивируют, изучают, определяют чувствительность к антибактериальной терапии и, таким образом, борются с ней.
При беременности вообще без бактериологического посева трудно обойтись, поскольку многие микроорганизмы, маскируясь в цитологическом мазке, могут быть пропущены. Между тем, влияние некоторых возбудителей ЗППП на плод бывает губительным. К тому же лечить беременную женщину значительно сложнее, а назначать антибиотики «на глаз» просто недопустимо.
Методы посева
Для выделения чистых культур возбудителей на первом этапе прибегают к их посеву на соответствующие среды, который проводится в специальных (стерильных!) условиях. В основном, перенос материала на среду осуществляется с помощью приспособлений, применяемых еще в 19 века великим Луи Пастером:
- Бактериальной петлей;
- Пастеровской пипеткой;
- Стеклянной палочкой.
Конечно, многие инструменты за 2 столетия претерпели изменения, на смену пришли пластиковые стерильные и одноразовые, однако и старые не остались в прошлом, продолжая и поныне служить микробиологической науке.
Первый этап получения колоний требует соблюдения определенных правил:
- Посев осуществляется над спиртовкой в боксе, предварительно обработанном дезинфектантами и кварцеванием, или в ламинарном шкафу, обеспечивающем стерильность в рабочей зоне;
- Одежда медработника, перчатки и среда также должны быть стерильными, поскольку обратное мешает выделению изолированных штаммов;
- Работать в боксе нужно быстро, но аккуратно, нельзя разговаривать и отвлекаться, при этом – необходимо помнить о личной безопасности, ведь материал может быть заразным.
Выделение штаммов и изучение чистых культур
Выделение штаммов не всегда одинаково, поскольку некоторые биологические среды, находящиеся в человеческом организме требуют индивидуального подхода, например, гемокультуру (кровь) сначала в жидкой среде (соотношение 1 : 10) немного «подращивают», поскольку кровь (неразведенная) может убить микроорганизмы, а затем, через сутки или больше, пересевают на чашки Петри.
Посев мочи, промывных желудочных вод и других жидких материалов тоже имеет свои особенности, где для получения чистой культуры, жидкость сначала следует центрифугировать (условия – асептические!), а уж затем сеять, причем не саму жидкость, а ее осадок.
Культивирование и выращивание колоний осуществляют на чашках Петри или помещают сначала в жидкую среду, разлитую в стерильные флакончики, а затем изолированные колонии еще раз высевают, но уже на скошенный агар и помещают материал на сутки в термостат. Убедившись в чистоте полученной культуры, штаммы переносят на предметное стекло, делают мазок и окрашивают по Граму (чаще всего), Цилю-Нильсену и др. и для дифференцировки изучают морфологию микроба под микроскопом:
- Размер и форму бактериальной клетки;
- Наличие капсул, жгутиков, спор;
- Тинкториальные свойства (отношение микроорганизма к окрашиванию)*.
*Читатель, вероятно, слышал о таком возбудителе, как бледная трепонема? Это – возбудитель сифилиса, а ее название (бледная) поэтому и появилось, что она плохо воспринимает краски и остается слегка розоватой при окрашивании по Романовскому. Микроорганизмы, невоспринимающие анилиновые красители называются грамотрицательными, а воспринимающие – грамположительные. Грамотрицательным бактериям придают розовый или красный цвет при окраске по Граму дополнительные красители (фуксин, сафранин).
Бак посев можно назвать древним анализом, однако его популярность от этого отнюдь не падает, хотя современная бактериология имеет возможности выделения не только штаммов, но и отдельной клетки из него, которая называется клоном. Однако для получения клона необходим специальный прибор – микроманипулятор, который в обычных лабораториях отсутствует, поскольку применяется, в основном, в научно-исследовательских целях (генетические исследования).
Источник: http://izppp.ru/analizy/bak-posev/
Для чего выполняется бактериальный посев на патогенную микрофлору и как расшифровать данные
Бакпосев на микрофлору – диагностическая процедура, которая подразумевает высеивание мочи или мазков (биологического материала) на определение питательной среды. Проводится такая манипуляция с целью точного установления вида бактерий или грибов, вызвавших развитие той или иной патологии.
Зачастую подобный анализ назначают гинекологи и урологи при подозрении на наличие у пациента венерических болезней, ЗППП и патологических процессов в области мочевыделительной системы и почек. Но показаниями к проведению бакпосева могут стать и другие заболевания, требующие повышенного внимания медиков. Что это за процедура, какова ее суть, и когда она необходима? Давайте разбираться по порядку.
Зачем нужен анализ
Посев мочи на флору – это анализ, который направлен на выявление в образце биологического материала патогенных и условно патогенных бактерий. После определения вида микроорганизмов, обнаруженных в моче или мазке, пациенту назначается вторая диагностическая клиническая процедура – антибиотикограмма.
Она нужна для определения, к каким группам противомикробных препаратов те или иные бактерии более всего чувствительны. То есть, врач на основании полученных данных может назначить пациенту препарат узкого спектра действия, необходимого для ликвидации конкретного вида болезнетворных бактерий.
Выше мы упоминали такой термин, как условно патогенная микрофлора. Ее выявление в биологическом образце тоже имеет довольно большое значение, поскольку помогает предотвратить или излечить болезнь на ранней стадии ее развития.
Что это такое условно патогенная микрофлора? Если говорить простыми словами, то УПМФ – это группы бактерий, которые в норме обитают в организме человека, не причиняя ему никакого вреда. Однако при создании благоприятных условий они способны стремительно размножаться, вызывая развитие патологического процесса в организме своего носителя. Нередко такие бактерии вырабатывают устойчивость к различным группам медикаментозных препаратов (в том числе, и к антибиотикам), что значительно усложняет и удлиняет процесс выздоровления.
Приведем небольшой пример. В норме в организме у каждого здорового человека обитает небольшое количество грибков рода Кандида. Они являются возбудителями такой неприятной патологии, как молочница, или кандидоз. Пока они мирно обитают в клетках, переживать об этом не стоит.
Но как только возникнут неблагоприятные внешние факторы (стресс, переохлаждение и др.), грибки начнут быстро размножаться, приводя к развитию молочницы. То есть, говоря проще, эти грибы считаются потенциально опасными (условно патогенными), однако пока они находятся в состоянии покоя, приписывать себе мнимый хронический кандидоз не стоит.
Каковы плюсы бак посева?
Посев на микрофлору имеет ряд преимуществ перед другими клиническими методиками, направленными на исследование мочи и других биологических образцов. Основными преимущества этого анализа являются:
- высокая точность, что дает возможность получить максимально правдивые данные;
- возможность провести тест с любым биологическим материалом – мочой, семенной жидкостью, слюной, мокротой и т. д.;
- возможность назначить максимально эффективный препарат, с помощью которого можно быстро излечить ту или иную патологию.
Посев мочи на микрофлору имеет также свои недостатки, среди которых на первое место выдвигается довольно продолжительное время ожидания результатов исследования. К тому же собрать материал для такого теста не так просто, как для ОАМ или пробы по методу Нечипоренко.
Показания к проведению бак посева на микрофлору
Анализ на посев – довольно распространенный метод тестирования биологического материала, который каждый день назначают сотням пациентов. Однако для этого должны иметься определенные показания, одним из которых является подозрение на наличие болезнетворных микроорганизмов в крови человека.
Так когда принято назначать бактериальный посев? Показаниями к проведению этого теста являются следующие патологии (или подозрение на наличие таковых):
- Цистит. В данном случае проводится не только посев на микрофлору, но и на чувствительность к антибиотикам. Почитайте, что показывает общий анализ мочи при цистите.
- Хламидиоз.
- Гонорея.
- Трихомониаз.
- Уреаплазмоз.
- Вагинальный кандидоз.
- Бактериальные вагиниты.
Эти заболевания мочеполовой системы чаще всего требуют анализа на микрофлору. Но есть и другие, при которых этот тест тоже играет довольно серьезную роль. Это респираторные патологии инфекционного характера.
- Ангина. Любой вид тонзиллита – бактериальный, кандидозный, гнойный и др. – может стать основанием для взятия мазка. В этом случае проводится посев из зева на микрофлору.
- Воспаление легких или пневмония – анализ мокроты.
- Туберкулез.
Это еще далеко не весь список показаний для проведения бак посева на микрофлору. К тому же исследуется не только урина и мокрота, но также кровь, кал, лимфа и другие материалы.
Цель проведения бактериального посева и расшифровка данных
Бактериологический посев на флору и антибиотикограмма играют важную роль в выявлении болезнетворных бактерий, их разновидности и чувствительности к противомикробным препаратам. Несмотря на то, что эти исследования дополняют друг друга, они имеют разные принципы и способы расшифровки результатов. Для начала давайте разберемся с тем, как проводят бакпосев.
Суть процедуры
Посев на флору и АЧ – это две тесно взаимосвязанные процедуры, поэтому за первой, как правило, сразу же следует вторая. Исключением являются только те случаи, когда в исследуемом биологическом материале не было обнаружено патогенных микроорганизмов.
Примечание. Патогенная флора – это группы различных бактерий, которые не присутствуют в организме у здоровых людей. Их попадание в него происходит под воздействием внешних факторов, и приводит к развитию инфекционных патологий.
Именно на их обнаружение нацелен бактериальный посев.
Как проводится исследование?
Бак посев на флору подразумевает культуральный посев образца биологического материала на питательную среду. При этом учитывается приблизительная группа микроорганизмов, которая, по мнению врача, привела к развитию заболевания у пациента.
Например, если речь идет о герпесвирусной инфекции, соскоб с везикулярной сыпью вживляется в куриный эмбрион. Если на протяжении нескольких суток положительная динамика роста вируса не наблюдается, результат считается отрицательным.То же самое касается и других патогенных микроорганизмов и грибов. Для каждой группы используется особая среда, которая будет способствовать росту бактерий.
Следующим этапом анализа мочи (или другой биологической жидкости) на микрофлору является помещение питательной среды с проросшей культурой в специальный аппарат – термостат. Там емкость находится на протяжении определенного периода времени.
После окончания положенного отрезка времени емкость извлекается из термостата, затем лаборантом проводится визуальная оценка цвета, количества и плотности прорастания бактериальных колоний. При расшифровке и записи полученных данных используется такое понятие, как колониеобразующая единица, или КОЕ (1 бактериальная клетка). Именно по этому критерию исчисляется количество микроорганизмов в образце биологического материала пациента.
Как прочитать полученные данные?
Расшифровка посева на флору и АЧ играет первостепенную роль в диагностике различных заболеваний. Различают 4 степени бактериальной обсемененности в образце биологического материала.
- При первой степени рост микрофлоры очень медленный, практически незаметный. Ее произрастание происходит исключительно в условиях жидкой среды.
- Вторая степень характеризуется рост микроорганизмов, относящихся только к одному определенному виду. При этом их число не превышает 10 колоний, и растут они только в довольно плотной среде.
- При третьей степени патогенная микрофлора произрастает в плотной твердой среде, но их число не превышает 100 колоний.
- При четвертой степени число колоний превышает 100 бактериальных клеток, произрастающих на твердой питательной среде.
Как понять эти данные? Первая и вторая степени свидетельствуют о том, что микрофлора несколько загрязнена, но это не является критическим показателем. Третья и четвертая степени указывают на наличие явного воспалительного или инфекционного процесса, протекающего в организме человека. При этом патологию вызвали именно те микроорганизмы, которые проросли в искусственно созданной лаборантами среде.
Мазок из зева – как прочитать результат?
Расшифровка мазка из зева на микрофлору несколько отличается от той, которая рассчитана под другой биологический материал (сперму, влагалищные выделения, мочу и др.). Чтобы понять данные, записанные на специальном медицинском бланке, необходимо знать, какие показатели считаются самыми оптимальными.
Если лаборант указал на листе, что количество тех или иных бактерий не превышает 10 в 4 степени, это означает, что переживать не о чем. Это допустимая норма для любого пациента.
При превышении количества колоний показателей 10 в 5 степени, то это считается тревожным звонком, извещающим об активном росте условно патогенной микрофлоре в ротовой или носовой полости (в зависимости от того, для подтверждения какого диагноза был взят мазок из зева). Крайне редко лаборант может указать количество микроорганизмов 10 в 1 степени. Это говорит о том, что уровень бактерий слишком мал, чтобы вызвать ту или иную ЛОР патологию.
Как расшифровать данные антибиотикограммы?
Немаловажную роль играет также посев на чувствительность к антибиотикам. Он помогает установить, к каким именно группам противомикробных лекарств более всего чувствителен проросший вид бактерий.
Суть процедуры проста. После определения с помощью бакпосева типа бактерий, вызвавших возникновение у пациента недомогание, с этими микроорганизмами проводится тест на их чувствительность к антибиотикам. Для этого используются те препараты, которые, по мнению врача, целесообразно применять в данном конкретном случае.
Расшифровка данных о чувствительности к антибиотикам может проводиться несколькими способами. Каждый из них довольно информативен, поэтому разобраться с обоими сможет даже человек без медицинского образования.
Способ первый – плюсы
Лаборант выдает бланк, где указан тип возбудителя инфекции, а также список препаратов, которые к нему чувствительны. Возле каждого названия лаборант ставит плюсы – от 1 до 3. Далее расшифровка анализа на чувствительность к антибиотикам проводится по такой схеме (цифра в списке означает количество плюсов).
- Резистентность микроорганизмов к данному препарату высока, поэтому применять его нецелесообразно.
- Микроорганизмы не слишком чувствительны к медикаментозному средству, поэтому его использование также не приведет к быстрому выздоровлению.
- Бактерии высокочувствительны к лекарству, что означает высокую вероятность его эффективности при лечении недуга у больного.
Иногда вместо плюсов могут ставиться «птички» (галочки), расшифровка числа которых соответствует количеству плюсиков, указанных в вышеприведенном списке.
Система обозначения S, R, I
В некоторых бланках вместо галочек и плюсов можно встретить условные буквенные обозначения S, R, I. Многие пациенты ломают голову над тем, что бы это могла означать. На самом деле все довольно просто, к тому же практически во всех медицинских документах, где записываются полученные данные, сбоку дано объяснение, как их трактовать.
Так какой же является расшифровка антибиотикограммы S, R, I?
S – микроорганизмы чувствительны к тому или иному препарату.
R – лечение выбранным лекарством не даст результата по причины высокой резистентности микробов к нему.
I – бактерии умеренно чувствительны, поэтому лучше поискать более эффективное лекарство.
Как видно, «все гениальное – просто». Бак посев мочи и других образцов биологических материалов на чувствительность к антибиотикам помогает не только назначить правильное лечение, но и сохранить драгоценное время, предотвратив тем самым возникновение осложнений имеющегося у пациента заболевания.
Источник: http://vseproanalizy.ru/bakposev-na-mikrofloru-pokazaniya-rasshifrovka.html
Бакпосев на микрофлору: показания и виды анализа
Бакпосев на микрофлору — лабораторное исследование биологического материала посредством его высевания на питательную среду. Цель исследования — обнаружение в исследуемом материале патогенных или условно-патогенных организмов, а также дальнейшее решение задач специфической терапии.
В случае выявления определенной микрофлоры назначается проведение второго, не менее важного анализа — антибиотикограммы или определения чувствительности выявленной флоры к антибиотикам и бактериофагам.
К основным плюсам бакпосева на микрофлору относят:
- Высокую специфичность методики.
- Возможность исследования абсолютно любой биологической жидкости человека, как у мужчины, так и женщины. Бактериологический анализ мочи, кала, бакпосев из влагалища — все это исследуется посредством посева среды.
- Терапевтическую цель — выявление чувствительности обнаруженных микроорганизмов к тому или иному лекарственному препарату дает возможность проводить терапевтические назначения с высокой точностью.
Что относительно недостатков — они несущественные, но они есть. К ним относятся: продолжительность получения результата, повышенные требования к сбору материала, требования к квалификации работников.
Условия роста микробов
Микрофлора, оказавшись в хороших для нее условиях, растет и размножается активно. Таков закон природы, и мы не вправе на него повлиять. Когда эти процессы имеют место в человеческом организме, отмечается развитие заболевания. Обусловливается это изменениями микрофлоры. Выявление возбудителя, его разновидности и концентрации, реагирование на медикаментозные препараты можно произвести при помощи бакпосева на микрофлору.
Иные методы диагностики далеко не всегда точно выявляют возбудителя, и даже выдают ложноположительный или ложноотрицательный результат. Каждая разновидность бактерий нуждается в определенных условиях для проживания. Подходящими должны быть влажность, кислотность и вязкость.
В лаборатории с целью определения вида патологического организма его высеивают на специальную среду. Есть такие среды, на которых может произрастать сразу несколько различных видов микроорганизмов. Их называют универсальными. К таковым относят тиогликолевую и среду Сабуро. Иные предназначены исключительно для одного штамма. Так, например, стрептококковая и стафилококковая флора сеется исключительно на солевой или кровяной агар.
Бакпосев на микрофлору: кому показан
Данная методика довольно распространена в медицине. Ее проведение назначается при подозрении на наличие пагубной флоры, спровоцировавшей развитие воспалительного или инфекционного процесса. Данная методика распространена в гинекологии, онкологии, урологии, хирургии. Основным показанием к проведению исследования является воспалительная патология или подозрение на септический процесс.
Бакпосев никогда не проводится самостоятельно. Проведение данной методики назначается исключительно врачом и только при подозрении на наличие патогенной флоры.
К основным разновидностям методики относят: бакпосев на стафилококковую флору, уреаплазму, микоплазму, хламидию, посев на бактерии из раны, урогенитальный бакпосев. Для анализов могут брать любую жидкость: слизь из носоглотки, слизи из ВДП, образец кала, влагалищные выделения, выделения из цервикального канала и уретры, мочу, кровь, содержимое ран, воспалительных очагов.
Цель и ценность бакпосева
Патогенные организмы, проникающие на слизистые и дерму, разделяют на несколько групп. Среди них выделяют нормальную, условно-патогенную и патогенную (болезнетворную) микрофлору.
- Под нормальной микрофлорой подразумеваются микроорганизмы, которые считаются постоянными невредными жителями. Это норма. Наличие такой флоры способствует правильному функционированию человеческого организма. При наличии нормальной микрофлоры все системы и органы, в частности ЖКТ, работают слажено и правильно. Недостаток этих организмов чреват развитием бактериального вагиноза или дисбактериоза.
- Что относительной условно-патогенной флоры, то она при условии крепкой иммунной системы безопасна для организма. Понижение защитных сил организма провоцирует активацию, рост и размножение бактерий, а также развитие заболеваний.
- Болезнетворная микрофлора в здоровом организме не обитает. Заселяется она, как правило, при инфицировании.
Культуральный метод и антибиотикограмма имеют весомое значение в выявлении микроорганизмов, их штамма и разновидности. Эта методика важна для диагностирования инфекционных патологий и недугов ППП. Под антибиотикограммой подразумевается выявление чувствительности обнаруженной бактерии к определенному лекарственному средству, обладающему антибактериальными свойствами. Антибиотикограмма считается неотъемлемым компонентом бактериологического исследования, это набор лекарств, к которому паторганизм резистентный или чувствительный.
Чтобы было понятней, под восприимчивостью микроорганизма подразумевается его чувствительность к препарату, то есть то, как антибиотик подействует на рост организма. Под резистентностью подразумевается устойчивость флоры к лекарству. То есть антибактериальное средство в данном случае не подействует. При выявлении штамма пагубной микрофлоры, ее высеивают в лабораторных условиях на среду с антибактериальным препаратом. О тех средах, где рост организма незначительный или вовсе отрицательный, врачи делают записи в специальных формах.
Эти антибиотики являются самыми эффективными в лечении заболевания. Так как культуральная методика — довольно продолжительный процесс (не менее недели), в первую очередь назначаются лекарства, обладающие широким спектром действия. Большая часть патогенных организмов обладает устойчивостью к определенному лекарственному средству, а это означает, что недельное применение может оказаться малоэффективным.
Благодаря антибиотикограмме, расшифровка которой проводится специалистом, можно подобрать единственный эффективный препарат. В бланке указываются разновидность, штамм и концентрация возбудителя, а также названия антибиотиков с указанием чувствительности R, S, I и зоны. S означает, что бактерия устойчива к лекарству, I свидетельствует об умеренной активности микроба, а R свидетельствует о чувствительности бактерии к данному антибактериальному препарату.
Бак посев на флору: как проходит подготовка и как проводят бактериальный посев в лаборатории
Материалом для диагностирования может быть любая жидкость человеческого организма — кровь, моча, эякулят, кал, мокрота, выделения из влагалища. Зачастую бак посев на флору назначается специалистами области гинекологии и урологии. К примеру, мазок из влагалища или шейки матки (при подозрении на вагиноз).
Чтобы получить правильный результат, необходимо подготовиться. Основное правило — стерильность емкостей и инструментария. Несоблюдение этого правила чревато контаминацией, следовательно, исследование будет бессмысленным. Для забора биоматериала используется стерильная посуда. Она выдается пациентам на руки. Из воспалительных очагов материал забирают с помощью стерильного инструментария и только квалифицированные специалисты, зачастую это медсестра смотрового или инфекционного кабинета.
Кровь и урина собираются в сухие пробирки, а иные жидкости в тары с питательными средами. Следующее не менее важное правило — материал должен забираться до начала антибактериальной терапии. Привезти или принести материал в больницу необходимо как можно быстрее. Микрофлора может погибнуть из-за изменения кислотности или высыхания. Образец каловых масс доставляется в теплом виде.
При мазке из носа и зева (к примеру, при гайморите) с утра запрещено чистить зубы и ополаскивать нос и рот, а также употреблять пищу или жидкость. Для бак посева на флору мочи берется средняя порция материала — пятнадцать миллилитров. Перед сбором урины необходимо провести гигиенические процедуры. Привезти жидкость для исследования необходимо за два часа. Забор кала производят с утра при помощи лопаточки.
Материал (20 грамм) помещается в стерильную тару и доставляется в больницу в течение пяти часов. Хранить или замораживать кал для бак посева на флору нельзя. К тому же не стоит перед опорожнением принимать слабительные или ставить клизмы. Забор крови рекомендуют проводить перед началом антибактериальной терапии. У детей берут пять миллилитров, а у взрослых пятнадцать миллилитров.
Слизь с ВДП собирается сразу после пробуждения на голодный желудок в стерильную тару. Прежде чем собрать материал рекомендуется почистить зубы и ополоснуть рот вскипяченной остуженной водой. Привезти мокроту в медицинское учреждение необходимо на протяжении часа. Грудное молоко берут после обработки области сосков тампоном, пропитанным спиртом.
Нужно сцедить двадцать миллилитров молока, на анализ берутся следующие пять миллилитров. Рекомендуется доставить молоко в больницу в течение двух часов. Выделения из половых органов у слабой половины общества забирают по истечении двух недель после месячных, не ранее. К тому же забор выделений нельзя проводить при приеме антибиотиков. Мужчинам до сбора материала не советуют ходить в туалет в течение пяти часов.
Как делают бак посев на флору в лабораторных условиях
Исследуемая жидкость сначала высеивается на питательную среду. В зависимости от желаемого поиска бактерии, посев производят на разные среды. Так к примеру, для роста определенного организма (рост остальных угнетается) используется избирательная среда.
Например, свернувшуюся сыворотку лошади используют для идентификации бактерии, провоцирующей развитие дифтерии, а среду с солями желчных кислот для выявления микроорганизмов, которые провоцируют развитие кишечных патологий.
Следующий пример — дифференциально-диагностические среды. Их используют для расшифровки бактериальной культуры. Следующий этап — помещение питательной среды с организмами в термостат. Там они находятся какое-то время.
Далее производится контрольный осмотр колоний, при котором оценивают форму, цвет и плотность культуры. Далее возбудители подсчитываются. При исследовании используется такое понятие как колониеобразующая единица, подразумевающее одну микробную клетку. По КОЕ определяется концентрация бактерий.
Анализ на бак посев: посев при беременности, посев образца кала, расшифровка результатов
Результат анализа на бак посев заключается в качественной (само наличие флоры в материале) и количественной оценке микроорганизмов в исследуемой жидкости. Расшифровка результата осуществляется таким способом. Всего существует четыре степени обсемененности бактерий в исследуемом биологическом материале (сперме, моче, крови, мокроте).
Первая степень — наблюдается очень медленный рост флоры. Растет она исключительно в жидкой среде. Что относительно второй степени, то тут наблюдается рост микрофлоры отдельного вида (до десяти колоний) исключительно на плотной среде. Что касательно третей, то тут флора растет (колоний) на твердой питательной среде. Что касается последней, наблюдается рост более чем 100 колоний на твердой среде. Первая и вторая степени являются свидетельством «загрязненной микрофлоры». Третья и четвертая степени сигнализируют о воспалении, спровоцированном данной разновидностью флоры.
Бак посев кала
В ЖКТ постоянно живут бактерии, способствующие нормальному пищеварению, а также синтезу ферментов и витаминов. Соотношение микроорганизмов является постоянным, но может колебаться. Понижение защитных сил организма, проникновение пагубной микрофлоры, продолжительный прием антибактериальных препаратов — все это чревато нарушением баланса. Отмечается уменьшение концентрации полезных лакто- и бифидобактерий. Их место занимает болезнетворная флора, такая как протея или кишечная палочка. Кал для анализа на бак посев забирают в стерильную емкость и отравляют в лабораторию. Результат можно узнать спустя пять-семь дней.
При беременности
Анализ на бак посев во время беременности — обязательная методика диагностирования. Проводится она два раза: при постановке на учет и на 36ой неделе. Производится мазок из влагалища или шейки матки, а также из носоглотки и зева. Таким способом определяют наличие воспаления в половой системе, а также носительство такого микроорганизма, как золотистый стафилококк. Объект поиска при беременности — патогенная микрофлора: трихомонада, уреаплазма, микоплазма, хламидия.
При обнаружении болезнетворной флоры терапию проводят незамедлительно. Несвоевременное выявление микроорганизмов, а также отсутствие терапии чревато инфицированием плода. Тактика терапии, схема и курс подбирается исключительно квалифицированным специалистом. Бактериальный посев и антибиотикограмма — показательные методики диагностирования, позволяющие точно идентифицировать возбудителя и подобрать правильную терапию.
Источник: http://impotencija.net/gribok-polovyh-organov/bak-posev-na-floru/
Алгоритм посев крови на стерильность
Анализ крови на стерильность проводят для того, чтобы диагностировать у пациента бактериемию, которая может свидетельствовать о том, что в организме происходят достаточно серьезные патологические процессы.
Оглавление:
Для чего проводят анализ
Бак посев на стерильность делают для обнаружения в крови болезнетворных бактерий и микроорганизмов, к которым относятся следующие:
К примеру, чтобы выяснить, что у человека произошло развитие эпидермального стафилококка, производят многократное тестирование.
Посев необходим для пациентов, у которых снижен иммунитет. Например, у больных с ВИЧ-инфекцией могут быть обнаружены микробактерии туберкулеза.
Такой вид анализа назначают пациентам перед назначением терапии для того, чтобы исключить получение неправильных результатов.
При инфекционных заболеваниях бактерии или микроорганизмы могут проникать в кровяной ток и попадать в другие системы организма, расположенные в отдалении от очага заражения. Если в крови присутствуют бактерии, это говорит о том, что болезнетворный процесс зашел далеко. Это сопровождается различными нарушениями в работе сердца, увеличением количества белых клеток крови и повышением температуры.
Какие заболевания позволяет выявить анализ
Посев крови на стерильность дает возможность диагностировать такие заболевания, как:
Для обнаружения бактерий и установления их вида производят тщательное исследование возбудителя. Если при исследовании выяснилось, что микроорганизмы попали в организм человека, то надо узнать, какой риск они представляют для заражения различных систем организма. Определение заболевания является основной задачей данного исследования.
Затем, используя данные проведенных исследований, врач назначает пациенту нужные анализы и терапию.
Посев на стерильность назначается в том случае, когда определить точную причину тех или иных симптомов невозможно. Посев делают, если у больного по неизвестным причинам долгое время не проходит высокая температура. Его проводят пациентам при подозрении на менингит или сепсис.
При этом определяют бактерии, находящиеся в крови. Они могут быть опасными или условно-патогенными. Бак посев определяет не только присутствие микроорганизмов, но и стадию болезни. Также исследование определяет чувствительность бактерий к антибиотикам.
Перед анализом нельзя употреблять алкоголь и жирную пищу. У здоровых людей кровь бывает стерильной. Данное исследование определяет присутствие в крови микробов, появившихся при инфекционных заболеваниях или различных манипуляциях. Исследование проводят людям с длительной лихорадкой и сниженным иммунитетом.
Как проводят бак посев на стерильность
Анализ производится в лаборатории путем взятия крови из вены на сгибе локтевого сустава. У ребенка берут кровь из пальца. Предварительно необходимо обработать кожу дезинфицирующим средством. При заборе крови пользуются одноразовым шприцем.
Берут 5-10 мл крови, помещают ее во флакон, в котором находитсямл питательной среды. Анализ переливают во флакон над горящей спиртовкой. Если нет возможности доставить больного в лабораторию, то анализ кладут в термостат и перевозят его на место исследования.
Чем раньше будет сделан бак посев, тем больше вероятности получить положительный результат.
Для того чтобы повысить вероятность положительного результата анализа, иногда врач назначает подкожное введение 1 мл раствора адреналина за 20 минут до анализа. При этом сокращается селезенка и бактерии попадают в кровяной поток.
При проведении бак посева предварительный результат получают через 3 дня, а окончательный результат может быть получен через 10 дней.
Главной целью назначения анализа на стерильность считается определение присутствия в организме патологических бактерий. После получения анализа специалист сможет подобрать необходимые лекарства и назначить эффективное лечение заболевания.
Источник: http://101analiz.ru/diagnostika-zabolevanij/analiz-krovi-na-sterilnost.html
Методика взятия крови на гемокультуру
Кровь на гемокультуру берут из вены с соблюдением правил асептики в среду Раппопорта или другую, предусмотренную инструкцией среду, соблюдая соотношение 1:10 (крови к среде).
1.Лихорадящий более 5 дней пациент, с неясным диагнозом.
2.С диагнозами: брюшной тиф, паратифы А и Б, сальмонеллез, лептоспироз и др.
1.До начала лечения антибиотиками.
2.Если пациент принимал антибактериальные препараты, необходимо указать какие, дозу, как долго.
Для взятия крови на гемокультуру необходимо подготовить:
3.Среду Раппопорта (или другую среду).
8.Стерильные ватные шарики с салфеткой или одноразовые стерильные спиртовые салфетки.
9. Лоток для стерильного материала.
11.Лоток для отработанного материала (сброс использованных игл, шприца, пинцета, ватных шариков).
12.Емкость с дезинфекционным раствором.
Алгоритм взятия крови на гемокультуру
1.Подготовить для манипуляции все, что указано в методике.
2.Объяснить пациенту цель исследования.
3.Усадить или уложить пациента на спину.
4.Надеть стерильные перчатки, защитный экран.
5Попросить пациента максимально разогнуть руку.
6.Положить валик под локоть пациента.
7.Наложить жгут на середину плеча.
8.Попросить пациента «поработать кулаком».
9.Попросить пациента зажать кулак.
10.Обработать кожу локтевого сгиба спиртом двукратно (большое поле, малое поле).
11.Ввести в вену иглу.
12.Набрать кровь в шприц, учитывая соотношение крови к среде (1:10).
13.Снять жгут, извлечь иглу.
14.Прижать ватку со спиртом в месте инъекции.
15.Положить шприц с иглой в лоток на салфетку сверху.
16.Снять с флакона со средой пробку с бумажным колпачком и положить на салфетку сверху, не
снимая бумажного колпачка.
18.Обжечь горлышко флакона со средой в пламени спиртовки.
19.Снять иглу со шприца и медленно по стенке перелить кровь во флакон со средой.
20.Обжечь горлышко флакона со средой, обжечь пробку.
21.Закрыть флакон пробкой и бумажным колпачком.
22.Написать направление в бактериологическую лабораторию.
23.Весь использованный материал (шприц, иглу, перчатки, ватные шарики продезинфицировать в
емкости с дезинфицирующим раствором.
Посевы испражнений — копрокультура
Производятся при кишечных инфекциях (брюшной тиф, паратифы А и Б, дизентерия, сальмонелле-
зы, эшерихиозы и др.), а также когда возникает подозрение на кишечные инфекции или имеютсяпризнаки поражения желудочно-кишечного тракта.
Тема: Федеральный закон от 26.07.2006 N 135-ФЗ — На основании изучения ФЗ № 135, дайте максимально короткое определение следующих понятий с указанием статей и пунктов закона.
Сущность, функции и виды управления в телекоммуникациях — Цели достигаются с помощью различных принципов, функций и методов социально-экономического менеджмента.
Схема построения базисных индексов — Индекс (лат. INDEX – указатель, показатель) — относительная величина, показывающая, во сколько раз уровень изучаемого явления.
Тема 11. Международное космическое право — Правовой режим космического пространства и небесных тел. Принципы деятельности государств по исследованию.
Источник: http://pdnr.ru/e18270.html
Алгоритм выполнения манипуляции. «ВЗЯТИЕ КРОВИ НА БАКТЕРИОЛОГИЧЕСКИЙ ПОСЕВ»
«ВЗЯТИЕ КРОВИ НА БАКТЕРИОЛОГИЧЕСКИЙ ПОСЕВ»
1. Возбуждение пациента.
1. Стерильный лоток. Шарики ватные стерильные 4-5 штук.
2. Салфетка, полотенце.
3. Жгут. Подушечка клеенчатая.
4. Этиловый спирт 70 гр..
5. Шприц стерильный емкостьюмл. Игла для в/в.
6. Перчатки резиновые стерильные. Маска.
7. Пробирка с пробкой. Штатив для пробирки.
9. Растворы дезинфицирующие. Емкости для дезинфекции.
1. Обеспечение прав пациента.2. Подготовка рабочего места для выполнения манипуляции.
3. Подготовка медицинского работника к манипуляции.
4. Ход манипуляции:
4.1 Усадите или уложите пациента удобно. Рука в разогнутом виде находится ладонью вверх.
4.2 Подложите под локоть клеенчатую подушечку.
4.3 Наложите жгут на 5 см выше локтевого сгиба через салфетку или полотенце, пульс на лучевой артерии должен сохраниться.
4.4 Наденьте стерильные перчатки, маску.
4.5 Попросите пациента поработать кулаком, а сами массирующими движения от ладони к локтевому сгибу нагнетайте кровь.
4.6 Обследуйте локтевой сгиб, найдите подходящую для пункции вену.
4.7 Обработайте дважды область локтевого сгиба ватными шариками, смоченными спиртом, в направлении сверху вниз.
4.8 Высушите 3-м стерильным шариком локтевой сгиб.
4.9 Фиксируйте вену локтевого сгиба натяжением кожи, с помощью большого пальца левой руки.
4.10 Пропунктируйте вену, введя иглу параллельно вене на одну треть длины, срезом вверх (пунктируйте вену при сжатом кулаке пациента).
4.11 Оттяните поршень шприца на себя и убедитесь, что игла попала в вену.
4.12 Попросите пациента не разжимать кулак
4.13 Наберите в шприц необходимое количество крови.
4.14 Попросите пациента разжать кулак и снимите жгут.
4.15 Приложите к месту пунктирования вены сухой стерильный ватный шарик и извлеките иглу из вены, не снимая ее со шприца.
4.16 Попросите пациента согнуть руку в локтевом суставе и так фиксируйте еще 5 мин.
4.17 Перенесите кровь из шприца в стерильную пробирку, не касаясь ее краев.
4.18 Выпишите направление.
4.19 Отправьте кровь в лабораторию.
5. Уборка рабочего места с соблюдением требований санитарно-эпидемического режима.
6. Оценка состояния пациента после манипуляции.
7. Снятие СИЗ медицинского работника, обработка рук, кожных покровов, слизистых (при необходимости).
V. Оценка эффективности манипуляции. (правильность выполнения техники взятия и упаковки крови)
БОУ СПО ВО«Острогожский медицинский колледж»
Экспертная карта манипуляции
«ВЗЯТИЕ КРОВИ НА БАКТЕРИОЛОГИЧЕСКИЙ ПОСЕВ»
Источник: http://megaobuchalka.ru/5/33059.htmlСдача анализа крови на стерильность
У здоровых людей кровь является абсолютно стерильной, а если при помощи анализа выявляется, что в кровяной системе бактерии, то это означает, что в организме развивается сложное заболевание. Чтобы выявить бактериемию, проводят специальные лабораторные исследования на наличие стерильности в системе организма.
Проведение методики
Процедура в виде анализа на стерильность в кровяной системе назначается для диагностики образования бактериемии. При которой происходит зачастую развитие серьезных патологических процессов. Анализ на стерильность проводится для того, чтобы обнаружить в кровяной системе наличие болезнетворных бактерий таких, как стафилококк, стрептококк и другие бактерии. Для выяснения у пациента в крови стафилококковых возбудителей необходимо прохождение многократных тестирований. Анализы необходимы для людей со сниженным иммунитетом. Особенно, если у человека ВИЧ-инфекция, а также обнаружена микробактерия туберкулезного вируса. Посев крови на стерильность – это уникальная методика, которая выявляет точный показатель.
Такая процедура назначается людям, когда назначена терапия с целью исключения неправильного результата. Когда развивается в организме инфекционное заболевание из-за микробов, то они попадают в систему кровяного тока, а также происходит их попадание в другие органы, которые находятся далеко от места локализации. Когда в кровяную систему проникли бактерии, то это означает, что произошло развитие болезнетворного процесса, причем уже на протяжении длительного времени. При данном процессе происходит нарушение работы сердечной деятельности, увеличивается количество лейкоцитов, а также повышается температура. Анализ крови на стерильность позволяет провести диагностирование процессов, которые проявляются, в виде:
Чтобы обнаружить наличие бактерии в организме, а также установить какой тип, то для этого назначается прохождение тщательных обследований на выявление возбудителей. Когда в ходе обследования выявляется, какой именно микроорганизм попал в систему организма, то специалисты всегда устанавливают риски, и как это заражение влияет на различные системы в организме. Установить, какое заболевание в системе организма это основная задача данной методики.
Правила прохождения процедуры
Стерильность крови: когда назначили данную процедуру, то за два дня до ее прохождения необходимо отказаться от спиртных напитков, жирной пищи, сладостей. Как известно, у здорового человека кровь стерильная. При помощи данного обследования определяется, есть ли наличие в кровяной системе инфекций и микробных клеток, которые образовались при вирусном заболевании или другой манипуляции. Анализы на стерильность проводят в лабораторных условиях, при более раннем взятии бак посева будут точнее результаты, как правило, положительные.
Для повышения вероятности положительных результатов при данной методике, специалист вводит адреналин за полчаса до процедуры, за счет этого происходит сокращение селезенки, и бактериальная инфекция попадает в систему кровяного потока. После того, как провели данную методику, то предварительные результаты будут готовы на 3 день, а окончательные результаты через неделю. Главная причина, по которой проводится данный анализ — это определение стерильности, которая есть в системе, когда в крови нет присутствия патологической бактерии. Кровь на стерильность расшифровка: когда результаты анализа готовы, то врач подбирает необходимые лекарственные препараты, при помощи которых назначаются результативные лечебные мероприятия.При помощи анализа в кровяной системе выявляется или исключается развитие такого процесса, как бактериемия. Данный процесс является основными причинами, по которым происходит осложнение инфекционного процесса в системе организма. Анализ на стерильность крови: чтобы проводить данную процедуру в виде посева на кровь, а также определение стерильности есть определенный ряд показаний. Как правило, это при высокой температуре, если она не сбивается на протяжении длительного времени без проявления симптоматики и причина проявления не выявляется. А также, если подозревают развитие сепсиса и прогрессирование инфекционных заболеваний, то необходима процедура забора крови, забор крови.
Назначают эту методику при хирургическом вмешательстве, а также при длительной катетеризации, когда в организме искусственный клапан сердечной мышцы. К таким относятся золотистые стафилококки, стрептококки, энтеробактерии. Когда берут анализ крови на наличие стерильности, то данную методику проводят не мене двух раз, так как при одноразовом исследовании не всегда возможно выявить точный результат. Что показывает анализ? Выявляют точный возбудитель болезни или конкретные микроорганизмы, когда проводят несколько процедур.
Результаты диагностирования
Анализ на кровь проводится, когда в организме максимальное повышение температуры тела. Что это такое? Забор из кровяной системы проводится до того момента, как начинают лечебные мероприятия при помощи антибиотиков. В некоторых случаях не раньше, чем через два дня после того, как был последний прием. Анализ крови на наличие стерильности берется утром. После того, как провели данную диагностику, то через небольшой промежуток времени, если в организме есть инфекция, на кожном покрове появляется колония, которая заметна и без микроскопического исследования. От того, какой вид колонии специалист точно определяет тип микроорганизмов. Выявленные бактерии, при помощи специального метода сеются в чаши Петрии.
На окружности этой чашки кладется бумага, смоченная в разных видах антибиотика. Как правило, берут бумажный диск. Данную чашку на несколько дней помещают в термостаты, где выращивают новую колонию. Эффективность препарата выявляется, если по окружности дисковой бумаги не выявлен рост бактерии. Это означает, что лекарственное средство уничтожило микробы, и помешало их дальнейшему развитию. Как сдавать бак посев? О правильном прохождении данной процедуры врач рассказывает пациенту во время консультации. Взятие крови диагностировать на бакпосев может только квалифицированный специалист.
Главным диагностическим значением, когда проводят данную методику на наличие стерильности, является тот факт, если ли бактерии в анализе, которые в случае обнаружения означают, что в системе организма развивается патологический процесс.
Данный вид обследования направлен на то, чтобы обнаружить в крови стафилококки, энтеробактерии, стрептококки и дрожжевые грибы. Когда микроорганизмы проникли в кровяную систему, и выявлены за счет анализа, то это означает, что распространилось заболевание в организме помимо его места локализации. Активизирование вирусов и бактерий поражает другие органы, и при этом происходит осложнение в организме. Когда в кровяной системе есть болезнетворные микроорганизмы, то происходит повышение температуры тела. Кровь на стерильность: Увеличивается уровень лейкоцитов, а также нарушается работа сердца.
Проведение анализа на стерильность помогает определить, есть ли инфекция в системе организма, а также, как это влияет на организм и является ли опасным. А также при помощи данной методики устанавливают, в какой степени развивается болезнь. Когда проводят обследование, то при этом определяют, с какой чувствительностью бактерии относятся к определенным группам антибиотика. Это покажет этот анализ крови на стерильность. К данной процедуре надо отнестись серьезно, и пройти все рекомендации до проведения анализа. В случае выявления отклонения в системе, пройти комплексное лечение, во избежание неприятных последствий для здоровья.
Источник: http://1diagnos.ru/laboratornye-issledovaniya/analiz-krovi-na-sterilnost.html
Для чего сдают посев крови на стерильность
При поступлении человека в больницу вне зависимости от профиля отделения, в которое его определили, лечащий врач в первую очередь назначит ему определенное обследование. В некоторых случаях медицинский персонал ограничивается наиболее распространенными видами исследований, но бывает и так, что состояние пациента требует более детального изучения. Тогда, в зависимости от характера заболевания и общей симптоматики, назначают более специфические анализы. К таким видам обследования относится посев крови на стерильность.
Что это такое
Первый вопрос, возникающий у человека, столкнувшегося с направлением сделать посев крови на стерильность, — что это за обследование и для чего оно служит? Необходимость в данном анализе возникает в том случае, когда нужно подтвердить или опровергнуть факт наличия в крови патологических микроорганизмов, появление которых может быть обусловлено теми или иными заболеваниями либо их осложнениями.
Например, инфекции могут вызвать:
Как правило, бак посев на стерильность впервые назначается до начала специфического лечения, чтобы полученные результаты были наиболее достоверными. В норме кровь является стерильной и выявленная в результате исследования бактериемия служит одним из главных признаков наличия у пациента тяжелейших заболеваний.
С помощью анализа крови на стерильность, можно определить у человека такие болезни, как сепсис, отек головного мозга, пиодермия.
Как было отмечено ранее, показанием для назначения анализа крови на стерильность служит подозрение на контаминацию крови патологическими микроорганизмами, например, это могут быть стрептококки, стафилококки (наиболее опасен из них золотистый), синегнойная палочка, дрожжевые грибы, энтеробактерии. Современна диагностика крови до минимума исключает возможные ошибки в анализе.
Для выявления инфекции, анализ назначают неоднократно
Также следует отметить, что бак посев крови на стерильность назначается людям со сниженным иммунитетом, например, исследование крови ВИЧ инфицированным, поскольку они очень часто служат переносчиками инфекционных заболеваний.
Где можно сдать анализ
Второй вопрос, который задают пациенты с назначением посева крови на стерильность, — где сдать анализ крови на стерильность? Осуществить его может любое лечебное учреждение, в котором предусмотрено обустройство лаборатории для микробиологических исследований.
После того, как анализ поступит в лабораторию, его досконально исследуют для точного определения вида бактерий, поскольку те или иные возбудители вызывают различные заболевания. После выявления патологического агента устанавливают, насколько он опасен для организма пациента в целом и отдельно для определенных органов. Результаты исследования передаются в отделение и лечащий врач, основываясь на них, либо назначает дообследование, либо расписывает схему лечения.
Анализ крови на стерильность назначается в том случае, когда другие методы диагностики не помогли установить причину заболевания. Кроме того, его проводят тому контингенту больных, у которых длительное время сохраняются высокие показатели температуры тела без какой-либо другой симптоматики. Обязателен данный анализ при подозрении на сепсис и менингит.
Помимо определения возбудителя заболевания, стадии его развития, бактерологический посев крови позволяет установить чувствительность патогенной микрофлоры к антибиотикам, что существенно облегчает работу врача в плане выбора тех или иных лекарственных препаратов для проведения специфического лечения. Методика проведения посева крови на стерильность предусматривает определение чувствительности микроорганизмов инвитро (in vitro), то есть «в пробирке».
Методика исследования посева крови
Подготовка
Посев крови является микробиологическим исследованием и воздействие очень многих внешних факторов может повлиять на его достоверность. Сдача биохимического анализа крови требует определенной подготовки со стороны пациента.
Главными требованиями перед проведением исследования на стерильность крови являются:
- Исключить за 3 – 4 дня до сдачи крови употребление алкоголя.
- Исключить за 3 – 4 дня до обследования из рациона слишком жирные и жареные продукты.
- Перед тем, как сдать кровь, в течение 3 часов запрещается курить.
В процессе обследования у пациента можно установить сепсис (заражение крови), причиной которого может быть травма внутренних органов, наличие в них воспалительного или гнойного процессов.
При наличии в крови патогенного агента существует реальная угроза инфицирования любой ткани или органа человека, необходимо не откладывая осуществить дополнительную диагностику всего организма, чтобы установить точную локализацию патологического очага.
Проведение
Поскольку в ходе данного обследования устанавливается присутствие в крови патогенных микроорганизмов, во время ее забора следует строжайше соблюдать условия стерильности, чтобы не допустить контаминирования крови через посторонние предметы.
Алгоритм посева крови на стерильность следующий:
- Соблюдая право больного на информированность, медицинский работник объясняет ему ход последующей процедуры и ее цель. Получает согласие пациента на проведение процедуры.
- Медсестра подготавливает необходимое оснащение (стерильный материал, 70% раствор этилового спирта или любой спиртсодержащий антисептик, вакуумную систему для взятия крови, промаркированные стерильные пробирки с питательными средами, горелку, емкость с дезинфицирующим раствором для отработанного материала).
- Медсестра проводит гигиеническую обработку рук, одевает стерильные перчатки.
- У пациента осуществляется венепункция и забор десяти мл крови.
- Края пробирок с питательными средами обжигаются над пламенем горелки, далее в каждую из них выпускается из шприца по пять мл крови (стоит следить, чтобы кровь стекала по стенке пробирки, а не била струей в центр). Края пробирок и их пробки вновь обжигаются над пламенем горелки и закрываются.
- Для соблюдения санитарно-эпидемического режима весь использованный материал и одноразовый инструментарий в ходе забора крови на посев с целью обеззараживания помещается в емкость с дезинфицирующим раствором.
Предварительные результаты и расшифровка анализа крови на стерильность известны уже на третий день после сдачи анализа, вся длительность исследования занимает 10 дней. Надеемся вы узнали теперь где сдать посев крови на стерильность, в инвитро или других лабораториях.
Источник: http://sostavkrovi.ru/analizy/biokhimicheskiy/dlya-chego-sdayut-posev-krovi-na-sterilnost.html
Проведение анализа крови на стерильность
Анализ крови на стерильность проводят в лабораторных условиях. Микробиологическое исследование определяет показатели бактериальной микрофлоры. Процедура проводится в лабораторных условиях.
Медицинские показания
При выявлении инфекционного эндокардита у пациента проявляются следующие симптомы:
- сердечная недостаточность;
- высокая температура;
- изменение показателей крови.
В норме в крови бактерии отсутствуют. Проведение анализа крови на стерильность предусматривает сбор посева, который хранят в термосе на протяжении нескольких дней при температуре 37-38° С. Организм человека инфицирован, если отмечается рост бактерий. Чтобы уточнить диагноз, бактерии пересеиваются в новую среду. К патогенным микроорганизмам медики относят стрептококк, синегнойные палочки, дрожжевые грибы и прочие бактерии. Лабораторные исследования играют важную роль в жизни людей, страдающих от низкой иммунной системы. Чтобы взять кровь, потребуются стерильная пробирка, жгут, шприц, медицинские перчатки.
Медики рекомендуют сдавать кровь на стерильность перед терапией. Подобная технология исключает получение ложноотрицательного результата. Подобный посев подтверждает наличие таких недугов, как сепсис, менингит и пиодермия.
Для определения типа бактерии потребуется изучить возбудителей. Если микробы попадают в организм, тогда лаборанты определяют, какой они несут риск для заражения внутренних органов. Полученный результат покажет, какое лечение назначить больному.
С помощью такого анализа медики устанавливают наличие конкретной бактерии и определяют стадию развития недуга. В результатах анализа содержится информация о чувствительности организма пациента к антибиотикам.
Основные рекомендации
Чтобы пройти анализ, больной должен выполнить следующие рекомендации:
- не употреблять алкогольные напитки в течение нескольких дней до начала процедуры;
- исключить из рациона жирную пищу;
- не курить за несколько часов до сдачи крови.
Врач назначает курс лечения после сбора крови. Если пациент здоров, тогда кровь считается стерильной. В противном случае в организме человека присутствуют гнойные и септические недуги. Процедура сдачи крови на стерильность назначается больным с неясной длительной лихорадкой. Если исследование проводится для определения чувствительности человеческого организма к медицинским препаратам, тогда подобная методика позволит определить неэффективное применение предыдущих лекарств.
Сепсис и бактерии появляются в крови из-за ослабленного организма пациента либо при наличии микроорганизмов, в том числе условно-патогенного типа. При исследовании особое внимание специалисты уделяют эпидермальному стафилококку, который выступает в качестве гемокультуры. Чтобы определить его клиническое значение, проводят несколько исследований.
При проведении подобной процедуры лаборант должен помнить о риске заражения внутренних органов пациента. Чтобы найти местонахождение пораженного участка, проводят полное обследование пациента на предмет поражения. Затем больной обращается за помощью к врачу узкого профиля. Он назначит соответствующее лечение.
Правила сдачи крови
Кровь можно сдать на разных периодах заболевания. Рекомендуется проводить такую процедуру на первой стадии развития недуга либо в активный период. Забор крови осуществляют из вены в области локтевого сгиба. У маленьких деток забор крови производят из пятки или пальца. Предварительно обрабатывается кожа. При этом специалист должен соблюдать правила асептики.
Из вены больного забирают 5-10 мл жидкости. Для такого исследования потребуется пробирка с питательной средой. Ее можно получить в лаборатории. Кровь переливают из шприца во флакон. Предварительно поджигают сухой спирт и снимают иголку. Затем емкость помещают в термостат либо сразу отправляют в лабораторию для проведения подробного исследования.
В редких случаях положительный результат получают при нормальной температуре. Увеличить число положительного результата гемокультуры можно с помощью 0,1%-го раствора адреналина. Состав вводят подкожно за 20 минут до начала забора крови. Подобная процедура назначается при отсутствии противопоказаний. Данный раствор сокращает селезенку и тем самым способствует попаданию возбудителей в ток крови. Предварительные результаты исследования готовы через 3 дня после сдачи крови.
Для получения окончательного результата потребуется подождать 10 дней.
Врач обязательно назначает лечение после полного обследования пациента и получения точного результата исследования крови больного на стерильность. При необходимости пациенту назначают домашнее или амбулаторное комплексное лечение.
Источник: http://tvoianalizy.ru/krovi/analiz-krovi-na-sterilnost.html
Правила забора и посева крови на стерильность и гемокультуру
Производится при тифо-паратифозных заболеваниях, сепсисе, менингококковой инфекции или других инфекциях, сопровождающихся лихорадкой, причем на протяжении всего лихорадочного периода болезни, но лучше в начальном периоде или в разгаре болезни (при выраженной бактериемии). Для исследования берут кровь из вены локтевого сгиба, у маленьких детей кровь берут в меньшем количестве из мочки уха, пятки, пальца. Пробы крови отбирают после тщательной обработки кожи с соблюдением правил асептики, одноразовым стерильным шприцем. Посев на питательные среды стерильного материала (кровь или другие, содержащие микробов жидкости у здоровых лиц) также лучше делать у постели больного, либо помещать в стерильную посуду, содержащую вещества, препятствующие свертыванию крови 0,3% раствора цитрата натрия, 0,1% раствор оксалата натрия). Обычно берут 5-10мл крови и засевают во флакон, содержащиймл среды. Для этого используют для флакона с питательной средой (один для аэробов, другой для анаэробов). Посев крови производится на жидкие питательные среды – 10% желчный бульон, 1% сахарный бульон, двухфазную среду, а также жидкие и полужидкие среды для культивирования анаэробов в разведении 1:10. Флаконы с питательной средой получают в лаборатории, переливание крови из шприца во флакон необходимо производить над пламенем спиртовки, предварительно сняв иглу. Флакон с посевом направляется в лабораторию, а в вечернее и ночное время помещают в термостат. Студенту важно помнить, что тем раньше от начала заболевания производится посев. Тем больше шансов получить положительный результат. И, наоборот, чем позже взята кровь, тем меньшее количество возбудителя в ней находится и положительные результаты получаются реже. А при нормальной температуре – совсем редко. Следует знать, что для повышения числа положительных результатов гемокультуры рекомендуется, при отсутствии противопоказаний, заминут для взятия крови ввести подкожно 1мл 0,1% раствора адреналина, что способствует сокращению селезенки и выходу в кровяное русло возбудителей (например, при тифозно-паратифозных заболеваниях) Предварительный результат посева при тифо-паратифозных заболеваниях получают через 2-3 дня, а окончательный – через 7-10 дней. Следует помнить, что увеличение кратности посевов крови (три дня подряд на подъеме температуры) значительно повышают частоту выделения микробов из крови. У леченных больных кровь для посева следует брать 5-6 раз.
Люмбальную пункцию проводит врач.
Медицинская сестра осуществляет: — подготовку инструментов; — подготовку больного; — помощь врачу при проведении манипуляции; — обеспечение правильного ухода за больным после проведения пункции.
Цель проведения люмбальной пункции – лечебная и диагностическая.
Оснащение. Стерильные ватные шарики, пинцет, 3% спиртовой раствор йода (йодинола), шприц 2,0 мл или 5,0 мл, две иглы, 0,5% раствор новокаина, игла для спинномозговой пункции с мандреном, стерильные пробирки, спирт, стерильные салфетки, лейкопластырь, стерильные резиновые перчатки, бланки направлений в клиническую и бактериологическую лабораторию.1. Больного поместить в положение сидя, нагнувшись вперед, или лежа на боку с приведенными к животу коленями.
2. Обеззаразить руки, одеть стерильные резиновые перчатки.
3. Место пункции (точка между четвертым и пятым поясничными позвонками) и близлежащую площадь обработать спиртовым раствором йода (йодинолом).
4. Провести анестезию кожи новокаином.
5. Провести люмбальную пункцию: иглу с мандреном ввести в точку между остистыми отростками четвертого и пятого поясничных позвонков.
6. Снять мандрен (из иглы струйно или капельно должна вытекать жидкость) и подставить стерильную пробирку. Собрать необходимое количество жидкости на исследование.
7. Вставить в иглу мандрен и осторожно извлечь иглу.
8. Обработать место прокола и наложить стерильную повязку.
Примечание: — транспортировка больного в палату осуществляется в горизонтальном положении, лежа на животе, на каталке; — первые 2-3 часа больной должен лежать на животе без подушки; — строгий постельный режим обязателен в течение суток.
Источник: http://studfiles.net/preview//
Воронежская областная
клиническая больница №1
Бюджетное учреждение здравоохранения Воронежской области
Московский пр-т, 151
Исследование крови на стерильность на современном этапе
Департамент здравоохранения Воронежской области
БУЗ ВО «Воронежская областная клиническая больница №1»
Исследование крови на стерильность
Информационно-методическое письмо для врачей-бактериологов
Составители: главный внештатный специалист по микробиологической диагностике
департамента здравоохранения Воронежской области, заведующий бактериологической лабораторией
БУЗ ВО ВОКБ №1 Е.В. БондаренкоВрач-бактериолог БУЗ ВО ВОКБ№1 Т.М. Лапа
Кровь — один из наиболее распространенных образцов биоматериала, исследуемых в бактериологической лаборатории. Исследование крови на стерильность является важнейшим методом лабораторного исследования у пациентов с определенными показаниями.
Основные показания для посева крови:
Бактерии проникают в кровь экзогенным (например, при травме) и эндогенным (из очага инфекции) путями.
Бактериемия : Наличие бактерий в крови, подтвержденное результатами посева
- Транзиторная бактериемия, когда происходит кратковременный выброс в кровь микроорганизмов под действием таких факторов, как физическая нагрузка, перегревание, переохлаждение. Подобные явления протекают обычно бессимптомно.
- Интермиттирующая бактериемия, когда существует локальный очаг инфекции, например пневмония или внутрибрюшной абсцесс.
- Продолжающаяся бактериемия проявляется внутрисосудистой
инфекцией, например, инфекционным эндокардитом или септическим тромбофлебитом.
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного (системного) воспаления на инфекцию различной природы (бактериальную, вирусную, грибковую).
В последнее десятилетие в мире отмечается учащение случаев бактериемии и фунгемии. Это связано с развитием инвазивных медицинских вмешательств, старением населения, увеличением количества трансплантаций органов и костного мозга, увеличением количества более вирулентных и трудно поддающихся лечению микроорганизмов, более агрессивной внутрибольничной инфекцией.
Факторы риска, способствующие проникновению бактерий в кровяное русло и развитию бактериемии:
- внутривенные катетеры
- катетер мочевого пузыря
- любые инвазивные процедуры
- операционные вмешательства
- нейтропения
- терапия антибиотиками (эмпирическая), кортикостероидами, цитотоксическая
Гемокультивирование является в настоящее время «золотым стандартом» в диагностике септицемии
Принципы микробиологической диагностики
Точный диагноз устанавливается только при обнаружении возбудителей в крови пациентов. Важное условие — своевременный забор пробы. Для проведения анализа используют кровь непосредственно из венозного сосуда. Сбор пробы из постоянного внутривенного или внутриартериального катетеров допускается только в случаях подозрения на наличие катетер-ассоциированной инфекции или отсутствия возможности ее получения венопункцией.
- Лихорадка и озноб начинается примерно через час после попадания микроорганизмов в кровоток
- Чаще всего кровь забирается как можно скорее после приступа лихорадки или озноба при подозрении на инфекцию
- Забор крови должен осуществляться по возможности до назначения антимикробной терапии.
Объем крови – один из наиболее значимых факторов в повышении чувствительности гемокультивирования. Считается, что риск случайной контаминации 1 отдельно взятой пробы крови составляет 3% (0,03).
Тогда вероятность случайной контаминации одновременно 2 проб составляет: 0,03*0,03=0,0009= 0,09%. Поэтому более информативно исследование 2 и более проб каждая объемом не менее 10мл.
Рекомендуемое число отбираемых проб крови в зависимости от предполагаемого заболевания по МУ 4.2.Техника сбора и транспортирования биоматериалов в микробиологические лаборатории:
1) Острый сепсис, менингит, менингококоцемия, остеомиелит, артрит, острая пневмония, пиелонефрит 2 пробы из двух сосудов или двух участков кровеносного сосуда перед началом антибактериальной терапии
2) Лихорадка неясного генеза 4 сначала 2 пробы из разных кровеносных сосудов (двух участков сосуда), затем черезч. еще 2 пробы
3) При подозрениях на наличие эндокардита и вялотекущего сепсиса: при обострении 2 пробы из двух сосудов в течение первыхч подъема температуры тела (не на пике температуры!) до начала терапии; при подостром и вялотекущем течении сначала 3 пробы с интервалом 15 мин. и более. Если все пробы отрицательны, на вторые сутки после посева собирают еще 3
4) у пациентов с эндокардитами, получающими антибиотики, собирают по 2 отдельные пробы в течение трех дней
5) У больных, в комплекс терапии которых включены антибиотики, собирают 6 проб в течение 48 ч; пробы необходимо собирать непосредственно перед введением следующей дозы препарата
6) при лихорадке неясного генеза сначала 2 пробы из разных кровеносных сосудов, затем черезчасов еще 2 пробы
Минимальный набор сред для посева крови согласно положениям Приказа 535:
“Двойная среда” — скошенный во флаконе 1,7-2% питательный агар (150 мл) и 150 мл полужидкой среды, приготовленной на питательном бульоне с добавлением 15 г глюкозы и 0,15 г агара.
“Среда для контроля стерильности” — стандартная тиогликолевая среда к которой добавляютг дрожжевого экстракта и агар 4,25-5 г на 1 литр к среде добавляют 0,001 г резазурина в качестве индикатора анаэробиоза.
Необходимое оснащение для взятия крови:
- Флаконы с питательными средами.
- 70о этиловый спирт;
- 2% или 5% настойка йода
- венозный жгут
- резиновые (латексные, виниловые) перчатки
- спиртовка (только при использовании флаконов со средами, изготовленными в лаборатории)
Техника получения пробы крови . Сбор проб крови для посева производят 2 человека у постели больного или в процедурной.
— участок кожи над выбранным для пункции сосудом продезинфицировать: обработать кожу тампоном, смоченным 70%-м этиловым спиртом, затем другим тампоном, смоченным 1 — 2%-м раствором йода или другим дезинфектантом, разрешенным к применению для этих целей в установленном порядке, круговыми движениями, начиная от центра, в течение 30 с; подождать, пока высохнет обработанный участок. Не допускается пальпировать сосуд после обработки кожи перед введением иглы;
— при работе с флаконами с двойной средой: стерильным шприцем собрать у взрослых 10 мл крови, у детей — 5 мл; над пламенем спиртовки открыть флакон; внести кровь во флакон из шприца, предварительно сняв иглу; обжечь горлышко и пробку флакона в пламени спиртовки, закрыть флакон пробкой; осторожно, чтобы не замочить пробку флакона, перемешать его содержимое круговыми движениями.
Отобранный материал быстро доставляется в лабораторию. Образцы крови замораживать нельзя! Микроскопию мазков крови проводят при подозрении на паразитарные инфекции (малярия, трипаносомоз), при бактериальных инфекциях это нецелесообразно, так как единственная бактерия, обнаруживаемая в мазках,- Borreliarecurrentis. Посевы инкубируют при 37°С с ежедневным просмотром в течении 8 дней. При отсутствии видимого роста со всех сред кроме «двойной среды» среды для контроля стерильности делают высевы на кровяной агар и мазки на 3,5,8 дни. При отсутствия роста дают отрицательный ответ на 9-10 день. При наличии помутнения, образования хлопьев, крошек, необходимо произвести высев из флакона независимо от дня исследования.
Визуальные признаки роста гемокультур при посевах крови
Источник: http://www.hospital-vrn.ru/specialistam/publikacii/issledovanie-krovi-na-sterilnost-na-sovremennom-etape/
Правила забора и посева крови на стерильность и гемокультуру
Производится при тифо-паратифозных заболеваниях, сепсисе, менингококковой инфекции или других инфекциях, сопровождающихся лихорадкой, причем на протяжении всего лихорадочного периода болезни, но лучше в начальном периоде или в разгаре болезни (при выраженной бактериемии). Для исследования берут кровь из вены локтевого сгиба, у маленьких детей кровь берут в меньшем количестве из мочки уха, пятки, пальца. Пробы крови отбирают после тщательной обработки кожи с соблюдением правил асептики, одноразовым стерильным шприцем. Посев на питательные среды стерильного материала (кровь или другие, содержащие микробов жидкости у здоровых лиц) также лучше делать у постели больного, либо помещать в стерильную посуду, содержащую вещества, препятствующие свертыванию крови 0,3% раствора цитрата натрия, 0,1% раствор оксалата натрия). Обычно берут 5-10мл крови и засевают во флакон, содержащиймл среды. Для этого используют для флакона с питательной средой (один для аэробов, другой для анаэробов). Посев крови производится на жидкие питательные среды – 10% желчный бульон, 1% сахарный бульон, двухфазную среду, а также жидкие и полужидкие среды для культивирования анаэробов в разведении 1:10. Флаконы с питательной средой получают в лаборатории, переливание крови из шприца во флакон необходимо производить над пламенем спиртовки, предварительно сняв иглу. Флакон с посевом направляется в лабораторию, а в вечернее и ночное время помещают в термостат.
Студенту важно помнить, что тем раньше от начала заболевания производится посев. Тем больше шансов получить положительный результат. И, наоборот, чем позже взята кровь, тем меньшее количество возбудителя в ней находится и положительные результаты получаются реже. А при нормальной температуре – совсем редко. Следует знать, что для повышения числа положительных результатов гемокультуры рекомендуется, при отсутствии противопоказаний, заминут для взятия крови ввести подкожно 1мл 0,1% раствора адреналина, что способствует сокращению селезенки и выходу в кровяное русло возбудителей (например, при тифозно-паратифозных заболеваниях)
Предварительный результат посева при тифо-паратифозных заболеваниях получают через 2-3 дня, а окончательный – через 7-10 дней. Следует помнить, что увеличение кратности посевов крови (три дня подряд на подъеме температуры) значительно повышают частоту выделения микробов из крови. У леченных больных кровь для посева следует брать 5-6 раз.
Люмбальную пункцию проводит врач.
Медицинская сестра осуществляет:
— помощь врачу при проведении манипуляции;
— обеспечение правильного ухода за больным после проведения пункции.
Цель проведения люмбальной пункции – лечебная и диагностическая.
Оснащение. Стерильные ватные шарики, пинцет, 3% спиртовой раствор йода (йодинола), шприц 2,0 мл или 5,0 мл, две иглы, 0,5% раствор новокаина, игла для спинномозговой пункции с мандреном, стерильные пробирки, спирт, стерильные салфетки, лейкопластырь, стерильные резиновые перчатки, бланки направлений в клиническую и бактериологическую лабораторию.
Больного поместить в положение сидя, нагнувшись вперед, или лежа на боку с приведенными к животу коленями.
Обеззаразить руки, одеть стерильные резиновые перчатки.
Место пункции (точка между четвертым и пятым поясничными позвонками) и близлежащую площадь обработать спиртовым раствором йода (йодинолом).
Провести анестезию кожи новокаином.
Провести люмбальную пункцию: иглу с мандреном ввести в точку между остистыми отростками четвертого и пятого поясничных позвонков.
Снять мандрен (из иглы струйно или капельно должна вытекать жидкость) и подставить стерильную пробирку. Собрать необходимое количество жидкости на исследование.
Вставить в иглу мандрен и осторожно извлечь иглу.
Обработать место прокола и наложить стерильную повязку.
— транспортировка больного в палату осуществляется в горизонтальном положении, лежа на животе, на каталке;
— первые 2-3 часа больной должен лежать на животе без подушки;
— строгий постельный режим обязателен в течение суток.
Источник: http://megapredmet.ru/.html
ВЗЯТИЕ КРОВИ ИЗ ВЕНЫ НА СТЕРИЛЬНОСТЬ
При исследовании крови могут быть обнаружены стафилококки, стрептококки, гемофильные палочки и возбудители инфекционных заболеваний, сопровождающихся бактериемией.
Забор крови производится у взрослых из периферических вен. Категорически не рекомендуется брать кровь через постоянный катетер, стоящий в магистральной вене. Рекомендуется производить взятие крови во время подъема температуры (нарастающий озноб) до начала специфического антибактериального лечения или черезчасов после последнего введения препарата. Для более достоверного результата следует брать кровь 3 раза в течение суток на подъеме температуры не менее, чем из двух вен. Если пациент в сознании то его следует предупредить о том, чтобы он вызвал процедурную медицинскую сестру, когда почувствует озноб.
Взятие крови следует производить в процедурном кабинете после того, как будет выполнена санитарная его обработка и кварцевание.
Оснащение: спирт этиловый 70 0 , 5% спиртовый раствор йода, стерильные марлевые шарики, стерильныйграммовый шприц, 2 флакона с питательной средой, горелка, стерильные перчатки, валик, резиновый жгут.
Источник: http://vikidalka.ru/.html
Для чего нужно проверять кровь на стерильность?
Анализ крови на стерильность проводят для того, чтобы узнать о наличии бактериемии. Сдавать кровь на стерильность врачи рекомендуют непосредственно перед процессом терапии, остерегаясь получить неправильный результат.
Анализ крови на стерильность делают для того, чтобы определить наличие бактериемии, указывающей на наличие серьезных заболеваний. Показаниями к проведению такого анализа - определение в крови патогенных микроорганизмов.
Примерами таких микроорганизмов могут быть стрептококки, синегнойные палочки, золотистые стафилококки, дрожжевые грибы и энтеробактерии. Например, для обнаружения заражения эпидермальным стафилококком необходимо провести многократное тестирование.

Такие виды исследований очень важны для больных людей с низким иммунитетом. К примеру, зараженные ВИЧ-инфекцией пациенты могут быть обладателями микобактерий туберкулеза.
Сдавать кровь на стерильность рекомендуют перед проведением терапии для исключения получения ложноотрицательных результатов. Проведение данного посева позволяет подтвердить наличие следующих заболеваний – пиодермия, менингит, сепсис.

Для того, чтобы определить вид бактерии, возбудителей тщательным образом изучают. При выявлении во время проведения анализа, что микроорганизмы проникают в организм, то необходимо определить, какой риск они несут для внутреннего заражения всех органов. Лечением, назначением необходимых исследований и анализов занимается уже специалист, используя уже имеющиеся данные проведенных диагностик.
Посев крови на стерильность является одни из видов анализов, которые входят в состав стандартного перечня услуг многих клиник и медицинских лабораторий. Данный анализ назначают только тогда, когда установить точную причину становится невозможно. В большинстве случаях анализ делают в тех случаях, когда у пациента уже длительное время держится и не спадает высокая температура, причем происходит это без особых на то причин. Помимо всего, анализ назначают при подозрении на сепсис или менингит.
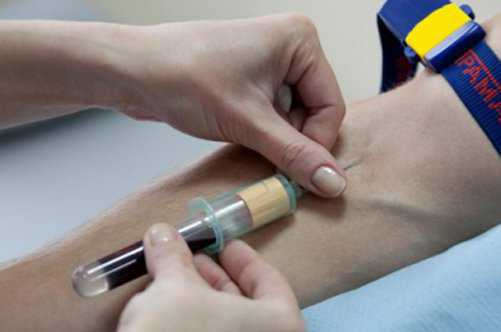
Проведение этого анализа помогает определить бактерии, содержащиеся в составе крови. Это могут быть как опасные, так и условно-патогенные бактерии, которые также могут оказаться причиной болезни. Помимо того, что проведением анализа можно установить наличие определенной бактерии, но и также можно определить стадию, на которой находится заболевание.
Помимо нужной информации о наличии определенных бактерий в крови, результаты анализа содержат информацию о чувствительности к антибиотикам. После проведения данного анализа врач сможет определить точный диагноз и назначит правильное лечение.

Когда нужно сдавать анализ? Перед проведением анализа необходимо придерживаться самых стандартных правил – пару дней не пить алкоголь, не употреблять жирную пищу, постараться отказаться от курения, хотя бы за пару часов до проведения анализа. Прием лекарственных препаратов назначается после проведения анализа.
Анализ на стерильность представляет собой исследование микробиологического типа, проводимое при наличии заболеваний, которые напрямую связаны с проникновением в ток крови микроорганизмов. В нормальном здоровом состоянии человека, кровь является стерильной. При помощи данного анализа крови наличие в ней микробов, которые попадают в нее при осложнениях гнойно-септических заболеваний, манипуляциях. Анализ крови назначают также больным с неясной лихорадкой длительной протяженности, а также людям с низким иммунитетом.
Если посев крови проводится с целью определения чувствительности организма к разнообразию антибиотиков, то анализ поможет установить тип возбудителя и назначить подходящие антибиотики для проведения лечения. В данном случае анализ поможет определить неэффективное использование предыдущих антибиотических препаратов; наличие менингита или сепсиса, а также гнойничковое поражение кожи.
Основной целью проведения анализа на стерильность является подтверждение или опровержения факта наличия в крови человека бактерий и микроорганизмов с последующим подбором адекватного и эффективного лечения использованием подходящих организму антибиотиков.
Причинами возникновения в крови человека сепсиса или бактериемии могут быть ослабленность организма больного или наличие любого вида микроорганизмов, в частности условно-патогенных. Чаще всего при проведении посева выявляются патогенные микроорганизмы, включающие стрептококки, золотистые стафилококки, синегнойные палочки, кишечные бактерии, энтеробактерии, дрожжевые грибы и так далее.
Во время проведения анализа отдельное внимание стоит обратить на тот факт, что в 3% случаях эпидермальный стафилококк (загрязненная микрофлора кожи) может выступить в качестве гемокультуры. Именно поэтому его клиническое значение определяется только после многократных исследований.
При выявлении во время анализа не стерильности крови необходимо помнить об опасности заражения совершенно любого органа в организме человека. Для выявления места нахождения пораженного участка необходимо провести полное обследование организма на предмет поражения. После определения пораженного органа необходимо обратиться за консультацией к специалисту узкого профиля, которому будет под силу поставить точный диагноз и назначить правильное лечение. Но в большинстве случаях кровь оказывается все же стерильной.
Правильность проведения анализа крови на стерильность. Проводить анализ нужно при наличии тифопаратифозного заболевания, сепсиса, менингите, а также при других инфекциях, которые сопровождаются лихорадкой. Анализ назначается на разных периодах болезни, лучше всего, если анализ будет сделан на начальной стадии заболевания или в период его разгара (выраженная бактериемия) .
Во время исследования необходимо произвести забор крови из вены у локтевого сгиба. У детей младшего возраста забор крови производится из пальца, пятки, мочки уха в меньшем количестве. Кровь для проведения анализ берут только после тщательной обработки кожи, соблюдая все правила асептики, используя одноразовый стерильный шприц.
Для проведения анализа необходимо произвести забор 5-10 мл крови, которую засевают во флакон с 50-100 мл среды. Для данного анализа используется флакон с питательной средой, которые получают в лабораториях. Анализ крови проводится на жидкие питательные среды.
Процедуру переливания крови во флакон из шприца нужно проводить над пламенем от спиртовки, сняв предварительно иголку. И только после этого флакон с кровью можно отправить в лабораторию. До момента перемещения флакона в лабораторию на исследование, его нужно поместить в термостат.
Важным моментом является тот факт, что чем раньше произвести посев от начала болезни, тем больше возможность получить положительный результат, и наоборот, чем позднее, тем меньше шансов. При нормальной температуре получения положительного результата бывает очень редко.
Для того, чтобы повысить число положительного результата гемокультуры возможно введение 1мл 0,1% раствора адреналина подкожно (при отсутствии противопоказаний) примерно за 20 минут до проведения анализа.
Данная процедура послужит сокращению селезенки и выходу возбудителей в кровяной ток. Предварительные результаты можно получить уже через 3 дня после проведения посева, а окончательный результат известен только через 10 дней.
посев крови на инфекции
Что такое бактериологический посев, каким образом и с какой целью он проводится?
Зачем и как проводится бактериологический посев?
 Основной целью бактериологического исследования крови является определение наличия бактерий в крови. Поскольку под микроскопом невозможно подтвердить или исключить бактериемию, из-за недостаточного количества бактерий, предварительно проводится выращивание (размножение) бактерий в специальной питательной среде, содержащей все необходимые элементы для быстрого роста бактерий.
Основной целью бактериологического исследования крови является определение наличия бактерий в крови. Поскольку под микроскопом невозможно подтвердить или исключить бактериемию, из-за недостаточного количества бактерий, предварительно проводится выращивание (размножение) бактерий в специальной питательной среде, содержащей все необходимые элементы для быстрого роста бактерий.
Когда обнаруживается видимый рост бактерий, культуру, обогащенную бактериями, окрашивают и исследуют под микроскопом. Так проводится предварительная идентификация вида микроорганизмов, находящихся в крови. Для более точной идентификации требуется посев жидкой культуры на плотную среду (в чашке Петри). При таком исследовании можно увидеть, как растут колонии бактерий. С образцами колоний проводятся химические тесты, которые позволяют точно и окончательно выявить вид микроорганизма.
После выявления вида бактерий, присутствующих в крови, определяется их чувствительность к антибиотикам. Это необходимо для того, чтобы выяснить, с помощью какого лекарства можно бороться с выявленным видом бактерий наиболее эффективно.
Показания для проведения бактериологического посева крови
Врач-микробиолог Наталья Петрова: «Показанием проведению бактериологического анализа может быть подозрение на заражение крови; длительное время повышенная температура тела, по причине, которую не удается выяснить; подозрение на инфекционные заболевания (например, эпидемический менингит, стафилококковые и стрептококковые инфекции, кишечные инфекции). Поскольку однократное исследование крови может быть малорезультативным, поэтому могут быть проведены серии из 2 и более исследований за определенный промежуток времени. Утверждать, что возбудителем является какой-то конкретный микроорганизм, позволяет быстрое (48 часов) обнаружение микроорганизма, при неоднократном выделении его из крови или других видов исследуемого материала (мочи, мокроты и т.п.), кроме того, обнаружение этого микроорганизма одновременно на разных видах питательных средах».
Когда берут пробы для бактериального анализа крови?
Кровь для бактериологического посева необходимо сдавать до начала лечения антибиотиками, поскольку употребление антибиотиков может отсрочить или предотвратить рост бактерий, что приведет к ложноотрицательному результату. У пациентов с периодическим повышением температуры тела, кровь нужно брать в период, когда температура растет или сразу же после прохождения пика температуры. Именно в это время в крови находится максимальное количество бактерий. Во многих лабораториях специалисты рекомендуют сдать второй образец крови не позднее, чем через один час после первого, для того, чтобы увеличить шансы обнаружения бактерий.
Необходимый объем крови
У больного с бактериемией в 1 мл крови может присутствовать всего одна микробная клетка, поэтому если в бутылку с питательной средой внести недостаточное количество крови, можно получить ложноотрицательный результат.
Парадоксально, однако получить ложноотрицательный результат можно и тогда, когда в питательную среду вносится слишком много крови. Так происходит потому, что кровь в большом количестве продолжает оказывать бактерицидное. Конечно же, существует компромисс между слишком малым объемом крови и избыточным объемом крови. Оптимальное разведение крови в питательной среде должно соответствовать соотношению 1:10, требуемый объем (обычно 5-10 мл), все зависит от того, какая именно питательная среда используется для анализа.
Техника выполнения бактериологического посева
При бактериологическом посеве нужно придерживаться асептической техники, чтобы исключить возможность бактериального загрязнения крови. Если образец взят согласно правилам, в бутылку с питательной средой попадут только те микроорганизмы, которые находится в крови больного.
Правила взятия крови для бактериологического посева:
- Кровь следует брать из периферической вены, без использования катетера, чтобы исключить загрязнение.
- Процедура выполняется в стерильных перчатках. Место венепункции смазывается антисептиком.
- Также антисептиком дезинфицируется и крышка бутылки с питательной средой.
- Кровь берется стерильным шприцем.
- В бутылку кровь вносится через резиновую пробку. Снимать пробку с бутылки нельзя.
- Культура крови снабжается этикеткой с данными о пациенте.
Результаты бактериологического посева крови делятся на следующие три группы:
- Роста бактерий нет.
- Чистый рост бактерий.
- Смешанный рост бактерий.
Отсутствие роста бактерий: Нормальный результат, означающий, что кровь пациента стерильна.
Чистый рост бактерий: результат, означающий, что имеется рост одного вида бактерий, который был выделен из культуры. Получения такого результата следует ожидать, когда у пациента сепсис.
Смешанный рост: результат указывает на то, что из культуры было выделено более одного вида бактерий. Такое инфицирование крови случается редко. Чаще всего, смешанный рост бактерий является подтверждением того, что питательная среда была загрязнена.
ЧИТАЙТЕ ТАКЖЕ:
Ангиография: общие принципы и методика
Общий анализ крови
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе