Понос хорошо это или плохо
Понос: причины, симптомы и профилактика
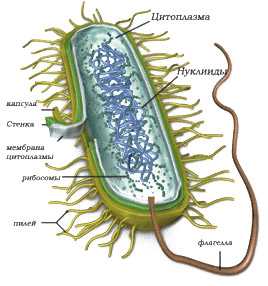
Понос (медицинский термин диарея) возникает вследствие нарушений работы кишечника. Происходит сбой как моторной, так и секреторной его функций. Довольно распространенное нарушение, от которого в мире страдает фактически каждая десятая личность 1 раз в 2 месяца и которое довольно часто сопровождается болью, тошнотой, рвотой, головокружением, дегидратацией (обезвоживанием) организма.

Причины поноса
Избавиться от поноса — это, прежде всего, ликвидировать причину его вызвавшую.
А причин для его возникновения много. Его могут вызвать многие заболевания: колит, эндокринные и нервные расстройства, болезни печени и другие. Зачастую понос у детей и взрослых вызывают попавшие в организм микробы, долгое лечение антибиотиками.
Долгосрочное регулярное употребление алкоголя, растворимого некачественного кофе, некипяченых зараженных воды или молока может привести к постоянному расстройству кишечника.
Систематическое переедание конфет также может привести к подобным симптомам.
Многие жвачки без сахара, в которых содержится сорбит (подсластитель), могут наградить вас хронической диареей.
Раздражая слизистую оболочку, ускоренно проходя через кишечник, нередко выбрасываются из организма в виде жидкого стула несовместимые пищевые продукты.
Аллергические пищевые реакции тоже отражаются на состоянии работы желудочно-кишечного тракта и обусловливают его расстройство.
Симптомы поноса
Если нежданно-негаданно возник разжиженный или пополам с водой негустой испражнения и численность их превышает три раза в течение дня и ночи или дефекация жидким стулом с кровавыми жилками, либо капельками крови, со слизью даже при 2-х разах подряд, это констатирует начало поноса (диареи).
В основной массе эпизодов проявления неинфекционного направления исчезают в протяжение 2-3 суток или около недели. Однако прежде чем они пропадут, очень важно иметь навык своевременно принимать меры и облегчать состояние мающегося человека.
Частый понос
Частый понос, главным образом — это проявление большого количества затяжных болезней пищеварительной системы организма.
Но расстройство бывает и независимой хронической болезнью, когда водянистые испражнения появляются циклично, с интервалами вплоть до месяца.
Расстройство желудка может быть как хроническим, так и острым. Приступы острой диареи возникают впоследствии инфицирования энтеробактериальной, паразитарной или вирусной кишечной бациллой, которые проникают в желудок с зараженными продуктами питания, посредством плохо вымытых рук, недомытых овощей и фруктов. Частый понос (более 20 раз за сутки) с примесью крови, пены, слизи, гноя, сопровождаемый тошнотой и рвотой, для которого характерны тянущие боли в прямой кишке, подъем температуры тела считается признаком сальмонеллеза. При заражении амебами, лямблиями в жидком стуле хорошо заметны подсоединения жилок крови.
Вероятность появления поноса увеличивается с наступлением летнего сезона. Чтобы избежать его, огромное внимание необходимо уделять профилактике.
В тёплый период опасные микроорганизмы буквально множатся и развиваются с неимоверной скоростью в почве, воде, на животных и дарах флоры: фруктах и овощах.
Регулярное вымывание рук горячей мыльной водой перед употреблением продуктов и готовкой пищи, помогает снизить допустимость инфицирования болезнетворными микроорганизмами. Особенно хорошо их следует мыть после улицы, посещений магазинов, туалета, игр с домашними любимцами — зверьками, после работ в саду, огороде и, естественно, приступая к еде. Самыми грязными являются деньги. Вот где скопище микробов!
Подвергайте все сырые продукты питания скрупулезному термическому обрабатыванию: молоко, яйца. Овощи и фрукты перед употреблением тщательно промыв, обдайте кипятком.
Каждый раз стремитесь, чтобы рыба и мясо были оптимально прожарены либо хорошо проварены. В особенности, игнорируйте сырые или плохо обработанные морские продукты, мясо птицы, которое красноватое или его сок розоватый, и, конечно же, рубленое мясо в гамбургерах, которое бывает довольно часто недожаренным, поэтому в нём усиленно размножаются вредные микроорганизмы. Страшные бактерии гибнут при применении тщательного пропаривания или прожаривания. И это, несомненно, считается реальным и наиболее эффективным способом создания безвредности провиантов.
Сохранять блюда всегда рекомендуется в чистой посуде в холодильнике, и какими бы они не были дорогими не употреблять их, если истёк срок годности. Ведь остывшие блюда или холодные закуски, оставленные на кухне на несколько часов, представляют дополнительно ещё один серьезный повод для развития симптомов пищевого происхождения. Не приобретайте такие товары в буфетах, на базарах, в кафе и, тем более, у уличных лавочников, если видите, что они не сохраняются в горячей, холодной или замороженной форме. Мельчайшие организмы имеют все шансы стремительно плодиться, если готовые продукты питания хранятся при недостаточной температуре. Недопустимо нахождение рядом с готовыми блюдами сырых продуктов.
Используйте качественную питьевую воду (обработанную или бутилированную). Если появились сомнения в пригодности, прокипятите её.
Что при поносе есть нужно?
Режим питания должен быть энергетически полноценным, но численность жиров, а также углеводов — на самом нижнем пределе физиологической нормы. Первые сутки идеально не переедать. Можно рисовый кисель или отвар. В последующие дни следить за наличием белка. Даже при диете норму его не снижать. Регулярно и больше пить, чтобы восполнить потерю организмом жидкости и электролитов, непредотвратимых при поносе.
Проще говоря, кушанье — полужидкое, отварное или паровое, лучше протертое, лишённое пряностей.
Как только присутствует частый и жидкий стул, то азбучная «скорая помощь» это:
- сухарики (из белого хлеба),
- рисовая кашка на водичке,
- компотик из ягод черемухи либо черничный кисель и крепкий ) без сахара) чай.
К данному списку хочется приплюсовать молочную сыворотку, богатую на микроэлементы и мешающую функционированию гнилостности. На 2-3 день при улучшении состоянию возможно употребление мяса: нежирного, без пленки и сухожилий. Обязательно отварное, да ещё и протертое или приготовленные в пароварке: котлеты, тефтельки, мясо-рисовое суфле.
Блюда типа фрикаделек, паровых котлет из рыбы: нежирной, как треска или минтай, отварной — лучше паровой.
Крупы самые различные: кашка, безусловно, включается в рацион питания, вероятны чуть было не все, исключая пшенную и перловую. Готовят их на воде либо с прибавлением 1/3 молока. Готовую кашу дополняют маслом сливочным. Для разнообразности можно иногда сделать запеканку из постного творога. Но особенно эффективны при расстройстве стула слизистые супы.
Понос вред и польза
Польза или вред поноса – это очень деликатный вопрос. Вероятнее всего польза в чем-то присутствует, но для каждого человека она своя. Прежде всего, все зависит от того, какие цели преследуются больным.
Оглавление:
Еще раз хочется подчеркнуть, что постоянная диарея на протяжении длительного времени – это болезнь. Различают хроническую и острую диарею. Дело в том, что большинство людей страдают от острой диареи. Она, как правило, длится 1-2 дня, после чего может пройти без приложения усилий. А вот хроническая диарея – это уже совершенно другой уровень. Ее длительность не менее 4 недель, что в принципе никакой пользы не может дать. Зачастую – это следствие хронической болезни.
Понос – это плохо или хорошо? Стоит заметить, что мало кто может для себя найти что-то хорошее в поносе. Во-первых, это симптоматика, которая весьма агрессивна. Во-вторых, это последствия, которые могут быть самыми разными. Например, нужно знать, что диарея любой продолжительности легко приводит к обезвоживанию организма. Тем самым организм начинает чувствовать истощенность, ему не хватает электролитов, жидкости и разного рода химических веществ (хлорид, натрий, калий и т.д.).
Понос – это плохо или хорошо?
Польза от диареи, даже звучит как-то смешно. Никакой пользы диарея принести не может. От некоторых людей можно услышать, что при похудении понос полезен. А ведь многие женщины знают, что большинство чаев, предназначенных для похудения, имеют именно слабительный эффект. Но пользу это приносит или вред? Вот в чем состоит главный вопрос. Во-первых, стоит отметить, что при употреблении таких продуктов вы действительно потеряете около 5 килограммов и это только за одну неделю. Это хорошо. И в чем же состоит главный подвох? И что может быть вредного в этом? Как обычно девушки и женщины, глядя на весы, не особо задумываются над этими вопросами. Прежде всего, такой чай эффективен только потому, что не дает питательным веществам усваиваться организмом, пронося все по кишечнику с большой скоростью. Это плохо. Вторая сторона медали: с поносом из организма уходит и влага, что еще больше способствует снижению массы тела.
Следствие подобного похудения – нарушение правильного функционирования органов пищеварения. Зачем им в принципе выполнять свои обязанности, если за них это делают слабительные препараты. Поэтому прежде чем делать поспешные выводы о пользе поноса нужно убедиться в том, что у него нет побочных эффектов и опасных последствий.
Источник: http://zhkt.guru/ponos-diareya/polezen
От поноса худеют? Причины диареи, диета и рекомендации
Диарея – деликатный вопрос, который не принято обсуждать. Помимо того, что понос причиняет дискомфорт, он еще и представляет опасность для организма. Причины расстройства желудка бывают разные: отравление, стрессы, переедание, инфекции, смена климата и др. Выделяют две формы диареи: острую и хроническую. Острая продолжается 1-2 дня и редко грозит серьезными неприятностями, а вот хронический понос может быть опасным для организма.
Опасен ли понос
Многие задаются вопрос, можно ли похудеть при поносе? Да, но это далеко не самый щадящий метод. Во-первых, агрессивная симптоматика, которая радости жизни точно не добавляет. Во-вторых, диарея любой продолжительности может привести к обезвоживанию.
При диарее из организма выводится не только жидкость, но и полезные соли (натрия, калия), электролиты. Это приводит к нарушению работы внутренних органов и ухудшению общего состояния. Особенно остро реагируют на обезвоживание дети.
Симптомы обезвоживания: постоянная жажда, вялость, нарушение координации, сонливость, иссушение кожных покровов, западение глаз. Ухудшается усвоение питательных веществ, ведь из-за раздраженной слизистой кишечника они не всасываются, а выводятся с испражнениями. Вот почему затяжные поносы часто сопровождаются анемией и авитаминозом.
Еще одна опасность диареи – интоксикация организма. В кишечнике застаиваются остатки не переработанной еды, в которой активно развиваются патогенные микроорганизмы. Продукты их жизнедеятельности для человека ядовиты, поэтому могут стать причиной множества заболеваний.
Диарея как метод похудения
Худеют ли от поноса? Естественно, но без особой пользы для организма. Можно похудеть за счет того, что из организма выводится жидкость. Это как после посещения сауны: вместе с потом выводится большое количество жидкости и кажется, что вы потеряли пару килограммов. Однако после восстановления питьевого режима все потерянное возвращается на место. Можно похудеть без вреда для организма только соблюдая постоянную диету, дополненную физическими нагрузками.
Можно смело утверждать, что понос не несет пользы для организма, хотя многие женщины настаивают, что диарея – это еще и способ очистить кишечник от накопившихся токсинов. Уверяем, есть более щадящие методы. От поносов худеют на 2-5 килограммов в неделю, но и питательные вещества организмом не усваиваются. Также организм теряет ценную влагу и соли, нарушается пищеварительная функция.
Важно! Специально принимать слабительные средства или травяные сборы с целью похудения недопустимо. Вы можете навредить и спровоцировать развитие опасных заболеваний
Диета при диарее
- 1-й этап – голодание, рекомендуется только на один день, чтобы не раздражать слизистую оболочку кишечника. Можно пить теплый некрепкий чай, минеральную воду с сухариками.
- 2-й этап – введение облегченных продуктов. Разваренные каши на воде, ненаваристые бульоны, паровой омлет. Длится 2 дня.
- 3-й этап – восстановление. С 3-4-го дня можно вводить нежирное мясо и рыбу, овощи. Желательно соблюдать щадящую диету даже после исчезновения симптомов, чтобы дать организму возможность скорее восстановиться.
Базовые принципы диеты:
- Сниженная калорийность рациона (для женщин – 1600 кКал, для мужчин – 2000).
- Кушать небольшими порциями и часто.
- Не забывайте о питьевом режиме (лучше всего пить каждый час, а при сильном обезвоживании больного поят каждыеминут специальными растворами).
- Воздержитесь от очень горячей и холодной пищи – она только раздражает слизистую желудка. Температура готовых блюд должна бытьградусов.
- Лучше всего при диарее готовить блюда на пару или варить. От запеченной и жареной пищи на время стоит отказаться.
- Новые продукты вводите небольшими порциями, следите за реакцией организма. Первые 2-3 дня пищу лучше употреблять в перетертом или перемолотом виде, позднее достаточно тщательно пережевывать.
- Основой рациона должны стать каши, супы, бульоны, пюре из отварных овощей. Разрешен подсушенный хлеб и сухарики.
Если диарея вызвана пищевым отравлением, первое, что нужно сделать – принять современный сорбент, который очистит организм от токсинов. Обзор лучших средств и их действие смотрите в видео ниже.
Источник: http://hudey.net/ot-ponosa-xudeyut-prichiny-diarei-dieta-i-rekomendacii.html
Понос у взрослых: что нужно есть и каких продуктов избегать?
Дискомфорт в кишечнике хотя бы раз нарушал привычный ход жизни любого человека.
При нарушении функционирования толстой кишки, жидкость не всасывается в кровь, а выходит с каловыми массами из организма. Частота испражнений свыше 3 раз за сутки позволяет говорить о таком нарушении в работе желудочно-кишечного тракта, как понос. Причины жидкого стула можно узнать из нашей следующей статьи.
Диарея — это симптом, который свидетельствует о проблемах в работе организма. Опасность диареи в ее последствиях.
В чем опасность поноса?
Основная опасность жидкого стула (диареи)— обезвоживание организма, приводящее к серьезным осложнениям.
Болезненное состояние при поносе характеризуется такими симптомами, как:
- сухость слизистых оболочек во рту;
- белый налет на языке и небе;
- постоянное чувство жажды;
- отсутствие мочеиспусканий;
- обезвоживание и снижение веса; Как набрать вес можно узнать здесь.
- снижение температуры и кровяного давления, учащённое сердцебиение.
Профилактику обезвоживания необходимо начинать, как только становиться понятно, что дефекации жидкими массами не единичны. Принимают раствор Регидрон, подсоленную воду, отвар ромашки.
Основы правильного питания при диарее
В остром периоде, в первый день еда исключается совсем, показано большое потребление жидкости. Со 2 дня либо при стабильном состоянии можно начинать есть только рекомендованные продукты.
Продукты используются в обработанном виде, сваренные или приготовленные на пару. Жарение исключается.
Рекомендации по питанию при диарее:
- Питаться необходимо часто (каждые 3 часа) малыми порциями и в основном крепящими продуктами.
- Обильное питье.
- Всю пищу солить для снижения обезвоживания организма (соль имеет свойство задерживать воду в организме).
- Рекомендован прием теплой пищи, схожей с температурой тела 36 С.
Если не соблюдать рекомендации по питанию можно долго и безрезультатно бороться с диареей.
Запрещенная пища при поносе
Под запретом все продукты, вызывающие брожение и раздражающие слизистую желудка и кишечника.
Категорически запрещено при диарее:
- свежие и сырые овощи (белокочанная капуста, помидоры, огурцы, редис, редька);
- свежие фрукты (яблоки, зеленые бананы, все цитрусовые и т. д.);
- высококалорийная еда (жирные сорта рыба, мяса, сало, сливочное и растительное масло);
- консервированные, маринованные продукты, в том числе домашняя консервация;
- орехи и бобовые;
- грибы;
- сладости, кондитерские изделия, серый и черный хлеб;
- молочные и кисломолочные продукты (цельное молоко, кефир, творог);
- различные соусы (кетчуп, майонез), пряности и другие приправы;
- все алкогольные напитки, газированные напитки, кофе.
Что можно есть при диарее?
Список продуктов, употребляемых при поносе, мал. Разнообразить стол можно различными вариациями их приготовления.
- все виды каш (предпочтение отдается рисовой и овсяной), сваренные на воде без масла и молока;
- отвар риса;
- яйца вареные и омлет на пару;
- куриный бульон;
- мясные и рыбные блюда на пару (в виде котлеты и фрикаделек)
- овощное пюре (варенные перетертые овощи);
- сухарики из белого хлеба, вчерашний хлеб.
Какие напитки можно пить при поносе?
Необходимо постоянно восполнять потери воды, выпивая 2-3 литра жидкости за день.
Что нужно пить при диарее:
- чистая вода в достаточных количествах;
- отвар риса;
- различные кисели;
- компот из сухофруктов;
- настой из корок граната дает хороший закрепляющий эффект;
- настой ромашки;
- чай черный.
Диета №4
Главные правила питания по диете №4:
- 6-разовое питание, состоящее из слизистых, жидких, пюре образных блюд;
- «отварной» и паровой способ приготовления пищи;
- исключается твердая, густая, а также холодная и горячая пища.
В состав диетического стола No 4 входят:
- Крупы — гречка, овсянка, рис, манка, приготовленные на воде;
- Овощи — свёкла, картофель, тыква, морковь в перетертом виде как добавка к супам;
- Ягоды и фрукты — перетёртые в пюре, а также в виде компота, киселей и желе;
- Мясо—говядина, телятина рубленное в виде фрикаделек и котлет;
- Яйцо куриное как добавка к супам;
- Рыба — нежирные сорта в виде фрикаделек и котлет;
- Супы на постном рыбном или курином бульоне с добавлением слизистого риса;
- Сухари из белого хлеба;
- Напитки, приготовленные из сушеных ягод. Соки, разбавленные водой. Чай и какао, сваренное на воде.
Продукты, не входящие в меню диеты No 4, запрещаются к употреблению.
- газированные и холодные напитки;
- алкоголь;
- виноградный и сливовый соки;
- молоко и квас.
Питание в соответствии с диетой №4 длится полторы недели. Придерживаясь диеты №4, уже в первую неделю снижаются признаки воспаления стенок кишечника, уменьшается брожение в кишечнике.
Выходить из диеты № 4 следует постепенно.
Приблизительное меню при диарее на один день
Итак, приблизительное меню при диарее на один день:
- Завтрак: рисовая каша или паровой омлет, чай.
- Перекус: зрелый банан или запеченное яблоко, чай или настой ромашки, шиповника.
- Обед: суп с фрикадельками или паровые котлетки, компот или чай.
- Перекус: кисель или компот, белый хлеб или сухарики.
- Ужин: гречневая каша с паровой рыбой, настой ромашки или чай.
Диарея у женщин, кормящих грудью
Иногда у молодых мам в период лактации возникает диарея. Почему урчит в животе и возникает диарея подробно освещалось здесь.
- часто синдром раздраженного кишечника (связанный со стрессом после родов, недостаточностью сна);
- чрезмерное употребление продуктов, имеющих свойство к послаблению стула (чернослив, свёкла, кефир);
- аллергические реакции;
- инфекция.
Что надо есть женщинам, кормящим грудью, при диарее:
- отвар риса;
- любые хорошо разваренные каши на воде без масла;
- сухарики из белого хлеба;
- овощные супы;
- вареные яйца, омлет на пару;
- нежирных сортов рыба и мясо на пару.
Обязательно выпивать 2–3 литра жидкости в день. Это может быть вода, чай, компот из сухофруктов, кисели из ягод (с учетом вероятности аллергической реакции малыша).
Настои ромашки, семян фенхеля и укропная вода помогают в борьбе с диареей, но и еще дополнительно стимулируют лактацию, улучшают вкус грудного молока.
Диарея у пожилых людей
Нарушение стула (диарея или запор) у пожилых людей явление частое.
В результате естественного старения происходят многие изменения в организме:
- нарушение процесса пережевывания и как следствие усвоения пищи;
- желудок становится меньше объемом, сокращается выработка желудочного сока;
- снижаются функциональные возможности печени и поджелудочной железы;
- нарушается микрофлора кишечника.
Для уменьшения проблем с пищеварением людям пожилого возраста рекомендуется:
- Есть часто (около 6 раз в сутки) и маленькими порциями.
- Не переедать.
- Отдавать предпочтение рекомендованным продуктам.
Что можно пить при расстройстве кишечника:
- различные кисели (имеют хорошую способность обволакивать стенки желудка и кишечника);
- компоты и настои из сухофруктов и ягод шиповника;
- чай и настои лекарственных растений (ромашка, кора дуба, шалфей).
Пожилым людям важно вовремя проходить обследования, по возможности заниматься физическими упражнениями, много гулять и вести активный образ жизни.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) характеризуется нарушением двигательных функций кишечника.
Это нарушение выражается такими явлениями, как:
- понос; Если кал приобретает зеленый цвет, причины можно узнать здесь.
- вздутие живота;
- кишечная колика без инфекционного или иммунного поражения в кишечнике;
- запор или сочетание поноса и запора.
Причины появления синдрома раздраженного кишечника:
- стресс, чаще всего СРК проявляется у молодых людей и женщин разного возраста;
- неправильное пищевое поведение, обилие жирной высококалорийной пищи, недостаточное количество пищевых волокон в пище;
- гормональный фон у женщин (в начале либо конце менструации наблюдается диарея);
- злоупотребление алкоголем, кофе и газированными напитками;
- дисбактериоз кишечника.
Для избавления от СРК необходимо провести анализ факторов его вызывающих, и принять меры по их устранению.
Что нужно есть при диарее взрослым людям с синдромом раздраженного кишечника:
- Все виды каш, приготовленные на воде.
- Варенные или паровые овощи. Исключение составляют раздражающие кишечник, капуста, огурцы, помидоры.
- Фрукты в виде пюре или запеченные (яблоки, груши).
- Варенные, запеченные или паровые мясо и рыба в виде котлет или фрикаделек.
- Кисломолочные продукты.
До устранения последствий СРК исключаются из рациона:
- свежие овощи и фрукты;
- орехи, грибы;
- любая выпечка;
- газированные и алкогольные напитки, кофе.
Режим питания после диареи
Особенности питания после диареи:
- К обычному рациону можно возвращаться не раньше чем через 1,5-2 недели после диареи.
- Добавлять продукты следует осторожно, чтобы не спровоцировать новый срыв пищеварения.
- Постепенно можно добавлять макароны, молоко в блюда (молоко наполовину с водой), картофель, творог, тыква, кабачок.
Источник: http://netparazitam.com/simptomy/eda-pri-ponose-u-vzroslyh.html
Понос: причины, симптомы и профилактика
Понос (медицинский термин диарея) возникает вследствие нарушений работы кишечника. Происходит сбой как моторной, так и секреторной его функций. Довольно распространенное нарушение, от которого в мире страдает фактически каждая десятая личность 1 раз в 2 месяца и которое довольно часто сопровождается болью, тошнотой, рвотой, головокружением, дегидратацией (обезвоживанием) организма.
Причины поноса
Избавиться от поноса — это, прежде всего, ликвидировать причину его вызвавшую.
А причин для его возникновения много. Его могут вызвать многие заболевания: колит, эндокринные и нервные расстройства, болезни печени и другие.
Зачастую понос у детей и взрослых вызывают попавшие в организм микробы, долгое лечение антибиотиками.Долгосрочное регулярное употребление алкоголя, растворимого некачественного кофе, некипяченых зараженных воды или молока может привести к постоянному расстройству кишечника.
Систематическое переедание конфет также может привести к подобным симптомам.
Многие жвачки без сахара, в которых содержится сорбит (подсластитель), могут наградить вас хронической диареей.
Раздражая слизистую оболочку, ускоренно проходя через кишечник, нередко выбрасываются из организма в виде жидкого стула несовместимые пищевые продукты.
Аллергические пищевые реакции тоже отражаются на состоянии работы желудочно-кишечного тракта и обусловливают его расстройство.
Симптомы поноса
Если нежданно-негаданно возник разжиженный или пополам с водой негустой испражнения и численность их превышает три раза в течение дня и ночи или дефекация жидким стулом с кровавыми жилками, либо капельками крови, со слизью даже при 2-х разах подряд, это констатирует начало поноса (диареи).
В основной массе эпизодов проявления неинфекционного направления исчезают в протяжение 2-3 суток или около недели. Однако прежде чем они пропадут, очень важно иметь навык своевременно принимать меры и облегчать состояние мающегося человека.
Частый понос
Частый понос, главным образом — это проявление большого количества затяжных болезней пищеварительной системы организма.
Но расстройство бывает и независимой хронической болезнью, когда водянистые испражнения появляются циклично, с интервалами вплоть до месяца.
Расстройство желудка может быть как хроническим, так и острым. Приступы острой диареи возникают впоследствии инфицирования энтеробактериальной, паразитарной или вирусной кишечной бациллой, которые проникают в желудок с зараженными продуктами питания, посредством плохо вымытых рук, недомытых овощей и фруктов. Частый понос (более 20 раз за сутки) с примесью крови, пены, слизи, гноя, сопровождаемый тошнотой и рвотой, для которого характерны тянущие боли в прямой кишке, подъем температуры тела считается признаком сальмонеллеза. При заражении амебами, лямблиями в жидком стуле хорошо заметны подсоединения жилок крови.
Профилактика поноса
Вероятность появления поноса увеличивается с наступлением летнего сезона.
Чтобы избежать его, огромное внимание необходимо уделять профилактике.
В тёплый период опасные микроорганизмы буквально множатся и развиваются с неимоверной скоростью в почве, воде, на животных и дарах флоры: фруктах и овощах.
Регулярное вымывание рук горячей мыльной водой перед употреблением продуктов и готовкой пищи, помогает снизить допустимость инфицирования болезнетворными микроорганизмами. Особенно хорошо их следует мыть после улицы, посещений магазинов, туалета, игр с домашними любимцами — зверьками, после работ в саду, огороде и, естественно, приступая к еде. Самыми грязными являются деньги. Вот где скопище микробов!
Подвергайте все сырые продукты питания скрупулезному термическому обрабатыванию: молоко, яйца.
Овощи и фрукты перед употреблением тщательно промыв, обдайте кипятком.
Каждый раз стремитесь, чтобы рыба и мясо были оптимально прожарены либо хорошо проварены. В особенности, игнорируйте сырые или плохо обработанные морские продукты, мясо птицы, которое красноватое или его сок розоватый, и, конечно же, рубленое мясо в гамбургерах, которое бывает довольно часто недожаренным, поэтому в нём усиленно размножаются вредные микроорганизмы. Страшные бактерии гибнут при применении тщательного пропаривания или прожаривания. И это, несомненно, считается реальным и наиболее эффективным способом создания безвредности провиантов.
Сохранять блюда всегда рекомендуется в чистой посуде в холодильнике, и какими бы они не были дорогими не употреблять их, если истёк срок годности. Ведь остывшие блюда или холодные закуски, оставленные на кухне на несколько часов, представляют дополнительно ещё один серьезный повод для развития симптомов пищевого происхождения. Не приобретайте такие товары в буфетах, на базарах, в кафе и, тем более, у уличных лавочников, если видите, что они не сохраняются в горячей, холодной или замороженной форме. Мельчайшие организмы имеют все шансы стремительно плодиться, если готовые продукты питания хранятся при недостаточной температуре.
Недопустимо нахождение рядом с готовыми блюдами сырых продуктов.
Используйте качественную питьевую воду (обработанную или бутилированную). Если появились сомнения в пригодности, прокипятите её.
Что при поносе есть нужно?
Режим питания должен быть энергетически полноценным, но численность жиров, а также углеводов — на самом нижнем пределе физиологической нормы. Первые сутки идеально не переедать. Можно рисовый кисель или отвар. В последующие дни следить за наличием белка. Даже при диете норму его не снижать. Регулярно и больше пить, чтобы восполнить потерю организмом жидкости и электролитов, непредотвратимых при поносе.
Проще говоря, кушанье — полужидкое, отварное или паровое, лучше протертое, лишённое пряностей.
Как только присутствует частый и жидкий стул, то азбучная «скорая помощь» это:
- сухарики (из белого хлеба),
- рисовая кашка на водичке,
- компотик из ягод черемухи либо черничный кисель и крепкий ) без сахара) чай.
К данному списку хочется приплюсовать молочную сыворотку, богатую на микроэлементы и мешающую функционированию гнилостности. На 2-3 день при улучшении состоянию возможно употребление мяса: нежирного, без пленки и сухожилий. Обязательно отварное, да ещё и протертое или приготовленные в пароварке: котлеты, тефтельки, мясо-рисовое суфле.
Блюда типа фрикаделек, паровых котлет из рыбы: нежирной, как треска или минтай, отварной — лучше паровой.
Крупы самые различные: кашка, безусловно, включается в рацион питания, вероятны чуть было не все, исключая пшенную и перловую. Готовят их на воде либо с прибавлением 1/3 молока. Готовую кашу дополняют маслом сливочным. Для разнообразности можно иногда сделать запеканку из постного творога. Но особенно эффективны при расстройстве стула слизистые супы.
Источник: http://ponosov.net/profilaktika.html
Диета при диарее
Оксана Ткаленко • 28.12.2017
Частый, жидкий стул и боли в животе – это признаки диареи. Вызвать ее способно много причин, она может быть самостоятельным заболеванием, так и симптомом других болезней. Но что бы ни привело к диарее, она сопровождается воспалением в кишечнике, для уменьшения которого, кроме лечения, рекомендуется диета.
Принципы диеты при диарее
В первые часы после жидкого стула диета при диарее должна состоять только из питья. Это связано с тем, что состояние вызывает сильнейшее обезвоживание. Из организма выводятся запасы жидкости, минералы и соли, которые нужно восполнить. Пить рекомендуется каждые полчаса по 1,5-2 стакана жидкости. Из напитков вы можете остановить выбор на черном или травяном чае, настое из листьев малины или черемухи. Для восстановления солевого баланса и пополнения запасов жидкости, полезно принимать раствор, приготовленный из 0,5 литра воды, 2 ст.л. меда, 1/4 ч.л. соды и такого же количества соли.
Питание при диарее направлено на уменьшение нагрузки на кишечник и желудок, а также поддержание системы пищеварения во время восстановления. Чтобы этого добиться, всю пищу необходимо отваривать, либо готовить на пару и употреблять ее в жидком или полужидком виде. Еда должна быть нейтральной, не раздражающей стенки кишечника. Стоит отказаться от холодной или горячей пищи и продуктов, повышающих секрецию и способствующих возникновению бродильных процессов. Есть рекомендуется часто, но небольшими порциями.
Полезен при диарее белый рис, его можно употреблять в виде жидкой каши, приготовленной на воде, или делать отвары. Он обладает «укрепляющим» действием и содержит мало клетчатки, поэтому будет хорошо усваиваться. Кроме риса в первые пару суток после начала диареи можно есть жидкие каши из манной, и гречневой крупы, овсянку, паровой омлет, некислые ягодные или фруктовые кисели и желе.
На вторые или третьи сутки питание при диарее у взрослых можно разнообразить нежирным творогом, паровыми котлетами и тефтелями из нежирной рыбы и мяса, слабыми бульонами, подсушенным пшеничным хлебом, прошедшими тепловую обработку яблоками и овощами, например, кабачком, морковью и брокколи. Необходимо пить много жидкости: чаев, отваров из шиповника, груши, айвы, черники и негазированной минеральной воды.
Чтобы прежнее состояние не вернулось, диета после диареи должна длиться около 3-х дней, далее в рацион можно вводить привычные продукты. В это время с осторожностью следует относиться к белокочанной капусте, поскольку в больших количествах она способна спровоцировать вздутие и послабление стула. Не менее осмотрительно стоит подходить к потреблению молока, острых и жирных продуктов.
Источник: http://polzavred.ru/dieta-pri-diaree.htmlДоказана польза диареи для здоровья
Обычно пациенты, столкнувшиеся с диареей, видят в этом мало приятного. Медики также воспринимают жалобы пациента на расстройство пищеварения как тревожный сигнал, указывающий на протекание в организме опасных процессов, иногда даже смертельно опасных. Однако американские исследователи выяснили, что сама по себе диарея все же является не совсем симптомом инфекции. Скорее, она указывает на то, что защитные функции включились в работу и делают все возможное, чтобы снизить нагрузку на организм, избавиться от максимально возможного количества опасных субстанций.
Причиной диареи может быть прием лекарственных препаратов, употребление большого количества кофе, спиртного, некоторых продуктов и даже всего вместе. Также причиной процесса является появление в кишечнике чрезмерного количества воды. Вода проникает сквозь стенки, точнее, пространства между клетками или сквозь отверстия в оболочке клеток. Почему во время борьбы организма с инфекцией в кишечник поступает вода, разобрались исследователи из Женской больницы Бригхэма. Авторы исследования экспериментировали с грызунами, зараженными бактерией, являющейся мышиным эквивалентом E.coli.
Ученые обнаружили, что при инфицировании Citrobacter rodentium особым образом проявляется интерлейкин-22, являющийся очень важным элементом иммунной системы. Интерлейкин-22 , произведенный клетками, мигрировавшими к кишечным стенкам, связывался с другими клетками, активируя производство белка клаудина-2. В свою очередь, клаудин-2 помогал проникать в кишечник воде и, тем самым, провоцировал жидкий стул, вымывающий из организма потенциально опасные вещества. То есть, иммунная система намеренно увеличивает количество воды в кишечнике, вызывает жидкий стул, чтобы вместе с этой жидкостью организм покинула причина инфекции.
Источник: http://www.medicina99.ru/dokazana-polza-diarei-dlya-zdorovya.html
Понос у взрослого (диарея) — что делать, лечение
Кто не знает из телевизионной рекламы, что делать при возникновении поноса у взрослых? Выпить «волшебную» таблетку, которая мгновенно остановит диарею! Однако любой врач скажет, что такое «лечение» в лучшем случае не поможет, а в худшем – навредит. Во-первых, лекарственные средства при поносе не действуют моментально, они всего лишь снижают кишечную перистальтику, а во-вторых, применение таких лекарств противопоказано при целом ряде заболеваний. Что же делать, когда мучает жидкий стул?
Понос у взрослого: причины и симптомы диареи
Понос – это не заболевание, а симптом, говорящий о неполадках в желудочно-кишечном тракте или в организме в целом. Поэтому невозможно вылечить диарею, не зная, какими причинами она вызвана. Поносом считается выделение жидкого стула как однократно, так и с увеличенной частотой дефекаций. Если такое нарушение проходит за 2-3 недели, речь идет об острой диарее, свыше 21 дня – хронической.
В нормальном состоянии организм здорового взрослого человека выделяет 100 – 300 г оформленных каловых масс ежедневно либо с другой периодичностью, комфортной для конкретного ЖКТ. Разжижение и ускоренная эвакуация стула происходят за счет резкого увеличения содержания воды: при поносе кал на 90% состоит из жидкости. Количество фекалий позволяет предположить этиологию диареи:
- нарушения перистальтики кишечника обычно не увеличивают суточный объем кала, он выделяется часто, но небольшими порциями;
- если проблема — во всасывании веществ кишечной стенкой, наблюдается существенное возрастание объема испражнений из-за массы неусвоенной пищи.
Основные причины жидкого стула у взрослых:
- несварение после обильной трапезы с «тяжелыми» блюдами;
- легкое пищевое отравление;
- непереносимость определенных продуктов (аллергические реакции, гиполактазия);
- прием некоторых лекарств (слабительные, антациды, противоаритмические средства, антикоагулянты, синтетические сахарозаменители);
- стрессовое состояние (волнение, страх, испуг, при которых понос – результат выброса гормонов);
- диарея путешественника (связанная со сменой климатических условий и рациона).
Такая диарея, как правило, проходит за 3-4 дня, и заболевший, скорее всего, сможет связать наступление поноса с предшествующими событиями.
Однако причины поноса у взрослого человека могут быть и более серьезными:
- инфицирование бактериями, вирусами, простейшими (дизентерия, сальмонеллез, кишечный грипп);
- воспалительные заболевания органов пищеварения (гастрит, гепатит, НЯК (неспецифический язвенный колит), язвы);
- функциональная недостаточность органов (дефицит тех или иных ферментов);
- заболевания ЖКТ неясной этиологии (болезнь Крона);
- токсическое поражение (отравление свинцом, ртутью).
В случае пищевого отравления к болям присоединяется слабость, лихорадочное состояние, тошнота и рвота, отказ от еды, может подняться температура. Аналогичными признаками сопровождаются кишечные инфекции и вирусные заболевания.
Тревожными признаками, требующими немедленного реагирования, являются симптомы обезвоживания. Сухие кожные покровы и слизистые оболочки, потрескавшиеся губы, сильная жажда, редкое мочеиспускание, потемнение мочи возникают при изнуряющем поносе, и это состояние представляет большую опасность: пульс возрастает, артериальное давление падает, могут начаться мышечные судороги.
Что делать при диареи у взрослого — первая помощь
Чтобы не допустить обезвоживания, потерянные организмом воду и соли нужно компенсировать обильным питьем: лучше всего принимать регидратирующие растворы (Регидрон и аналоги), при их отсутствии можно пить физиологический раствор, подсоленную воду, ромашковый чай. Начинать профилактику обезвоживания следует сразу, как становится понятно, что жидкий стул – не единичный случай.
Особенно, если понос обильный и постоянный, продолжается уже несколько дней, сопровождается рвотой. Необходимо обратить внимание и на наличие крови в каловых массах. Она может появиться при дизентерии, неспецифическом язвенном колите, болезни Крона.
В зависимости от установленного диагноза, врач подберет специфическое лечение, но есть общие правила, которые предписываются к соблюдению при любых случаях диареи. Это диетическое питание, прием адсорбирующих препаратов, ферментов.
Диета при поносе у взрослого человека
Характер питания очевидно влияет на опорожнение кишечника. Многие продукты оказывают раздражающее действие на перистальтику, и про них при поносе нужно забыть до полного выздоровления. Это пряности, сырые овощи, сливы и другие послабляющие.
Некоторые продукты обладают закрепляющим эффектом, поэтому в первые несколько дней диеты нужно ограничиться таким набором блюд:
- сухарики из пшеничного хлеба;
- овощные пюре;
- слизистые каши;
- протертые мясо и рыба постных сортов (паровые, отварные);
- чай, кисель из черники, отвар плодов черемухи, рисовый отвар.
Можно начать диету с «голодного» дня: пить только крепкий сладкий чай (8-10 чашек в течение дня).
Если диарея вызвана лактозной, глютеновой непереносимостью, то диета – главный, а часто и единственный, фактор лечения. При этих заболеваниях назначается лечебное питание, полностью исключающее продукты, содержащие молочный сахар и злаковый белок глютен.
Важное значение имеет режим питания: принимать пищу необходимо часто (каждые 3 часа) и небольшими порциями.
Диету нужно соблюдать на протяжении всего лечения и далее, но после первых «жестких» дней можно снять ограничения и расширить рацион, придерживаясь следующих принципов:
- Исключить механически и химически раздражающие ЖКТ продукты (острые, соленые, кислые, содержащие грубую клетчатку).
- Нельзя употреблять еду, стимулирующую выброс желчи (жирное, помидоры и морковь, виноградный сок, брусника).
- Убрать из рациона «бродящие» и газообразующие продукты — яблоки, капусту, черный хлеб, молоко.
Таким образом, перечислим продукты под запретом:
- любое жареное мясо;
- субпродукты;
- насыщенные бульоны;
- жирная рыба, приготовленная любым способом, и нежирная, если она жареная, консервированная, копченая;
- молоко, сливки высокой жирности;
- яичница, вареные вкрутую яйца;
- капуста в любом виде, свекла, пряные корнеплоды, репа, редька, огурцы;
- овощные консервы;
- грибы;
- кислые ягоды и фрукты;
- выпечка и хлеб;
- газированные напитки, квас, холодное питье.
Что же тогда можно есть при поносе у взрослых? Вот примерный список блюд, из которых рекомендуется составить диетическое меню:
- паровые котлеты из мясного фарша, мясное пюре (можно из «детских» баночек), суфле;
- отварная рыба (типа минтая, трески), рыбные фрикадельки, котлетки, приготовленные на пару;
- крупа, сваренная на воде, в готовую кашу можно добавить немного молока, кусочек сливочного масла;
- рисовый пудинг;
- супы-пюре на овощном или слабом мясном бульоне;
- вареные макароны;
- кисломолочные напитки;
- свежий творог;
- омлет, яйца всмятку;
- отварные, запеченные или протертые овощи: картофель, тыква, цуккини, стручковая фасоль;
- фрукты запеченные, в компоте, немного свежих ягод клубники;
- желе и муссы из ягод и фруктов;
- сухарики из белого хлеба, сушки, печенье типа «Мария»;
- вода, чай, компот, какао без молока.
Профилактика обезвоживания
Помимо диеты важно организовать правильный питьевой режим. Поступающая в организм жидкость должна составлять в объеме несколько литров, чтобы в полной мере компенсировать потерю воды с поносом.
Поскольку с жидким стулом вымываются микроэлементы, простая вода для питья не очень подходит. Лучше принимать глюкозо-солевые напитки, которые будут восполнять потерю электролитов, поддерживать нормальный уровень сахара в крови, к тому же соль способствует задержке жидкости в организме.
Существуют специальные препараты для приготовления регидратирующих напитков, это Регидрон, Цитроглюкосолан, Гастролит, но при их отсутствии можно приготовить жидкость своими руками, разведя в литре воды:
Вместо хлористого калия можно влить в раствор отвар кураги, свежевыжатый сок апельсина. Пить нужно небольшими порциями, но постоянно в течение всего дня.
Лекарства для лечения поноса у взрослого
- Сорбенты – важная часть лечения диареи. Они выводят из кишечника токсины, вирусы, бактерии, адсорбируют газы, снижают вздутие. Рекомендуется прием таких препаратов при кишечных инфекциях, отравлениях, но пить их нужно отдельно от любых других препаратов (желательно соблюдать интервал 2 часа, иначе лекарства не усвоятся). Если сильно нарушено всасывание в кишечнике (энтеропатия), сорбенты не назначают, дабы не усугубить дефицит питательных веществ. Выбор энтеросорбентов велик, от традиционного активированного угля (10 таблеток) до современных препаратов на основе каолина, солей кальция, висмута (Де-нол, Смекта), производных древесины (Полифепан, Балигнин), солей магния и алюминия (Аттапульгит).
- Препараты, снижающие выработку кишечной слизи. Их принимают в первый день от начала диареи. Это противовоспалительные средства типа Диклофенака, Индометацина, Сульфасалозина. Если выявлена болезнь Крона, для этой цели применяют гормональные лекарства (Метипред, Преднизолон), конечно, только по рецепту врача.
- Фитопрепараты. Снижают кишечную секрецию и перистальтику растения с вяжущими свойствами. Это кора дуба, ягоды черемухи, ольховые шишки, ромашка, корень лапчатки. Из растительного сырья делают отвары и настои для питья в течение дня. Для остановки поноса подойдут любые народные средства с закрепляющим эффектом.
- Ферменты. Если понос связан с заболеваниями органов ЖКТ, ферменты помогают восполнить дефицит пищеварительных соков. Нарушенное всасывание в кишечнике тоже требует дополнительной стимуляции – для этого хорошо подходят лекарства на основе панкреатина (Креон, Панцитрат, Фестал, Мезим).
- Противодиарейные средства и другие, снижающие кишечную моторику. Выбор препарата также зависит от причины заболевания. Лоперамид — известное вещество, лекарства на основе которого останавливают понос (Имодиум, Лопедиум), нельзя принимать при кишечных инфекциях, так как часть возбудителей тогда останется в организме, а не будет выведена наружу. Эффективны препараты лоперамида при синдроме раздраженной кишки, болезни Крона. При энтеропатиях назначают гормоны, которые одновременно парализуют двигательную активность кишечника и усиливают его всасывающую способность (Соматостатин, Октреотид). Спазмолитики также снимают излишнюю перистальтику (Папаверин, Но-шпа).
- Антибиотики назначает врач по результатам проведенных анализов и установленных возбудителей диареи. Как правило, при кишечных инфекциях рекомендованы антибактериальные препараты широкого спектра действия. В случае с вирусной этиологией заболевания могут применяться Арбидол, иммуноглобулины, но на практике такая диарея проходит без специфического лечения.
- Кишечные антисептики – это антимикробные препараты, действующие исключительно в кишечнике и не проникающие в кровь. Губительно влияют на стафилококки, стрептококки, сальмонеллы, кишечную палочку, шигеллы и другую инфекционную флору, но сохраняют полезные микроорганизмы. Пример такого препарата – Энтерофурил. Лекарство под названием Интетрикс также уничтожает дизентерийную амебу и кандидозные грибы.
- Пробиотики. Эти препараты незаменимы при лечении поноса любой этиологии, поскольку диарея, какой бы причиной она не была вызвана, нарушает баланс кишечной микрофлоры. Например, Энтерол является комплексным антидиарейным средством, работающим в нескольких направлениях: подавляет активность микробов, вирусов, простейших и грибков, выводит токсины, восстанавливает слизистую кишечника и укрепляет местный иммунитет, стимулирует рост полезных бактерий. Способствуют нормализации микроклимата в кишечнике препараты специфической флоры (Хилак-Форте, Линекс, Бактисубтил).
- Кишечные иммуномодуляторы. Современные врачи включают в схему лечения диареи такой препарат, как Галавит, рекомендуемый при любых инфекционных поносах. Галавит снимает симптомы интоксикации и дает быстрое улучшение состояния у взрослых больных (детям не показан).
В качестве важного совета следует отметить, что понос у взрослого, не прошедший за 3-е суток, – повод для обращения к врачу. Хроническая диарея может свидетельствовать о наличии серьезных заболеваний, она бывает даже при некоторых формах рака.
Также стоит показаться доктору, если температура при поносе поднимается свыше 38, появляются нехарактерные для несварения или отравления признаки: сыпь, желтушность кожных покровов и глаз, выделение темной мочи, нарушения сна. Постоянные мучительные боли в животе не должны быть нормой (допустимы спастические боли до и во время дефекации).
Черный или зеленый понос, рвота с примесью свежей или свернувшейся (темной) крови, полуобморочное состояние, признаки сильного обезвоживания говорят о критичности ситуации: необходимо срочно вызывать скорую помощь.
Источник: http://stopgemor.ru/ponos-u-vzroslogo/
Что происходит в организме во время поноса?
Диарея – это нередкий симптом множества недугов. Как таковая диарея не несет риски для жизни человека, но если диарея протекает в тяжелой форме, нарушения функций многих органов, которые вслед за этим следуют, угрожают жизни пациента.
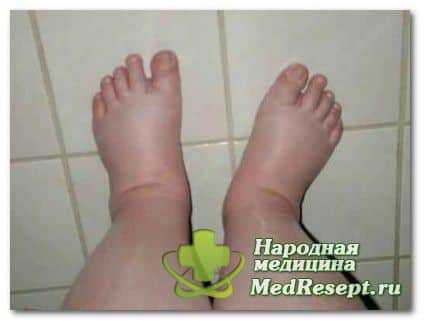
В первую очередь из организма выводится большое количество жидкости и полезных солей. Во время диареи испражнения на восемьдесят процентов состоят из жидкости (а иногда и более чем на девяносто процентов). В связи с этим сильный понос влечет за собой недостаток жидкости и солей, и тем самым обезвоживание. Обезвоживание приводит к нарушению кровотока, страдают внутренние органы. Тяжелые нарушения работы кишечника, сопровождаемые сильным поносом, всего за сутки могут спровоцировать острое обезвоживание и летальный исход. Очень остро реагируют на обезвоживание малыши. Обезвоживание может прогрессировать в том случае, если диарея сопровождается увеличением температуры тела (характерно для заболеваний инфекционного происхождения) или рвотой (часто бывает при интоксикациях). Симптомами обезвоживания являются иссушение слизистых оболочек, кожи, изменение внешности, западение глаз, не проходящее желание попить, вялость, тяга ко сну, нарушение координации, гиперактивность. Если обезвоживание развивается в тяжелой степени, у человека снижается кровяное давление, дыхание становится частым, сердце бьется быстрее. Выведение солей минералов из тела нередко приводит к ухудшению работы важнейших систем и органов.
Источник: http://www.tiensmed.ru/news/cto-proishodit-ponos1.html
Диарея у взрослого: возможные причины и лечение
Диарея — состояние, при котором у человека наблюдается частый водянистый стул. Болезненные спазмы и метеоризм дополняют понос у взрослого; причины и лечение поноса тесно связаны, так как терапия диареи, вызванной кишечной инфекцией, не совпадает с назначением при врожденной недостаточности ферментов и т. д.
Причины диареи и разновидности
От чего может быть понос? Частота нормального стула у людей различается, но в норме кал должен присутствовать каждый день в количествег. Если начинается понос, частота стула увеличивается от 4 до 20 раз в сутки. В нем резко увеличивается количество воды, поэтому суточный его вес превышает норматив.
У взрослого причины поноса весьма разнообразны:
- Заболевания кишечника.
- Поражения других органов, вызванные нарушениями двигательной или секреторной функции.
- Отравления.
- Действие лекарственных препаратов и т. д.
Когда причины поноса у взрослого связаны с нарушением работы кишечника, это может быть:
- Бактериальная инфекция (сальмонеллез, дизентерия, холера).
- Вирусы (ротавирус, кишечный грипп, энтеровирус).
- Паразиты (гельминты и пр.), грибы, простейшие.
- Неспецифичное воспаление кишечника (колит, болезнь Крона, хронический энтерит и др.).
- Онкологическое заболевание кишечника.
- Психоневрологическое состояние человека.
- Врожденный недостаток или избыток одного или нескольких пищеварительных ферментов.
- Состояние после хирургического удаления части кишки.
Диарею у взрослого человека, причины которой кроются в заболевании других органов, можно подразделить на поносы:
- Вызванные нарушением обменных процессов при амилоидозе, гиповитаминозе и т. д.
- Желудочные. То есть те, что возникают при гастрите с секреторной недостаточностью, раке или после частичного удаления желудка.
- Панкреатические (при муковисцидозе, воспалении и раке поджелудочной железы).
- Гепатогенные. Они иногда сопровождают гепатит и цирроз печени.
- Эндокринные. Любые гормональные нарушения в работе желез внутренней секреции — щитовидки, надпочечников и других — могут вызвать очень жидкий понос.
От чего может быть диарея еще?
- Длительный понос может мучить людей, страдающих пищевой аллергией — непереносимостью лактозы, глютена и галактозы.
- Понос водой у взрослого случается при отравлении недоброкачественной едой, алкоголем, ядовитыми грибами, солями тяжелых металлов.
- Водянистый понос может быть следствием приема лекарственных средств — антибиотиков, препаратов наперстянки, слабительных, цитостатиков и пр.
В наше время найдется множество причин для возникновения диареи. Это связано с неправильным питанием, стрессами в пути, приемами лекарств.
Неожиданный понос водой у женщин может совпасть с менструацией. 1/3 представительниц слабого пола испытывают проблемы с пищеварительным трактом именно в критические дни. Точный механизм этого расстройства до конца не выявлен, но предполагается, что это происходит из-за повышения уровня простагландинов, который активизирует перистальтику.
Особенности диареи для постановки диагноза
Диарея имеет свои отличительные черты, здесь важно учитывать цвет, консистенцию, а также наличие мелких включений, слизи и крови. Всю эту информацию нужно сообщить врачу на приеме. Водянистый понос часто сопровождает бактериальную, вирусную или кишечную инфекцию. Цвет может быть желтым, светло-коричневым или зеленоватым. Важную информацию можно почерпнуть после анализа кала.
Постоянный понос может быть вызван энтеритом, колитом, болезнью Крона, язвенной болезнью желудка и кишечника, а также другими заболеваниями желудочно-кишечного тракта. Если болезнь вызвала внутреннее кровотечение в верхнем или среднем отделе пищеварительной системы, появится черный понос.
Диарея светло-желтого или бледно-коричневого цвета сигнализирует о проблемах, скрытых в тонком кишечнике. Пастообразный стул, повторяющийся не более 3 раз в сутки, характерен для поражения начального отдела тонкого кишечника. Болезнь, развивающаяся в подвздошной кишке, обычно вызывает желтый пенистый понос, как вода, повторяющийся 6-8 раз в сутки.
Диарея, появившаяся без видимых причин и не проходящая длительное время (2 недели или дольше), у людей пожилого и среднего возраста является поводом для проверки кишечника на наличие опухолей. При раке толстого кишечника в стуле может присутствовать кровь.
Общее состояние организма и тяжесть заболевания сможет оценить врач общего профиля, то есть лечащий терапевт или семейный врач. Если есть подозрение на серьезный сбой в функционировании какого-либо органа, то он обязательно направит пациента к гастроэнтерологу.
Лечение патологии
Причины и лечение диареи взаимосвязаны. Если понос не проходит 3 дня, нужно обратиться к врачу за врачебной помощью. В противном случае понос у больного может вызвать обезвоживание и другие осложнения. Первостепенное значение играют причины поноса, ведь лечить нужно основное заболевание. Наряду с этим пациенту назначают препараты, направленные на устранение диареи.Марта Волкова: «Единственное средство, которое пригодно для полноценного лечения геморроя дома и которое я могла бы рекомендовать — это. » Читать далее >>>
Тяжелую форму обезвоживания, когда у больного наблюдается потеря тургора кожи, сухость кожи и слизистых оболочек, необходимо восполнять капельными внутривенными вливаниями Дисоли, Трисоли, глюкозы. Пациента нужно отпаивать водой, по 2 и более литра в сутки.
Инфекционный понос у взрослого требует соответствующих антибактериальных лекарств и кишечных антибиотиков. Наряду с этим могут быть рекомендованы адсорбенты, ферментные препараты, а также средства, восстанавливающие моторику кишечника.
Специальная диета
Продолжительный понос (диарея) отнимает силы, иногда он не отпускает даже ночью. У человека болит живот и пропадает аппетит, так как еда начинает ассоциироваться с неприятными ощущениями и болью. Что же делать? Для начала забудьте о продуктах, стимулирующих моторику кишечника и усиливающих выработку пищеварительных ферментов. Пища должна быть нейтральной, легкой и иметь закрепляющий эффект.
В первые пару дней желательно пить отвар ромашки и черемухи, зеленый чай, кисель из клюквы и черники. Сладкие напитки нежелательны, так как могут вызвать брожение и усилить газообразование и болезненные спазмы.
Предпочтительны сухари из белого хлеба, рисовый отвар и бананы. Через несколько дней можно перейти на картофельное пюре, рисовую кашу на воде, слизистый суп, отварное нежирное мясо, овощи и рыбу. Чтобы не нагружать желудок и кишечник, пищу необходимо потреблять в протертом виде. Хронический понос предполагает долговременную диету, поддерживаемую в течение 2-3 месяцев.
На период лечения стоит забыть об употреблении сырых овощей, вареной свеклы, слив, абрикосов, инжира, соусов и пряностей. Людям с непереносимостью лактозы или глютена придется всю жизнь избегать продуктов, содержащих опасные для них компоненты.
Питаться лучше дробно, все блюда должны быть приготовлены на пару и просто сварены. Предпочтение лучше отдавать кашам, вареным яйцам, печеной картошке, сухарям, легким супам.
Восполнение потери жидкости
Это очень важная составляющая лечения поноса, так как человек при постоянной диарее теряет не только воду, но и жизненно важные соли электролитов (натрий, калий, магний). Заторможенность, головная боль, сонливость, головокружение, сильная жажда, потеря аппетита, уменьшение объема и потемнение мочи, снижение артериального давления и ускоренное сердцебиение — лишь неполный перечень симптомов, которые сопровождают постоянный понос водой у взрослого, лечение слабого обезвоживания может ограничиться обильным питьем. Для этого используют чистую воду, травяной чай, раствор Регидрона или Цитроглюкосолана. Вы и сами можете приготовить подобный раствор. В литровую банку налейте 500 мл охлажденной кипяченой воды, всыпьте туда 2 ст. л. сахара и по ¼ ч. л. соли и соды. Все хорошо перемешайте. Если сильный понос сопровождается рвотой, обезвоживание наступает быстрее, но пить жидкость нужно маленькими порциями — пару глотков с 5-минутным перерывом.
Чтобы восполнить жидкость в организме, можно приготовить глюкозо-солевой раствор, который отчасти заменит аптечные препараты, если их нет в доме. Следует, однако, учитывать, что глюкоза при пищевых отравлениях усугубляет течение болезни, так как является идеальной пищей для микробов, вызвавших болезнь.
В аптечный Регидрон входит хлористый калий, но дома его найти трудно. Чтобы в некоторой степени компенсировать потерю солей калия, можно выпить стакан натурального апельсинового сока или отвар кураги.
Сорбенты применяют для связывания и вывода из организма болезнетворных микроорганизмов, продуктов их жизнедеятельности, токсинов, пищевых аллергенов, этанола и излишних газов. При неинфекционном происхождении диареи сорбенты уменьшают метеоризм и боли в животе, связанные с растяжением кишок. К классу сорбентов относится:
- Активированный уголь. Взрослый человек в течение дня может выпитьтаблеток, а при остром отравлении количество увеличивается до нескольких пачек.
- Глюконат и карбонат кальция.
- Препараты, содержащие соль висмута (Де-нол, Вентер) в кишечнике практически не усваиваются, но помогают калу оформиться.
- Смекту растворяют в ¼ стакана воды и принимают до еды 3 раза в день.
- Препараты лигнина (Фильтрум, Билигнин, Полифепан).
- Атапульгит — коллоидный препарат, содержащий силикат алюминия и магния. Начинают с 2-х таблеток, а потом принимают по 2 штуки после каждой дефекации. Суточная доза — не более 12 таблеток.
- Холестирамин — анионообменная смола, которая, попадая в кишечник, связывает желчные кислоты и помогает их выводу из организма. Это лекарство показано при поносе, вызванном заболеваниями печени и желчного пузыря.
Помните, что сорбенты могут нейтрализовать другие лекарства, поэтому их принимают с перерывом не менее 2 часов.
Препараты для уменьшения кишечной секреции.
Подобным действием обладают нестероидные противовоспалительные средства (Диклофенак, Индометацин и пр.). Их рекомендуют принимать при острой бактериальной диарее не дольше 5 дней. Существуют и некоторые исключения: пациенты с неспецифическим язвенным колитом долгое время принимают Сульфосалазин. Аналогичное действие оказывают стероидные лекарства (Метипред, Преднизолон) у пациентов с болезнью Крона.
При лечении поноса успешно применяют экстракты, настои и отвары некоторых растений. Это может быть отвар гранатовых корок, коры дуба, плодов черемухи, ольховых шишек и пр. Они снижают секрецию в кишечнике и оказывают вяжущее действие.
Случается, что водянистый понос не проходит даже после уничтожения кишечной инфекции. При этом всегда нужно учитывать от чего бывает понос. Одним из вариантов может быть нарушение всасывания воды и дисбаланс выработки пищеварительных ферментов. Врачи советуют лекарства, в которых не содержатся желчные кислоты, — Панкреатин, Панцитрат, Мезим Форте, Креон.
Прием Мезим форте рекомендуется для улучшения переваривания пищи людям с нормальной функцией желудочно-кишечного тракта по требованию, например, в случае погрешностей в питании в праздничное застолье, при изменении пищевого рациона во время путешествий.
Лекарства, воздействующие на моторику кишечника.
Почему бывает очень жидкий стул? Иногда понос наблюдается при активной перистальтике кишечника. Подобное явление сопровождает синдром раздраженного кишечника и болезнь Крона. Для снижения тонуса и моторики кишечника прописывают Лоперамид (Имодиум, Суприлол, Энтеробене, Лоперадиум). Учтите, что Лоперамид и его аналоги нельзя использовать при инфекционном поносе. Так как задержка вывода с калом токсинов и избыточной патогенной флоры может вызвать сильную интоксикацию, подъем температуры и резкое ухудшение состояния больного.
При диабетической энтеропатии и амилоидозе кишечника Лоперамид не помогает. Для лечения данных видов диареи применяют Октреотид, замедляющий активность кишечника, усиливающий всасывание воды и полезных веществ.
Снижают перистальтику спазмолитики (Дротаверин, Папаверин) и холинолитики (Платифилин, Атропин). Они показаны при острой диарее с болью в животе.
Частый понос зачастую сопровождается дисбактериозом, поэтому в течение нескольких недель или месяцев рекомендуют принимать препараты, восстанавливающие нормальную микрофлору в кишечнике. К ним относятся:
- Средства с транзиторной флорой (Бактисуптил, Энтерол).
- Препараты, в состав которых входит облитарная кишечная флора (Линекс, Бифидобактерии + лактобактерин, Полибактерин, Линекс, Аципол, Бифиформ и др.).
- Средства, содержащие частицы кишечных бактерий и субстраты их обмена веществ (Хилак форте).
Долгое течение поноса приводит к обезвоживанию, потере электролитов, недополучению питательных веществ и прочим негативным явлениям. Если вас мучает понос водой, и он не проходит в течение 3 дней, необходима срочная госпитализация и проведение обследования.
О том как правильно лечить геморрой дома
Вы когда-нибудь пытались избавиться от геморроя дома самостоятельно? Судя по тому, что вы читаете эту статью – победа была не на вашей стороне. И конечно вы не понаслышке знаете что такое:
- в очередной раз видеть кровь на бумаге;
- проснуться утром с мыслью, как бы уменьшить вздувшиеся болючие шишки;
- страдать каждый поход в туалет от дискомфорта, зуда или неприятного жжения;
- вновь и вновь надеяться на успех, ожидать с нетерпением результатов и расстраиваться от нового неэффективного препарата.
А теперь ответьте на вопрос: вас это устраивает? Разве можно с этим мирится? А сколько денег вы уже «слили» на неэффективные препараты? Правильно – пора с ними кончать! Согласны? Именно поэтому мы предлагаем вашему вниманию метод Марты Волковой, которая рассказала об эффективном и недорогом способе всего за 5 дней навсегда избавиться от ГЕМОРРОЯ. Читать статью >>>
Источник: http://gemoroff.ru/lechenie-gemorroya/zdorovyy-kishechnik/prichiny-ponosa.html
Полезен ли понос
Польза или вред поноса – это очень деликатный вопрос. Вероятнее всего польза в чем-то присутствует, но для каждого человека она своя. Прежде всего, все зависит от того, какие цели преследуются больным.
Еще раз хочется подчеркнуть, что постоянная диарея на протяжении длительного времени – это болезнь. Различают хроническую и острую диарею. Дело в том, что большинство людей страдают от острой диареи. Она, как правило, длится 1-2 дня, после чего может пройти без приложения усилий. А вот хроническая диарея – это уже совершенно другой уровень. Ее длительность не менее 4 недель, что в принципе никакой пользы не может дать. Зачастую – это следствие хронической болезни.
Понос – это плохо или хорошо? Стоит заметить, что мало кто может для себя найти что-то хорошее в поносе. Во-первых, это симптоматика, которая весьма агрессивна. Во-вторых, это последствия, которые могут быть самыми разными. Например, нужно знать, что диарея любой продолжительности легко приводит к обезвоживанию организма. Тем самым организм начинает чувствовать истощенность, ему не хватает электролитов, жидкости и разного рода химических веществ (хлорид, натрий, калий и т.д.).
Польза от диареи, даже звучит как-то смешно. Никакой пользы диарея принести не может. От некоторых людей можно услышать, что при похудении понос полезен. А ведь многие женщины знают, что большинство чаев, предназначенных для похудения, имеют именно слабительный эффект. Но пользу это приносит или вред? Вот в чем состоит главный вопрос. Во-первых, стоит отметить, что при употреблении таких продуктов вы действительно потеряете около 5 килограммов и это только за одну неделю. Это хорошо. И в чем же состоит главный подвох? И что может быть вредного в этом? Как обычно девушки и женщины, глядя на весы, не особо задумываются над этими вопросами. Прежде всего, такой чай эффективен только потому, что не дает питательным веществам усваиваться организмом, пронося все по кишечнику с большой скоростью. Это плохо. Вторая сторона медали: с поносом из организма уходит и влага, что еще больше способствует снижению массы тела.
Следствие подобного похудения – нарушение правильного функционирования органов пищеварения. Зачем им в принципе выполнять свои обязанности, если за них это делают слабительные препараты. Поэтому прежде чем делать поспешные выводы о пользе поноса нужно убедиться в том, что у него нет побочных эффектов и опасных последствий.
Диарея – деликатный вопрос, который не принято обсуждать. Помимо того, что понос причиняет дискомфорт, он еще и представляет опасность для организма. Причины расстройства желудка бывают разные: отравление, стрессы, переедание, инфекции, смена климата и др. Выделяют две формы диареи: острую и хроническую. Острая продолжается 1-2 дня и редко грозит серьезными неприятностями, а вот хронический понос может быть опасным для организма.
Многие задаются вопрос, можно ли похудеть при поносе? Да, но это далеко не самый щадящий метод. Во-первых, агрессивная симптоматика, которая радости жизни точно не добавляет. Во-вторых, диарея любой продолжительности может привести к обезвоживанию.
При диарее из организма выводится не только жидкость, но и полезные соли (натрия, калия), электролиты. Это приводит к нарушению работы внутренних органов и ухудшению общего состояния. Особенно остро реагируют на обезвоживание дети.
Симптомы обезвоживания: постоянная жажда, вялость, нарушение координации, сонливость, иссушение кожных покровов, западение глаз. Ухудшается усвоение питательных веществ, ведь из-за раздраженной слизистой кишечника они не всасываются, а выводятся с испражнениями. Вот почему затяжные поносы часто сопровождаются анемией и авитаминозом.
Еще одна опасность диареи – интоксикация организма. В кишечнике застаиваются остатки не переработанной еды, в которой активно развиваются патогенные микроорганизмы. Продукты их жизнедеятельности для человека ядовиты, поэтому могут стать причиной множества заболеваний.
Худеют ли от поноса? Естественно, но без особой пользы для организма. Можно похудеть за счет того, что из организма выводится жидкость. Это как после посещения сауны: вместе с потом выводится большое количество жидкости и кажется, что вы потеряли пару килограммов. Однако после восстановления питьевого режима все потерянное возвращается на место. Можно похудеть без вреда для организма только соблюдая постоянную диету, дополненную физическими нагрузками.
Можно смело утверждать, что понос не несет пользы для организма, хотя многие женщины настаивают, что диарея – это еще и способ очистить кишечник от накопившихся токсинов. Уверяем, есть более щадящие методы. От поносов худеют на 2-5 килограммов в неделю, но и питательные вещества организмом не усваиваются. Также организм теряет ценную влагу и соли, нарушается пищеварительная функция.
Важно! Специально принимать слабительные средства или травяные сборы с целью похудения недопустимо. Вы можете навредить и спровоцировать развитие опасных заболеваний
Если диарея вызвана пищевым отравлением, первое, что нужно сделать – принять современный сорбент, который очистит организм от токсинов. Обзор лучших средств и их действие смотрите в видео ниже.
Дискомфорт в кишечнике хотя бы раз нарушал привычный ход жизни любого человека.
При нарушении функционирования толстой кишки, жидкость не всасывается в кровь, а выходит с каловыми массами из организма. Частота испражнений свыше 3 раз за сутки позволяет говорить о таком нарушении в работе желудочно-кишечного тракта, как понос. Причины жидкого стула можно узнать из нашей следующей статьи.
Диарея — это симптом, который свидетельствует о проблемах в работе организма. Опасность диареи в ее последствиях.
Основная опасность жидкого стула (диареи)— обезвоживание организма, приводящее к серьезным осложнениям.
Болезненное состояние при поносе характеризуется такими симптомами, как:
Профилактику обезвоживания необходимо начинать, как только становиться понятно, что дефекации жидкими массами не единичны. Принимают раствор Регидрон, подсоленную воду, отвар ромашки.
В остром периоде, в первый день еда исключается совсем, показано большое потребление жидкости. Со 2 дня либо при стабильном состоянии можно начинать есть только рекомендованные продукты.
Продукты используются в обработанном виде, сваренные или приготовленные на пару. Жарение исключается.
Если не соблюдать рекомендации по питанию можно долго и безрезультатно бороться с диареей.
Под запретом все продукты, вызывающие брожение и раздражающие слизистую желудка и кишечника.
Список продуктов, употребляемых при поносе, мал. Разнообразить стол можно различными вариациями их приготовления.
Необходимо постоянно восполнять потери воды, выпивая 2-3 литра жидкости за день.
Питание в соответствии с диетой №4 длится полторы недели. Придерживаясь диеты №4, уже в первую неделю снижаются признаки воспаления стенок кишечника, уменьшается брожение в кишечнике.
Выходить из диеты № 4 следует постепенно.
Итак, приблизительное меню при диарее на один день:
Иногда у молодых мам в период лактации возникает диарея. Почему урчит в животе и возникает диарея подробно освещалось здесь.
Что надо есть женщинам, кормящим грудью, при диарее:
Обязательно выпивать 2–3 литра жидкости в день. Это может быть вода, чай, компот из сухофруктов, кисели из ягод (с учетом вероятности аллергической реакции малыша).
Настои ромашки, семян фенхеля и укропная вода помогают в борьбе с диареей, но и еще дополнительно стимулируют лактацию, улучшают вкус грудного молока.
Нарушение стула (диарея или запор) у пожилых людей явление частое.
Пожилым людям важно вовремя проходить обследования, по возможности заниматься физическими упражнениями, много гулять и вести активный образ жизни.
Синдром раздраженного кишечника (СРК) характеризуется нарушением двигательных функций кишечника.
Это нарушение выражается такими явлениями, как:
Для избавления от СРК необходимо провести анализ факторов его вызывающих, и принять меры по их устранению.
Понос – это плохо или хорошо? Стоит заметить, что мало кто может для себя найти что-то хорошее в поносе. Во-первых, это симптоматика, которая весьма агрессивна. Во-вторых, это последствия, которые могут быть самыми разными. Например, нужно знать, что диарея любой продолжительности легко приводит к обезвоживанию организма. Тем самым организм начинает чувствовать истощенность, ему не хватает электролитов, жидкости и разного рода химических веществ (хлорид, натрий, калий и т.д.).
Польза от диареи, даже звучит как-то смешно. Никакой пользы диарея принести не может. От некоторых людей можно услышать, что при похудении понос полезен. А ведь многие женщины знают, что большинство чаев, предназначенных для похудения, имеют именно слабительный эффект. Но пользу это приносит или вред? Вот в чем состоит главный вопрос. Во-первых, стоит отметить, что при употреблении таких продуктов вы действительно потеряете около 5 килограммов и это только за одну неделю. Это хорошо. И в чем же состоит главный подвох? И что может быть вредного в этом? Как обычно девушки и женщины, глядя на весы, не особо задумываются над этими вопросами. Прежде всего, такой чай эффективен только потому, что не дает питательным веществам усваиваться организмом, пронося все по кишечнику с большой скоростью. Это плохо. Вторая сторона медали: с поносом из организма уходит и влага, что еще больше способствует снижению массы тела.
Следствие подобного похудения – нарушение правильного функционирования органов пищеварения. Зачем им в принципе выполнять свои обязанности, если за них это делают слабительные препараты. Поэтому прежде чем делать поспешные выводы о пользе поноса нужно убедиться в том, что у него нет побочных эффектов и опасных последствий.
1. На пищеварительный процесс существенно влияет количество и качество еды. Так, много трудно перевариваемой пищи (это богатая растительной клетчаткой и жирами пища) переваривается не в полном объеме, что приводит к ускорению перистальтики кишечника и увеличивает рост бактерий.
Источник: http://fitfan.ru/health/bolezni/2238-ponos-diareya.html
Понос у взрослого (диарея) — что делать, лечение
Кто не знает из телевизионной рекламы, что делать при возникновении поноса у взрослых? Выпить «волшебную» таблетку, которая мгновенно остановит диарею! Однако любой врач скажет, что такое «лечение» в лучшем случае не поможет, а в худшем – навредит. Во-первых, лекарственные средства при поносе не действуют моментально, они всего лишь снижают кишечную перистальтику, а во-вторых, применение таких лекарств противопоказано при целом ряде заболеваний. Что же делать, когда мучает жидкий стул?
Понос у взрослого: причины и симптомы диареи
Понос – это не заболевание, а симптом, говорящий о неполадках в желудочно-кишечном тракте или в организме в целом. Поэтому невозможно вылечить диарею, не зная, какими причинами она вызвана. Поносом считается выделение жидкого стула как однократно, так и с увеличенной частотой дефекаций. Если такое нарушение проходит за 2-3 недели, речь идет об острой диарее, свыше 21 дня – хронической.
В нормальном состоянии организм здорового взрослого человека выделяет 100 – 300 г оформленных каловых масс ежедневно либо с другой периодичностью, комфортной для конкретного ЖКТ. Разжижение и ускоренная эвакуация стула происходят за счет резкого увеличения содержания воды: при поносе кал на 90% состоит из жидкости. Количество фекалий позволяет предположить этиологию диареи:
- нарушения перистальтики кишечника обычно не увеличивают суточный объем кала, он выделяется часто, но небольшими порциями;
- если проблема — во всасывании веществ кишечной стенкой, наблюдается существенное возрастание объема испражнений из-за массы неусвоенной пищи.
Основные причины жидкого стула у взрослых:
- несварение после обильной трапезы с «тяжелыми» блюдами;
- легкое пищевое отравление;
- непереносимость определенных продуктов (аллергические реакции, гиполактазия);
- прием некоторых лекарств (слабительные, антациды, противоаритмические средства, антикоагулянты, синтетические сахарозаменители);
- стрессовое состояние (волнение, страх, испуг, при которых понос – результат выброса гормонов);
- диарея путешественника (связанная со сменой климатических условий и рациона).
Такая диарея, как правило, проходит за 3-4 дня, и заболевший, скорее всего, сможет связать наступление поноса с предшествующими событиями.
Однако причины поноса у взрослого человека могут быть и более серьезными:
- инфицирование бактериями, вирусами, простейшими (дизентерия, сальмонеллез, кишечный грипп);
- воспалительные заболевания органов пищеварения (гастрит, гепатит, НЯК (неспецифический язвенный колит), язвы);
- функциональная недостаточность органов (дефицит тех или иных ферментов);
- заболевания ЖКТ неясной этиологии (болезнь Крона);
- токсическое поражение (отравление свинцом, ртутью).
В таких случаях недостаточно просто остановить диарею: следует установить диагноз и провести квалифицированное лечение, нередко в стационарных условиях. Что касается клинических проявлений диареи, они могут быть маловыраженными. Это касается обычного несварения, когда помимо жидкого стула могут наблюдаться спастические боли в животе и диспепсические симптомы (бурление, вздутие, сильное скопление газов в кишечнике (метеоризм)).
В случае пищевого отравления к болям присоединяется слабость, лихорадочное состояние, тошнота и рвота, отказ от еды, может подняться температура. Аналогичными признаками сопровождаются кишечные инфекции и вирусные заболевания.
Тревожными признаками, требующими немедленного реагирования, являются симптомы обезвоживания. Сухие кожные покровы и слизистые оболочки, потрескавшиеся губы, сильная жажда, редкое мочеиспускание, потемнение мочи возникают при изнуряющем поносе, и это состояние представляет большую опасность: пульс возрастает, артериальное давление падает, могут начаться мышечные судороги.
Что делать при диареи у взрослого — первая помощь
Чтобы не допустить обезвоживания, потерянные организмом воду и соли нужно компенсировать обильным питьем: лучше всего принимать регидратирующие растворы (Регидрон и аналоги), при их отсутствии можно пить физиологический раствор, подсоленную воду, ромашковый чай. Начинать профилактику обезвоживания следует сразу, как становится понятно, что жидкий стул – не единичный случай.
Особенно, если понос обильный и постоянный, продолжается уже несколько дней, сопровождается рвотой. Необходимо обратить внимание и на наличие крови в каловых массах. Она может появиться при дизентерии, неспецифическом язвенном колите, болезни Крона.
В зависимости от установленного диагноза, врач подберет специфическое лечение, но есть общие правила, которые предписываются к соблюдению при любых случаях диареи. Это диетическое питание, прием адсорбирующих препаратов, ферментов.
Диета при поносе у взрослого человека
Характер питания очевидно влияет на опорожнение кишечника. Многие продукты оказывают раздражающее действие на перистальтику, и про них при поносе нужно забыть до полного выздоровления. Это пряности, сырые овощи, сливы и другие послабляющие.
Некоторые продукты обладают закрепляющим эффектом, поэтому в первые несколько дней диеты нужно ограничиться таким набором блюд:
- сухарики из пшеничного хлеба;
- овощные пюре;
- слизистые каши;
- протертые мясо и рыба постных сортов (паровые, отварные);
- чай, кисель из черники, отвар плодов черемухи, рисовый отвар.
Можно начать диету с «голодного» дня: пить только крепкий сладкий чай (8-10 чашек в течение дня).
Если диарея вызвана лактозной, глютеновой непереносимостью, то диета – главный, а часто и единственный, фактор лечения. При этих заболеваниях назначается лечебное питание, полностью исключающее продукты, содержащие молочный сахар и злаковый белок глютен.
Важное значение имеет режим питания: принимать пищу необходимо часто (каждые 3 часа) и небольшими порциями.
Диету нужно соблюдать на протяжении всего лечения и далее, но после первых «жестких» дней можно снять ограничения и расширить рацион, придерживаясь следующих принципов:
- Исключить механически и химически раздражающие ЖКТ продукты (острые, соленые, кислые, содержащие грубую клетчатку).
- Нельзя употреблять еду, стимулирующую выброс желчи (жирное, помидоры и морковь, виноградный сок, брусника).
- Убрать из рациона «бродящие» и газообразующие продукты — яблоки, капусту, черный хлеб, молоко.
Таким образом, перечислим продукты под запретом:
- любое жареное мясо;
- субпродукты;
- насыщенные бульоны;
- жирная рыба, приготовленная любым способом, и нежирная, если она жареная, консервированная, копченая;
- молоко, сливки высокой жирности;
- яичница, вареные вкрутую яйца;
- капуста в любом виде, свекла, пряные корнеплоды, репа, редька, огурцы;
- овощные консервы;
- грибы;
- кислые ягоды и фрукты;
- выпечка и хлеб;
- газированные напитки, квас, холодное питье.
Что же тогда можно есть при поносе у взрослых? Вот примерный список блюд, из которых рекомендуется составить диетическое меню:
- паровые котлеты из мясного фарша, мясное пюре (можно из «детских» баночек), суфле;
- отварная рыба (типа минтая, трески), рыбные фрикадельки, котлетки, приготовленные на пару;
- крупа, сваренная на воде, в готовую кашу можно добавить немного молока, кусочек сливочного масла;
- рисовый пудинг;
- супы-пюре на овощном или слабом мясном бульоне;
- вареные макароны;
- кисломолочные напитки;
- свежий творог;
- омлет, яйца всмятку;
- отварные, запеченные или протертые овощи: картофель, тыква, цуккини, стручковая фасоль;
- фрукты запеченные, в компоте, немного свежих ягод клубники;
- желе и муссы из ягод и фруктов;
- сухарики из белого хлеба, сушки, печенье типа «Мария»;
- вода, чай, компот, какао без молока.
Профилактика обезвоживания
Помимо диеты важно организовать правильный питьевой режим. Поступающая в организм жидкость должна составлять в объеме несколько литров, чтобы в полной мере компенсировать потерю воды с поносом.
Поскольку с жидким стулом вымываются микроэлементы, простая вода для питья не очень подходит. Лучше принимать глюкозо-солевые напитки, которые будут восполнять потерю электролитов, поддерживать нормальный уровень сахара в крови, к тому же соль способствует задержке жидкости в организме.
Существуют специальные препараты для приготовления регидратирующих напитков, это Регидрон, Цитроглюкосолан, Гастролит, но при их отсутствии можно приготовить жидкость своими руками, разведя в литре воды:
Вместо хлористого калия можно влить в раствор отвар кураги, свежевыжатый сок апельсина. Пить нужно небольшими порциями, но постоянно в течение всего дня.
Лекарства для лечения поноса у взрослого
- Сорбенты – важная часть лечения диареи. Они выводят из кишечника токсины, вирусы, бактерии, адсорбируют газы, снижают вздутие. Рекомендуется прием таких препаратов при кишечных инфекциях, отравлениях, но пить их нужно отдельно от любых других препаратов (желательно соблюдать интервал 2 часа, иначе лекарства не усвоятся). Если сильно нарушено всасывание в кишечнике (энтеропатия), сорбенты не назначают, дабы не усугубить дефицит питательных веществ. Выбор энтеросорбентов велик, от традиционного активированного угля (10 таблеток) до современных препаратов на основе каолина, солей кальция, висмута (Де-нол, Смекта), производных древесины (Полифепан, Балигнин), солей магния и алюминия (Аттапульгит).
- Препараты, снижающие выработку кишечной слизи. Их принимают в первый день от начала диареи. Это противовоспалительные средства типа Диклофенака, Индометацина, Сульфасалозина. Если выявлена болезнь Крона, для этой цели применяют гормональные лекарства (Метипред, Преднизолон), конечно, только по рецепту врача.
- Фитопрепараты. Снижают кишечную секрецию и перистальтику растения с вяжущими свойствами. Это кора дуба, ягоды черемухи, ольховые шишки, ромашка, корень лапчатки. Из растительного сырья делают отвары и настои для питья в течение дня. Для остановки поноса подойдут любые народные средства с закрепляющим эффектом.
- Ферменты. Если понос связан с заболеваниями органов ЖКТ, ферменты помогают восполнить дефицит пищеварительных соков. Нарушенное всасывание в кишечнике тоже требует дополнительной стимуляции – для этого хорошо подходят лекарства на основе панкреатина (Креон, Панцитрат, Фестал, Мезим).
- Противодиарейные средства и другие, снижающие кишечную моторику. Выбор препарата также зависит от причины заболевания. Лоперамид — известное вещество, лекарства на основе которого останавливают понос (Имодиум, Лопедиум), нельзя принимать при кишечных инфекциях, так как часть возбудителей тогда останется в организме, а не будет выведена наружу. Эффективны препараты лоперамида при синдроме раздраженной кишки, болезни Крона. При энтеропатиях назначают гормоны, которые одновременно парализуют двигательную активность кишечника и усиливают его всасывающую способность (Соматостатин, Октреотид). Спазмолитики также снимают излишнюю перистальтику (Папаверин, Но-шпа).
- Антибиотики назначает врач по результатам проведенных анализов и установленных возбудителей диареи. Как правило, при кишечных инфекциях рекомендованы антибактериальные препараты широкого спектра действия. В случае с вирусной этиологией заболевания могут применяться Арбидол, иммуноглобулины, но на практике такая диарея проходит без специфического лечения.
- Кишечные антисептики – это антимикробные препараты, действующие исключительно в кишечнике и не проникающие в кровь. Губительно влияют на стафилококки, стрептококки, сальмонеллы, кишечную палочку, шигеллы и другую инфекционную флору, но сохраняют полезные микроорганизмы. Пример такого препарата – Энтерофурил. Лекарство под названием Интетрикс также уничтожает дизентерийную амебу и кандидозные грибы.
- Пробиотики. Эти препараты незаменимы при лечении поноса любой этиологии, поскольку диарея, какой бы причиной она не была вызвана, нарушает баланс кишечной микрофлоры. Например, Энтерол является комплексным антидиарейным средством, работающим в нескольких направлениях: подавляет активность микробов, вирусов, простейших и грибков, выводит токсины, восстанавливает слизистую кишечника и укрепляет местный иммунитет, стимулирует рост полезных бактерий. Способствуют нормализации микроклимата в кишечнике препараты специфической флоры (Хилак-Форте, Линекс, Бактисубтил).
- Кишечные иммуномодуляторы. Современные врачи включают в схему лечения диареи такой препарат, как Галавит, рекомендуемый при любых инфекционных поносах. Галавит снимает симптомы интоксикации и дает быстрое улучшение состояния у взрослых больных (детям не показан).
В качестве важного совета следует отметить, что понос у взрослого, не прошедший за 3-е суток, – повод для обращения к врачу. Хроническая диарея может свидетельствовать о наличии серьезных заболеваний, она бывает даже при некоторых формах рака.
Также стоит показаться доктору, если температура при поносе поднимается свыше 38, появляются нехарактерные для несварения или отравления признаки: сыпь, желтушность кожных покровов и глаз, выделение темной мочи, нарушения сна. Постоянные мучительные боли в животе не должны быть нормой (допустимы спастические боли до и во время дефекации).
Черный или зеленый понос, рвота с примесью свежей или свернувшейся (темной) крови, полуобморочное состояние, признаки сильного обезвоживания говорят о критичности ситуации: необходимо срочно вызывать скорую помощь.
Источник: http://stopgemor.ru/ponos-u-vzroslogo/
Понос
Понос – это не болезнь, а скорее симптом, говорящий о наличии у взрослого или ребенка расстройства кишечника. Диарея (медицинский термин поноса) характеризуется увеличением количества (более 3-5 раз в сутки) и качества (водянистый, пенистый, зеленый и т.п.) стула. Главная опасность поноса – это возможность развития обезвоживания. Поэтому следует отличать нормальный стул от поноса.
На таблице ниже указанны показатели, на которые следует обратить внимание. Однако стоит уточнить, что данные критерии усреднены. Каждый человек индивидуален и в данном случае может иметь свои границы нормы и патологии. Так, например, для отдельных людей считается в порядке вещей сходить «по большому» один раз в 3-4 дня, в то время как другим необходимо испражняться 3-4 раза в день. Характер кала в норме может варьироваться от кашицеобразного до твердого оформленного стула.
Основным признаком, по которому можно судить о наличии у человека диареи – это продолжительность испражнения. Но если на протяжении длительного времени (от нескольких месяцев до нескольких лет) человек не испытывает каких-либо неприятных ощущений, то беспокоиться не о чем. Скорее всего, это не понос, а особенность данного организма.
Иначе обстоят дела с качественным составом каловых масс. При наличии в них различных примесей, прожилок крови, изменение их цвета почти наверняка говорят о наличии поноса. Не гнушайтесь после каждой дефекации обратить внимание на кал, ведь их изменения могут сказать о многом. Однако не стоит рассматривать фото поноса в интернете – при помощи них нельзя судить о причине возникновения диареи.
Почему возникает понос?
Причиной поноса в любом случае является нарушение функционирования кишечного тракта. Он ускоряется, вследствие этого каловые массы разжижаются, а количество актов дефекации увеличивается.
Как правило, понос имеет бактериальное или вирусное происхождение, но чаще он возникает из-за пищевого отравления.
Иногда пациенты могут жаловаться на понос после антибиотиков. Как ни странно, антибактериальная терапия, призванная избавить человека от какого-либо заболевания, сама по себе может нанести урон здоровью, вплоть до летального исхода. Антибиотики убивают бактерии, причем не только те, которые являются возбудителями каких-либо заболеваний, но и составляющих нормальной микрофлоры кишечника человека. Это приводит к возникновению дисбактериоза, который при неправильном лечении может стать причиной возникновения псевдомембранозного колита. Он плохо поддается лечению и характеризуется изнурительными поносами.
Понос при прорезывании зубов, по мнению врачей, обусловлен обильным выделением слюны у ребенка. Считается, что секрет слюнных желез разжижает каловые массы. Еще одной гипотезой возникновения диареи во время «зубов» считается рефлекторное усиление перистальтики кишечника. Понос – необязательное явление при прорезывании зубов, однако его появление в этот период считается нормой.
Диарея при менструации
Во время менструации в организме женщины увеличивается количество простагландинов. Этот гормон вызывает сокращение мышц стенок кишечника. Вследствие этого количество актов дефекации может увеличиваться. Многим женщинам знакомы с интенсивными ноющими болями в период менструации. Возникающие спазмы возбуждает перистальтику кишечника, вызывая понос при месячных.
Диарея после еды
Диагностировать причину возникновения поноса после еды можно, уточнив в каком временном промежутке возникли первые позывы на дефекацию.
Если сразу после приема пищи понос застал вас врасплох, то следует опасаться синдрома раздраженного кишечника. Спровоцировать его может определенный вид пищи, инфекционное заболевание или воспалением кишечника. Диарея через час после приема пищи может быть вызван приемом испорченных продуктов, слишком жирной едой, сырой водой, нервным перенапряжением.
Утренняя диарея
Если понос по утрам – явление постоянное, то, скорее всего, причиной стал дисбактериоз. Если разовое, то возможно накануне вы поели некачественную еду или продукты, известные слабительным эффектом.
Симптомы поноса
Клинику поноса обычно составляет стандартный набор жалоб пациентов. Для отдельных видов диареи существуют специфический набор признаков, по которым можно судить о наличии у человека какого-либо заболевания. При первых признаках расстройства кишечника следует прислушаться к своему организму, т.к. иногда распознать болезнь можно на основе лишь субъективных данных.
- Болит живот и понос. Пищевое отравление или понос бактериального или вирусного происхождения могут сопровождаться болью в животе. Она вызвана усилением перистальтики кишечника. Как правило, болевые ощущения приступообразные, сильные.
- Высокая температура и понос. Лихорадка часто становится спутником диареи. Часто она говорит о микробном происхождении поноса. При проникновении чужеродных тел организм отвечает иммунной реакцией – выбросом антител. Они, «борясь» с возбудителями, становятся причиной повышения температуры.
- Рвота, тошнота и понос. При расстройстве кишечника, когда продвижение пищевых и каловых масс идет с нарушением, они практически всегда забрасываются назад. Проявляется это тошнотой и рвотой.
Также при всасывании продуктов жизнедеятельности вирусов и бактерий, токсины разносятся по всему организму с кровью. Первым на это реагирует головной мозг (зона, отвечающая за рвотный рефлекс), вызывая у больного тошноту и далее рвоту.
Отличие нормального стула от поноса:
Виды поноса
Квалифицированный специалист, судя по цвету и качественному составу стула, может определить этиологию диареи.
- Понос зеленого цвета. Зеленый понос характерен для вирусной или бактериальной инфекции. Он говорит о наличии в каловых массах лейкоцитов. Для гноеродной инфекции кишечника характерна температура, понос, тошнота.
- Желтый понос. Является одним из благоприятных видов диареи. А все потому, что чаще всего он бывает связан с увеличением перистальтики кишечника. Каловые массы просто не успевают оформиться. Однако расщепление почти завершено, и некоторая часть питательных веществ всасывается в кровоток. В итоге стул имеет естественный цвет, но жидкую консистенцию.
- Понос с кровью. Кровавый понос – один из самых серьезных видов диарей, свидетельствующий о наличии в просвете кишечника активного кровотечения.
- Понос водой. Характерен для холеры. Неукротимая диарея, где вместо каких-либо признаков кала, из заднего прохода выделяется лишь вода. Актов дефекации настолько велико, что больной не может их посчитать. Очень быстро может наступить обезвоживание, а при запоздалом обращении в стационар, может дойти до летального исхода.
- Понос с пеной. Пенистый кал у новорожденных и грудных детей говорит о том, что ребенок «что-то не то съел», либо кормящая мама нарушила основные правила диеты, подходящей для этого периода. У взрослых причиной возникновения пены в испражнениях могут быть дисбактериоз, микробная инвазия кишечника, воспаления толстой и тонкой кишки, аллергия на какой-либо лекарственный препарат.
- Постоянный понос. Хроническая диарея может быть следствием некоторых весьма серьезных заболеваний, таких как болезнь Крона, неспецифический язвенный колит, гипертиреоз. В этом случае часто можно наблюдать понос, тошноту, слабость, вздутие живота, метеоризм, болевые ощущения в брюшной области.
Постоянная диарея требует немедленного обращения в больницу.
Борьба с жидким стулом
Правильный и действенный ответ на вопросы «как вылечить понос» и «что помогает от поноса» может дать только тот, кто точно может определить этиологию и механизм возникновения этого симптома – т.е. врач.
Однако если вы твердо уверены, что жидкий стул не несет угрозы для жизни и здоровья больного, то можно попытаться избавиться от поноса в домашних условиях. Главное преимущество народной медицины – это то, что при правильном применении ее средств, не возникают побочные эффекты. Поэтому ниже приведены рекомендации о том, что делать при поносе:
- Ешьте «вяжущую» еду: рисовый отвар, черемуху, гранатовый отвар, сухие плоды черники.
- Кора дуба при поносе будет полезной, если приготовить из нее отвар. Делается это так: 1чайн. л. коры дуба залить ½ литра кипятка и дать настояться в течение 9 часов. Процедите и принимайте по 2стол. л. 4 раза в день. Можно использовать для спринцевания.
- Активированный уголь при поносе – один из самых мощных проверенных временем средств. При приеме внутрь он вбирает в себя все вредные токсины, которые еще не успели всосаться в кровь, и выводят их наружу, тем самым устраняя раздражающий фактор.
О том, как избавиться от детского поноса, Комаровский Е.О., известный педиатр, заслуживший доверие многих молодых мам, говорит однозначно: смекта. Ее можно применять уже с первого месяца жизни. Главное – четко следовать инструкции по применению.
Водный режим при диарее
Врачи настоятельно рекомендуют во время поноса соблюдать правильный питьевой режим. Но не любая жидкость будет полезной в этом случае. Итак, что пить при поносе:
- Глюкозо-солевые растворы из аптеки (например, регидрон) или приготовленные самостоятельно.
- Компот из кураги.
- Свежевыжатый апельсиновый сок.
Эти растворы способны восстановить дефицит электролитов в кишечнике, что избавит пациента от поноса.
«Полезный» понос
Как вызвать понос – проблема большинства дам, решивших таким образом «прочистить» свой организм от «шлаков». Дело это, возможно, и полезное. Но не стоит заниматься этим самостоятельно или по совету соседки и подруг. Проконсультируйтесь с вашим лечащим врачом, который даст совет по этому поводу и скорректирует вашу диету.
Источник: http://gastros.ru/ponos
Понос (диарея). Причины, факторы риска, диагностика причин диареи, лечение диареи
Часто задаваемые вопросы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Анатомия и физиология пищеварительного тракта
Бегущую ленту конвейера – это пищеварительная трубка: пищевод, желудок, тонкая и толстая кишка. В каждом отделе происходит последовательное расщепление потребленной пищи.
Тонкая кишка – условно разделена на 2 части – двенадцатиперстная и тонкая кишка.
Основные причины частого и жидкого стула
Инфекционный процесс, при котором инфекционные агенты, выделяя в просвет кишечника множество токсинов, способствуют ускорению перистальтики.
- Холера
- Сальмонеллез
- Энтеровирусная инфекция
- Пищевая токсикоинфекция
Нервно-психические нарушения, при которых, нарушения работы вегетативной нервной системы приводят к нарушению регуляции пищеварения.
- Синдром раздраженного кишечника
Дисбактериоз – нарушение микрофлоры кишечника
При этом состоянии изменяется количественный и качественный состав микрофлоры. Как правило, дисбактериоз кишечника развивается на фоне:
- Применение антибиотиков
- Состояние иммунодефицита
- На фоне применения противоопухолевых препаратов и радиооблучения
Недостаток ферментов (печеночная, поджелудочная недостаточность), ферментопатии
Существуют группа наследственных заболевании, при которых наблюдается непереносимость определенных веществ и продуктов
- Лактазная недостаточность
- Целиакия
- Печеночная недостаточность (гепатит, цирроз печени)
- Хронический/острый панкреатит
Аутоиммунные заболевания, при которых иммунная система поражает ткани самого толстого кишечника
Когда при поносе требуется помощь врача?
Диагностика причин диареи
Включает в себя беседу с целью выявления возможных причинных факторов:
- Когда появился понос?
- Имеется ли диарея еще у кого либо из членов семьи?
- Какая пища потреблялась накануне?
- Имеется ли диарея у тех, кто потреблял ту же пищу?
- Имеется ли болезненность? Характер болей?
И некоторые иные вопросы могут быть заданы Вам врачом при диагностике.
Ощупывание и простукивание живота – позволяет выявить болезненность определенной локализации. Простукивание помогает выявить вздутие живота и его локализацию.
Копрограмма – изучение внешнего вида каловых масс, изучение под микроскопом структуры и состава каловых масс помогает выявить такие заболевания как: ферментная поджелудочная или печеночная недостаточность,
Бактериологический анализ кала – является методом выбора в диагностике дисбактериоза кишечника или инфекционных заболеваний, которые приводят к возникновению диареи.
Лечение диареи дома (для взрослых)
Восполнение потерь воды и минералов
Что пить?
Ни в коем случае нельзя использовать при обезвоживании газированную воду, сладкую воду, соки.
Сколько пить?
Что кушать?
Хорошим эффектом обладают такие пищевые продукты как: спелые бананы, сухари, отварной рис.
Специи, жареное, сладкое, молочные продукты на период лечения диареи необходимо исключить.
Медикаменты для лечения диареи
Антибиотики воздействуют на бактерии, обитающие в кишечнике, приводя к замедлению размножения бактерий или приводя к гибели. Препараты данной группы применяются при кишечных инфекционных заболеваниях или при тяжелых случаях дисбактериоза кишечника. Применение антибиотиков для лечения диареи возможно лишь по назначению врача терапевта или инфекциониста.
Лоперамид активно изменяет перистальтику кишечника – замедляя продвижение содержимого кишечника. Препарат может назначаться при диарее неврогенной природы, при воспалительной неинфекционной патологии кишечника. Препарат назначается только лечащим врачом специалистом и требует контроля за состоянием пациента, так как обладает рядом серьезных побочных эффектов.
Данные вещества оказывают свое лечебное действие в просвете кишечника. Стриктура гранул энтеросорбентов такова, что их поверхность обладает возможностью впитывать (абсорбировать) определенные вещества из просвета кишечника.
Назначаются препараты при аллергическом, токсико-инфекцонном или токсическом поражении кишечника.
Эти препараты содержат живые культуры лакто и ацидобактерий. Принимая препараты из группы пробиотиков, происходит восстановление нормальной микрофлоры кишечника.
Показания к применению:
- Диарея, связанная с применением антибиотиков
- Диарея, связанная с дисбактериозом кишечника
Какие существуют симптомы поноса?
Чаще всего боль возникает внизу живота, в области толстого кишечника. Также боль может локализовываться слева, в районе сигмовидной кишки. Существует несколько тому причин. Во-первых, боль является следствием усиленного перистальтизма, который часто отмечается при поносе. Во-вторых, болевая симптоматика обусловлена повышенным газообразованием. Так, при поносе в петлях кишечника скапливается большое количество газов, которые растягивают их. Растяжение петель кишечника газами провоцирует боль. К этим основным причинам присоединяются факторы, которые специфичны для каждого вида поноса.
Вздутие или метеоризм является неотъемлемым симптомом поноса. Оно развивается из-за усиленного процесса газообразования, происходящего в кишечнике. Повышенное газообразование может происходить по самым различным причинам. При лактазной недостаточности причиной тому является процесс брожения нерасщепленной лактозы. При инфекциях это процессы жизнедеятельности патогенных бактерий.
Повышенная температура сопровождает понос, если он вызван воспалительным процессом. Если понос развивается при вирусных и бактериальных инфекциях, то температура может подниматься до очень высоких пределов (до 38 – 39 градусов). Также высокий подъем температуры наблюдается при пищевых отравлениях.
Тенезмами называются болезненные позывы к испражнению. Больше всего они характерны для кишечных инфекций, например, для дизентерии или для колита.
Рвота также часто сопровождает понос. Как правило, этот симптом отмечается при поносе, вызванном пищевым отравлением или инфекцией.
Слабость и недомогание обусловлена обезвоживанием организма при поносе. Так, при поносе вместе с испражнениями из организма уходит и вода. Вода обеспечивает самые важные функции организма и на ее долю приходится от 60 до 70 процентов. Если процентное содержание воды в организме уменьшается, то он начинает страдать. При этом страдают все системы органов без исключения. Поэтому даже небольшая потеря воды тяжело переносится человеком, и он испытывает слабость.
Впоследствии, если не предпринять экстренных мер, то вместе с водой уходят и соли организма. Недостаток солей еще больше усиливает слабость, недомогание и вялость.
Анемией называется пониженное количество эритроцитов и гемоглобина в крови. Развивается она вследствие энтеропатии, которая отмечается при частом поносе. Так, при хроническом поносе происходит поражение слизистого слоя кишечника, через который в норме впитываются полезные организму вещества. В результате этого организм испытывает недостаток железа, фолиевой кислоты и других микроэлементов. Вид анемии зависит от того какого вещества больше всего «недополучил» организм. Если это железо – то развивается железодефицитная анемия, если это витамин В12 – то В12-дефицитная анемия. Анемия, в свою очередь, сопровождается такими симптомами как плохое состояние кожи, ломкие волосы и ногти.
При колитах, болезни Крона и других заболеваниях, которые сопровождаются хроническим поносом, тошнота является неотъемлемым спутником.
Многие патологии кишечника, для которых характерен хронический понос, приводят к потере аппетита. В первую очередь, это обусловлено постоянной тошнотой и периодической рвотой. На более поздних сроках, когда присоединяется анемия, аппетит снижается вследствие нарушенного метаболизма.
Каковы основные причины диареи у взрослых?
- инфекционные поражения кишечника;
- туберкулез органов пищевого тракта;
- пищевые отравления;
- аллергические реакции;
- синдром раздраженного кишечника;
- дисбактериоз;
- хронические заболевания желудочно-кишечного тракта;
- рак прямой кишки;
- заболевания печени;
- эмоциональные расстройства;
- несбалансированный рацион питания;
- смена привычной кухни, воды.
Инфекционные поражения кишечника
Есть много различных инфекционных заболеваний, при которых диарея выступает в роли главного симптома. В зависимости от возбудителя кишечные инфекции делятся на паразитарные, вирусные и бактериальные. В большинстве случаев диарея проявляется обильным стулом водянистой или кашицеобразной консистенции, частыми походами в туалет, дискомфортом в области живота.
При данной патологии чаще всего поражаются такие отделы как тонкий кишечник и слепая кишка. Диарея при туберкулезе не имеет постоянного характера и возникает периодически. С прогрессированием заболевания к расстройству стула присоединяются боли, местом локализации которых является пупок.
Нередко причиной жидкого стула становятся пищевые токсикоинфекции (заражение не бактериями, а продуктами их жизнедеятельности, которые чаще всего образуются в испорченных продуктах питания). Интоксикацию организма может вызвать также чрезмерное употребление алкоголя. В спиртных напитках содержатся вещества, которые стимулируют кишечник, что заставляет его сокращаться быстрее. Источниками алиментарной интоксикации чаще всего становятся продукты питания с истекшим сроком годности или те, которые были приготовлены без учета необходимых санитарных норм.
- молочные и кисломолочные продукты;
- кондитерские изделия с кремом;
- колбасная продукция вареного типа;
- мясные паштеты;
- салаты с майонезом или сметаной;
- томатный сок.
Аллергическая реакция
Диарея может быть вызвана индивидуальной непереносимостью определенного продукта. В отличие от других симптомов аллергии (респираторных или кожных), которые возникают спустя быстрое время после употребления продукта-аллергена, жидкий стул может развиться только через 5 – 6 часов. Этот факт затрудняет диагностику аллергического характера диареи.
При данном заболевании нарушения пищеварения не обусловлены поражением самого кишечника. Наиболее подвержены этой патологии люди с неустойчивой психикой, с повышенным уровнем эмоциональности. Для синдрома характерен жидкий стул, который беспокоит пациентов после приема пищи, чаще всего в первой половине дня. Обострение заболевания и развитие острой диареи у половины больных связано с сильным стрессом, волнением, тревогой.
Нарушение соотношения полезной и вредной микрофлоры в кишечнике может быть вызвано приемом ряда антибактериальных препаратов, особенностями рациона или другими факторами. Уменьшение количества бактерий, которые отвечают за процесс переваривания и усваивания пищи приводит к расстройству функций кишечника, которое проявляется диарей.
В практике гастроэнтеролога (врача, занимающегося диагностикой и лечением пищеварительной системы) диарея является одной из самых распространенных жалоб пациентов. Хронические воспалительные процессы, затрагивающие пищеварительную систему, оказывают негативное воздействие на кишечник и вызывают нарушения его функциональности.
- гастрит (воспаление слизистой желудка);
- язва желудка или двенадцатиперстной кишки;
- дуоденит (воспалительное поражение слизистой двенадцатиперстной кишки);
- энтероколит (воспаление тонкой и толстой кишки);
- дискинезия желчевыводящих путей (нарушение моторики желчного пузыря);
- холецистит (воспаление желчного пузыря);
- панкреатит (воспалительный процесс в поджелудочной железе);
- болезнь Крона (формирование язв на слизистой кишечника и остальных отделов желудочно-кишечного тракта);
- язвенный колит (воспаление кишечника).
Рак прямой кишки
При раковой опухоли, которая располагается в прямой кишке, диарея входит в число одних из наиболее часто встречающихся симптомов. Для данной патологии характерно появление в кале незначительного количества крови и ложные позывы к дефекации.
Одной из болезней печени, при которой развивается расстройство стула, является гепатит (воспаление тканей печени). Диарея является симптомом всех форм этой болезни, но чаще и острее всего проявляется при вирусном гепатите А. При других видах гепатита жидкий стул возникает периодически, чаще всего как результат непереносимости жирной пищи. Другим заболеванием, при котором пациентов может мучить диарея, является цирроз печени (патологические изменения печеночной ткани).
Деятельность желудочно-кишечного тракта, как и других систем органов, контролируется нервной системой. В стрессовых ситуациях нервная система испытывает нагрузку, что отражается на деятельности кишечника. Поэтому тревожные состояния нередко становятся причиной диареи. Симптом исчезает, после того как человек перестает испытывать стресс и беспокойство.
Неправильное питание с большим количеством грубой пищи растительного происхождения может стать причиной диареи. Также появлению жидкого стула может способствовать злоупотребление острыми приправами, специями, газированными напитками. Нарушить деятельность желудочно-кишечного тракта может несоблюдение определенного режима при приеме пищи. Нередко причиной диареи становится недостаточное количество витаминов, обеспечивающих правильную работу желудка и кишечника. К развитию расстройства приводит дефицит таких веществ как филлохинон (витамин К), рибофлавин (витамин В2), ниацин (витамин РР).
Реакция организма на новую пищу и воду в виде жидкого стула называется диареей путешественника. Расстройство стула может проявиться на 3 – 7 дней после смены привычной обстановки. В большинстве случаев данный симптом проходит самостоятельно при возвращении домой или отказе от продуктов (еды и воды) местного производства.
Каковы основные причины диареи у детей?
- инфицирование кишечного тракта;
- генетические заболевания желудочно-кишечного тракта;
- острые пищевые отравления;
- неправильное питание.
Инфицирование кишечного тракта
Чаще всего инфицирование кишечника у детей происходит за счет бактерий, вирусов и паразитов. Все эти микробы приводят к появлению воспалительных процессов в кишечнике (колите, энтероколите) с выраженной диареей.
- ротавирус;
- аденовирус;
- сальмонелла;
- дизентерийная палочка;
- кишечные палочки;
- амебы;
- аскариды;
- ленточные черви (бычий цепень, свиной цепень).
Попав в полость пищеварительной системы, бактерии, вирусы и паразиты вызывают местные воспалительные реакции. Воспаление слизистой оболочки усиливает перистальтику (волнообразные сокращения стенок) кишечного тракта с ускорением эвакуации каловых масс. Активное развитие инфекции приводит к повреждению и разрушению слизистой оболочки. Из-за повреждения эпителиальных клеток (клеток слизистой оболочки) уменьшается всасывание жидкости. Воспаленная стенка кишечника начинает обильно выделять экссудат (воспалительную жидкость) в полость кишки. Таким образом, в просвете кишечника накапливается большой объем жидкости с непереваренной пищей. Частыми перистальтическими движениями содержимое кишечника быстро эвакуируется в виде диареи.
Возбудители диареи могут попадать в пищеварительный тракт ребенка различными путями.
- грязные руки;
- инфицированные продукты питания;
- загрязненные бытовые предметы и объекты обихода;
- продукты с истекшим сроком годности;
- контакт с больными детьми (в случае кишечных вирусов).
Генетические заболевания желудочно-кишечного тракта
Многие генетические заболевания желудочно-кишечного тракта у детей приводят к нарушению процесса переваривания пищи и развитию диареи.
Часто у детей диарея развивается в результате острых пищевых отравлений, за счет действия токсических веществ, попавших в желудочно-кишечный тракт.
- продукты с истекшим сроком годности;
- испорченные фрукты и овощи;
- несвежее мясо и рыба;
- испорченные молочные продукты;
- токсические вещества (мышьяк, инсектициды, фосфорорганические вещества);
- алкогольные напитки;
- лекарственные препараты (антибиотики, препараты магния и калия, барбитураты);
- ядовитые растения и фрукты.
Из-за употребления ребенком «плохой» еды в желудочно-кишечный тракт проникает большое количество токсических веществ. Токсины вызывают воспаление слизистой желудка и кишечника, повышают перистальтику и замедляют всасывание воды. У детей токсины всасываются очень быстро, и также быстро развивается диарея.
Неправильное питание ребенка приводит к нарушению работы пищеварительной системы. Постоянные нарушения пищеварения обуславливают развитие диареи.
- переедание;
- поедание слишком большого количества фруктов и овощей;
- злоупотребление пряностями, специями, чесноком и острым перцем;
- злоупотребление солеными и кислыми продуктами;
- слишком жирная пища (жирные сорта мяса и рыбы, масла).
Большие объемы съеденной пищи давят на стенки пищеварительного тракта, вызывая ускорение перистальтики. Пища проходит слишком быстро и не успевает перевариваться. Питательные вещества и вода всасываются в малых количествах, оставаясь в просвете кишечника. В результате этого появляется диарея с частичками плохо переваренной пищи. Грубая кожура овощей и фруктов вызывает аналогичные нарушения в результате раздражения кишечника грубыми волокнами.
Острые, кислые или соленые блюда также сильно раздражают кишечник ребенка, приводя к развитию диареи.
Почему развивается понос у грудничка?
Изменение цвета и консистенции стула – часто встречающаяся реакция организма на ввод новых продуктов в детский рацион питания. Нередко кал приобретает зеленый цвет при кормлении ребенка овощными или фруктовыми блюдами. Изменение оттенка фекалий не является признаком поноса и относится к нормальному явлению. О расстройстве пищеварения свидетельствуют такие признаки как постоянное желание ребенка освободить кишечник, появление кислого запаха у кала, водянистая или пенистая консистенция фекалий.
- несвоевременный ввод прикорма;
- несоблюдение рекомендаций по дозировке;
- слишком короткие паузы между новыми продуктами;
- непереносимость отдельных продуктов.
Несвоевременный ввод прикорма
Понос у грудного ребенка может вызвать слишком ранний ввод прикорма. Специалисты рекомендуют вводить новые продукты после достижения ребенком пятимесячного возраста. К этому моменту в кишечнике формируются необходимые ферменты для переваривания взрослой пищи. Так как детское взросление – аспект индивидуальный, кроме возраста, целесообразность ввода прикорма определяют также по некоторым факторам.
При переходе на взрослую пищу необходимо придерживаться рекомендаций по увеличению дозировки каждого отдельного продукта. Если прибавка порции будет сделана несвоевременно, это может вызвать дисфункцию пищеварительной системы. Понос в таких случаях возникает потому, что за малый срок в кишечнике ребенка не успевают созреть необходимые ферменты. Поэтому увеличивать дозу нового продукта следует спустя 5 – 7 дней, после того как он был введен первый раз в рацион. Так, рекомендованная педиатрами средняя норма творога в сутки составляет от 5 до 10 грамм. В течение полугода доза творога может быть увеличена только до 40 – 50 грамм.
Каждый новый продукт следует предлагать ребенку спустя неделю с момента введения предыдущего продукта. Нарушение этого правила может стать причиной поноса у малыша. При переводе грудничка на принципиально новый вид прикорма необходимо выдерживать паузу не менее 3 – 4 недель. Видами прикорма являются овощной, зерновой, молочный, мясной, рыбный.
Аллергия на некоторые продукты питания может проявляться у грудничков поносом. Чаще всего при прикорме причиной аллергических реакций становится непереносимость (частичная или полная) глютена. Такая патология называется целиакия. При этой болезни жидкий стул провоцируют каши (пшеничные, ячменные, ржаные), хлеб, печенье. При целиакии понос у грудного ребенка приобретает хронический характер и сопровождается такими симптомами как плохой набор веса, высыпания на коже.
У детей, находящихся на искусственном вскармливании, расстройства пищеварения в виде поноса наблюдаются чаще, чем у грудничков, питающихся материнским молоком. Это объясняется тем, что в детском кишечнике преобладает нейтральная или слабокислая среда, которая нарушает процесс переваривания белков и жиров. Состав жиров в грудном молоке более простой и помимо этого в нем присутствуют ферменты, облегчающие процесс переваривания (липазы). Поэтому при искусственном вскармливании, особенно при перекорме, у грудничков развивается понос.
Часто причиной поноса у грудничков становятся кишечные инфекции. При проникновении в детский организм бактерий или вирусов развивается острое пищеварительное расстройство, которое сопровождается интенсивным жидким стулом, в чьем составе может присутствовать кровь, слизь, пена. Нередко инфекция протекает со рвотой, повышением температуры, плачем, отказом от пищи.
Помимо инфекций и погрешностей кормления причинами поноса у грудного ребенка могут быть различные внешние и внутренние факторы.
- дисбактериоз – часто жидкий стул является следствием приема антибактериальных препаратов, которые нарушают нормальный состав микрофлоры кишечника;
- употребление матерью определенных продуктов (при грудном вскармливании) – нередко понос у грудничка возникает после огурцов, свеклы, груш;
- прорезывание зубов – расстройство стула в таких случаях носит название физиологического поноса;
- лактазная недостаточность (непереносимость лактозы) – проявляется поносом у новорожденных с первых дней жизни;
- муковисцидоз (заболевание, при котором поражаются органы выделяющие слизь, в том числе и кишечник) – для этой патологии характерен обильный жидкий стул с жирным блеском и резким неприятным запахом;
- глистные инвазии – сопровождаются жидким стулом, который может чередоваться с запорами;
- острые респираторные заболевания – у детей в возрасте до одного года понос нередко развивается на фоне простудных заболеваний.
Чем опасна диарея при беременности?
Слабая и непродолжительная диарея в начале беременности, которая при этом сопровождается токсикозом, является частым явлением. Бактерии и вирусы, которые ее провоцируют, не покидают пределы кишечника, поэтому не несут большой угрозы для плода. В ряде случаев, когда диарея вызвана сильным отравлением, возможна интоксикация женского организма и проникновение токсинов к плоду. Так, чрезвычайно опасно отравление грибами при вынашивании ребенка. Яды, проникая через плацентарный барьер, могут стать причиной различных нарушений в развитии эмбриона.
Наибольшую опасность в первом триместре беременности представляет диарея, при которой женщина посещает туалет более 5 раз в сутки. Увеличивается опасность такого состояния при сочетании расстройства стула со рвотой.
- формирование врожденных аномалий развития у плода;
- самопроизвольный аборт;
- снижение артериального давления у женщины;
- почечная недостаточность у будущей матери.
Опасность поноса на поздних сроках беременности
Диарея на 30-й недели беременности чаще всего является симптомом позднего токсикоза, а не вирусного заболевания. Если расстройство кишечника сопровождается частыми актами дефекации, женщине следует показаться специалисту, так как это может спровоцировать интенсивные сокращения матки и преждевременные роды. Помимо этого, сильная диарея, как и на начальных сроках, может стать причиной обезвоживания женского организма. Дефицит жидкости может спровоцировать тромбоз (закупорку сосудов) и другие опасные состояния. В третьем триместре беременности разрешены препараты, которые противопоказаны на более ранних сроках. Поэтому своевременное обращение к врачу позволит быстро устранить диарею и сопровождающие ее симптомы.
Наиболее опасен данный синдром в период с 35 по 37 неделю вынашивания плода. Диарея может быть причиной начала родовой деятельности, что спровоцирует рождение недоношенного ребенка.
Наиболее спокойно медики реагируют на диарею, развивающуюся с 38 по 40 неделю беременности. Чаще всего синдром возникает на фоне нормального состояния женщины и свидетельствует о естественном очищении организма и приближающихся родах.
Как протекает хроническая диарея?
- патологические изменения фекалий;
- дискомфорт в области живота;
- тошнота, рвота;
- нарушения нервной системы;
- ухудшение состояния ногтей, кожи, волос;
- потеря веса;
- истощение организма.
Характер и интенсивность данных признаков зависят от причины, на фоне которой развивается хроническая диарея.
Цвет и консистенция стула, а также количество позывов к дефекации при хронической диарее могут быть разными. При заболеваниях тонкого кишечника, пациента беспокоит обильный водянистый или жирный стул. При патологиях толстого кишечника масса фекалий не так обильна, и в них могут присутствовать слизистые, кровяные или гнойные вкрапления. В случае если причиной хронической диареи являются заболевания прямой кишки, больные испытывают частые позывы к дефекации, при этом масса испражнений незначительна.
Пациентов с хронической диареей беспокоят неприятные ощущения в области живота, которые могут различаться по типу, продолжительности, интенсивности, локализации. При синдроме раздраженного кишечника больные жалуются на острые крутящие боли, которые становятся меньше после дефекации. Болезненные спазмы в животе как до испражнения, так и после него, наблюдаются при кишечном воспалении. Болью внизу живота после приема пищи проявляется диарея при язвенных болезнях. Болевые ощущения, возникающие периодически с правой или левой стороны, характерны для болезни Крона. Расстройство стула при хроническом панкреатите протекает совместно с болями, которые локализуются в верхней части живота и носят опоясывающий характер. Когда хроническая диарея развивается на фоне гнилостных и бродильных процессов в кишечнике, она сопровождается урчанием и вздутием живота по причине интенсивного образования газов в кишечнике.
Часто хроническая диарея, причиной которой являются заболевания желудочно-кишечного тракта, сопровождается рвотой, которая не приносит пациенту облегчения. При проникновении инфекции к диарее присоединяется тошнота, а температура тела поднимается до 38 градусов.
Часто данное расстройство вызывает проблемы со сном и другие нарушения нервной системы.
Хроническая диарея нередко проявляется ухудшением состояния кожных покровов, волос, ногтей. Увеличение активности сальных желез приводит к повышению жирности волос и кожи, появлению мелких прыщей. На фоне дефицита витаминов могут начать выпадать волосы, ломаться или слоиться ногти.
В некоторых случаях хроническая диарея сопровождается потерей веса. Такое проявление характерно для пациентов, у которых синдром развивается на фоне хронического панкреатита, болезни Крона или некоторых патологий поджелудочной железы.
Хроническая диарея проявляется не только дисфункцией желудочно-кишечного тракта, но и нарушениями в работе остальных систем организма. Пациенты жалуются на общий физический дискомфорт, который наиболее сильно проявляется по утрам. Характерное для этого синдрома отсутствие аппетита становится причиной снижения общего тонуса организма. При диарее время прохождения пищи через кишечник уменьшается, в результате чего витамины и полезные вещества не успевают усваиваться. Это, в сочетании с недостаточным питанием, потерей жидкости и другими нарушениями может спровоцировать сильное истощение организма.
Сопровождается ли диарея температурой?
- психоэмоциональное напряжение;
- нервные срывы;
- стрессовые ситуации;
- резкая смена климата;
- длительные поездки.
- панкреатит;
- гепатит;
- аппендицит;
- энтероколит.
- ротавирус;
- аденовирус;
- энтеровирус.
- сальмонеллез;
- стафилококковая инфекция;
- шигеллез (дизентерия);
- холера.
- амебиаз;
- лямблиоз;
- цистицеркоз;
- трихинеллез.
Что необходимо есть при диарее?
- употреблять как можно больше жидкости;
- употреблять только легкие продукты питания и щадящую пищу;
- есть небольшими порциями;
- увеличить частоту приема пищи;
- исключать из рациона еду, которая раздражает пищеварительную систему.
Употребление жидкостей
При диарее теряется большое количество жидкости из организма, которое может привести к дегидратации (обезвоживанию) и усугублению состояния больного. Поэтому необходимо восполнять потерянную жидкость обильным питьем.
При выраженной диарее первые 1 – 2 дня еда полностью заменяется жидкостью.
Необходимо пить жидкость после каждого эпизода диареи небольшими глотками. Объем ее должен составлять минимум 250 – 300 миллилитров (1 стакан). За день больной в целом выпивает до 2 – 3 литров жидкости.
- подсоленная вода;
- некрепкий черный чай;
- травяной чай с листьями малины;
- яблочный сок;
- нежирный бульон;
- кисель из черники;
- компот из черемухи;
- молочная сыворотка.
- зеленый чай;
- кофе и кофейные напитки;
- газированные воды;
- сладкие напитки;
- соки;
- сырая вода;
- спиртные напитки.
Употребление пищевых продуктов
При диарее можно есть только легкие продукты питания, которые не оказывают никакого раздражительного эффекта на желудочно-кишечный тракт и на кишечник в частности. Пища должна быть сбалансированной с уменьшенным количеством жиров и углеводов.
В первые два дня диареи необходимо питаться сухарями их белого хлеба, рисовой кашей на воде и бананами. Одна порция риса должна составлять около 100 миллилитров (половина стакана). Бананы можно есть по 1 – 2 банана 4 – 5 раз в день.
В последующие дни в рацион вводятся щадящие продукты.
- молоко;
- свежий творог;
- кефир;
- простокваша;
- ряженка;
- йогурт.
Употребление кисломолочных продуктов благоприятно, потому что имеет ряд положительных эффектов для пищеварения.
- нормализация кишечной микрофлоры;
- предотвращение эффектов брожения и гниения;
- являются источником белков и кальция, необходимых для нормальной работы организма в целом.
- рисовая;
- гречневая;
- овсяная;
- ячневая;
- пшенная;
- пшеничная.
- курица;
- индюшатина;
- говядина;
- телятина;
- кролик.
- белый хлеб;
- сухари из белого хлеба;
- сухое печенье;
- макароны.
Из макарон можно есть обычную вермишель маленькими порциями.
- минтай;
- треска;
- хек;
- карп;
- судак.
- картофель;
- кабачки;
- морковь;
- тыква;
- зеленый горох;
- помидоры;
- спаржа.
Супы готовятся на разведенных водой мясных и рыбных бульонах.
Пищу надо есть небольшими порциями с целью уменьшения давления на стенки желудка и кишечника. Чтобы организм получал необходимую суточную дозу питательных веществ и не «голодал», частота приемов еды увеличивается до 4 – 5 раз в день.
Не стоит забывать добавлять соль в блюда. Именно соль удерживает жидкость в организме и не допускает дегидратации.
Что делать если понос сопровождается рвотой?
- очистка желудочно-кишечного тракта и организма в целом;
- восполнение потерянной жидкости и основным минералов;
- устранение любых раздражителей пищеварительной системы.
Очистка желудочно-кишечного тракта и организма в целом
Чаще всего понос, который сопровождается рвотой, является признаком острого пищевого отравления или кишечной инфекции. В таких случаях важно очистить желудочно-кишечный тракт от содержимого, чтобы инфекция и токсины в меньшем количестве перешли защитный барьер и проникли в общий кровоток.
Очистить желудочно-кишечный тракт от токсинов, которые еще не успели всосаться в кровь, помогут некоторые лекарственные препараты.
- активированный уголь;
- смекта;
- энтеросгель;
- полифепан;
- полисорб.
Все эти препараты называются сорбентами, потому что они адсорбируют (впитывают) в себя остатки токсинов и шлаков.
В аптечке любого человека должен быть активированный уголь. При появлении поноса со рвотой надо принять однократно от 5 до 10 таблеток – по одной на каждый килограмм массы тела. Если это вызывает сложность, таблетки можно растворить в стакане теплой воды и выпить. Остальные сорбенты принимаются в соответствии с инструкцией.
Вторым важным пунктом при поносе, сопровождающимся рвотой, является восполнение потерянной жидкости и минералов. Обильная рвота и частый понос выводят большое количество воды и минеральных веществ из организма. Это может привести к дегидратации (обезвоживанию) с серьезными нарушениями работы органов и систем.
- кипяченая вода;
- минеральная вода без газов;
- слабый черный чай;
- компот из сухофруктов;
- специальные растворы.
Жидкость надо пить каждый час и после каждого приступа поноса и рвоты. Ее объем должен составлять по 250 – 300 миллилитров для одного приема.
Помимо воды, чая или компота из сухофруктов необходимо выпивать минимум по литру специального раствора, который восполняет все минеральные потери организма.
- регидрон;
- оралин;
- трисоль;
- глюкосолан.
Данные препараты содержат основные минеральные вещества (калий, магний, натрий, хлор и кальций), которые надо восполнить в организме в первую очередь. Растворы готовятся по инструкции и употребляются в течение дня.
Подобный раствор можно приготовить и самостоятельно. Для этого потребуются – соль, сахар и вода. В теплой воде растворяется одна чайная ложка поваренной соли и одна чайная ложка сахара. После того как соль и сахар полностью растворятся, воду можно пить.
Любые раздражители пищеварительной системы могут спровоцировать новые приступы поноса и рвоты, усиливая перистальтику (мышечные волнообразные сокращения) пищеварительного тракта. В качестве раздражителя выступают пища и напитки.
Еще одним важным раздражителем ЖКТ (желудочно-кишечного тракта) является табачный дым. Поэтому в случае появления поноса и рвоты, надо отказаться от курения.
Что делать при поносе с температурой?
- пищевое отравление;
- панкреатит (воспалительное поражение поджелудочной железы);
- гастроэнтерит (воспалительный процесс в желудке и тонкой кишке);
- вирусная инфекция;
- бактериальная инфекция.
Больной может предпринять ряд мер, для того чтобы облегчить свое состояние. Но основные действия пациента должны быть направлены на отслеживание своего состояния. При выявлении ряда факторов следует незамедлительно обратиться к врачу.
Симптомы в виде поноса при пищевом отравлении развиваются у взрослого человека в период от 1 до 12 часов после проникновения с пищей в организм патогенного микроорганизма. Основным признаком интоксикации служит обильный водянистый понос с сильным зловонным запахом. В кале могут присутствовать непереваренные кусочки пищи. Температура повышается до 38 – 39 градусов. Также пациентов беспокоит тошнота и интенсивная рвота.
- отравлению подвергся маленький ребенок или пожилой человек;
- причиной интоксикации могут быть грибы или продукты домашней консервации;
- понос в сочетании с сильной рвотой не проходит на протяжении 2 дней.
Панкреатит
Воспаление поджелудочной железы сопровождается поносом, который отличается серым оттенком, сильным неприятным запахом и жирной кашицеобразной консистенцией.
При этом расстройстве жидкий стул сопровождается умеренным повышением температуры тела (37 – 38 градусов). Стул пациента пенистый, водянистый, без включений крови или слизи. Интенсивность поноса зависит от степени заболевания, варьируя от 5 (при легких формах) до 20 (при тяжелых формах) походов в туалет в день. Часто больные упоминают головную боль, слабость в теле, дискомфорт в верхней части живота.
Отсутствие адекватного лечения при некоторых бактериальных и вирусных инфекциях может привести к серьезным осложнениям, иногда – к летальному исходу. Поэтому при подозрении на инфицирование бактериями следует обращаться к врачу.
Какие существуют лекарства от диареи?
- адсорбирующие средства – активированный уголь;
- вяжущие средства – нитрат висмута,
- обволакивающие средства – крахмал;
- препараты, нормализующие микрофлору кишечника – энтерол;
- синтетические противодиарейные препараты – лоперамид;
- кишечные антисептики – энтерофурил;
- препараты, замедляющие перистальтику кишечника – атропин.
Как правило, для каждого вида поноса специфичны свои препараты. Например, при бактериальной диарее используются кишечные антисептики; при синдроме раздраженного кишечника – препараты, замедляющие перистальтику кишечника. Но также могут использоваться одновременно несколько лекарств. Например, и адсорбенты, и вяжущие средства, и пробиотики.
Кишечные антисептики – действуют на патогенные бактерии, не нарушаю при этом естественную флору кишечник.
Адсорбенты – впитывают на своей поверхности токсины бактерий и другие вредные вещества.
Параллельно назначаются пробиотики для предотвращения развития дисбактериоза.
В обязательном порядке проводится регидратация, которая направлена на предотвращение обезвоживания.
- метеоспазмил;
- платифиллин.
Препараты, восстанавливающий водно-электролитный баланс:
- лоперамид;
- имодиум плюс (включает лоперамид и симетикон).
Трициклические антидепрессанты:
Противодиарейные средства растительного происхождения:
- плоды черемухи;
- плоды черники
- густой экстракт плодов черники.
Препараты из первой группы оказывают и противодиарейный эффект, и умеренное противомикробное действие. Поэтому они назначаются и при других видах диареи. Например, при рецидивирующем колите, при длительном питании через зонд.
Диарея может быть симптомом самых различных заболеваний, например, лактазной недостаточности или гормонально активных опухолей. Однако не всегда она требует применения лекарственных препаратов. Иногда необходимо всего лишь исключить определенный продукт. При лактазной недостаточности такими продуктами являются молочные продукты, при целиакии – продукты, содержащие глютен, при фенилкетонурии – изделия, содержащие фенилаланин.
Какие продукты можно употреблять в пищу при диарее?
- несладкие фрукты и ягоды;
- овощи с небольшим количеством клетчатки;
- крупы из злаковых культур;
- яйца;
- нежирная рыба и мясо;
- мучные изделия.
Чтобы питание при диарее принесло оздоровительный эффект, при приготовлении блюд необходимо придерживаться ряда правил. Количество и другие особенности употребления в пищу рекомендованных продуктов зависят от интенсивности и других особенностей диареи.
- Банан – продукт, который может употребляться в пищу при любых формах диареи. Входящий в состав плода калий способствует быстрому восстановлению, а достаточное количество влаги служит профилактикой обезвоживания. При отсутствии индивидуальной непереносимости употреблять бананы рекомендуется по 1 – 2 штуки каждые 3 – 4 часа.
- Яблоки – содержат пектин и большое количество органических кислот. Эти вещества способствуют выводу токсинов, обладают вяжущим и антимикробным действием. Сырые яблоки содержат грубую клетчатку, которая может оказать раздражающее действие на слизистую кишечника. Поэтому употреблять эти фрукты следует в печеном виде. Также из яблок можно сварить компот.
- Айва – обладает вяжущим и закрепляющим свойством, поэтому рекомендуется при расстройстве пищеварительного тракта. Наибольшим эффектом обладает айвовый отвар. Чтобы его приготовить, 200 грамм (плод среднего размера) спелой айвы следует нарезать небольшими дольками и залить 4 стаканами (литром) кипящей воды. Продержать на пару 15 – 20 минут, после чего остудить и пить настой каждый час по 100 – 200 миллилитров.
Полезны при диарее напитки, приготовленные из ягод, которые богаты дубильными веществами (танинами). Танины купируют воспалительный процесс в отделах кишечника и нормализуют секреторную функцию желудочно-кишечного тракта.
- хурма;
- кизил;
- черная смородина;
- черемуха;
- черника;
- терн.
Кроме компотов и отваров из черники, черной смородины, черемухи можно приготовить кисель, который оказывает не только питательное, но и лечебное действие. Входящий в состав киселя крахмал выполняет функцию сорбента, поглощая вредные вещества в кишечнике. Чтобы сварить кисель, 200 грамм ягод нужно залить 2 литрами воды, довести до кипения. После этого в состав нужно добавить 4 столовые ложки крахмала (разведенного водой до консистенции сметаны). Спустя 3 – 5 минут кисель снять с огня, остудить и пить в течение дня.
При острой диарее овощи из рациона необходимо исключить. Спустя 2 – 3 дня в меню следует начинать постепенно вводить овощные блюда для профилактики дефицита витаминов. Главное правило – выбирать культуры с минимальным содержанием клетчатки. Не следует использовать в пищу сырые или полусырые овощи. Оптимальным вариантом термической обработки является варка или приготовление на пару.
Наиболее рекомендованными крупами при диарее являются гречка, овсянка и рис. Приготовленные из них блюда являются источником углеводов, которые необходимы организму для борьбы с диареей. В первые дни расстройства из круп следует готовить каши с большим количеством воды. Впоследствии рис и гречку можно использовать в качестве дополнительного ингредиента для первых блюд. Эффективным средством при диарее является отвар, приготовленный из риса, который оказывает комплексное действие на организм.
- обволакивание и защита стенок кишечника от раздражения;
- нормализации перистальтики;
- сгущение каловых масс за счет абсорбции жидкости;
- снижение метеоризма и уменьшение вздутия живота;
- восполнение недостатка питательных веществ.
Чтобы приготовить отвар, половину литра воды следует довести до кипения, добавить 2 чайные ложки промытого риса и продержать на огне 45 минут. Далее отвар процедить и принимать по 50 миллилитров каждые 2 – 3 часа.
Яйца (куриные и перепелиные) способствуют нормализации консистенции каловых масс. При диарее рекомендуется употреблять не более 2 яиц в день, прошедших специальную термическую обработку. Сырые, жаренные или сваренные вкрутую яйца могут ухудшить состояние больного. Поэтому включать в меню пациента с диареей следует паровые омлеты или яйца всмятку. Также можно использовать яичный белок при приготовлении первых блюд.
Мясо и рыба содержат большое количество белка, в котором организм нуждается при диарее. Вводить в рацион данные продукты следует на 3 – 4 день после появления первых симптомов расстройства. Чтобы снизить нагрузку на органы пищеварительной системы, перед употреблением мясо следует очистить от жира, пленок, сухожилий. Рыбу необходимо очистить от кожи и костей.
- куриная грудка;
- филе индейки;
- телячья вырезка;
- филе минтая;
- филе трески;
- филе судака.
Из мяса или рыбы готовят паровые котлеты, тефтели, суфле. Предварительное измельчение облегчает усваивание продукта, а приготовление на пару позволяет сохранить все ценные свойства блюда.
На начальном этапе расстройства (первые 2 – 3 дня) в пищу следует употреблять подсушенный в духовом шкафу хлеб из пшеничной муки. При наступлении облегчения, рацион можно разнообразить макаронными изделиями из твердых сортов пшеницы.
При каких заболеваниях бывает понос с кровью?
- геморрой (расширение и воспаление вен нижнего сегмента прямой кишки);
- трещины заднего прохода;
- полипы кишечника (доброкачественные образования);
- воспаление дивертикулов (мешковидных выпячиваний стенок прямой или толстой кишки);
- хронические воспалительные заболевания;
- инфекционные кишечные болезни;
- кровотечения верхних отделов пищеварительной системы;
- дисбактериоз;
- злокачественные образования толстой кишки.
Геморрой
Причиной возникновения поноса с кровью может быть повреждение геморроидальных шишек во время многочисленных актов дефекации. При этом кровотечение проявляется каплями крови ярко-красного цвета, которые могут быть в кале, на белье, на туалетной бумаге. Алый оттенок объясняется тем фактом, что повреждение находиться близко и кровь не успевает свернуться или вступить в реакцию с пищеварительными ферментами. При разрыве узла выделяется обильное количество крови, которое может залить унитаз. В большинстве случаев, пациентов не беспокоят какие-либо болезненные ощущения.
Жидкий стул с кровью при трещинах нижней части прямой кишки сопровождается сильной болью в заднем проходе. Кровь в небольшом объеме красного цвета выделяется в момент испражнения или сразу после него. При этом кровь не формирует прожилок или сгустков и не смешивается с каловыми массами. Также при данной патологии в кале обнаруживается незначительное количество слизи или полное ее отсутствие.
Присутствие крови в жидких фекалиях может быть причиной полипов в кишечнике. Кровотечение возникает при повреждении опухолей или присоединении воспалительного процесса. Кровь при данном заболевании перемешана с фекалиями, в которых также обнаруживаются примеси слизи.
Дивертикулит (воспаление дивертикулов) и сопровождающий его понос с кровью чаще всего развивается у пациентов, возраст которых составляет от 50 до 60 лет. Если дивертикулы располагаются в сигмовидной кишке, вкрапления крови обладают ярко-красным оттенком. При поражениях дивертикулов, находящихся в правых сегментах толстого кишечника, кровь может быть темного, иногда черного цвета.
Симптомом такого хронического заболевания как болезнь Крона (воспалительные процессы различных отделов пищеварительного тракта) нередко выступает понос с кровью. Часто этот признак свидетельствует о другом хроническом заболевании – язвенном колите (гнойном воспалении толстой кишки). Отличительным признаком данных болезней является хронический понос, который сопровождается выраженными болями в животе и увеличением температуры тела. Акт дефекации сопровождается обильным кровотечением алого цвета.
Понос и кровь в его составе может говорить о повреждениях желудка, пищевода, двенадцатиперстной кишки. При этом кровь обладает черным цветом и дурно пахнет. Кал с примесями черной зловонной крови называется мелена. Цвет и запах кровь приобретает по причине длительного пребывания в системе пищеварения, за время которого она подвергается воздействию бактерий.
- раковые опухоли в желудке или двенадцатиперстной кишке;
- дефекты слизистой (язвы) желудка или двенадцатиперстной кишки;
- варикозное расширение вен пищевода;
- патологические изменения структуры тканей печени (цирроз).
Инфекционные кишечные болезни
Часто нарушения в виде поноса с кровью являются проявлением болезней, причиной которых становится инфекция. При этом пациентов беспокоят приступы острых болей в животе и высокая температура тела. Одним из распространенных инфекционных заболеваний является дизентерия. Возбудителями болезни служат бактерии рода Shigella, которые поражают нижний сегмент толстой кишки. При дизентерии больной страдает от интенсивного поноса с кровью, при котором частота позывов к дефекации может достигать 30 раз в день. Часто желание опорожниться является ложным и сопровождается сильным дискомфортом. Нередко при дизентерии понос приобретает зеленый цвет. Кроме крови, в кале могут быть обнаружены сгустки гноя и слизи.
- амебиаз (паразитарная болезнь, вызываемая амебой);
- балантидиаз (язвы в толстом кишечнике, причиной которых являются простейшие балантидии);
- сальмонеллез (острая кишечная инфекция, возбудителями которой являются сальмонеллы).
Злокачественные образования толстой кишки
Кровь при дефекации является одним из самых часто выявляемых и постоянных симптомов злокачественных новообразований толстой кишки, которыми в большинстве случаев оказываются раковые опухоли. Так, кровотечение, предшествующее стулу или включения крови в кале встречаются у более половины пациентов как на ранних, так и на более поздних стадиях заболевания. Вторым по частоте признаком рака толстой кишки являются нарушения стула, которые нередко проявляются поносом. Кровотечения отличаются своим непостоянством и незначительным объемом. На более поздних стадиях рака к крови могут присоединяться слизь и гной. Это объясняется развитием сопутствующих воспалительных заболеваний. Нередко понос с кровью при раке сопровождается такими симптомами как ложные позывы к испражнению, субфебрильная температура (около 37 градусов), вздутие живота.
Другими причинами поноса с кровью могут быть:
- проктит (воспалительное поражение слизистой прямой кишки) – кровь обнаруживается в виде сгустков во всей массе кала;
- криптит (воспаление углублений в анальном канале) – характеризуется включениями крови яркого цвета;
- ишемический колит (нарушение кровоснабжения кишечной стенки) – кровь выделяется в незначительных количествах и может быть как темного, так и светлого оттенка.
Как лечить диарею после антибиотиков?
- соблюдение диетического питания;
- прим медикаментов, корректирующих состав микрофлоры кишечника;
- профилактика дегидратации и интоксикации организма.
Прием медикаментов для коррекции микрофлоры кишечника
Для нормализации состава и свойств микрофлоры кишечника пациентам назначаются специальные препараты. В зависимости от состава и оказываемого эффекта такие лекарства делятся на несколько категорий.
- пробиотики – включают в себя культуры живых микроорганизмов;
- пребиотики – содержат вещества, стимулирующие деятельность полезной микрофлоры;
- синбиотики – комбинированные препараты, состоящие из пробиотиков и пребиотиков.
Лечебное действие этих лекарств заключается в формировании благоприятных условий для роста полезной микрофлоры кишечника и угнетения жизнедеятельности патогенных микроорганизмов. Активные компоненты данных препаратов принимают участие в выработке витаминов и создают среду для их эффективного усваивания. Также прием таких лекарств способствует лучшему расщеплению пищи и выводу из организма токсичных веществ.
Попадая в кишечник, микроорганизмы, входящие в состав этой группы препаратов, размножаются, что способствует восстановлению всех функций микрофлоры. По составу и механизму действия различают 4 категории пробиотиков.
- Препараты первого поколения (монобиотики) – содержат один вид полезных бактерий, которые входят в состав нормальной микрофлоры. Наиболее распространенными живыми компонентами для производства этих лекарств являются колибактерии, бифидобактерии, лактобактерии.
- Препараты второго поколения (антагонисты) – изготавливаются на основе бацилл и дрожжевых грибков, которые угнетают деятельность вредных микроорганизмов. Не являясь частью микрофлоры, компоненты таких препаратов не приживаются в кишечнике и выводятся естественным путем.
- Пробиотики третьего поколения (поликомпонентные) – включают в свой состав несколько видов полезных бактерий, которые начинают расти и размножаться в кишечнике.
- Препараты четвертого поколения (сорбированные) – состоят из представителей нормальной микрофлоры, которые закреплены на специальном носителе (сорбенте). Использование сорбента значительно увеличивает эффективность препарата.
Пребиотики
Пребиотики изготавливаются из веществ, которые служат питанием для полезных микроорганизмов. В качестве компонентов используются клетчатка, пектин, сорбит, ксилит и другие углеводы. Назначаются пребиотики в совокупности с пробиотиками.
Эта категория препаратов содержит как живые микроорганизмы (пробиотики), так и ингредиенты для их благоприятного размножения (пребиотики). На сегодняшний день синбиотики считаются наиболее эффективными для лечения диареи после антибиотиков.
Целью диеты при диарее является снижение нагрузки на систему пищеварения и обеспечение организма необходимыми веществами для скорого восстановления. При сильной диарее необходимо употреблять те продукты, которые не оказывают раздражения на слизистую кишечника и обладают закрепляющим действием.
- сваренные вкрутую яйца;
- паровые омлеты;
- слизистые каши из манки, гречки, риса;
- рисовый отвар;
- ягодные и фруктовые кисели;
- печеные яблоки;
- сухари из белого хлеба.
При приготовлении каш крупы необходимо сильно разваривать и использовать достаточное количество воды, чтобы их консистенция была вязкой. Для киселей следует использовать некислые ягоды и фрукты, при необходимости разбавляя сок водой.
Спустя 2 – 3 дня в меню можно включать блюда, приготовленные из нежирных сортов мяса и рыбы. Это могут быть паровые котлеты, отварные тефтели, суфле, запеканки. Через несколько дней рекомендуется разнообразить рацион питания овощными блюдами. Для приготовления супов, пюре и рагу можно использовать морковь, картофель, цветную капусту. Нежелательно употреблять в пищу при поносе белокочанную капусту, сладкий перец, бобовые, грибы. Стимулируют перистальтику кишечника также черный хлеб, газированные напитки, кофе, специи. Поэтому вводить в рацион такие продукты можно спустя 10 дней после наступления полного выздоровления. Кроме того, на данный период необходимо отказаться от жирной, соленой, маринованной пищи. Постепенно и осторожно следует включать в рацион молочные продукты.
В целях предотвращения отравления и обезвоживания организма пациенту с диареей необходимо употреблять достаточное количество жидкости. Пить можно зеленый и черный чай слабой заварки, травяные отвары, разбавленные водой соки. Добавленный в напиток сок лимона в небольшом количестве благодаря антисептическому действию улучшит состояние пациента. Полезны при диарее компоты из айвы, груши, черники, черемухи.
Какие существуют народные средства от поноса?
Все народные средства от поноса можно разделить на несколько групп.
- по-особому приготовленные продукты питания;
- лечебные напитки;
- настои и отвары из лекарственных растений.
По-особому приготовленные продукты питания, которые помогают при поносе
Когда больной страдает поносом, он должен соблюдать особый режим питания. Вся пища должна быть щадящей, то есть не должна раздражать желудочно-кишечный тракт. Некоторые «щадящие» продукты обладают к тому же лечебными свойствами и используются в качестве народных средств от поноса.Источник: http://www.polismed.com/articles-ponos-diareja-01.html
Понос хорошо или плохо. RUSSIAN DOCTOR IN TROPICS / РУССКИЙ ДОКТОР В ТРОПИКАХ
Каков стол, таков и стул. По мере приближения новогодних застолий эта доморощенная мудрость приобретает прямо-таки зловещую актуальность. В эти дни мы едим обильно и разнообразно, дома, в гостях и в ресторанах, а кто-то и вовсе вкушает экзотические блюда в далеких странах. Все это резко повышает шансы подцепить кишечную инфекцию. Диарея и рвота, даже не угрожающие жизни и непродолжительные, способны разрушить самые радужные заморские каникулы или деловую командировку.Кишечных инфекций очень много (свыше 250), есть среди них и бактериальные, и вирусные, и паразитарные, и при всем желании я не смогу охватить все их разнообразие одним постом. Да в этом нет и особой надобности. Даже в странах с самой развитой диагностикой, в более чем 80% случаев таких инфекций, возбудителя не определяют, а лечение в основном направлено на компенсацию потери жидкости и электролитов при обезвоживании, которое развивается вследствие неукротимой диареи и рвоты.Далеко не все кишечные инфекции передаются исключительно фекально-оральным путем с тем, что мы тащим в рот. Наиболее распространенные вирусные диареи передаются в подавляющем большинстве случаев при прямом контакте с больным человеком. И все же для кишечных инфекций в целом заражение с фекально-оральным путем остается наиболее характерным.Что значит фекально-оральный путь? Все просто: значит, заражение происходит через пищу, воду, руки, оральный секс, предметы и все прочее, что содержит частички фекалий других людей или животных, которые, в конечном счете, попадают к нам в рот.

Основные симптомы пищевых инфекций (буду так их звать для простоты по аналогии с английским термином food-borne diseases) вам хорошо знакомы. Это понос (=диарея), рвота и лихорадка.Из зарегистрированных врачами пищевых инфекций в наших широтах наиболее часто выявляются:- сальмонеллезы- кампилобактериозы- шигеллез (более известен под названием “дизентерия”)- криптоспоридиозы- кишечная палочка с пугающим названием Escherichia coli O157: H7- иерсиниозы- вирусные диареи- паразитарные инвазииВ жарких странах с низкими гигиеническими стандартами помимо вышеобозначенных вы рискуете заполучить:- брюшной тиф- холеру- амебиаз- кое-где даже полиомиелит!!!Однако сразу хочу оговориться, что в подавляющем большинстве случаев легких или умеренных пищевых отравлений, больные лечатся дома и к врачу не обращаются. И очень часто эти эпизоды вызваны не инфицированием микроорганизмами, а отравлением их токсинами. От этих токсинов организм, как правило, избавляется за сутки-двое, а потому такое отравление, даже если и сопровождается лихорадкой и сильнейшей рвотой, проходит быстро без всякого лечения.Опасным и даже смертельным может стать разве что ботулизм, при котором анаэробные бактерии выделяют самый токсичный для человека природный яд (ботулотоксин) в пищу, помещенную в безвоздушную среду. Возбудители ботулизма - обычные обитатели кишечника многих млекопитающих, они выделяются с фекалиями и при недостаточной термической обработке их жизнеспособные споры могут очутиться в домашних консервах, в тоще вяленого мяса или рыбы и т.п. Особенно опасны те продукты, что контактируют с загрязненной фекалиями почвой (унавоженные овощи, грибы, засиженная мухами вяленая рыбка). Далеко не всегда опасность исходит от вздутых (бомбажных) консервных банок, как полагают большинство обывателей. Возбудители ботулизма действительно выделяют газ, который при длительном накоплении раздувает консервную жесть, однако и задолго до того в таком продукте накапливается достаточно токсина, чтобы убить лошадь. К счастью ботулизм - заболевание редкое, а потому я перейду к наиболее обычным токсикоинфекциямПИЩЕВАЯ ТОКСИКОИНФЕКЦИЯ Заражение происходит при поедании продуктов, насыщенных токсинами бактерий, чаще золотистого стафилококка или палочки Bacillus cereus. Золотистый стафилококк попадает на пищу, когда кто-то на нее чихает, кашляет, трогает не очень чистыми рукам, или просто дышит, а потом дает блюду постоять несколько часов при комнатной температуре. Обильно расплодившись на котлете или в молоке, стафилококк выделяет в недоеденный ужин токсин, которого к утру накопится достаточно для отравления, даже в условиях холодильника. Токсин этот термостабилен, а это значит, что он не разрушится, даже если зараженную пищу хорошенько разогреть перед повторным употреблением. Из сказанного становится понятным, что пищевая токсикоинфекция наиболее часта в домашнем хозяйстве. Лишь самые нерадивые повара точек массового питания позволяют себе грубые нарушения технологии приготовления пищи, которыми грешит каждая вторая домохозяйка.Симптомы. Поскольку в случае токсикоинфекции в желудочно-кишечный тракт попадает готовый токсин, симптомы заболевания развиваются очень быстро. Через 2-4 часа накатывает тошнота и открывается рвота, реже повышается температура и расстраивается стул. Выраженное облегчение наступает уже на следующий день.
Что делать? На практике иногда трудно сказать что это – токсикоинфекция или начало того же сальмонеллеза. В диагностике поможет эпидемиологический анамнез: если помимо вас пострадали и другие люди, которые разделили с вами трапезу 1-6 часов назад, - это типичная токсикоинфекция. Особо лечить тут нечего (надо ждать, когда токсин нейтрализуется и выведется из организма). Можно принять сорбенты (“Смекта” – 5 пакетиков, уголь – 1 таб на 10 кг веса), рекомендуется повторный прием воды с последующей рвотой до полного очищения желудка.
Что касается заболеваний, вызванных бактериями и вирусами, необходимо некоторое время (инкубационный период) для их размножения в кишечнике. Только когда их накопится много, возникнут первые симптомы.САЛЬМОНЕЛЛЕЗЫ Сальмонеллы входят в состав нормальной кишечной флоры всех животных. Но у каждого вида и даже в каждой отдельной популяции они свои. Как только к нам попадает сальмонелла их чужого кишечника, начинается проблема (причем, чем неродственней нам животное, тем хуже).Чаще всего мы заражаемся от птицы и яйца (скорлупа мажется пометом, когда яйцо откладывается через клоаку курочки, а там уж попадает со скорлупы в омлетик) и мяса (мажется при разделке туши).Симптомы: через день-два начинает болеть живот, возникает диарея, повышается температура. Болезнь проходит сама собой через неделю.Что делать? Если такое приключилось в поле, можно принять ципрофлоксацин (250 мг сразу и 250 мг через 6 ч., при массе тела более 75 кг дозировку можно увеличить до 500 мг). Если неприятность произошла дома, ничего пить не надо, пройдет само. У людей со слабым иммунитетам возможны симптомы обезвоживания, так что не помешает пить минеральную воду без газа.
В России в старорежимных больницах всех больных с сальмонеллезом госпитализируют дней на 10-14 (а то и на месяц!) и лечат антибиотиками типа гентамицина. Антибиотики типа гентамицина назначаются только при тяжелом сальмонеллезе, когда бактерия проникает сквозь кишечник в кровь. Такое бывает исключительно редко!Хочу здесь плохо помянуть наших политиков, которые запретили ввоз «окорочков Буша» на том основании, что с них высевалась сальмонелла. Как вы поняли, если очень постараться, их можно посеять с каждой второй тушки хоть американского бройлера, хоть синюшной российской курочки, это же их нормальная микрофлора! Меня радует поддержка отечественного птицеводства (хотя и отнюдь не радуют цены), но ложные мотивы и лапша от правительства несколько раздражают.ДИАРЕИ, ВЫЗВАННЫЕ КИШЕЧНОЙ ПАЛОЧКОЙ E. coli E. coli – важнейший компонент нашей кишечной флоры. Но нашему кишечнику нужны только наши палочки!!!Чужие эшерихии могут вызвать диарею от слабенькой до тяжелой (штамм E. coli O157: H7). Работает тот же универсальный закон: чем дальше мы от дома, тем экзотичней флора туземцев. Избежать знакомства с ней нам все равно не удастся, так что остается надеяться, что она будет не слишком зловредной. Именно кишечная палочка повинна в так называемой диарее путешественников, когда приехал в другую страну и через несколько дней развивается понос, который проходит в течение недели, но оставляет по себе самые неприятные воспоминания. Так обычно и проходит знакомство с новой флорой на чужбине!Если же вы услышали в новостях о вспышке, вызванной кишечной палочкой, скорее всего имеется в виду злостный штамм E. coli O157:H7. Эти штаммы способны вызвать боль в животе, лихорадку до 38, 5С, сильный понос с кровью, рвоту. Особенно опасны для маленьких деток, многие из которых даже умирают в беднейших странах Африки. Взрослые, как правило, поправляются за неделю.Что делать? То же что и при сальмонеллезе.
ДИЗЕНТЕРИЯ (ШИГЕЛЛЕЗЫ) Заражение происходит от человека к человеку. В России – это ведущая диагностируемая пищевая инфекция на пару с сальмонеллезами.Симптомы те же, что и при сальмонеллезе. Проходит чаще сама за неделю.Что делать? То же что и при сальмонеллезе.
КАМПИЛОБАКТЕРИОЗ Самая частая бактериальная пищевая инфекция в США. В России ее диагностирую редко, хотя на деле у нас этого возбудителя не меньше, просто для выявления возбудителя нужна хорошая современная лаборатория..Болезнь развивается на 2-5 день после заражения. Симптомы все те же. Лечится тем же ципрофлоксацином и питьем.ВИРУСНЫЕ ДИАРЕИ Очень часты. Как и в случае с ОРВИ чаще болеют дети, однако норовирусные инфекции нередки и у взрослых, вызывая более половины всех быстропроходящих поносов. В народе такие заболевания часто называют «желудочным гриппом», хотя к гриппу они не имеют никакого отношения.Симптомы появляются через один-два дня после заражения, включают все те же пункты, самоизлечение наступает через 7-10 дней.Что делать? Никакого лечения вирусных гастроэнтеритов не бывает. Помните, антибиотики не помогают против вирусов!!! Но на практике все иначе. Никто по вашим симптомам не скажет вам быстро, что у вас за инфекция, а роста бактерий на средах надо ждать несколько дней. Только в очень продвинутых центрах вам могут сделать тест крови на вирус, да и то разве что с научными целями. В полевых условиях подход проще – пьем тот же ципрофлоксацин и, если через несколько часов никакого улучшения не наблюдается, значит не судьба, - скорее всего вирусы. Остается ждать, пить много жидкости и часто бегать на горшок.
ГЕПАТИТ А Когда говорят о желтухе, чаще всего имеют в виду гепатит А. В отличие от гепатитов В и С он передается фекально-орально и с зараженной фекалиями водой. Болеют чаще в больших коллективах, где много молодых людей пользуют один сортир (армейские казармы, например). В России вспышки сопровождают всякое наводнение и прорыв канализации. В таких перенаселенных странах как Индия переболевают все поголовно, ибо интенсивному фекальному загрязнению там подвержены практически все районы.Болеют гепатитом А только раз в жизни и практически все поправляются без всяких последствий. Но болеть им все же неприятно (придется поваляться в больнице, а потом восстанавливать силы еще с месяц), так что лучше заранее позаботиться о прививке. Вакцина против гепатита А безвредна, исключительно эффективна и после полного курса из двух уколов у вас выработается пожизненный иммунитет. В идеале прививаться надо еще в детстве.Инкубационный период составляет в среднем 4 недели. Симптомы включают пожелтение (прежде всего склер глаз и слизистой под языком, но в выраженных случаях вся кожа приобретает шафраново-желтый оттенок), мочу цвета пива, понос, боль в животе, лихорадку, тошноту. Однако у большинства инфекция протекает вообще бессимптомно. Выздоравливают в среднем через 1-2 месяца.Что делать? В поле ничего особо не сделаешь. Вирус не лечится! По возможности стараться изолироваться от непереболевших и непривитых (лучше сдаться врачам).
«ЭКЗОТИКА»В странах с жарким климатом в неблагоприятных санитарных условиях можно столкнуться с фекально-оральными инфекциями, редкими в наших широтах. Так от ХОЛЕРЫ ежегодно погибает до 100 000 человек, в основном в странах Африки и Азии, где скученность населения сочетается с некачественной санитарной обстановкой в водоснабжении. В настоящий момент продолжается крупная вспышка холеры на Гаити, где землетрясение и тайфун вывели из строя системы очистки и доставки питьевой воды. Возбудитель, холерный вибрион, предпочитает солоноватую воду эстуариев и сильно загрязненных рек. Местные жители заболевают, когда пьют такую воду сырой, или употребляют в пищу овощи и фрукты, промытые водой,содержащей возбудителя. Если в полевых условиях вы не можете прокипятить воду, ее можно обработать химически (2-3 капли обычной настойки йода на литр воды и выждать полчаса, можно также использовать гипохлорит натрия (наша “Белизна”) или специальные средства для обеззараживания воды, продеваемые во многих странах).Смерть при холере может наступить в результате быстрого обезвоживания и потери электролитов (натрия и калия). Дело в том, что особо злостные вибрионы способны вызывать сильнейший понос у восприимчивых людей. Сначала стул идет хоть и частый, но оформленный, но затем из кишки начинает лить, как из ведра (более 10-12 раз в сутки), а стул приобретает вид рисового отвара. Понос хоть и безболезненный, но представляет угрозу для жизни, если своевременно не восполнить потерю жидкости и солей.Что делать? То же, что и при любой выраженной диарее. Понос становится опасным, если случается более 10-12 раз в сутки. В таких случаях и возникает угрожающее жизни обезвоживание. В жарких странах такая потеря жидкости усугубляется активным потоотделением.Если у больного развивается такой понос, за ним необходимо внимательно наблюдать.При легком обезвоживании можно отметить:• сухость во рту• сильная жажда• впавшие тусклые глаза• если потянуть за кожу, она опадает медленно• больной мочится редко и помалуВ тяжелых случаях развивается:• летаргическое состояние или потеря сознания• высыхает полость рта и язык• складка кожи опускается очень медленно• пульс на запястье еле определяется• падает артериальное давление• больной перестает мочитьсяГлавное при обезвоживании, независимо оттого, какая инфекция его вызывает – это быстрое и эффективное восполнение потерь воды и электролитов! В качестве первой помощи рекомендую давать пить сладкий сок или компот с растворенной в нем чайной ложкой соли (в идеале обогащенной калием или морской) на 1 литр. Или приготовьте больному такой раствор: пол чайной ложки соли (=3,5г) и 4 столовые ложки сахара (=40г) развести в 1 литре кипяченой или бутилированной воды. Полученный раствор пить по 100-200 мл каждые 30 минут или по 250- 300 мл после каждого похода в туалет, а для возмещения потерь калия можно давать больному бананы или молоко зеленого кокоса. Как только попадете в руки врачей, они назначат вам готовый раствор солей, при тяжелом обезвоживании могут вводить его внутривенно капельно. В нетяжелых случаях достаточно и перорального лечения.БРЮШНОЙ ТИФ можно предупредить с помощью прививки (один укол на 3 года). То же касается и грозного ПОЛИОМИЕЛИТА, вызвавшего в прошлом мае крупную эпидемию в Таджикистане и до сих пор бушующего в Конго. Инактивированная вакцина против полиомиелита очень эффективна.ОБЩИЕ ВЫВОДЫ:
1) Почти все пищевые инфекции протекают благоприятно и проходят сами по себе, поскольку их побеждает наша нормальная кишечная флора. Поэтому всякий раз к врачу бежать не надо (тем более к русскому, над которым довлеет главврач, лишь бы вас уложить и тем самым повысить оборот больничной койки, без которого на следующий год могут урезать квоту и сократить ставки).К врачу надо идти только если у вас отмечается что-то из перечисленного:- лихорадка 38,2С и выше- кровь в стуле- неукротимая рвота, так что невозможно пить воду- симптомы обезвоживания (см. выше)- понос не проходит 3 суток2) В поле, командировке и т.д. вероятность бактериальной диареи велика, т.к. мы неизвестно что едим, да и флора там у всех экзотическая, а значит «поносогенная». Поэтому душим панику на корню и пьем побольше жидкости и принимаем ципрофлоксацин, как описано выше.3) Поскольку понос является защитным механизмом (быстрее выводятся бактерии и токсины), специально с ним бороться не рекомендую. Старайтесь не пить лоперамид (= “Иммодиум”), который останавливает понос, затормаживая перистальтику кишечника. На горшок вы бегать перестанете, но интоксикация организма от только усилится! К лоперамиду прибегать можно только при крайней нужде (вы в автобусе, а до ближайшего туалета еще 4 часа езды).4) Вы не увидели в моем посте упоминание о любимчике наших инфекционистов левомицетине? И правильно! Выбросите его из аптечки.5) Если вы в малярийной стране или недавно вернулись из таковой, схожие симптомы могут развиться от заражения малярийным плазмодием! Посему при себе надо иметь тест-полоску на малярию и Коартем на самолечение при положительном тесте. К русским врачам ходить с малярией смысла нет (ваша тест полоска - самый надежный из существующих методов диагностики, да и высокоэффективных противомалярийных препаратов в России нет, так что предложат только хинин или примахин, которые значительно уступают Коартему). Тесты и Коартем можно приобрести во многих малярийных странах.ПРОФИЛАКТИКА:
1) Вакцина - самая надежная профилактика. Если вы часто путешествуете, привейтесь против гепатита А и брюшного тифа, а также убедитесь, что ваши родители проявили должную заботу и вы прошли полный курс прививок против полиомиелита (если нет, привейтесь!).2) Термическая обработка! Никаких сырых и полусырых яиц, мяса, рыбы!!! В полевых условиях и на территории общепита забудьте про глазунью, яйца в мешочек, сопливые омлеты, бифштексы с кровью, и никакого парного молока! Из сырого относительно безопасна только морская рыба в приличных японских ресторанах.3) Пьем только бутилированную воду. Если нет - кипятим! И заметьте, замораживание не убивает бактерии! Поэтому отвергаем кубики льда в напитках в странах 3-его мира (их делают чаще из сырой воды) и избегаем мороженого.4) Не покупаем пищу, если не знаем, когда она была приготовлена! Если что-то не съедается сразу, остатки надо положить в холодильник (+2-+5C), либо ставить на мармит (t>65C). Все, что между этими температурами – идеальная среда для роста большинства патогенных бактерий! Ни в коем случае не оставляем на потом покусанное, полизанное и полапанное!5) Овощи и фрукты моем (в идеале обдаем кипятком) и очищаем от кожицы. Побывать в экзотической стране и не попробовать местных фруктов – преступление. Но вот овощи, контактирующие с почвой, лучше все-таки сырыми не есть. Во многих бедных странах фермеры удобряют почву человеческими фекалиями и свеженьким настоем куриного помета, так что осторожность не помешает.6) Ну и универсальное – мойте руки перед и после приема пищи и на выходе из туалета.Основные кишечные инфекции с учетом инкубационного периода и преобладающей симптоматики
Верхний желудочно-кишечный тракт (первыми развиваются и преобладают тошнота и рвота)
Инкубационный период:
Преобладающие симптомы:
Наиболее вероятный возбудитель:
1-6 часов (обычно 2-4 часов)
Тошнота, рвота, боль в животе, понос
токсины палочки Bacillus cereus или золотистого стафилококка
10-72 часа (обычно 24-48 часов)
Тошнота, рвота, боль в животе, понос (у детей преобладает рвота, у взрослых – понос)
норовирусы
24-72 часа (обычно 48 часов)
Тошнота, рвота, боль в животе, понос с водянистым стулом
ротавирусы
2-30 дней (обычно 1 неделя)
Тошнота, рвота, боль в животе, понос (у детей преобладает рвота, у взрослых – понос), лихорадка
криптоспоридии
Нижние отделы желудочно-кишечного тракта (преобладают боли в животе и понос)
6-24 часа (обычно 6-12 часов)
Боль в животе, понос, иногда тошнота и рвота
Bacillus cereus (продуцирующий диарейный токсин) или бактерия Clostridium perfringens
12-72 часа
Боли в животе, понос (в стуле может присутствовать слизь и кровь), лихорадка, озноб, слабость, головная боль
Возбудители:
сальмонеллеза,
дизентерии,
ерсиниоза,
камбилобактериоза,
Патогенные штаммы кишечной палочки и др.
3 дня - 6 недель (обычно 7-10 дней)
Хронические поносы (неоформленный стул со следами жира), боли в животе, газы, утомляемость, снижение массы тела
лямблии
3 дня – несколько месяцев (обычно 2-4 недели)
Боли в животе, понос (может быть с примесью крови), головная боль, диарея может чередоваться запорами
дизентерийная амёба
2-30 дней (обычно 7 дней)
Понос у взрослых (может быть сильным, водянистым), тошнота и рвота у детей, боли в животе, лихорадка
криптоспоридии
1-11 дней (обычно 7 дней)
Понос, который может возобновляться до 7 недель, утомляемость, рези в животе, потеря аппетита, снижение массы тела
циклоспоры
3-10 дней
Понос (обычно более недели), респираторные симптомы
аденовирусы (типы 40 и 41)
P.S.: Через пару часов выдвигаюсь с профессором в Домодедово и на крыло до Венесуэлы! Ура тропикам!!! :) Вернемся 20 января. Не поминайте лихом! Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе