Поджелудочная железа какие гормоны вырабатывает
Гормоны поджелудочной железы и их функции, возможные проблемы
Поджелудочная или, как ее еще называют, панкреатическая железа является важным органом системы пищеварения, который несет ответственность за инкреторные и экскреторные функции. Благодаря всем биологически активным веществам, синтезируемым поджелудочной железой (ПЖ), в организме поддерживается биохимическое равновесие. Какие существуют гормоны поджелудочной железы и каковы их функции в организме – обо всем этом пойдет речь в данной статье.
Гормоны поджелудочной железы и их функции
Как работает железа?
Орган делится условно на две части – это экзокринная и эндокринная. Все они служат для выполнения своих определенных функций. Например, экзокринная часть занимает большую часть поджелудочной железы и служит для прорабатывания желудочного сока, который содержит большое количество различных ферментов, необходимых для переваривания пищи (корбоксипептидаза, липаза, трипсин и т. д.).
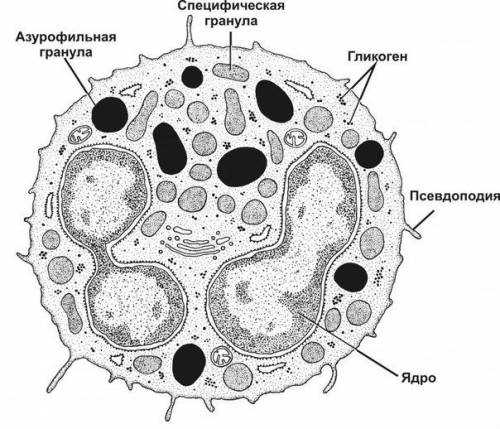
Поджелудочная железа
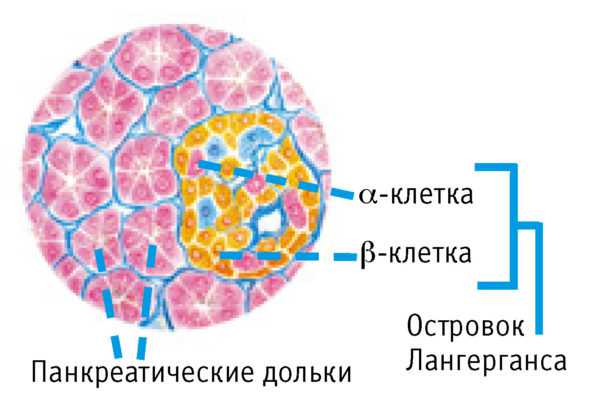
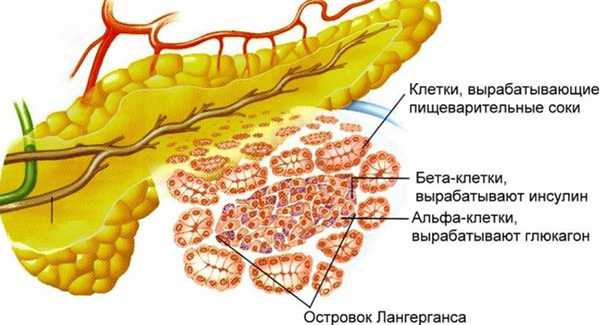
В состав эндокринной части ПЖ входят небольшие панкреатические островки, именуемые в медицине «островками Лангерганса». Их задача заключается в делении важных для существования гормонов, которые берут непосредственное участие в жировом, углеводном и белковом обмене. Но функции поджелудочной железы на этом не заканчиваются, так как данный орган, синтезируя определенные гормоны, производит пищеварительную жидкость, участвует в расщеплении пищи и ее усвоении. В зависимости от того, насколько корректно будет работать ПЖ, общее состояние здоровья человека может меняться.
Строение железы и «островки Лангерганса»
Классификация синтезируемых веществ
Все гормоны, формируемые панкреатической железой, являются тесно взаимосвязанными, поэтому нарушение выработки хотя бы одного из них может привести к развитию серьезных нарушений в организме и заболеваний, лечением которых нужно заниматься всю оставшуюся жизнь.
Поджелудочная железа и виды гормонов, которые она производит
Поджелудочная железа вырабатывает следующие гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- вазоинтенсивный пептид;
- амилин;
- центропнеин;
- гастрин;
- ваготонин;
- калликреин;
- липокаин.
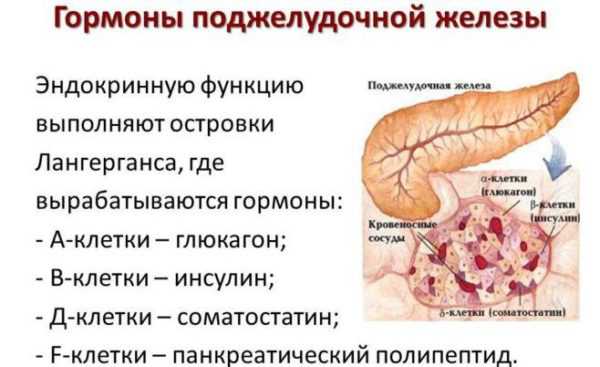
Гормоны поджелудочной железы
Каждый из вышеперечисленных гормонов выполняет свою определенную функцию, регулируя тем самым углеводный обмен в организме человека, а также влияя на функционирование различных систем.
Роль поджелудочной в пищеварении
Клиническое значение гормонов ПЖ
Если с гормонами, вырабатываемыми поджелудочной железой, все понятно, то с основными функциями, которые они выполнят, все намного сложнее. Рассмотрим каждый гормон ПЖ отдельно.
Инсулин
Из всех гормонов, которые синтезирует поджелудочная, инсулин считается главным. Он способствует нормализации уровня глюкозы в крови. Реализация данного процесса обусловлена следующими механизмами:
- активация клеточных мембран, за счет чего клетки организма начинают лучше усваивать глюкозу;
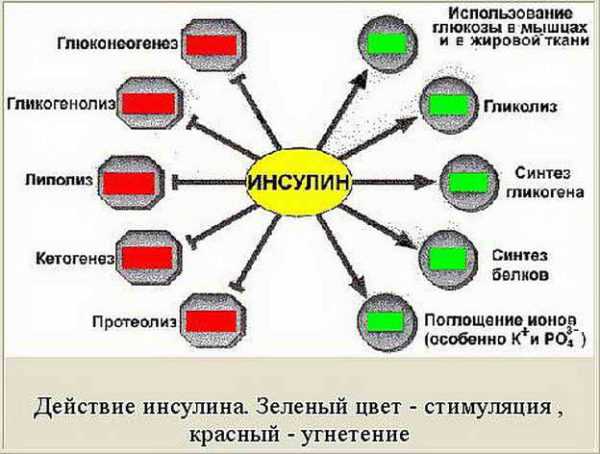
Роль инсулина в организме
- происходит стимуляция гликолиза (процесса окисления глюкозы);
- замедление процесса глюконеогенеза (биосинтеза глюкозы из неуглеводных веществ, таких как молочная кислота, глицерол и другие);
- улучшается приток полезных элементов в клетки организма (фосфатов, магния, калия);
- синтез белка значительно усиливается, а параллельно с этим его гидролиз подавляется. Благодаря этим функциям исключается белковый дефицит, благодаря чему усиливается иммунная система и улучшается синтез различных веществ, которые имеют белковое происхождение;
- активируются функции синтеза жирных кислот.
Гормон инсулин
На заметку! Присутствие достаточного количества инсулина в крови предупреждает развитие атеросклероза, снижает уровень «плохого» холестерина и предотвращает попаданию жирных кислот в кровеносную систему.
Глюкагон
Исходя из выполняемых функций, глюкагон по праву можно назвать гормоном-антагонистом инсулину. Основная задача глюкагона заключается в повышении количестве глюкозы в крови, что достигается за счет следующих функций:
- активация глюконеогенеза (выработка глюкозы из компонентов, имеющих неуглеводное происхождение);
- ускорение работы энзимов, за счет чего в ходе расщепления жиров повышается количество энергии;
- происходит расщепление гликогена, который потом попадает к кровеносную систему.
Глюкагон
Поскольку глюкагон является пептидным видом гормонов по своей структуре, он отвечает за множество функций и снижение его количества может плохо сказаться на функционировании многих систем.
Соматостатин
Еще один гормон, производимый поджелудочной. Он относится к группе полипептидных гормонов и служит для подавления синтеза таких веществ, как глюкагон, тиреотропные соединения, а также инсулин. При снижении уровня соматостатина в желудочно-кишечном тракте возникают серьезные нарушения. В первую очередь, такая реакция связана с тем, что данный гормон берет непосредственное участие в процессе выработки пищеварительных ферментов и желчи (соматотропин снижает их секрецию).

Соматостатин
В современной фармакологии соматотропин используется при создании различных лекарственных препаратов, которые назначаются пациентам, страдающим от нарушения синтеза гормона роста в организме. Если количество данного гормона значительно превышает норму, тогда повышается риск развития акромегалии – патологии, которая сопровождается чрезмерным увеличением размеров определенных частей тела больного. Как правило, разрастаются стопы, кости головы, нижние или верхние конечности. В редких случаях патологическим изменениям подвергаются отдельные внутренние органы.
Гормоны вырабатываются небольшими по размеру органами – железами внутренней секреции. Но значение этих веществ в организме огромно
Панкреатический полипептид
Открыли этот гормон не так давно, поэтому специалисты пока еще не полностью изучили все его функции и методы воздействия на человеческий организм. Известно, что панкреатический полипептид синтезируется в процессе принятия пищи, содержащей жиры, белки и глюкозу. Он выполняет следующие функции:
- снижение количество веществ, вырабатываемых пищеварительными ферментами;
- снижение мышечного тонуса желчного пузыря;
- предотвращение выброса желчи и трипсина.

Панкреатический полипептид и гастрины
На заметку! Согласно многочисленным исследованиям, панкреатический полипептид предотвращает повышенную растраты желчи и панкреатических ферментов. При дефиците данного гормона нарушаются обменные процессы в организме.
Вазоинтенсивный пептид
Особенность данного нейропептидного гормона заключается в том, что его может синтезировать не только поджелудочная железа, но также клетки спинного и головного мозга, тонкого кишечника и других органов. К основным функциям вазоинтенсивного пептида относятся:
- нормализация синтеза пепсиногена, глюкагона и соматостатина;
- замедление процессов всасывания воды стенками тонкого кишечника;
- активация желчевыделительных процессов;
- синтез панкреатических энзимов;
- улучшение работы панкреатической железы в целом, что способствует повышению количества синтезируемых бикарбонатов.

Вазоинтенсивный пептид синтезируется разными органами
Также вазоинтенсивноый пептид ускоряет процесс кровообращения в стенках внутренних органов, в частности, кишечника.
Амилин
Главная его функция заключается в повышении уровня моносахаридов, что, в свою очередь, защищает организм от избыточного количества глюкозы в крови. Также амилин способствует образованию соматостатина, снижению веса, нормализации работы ренинангиотензин-альдостероновой системы и биосинтеза глюкагона. Это далеко не все биологические функции, за которые отвечает амилин (например, он способствует снижению аппетита).
Амилин
Центропнеин
Еще одно вещество, вырабатываемое поджелудочной железой. Его основная задача заключается в увеличении просвета бронхов и активации дыхательного центра. К тому же данное белковое вещество улучшает корреляцию кислорода с гемоглобином.

Липокаин. Центропнеин. Ваготонин
Гастрин
Гормоноподобное вещество, синтезируемое желудком и поджелудочной железой. Гастрин способствует нормализации пищеварительных процессов, активизации синтеза протеолитического фермента (пепсина) и повышению кислотности желудка.
Обратите внимание! Наличие гастрина в организме способствует также осуществлению кишечной фазы пищеварения (ее еще называют «следующей»), что достигается за счет повышения синтеза секретина, соматостатина и других пептидных гормонов кишечника и поджелудочной.
Гастрин — что это
Ваготонин
Основная задача данного вещества заключается в стабилизации сахара в крови и ускорении кровообращения. К тому же ваготонин замедляет процесс гидролиза гликогена в мышечных тканях и клетках печени.
Ваготонин стабилизирует уровень сахара в крови
Калликреин
Еще одно вещество, вырабатываемое панкреатической железой. На протяжении времени, при котором калликреин находится в поджелудочной, он неактивен, но после попадания в 12-перстную кишку гормон активируется, проявляя свои биологические свойства (он нормализует уровень глюкозы).
Калликреин-кининовая система
Липокаин
Действие гормона заключается в предотвращении такой патологии, как жировая дистрофия печени, что обусловлено активацией обмена жирных кислот и фосфолипидов. Также липокаин способствует усилению эффекта других липотропных веществ, среди которых холин и метионин.

Функции липокаина
Методы диагностики
Нарушение выработки того или иного гормона панкреатической железы может привести к различным патологиям, поражающим не только поджелудочную, но и другие внутренние органы. В таких случаях требуется помощь врача-гастроэнтеролога, который перед тем, как назначить курс терапии, должен провести диагностическое обследование для постановления точного диагноза. Ниже приведены наиболее распространенные процедуры, проводимые при нарушении работы поджелудочной.

Диагностика заболеваний поджелудочной железы
Таблица. Диагностические исследования поджелудочной железы.
 УЗИ | Ультразвуковое исследование является одним из самых популярных и эффективных способов диагностики патологий поджелудочной железы и других внутренних органов. С его помощью можно определить новообразования, кисты, появление камней или развитие воспалительного процесса. |
 Эндоультрасонография | В процессе проведения эндоультрасонографии можно обследовать панкреатическую ткань на наличие патологических изменений. Также с помощью данной процедуры врач обследует лимфатические узлы, если в этом есть необходимость. |
 КТ | Эффективный способ диагностики панкреатической железы, так как с помощью компьютерной томографии можно обнаружить возможные атрофические процессы, псевдокисты и различные новообразования. |
Биопсия | В ходе данной процедуры проводится микроскопическое исследование панкреатической ткани. С его помощью можно выявить воспалительный процесс и определить, злокачественное или доброкачественное образование возникло в исследуемом органе. |
Анализ крови и мочи | На основе результатов проведенных анализов можно определить уровень аминокислот, прямого билирубина, серомукоида и других веществ, указывающих на развитие того или иного заболевания. |
Копрограмма | При лабораторном исследовании кала врач может выявить частицы крахмала, жиров, мышечных волокон или клетчатки – это все говорит о нарушении работы поджелудочной железы. |
Ультразвуковое исследование
На заметку! В качестве дополнения к вышеперечисленным методам диагностики врач может назначить еще одну процедуру – биохимический анализ крови. В отличие от общего анализа, биохимический анализ крови позволяет не только определять возможные инфекционные заболевания, но также их вид.
К чему приводит нарушение гормонального баланса
Как уже отмечалось ранее, гормоны панкреатической железы – это незаменимые элементы, участвующие в процессе пищеварения. Даже незначительные нарушения их синтеза может привести к серьезным осложнениям (заболеваниям, сбоям в работе определенных систем или органов и т. д.).
Эндокринная система человека
При избытке гормонов панкреатической железы, например, может возникнуть злокачественное образование (чаще всего на фоне увеличения количества глюкагона) или гликемия (при избытке инсулина в крови). Определить, правильно ли работает ПЖ и соответствует ли норме уровень гормонов, можно только после диагностического обследования. Опасность заключается в том, что многие заболевания, связанные со снижением или повышением уровня гормонов, могут протекать без каких-либо ярко выраженных симптомов. Но выявить нарушения можно при отслеживании реакций своего организма на протяжении длительного периода.
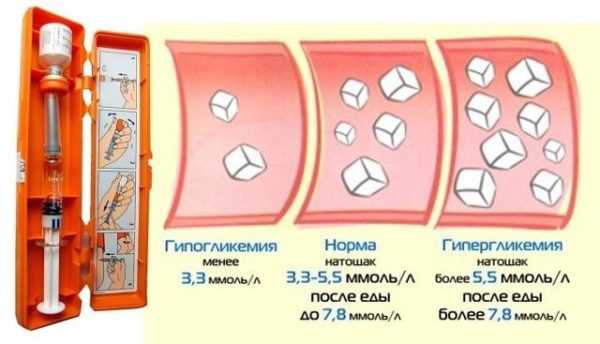
Норма, гипо- и гипергликемия
В первую очередь, нужно уделять внимание следующим моментам:
- снижение остроты зрения;
- чрезмерно высокий аппетит (больной не может наесться);
- частое мочеиспускание;
- повышенное потоотделение;
- сильная жажда и появление сухости в полости рта.
Нельзя недооценивать роль гормонов ПЖ в функционировании человеческого организма, так как даже при незначительных нарушениях синтеза этих гормонов могут развиться серьезные патологии. Поэтому рекомендуется в качестве профилактики проходить диагностические осмотры у врачей с целью предупреждения нарушений работы поджелудочной железы. Достаточно 1-2 раза в год обращаться к врачу для проведения профилактического осмотра, чтобы предупредить не только различные нарушения в работе панкреатической железы, но и другие проблемы с органами ЖКТ. Также периодические обследования рекомендуется проходить и у других врачей, например, у стоматолога, дерматолога, невропатолога.

Гормоны поджелудочной железы очень важны
Видео – Гормоны поджелудочной железы
Какие горомоны вырабатывает поджелудочная железа?
Ферменты и гормоны поджелудочной железы регулируют не только пищеварительные процессы, но и обмен веществ во всем организме. У здорового человека благодаря поочередному воздействию этих веществ организм работает слаженно. Чувство голода, насыщения, последующее усвоение питательных веществ, откладывание энергии «про запас», использование отложенной энергии при необходимости — каждым процессом руководит соответствующий гормон, контролируя и дополняя действия других. Любое нарушение работы хотя бы одного из них чревато серьезными последствиями для здоровья.
Анатомия эндокринной части поджелудочной железы
Значение поджелудочной железы как органа, выполняющего эндокринную функцию, определяется деятельностью островкового аппарата. Располагаясь преимущественно в хвостовой части железы, островки Лангерганса занимают не более 2% общей массы поджелудочной, однако их количество насчитывает сотни тысяч.
Микроскопические островки состоят из мозаично расположенных альфа-, бета- и дельта-клеток. Каждый островок окружает оболочка, снабженная капиллярами кровеносных сосудов, так как синтезируемые здесь вещества поступают прямо в кровь. Бета-клетки находятся по центру островка, а альфа- и дельта-клетки — на периферии.
Активность альфа-клеток обеспечивает производство глюкагона, отвечающего за повышение уровня глюкозы. Бета-клетки синтезируют инсулин, который понижает этот уровень.
Гормоны поджелудочной железы и их функции
Гормоны — это биологически активные вещества, оказывающие влияние на процессы обмена в организме. Многие гормоны, принимающие активное участие в процессе переработки пищи и усвоения питательных веществ, выделяет поджелудочная железа.
Под воздействием определенных раздражителей, таких, как прием пищи, голод или страх, рецепторы передают информацию в гипоталамус. Отсюда сигнал поступает в гипофиз. Из гипофиза выделяются гормоны, которые можно назвать почтальонами. Через кровеносные сосуды они достигают эндокринных желез, передают информацию о необходимости синтезировать гормон, нужный для выполнения того или иного действия.
Рассмотрим, какие гормоны вырабатывает поджелудочная железа, их особенности и функции.
Инсулин
Как и все гормоны поджелудочной, инсулин вырабатывается в специально предназначенных для этого клетках, называемых бета-клетками. Инсулин является пептидным гормоном, состоит из аминокислотных остатков.
 Если концентрация сахара в крови становится ниже физиологической нормы, синтез инсулина начинает замедляться (при этом останавливаться он не должен).
Если концентрация сахара в крови становится ниже физиологической нормы, синтез инсулина начинает замедляться (при этом останавливаться он не должен). Присутствие инсулина влияет на многие обменные процессы, но понижать уровень концентрации сахара — его главная задача. Это происходит, когда окончания нервных волокон (рецепторы) фиксируют превышение лимита уровня глюкозы.
Благодаря инсулину повышается проницаемость клеточных оболочек по отношению к глюкозе. Также данный гормон транспортирует в клетку фосфаты, аминокислоты, микроэлементы, необходимые для полноценного функционирование клетки, чем способствует укреплению местного и общего иммунитета.
Под воздействием инсулина в печени и мышцах из глюкозы образуется гликоген — полисахарид, запасаемый в виде гранул на клеточном уровне. Гликоген является своеобразной кладовой глюкозы. При нехватке энергии может быть быстро переработан в глюкозу.
Снижение уровня моносахаридов в крови происходит за счет процесса окисления глюкозы — гликолиза, во время которого происходит запасание энергии. Инсулин активирует в печени соответствующие ферменты, необходимые для процесса расщепления.
Еще инсулин способствует образованию жиров, однако не допускает накопления холестерина в сосудах и подавляет ферменты, расщепляющие жиры и гликоген. Также участвует в процессе выработки белка, предупреждая его дефицит.
Глюкагон
Инсулин и глюкагон — основные гормоны поджелудочной, обладающие прямо противоположным действием. Образование глюкагона происходит в альфа-клетках панкреатических островков. По структуре он представляет собой пептидный гормон.
 Глюкагон выступает своеобразным стимулятором. Этот гормон связывает между собой все нужные вещества, отправляя их в кровь.
Глюкагон выступает своеобразным стимулятором. Этот гормон связывает между собой все нужные вещества, отправляя их в кровь. Задача глюкагона — обеспечить распад гликогена в клетках печени с целью высвобождения глюкозы в кровь. Под воздействием глюкагона из неуглеводных соединений образовывается глюкоза. Благодаря этим процессам поддерживается необходимый уровень сахара.
Глюкагон:
- способствует расщеплению жиров, высвобождая энергию;
- отвечает за образование кетоновых тел.
Данный гормон отвечает за мобилизацию организма, учащая сердцебиение, улучшая кровоснабжение скелетных мышц. Повышает артериальное давление.
Амилин
Гормон амилин вырабатывается вместе с инсулином в бета-клетках поджелудочной. Синтез гормона происходит во время принятия пищи. Благодаря его воздействию пища задерживается в желудке, а человек начинает испытывать чувство сытости.
 Оптимизирует уровень моносахаридов в крови. Таким образом, этот гормон предохраняет наш организм от поступления в кровь чрезмерного количества глюкозы.
Оптимизирует уровень моносахаридов в крови. Таким образом, этот гормон предохраняет наш организм от поступления в кровь чрезмерного количества глюкозы. Разрушение бета-клеток поджелудочной ведет не только к проблемам с выработкой инсулина, но и к недостаточному выделению амилина. Человек не может определить, что он наелся. За этим неизбежно следует ожирение.
Гастрин
Полипептидный гормон гастрин выделяется желудком и поджелудочной. Существует три разновидности гастрина: большой, малый и минигастрин. Отличаются они количеством аминокислот, из которых состоят.
Именно большой гастрин вырабатывает поджелудочная. Гастрин состоит из 34 аминокислот.
Гастрин запускает в желудке механизм выработки соляной кислоты. Под его действием главные клетки желудка увеличивают секрецию пепсина. Благодаря влиянию соляной кислоты и пепсина регулируется оптимальный уровень кислотности, необходимый для переваривания пищи.

Под воздействием гастрина происходит регуляция деятельности практически всех процессов, связанных с перевариванием пищи в желудке и подготовкой к продолжению процесса в кишечнике:
- усиливается кровоснабжение желудка для улучшения процесса переваривания пищи;
- стимулируется выработка слизи, защищающей стенки желудка от воздействия кислоты;
- контролируется степень переваривания пищи путем влияния на время нахождения пищи в желудке;
- стимулируется выработка панкреатических ферментов и гормонов, принимающих участие в расщеплении пищи.
Панкреатический полипептид
Этот пептид производится в ПП-клетках островков Лангерганса. Состоит он из 36 аминокислотных остатков. Основное действие, выполняемое этим веществом, – подавление выработки пищеварительных ферментов и желчи.
 Ученые пришли к выводу, что основная функция панкреатического полипептида заключается «экономии» пищеварительных панкреатических ферментов. Он предотвращает излишнюю потерю желчи до следующего приема пищи.
Ученые пришли к выводу, что основная функция панкреатического полипептида заключается «экономии» пищеварительных панкреатических ферментов. Он предотвращает излишнюю потерю желчи до следующего приема пищи. После приема белковой пищи, голодания, физических упражнений его концентрация значительно возрастает. Если на голодный желудок панкреатического полипептида содержится приблизительно 80 пг на 1 мл крови, то после приема пищи это количество возрастает в 8-10 раз.
Соматостатин
Кроме вышеперечисленных, железа вырабатывает гормон соматостатин. Это происходит в дельта-клетках. Кроме поджелудочной, соматостатин вырабатывается также в гипоталамусе.
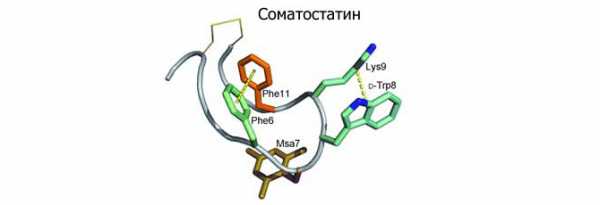 Соматостатин осуществляет тормозящее влияние на остальные гормоны и ферменты поджелудочной железы.
Соматостатин осуществляет тормозящее влияние на остальные гормоны и ферменты поджелудочной железы. Соматостатин подавляет выработку пищеварительных ферментов и гормонов, таких, как инсулин, глюкагон, гастрин. Он также угнетает синтез серотонина (гормона радости) и соматотропина (гормона роста).
Эндокринные заболевания поджелудочной железы
Гормоны поджелудочной хоть и оказывают иногда противоположное друг другу действие, однако направлены на поддержание равновесия во всем организме. Любое нарушение ведет в сторону перекоса. Недостаточное образование одного вещества выражается в повышенной концентрации другого, что обязательно сказывается на общем состоянии здоровья.
Неправильное питание и образ жизни, стресс или другие заболевания приводят к разрушению бета-клеток панкреатических островков, которые отвечают за выработку инсулина. Этот важный гормон перестает регулировать уровень сахара, наступает патологическое состояние, называемое сахарным диабетом первого типа. Если же по какой-то причине клетки тела перестают воспринимать действие инсулина, больше не реагируют на него, наступает сахарный диабет второго типа.
Заболевание, при котором в бета-клетках поджелудочной железы образуется раковая опухоль, называется инсулинома. Она сопровождается чрезмерной выработкой инсулина и проявляется себя периодически повторяющимися гипогликемическими состояниями, связанными с нехваткой глюкозы в крови. Может окончиться потерей сознания, комой.
Разрушение бета-клеток препятствует выработке амилина, гормона поджелудочной, отвечающего за чувство насыщения. Как следствие, изменяется поведение человека во время приема пищи: он переедает, потому что ему кажется, будто он еще не наелся. Набор лишнего веса — неизбежный результат таких нарушений.
Патологическое увеличение секреции гастрина вследствие формирования злокачественного или доброкачественного образования в поджелудочной называют гастриномой, или синдромом Золлингера-Эллисона. Из-за повышенного выделения гастрина увеличивается концентрация соляной кислоты в желудке и двенадцатиперстной кишке, что приводит к образованию язв. Характерные черты болезни — отрыжки, изжога, понос с высоким содержанием соляной кислоты.
Стрессовые ситуации приводят к повышенной выработке гастрина, что тоже может закончиться язвой желудка.
Гормональная терапия
Гормоны поджелудочной отвечают за полноценное выполнение органами тела многих жизненно важных функций. Любой дисбаланс в их работе имеет серьезные последствия.
Так, инсулин является единственным гормоном, отвечающим за понижение уровня сахара в крови, а его нехватка приводит к сахарному диабету. В 1922 году была сделана первая инъекция гормонального препарата для помощи мальчику-подростку, страдавшему сахарным диабетом. С тех пор было разработано множество препаратов, снабжающих организм недостающим веществом. Они отличаются продолжительностью воздействия и степенью очистки. Существуют препараты, сделанные на основе человеческого, свиного инсулина и полностью синтетические.
В естественных условиях инсулин выполняет две задачи: постоянное поддержание уровня глюкозы в крови на протяжении суток и усиленная работа после приема пищи для нормализации показателей сахара. Инсулинотерапия преследует выполнение обеих задач. А так как любой препарат имеет пиковый период и определенную длительность воздействия, то невозможно обойтись одной инъекцией за день. Количество введений препаратов инсулина составляет 2-6 раз в сутки.
Человеческий соматостатин заменяют синтетическим препаратом Октреотидом. Продолжительность действия препарата превышает время воздействия гормона, вырабатываемого при естественных условиях. В гормональной терапии его используют ради подавления гормона роста, что имеет важное значение для лечения онкологических опухолей.
Значение гормонов поджелудочной все еще до конца не изучено. Однако в человеческом организме нет ничего маловажного, и для его нормального функционирования нужно избегать стрессов и вести здоровый образ жизни.
Виды гормонов поджелудочной железы и их роль в организме человека

Анатомическое строение поджелудочной железы (ПЖ) обеспечивает ее многофункциональность: это ключевой орган пищеварения и эндокринной системы. Гормоны поджелудочной железы обеспечивают обменные процессы, пищеварительные ферменты — нормальное усвоение питательных веществ. От состояния этого органа зависит не только развитие панкреатита или сахарного диабета, но и заболеваний желудка, кишечника, а также способность быстро приспосабливаться к меняющимся внешним и внутренним факторам воздействия.
Какие гормоны вырабатывает поджелудочная железа?
Железистые клетки паренхимы ПЖ активно синтезируют более 20 ферментов, участвующих в расщеплении жиров, белков и углеводов. Нарушение экскреторной функции ПЖ при панкреатите приводит к пожизненному приему ферментного препарата.
Внутрисекреторная функция ПЖ осуществляется специальными клетками. Островки Лангерганса – эндокринная часть железы – производят 11 гормонов углеводного синтеза. Количество островков, вырабатывающих гормоны, достигает 1,5 миллиона, сама ткань составляет 1–3% от общей массы органа. Один островок Лангерганса включает 80–200 клеток, различных по строению и выполняемым задачам:
- α-клетки (25%) – синтезируют глюкагон;
- β-клетки (60%) – инсулин и амилин;
- δ-клетки (10%) – соматостатин;
- PP (5%) – вазоактивный интестинальный полипептид (ВИП) и панкреатический полипептид (ПП);
- g-клетки синтезируют гастрин, влияющий на желудочный сок, его кислотность.
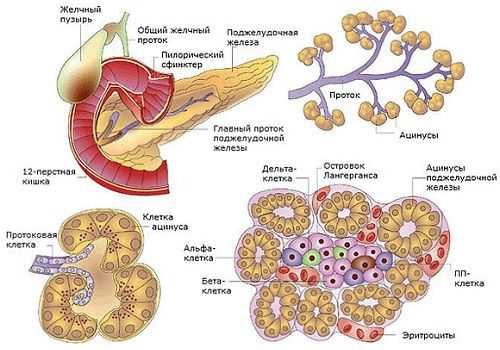
Помимо перечисленных, ПЖ синтезирует еще целый ряд гормонов:
- калликреин;
- центропнеин;
- липокаин;
- ваготонин.
Все они взаимосвязаны по функциям и принимают участие в сложных обменных процессах, происходящих в организме.
Основные функции гормонов ПЖ
Все виды гормональных веществ ПЖ тесно взаимосвязаны. Сбой в образовании хотя бы одного из них приводит к серьезной патологии, которую в отдельных случаях приходится лечить всю жизнь.
- Инсулин имеет множественные функции в организме, основная — нормализация уровня глюкозы. Если нарушается ее синтез, развивается сахарный диабет.
- Глюкагон тесно связан с инсулином, отвечает за процесс расщепления жиров, приводит к увеличению количества сахара крови. С его помощью снижается содержание кальция и фосфора в крови.
- Соматостатин — гормон, основная масса которого вырабатывается в гипоталамусе (структуре головного мозга), а также выявляется в желудке и кишечнике. Обнаружена его тесная связь с гипоталамусом и гипофизом (регулирует их функции), угнетает синтез гормонально-активных пептидов и серотонина во всех органах пищеварения, включая поджелудочную железу.
- Вазоактивный интестинальный полипептид (вазоинтенсивный пептид) в максимальных количествах встречается в пищеварительном тракте и мочеполовой системе. Влияет на состояние желудка, кишечника, печени, выполняет много функций, в том числе является спазмолитиком по отношению к гладким мышцам желчного пузыря и сфинктеров органов пищеварения. Синтезируется РР-клетками (δ1-клетками), образующих островки Лангерганса.
- Амилин — компаньон инсулина по отношению к показателям глюкозы крови.
- Панкреатический полипептид образуется исключительно в поджелудочной железе. Воздействует на сокращение ЖП и выработку панкреатического сока.
Инсулин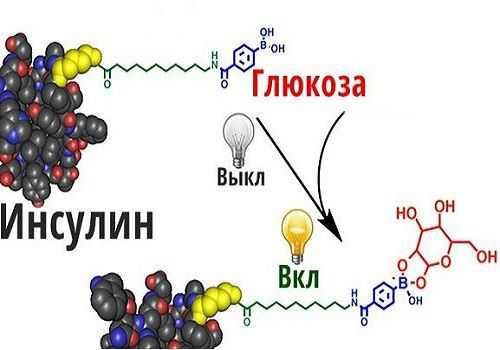
Инсулин — главный гормон, продуцируемый ПЖ, участвует в углеводном обмене. Единственное вырабатываемое организмом вещество, способное снизить и довести до нормы сахар крови.
Представляет собой протеин, состоящий из 51 аминокислоты, формирующих 2 цепочки. Образуется из предшественника — неактивной формы гормона проинсулина.
При недостаточном образовании инсулина нарушается преобразование глюкозы в жир и гликоген, развивается сахарный диабет. Притом в организме накапливаются токсины (один из них — ацетон). Мышечные и липидные клетки под воздействием инсулина своевременно поглощают углеводы, поступающие с пищей в организм, и превращают их в гликоген. Последний накапливается в мышцах и печени и является источником энергии. При чрезмерных физических и психоэмоциональных нагрузках, когда организм испытывает острый недостаток в глюкозе, происходит обратный процесс — она высвобождается из гликогена и поступает в ткани органов человека.
Кроме контроля содержания сахара крови, инсулин влияет на выработку активных веществ желудочно-кишечного тракта и синтез эстрогенов.
Глюкагон
Глюкагон — антагонист инсулина, по химической структуре также принадлежит к группе полипептидов, но состоит из 1 цепочки, сформированной 29 аминокислотами. Его функции противоположны воздействию инсулина: расщепляет липиды в клетках жировой ткани, тем самым образует избыток глюкозы крови.
В тесной взаимосвязи с инсулином под влиянием глюкагона обеспечивается нормализация уровня гликемии. В результате:
- улучшается кровоток в почках;
- корректируется количество холестерина;
- повышается вероятность самовосстановления печени;
- нормализуется кальций и фосфор.
Соматостатин
Соматостатин — полипептидный гормон ПЖ из 13 аминокислот, способен резко снижать или полностью блокировать выработку организмом:
- инсулина;
- глюкагона;
- соматотропина;
- адренокортикотропного гормона (АКТГ);
- тиреотропных гормонов щитовидной железы.
Подавляет синтез ряда гормонов, влияющих на функцию органов пищеварения (гастрина, секретина, мотиллина), влияет на выработку желудочного и панкреатического сока, снижает секрецию желчи, вызывая развитие серьезной патологии. Он снижает на 30–40% кровоснабжение внутренних органов, перистальтику кишечника, сократимость желчного пузыря.
Соматостатин тесно связан со структурами головного мозга: блокирует выработку соматотропина (гормона роста).
Вазоинтенсивный пептид
Помимо клеток поджелудочной железы, вагоинтенсивный гормон (ВИП) продуцируется в слизистой оболочке тонкой кишки и мозге (головном и спинном). Он является разновидностью веществ из группы секретина. В крови содержится мало ВИП, прием пищи практически не изменяет ее уровень. Гормон контролирует функции пищеварения и воздействует на них:
- улучшает кровообращение в стенке кишечника;
- блокирует выработку соляной кислоты обкладочными клетками;
- активирует выделение пепсиногена главными желудочными клетками;
- увеличивает синтез ферментов ПЖ;
- стимулирует желчевыделение;
- тормозит всасывание жидкости в просвете тонкой кишки;
- расслабляюще действует на мышцы нижнего сфинктера пищевода, вызывая формирование рефлюкс-эзофагита;
- ускоряет образование основных гормонов ПЖ – инсулина, глюкагона, соматостатина.
Панкреатический полипептид
Биороль панкреатического полипептида не до конца изучена. Образуется при поступлении в желудок с едой, содержащей жиры, белки и углеводы. Но при парентеральном (через вену) введении медикаментов, содержащих их компоненты, синтез и выделение гормона не осуществляется.
Считают, что он экономит растрату панкреатических ферментов и желчи между поступлениями пищи. Помимо этого:
- замедляют выделение желчи, трипсина (одного из ферментов ПЖ), билирубина;
- создает гипотонический желчный пузырь.
Амилин
Обнаружен не так давно — в 1970 году, и только с 1990 года началось исследование его роли в организме. Амилин вырабатывается в момент поступления в организм углеводов. Он синтезируется теми же бета-клетками ПЖ, которые образуют инсулин, и управляет уровнем сахара в крови. Но механизм воздействия на сахар инсулина и амилина разный.
Инсулин нормализует количество глюкозы, поступающей в ткани органов из крови. При его недостатке уровень сахара крови значительно повышается.
Амилин, аналогично инсулину, препятствует повышению глюкозы в крови. Но действует по-другому: он быстро создает чувство насыщения, снижает этим аппетит и значительно уменьшает количество употребляемой пищи, снижает набор веса.
Это уменьшает синтез пищеварительных ферментов и замедляет увеличение сахара в крови — сглаживает ее пиковое увеличение во время еды.
Амилин тормозит образование в печени глюкагона в момент приема пищи, препятствуя тем самым расщеплению гликогена до глюкозы и ее уровня в крови.
Липокаин, калликреин, ваготонин
Липокаин нормализует липидный обмен в ткани печени, блокируя появление жировой дистрофии в ней. Механизм его действия основан на активации обмена фосфолипидов и окислении жирных кислот, усилении влияния других липотропных соединений — метионина, холина.
Синтезирование калликреина происходит в клетках ПЖ, но превращение этого энзима в активное состояние происходит в просвете двенадцатиперстной кишки. После этого он начинает проявлять свое биологическое воздействие:
- антигипертензивное (снижает высокое артериальное давление);
- гипогликемическое.
Ваготонин может влиять на процессы кроветворения, поддерживает нормальный уровень гликемии.
Центропнеин и гастрин
Центропнеин — эффективное средство для борьбы с гипоксией:
- может способствовать ускорению синтеза оксигемоглобина (соединение кислорода с гемоглобином);
- расширяет диаметр бронхов;
- возбуждает центр дыхания.
Гастрин, помимо поджелудочной железы, может выделяться клетками слизистой оболочки желудка. Является одним из важных гормонов, имеющих большое значение для процесса пищеварения. Он способен:
- увеличивать выделение желудочного сока;
- активировать продуцирование пепсина (фермента, расщепляющего белки);
- выработать большее количество и повысить выделение других гормонально-активных веществ (соматостатина, секретина).
Важность задач, выполняемых гормонами
Член-корреспондент РАН профессор Е.С. Северин изучал биохимию, физиологию и фармакологию процессов, происходящих в органах под воздействием различных активных гормональных веществ. Ему удалось установить природу и назвать два гормона коры надпочечников (адреналина и норадреналина), связанных с жировым обменом. Выявлено, что они могут участвовать в процессе липолиза, вызывая гипергликемию.
Помимо поджелудочной железы, гормоны вырабатываются и другими органами. Их необходимость в организме человека сравнима с питанием и кислородом в связи с воздействием:
- на рост и обновление клеток и тканей;
- обмен энергии и метаболизма;
- регулирование гликемии, микро— и макроэлементов.
Избыток или недостаток любого гормонального вещества вызывает патологию, которую часто трудно отдифференцировать и еще сложнее вылечить. Гормоны ПЖ играют ключевую роль в деятельности организма, поскольку контролируют практически все жизненно важные органы.
Лабораторные исследования поджелудочной железы
Для уточнения патологии ПЖ исследуются кровь, моча и кал:
- общеклинические анализы;
- сахар крови и мочи;
- биохимический анализ на определение амилазы — фермента, расщепляющего углеводы.
При необходимости, определяются:
- показатели функций печени (билирубин, трансаминазы, общий белок и его фракции), щелочная фосфатаза;
- уровень холестерина;
- эластаза кала;
- при подозрении на опухоль — раковый антиген.
Более детальное уточнение диагноза проводится после получения ответа функциональных проб на скрытое наличие сахара в крови, содержание гормонов.
Дополнительно может назначаться гемотест, получивший хороший отзыв специалистов. Он представляет собой исследование анализа крови на непереносимость продуктов из повседневного рациона, которая во многих случаях является причиной сахарного диабета, гипертонической болезни, патологии пищеварительного тракта.
Широкий спектр этих исследований позволяет точно ставить диагноз и назначить полноценное лечение.
Болезни, возникающие при нарушениях функций
Нарушение эндокринной функции ПЖ становится причиной развития ряда тяжелых заболеваний, в том числе и врожденных.
При гипофункции железы, связанной с выработкой инсулина, выставляется диагноз инсулинозависимого сахарного диабета (первого типа), возникает глюкозурия, полиурия. Это серьезное заболевание, требующее во многих случаях пожизненного применения инсулинотерапии и других медикаментов. Приходится постоянно регулировать анализ крови на сахар и самостоятельно вводить препараты инсулина. Сегодня он бывает животного происхождения (из-за аналогичности химической формулы промышленно перерабатывается инсулин свиньи — более физиологический по своим свойствам), используется также человеческий инсулин. Вводится подкожно, больной использует специальный инсулиновый шприц, с помощью которого препарат удобно дозировать. Пациенты могут получать лекарство бесплатно по назначению эндокринолога. Он также сможет помочь рассчитать дозу при погрешностях в диете и подсказать, сколько необходимо вводить единиц инсулина в каждом конкретном случае, научить пользоваться специальной таблицей с указанием необходимых доз препарата.
При гиперфункции ПЖ:
- недостаток сахара в крови;
- ожирение различной степени.

У женщины причина гормональных нарушений связана с длительным приемом противозачаточных средств.
При сбое в регуляции глюкагона в организме возникает риск развития злокачественных образований.
При недостатке соматостатина у ребенка развивается низкорослость (карликовость). С высокой выработкой гормона роста (соматотропина) в детстве связано развитие гигантизма. В этих случаях у взрослого появляется акромегалия — чрезмерное разрастание конечных частей тела: кистей, стоп, ушей, носа.
Высокое содержание ВИП в организме вызывает патологию пищеварения: появляется секреторная диарея, связанная с нарушением клеточного всасывания воды в тонком отделе кишечника.
При развитии випомы – так может называться опухоль аппарата островков Лангерганса – секреция ВИП значительно увеличивается, развивается синдром Вернера-Моррисона. Клиническая картина напоминает острую кишечную инфекцию:
- частый водянистый стул;
- резкое снижение калия;
- ахлоргидрия.
Теряется большое количество жидкости и электролитов, происходит быстрое обезвоживание организма, наступает истощение, появляются судороги. Более чем в 50% случаев випомы имеют злокачественное течение с неблагоприятным прогнозом. Лечение только хирургическое. В Международной классификации болезней МКБ-10 випомы входят в раздел эндокринологии (е 16.8).
У мужчины высокая концентрация ВИП определяется во время эрекции. Внутрикавернозные инъекции ВИП иногда применяются при эректильной дисфункции неврологической, диабетической и психогенной природы.
Высокий синтез гастрина приводит к тому, что начинает болеть желудок, развивается язвенная болезнь ДПК и желудка.
Малейшее отклонение в синтезе гормональных веществ поджелудочной железы может расстроить деятельность всего организма. Поэтому необходимо помнить о двойственности функций органа, вести здоровый образ жизни, отказаться от вредных привычек и максимально сохранять поджелудочную железу.
Какие гормоны вырабатывает поджелудочная железа
Поджелудочная железа выполняет в организме достаточно большой набор функций. Она считается железой смешанной секреции – вырабатывает одновременно и пищеварительные ферменты, и гормоны.
Оглавление:
Строение и функции поджелудочной железы
Поджелудочная железа – это орган пищеварительной системы, который выполняет ряд важных функций в организме
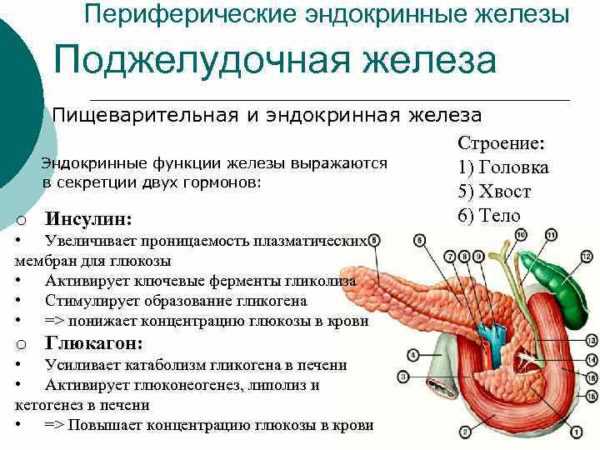
Поджелудочная железа – крупный орган (второй по величине после печени). Она находится в брюшной полости, прилегает к задней стенке желудка, ее огибает двенадцатиперстная кишка. Головка поджелудочной железы располагается чуть выше пупка, тело расположено косо, а хвост заканчивается в левом подреберье, касается селезенки.
В строении поджелудочной железы выделяют три анатомических образования – головку, тело и хвост. При обследовании с помощью УЗИ орган выглядит как однородная мелкозернистая структура. Эхогенность чаще всего средняя, но может быть пониженной у людей с избыточным весом или повышенной у худых пациентов.
Функции данного органа разнообразны:
- Экзокринная (пищеварительная) функция заключается в том, что она вырабатывает ферменты, переваривающие полисахариды, белки и при участии желчи – липиды. Сок поджелудочной железы крайне активен, поэтому входящие в его состав ферменты активируются только вступая в контакт с содержимым тонкой кишки. В противном случае возможно «самопереваривание» поджелудочной железы.
- Эндокринную функцию выполняют так называемые островки Лангерганса. Это группы клеток, которые на УЗИ неотличимы от основной паренхимы органа. Большая их часть расположена в хвосте органа, но некоторые находятся в теле. В головке практически не встречаются. Островки не выделяют панкреатический сок и не имеют выводных протоков, зато у них богатое кровоснабжение. Их функция – выработка гормонов инсулина и глюкагона, которые влияют на содержание сахара в крови.
Какие гормоны она вырабатывает и какое их значение?
Поджелудочная железа выделяет инсулин, глюкагон и соматостатин
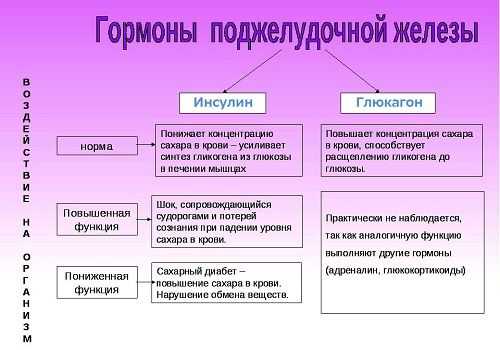
Поджелудочная железа вырабатывает два гормона, имеющих прямо противоположное действие – инсулин и глюкагон. Они оба регулируют уровень глюкозы в крови, ее потребление тканями и откладывание в депо в виде гликогена (запасного вещества, которое находится преимущественно в мышцах и печени). Выработка инсулина и глюкагона регулируется исключительно уровнем глюкозы в крови (отрицательная и положительная обратная связь).
Инсулин – гормон, увеличивающий потребление клетками глюкозы. Молекулы углевода не могут самостоятельно проникать через мембраны клеток. Инсулин, связываясь с рецепторами, открывает каналы, в которые проникает глюкоза. В клетках она выполняет функции основного энергетического субстрата, а ее излишки откладываются в виде гликогена. При поступлении глюкозы в клетки ее уровень в крови понижается. Инсулин – единственный гормон с подобным эффектом.
Действие глюкагона прямо противоположно – он вызывает расщепление гликогена в печени и мышцах, высвобождение глюкозы и ее активное поступление в кровь.
В крови глюкоза выполняет несколько функций – она участвует в создании необходимой плотности плазмы крови, а также становится доступной для использования клетками и тканями, имеющими минимальные запасы глюкагона (нервная ткань). Гормонов, повышающих уровень сахара в крови, несколько, и все они носят общее название контринсулярных, поскольку их эффект прямо противоположен инсулину. Глюкагон среди них – основной источник глюкозы в крови.
Диагностика и норма гормонов
Анализ крови на уровень гормонов требует предварительной подготовки
Уровень гормонов поджелудочной железы определяют в крови, взятой из локтевой вены. Для полноты картины обязательно нужно определить уровень глюкозы в капиллярной и венозной крови.
Анализ берется натощак, но в некоторых случаях необходимо наблюдение в динамике, и тогда берется несколько анализов с различными интервалами после еды.
Нормы содержания в крови натощак:
Концентрации указаны для здоровых взрослых людей. Возрастные нормы для детей колеблются в довольно широких пределах. В течение получаса после еды происходит значительное повышение уровня глюкозы в крови. Если пища была обильной и содержала много сладкого, то глюкоза может превысить почечный порог (10 ммоль/л) – показатель, при котором углевод выделяется с мочой.
Поджелудочная железа реагирует на повышение уровня глюкозы повышением выработки инсулина, после чего концентрация глюкозы начинает снижаться.
После нормализации концентрации сахара снижается и уровень инсулина, начинает вырабатываться глюкагон – он поддерживает уровень глюкозы на нормальном уровне натощак.
В отличие от большинства эндокринных желез, на поджелудочную железу не действуют регулирующие гормоны гипофиза – ее работа определяется только уровнем глюкозы в крови. Чем выше гликемия, тем больше вырабатывается инсулина (положительная обратная связь) и меньше – глюкагона (отрицательная обратная связь). При снижении уровня сахара закономерность противоположная.
Причины отклонения гормона инсулина
Нарушение синтеза инсулин часто приводит к сахарному диабету
Количество инсулина в крови может быть повышенным (превышает норму в 30 мкЕД/мл) или пониженным (менее 3 мкЕД/мл). Также выделяют понятие инсулинорезистентности – состояния, при котором содержание инсулина в крови соответствует норме, но этого недостаточно для поддержания нормальной гликемии натощак.
В норме высокий уровень инсулина наблюдается сразу после еды, а низкий – через 2-3 часа и более после приема пищи.
Причины пониженного инсулина:
- Наследственные факторы, нарушающие работу бета-клеток островков.
- Травмы живота.
- Панкреатит, захватывающий хвост поджелудочной железы.
- Повреждение поджелудочной железы при операциях.
- Токсическое повреждение поджелудочной железы.
Если выработка инсулина недостаточна, развивается сахарный диабет 1 типа (инсулинопотребный). В этом случае поджелудочная железа не может вырабатывать достаточное количество инсулина. Выработка гормона происходит неравномерно, поэтому контролировать уровень глюкозы при таком заболевании сложнее, чем при другом типе сахарного диабета. Инъекции инсулина в таком случае являются обязательными.
Больше информации о инсулине можно узнать из видео:
Инсулинорезистентность – это недостаток рецепторов к инсулину, из-за чего гормон не может полностью выполнять свои функции. Ее причины:
- Наследственный дефект.
- Постоянное поступление больших доз глюкозы в организм (переедание).
Содержание инсулина в крови при этом может быть нормальным или повышенным, но оно сопровождается высоким уровнем гликемии. Такое заболевание называется сахарным диабетом 2 типа (инсулиннепотребным). В его лечении на первый план выходит строгая диета и препараты, повышающие чувствительность клеток к инсулину. Инъекции гормона нужны только при тяжелом течении, во время беременности и перед операциями. Опасность диабета 2 типа в том, что со временем происходит истощение бета-клеток, и уровень инсулина начинает неуклонно снижаться, как при диабете 1 типа.
Повышенный уровень инсулина развивается в следующих случаях:
- Инсулинома (опухоль поджелудочной железы).
- Ранняя стадия сахарного диабета (чаще характерно для 1 типа).
- Наследственный фактор.
- Патологии пищеварительной системы.
- Голодание.
- Большая физическая или умственная нагрузка.
- Злокачественные опухоли.
- Эндокринные патологии.
Гиперинсулинизм вызывает постоянно сниженный уровень глюкозы, что приводит к ухудшению самочувствия пациента, постоянному голоду, снижению работоспособности. Для нормализации уровня инсулина необходимо выявить причину патологии и устранить ее.
Все, что нужно знать о глюкагоне
Глюкагон принимает участие в управлении уровня сахара в крови
Как и с инсулином, уровень глюкагона может быть повышенным и пониженным. В норме глюкагон снижается сразу после приема пищи и повышается через 2-3 часа, затем его концентрация постоянно растет, пока пациент не поест.
Причины пониженного уровня глюкагона:
- Наследственные патологии.
- Хронический панкреатит.
- Последствие операции на поджелудочной железе.
- Следствие токсического воздействия.
Низкий уровень глюкагона ведет к пониженному уровню глюкозы в крови, что по симптомам аналогично гиперинсулинизму. Для борьбы с этими состояниями пациенту назначается диета, а также лечение болезней поджелудочной железы.
Избыток глюкагона возникает в следующих случаях:
- Сахарный диабет 1 типа.
- Острый панкреатит.
- Опухоли поджелудочной железы и печени.
- Сильный или хронический стресс.
- Синдром Иценко-Кушинга.
- Почечная недостаточность.
Признаки повышенного глюкагона такие же, как и пониженного инсулина. Это состояние достаточно часто можно принять за сахарный диабет, хотя причина не всегда в данном заболевании. Для лечения необходимо выявить причину и устранить или снизить ее влияние на организм.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: http://diagnozlab.com/analysis/hormones/kakie-gormony-vyrabatyvaet-podzheludochnaya-zheleza.html
Гормоны поджелудочной железы и их значение в организме
Гормоны поджелудочной железы регулируют процессы ассимиляции и диссимиляции в организме. Биосинтез гормонов осуществляется в инкреторной части железы. Дисфункция органа может спровоцировать развитие ряда патологий.
Содержание
Поджелудочная, или панкреатическая, железа (лат. Páncreas) — один из ключевых органов системы пищеварения, выполняющий экскреторную и инкреторную функции. Все ферменты и гормоны, вырабатываемые поджелудочной железой, очень важны, так как они поддерживают биохимическое равновесие в организме. Чтобы лучше понять, какие гормоны вырабатывает поджелудочная железа, необходимо рассмотреть ее структуру.
Панкреатическая железа уникальна, так как способна синтезировать гормоны и энзимы — пищеварительные ферменты
Особенности структуры железы
Панкреатическая железа — ключевой орган пищеварительной системы. Она состоит из двух различных тканей:
- Секреторная часть органа пронизана массой выводящих протоков, которые соединены с двенадцатиперстной кишкой. Здесь синтезируются панкреатические ферменты (липазы, амилазы, нуклеазы, эластазы, трипсин, химотрипсин, карбоксипептидазы, коллагеназы).
- Инкреторная часть (всего 3% от общей массы железы) включает островки Лангерганса. Эти участки имеют разную морфологию и биохимию; здесь происходит синтез гормонов, которые регулируют метаболизм углеводов, протеинов и липидов.
Важно! Эндокринная дисфункция панкреатической железы провоцирует развитие ряда патологий. При гипофункции органа развивается глюкозурия, гипергликемия, полиурия и сахарный диабет. При гиперфункции — наблюдается гипогликемия и ожирение.
Гормоны поджелудочной железы и их функции
Гормоны поджелудочной железы образуются в специализированных клетках островков Лангерганса. Ученым удалось выделить следующие биоактивные вещества:
Все вышеперечисленные гормоны островков поджелудочной железы регулируют реакции обмена веществ в организме. Рассмотрим роль и функции каждого из гормонов поджелудочной железы.
Гормоны поджелудочной железы участвуют в сложных метаболических процессах
Инсулин
Это основной гормон поджелудочной железы, имеет белковое происхождение; в его структуру входит 51 аминокислота. Панкреатическая железа синтезирует инсулин из его предшественника — проинсулина. Физиологическая концентрация гормона в плазме крови взрослого человека составляет от 3 до 25 мкЕЛ/мл. Инсулин (гормон поджелудочной железы) регулирует метаболизм углеводов.
Механизм секреции гормона
Биологическая роль инсулина:
- Нормализует уровень моносахаридов в крови, блокирует продукцию гексоз в печени. Недостаточное образование инсулина в организме вызывает сахарный диабет.
- Активирует процесс биотрансформации глюкозы в гликоген.
- Контролирует биосинтез гормоноидов пищеварительного тракта.
- Активирует образование триглицеридов и высших жирных кислот в печени.
Инсулин уменьшает концентрацию «патогенного» холестерола в крови, тем самым предупреждает развитие атеросклероза
- Улучшает транспорт аминокислот, микро- и макроэлементов в клетку.
- Активирует биосинтез белков на рибосомах.
- Подавляет глюконеогенез (процесс образования глюкозы из веществ неуглеводной природы).
- Снижает уровень кетоновых тел в биологических жидкостях.
- Повышает проницаемость биомембран для глюкозы.
- Усиливает биотрансформацию углеводов в липиды с последующим их депонированием.
- Стимулирует образование рибонуклеиновой и дезоксирибонуклеиновой кислот в клетках.
- Увеличивает запасы глюкозы в форме гликогена, который депонируется в печени и мышечной ткани.
Глюкоза — ключевой регулятор биосинтеза и выделения инсулина (гормона поджелудочной железы), однако непосредственного влияния на выработку гормона она не оказывает. Биосинтез гормонов поджелудочной железы человека контролируют следующие соединения:
Ранняя диагностика сахарного диабета и правильно назначенная терапия облегчают состояние больного
Гиперпродукция инсулина может вызвать:
- импотенцию;
- преждевременный оргазм;
- инсульт;
- проблемы со зрением;
- инфаркт;
- ожирение;
- астму;
- атеросклероз;
- бронхит;
- активацию роста злокачественных новообразований;
- акне, перхоть, себорею;
- гипертонию;
- преждевременное облысение.
Чрезмерное образование инсулина в панкреатической железе может спровоцировать развитие ожирения
Препараты гормонов поджелудочной железы
Для нормализации уровня сахара в плазме крови пациента с сахарным диабетом назначают следующие препараты инсулина:
- лекарственные вещества короткого действия (Инсулрап, Суинсулин, Хоморап-40, Хумулин, Рапид, Актрапид, Инсуман);
- препараты со средней продолжительностью действия (Семиленте-МС, Хомофан, Монотард-МС, Семилонг-МК, Миниленте-МК);
- медикаменты пролонгированного действия (Ультраленте, Ультратард-НМ, Суперленте-МК).
Совет! Лечение эндокринных патологий должен проводить квалифицированный специалист. Ведь только врач сможет диагностировать болезнь и назначить адекватное лечение.
Глюкагон
Относится к гормонам полипептидной природы. В его состав входит 29 аминокислотных остатков. У здоровых людей концентрация указанного гормона в крови варьирует в диапазоне от 25 до 125 пг/мл. Глюкагон — физиологический антагонист инсулина.
Инсулинсодержащие препараты помогают нормализовать уровень моносахаридов в крови пациента
Примечание. Глюкагон — гормон, выделяемый поджелудочной железой, увеличивает выделение катехоламинов в надпочечниках, вызывает гиперчувствительность тканей, что в свою очередь благоприятно воздействует на весь организм.
Биологическое действие глюкагона:- усиливает кровоток в почках;
- активирует основной обмен;
- контролирует процесс преобразования неуглеводных продуктов в глюкозу;
- повышает уровень сахара в крови за счет расщепления гликогена в печени;
- стимулирует глюконеогенез;
- ускоряет регенерацию клеток печени;
- в больших концентрациях проявляет спазмолитическое действие;
- влияет на концентрацию электролитов: снижает уровень фосфора и кальция в плазме крови;
- ускоряет распад липидов.
Биосинтез глюкагона активируют следующие вещества:
Важно! Выделение глюкагона осуществляется при поступлении в организм пептидов, липидов, аминокислот, протеинов и углеводов.
Глюкагон влияет на биосинтез глюкозы в тканях печени
Соматостатин
Уникальное вещество, синтезирующееся в гипоталамусе и дельта-клетках панкреатической железы. Биологическое значение гормона:- ингибирование биосинтеза панкреатических энзимов;
- уменьшение концентрации глюкагона;
- подавление активности некоторых гормональных соединений и серотонина;
- угнетение всасывания моносахаридов из тонкого отдела кишечника в кровь;
- уменьшение продукции гастрина и HCl;
- замедление кровотока в брюшной полости;
- торможение перистальтики желудочно-кишечного тракта.
Вазоинтенсивный пептид
Представленный нейропептидный гормон может продуцироваться клетками разных органов (тонкий отдел кишечника, панкреатическая железа, головной и спинной мозг). Концентрация вазоинтенсивного пептида в крови человека очень низкая, она практически не изменяется даже после приема пищи.
Основные функции гормона:
- активация кровообращения в стенках кишечника;
- ингибирование биосинтеза соляной кислоты обкладочными клетками желудка;
- активация секреции бикарбонатов панкреатической железой;
- увеличение продукции панкреатических энзимов;
- ускорение процесса желчевыделения;
- торможение процессов всасывания воды в тонкой кишке;
- стимуляция синтеза соматостатина, инсулина и глюкагона;
- активация образования пепсиногена в главных клетках желудка.
Наличие воспалительных процессов в панкреатической железе может нарушить гормонпродуцирующую функцию органа
Панкреатический полипептид
Этот гормон синтезируется только в панкреатической железе. Его влияние на обмен веществ еще основательно не изучено. В физиологических концентрациях действует как антагонист холецистокинина, то есть ослабляет перистальтику желчного пузыря и подавляет секрецию поджелудочного сока.
Важно. Концентрация исследуемого вещества в плазме крови здоровых людей варьирует в диапазоне от 60 до 80 пг/мл. Гиперпродукция гормона может указывать на развитие опухолей в инкреторной части железы.
Амилин
Оптимизирует уровень моносахаридов в крови. Таким образом, этот гормон предохраняет наш организм от поступления в кровь чрезмерного количества глюкозы.
- проявляет анорексическое действие (угнетает аппетит);
- ингибирует биосинтез глюкагона;
- стимулирует ренинангиотензин-альдостероновую систему;
- способствует снижению массы тела;
- активирует образование соматостатина.
Ультразвуковое исследование — один из методов диагностирования функционального состояния панкреатической железы
Липокаин, калликреин, ваготонин
Липокаин активирует метаболизм фосфолипидов и окисление жирных кислот в печени. Это вещество усиливает действие других липотропных (метионин, холин) соединений, предупреждает развитие жировой дистрофии печени.
Калликреин синтезируется в панкреатической железе, но в этом органе он находится в неактивном состоянии. При поступлении калликреина в двенадцатиперстную кишку он активируется и начинает проявлять свое биологическое действие. Калликреин оказывает гипотензивное действие, снижает высокий уровень глюкозы в крови.
Ваготонин стимулирует процессы кроветворения, способствует снижению уровня сахара в крови, так как задерживает гидролиз гликогена в печени и мускулах.
Центропнеин и гастрин
Гастрин продуцируется клетками панкреатической железы и слизистой желудка. Это гормоноподобное соединение повышает кислотность желудочного сока, активирует образование пепсина (протеолитический фермент), нормализирует процесс пищеварения в желудке.
Важно! Гастрин активирует выработку гормонально активных панкреатических и кишечных пептидов (соматостатин, холецистокинин, секретин), которые создают оптимальные условия для осуществления следующей кишечной фазы пищеварения.
Центропнеин — белковое вещество, возбуждающее дыхательный центр и расширяющее просвет бронхов. Также стоит отметить, что это соединение улучшает взаимодействие гемоглобина с кислородом. Центропнеин — эффективное средство для борьбы с гипоксией.
Одной из причин развития эректильной дисфункции у мужчин может быть патология панкреатической железы
Заключение
Гормоны поджелудочной железы играют ключевую роль в регуляции процессов жизнедеятельности организма. Вот почему так важно иметь представление о строении поджелудочной железы и о том, какие гормоны она выделяет. Бережное отношение к своему здоровью обеспечит долгую и счастливую жизнь.
Источник: http://pozhelezam.ru/podzheludochnaya/osnovnye-gormony-podzheludochnoj-zhelezy-cheloveka/
Что вырабатывает поджелудочная железа и каковы ее функции?
Поджелудочная железа – это своеобразное сердце пищеварительного тракта, которое превращает поступающие в желудок продукты в вещества, понятные каждой клетке организма. Кроме этого, этот орган обвиняют в развитии сахарного диабета. Что вырабатывает поджелудочная железа? Неужели от нее действительно так много зависит в организме?
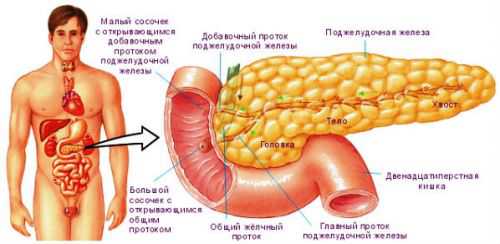
Анатомия железы
Поджелудочная железа – вторая по размеру железа в организме, находящаяся ниже и сзади желудка, на уровне первых четырех тел поясничных позвонков. Покрыта железа капсулой из соединительной ткани. Внутри она состоит из большого количества долек, разделенных соединительнотканными тяжами; последние оборачивают и разной величины выводные протоки, нервы и сосуды.
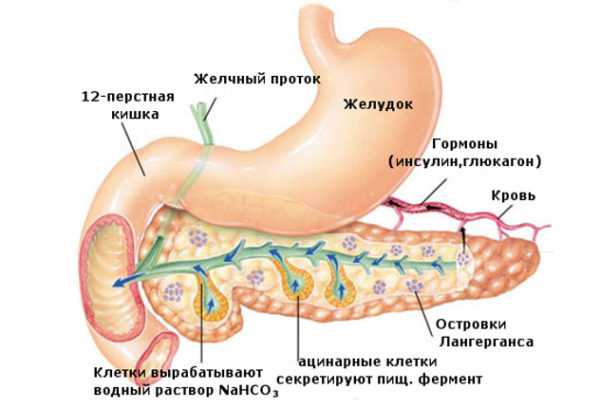
В области хвоста, который граничит с селезенкой, начинается основной проток, собирающий панкреатический, богатый ферментами секрет от более мелких протоков. Этот проток проходит через все тело и головку, и открывается в специально выделенной структуре в 12-перстной кишке – дуоденальном сосочке. В головке имеется дополнительный проток для панкреатического сока, который может как сливаться с основным протоком, так и самостоятельно открываться в 12-перстную кишку. Все эти протоки – экзокринная часть железы. Гормоны, выделяемые поджелудочной железой, речь о которых пойдет ниже, выделяются прямо в кровь из особых, эндокринных клеток.
Масса органа в молодости составляет около 90 граммов, к старости уменьшается до 50 г, что связано с уменьшением процентного содержания железистых клеток, замещением их соединительной тканью.
Функции железы
Строение поджелудочной железы обеспечивает ей возможность выполнять две функции – внешнесекреторную и эндокринную. Это очень интересное совмещение, которое мы рассмотрим более подробно.
Экзокринная функция
В дольках поджелудочной располагаются ацинусы – участки из нескольких клеток, одни из которых (их около 8-10 в одном ацинусе) синтезируют ферменты, другие – участвуют в выведении образованного панкреатического сока. Протоки между функциональными клетками сливаются в межацинозные протоки, те впадают во внутридольковые, последние – в междольковые. Междольковые протоки впадают в общий большой проток поджелудочной.
Поджелудочная железа синтезирует около 2 литров в сутки особого панкреатического сока. Основная часть этого сока – ферменты, образованные в ацинусах. Это:
Каждый из ферментов предназначен для расщепления определенной структуры. Так, липаза расщепляет жиры до жирных кислот, лактаза перерабатывает лактозу молока, а трипсин делает из белков аминокислоты. Чтобы получить более подробную информацию по этому вопросу, рекомендуем ознакомиться со статьей про ферменты поджелудочной железы.
Такой панкреатический сок выделяется в ответ на прием пищи. Пик секреторной активности железы наблюдается через 1-3 часа после приема пищи, длительность ее работы зависит от характера принятой пищи (белковая расщепляется дольше). Секреция панкреатического сока регулируется гормоноподобными веществами, вырабатываемыми в желудке – панкреозимином, гастрином и секретином.
Самые опасные ферменты, которые способны переварить свои же ткани (при остром панкреатите) – это трипсин и химотрипсин. Они выделяются в протоки в виде неактивных веществ – проферментов. Только в 12-перстной кишке, соединяясь с веществом энтерокиназой, проферменты превращаются в полноценные ферменты.
Предупреждение! Биопсия поджелудочной железы без крайней на то необходимости не производится, ввиду опасности того, что может запуститься самопереваривание тканей.
Эндокринная функция
Среди ацинусов расположены участки клеток, в которых нет выводных протоков – островки Лангерганса. Это – эндокринные железки. Основными гормонами поджелудочной железы, вырабатываемыми в островках, являются: глюкагон, инсулин и соматостатин. Каждый из них синтезируется в своем типе клеток:
- ɑ-клетки синтезируют глюкагон;
- β-клетки вырабатывают инсулин;
- в δ-клетках синтезируется соматостатин;
- PP-клетки выделяют гормоноподобное вещество – панкреатический полипептид;
- D1-клетки вырабатывают вазоинтестинальный пептид.
Также в поджелудочной синтезируются в небольших количествах гормоны тиролиберин (активизирует выработку гормонов щитовидной железы), соматолиберин (способствует синтезу гормона роста), гастрин и липокаин. Каждая эндокринная клетка устроена таким образом, чтобы выделять свои вещества непосредственно в сосуд, которые окутывают островки Лангерганса в изобилии.
Какие гормоны вырабатывает поджелудочная железа, мы выяснили. Теперь разберем функцию основных из них.
- Инсулин. Его название происходит от слова «insula», то есть «островок». Основная функция этого вещества – использование глюкозы крови для обеспечения внутриклеточной энергии. При этом содержание этого простого углевода в крови снижается.
- Глюкагон – антагонист инсулина. Он, повышаясь при снижении концентрации кровяной глюкозы ниже нормы, вызывает превращению глюкагона печени в этот простой углевод. В результате гликемия на краткий период времени (пока человек не поест) приходит к норме. Также этот гормон подавляет секрецию желудочного сока и «подстегивает» метаболизм жиров в организме.
- Соматостатин. Его функция – в угнетении синтеза остальных гормонов железы. Это его свойство используется в лечении острого воспаления железы, когда применяется синтетический аналог этого гормона.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок. Читать статью >>
Источник: http://ozhivote.ru/chto-virabatyvaet-podzheludochnaja/
Гормоны и ферменты поджелудочной железы: их значение и опасность дефицита
Поджелудочная железа является одной из важнейших желез организма. Она обеспечивает нормальную работу пищеварительной и эндокринной системы. Что же вырабатывает поджелудочная железа для их нормальной работы? Это разные биоактивные вещества, панкреатические ферменты и гормоны, благодаря которым организм может перерабатывать и усваивать пищу.
Гормоны, вырабатывающиеся поджелудочной железой
За выработку гормонов в железе отвечают панкреатические островки. Они представляют собой скопление особых клеток, снабженных капиллярной сеткой. Гормоны, вырабатывающиеся ею, способствуют нормальной работе пищеварительной системы. Какие гормоны для этого вырабатывает поджелудочная железа? К ним относится:
- глюкагон: активирует появление глюкозы в печени, увеличивает ее содержание в кровяном потоке, принимает непосредственное участие в расщеплении органических соединений в жировых тканях;
- инсулин: снижает уровень сахара в крови, одновременно повышая его уровень в печени, тормозит образование глюкозы, приостанавливает распад глюкагона; если он не вырабатывается в нужном количестве, развивается сахарный диабет.
Нормальна выработка гормонов необходима для хорошего здоровья.
Выделяемые ферменты
Ферменты нужны для переработки углеводов, жиров и белков в пищеварительной системе. Ферменты появляются после употребления пищи, их активации способствует желчь. Она должна вырабатываться клетками печени в нужном объеме. Нелишним будет знать, какие ферменты вырабатывает поджелудочная железа. К данным биоактивным соединениям относятся:
Амилаза расщепляет поступившие в организм углеводы. Трипсины осуществляют активное расщепление белковых, пептидных цепей. Липаза – это водорастворимый фермент, который участвует в переваривании жиров. Активируется он при воздействии на него желчных кислот. Они расщепляют жиры, транспортируют полиненасыщенные жирные кислоты к тканям, способствуют усвоению некоторых жирорастворимых витаминов.
Почему перестает вырабатываться инсулин?
Почему поджелудочная железа перестает вырабатывать инсулин? Этому может способствовать нарушение работы эндокринной системы либо в железе происходит поражение панкреатических островков, что влечет за собой уменьшение, гибель эндокринных клеток. Бета-клетки железы, вырабатывающие инсулин, прекращают это делать в следствии таких факторов:
- развитие аутоиммунного процесса;
- ожирение;
- заболевания поджелудочной железы: панкреатит, рак;
- вирусные инфекции;
- стресс, пожилой возраст, наследственность;
- развитие сахарного диабета 1 и 2 типа.
Симптомы, свидетельствующие о развитии патологических изменений, могут быть следующими: боль под ребрами в правой либо левой стороне, бледность кожи, тошнота, рвота, вздутие кишечника, потливость, сухость во рту, повышение температуры тела. Наблюдая их у себя, необходимо немедленно обратиться к врачу во избежание серьезных проблем со здоровьем.
Что поможет вырабатывать инсулин?
Какие клетки поджелудочной железы вырабатывают инсулин? За этот жизненно важный процесс отвечают островки Лангерганса, а именно их клетки. Это бета-клетки, они располагаются хаотично по всей поверхности органа. Их работа незаменима, так как при их отмирании у человека начинает развиваться диабет, происходит частичная либо полная нехватка этого белка. В следствии начинается нарушение углеводного обмена, уровень глюкозы достигает пиковой отметки, что чревато гипергликемической комой и смертью.
Но как заставить поджелудочную железу вырабатывать инсулин? Все будет зависеть от того, чем именно спровоцирована гибель клеток, отвечающих за этот процесс в организме. При диабете 1 типа это происходит из-за нарушений работы иммунной системы, когда она сама уничтожает полезные, жизненно необходимые клетки, в данном случае бета-клетки. На этом этапе не существует эффективного метода, который помог бы решить проблему. Единственным решением является постоянный контроль сахара в крови, введение в организм необходимой дозы инсулина через назначенные врачом препараты.
Появление диабета 2 типа происходит в большей степени из-за генетической предрасположенности. Но спровоцировать его развитие может неправильный образ жизни человека, лишний вес, ожирение. Поэтому, чтобы не допустить появление данной проблемы, улучшить работу железы и выработку инсулина, нельзя допускать набора лишнего веса. Если это произошло, то нужно сделать все необходимое, чтобы его снизить. Именно профилактические меры сыграют ключевую роль в борьбе с недугом, помогут не запускать проблему.
Рекомендуем узнать меню диеты Стол № 1.
Почему прекращается выработка ферментов?
Причин, почему поджелудочная железа не вырабатывает ферменты, может стать питание с преобладанием вредной пищи в рационе, нехватка витаминов, низкое содержание белка в крови, травмирование тканей железы, низкий гемоглобин. Нехватку ферментов называют недостаточностью поджелудочной железы. Выделяют несколько ее видов.
Внешнесекреторная недостаточность снижает выработку ферментов, благодаря которым происходит расщепление различных полезных веществ, поступающих в организм с пищей. Пациенту с этим диагнозом необходимо соблюдать строгую диету, принимать препараты с ферментами для нормальной работы пищеварительной системы.
Экзокринная недостаточность проявляется при нехватке соков для эффективного пищеварения. При ее развитии у человека плохо переваривается пища, наблюдаются проблемы со стулом, тошнота, метеоризм. Вызывать ее могут болезни желудка и кишечника, нерегулярное питание, «голодные» диеты, употребление алкоголя в больших дозах.
Самым распространенным видом патологии является ферментная недостаточность. При ее развитии нарушается процесс пищеварения, появляются вызванные этим диспепсические явления, боли в животе. Стул становится жидким, зловонным.
Эндокринная недостаточность (или внутрисекреторная) сопровождается нарушением выработки важных гормонов, таких как инсулин, липокаин и глюкагон. Причиной развития патологии становится повреждение участков железы, отвечающих за выработку этих гормонов.
Вышеперечисленные гормоны вырабатывают островки Лангерганса поджелудочной железы. Они состоят из трех видов клеток: бета, дельта, альфа. Каждая из них отвечает за выделение определенных гормонов:
- глюкагон вырабатывается альфа-клетками, он участвует в распаде жировой ткани, понижает уровень холестерина, выводит инсулин, усиливает кровообращение в почках, способствует превращению гликогена в глюкозу;
- инсулин производят бета-клетки, он помогает тканям быстрее усваивать глюкозу;
- соматостатин производится дельта клетками, он тормозит работу альфа и бета-клеток.
Работа этих гормонов взаимосвязана между собой.
Поджелудочная железа негативно, болезненно реагирует на токсические вещества. Нарушить ее нормальное функционирование очень легко, а вот для восстановления необходимо много времени, сил, определенное лечение. В качестве профилактики нарушений работы органа важно следить за своим питанием и отказаться от алкогольных напитков.
Источник: http://prozkt.ru/zabolevaniya-zhkt/gormony-i-fermenty.html
Все жизненные процессы в организме человека регулируются нейрогуморальным путем. То есть наряду с нервной регуляцией существует регуляция гормонами через кровь и другие виды жидкой среды организма. Одним из важнейших органов, производящим гормоны, является поджелудочная железа. Какие гормоны вырабатывает поджелудочная железа, и какова их роль в организме? Ответы на эти вопросы будут представлены в данной статье.
Поджелудочная железа в качестве эндокринного органа
Поджелудочная, или панкреатическая, железа (Páncreas) — уникальный орган, выполняющий две важнейшие функции. Первая функция органа связана с системой пищеварения, так как она, выделяя в нее панкреатические ферменты, принимает участие в переваривании пищи. Вторая функция связана с эндокринной системой, так как железа вырабатывает несколько гормонов, которые попадают непосредственно в кровь и, распространяясь с ней по всему организму, участвуют в метаболических процессах.
В поджелудочной железе инкреторной части отведено всего 3% ее массы. Это островки Лангерганса – собрания четырех видов специализированных клеток, которые и производят гормоны:
- альфа-клетки, продуцирующие глюкагон;
- бета-клетки — инсулин;
- дельта-клетки — соматостатин.
Инсулин
Это – главный по значимости гормон поджелудочной железы. Ему отведена важнейшая роль в обмене углеводов. Он участвует во многих биохимических процессах, происходящих в организме постоянно в течение всей жизни. Его главные функции:
- упорядочение обмена органических сахаров. Устранение явлений гликемии за счет доставки глюкозы в мышцы и липидную ткань;
- энергообеспечение организма за счет депонирования глюкозы в тканях печени и мышцах;
- синтез запаса органического сахара в виде гликогена в печени и в мышцах, замедление процесса гликогенолиза;
- активация липидного синтеза, опосредованное влияние на липидный обмен;
- участие в упорядочении белкового обмена. Обеспечение поступления аминокислот в клетки, стимулирование клеточного роста.
Но первостепенные функции инсулина – регуляция сахара в крови, осуществление гликолиза и доставка в органы и ткани. Он превращает глюкозу в гликоген, который депонируется в печени и мышцах и становится источником энергии для организма при высоких физических нагрузках.
Это далеко не весь перечень значимости инсулина в жизненных процессах организма. Дефицит его в организме является причиной сбоя всех метаболических процессов.
Глюкагон
Глюкагон менее известен, чем инсулин, хотя наравне с инсулином принимает участие в углеводном обмене и регулирует уровень сахара в крови. Глюкагон – антагонист инсулина, поэтому в отличие от последнего повышает уровень глюкозы в крови. Это происходит путем выброса депонированного гликогена в кровь. Но это только одна из функций глюкагона. Он участвует в различных процессах организма:
- активизирует процесс распада жиров и регулирует уровень холестерина;
- регулирует обмен магния, выводит из организма натрий и фосфор;
- стимулирует работу сердечной мышцы;
- стимулирует секрецию инсулина бета-клетками;
- приводит в норму уровень холестерина;
- способствует самовосстановлению больной печени;
- активизирует организм в стрессовых ситуациях на выживание, выбрасывая ударное количество глюкозы в кровь, что вместе с адреналином дает организму мощный заряд энергии.
Альфа-клетки продуцируют глюкагон в определенных случаях, например:
- если снижается уровень свободной глюкозы;
- при больших физических нагрузках;
- при голодании, при использовании различных диет для похудения. Поэтому этот гормон получил еще одно название – «гормон голода»;
- при тяжелых стрессовых ситуациях, связанных с травмами и шоковым состоянием;
- при повышенной концентрации в крови адреналина и норадреналина.
Снижение уровня глюкагона в крови связано с различными заболеваниями – муковисцидозом, хроническим панкреатитом, удалением органа. Повышенный уровень гормона указывает на развитие опухоли – глюкагономы. Причем в данном случае уровень глюкагона чрезвычайно высок. Также наблюдается повышенный уровень глюкагона в крови при сахарном диабете, панкреатитах, ХПН, при гипогликемии циррозе печени.
Соматостатин
Соматостатин (somatostatin) — пептидный гормон, продуцируемый дельта-клетками в островках Лангерганса ПЖ, желудка и кишечника. Также соматостатин вырабатывается в числе других гормонов гипоталамусом. В химическом отношении он является пептидным гормоном. Его название раскрывает основную функцию. Этот гормон останавливает или замедляет продуцирование других гормонов, ферментов, веществ, участвующих в процессах жизнедеятельности. Его функции сводятся к следующему:
- снижает уровень глюкагона;
- замедляет синтезирование инсулина, глюкагона, холецистокинина и других активных веществ и биофакторов, участвующих в обменных и пищеварительных процессах;
- замедляет синтез гастрина и соляной кислоты;
- снижает объем кровообращения в брюшной полости;
- замедляет процесс абсорбции сахаров из пищи;
- угнетающе действует на синтез пищеварительных ферментов ПЖ.
Исследуя гормоны поджелудочной железы и их функции , ученые получили препараты на их основе.
Препараты инсулина
Препараты гормонов поджелудочной железы производятся как на основе натурального сырья, так и синтетические и полусинтетические. В практике лечения инсулинозависимых заболеваний (диабет 1 типа, гипергликемические комы), применяются три вида инсулинов: говяжий, свиной и человеческий. Инсулин свиной наиболее биохимически приближен к человеческому. Препараты инсулина проходят несколько степеней очистки и получаются: кристаллизованные, монопиковые и монокомпонентные препараты. Сегодня инсулин можно получать не только из ткани поджелудочной железы животных. Он производится:
- с помощью химического синтеза;
- экстракцией тканей ПЖ человека;
- полусинтетическим способом;
- генно-инженерным синтезом.
Наиболее приемлемыми способами являются два последних. Полусинтетический инсулин производится из свиного инсулина ферментативным замещением аминокислоты аланина на треонин. Технологией будущего являются препараты гормонов поджелудочной железы, полученные путем генной инженерии. Например, генно-инженерные инсулины.
В соответствии с длительностью действия различают инсулины короткого действия (простые), продленные и смешанные.
- Инсулины непродолжительного действия – это так называемые чистые инсулины, рассчитанные на 2- 3 часа. Вводятся подкожно.
- Инсулины пролонгированного действия – это суспензии раствора инсулина с избытком ионизированного цинка.
- Инсулины длительного действия – кристаллические суспензии цинк-инсулина. Производятся на основе говяжьего инсулина.
Препараты глюкагона
Glucagon, гормон-антагонист инсулина. Повышает концентрацию глюкозы в крови. Он имеет хорошо выраженный спазмолитический эффект. Применяется в лечении гипогликемии, осложнения при сахарном диабете. Используется как шоковая терапия при психических заболеваниях.
Препарат вводится подкожно, внутримышечно и внутривенно.
Препаратысоматостатина
Соматостатин (Somatostatin) имеет синонимы: Модустатин, Стиламин, Modustatine, Stilamin.
Он применяется в лечении острых кровопотерь при осложнении язвенной болезни 12-перстной кишки, при кровотечениях варикозной болезни пищевода, эрозиях желудка и геморрагических гастритах. Его назначают при лечении свищей поджелудочной железы, кишечника и желчного пузыря, при некоторых видах новообразований.
Препарат вводится капельно очень медленно, в течение четырех суток.
Особенности применения
Все препараты на основе гормонов поджелудочной железы нельзя применять самостоятельно, без предварительного тщательного обследования у эндокринолога. Подобрать соответствующее гормональное лекарство и его дозировку необходимо индивидуально, поэтому самолечение исключено. Передозировка при лечении гормонами ПЖ может вызвать тяжелые осложнения. Например, при передозировке инсулина количество глюкозы в крови падает, и может развиться очень тяжелое состояние – гипогликемическая кома, не исключен и летальный исход.
Источник: http://podzeludkom.ru/pomoshh/gormony-podzheludochnoj-zhelezy/
Какие гормоны и для чего вырабатывает поджелудочная железа?
Что такое поджелудочная железа?
Поджелудочная железа является одним из важнейших органов всей пищеварительной системы. Она отвечает за две важные функции, без которых жизнь человека невозможна. Одна из них является внешней (экзокринной) функцией, вторая — внутренней (эндокринной). Внешняя функция отвечает за выделение панкреатического сока, содержащего в себе ферменты пищеварения. Отвечает она за правильную работу пищеварительной системы. Внутренняя функция заключается в производстве нужных для организма гормонов, принимает участие в жировых, белковых и углеводных процессах.
В народе поджелудочную железу называют «фабрикой» производства гормонов. И это неслучайно. Пользу от работы поджелудочной железы нельзя недооценивать. Она несет ответственность за весь процесс пищеварения. Эндокринная часть, входящая в состав железы, отвечает за выработку пищеварительных ферментов, где и осуществляется синтез гормонов. Далее их путь проходит прямо в кровеносное русло. Небольшие трудности при работе поджелудочной железы могут привести к необратимым последствиям, поэтому необходимо знать «в лицо» такие причины и способы их устранения.
В чем заключаются основные функции поджелудочной железы? Для комфортного пищеварения человеческий организм должен работать «по часам». Поэтому каждому нужно знать, в чем заключается работа его органов. Должное внимание следует уделить поджелудочной железе.
Расположена она над печенью, по стороне от начала селезенки и до двенадцатиперстной кишки. У этого органа есть головка, которая расположена в подковообразном месте. Она соединяется протоком с двенадцатиперстной кишкой. Важно знать, что железа делится на три доли: правая, левая и средняя.
Поджелудочная железа выделяет панкреатический сок, что является самой важной ее функцией. За сутки выделяется около 2,5 литра жидкости. Как известно, среда желудка является кислой, а панкреатический секрет нейтрализует ее в двенадцатиперстной кишке и перерабатывает белки, жиры и углеводы.
Несомненно, еще одной важной функцией является производство гормонов и их выработка. Среди них выделяются глюкагон, соматостатин и инсулин. Отвечают они за все синтезы, а еще за переработку, транспортируют глюкозу по всем органам.
Какие гормоны вырабатывает поджелудочная железа?
Инсулин — это гормон, который участвует в обменных процессах почти во всех тканях. Принимает он участие в регулировке обмена углевода и липидов. Влияет на уровень глюкозы и на перераспределение ее из плазмы крови непосредственно в ткани. Функция инсулина заключается в синтезе липокаина, отвечающего за блокировку и перерождение клеток печени. Если поджелудочная железа не справляется с выделением достаточного количества этих соединений, то происходит гормональный сбой. При недостаточной выработке нужного количества инсулина происходит необратимый процесс, который ведет к развитию сахарного диабета. Если же выработка инсулина происходит избыточно, то увеличивается и уровень глюкагона, при этом количество сахара в крови снижается, а адреналин повышается.
Как производится инсулин? Во время синтеза, еще до образования инсулина, происходит выделение вещества под названием проинсулин. Гормоном его назвать нельзя. Проявляется он в образовании соединений специальных ферментов благодаря комплексу Гольджи. Проинсулин перерождается в структуре клеток и превращается в инсулин. Далее он гранулируется и находится в состоянии хранения, дожидается сигналов от организма в случае надобности. Обычно такая необходимость происходит при повышении сахара в крови. При этом инсулин является перевозчиком энергии для всего организма, и его работа направлена на приведение уровня сахара к нормальным показателям.
Такое опасное заболевание, как сахарный диабет, появляется в результате повышения сахара в крови. Обычно это происходит потому, что человеческий организм не справился с повышенной выработкой инсулина, когда он должен предотвращать такой риск. Сахарный диабет могут выявить только в медицинских учреждениях при сдаче анализов. Но стоит отметить, что существуют такие симптомы, как невыносимая жажда, которая сигнализирует о неправильной работе поджелудочной железы и развитии болезни.
Инсулин выглядит, как две нити полипептида, которые соединены дисульфидными связями, выделяемые при воздействии протеазы бета-клеток на малоактивный проинсулин. Существует два типа инсулина: базальный и стимулированный. Базальный тип появляется тогда, когда гормон поступает в кровь при отсутствии стимулов (замечено это особенно натощак). Стимулированный тип возникает из-за посылов экзогена (метаболиты глюкозы, аминокислоты). Стадию инсулина различают как короткую и начальную. Этап стимулирования может быть медленный и длительный.
Этот гормон влияет на процесс обмена белков и жиров. Например, с помощью него вырабатываются жирные кислоты. Но еще этот гормон осуществляет такие функции:
- увеличивает производство триглицеридов;
- хранит необходимое количество жира в тканях;
- увеличивает производство белка, при этом тормозя его распад;
- транспортирует аминокислоты в клетки;
- преобразует глюкозу в жир и поддерживает его запасы в жировых тканях.
Следующий гормон, вырабатываемый поджелудочной железой, — это глюкагон. За его производство отвечают альфа-клетки. Он является полипептидным гормоном и действует аналогично антагонистом инсулина. Глюкагон отвечает за образование глюкозы в печени, защищает ее от гипогликемии, обеспечивает концентрацию глюкозы, необходимую для правильной работы центральной нервной системы. Но это неполный перечень достоинств глюкагона. Еще он отвечает за усиление кровотока почек, понижение уровня холестерина, стимулирование выработки нужного количества инсулина.
Вырабатывание гликогена железой требуется для того, чтобы создать запас глюкозы, который откладывается и синтезируется в мышцах и печени. Проявляется он, когда существует риск дефицита глюкозы в организме и если в результате физических нагрузок происходят существенные энергетические затраты.
Что такое соматостатин и С-пептид?
Поджелудочная железа вырабатывает гормон соматостатин. Это гормон полипептида, который работает «выключателем» синтеза разных гормонов. Если же существует недостаток соматостатина, то это влияет на все процессы развития функций организма, подавляя их. При этом обмен веществ нарушается. Использование соматостатина в медицине направлено на лечение акромегалии и таких заболеваний, которые связаны с увеличением количества гормона роста и патологическими изменениями человеческого тела. Поджелудочная железа выделяет С-пептид. По составу С-пептид сложно назвать гормоном.
Но про него нельзя забывать, потому что он участвует в обмене глюкозы, а именно:
- увеличивает поглощение глюкозы, улучшает ток крови в почках и мышцах;
- способствует предохранению форменных элементов крови от процесса слипания;
- улучшает проводимость импульсов нервов.
Уровень С-пептида определяют в результате сдачи анализов. Благодаря им можно выявить чувствительность к инсулину, с высокой точностью определить наличие рецидива и метастазирования инсулиномы. Если в поджелудочной железе не хватает тех или иных гормонов, то следует выяснить причину этого явления незамедлительно. Важно учитывать, что их недостаток может быть и врожденным отклонением. Необходимо помнить, что гормоны, которые вырабатываются поджелудочной железой и всем нашим организмом, имеют большое значение.
Несмотря на то что они производятся в небольших количествах, для нашего существования они просто необходимы.
При первых симптомах нарушения работы поджелудочной железы необходимо обратиться к специалисту. Соблюдайте диету и придерживайтесь здорового образа жизни, ведь болезнь лучше предотвратить, чем лечить.
Источник: http://medprofi.online/organy/podzheludochnaya/kakie-gormony-vyrabatyvaet-podzheludochnaya-zheleza
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе