Почему с калом выходит кровь у женщин
Почему вместе с калом выходит кровь у женщин - Лечение гастрита
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день...
Читать далее »
Внезапно возникшая боль в желудке является сигналом того, что происходит нарушение его работы. Возникшие осложнения приносят дискомфорт человеку, нарушают работу всего организма. А если к боли присоединяются дополнительные признаки, например, в виде урчания, отрыжки? Что это обозначает? Симптомы сложного заболевания или рядовая ситуация?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…

Причины отрыжки воздухом и боли в желудке
Отрыжка вместе с болезненными ощущениями — не отдельная болезнь, а признаки заболеваний желудочно-кишечного тракта. Принимать меры и лечить только эти признаки нет смысла. Нужно найти виновника их возникновения и устранять, признаки пройдут сами по себе. Раздражение рецепторов, отвечающих за чувство боли, приводит к неприятным ощущениям. Отметим основные причины, при которых появляются вместе боль и отрыжка у здоровых людей:
- Употребление фруктов после еды. Фрукты — полезный продукт, но в них содержатся органические кислоты, которые вступают в реакцию с минералами, содержащимися в других продуктах. Данная реакция часто является виновником неприятных ощущений.
- Горячая ванна. Процесс расслабляющей, приятной процедуры сразу после приема пищи может неприятно закончиться. Это связано с нарушением кровообращения. Кровь концентрируется в конечностях, в области желудка уменьшается, вследствие болит голова, желудок, возникает риск отрыгнуть содержимым желудка.
- Сон на полный живот. Сон после принятия пищи нарушает правильное пищеварение, вследствие чего возникают утром тяжесть, распирание в области желудка.
- Курение.
У людей с проблемой в работе желудочно-кишечного тракта подобные проявления служат сигналом заболеваний. С возникновения отрыжки, болевых ощущений, газообразования начинаются разные заболевания, поэтому ставить диагноз без проведения обследования неправильно. Выделим заболевания, при которых пациент замечает отрыжку и боль в животе:
Хронический панкреатит
Заболевание распространено в основном среди женщин старше 40-летнего возраста, связано с перекрытием протока желчного пузыря и происходит нарушение оттока пищеварительного сока с ферментами в тонкий кишечник. Существует несколько причин воспалительного процесса:
- желчнокаменная болезнь;
- инфекция;
- глистная инвазия;
- травма;
- неправильный режим питания.
Течение панкреатита характеризуется длительным хроническим процессом с промежуточными обострениями. Болит в районе эпигастрального отдела или левого подреберья. Боль — главный признак, характеризующий воспалительный процесс:
- Постоянный болевой сигнал возникает при сниженном тонусе мышц воспаленного органа. Иногда боль переходит в тяжесть, ноет в левом подреберье.
- Приступообразная, кратковременная боль, напоминающая колики, возникает при повышенном тонусе, спазме стенок желчного пузыря.
Чувство боли — не единственное неприятное ощущение, пациент чувствует:
- привкус горечи в ротовой полости;
- изжогу;
- тошноту;
- частые отрыжки могут вызвать рвоту желчью;
- метеоризм;
- при обострении температура повышается до 38 градусов;
- расстройство стула;
- проявление аллергических реакций;
- общую слабость, потерю веса.
Нарушение в работе поджелудочной железы часто приводит к застою пищи в желудке, скоплению сероводорода, вздутию, урчанию, поэтому больного может сопровождать отрыжка с привкусом тухлого яйца. Ухудшение состояния вызывают жирные, жареные, копченые блюда. Физическая нагрузка, длительные поездки, стрессовые ситуации — враги для пациентов с хроническим течением заболевания.
Язва желудка
Хроническое протекание воспалительного процесса в желудке приводит к образованию язвенных дефектов в стенке органа. Понять, что в желудке происходит необычный процесс пищеварения, сможет даже далекий от медицины человек. Очень сильно болит верхняя часть живота. Боль — главное ощущение пациента с язвой. Сильная, острая резь возникает после еды, в промежутках между приемами пищи, так называемый «голодный приступ», также ночью. Кроме этого, язвенный процесс сопровождает:
- Кислая отрыжка, возникающая из-за неконтролированного заброса желудочного сока в пищевод.
- Тошнота — следствие нарушения работы желудка. Пациента преследует желание отрыгнуть, чтобы облегчить неприятное чувство.
- Рвота, возникающая спустя несколько часов после еды, приносит облегчение для больного.
- Чувство жжения в области передней стенки живота, спровоцированное кислой средой в пищеводе.
- Снижение аппетита, которое приводит к потере в весе.
- Нехарактерный признак — повышение аппетита. Бывают случаи, при которых еда уменьшает неприятные ощущения, поэтому пациенты избегают «голодный» промежуток, больше едят.
- Холодный пот.
- Проблемы со стулом.
Пролеченное вовремя заболевание не принесет неприятного исхода человеку, но халатное отношение к здоровью, игнорирование признаков вызовет осложнения. Именно осложнения процесса являются основанием отрыжки тухлыми яйцами. Пищевая кашица медленно проходит по пищевому тракту, застаивается, образуется повышенное газообразование сероводорода, вздутие. Поэтому из желудка, через рот, выходит тухлая отрыжка воздухом (напоминает испорченное яйцо).
Отрыжка по утрам тоже может быть характерным для язвы симптомом болезни. Причиной подобного состояния является поздний прием пищи.
Информация о возможных проявлениях позволит вовремя обратить внимание на изменения в работе организма, обратиться к специалисту. Иногда заболевание протекает бессимптомно, что подтверждает необходимость регулярного профилактического осмотра.
Хронический холецистит
Воспаление поджелудочной железы, связанно с нарушением оттока желчи и способствует образованию камней. Ситуации, которые приводят к нарушению моторики органа, идентичны причинам, сопровождающим хронический панкреатит:
- неправильное питание;
- длительные перерывы между едой;
- переедание;
- стрессовые ситуации;
- травма.
Болезнь заявляет о себе резким приступом рези в правом боку неожиданно. Желчный камень перегораживает проток, провоцируя воспаление, распирание органа. Сильные болевые ощущения могут прекратиться самостоятельно, после выпитого обезболивающего, но постепенно возвращаются и пациента накрывает постоянная тупая боль. Параллельно больной ощущает:
- тошноту, переходящую в рвотные позывы;
- вздутие;
- изжога;
- понос;
- повышенную температуру.
Запущенная форма заболевания говорит о себе, когда у человека появляется частая отрыжка тухлым яйцом. Недоскональная переработка пищи, ее застой в кишечнике, недостаточность ферментов — основные причины, почему она появляется.Заболевание развивается медленно, характеризуется периодами обострения. При хронической форме резких болезненных ощущений пациент не ощущает, она усиливается в острый период болезни.
Онкологический процесс — опасное осложнений. Его опасность заключается в отсутствии или стертых симптомах на начальном этапе, поэтому больные не обращают на них внимание. На последних стадиях заболевание тяжелее поддается лечению. Основные признаки зависят от места расположения, сложности опухоли и имеют характерную выраженность:
- чувство дискомфорта в грудине;
- нарушение работы пищеварительного тракта, заключающееся в отрыжке кислым, изжоге, чувстве тяжести, вздутии;
- нарушение глотания;
- тошнота и рвота;
- наличие крови в рвотных, каловых массах — серьезное проявление заболевания, поразившее желудок;
- потеря веса;
- слабость.
Каждый симптом может существовать по отдельности и не являться признаком присутствия заболевания. Но при появлении нескольких симптомов сразу, стоит обратиться к специалисту.
Лечение
Установление источника возникновения боли и отрыжки позволяет правильно назначить лечение. Если воздух выходит через рот вследствие нездорового питания, а чувство тяжести, урчания в желудке легко объяснить — стоит откорректировать меню, сесть на диету и неприятные ощущения исчезнут.
Но если дело в заболевании, а часто появляющаяся отрыжка, боль, газообразование — побочные признаки, не занимайтесь самолечением. Не откладывайте поход к врачу, обратитесь за консультацией и правильным лечением. Запущенное заболевание приведет к опасности, угрожающей жизни пациента. Правильная терапия, согласно диагноза, уберет основной источник заболевания, а вместе с ним уйдут дополнительные проявления.
Заключение
Урчание в животе, отрыжка воздухом или содержимым желудка, боль — похожие признаки различных заболеваний.
Важно, чтобы пациент твердо решил : могу прислушиваться к своему самочувствию, не игнорировать малейшее недомогание, делать ежегодное обследование.
Здоровый образ жизни, сбалансированное питание — залог здоровья, хорошего настроения.
Признаки и лечение рака толстой кишки
Рак может развиться в любой части толстого кишечника: в слепой, ободочной, сигмовидной и прямой кишке. Однако чаще всего встречаются злокачественные опухоли нижних отделов толстого кишечника. Наиболее подвержены риску возникновения злокачественного процесса в толстом кишечнике люди после 50 лет. При достижении этого возраста врачи рекомендуют раз в год обращаться к проктологу в профилактических целях. При появлении любых жалоб, касающихся беспричинных болей в животе и расстройств стула, а также при появлении примесей крови в кале обратиться к врачу следует незамедлительно.
У мужчин рак кишечника встречается чаще, чем у женщин. Эту закономерность медики объясняют особенностью питания представителей сильного пола. Как правило, мужчины предпочитают мясную пищу фруктам и овощам, а это один из основных факторов, способствующих развитию онкологических процессов в органах пищеварения. Выживаемость больных колоректальным раком зависит от того, на какой стадии развития было диагностировано заболевание. Таких стадий выделяют 4:
- Первая стадия характеризуется ограниченным поражением злокачественным процессом только слизистой оболочки кишечника.
- При 2 стадии опухоль прорастает через стенку кишки, но не выходит за ее пределы, имеет небольшие размеры и не поражает регионарные лимфоузлы.
- 3 стадия ставится при наличии опухоли больших размеров, прорастающей всю кишечную стенку, либо же при обнаружении нескольких метастазов в близлежащих лимфоузлах.
- При 4 стадии злокачественное новообразование распространяется на соседние органы или же дает метастазы в отдаленные органы (такие как печень, легкие, головной мозг).
Наиболее неблагоприятный прогноз врачи дают при третьей и четвертой стадиях недуга, а вот при первой стадии возможно даже полное излечение, поэтому важно выявлять рак как можно раньше.
Первые симптомы рака толстой кишки
Симптомы на ранних стадиях рака кишечника (в частности на первой стадии), как правило, выражены слабо, поскольку опухоль не перекрывает просвет кишки (то есть нет запоров и кишечной непроходимости), не прорастает кровеносные сосуды и не кровит, не вызывает каких-то особенных болезненных ощущений, интоксикации и т.п. Поэтому на этом этапе заболевание можно обнаружить только на профилактических медицинских осмотрах, что еще раз подтверждает их необходимость.
Особенно щепетильно относиться к своему кишечнику должны люди с кишечными полипами и хроническими воспалительными заболеваниями кишечника (колитами, болезнью Крона и т.п.). У таких больных риск развития канцерогенного процесса в несколько раз выше, чем у здоровых лиц, поэтому врачи обязательно удаляют подозрительные полипы, пока они не переродились. Кроме того, повышенная настороженность должна присутствовать и у людей, имеющих случаи онкологических заболеваний среди близких родственников.
При второй стадии колоректального рака могут появиться следующие патологические симптомы:
- ноющая боль в животе;
- постоянный метеоризм;
- запоры;
- кровь в кале (очень важно указывать врачу как выглядит кровь, поскольку если она ярко-красная, вероятнее всего патологический процесс локализуется в прямой кишке, если смешанная с калом и темная – в верхних отделах толстого кишечника);
- слабость, бледность, головокружение (это проявления анемии, которая развивается вследствие кишечного кровотечения, в том числе и скрытого);
- потеря веса;
- необъяснимое повышение температуры тела.
Если какой-то из этих признаков появился (особенно кровь в кале), необходимо в ближайшее время обратиться к колопроктологу (специалисту, занимающемуся болезнями толстого кишечника). После проведения ряда исследований (включающих колоноскопию, тест на скрытую кровь в фекалиях, ирригоскопию и биопсию) врач сможет подтвердить или опровергнуть все опасения.
Лечение
Для лечения раковых опухолей толстого кишечника применяют три метода:
- оперативный;
- химиотерапевтический;
- лучевой (радиоактивное облучение).
Выбор наиболее подходящего метода определяется несколькими факторами: стадией злокачественного процесса, гистологическим строением новообразования, расположением опухоли, возрастом и общим состоянием здоровья больного. Первые три стадии колоректального рака, как правило, лечат с помощью радикальной операции (удаления опухоли вместе с большой частью кишки и регионарными лимфоузлами, окружающей жировой клетчаткой, брыжейкой и т.д.). В последующем больному может быть назначена лучевая терапия и/или курс противораковых препаратов.
Если у пациента рак с метастазами в других органах, операция по удалению опухоли также проводится, но уже с целью предупреждения развития осложнений (кровотечений, кишечной непроходимости, сильного болевого синдрома), а не лечения.
После операции
Все больные, прошедшие оперативное лечение по поводу колоректального новообразования, должны регулярно обследоваться, поскольку у них существует высокая вероятность повторного появления опухоли и образования отдаленных метастазов. Такое обследование обычно включает опрос, наружный осмотр, инструментальное исследование кишечника (ректороманоскопию, колоноскопию) и внутренних органов (УЗИ печени, рентгенографию легких), а также сдачу анализов на онкомаркеры – специфические вещества, уровень которых увеличивается при развитии злокачественного процесса. Для более точной диагностики может потребоваться компьютерная томография.
Помимо этого, для предупреждения рецидива болезни важна диета, отказ от алкоголя и курения. Необходимо уменьшить количество употребляемого мяса и полностью исключить из рациона копчености и жирные мясные блюда. Предпочтение следует отдавать овощам, фруктам, крупам, содержащим клетчатку, молочным продуктам. Также важно следить за стулом и своевременно устранять запоры, поскольку при задержке кала в кишечнике негативное влияние канцерогенов, образующихся при переваривании пищи, усиливается в разы.
ВАЖНО ЗНАТЬ! Единственное средство для лечения гастрита и язвы, рекомендованное врачами! Читать далее...
-->Причины и лечения стула с кровью при дефекации у мужчин
- 1Что приводит к этому?
- 2Симптоматика состояния
- 3Появление выделений у детей
- 4Признаки патологии
- 5Проведение диагностики
- 6Лечебные мероприятия
1Что приводит к этому?
Причины появления во время стула сгустков крови может быть связано с большим количеством факторов. Чаще подобное происходит во время развития геморроя. У пациента возникают боли в области анального отверстия, а кровь наблюдается сразу после опорожнения кишечника на каловых массах или туалетной бумаге. В этом случае может быть алая кровь или темная. Потеря столь важной жидкости может перейти в хроническую форму. Результатом подобного становится появление анемии железодефицитного типа.

Во время появления анальных трещин тоже появляется кровотечение. В этом случае жидкость поступает небольшими порциями, часто это наблюдается при посещении туалета. Боль тоже присутствует и доставляет массу неудобств больному человеку. Кроме того, не происходит смешивание крови с калом, поэтому в фекальных массах она может отсутствовать. Как и в предыдущем случае, пациент замечает кровь в кале во время посещения туалета или обнаруживает несколько капель на туалетной бумаге.
К воспалительным процессам требуется отнестись внимательно. Часто боль и кровотечение в анальном отверстии являются следствием проктита. Представленное заболевание поражает прямую кишку и ее оболочку. Это приводит к возникновению язвочек и ран на поверхности. В этом случае больной может заметить после туалета стул и кровь. В каловых массах могут присутствовать кровяные прожилки.
Кровотечение может быть результатом деятельности полипов. Объем выделяющейся крови будет зависеть от места расположения полипов и их размеров. В большинстве случаев кровь в стуле присутствует и смешана с ними. Поражает толстый кишечник колит, который приводит к развитию язв. В этом случае кровь при дефекации будет смешана со слизью.
Причины появление кровяной жидкости после стула могут быть связаны с язвенной болезнью или гастритом. В первом случае кровь во время акта дефекации выделяется сильно, а сами испражнения имеют консистенцию, которая похожа на деготь.
Следует обратить внимание, что кровь при дефекации не всегда указывает на наличие патологического процесса. В некоторых случаях ее появление во время опорожнения кишечника может иметь ложный характер. Такое часто происходит после употребления в пищу свеклы, гранатового сока, смородины, томатов, фруктов и овощей красного цвета. Однако если имеется боль, а причины состояния непонятны, то затягивать с визитов к врачу опасно.
2Симптоматика состояния
Наличие крови в кале при запоре или во время процесса опорожнения является главным симптомом патологического состояния. Однако имеется несколько признаков, которые могут дать описание той или иной ситуации. Важно обращать внимание на цвет выделений. Оттенок крови зависит от того места, где развилось кровотечение в желудочно-кишечном тракте.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Имеется определенная закономерность — чем ближе источник воспаления к аналу, тем оттенок крови будет ярче.
Поэтому если была повреждена слизистая оболочка сигмовидной или прямой кишки, то кровь после дефекации будет яркой. Если воспалительный процесс или повреждение затронуло поперечную кишку, то и оттенок выделений будет темным.
Кровянистые выделения могут окрашиваться в темный цвет и иметь неприятный запах. Такие фекалии имеют название — мелена. Это может быть и возникать в случае застоя крови в полости толстого кишечника в течение длительного промежутка времени. За это время происходит разложение крови по причине размножения бактерий и их бурной деятельности. Кровь раскладывается на несколько составляющих. Черный окрас имеет гематин, который и отвечает за цвет фекальных масс и крови, если у пациента началось кровотечение.
Признаками негативных новообразований в желудочно-кишечном тракте являются кровавые прожилки в фекальных массах. Если анальное кровотечение появилось, то подобное проявляется еще одним симптомом — железодефицитной анемией. У пациента понижается внимание, он часто выглядит усталым. Кожные покровы становятся бледными, снижается работоспособность.

3Появление выделений у детей
Стул с кровью у подростков имеет такие же причины, как и у взрослых. Тем не менее, дети до 3 лет подвержены влиянию иных факторов. У них гораздо чаще кровь из анального отверстия появляется в результате трещин. В детском возрасте процесс образования таких повреждений происходит намного быстрее, достаточно нескольких суток.

Обнаружить патологическое состояние довольно просто. Малыш часто кряхтит во время посещения туалета. Может возникать боль, что проявляется в соответствующей гримасе на лице ребенка. В некоторых случаях малыш может отказываться садиться на горшок. На туалетной бумаге и испражнениях имеются капли крови, которые обладают ярким оттенком.
Родителям ребенка не следует поддаваться панике. Важно наладить режим питания малыша, что позволит через несколько дней избавиться от проблемы. Что касается детей до 1 года, то появление у них крови может свидетельствовать о наличии аллергии на продукты. Происходит воспаление слизистой кишечника, сосуды начинают кровоточить, поэтому и возникает кровотечение. Заниматься лечением самостоятельно не рекомендуется. Ребенка обязательно требуется показать специалисту.
Боль не является единственным признаком. Вместе с ней возникает кровотечение, что может быть проявлением лактозной недостаточности. Могут образоваться другие проявления болезненного состояния. К ним относятся частые запоры, высыпания на кожных покровах, развитие железодефицитной анемии. При замедленном наборе массы тела тоже следует насторожиться.

У тех детей, которые находятся на искусственном питании, кровавые выделения указывают на заворот кишечника. Выделения имеют желеобразную форму, ребенок часто пребывает в беспокойном состоянии. Малыш отказывается принимать пищу, он постоянно плачет. В такой ситуации посещение врача является необходимой мерой.
4Признаки патологии
Наличие боли и крови во время дефекации у мужчин часто указывает на развитие геморроя. Однако не следует забывать о циррозе печени, травмах стенок прямой кишки и трещинах. Приводить к кровотечению могут и онкологические заболевания.
В случае развития онкологического поражения у мужчин появляется не только кровь. Имеются симптомы, которые сразу должны насторожить. К ним относятся следующие проявления:
- Частое урчание в животе.
- Боль и другие неприятные ощущения в области анального отверстия.
- Слабость.
- Запоры.
- Ложные позывы к опорожнению кишечника.
- Ощущение переполненности желудка.
- Отвращение к пище.
- Поносы.

Массы фекалий имеют кровяные прожилки. В дальнейшем может образоваться кишечная непроходимость. Что касается цирроза печени, то к признакам недуга относятся следующие признаки:
- Горечь во рту.
- Кожный зуд.
- Рвота.
- На коже живота возникают сосудистые звездочки.
- Тошнота.
- Астения.
- Непереносимость определенных продуктов питания.
Запущенные формы болезни могут привести к разрыву измененных патологией сосудов. Это касается пищевода и кишечника. Подобное вызывает кровотечение, что и обнаруживается во время посещения туалета. В этом случае кал имеет черный окрас.
У мужчин к появлению кровавых выделений может привести рак предстательной железы. Особенно это касается запущенных стадий. В этом случае имеется опасность прорастания рака в слизистую оболочку кишечника, что приводит к появлению кровотечения во время опорожнения кишечника.

Наличие кровавых сгустков при дефекации у женщин тоже имеет специфические причины развития. Часто такое образуется во время прогрессирования эндометриоза. Если имеется варикоз промежности, то кровь появится на последних неделях беременности. Если женщина перенесла лучевую терапию во время лечения онкологических форм болезней, которые поразили половые органы, то наличие крови может быть следствием этого мероприятия.
Во время беременности происходит рост матки, которая давит на органы в малом тазу. Происходит потеря эластичности у стенок прямой кишки, что приводит к ее повреждению. Кроме того, усиление кровоснабжения в нижних отделах кишечника, половых органах и незначительно понижение свертываемости крови может приводить к кровотечению. Это состояние является нормальным при беременности, однако при длительных кровотечениях нужно обратиться как можно быстрее за медицинской помощью.
5Проведение диагностики
Кровь при дефекации является опасным признаком, на который важно своевременно обратить внимание. Заниматься устранением болезни не рекомендуется самостоятельно, так как выявить в таких условиях причину не получится. Пациенту следует обратиться к терапевту, проктологу, хирургу, а женщинам еще и к гинекологу. Только в этом случае можно установить точную причину и факторы, которые вызвали этот процесс.
Во время посещения врача происходит сбор анамнеза. Специалист старается выявить факторы образования патологического состояния. После этого больной направляется на ректальное обследование, которое выполняется пальцевым способом. Представленный метод был и является основным, он помогает обнаружить трещины в анальном отверстии, наружные и внутренние геморроидальные узлы и патологии прямой кишки онкологического типа.
Если данных от обследования будет недостаточно, то специалист назначает колоноскопию или ректороманоскопию. Представленные аппаратные способы диагностики позволяют заметить даже самые маленькие повреждения. Кроме того, методики делают возможным взятие на анализ содержимого.
Процедура диагностики не обходится без лабораторных анализов. Общий анализ крови назначается чаще иных. Определению подлежит уровень гемоглобина в крови, что помогает определить появление железодефицитной анемии. Подвергаются изучению кал и моча. Особенно уделяют внимание анализу кала, так как обнаружение в нем крови прямо указывает на наличие кровотечения.
6Лечебные мероприятия
Большинство болезней, которые приводят к развитию кровотечения, не несут в себе смертельную опасность. Однако лечение рекомендуется начинать своевременно, так как переход недуга в тяжелую стадию может существенно усложнить жизнь пациенту. Поэтому посещение гастроэнтеролога и проктолога является обязательным условием быстрого выздоровления.
Во время развития некоторых болезней используют ректальные свечи и мази. Такое уместно при лечении геморроя. Необходимо выбирать такие средства, которые имеют в своем составе оксид цинка, титана или висмута. Они дополнительно оказывают гемостатическое воздействие. Примерами средств являются Проктозан Нео, Релиф Адванс и Проктозан. Наличие анальных трещин и кровотечения требует использования комплексной терапии. Используются следующие слабительные средства:
- Свечи с облепихой или глицерином.
- Гутталакс.
При развитии патологий, которые связаны с органами желудочно-пищеварительной системы, требуется заняться устранением этих болезней. Это позволит избавиться от самого заболевания и кровотечения. Боль и остальные неприятные симптомы тоже исчезнут.
Таким образом, появление крови во время акта дефекации может быть обусловлено разнообразными факторами. В каждом случае для устранения кровотечения следует заниматься первопричиной этого явления, а не лечением признаков. Запрещено избавляться от заболевания самостоятельно, рекомендуется незамедлительно посетить специалиста.
Почему наблюдается кровь при дефекации и как диагностировать причину?
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
Причины
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Характеристики кровотечения
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
- свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
Загрузка ...Наиболее распространенные причины
Геморрой
Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Анальная трещина
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
Полипоз толстого кишечника
Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
Колоректальный рак
Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулярная болезнь
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
- болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Кишечные и другие инфекции
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
 Для инфекционных заболеваний характерно:
Для инфекционных заболеваний характерно:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
Читайте также: Экспресс-тест из аптеки на наличие скрытой крови в калеДиагностика
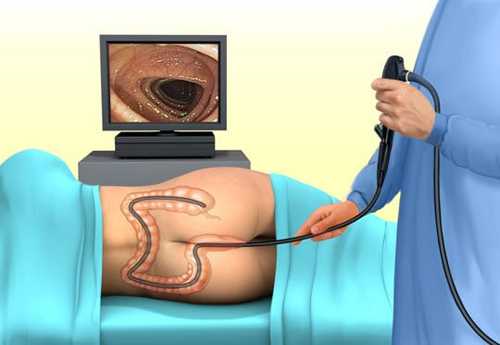
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
Когда нужно срочно обратиться к врачу?
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
- кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
Скрытая кровь в кале у женщин. Причины анальных кровотечений при беременности
16.04.2018
Деликатная проблема – кровь из заднего прохода у женщин – нередко замалчивается, поэтому медицинская помощь приходит иногда слишком поздно. Однако анальные кровотечения – совсем не редкость в медицинской практике и требуют к себе внимательного и ответственного отношения. Так могут давать о себе знать заболевания системы пищеварения, опасные для жизни женщины: геморрой, опухоль, нарушение целостности сосудов кишечника.

Виды кровотечения
Кровь может изливаться пассивно, присутствовать в качестве примеси в кале, сопровождать акт опорожнения кишечника ощутимой струей, брызгами, болевыми спазмами. Встречаются ситуации, когда кровь при дефекации у женщин выходит совсем без боли. Характер испражнений, цвет, запах кровянистых выделений может сориентировать врача в направлении очага патологии.
Алая кровь свидетельствует о местном ее происхождении: геморрое чаще всего. Оттенок вишни говорит о поражении ободочной кишки. Красная – самый тревожный симптом, который заставляет думать об онкологии. Черный оттенок – сигнал о заболеваниях верхних отделов пищеварительного тракта.
У женщин ректальное кровотечение можно перепутать с вагинальным. Чтобы их различить, стоит положить дневную прокладку, отсутствие на ней следов менструальных выделений подтвердит развитие патологического процесса вне влагалища. Об анальном кровотечении говорят также кровянистые следы на туалетной бумаге после дефекации. Следует подчеркнуть, что любое выделение крови из заднего прохода – повод немедленного обращения к врачу. Иногда требуется экстренная медицинская помощь, к ней следует прибегнуть в таких случаях:
- Обильное кровотечение, которое нельзя остановить в домашних условиях.
- Примесь крови и в кале, и в рвотных массах.
- Кровотечение из ануса сопровождается появлением синяков по всему кожному покрову.
- Резкое ухудшение состояния.
- Боль и высокая температура.
Вид кровотечения определяет повреждение конкретных сосудов:
- Кровотечение из артерий имеет отличительную черту: визуально определяемую пульсацию струи алой крови.
- Кровь из вен темная, течет непрерывно и в большом объеме.
- Капилляры дают равномерное кровотечение по всей поверхности очага патологии.
- Смешанная кровопотеря характеризуется комбинацией всех признаков, что свидетельствует о глубине поражения.
Причины кровотечения из заднего прохода
Видимое анальное кровотечение говорит о том, что повреждена слизистая, прежде всего, на уровне толстого кишечника. Кровь из заднего прохода может появляться по ряду причин у женщин: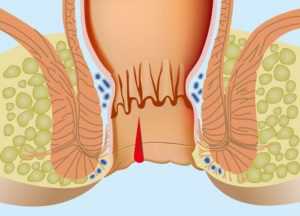
- Геморроидальные узлы: кровь ярко-алая, не смешана со стулом, сопровождает дефекацию в виде струи или капель.
- Эрозивный колит дает черные прожилки в кале.
- Трещины заднего прохода провоцируют порционное кровотечение после акта дефекации с болью, жжением.
- Запоры – еще одна причина кровотечения из ануса. Они дают симптомы, аналогичные трещинам, поскольку усилия при опорожнении кишечника приводят к травме капилляров, обильно снабжающих кровью внутреннюю поверхность слизистой прямой кишки.
- Новообразования (чаще полипы) доброкачественные и злокачественные провоцируют кровотечение, которое по силе и объему выделяемой крови напрямую зависит от их размера.
- Эрозивный проктит сопровождается воспалением и появлением в испражнениях крови со слизью.
- Гастрит дает обильное кровотечение при оформленном стуле.
- ЯБЖ или 12-перстной кишки отличается дегтеобразным стулом и рвотой с кровью.
- Образование карманов или выпячиваний стенок кишечника (дивертикулез) способствует испражнениям, которые перемешаны с кровью, дефекация сопровождается болью.
- ВИЧ: кровь из заднего прохода – один из симптомов болезни.
- Варикоз пищеводных вен дает темные сгустки в кале.
- Прием лекарственных препаратов антибактериального действия или с калием в составе провоцирует примесь крови в кале.
- Ротавирус – вызывает повышение проницаемости капилляров, сопровождается кровянистой диареей.
- Болезнь Крона – хроническое рецидивирующее заболевание неясной этиологии с нарушением целостности сосудов слизистой системы пищеварения.
- Цирроз печени – токсическое поражение слизистой кишечника.
- Генитальный герпес – может вызывать эрозии слизистой прямой кишки.
- Глистная инвазия – обтурация толстого кишечника с затруднением дефекации.
- Лейкемия – неопластическое изменение системы крови, иммунные нарушения с последующим поражением стенки кишечника.
- Другие заболевания системного характера – характерным признаком служит скрытая кровь в кале.
Зависимость крови в фекалиях от месячных
Месячные являются частой причиной появления примесей крови в кале. Кажется, что связи с задним проходом нет, но перед или во время менструации могут появляться кровяные выделения. Происходит это по двум причинам:
- В результате обострения геморроя: приток крови в тазовую область накануне месячных обуславливает переполнение геморроидальных узлов и воспаление. Это объясняет появление примеси и в кале, и в моче, что связано с физиологическими особенностями женщин.
- Кровянистые примеси могут свидетельствовать и об эндометриозе с локализацией узлов в слизистой кишечника и органов мочевыделительной системы. Это очень опасный вариант развития событий для молодых девушек. Причина кроется в аутоиммунных процессах и нарушении гормонального фона, а последствием может стать бесплодие. Появление крови в фекалиях в период менструации – это признак активизации заболевания, его дальнейшего прогрессирования. При этом проявления эндометриоза сопровождаются болями внизу живота, в пояснице.
Стоит сделать акцент на том, что у взрослых женщин мочеиспускание и дефекация с примесями крови при отсутствии эндометриоза может говорить о скрытом опухолевом процессе. При подобных симптомах не стоит терять время, лучше сразу же обращаться за квалифицированной медицинской помощью.
Стул с кровью у беременных
Беременность сопровождается гормональной перестройкой всего организма будущей мамы. Увеличение размеров плода, объема матки приводит к сдавливанию органов пищеварения и нарушению их нормального функционирования. У беременной женщины начинаются проблемы со стулом: запоры, анальные трещины, геморрой. Все это сопровождается кровотечением при акте дефекации.

Это практически не зависит от триместра беременности, встречается как на ранних, так и на поздних сроках вынашивания младенца, вплоть до родов. Иногда запоры являются единственным симптомом внематочной беременности. Кровь из заднего прохода при беременности появляется в результате нескольких причин:
- Обильные жидкие испражнения, в которых много слизи свидетельствуют об опухоли или инфекции.
- Твердый стул, опорожнение с усилием говорит о ферментных расстройствах пищеварительной системы.
- Кал с кровью при беременности, в котором кровь небольшими каплями, появляется из-за трещин заднего прохода.
- Небольшая струйка алой крови, появляющаяся сразу же после посещения туалета – признак геморроя. Так бывает при многоплодии или крупном младенце, при варикозе или слишком большом количестве набранных килограммов.
- Сгустки крови в фекалиях говорят о серьезных проблемах: воспаление, полип или опухоль прямой кишки, язва, дивертикул.
Оставлять эти проблемы без внимания недопустимо, поскольку подвергается опасности здоровье и мамы, и малыша. Понос опасен обезвоживанием организма, что может привести к выкидышу, порокам внутриутробного развития или преждевременным родам. Не выявленная вовремя инфекция или опухоль значительно осложнит родоразрешение и станет реальной опасностью для жизни новорожденного.
Кровь в кале после родов
В послеродовом периоде молодая мама часто сталкивается с кровотечением из заднего прохода. Если проводилось кесарево сечение, анальное кровотечение может говорить о нарушении целостности кишечника при операции. В такой ситуации обязательно необходима тщательная диагностика.
Физиологическое родоразрешение предполагает большую нагрузку на толстый кишечник, поэтому кровотечение часто становится компенсаторной реакцией прямой кишки в ответ на чрезмерное перенапряжение и микротравмы. Эта проблема исчезает самостоятельно в течение нескольких суток. Но если кровотечение приобретает постоянный характер, следует поставить в известность врача.
Гораздо дольше длятся неприятности, связанные с затрудненной дефекацией, спровоцированной рядом факторов:
- Матка после родов не приняла привычные размеры.
- Растянуты мышцы живота.
- Нарушен гормональный фон.
- Изменена перистальтика кишечника.
- Некорректный рацион.
- Постоперационные рубцы ограничивают женщину при акте дефекации.
Запор носит спастический или атонический характер. При атонии нарушается естественная перистальтика в результате проведения оперативных вмешательств. Кроме этого, появляется слабость, болезненность, отсутствие аппетита. Спазм, напротив, взывает повышение тонуса кишечника, и опорожнение имеет вид небольших каловых горошин. Для нормализации стула используют натуральные продукты: фрукты, чернослив, свеклу, гречневую и овсяную каши, укропную воду, йогурт. Возможно использование натуральных слабительных.
Особенности диагностики
Поставить проктологический диагноз помогают различные методы, с помощью которых выявляется причина анального кровотечения: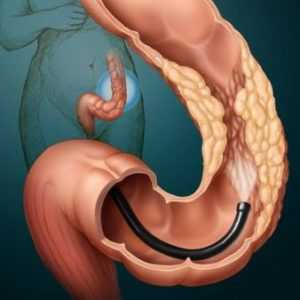
- Кал на скрытую кровь исследуют при подозрении на латентное кровотечение, сопровождающееся установленной анемией.
- Рентгенологическое обследование пациента: наиболее информативна ирригоскопия с контрастным веществом (предполагает предварительную аллергопробу на переносимость препарата).
- ФГДС – эндоскопический осмотр слизистой системы пищеварения. Иногда эндоскоп используют для лечения очага поражения: прижигание, доставка лекарства, биопсия.
- Ректороманоскопия – визуализация толстого кишечника для выявления внутренних геморроидальных узлов, трещин заднего прохода, опухолей.
- Колоноскопия – эндоскопическое исследование нижних отделов кишечника, развернутая версия ректороманоскопии.
После сбора анамнеза и оценки клинической картины врач определяет выбор и порядок проведения диагностических процедур.
Профилактика и лечение
Чем точнее и полнее диагноз, тем эффективнее лечение заболевания. Залогом результативности комплексной терапии является неукоснительное соблюдение назначений врача. Своевременное обращение к проктологу способно избавить пациента от осложнений, требует менее объемного вмешательства. Следует помнить, что кровотечение – это лишь следствие патологии, поэтому только устранение первопричины, вызвавшей его, может кардинально решить проблему.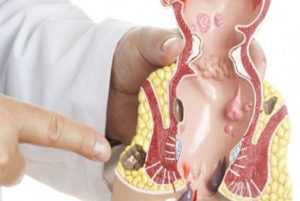
Специальных средств лечения анального кровотечения нет, но врачи рекомендуют:
- Лекарства, нормализующие венозный отток крови (троксевазин, троскерутин, венорутон).
- Препараты, контролирующие систему свертываемости (аспирин, варфарин, клопидогрель).
- Лекарственные средства, нормализующие вязкость крови (курантил, тромбоАСС, кардиомагнил).
- Обезболивающие и противовоспалительные суппозитории (релиф, гепатромбин, метилурацил).
Все эти средства могут применяться как внутрь, так и наружно в виде мазей. Есть и рецепты народной медицины, помогающие укрепить стенки сосудов. С успехом используются отвары шиповника, листьев черной смородины, крапивы, имеющие высокий процент витамина С в своем составе. Есть хорошо зарекомендовавшие себя сборы тибетских трав: их натуральные компоненты укрепляют сосудистую стенку, останавливают кровотечение. Используют и облепиховое масло, которое пьют по чайной ложке в день, а также чесночно-молочную смесь (две дольки чеснока отваривают в стакане молока) в количестве 1 ст.л. в сутки. Эффективен отвар боярышника и зверобоя, настойка из сосновых шишек и клевера.
Профилактика анального кровотечения заключается в выполнении нескольких простых правил:
- Составление нормального рациона, богатого клетчаткой.
- Питьевой режим: не менее 2,5 л воды в день.
- Поддержка регулярности стула (можно использовать растительные слабительные, микроклизмы микролакс).
- Ежедневное выполнение упражнений Кегеля для укрепления мышц таза, особенно в послеродовом периоде.

Появление крови в кале у женщины: различные причины, провоцирующие такой недуг
 Появление крови в каловых массах у женщины – один из тревожных и весомых поводов для беспокойства.
Появление крови в каловых массах у женщины – один из тревожных и весомых поводов для беспокойства.
Это может быть сигналом заболеваний пищеварительной системы или процесса нарушения целостности сосудистых оболочек в кишечнике.
Чтобы разобраться, какие из болезней опасны, а какие — нет, нужно ознакомиться подробнее с причинами обнаружения кровянистых выделений при дефекации.
Почему при беременности появляется кровь в стуле?
В первую очередь этот процесс связан с особенностями развития женского организма в период интересного положения. У беременной женщины наблюдается постепенное увеличение матки за счет ее роста.
Это оказывает давление на соседние органы и сказывается на работе кишечника – его стенки, особенно прямая кишка, становятся менее эластичными. При дефекации из-за этого появляются трещинки в прямой кишке или в анусе, поэтому выделяется кровь.
Другой причиной могут быть механические повреждения кишечника из-за введения в анальное отверстие посторонних предметов, например – клизмы, и неправильного обращения с ними. Пользование жесткой туалетной бумагой также приводит к появлению микротрещин и кровянистых примесей во время опорожнения кишечника.
Каловые массы с кровью у беременной женщины иногда свидетельствуют о заражении инфекцией, протекании воспалительного процесса в кишечнике или появлении паразитирующих организмов. При этом наблюдается расстройство желудка, болевые ощущения в животе в виде спазмов и начинают беспокоить приступы тошноты.
Если у женщины, которая находится в интересном положении, ранее был геморрой или появился в ближайшее время, то венозные сосуды при давлении на кишечник могут выпадать, деформироваться, что приводит к появлению кровянистых выделений. Процесс часто сопровождается запорами.Примеси крови в кале после родов
 Во время родов женский организм пребывает в состоянии повышенного напряжения. Потуги оказывают сильное давление на кишечник, особенно на его нижнюю часть. Это приносит неудобства прямой кишке, которая из-за этого страдает. Так появляется кровь в каловых массах.
Во время родов женский организм пребывает в состоянии повышенного напряжения. Потуги оказывают сильное давление на кишечник, особенно на его нижнюю часть. Это приносит неудобства прямой кишке, которая из-за этого страдает. Так появляется кровь в каловых массах.
Если это не связано с более серьезными патологиями, то кровотечение может беспокоить в течение нескольких дней, а потом проходит.
С целью профилактики можно принять комплекс мер по предотвращению развития подобной патологии у женщин в период беременности и после. Необходимо:
- пить растительное масло в сыром виде по 1 ст.л.во время еды или добавлять его в каши, салаты;
- употреблять больше продуктов, содержащих клетчатку;
- при необходимости пить слабительное, если долго нет стула;
- пользоваться мягкой туалетной бумагой;
- выполнять упражнения Кегеля – сжимать и разжимать на несколько секунд мышцы влагалища и сфинктера для придания им большей эластичности, повторить 20-30 раз;
- смазывать маслом задний проход, чтобы ускорить заживление трещин, если они уже есть;
- массировать живот по часовой стрелке легкими движениями, чтобы вернуть нормальный тонус сосудам.
При длительном присутствии примесей кровяных телец в кале или их обильном количестве следует срочно начинать лечение, проконсультировавшись с врачом.
Причины и лечение
Провоцировать появление кровянистых выделений с калом у женщин могут различные болезни. Среди них:
- Рост раковых клеток в одном из отделов кишечника. При этом развитие онкологии способствует деформации сосудистой системы, кишечной оболочки.
- Кровотечение во внутренней части двенадцатиперстной кишки.
- Прогрессирование инфекционных заболеваний половых органов как результат заражения сифилисом, герпесом, гонореей, венерической гранулемой.
- Язвенная болезнь. Слизистая оболочка желудка в результате поражения способствует обильному выделению кровяных телец в каловые массы, окрашивая их в черный цвет благодаря процессу окисления крови в желудке.
- Цирроз печени либо гипертензия, провоцирующие варикозное увеличение венозных сосудов в пищеводе.
- Появление кровоточащей трещины в одном из отделов пищеварительного тракта, что называют синдромом Мэллори-Вэйса.
- Деформация сосудов и слизистой при туберкулезе кишечника под воздействием болезнетворных бактерий.
Для лечения возникшей патологии нужно сначала нанести визит к врачу или в случае острого состояния вызвать скорую помощь на дом.
Если кровотечение обильное, то нужно набрать холодной воды в грелку и прислонить ее к анальному отверстию. Сосуды начнут сужаться, а кровь перестанет идти под воздействием холода. Такой способ не подходит только беременным женщинам.
При определении точного диагноза можно начинать лечение. Можно использовать как народные средства, так и медицинские препараты или комбинировать их друг с другом. При геморрое или появлении трещин в анусе можно использовать мазь «Левомеколь» для быстрого заживления или ректальные свечи.
Кровотечение без боли
Если болевых ощущений не наблюдается, то опасность минимальна. От близости источника кровоизлияния к анальному отверстию зависит консистенция и цвет кровянистых выделений.
Если кровь в кале у женщины светло-красного оттенка, это свидетельствует о том, что очаг заболевания находится в прямой кишке либо в области сфинктера. Подобный симптом наблюдается при трещинах в заднем проходе или геморрое наружного и внутреннего характера.
Алый окрас крови в стуле при отсутствии боли говорит о том, что заболевание локализуется в толстом или прямом отделах кишечника. Подобное случается при язвенном колите или ишемическом, полипах или воспалительном процессе.
Что это может быть
 Тревожный симптом может сигнализировать о деформации сосудистых стенок или повреждении слизистых оболочек в желудке или кишечнике. Тогда причины для беспокойства весомые, но примесь красноватой жидкости в каловых массах не всегда может быть кровью.
Тревожный симптом может сигнализировать о деформации сосудистых стенок или повреждении слизистых оболочек в желудке или кишечнике. Тогда причины для беспокойства весомые, но примесь красноватой жидкости в каловых массах не всегда может быть кровью.
Часто стул окрашивается в оттенки алого и красного при употреблении в пищу некоторых блюд или продуктов. Подобный эффект провоцируется помидорами, перцем, красной свеклой, десертами с желатином или напитками, содержащими львиную дозу красителей.
Сначала нужно вспомнить, что вы ели накануне, а потом при необходимости сдать анализы и пройти осмотр у проктолога.
Не бойтесь обращаться к врачу при обнаружении крови при дефекации, это может стоить вам здоровья!
загрузка...
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе