Почему повышен кальций в крови у женщин после 50 лет
Норма кальция в крови у женщин после 50 лет: анализ из вены натощак, почему повышен в 40, 60, на что влияет, подготовка и проведение анализа
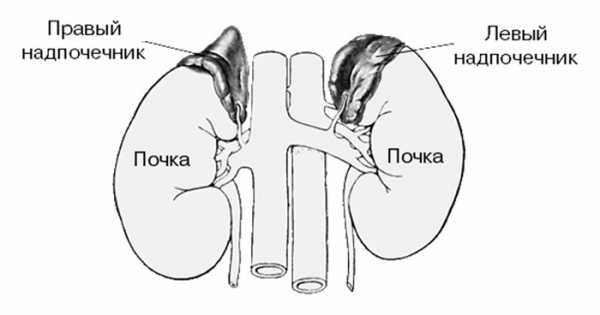
Кальций — микроэлемент, необходимый для поддержания работоспособности многих систем организма. Больше всего в нем нуждаются кости, нервные волокна и мышцы. При этом норма кальция в крови у женщин после 50 лет увеличивается из-за особенностей пожилого организма.

Роль кальция в организме женщины — на что он влияет?
Кальций принимает участие в регуляции работы практически всех органов и систем человека. В крови этот элемент может находится в активной (ионизированной) и неактивной (кальция лактат, фосфат, карбонат) форме.
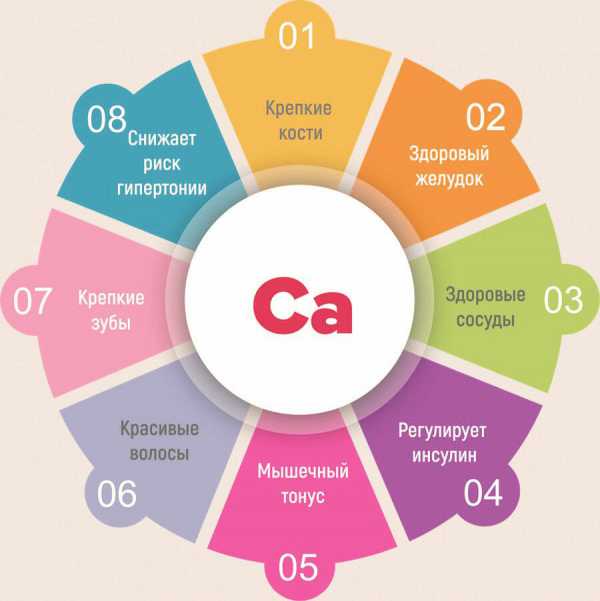
Важность микроэлемента для организма заключается в следующем:
- обеспечение прочности костей, зубов, хорошего состояния ногтей и волос;
- поддержание стабильной работы сердечно-сосудистой системы, прочности сосудистых стенок;
- обеспечение сократительной способности мускулатуры;
- активное участие в процессах свертывания крови и обмене железа;
- поддержание эндокринной функции.
Для женщин старше 50 лет кальций играет особую роль, в частности он:
- предупреждает развитие остеопороза, поскольку в период менопаузы из-за снижения выработки эстрогена кости становятся излишне ломкими;
- уменьшает риск сердечно-сосудистых заболеваний, поскольку достаточное количество кальция гарантирует сокращение сердечной мышцы в нормальном режиме;
- нормализация массы тела, поскольку этот элемент регулирует выработку паратиреоидного гормона, который способствует синтезу липидов.
Но это не означает, что нужно сразу усиленно бежать в аптеку за препаратами кальция, поскольку его излишек в организме препятствует усвоению железа и цинка (что может привести к анемии), способствует развитию запоров и мочекаменной болезни.
Подготовка и проведение анализа
Для определения уровня кальция в организме проводится анализ крови. Забор материала производится из вены натощак в утреннее время. Для этого нужно подготовиться, например, за 3-4 дня до сдачи анализа рекомендуется прекратить прием препаратов, в состав которых входит кальций или литий, диуретиков, витамина А и Д, поскольку результаты могут исказиться. Снизить уровень данного микроэлемента способен инсулин, глюкоза, гормон эстроген, лекарства против туберкулеза, диабета и судорог. Данную информацию нужно предоставить лечащему врачу.
Читайте также: Как выглядеть моложе женщине в 50 летОтложить забор крови на неделю нужно также и после прохождения:
- ректроскопии;
- рентгена;
- флюроорграфии.
Эти процедуры способны изменять биохимический состав крови, что сказывается на результатах. Соблюдать нужно и другие правила:
- за 10 часов до сдачи крови не есть и не пить;
- за 24 часа до процедуры не курить и не употреблять алкоголь;
- за 2-3 дня отказаться от любых нагрузок, как физических, так и эмоциональных.
Нормы кальция у женщин по возрасту — таблица
Норма кальция в крови женщины может изменяться в зависимости от возраста. Существует специальная таблица, помогающая быстро определить нужное количество этого элемента в организме.
| Возраст | Содержание в ммоль/л |
| До 1 месяца | 1,9-2,55 |
| 1 месяц — 2 года | 2,25-2,29 |
| 2 года — 14 лет | 2,18-2,75 |
| 14 лет и старше | 2,2-2,6 |
| После 40 лет | 2,16-2,51 |
| После 60 лет | 2,20-2,55 |
| Беременные | 2,2-2,7 |
Отклонения от нормы не являются основанием для постановки точного диагноза. В некоторых случаях требуется определение уровня Са в костях, что позволит выявить патологию, при которой кости отдают этот элемент другим системам организма.
Причины и опасность отклонения от нормы
Уровень кальция может быть как понижен, так и повышен. Причиной снижения является:
- неправильное питание — чаще всего к недостатку этого микроэлемента приводят строгие диеты, особенно веганские, которые запрещают включение молочных продуктов в рацион, а также продуктов с большим количеством фосфора (например, газированных напитков);
- наличие вредных привычек — кофеин, алкоголь и табак вымывают Са из организма;
- прием медикаментозных препаратов (некоторых антибиотиков, сульфат магния, Пликамицин и др.);
- неблагоприятная экология, в частности нахождение в условиях, при которых в организм попадают тяжелые металлы и токсические вещества.
Дефицит может приводить к:
- нарушению целостности костей, развитию остеопороза и остеомаляции, которые характеризуются размягчением костной ткани;
- развитию патологий сердца и сосудов;
- онемению конечностей и лица;
- возникновению катаракты;
- нарушению работы иммунной системы, а значит частым простудным болезням.
Сказать, почему повышен кальций в крови, сможет врач на основании проведенного обследования. Причины могут быть следующие:
- гиперпаратиреоз (заболевание щитовидной железы, которое сопровождается повышенной выработкой паратгормона);
- туберкулез;
- рак молочной железы, а также новообразования в легких и злокачественные опухоли;
- миелома;
- саркоидоз;
- избыток пролактина.
Причина может быть связана и с неконтролируемым приемом кальцийсодержащих препаратов.
Повышенное количество кальция может привести к:
- аритмии и другим нарушениям работы сердца и почек;
- мочекаменной болезни;
- почечной недостаточности;
- заболеваниям пищеварительных органов;
- проблемам с мышцами, например, во сне могут появляться непроизвольные движения ногами.

Особенности лечения
Есть несколько способов нормализации уровня кальция в крови у женщин старше 50 лет. Выбор зависит от причины снижения или повышения уровня микроэлемента в организме. Нормализовать его уровень можно с помощью:
- Диеты. Чаще всего рацион меняется в случае необходимости повышения уровня кальция в крови. Нужно увеличить количество потребления молочных продуктов, нежирного мяса, растительного масла и куриных яиц. При составлении рациона надо учитывать, что некоторые компоненты препятствуют всасыванию кальция организмом. Такими компонентами являются: пальмовое масло, кофе, газированные напитки. От них нужно отказаться на время лечения. Назначать переход на диетическое питание может только врач в ходе комплексной терапии.
- Медикаментозное лечение при гипокальциемии. Кальций в препаратах может содержаться в различных формах, которые отличаются степенью усвояемости. Лучше всего усваивается хелат. В некоторых случаях может потребоваться внутривенное введение (используется хлористый кальций). Наиболее популярными препаратами являются Витрум Са Д3, Кальцемин Адванс.
- Медикаментозное лечение при гиперкальциемии. Чаще всего для этого используются диуретики (например, Фурасемид), препараты магния (Веропамил), глюкокортикостероиды.
Нельзя недооценивать значение кальция для организма женщины старше 50 лет. Правильное питание и постоянный контроль уровня этого элемента в крови поможет всем системам и органам функционировать без сбоев. Но принимать решение о диетическом питании или приеме препаратов может только врач.
Похожие статьи
Помогла статья? Оцените её
Загрузка...Почему повышен кальций в крови у женщин после 50 лет - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Антагонисты кальция — это группа различных по химической структуре лекарств от гипертонии, у которых общий механизм действия. Он заключается в торможении проникновения ионов кальция в клетки сердца и кровеносных сосудов по специфическим «медленным» кальциевым каналам. Нарушение равновесия кальция в клетках и в плазме крови в настоящее время признано большинством врачей одним из механизмов развития гипертонии.
Кальций участвует в передаче сигналов от нервных рецепторов к внутриклеточным структурам, которые «заставляют» клетки напрягаться и сокращаться. При гипертонии уровень кальция в плазме крови часто бывает понижен, а в клетках наоборот, повышен. Из-за этого клетки сердца и сосудов сильнее, чем нужно, реагируют на действие «возбуждающих» гормонов и других биологически активных веществ.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
- Ишемическая болезнь сердца
- Инфаркт миокарда
- Сердечная недостаточность
- Сахарный диабет
Антагонисты кальция (другое название — блокаторы кальциевых каналов) не только уменьшают поступление кальция из крови в клетку, но и воздействуют на внутриклеточное перемещение кальция.
Антагонисты кальция по эффективности незначительно отличаются от других понижающих давление лекарств «первой линии». Исследования показали, что они примерно одинаково снижают у пациентов показатели артериального давления, предупреждают развитие инфаркта миокарда, общую и сердечно-сосудистую смертность. Антагонисты кальция уменьшают вероятность инсульта сильнее, чем прием диуретиков, бета-блокаторов и ингибиторов АПФ. Зато при лечении антагонистами кальция чаще развивается сердечная недостаточность. Эти препараты не рекомендуется назначать для лечения артериальной гипертензии после сердечного приступа.
Антагонисты кальция — классификация
Антагонисты кальция классифицируют в зависимости от их химической структуры. Они делятся на:
- Производные фенилалкиламина
- Производные бензотиазепина
- Производные дигидропиридина
| Верапамил, анипамил, девапамил, тиапамил, тиропамил, фалипамил, галлопамил | Дилтиазем, клентиазем | Амлодипин, барнидипин, исрадипин, лацидипин, лекарнидипин, манидипин, никардипин, нилвадипин, нимодипин, низолдипин, нитрендипин, нифедипин, риодипин, фелодипин, эфондипин |
Недавние европейские рекомендации по лечению гипертонии (2007 г.) описывают определенные состояния, при которых имеют преимущество в назначении дигидропиридиновые и недигидропиридиновые (остальные) антагонисты кальция:
|
|
Антагонисты кальция эффективно снижают систолическое и диастолическое артериальное давление в условиях покоя, однако их действие на систолическое кровяное давление при физической нагрузке может оказаться менее значительным, чем в покое. В целом, эффективность антагонистов кальция выше у пожилых пациентов с «низкорениновой» формой гипертонии.
Антагонисты кальция — производные дигидропиридина первого и второго поколения — вызывают более или менее выраженное увеличении частоты сердечных сокращений, что нежелательно для гипертоников с проблемами сердца. Более «продвинутые» антагонисты кальция не оказывают такого эффекта. Верапамил и дилтиазем, наоборот, снижают частоту сердечных сокращений.

Как заказать добавки от гипертонии из США — скачать инструкцию. Приведите свое давление в норму без вредных побочных эффектов, которые вызывают «химические» таблетки. Улучшите работу сердца. Станьте спокойнее, избавьтесь от тревожности, ночью спите, как ребенок. Магний с витамином В6 творит чудеса при гипертонии. У вас будет прекрасное здоровье, на зависть сверстникам.
Антагонисты кальция расслабляют сосуды, но это не приводит к задержке жидкости в организме и отекам, потому что эти лекарства оказывают легкий диуретический эффект.
Дозировки антагонистов кальция, которые используются для лечения гипертонии
| 5-10 | 1 | |
| 2,5-10 | 1 | |
| 10-20 | 1 | |
| 40-80 | 2 | |
| 20-90 | 1 | |
| 120-480 | 1-2 | |
| 120-360 | 1-2 |
Тканевая селективность антагонистов кальция
Свойство тканевой селективности присуще всем лекарствам, относящимся к антагонистам кальция. Это значит, что они не влияют на мышцы скелета, гладкие мышцы бронхов, трахеи, ткани нервной системы и пищеварительного тракта. Поэтому антагонисты кальция не имеют таких побочных эффектов, как утомляемость и мышечная слабость, характерных для бета-блокаторов. Они практически не влияют на центральную нервную систему и поэтому не вызывают депрессию или заторможенность.
Антагонисты кальция также различаются по соотношению своей активности в отношении сосудов и клеток сердечной мышцы. Для верапамила, дилтиазема и нифедипина это соотношение составляет соответственно 3:1, 3:1 и 10:1. Амлодипин, фелодипин, нитрендипин, никардипин, исрадипин в 100 раз, а низолидипин в 1000 раз более активно действуют на сосуды, чем на сердце, т. е. обладают высокой сосудистой селективностью.
Антагонисты кальция с высокой сосудистой селективностью можно применять у больных с сердечной недостаточностью, поскольку их значительное сосудорасширяющее действие компенсирует небольшой эффект уменьшения силы ударов сердца. Но высокая сосудистая селективность, такая, как у низолидипина, может оказаться чрезмерной. Сильное расслабление сосудов может вызвать повышенную выработку «возбуждающих» гормонов адреналина и норадреналина, из-за чего увеличивается частота сердечных сокращений и потребление сердцем кислорода. Оно же приводит к покраснению кожи, головокружениям, головной боли.
Поколения лекарств от гипертонии из группы антагонистов кальция
В 1996 году предложили новую классификацию антагонистов кальция, учитывающую различную продолжительность действия лекарств, их тканевую селективность, особенности действия на организм пациентов. В соответствии с этими критиериями, антагонисты кальция были разделены на препараты первого, второго и третьего поколения:
| II A | II B | |||
| Дигидропиридины | Нифедипин | Нифедипин SR и GITS, Никардипин SR, Фелодипин SR | Бенидипин, Исрадипин, Манидипин, Никардипин, Нилвадипин, Нимодипин, Нисолдипин, Нитрендипин, Фелодипин | Амлодипин, Лацидипин, Лекарнидипин |
| Бензотиазепины | Дилтиазем | Длитиазем SR | ||
| Фенилалкиламины | Верапамил | Верапамил SR |
Препараты первого поколения — верапамил, дилтиазем и нифедипин — имеют ряд свойств, которые ограничивают их эффективное применение. У них низкая биодоступность, потому что они подвергаются значительному метаболизму при первичном прохождении через печень. Они действуют непродолжительно и часто вызывают побочные эффекты: тахикардию, головную боль, покраснение кожи. Верапамил и дилтиазем снижают частоту и силу сердечных сокращений.
Антагонисты кальция второго поколения — более эффективны, но многие из них также действуют непродолжительно, их эффективность для пациентов часто нельзя спрогнозировать заранее. Пик концентрации в крови этих лекарств у пациентов достигается в различные сроки.
При создании антагонистов кальция третьего поколения были учтены недостатки предшественников. Эти лекарства отличаются высокой биодоступностью, длительным периодом полувыведения из организма (амлодипин — до 40-50 часов), высокой тканевой селективностью. Это дает им существенные преимущества при лечении гипертонии.
Побочные эффекты антагонистов кальция и противопоказания к их применению
| Общие для дигидропиридиновых и недигидропиридиновых антагонистов кальция | |
|
|
| Для дигидропиридиновых антагонистов кальция | |
| Рефлекторная тахикардия (особенно — для нифедипина короткого действия, в меньшей степени — для нифедипина ретард, фелодипина) | |
| Для недигидропиридиновых антагонистов кальция | |
|
|
В исследованиях на животных выявлено, что антагонисты кальция подавляют чрезмерное выделение инсулина, блокируя вход ионов кальция в бета-клетки поджелудочной железы. Инсулин участвует в развитии артериальной гипертонии, стимулируя выделение «возбуждающих» гормонов, утолщение сосудистой стенки и задерку соли в организме.
- Нифедипин
- Верапамил
- Дилтиазем
- Леркамен (лерканидипин)
- Фелодипин
- Амлодипин
Влияние корицы на давление
Уровень артериального давления показывает, насколько хорошо функционирует сердечно-сосудистая система. Он демонстрирует, с какой силой сердце перекачивает кровь, подчитывая силу, с которой она давит на стенки артерий.
В норме, у взрослого человека от 17 до 40 лет уровень кровяного давления должен оставаться в пределах 110/70-130/80. Безопасным считается повышение данных показателей до 140/90 или понижение до 100/60. Если давление систематически оказывается 90/60 и ниже, можно говорить о гипотензии. А систематические показания выше 140/90 могут свидетельствовать о таком заболевании, как гипертония.
Чем опасна гипертония?
Сосуды молодого человека эластичны, способны растягиваться от крупной кровяной волны и восстанавливать форму. С увеличением возраста они все больше утрачивают эластичность, и кровь проходит по сосудам все хуже. Вот почему после 50 лет невнимание к данному вопросу может привести к фатальным последствиям.
Среди самых частых осложнений гипертонии врачи отмечают болезни сердца, почек, мозга, поджелудочной железы, зрительных органов, снижение работоспособности, внимания, расстройства памяти.
Также некомпенсированная гипертония может стать фактором развития сахарного диабета, инсульта, инфаркта.
Как привести давление в порядок?
Для начала, следует избавиться от причин повышенного давления: стрессы, курение и алкоголь, избыточный вес, неправильное питание, кофе и другие стимуляторы, недостаток сна и движения. С помощью специалистов важно взять под контроль (если есть) заболевания почек, щитовидной железы, сахарный диабет.
Следующим шагом станет изменение образа жизни. Необходимо ежедневно тренировать сердечную мышцу – показаны кардио-нагрузки: утренняя гимнастика, пешие прогулки, бег трусцой, аэробика. Необходимо ежедневно бывать на свежем воздухе.
Требуется строгое соблюдение рекомендаций лечащего врача. Помните, что многие гипотензивные средства разворачивают свое действие, только спустя несколько недель. Вот почему нельзя использовать лекарственные препараты симптоматично – на повышение давления.
Гипертоник должен принимать назначенные терапевтом таблетки ежедневно, вне зависимости от результатов измерений. Лишь на этом этапе, при отсутствии противопоказаний, можно обратить внимание на народные средства и траволечение.
Народные средства от давления
Мудрость и наблюдательность предков привела к появлению фармакопей практически у каждого народа. Это были сборники рецептов для лечения множества заболеваний. Внушительный список таких снадобий подобрался и для противодействия артериальной гипертензии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Это настои, отвары и пищевые добавки из таких компонентов, как:
- Семена льна;
- Сосновые шишки;
- Рыбный жир;
- Чеснок;
- Свекольньй и другие овощные соки;
- Какао, а также другие продукты с высоким содержанием магния;
- Зеленый чай;
- Лимон;
- Некоторые ягоды (черноплодная рябина, калина, клюква);
- Разнообразные специи.
Некоторые источники проповедуют лечение гипертонии корицей. Поговорим об этой специи подробнее.
Корица и повышенное давление
Что такое корица?
Корица чаще всего встречается в магазинах в виде кусочков коры экзотического растения семейства лавровых – Коричник цейлонский. Срезанную кору специальным образом обрабатывают до получения полосок, а затем высушивают. В процессе высыхания она скручивается в трубочки и в таком виде поступает в продажу. В магазинах можно встретить две формы продукта – в виде скрученных палочек коры и пакетированный порошок из молотой корицы.
Состав корицы:
- Витамины C, K, B5, B6, A, E, PP;
- Микроэлементы: марганец, железо, медь, цинк, селен;
- Макроэлементы: кальций, калий, магний, сода.
Пищевая ценность корицы (на 100 гр. продукта):
- Жиры 1,2 г;
- Белки 4 г;
- Углеводы 27,5 г;
- Вода 10 г;
- Клетчатка 53 г.
- Калорийность – 247 ккал.
Свойства корицы
- Корица способна улучшать вкус блюд. Благодаря неповторимому аромату, это одна из самых излюбленных приправ в кулинарии. Чаще всего она становится компонентом сладкой выпечки, фруктовых салатов, напитка из молотого кофе, используется в качестве специи для блюд из мяса и птицы, успешно применяется в консервировании.
- Следующим важным свойством корицы является бактерицидная способность. Именно поэтому ее много веков применяли для увеличения срока хранения продуктов. Кроме того, порошок корицы прикладывают к ранам, чтобы подавить размножение бактерий, делают с ней домашние маски для лица, добавляют при консервировании овощей, а также включают в состав согревающих напитков при простуде.
- Антипаразитарное и противогрибковое действие. Данное действие обусловлено содержанием кумарина.
- Специя активизирует обмен веществ. Именно за это свойство корицу очень ценят в диетологии. Ведь при любом ограничении в еде и питье обменные процессы затормаживаются, организм входит в режим сбережения. Считается, что с помощью ежедневного потребления порошка из корицы можно похудеть. Увы, но помогает корица лишь тем, кто оптимизирует под задачу похудения свой рацион и добавляет в режим дня физические нагрузки.
- Порошок корицы отличает способность оказывать сильное раздражающее действие на слизистую кишечника. В больших дозах она может даже вызывать слабительный эффект. Это свойство используется для очищения организма. Для мягкого послабляющего эффекта 0,5 чайной ложки корицы рекомендуют добавлять в стакан кефира и выпивать на ночь. Кроме того, принимать это вещество полезно из-за его ветрогонного действия.
- Корица стимулирует восприятие инсулина клетками организма, что снижает его выброс на поступление глюкозы в кровь. Таким образом, включение специи в рацион улучшает течение сахарного диабета 2 типа.
- Наконец, корица обладает согревающим и сосудорасширяющим свойством, способствует улучшению кровотока, снижает тонус сосудов.
Как корица влияет на давление: повышает или понижает?
Послабляющее действие корицы вынуждает организм выводить воду. А уменьшение объема жидкости в тканях способствует снижению артериального давления.
Сосудорасширяющее и спазмолитическое влияние корицы способствует нормализации прохождения крови по артериям: сосуды расширяются – давление понижается.
Лечение гипертонии корицей
Прием порошка в чистом виде может вызвать негативные последствия для желудка и печени. Поэтому корицу употребляют одновременно с другими продуктами. Например, посыпают ею пищу непосредственно перед употреблением или размешивают в напитках.
Очень ароматными получаются кефир, молоко или простокваша с корицей, а также кофе и чай. В качестве десерта можно натереть яблоко и посыпать порошком коричника цейлонского. Любители меда оценят его смесь с корицей. Безопасная дозировка – 0,5 чайной ложки молотой корицы 2 раза в день.
Может ли корица повышать давление?
Такое действие специя оказывает в сочетании с эфирными маслами. При низком давлении, 2-3 капли эфирного масла с корицей размешивают в стакане воды и выпивают его за 4 приема в течение дня. Для улучшения вкуса можно добавить к напитку немного меда или ягодного сиропа.
Корица от давления: противопоказания и предупреждения
- Следует с осторожностью относиться к любым народным средствам, в том числе, с применением корицы. Необходимо обязательно советоваться с терапевтом, прежде чем воспользоваться каким-либо рецептом.
- Не следует употреблять корицу в больших количествах. Нормально переносимая организмом порция – 1 чайная ложка в день.
- Передозировка может отрицательно повлиять на состояние печени и слизистой желудка.
- Корица вызывает сокращения матки, и потому ее не стоит принимать беременным женщинам.
- В силу сосудорасширяющего эффекта, с осторожностью применять во время кровотечений, в частности, в периоды менструации у женщин.
- Коричник китайский (кассия) – родственник Коричника цейлонского. Получаемая из его веток корица обладает схожим видом, ароматом, химическим составом и действием. Однако лечебный эффект при гипертонии у кассии менее выражен, а побочные действия могут быть сильнее. Чтобы быть уверенными в приобретении именно коры цейлонского растения, не навредить здоровью, приобретайте корицу в палочках (так ее проще всего отличить) и перемалывайте самостоятельно в кофемолке.
Норма кальция в крови у женщин после 50 лет таблица - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Люди, следящие за своим здоровьем, ведут правильный образ жизни, соблюдают простую, лёгкую диету, отказываются от никотина, алкоголя, наркотиков. Быть правильным легко на словах, а на деле, далеко не все придерживаются правил, диет, занимаются физкультурой. Печальный итог «весёлого» образа жизни сказывается на состоянии здоровья, прежде всего под удар попадают сосуды, как самые тонкие, ранимые внутренние органы. А их главный враг, известен всем – холестерин, именно он провоцирует развитие атеросклероза, «помогает» инфаркту, провоцирует инсульты. Узнать, есть ли наличие плохого холестерина в крови, поможет простой анализ, а вот после получения результатов, сразу возникает масса вопросов. ЛПНП холестерин, что такое ЛПВП, как они влияют на здоровье сосудов, это болезни? А ЛПНП холестерин повышен, и что это значит?
Терапевт всё объяснит, расскажет, однако, общие сведения о простых вещах человек должен знать, особенно если он беспокоится о своём здоровье или благополучии близких ему людей. Страшная, на первый взгляд аббревиатура ЛПНП обозначает содержание липопротеидов низкой плотности, то есть это показатель присутствия вредного холестерина в крови пациента. А повышение ЛПНП, показывает, что холестерин начал своё «чёрное дело», разрушает сосуды, приближает приход инсульта, повышенный уровень вредного вещества, своеобразный звонок, сообщающий об угрозе здоровью. Что делать с такой ситуацией, возможно ли лечение, попробуем разобраться с возникшими вопросами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Сортировка холестерина
Прежде чем обвинять холестерин во всех мировых бедах, следует разобраться, почему он присутствует в теле человека, ведь ненужных веществ, природа не создаёт. Холестерин – жироподобное вещество, вырабатываемое печенью, благодаря нему, происходит ряд важных, необходимых функций:
- выработка половых гормонов (эстрогена, тестостерона, кортизола);
- нормальная работа надпочечников;
- становление нервных тканей, клеток;
- синтез, переработка солнечной энергии в витамин D;
- правильное функционирование печени.
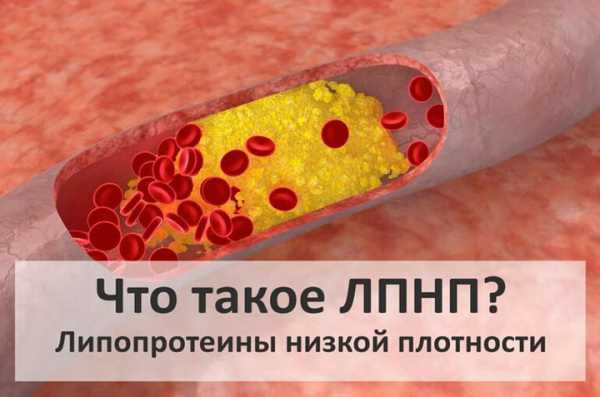
Нужный липид обвиняют в закупорке сосудов, развития атеросклероза, лишнего веса, складывается впечатление неправильного понятия ситуации в работе данного вещества. Действительно ли все обвинения верны, наверное, следует расставить все точки над «i». Существует хороший холестерин, вырабатываемый самой печенью, по – другому он называется холестерин с высокой плотностью, или ЛПВП, и существует холестерин низкой плотности – ЛПНП. Именно последний, плохой холестерин, следует выводить из крови, очищать от него сосуды, бороться с ним, пока он не стал виновником тяжёлых недугов.
Причины, по которым липопротеины низкой плотности попадают в кровь, известны всем – это обилие вредной пищи, перекусы на ходу, неправильный режим дня, отсутствие физического труда, занятий, элементарных упражнений. Важный фактор – злоупотребление никотином, алкоголем. Неумение контролировать свои желания, приводят многих людей на больничную койку, где приходит внезапное озарение зачастую уже не играющее никакой роли.
Знакомство с ЛПНП
Повышенный уровень липида постепенно рушит здоровье, лишает маленьких радостей жизни, провоцирует развитие недугов. Холестерол (другое имя липида), состоит из нескольких составляющих:
- липопротеиды высокой плотности;
- липопротеиды с низкой плотностью;
- липопротеиды с очень низкой плотностью;
- триглицириды;
- оксистеролы.
Последние 4 компонента, точнее, их избыток, считаются главными виновниками образования бляшек атеросклероза. Плохой холестерин легко проникает в стенки сосудов, откладывается там, и начинает складироваться, образовывая тромбы, пробки. Подобное вещество проблематично выводится из кровеносной системы, любит обживать капилляры, сосуды вен, артерий, такое положение вещей обуславливается наличием b — аполипопротеинов в их составе. Составляющее вещество соединяется с рецепторами, живущими на оболочках сосудов, что ведёт к накоплению липида выше нормы. Количественный состав вредного липида составляет 70% от всего состава холестерола, а вот полезное вещество составляет только 25%.

Бета – липопротеиды, не должны превышать определённое значение, они зависит от пола, возраста пациента. Холестерин ЛПНП в норме для женщин, выглядит так:
- количество общего холестерина до 50 лет — 2,9-7,86 ммоль/л ;
- после 50 лет составляет 2,27-5,71 ммоль/л;
- концентрация ЛПВП составляет 0,96-2,37 ммоль/л.
Нормальные показатели для мужчин:
- количество общего холестерина до 50 лет — 2,01 до 4,78 ммоль/л;
- после 50 лет — 0,71 до 1,93 ммоль/л;
- концентрация ЛПВП составляет — 3,5 до 6,6 ммоль/л.
Сдавая анализы, возможно, терапевт назначит прохождение липидограммы, эта процедура включает в себя ряд исследований:
- анализ на триглицериды;
- анализ крови на общий холестерин;
- анализ липопротеидов высокой плотности;
- анализ липопротеидов низкой плотности.
Анализ на плохой холестерол, не покажет некоторых тонкостей, требуемых для выявления течения, развития или обострения болезней. Результаты, стороннему человеку покажутся китайскими иероглифами, аббревиатура ХС ЛПНП – значит, количество холестерина, ОХС – общий холестерол, КА – индекс атерогенности. Последний параметр является показателем, по которому определяют уровень холестерин липопротеидов низкой плотности по отношению к хорошему холестерину, то есть процент риска заболеваемости атеросклерозом и другими болезнями. Холестерол – общее название жироподобного вещества. В липопротеиды – другое название плохих компонентов холестерола.
Разобравшись со страшными, непонятными названиями, можно спокойно рассмотреть анализы, конечно, расшифровывать их должен только опытный врач – это без вариантов, однако, нужные знания помогут быстрее понять ситуацию, знать свою норму, вникнуть, требуется лечение или профилактика.
Высокие и низкие показатели липидного вещества
Сказать увеличенный коэффициент ЛПНП, или наоборот, пониженный сразу, будет проблематично, каждый человек индивидуален, ведь, что для одного норма – для другого будет перебор. Согласно общепринятым таблицам бета липопротеидов, в норме должна выглядеть так:
- меньше 2,4 ммоль/л – нормальный уровень;
- 2,5 – 3,4 ммоль/л – допустимое содержание;
- 3,4-4,1 ммоль/л – опасная концентрация ЛНП;
- 4,2 – 4,7 ммоль/л – высокий уровень;
- больше 4,8 наивысший уровень.
Если терапевт сообщает, что холестерин ЛПНП повышен, это значит, что плохой холестерин доминирует над полезным липидным веществом, его высокий уровень следует срочно уменьшать. Что делать с ним – естественно, выводить из организма, с помощью диет, медикаментов, физических упражнений. Если липопротеиды низкой плотности повышены, это сигнал о возникших проблемах со щитовидной железой, почками, печенью. Возможен застой желчи, развивающаяся почечно — каменная болезнь, цирроз. Бета холестерин, своеобразный индикатор здоровья людей, он может повышаться во время беременности, предупреждает обо всех изменениях, происходящих с организмом, главное – вовремя узнать эти сигналы. Анализы на холестерол рекомендуют сдавать каждые 5 лет здоровым людям, а больным рекомендовано проверять холестерол каждые 6 месяцев.
Если холестерин ЛПНП понижен, это может означать некоторые отклонения, возможно, это наследственный фактор, и нет повода для переживаний. Но пониженный вредный холестерин говорит о проблемах с лёгкими, суставами, возможно, стоит повысить потребление полезных веществ, микроэлементов, этот показатель говорит о дефиците йода, витамина С, В, А. Повышающий продукт для бета холестерина – икра морских обитателей, содержащиеся там микроэлементы, моментально компенсируют нехватку витаминов, минералов, йода. Следует помнить, что нехватка липида приводит к депрессиям, стрессам, психозам. В липопротеиды, имеющиеся в крови также играют важную роль, постоянные показатели низкого вредного вещества могут указывать на тяжёлые аутоиммунные процессы, возникшие опухоли, онкологию. Именно поэтому врачи рекомендуют пациентам, особенно людям, перешагнувшим 40 — летний юбилей, сдавать анализы на биохимию каждый год.
Перепады ЛПНП у будущих мамочек – вещь постоянная, ведь внутри растёт ещё один организм, бить тревогу следует, если на фоне плохих анализов проявляется анемия, нехватка магния, кальция. В совокупности, это повлияет на будущего младенца, его развитие будет под угрозой, следовательно, беременным следует внимательней относиться к своему здоровью, тут важно также соблюдать диеты, питаться полноценно, однако, отдавать предпочтение следует нежирной рыбе, фруктам, овощам, цитрусовым, именно они помогут нормализовать уровень липида, поддержать его нужный уровень или стабилизировать его концентрацию. Если же у беременных происходит ЛПНП повышение, что это значит? Если притом, подобный уровень держится довольно долгий период (несколько месяцев), это сигнал о проблемах с сосудами, отёками рук, ног, повышенном давлении. Будущей матери просто необходим покой, правильное питание, лечение в стационаре.
Профилактика вредного вещества довольно проста – правильный образ жизни, режим дня, физкультура, диета. Обычно накопление опасного вещества наблюдается после 40 лет, организму тяжелее справляться с нагрузками, обостряются ранее не вылеченные недуги, сказывается образ жизни. Особенно страдают женщины, в период менопаузы, гормоны заставляют перестраиваться нервную, половую систему, резко меняются все показатели и составляющие в теле. Дамам рекомендованы санатории, курорты, побольше свежего воздуха, богатого йодом – всё это стабилизирует уровень липида, убережёт от атеросклероза, инсультов, инфаркта, ишемической болезни сердца. Такие же советы подойдут и мужчинам.
Здоровье следует беречь, заботится о нём, никому не хочется лежать на больничных койках, наоборот, хочется свободы, радости движений, силы мышц. Всё возможно, если стараться.
У древних врачевателей пульс был одним из самых важных показателей здоровья человека. По частоте пульса, его наполнению, напряжению врачи определяли многие стороны здоровья человека. Современная медицина, к сожалению, в большей мере утратила эти навыки, на замену этим знаниям пришли лабораторные тесты и современная аппаратура. В разном возрасте частота сердечных сокращений (ЧСС) отличается, свидетельствуя о многих патологиях и отклонениях. Сегодня речь пойдет о возрастных особенностях работы сердца у женщин.
Особенности пульса у женщин

Считается, что женский организм больше мужского подвержен гормональным и эмоциональным всплескам, которые непосредственно влияют на частоту пульса. Общая тенденция характеризуется постепенным уменьшением ЧСС с возрастом, с периодическими подъемами в определенных возрастах.
- Внутриутробно у плода частота сердцебиения не отличается у мальчиков и девочек и составляет в норме 120-160 ударов в минуту. Таким же остается сердечный ритм примерно на протяжении первого года жизни, постепенно падая.
- В подростковом возрасте может наблюдаться очередной скачок пульса, связанный с работой половых гормонов. В периоде 12-16 лет наблюдается небольшое падение частоты пульса по сравнению с предыдущим возрастным диапазоном. Однако некоторые подростки бывают чересчур эмоциональны в период полового созревания, поэтому и средние показатели частоты сердечных сокращений могут быть выше.
- После окончания полового созревания пульс становится более или менее стабильным и составляет в норме 65-85 ударов в минуту.
- Очередной скачок ЧСС наблюдается у женщины в период беременности. Даже нормально протекающая беременность способствует учащению частоты сердцебиения на 20 % от рабочего уровня. Это обусловлено изменением объема крови и направлено на качественное кровоснабжение матки. В родах пульс на высоте схватки может достигать 100-120 ударов в минуту ввиду огромного физического напряжения. После родов в течение буквально первых суток этот показатель приходит в норму.
- В репродуктивном возрасте около 30-40 лет пульс сохраняет достаточно стабильные показатели. Нормальным его значением в этом возрасте считается частота 65-85 ударов в минуту в покое при условии отсутствия каких-либо заболеваний или отклонений в работе сердца.
- В период перименопаузы, в возрасте около 45-50 лет, вновь может наблюдаться очередной скачок пульса в связи с гормональной перестройкой организма. У многих женщин период климакса протекает достаточно тяжело и сопровождается горячими приливами, приступами жара, потливости и учащенного до 100 ударов в минуту сердцебиения. У некоторых женщин в возрасте около 50 лет впервые возникает гипертоническая болезнь или проявляются болезни сердца. При тяжелом течении менопаузы женщина обязана обратиться к гинекологу и обсудить с ним варианты лечения этих состояний.
- В возрасте старше 60 лет ЧСС постепенно начинает снижаться ввиду физиологического старения сердца и ослабления его работы. Однако при наличии тяжелой неконтролируемой гипертонической болезни может наблюдаться и учащение ЧСС даже в состоянии покоя. Важно понимать, что чем старше человек, тем меньше максимально безопасные цифры его пульса. Если молодая женщина 30-35 лет может относительно безопасно перенести приступ тахикардии до 120-140 ударов в минуту, то для пожилой женщины 80 лет эти цифры будут не более 90 в минуту. Большая частота сердечных сокращений в пожилом возрасте быстро приводит к инфаркту или острому нарушению ритма.
Причины изменения пульса у женщин
В корне неверно трактовать свой пульс самостоятельно. При любых изменениях в работе сердца необходимо прийти на прием к врачу и пройти обследование (анализы крови, гормональные исследования, ЭКГ, УЗИ сердца и другие тесты).
Показатели частоты пульса зависят не только от возраста, но и от множества иных факторов:
- Время суток. Ночью сердце работает более спокойно, пик его активности приходится на утренние часы.
- Состояние здоровья человека в общем: высокая температура, особенно при инфекционных заболеваниях, провоцирует повышение ЧСС.
- Эмоциональное состояние. Стресс, страх, агрессия, тревога повышают частоту сердечных сокращений.
- Масса тела. У женщин с ожирением чаще наблюдаются отклонения в частоте пульса в ту или иную сторону, а также заболевания сердца и сосудов.
- Заболевания щитовидной железы наиболее значимо влияют на ЧСС. Повышение ее функции (гипертиреоз) провоцирует выраженное учащение пульса. Такую же картину будет давать неверно подобранная дозировка тиреоидных гормонов для больного с гипотиреозом.
- Злоупотребление кофе и энергетическими напитками. Избыток кофеина заставляет сердце работать «на износ», повышая частоту пульса.
- Злоупотребление никотином и алкоголем также значимо влияют на состояние сосудов и работе сердца, учащая его работу.
Поражение непосредственно сердца (инфаркт, сердечная недостаточность, стенокардия, миокардиодистрофия и т. д.), как правило, замедляют работу сердца. Варианты нарушения электрической проводимости сердца могут протекать как по типу замедления ЧСС (брадиаритмии), так и по типу учащения (тахиаритмия).
Норма давления и пульса по возрастам: таблица нормальных значений
Артериальное давление и пульс являются важнейшими параметрами человеческого организма, по которым можно судить о состоянии организма взрослого человека.
Систолический показатель – первая цифра, отображающая интенсивность выталкивания крови сердцем в сосуды. Диастолический показатель – вторая цифра, фиксируется в момент между сокращениями, и ключевым образом зависит от функционирования почек.
Как правило, интерес к показателям нормального давления происходит тогда, когда случаются скачки артериального давления, появляются ощутимые проблемы со здоровьем.
В связи с этим необходимо выяснить, какое нормальное давление у человека? Что означает пульсовое артериальное давление? И сколько составляет идеальное АД?
От чего зависят показатели давления крови?
Прежде чем выяснить, каким должно быть нормальное давление крови у человека, необходимо разобраться, какие факторы влияют на показатели АД.
Давление крови – это та сила, с которой поток крови воздействует на сосудистые стенки сосудов крови. Значения его параметров тесно взаимосвязаны со скоростью и силой сердечных сокращений, а также с объемом крови, который сердце может пропустить через себя на протяжении определенного промежутка времени – 1 минута.
В медицинской практике существует установленные показатели давления, то есть среднее значение, которое приписывается человеку по возрасту в зависимости от его пола.
Именно эти значения показывают степень функциональности, с которой работает весь организм взрослого человека, а также, можно охарактеризовать некоторые системы в отдельности.
Кровяное давление считается индивидуальным параметром, показатели которого варьируются в зависимости от различных факторов:
- Сила и частотность сокращений сердца, что обеспечивает продвижение крови по артериям, венам и сосудам.
- Особенность состава крови. Бывают такие характеристики крови, которые принадлежат конкретному пациенту, вследствие чего может затрудняться кровоток, и увеличиваться сила давления крови.
- Атеросклероз. Если у пациента в организме есть отложения на сосудистых стенках, развивается дополнительная нагрузка на них.
- Эластичность и упругость сосудистых стенок. При изнашивании кровеносных сосудов, наблюдаются затруднения движения крови при повышенной нагрузке.
- Чрезмерно расширены/сужены сосуды крови. Обычно такое состояние сосудов провоцируется эмоциональными факторами (стресс, паника, нервное расстройство).
- Особенности функционирования щитовидной железы, когда при избытке определенных гормонов, происходит увеличение параметров АД.
Под влиянием перечисленных факторов, кровяное давление может отличаться от нормальных параметров. Ввиду этого, давление человека – это сугубо индивидуальное и относительное понятие.
Нормальное АД по возрастам
на
Всем известно, что самое идеальное АД – это 120/80. Но мало кто понимает, что такие рамки достаточно размыты, потому что нормальное кровяное давление не исключительно 120/80, но и нормой считается среднее значение от 101/59 до 139/89.
Не только с возрастом АД немного увеличивается, поэтому появилось такое понятие как рабочее артериальное давление. Такое состояние означает тот уровень давления, который никак не отражается на состоянии человека, при этом он не соответствует принятой норме.
Например:
- У женщины в возрасте 40 лет, артериальное давление составляет 140/70. Такое давление имеет отклонение от усредненных показателей, но при этом оно не оказывает пагубного воздействия на организм.
- Если снизить давление до требуемой нормы, то есть 120/80, то ухудшится самочувствие, проявится неприятная симптоматика.
Однако существует среднее значение кровяного давления по возрасту. Таблица нормального АД по возрастам:
- В 16-20 лет нормальное артериальное давление должно быть 100-120/70-80.
- В 20-30 лет давление крови должно быть 120-126/75-80.
- В 40 лет считается нормальным 125/80.
- В 45 лет нормальные показатели 127/80.
- В 50 лет нормой считается 130/80.
- В 60 лет – 135/85, в 70 лет – 140/88.
Как показывает таблица давления по возрастам, возрастные изменения касаются не только систолического показателя, но и диастолического. Однако все равно нужно понимать, что это всего лишь усредненные показатели, к которым не всегда стоит стремиться.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В возрасте 20 лет нормальное АД может быть немного пониженным, такое понижение касается двух показателей. В целом в 20 лет давление в состоянии покоя 100/70 принято считать нормой, с возрастом оно приравнивается к усредненным параметрам. Подробно обо всем поможет узнать норма давления по возрасту, таблица и показатели.
Опираясь на медицинскую статистику, можно сказать, что мужчины после 40 лет попадают в группу риска развития артериальной гипертензии.
Существует и другая обобщенная таблица норм давления, которая представляет собой более усредненные показатели (составление таблицы произошло в 1981 году):
- 16-20 лет – 100-120/70-80.
- 20-40 лет – 120-130/70-80.
- 40-60 лет – верхнее значение не более 140, нижнее не более 90.
- После 60 лет – 150/90.
Стоит отметить, что давление у мужчины в возрасте 20 лет, а также у женщины в таком же возрасте будет незначительно отличаться. У молодого парня самое идеальное значение АД для такого возраста 123/76, у девушки 20 лет – 116/72.
Пульсовое давление
Пульсовое давление представляет собой разницу между систолическим и диастолическим показателем. Нормальная разница должна быть от 30 до 50 мм ртутного столба.
Аномальное отклонение от принятой нормы значительно ухудшает качество жизни пациента, здоровье в целом, а также, сопровождается неприятной симптоматикой.
Высокое пульсовое давление у человека может сигнализировать о сбоях в функционировании сердечно-сосудистой системы, особенно большое значение разницы, присуще людям старше 60-летнего возраста. Повышенным пульсовым давлением считается то давление, разница которого более 60 мм ртутного столба.
Такие показатели очень негативно сказываются на функционировании организма, потому что данное состояние способствует ускорению естественного старения всех внутренних органов, в частности это касается головного мозга, почек, сердца.
Выделяют разнообразные причины такой аномалии:
- Причины могут крыть в жесткости крупных артериальных сосудов.
- Гиперкинетический синдром.
- Эндокардит, блокада сердца.
- В период беременности.
- Повышение внутричерепного давления.
- Анемия.
- Сердечная недостаточность хронической формы.
Стоит отметить, что возраст не влияет на разницу пульсового давления, как и пол человека. В случае значительного понижения или повышения показателей, необходимо незамедлительно обратиться к врачу, для выяснения причины такой патологии и назначения соответствующего лечения.
Давление и пульс человека
Давление, пульс являются параметрами, которые в обязательном порядке снимает лечащий врач. Нормальное давление и пульс – это залог хорошего состояния и здоровья человека. Если присутствуют отклонения от нормы, можно говорить, что развивается какая-либо патология.
Давление и пульс – это две взаимосвязанные величины, которые в любом случае оказывают влияние друг на друга. Например, при повышенном АД учащается биение пульса, удары которого пациент ощущает очень четко. Опираясь на это, необходимо выяснить, сколько ударов в минуту считается нормой?
Как и давление, пульс имеет свои усредненные нормы по возрастам:
- Новорожденный ребенок – 140.
- 8-14 лет – 85, 16-20 лет – 80.
- 20-30 лет – 70, 30-40 лет – 65,
- 40-50 лет – 65.
- Во время заболевания – 120, перед смертью – 160.
Как и давление, пульс измеряется по возрастам, и с возрастом человека количество ударов уменьшается, за исключением времени болезней. Почему же количество ударов уменьшается с возрастом человека?
Дело в том, что чем будут экономичнее обменные процессы в человеческом организме, тем меньшее число ударов делает сердце за определенный промежуток времени, тем больше продолжительность человеческой жизни.
У полностью здорового человека (возраст не важен) пульс имеет свойства ритмичности, вследствие которых пульсовые волны происходят через равные промежутки времени. Если протекает нарушение сердечного ритма, изменится давление, пульс.
Измеряя свой пульс, зная его нормальные показатели по возрасту, можно распознать назревающую проблему. К примеру, если число ударов в одну минуту стало больше спустя пару часов после приема пищи, можно предположить отравление.
Как измеряется пульс и давление?
Главный способ определения пульса – это прощупывание артерий. Как правило, осуществляется пальпация лучевой артерии: кисть пациента обхватывается в зоне лучезапястного сустава, большой палец врача находится на тыльной стороне предплечья, другие пальцы – на внутренней поверхности лучевой кости. Что необходимо знать об измерении пульса:
- Если правильно расположить пальцы, то можно прощупать лучевую артерию, которая беспрерывно пульсирует.
- Обычно при обследовании человека, пульс прощупывается на двух руках, так как он не всегда одинаков на левой и правой руке.
- В ряде случаев, пальпировать могут бедренную, височную либо сонную артерии. В этих сосудах частотность пульса всегда одинакова.
- Длительность измерения пульса полминуты, полученный результат умножают на два.
- Когда у пациента сбой сердечного ритма, пульс всегда прощупывается одну минуту.
Когда у пациента напряженный пульс, удары ощущаются достаточно четко, то можно смело делать вывод о высоком артериальном давлении.
В завершение нужно сказать, что пульс и артериальное давление – очень важные показатели, контролировать которые жизненно необходимо, и при малейших отклонениях от нормы, требуется незамедлительно обратиться к доктору. О нормах давления расскажет Елена Малышева в видео в этой статье.
на
Кальций в крови норма у женщин по возрасту, уровень кальция
Как известно с возрастом многие биохимические показатели крови меняются. Эти изменения крайне важно отслеживать и контролировать, особенно у женщин. Здоровье женщины после определенного возраста становится очень уязвимым. Особенно важно определять уровень кальция в крови, ведь в пожилом возрасте многие женщины сталкиваются именно с проблемой нехватки этого элемента. Кальций в крови норма у женщин по возрасту. Как регулировать этот показатель и к чему могут привести отклонения от норм.
Роль Са в организме женщины
Помимо того, что Са это основной строительный материал для костей и зубов, этот элемент обеспечивает правильную работу мышц и сердца. При недостатке Са в организме женщины могут развиваться сердечные и неврологические заболевания, многие из которых опасны для жизни. В зависимости от возраста организм нуждается в разном содержании этого элемента, поэтому так важно знать, какая норма соответствует именно вам.

Для специалистов важно оценить не только общий уровень кальция, но и определить количество свободного микроэлемента. Именно он имеет наибольшую ценность для организма женщины. Такой анализ делают не во всех поликлиниках, а потому для проведения исследования лучше обратиться в платный медицинский центр.
Нормы кальция у женщин по возрасту
Для оценки общего состояния при расшифровке анализа важно учесть возраст пациентки. Только с учетом возрастной группы можно выявить отклонения от норм. Сегодня в качестве средних показателей для женщин врачи используют следующие нормы:
- Новорожденные девочки: 2-2,6 ед.
- Девочки до 2-х лет: 2,24-2,76 ед.
- Девочки до 12 лет: 2,19-2,8 ед.
- Пациентки от 13 до 60 лет: 2,1-2,56 ед.
Стоит отметить, что по отклонениям уровня Са в крови врачи не ставят определенный диагноз. Для того чтобы узнать полную картину здоровья женщины, нужно определить уровень кальция в костях. Это исследование необходимо для того, чтобы узнать, не отдает ли организм кальций из костей в пользу других систем.
Опасность повышения
Повышенная норма кальция в крови зачастую говорит следующих заболеваниях: • Нарушение работы щитовидной железы.
- Онкологические заболевания.
- Саркоидоз.
- Повышенное содержание витамина Д.
- Обезвоживание организма.
- Патологии печени.
- Туберкулез позвоночного столба.
Наиболее частой причиной повышения кальция в крови у женщин является нарушение работы щитовидной железы. Гормон, который вырабатывается этим органом и отвечает за распределение кальция в организме. В результате патологии происходит повышенная выработка гормона, и он начинает работать не на распределение кальция, а на его скапливание в крови. Чаще всего с этой проблемой сталкиваются женщины после 40 лет.
Повышение Са в крови опасно его отложением в мочеполовой системе, на стенках сосудов, в разных органах и тканях, что неизменно приводит к неприятным и даже опасным осложнениям.
Опасность понижения Снижение уровня кальция в крови может происходить по следующим причинам:
- Дефицит витамина Д.
- Остеопороз.
- Остеомаляция.
- Снижение функций щитовидной железы.
- Патологии почек.
- Недостаток магния.
- Патологии поджелудочной железы.
- Истощение.
- Патологии надпочечников.
- Генетические болезни.
Недостаток кальция в организме ведет к развитию многих патологий. От дефицита Са страдает сердце, нервная система, сосуды, нарушается кислотно-щелочной баланс крови. Помимо этого страдают кости, зубы и волосы женщины, что конечно не может не сказаться на эмоциональном и физическом состоянии.
Особенности лечения
Повышенное содержание кальция в крови не является самостоятельным заболеванием, и снижать его не выявив истинной причины нарушения просто абсурдно. Даже если вы исключите из рациона все продукты богатые кальцием, это не принесет вам здоровье, а лишь усугубит ситуацию.
Диета может назначаться только лечащим врачом в ходе комплексной терапии.
Недостаток Са может быть вызван скудным питанием. Чтобы контролировать уровень этого микроэлемента в организме нужно знать его нормы потребления по возрасту. Ваш уровень кальция будет нормальным, если вы будете придерживаться следующей таблицы суточного потребления кальция:
- Девочки до 6 месяцев: 400 мг.
- Девочки до 1 года: 600 мг.
- Девочки 1-10 лет: 800 мг.
- Девушки 10-18 лет: 1500 мг.
- Женщины 18-30 лет: 1000 мг.
- Женщины 30-50 лет: 1000 мг.
- Беременные и кормящие женщины: 1200 мг.
- Женщины в менопаузе: без препаратов 800, с эстрогеном 1000, с витамином Д 800 мг.
Особенно важно следить за уровнем кальция в организме женщинам после 50 лет. Чтобы не столкнуться в этот момент с нарушением кальциевого обмена, обязательно нужно посетить гинеколога при наступлении менопаузы. Препараты, которые назначит врач, не только устранят неприятные симптомы климакса, но и уберегут вас от нарушений уровня кальция в крови.
Также нужно следить за уровнем кальция беременным и кормящим женщинам. Помните, что малыш нуждается в этом элементе. Его органы и ткани только начинают свое формирование, и если вы не будете употреблять достаточное количество этого элемента с продуктами питания, организм начнет забирать его из ваших костей, что негативно отразится на вашем здоровье.
Показаниями к сдаче анализа являются следующие состояния:
- Беременность.
- Патологии органов ЖКТ.
- Боли в мышцах.
- Онкологические болезни.
- Остеопороз.
- Перед хирургическим лечением.
- Сердечно-сосудистые болезни.
Если у вас имеются любые хронические заболевания этот анализ нужно делать не реже чем 2 раза в год. Это позволит регулировать уровень кальция своевременно и не допустить опасных осложнений.
Нормальный уровень кальция в крови нужно поддерживать на протяжении всей жизни. Нельзя допускать резких отклонений от норм. Каждая женщина должна сдавать анализ на биохимическое исследование крови не реже одного раза в год. Женский организм требует особого отношения, ведь женщина, это в первую очередь мать, и чтобы выносить, родить и вырастить здорового ребенка, она должна сама быть здоровой.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе