Платное обследование желудка
Современные методы обследования желудка
Для прочтения нужно: 3 мин.
Желудок — орган желудочно-кишечного тракта, в котором происходит переваривание пиши. В гастроэнтерологической практике выделяется большое количество различных заболеваний желудка. Некоторые из них могут быть опасными и приводить к развитию осложнений. Именно поэтому так важно проводить инструментальное и лабораторное обследования желудка, назначенные специалистом. Они позволят своевременно выявить заболевание, с максимальной достоверностью уточнить его стадию и назначить эффективное лечение.
Когда следует пройти обследование желудка
При обнаружении любых отклонений в работе ЖКТ необходимо обратиться к гастроэнтерологу. Именно этот специалист может рекомендовать пройти обследование желудка как для установления или уточнения диагноза, так и в профилактических целях. Обычно оно назначается при наличии у пациента таких симптомов:
- болевые ощущения за грудиной или в эпигастральной области;
- усиленное газообразование;
- кровотечение из толстой кишки;
- боли, чувство распирания или тяжести, появляющиеся в желудке после приема пищи;
- частая изжога;
- рвота, в которой имеется примесь крови;
- отрыжка, имеющая кислый привкус;
- частая тошнота или рвота пищей, употребленной накануне;
- нарушение пищеварительной функции или акта глотания;
- чувство инородного тела в пищеводе;
- изменения аппетита (когда желание поесть снижается или отсутствует в течение длительного времени, а также в случаях, когда человека постоянно мучает чувство голода).
Показаниями к назначению медицинского обследования желудка могут быть и различные заболевания. Средства аппаратной диагностики помогают выявить причину болезни и узнать, насколько эффективно проводимое лечение. Различные процедуры обследования желудка проводят при:
- наличии полипов и других новообразований на слизистой желудка;
- гастрите;
- грыже;
- язвенной болезни;
- рефлюксной болезни;
- онкологических заболеваниях;
- воспалительных процессах любой этиологии в поджелудочной железе, в области двенадцатиперстной кишки и желудке;
- портально-гипертензивной гастропатии;
- ахалазии пищевода;
- желчнокаменной болезни.
В целях уточнения диагноза или контроля проводимого лечения гастроэнтерологом назначаются различные виды инструментальных и лабораторных исследований.
Методы диагностики патологий желудка
Статистика утверждает, что приблизительно 95% населения в той или иной мере нуждается в регулярном наблюдении у гастроэнтеролога. Но бояться этого не стоит. Современный уровень диагностики заболеваний желудка в России высокий. Во множестве клиник есть высокотехнологичное оборудование, позволяющее с высокой точностью проводить диагностику, и квалифицированные врачи-гастроэнтерологи, которые объяснят, какое вам необходимо обследование желудка и с чего начать подготовку к нему.
Инструментальные способы обследования желудка
Аппаратные способы обследования желудка являются главным звеном в диагностировании заболеваний органов пищеварительной системы. Они не могут заменять друг друга. Каждый из таких методов обследования желудка назначается на основе имеющейся клинической картины и дает возможность оценить морфологические и структурные особенности пищеварительного органа.
К современным инструментальным методам обследования желудка относится:
-
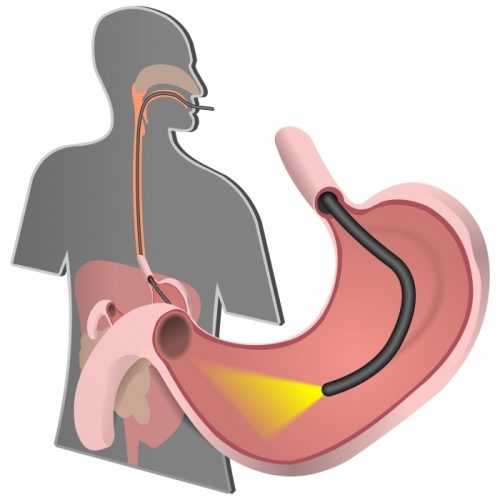
Гастроскопия, или эзофагогастродуоденоскопия (ЭГДС), — это осмотр желудка с помощью специального гибкого инструмента, с оптоволоконной нитью внутри и микро-объективом на конце прибора, — эндоскопа. Назначают ЭГДС перед плановой операцией, при значительной потере веса и любых симптомах болезней желудка или кишечника (тошнота, сильная изжога, боль, отрыжка, ощущение тяжести в желудке и т.д.). Противопоказаниями к ее проведению являются:
- выраженная дыхательная недостаточность;
- нарушения ритма сердца;
- гипертонический криз;
- инсульт;
- гипертонический криз;
- психические нарушения.
Всем пациентам врач всегда говорит о том, как подготовиться к такому обследованию желудка, поскольку от этого зависит достоверность и информативность результатов. Пациенту следует:
- отказаться от еды за 10 часов до исследования;
- не курить и не принимать лекарства в капсулах или таблетках перед процедурой;
- снять галстук, очки и зубные протезы на время процедуры.
Гастроскопия занимает от 5-ти до 10-ти минут. Пациента просят лечь на левый бок. В рот вставляется загубник, в горло вводится эндоскоп. Врач просит сделать глотательное движение и, управляя эндоскопом, делает осмотр.
Обратите внимание! Не бойтесь боли в процессе проведения гастроскопии. При использовании нового оборудования и специальных анестезирующих средств неприятные ощущения сведены к минимуму.Никакие другие виды диагностики желудка не дадут столько информации для постановки диагноза и выбора метода лечения. Только ЭГДС позволяет детально рассмотреть внутреннюю поверхность органа, сделать цифровую видеозапись процесса и провести необходимые дополнительные исследования (биопсию и определение кислотности желудочного сока). Результаты гастроскопического исследования с детальным описанием увиденных во время осмотра возрастных или патологических изменений выдаются пациенту в тот же день. Нередко ЭГДС назначается совместно с колоноскопией, или фиброколоноскопией (ФКС), — аналогичной процедурой, но предназначенной для осмотра кишечника.
-
Рентгеноскопия желудка — это визуализация органа на экране рентгенологического оборудования, применяемая для изучения состояния слизистых оболочек и диагностирования нарушений в их функционировании. Показаниями к ее проведению является:
- снижение веса;
- отрыжка;
- кровь в кале;
- изжога;
- нарушение глотания.
У рентгеноскопии желудка есть противопоказания. Не рекомендуется проводить ее при непроходимости кишечника, сквозном нарушении стенки желудка, беременности и наличии у пациента аллергии на препараты, в составе которых есть барий.
Подготовка к такому обследованию желудка очень проста. Пациенту необходимо за несколько дней исключить из рациона бобовые, молоко, выпечку, фрукты, овощи и воздержаться от приема пищи вечером накануне процедуры.
Перед началом рентгеноскопии пациент принимает контрастное вещество — суспензию с сульфатом бария (примерно 0,250 мл). Данное вещество обволакивает слизистую оболочку желудка, задерживает рентгеновские лучи, обеспечивая четкое изображение органа на экране. После этого больного просят принять разные позы и делают снимки. Никаких неприятных ощущений процедура не вызывает.
Важно знать! После завершения обследования может появиться легкая тошнота и в течение 2–3-х дней кал будет белого цвета. Не беспокойтесь! Так организм выводит сульфат бария.Результаты рентгеноскопии позволяют быстро и точно провести диагностику различных болезней желудка — гастрита, грыжи, злокачественных образований, язвы желудка и двенадцатиперстной кишки.
-
Эхография, или УЗИ-обследование желудка, — метод, основанный на способности тканей отражать звуковые волны с частотой более 20 кГц. Такое исследование назначают крайне редко и преимущественно детям. Почему? УЗИ желудка (именно желудка) — малоинформативная процедура в сравнении, например, с гастроскопией. При эхографии невозможно разглядеть патологию целиком, нельзя одновременно произвести биопсию, отследить характер изменений. Но в виду того, что другие виды аппаратных исследований детям могут доставить дискомфорт, начинают с УЗИ желудка — исключительно для подтверждения подозрений гастроэнтеролога. Окончательный диагноз после этого исследования поставить нельзя. В качестве первичной диагностики он порой назначается и взрослым, боязливо относящимся к другим видам исследований.
УЗИ желудка рекомендуется проводить, если мучает усиленное газообразование, возникают болевые ощущения в области желудка, есть проблемы с перевариванием пищи или подозрения на наличие гастрита, язвы, полипов или онкологических новообразований.
Назначая УЗИ желудка, врач всегда уточняет, какая именно требуется подготовка при обследовании, ведь от нее зависит точность результатов. Примерно за 3 дня пациентам следует исключить из меню клетчатку (фрукты, овощи), молочные продукты, бобовые, газированные напитки и соленья, хлеб. Утром перед процедурой нельзя есть, пить и курить. Обычно данное исследование проводится (не всегда) в составе УЗИ всех органов брюшной полости.
По времени УЗИ занимает 7–15 минут. Пациент ложится на кушетку и на живот ему наносится специальный гель. Врач водит датчиком по коже и получает изображение на мониторе. В некоторых случаях после обследования на голодный желудок пациенту необходимо выпить 0,5 литра воды и вновь пройти процедуру. Никаких неприятных ощущений УЗИ не вызывает.
Результаты УЗИ известны сразу после завершения обследования. Они позволяют предположить, что вызывает дискомфорт, поскольку оценке подвергаются многие факторы:
- положение и размер органа в срезах — в норме они «овальные или округлые кольцевидные образования с ободком эхонегативного характера и эхопозитивным центром»;
- наружная серозная оболочка — в норме «гиперэхогенная»;
- размер мышечной оболочки — «20–25 мм, гипоэхогенного характера»;
- размер подслизистой оболочки — «до 3 мм, средней эхогенности»;
- мышечная пластинка слизистой — «до 1 мм, низкой гипоэхогенности»;
- состояние слизистой — «до 1,5 мм в размере, гиперэхогенная»;
- толщина стенок — в норме «5 слоев стенки, различных по эхогенности, толщина стенки — от 4–6 до 6–8 мм в проксимальных отделах»;
- слои желудочной стенки — «равномерные»;
- перистальтика — «первичная эвакуация стакана воды — 3 мин, полная — 20 мин»;
- наличие воспалений — «отсутствуют».
Лабораторная диагностика патологий желудка
Это исследования биологических жидкостей организма: желудочного сока, крови, кала и мочи. Без инструментальных методов они не помогут поставить точный диагноз. Но их необходимо проводить при полном обследовании желудка, иначе невозможно определить секреторную активность, бактериальный состав кишечника, активность печеночных ферментов и другие важные показатели.-
Исследование желудочного сока назначают при хроническом гастрите и язве желудка. Проводят данное обследование и при таких состояниях, как функциональная ахлоргидрия и раздраженный желудок.
К исследованию нужно подготовиться — не позже 8-ми часов вечера накануне съесть легкий ужин, а утром в день процедуры не курить, не пить жидкости, не принимать лекарства и не есть. Взятие желудочного сока производится с помощью специального зонда, который аккуратно вводят через рот и пищевод. После этого зонд выводят, дают больному завтрак, а после берут еще порцию желудочного сока. Есть и беззозондовый метод. Он основан на приеме пациентом реагентов, после чего исследуются слюна и моча на предмет изменения цвета.
Результаты зондирования подразумевают описание цвета, объема, запаха, определение кислотности желудочного сока. Они позволяют оценить функциональное и морфологическое состояние слизистой желудка и являются основными для определения секреторной функции желудка. А вот результаты беззондовых методов дают только ориентировочную информацию без количественных характеристик желудочной секреции.
-
Исследование крови. Без него не обойдется ни одно комплексное обследование при диагностировании или проверке любых заболеваний желудка. Кровь берут на анализ утром натощак. За день перед процедурой не стоит употреблять алкоголь и жирную высококалорийную пищу, необходимо воздержаться от курения. Если для исследования требуется забор, например, стимуляционной пробы, предполагающей употребление белковой смеси, необходимо удостовериться, что пациент не имел в анамнезе аллергии на те или иные растительные и животные белки. Если гастроэнтерологический больной принимает лекарственные препараты, необходимо выяснить: можно ли от них отказаться. Если нет, то, по крайней мере, за 1 день до исследования, необходимо снизить дозировку. Возможно также, что препараты не исказят результаты теста. Кровь берется с соблюдением всех правил асептики и антисептики.
По результатам анализа можно оценить общее состояние организма, морфологические повреждения тканей, определить функциональные особенности органа, определить стадию воспалительного процесса и эффективность терапии.
Сегодня разработаны специальные гастроэнтерологические панели, включающие комплекс тестов с взятием крови из вены. В панель могут входить, например, тесты на уровень и пропорции пепсиногенов I и II, стимулированного или базального гастрина-17, на наличие антигенов (IgG) к бактерии Helicobacter pylori, способной приводить к H. pylori-ассоциированному хроническому гастриту. Кроме того, показаниями к такому исследованию обычно являются риск язвенной болезни и различные диспептические расстройства.
Известно, что при воспалении поджелудочной железы фермент липаза (триацилглицеролацилгидролаза) попадает в кровь, таким образом, если липазу удается обнаружить в крови в объеме свыше 78 Ед/л, можно говорить об остром или хроническом панкреатите либо о перфоративной язве желудка.
Для подтверждения или опровержения аутоиммунных патологий желудка (хронического атрофического гастрита, пернициозной анемии и др.) берется сыворотка крови на антитела (IgG, IgA, IgM) к париетальным клеткам желудка, а также на антитела (IgG) к внутреннему фактору Кастла и на антитела (IgG) к сахаромицетам — пекарским дрожжам Sacchаromyces cerevisiae (ASCA).
Хотя совершенных специфических онкомаркеров для рака желудка пока не обнаружено, известно, что уровень некоторых антигенов коррелирует со стадией онкологии. К таким антигенам в особенности относят онкофетальные углеводные антигены CA 72-4 и Са 19-9. Последний используют для мониторинга карциномы поджелудочной железы вместе с карциноэмбриональным антигеном (РЭА).
-
Исследование мочи. Общий анализ мочи назначается при диарее, рвоте, асците (скоплении жидкости в брюшной полости) и злокачественных новообразованиях. Следует отметить, что при неосложненной язвенной болезни результаты анализа мочи не показывают никаких существенных изменений. Накануне перед процедурой не стоит принимать мочегонные средства и употреблять любые продукты, изменяющие цвет мочи (морковь, свекла и т.д.). Для анализа берется только утренняя моча натощак. Перед этим следует провести гигиенические процедуры наружных половых органов. Небольшое количество мочи (первые 1–2 секунды) выпустить в унитаз, а последующую порцию в объеме 50 мл собрать в стерильный контейнер.
В результатах анализа указывают физико-химические характеристики мочи (удельный вес, кислотность, цвет, прозрачность) и проверяют мочевой осадок на присутствие некоторых включений (белок, клетки крови, глюкоза, гемоглобин и т.д.).
-
Исследование кала. Назначается при появлении любых симптомов заболеваний пищеварительной системы. Чтобы результаты были информативными, пациент в течение 3-х дней до процедуры должен исключить из рациона рыбные и мясные продукты питания, а также не принимать лекарства с содержанием йода, железа и брома. Для анализа берут небольшое количество кала сразу после сна. Отправляют его на исследование в стерильном контейнере.
В результатах всегда указывают наличие в кале крови и слизи, оценивают его цвет, запах, консистенцию и другие физико-химические характеристики. Явные и особенно скрытые кровотечения наблюдаются при язвенной болезни в 10–15% случаев. Но чаще всего кровотечение фиксируется при язве 12-перстной кишки. При острой кровопотере кал дегтеобразный.
Как проверить желудок без гастроскопии - альтернативные методы диагностики
Главная » Гастроскопия » Альтернативные методы проверки желудка без гастроскопии
31 марта 2017 ГастроскопияКак проверить желудок без гастроскопии? Иногда процедура ФГДС противопоказана по многим причинам, а диагностику сделать необходимо. Невозможно провести обследование зондом при паническом страхе пациента перед аппаратом. Совсем маленьким детям и пожилым пациентам проводят зондирование под общей анестезией, но и этот метод не всегда оправдан. Чем можно заменить эндоскоп?
Методы диагностики желудка
Существуют несколько методов врачебной диагностики состояния слизистой желудка:
- физикальные — проводятся в кабинете доктора;
- лабораторные — исследуют анализы пациента;
- аппаратные — с помощью медицинских аппаратов.
Физикальные методы — это обычное обследование на приме доктора. Врач подробно выслушивает жалобы человека, проводит первичный осмотр — полость рта, язык, пальпирует лимфоузлы и область живота.
Лабораторные исследования проводятся для выявления причин патологии желудка — какие сопутствующие заболевания могли спровоцировать недуг? Для диагностики берут кровь, кал и мочу.
К аппаратной диагностике относится УЗИ, рентгеноскопия. В современной медицине применяется диагностика — гастропанель. Это платная альтернатива гастроскопии — лабораторное исследование крови.
Абсолютное противопоказание к проведению гастроскопии желудка — предсмертное состояние пациента. Диагностика возможна даже при инфаркте и при наличии желудочного кровотечения. Однако противопоказания к процедуре имеются:
- риск разрыва аорты;
- сердечные недуги — их сначала лечат;
- гемофилия — есть риск травмирования тканей;
- высокое кровяное давление;
- заболевания области шеи;
- анатомические отклонения строения тела пациента.
В случае если гастроскопия невозможна, определение желудочных заболеваний устанавливают альтернативными методами.
Альтернатива зондированию
Как можно проверить заболевание желудка без гастроскопии? Современная медицина предлагает много способов, какими можно заменить гастроскопию:
- капсула вместо зонда;
- десмоидная проба;
- лучевые методы исследования;
- ультразвуковые методы;
- магнитно-резонансная томография.
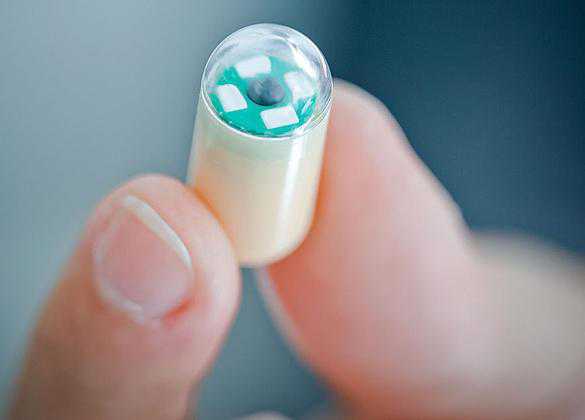
Диагностика капсулой
Этот метод исследования желудка предполагает замену зонда капсулой, внутри которой расположена видеокамера. Капсула находится в полости 8 часов и регистрирует все проходящие в желудке процессы. Обследуемый пациент не испытывает никакого дискомфорта, как при ФГДС.
Через положенное время пациент возвращается в клинику, и врач регистрирует показания датчика видеокамеры на мониторе компьютера. Впоследствии капсула сама выходит из желудка, и человек восстанавливает обычный жизненный ритм.
Преимущества данного метода очевидны: он не причиняет дискомфорт, не вызывает страх, дает обширную диагностическую картину состояния полости желудка. Гастроскопия уступает данному методу по многим показателям. Например, если пациента мучает гастрит, метод с капсулой не травмирует слизистую, как при зондировании. Минусом данной процедуры является цена за капсулу с датчиками.
Десмоидная проба
Данное исследование желудка без гастроскопии предполагает проглатывание мешочка со специальным составом. Этот метод не дорогостоящий, однако, подходит только для исследования качества желудочного сока. Активность сока определяется по количеству выделенного из организма вещества-наполнителя мешочка.
Данным методом можно диагностировать гастрит. Если порция урины окрасилась в зелено-синий оттенок, значит, желудок производит повышенное количество соляной кислоты.
Лучевая диагностика
Проверка рентгеном позволяет определить патологию строения органа и процессы, происходящие внутри. Рентген позволяет выявить:
- гастрит;
- опухоли;
- полипы;
- язвы.
Так же диагностика выявляет отклонения в строении самого органа, его объем и размеры.
Как делают рентген желудка? Пациент перед диагностикой выпивает специальную густую жидкость, врач делает снимки лучами и проводит диагностику по рентгенограммам. Перед этим проводят панорамное исследование для выявления:
- непроходимости кишок;
- перфорации органов ЖКТ.
Противопоказанием к ренгеноскопии является обильное кровотечение и начальный период беременности.
Ультразвуковая диагностика
Помимо ренгеноскопии применяют диагностику МРТ и УЗИ. Это современные методы лучевого исследования с помощью ультразвука. Гастроскопия представляет собой болезненную процедуру, рентгеноскопия опасна излучениями. Ультразвуковые исследования, как и магнитные волны с радиоволнами, безопасны и эффективны.
С помощью УЗИ обследуют наличие внутренних опухолей и кровотечений. Метод совершенно безопасен и может применяться для обследования любого пациента. Во многих случаях ультразвук помогает уточнить диагноз.
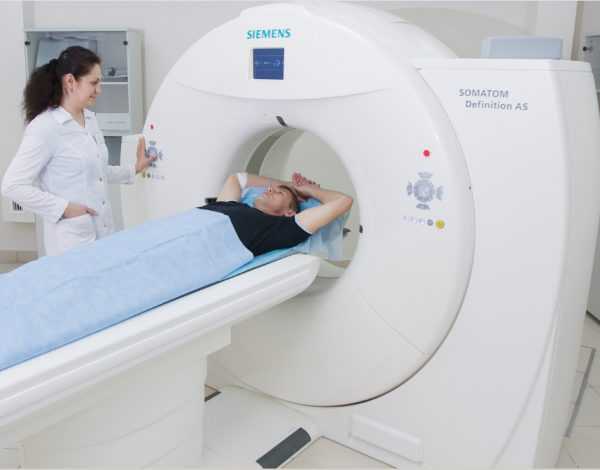
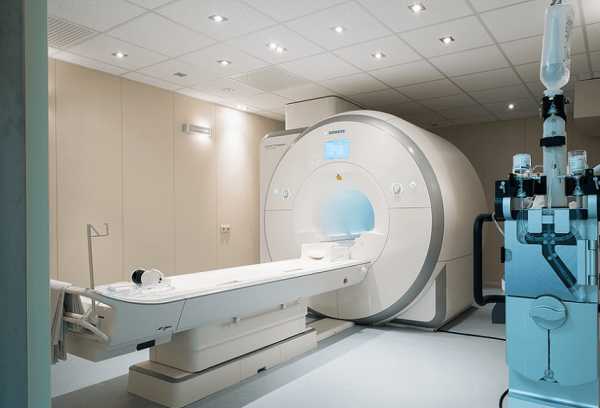
Магнитно-резонансная томография
МРТ — современный способ диагностики, с помощью которой можно определить точный диагноз. Недостатком МРТ является большая цена оборудования, поэтому аппаратом располагает не каждая поликлиника. Точность исследования исключает любую погрешность — обработка данных проводится компьютерной программой.
Перед процедурой в кровь пациента вводят специальное вещество, поэтому беременным женщинам МРТ противопоказана. Так же магнитно-резонансную томографию нельзя проводить при наличии в теле имплантов, протезов и иных металлических элементов.
Итог
Как определить гастрит, опухоль или полип в желудке без ФГС? Это можно сделать разными методами современной диагностики. Однако только гастроскопия позволяет исследовать кусочки ткани слизистой — в этом ее неоспоримое преимущество перед другими методами. Поэтому зондирование остается одним из самых востребованных и популярных способов диагностики проблем ЖКТ.
Есть ли альтернатива гастроскопии — как проверить желудок без зонда?
Ни для кого не секрет, что самочувствие человека во многом зависит от состояния желудочно-кишечного тракта. Если пищеварение расстраивается, страдают все системы организма. Поэтому неудивительно, что люди, имеющие в анамнезе патологии ЖКТ или входящие в группу риска, нередко задаются вопросом — как проверить желудок быстро и безболезненно. Современная медицина может предложить множество диагностических методов, позволяющих достоверно установить причину недомогания.
При дискомфорте в желудке необходима своевременная и грамотная диагностика
Методы исследования
Если у больного появились жалобы на нарушение деятельности ЖКТ, то ему необходимо пройти полное медицинское обследование. Существует несколько способов врачебной диагностики:
- Физикальный метод. Основан на визуальном осмотре пациента и сборе анамнеза.
- Лабораторные исследования. Включают в себя сдачу анализов, назначенных для подтверждения предварительного диагноза.
- Аппаратные методы. Предоставляют возможность исследовать ЖКТ и выявить наличие патологий.
Подобрать оптимальный вариант диагностики или назначить комплексный осмотр может только врач. Выбор будет зависеть от характера жалоб больного, собранного анамнеза и предварительного диагноза. Мы же поговорим об аппаратных вариантах исследования.
Гастроскопия и зондирование
Гастроскопия относится к методам эндоскопического осмотра. Дает исчерпывающую информацию о внутренней поверхности 12-перстной кишки и желудка. Манипуляция основана на пероральном введении в полость органа зонда с видеоскопом и лампочкой на конце.
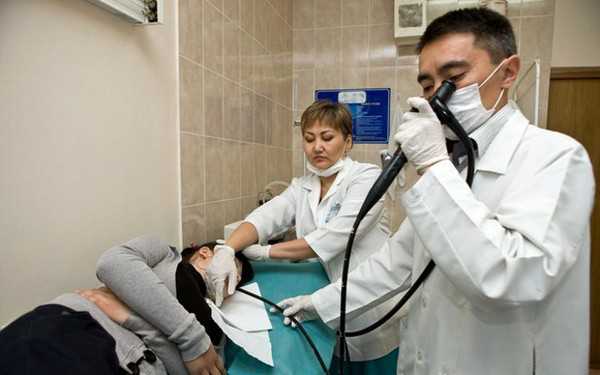
Гастроскопия — эффективный, но неприятный метод исследования
Исследование малоприятное, но наиболее информативное из всех существующих на сегодня диагностических мероприятий. В процессе осмотра врач может удалить одиночные полипы небольшого размера или взять образец тканей на биопсию. Процедуру назначают при хронических формах гастрита и язвенной патологии для подтверждения диагноза и подбора схемы лечения.
Таким же способом, как ФГС, проводится зондовое исследование. С помощью манипуляции специалист получает информацию о желудочной секреции, но слизистую не видит. Пероральное введение зонда сопряжено с крайне неприятными ощущениями для больного, поэтому многие панически боятся процедуры. Как же можно проверить желудок не глотая кишку? Существуют ли другие варианты исследований?
Альтернативные методы диагностики
Любой медицинский осмотр начинается со сбора анамнеза во время личной беседы с больным. Затем врач приступает к визуальному осмотру пациента. Проводя пальпацию, специалист выясняет локализацию болевых ощущений, напряженность стенок органа и наличие плотных структур.
Следующим этапом осмотра будет изучение желудка аппаратным методом. Современная медицина может предложить несколько вариантов диагностики, способных в той или иной степени заменить ФГС:
Совет. Прежде чем направиться на проверку желудка, необходимо получить консультацию специалиста. Например, если у больного на первоначальном осмотре выявлен возможный гастрит, УЗИ в этом случае будет бесполезно.
Ниже разберем более подробно каждый метод диагностики.
Капсульная гастроскопия
Этот способ исследования основан на замене зонда специальной капсулой, оснащенной видеокамерой. Устройство позволяет провести тщательный осмотр слизистой желудка и выявить заболевание на ранних этапах развития.

Капсульная гастроскопия не вызывает дискомфорта и неприятных ощущений
Для постановки диагноза больной должен проглотить капсулу. Чтобы осмотр прошел успешно, к нему следует подготовиться:
- В течение 2 дней перед процедурой пациент должен придерживаться диеты. Из рациона рекомендуется исключить жирные, тяжелые продукты, спиртное и блюда, вызывающие метеоризм. Пища должна быть хорошо измельчена и приготовлена на пару или отварена.
- Исследование проводят с утра, натощак. Капсулу разрешается запить ½ стакана простой жидкости.
Процесс не занимает много времени и не доставляет человеку никакого дискомфорта. В период обследования пациент может вернуться к обычной жизни, ограничив физические нагрузки. Через 7–8 часов больной вновь посещает врачебный кабинет, где доктор переносит записанные капсулой показатели в компьютер и ставит диагноз.
Через определенное время устройство покидает организм естественным путем. Преимущества такой процедуры очевидны, но способ не нашел широкого применения в силу довольно высокой цены на прибор. Кроме того, подобный осмотр не позволяет сделать биопсию, удалить полипы или остановить кровотечение.
Как обследуют желудок капсульным методом, можно посмотреть на видео:
Нередко для установления степени активности желудочного сока гастроэнтерологи пользуются десмоидной пробой. В ходе исследования пациент глотает мешочек, наполненный порошком метиленовой синьки и перевязанный кетгутовой нитью.

С помощью метиленовой синьки проверяют кислотность желудочного сока
После растворения нити краситель постепенно всасывается в кровь и не позднее чем через 18–20 часов выводится из организма. Исследование основано на оценке интенсивности окрашивания мочи. Если первая порция урины приобретает яркую сине-зеленую окраску, значит, кислотность желудка повышена.
Лучевые методы исследования
Проверить ЖКТ у взрослого можно как с помощью инвазивных манипуляций, так и посредством лучевой диагностики. Такие способы обследования позволяют получить информацию о конфигурации желудка и наличии новообразований, но не дают возможности оценить состояние слизистой. Из лучевых методов наиболее широко распространен рентген. Аппаратура для осмотра есть практически в каждом медицинском учреждении, поэтому исследование доступно всем слоям населения.
МРТ и УЗИ относятся к более современным способам исследования и несут меньшую угрозу для здоровья пациентов.
Узнать о различии этих процедур можно из видео:
С помощью рентгенографии выявляют язву желудка, проверяют его конфигурацию и оценивают размеры. R-графия проводится с использованием контрастного вещества — бариевой взвеси. Назначается при жалобах больного на быструю потерю веса, появление крови в каловых массах, частую и изматывающую диарею, постоянные боли в ЖКТ.
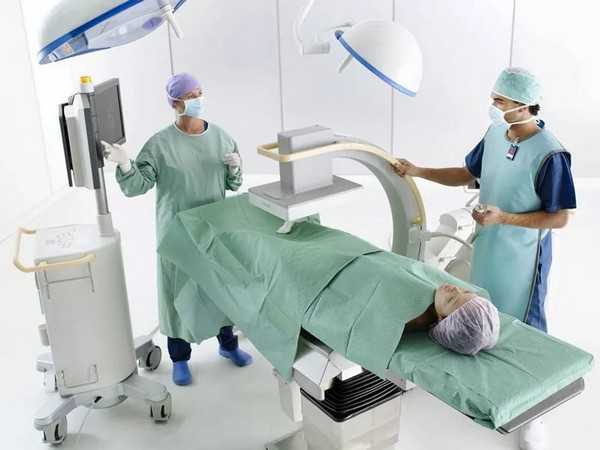
Рентген ЖКТ информативен и не отнимает много времени, но имеет противопоказания
Процедура совершенно безболезненная и не очень сложная, но требует соблюдения некоторых правил:
- В течение 2–3 дней перед осмотром следует исключить из рациона спиртное, густую, жирную и твердую пищу.
- Накануне проверки необходимо очистить кишечник с помощью клизмы или специальных средств со слабительным действием.
- Перед проведением процедуры пациенту запрещено есть и пить окрашенные напитки.
Рентген желудка длится 30–40 минут. Все это время врач просит больного принимать определенные позы и делает шесть снимков ЖКТ в разных проекциях.
Процедура имеет свои преимущества и недостатки. К плюсам следует отнести возможность получения информации, которая недоступна при использовании фиброгастроскопа. Например, с помощью ФГС нельзя обнаружить сужение просвета кишки или стеноз привратника желудка.
Внимание. Противопоказанием к проведению рентгена является I триместр беременности и внутреннее кровотечение. Кроме того, рентген нежелателен при аллергии на препараты йода.
Сегодня УЗИ проводится при подозрениях на кровотечение и наличие раковых новообразований в полости органа. Это довольно популярный, но не очень информативный метод диагностики.
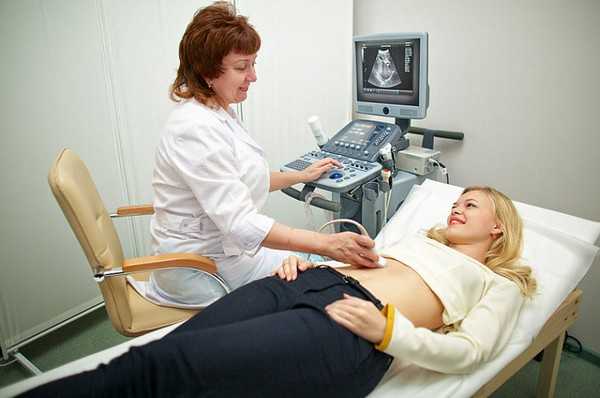
УЗИ — неинформативный метод проверки желудка
Процедура помогает выявить лишь основные нарушения в работе ЖКТ. Для более точного диагноза больному придется воспользоваться другими способами диагностики. Поэтому УЗИ чаще всего назначают не для выявления недуга, а для подтверждения уже имеющегося диагноза.
Совет. Ультразвуковое исследование совершенно безопасно, поэтому может быть рекомендовано женщинам на любом сроке беременности.
Проверка желудка с помощью МРТ совершенно безопасна и не требует глотания зонда или введения раствора бария. При этом процедура довольно информативна и позволяет оценить структуру органа, толщину и состояние его стенок, наличие новообразований.
МРТ — современный метод диагностики болезней желудка В ходе обследования на монитор выводится объемное изображение желудка, позволяющее увидеть полипы и другие уплотнения. Чтобы картинка получилась более качественной, к процедуре необходимо правильно подготовиться:
- В течение нескольких дней перед МРТ рекомендуется соблюдать диету, принимая только отварную, жидкую и измельченную пищу, не вызывающую метеоризм.
- Перед мероприятием необходимо очистить кишечник с помощью кружки Эсмарха или слабительных препаратов.
- Последний прием пищи должен состояться не позднее 19–20 часов накануне осмотра.
Компьютерная томография чаще всего назначается пациентам, уже имеющим диагноз и проходившим специфическое лечение, а также людям, перешагнувшим 50-летний рубеж. Для эффективной визуализации полостей применяется контрастное вещество или воздух. По желанию пациента возможно проведение процедуры под небольшой анестезией.
Внимание. МР-сканирование противопоказано беременным и больным с перфорацией стенок кишечника.
При невозможности проведения МРТ доктор может назначить другой, более щадящий способ диагностики.
Таким образом, ФГС — это не единственный метод исследований, но по-прежнему самый точный и информативный. Альтернативные способы лишь дополняют его. Чаще всего они назначаются больным при наличии противопоказаний к гастроскопии, но не вместо ФГДС. Поэтому пациенту следует озаботиться не вопросом, как избежать зондирования, а тем, как побороть страх и настроиться на диагностическое мероприятие.
Внимание. Статья имеет ознакомительный характер. Необходима консультация врача.
Автор статьи: врач Медведева Елена Виталиевна
Все материалы на сайте ozhivote.ru представлены для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Как делают гастроскопию?
Гастроскопия (gastroscopia) — диагностическая процедура, делающаяся с помощью специнструмента — гастроскопа. Во время её проведения пациенту в рот помещается трубка (шланг), которую он должен проглотить. Процедура чаще всего делается при подозрениях на различные заболевания ЖКТ (желудочно-кишечного тракта).
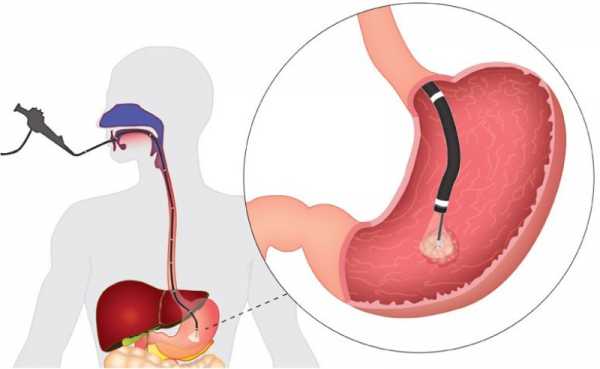
Гастроскопия помогает обследовать желудок человека
Гастроскопия — что это такое?
Существует несколько разновидностей данного диагностического метода: ЭГДС (эзофагогастродуоденоскопия), ФГДС (фиброгастродуоденоскопия), эзофагогастроскопия. Все процедуры выполняется специалистом — гастроэнтерологом. Если больница современная, то исследования будут проводиться специально обученным работником — врачом-эндоскопистом.
Гастроскопия — процедура, во время которой врач осматривает поверхность желудка и выявляет различные отклонения. Прибор для проведения диагностики оснащён специальной системой, позволяющей гастроэнтерологу просматривать состояние внутренностей пациента.
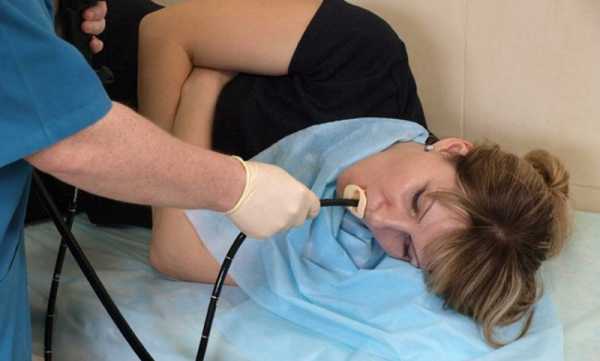
Специальная трубка вводится через рот
На одном конце инструмента находится миникамера, а на втором — окуляр. Современные гастроскопы могут транслировать изображение с камеры на экран монитора, что значительно облегчает работу врачу. Аппарат для проведения процедуры позволяет врачу совершать небольшие перемещения внутри пациента.
Гастроскоп также оснащён осветительным элементом. Небольшая лампочка необходима, поскольку в просвете пищевода и желудка царит темнота.Что показывает гастроскопия?
Специалист осматривает состояние слизистой оболочки желудка. Во время процедуры врач сможет увидеть новообразования (в частности – опухоли), полипы, всяческие повреждения на поверхности желудка. Также специалист может взять кусок ткани для биопсии, измерить кислотность в ЖКТ. Гастроскопия – наиболее эффективный диагностический метод, позволяющий увидеть полную картину и поставить точный диагноз.
Эзофагогастродуоденоскопия и гастроскопия — в чём разница?
Эзофагогастродуоденоскопия (ЭГДС) и гастроскопия — диагностические методы, относящиеся к группе эндоскопических обследований. Обе процедуры проводятся посредством гастроскопа.
В чём же разница между ними?
Основное отличие ЭГДС от гастроскопии в обследуемых органах. В случае с эзофагогастродуоденоскопия исследуется вся область ЖКТ (желудочно-кишечного тракта): двенадцатипёрстная кишка, желудок, пищевод. При проведении гастроскопии проверяется только желудок. Соответственно, данную процедуру назначают пациентам, у которых с высокой вероятностью развивается патология именно в этом органе.
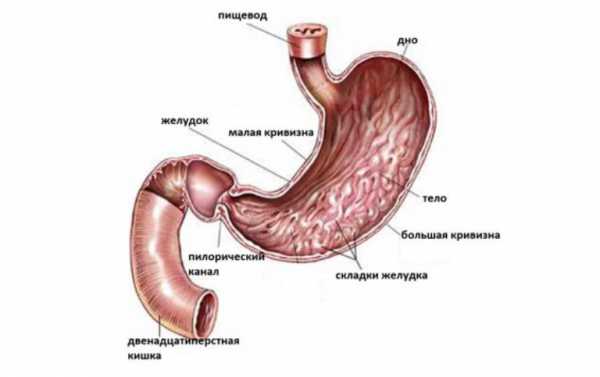
Эзофагогастродуоденоскопия исследует все органы ЖКТ, а не только желудок
Оба метода относятся к диагностическим, но в случае острой необходимости они могут выполнять и лечебную функцию. С помощью ЭГДС и гастроскопии можно быстро выявить и вытащить инородное тело или же остановить внутреннее кровотечение.
Показания к гастроскопии
Врач может направить пациента на гастроскопию в том случае, если у него наблюдается симптоматика патологий желудка или же первичные признаки внутреннего кровотечения. Также процедура проводится для уточнения результатов других анализов (УЗИ, рентгена). При каких симптомах проводится гастроскопия желудка?
Основные показания к проведению процедуры:
- отсутствие аппетита, сильное уменьшение веса, пониженный уровень гемоглобина в крови (подозрение на онкологию);
- тошнота, изжога, частые боли в животе, рвота (симптомы, указывающие на развитие желудочных патологий);
- мелена (чёрный полужидкий стул), рвота с примесями крови, головокружение, потери сознания (симптоматика внутреннего кровотечения);
- длительные запоры (более 3-4 дней) вкупе с тошнотой, болями в верхних отделах живота.

Гастроскопия проводится при частых болях в животе
Больно ли делать гастроскопию желудка?
Люди чувствую страх, когда видят зонд и понимают, что им придётся его глотать. В этом нет ничего удивительного, ведь гастроскоп на фото и в жизни выглядит устрашающе и даже травмоопасно.
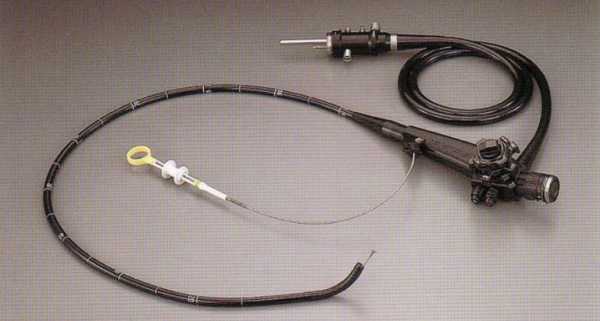
Гастроскоп — прибор для исследования желудка
На деле же процедура часто проводится под наркозом (особенно в частных клиниках). Как правило, используется метод с седацией — обезболиванием специальными медикаментами, погружающими человека в царство Морфея. Во сне человека покинут неприятные ощущения и страх, который может вызвать осложнения после гастроскопии. Также для обезболивания применяется местная анестезия или же «заморозка» горла.
Процедуру можно сделать безболезненно, но в итоге человек всё равно будет чувствовать дискомфорт, ощущение инородного тела внутри себя. Чего точно не стоит бояться, так это повреждения внутренних органов зондом. Гастроскоп – мягкая трубка, разработанная таким образом, что она просто не может поранить органы и слизистые оболочки пациента.
Какие есть альтернативы?
Многие пациенты ищут схожие диагностические процедуры, позволяющие обойтись без глотания зонда:
- Ближайшая альтернатива гастроскопии — капсульная эндоскопия. При прохождении данной процедуры пациенту придётся глотать не зонт, а капсулу размером 10х25мм, оснащённую миникамерой. Впоследствии капсула выходит из организма естественным путём, не доставляя выраженного дискомфорта. Медицинская таблетка стерильна и безопасна для организма пациента. Процедура не рекомендована детям до 10 лет и беременным женщинам.
- Ещё один вариант — компьютерная томография желудка (другое названия — виртуальная гастроскопия). Данным метод диагностики также является неинвазивным. Пациенту необходимо будет выпить воду или специальный раствор перед процедурой. После этого ему нужно лечь под томограф. Кольцо медицинского прибора обследует живот и транслирует результаты на компьютер.
- И последний вариант диагностики — рентген с контрастом (барием). Контраст необходим для того чтобы удержать рентгеновские лучи. Без бария проведение процедуры невозможно. В ходе диагностики пациент должен принимать различные положения.
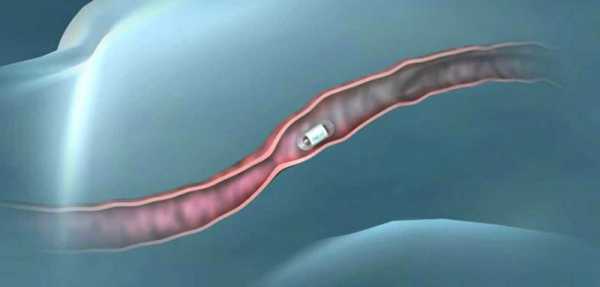
Капсульная эндоскопия — ближайшая альтернатива гастроскопии
Подготовка к обследованию
Гастроскопию можно сделать только в том случае, если пациент правильно к ней подготовился:
- Процедура проводится только натощак.
- Пациенту нельзя есть за 8 часов до диагностики.
- Перед гастроскопией не стоит пить воду и, тем более, алкоголь.
Если у пациента установлены протезы или же съёмные зубы, то перед процедурой он должен их снять, поскольку подобные стоматологические конструкции мешают прохождению гастроскопа.
Прежде чем проверить желудок, нужно сообщить врачу о всех хронических и острых заболеваниях, аллергических реакциях на те или иные препараты. Это нужно для того чтобы избежать всевозможных осложнений после процедуры.

Перед процедурой нужно рассказать доктору обо всех отклонениях в организме
Не каждая больница будет делать пациенту внутривенный наркоз. Данный тип обезболивания чаще всего вызывает аллергическую реакцию и считается неоправданным в медицинском сообществе.
Как уже было сказано ранее, процедура проводится обученными врачами, умеющими обращаться с современными приборами для эндоскопии. Перед началом диагностики пациенту обрабатывают горло спреем-лидокаином. Это нужно для существенного снижения неприятных ощущений. Особо пугливых пациентов вводят в состояние неглубокого сна.
Дальнейшие манипуляции проходят по следующему алгоритму:
- пациент лежит на боку, заживает губами загубник (элемент гастроскопа) и расслабляет горло;
- врач вводит в горло пациенту трубку гастроскопа;
- через инструмент подаётся поток воздуха, необходимый для того чтобы расправить полости органов ЖКТ;
- специалист проводит осмотр нужного органа (в данном случае — желудка), при необходимости фиксирует данные с помощью фото или видео;
- также при конкретных показаниях может быть взят материал для биопсии;
- после произведения всех манипуляций гастроскоп извлекается.
Во время исследования у пациента могут появиться рвотные позывы. Для того чтобы этого избежать, больному нужно дышать спокойно и глубоко, стараться не нервничать. При возникновении сильных, нестерпимых рвотных позывов, диагностика прекращается.
Сколько занимает по времени?
Могут быть выполнены промежуточные процедуры: остановка кровотечения, удаление полипов, измерение кислотности в ЖКТ. В подобных ситуациях исследование займёт больше времени, но обычно оно длится около 2-4 минут.
При внутреннем кровотечении процедура может проводиться стоя.После исследования
Пациенты совершенно по-разному переносят данную диагностическую процедуру. Некоторые отходят от неё целый день, другие же уже через 30 минут чувствуют себя совершенно нормально. У многих после гастроскопии болит горло или желудок – в этом нет ничего сверхъестественного, подобные последствия проходят в течение 24 часов.
После исследования, проведённого под наркозом, ни в коем случае нельзя употреблять спиртные напитки.

После гастроскопии нельзя употреблять спиртные напитки
Когда можно принимать пищу? Примерно через 2-3 часа после процедуры. В данном случае всё индивидуально, поскольку строгих ограничений нет.
Также пациенту рекомендуется полежать, отдохнуть с полчаса после проведения исследования. В некоторых случаях на реабилитацию организма уйдёт больше времени, так что нужно прислушиваться к собственным ощущениям. Но в течение суток после процедуры лучше всё-таки снизить физическую активность до минимума.
Противопоказания гастроскопии
Противопоказания для процедуры довольно размыты. Особенно, если она проводится в экстренном порядке. Пациентам с внутренним кровотечением делается гастроскопия независимо от того, находятся они в группе риска относительно осложнений или нет.
Общие противопоказания:
- острый инфаркт миокарда;
- психические отклонения, повышенная нервозность, мании;
- дыхательная недостаточность (в выраженной форме);
- гипертонический криз;
- нарушение мозгового кровообращения (в острой форме).
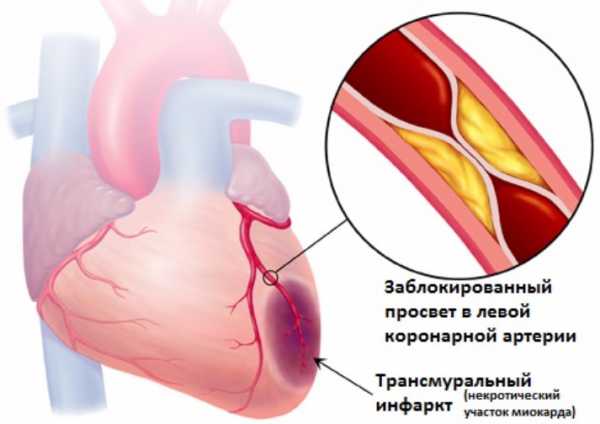
Нельзя проводить гастроскопию при инфаркте миокарда
В целом: процедура противопоказана пожилым и тем, у кого наблюдаются серьёзные проблемы с сердечно-сосудистой, дыхательной, нервной системой. При этом врач может разрешить больному пройти диагностику, несмотря на наличие у него «опасных» заболеваний, особенно если в конкретном случае риск возникновения осложнений довольно низок.
Можно ли проводить диагностику при беременности? Да, можно, поскольку процедура никак не отражается на развитии плода и здоровье матери. Исследование может быть противопоказано только специалистом.При месячных гастроскопия также проводится, но желательно, чтобы пациентка предупредила о своём состоянии врачей, поскольку велик риск появления ложных болей и сильной тошноты. Подобные симптомы мешают врачам обследовать больную.
Для детей существуют специальные приборы, длина которых зависит непосредственно от возраста ребёнка. Для младшей возрастной группы (до 6 лет) предусмотрен обязательный наркоз.
Вредна ли гастроскопия?
Гастроскопия может быть вредна в некоторых случаях. Как правило, осложнения появляются не из-за травмирования ЖКТ и в частности желудка, а из-за возникновения проблем с сердцем (вследствие сильного страха) и дыхательной системой. По данным исследований, только 1 проценту пациентов требуется срочная медицинская помощь после прохождения гастроскопии. Осложнения наблюдаются у людей с тяжелыми болезнями лёгких, острой сердечной недостаточностью, склонностью к кровотечениям.
Осложнения после гастроскопии могут появиться, если есть тяжелые заболевания почек
Где сделать и сколько стоит обследование желудка?
С 2010 года практически каждая поликлиника, имеющая в своей структуре гастроэнтеролога с собственным кабинетом, обязана иметь минимум 2 прибора для биопсии и гастроскопа. Это связано с выходом соответствующего приказа от Минздрава РФ, датированного тем же годом.
Можно пройти диагностику платно в любой специализированной (гастроэнтерологической) клинике. Средняя цена по Москве — 5000 рублей (с учётом наркоза). Стоимость в регионах может отличаться в меньшую сторону примерно на 1000-1500 рублей.
Отзывы
nikolai999
«Боялся задохнуться, боялся, что вырвет прямо на врача. Было жутко неприятно и противно, хотелось, чтобы это поскорее закончилось. Несколько минут длились как вечность для меня. Процедуру делал без наркоза. Диагностика была необходима в ходе общего обследования организма».
mas_mas
«В поликлинике сказали принести с собой полотенце и простынку, чему я беспрекословно повиновалась, тогда ещё не понимая зачем. В итоге понимание пришло только в ходе диагностики — хотелось блевать и слюни изо рта текли не переставая. Но процедура информативная, опровергла все подозрения на онкологию».
allala
«В целом — мерзко, дискомфортно, но лучше процедуры вы не найдёте. Если у вас есть опасения по поводу состояния своего желудка — идите на гастроскопию».
Заболевания желудка и кишечника
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе