Панкреатит на узи
Что показывает УЗИ поджелудочной железы при панкреатите?
Одним из самых опасных и серьезных заболеваний является панкреатит. Это воспалительный процесс поджелудочной железы, имеющий разные формы протекания. Симптомами являются острая боль, потеря в весе, тошнота, рвота, нарушения стула. Для установления точного диагноза необходимо провести полное обследование пищеварительной системы, ведь схожие симптомы могут быть и при других заболеваниях.
При появлении первых симптомов необходимо сразу обращаться за квалифицированной медицинской помощью. Диагностика будет включать в себя общий осмотр, сдачу анализов и ультразвуковое исследование. Процедура УЗИ диагностики абсолютно безболезненна и достаточно информативна, она позволяет увидеть множество патологий поджелудочной железы, вплоть до обнаружения онкологии на ранних стадиях.
Можно ли определить панкреатит на узи? Точность диагностики с помощью УЗИ совпадает с конечным диагнозом до 85% случаев.
Покажет ли УЗИ панкреатит?
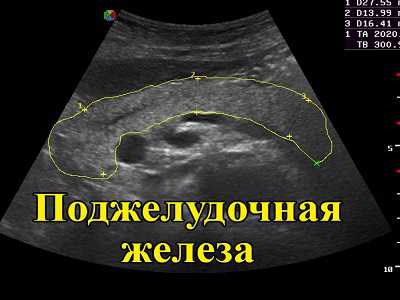 Для точного исследования поджелудочной железы, обследуются соседние органы, в связи с этим, для наиболее точной диагностики необходима правильная подготовка (исключения составляют неотложные состояния, требующие срочного оперативного вмешательства). Для того что бы был виден панкреатит на узи, необходимо:
Для точного исследования поджелудочной железы, обследуются соседние органы, в связи с этим, для наиболее точной диагностики необходима правильная подготовка (исключения составляют неотложные состояния, требующие срочного оперативного вмешательства). Для того что бы был виден панкреатит на узи, необходимо:
- За пару дней до проведения исследования, из рациона исключаются продукты, обладающие повышенным газообразованием (молочка, газированные напитки, фрукты/овощи);
- Последний прием пищи должен быть за 10-12 часов до назначенного времени проведения УЗИ;
- Категорически запрещается употреблять алкоголь, курить и принимать некоторые медикаменты ( об этом нужно беседовать с врачом);
- Непосредственно перед исследованием рекомендуется сделать очистительную клизму для полного опорожнения кишечника;
- Чтобы устранить метеоризм, можно принять активированный уголь или эспумизан.
Важно! Обычно ультразвуковое исследование проводят в утреннее время, пока пищеварительный тракт полностью опустошен.
Как выглядят нормальные показатели железы?
Для того, что бы распознать патологии поджелудочной железы при ультразвуковом исследовании, необходимо знать нормальные размеры органа.
Поджелудочная железа делится на головку, тело и хваст. Размерами в норме считаются:
- Длина всей железы 16-22 см, толщина 2-3 см, масса 80-90г.;
- Тело 1,75-2,5 см, головка 1,8-3,2 см, хвост 2,2-3,5 см;
- Контуры четкие, ровные;
- Вирсунгов проток имеет толщину до 2 мм;
- Структура железы равномерная.
Одним из важнейших показателей поджелудочной железы является эхогенность (способность пропускать ультразвук). В норме этот показатель совпадает с печенью и селезенкой.
Внимание! Размеры железы зависят от возраста, пола и роста человека. С возрастом железа начинает уменьшаться в размерах, а эхогенность становится выше.
Признаки панкреатита на УЗИ
 Различают три основный типа панкреатита- острый ( быстрое развитие болезни), хронический панкреатит ( продолжительное ровное развитие болезни с периодическим возникновением болей) и панкреонекроз ( разрушительная стадия панкреатита). Как покажет панкреатит на УЗИ при разных состояниях, рассмотрим ниже.
Различают три основный типа панкреатита- острый ( быстрое развитие болезни), хронический панкреатит ( продолжительное ровное развитие болезни с периодическим возникновением болей) и панкреонекроз ( разрушительная стадия панкреатита). Как покажет панкреатит на УЗИ при разных состояниях, рассмотрим ниже.
Признаки острого панкреатита:
- Железа увеличена в размерах;
- Контуры нечеткие, искривленные;
- В местах воспаления эхогенность повышена;
- Орган неоднородной структуры;
- Вирсунгов проток увеличен;
- Наличие жидкости в железе, осложнения соседних органов;
- Возможно наличие кист или иных осложнений.
При остром панкреатите характерна следующая симптоматика:
- Ярко выраженная, интенсивная, постоянная боль тупого или режущего характера. Если не получить своевременную медицинскую помощь, может развиться болевой шок. В зависимости от места поражения поджелудочной, боль может появляться под ложечкой, в области подреберья с обеих сторон. при воспалении всей железы боль будет опоясывающего характера.
- Повышение температуры и артериального давления. скачки давления могут быть очень высокими или очень низкими, температура может подниматься вплоть до 40°C. общее самочувствие значительно ухудшается.
- Меняется цвет лица, от побледнения до землисто-серого оттенка; черты лица могут заостриться.
- Тошнота, отрыжка, икота, появление сухости в полости рта, иногда рвота, не приносящая облегчения.
- Нарушения стула (запор/диарея). Стул пенистый, имеет зловонный запах. При запоре вздутие живота и затвердение мышц.
- Появление одышки, липкого пота, желтого налета на языке вследствие нарушения работы сердечно-сосудистой системы.
- Посинение кожных покровов, пятна в области поясницы или пупка; паховая область может стать сине-зеленого оттенка. Такое бывает в результате поступления под кожу крови из железы.
Признаки хронического панкреатита на УЗИ:
- Стойкое расширение Вирсунгова протока.
- Мелкобугристость, зазубренность контуров железы;
- Сниженная эхогенность;
- Увеличенные размеры.
Важно! Если заболевание прогрессирует, орган атрофируется и подвергается фиброзу, ткани железы склерозируются, структура замещается на более плотную соединительную ткань, в результате чего увеличивается эхогенность. Поджелудочная уменьшается в размерах, проток остается расширенным.
Как выглядит панкреонекроз на ультразвуковом исследовании?
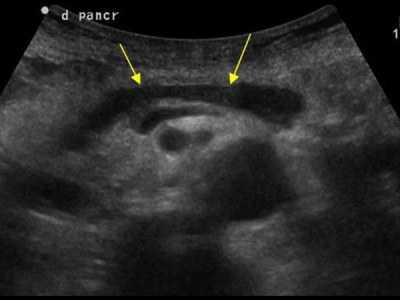 Панкреонекроз — серьезное заболевание поджелудочной железы, развивается, в результате обострения острого панкреатита. При выявлении этого заболевания, у человека может развиться полиорганная недостаточность.
Панкреонекроз — серьезное заболевание поджелудочной железы, развивается, в результате обострения острого панкреатита. При выявлении этого заболевания, у человека может развиться полиорганная недостаточность.
Панкреонекроз заболевание довольно серьезно и имеет следующие симптомы:
- Боль в области живота, иррадиирующая в поясницу, локализация размыта;
- Не приносящие облегчения рвоты, тошнота;
- Признаки обезвоживания- сухость в ротовой полости, чувство жажды, редкие мочеиспускания;
- Запоры, метеоризм;
- Повышение температуры тела;
- Мышцы брюшной стенки находятся в напряжении;
- Синие пятна в районе пупка и по бокам живота;
- Присутствие желчи или крови в рвотных массах ( означает интоксикацию организма);
- Понижение артериального давления;
- Желтушность кожных покровов и белка глаза;
- Область правого подреберья приобретает бурый окрас, по лицу проступают фиолетовые пятна;
- Спутанное сознание.
У большинства людей форма железы не изменяется, но при тотальном или субтотальном панкреонекрозе этот признак имеется у всех больных. При подозрении на панкреонекроз, лечащий врач в обязательном порядке назначит УЗИ, лабораторные исследования, а также другие методы диагностики.
Разрушительную форму острого панкреатита на ультразвуковом исследовании определяют по следующим показателям:
- Увеличение поджелудочной железы;
- В малом сальнике скапливается жидкость;
- Структура железы неоднородная ( один из самых важных признаков панкреонекроза);
- Контуры органа неровные;
- В забрюшинном пространстве имеется скопление жидкости. Неровность контуров органа.
Большинство людей, кого лечащий врач отправляет на ультразвуковое исследование, интересует вопрос: что показывает узи поджелудочной железы при панкреатите. Благодаря ультразвуковому исследованию можно определить не только площадь распада железы, но и единичные очаги. А значит начать лечение своевременно и не запустить болезнь до обострения.
Полезное видео
Панкреатит на УЗИ: признаки, что показывает, диагностика, эндосонография
Панкреатит на УЗИ может распознать врач, специализирующийся на заболеваниях поджелудочной железы. Метод ультразвуковой диагностики точно и достоверно укажет на наличие или отсутствие таковых.
Для чего назначают УЗИ при панкреатите
УЗИ при панкреатите считается очень ценным способом распознания патологических процессов, происходящих в поджелудочной железе.
Очень часто во время исследования можно услышать такие термины, как эхогенность и паренхима. На самом деле речь идет о структуре и плотности органа. Поскольку данная диагностика проводится путем проникновения ультразвука, то через одну ткань ультразвуковые волны могут проходить свободно, а через другую, более плотную, — нет. Именно по этому критерию различают низкую и высокую эхогенность (плотность ткани).
Зная нормы железистой ткани, врач может сделать выводы о состоянии органа. Чем меньше нормальных клеток в железе, тем больше они замещаются жиром, рубцевой тканью или солями кальция. Такое явление говорит о повышенной эхогенности органа.
Ткань, покрывающая орган, называется паренхимой. Если в результате ультразвукового исследования будут получены данные о повышенной эхогенности паренхимы, то это может указывать на:
- гормональный сбой;
- нарушение обменных процессов;
- неправильное питание;
- воспалительный процесс;
- наличие вредных привычек;
- отек органа.
Повышенная эхоплотность показывает процесс замещения нормальной ткани на измененную.
Показатели нормы поджелудочной железы
Орган состоит из головки, тела и хвоста. При отсутствии воспаления ультразвук покажет следующие показатели, которые соответствуют нормам:
- размер головки должен быть в пределах 32 мм;
- тело — до 21 мм;
- хвост — в пределах 35 мм.
При отсутствии панкреатита контуры железы должны быть ровными и четкими, диаметр протока — не больше 2 мм.
Нужна ли специальная подготовка к УЗИ
Поскольку во время диагностики поджелудочной железы параллельно обследуются и соседние органы, то есть некоторые исключения, о которых врач заранее сообщает пациенту. Перед процедурой УЗИ должны быть выполнены следующие рекомендации:
- За 10 часов до проведения процедуры есть нельзя.
- За двое суток до назначенного дня диагностики следует исключить из пищи те продукты, которые обладают повышенным газообразованием.
- Если параллельно назначена гастроскопия, то вначале нужно провести обычное УЗИ.
- Исключить прием лекарственных препаратов (это обсуждается с лечащим врачом).
- Запрещено употребление алкоголя.
- Не рекомендуется курить.
- Желательно, чтобы кишечник был свободен. В случае запоров может быть назначено слабительное или очистительная клизма.
Что показывает УЗИ при панкреатите
После получения ответа врач-гастроэнтеролог не ставит окончательного диагноза. Он назначает пациенту еще ряд лабораторных анализов, на основании которых и будет сделано заключение. То есть на УЗИ врач оценивает только видимый патологический процесс, происходящий в органе. Диагностика проводится для того, чтобы увидеть, есть ли изменения в органе, и если есть, то какие именно, так как различают хронический панкреатит и острый.
На начальном этапе развития панкреатита поставить правильный диагноз бывает сложно. Болезнь может быть не распознана.
На какие признаки обращает внимание врач при обследовании поджелудочной железы:
- расширение протока поджелудочной;
- мягкость и истонченность паренхимы;
- снижение эхоплотности;
- неоднородность.
Это явные признаки острого панкреатита. Но каким бы легким и доступным не был данный вид диагностики, его порой бывает недостаточно для того, чтобы подтвердить панкреатит. Для этого существуют дополнительные методы диагностики.
Что представляет собой эндосонография
Вместе с УЗИ может быть назначена эндосонография. Если во время панкреатита врачу понадобится обследовать труднодоступные места поджелудочной железы, он воспользуется эндоскопической трубкой. Она представляет собой гибкий эндоскоп, на конце которого расположена видеокамера. Ее вводят через пищевод в желудок и достигают двенадцатиперстной кишки, откуда четко видны протоки поджелудочной.
Если пациенту будет назначено эндоузи, то к нему нужно будет заранее подготовиться.
Исследование проводится исключительно на голодный желудок, а за день до этого в вечернее время лучше полностью отказаться от пищи. В ряде случаев, эндоузи проводят под местным обезболиванием.
Для того чтобы составить полную картину панкреатита, параллельно с эндоузи проводят и обычное УЗИ, т.е. проведение одного обследования не исключает другого. Напротив, дополнительные методы диагностики на эндоузи намного упрощают постановку правильного диагноза и выбора тактики лечения.
Для чего нужно такое тщательное исследование органа? Дело в том, что многие заболевания желудочно-кишечного тракта имеют одинаковые симптомы. И для того чтобы не ошибиться с диагнозом, врач использует все возможные методы исследований.
Признаки острого панкреатита, которые может показать обычное УЗИ:
- изменения размеров железы в большую сторону;
- повышение эхогенности;
- изменения контуров органа;
- затруднения в оценке контуров протока и его размеров;
- отечность близлежащих органов;
- наличие избыточной жидкости в брюшной полости;
- видимые участки распада железы.
Признаки хронического панкреатита на эндоузи:
- Протоки заметно расширены.
- Эхогенность снижена.
- Контуры неровные.
- Паренхима довольно плотная.
При хроническом панкреатите у больного размеры поджелудочной железы уменьшены, орган визуально сморщен.
Чо показывает УЗИ при хроническом и остром панкреатите
При подозрении на панкреатит гастроэнтеролог назначает пациенту обследование, которое традиционно включает в себя УЗИ поджелудочной железы (ПЖ). Результаты его не всегда однозначны и могут приводить к гипердиагностике. Иногда повышенная эхогенность железы трактуется специалистом как признак заболевания. Но с возрастом ПЖ может в норме повышать свою эхогенность. Поэтому даже радикальное увеличение этого показателя не является однозначным признаком патологии ПЖ. Указывать на панкреатит при УЗИ могут такие данные, как расширение Вирсунгова протока, кисты и камни в ПЖ.
Особенности проведения УЗИ
Нередко больные с проблемами ЖКТ пишут на форумах: «Мне поставили диагноз панкреатит, можно ли по УЗИ определить, есть ли воспаление ПЖ?» Отзывы пациентов, прошедших это обследование, свидетельствуют, что в большинстве случаев результаты диагностики объективно отражают состояние ПЖ.
УЗИ – высокоинформативный метод, дающий возможность определить признаки острого панкреатита. Эта диагностика считается менее точной, чем МКТ и КТ, поскольку они способны стопроцентно показать диагностируемый панкреатит.
Однако в большинстве случаев УЗ исследование, проведенное компетентным специалистом, и правильная расшифровка показателей позволяют установить патологию, а также точно определить локализацию участков некроза или опухоли.
На данный момент применяют два метода ультразвуковой диагностики:
- эндоскопическая ультрасонография (ЭУС);
- классическая УЗ диагностика.
ЭУС обладает большей информативностью, чем классическое УЗИ, однако, при этом доставляет пациенту определенный дискомфорт. При ультрасонографии датчик для изучения ПЖ вводят через полость желудка и приближают к обследуемой железе на возможно малое расстояние. Это позволяет наиболее точно определить по УЗИ:
- патологические изменения билиарной системы;
- состояние лимфоузлов;
- структуру и размер ПЖ.
Методика ЭУС наиболее точна в диагностике билиарного панкреатита. Кроме того, она эффективна при установлении локализации опухолей, кист и участков панкреонекроза. Подобную диагностику можно успешно применять и в лечении новообразований: с ее помощью делают дренирование псевдокист и вводят лекарства в участок тела, примыкающий к ПЖ. Поскольку манипуляция не исключает возможность травматизации с дальнейшим инфицированием, то ЭУС производится только при наличии показаний к ее использованию.
Классическое ультразвуковое исследование менее информативно при панкреатите, чем эндоскопическое, но показывает точный результат. Поэтому его всегда применяют, если имеется такой определенный симптом, как боли в левом подреберье, жирный стул, а также тошнота и рвота.
При помощи УЗИ возможно выявить признаки хронического панкреатита, определить наличие новообразований, произвести дифференциальную диагностику.Стадии воспаления ПЖ
Большое значение при панкреатите имеет определение стадии заболевания, поскольку при отечном и некротическом процессе применяется разная тактика терапии. Отзывы свидетельствуют, что УЗИ с высокой степенью вероятности позволяет отличить некротическую форму от интерстициальной.
При остром заболевании ПЖ гипертрофируется. Такое проявление воспаления, как увеличение размера ПЖ не всегда бывает равномерным. Возможна гипертрофия определенных участков, например, только хвоста или головки.
Существует несколько стадий острого панкреатита:
Отечная стадия
Эта форма воспаления проявляется общим или частичным отеком ПЖ. При легкой форме заболевания размер железы может оставаться в пределах нормы, в некоторых случаях наблюдается ее незначительное сегментарное или диффузное увеличение. После снятия отека нормальный размер железы восстанавливается. Отечная форма заболевания ПЖ не способствует накоплению жидкости в забрюшинной клетчатке и брюшной полости, а также не влечет изменений в близлежащих тканях.
Геморрагически-некротическая форма
В этой стадии острое воспаление ПЖ становится более выраженным. Оно характеризуется микрокровоизлияниями в ткани органа, что ведет к некротизации этих участков. В результате деструктивного процесса формируются псевдокисты, заполненные продуктами распада тканей, которые проявляются как анэхогенные и гипоэхогенные зоны. На УЗИ железа приобретает неровный контур. При этом анэхогенные участки с ровными очертаниями обычно представляют собой врожденные кистозные образования. Разрушительное воздействие ферментов ПЖ на ее ткани со временем ведет к возникновению панкреонекроза.
Деструктивная стадия
На этом этапе происходит деструкция ткани ПЖ. Орган практически невозможно визуализировать при помощи ультразвукового сканирования. Контуры железы нечеткие, орган рыхлый с участками омертвения. Эта форма часто протекает с правосторонним гидротораксом, асцитом, блокированием желчных протоков, ателектазом легкого и вздутием кишечника.
Подготовка к исследованию
Для лучшей визуализации ПЖ при помощи УЗИ, пациент должен подготовиться к диагностике:
- Интервал между последним приемом пищи и процедурой не должен быть менее 12 часов.
- С утра необходимо очистить кишечник.
- Процедура должна проводиться в утренние часы. В это время в ЖКТ меньше воздуха и пациент уже переварил съеденную пищу.
- За три дня до УЗИ больной должен прекратить употреблять пищу, которая способствует повышенному газообразованию (бобовые, ржаной хлеб, молоко, выпечку, фрукты, редис, капусту).
- Для уменьшения газообразования в кишечнике пациент должен употреблять Эспумизан, показанный при метеоризме, или активированный уголь.
- Перед диагностикой нельзя пить, принимать медикаменты, курить.
- В случаях, когда пациенту необходима срочная помощь, ультразвуковое исследование делают без предварительной подготовки, но это может значительно снизить информативность диагностики.
Картина УЗИ при панкреатите
Острое воспаление ПЖ бывает тотальным, сегментарным и очаговым. На начальной стадии болезни ПЖ гипертрофируется, протоки расширяются, контуры органа становятся нечеткими. Увеличенная железа сдавливает сосуды и в результате этого возникают патологии смежных органов.
Исследование состояния сосудов проводится при помощи дуплексного сканирования. Во время приступа панкреатита обычно визуализируется увеличение ПЖ или расширение желчного протока.В поздней стадии воспаления железа имеет сморщенный вид с признаками атрофии. Эта форма заболевания при позднем диагностировании или без должной терапии обычно заканчивается панкреонекрозом. В случае тяжелого острого течения на УЗИ можно визуализировать сальниковые сумки или абсцессы.
Заключение по УЗИ при остром панкреатите позволяет увидеть следующие признаки:
- гипертрофия ПЖ;
- контуры органа размытые;
- усиление эхогенности в зонах поражения;
- вирсунгов проток расширен более чем 2 мм;
- в деструктивной стадии можно установить наличие псевдокист, абсцессов, участков некроза, а также гипертрофия и отечность соседних органов. При панкреонекрозе может обнаруживаться жидкость в брюшной полости и очаги некроза.
Обнаружение на УЗИ хронического панкреатита у взрослых может быть затруднено. На исследовании не видно никаких деструктивных изменений ПЖ: контуры и эхогенность в пределах нормы, проток не расширен, ткани без патологий. Со временем эхогенность понижается, орган гипертрофируется, протоки расширяются.
При хроническом панкреатите в стадии обострения УЗИ покажет:
- изменение очертаний железы (зазубрины, небольшие бугорки);
- перманентное расширение Вирсунгова протока;
- снижение эхогенности, гипертрофия железы;
- при прогрессировании патологии происходит усиление эхогенности из-за атрофии и фиброза (замещаясь соединительной тканью, железа склерозируется и сморщивается).
Часто хроническую форму заболевания возможно подтвердить, проведя другие исследования, что позволяет дополнить картину. Панкреонекроз нуждается в постоянном контроле при помощи УЗИ, для выявления инфильтрата, который нельзя определить лабораторно. Кроме того, методом УЗИ можно устанавливать осложнения, которые дает заболевание.
Такая диагностика возможна в любой период заболевания, поскольку она не опасна для здоровья пациента, и как свидетельствуют отзывы, не вызывает дискомфорт. При необходимости УЗИ можно дополнить проведением дополнительных методов исследования (МРТ и КТ).
Признаки хронического и острого панкреатита на УЗИ
Ультразвуковое исследование принадлежит классу не инвазивных методов инструментальной диагностики, то есть безопасно. Подготовка к нему не обременительна, а расшифровка мгновенна. УЗИ брюшной полости – это довольно простой способ обнаружить коварные заболевания, такие как панкреатит. Поэтому это первый пункт при подозрении на воспаление поджелудочной железы (ПЖЖ).
К сожалению, обнаружению подлежит только запущенная стадия – острая или хроническая. Ультразвуковое исследование базируется на эхопризнаках рассматриваемых тканей.
Прибор обрисовывает контуры внутренних органов за счет различной плотности их паренхимы (однородной типичной ткани). Но если заболевание не задевает структуру органа, то УЗИ не увидит патологий.
Визуализировать панкреатит можно в трёх формах:
- острая;
- хроническая;
- калькулезная.
Ниже рассмотрены особенности каждой, их природа и что видит врач при исследовании.
Диагностика острого панкреатита
В острой форме заболевание наиболее опасно. Характерно ярко выраженным протеканием без воздействия внешних инфекций, основная причина – частое алкогольное воздействие. Вызывает саморазрушение ПЖЖ посредством преждевременной активации пищеварительных ферментов внутри выводящих протоков, а также некроз, то есть отмирание поврежденных тканей. Деструктивная форма панкреатита, когда погибает значительная часть клеток органа, становится причиной смерти в 40-70% случаев.
Очевидно, что такое протекание болезни легко поддается обнаружению УЗИ и другими инструментальными методами. Даже на раннем этапе острый панкреатит (ОП) отличается значительными структурными изменениями.
Суть болезни – активация ферментов внутри ПЖЖ, в то время как в обычном состоянии они должны находиться в виде пассивных проферментов. Происходит такое в случае повышения внутрипротокового давления или когда желчь и панкреатический сок забрасываются обратно в проток. На этом этапе можно заметить увеличение основного и дополнительного выводящих каналов.
Желчь расщепляет животный белок, а поджелудочный сок – липиды (жиры). В местах появления активных ферментов развиваются очаги панкреонекробиоза – гибель клеток ПЖЖ. Вокруг воспаления ткани уплотняются, создавая своеобразный вал, защищающий здоровые клетки. Поэтому ОП относят к болезням демаркационного (разграничивающего) типа. Такие новообразования легко поддаются презентации при УЗИ.
Панкреонекроз – чрезвычайно опасное явление, им чаще оперируют патологоанатомы, нежели хирурги. Его можно разделить на два типа:
Первый случай отличается быстрым развитием и наличием кровотечений. Второй – легче поддается лечению и может разрастаться до 5 дней. За это время он однозначно будет диагностирован с помощью УЗИ и анализов.
Последствия острого панкреатита
Ультразвуковое исследование может помочь пациенту в обнаружении осложнений после перенесенного ОП.
Этот метод обследования позволяет после проведения оперативного вмешательства, провести обследование, не травмируя организм в процессе его осуществления.
Помочь в том смысле, что им характерна определенная симптоматика.
Рассмотрим следующие варианты:
- абсцесс;
- псевдокиста;
- опухоль.
Показания к обследованию: опоясывающие боли, жар, озноб. Анализ крови должен показать повышение числа лейкоцитов, а УЗИ – появление гнойной полости. Вероятность после приобрести эту тяжелейшую болезнь – около 4%. Поэтому температура и боль в животе в период первых двух недель после ОП – тревожный знак. Лечится абсцесс только хирургически.
Новообразование развивается из псевдокисты, если в последнюю попадает инфекция. В этом случае может образоваться флегмона – более тяжелая форма абсцесса, часто образуемая полость не одна.
Патология формируется в течение 10-15 дней. В этот отрезок проявляются симптомы, так что своевременное обнаружение и излечение возможно. Заключение врача базируется на анализе мочи, крови и на ультразвуковом исследовании.
Анализ крови отличается превышением уровня поджелудочных ферментов, в моче обнаруживается повышенный показатель амилазы. УЗИ позволяет определить локализацию и размер абсцесса. При этом ультразвуковая диагностика тяжело различает данное образование от псевдокисты.
Псевдокиста поджелудочной железы отличается от абсцесса внутренним содержанием. Полость содержит панкреатический сок. В остальном признаки сходны:
- Выглядит как скопление жидкости, заключенной в оболочку.
- Формируется после перенесенного ОП.
- Бывают единичными или множественными.
Симптомы более коварны и напоминают острый или реактивный панкреатит:
- боль в животе из-за разрастания псевдокисты;
- тошнота и рвота;
- резкое снижение веса.
В данном случае, УЗИ будет полезно констатацией факта новообразования, а также определением его природы. Признак псевдокисты — отсутствие эпителиальной выстилки (многослойного эпителия на внешней стороне оболочки).
Патология не несет специфических симптомов, при всей опасности. Развивается долго, но считается основной причиной смертельных исходов. Далеко не каждый взрослый знает, что делать при ноющих опоясывающих болях и считает это за признак более легкой болезни.
Доброкачественное новообразование поддается лечению, но накладывает ограничения на срок жизни пациента, так как безвозвратно повреждает зараженную часть органа.
По изменению эхопризнаков органа УЗИ может показать центр изменения и его структуру.
Диагностика хронического панкреатита
Хронический панкреатит в процессе своего прогрессирования провоцирует возникновение определенных симптомов, характерных для этого типа недуга.
Эти симптомы имеют максимальное проявление в периоды обострения заболевания, в периоды ремиссии эта симптоматика проявляется смазано или может полностью исчезать.
Симптомы ХП менее выражены.
Заболевание дает:
- Боль в животе после принятия пищи (особенно жирной).
- Рвоту, расстройство пищеварения.
- Механическую желтуху (в редких случаях).
Протокол обследования предусматривает анализ крови и мочи, а также УЗИ и другие инструментальные методы диагностики.
Однако виден ли панкреатит на УЗИ, если нет поражения и омертвения тканей? Однозначно, да. В данном случае УЗИ может показать патологии панкреатических протоков: их увеличение и изменения плотности оболочки. Рентгенография необходима для обнаружения кальцинатов (скоплений солей кальция) в ПЖЖ и кишечнике. Такой результат может указать на одну из причин боли в животе – камни в поджелудочной.
Кальцинаты прямо указывают на образование камней в ПЖЖ. Вызванные застоем панкреатического сока или изменением его химического состава конкременты скапливаются в определенных местах и проявляются различными симптомами:
- вся поджелудочная железа: слабовыраженные боли (или их отсутствие), сахарный диабет 1 типа;
- головка ПЖЖ: остро выраженная боль, дискинезия толстого кишечника, высокий показатель амилазы в крови, повышенная кислотность желудочного сока.
Закупорка выводящих сфинктеров проявляется резкой болью и похожа на камни в желчном, однако отличается отсутствием поноса и механической желтухи.
Собственно конкременты состоят из извести, представляются песком или мелкими камнями. Такая патология легко обнаруживается ультразвуковым исследованием. УЗИ при панкреатите калькулезного типа не считается исчерпывающим и дополняется эндоскопическими и рентгенологическими методами.
Заболевание носит исключительно хронический характер. Лечится посредством хирургического вмешательства. В случае повсеместного распространения оно сменяется заместительной терапией.
Ультразвуковая анатомия поджелудочной железы рассмотрена в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендацийИдет поискНе найденоПоказатьИдет поискНе найденоПоказатьИдет поискНе найденоПоказать Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе