Обследование кишечника с чего начать
Обследование кишечника.
Обследование кишечника – важная часть обследования гастроэнтерологических проблем. Когда человека начинают беспокоить боли либо другие неприятные ощущения в кишечнике, то необходимо провести полное его обследование для того, чтобы поставить правильный диагноз. Однако не все знают, что гастроэнтерологическое обследование – это не только проверка работы желудка и кишечника. Это еще и диагностический поиск возможной проблемы в печени или желчном пузыре, поджелудочной железе.
Обследование кишечника всегда начинается с расспроса пациента. Детализация жалоб очень важна в данной ситуации, ведь именно это может привести к постановке диагноза, или хотя бы заподозрить его симптомы.
Дальше врач приступает к общему осмотру пациента. Это также имеет большое в диагностике значение, ведь зачастую можно увидеть специфические симптомы заболевания: локальное вздутие живота, сосудистые звёздочки или признак антиперистальтических движений. Однако не стоит целиком и полностью полагаться лишь на данные осмотра, ведь зачастую они являются субъективными и неспецифическими, т.е. характерными для многих заболеваний.
После осмотра проводится аускультация и пальпация брюшной полости. При выслушивании получить какие-либо ценные данные практически невозможно – только лишь еще раз убедиться, что проблема есть. Чего не скажешь о пальпации – это достаточно информативный метод диагностики, разумеется, при условии правильного его проведения. Пальпаторно обследование кишечника проводится против часовой стрелки, начиная с левой подвздошной области. Дальше рука врача поднимается вверх от сигмовидной кишки по нисходящей до селезеночного угла. После этого необходимо пропальпировать поперечно-ободочную кишку, правый печеночный угол, нисходящий отдел. Затем обследованию подвергается слепая кишка и аппендикс. Именно в таком порядке пальпируется кишечник. При правильно выполненной пальпации можно без труда заподозрить какие-либо изменения в структуре и по расположению органа.
Обследование кишечника, а если точнее - прямой кишки, необходимо проводить в положении пациента стоя на коленках и опираясь на локти. Так прямая кишка будет максимально доступна пальпации. Во время данного обследования можно диагностировать геморроидальное увеличение лимфатических узлов, опухолевые образования, язвы, свищи и абсцессы. В дополнение к данному методу необходимо провести аноскопию – визуальное исследование слизистой прямой кишки на уровне 10-15 см.
Обследование кишечника на этом не заканчивается, нужно провести также ряд инструментальных методов диагностики. Начать можно с ректоскопии – введение датчика через прямую кишку на глубину не более 30 см. Если же на этом уровне никаких изменений не обнаружено, то необходимо провести колоноскопию с биопсией. Этот метод диагностики позволяет обследовать толстый кишечник на всем его протяжении, при отсутствии сужений, перегибов и спаек.
Ультрасонография – ультразвуковая диагностика кишечника при помощи, которой можно диагностировать утолщение стенки кишки, абсцесс, выпот, инвагинацию и многие другие заболевания.
Не следует пренебрегать и капрограммой – лабораторной диагностикой экскрементов. Часто этот анализ может подтверждать патологический процесс или наводить врача на мысль о нем.
Обследование тонкого кишечника в полном объеме можно провести лишь одним методом – рентгенография с контрастированием. Пациенту за несколько часов до процедуры дают выпить бариевую контрастную взвесь, после чего делают рентгенографические снимки. Это исследование позволяет определить патологию на любом уровне тонкого кишечника.
Также можно использовать эндоскоп и энтероскоп, но они не дают 100% информативности.
Способы обследования кишечника: обзор методов
Заболевания кишечника могут быть самыми разнообразными – начиная от незначительных расстройств, которые можно устранить посредством корректировки питания, заканчивая серьёзными патологиями, требующими длительного и неприятного лечения.
Чтобы избежать лишних осложнений, рекомендуется при первых проявлениях заболевания, а также регулярно, с периодичностью хотя бы раз в два года, проводить обследование. Современная медицина предлагает способы обследования кишечника, которые могут определить проблему уже на первых ее стадиях.
Новейшее оборудование и внимательность врачей позволяют провести все необходимые процедуры и практически полностью исключить дискомфорт и болезненность.
Содержание
Существует ряд самых популярных методик, применяемых для диагностики органа.
В их числе можно назвать следующие:
- капсульное обследование;
- эндоскопия;
- колоноскопия;
- ирригоскопия.
Разберем каждый из них более подробно, чтобы вы могли понимать, на какую именно медицинскую процедуру может отправить врач в том или ином случае.
Считается, что это наименее инвазивный метод, то есть безопасный в плане заражения. С его помощью можно обследовать каждый участок ЖКТ взрослого человека. Для этого используется специальная энтерокапсула с маленькой камерой.
Поводы для проведения такого обследования:
- Ничем не обусловленные боли в области живота;

- Наличие скрытых кровотечений;
- Обнаружение признаков врожденной патологии или опухоли;
- Обнаружение симптомов, свойственных злокачественному новообразованию.
Процедура обследования органа капсульным методом происходит таким образом: пациент приходит на прием утром, не завтракая предварительно. На его тело прикрепляют регистрирующий аппарат и дают проглотить капсулу с камерой.
Попадая в желудок, она продвигается по нему и переходит в последующие отделы желудочно-кишечного тракта за счет волн перистальтики.
Компьютерная программа анализирует полученные сведения, и через восемь часов врач получает результат. Сделав свое дело, капсула естественным образом покидает организм.
Главное преимущество метода капсульной диагностики – это удобство. Человек в процессе обследования может вести привычный образ жизни и ни в чем себя не ограничивать. Кроме того, данный способ, разработанный израильскими специалистами, во всем мире признан самым высокоинформативным методом, способным выявить даже те патологии, который скрыты, например, опухоли и полипы.
Так как стандартная капсула перемещается по органам при помощи перистальтики, при незначительных волнообразных сокращениях это невозможно. В таких случаях применяется другой вид капсулы, которая называется Patency. Она оснащена микрочипом, а не камерой.
Если капсула не проходит дальше по желудочно-кишечному тракту, то в течение нескольких суток растворяется, а чип информирует врача о том, где имеется патологическое сужение органа. Впоследствии чип также выходит естественным путем.
Для того чтобы обследовать организм на наличие полипов или опухолей, применяется эндоскопия. В этом случае пациент должен придерживаться определенных правил подготовки к процедуре, в частности очистить организм любым удобным способом (естественным путем, с помощью слабительного или клизмы).
Для проведения процедуры специалист вводит датчик с ультразвуком в прямую кишку. В месте нахождения патологии регистрирующий прибор сообщает врачу полученные сведения, а именно степень распространения образовавшийся опухоли.
Преимущества эндоскопии – это безопасность и безболезненность, а также возможность получить достоверные данные в кратчайшие сроки. Аппарат позволяет визуально исследовать состояние не только слизистой кишечника, но также пищевода, желудка и 12-перстной кишки.
В числе противопоказаний, которых в общем для эндоскопии не так много, стоит назвать заболевания в области таких органов, как легкие и сердце. Это связано с тем, что пациент принимает специальные препараты, которые могут исказить данные обследования.
Данный метод представляет собой более неприятную процедуру, в процессе прохождения которой пациент может испытывать некоторый дискомфорт, в частности незначительные болезненные ощущения и вздутие живота.
Исследование производится с использованием фиброколоноскопа – гибкого жгута, оснащенного оптической системой. В процессе можно не только визуально изучить стенки органа, но и осуществить биопсию предположительно патологических тканей на гистологию. Кроме этого, если имеются небольшого размера полипы или опухоли доброкачественного характера, можно осуществить их удаление без операционных методов.
Согласившись на колоноскопию, пациент сразу после обследования получает высокоточные данные диагностики относительно спаек, туберкулеза или опухолей.
 Предварительные мероприятия включают в себя очищение кишечника слабительными или клизмой, а также воздержание от приема пищи накануне обследования.
Предварительные мероприятия включают в себя очищение кишечника слабительными или клизмой, а также воздержание от приема пищи накануне обследования.
Чтобы осуществить ирригоскопию, пациент выпивает жидкость с концентрированным рентгеноконтрастным веществом (чаще всего это сульфат бария), которое, проходя по органам желудочно-кишечного тракта, заливает его области.
Снимки, сделанные врачом после этого, отчетливо показывают контуры кишки и уровень ее просвета. Полученные данные позволяют установить наличие патологий и причину их возникновения.
Метод ирригоскопии достаточно безопасен, так как степень лучевой нагрузки совсем небольшая, и абсолютно безболезнен. Он позволяет по рельефу оболочки определить наличие скрытых пустот, мешковидных выпячиваний, опухолей, аномалий в развитии, существующих с рождения, язв и рубцов.
Основания для проведения ирригоскопии:
- Выделения из кишечника слизистого и гнойного характера;
- Различной интенсивности кровотечения, обнаруженные при дефекации;
- Боли внутри или снаружи, в области ануса;
- Хронический понос или, наоборот, запор;
- Невозможность применения колоноскопии по каким-либо причинам;
- Подозрение на наличие опухоли;
- Подозрение на такое заболевание, как кишечная непроходимость.
Подтвердить полученные с помощью такого метода диагностики результаты можно при помощи рентгена или УЗИ.
Чтобы произвести диагностику кишечника на те или иные болезни, одного метода недостаточно – необходим комплексный подход.
В первую очередь врач должен дать направление на анализ крови – клинический и биохимический, а также кала. Помимо этого, в ход вступает целый арсенал методик, в числе которых ректороманоскопия, фиброколоноскопия и аноскопия.
Если есть подозрения на заболевания органов малого таза, обязательное условие – проведение пальцевого исследования через ректальное отверстие с использованием специальных инструментов. Для анализирования проблем в более глубоких отделах используют такой прибор, как ректоскоп. Фиброколоноскопия применяется для исследования органа полностью.
Диагностируя область тонкого кишечника, начинают исследования с основных его составляющих, а именно с 12-перстной, подвздошной и тощей кишок, которые располагаются в пространстве между толстым кишечником и желудком.
Для обследования используются следующие методы:
- Фиброскопия – самая известная процедура, которую в народе называют «глотать кишку». Обеспечивает максимальную безопасность и точный результат;
- Эндоскопия – выявляет патологические изменения, а также степень их тяжести. Включает в себя несколько процедур: колоноскопию, ректоманоскопию и интестиноскопию – для осмотра разных отделов желудочно-кишечного тракта;
- Ирригоскопия;
- Рентген;
- УЗИ.
 Одним из самых сложных в плане диагностики заболеваний является рак тонкого кишечника, так как эта болезнь имеет свойство маскироваться, давая о себе знать нехарактерными симптомами или полностью запутывая клиническую картину, сбивая с толку и пациента, и врачей.
Одним из самых сложных в плане диагностики заболеваний является рак тонкого кишечника, так как эта болезнь имеет свойство маскироваться, давая о себе знать нехарактерными симптомами или полностью запутывая клиническую картину, сбивая с толку и пациента, и врачей.
Главная жалоба, которая свойственна в этом случае, – непроходимость кишечника и частые боли в области живота. Тогда врачи назначают повторные анализы, даже если первые процедуры дали отрицательные показатели. Помимо всего прочего, при подозрении на рак тонкого кишечника может быть использован метод энтероскопии.
Обязательные условия для проведения всех вышеописанных обследований – направление врача-гастроэнтеролога, разгрузка органов ЖКТ и соблюдение предписанной специалистом диеты.
Как подготовиться к обследованию кишечника
Правильная и тщательная подготовка кишечника к обследованию способствует тщательному осмотру и ведет к правильному диагнозу.
Ниже приведены рекомендации как правильно подготовится к эндоскопическому исследованию толстой кишки - коноскопии и схемы подготовки к эндоскопическому обследованию кишечника.
Вы можете выбрать любой из 4 препаратов:
1. Фортранс (1 пакет на 1 л воды из расчета 1 л на 25 кг веса) 2. Дюфалак (200 мл на 3.5-4 л) 3. Флит Фосфо–сода (см. инструкции)
4. Лавакол (15 пакетиков на 3 л)
При использовании вышеперечисленных препаратов клизмы делать не нужно!
Еще раз напоминаем о необходимости за 3 суток до исследования исключить любые овощи (можно только несколько вареных картофелин без кожуры, также можно мусс /т.е. пробитый в блендере/ из ½ банана) и фрукты, черный хлеб (тем более зерновой), орехи, каши (можно только рисовую).
Общие рекомендации по диете и режиму:В день подготовки (т.е. в день предшествующий исследованию) легкий завтрак – чай/кофе/сок + белый хлеб, масло + нежирный творог/йогурт без добавок, в обед можно скушать бульон «пустой» или с вермишелью, отварное мясо, рыбу, курицу, сыр, белый хлеб, масло, печенье, йогурт без добавок, далее – собственно подготовка. Обед не позднее, чем за 2 часа до начала подготовки. В день подготовки прием прозрачных жидкостей (в т.ч. соков без мякоти) не ограничен как до, так и во время и после подготовки. Если Вы страдаете запорами, необходимо ежедневно принимать слабительные препараты, которыми Вы обычно пользуетесь. Можно даже несколько увеличить их дозу. Не нужно сидеть перед стаканом с жидкостью для подготовки – если позволяет состояние Вашего здоровья, между выпитыми порциями двигайтесь, прохаживайтесь, периодически выполняя несложные гимнастические упражнения типа «зарядки» (наклоны, потягивания, подъемы рук вверх, приседания, вращения туловищем и тому подобное). Если раньше Вы уже готовились одним из препаратов и доктор на исследовании сказал, что подготовка хорошая, готовьтесь по той же схеме тем же препаратом – нет нужды экспериментировать.
1 пакетик ФОРТРАНС® растворить в 1 литре воды, принимать по 1 л раствора в течение 1 часа (соответственно 3 или 4 часа в зависимости от количества пакетов, требующихся на Ваш вес), примерно 1 стакан в 15мин. Одна аптечная упаковка ФОРТРАНСа содержит 4 пакетика. При весе пациента до 70 кг используется 3 пакетика, при большем весе необходимо использовать все 4 пакета.Использовать для приготовления раствора воду комнатной температуры (газированную воду использовать нельзя). Для улучшения вкуса можно запивать кислым соком без мякоти. Если при приеме ФОРТРАНСа у Вас возникнет ощущение тошноты, прервите прием препарата на полчаса. Через 1-2 часа от начала приема препарата у Вас появится жидкий стул, опорожнение кишечника завершится через 1-2 часа после последней дозы ФОРТРАНСа. Если Вам кажется, что очищение кишечника было недостаточным после 3 пакетов, употребите 4-ый или выпейте дополнительно 1 л любой прозрачной жидкости (мин. воду пить без газа). В большинстве случаев прием 4 литров препарата ФОРТРАНС - это гарантия хорошей подготовки кишечника к колоноскопии.
Оптимальное время начала подготовки - 16.00-17.00 в день перед процедурой.
При использовании препарата Фортранс® в день исследования делать клизмы также не надо!
Развести 200 мл препарата на 3.5-4 л теплой воды без газа. Принимать по 1 л раствора в течение 1 часа (соответственно 3 или 4 часа в зависимости от разведенного объема), примерно 1 стакан в 15мин. Оптимальное время начала подготовки - 16.00-17.00Рекомендации по диете универсальные – см. в начале раздела.
препарат «Флит фосфо-сода»
Если колоноскопия назначена на первую половину дня (до 12 часов дня) День перед исследованием 7:00 В 7 ч утра вместо завтрака выпить не менее 1 стакана легкой жидкости (вода или фильтрованные мясные бульоны, фруктовые соки без мякоти (кроме соков красного или фиолетового цвета), чай или кофе без молока, негазированные освежающие напитки). Сразу после этого следует растворить содержимое 1 флакона Флит Фосфо-соды (45 мл) в половине стакана (120 мл) прохладной воды. Готовый раствор выпить и запить 2 стаканами (500 мл) прохладной воды. 13:00 В 13 ч вместо обеда следует выпить не менее 4 стаканов (1 л) легкой светлой жидкости.
19:00 В 19 ч вместо ужина выпить не менее 2 стаканов легкой жидкости. Сразу после этого следует растворить содержимое 1 флакона Флит Фосфо-соды в половине стакана (120 мл) прохладной воды. Готовый раствор выпить и запить 1 стаканом прохладной воды, а затем в течение 1 часа выпить еще 1 л воды. При желании можно выпивать больший объем жидкости. Легкие жидкости можно пить без ограничения вплоть до полуночи.
Если колоноскопия назначена на вторую половину дня (после 12 часов дня) и будет проводится без наркоза .
День перед исследованием 13:00 В 13 ч во время обеда можно легко перекусить. После обеда нельзя употреблять никакой твердой пищи. 19:00 В 19 ч вместо ужина следует выпить 2 стакана легкой жидкости (вода или фильтрованные мясные бульоны, фруктовые соки без мякоти (кроме соков красного или фиолетового цвета), чай или кофе без молока, негазированные освежающие натки). Сразу после этого следует растворить содержимое 1 флакона Флит Фосфо-соды в половине стакана (120 мл) прохладной воды. Готовый раствор выпить и запить 2 стаканами (5000 мл) прохладной воды. В течение вечера дополнительно необходимо выпить не менее 1 л легкой жидкости. При желании можно выпить больший объем жидкости.
7:00 В 7 ч утра вместо завтрака следует выпить 2 стакана легкой жидкости. При желании можно выпить больший объем жидкости. Сразу после этого следует растворить содержимое 1 флакона Флит Фосфо-соды в половине стакана (120 мл) прохладной воды. Готовый раствор выпить и запить 2 стаканами (500 мл) прохладной воды. Легкие жидкости можно употреблять до 8 ч. только если процедура будет проводится без наркоза.
Внимание!Если колоноскопия будет проводится под наркозом, то в день процедуры нельзя ни есть, ни пить. поэтому даже если процедура назначена на вторую половину, готовится нужно по первому (для первой половины дня) варианту.
нужно: 15 пакетиков. Применение: по 5 пакетиков растворить в каждом 1 л воды, приготовить таким образом 3 л раствора (15 пакетиков). Ритм приема: по 200 мл через каждые 10-20 минут, рекомендуется начать не менее, чем за 12-18 часов до исследования. Оптимальное время начала подготовки - 16.00-17.00 вечера в день перед процедурой.
Рекомендации по режиму и питанию во время подготовки - универсальные, см. в начале раздела.
Подробное объяснение колоноскопии: как нужно подготовиться к обследованию, как проводится процедура, возможные осложнения
Как проводится колоноскопия?
Колоноскопия проводится в специализированных клиниках или диагностических центрах, в специально оборудованных для этого кабинетах.
Перед началом процедуры пациента укладывают на кушетку, лежа на бок. После ведения лекарств для наркоза пациент быстро засыпает и просыпается уже после окончания обследования.
Для осмотра внутренней поверхности кишечника врачи используют специальный зонд (колоноскоп).
Колоноскоп #8212; это длинная, тонкая и гибкая трубка, снабженная источником света и видеокамерой, передающей изображение на монитор.
В колоноскопе проходят несколько дополнительных каналов, через которые в полость кишечника могут быть введены инструменты, с помощью которых врачи могут удалить полипы, получить образцы тканей для дальнейшего исследования, остановить кровотечение.
Колоноскоп вводится в кишечник через анальное отверстие и постепенно продвигается вдоль толстой кишки вплоть до места ее перехода в тонкий кишечник.
Продвигая колоноскоп внутрь, врачи могут осмотреть всю внутреннюю поверхность кишечника. После окончания осмотра, врачи осторожно извлекают колоноскоп из кишечника пациента. Общая продолжительность колоноскопии составляет в среднем 20-30 минут.
После окончания процедуры может присутствовать слабость и сонливость от недавно перенесенного наркоза, однако болей или других неприятных ощущений, как правило, нет.
Виртуальная колоноскопия
Виртуальная колоноскопия – это относительно новый метод исследования, который позволяет получить изображение стенок кишечника методом компьютерной томографии.
Как и перед обычной колоноскопией, перед проведением виртуальной колоноскопии кишечник пациента должен быть хорошо очищен от кала (см ниже).
Для получения четкого изображения, перед началом процедуры, с помощью специального зонда введенного в задний проход врачи наполняют кишечник пациента воздухом.
По сравнению с обычной колоноскопией, виртуальная колоноскопия еще менее травматична и позволяет очень точно определять размеры и месторасположение измененных участков кишечника.
К существенным недостаткам виртуальной колоноскопии относятся ее высокая стоимость, невозможность получить образцы тканей во время обследования (из-за этого после виртуальной колоноскопии врачи могут назначить и обычную колоноскопию), а также дискомфорт и боли в животе, вызванные воздухом, введенным в кишечник.
Профилактическая колоноскопия
Каждый год, рак кишечника становится причиной смерти сотен тысяч людей во всем мире. В отличие от других форм рака, рак толстого кишечника и прямой кишки развивается очень медленно (до 10 лет и более) и очень хорошо поддается лечению на ранних стадиях развития.
Средний риск заболеть раком кишечника в течение всей жизни, для взрослых людей составляет в среднем 6%. Риск развития рака толстого кишечника еще выше у людей, прямые родственники которых уже болели этим заболеванием.
В подавляющем большинстве случаев, на ранних стадиях развития поддающихся лечению, рак кишечника либо не проявляется вообще никакими симптомами, либо проявляются симптомами, по поводу которых люди крайне редко обращаются к врачу (например, запор).
В связи с этим, профилактическое проведение колоноскопии является единственной возможностью выявить рак в самом начале его развития.
Для раннего выявления и успешного лечения рака кишечника специалисты рекомендуют проходить колоноскопию всем людям старше 50 лет, 1 раз в 8-10 лет.
Несколько чаще (1 раз в год или 1 раз в 5-8 лет, в зависимости от случая) профилактическую колоноскопию рекомендуется проходить людям, страдающим болезнью Крона, неспецифическим язвенным колитом и полипами толстого кишечника.
Люди, чьи родственники болели раком кишечника должны проходить профилактическую колоноскопию 1 раз в 3-5 лет, начиная с возраста на 10 моложе, чем возраст, в котором рак был впервые обнаружен у их родственника или родственников.
Как подготовиться к колоноскопии?
Подготовка к колоноскопии включает соблюдение специальной диеты и проведение процедур для очищения кишечника.
Диета перед колоноскопией
- В течение целого дня накануне проведения колоноскопии необходимо полностью отказаться от пищи и нужно выпить не менее 3,5 литров воды.
- Начиная с вечера, накануне проведения колоноскопии нельзя есть и пить.
Как подготовиться к колоноскопии
Колоноскопия — метод медицинского обследования, основанный на применении гибкого зонда, позволяющего оценить состояние поверхности слизистой оболочки толстого кишечника. Осматривается промежуток кишечной трубки от анального отверстия до места перехода толстого кишечника в тонкий, то есть довольно протяженный промежуток.
Аппарат колоноскоп представляет собой гибкий легкоуправляемый зонд, который вводится через прямую кишку в положении пациента лежа на левом боку. Прибор снабжен оптической системой для точной визуализации увеличенного изображения поверхности слизистой. Какого-либо другого оборудования, как правило, не требуется. Иногда при необходимости врач может провести биопсию части оболочки кишки для последующей гистологической оценки.
Данные колоноскопии высокоинформативны и помогают поставить или подтвердить имеющийся диагноз. Следовательно, лечение будет начато во время и подобрано максимально правильно.
Прибор для колоноскопии имеет специальный канал, по которому могут вводиться гибкие инструменты для дополнительных манипуляций. Например, взятие биоптата, удаление полипов, извлечение инородных тел, остановка кровотечений из сосудов кишечника. Все вмешательства безболезненные для пациента, они обладают большим преимуществом- дают возможность проводить серьезные оперативные вмешательства без проведения больших разрезов брюшной полости.
В современном медицинском мире колоноскопия считается «золотым стандартом» диагностики заболеваний толстого кишечника. В некоторых странах этот метод является скрининговым в диагностике малых по объему опухолей и рака стенок толстого кишечника. Однако, качество полученных данных напрямую зависит от степени подготовки к обследованию. Проблема адекватной качественной подготовки кишечника по-прежнему остается актуальной.
Стандартное обследование проводят без анестезии. Обычно оно переносится легко и безболезненно. Для некоторых пациентов (выраженная тревога или особые медицинские показания) возможно применение средств для погружения в «медицинский сон». Так больные могут избежать неприятных воспоминаний, стресса.
Подготовка к обследованию
Колоноскопия проводится в специально отведенных и подготовленных для этого местах. Это может быть клиника, кабинет, диагностический центр.
Главное надежное средство подготовки — диета. В данном случае она должна быть бесшлаковой. Исключаются продукты, способные вызвать повышенное газообразование и обильный стул. Прекратить употреблять такие продукты нужно минимум за 4 дня до манипуляции:
- овощи (редька, свекла, листовая капуста, лук, редис, чеснок, морковь);
- некоторые крупы (перловая, овсяная и пшенная);
- бобовые (чечевица, фасоль, горох, спаржа);
- орехи любого сорта;
- фрукты (бананы, персик, яблоки, груши, виноград и сухофрукты);
- все изделия из ржаной муки;
- молочные продукты;
- газированные напитки.
Второе обязательно требование для проведения колоноскопии — очищение кишечника от каловых масс. Раньше это достигалось только путем постановки клизмы. Чтобы максимально очистить кишечник, клизму ставят вечером предыдущего дня и утром перед процедурой.
Вечером клизму проводят дважды с разницей в час (в 19 и 20 вечера примерно). Разовый объем воды для этой процедуры от 1,5 литров. Конечный результат очищения — так называемые «чистые воды».
В этот же день пациент пьет слабительное. Это может быть касторовое масло от 40 до 60 гр. или раствор магнезии в объеме 100 мл. Делать это нужно заранее, до 16 часов дня, чтобы кишечник полностью очистился. Утренняя клизма тоже проводится дважды (примерно в 7 и 8 утра).
Данные метод подготовки имеет как плюсы, так и минусы. Он доступен всем, абсолютно ничего не стоит, его можно проводить дома, к тому же техника проста для каждого.
Недостатками является частое некачественное проведение клизмы, так как редко человек может обойтись без посторонней помощи. Ведь нужна регулировка тока воды, концентрация внимания на удержании жидкости в кишечнике. Кроме этого, некоторым больным противопоказана такая подготовка в виду наличия геморроя, трещин прямой кишки, так как может произойти дополнительная травматизация.
Очищение кишечника с помощью медицинских препаратов
По вышеописанным причинам в медицине были разработаны другие альтернативные методы для полной качественной очистки кишечника.
- Подготовка к колоноскопии Фортрансом. В среднем нужно 4 пакетика препарата. Последний прием пищи должен быть накануне дня колоноскопии до 14 часов. Фортранс растворяют из расчета 1 пакетик на 1 литр воды. Если исследовании будет проводиться в первой половине дня (до 14 часов), то препарат начинают пить вечером накануне с 17 до 21 часов, по литру в час. Если колоноскопия приходится на послеобеденное время, то Фортранс пьют с 18 до 20 часов вечера предыдущего дня (всего 2 литра), затем еще 2 литра утром с 6 до 8 часов. следует помнить, что нельзя торопиться выпить сразу весь раствор, для лучшей подготовки нужна постепенность. Это важно и потому, что препарат вызывает неприятные ощущения (рвота, вздутие живота, тошнота), поэтому легче переносятся малые дозировки. Должная подготовка заканчивается выделением из прямой кишки чистой или немного окрашенной жидкости без твердых частиц.
- Подготовка к колоноскопии комбинированным методом. Для этого используют Дюфалак и Фортранс. Накануне колоноскопии больному разрешается обычный завтрак, легкий жидкий обед. В 15 часов он принимает 500 мл. разведенного препарата: на 100 мл.Дюфалака 400 мл.воды. С 17 до 18 часов пациент пьет 100 мл.Дюфалака, разведенного в 900 мл.воды. И с 20 до 21 часов последний прием 1 литра раствора Фортранса. Разрешается прием Фортранса утром с 6 до 7 в день обследования. Если такая подготовка сопровождается чрезмерным газообразованием, то разрешается выпить Эспумизан в стандартной дозировке.
- Применение Лавакола перед колоноскопией. Упаковка в аптеке содержит 15 пакетиков. Это примерно на 80 кг. веса. При большей или меньшем весе пользуются расчетом 1 пакетик на 5 кг.веса. За два часа до приема медикамента разрешается легкий обед. Спустя 3 часа можно начать подготовку (в 16-18 часов). Содержимое пакетика растворить в стакане воды комнатной температуры, пить медленно, один стакан за 20 минут. При появлении тошноты, следует сделать небольшой получасовой перерыв. Спустя 1-2 часа начнется очищение кишечника, окончательно процесс остановится через 2-3 часа после приема последней дозы Лавакола. Данным метод как и другие вышеперечисленные дают возможность избежать подготовки с помощью клизмы;
- Лаваж кишечника с помощью препарата «Флит фосфо-сода». Больному понадобится упаковка медикамента, которая состоит из двух флаконов по 45 мл. перед этим пациент соблюдает диету, которая исключает употребление чего-либо, кроме негазированных напитков. В день накануне обследования разрешается выпить чай, затем нужно растворить жидкость одного флакона в половине стакана прохладной воды, выпить приготовленное средство, запить еще одним стаканом воды. С 12 до 18 часов дня следует употребить как можно больше жидкости (от 5 стаканов). Вечером принять второй флакон лекарства, растворив его в 100 мл.воды. Итогом такой подготовки станет поступление чистых вод, иногда окрашенных, но без каких-либо твердых частиц. В день обследования нельзя принимать пищу, жидкость, следует также воздержаться от курения. Почти все медикаменты разрешены к приему. Запрещены лишь некоторые группы препаратов: содержащие железо, адсорбенты, активированный уголь.
Источники: http://endovip.ru/patsientam/pamyatka-patsiyentu-pri-podgotovkye-k-kolonoskopii/, http://www.sitemedical.ru/content/%D0%BA%D0%BE%D0%BB%D0%BE%D0%BD%D0%BE%D1%81%D0%BA%D0%BE%D0%BF%D0%B8%D1%8F, http://enterolog.ru/diagnostics/kolonoskopiya/podgotovka/
Комментариев пока нет!Обследование кишечника: способы и методы
Обследование кишечника можно провести различными методами.
Некоторые из них основаны на современных разработках, другие зарекомендовали себя долголетним применением. Какие способы лучше?
Традиционные методы обследования
К традиционным методам обследования желудочно-кишечного тракта относятся такие процедуры, как:
- pH-метрия желудочного сока;
- электрогастроэнтерография;
- ректороманоскопия;
- рентгенография.
Определение кислотности желудочного сока важно не только при заболеваниях желудка, но и при болезнях двенадцатиперстной кишки, например, дуодените.
pH-метрия является незаменимой для этой цели процедурой. Исследование проводится рано утром на пустой желудок.
Забор желудочного секрета происходит при помощи специального гибкого желудочного зонда, заглатываемого пациентом.
Полученная в процессе процедуры жидкость направляется для изучения в лабораторию.
Видео:
Компьютерная электрогастроэнтерография проводится при помощи аппарата, похожего на кардиограф. На теле пациента крепятся три электрода, с которых снимаются показания.
Наиболее результативно такое исследование при проведении в два этапа. Первая процедура проводится натощак, вторая – после еды.
После расшифровки полученных данных врач может вполне точно поставить диагноз. Этот метод позволяет установить заболевания, связанные со снижением перистальтики кишечника.
Ректороманоскопия – это эффективный метод для проведения врачом визуального осмотра внутренней поверхности прямого и сигмовидного отделов толстого кишечника.
Перед процедурой проводится очищение кишечника при помощи нескольких клизм. Осмотр толстой кишки проводится при помощи жесткой трубки аппарата.
Для наилучшего обзора в кишечник больного накачивается воздух. Стенки кишечника при этом разглаживаются и не позволяют провести осмотр.
При обнаружении опухолей толстого кишечника прямо во время процедуры ректороманоскопии можно провести биопсию. Полученный кусочек ткани отправляется в лабораторию для изучения природы опухоли.
В случае обнаружения в прямой кишке заведомо доброкачественной опухоли можно провести ее удаление. Все материалы, полученные в ходе полипэктомии, отправляются на гистологический анализ.
Удаление опухоли сразу во время процедуры осмотра возможно только в следующих случаях:
- образование должно иметь признаки доброкачественного;
- быть единственным;
- иметь размеры в пределах 1-2 см.
Ректороманоскопия – процедура абсолютно безопасная для здоровья, так как перед тем как ввести ректоскоп, врач проводит пальцевое исследование прямой кишки.
Однако само введение ректоскопа довольно неприятно и может причинить болевые ощущения.
По этой причине обследование кишечника детей при помощи этого аппарата проводят только в случае острой необходимости.
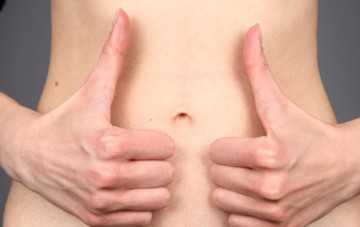
Ирригоскопия выполняется отдельно для желудка, двенадцатиперстной кишки, верхнего участка тонкой кишки и толстого кишечника.
Дело в том, что для рентгенографии органов желудочно-кишечного тракта необходимо заполнить полости органов рентгеноконтрастным веществом.
Чаще всего для этой цели используется раствор сульфата бария. Для получения снимков желудка и верхних отделов кишечника барий необходимо выпить. При рентгенографии толстого кишечника барий вводится анально.
Перед любой процедурой рентгенографии толстого кишечника тоже необходимо очистить его от содержимого.
Для очистки кишечника применяются медикаментозные методы или клизмы. С вечера предшествующего процедуре дня нельзя ничего есть.
При проведении рентгена желудка после выполнения первого снимка рентгенолог может попросить пациента проделать гимнастические упражнения или полежать на боку.
Это делается для скорейшего продвижения контрастного раствора в кишечник. После этого делается еще один снимок.
При проведении рентгеноскопии толстого кишечника тоже чаще всего делается два снимка. Первый – сразу после заполнения просвета кишки раствором сульфата бария.
После этого больному необходимо опорожнить кишечник естественным путем и вернуться в рентген-кабинет. Для сравнения делается еще один снимок пустого кишечника.
Эндоскопические методы исследования
Современные методы обследования кишечника – это различные эндоскопические процедуры, позволяющие осмотреть кишечник.
Эти методы позволяют осмотреть желудочно-кишечный тракт человека и выявить заболевание еще до того, как оно начало проявляться симптоматически.
Поэтому их стоит проходить раз в год всем людям в целях раннего скрининга заболеваний желудочно-кишечного тракта.
К эндоскопическим методам относятся:
- фиброгастроэндоскопия;
- колоноскопия;
- капсульная эндоскопия.
Фиброгастроэндоскопия – это превосходное средство для визуального осмотра желудка, двенадцатиперстной и небольшого участка тонкой кишки.
Осмотр проводится при помощи гибкого зонда, проникающего в желудок и кишечник через пищевод больного.
Зонд оснащен камерой, изображение с которой поступает на компьютер.
Данные, полученные при помощи этого аппарата, можно исследовать, сравнивать с данными, полученными после проведенного лечения.
Кроме того, их можно показать другому врачу, если диагноз вызывает сомнения.
Колоноскопия – это аналогичная процедура, которая применяется для осмотра толстого кишечника. Перед процедурой необходимо сделать клизмы для очистки кишечника.
Зонд для проведения колоноскопии попадает в прямую кишку через анальное отверстие. Для наилучшего обзора в кишечник накачивается воздух.
Видео:
Кроме камеры, зонды для эндоскопии и колоноскопии оснащены необходимыми инструментами для проведения биопсии.
При помощи их можно не только отщипнуть небольшой кусочек ткани для гистологического исследования, но и удалять небольшие единичные полипы.
Полипэктомия проводится при помощи петли, которая накидывается на ножку полипа и затягивается. После этого на петлю передается электрический разряд.
Таким образом одновременно удаляется полип и прижигается место его удаления.
Капсула для эндоскопии – это совсем новый, более эффективный метод. Конечно, при помощи этого исследования невозможно взять ткань на биопсию.
Преимущество этой процедуры в том, что это единственный способ для осмотра всего желудочно-кишечного тракта от входа до выхода. Обследование тонкого кишечника невозможно провести другими средствами.
Капсула представляет собой пластиковый контейнер, содержащий камеру, батарейку, передатчик и светодиоды для освещения. Прибор для записи поступаемых данных фиксируется на теле пациента.
Больной должен воздержаться от приема пищи в течение восьми часов, после чего капсула проглатывается как обычная таблетка.
В течение дальнейших суток данные передаются на записывающее устройство. Больной в это время может вести свой обычный образ жизни.
Видео:
Процедура полностью безболезненна и не вызывает неудобств. После завершения обследования капсула выходит естественным путем. Полученная в ходе процедуры запись изучается и анализируется.
Аналогов этой процедуре нет. Это единственный способ осмотреть весь желудочно-кишечный тракт человека, включая тонкий кишечник. Минус этого вида обследования – его высокая стоимость.
Прочие методы исследования
Кроме перечисленных методов, для диагностики заболеваний желудочно-кишечного тракта применяются ультразвуковые обследования, компьютерные диагностики, лабораторные исследования.
Больному могут назначить следующие способы:
- МРТ;
- КТ;
- УЗИ;
- анализ кала;
- соскоб на выявление глистных инвазий;
- общий анализ крови.
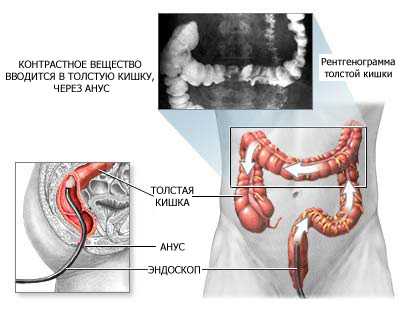
Магнитно-резонансная томография – это замечательное средство для диагностики заболеваний желудочно-кишечного тракта.
При помощи МРТ можно изучить кишечник человека не только изнутри, но и снаружи, чего не позволяют многие другие методы обследования.
Процедура МРТ позволяет определить различные поражения кишечных стенок, начиная от незначительных воспалений и заканчивая язвами и опухолями.
Кроме того, во время процедуры можно распознать природу опухоли – является она доброкачественной или нет.
Компьютерная томография – еще один способ безболезненного обследования кишечника. Однако во время процедуры диагностики пациент получает значительную дозу облучения, поэтому прибегать к диагностике при помощи КТ рекомендуется не часто.
При помощи УЗИ можно осмотреть не только кишечник, но и его внешние стенки, близлежащие органы, участки брюшной полости.
Таким образом, в результате одной процедуры можно собрать такой объем информации, для получения которого другими способами понадобилось бы несколько обследований.
Накануне перед процедурой больной должен принять препарат для очистки кишечника.
Так как кишечник – полый орган, перед процедурой необходимо повысить его эхогенность, для чего используется специальная стерильная жидкость.
Непосредственно перед тем как начать процедуру УЗИ, жидкостью заполняется кишечник. Кроме того, для повышения эффективности осмотра у больного должен быть полным мочевой пузырь.
Виды ультразвукового исследования кишечника:
- трансректальное;
- через брюшную стенку.
Во время процедуры на кожу пациента наносится специальный гель-проводник, по которому скользит датчик.
Трансректальное исследование проводится при помощи специального датчика, который вводится в прямую кишку пациента. В рамках одного УЗИ, как правило, применяют оба вида исследования.
Анализ кала пациента исследуется на предмет обнаружения в нем яиц паразитов и на скрытую кровь. Это исследование может дать направление для дальнейшего поиска причины заболевания.
Соскоб на энтеробиоз тоже позволяет выявить наличие паразитов в кишечнике человека. Однако лучшим средством для выявления глистных инвазий является анализ крови.
О наличии в организме воспалительных процессов, дефиците железа, интоксикациях тоже расскажет кровь.
Следите за состоянием здоровья своего желудочно-кишечного тракта, так как проблемы с пищеварительной системой могут существенно снизить качество жизни человека.
Для профилактики болезней ЖКТ рекомендуется правильное питание и регулярное скрининговое обследование. Будьте здоровы!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе