Объемное образование печени
Объемное образование печени что это такое - Лечение печени
Современная диагностика заболеваний печени невозможна без использования разнообразного оборудования. Самым востребованным является ультразвуковое исследование. Оно относится к числу наиболее информативных и совершенно безопасных для здоровья. В ходе УЗИ печени при гепатите устанавливается наличие патологических изменений в структуре органа, стадия развития недуга и степень его тяжести. Врач проверяет состояние желчевыводящих протоков и даёт подробную информацию о наличии или отсутствии камней в протоках. УЗИ – метод исследования неинвазивный и потому применяется для диагностики поражений печени у взрослых и детей.
Печень выполняет функцию очистки организма от различных вредных веществ и токсинов. На её состояние влияют многочисленные вирусы и инфекции. Негативное воздействие становится причиной изменения размеров печени и её внутренней структуры. Орган парехематозный, непарный, состоит из двух долей. По своей сути – это железа внешней секреции, пронизанная кровеносными сосудами и нервными волокнами.
Каждая доля печени состоит из множества небольших сегментов, изменения в которых, вызванные заболеванием, определяются в ходе ультразвукового исследования.
В число основных функций печени входят:
- Очищение организма от продуктов обмена веществ.
- Сохранение витаминов и микроэлементов.
- Надёжное сохранение гликогена.
- Расщепление жиров.
- Удаление гормонов.
- Избавление от элементов, провоцирующих развитие воспалительного процесса.
- Выработка ферментов, обеспечивающих качественное пищеварение.
Печень принимает активное участие в работе всей пищеварительной системы. Гепатит – воспаление органа, в результате развития которого изменяются не только наружные размеры, но и внутренняя структура долей и сегментов печени.
Во время проведения УЗИ врач определяет состояние органа, сравнивая полученные результаты с установленной нормой. Здоровая работоспособная печень, в которой отсутствует воспаление, имеет ровные края, однородную структуру (без уплотнений). Показателем наличия патологического процесса являются уплотнения и сужение просвета желчевыводящих протоков, сокращение диаметра воротной вены и увеличение размеров отдельных сегментов или одной из доль.
Когда требуется ультразвуковое исследование
Показанием к проведению УЗИ являются жалобы пациента на дискомфорт и болевые ощущения в области правого подреберья. Однако врач может направить на исследование и того, кто обратился за медицинской помощью, заметив изменения окраса каловых масс. Светлый кал и тёмная моча – одни из важнейших признаков гепатита.
Для проведения УЗИ печени существуют определённые показания, в число которых входят:
- Желтушность кожных покровов и склер.
- Сильные боли в области правого подреберья.
- Увеличение объёма живота.
- Осветление кала.
- Состояние после операции на органах брюшной полости.
- Состояние после травмы живота.
- Жалобы на постоянную тошноту, возникшую после длительного приёма лекарственных препаратов.
Лечащий врач направляет пациента на ультразвуковое исследование при наличии патологий органов брюшной полости, подозрении на развитие кисты или наличие опухолевидного новообразования на печени или на головке жёлчного пузыря. Делают УЗИ и тем пациентам, в анамнезе у которых есть данные о хроническом алкоголизме или пристрастии к наркотическим веществам.
Проведение ультразвукового исследования становится регулярным в том случае, если в ходе первой процедуры были обнаружены отклонения от нормы в структуре органа и его размеров, выявлены патологические процессы.
С помощью ультразвуковой диагностики осуществляется контроль эффективности проводимой терапии, и обнаруживаются метастатические образования при наличии онкологических заболеваний.
Что показывает УЗИ
Ультразвуковое исследование печени позволяет быстро и точно определить уровень функциональности органа, выявить существующие изменения в его структуре и размерах, обнаружить отклонения от нормы, возникшие в результате течения патологического процесса.
Во время процедуры врач выявляет гепатит:
- алкогольный;
- вирусный;
- инфекционный.
Совершенно точно можно установить острый или хронический патологический процесс имеет место в каждом отдельном случае.
Кроме того, во время процедуры врач устанавливает наличие:
- кисты;
- различного рода новообразований;
- цирроза;
- гемангиом;
- гематом;
- нарушения целостности органа.
Характер и степень тяжести поражения печени устанавливают со 100% точностью. Делая заключение, специалист подробно описывает изменения размеров органа и другие обнаруженные патологии и отклонения от нормы.
Для проведения исследования используется специально созданный датчик, с помощью которого получают изображение на мониторе. Пациент может лежать на боку или принять иное положение по требованию врача, которые исследует обе доли печени, измеряет диаметр печёночного протока, изучает состояние внутренней части долей и сегментов. При необходимости проводится исследование жёлчного пузыря и желчевыводящих протоков.
Во время процедуры больному предлагают лечь набок, глубоко вдохнуть, на короткое время задержать дыхание. Дальнейшее положение указывает специалист, находящийся перед монитором. На экране видно изображение печени, рассматривая которое можно определить размер органа и выявить имеющие место патологические изменения.
Одним из важнейших показателей является эхогенность. Она означает способность тканей органа пропускать через себя и отражать ультразвуковые волны. Отклонение от нормы в большую или меньшую сторону названного показателя свидетельствует о наличии патологий.
Это могут быть:
- рубцы;
- опухоли;
- абсцесс;
- асцит;
- жировые изменения;
- следы разрушения гепатоцитов (клеток печени);
- острый или хронический воспалительный процесс.
Врач даёт подробное заключение, в котором содержатся сведения о состоянии тканей печени, так как повышенная эхогенность становится свидетельством наличия патологического процесса. На основании полученных данных можно судить о возможном сужении просвета протоков и вен, наличии уплотнений и гибели гепатоцитов.
Повышенное значение эхогенности (усиление проходимости) говорит о «водянистости» печени, а задержка воды становится подтверждением острого гепатита. При хроническом воспалительном процессе данный показатель ниже установленной нормы. При низком уровне эхогенности сосудистый рисунок становится ярко выраженным, а вот этот показатель в отношении жёлчного пузыря, протоков и тканей, окружающих кровеносные сосуды, наоборот, возрастает.
Проверит уровень проходимости тканей печени необходимо в том случае, если больной обращается к специалисту с жалобами на:
- боли в правом боку и в области подреберья с той же стороны;
- периодически возникающие тошноту и позывы к рвоте;
- появление желтушного оттенка на кожных покровах;
- осветление кала;
- общую слабость и недомогание;
- постоянную усталость, ощущаемую несмотря на отсутствие физической нагрузки;
- нарушение ритма сердца.
Показанием к проведению УЗИ и определению степени проходимости паренхемы могут стать отклонения от нормы в результатах проведённых анализов крови. Повышенное содержание сахара или билирубина. Низкие показатели проходимости паренхемы свидетельствуют о наличии острого воспалительного процесса. Это возможно при наличии вирусного гепатита В, болезни Боткина (гепатите А).
Определение наружных размеров органа
Норма:
- Однородная структура со средней проходимостью (эхогенностью).
- Переднезадний размер правой печёночной доли составляет 1,25 см и меньше.
- Аналогичный размер левой печёночной доли – 0,7 см и меньше.
- Диаметр общего жёлчного потока не должен быть меньше 0,6 см и не превышает 8 мм.
- Аналогичный параметр портальной вены не превышает 1,3 см.
- Продольный размер органа не меньше 140 мм и не превышает 200 мм.
- Поперечный размер – от 200 до 250 мм.
- Края ровные, чёткие.
Любые отклонения от указанной нормы являются свидетельством наличия патологического процесса, приводящего к нарушению функциональности печени.
Во время проводимого ультразвукового исследования врач может обнаружить объёмные образования. Это показывает наличие камней в протоках или подтверждает диагностированную глистную инвазию. Результат ультразвукового исследования позволяет поставить точный диагноз и назначить адекватное лечение.
Незначительное увеличение размеров, при сохранённых ровных краях печени, гладкой поверхности органа и отсутствии на ней очагов некроза говорит о наличии острого гепатита. Если же заметны участки некроза, а форма и размеры печени сильно изменены, то можно говорить о хроническом воспалительном процессе. При нём печёночная структура нарушена и на её месте видна соединительная фиброзная ткань.
Делая описание проведённого исследования, специалист отмечает:
- Повышение или снижение проходимости ткани (эхогенности). Такое отклонение говорит о том, что в данном конкретном случае имеет место острый или хронический воспалительный процесс (гепатит).
- Увеличение наружных размеров органа свидетельствует о развитии воспаления.
- Сокращение размеров печени подтверждает развитие цирроза, возникшего в результате одного из хронических заболеваний и ставшего результатом замещения клеток печени (гепатоцитов) соединительной тканью.
- Размер диаметра общего жёлчного протока, превышающий норму, показывает нарушение оттока жёлчи из-за закупорки протока камнем или гельминтами.
- Увеличенный диаметр портальной вены – свидетельство развивающегося цирроза, которое сопровождается нарушением тока венозной крови в тканях печени.
- Уплотнения или различные образования возникают в результате воспалительного или онкологического заболевания.
Подготовка к процедуре
Готовиться к ультразвуковому исследованию начинают за несколько дней до назначенной даты. Такая подготовка заключается в соблюдении диеты, отказе от курения и употребления спиртосодержащих напитков. При подозрении на наличие алкогольного гепатита пациенту рекомендуют осуществить контроль выделения жидкости. Пациенту предстоит измерить количество выпитой и выделенной жидкости в течение суток.
Получение точных результатов исследования зависит от того, насколько ответственно отнесётся пациент к подготовке. Первым делом необходимо устранить лишние газы, скопившиеся в кишечнике.
Для этого придётся отказаться от потребления в пищу в течение трёх или пяти дней перед обследованием:
- кисломолочных продуктов;
- чёрного хлеба;
- бобовых;
- газированных напитков;
- острой и жирной пищи.
Продолжительность диеты зависит от тяжести патологического процесса и жалоб, с которыми больной обратился за медицинской помощью.
Питание в эти несколько дней перед процедурой должно быть частым и лёгким. Принимать пищу следует не реже чем 3-5 раз в день. Важно помнить о необходимости удалить из кишечника газы, значит, придётся принимать в эти дни активированный уголь, а при необходимости вечером и утром перед УЗИ нужно сделать очистительную клизму. Количество жидкости во время подготовки необходимо ограничить, сократив до 1,5 л в сутки.
Для тех, кто поступает на обследование в экстренном порядке, подготовка не является обязательной. При необходимости, спустя какое-то время, исследование можно будет повторить, чтобы подтвердить полученные результаты.
Пациент должен быть готов к тому, что во время процедуры он будет находиться в положении лёжа на спине или (по указанию врача) на боку. На поверхность кожи ему нанесут специальный гель и, с лёгким нажатием на кожу живота, врач будет передвигать по ней датчик. На экране монитора появится изображение печени, размеры которой фиксируются прибором. После завершения процедуры специалист даёт своё заключение, и на его основании лечащий врач ставит окончательный диагноз.
Противопоказаний к проведению ультразвукового исследования нет. Это информативное обследование совершенно безопасно. Исключением являются пациенты, на коже в области живота которых имеются гнойнички, высыпания или ожог. Необходимым условием является отказ от проведения УЗИ одновременно с ФГДС и рентгенографией. После них должно пройти не менее двух дней и только потом больной получает возможности пройти УЗИ. В некоторых случаях рекомендовано пройти две процедуры с интервалом 14 дней. Это позволит проследить за возможными изменениями в состоянии печени и поставить максимально точный диагноз.
При диагностированном гепатите С больному назначают допплеровское сканирование, позволяющее с высокой степенью точности выяснить особенности кровотока в сосудах печени и выявить те места, где нормальное кровоснабжение отсутствует. Ультразвуковое исследование печени относится к самым современным, наиболее информативным методам обследования больных, у которых в организме обнаружены патологические процессы, связанные с нарушением функциональности органа. УЗИ позволяет врачу определить степень тяжести заболевания, границы распространения патологического процесса, общее состояние печени и характер поражения органа.
Очаговые образования в печени
- 1 Общие сведения
- 1.1 Доброкачественные
- 1.2 Злокачественные
- 1.3 Инфекционные
- 2 Диагностика
- 3 Лечение очаговых образований в печени
- 4 Предполагаемый прогноз
С каждым годом все чаще диагностируют поражения печеночных структур, среди которых нередко встречаются очаговые образования в печени, что по своей сути являются опухолями разного характера и разной природы. Это обусловлено увеличением возможности инструментальных методов исследования и ухудшением экологических условий проживания человека. Лечение таких патологий зависит от их вида.
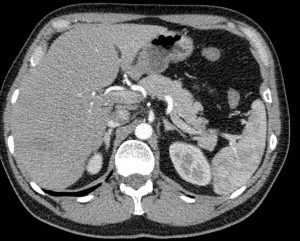
 Очаговые образования в печени характеризуются изменением структуры ткани органа и заполнением её жидкостью.
Очаговые образования в печени характеризуются изменением структуры ткани органа и заполнением её жидкостью.
Общие сведения
Очаговые образования печени — это заболевания, что характеризуются замещением печеночной ткани полостями, в которых накапливается жидкость. Патологии могут сопровождаться разной симптоматикой. В органе может образоваться одна полость или несколько (множественные или единичные поражения). Их формирование может произойти внутри печени или на оболочке. Новообразования не всегда капсульные.
Особенностью таких поражений является то, что по этиологии они бывают:
- доброкачественными;
- злокачественными;
- инфекционными.
Диагностируют характер опухолей, применяя инструментальные методы диагностики. Развитие патологии рассматривается в динамике, что помогает определить опасность новообразования. Очаговые образования инфекционного характера лучше поддаются лечению, так как они появляются, как сопровождение другого недуга. Терапия новообразований более глубокая, так как она связана с опасным замещением паренхимы печени больными тканями.
Вернуться к оглавлению
Доброкачественные
 Доброкачественные очаговые новообразования в печени возникают при аденоме, кисте, липоме, гемангиоме и др. первичных недугах.
Доброкачественные очаговые новообразования в печени возникают при аденоме, кисте, липоме, гемангиоме и др. первичных недугах.
Доброкачественное замещение паренхимы печени происходит при:
- аденомах;
- печеночных кистах;
- липомах;
- герматомах;
- гиперплазиях;
- гемангиомах;
- цистаденомах и т. д.
Печеночная киста является новообразованием, что может возникнуть, как врожденная патология или на фоне воспалительного процесса, паразитарного инфицирования и т. д. Обычно она выглядит, как капсула, заполненная прозрачной жидкостью. Иногда встречается в виде «желе» зелено-коричневого цвета. Кисты могут образоваться внутри или на внешней оболочке печени. Множественные кисты иногда называют поликистозом (когда кистозные образования занимают от 60% органа). Размеры варьируются до 250 мм.
Аденомы печени диагностируют редко. Изменение в паренхиме не всегда можно увидеть на УЗИ. Гиповаскулярная (имеет слабое кровоснабжение, признак доброкачественности) чаще встречается у женщин, что принимают гормональные препараты. Она может состоять из преобразованных клеток печени или печеночных протоков. Аденома растет медленно и не прорастает в смежные органы. Гемангиома, наоборот, встречается часто. Это аваскулярное образование, что чаще встречается в левой доли печени. Оно не пускает метастазы и развивается медленно. Гемангиомы бывают капиллярными и кавернозными. Если не наблюдается стремительный рост, образование не трогают. Причины развития сегодня не изучены.
Липома — гиповаскулярная опухоль, что состоит из жировой ткани. Ее размеры небольшие. Лечение не требуется, больной только планово контролирует ее рост на УЗИ. Так как внешне она похожа на метастазы, для диагностики нужно более глубокое исследование. Возникает из-за системного нарушения обмена в жировой ткани. Гиперплазия обнаруживается в правой доли печени у представительниц женского пола. Внешне опухоль трудно отличить от злокачественной. Структура паренхимы печени неоднородна, что видно по отличающейся эхогенности. Причины появления неизвестны. Герматому находят у детей. Цистаденомы схожи с кистами, но состоят из нескольких камер. Малораспространенный вид новообразований.
Симптомы доброкачественных очаговых образований мало выражены или полностью отсутствуют, что объясняет случайное диагностирование новообразований практически в каждом случае. В случае сильного разрастания патологических тканей, пациент может жаловаться на болезненные ощущения или тяжесть в правом подреберье.
Вернуться к оглавлению
Злокачественные
Очаговое поражение печени злокачественного характера можно классифицировать на 2 вида:
- первичное;
- метастатическое.
К первичным опухолям, что визуализируются, как изменения паренхимы печени, относятся:
- саркома Капоши;
- гемангиосаркома;
- гепатоцеллюлярная карцинома;
- ангиосаркома;
- фиброламеллярная карцинома;
- гепатобластома;
- эпителиоидная гемангиоэндотелиома;
- периферическая холангиокарцинома.
 Злокачественные очаговые образования в печени могут быть первичными или зарождаться от иных болезней.
Злокачественные очаговые образования в печени могут быть первичными или зарождаться от иных болезней.
Метастатическое поражение печени (вторичное) возникает при злокачественных новообразованиях, очаги которых находятся в органах желудочно-кишечного тракта, яичниках, легких или молочной железе. Патологические узлы и клетки заносятся с другого органа, больного раком. Обычно в печени возникают вторичные опухоли. Симптоматика на начальных этапах развития может отсутствовать, но при росте рака, пациент жалуется на:
- болезненные ощущения в брюшной полости;
- тяжесть в районе правого подреберья;
- резкую потерю веса;
- упадок сил;
- недомогание;
- отсутствие желания есть;
- тошноту;
- частые рвотные позывы;
- бледность и т. д.
Спровоцировать развитие онкологических процессов могут следующие факторы:
- чрезмерное употребление алкоголя;
- вредные компоненты в продуктах питания;
- андрогенные анаболические гормоны;
- гемохроматоз;
- вирусные заболевания, что вызваны паразитарным инфицированием;
- гепатит;
- цирроз печени;
- сифилис;
- курение и т. д.
 Очаговые образования в печени могут возникать вследствие инфекционного заражения органа. Вернуться к оглавлению
Очаговые образования в печени могут возникать вследствие инфекционного заражения органа. Вернуться к оглавлению
Инфекционные
Инфекционное поражение печени характеризуется изменениями, что возникают на фоне инфекционных болезней. Оно развивается на фоне абсцесса печени, гепатита, кандидоза, туберкулеза, эхинококкоза и т. д. Эти заболевания могут стать причиной больших очагов. Абсцесс развивается на фоне бактериального заражения. Он редко бывает в левой доле органа. Нередко патогенные микроорганизмы проникают в печень. На УЗИ на ранней стадии видно, что это гиповаскулярное образование, что по мере развития васкуляризуется. Тогда здоровые клетки гибнут, что сопровождается такими симптомами:
- тошнота;
- рвотные позывы;
- острые болезненные ощущения;
- озноб;
- пропадает желание есть и т. д.
При абсцессе терапия должна быть незамедлительной, так как при осложнениях, вероятней всего, понадобится хирургическое вмешательство. Амебный абсцесс развивается при инфицировании амебами и характеризуется болями, желтизной склер и кожи, жаром. Гидатидные кисты — чаще множественное поражение, что развивается при попадании в организм эхинококков с едой или от домашнего питомца. Патология характеризуется болью в правой доле живота, которую невозможно купировать самостоятельно.
Вернуться к оглавлению
Диагностика
В последние годы очаговые изменения диагностируют чаще, чем раньше, что обусловлено улучшением технологий для исследования. Сегодня для диагностирования используются следующие способы:
- УЗИ;
- ядерно-магнитный резонанс;
- компьютерная томография;
- биопсия.
Доступной процедурой является УЗИ, что позволяет определить доброкачественность и злокачественность новообразований, их очаги, стадию и вид. Если в структуре печени появилась зона с более низкой плотностью, ее характеризуют, как гипоэхогенное образование в печени. Она может свидетельствовать о наличии очагов опухоли любой природы. Для постановки конкретного диагноза УЗИ недостаточно, делают биопсию и проводят лабораторные исследования.
Вернуться к оглавлению
Лечение очаговых образований в печени
Когда на УЗИ обнаружили очаг опухоли и установили ее вид, больному назначают терапию. Раньше новообразования поддавались оперативному вмешательству. Сегодня эта практика менее распространена, так как все больше врачей отдают предпочтение щадящим методам терапии. К сожалению, не все виды опухолей можно вылечить медикаментозными средствами, поэтому методы хирургического вмешательства остаются преимущественными.
Выбор способа лечения зависит от природы образования, вида, размеров, локализации, стадии развития и скорости роста. Кроме того, инфекционные поражения требуют использования антибактериальных препаратов. При маленьких одиночных изменениях, что имеют инфекционную природу, оперативное вмешательство не проводится, как и при большинстве доброкачественных новообразованиях. Средние и большие новообразования инфекционной этиологии лечат пункционным методом, а гигантские — пункционно-дренажным. Применяют стилет-катетер, что помогает отсосать жидкость, чтоб она не попала в брюшную полость. Но вид операции может варьироваться в зависимости от множества факторов.
Доброкачественные образования небольших размеров при медленном росте не оперируют, а наблюдают на УЗИ. Если они быстро растут или достигают больших размеров, требуется хирургическое вмешательство. Эффективность терапии новообразований злокачественного характера напрямую зависит от стадии, на которой обнаружена опухоль. Если у человека предрасположенность к развитию рака, ему требуется контрольное УЗИ дважды в год. Суть операции по удалению злокачественного образования заключается в иссечении очагов больных тканей. Техника выполнения процедуры сложная, поэтому мало врачей берутся за ее проведение.
Вернуться к оглавлению
Предполагаемый прогноз
Если в печени появилась опухоль доброкачественного характера, врачи дают отличные прогнозы. Обычно она не растет и не влияет на качество жизни пациента. Терапия очагов поражения заключается в постоянном наблюдении. Редко больной сталкивается с преобразованием новообразования в злокачественное. Инфекционные образования хорошо поддаются лечению. Опухоли злокачественной природы более опасны. Они стремительно развиваются, сопровождаясь тяжело переносимой симптоматикой. Терапия обязательна. При ее отсутствии пациент может умереть за год. Если больному проведена операция по удалению новообразования, врачи дают примерно 3 года жизни, иногда пациенты живут дольше.
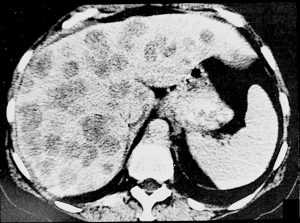
Объемные образования печени
Очаговое образование в печени – полость (несколько полостей) в печени, заполненная жидкостью. Это понятие объединяет группу разных по происхождению и течению болезней, которые объединены между собой общим признаком – замещение печеночной действующей паренхимы (печеночная ткань) одним (или несколькими) патологическим образованием.
В настоящий момент значительно увеличилась численность пациентов, имеющих в печени различные новообразования (опухолевые узлы, сосудистые опухоли или жидкостные образования). Процесс выявления данных заболеваний связан с широким внедрением и доступностью неинвазивных технологий исследования брюшной полости, а именно: компьютерная томография (КТ), УЗИ и ядерно-магнитный резонанс.
Наиболее распространенным методом диагностики является ультразвуковое исследование печени, при котором обнаруживаются как доброкачественные, так и злокачественные объемные (очаговые) и диффузные поражения печени. Регулярный осмотр брюшной полости и ее органов с использованием УЗИ помогает установлению точного диагноза.
Очаговые образования печени: доброкачественные
К новообразованиям в печени, обладающим доброкачественным характером, относятся:
- печеночные кисты (одиночные, множественные, поликистоз);
- аденома – опухоль, состоящая из клеток, напоминающих клетки печени;
- гемангиомы печени (кавернозные и капиллярные) образуются из разросшихся сосудов;
- липома печени – опухоль, образующаяся из жировых клеток или смеси других тканей и жировых клеток;
- гиперплазия фокальная нодулярная;
- билиарная цистаденома, мезенхимальная гамартома, гамартома протоков желчи и очаги вне костномозгового кроветворения.
Доброкачественные образования имеют тенденцию к увеличению в размере. Поэтому, чтобы избежать осложнений (кровоизлияние, кровотечение или разрыв) и подтвердить отсутствие прогрессирования болезни, необходимо повторять контрольные исследования (КТ, УЗИ и МРТ) каждые два-три месяца.
Очаговые образования: злокачественные
Опухоли злокачественного характера делятся на первичные и метастатические. К первичным относятся:
- фиброламеллярная карцинома;
- гепатоцеллюлярная карцинома (рак почечно-клеточный);
- саркома Капоши;
- периферическая холангиокарцинома;
- гепатобластома;
- гемангиосаркома;
- эпителиоидная гемангиоэндотелиома.
Метастатические образования печени развиваются при опухолях яичников, молочной железы, желудочно-кишечного тракта и легких.
При наличии инфекционных заболеваний (абсцессы печени, острые и хронические гепатиты, кандидоз, эхинококкоз, токсокароз и туберкулез) образуются объемные (очаговые) поражения печени.
Диффузные поражения печени:
- Гепатоз (жировой) – отложение жировых капель в цитоплазме клеток печени. Образуется вследствие нарушения липидного обмена при алкогольной интоксикации, при употреблении калорийных и жирных продуктов, сахарном диабете, голодании, при приеме гепатотоксичных препаратов. При данном заболевании наблюдается диффузное повышение эхо-сигнала и увеличение размеров печени.
- Диффузному повышению эхогенности способствуют алкогольный и хронический вирусный гепатиты.
- Замена ткани печени соединительной тканью и возникновение узлов регенерации характерно для цирроза печени.
Каждое очаговое образование в печени необходимо подвергать тщательной проверке. Диагностическое исследование заключается в последовательном применении КТ, УЗИ, изучении анализов крови с применением опухолевых маркеров. При сложных диагностических ситуациях выполняется тонкоигольная биопсия печени, лапароскопия или ангиография.
Выявление любого поражения печени как доброкачественного, так и злокачественного на ранней стадии его развития является основным фактором, от которого в значительной степени зависит эффективность лечебного процесса.
kurszdorovia.ru
Кисты печени паразитарного и непаразитарного характера
Непаразитарная киста представляет собой капсулу, заполненную жидкостью. Есть несколько типов непаразитарных кист:
- Киста одиночная, как правило, имеет круглую форму.
- Кисты множественные могут заполнить до 30% объема печени.
- Киста ложная может появиться вследствие травмы органа, либо после лечения гнойных поражений печени. В составе кисты находится жидкость с примесью желчи и крови.
- Поликистоз может занимать до 60% объема печени.
Основной минус кист непаразитарного характера – это бессимптомность. Крайне редко пациент ощущает боли в правом ребре, либо других частях живота. Как правило, это происходит из-за давления кисты на печень и близлежащие органы, когда она достигает значительного размера.
Обнаружить кисту можно при помощи УЗИ или МРТ.
Паразитарные кисты подразделяются на следующие типы:
- Эхинококковая киста представляет собой поражение печени ленточным червем, переносчиком которого являются дикие звери (волки, лисы и т.д.). Киста может вмещать до 6 литров жидкости. Разрастается такое образование бессимптомно, поэтому пациент может не догадываться о ее существовании на протяжении многих лет.
- Альвекокковая киста представляет собой цестоду паразита, которая располагается в печени.
Обнаружить паразитарные кисты можно при помощи УЗИ, однако если они маленького размера, то более эффективным методом диагностики является МРТ.
Доброкачественные образования печени
Такие образования протекают, как правило, бессимптомно, располагаясь как в эпителии, так и в сосудах печени.
Основные типы доброкачественных образований печени:
- Аденома. Это новообразование представляет собой узел или их скопление с наличием капсул.
- Гемангиома. Это новообразование затрагивает печеночные вены. Опасность состоит в передавливании сосудов и желчных протоков, а также возможно перерождение в злокачественную опухоль.
- Гиперплазия. Она представляет собой скопление узлов, диаметром до 4 см.
Поскольку доброкачественные опухоли довольно сложно выявить при помощи анализов, то наиболее удачными методами диагностики являются УЗИ, МРТ и КТ.
Образования печени могут быть вызваны различными травмами и хирургическими вмешательствами:
- Абсцесс представляет собой гнойное поражение печени, которое возникает вследствие инфекции, занесенной в кровь, либо травмы или неудачно проведенной операции. Симптомы абсцесса обычно таковы: наличие лихорадки, боли в правой стороне живота, слабость и озноб, потеря веса.
- Гематома представляет собой кровяной сгусток, который образовывается в результате повреждения сосудов печени.
Злокачественные образования печени
К сожалению, злокачественные опухоли склонны развиваться бессимптомно и очень часто не поддаются лечению из-за поздних стадий. Это наиболее опасный вид образований в печени.
Некоторые типы злокачественных образований печени:
- Карцинома
- Ангиосаркома
- Гепатобластома
Эти образования характеризуются довольно агрессивным течением и необратимыми изменениями в тканях печени. По мере развития, пациент может испытывать следующие симптомы:
- Слабость.
- Бледность кожных покровов.
- Боли в брюшной полости, особенно справа.
- Потеря аппетита и веса.
- При значительном увеличении опухоли, она может выпирать в районе правого подреберья.
Как проходит диагностика?
Каждый тип образования в печени требует детальной диагностики и исследований. Как правило, начальный этап диагностики при поражении печени должен включать:
- Прием у врача-гепатолога.
- Сбор анализов крови.
- УЗИ, либо МРТ брюшной полости (возможно с контрастированием).
- Биопсия печени по показаниям.
- Прием у хирурга по показаниям.
Если речь идет о кистах печени, то, как правило, наиболее точным исследованием для их обнаружения является МРТ. УЗИ брюшной полости способно обнаружить такие образования, но оно не очень информативно, если киста имеет небольшой размер. Для обнаружения кисты паразитарного характера дополнительно проводят иммунологический тест, который гарантирует точность результата на 80%.
Доброкачественные опухоли также диагностируются с помощью МРТ и КТ с контрастированием.
Тоже самое касается и злокачественных образований, однако, здесь спектр методов диагностики несколько расширяется. Дополнительно проводят анализ на онкомаркеры, биопсию печени, измеряют кровоток в пораженной части органа. В особо тяжелых случаях прибегают к диагностическим операциям путем лапароскопии.
Методика лечения образования и диета
К сожалению, лечение образований печени осуществляется путем длительной медикаментозной терапии, но чаще всего требуется хирургическое вмешательство.
Для того чтобы назначить лечение, врач собирает анамнез, который должен определить:
- размер новообразования
- какое гистологическое строение имеет образование
- какое количество образований обнаружено
- где конкретно находится образование
- какие патологические процессы сопровождают пациента
- есть ли метастазы
Чаще всего лечение требует радикального подхода, и хирург удаляет очаг новообразований. В самых сложных случаях может потребоваться трансплантация печени. Если обнаруживают злокачественную опухоль, то к оперативному вмешательству добавляют химиотерапию. Ее вводят непосредственно в артерию, которая снабжает опухоль кровью.
Больше информации о раке печени можно узнать из видео:
Во время лечения пациент должен соблюдать диету. Ее основные правила таковы:
- Необходимо употреблять помидоры, так как содержание ликопина благотворно влияет на иммунитет.
- Аналогичным свойством обладает чеснок.
- Преобладание в рационе овощей и фруктов — очень важный аспект лечения. Благодаря большому количеству клетчатки, организм очищается от токсинов, которые не может нейтрализовать печень, а побочные действия от медикаментозной терапии не так сильно отражаются на пациенте.
- Крайне желательно употреблять жирную рыбу, так как Омега-3 нейтрализует свободные радикалы, а это помогает бороться с образованием метастазов.
Лечение новообразований печени народными средствами
Есть несколько рецептов, которые могут помочь в борьбе с новообразованиями в печени:
- Настой из плауна булавовидного. 4 ложки высушенной травы необходимо залить литром кипятка. Настой остужают и принимают до пяти стаканов в день. Первый стакан выпивают натощак, последующие после еды. Рецепт особенно эффективен на начальной стадии рака печени.
- Настойка из чистотела. Корень растения необходимо измельчить и отжать сок. К нему добавляют такое же количество сорокоградусного спирта и закрывают в емкости на три недели. Прием настойки начинается с одной капли в день, растворенной в воде, и увеличивается каждый день, до достижения 25 капель. Капли принимают натощак.
- Настой из чаги. 500 грамм гриба необходимо измельчить, залить полулитром воды и настоять в течение двух суток. После этого настойку процеживают, и она готова к применению. Ее принимают трижды в день по половине стакана (до еды).
- Применение прополиса по 5 грамм в день (за час до еды).
- Настойка из болиголова. Это растение считается ядовитым, однако, очень эффективным в борьбе с раком печени. Для приготовления настойки понадобится целиковое растение – с корнями, листьями и стеблем. Его необходимо залить двумя стаканами водки и поставить в холодильник на две недели, при этом взбалтывая настойку ежедневно. Ее принимают, начиная с одной капли, увеличивая каждый день, до достижения 40 капель. Далее принимают в обратном порядке.
Все рецепты народной медицины должны быть одобрены лечащим врачом и быть частью комплексной терапии. Только в этом случае можно получить положительный результат в лечении даже самых неприятных, и опасных образований печени.
diagnozlab.com
Разбор терминологии
Проведя исследование УЗИ, многие начинают паниковать, услышав специфические термины, такие, как гиперэхогенные образования в печени. Но не стоит переживать, так как этот термин обозначает характерные признаки заболевания.
Итак, начнем с понятия, что такое гипоэхогенное образование в печени на УЗИ (синоним гиподенсивное) — это участок с более низкой плотностью в ткани органа. Как правило, на мониторе УЗИ гипоэхогенная зона выглядит в виде темного пятна. Часто так выглядит киста, либо ее разновидности, представляющие собой образование, полость которого заполнена жидкостью.
Темное пятно на УЗИ — очаг пониженной плотности, свидетельствующий о заболевании и наличии патологий в органе.
Гиперэхогенное образование в печени (синоним гиперваскулярное образование) — образование, в котором повышена эхоплотность, т.е. способность отражать ультразвуковые волны у них выше. На мониторе УЗИ такие образования отображаются в виде белых пятен. Чаще это доброкачественные опухоли, гемангиомы (рассмотрим ниже) а также злокачественные опухоли.
Анэхогенное образование – включение в органе, не отражающее ультразвук и наполненное жидкостью. Эта патология отчетливо проявляется на УЗИ, имеет округлую форму. В 90% случаев термин анэхогенное применим к кисте. Таким образом, отчетливо диагностируется киста печени.
Диффузные изменения ткани показывают структурные изменения ткани органа, в результате тяжелых поражений, нарушения функционирования (как незначительных, так и ощутимых). Диффузные изменения в печени – это многогранное понятие, которое не является диагнозом, а только помогает получить полную картину о заболевании и подобрать правильное лечение.
Изменения могут затрагивать весь орган. В случае, если характерно изменена часть печени – говорят о том, что это диффузно очаговые изменения печени (очаговые изменения ткани).
Итак, при диагностике выявление аномального очага свидетельствует о нарушении нормальной работы организма. Это опасно тем, что процесс очищения крови может идти в замедленном ритме, что грозит скоплением токсинов и развитием других болезней. Также необходимо изучение характеристик заболевания.
Разновидности образований
Опухоли бывают доброкачественные и злокачественные. Васкуляризация – это показатель доброкачественности, поэтому доброкачественные опухоли называют гиповаскулярными. Мы рассмотрим те, что чаще всего диагностируют медики.
Печеночная киста – капсула, заполненная прозрачной жидкостью, либо желеобразной массой (что встречается реже), стенки кисты выстланы эпителием. На УЗИ выглядит, как овальное образование с темной полостью. Может протекать бессимптомно и располагаться в разных слоях органа, различна по размерам.
Аденома печени имеет доброкачественный характер, развивается в сосудах печени, представляет собой капсулу, заполненную клетками и эпителием печени. Очень часто возникает у женщин в результате длительного приема гормональных контрацептивов. Имеет плотную структуру и на УЗИ выглядит как более светлое образование относительно тканей органа. Аденома под воздействием некоторых факторов может переродиться в злокачественную опухоль, поэтому правильное лечение ее обязательно.
Гемангиома – доброкачественная сосудистая опухоль. Капиллярная гемангиома – сосудистое образование состоящее из отдельных полостей. Кавернозная гемангиома (схожа с кистой по своей природе) – объединяется в более крупные и заполняется кровью. Она не перерождается в злокачественное, и не угрожает здоровью человека, если имеет небольшие размеры. В противном случае необходима диагностика и лечение.
Ангиома печени – еще одна разновидность сосудистой опухоли. Представляют собой опухоли, состоящие из множества мелких лимфатических и кровеносных сосудов. Поражение печеночных тканей может вызывать серьезные осложнения. Врожденные ангиомы возникают из-за пороков развития и патологий, могут достигать больших размеров и в их случае необходимо оперативное вмешательство. Ангиомы в пожилом возрасте могут протекать бессимптомно и больших размеров не достигают
Липома — доброкачественная опухоль, схожая по строению с кистой, состоящая из капсулы, заполненной белым жировым секретом. Липома также не перерастает в злокачественную опухоль и при небольших размерах не опасна. Возникает из-за нарушения клеточного обмена в органе, в результате чего жир накапливается в излишке. В случае быстрого роста, необходимо лечение, которое заключается в оперативном вмешательстве, поскольку медикаментозно липома не лечится.
Цистаденомы — редко встречаются, развиваются, как правило, в правой доле, схожи с кистой и имеют многокамерное кистозное строение. Причины возникновения до конца не изучены. Объемное образование вызывает явные симптомы и давит на органы. На УЗИ представлена в виде анэхогенных образований с перегородками. Лечится цистаденома только хирургически.
Что касается симптомов, то доброкачественные образования печени, в основном растут медленно, в отличие от злокачественных и не имеют выраженной симптоматики. Эти опухоли и кисты, особенно в случае незначительных размеров, редко приводят к серьезному нарушению общего самочувствия.
Лечение доброкачественных новообразований зависит от этиологии патологии и воздействия на организм. В каких-то случаях ограничиваются наблюдением, диетой, медикаментозным лечением, а в иных — необходимо оперативное вмешательство
Кратко о злокачественных опухолях
Среди злокачественных опухолей выделяют первичные, которые произрастают из клеток и структуры органа, в котором они развиваются, и те, которые заносятся метастазами других органов (так как кровь фильтруется через этот орган) – так называемые вторичные. Среди первичных опухолей выделяются: аденокарцинома печени, карцинома (формируются в паренхиме), гепатобластома (у детей), хилангиокарцинома (формируется в клетках желчных протоков), ангиосаркома и другие.
Факторами риска для развития этих опухолей являются паразитарные инфекции, цирроз, гепатит формы B и С, сифилис, хронический алкоголизм, сильные отравления химическими соединениями.
Пройдя диагностику как можно раньше, можно вылечить злокачественную опухоль на ранней стадии, поскольку успех в лечении зависит от своевременного выявления болезни. Каждые полгода необходимо проходить УЗИ и сдавать необходимые анализы.
Кальцинаты в печени
Среди новообразований стоит отдельно отметить нераспространенное явление, как кальцинаты в печени. Это отложение солей кальция в тканях органа. Кальцинирование печени происходит вследствие перенесенных тяжелых инфекций. Организм как бы «защищает» пораженные участки путем «запечатывания» его солями, это своеобразная защитная реакция организма. Кальцинаты различаются по размеру.
Клинических проявлений и симптомов может не наблюдаться и выявить их возможно только по результатам УЗИ. Опасны кальцинаты тем, что их скопление становится причиной появления злокачественной карциномы.
kistaplus.ru
Непаразитарные кисты печени (НКП) относятся к доброкачественным очаговым образованиям печени и представляют собой полость (или полости) в печени, заполненную жидкостью.
Повсеместно отмечается рост заболеваемости НКП, что связано главным образом с широким использованием современных методов диагностики, позволяющих визуализировать интраструктуру печени: ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ангиографии и пр. По данным H. Sancher et al. (1991), НКП выявляют у 5–10 % населения. При этом у женщин они встречаются в 3–5 раз чаще. Заболевание, как правило, развивается в период между 30 и 50 годами жизни.
Причины возникновения НКП до настоящего времени до конца не выяснены. Так, по мнению Е. Moschowitz, R. Virchow, образование кист связано с воспалительной гиперплазией желчных путей в момент эмбриогенеза с последующей их обструкцией. S. Henson и соавторы считают, что данный процесс служит основой новообразования.
В настоящее время преобладает мнение, что кисты печени возникают из аберрантных желчных ходов, т. е. во время эмбрионального развития не происходит подключения к системе желчных путей отдельных внутридольковых и междольковых желчных ходов. Отсутствие инволюции этих ходов и является причиной развития кист печени, в результате секреции их эпителия в них постепенно происходит накопление жидкости, и они превращаются в кисту. Такое происхождение кист печени подтверждается тем, что в секрете нет желчи, кроме того, кисты печени почти никогда не сообщаются с нормальными желчными ходами. Многие ученые исходят из того, что поражение кистами печени является либо самостоятельной генетической единицей с аутосомальной доминантной наследственностью, либо кистозные изменения различных органов вызываются единым генетическим дефектом с различной распространенностью.
Обсуждается также возможность возникновения кист печени при приеме некоторых лекарственных препаратов (эстрогены, пероральные контрацептивы).
Выделяют истинные и ложные кисты. Истинные кисты отличаются от ложных наличием на внутренней поверхности эпителиального покрова из цилиндрического или кубического эпителия. Ложные кисты развиваются обычно после травмы.
Общепринятой классификации кист печени не существует. На практике наиболее удобной представляется классификация НКП, предлагаемая А. А. Шалимовым и соавторами (1993), согласно которой НКП различают следующим образом:
- По строению стенки кисты:
- По количеству кист:
- одиночные,
- множественные,
- поликистоз печени.
- По клиническому течению:
- неосложненные,
- осложненные.
К осложнениям относят: нагноение, кровотечение в полость кисты, разрыв стенки, портальную гипертензию, механическую желтуху, печеночную недостаточность. При разрыве кисты возможны вторичная инфекция, образование наружных и внутренних свищей, перекрут ножки кисты. Эти осложнения встречаются в 5% случаев. Злокачественные перерождения наблюдаются редко.
Считается, что клиническая картина НКП скудна и неспецифична. Чаще всего кисты печени случайно выявляются при УЗИ органов брюшной полости. Проявления болезни зависят от размера кисты, ее локализации, а также от воздействия кисты на соседние органы. Увеличение кисты приводит и к атрофическим изменениям ткани печени.
Наиболее распространенной жалобой при солитарных кистах печени является боль в верхнем правом квадранте или в эпигастральной области. Боль во многих случаях носит постоянный характер. Пациенты также отмечают быстро наступающее чувство насыщения и дискомфорт в животе после приема пищи.
Раньше важным симптомом считалось обнаружение при пальпации умеренно напряженного массивного опухолевидного образования, смещающегося при дыхании вместе с печенью. Сообщалось, что доступные пальпации кисты печени обычно прощупываются как тугоэластические и легко флюктуирующие безболезненные опухоли. Следует отметить, что даже крупные кисты печени недоступны пальпации из-за расположения глубоко в паренхиме печени или локализации на диафрагмальной поверхности органа.
Появление других, также неспецифических симптомов: слабости, повышенной потливости, потери аппетита, тошноты, одышки — обычно связывают с увеличением размеров кист, но, вероятнее всего, это следствие реагирования других органов — желчного пузыря, двенадцатиперстной кишки и др.
Разнообразие и неспецифичность клинических симптомов диктуют необходимость обследования пациента с целью определения или исключения сопутствующей соматической и психической патологии.
НКП в первую очередь следует дифференцировать с паразитарными кистами. Для этого выполняют специфические серологические исследования крови (реакция непрямой гемагглютинации и иммуноферментного анализа на эхинококкоз). В ряде случаев возникает необходимость дифференциальной диагностики с гемангиомой, цистоаденомой, ретроперитонеальными опухолями, опухолями кишки, брыжейки, поджелудочной железы, водянкой желчного пузыря и метастатическими опухолевыми поражениями печени.
Поликистоз печени часто сочетается с поликистозом почек, поджелудочной железы, яичников. Поликистоз печени, как и солитарная киста, чаще протекает бессимптомно и выявляется случайно при обследовании по поводу другой патологии. В большинстве случаев течение заболевания благоприятное. Клинические симптомы наблюдаются при прогрессировании заболевания, что, как правило, происходит после 40–50 лет. При увеличении объема поликистозных образований больные жалуются на дискомфорт в правом подреберье и эпигастрии, изжогу, отрыжку, что связывают с давлением увеличенной печени на соседние органы. В ходе исследования определяется гепатомегалия. Пальпаторно: печень плотная, бугристая. Функциональные пробы печени обычно не изменяются. Нарушение синтетической функции печени выявляют на поздних стадиях при выраженном перерождении печеночной паренхимы. При массивном распространении процесса, когда происходит замещение большей части паренхимы печени, развивается терминальная печеночная недостаточность. Ситуация усугубляется хронической почечной недостаточностью — исходом поликистоза почек.
Ведущее место в диагностике НКП занимает эхография, благодаря высокой информативности, безвредности и общедоступности этого метода. Эхографически кисты печени представляют собой отграниченные тонкой стенкой (1–2 мм) полости с безэхогенным внутренним пространством, что объясняется разностью плотности жидкости и паренхимы печени. Форма их может быть круглой или овальной. Диагноз основывается на следующих признаках, выявляемых с помощью УЗИ: 1) наличие четких, ровных контуров с хорошо различимой задней стенкой; 2) отсутствие внутренних отражений; 3) выявление усиления эхо-сигналов за образованием.
При наличии внутрипросветной перегородки УЗ-изображение кисты печени может иметь пятнистый рисунок. При осложненных кистах (кровоизлияние или инфицирование), когда выявляются внутрипросветные «эхо»-сигналы, трудно исключить злокачественную опухоль. В сомнительных случаях используют КТ, МРТ, ангиографические и радиологические методы исследования. В определенных ситуациях считается целесообразным проведение чрескожной пункции кисты под контролем УЗИ с последующим бактериологическим и цитологическим исследованием материала.
Традиционно проблемой НКП занимались хирурги, которые разрабатывали методы диагностики и тактику хирургического лечения. В поле зрения хирурга больные с НКП попадали при выявлении очагового образования печени, при этом хирургическое лечение получали пациенты с осложнениями и неосложненными кистами, превышающими 5 см в диаметре.
Терапевтическая тактика при НКП до сих пор не разработана. Целью нашей работы было изучение терапевтических, возрастных и психосоматических аспектов НКП.
Представленный материал базируется на результатах обследования 93 больных (72 женщины и 21 мужчина) в возрасте от 20 до 82 лет, средний возраст — 56,9+11,3 лет. Больные были разделены на две группы по возрастному признаку.
Солитарная НКП была выявлена у 37 человек, 56 больных НПК имели две и более кисты. Средний возраст больных с солитарными кистами печени (27 женщин и 10 мужчин) составил 53,5+11,6 лет. Средний возраст больных с множественными кистами печени составил 59,3+10,6 лет (р < 0,05).
Анализ жалоб показал, что болевой синдром в правом подреберье достоверно чаще беспокоил пациентов с кистами печени размерами более 5 см в диаметре. Боль и дискомфорт в эпигастрии почти в 2 раза чаще встречались в группе больных с мелкими кистами печени, чем с большими. Большими в хирургии принято считать кисты величиной более 5 см в диаметре. Симптомы кишечной и желудочной диспепсии встречались у пациентов обеих групп с одинаковой частотой. Отсюда можно сделать вывод, что болевой синдром в правом подреберье является истинным клиническим проявлением НКП.
Интересно отметить, что такой симптом, как общая слабость, достоверно чаще встречался в группе пациентов, имеющих кисты менее 5 см в диаметре, чем среди больных с большими кистами печени. Поскольку у большинства больных мы не нашли серьезных органических причин, объясняющих общую слабость, то, вероятнее всего, появление данной жалобы обусловлено различными личностными особенностями, включая отношение пациента к своей болезни.
Боль в правом подреберье беспокоила более половины (52%) больных с НКП, что в первую очередь требовало уточнить состояние желчного пузыря. По результатам УЗИ, интактным желчный пузырь оставался у 20% больных в группе до 57 лет и только у 8% в группе старше 57 лет. Дисформия (нарушение формы) желчного пузыря чаще встречалась у более молодых пациентов (39%), возможно, за счет «перехода» с возрастом имеющейся дисформии в раздел ЖКБ. Дискразия желчи определялась в обеих возрастных группах с одинаковым процентом (2 и 3%). Желчнокаменная болезнь (ЖКБ) была диагностирована (в различное время) у 34% больных с НКП. ЖКБ и проведенные холецистэктомии чаще отмечались в более старшей возрастной группе, что представляется вполне закономерным. Однако конкременты в желчном пузыре в том или ином варианте (ЖКБ или холецистэктомия) у больных с НКП диагностировались гораздо чаще, чем в популяции в целом. Представленные данные позволяют предположить возможную связь между наличием кисты печени и повышенным камнеобразованием в желчном пузыре, что может быть объяснено нарушением формирования желчевыводящей системы в онтогенезе.
Изжога беспокоила 15% больных с НКП, что квалифицировалось как проявление гастроэзофагеальной рефлюксной болезни, подтвержденной данными суточной интрагастральной рН-метрии пищевода и желудка. Тем не менее при ЭГДС поражения пищевода выявлялись только у 3% больных. Также, по данным ЭГДС, в старшей возрастной группе несколько чаще встречались недостаточность кардии и грыжи пищеводного отдела диафрагмы, что, вероятно, связано с общим снижением мышечного тонуса с возрастом.
Около 20% больных с НКП отмечали различные симптомы кишечной диспепсии (метеоризм, урчание и переливание по ходу кишечника, нарушения стула), которые в большинстве случаев явились следствием нарушения желчевыделения.
Анализ данных лабораторных исследований показал, что средний показатель ГГТП и общего билирубина у группы больных с кистами печени, размер которых превышает 5 см, статистически достоверно выше, чем у больных в группе с кистами печени менее 5 см в диаметре (табл. 1).
Полученные данные позволяют предположить возможность прямой связи между размером кисты и наличием признаков холестаза.
Как известно, отношение к болезни может быть адекватным и патологическим, что зависит прежде всего от личности пациента: наличия или отсутствия акцентуации характера, сформированности личностных расстройств, склонности к невротическим формам реагирования или наличия какого-либо психического расстройства. Безусловно, на формирование «внутренней картины болезни» влияют также течение и прогноз соматического заболевания, социальные факторы и ряд других причин.
Интересными оказались результаты определения уровня тревожности как актуального состояния и как устойчивой характеристики личности. В нашем исследовании низкая и умеренная реактивная тревожность (РТ) встречались достоверно чаще, чем высокая. Личностная тревожность (ЛТ), напротив, у большего числа пациентов была высокой или умеренной. Более низкий уровень РТ по сравнению с уровнем ЛТ связан с тем, что к моменту поступления в стационар пациенты в значительной степени успокаивались: уже до начала лечения они «оставляли за порогом» или перекладывали на врачей большинство тревог и переживаний, которые мучили их в «обычной» жизни. Однако следует помнить, что повышение ЛТ у пациентов с непаразитарными кистами печени не должно игнорироваться, поскольку такая характеристика личности больного, безусловно, важна и находит отражение в течении заболевания.
С помощью опросника Мини-Мульт исследовались психологические особенности пациентов с непаразитарными кистами печени. Оценка достоверности искренности ответов в большинстве случаев была положительной, лишь в двух случаях отмечались повышенные показатели по шкале лжи и в четырех — по шкале достоверности. Величина показателя коррекции у всех тестированных находилась в пределах нормы. В результате расшифровки опросника у пациентов с НКП оказался представлен весь спектр характерологических типов, однако более чем у половины протестированных пациентов (60%) показатели по всем шкалам находились в пределах нормы. У 10 из 19 пациентов, отмечалось сочетание нескольких характерологических типов, каждый из них учитывался отдельно.
Чаще всего определялся истерический тип (27%). Почти треть больных оказались склонны к неврологическим защитным реакциям конверсионного типа. Они «использовали» симптомы соматического заболевания как средство защиты, нередко, таким образом, избегая ответственности. Все проблемы разрешались «уходом в болезнь». Главной особенностью таких людей является стремление казаться больше, значительнее, чем есть на самом деле, обратить на себя внимание, во что бы то ни стало вызвать восхищение, «жажда признания» (по К. Шнейдеру). Чувства таких людей поверхностны, и интересы неустойчивы.
Ипохондрический тип (астено-невротический) определялся у 15% обследованных пациентов. Это медлительные, пассивные, принимающие все на веру больные, с неудовлетворительными способностями к адаптации, вследствие этого легко теряющие равновесие в условиях социальных конфликтов.
Тревожно-мнительный тип характера (шкала психастении) был диагностирован у 13% больных. Таким людям свойственны тревожность и мнительность, боязливость, нерешительность и склонность к сомнениям.
По шкале депрессии повышенными оказались показатели у 8% больных. Эти пациенты могут быть охарактеризованы как чувствительные, робкие и застенчивые, склонные к тревожным реакциям. В делах они старательные, добросовестные, высокоморальные и обязательные, но при этом не способны принять решение самостоятельно, у них нет уверенности в себе, при малейших неудачах у таких людей выявляются нарушения настроения с пессимистической оценкой ситуации.
Шизоидный тип поведения (шкала шизоидности) определялся также у 8% пациентов, общей чертой этого типа является сочетание повышенной чувствительности с эмоциональной холодностью и отчуждением в межличностных отношениях.
Еще 8% пациентов имели паранойяльный тип. Основная черта таких людей — склонность к формированию сверхценных идей, они характеризуются психической ригидностью, агрессивностью, злопамятностью. В силу этого паранойяльные личности чрезвычайно стеничны, упрямы в достижении желаемого. Эти личности крайне эгоцентричны, субъективны, не поддаются переубеждению, отличаются завышенной самооценкой.
Психопатический тип выявлялся у 4% пациентов, которые отличались более выраженной дисгармонией личностного склада и потенциально — возможностью нарушения социальной адаптации. Такие люди агрессивны, конфликтны, пренебрегают социальными нормами и ценностями. Настроение у них неустойчивое, они обидчивы, возбудимы и чувствительны.
Свойства личности — важный, но далеко не единственный фактор, определяющий отношение к собственному недугу. Отношение к болезни и ко всему, что с ней связано и на что она оказывает влияние, определяется тремя важнейшими факторами (А. Е. Личко, Н. Я. Иванов, 1980):
- природой самого соматического заболевания;
- типом личности, в котором важнейшую составную часть определяет тип акцентуации характера;
- отношением к данному заболеванию в том значимом для больного окружении, в той микросоциальной среде, к которой он принадлежит.
Под влиянием этих трех факторов вырабатывается отношение к болезни, лечению, врачам, своему будущему, к работе, родным и близким, к окружающим и т. п.
В нашей работе мы использовали личностный опросник Бехтеревского института (ЛОБИ) для определения типов отношения к болезни и других, связанных с ней личностных отношений у пациентов с хроническими соматическими заболеваниями.
Специфического для НКП типа отношения к болезни нам выявить не удалось. Но наиболее часто встречающиеся типы отношения к болезни (в зависимости от возраста больных) установлены (рис.1).
Как видно из представленного графика, с возрастом уменьшается количество пациентов с гармоничным и неврастеническим типами отношений к болезни и увеличивается число с тревожным, обсессивно-фобическим, сенситивным и паранойяльным типами отношения.
Среди диагностических типов отношения к болезни у наших пациентов преобладал паранойяльный тип и полностью отсутствовал меланхолический, однако статистически достоверных данных выявлено не было.
Полученные результаты свидетельствуют о том, что НКП как соматическое заболевание является тем диагнозом, значение которого достигает уровня психической травмы. Выявление паранойяльного отношения к болезни в 22% свидетельствует не только о тяжести психогении, обусловленной пониманием серьезности заболевания, но и характеризует особенности личности пациентов. Паранойяльные реакции являются психопатологически завершенными психогенными состояниями и свидетельствуют о глубине имеющейся личностной патологии (нередко о наличии психического заболевания).
Психиатрическая диагностика предполагала квалификацию состояния в соответствии с критериями МКБ-10 (1992).
При сопоставлении выявленной патологии статистически достоверных различий получено не было, при этом следует заметить, что в группе пациентов до 57 лет почти в 2 раза чаще отмечались черты эмоциональной неустойчивости и астенические состояния, а депрессии, расстройства адаптации, неврастенические и соматоформные расстройства явно преобладали среди более старших пациентов, в то время как тревожные и шизотипические расстройства диагностировались в обеих группах с одинаковой частотой.
Следовательно, у пациентов с НКП наблюдаются различные психопатологические симптомы — синдромы, которые нередко имеют самостоятельную динамику и формируют так называемую «вторую болезнь», значительно утяжеляющую течение имеющихся соматических заболеваний.
Таким образом, тактика терапевта в отношении больных с НКП (размерами до 5 см в диаметре) определяется: функцией желчного пузыря; симптомом кишечной диспепсии; синдромом внутрипеченочного холестаза (незначительно); психическими девиациями.
Наш опыт работы с пациентами, имеющими НКП, показал, что большинство жалоб у таких пациентов обусловлено наличием сопутствующих соматических и психических расстройств. Лекарственная терапия выявленной патологии оказывает положительное действие на «клинические проявления» НКП.
По показаниям в лечении наших больных мы использовали средства, влияющие на желчный пузырь. При гиперкинетической дискинезии желчного пузыря лечение было направлено на преодоление спазма гладкой мускулатуры — назначали спазмолитики (дюспаталин, дицетел, одестон, но-шпа); при гипокинетической — на активацию его моторной деятельности (желчегонные: препараты желчных кислот — аллохол, холензим, энзистал, панзинорм, фестал; синтетические холеретики — никодин, оксафенамид, никотинамид, одестон, фебихол; фитопрепараты — кукурузные рыльца, бессмертник песчаный, шиповник, пижма обыкновенная; гидрохолеретики — минеральные воды; истинные холекинетики — холецистокинин, питуитрин, сульфат магния, препараты барбариса, берберис-гомаккорд, холагол). Желчегонная терапия обусловливала нормализацию желчевыделительной, моторно-эвакуаторной, противовоспалительной (дренирующей) функций желчного пузыря.
Терапия эрозивно-язвенных поражений верхних отделов ЖКТ у больных с НКП проводилась согласно общепринятым стандартам лечения (омепразол, париет, нексиум, сукральфат или де-нол, по показаниям проводилась эрадикационная терапия клацидом и амоксициллином на фоне приема ингибиторов протонной помпы). Для лечения гастроэзофагеальной рефлюксной болезни к антисекреторным препаратам добавлялись прокинетики (мотилиум) и антацидные препараты (альмагель, маалокс) по потребности.
Для устранения симптомов кишечной диспепсии назначались пробиотики (хилак форте, энтерол, интетрикс), ферментные препараты (мезим форте, креон, панкреатин), при необходимости гепатопротекторы (эссенциале-Н, гептрал, корсил).
При подборе лекарственной терапии также были учтены особенности психосоматических отношений у каждого конкретного пациента. При наличии невротических расстройств психофармакотерапия носила дополнительный, вспомогательный характер. К соматическому лечению присоединялись транквилизаторы (реланиум, фенозепам, клоназепам, реже грандаксин), малые дозы малых нейролептиков (сонапакс, эглонил, этапиразин). При диагностике депрессий, напротив, антидепрессанты (амитриптилин, коаксил, профлузак, золофт), транквилизаторы и малые нейролептики были основными препаратами, а гастроэнтерологическая терапия носила лишь симптоматический характер, безусловно, если соматическое обследование исключало тяжелую патологию органов ЖКТ.
Интересными оказались результаты комбинированной терапии — хофитолом (1 таблетка 3 раза в день до еды не менее 3 нед) и эглонилом (100–200 мг/сут в 2 приема не менее 3 нед) у пациентов с НКП (табл. 2).
| Таблица 2. Клинические результаты применения хофитола и эглонила |
В анализах крови на фоне двухнедельной терапии отмечалось снижение уровня печеночных ферментов — АСТ и АЛТ, достоверно (р < 0,05) ниже — ГГТП и общий билирубин. Положительный результат такой терапии обусловлен широким распространением диффузных заболеваний печени, желчного пузыря и психических девиаций у наших больных.
Важно подчеркнуть, что проводимая нами лекарственная терапия не оказывала влияния на размеры кист, их локализацию и ближайший прогноз заболевания.
Переходя к вопросам лечения непосредственно НКП, следует заметить, что сегодня на вооружении врачей имеются только хирургические методы, однако вопрос о тактике ведения таких больных в настоящее время остается спорным: среди хирургов нет единого мнения относительно способов оперативного лечения НКП, которые в целом зависят от их размера и локализации. Наиболее радикальным методом хирургического лечения является резекция печени. Однако для выполнения этого вмешательства необходимо всестороннее и скрупулезное комплексное исследование пациентов с целью определения локализации и распространенности очага поражения по долям и сегментам, взаимоотношения его с сосудисто-секреторными элементами, функционального состояния печени и т. д.
В последнее время широкое распространение получили малоинвазивные вмешательства при НКП, такие как чрескожные пункции с последующим склерозированием кисты и лапароскопические операции.
Также широко обсуждается тактика, согласно которой при бессимптомных маленьких кистах печени стабильных размеров следует воздержаться от операции и наблюдать их в динамике. Большинство исследователей предлагают считать «маленькими» кисты до 5 см в диаметре. Считается, что киста такого размера не оказывает отрицательных воздействий: компрессии окружающих тканей, растяжения глисоновой капсулы, увеличения массы печени. Г. Г. Ахаладзе и соавторы (1999) считают, что больные с кистами до 7 см в диаметре не нуждаются в оперативном лечении. Тем не менее общепринятым является мнение, что НКП менее 5 см в диаметре не подлежат немедленному хирургическому лечению, а требуют динамического наблюдения.
В заключение следует отметить, что все пациенты с НКП, независимо от размеров очагового образования, нуждаются в тщательном соматическом и психологическом обследовании. Выявленная сопутствующая патология позволяет уточнить генез жалоб и определить правильную тактику дальнейшего ведения больного. При формировании завершенных психогенных реакций у обследованных больных рекомендуется комплексное лечение с применением необходимых психотропных препаратов.
В. М. Махов, доктор медицинских наук, профессор Л. В. Ромасенко, доктор медицинских наук, профессор Т. В. Турко, кандидат медицинских наук ММА им. И. М. Сеченова, Москва
По вопросам литературы обращайтесь в редакцию.
www.lvrach.ru
4.3. Очаговые поражения печени.
4.3.1. Доброкачественные образования печени.
Кисты печени.
Врожденные кисты печени могут быть единичными или множественными и могут встречаться как изолированные поражения, таки в сочетании с ювенильным типом поликистоза почек, в сочетании с кистами других органов (почек, поджелудочной железы и др.) при поликистозе.
Солитарная киста на эхограмме определяется как округлое объемное образование с четкой гладкой границей с эхосвободным содержимым. За задней стенкой наблюдается дорожка усиления эхосигналов.
Преобретенные (вторичного характера) кисты:
-
постравматические (серомы, биломы, гематомы);
-
паразитарные;
-
воспалительные (абсцесс, некроз первичной опухоли или метастаза).
D.Leval и S.McCorcell сделали попытку классифицировать эхинококковое поражение. Тип 1а — простая киста, тип 16 — киста, содержащая внутреннюю мембрану, отслаивающуюся от контура из-за вторичного разрыва, II тип — киста, содержащая дочерние кисты или сформированный эхогенный матрикс, тип III — плотное кальцифицированное поражение. Авторы считают, что I и II типы встречаются в детском возрасте, поскольку заражение паразитом скорее всего может произойти в этот период жизни, третий же тип обычно встречается у взрослых пациентов.
Абсцесс печени в острой фазе (ранняя стадия) эхографически представляется как зона значительно пониженной (низкой) эхогенности с нечеткими границами с окружающей зоной паренхимы повышенной эхогенности. При прогрессировании процесса в центральной зоне пониженной эхогенности формируется анэхогенный участок (отек с развитием некроза). В поздней стадии абсцесс представляется как объемное образование с толстыми неровными стенками, периферической эхогенной зоной окружающей паренхимы в результате реактивных изменений, внутреннее содержимое анэхогенное с наличием взвешанных эхогенных структур, возможно появление пузырьков газа. Позади образования регистрируется эффект дистального псевдоусиления эхосигналов.
Амебный абсцесс (пиогенная киста) в отличие от простой кисты имеет толстые грубые стенки, внутренние эхосигналы (участки эхогенной структуры, уровень эхогенной взвеси).
Внутренняя гематома представляется на эхограмме как округлое образование с довольно четкими, но часто неровными контурами и границами. От внутреннего содержимого свежей гематомы эхосигналов нет. Позднее, в результате ее организации, от внутреннего содержимого начинают регистрироваться нежные эхо, расположенные вдоль задней границы, края образования при этом становятся более четкими и ровными. При разрыве капсулы печени кровь изливается в околопеченочное пространство, при этом на эхограмме наблюдается нарушение контура органа за счет эхосвободного пространства, проникающего вглубь органа и переходящего за его границы.
Гемангиома.
Гемангиоэндотелиома печени может быть солитарной и множественной. Примерно в 45% случаев опухоль связана с кожной гемангиомой. Эхографически капиллярная гемангиома имеет однородное строение, при больших размерах (более 3 см) — неоднородное, содержащее участки пониженной эхогенности и эхосвободные участки. Эхогенность образований различная, чаще представляется гиперэхогенной структурой с четкими контурами, округлой формы, средней звукопроводимости, располагающейся рядом с печеночным сосудом (дренирующая вена). Кавернозная гемангиома может достигать больших размеров (10 см и более), эхографически имеет весьма вариабельную картину, чаще представлена структурой пониженной эхогенности с нечеткими, иногда неровными контурами, содержащей участки повышенной и средней эхогенности, а также эхосвободные участки и дренирующие вены. За крупными гемангиомами (более 3 см) регистрируется эффект дистального усиления эхосигналов.
Очаговая узловая гиперплазия.
Очаговая узловая гиперплазия печени — доброкачественное изменение печени, встречающееся в любом возрасте, но реже у детей, и наблюдаются наиболее часто у молодых женщин. Риска злокачественного перерождения нет, но без лечения размер образований может увеличиваться. Морфологически данная опухоль характеризуется объемным образованием, состоящим из гепатоцитов, купферовских клеток, элементов желчных протоков и соединительной ткани, фиброзными тяжами с радиальными септами, разделяющими образование на дольки и узлы (нормальные клеточные структуры паренхимы печени с, нарушением долькового строения). Эхографически это поражение имеет весьма вариабельную картину, поскольку может иметь гипо-, изо- и гиперэхогенный характер с достаточно четко очерченными контурами и границами, без капсулы. Чаще выявляется как цирротический участок в паренхиме размерами от 0,5 см до 20 см. В 13% случаев очаговая узловая гиперплазия может быть представлена множественными узлами. По данным ангиографии они, в основном, васкуляризованы и лишь небольшое их число гиповаскуляризовано.
Аденома печени.
Аденома печени чаще наблюдаются у взрослых, но могут обнаруживаться и у детей. К моменту установления диагноза размеры опухоли могут достигать 5 см и более. Наиболее часто аденомы наблюдаются у женщин репродуктивного возраста, что, вероятно, связано с уровнем эстрогенов и приемом контрацептивных препаратов. Случаи малигнизации аденом редки, и рост аденомы печени достаточно медленный. Эхографически аденома может быть представлена гипо-, изо- и гиперэхогенным образованием, имеющим внутреннюю структуру соответствующую паренхиме печени. Чаще аденома представляется как образование повышенной эхогенности, которое содержит, но может и не содержать, малые ан- или гипоэхогенные участки, с четким контуром и эхопозитивной капсулой, может присутствовать гипоэхогенный ободок и давать дистальное усиление эхосигналов. Четкость контуров, обусловленная наличием тонкой соединительнотканной капсулы, отличает аденому от ряда других очаговых поражений печени. Однако сама капсула может отчетливо не визуализироваться, особенно на фоне каких-либо диффузных изменений паренхимы печени. При сочетании аденомы с гликогеновой болезнью она представляется на фоне паренхимы печени со значительно увеличенной эхогенностью как гипер-, гипо- или изоэхогенное образование с ободком низкой эхогенности.
Мезенхимальная гемартома.
Вторая по частоте опухоль, встречающаяся в детском возрасте и очень редко у взрослых. Эти формы чаще встречаются у детей старшего возраста. Эхографически она представляется как объемное, чаще кистозно-солидное образование, содержащее множественные анэхогенные участки, разделенные перегородками. Встречаются злокачественные мезенхимальные опухоли.
Кистозная гипобластома.
Кистозная гипобластома (цистаденома) известа как мультилокулярная киста печени. Это поражение развивается в результате аберрации желчных протоков и, хотя носит доброкачественный характер, потенциально может быть злокачественным. Эхографически опухоль представляется анэхогенной с внутренними перегородками, то есть имеет вид сходный с мезенхимальной гамартомой.
Как видно из указанного выше материала, определить морфологический вид опухоли на основании данных эхографии затруднительно, а зачастую и невозможно. Поэтому основная задача ультразвукового исследования — это выявление объемного образования и определение его характера, то есть тканевого или жидкостного происхождения.
Дифференциальная диагностика различных вариантов доброкачественного узлового поражения печени, базирующаяся только на данных эхографии, крайне затруднена. Во многих случаях установить окончательный диагноз возможно только при проведении дополнительного компьютерного томографического исследования с контрастированием, магнитно-резонансной томографии, селективной ангиографии или с помощью тонкоигольной аспирационной пункционной биопсии под контролем ультразвука.
4.3.2. Злокачественные опухоли печени.
Рак печени.
Эхографическая картина рака печени отличается разнообразием, которое обусловлено не только видом изображения, но и стадией развития заболевания. На ранних стадиях, за исключением расположения опухоли в субкапсулярных отделах и около крупных печеночных сосудов, изменения размеров, формы, контуров и внутренней структуры печении могут не выявляться. При увеличении размеров опухоли более отчетливо дифференцируются как ее внутренняя структура, так и нарушения со стороны строения печени.
В эхографической картине гепатоцеллюлярного рака печени можно выделить несколько эхографических типов изображения ( S.S.Shamaa et all.,1986):
1. Единичное объемное образование — 66,6%:
-
гиперэхогенное неоднородное и часто с гипоэхогенным ободком — 22,2%
-
гипоэхогенное, относительно однородное — 27,8%
-
смешанное с диффузно неоднородной структурой и чаще с гипоэхогенным ободком; образование средней эхогенности с несколькими крупнгыми гипоэхогенными или гиперэхогенными участками; образование средней эхогенности с гиперэхогенными тяжами; многоузловое образование с компактно расположенными узлами различной эхогенности — 50,0% (связано с длительностью развития опухолевого процесса — распад, дегенерация).
2. Множественные объемные образования — 25,9%:
-
гиперэхогенное — 71,4%
-
смешанное — 28,6%
З. Диффузное нарушение архитектоники печени с участками гетерогенной эхоструктуры — 7,4%
К самым распространенным первичным опухолям печени относятся гепатобластома, гепатоцеллюлярная карцинома, холангиокарцинома, цистаденокарцинома, смешанная гепатохолангиоцеллюлярная карцинома.
Узловая форма первичного рака печени эхографически представляется как эхогенные образования неоднородной структуры, хотя могут быть представлены гипо- или изоэхогенным узлом, для которого характерны большие размеры. Внутри опухоли могут встречаться эхосвободные участки, происхождение которых связано с наличием участков некроза, по периферии образования может быть виден гипоэхогенный ободок. Звукопроводимость образования как правило средняя, однако в некоторых случаях (наличие полостей распада) может регистрироваться эффект дистального усиления эхосигналов. В окружающей паренхиме печени отмечается деформация сосудистого рисунка.
Диффузно-узловая форма гепатоцеллюлярного рака печени представлена множественными узлами различного размера и эхогенности, располагающимися практически во всех отделах печени.
Диффузная форма первичного рака печени эхографически характеризуется обычно увеличением печени за счет всех отделов, неровностью, бугристостью контуров, выраженным нарушением структуры паренхимы печени с обеднением и деформацией сосудистого рисунка (симптом «ампутации», «исчезновения» и смещения сосудов). Контуры печени неровные с появлением «языкоподобных» выростов капсулы. Часто развивается портальная гипертензия.
Исследование печени при ее опухолевом поражении предполагает тщательное исследование воротной и нижней полой вен на предмет выявления опухолевых тромбов.
Метастатическое поражение печени.
В паренхиму печени могут метастазироваться аденокарциномы органов ЖКТ, меланомы, лимфомы, нейробластомы, опухоль Вильмса. Паренхима печени может инфильтрироваться при лейкозе, лимфогранулематозе.
Эхографически выделяют несколько типов метастатических образований в печени:
-
Эхогенное (превышает эхогенность паренхимы печени)
-
Гипоэхогенное (ниже эхогенности паренхимы печени)
-
Эхогенное, окружённое анэхогенным ободком с центральным участком пониженной эхогенности ( «бычий глаз»)
-
Гипоэхогенное, окруженное эхогенным ободком («мишень»)
-
Смешанной, эхогенности:
а) диффузно неоднородные
б) с участками распада в центре
в) солидно-кистозные (цистаденокарциномы)
-
Изоэхогенные со смещением сосудов
-
Изоэхогенные с выбуханием капсулы
-
Анэхоидные (кистозный тип)
Метастазы меланомы, лимфомы и нейробластомы выявляются как участки пониженной эхогенности с довольно четкими контурами. Аденокарциномы ЖКТ, рак яичников или гепатома как правило дают метастазы повышенной и гиперэхогенной структуры. Кистозный тип метастазов чаще наблюдается при слизеобразующих опухолях яичников, толстого кишечника, поджелудочной железы и желудка. Метастазы с кальцификацией обычно выявляются при раке желудка, толстого кишечника, псевдомуцинозная цистаденокарцинома яичноков, редко аденокарцинома молочных желез или меланома. Метастатические образования смешанного характера не имеют специфической локализации первичного очага. Печень, как правило, увеличена в размерах, имеет волнистый край, паренхима неравномерной акустической плотности, очаги обычно с неровными контурами, сливающиеся, изменяющие ход сосудов и желчных протоков. У опухолей, реагирующих на проводимое лечение, может увеличиваться эхогенность, отмечается уменьшение их размеров с образованием центрального некроза и кальцификацией.
Дифференциальная диагностика метастатического поражения печени проводится с гемангиомами, локальным и очаговым вариантом жировой инфильтрации, очаговой узловой гиперплазией, аденомами, очаговым фиброзом, гематомами печени, гепатоцеллюлярным и холангиоцеллюлярным раком, диффузными поражениями печени (цирроз и фиброз печени), простыми, нагноившимися и малигнизорованными солитарными кистами, абсцессом, эхинококкозом, специфическим поражением печени (туберкуломы, саркоидоз), с вторичным поражением печени при ряде заболеваний.
Во многих случаях установить окончательный диагноз метастатического рака печени возможно только при использовании пункционной биопсии под визуальным, в частности, эхографическим контролем.
4.4. Допплерографическое исследование сосудов печени.
В норме диаметр воротной вены, по данным разных авторов, находится в диапазоне от 8 до 13 мм, а среднее значение диаметра воротной вены составляет 11,5 ± 0,6 мм. Так, в работе L. Bolondi et al. установлено, что на уровне мезентерико-портального слияния изменения диаметра воротной вены между глубоким вдохом и полным выдохом у пациентов при отсутствии признаков портальной гипертензии составляют 30-50%.
К. Ohnishi et al. на основании обследования 10 здоровых пациентов приводят данные, согласно которым при переходе пациента из положения лежа в положение сидя наблюдали уменьшение поперечного сечения воротной вены в диапазоне от 0,72 ± 0,19 до 0,58 ± 0,18 см2, а при анализе изменений этого же показателя до и немедленно после физической нагрузки отмечено уменьшение поперечного сечения от 0,58 ± 0,18 до 0,48 ± 0,09 см2 соответственно.
Качественный анализ спектрограмм кровотока по воротной вене выявляет непрерывный, ламинарный поток с незначительными колебаниями, связанными с актом дыхания. Во время вдоха механическая компрессия печени ведет к увеличению давления в воротной вене и, следовательно, к снижению ЛСК, в то время как при выдохе возникает обратная ситуация, и скорость увеличивается.
Средняя ЛСК в воротной вене, по литературным данным, составляет от 13,9 до 26,0 см/с, максимальная — 27 ± 6 см/с, объемная скорость, рассчитанная по средней линейной скорости, находится в диапазоне от 428 до 1213 мл/мин. По данным Митькова В.В. с соавт. линейная скорость кровотока у здоровых лиц равна 23,0 ± 4,0 см/с, объемная скорость кровотока, рассчитанная по ТАМХ, равна 1017 ± 196 мл/мин. При физической нагрузке расширение сосудов мышечного типа ведет к уменьшению диаметра портальной вены со снижением объемного кровотока до 50%. Прием пищи вызывает расширение сосудов в венах внутренних органов с увеличением объемного кровотока в воротной вене на 30-125%, и линейная скорость кровотока может превышать 40 см/с.
Внутренний диаметр собственной печеночной артерии составляет в среднем 4,4 мм. В норме пиковая систолическая скорость кровотока в собственной печеночной артерии составляет 59 ± 15 см/с, конечная диастолическая — 21 ± 5 см/с, объемная скорость кровотока – 269 ± 115 мл/мин, индекс резистентности (RI) – 0,64 ± 0,02, пульсационный индекс (PI) – 1,25 ± 0,16.
При исследовании сосудов печени большое значение имеет определение не только абсолютных показателей кровотока, но относительных (индексов).
Индекс обкрадывания (ИО) равен разнице объемной скорости кровотока в воротной вене и суммы объемных скоростей кровотока в верхней брыжеечной и селезеночной венах. Показатель нормирован к весу тела больного (W). Единица измерения — мл/мин/кг.
ИО = Vоб.вв — (Vоб.вбв + Vоб.св)/ W.
У здоровых лиц он равен 0,8 ± 2,1 мл/мин/кг, у больных циррозом с портальной гипертензией — 2,2 ± 4,3 мл/мин/кг. Эти результаты показывают, что у пациентов с циррозом и портальной гипертензией наблюдается частичный сброс крови через коллатерали, минуя печень.
Общий печеночный объемный кровоток (ОПОК) определяется как сумма объемной скорости кровотока в воротной вене и печеночной артерии. Единица измерения мл/с или мл/мин.
ОПОК = Vоб.вв + Vоб.печ.арт
В норме он составляет 1261 ± 321 мл/мин и коррелирует с функциональным печеночным объемным кровотоком, определяемым с помощью расчета печеночного клиренса дисорбитола (1287 ±315 мл/мин). При циррозе печени общий печеночный объемный кровоток увеличивается (1511 ± 540 мл/мин), тогда как функциональный печеночный объемный кровоток достоверно снижается (927 ±314 мл/мин). Эти данные подтверждают, что при циррозе печени часть кровотока сбрасывается через внутрипеченочные коллатерали.
Печеночный сосудистый индекс (ПСИ) — это отношение линейной скорости кровотока в воротной вене к пульсационному индексу в печеночной артерии. Измеряется в см/с.
ПСИ = Vвв / ПИпеч.арт
В норме равен 17,7 ± 8,1 см/с. При циррозе достоверно ниже (8,7 ± 2,1 см/с). Наилучшее пороговое значение индекса для диагностики цирроза печени составляет 12 см/с (чувствительность — 97%, специфичность — 93%).
Индекс гиперемии (ИГ) (congestion index) — это отношение площади поперечного сечения воротной вены к средней линейной скорости кровотока в ней. Единица измерения см·с.
ИГ = Sвв/Vср.вв
В норме составляет 0,03 ± 0,01 см·с. При циррозе печени и при идиопатической портальной гипертензии индекс гиперемии достоверно увеличивается (0,171 ± 0,075 и 0,180 ± 0,107 см·с соответственно). Если индекс гиперемии превышает 0,10 см·с, то чувствительность и специфичность диагностики портальной гипертензии составляют 95%. Положительная корреляция была выявлена между индексом гиперемии и давлением в воротной вене, степенью печеночной недостаточности и выраженностью коллатералей.
Спленопортальный индекс (СПИ) является отношением объемной скорости кровотока в селезеночной вене к объемной скорости кровотока в воротной вене. Индекс измеряется в процентах.
СПИ = Vоб.св/Vоб.вв х 100%.
В норме он составляет 33,2 ± 4,2%. При циррозах с пищеводными коллатералями спленопортальный индекс достоверно повышается (43,1 ± 23,7%), а при циррозе без пищеводных коллатералей практически не отличается от нормы (32,4 ± 16,0%).
Допплеровский перфузионный индекс (ДПИ) — это отношение объемной скорости кровотока в печеночной артерии к суммарному объемному кровотоку в печени (печеночная артерия + воротная вена). Индекс безразмерен
ДПИ = Vоб.печ.арт / (Vоб.печ.арт + Vоб.вв)
В норме допплеровский перфузионный индекс равен 0,22 ± 0,06. Допплеровский перфузионный индекс существенно изменяется у больных с метастатическим поражением печени. Пороговым значением для диагностики метастазов в печень является 0,3. Допплеровский перфузионный индекс является более чувствительным показателем для диагностики метастазов в печень, чем трансабдоминальная и интраоперационная серошкальная эхография, компьютерная томография и лапаротомия. Допплеровский перфузионный индекс повышается при циррозах печени.
Известно, что в норме кровоток в венах портальной системы направлен в сторону печени, т.е. имеет гепатопетальное направление, поэтому при цветовом допплеровском картировании нормальный поток в воротной вене при интеркостальном доступе всегда направлен к датчику и кодируется красным цветом (при стандартных условиях кодирования).
Диаметр верхней брыжеечной вены по данным М. Zoli et al. (1986) составляет 0,53 ± 0,04 см, однако по данным Г.И. Кунцевич и Е.А. Белолопатко, полученным при замерах у 103 пациентов, диаметр верхней брыжеечной вены больше и составил 0,87 ± 0,02 см, не превышая 1,0 см.
По данным М. Zoli et al., показатели кровотока по верхней брыжеечной вене следующие: средняя ЛСК (TAV) составляет 14,8 ± 1,5 см/с, объемная скорость- 194 ± 25 мл/мин. Максимальная ЛСК, усредненная по времени (ТАМХ), составляет 28 ± 4 см/с, объемная скорость- 979 ± 138 мл/мин. При цветовом допплеровском картировании верхняя брыжеечная вена при гепатопетальном направлении кровотока окрашивается в синий цвет.
В норме диаметр селезеночной вены, по данным М. Zoli et al., составляет 0,6 ± 0,02 см, по данным Ю.Р. Камалова — не более 0,8 см, по наблюдениям Г.И. Кунцевич его средние значения у здоровых лиц составили 0,7 ± 0,04см.
Качественные характеристики спектрограммы кровотока в селезеночной и верхней брыжеечной венах практически аналогичны таковым в воротной вене.
По данным литературы, количественные параметры средней ЛСК (TAV) в селезеночной вене соответствуют 13,8 + 0,6 см/с, объемной скорости кровотока — 231 ± 13 мл/мин. По данным Г.И. Кунцевич максимальная ЛСК, усредненная по времени (ТАМХ), и объемная скорость кровотока в селезеночной вене составляют 23 ± 3 см/с и 541 ± 98 мл/мин соответственно.
Другие притоки воротной вены, такие как левая желудочная, короткие желудочные, панкреатические, в норме, как правило, не визуализируются, хотя, по данным некоторых авторов, диаметр левой желудочной вены в норме не превышает 3 мм.
refdb.ru
Важно знать! Гепатит лечится простым народным средством, просто утром натощак... Читать далее »Множественные объемные образования печени | ДокторГепатит
Объемные образования печени характеризуются целым рядом заболеваний. Как правило, образование имеет различную локацию, оно может находиться внутри или снаружи печени, а также быть единственным или групповым.
Объемное образование в печени – это большая группа разных по течению и этиологии заболеваний
Непаразитарная киста представляет собой капсулу, заполненную жидкостью. Есть несколько типов непаразитарных кист:
- Киста одиночная, как правило, имеет круглую форму.
- Кисты множественные могут заполнить до 30% объема печени.
- Киста ложная может появиться вследствие травмы органа, либо после лечения гнойных поражений печени. В составе кисты находится жидкость с примесью желчи и крови.
- Поликистоз может занимать до 60% объема печени.
Основной минус кист непаразитарного характера – это бессимптомность. Крайне редко пациент ощущает боли в правом ребре, либо других частях живота. Как правило, это происходит из-за давления кисты на печень и близлежащие органы, когда она достигает значительного размера.
Обнаружить кисту можно при помощи УЗИ или МРТ.
Паразитарные кисты подразделяются на следующие типы:
- Эхинококковая киста представляет собой поражение печени ленточным червем, переносчиком которого являются дикие звери (волки, лисы и т.д.). Киста может вмещать до 6 литров жидкости. Разрастается такое образование бессимптомно, поэтому пациент может не догадываться о ее существовании на протяжении многих лет.
- Альвекокковая киста представляет собой цестоду паразита, которая располагается в печени.
Обнаружить паразитарные кисты можно при помощи УЗИ, однако если они маленького размера, то более эффективным методом диагностики является МРТ.
Чаще всего любые образования в печени протекают бессимптомно
Такие образования протекают, как правило, бессимптомно, располагаясь как в эпителии, так и в сосудах печени.
Основные типы доброкачественных образований печени:
- Аденома. Это новообразование представляет собой узел или их скопление с наличием капсул.
- Гемангиома. Это новообразование затрагивает печеночные вены. Опасность состоит в передавливании сосудов и желчных протоков, а также возможно перерождение в злокачественную опухоль.
- Гиперплазия. Она представляет собой скопление узлов, диаметром до 4 см.
Поскольку доброкачественные опухоли довольно сложно выявить при помощи анализов, то наиболее удачными методами диагностики являются УЗИ, МРТ и КТ.
Образования печени могут быть вызваны различными травмами и хирургическими вмешательствами:
- Абсцесс представляет собой гнойное поражение печени, которое возникает вследствие инфекции, занесенной в кровь, либо травмы или неудачно проведенной операции. Симптомы абсцесса обычно таковы: наличие лихорадки, боли в правой стороне живота, слабость и озноб, потеря веса.
- Гематома представляет собой кровяной сгусток, который образовывается в результате повреждения сосудов печени.
Рак печени – это опасное онкологическое заболевание, которое требует серьезного лечения
К сожалению, злокачественные опухоли склонны развиваться бессимптомно и очень часто не поддаются лечению из-за поздних стадий. Это наиболее опасный вид образований в печени.
Некоторые типы злокачественных образований печени:
- Карцинома
- Ангиосаркома
- Гепатобластома
Эти образования характеризуются довольно агрессивным течением и необратимыми изменениями в тканях печени. По мере развития, пациент может испытывать следующие симптомы:
- Слабость.
- Бледность кожных покровов.
- Боли в брюшной полости, особенно справа.
- Потеря аппетита и веса.
- При значительном увеличении опухоли, она может выпирать в районе правого подреберья.
МРТ – эффективный метод диагностики состояния печени
Каждый тип образования в печени требует детальной диагностики и исследований. Как правило, начальный этап диагностики при поражении печени должен включать:
- Прием у врача-гепатолога.
- Сбор анализов крови.
- УЗИ, либо МРТ брюшной полости (возможно с контрастированием).
- Биопсия печени по показаниям.
- Прием у хирурга по показаниям.
Если речь идет о кистах печени, то, как правило, наиболее точным исследованием для их обнаружения является МРТ. УЗИ брюшной полости способно обнаружить такие образования, но оно не очень информативно, если киста имеет небольшой размер. Для обнаружения кисты паразитарного характера дополнительно проводят иммунологический тест, который гарантирует точность результата на 80%.
Доброкачественные опухоли также диагностируются с помощью МРТ и КТ с контрастированием.
Тоже самое касается и злокачественных образований, однако, здесь спектр методов диагностики несколько расширяется. Дополнительно проводят анализ на онкомаркеры, биопсию печени, измеряют кровоток в пораженной части органа. В особо тяжелых случаях прибегают к диагностическим операциям путем лапароскопии.
Правильное лечение назначает врач в зависимости от вида, стадии, формы образования и тяжести состояния больного
К сожалению, лечение образований печени осуществляется путем длительной медикаментозной терапии, но чаще всего требуется хирургическое вмешательство.
Для того чтобы назначить лечение, врач собирает анамнез, который должен определить:
- размер новообразования
- какое гистологическое строение имеет образование
- какое количество образований обнаружено
- где конкретно находится образование
- какие патологические процессы сопровождают пациента
- есть ли метастазы
Чаще всего лечение требует радикального подхода, и хирург удаляет очаг новообразований. В самых сложных случаях может потребоваться трансплантация печени. Если обнаруживают злокачественную опухоль, то к оперативному вмешательству добавляют химиотерапию. Ее вводят непосредственно в артерию, которая снабжает опухоль кровью.
Больше информации о раке печени можно узнать из видео:
Во время лечения пациент должен соблюдать диету. Ее основные правила таковы:
- Необходимо употреблять помидоры, так как содержание ликопина благотворно влияет на иммунитет.
- Аналогичным свойством обладает чеснок.
- Преобладание в рационе овощей и фруктов — очень важный аспект лечения. Благодаря большому количеству клетчатки, организм очищается от токсинов, которые не может нейтрализовать печень, а побочные действия от медикаментозной терапии не так сильно отражаются на пациенте.
- Крайне желательно употреблять жирную рыбу, так как Омега-3 нейтрализует свободные радикалы, а это помогает бороться с образованием метастазов.
Есть несколько рецептов, которые могут помочь в борьбе с новообразованиями в печени:
- Настой из плауна булавовидного. 4 ложки высушенной травы необходимо залить литром кипятка. Настой остужают и принимают до пяти стаканов в день. Первый стакан выпивают натощак, последующие после еды. Рецепт особенно эффективен на начальной стадии рака печени.
- Настойка из чистотела. Корень растения необходимо измельчить и отжать сок. К нему добавляют такое же количество сорокоградусного спирта и закрывают в емкости на три недели. Прием настойки начинается с одной капли в день, растворенной в воде, и увеличивается каждый день, до достижения 25 капель. Капли принимают натощак.
- Настой из чаги. 500 грамм гриба необходимо измельчить, залить полулитром воды и настоять в течение двух суток. После этого настойку процеживают, и она готова к применению. Ее принимают трижды в день по половине стакана (до еды).
- Применение прополиса по 5 грамм в день (за час до еды).
- Настойка из болиголова. Это растение считается ядовитым, однако, очень эффективным в борьбе с раком печени. Для приготовления настойки понадобится целиковое растение – с корнями, листьями и стеблем. Его необходимо залить двумя стаканами водки и поставить в холодильник на две недели, при этом взбалтывая настойку ежедневно. Ее принимают, начиная с одной капли, увеличивая каждый день, до достижения 40 капель. Далее принимают в обратном порядке.
Все рецепты народной медицины должны быть одобрены лечащим врачом и быть частью комплексной терапии. Только в этом случае можно получить положительный результат в лечении даже самых неприятных, и опасных образований печени.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
С каждым годом все чаще диагностируют поражения печеночных структур, среди которых нередко встречаются очаговые образования в печени, что по своей сути являются опухолями разного характера и разной природы. Это обусловлено увеличением возможности инструментальных методов исследования и ухудшением экологических условий проживания человека. Лечение таких патологий зависит от их вида.
 Очаговые образования в печени характеризуются изменением структуры ткани органа и заполнением её жидкостью.
Очаговые образования в печени характеризуются изменением структуры ткани органа и заполнением её жидкостью.
Очаговые образования печени — это заболевания, что характеризуются замещением печеночной ткани полостями, в которых накапливается жидкость. Патологии могут сопровождаться разной симптоматикой. В органе может образоваться одна полость или несколько (множественные или единичные поражения). Их формирование может произойти внутри печени или на оболочке. Новообразования не всегда капсульные.
Особенностью таких поражений является то, что по этиологии они бывают:
- доброкачественными;
- злокачественными;
- инфекционными.
Диагностируют характер опухолей, применяя инструментальные методы диагностики. Развитие патологии рассматривается в динамике, что помогает определить опасность новообразования. Очаговые образования инфекционного характера лучше поддаются лечению, так как они появляются, как сопровождение другого недуга. Терапия новообразований более глубокая, так как она связана с опасным замещением паренхимы печени больными тканями.
Доброкачественное замещение паренхимы печени происходит при:
- аденомах;
- печеночных кистах;
- липомах;
- герматомах;
- гиперплазиях;
- гемангиомах;
- цистаденомах и т. д.
Печеночная киста является новообразованием, что может возникнуть, как врожденная патология или на фоне воспалительного процесса, паразитарного инфицирования и т. д. Обычно она выглядит, как капсула, заполненная прозрачной жидкостью. Иногда встречается в виде «желе» зелено-коричневого цвета. Кисты могут образоваться внутри или на внешней оболочке печени. Множественные кисты иногда называют поликистозом (когда кистозные образования занимают от 60% органа). Размеры варьируются до 250 мм.
Аденомы печени диагностируют редко. Изменение в паренхиме не всегда можно увидеть на УЗИ. Гиповаскулярная (имеет слабое кровоснабжение, признак доброкачественности) чаще встречается у женщин, что принимают гормональные препараты. Она может состоять из преобразованных клеток печени или печеночных протоков. Аденома растет медленно и не прорастает в смежные органы. Гемангиома, наоборот, встречается часто. Это аваскулярное образование, что чаще встречается в левой доли печени. Оно не пускает метастазы и развивается медленно. Гемангиомы бывают капиллярными и кавернозными. Если не наблюдается стремительный рост, образование не трогают. Причины развития сегодня не изучены.
Липома — гиповаскулярная опухоль, что состоит из жировой ткани. Ее размеры небольшие. Лечение не требуется, больной только планово контролирует ее рост на УЗИ. Так как внешне она похожа на метастазы, для диагностики нужно более глубокое исследование. Возникает из-за системного нарушения обмена в жировой ткани. Гиперплазия обнаруживается в правой доли печени у представительниц женского пола. Внешне опухоль трудно отличить от злокачественной. Структура паренхимы печени неоднородна, что видно по отличающейся эхогенности. Причины появления неизвестны. Герматому находят у детей. Цистаденомы схожи с кистами, но состоят из нескольких камер. Малораспространенный вид новообразований.
Симптомы доброкачественных очаговых образований мало выражены или полностью отсутствуют, что объясняет случайное диагностирование новообразований практически в каждом случае. В случае сильного разрастания патологических тканей, пациент может жаловаться на болезненные ощущения или тяжесть в правом подреберье.
Очаговое поражение печени злокачественного характера можно классифицировать на 2 вида:
- первичное;
- метастатическое.
К первичным опухолям, что визуализируются, как изменения паренхимы печени, относятся:
- саркома Капоши;
- гемангиосаркома;
- гепатоцеллюлярная карцинома;
- ангиосаркома;
- фиброламеллярная карцинома;
- гепатобластома;
- эпителиоидная гемангиоэндотелиома;
- периферическая холангиокарцинома.
Злокачественные очаговые образования в печени могут быть первичными или зарождаться от иных болезней.
Метастатическое поражение печени (вторичное) возникает при злокачественных новообразованиях, очаги которых находятся в органах желудочно-кишечного тракта, яичниках, легких или молочной железе. Патологические узлы и клетки заносятся с другого органа, больного раком. Обычно в печени возникают вторичные опухоли. Симптоматика на начальных этапах развития может отсутствовать, но при росте рака, пациент жалуется на:
- болезненные ощущения в брюшной полости;
- тяжесть в районе правого подреберья;
- резкую потерю веса;
- упадок сил;
- недомогание;
- отсутствие желания есть;
- тошноту;
- частые рвотные позывы;
- бледность и т. д.
Спровоцировать развитие онкологических процессов могут следующие факторы:
- чрезмерное употребление алкоголя;
- вредные компоненты в продуктах питания;
- андрогенные анаболические гормоны;
- гемохроматоз;
- вирусные заболевания, что вызваны паразитарным инфицированием;
- гепатит;
- цирроз печени;
- сифилис;
- курение и т. д.
Очаговые образования в печени могут возникать вследствие инфекционного заражения органа.
Инфекционное поражение печени характеризуется изменениями, что возникают на фоне инфекционных болезней. Оно развивается на фоне абсцесса печени, гепатита, кандидоза, туберкулеза, эхинококкоза и т. д. Эти заболевания могут стать причиной больших очагов. Абсцесс развивается на фоне бактериального заражения. Он редко бывает в левой доле органа. Нередко патогенные микроорганизмы проникают в печень. На УЗИ на ранней стадии видно, что это гиповаскулярное образование, что по мере развития васкуляризуется. Тогда здоровые клетки гибнут, что сопровождается такими симптомами:
- тошнота;
- рвотные позывы;
- острые болезненные ощущения;
- озноб;
- пропадает желание есть и т. д.
При абсцессе терапия должна быть незамедлительной, так как при осложнениях, вероятней всего, понадобится хирургическое вмешательство. Амебный абсцесс развивается при инфицировании амебами и характеризуется болями, желтизной склер и кожи, жаром. Гидатидные кисты — чаще множественное поражение, что развивается при попадании в организм эхинококков с едой или от домашнего питомца. Патология характеризуется болью в правой доле живота, которую невозможно купировать самостоятельно.
В последние годы очаговые изменения диагностируют чаще, чем раньше, что обусловлено улучшением технологий для исследования. Сегодня для диагностирования используются следующие способы:
- УЗИ;
- ядерно-магнитный резонанс;
- компьютерная томография;
- биопсия.
Доступной процедурой является УЗИ, что позволяет определить доброкачественность и злокачественность новообразований, их очаги, стадию и вид. Если в структуре печени появилась зона с более низкой плотностью, ее характеризуют, как гипоэхогенное образование в печени. Она может свидетельствовать о наличии очагов опухоли любой природы. Для постановки конкретного диагноза УЗИ недостаточно, делают биопсию и проводят лабораторные исследования.
Когда на УЗИ обнаружили очаг опухоли и установили ее вид, больному назначают терапию. Раньше новообразования поддавались оперативному вмешательству. Сегодня эта практика менее распространена, так как все больше врачей отдают предпочтение щадящим методам терапии. К сожалению, не все виды опухолей можно вылечить медикаментозными средствами, поэтому методы хирургического вмешательства остаются преимущественными.
Выбор способа лечения зависит от природы образования, вида, размеров, локализации, стадии развития и скорости роста. Кроме того, инфекционные поражения требуют использования антибактериальных препаратов. При маленьких одиночных изменениях, что имеют инфекционную природу, оперативное вмешательство не проводится, как и при большинстве доброкачественных новообразованиях. Средние и большие новообразования инфекционной этиологии лечат пункционным методом, а гигантские — пункционно-дренажным. Применяют стилет-катетер, что помогает отсосать жидкость, чтоб она не попала в брюшную полость. Но вид операции может варьироваться в зависимости от множества факторов.
Доброкачественные образования небольших размеров при медленном росте не оперируют, а наблюдают на УЗИ. Если они быстро растут или достигают больших размеров, требуется хирургическое вмешательство. Эффективность терапии новообразований злокачественного характера напрямую зависит от стадии, на которой обнаружена опухоль. Если у человека предрасположенность к развитию рака, ему требуется контрольное УЗИ дважды в год. Суть операции по удалению злокачественного образования заключается в иссечении очагов больных тканей. Техника выполнения процедуры сложная, поэтому мало врачей берутся за ее проведение.
Если в печени появилась опухоль доброкачественного характера, врачи дают отличные прогнозы. Обычно она не растет и не влияет на качество жизни пациента. Терапия очагов поражения заключается в постоянном наблюдении. Редко больной сталкивается с преобразованием новообразования в злокачественное. Инфекционные образования хорошо поддаются лечению. Опухоли злокачественной природы более опасны. Они стремительно развиваются, сопровождаясь тяжело переносимой симптоматикой. Терапия обязательна. При ее отсутствии пациент может умереть за год. Если больному проведена операция по удалению новообразования, врачи дают примерно 3 года жизни, иногда пациенты живут дольше.
В настоящее время все чаще встречаются пациенты, у которых выявляются печеночные новообразования (доброкачественные и злокачественные опухоли, кисты). Обнаруживают их с помощью современных диагностических методов. Для исследования внутренних органов широко применяются КТ, УЗИ и МРТ.
Самый безопасный и доступный метод исследования – это ультразвуковое исследование печени. Для УЗИ печени требуется подготовка. Проводят диагностику в положении на спине или на левом боку.
Процедура УЗИ печени
Целью УЗИ печени является изучение её отделов, анатомии, а также поиск патологических изменений. Очаговое образование в печени — это понятие, объединяющее заболевания с патологическим разрастанием в печеночной ткани.
1. Аденома – доброкачественная железистая опухоль. По данным УЗИ, аденомы выглядят как простые образования с ровными контурами. Относительно степени кровоснабжения они либо не содержат сосудов, либо содержат крайне мало.
2. Кисты (одиночные, множественные) — образования, которые имеют полость, капсулу на поверхности и жидкость внутри. Кисты делят на врожденные и приобретенные. Врожденные содержат желчь. Также различают простые и множественные кисты. Чаще кисты образуются в правой доле. Киста при ультразвуковой диагностике – это анэхогенное (жидкое) локальное или диффузное образование с капсулой на поверхности.
3. Гемангиомы (кавернозные и капиллярные) формируются из патологически разросшихся сосудов в ткани – доброкачественная сосудистая опухоль. Картина УЗИ представлена образованием с неровными контурами, неоднородной структурой.
4. Липома печени – жировая опухоль. В её состав входят жировые клетки (адипоциты) – 90%, на долю 10% приходятся патологически делящиеся другие клетки. Она схожа по структуре с гемангиомой и метастазами опухолей, поэтому для подтверждения диагноза используют компьютерную томографию с контрастом.
5. Гиперплазия фокальная нодулярная – это доброкачественное новообразование, характеризующееся чрезмерным диффузным ростом клеток и отсутствием капсулы. На ультразвуковой картине представлена одиночными очагами. Они имеют округлую форму, ровные контуры. Диагностический критерий — наличие печёночных вен в образовании, что подтверждает диагноз.
Доброкачественные новообразования
6. Желчная цистаденома — доброкачественное новообразование печени, встречающееся крайне редко. Это простая киста с множеством камер. Стенки камер продуцируют муцин (слизеподобное вещество, состоящее из белка и глюкозамина). Характерные УЗИ-признаки, отличающие от простых кист, — богатое кровоснабжение стенок кисты и множественные папиллярные очаги в них. Метастазы не образует.
7. Гамартома мезенхимального происхождения. Характерные признаки — это хаотично расположенные сосудистые и кистозные узлы и соединительная ткань вокруг них. Метастазы не образует.
8. Гамартома желчевыводящих протоков – это доброкачественный порок развития. Обнаружить гамартрому с помощью ультразвукового исследования очень сложно, так как эта болезнь протекает бессимптомно, и сама гамартома имеет маленькие размеры. Легко спутать с метастазами, поэтому нужны дополнительные методы исследования.
Отличительные особенности всех доброкачественных новообразований:
- медленно увеличиваются в размерах;
- не прорастают в окружающие ткани и органы;
- не метастазируют;
- хорошо поддаются лечению и не возникают вновь;
- могут переходить в рак.
Понятно из вышесказанного, что доброкачественные опухоли отличаются от злокачественных благоприятным течением. Но здесь скрываются подводные камни. Доброкачественное образование имеет свойство нарушать функцию органа.
Также впоследствии могут возникнуть следующие осложнения:
- кровотечение в брюшную полость;
- разрыв органа;
- кровоизлияние в ткани.
Для того, чтобы избежать вышеназванных осложнений, необходимо регулярно проводить диагностические исследования (компьютерную томографию, ультразвуковое исследование и магнитно-резонансную томографию) с частотой 1 раз в 3 месяца.
Злокачественные опухоли делят на первичные и метастатические.
К первичным относятся:
1. Фиброламеллярная карцинома.
- УЗИ подтверждает наличие опухолей размером до 3 см. Очаги обычно плотные.
- Ультразвуковое исследование с контрастом. Вследствие усиленного кровоснабжения УЗИ с контрастом выявляет рак.
- Ультразвуковая ангиография. Производят введение контраста с помощью катетера в артерию опухоли и следят за его накоплением. Это максимально информативный способ оценки кровоснабжения рака.
2. Гепатоцеллюлярная карцинома (печеночно-клеточный рак). На ультразвуковой картине выявляются новообразования размером до 3 см. Использование контрастных веществ повышает точность исследования. Ультразвуковое исследование выявляет изменение воротной вены, уплотнение органа и цирроз.
3. Саркома Капоши — редко встречающееся заболевание. Клиническая особенность — это бурный рост и быстрая инфильтрация ткани. При распаде опухоли возникает кровотечение в брюшную полость. Опухоль имеет эластичную структуру и форму кисты. Ультразвукового исследования будет недостаточно для установления диагноза, здесь необходимы лабораторное исследование и учет анамнеза заболевания.
4. Периферическая холангиокарцинома. На ультразвуковой картине находят увеличение просвета печеночных протоков. Также выявляют поражение воротной вены, закупорку ее просвета. Поражения печёночной артерии не распознаются.
5. Гепатобластома. Следует произвести УЗИ и КТ, выявляющие простую опухоль. Ее взаимоотношения с окружающими нормальными тканями устанавливаются при магнитно-резонансной томографии.
6. Гемангиосаркома печени. Узел имеет неоднородную структуру на УЗИ.
7. Эпителиоидная гемангиоэндотелиома. Раковая опухоль плотная при ультразвуковом исследовании.
Метастатические опухоли возникают от опухолей яичников, молочной железы у женщин, желудочно-кишечного тракта и легких у представителей обоих полов.
Отличительные особенности всех злокачественных новообразований:
- стремительный рост новообразований и прогрессирование рака;
- метастазы рака в органы, ткани;
- повреждение структуры и функции пораженных органов.
Диффузные поражения печени на УЗИ
1. Липидный гепатоз — отложение жировых вакуолей в гепатоцитах. На УЗИ выявляют диффузное увеличение сигнала, уплотнение органа.
Жировой гепатоз имеет 3 степени:
- 1 степень жирового гепатоза — простой: содержание жира в тканях печени начинают превышать норму;
- 2 степень жирового гепатоза — стеатогепатит: проявляется диффузными изменениями в ткани;
- 3 степень жирового гепатоза — фиброз: происходит диффузное изменение вокруг сосудов, орган становится плотным.
Отдельно выделяют:
- алкогольный гепатоз;
- неалкогольный гепатоз;
- гепатоз беременных;
- гепатоз при сахарном диабете.
2. Цирроз — это замещение нормальной ткани на соединительную. Отличительной особенностью цирроза на УЗИ является узел уплотнения в ткани. В дальнейшем, если не лечить заболевание, оно переходит в рак.
Следует помнить, что при возникновении сомнительных изменений применяются дополнительные исследования в виде компьютерной томографии и магнитно-резонансной томографии. Эти методы позволяют детализировать образования и обнаружить метастазы рака. Своевременное выявление рака, как и любого заболевания печени, является залогом успешного и эффективного лечения.
Под очаговыми образованиями в печени подразумевают ряд определенных заболеваний с разным характером течения и развития, но с одним общим признаком — заменой паренхимы органа полостями с жидкостью. Подобную патологию органа сегодня диагностируют гораздо чаще, и это связано не только с неправильным образом жизни или проживанием в неблагоприятном экологическом регионе, но и с появлением новых методов исследования, которые позволяют увидеть истинную картину происходящего в печени.
Определить новообразования можно посредством ультразвукового исследования, КТ или МРТ. И если пациенту был поставлен диагноз «очаговое образование печени», что это может означать?
Если диагноз врачей звучит, как очаговые поражения или изменения в печени, то отчаиваться не стоит — чаще всего специалисты подразумевают под этими понятиями воспалительные патологии с небольшой локализацией. При надлежащей комплексной терапии очаговые поражения органа можно устранить полностью.
Гораздо серьезней обстоит дело, если обнаружены очаговые образования в печени. В таком случае медики предполагают наличие опухолевых заболеваний. Новообразования могут иметь вид одиночных или множественных полостей с жидким содержимым — секретом, гноем, кровью или другой жидкостью. Также может определяться неестественное разрастание тканей из нераковых или раковых клеток.
Причинами замены паренхимы печени патогенными клетками могут стать:
- травмы органа;
- болезни желчного пузыря, вследствие чего происходит скопление желчи;
- ожирение;
- неправильное питание;
- алкоголизм, курение;
- глистные инвазии;
- абсцесс (гнойное воспаление тканей с образованием гнойной полости);
- наличие первичных или метастазирующих опухолей;
- профессиональные заболевания тканей, которые вызваны спецификой производства;
- заболевания лимфатической системы;
- наличие доброкачественных опухолей;
- рак.
Очаговая патология сопровождается:
- резким снижением массы тела;
- отсутствием аппетита;
- частой тошнотой, рвотой;
- симптомами желтухи (пожелтением кожи, обесцвечиванием кала и склер, потемнением мочи);
- увеличением печени;
- скоплением жидкости в брюшной полости (асцит).
Симптомы очаговой патологии могут изменяться в зависимости от типа заболевания и степени его развития. К тому же каждый организм по-разному реагирует на болезни.
К какому классу новообразований относятся печеночные кисты, может сказать только гематолог, проведя соответствующее обследование больного.
В целом очаговые образования классифицируют так:
| Классификация кист в печени | Характеристика | |
| По морфологическим признакам | Непаразитарные | С виду напоминают капсулы с жидкостью внутри, образующиеся из желчных каналов. Могут быть множественными, единичными, однако поражают максимум 30% печени. Симптоматика образований — боли в правом подреберье или чувство сдавленности органа в этой области. |
| Паразитарные | Причиной появления паразитарных кист являются личинки ленточных червей (эхинококк или цистицерк). Для личинок киста – место для промежуточного развития. При эхинококкозе жидкостное образование может достигать 5 л в объеме. Как правило, патология протекает бессимптомно, из-за чего ее диагностика на ранних стадиях развития невозможна. | |
| По строению стенок | Ложные | Приобретенная киста печени может возникнуть вследствие травм органа или операций. Кисты имеют вид ткани с фиброзными изменениями, внутренняя часть образований не имеет эпителия. |
| Истинные | Формируются еще во время внутриутробного развития (врожденные кисты), вследствие чего происходит нарушение формирования желчных путей. Внутри истинные кисты выстланы эпителием. | |
| По количеству образований | Одиночные | Не проявляются клинически. Симптомы могут беспокоить больного, если киста достигла размеров в 7-8 см. |
| Множественные | Кисты поражают большой участок печени. Симптоматика появляется, если очаг поражения достигает 20% печеночной паренхимы. | |
| Поликистоз | На органе образуются многочисленные полости и пустоты, кисты. Достигая внушительных размеров, кисты могут самопроизвольно разрываться, вследствие чего происходит инфицирование организма содержимым этих образований. | |
| По расположению | Субкапсулярное | Кисты располагаются на поверхности печени. |
| Паренхиматозное | Кисты располагаются внутри органа. | |
| По плотности образований | Гиперваскулярное | Плотность образований выше эхоплотности тканей печени. На УЗИ и МРТ эти участки отличаются светлым тоном. |
| Гиповаскулярное | Плотность кист ниже эхоплотности паренхимы печени. На УЗИ и МРТ гиповаскулярные узелки темнее здоровых тканей органа. |
Терапия очаговых патологий печени зависит от этиологии поражений. В целом определяют доброкачественные, злокачественные и инфекционные образования в органе. Инфекционные поражения легче поддаются лечению, поскольку чаще являются следствием других болезней.
Новообразование доброкачественного или злокачественного генеза требует тщательного подбора терапевтических методов, так как явление опасно своими последствиями.
Замещение паренхимы органа доброкачественными клетками происходит при:
- печеночных кистах;
- липомах (опухоль из жировых тканей);
- аденоме (опухоль из клеток и эпителия печени, локализуется в сосудах органа);
- гемангиоме (плотные скопления кровеносных сосудов);
- гиперплазии правой доли органа (опухоль похожа на злокачественную, характеризуется изменением дольчатости органа);
- гамартоме (характерна для детей, выглядит как объемное образование с анэхогенными участками, которые разделены перегородками);
- цистаденомы (многокамерная опухоль, каждый внутренний участок которой выстлан эпителием, новообразование вырабатывает муцин).
При определенных условиях доброкачественные опухоли могут преобразовываться в злокачественные, хотя происходит это крайне редко.
Нераковые опухоли клинически себя не проявляют. Обнаруживаются случайно при плановом обследовании ультразвуком, КТ или другим методом. Если образование крупное, оно может доставлять неудобства больному в виде тяжести или боли в правом подреберье.
Лечение доброкачественной небольшой опухоли заключается в регулярном наблюдении у специалиста — онколога. Опухоль крупных размеров удаляют хирургическим путем посредством сегментарной резекции (иссечения) пораженного участка.
Раковые виды новообразований в тканях делят на первичные и вторичные. Первые возникают из паренхимы самого органа. Для вторых характерно заражение печени патогенными клетками из других органов.
В тканях чаще встречаются опухолевидные новообразования вторичного типа:
- Гепатоцеллюлярная карцинома — быстрорастущая опухоль, является наиболее опасным видом рака. Зона риска — зрелые мужчины от 50 лет.
- Ангиосаркома — патология характеризуется агрессивным развитием. Зона риска — зрелые мужчины от 60 лет.
- Гепатобластома — безкапсульные узлы бело-желтого цвета, чаще диагностируются у детей до года.
- Холангиокарцинома — образуется в клетках желчных протоков.
- Аденокарцинома — очаговое поражение железистого эпителия печени.
При злокачественном образовании больной ощущает слабость в теле, отмечает хроническую усталость, он бледен, больного беспокоит постоянная тошнота, боли в животе. Раковые опухоли в печени вызывают рвоту, потерю аппетита и веса. В правом подреберье ощущается тупая боль или постоянная тяжесть. Если раковые поражения объемные, печень выпирает из-под правого ребра, она становится плотной, бугристой.
Благоприятность исхода зависит от того, когда больной обратился за помощью: на первых стадиях развития заболевания излечение возможно, но только с применением хирургического вмешательства.
На поздних стадиях шансы на абсолютное выздоровление резко уменьшаются. Пациенты, что находятся в зоне риска, должны стать на учет к гепатологу или онкологу и каждые полгода проходить обследование. На УЗИ будут видны все изменения злокачественного образования: меняет ли оно размеры, изменяется ли его структура, локализация и количество.
При обнаружении раковой опухоли в печени прогноз неутешителен: если не лечить патологию, в течение года больной умирает. После хирургического вмешательства продлить жизнь больного можно до 3, а иногда и до 6 лет.
Вследствие кандидоза, туберкулеза, гнойного воспаления, токсокароза или гепатита в паренхиме могут образовываться очаговые поражения. При правильной терапии эти образования можно устранить без последствий для организма.
Диффузные инфекционные образования могут быть следующими:
- гепатозы жирового происхождения: возникают при нарушениях липидного обмена на фоне инфекционной патологии, характеризуется отложением жировых участков в цитоплазме клеток печени;
- гепатиты разного течения и происхождения;
- цирроз: заболевание печени, которое характеризуется замещением здоровых гепатоцитов соединительной тканью с последующим образованием регенеративных узелков.
Вследствие инфекционного поражения печени клетки органа начинают гибнуть. Процесс сопровождается нарушением аппетита, резким снижением веса, тошнотой или рвотой, ознобом, острой болью.
Любые очаговые поражения, возникшие вследствие инфекционной патологии, нужно подвергать тщательному исследованию и своевременному лечению.
Очень важно обнаружить проблему на начальной стадии развития. Для этого рекомендуется проходить обследование минимум раз в год. Диагностировать изменения помогут:
- ультразвуковое обследование;
- КТ;
- биопсия;
- МРТ или ядерно-магнитный резонанс.
Для обнаружения патологии достаточно сделать УЗИ. Метод позволяет определить, есть ли в печени болезненные изменения, какого рода эти изменения, какие размеры имеют, где располагаются и т.д. Для постановки диагноза используют дополнительные методы обследования: биопсию, КТ, МРТ, лабораторные анализы (гепатосцинтиграфия, коагулограмма, печеночные пробы, гепатоангиография).
При подозрении на метастазирование больному могут назначить рентгенографию внутренних органов, маммографию, ирригоскопию и т.д.
По результатам обследования назначают терапию. Она может быть как медикаментозной, так и оперативной — все зависит от:
- вида патологии;
- стадии заболевания;
- функциональности органа на момент обследования;
- состояния больного;
- отсутствия/наличия сопутствующих заболеваний.
В любом случае подбором схемы лечения должен заниматься врач, а не сам пациент. От больного же требуется лишь соблюдать все предписания специалиста, строго следовать его рекомендациям. И тогда есть шанс побороть болезнь без печальных последствий.
Поражение печени может носить диффузный или очаговый характер. Это зависит от причины заболевания и первоначального состояния железы. В этой статье мы подробно рассмотрим, каким может быть очаговое образование печени, что это такое, и какими диагностическими методами оно выявляется. Большая группа заболеваний, которая проявляется формированием патологического очага в железе, имеет один общий признак – замещение нормальной паренхимы измененными тканями. Последние при этом не способны выполнять физиологические функции, отчего страдает не только печень, но и весь организм.
Новообразования могут иметь вид полости с жидкостным содержимым, отличаться высокой плотностью или располагаться в капсуле. Все эти характеристики можно выявить с помощью инструментальной диагностики, в том числе путем ультразвукового исследования. Особое значение для лечения и жизни человека имеет происхождение патологии – доброкачественное или злокачественное.
С помощью ультразвукового исследования можно выявить следующие очаговые изменения печени:
- непаразитарные кистозные образования;
- бактериальные, паразитарные очаги;
- доброкачественные новообразования (аденому, сосудистые аномалии, гиперплазию);
- злокачественные;
- послеоперационные, посттравматические изменения.
С каждым годом число пациентов с печеночной патологией неуклонно растет. Это обусловлено некачественными продуктами, бесконтрольным приемом медикаментов, злоупотреблением алкоголем, а также поздней диагностикой заболеваний.
Очаговые поражения печени удается визуализировать на УЗИ, при компьютерной, а также магнитно-резонансной томографии. При этом можно заподозрить доброкачественное или злокачественное течение болезни на основании структуры образования.
Благодаря высокой информативности и безвредности ультразвуковую диагностику можно использовать в качестве профилактического метода для первичного выявления патологии, а также для оценки динамики (скорости прогрессии болезни).
Конечно, такое исследование не позволит верифицировать диагноз, однако с помощью УЗИ обнаружить патологический очаг вполне возможно.
Для подтверждения диагноза назначается томография и биопсия железы.
При ультразвуковом исследовании можно выявить изменения структуры печеночной ткани, визуализировать дополнительное образование, оценить его содержимое, размеры, плотность, а также проанализировать очертания самой печени, ее объем, сосудистый кровоток и состояние окружающих органов.
Кратко опишем в таблице особенности визуализации часто встречающихся новообразований в печени.
Заметим, что даже доброкачественное течение заболевания при определенных условиях может принять злокачественную форму.
В большинстве случаев подобные очаги не проявляются яркой симптоматикой. Их структура может быть представлена эпителиальными тканями, как при аденоме, стромальными — при узелковой гиперплазии, или сосудистыми элементами, что характерно для гемангиомы.
Симптоматически доброкачественные опухоли практически не проявляются, поэтому их выявление при УЗИ обычно бывает случайным.
Только при значительном увеличении образования может беспокоить тяжесть в правом подреберье. Лечебная тактика зависит от размера опухоли и течения болезни. Прогноз зачастую благоприятный.
Теперь более подробно о каждом доброкачественном новообразовании.
Аденома не так часто встречается в паренхиме железы. Она может состоять из клеток, напоминающих гепатоциты (печеночные клетки) — печеночно-клеточная аденома. Такой вид патологии в большинстве случаев диагностируется у женской части населения детородного возраста.
Очаги располагаются по одному или группами узелков, ограниченных от нормальной паренхимы капсулой. Учитывая риск стремительного увеличения аденомы (вплоть до 20 см в диаметре), с лечебной целью показано хирургическое вмешательство. Оно необходимо для предупреждения разрыва опухоли, повреждения сосудов и развития массивного кровотечения.
Кроме того, аденома может состоять из мелких желчных протоков с кистами и слизистыми скоплениями. Такой вид патологии больше характерный для мужской половины населения.
Изменения в печени в форме гемангиомы – наиболее распространенный вид поражения железы доброкачественного генеза. Структура образования представлена венозными элементами. Для него характерный медленный рост, отсутствие метастазирования и поражения здоровых печеночных тканей.
Несмотря на такое течение, все же рекомендуется регулярно проводить профилактическое УЗИ из-за риска развития осложнений:
- компрессии желчных протоков с затруднением оттока желчи;
- сдавления сосудов, что нарушает кровоснабжение органа;
- разрыва сосудов с возникновением кровотечения;
- злокачественного перерождения тканей.
Что касается липомы, то она образуется из жировой ткани. Ее диаметр зачастую не превышает 5 см.
Диагностика липомы начинает с УЗИ, однако зачастую требует дополнительного обследования, например, МРТ. В большинстве случаев жировик локализуется в правой доле, может быть единичным или располагаться группами. С течением времени подобные образования сливаются в конгломераты и окружаются соединительнотканной капсулой.
Из осложнений стоит выделить риск развития липосаркомы – злокачественного поражения печени.
При гиперплазии изменение клеток не наблюдается, однако нарушается дольчатость железы. В большинстве случаев патология имеет генетическое происхождение, диагностируется преимущественно в правой доле органа у женской части населения.
Учитывая схожесть со злокачественными очагами, требуется дополнительная диагностика. На УЗИ отмечается неоднородная структура, а также различная эхогенность (повышенная или пониженная).
При нодулярной гиперплазии в ходе обследования обнаруживается множество узелков до 4 см, причем размеры железы остаются в пределах нормы, а изменения паренхимы минимальны.
Отличием доброкачественного процесса является:
- медленный рост;
- отсутствие прорастания в окружающие органы;
- хороший ответ на терапию;
- отсутствие метастазирования.
Цистаденомы имеют доброкачественное происхождение, однако в 10% случаев наблюдается озлокачествление тканей. На УЗИ они выглядят как кистозные однокамерные структуры с фиброзной капсулой. Внутри кисты могут располагаться перегородки, папиллярные выросты и слизь. Подобные образования могут располагаться как внутрипеченочно, так и в желчевыводящих путях или пузыре.
Данные новообразования отличаются происхождением, структурой и размерами. Они могут быть воспалительными, паразитарными или врожденными, имеют капсулу и жидкостное содержимое. Обычно они заполнены прозрачной или желтоватой жидкостью, однако не исключено появление коричневого или зеленого оттенка, что указывает на примесь крови или желчи.
Кисты могут располагаться поверхностно или внутри железы, а также достигать 25 см. Если в ходе диагностики в каждом сегменте обнаруживается киста, принято говорить о поликистозе.
Они представляют собой жидкостные образования с капсулой, которые образуются из желчных протоков. Регистрируются у 5% населения, преимущественно у женщин. Могут быть единичными или множественными, поражая при этом не более 30% печеночной ткани.
В большинстве случаев кисты располагаются в одной доле. При поликистозе поражается более 50% железистой ткани, причем кисты локализуются в обеих долях без сохранения нормальной железистой ткани между ними.
Если рассматривать ложные кисты, они образуются в посттравматическом периоде. Стенка новообразования представлена фиброзно-измененной тканью. Кроме того, подобные кисты могут формироваться после лечения гнойников или иссечения эхинококковой кисты. Их содержимое – светлая жидкость, которая иногда может иметь примесь желчи.
Клинически непаразитарные образования не проявляются, лишь изредка при значительном увеличении размера наблюдается тяжесть или болезненность в правом подреберье. Дискомфорт может быть связан как с растяжением капсулы железы, так и сдавлением окружающих органов.
Благодаря современным УЗИ-аппаратам диагност может точно установить локализацию новообразования и характер его содержимого. В диагностике также используются иммунологические методы, например, РИФА.
Альвеококкоз развивается вследствие заражения цестодами эхинококка, который отличается от возбудителя эхинококкоза морфологическими и биологическими особенностями.
Вначале более подробно рассмотрим эхинококкоз. Он считается довольно тяжелым заболеванием, развивается вследствие заражения организма эхинококком. Основная проблема диагностики заключается в длительном бессимптомном течении, из-за чего человек обращается к врачу на поздней стадии патологии. Объем содержимого кисты может достигать 5 литров.
Рассматривая абсцесс печени, следует сказать об инфекционном происхождении патологии. Патогенные микроорганизмы проникают в ткань железы с желчью, лимфо- или кровотоком. Зачастую очаги локализуются в правой доле, имеют округлую форму и сопровождаются дискомфортными и болевыми ощущениями в правом подреберье.
Инфицированная полость в железе может формироваться при наличии внутрибрюшной инфекции, после ранений, травматического повреждения органа или хирургических вмешательств.
Помимо болевого синдрома заболевание проявляется лихорадкой, выраженной сластью и обильным потовыделением. По частоте встречаемости среди причин возникновения абсцесса лидирует инфекция желчных протоков (холецистит, холангит). Также воспаление может возникать после эндоскопических манипуляций или паразитарного заражения желчевыводящих путей.
На втором месте среди причин абсцессов стоит внутрибрюшная инфекция, которая по воротной вене проникает в печень. Такое наблюдается при дивертикулите (воспалении отростков кишечника), нарушении целостности кишки или язвенном ее поражении.
Гематомы формируются после травмы или хирургического вмешательства, когда в полости накапливается кровь, которая попала в паренхиму из поврежденного кровеносного сосуда.
В процессе ультразвукового исследования может обнаруживаться:
- образование, заполненное жидкостью со сгустками, что указывает на начальную стадию формирования кисты;
- очаг с густыми массами, перегородками разной толщины и плотными стенками (стадия прогрессирования);
- на последней стадии может обнаруживаться ложная киста с жидкостным содержимым или фиброзные участки, которые свидетельствуют о рассасывании кисты.
В процессе лапароскопического исследования брюшной полости проводится забор материала, который в последующем отправляется на гистологию. Кроме того, лапароскопия дает возможность осмотреть окружающие органы, что необходимо для определения распространенности злокачественного процесса.
Морфологическую структуру опухоли можно установить только с помощью гистологического анализа.
Не всегда удается использовать пункционную методику под контролем УЗИ, так как материал может быть собран из непораженной части органа. В большинстве случаев патология диагностируется на поздней стадии, когда опухоль считается неоперабельной и наблюдается метастазирование.
Далеко не всегда с помощью ультразвукового обследования удается заподозрить злокачественный очаг, так как он может иметь одинаковую эхогенность с нормальными тканями железы. Только компьютерная и магнитно-резонансная томографии позволяют более точно установить локализацию очага, оценить его размеры, плотность, а также соотношение с окружающими тканями.
При использовании эластографии, а также эластометрии информативность УЗИ существенно возрастает. Важной частью диагностики является оценка кровотока в новообразовании.
Злокачественное поражение может иметь первичное или вторичное происхождение. В первом случае злокачественная трансформация клеток происходит непосредственно в печени. Что касается вторичного процесса, железа поражается метастазами из основной опухоли, которая может располагаться в другом органе. Зачастую печень поражается вторично.
Среди видов рака стоит выделить:
- гепатоцеллюлярную карциному, которая отличается быстрой прогрессией и высокой летальностью. В группе риска находится мужская часть населения после 50 лет;
- ангиосаркому, для которой также характерна высокая агрессивность;
- гепатобластому – проявляется узлами без капсулы, желтоватого оттенка. Патология диагностируется у грудничков.
Симптоматически злокачественный процесс проявляется:
- выраженным недомоганием;
- желтушным синдромом (пожелтением кожных покровов, слизистых оболочек, потемнением мочи и обесцвечиванием каловых масс);
- быстрым снижением массы тела;
- болевым синдромом в зоне правого подреберья;
- диспепсическими расстройствами (тошнотой, рвотой и метеоризмом);
- отсутствием аппетита.
При пальпации железа прощупывается плотным, бугристым, болезненным образованием. Лечебная тактика зависит от стадии онкопроцесса и морфологии опухоли. Если образование считается операбельным, его удаляют.
Лечение новообразований в печени составляется с учетом:
- вида заболевания;
- стадии патологического процесса;
- функционального состояния железы;
- общего состояния пациента (наличия аллергических реакций и сопутствующей патологии);
- риска развития осложнений (это касается тех случаев, когда образование затрагивает крупные сосуды, кишечник и диафрагму).
Особенностью злокачественного процесса является стремительный рост образования, метастазирование, прорастание в окружающие органы, угнетение функций органа и зачастую неблагоприятный исход, обусловленный поздней диагностикой и агрессивностью опухоли.
Если при ультразвуковом обследовании обнаружена диффузно измененная ткань, стоит заподозрить гепатоз или цирроз. В зависимости от вида провоцирующего фактора гепатоз может быть:
- липидным, когда в гепатоцитах происходит отложение жира. При УЗИ выявляется усиление сигнала на всем протяжении железы, а также ее уплотнение. Выделяют три степени прогрессии жирового гепатоза. На первой – отмечается превышение содержания жировых включений в органе на уровне верхней границы нормы. На второй – диагностируется стеатогепатит, когда ткань диффузно поражена. Что касается третьей степени, для нее характерны фиброзные изменения, локализованные вокруг сосудов. При этом железа становится плотной;
- алкогольного вида;
- гепатоз беременных;
- неалкогольной формы;
- гепатоз при диабете.
Цирротические изменения подразумевают замещение нормальной ткани железы на соединительную. При ультразвуковой диагностике выявляется уплотнение ткани. При отсутствии терапии повышается риск озлокачествления печени.
Ультразвуковое исследование – безопасная диагностическая методика, которая широко используется для профилактического осмотра, оценки скорости развития болезни, а также анализа динамики при проведении лечения. УЗИ назначается детям и беременным, что подтверждает его безвредность.
Если в ходе ультразвукового обследования был обнаружен подозрительный очаг в печени, рекомендуется продолжить диагностику для уточнения его происхождения и характера патологии. Это поможет диагностировать заболевание на начальной стадии, вовремя начать терапию и избежать тяжелых осложнений.
Объемное образование левой доли печени что это - Лечение печени
Под очаговым образованием печени подразумевают ряд заболеваний, которые могут протекать по-разному, но имеют общий признак – это замещение печеночных тканей полостью с жидкостью. Такое патологическое изменение может быть единственным или множественным, располагаться внутри органа или на его оболочке, иметь капсулу или нет.
Очаговое образование в паренхиме печени может быть доброкачественное или злокачественное. Важно вовремя установить точный характер и стадию развития патологии, для чего нужно пройти обследование.
Диагностика заболевания
Количество пациентов с диагнозом очаговые образования в печени в последние годы увеличилось, по сравнению с недавним временем. Это связано с повсеместным распространением технологий, способных выявить такие заболевания, а именно: УЗИ, компьютерной томографии, ядерно-магнитного резонанса. Чаще всего для обнаружения опухоли достаточно УЗИ. С его помощью определяются как доброкачественные, так и злокачественные образования, которые появляются в печени.
Для раннего обнаружения заболевания рекомендовано проводить регулярный осмотр органов брюшной полости на УЗИ. Исследование не позволит точно установить характер очагового поражения печени, но покажет косвенные признаки, по которым можно поставить предположительный диагноз. Более точную информацию даст биопсия или ряд других исследований, назначаемых в зависимости от типа заболевания.
Наблюдение за уже диагностированными очаговыми заболеваниями печени также ведется посредством УЗИ. Динамика развития, если это возможно, должна вестись постоянно одним специалистом и на одном и том же аппарате, только в этом случае следует утверждать про достоверность данных.
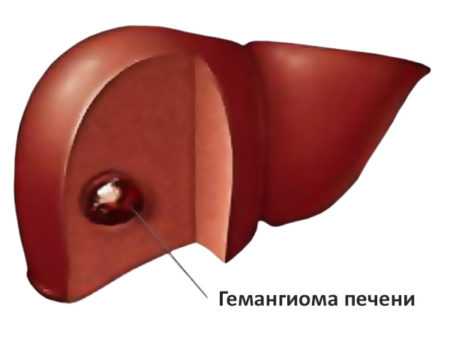
Перечислим те виды доброкачественных опухолей, которые диагностируются наиболее часто. В медицинской практике встречаются и другие виды очагового образования печени доброкачественного типа, однако они более редкие.
- Печеночная киста. Это образование доброкачественного типа в печени может возникать по разным причинам: врожденное, приобретенное, воспалительное, паразитарное. Представляют собой эти новообразования капсулу с жидкостью прозрачного цвета, реже встречается желеобразная масса с зелено-коричневым оттенком. Их расположение может быть как поверхностным, так и внутренним. Значительно различаются кисты и по размеру, они могут быть всего несколько миллиметров или же достигать 25 сантиметров. Если каждый сегмент органа имеет кисту, то говорят о поликистозе.
- Аденома. Такой вид заболевания печени встречается нечасто. Из-за того, что аденома может иметь различное строение, идентифицировать ее только по УЗИ не представляется возможным, обязательно проводится биопсия. Группа риска аденомы – женщины в возрасте от 25 до 40 лет. Предпосылкой для этой опухоли может послужить употребление гормональных препаратов, которые сразу же отменяются при подозрении на это заболевание.
- Гемангиома. Это наиболее распространенный вид доброкачественной опухоли. Для нее характерен медленный рост, гемангиомы не проникают в здоровую ткань и не образуют метастазы. Но несмотря на эти характеристики, они требуют обязательного регулярного наблюдения на УЗИ. При резком увеличении размера необходимо проводить дополнительное обследование.
- Липома. Это новообразование из жировой ткани. Как правило, размер липомы не превышает 5 сантиметров. Для подтверждения диагноза необходимо пройти исследование на КТ. Для контроля за ростом достаточно ежегодного исследования на УЗИ.
- Гиперплазия. В этом случае изменения клеток не происходит, меняется лишь дольчатость органа. Гиперплазия носит врожденный характер и ей чаще всего подвержены женщины. Обнаруживают образование доброкачественного типа в печени в основном в правой доле. Такое заболевание схоже со злокачественной опухолью, поэтому назначаются дополнительные исследования. Гиперплазия, расположенная в правой доле, имеет неоднородную структуру и разную эхогенность. По сравнению со здоровыми тканями она варьируется от сниженной до повышенной, а бывает и изоэхогенной, то есть одинаковой с органом.
- Гамартома. Эта патология печени в основном наблюдается у детей. Как правило, гамартома расположена не внутри органа, а под его капсулой, хотя встречаются исключения.
- Цистаденома. Очаговое поражение печени этого типа схоже с кистой, но имеет свои особенности. Это новообразование многокамерное, каждая стенка которого выстлана эпителием, вырабатывающим муцин. Встречается крайне редко.
Симптомы
Чаще всего доброкачественные опухоли проходят бессимптомно и выявляются случайным образом в ходе инструментальных обследований (УЗИ, КТ или других). Новообразования крупных размеров могут проявлять себя тяжестью и болью в области правого подреберья.
При обнаружении доброкачественного новообразования необходимо регулярное наблюдение у врача-онколога. Если опухоль имеет большой размер, то она подлежит хирургическому лечению. При этом проводится сегментарная резекция пораженного участка.
Прогноз
Доброкачественные очаговые образования, которые были обнаружены в печени, имеют благоприятный прогноз. Случаи трансформации в злокачественную вариацию крайне редки.
Злокачественные образования
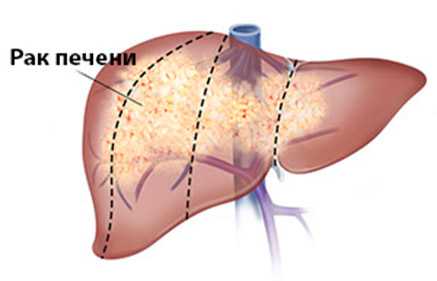
Злокачественные очаговые образования печени, иначе говоря – рак, могут быть первичным или вторичным. Для первичного типа характерно происхождение от структур самого органа, а для вторичного – происхождение узлов из клеток, занесенных из других органов и зараженных раком. Чаще всего образования в печени злокачественного типа бывают вторичными. Первичные новообразования встречаются редко в этом органе.
Различают следующие их виды:
- Гепатоцеллюлярная карцинома. Этот вид рака один из самых опасных и быстропрогрессирующих. В группе риска мужчины старше 50 лет.
- Ангиосаркома. Это заболевание характеризуется крайне агрессивным течением. Такой вид поражения органа чаще всего встречается у мужчин старше 60 лет.
- Гепатобластома. Представляет собой узлы бело-желтого цвета без капсулы. Это заболевание чаще всего диагностируют у детей до года.
Среди признаков злокачественного очагового образования в печени можно выделить следующее:
- недомогание;
- слабость;
- бледность;
- боли в животе;
- отсутствие аппетита, тошнота, рвота;
- чувство тяжести в правом подреберье;
- резкое похудение.
При увеличении размера опухоли, орган выпирает из-под ребер, становится плотным и бугристым.
Лечение
Успех в лечении злокачественной опухоли зависит от ранней диагностики. Поэтому группе риска рекомендовано каждые полгода проходить УЗИ, а также делать специальный анализ крови, который позволит выявить заболевание. В качестве лечения эффективно только хирургическое вмешательство, при котором удаляется опухоль в пределах здоровой ткани. Технически провести его достаточно сложно из-за больших размеров и риска кровотечения.
Прогноз
В случае обнаружения злокачественной опухоли следует ожидать бурного течения заболевания. Если не лечить раковое образование, то гибель пациента наступает в течение одного года. При хирургическом вмешательстве продолжительность жизни в среднем – 3 года, менее пятой части прооперированных пациентов проживут 6 лет.
Многие пациенты интересуются, можно ли точно установить диагноз на УЗИ печени при гепатите С? Печень — это один из главных органов человеческого тела. Ее задача — выводить из организма накопившиеся и угрожающие здоровью и жизни человека токсины и вредные вещества. Но случается так, что она сама находится в опасности. Одним из самых грозных заболеваний этого важного органа является гепатит С. Основным методом диагностики гепатита является УЗИ печени, которое показано при малейшем подозрении на данный недуг.
Когда назначают УЗИ при гепатите С?
Этот метод диагностики весьма информативен, абсолютно безопасен и безболезнен. УЗИ печени позволяет обнаружить даже незначительные изменения в органе и поставить точный диагноз. Ультразвуковое сканирование печени показывает врачу степень распространения инфекции, общее состояние, работу органа и характер поражения.
Если диагностирован гепатит С, то пациенту назначается дополнительное УЗИ с цветным допплеровским картированием. Такая разновидность ультразвукового исследования позволяет специалистам проследить работу сосудов, которые питают железу, ток крови в динамике. Этот метод дает возможность отследить движение крови по сосудам печени в реальном времени и в цветном изображении.
Специалист диагностики увидит направление движения жидкости и скорость, а также отследит места, где кровоснабжение отсутствует. УЗИ в сочетании с ЦДК (цветным допплеровским картированием) — это один из самых информативных, востребованных и распространенных видов диагностики заболеваний печени. Для формирования полного представления о характере и степени заболевания, помимо УЗИ, назначают анализ крови пациента.
Что показывает ультразвуковое исследование?
Если пациент жалуется на:
- недомогание;
- тошноту;
- боли в суставах;
- желтизну или серый оттенок кожи и белков глаз;
- запах из пищевода;
- горечь во рту;
- снижение аппетита;
- чувство тяжести;
- боль в боку (не всегда).
Врач может заподозрить гепатит С и назначить УЗИ органов брюшной полости. Но подобные симптомы не всегда указывают на это заболевание. Ультразвуковое исследование может с точностью определить наличие или отсутствие вирусной инфекции или выявить другие патологии печени. По УЗИ можно определить следующие заболевания:
- гепатит С (его острую или хроническую форму);
- опухоль печени;
- различные гематомы и гемангиомы;
- наличие кист;
- цирроз.
Так как печень тесно связана сосудами с таким органом брюшной полости, как желчный пузырь, то сканирование печени может выявить желчекаменную болезнь или холецистит.
При гепатите С немаловажную роль играет состояние желчного пузыря, поэтому при подозрении на эту патологию исследуют и его. Такой симптом, как боль при патологии железы появляется редко, а вот желчный пузырь сигнализирует болевыми ощущениями о нарушениях в диете. Холецистит может стать следствием или неким осложнением гепатита С, что потребует отдельного лечения.
УЗИ печени может помочь диагностировать различные стадии гепатита С и цирроз печени. На мониторе видно, как выглядит печень, ее размеры, плотность, посторонние включения и прочие различные параметры органа. Каждое из заболеваний, в том числе гепатит С и его различные стадии, имеют свои особенные УЗИ-признаки.
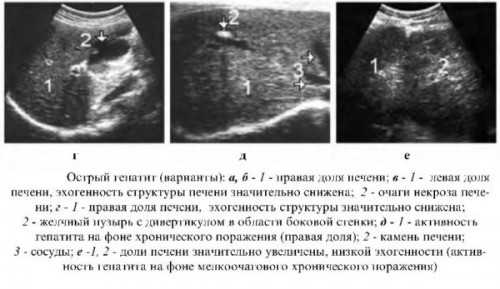
По результатам этого исследования можно увидеть:
- При остром гепатите С на УЗИ видно слегка увеличенные размеры органа, его поверхность гладкая и ровная. Видны несколько очагов некроза, выявляются очаги жировой дистрофии. Хорошо виден кровоток, который не нарушен.
- Хронический гепатит на УЗИ определяется следующими показателями. Большое количество очагов некроза. Печеночная ткань почти разрушена, на ее месте — разросшаяся соединительная ткань. Видны фиброзные тяжи.
- При циррозе печени на УЗИ будет видно нарушение кровообращения, варикозное расширение вен и образование дополнительных сосудов, по которым некоторая часть крови циркулирует, минуя железу.
Благодаря ультразвуковой диагностике можно диагностировать гепатит на ранней стадии и начать лечение незамедлительно, не дожидаясь осложнений и цирроза. Основное, что может показать УЗИ в начальной стадии заболевания, это то, что размеры печени при гепатите сразу становятся увеличенными.
Больным гепатитом рекомендовано проходить обследование регулярно, чтобы контролировать состояние печени и поведение вирусной инфекции.
Как подготовится к УЗИ печени?
Для того чтобы показания УЗИ были максимально точными и информативными, следует правильно подготовиться к процедуре. Рекомендовано воздержаться от приема пищи в течение нескольких часов. Для того чтобы освободить брюшную полость от лишних газов, не стоит употреблять в течение 3 суток до процедуры следующие продукты:
- бобовые;
- молоко;
- газированные напитки;
- свежие овощи;
- капусту.
За сутки до исследования нужно провести очищающую клизму (особенно тем пациентам, которые страдают избыточным весом). В каждом конкретном случае врач может порекомендовать принять еще какие-либо меры для того, чтобы правильно подготовится к УЗИ при гепатите С.
Как проходит исследование?
УЗИ печени проводится ультразвуковым датчиком. Пациент должен лечь, задержать дыхание. В это время врач, проводя датчиком по животу, получает на экране монитора данные об исследуемом органе.
На экране в реальном времени отражается состояние печени исследуемого, ее структура, размер и прочие параметры. Чаще всего при исследовании печени используют ультразвук 2 D. Этот аппарат показывает на экране двухмерную, плоскую черно-белую картинку, которая имеет высоту и длину. В последнее время все более широкое распространение получают трехмерные аппараты ультразвука — 3D и 4D.
Эти обе разновидности исследования отличаются от предыдущего объемным изображением и цветом. Между собой они отличаются тем, что 3D картинка показывает объемное изображение органа с одной точки зрения. При проведении 4D исследования врач может разворачивать объемное изображение органа и рассматривать его со всех сторон, поэтому параметры печени будут видны очень хорошо.
Когда показано 3D и 4D исследование? Иногда достаточно проведения двухмерного УЗИ для постановки точного диагноза, но бывают случаи, когда диагноз нужно уточнить, дополнить или подтвердить. Перед плановым хирургическим вмешательством показано проведение трехмерного УЗИ.
Подготовка к такому УЗИ должна быть тщательной, с соблюдением всех вышеперечисленных рекомендаций и еще одного немаловажного момента: если накануне проводилось рентгенологическое исследование, то необходимо сообщить об этом врачу, так как результаты могут быть искажены.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе